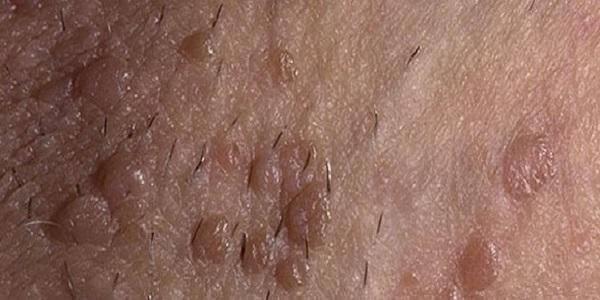
Остроконечные кондиломы относятся к аногенитальным бородавкам. Это доброкачественные образования, располагающиеся на коже или слизистых оболочках аногенитальной области. У мужчин это обычно кожа полового члена, крайней плоти, головки полового члена, кожа мошонки, а также слизистая выходного отдела уретры и прямой кишки.
Бородавки в аногенитальной области известны с античных времен. Однако причина их была долгое время неизвестна. Лишь в последние десятилетия 20-го века, с развитием электронной микроскопии, выявлена их этиология: вызываются они вирусом папилломы человека (ВПЧ).
Число инфицированных остроконечными кондиломами за последние годы увеличилось в 10 раз
Вирус папилломы человека можно назвать бичом 21-го века, потому что он достаточно быстро распространяется. За последние 10 лет число инфицированных ВПЧ увеличилось в 10 раз.
Он относится к заболеваниям, передающимся половым путем (ЗППП). Отличительная его особенность от других заболеваний этой группы – это то, что он вызывает пролиферацию эпителия и образование опухолевидных образований на коже и слизистых. В структуре инфекций, передающихся половым путем, аногенитальные бородавки занимают 55-65%. Поражает вирус в основном молодых людей от 18 до 28 лет.
Поражению остроконечными кондиломами подвержены в основном мужчины в возрасте от 18 до 28 лет
Распространению вируса способствует:
- наличие большого количества половых партнеров;
- недостаточная половая культура;
- вредные привычки;
- отсутствие клинических проявлений у большинства носителей вируса.
ВПЧ может протекать бессимптомно, может вызывать доброкачественные новообразования, но может быть причиной и озлокачествления клеток. Достоверно установлена связь ВПЧ с развитием рака шейки матки у женщин, однако у мужчин ВПЧ также может вызвать рак полового члена.
Остроконечные кондиломы вызываются в основном 6-м и 11-м типом ВПЧ, это типы с низким онкориском. Тем не менее, они способны существенно снизить качество жизни не только своими клиническими проявлениями, но и влиянием на психологическое состояние.
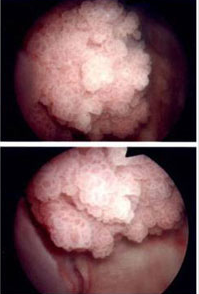
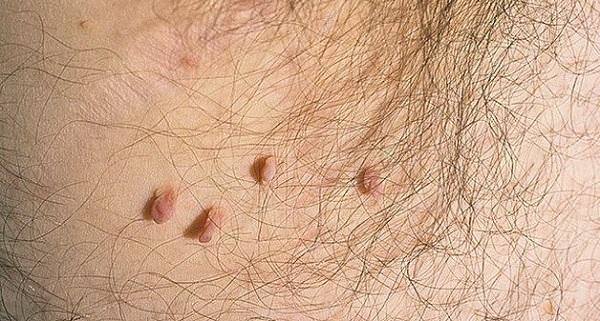
Кондилома – это один из видов бородавок. Они представляют собой мягкое цилиндрическое выпячивание на тонкой ножке различной формы. Цвет его может не отличаться от обычного цвета кожи, или же быть темнее, с характерным петлевидным рисунком. Кондиломы кровоснабжаются мелкими кровеносными сосудами, поэтому при травматизации они легко кровоточат.
В 40% случаев заражений остроконечные кондиломы локализуются на головке полового члена
Количество их может быть от одной-двух до множества. У мужчин они чаще локализуются на внутренней и наружной частях крайней плоти, могут усеять ствол пениса, реже – кожу мошонки, область ануса.
Кондиломы также могут располагаться на слизистой оболочке выводного отдела мочеиспускательного канала, а также в анальном канале и на слизистой ампулярного отдела прямой кишки.
В большинстве случаев заражение происходит при половом контакте (обычном или анальном сексе). Причем половой партнер может не иметь никаких видимых проявлений инфекции.
Через 1-6 месяцев после полового контакта с инфицированным партнером в местах внедрения вируса начинают появляться бородавки. Часто ВПЧ «дремлет» в организме многие годы, проявляясь кондиломами только при снижении иммунитета.
Остроконечная кондилома отличается от папилломы по внешнему виду
Способствуют проявлению остроконечных кондилом:
- переохлаждения;
- курение;
- перенесенные сопутствующие заболевания;
- другие ЗППП (сифилис, гонорея, трихомониаз и др.);
- ВИЧ-инфекция.
Остроконечные кондиломы проявляются:
- наличием одиночных или множественных бородавок на коже половых органов или анальной области;
На фото множественные остроконечные кондиломы на половом члене
Типичная клиническая картина обычно не вызывает сомнений в диагнозе. Дополнительными факторами из анамнеза являются:
- молодой возраст;
- незащищенная половая жизнь со случайными партнерами;
- частая смена партнеров.
Кроме наружного осмотра могут быть применены и инструментальные методы: уретроскопия и аноскопия (эндоскопический осмотр стенок мочеиспускательного канала и прямой кишки).
Для уточнения диагноза обычно назначается:
- цитологическое исследование мазков-отпечатков;
- молекулярно-биологическое исследование (ПЦР) на наличие папилломавируса;
- гистологическое исследование при подозрении на злокачественность.
Остроконечные кондиломы вызываются вирусом 6-11 типа
Кроме этого, проводится микроскопия мазков из уретры на наличие других мочеполовых инфекций, исследование крови на ВИЧ у мужчин, сифилис, гепатиты В, С.
Считается, что полностью удалить из организма ВПЧ невозможно, поэтому основные принципы лечения остроконечных кондилом следующие:
- повышение иммунитета;
- удаление существующих образований;
- профилактика рецидивов.
Прием препаратов для повышения иммунитета
Снижение иммунного статуса – основной фактор в проявлении данного заболевания. Применение препаратов для повышения местного иммунного ответа может привести к исчезновению кондилом в 70% случаев. Для этих целей используют кремы, свечи, применяемые по схеме. Существует также метод введения препаратов альфа-интерферона в очаг поражения.
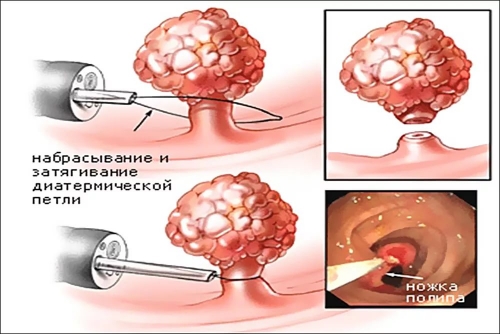
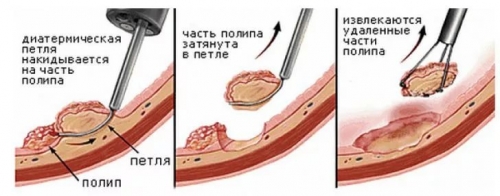
Удаление разрастаний проводится обычно амбулаторно, под местной анестезией. При обширной зоне поражения возможна спинномозговая анестезия.
- Хирургическое иссечение. Применяется в настоящее время редко, так как кондиломы хорошо кровоснабжаются и после обычного иссечения ранка может долго кровить.
- Химические методы. Применяются кератолитические препараты, состоящие из смеси органических и неорганических кислот. Наносится только врачом с помощью специального аппликатора или стеклянного капилляра, не затрагивая здоровые ткани. При большой площади поражения лечение проводится в несколько этапов с интервалом 2-3 недели.
Препарат наносится на пораженные участки с помощью аппликатора
- Цитотоксические препараты. Это сильнодействующие препараты природного происхождения. Применяются в виде раствора или крема. Раствор имеет более высокую концентрацию действующего вещества и применяется только медработником: наносится точно на пораженные участки, смывается через несколько часов. Крем или мазь может быть назначена и для самостоятельного применения пациентом. Цитотоксические препараты не применяются при расположении кондилом на слизистых участках.
- Удаление кондилом с помощью физических факторов. Здесь применяются:
- электрокоагуляция;
- лазерное прижигание;
- радиоволновая деструкция;
- криодеструкция (замораживание).
Все эти методы основаны на некрозе ткани с помощью экстремальных физических факторов и одновременном запаивании просвета сосуда, что исключает кровотечение.
При повторных проявлениях применяется удаление и деструкция образований, возможно также назначение системных противовирусных и иммуностимулирующих препаратов (после консультации иммунолога). Комплексное лечение (иммунотерапия+удаление кондилом) снижает частоту возврата заболевания до 10%.
Удаление кондилом сочетают с приемом препаратов, повышающих иммунитет
Пациенту рекомендуется отказаться от вредных привычек, избегать провоцирующих факторов (не переохлаждаться, вести здоровый образ жизни, бросить курить), лечить сопутствующие заболевания.
Лечение полового партнера показано в случае наличия у него клинических проявлений.
Так как остроконечные кондиломы – это вирусное поражение, передающееся преимущественно половым путем, профилактика их соответствующая:
- выбор одного полового партнера;
- применение барьерных средств контрацепции;
- ведение здорового образа жизни как способ повышения неспецифического иммунитета.
Разработана четырехвалентная вакцина, содержащая белки, похожие на белки ВПЧ, в том числе генотипов 6 и 11 (которые в 90% случаев вызывают остроконечные кондиломы). Вакцина пока рекомендована для применения у девочек, однако не исключается вакцинация мальчиков и молодых мужчин.
источник
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Генитальные бородавки или кондиломы у женщин выглядят крайне неэстетично и представляют собой наросты на слизистых оболочках и коже органов мочеполовой системы и в перианальной области.
Вирус папилломы человека – возбудитель кондиломатоза – воздействует на кожу таким образом, что существенно ускоряет процессы деления ее клеток.
Эпителий разрастается, в результате чего приобретает вид кондиломы – небольшого образования, поверхность которого напоминает цветную капусту. 90 % случаев возникновения таких новообразований не опасны для жизни (возбудителями являются ВПЧ 6 и 11 типов).
Если же здоровая женщина контактировала с носителем ВПЧ 16 и 18 типов, а на ее гениталиях появляются кондиломы, то они имеют очень большой риск к перерождению, поэтому требуется незамедлительное обследование организма и лечение бородавок.
Интересно, что далеко не каждый носитель вируса папилломы человека об этом догадывается. Как таковые, симптомы после инфицирования ВПЧ длительный период (от нескольких месяцев до нескольких лет) отсутствуют, а начальная стадия заболевания проходит незамеченной.
Вирус начинает активно себя проявлять (появляются кондиломы) только в том случае, если для этого созданы соответствующие условия, важнейшее из которых – ослабление иммунитета.
Что же может спровоцировать снижение защитных сил организма женщины? Вот важнейшие причины:
- беременность, роды и послеродовой период;
- тяжело перенесенные инфекционные заболевания;
- частые переохлаждения;
- тяжелая работа;
- постоянные стрессы;
- курение и алкоголизм;
- некачественное питание.
Это основные причины ослабления иммунитета и появления генитальных бородавок у женщин.
Причины же непосредственного инфицирования ВПЧ – это, прежде всего, половые контакты (традиционный, а также анальный и даже оральный секс), в крайне редких случаях – пользование личными вещами (полотенцем, нижними бельем) инфицированного человека.
Кондиломы у женщин могут быть трех видов: остроконечные, плоские и широкие.
Остроконечные или экзофитные кондиломы достигают в размерах нескольких миллиметров, имеют длинную ножку, их цвет практически не отличается от цвета кожи.
Этот вид новообразований перерождается довольно редко, однако опасен тем, что быстро разрастается, локализуясь на наружных и внутренних половых губах, в уретре, на шейке матки.
Последнее может стать показанием к кесареву сечению у беременной женщины, так как сильно разросшиеся бородавки способны перекрыть родовые пути.
Плоские кондиломы у женщин встречаются реже, однако являются очень опасными, так как способны к перерождению и провоцируют рак шейки матки.
Локализуется этот вид новообразований преимущественно у входа во влагалище. Новообразования небольших размеров и неприметны, поэтому обнаруживаются они уже, как правило, на поздних стадиях.
Диагностика плоских кондилом проводится при помощи специального оборудования.
Широкие кондиломы у женщин – это одно из проявлений второй стадии сифилиса (см. фото).
Представляют собой небольшие мокнущие образования с белесым налетом, покрывающие гениталии и внутреннюю поверхность бедер женщин.
Лечение широких кондилом очень специфично, т. к. должно входить в комплексное лечение сифилиса.
Каковы же важнейшие симптомы кондиломатоза у женщин? Основные симптомы – это появление неэстетичных бугристых наростов и сниженный иммунитет.
Другие симптомы зависят от места локализации, количества и качества новообразований. Так, генитальные бородавки, покрывающие уретру, являются причиной сильных резей и болей во время мочеиспускания женщины.
Если новообразования разрастаются в прямой кишке, то человек испытывает боль и видит кровянистые выделения во время дефекации.
В случае локализации бородавок во влагалище и на шейке матки женщина испытывает сильную боль во время физической близости с партнером.
Также после полового акта и при ношении слишком тесного нижнего белья кондиломы могут кровоточить.
Очень часто женщины с кондиломатозом чувствуют боль внизу живота, у них наблюдаются (особенно если кондилома перерождается в злокачественное новообразование) субфебрильная температура, стойкий неприятный запах.
Очень опасны кондиломы у беременных женщин. Помимо того, что новообразования могут препятствовать нормальным родам, они также могут разрыхляться и приводить к разрывам влагалища.
Еще одной проблемой кондиломатоза у женщин является психический дискомфорт, который провоцирует данный недуг.
Нередко женщины с кондиломами сильно комплексуют и даже боятся половой близости, так как чувствуют себя непривлекательными.
В большинстве случаев диагностика генитальных бородавок труда не составляет: доктор может поставить диагноз уже после осмотра и опроса пациента.
В случаях же, когда новообразования имеют внутреннюю локализацию, проводится кольпоскопия и назначается анализ на обнаружение вируса методом ПЦП.
Данное исследование помогает выявить объемы кондиломатоза и конкретный тип вируса. Также, в случае подозрения на рак, делается биопсия.
Когда диагноз выставлен, можно начинать лечение. Лечить кондиломатоз на сегодняшний день можно хирургическим и медикаментозным методами.
Первый из них более действенный и быстрый, однако после хирургического воздействия (даже если оно малоинвазивное) могут остаться шрамы.
Медикаментозное лечение в данном случае предпочтительнее, однако следует понимать, что лечить генитальные бородавки с помощью крема либо геля (даже если это очень эффективные препараты) придется гораздо дольше, чем если решиться на хирургическое вмешательство.
Некоторым людям, которые сильно стесняются своей проблемы, лечить кондиломатоз комфортнее самостоятельно, в домашних условиях.
При этом следует понимать, что в домашних условиях лечение кондиломатоза не всегда эффективно.
Более того, самостоятельное лечение кондилом в домашних условиях, без консультации со специалистом, может даже усугубить ситуацию, если, например, диагноз выставлен неправильно или если кондилома недоброкачественная.
Прежде чем начать лечение кондиломатоза (хоть в домашних условиях, хоть в медицинском учреждении), необходимо скорректировать собственный образ жизни.
Дело в том, что чтобы уменьшить количество вирусов в организме и остановить их размножение, необходимо укрепить собственные защитные силы: повысить иммунитет.
Для этого нужно улучшить качество питания, пропить хорошие витаминные комплексы и препараты-иммуномодуляторы, отказаться от вредных привычек.
Кроме того, важно нормализовать двигательную активность: хорошо пойти на занятия йогой или пилатесом, что поможет привести организм в тонус.
Как уже отмечалось, лечить кондиломы можно как в амбулаторных, так и в домашних условиях.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В домашних условиях удаление новообразований у женщин проводится чаще всего при помощи специальных препаратов – мазей, гелей и спреев, которые, воздействуя на бородавки, приводят к их постепенному отмиранию.
Это, прежде всего, оксолиновая и салициловая мази, «Виферон» и «Панавир».
Каждый из этих препаратов имеет инструкцию с четко прописанной в ней схемой лечения, однако следует сразу настроиться на то, что удаление кондилом при помощи перечисленных средств будет довольно длительным – займет не меньше месяца, в зависимости от размера кондиломы.
В домашних условиях также практикуется удаление новообразований с помощью средств народной медицины, например, сока чистотела, уксуса, сока рябины.
Однако и народные методы, и перечисленные выше мази эффективны лишь для лечения небольших единичных кондилом – на крупные новообразования и на большие конгломераты бородавок мази могут не подействовать.
Гораздо более эффективным и быстрым, однако и более дорогостоящим, является хирургическое удаление кондилом в медицинских учреждениях.
Сегодня популярны такие методы устранения новообразований, как: криодеструкция, термокоагуляция, радиоволновое и лазерное удаление.
Криодеструкция предполагает воздействие на генитальные бородавки жидким азотом – пораженные клетки эпителия отмирают, а на их месте образуются небольшие ранки, которые со временем заживают.
Термокоагуляция – это прижигание новообразований сверхвысокими температурами при помощи коагулятора.
На месте выжженных кондилом остается лишь сухой струп, который со временем отпадает. Если же новообразование было крупным, то на его месте может остаться рубец.
Радиоволновое удаление кондилом наиболее щадящее. Это малоинвазивная методика, которая предполагает использование специального радионожа.
Он, не касаясь пораженных тканей, иссушает их изнутри. Ранки после радиоволнового удаления остаются небольшие и затягиваются в течение нескольких дней.
Удаление бородавок лазером тоже безболезненно и очень эффективно: лучи лазера прижигают новообразование, после чего оно отмирает и бесследно проходит.
Удаление кондилом, которые располагаются в уретре, проводится при помощи уретроскопа, так как иначе новообразование попросту не достать.
К сожалению, ни один из выше описанных методов лечения не избавляет от проблемы полностью – убить вирус ВПЧ невозможно, поэтому даже после длительного лечения кондиломатоза могут быть рецидивы.
Чтобы не допустить их, обязательны комплексные мероприятия по укреплению иммунитета, а также использование в профилактических целях противовирусных средств, иммуномодуляторов.
- Пути заражения
- Обыкновенные (вульгарные)
- Плоские (юношеские)
- Подошвенные
- Нитевидные (акрохорды)
- Остроконечные кондиломы
- Старческие (себорейные) кератомы
Бородавки (папилломы) — новообразования доброкачественного характера, образующиеся на коже, слизистых оболочках в результате активности вируса папилломы человека (ВПЧ). Инфицирование данным микроорганизмом происходит различными путями. Старческие кератомы — доброкачественные образования невирусной этиологии. В зависимости от внешних характеристик разрастаний выделяют несколько разновидностей.
При появлении бородавки на руках ее причины — контакты с вещами, предметами личной гигиены инфицированного человека. Вирус легко проникает через небольшие повреждения кожи при попадании на них. Данный путь передачи называется бытовым, заражение ВПЧ таким образом приводит к формированию разрастаний на лице, туловище, конечностях.
Половые контакты, включая анальные, орально-генитальные — то, от чего появляются бородавки в области гениталий, заднего прохода, слизистой ротоглотки.
Возможно инфицирование ребенка при прохождении им родовых путей матери. Иногда происходит самозаражение, когда вирусные частицы переносятся с одного участка тела на другой (например, во время эпиляции).
Такие папилломы представляют собой небольшие возвышения над поверхностью кожи. Сначала они имеют телесный, светло-желтый цвет, затем темнеют, становятся темно-серыми. Размер таких образований — от 1 мм до 1,5 см. Поверхность данных разрастаний шероховатая, плотная, сухая при ощупывании.
Вульгарные бородавки чаще располагаются на пальце руки, тыльной стороне кисти, ладони, лице. Наросты бывают единичными, множественными. В последнем случае имеется одна более крупная папиллома, которая называется материнской и возникает первой, вокруг нее появляются бородавки меньших размеров.
Иногда появляются бородавки на руках вокруг ногтевых пластин. Их возникновение обычно связано с онихофагией (привычкой грызть ногти), отчего происходит травмирование мягких тканей с последующим инфицированием ВПЧ, в результате формируется бородавка на пальце. Такие папилломы чаще встречаются в детском возрасте.
Они имеют вид плоских узелков округлой, овальной, неправильной формы. Появившиеся образования возвышаются над поверхностью кожи на 1–2 миллиметра.
Располагаются плоские бородавки на лице, шее, кистях рук. Обычно они телесного цвета, иногда становятся немного темнее кожи. Иногда они локализуются на головке пениса, шейке матки, слизистой прямой кишки.
Папилломы часто сливаются между собой. Чаще плоские бородавки на лице, других участках тела возникают в возрасте от 10 до 25 лет.
Подошвенная бородавка имеет округлую, овальную форму, ее диаметр составляет 1–2 сантиметра. Над поверхностью кожи образование возвышается на 1–2 миллиметра.
Бородавки на ступнях обычно телесного цвета, в редких случаях папилломы бледно-розовые, коричневатые. На ранних стадиях нарост имеет гладкую поверхность, затем становится шероховатым, приобретает желтовато-серый оттенок.
На поверхности образования могут быть коричнево-черные точки, возникающие не у всех людей. Они возникают в результате образования тромбов в просвете капилляров.
Подошвенная бородавка может сливаться с такими же образованиями, что приводит к формированию крупных бляшек. Иногда наличие данных наростов сопровождается болевыми ощущениями при ходьбе.
Подошвенная бородавка образуется на любом участке стопы, чаще возникает в точках, повергающихся наибольшему давлению (пятки, подушечки пальцев, стоп). Существует ряд предрасполагающих факторов, способствующих тому, чтобы появилась пяточная бородавка. К ним относятся:
- ношение неудобной, тесной обуви;
- повреждения кожи ног;
- заболевания, приводящие к нарушению кровоснабжения тканей стоп (сахарный диабет, атеросклероз, варикозные изменения);
- сухость, потливость кожи ног;
- деформации стоп (остеоартроз, плоскостопие, артриты).
Вначале они представляют собой мягкие узелки, затем вытягиваются, огрубевают, становятся округлыми, удлиненными. Если появились подобные папилломы, их цвет варьирует от желтоватого до темно-коричневого.
Акрохорды имеют тонкое основание — ножку, из-за чего часто повреждаются. Бородавочные разрастания располагаются на коже век, шее, молочных железах, в подмышечных впадинах, паховой области.
Папилломы чаще возникают у людей старше 40 лет. Их формирование связано с изменением гормонального статуса организма, поэтому они часто образуются в период менопаузы, беременности, при сахарном диабете.
Это разрастания телесного, розового, красного цвета в виде цветной капусты, петушиного гребня. Располагаются такие бородавки на половых органах, конъюнктиве глаза, в области ануса, ротоглотке, пищеводе, часто сливаются между собой, образуют крупные конгломераты.
У мужчин кондиломы формируются на головке, уздечке, крайней плоти пениса, внутри мочеиспускательного канала, на мошонке. У женщин располагаются бородавки на половых губах, клиторе, слизистых влагалища, шейки матки, в уретре.
Человека беспокоит зуд, жжение, могут появляться трещины кожи, слизистых, дискомфорт при половых контактах. Данные образования легко кровоточат при повреждениях.
Появление данных образований не связано с активностью ВПЧ. Возникновение таких разрастаний связано с:
- реакцией кожных покровов на ультрафиолетовые лучи;
- наследственной предрасположенностью к себорее;
- повышенным уровнем холестерина в крови.
Старческие бородавки возникают у людей старше 50 лет, чаще располагаются на лице, кистях, предплечьях, шее. Сначала появляются темные желто-коричневые пятна, после на их месте формируются небольшие узелки. Затем последние превращаются в классическую старческую кератому — серо-черное, коричневое образование круглой, овальной формы, возвышающееся над кожей на 1–2 мм, покрытое чешуйками. У некоторых кератома начинает быстро расти, ороговевает. Такая стадия называется кожным рогом.
Появление всех бородавок, кроме старческих, связано с активностью вируса папилломы человека. При возникновении новообразований необходимо обратиться к врачу для решения вопроса об их удалении. Лечение папиллом должно быть начато в ближайшее время, если они постоянно травмируются, кровоточат, быстро увеличиваются в размерах.
Папилломы и прочие кожные наросты, возникающие нередко у людей вне зависимости от половой принадлежности, появляются из-за поселившегося в человеческом организме вируса герпеса. Кондиломы в уретре у мужчин и женщин, симптомы и лечение которых должен определить врач, также довольно часто встречаются у людей разных возрастов.
Как утверждают медики, определенный штамм вируса папилломы человека может совершенно незаметно существовать внутри его организма несколько десятилетий и только при значительном снижении иммунитета проявиться во внешних признаках. Особенно это заметно у женщин в период климакса. Кондиломы уретры у женщин этого периода представлены на фото. Кондиломы внутри уретры могут появиться и у мужчин. При любом подозрении на данное заболевание рекомендуется обратиться к специалисту.
Только он определит надо ли их удалять.
Кондиломы около уретры у женщин и у мужчин или же внутри нее требуют незамедлительного и тщательного осмотра, который должен провести квалифицированный специалист. Только врач может точно определить заболевание и назначить оптимальное лечение для конкретного пациента.
Среди основных клинических проявлений такого заболевания, как папилломатоз, выделяют:
Строение уретрального канала у мужчины и женщины существенно отличается. Женская уретра представляет собой не длинную трубку, на которой обычно снаружи отверстия и возникают наросты. Также нередко обнаруживаются вирусные кондиломы вокруг уретры или во влагалище у женщин.
У представителей мужского пола же папилломы могут появиться в любом отделе мочеиспускательного канала. При этом симптомы могут меняться в зависимости от локализации нароста.
Отмечается, что наиболее частыми жалобами среди пациентов, у которых обнаружен папилломатоз уретры, являются сильные болезненные ощущения и выделения.
Если пациент, обнаруживший у себя признаки папилломатоза, обратился в клинику, то, разумеется, ему назначается прохождение целого ряда диагностических процедур. Перед тем как произвести удаление кондилом из уретры у женщин или мужчин необходимо определить степень поражения, стадию заболевания, для того чтобы исключить вероятность перерождения наростов в раковые опухоли. Только после уточнения диагноза доктор может назначить необходимое лечение.
Следующим шагом станет удаление новообразования. На сегодняшний день существует немало современных быстрых и безболезненных методов удаления бородавок, после применения которых значительно сокращаются сроки восстановления организма пациента.
Независимо от того каким методом проводилось удаление кожного нароста, будь то хирургическое вмешательство путем иссечения папилломы скальпелем, криодеструкция, лазерное удаление или удаление бородавки электроножом, после операции необходимо выполнение нескольких довольно важных условий. Специалисты обращают внимание пациентов, прошедших процедуру избавления от папилломы в уретре или любой другой области половых органов, на то, что в течение нескольких недель следует отказаться от половых контактов. Важно также в послеоперационный период сменить привычное нижнее белье на более просторное и «дышащее». Дело в то том, что тесное белье может натирать место, где еще недавно «красовалась» бородавка, что впоследствии повышает риски присоединения инфекции.
В некоторых случаях возникает необходимость в соблюдении строгого постельного режима, исключения любых физических нагрузок, а также в приеме специальных лекарственных препаратов, которые повышают местный иммунитет и защитные силы всего организма в целом.
Многих интересует вопрос о том, если появилась бородавка в уретре, как лечить ее в домашних условиях или надо ее удалять? Сразу же следует обратить внимание на то, что не все народные методы действительно эффективны в борьбе с наростами, образовавшимися в уретре, а некоторые, при неправильном применении и вовсе могут быть опасными. Кроме того, народное лечение при папилломах редко оказывается действительно эффективным. Поэтому перед тем, как решиться на самостоятельное лечение необходимо трезво оценить свои силы и знания в этой области и риски возможных осложнений от неправильного лечения.
В случае, если же предпочтение все же отдается народной медицине, можно сказать, что необходимо подбирать те средства, действие которых будет направлено в первую очередь на повышение общего иммунитета организма.
В качестве местных средств можно использовать масло чайного дерева, картофельный сок, йод, каланхоэ, но важно помнить о том, что самолечение может привести к негативным последствиям.
Описанные методы могут быть полезны только при одиночных новообразованиях, а в случае многочисленных кожных наростов народное лечение вряд ли окажется полезным.
источник
Кондиломы уретры – это прорастающие новообразования внутри мочеполовых каналов провоцирующие нарушение естественных процессов организма. Остроконечные наросты одни из наиболее опасных проявлений вируса папилломы у мужчин и женщин. Они способны существенно усугубить состояние здоровья. Такое явление нуждается в немедленном и квалифицированном лечении.
Причиной образования кондилом служит инфекция ВПЧ. Вирус занимает почетное место среди заразных заболеваний. Чтобы заразиться, здоровому человеку достаточно прикоснуться к предмету, к которому ранее притрагивался инфицированный. Данная болезнь относится и к группе заболеваний передающимся половым путем.
Мужчины и женщины в разной степени подвергаются болезни. Мужчина обычной сексуальной ориентации рискует в меньшей степени чем женщины или представители сексуальных меньшинств. Связано данное явление с чувствительностью покровов пениса, влагалища и анального отверстия. Влагалище женщины травмируется во время полового контакта. Травмы не видимы, но их достаточно для проникновения вируса. Задний проход особенно чувствителен, и повреждается в большей степени.
Кондиломы в уретре у мужчин появляются, прорастая с полового органа или анала. Человек может заподозрить наличие образований в мочеиспускательном канале, руководствуясь симптомами:
- затруднительное мочеиспускание;
- жжение и боль в процессе испражнения;
- ощущение переполненности мочевого пузыря;
- частые позывы;
- кровянистые выделения;
- разбрызгивание струи мочи;
- болезненный половой акт.
Мужчинам следует задуматься о наличии наростов в уретре, если подобные образования уже присутствуют в аногенитальной зоне.
Человек задумывается, почему папилломы возникают не у всех, если болезнь настолько заразна. Дело в иммунной защите каждого конкретного организма. Пока с иммунитетом все в порядке, инфекция не может проявиться подобной симптоматикой. Но как только защита ослабевает, вирус активируется, и наружу выходят разнообразные наросты. Поэтому так часто возникновение кондилом наблюдают после длительных заболеваний, приема антибиотиков или стресса. Кроме прочего, ослабить иммунную систему может нехватка витаминов, хронические заболевания, переутомление и т.п.
У женщин кондиломы чаще всего поражают внешние и внутренние стенки влагалища, половые губы, анальное отверстие, а также область во внутренней стороне бедра. Как упоминалось, женщина более подвержена заражению вирусной инфекцией. Поэтому, кондиломы появляются в уретре у женщин намного чаще, нежели у мужчин.
Симптомы у женщин и мужчин проявляются в одинаковой мере. Представительница слабого пола может обратить внимание на рези во время мочеиспускания и менструальных выделений. Также может наблюдаться боль и зуд в процессе полового акта. Эти явления связаны с раздражением слизистой оболочки полового органа, а вместе с этим и самих кондилом.
Присутствие образований в уретре вызывает ощущение сдавленности в нижней части живота, постоянные позывы к испражнению, а также воспалительные процессы. Моча в процессе выхода разбрызгивается.
Опасность наросты выводящих путей несут в период беременности. Такие папилломы могут препятствовать нормальному прохождению плода. Эндоуретральные кондиломы могут передаться новорожденному ребенку в процессе его появления на свет.
Наибольшая опасность, которая кроется в вирусных образованиях, заключается в возможном перерождение клеток на злокачественные. Нередко эндоуретральные кондиломы вызывают эрозию шейки матки – состояние, которое довольно часто является граничным и переходящим на рак.
Чтобы не допустить распространение болезни, при первых проявлениях вируса женщине необходимо обратиться к гинекологу для постановки диагноза. Это поможет предотвратить возможные осложнения, и обезопасит от развития опасного для жизни заболевания.
Кондиломы, поражающие мочевыводящие пути могут встречаться двух видов – остроконечные и плоские.
Остроконечные наросты имеют вытянутую форму. Немного возвышаются над поверхностью покрова. Основание таких образований довольно тонкое, а конец заостренный. Могут встречаться по одиночке или группами. Множественные экземпляры имеют тенденцию к слиянию, образуя один огромный нарост внешне напоминающий гребень петуха. Такие кондиломы легко травмировать, а это несет угрозу возникновения ран. Остроконечные кондиломы в области уретры часто становятся причиной нарушения оттока мочи, вызывая воспалительные и дегенеративные процессы организма.
На фото в интернете представлены остроконечные папилломы в области половых органов.
Плоские кондиломы практически не выделяются на фоне слизистого покрова канала. Их особенно тяжело обнаружить без использования специального оборудования. Также могут располагаться группами и сливаться. Наросты редко травмируются. Данные образования являются наиболее опасными из-за риска онкологического перерождения. Проявление плоских бородавок менее симптоматично. Для их обнаружения человеку необходимо проходить плановые осмотры.
Плоские образования на половом члене мужчины доставляют дискомфорт. Независимо от вида новообразования, лечение является необходимой мерой решения проблемы. Не стоит надеяться, что эндо уретральные кондиломы исчезнут самостоятельно.
Возникновение новообразований мочеиспускательного канала может повлечь огромное количество нежелательных последствий. Расположенные возле или внутри уретры, или в ее полости, кондиломы способны нарушить нормальное функционирование органов жизнедеятельности.
Нередко наросты выводящих путей приводят к:
- Образованию воспалительного процесса. Если бородавки подвержены повреждениям, на их месте могут возникнуть кровоточащие раны. С присоединением бактериальной инфекции, начинается отек, выделение гноя. Существует вероятность возникновения язв.
- Кондиломатоз – разрастание кондилом, приводит к снижению работоспособности уретры. Кроме этого наблюдается разрастание наростов вглубь органов.
- Для женщин на период беременности наличие наростов возле родовых путей опасно. У малышей, заразившихся ВПЧ, новообразования возникают по стенкам гортани. Это явление несет огромную угрозу, так как может стать причиной асфиксии.
- Онкологический процесс – опасный результат наличия новообразований уретрального пространства. Риск такого исхода составляет 10% от всех случаев поражения, что является довольно большим числом ввиду количества носителей вируса.
Чтобы обезопасить себя от вероятных осложнений, больному следует обращаться за помощью при первом подозрении на заболевание. Только после диагностического исследования, человеку предложат наиболее эффективные методы лечения.

Перед началом мероприятий пациенту проводят уретроскопию. Для этого в мочеиспускательный канал вводится специальный зонд с оптической и осветительной техникой. Процедура позволяет увидеть состояние уретры, проанализировать ее структуру и обнаружить вероятные образования.
Удаление плоских и остроконечных кондилом на уретре проводится несколькими способами. Какой именно метод подобрать решает лечащий врач, учитывая пожелания пациента.
Лазерное иссечение происходит с применением специального лазера, который позволяет убрать наросты с большой точностью. Недостаток методики — в отсутствии возможности дальнейшего гистологического исследования.
Радиоволновое удаление – безболезненный, бескровный и наименее инвазивный способ избавиться от бородавок. Он получил положительные отзывы от врачей и от пациентов. Иссечение происходит путем воздействия преобразованных волн, которые разрушают клетки образования.
При использовании электрокоагуляции удаление происходит совершенно бескровно. Это дает возможность устранить нежелательные наросты без риска занесения инфекции.
Криодеструкция или заморозка жидким азотом позволяет убрать кондиломы вокруг стенок уретры довольно быстро и эффективно.
Хирургический способ – стандартный. Проводится на операционном столе. Используют метод при обширных разрастания и серьезных осложнениях.
Чтобы предотвратить появление вирусных бородавок в области мочеиспускательного канала, человеку следует придерживаться нескольких принципов.
- Иметь постоянного сексуального партнера. Частая смена таковых приводит к увеличению риска заболевания опасным вирусом.
- Следить за гигиеной собственного тела. Не использовать вещи зараженных и стараться избегать каких-либо контактов с такими людьми.
- Поддерживать естественную иммунную защиту организма.
Если человек будет внимателен к собственному здоровью, риск развития вирусной инфекции сведется к нулю. Также советуем соблюдать перечисленные правила и после удаления наростов.
Кондиломы в уретре – это опасное явление, требующее немедленного лечения. При возникновении малейших симптомов, человеку нужно как можно раньше отправиться к доктору.
источник
Опухоли в уретре бывают доброкачественными и злокачественными.
Новообразования уретры у женского пола диагностируются чаще, при этом доброкачественные опухоли превалируют над злокачественными. Средний возраст заболевших женщин составляет 45 лет, мужчин — 40 лет.
Самая распространенная опухоль в уретре у женщин – полип наружнего отверстия уретры.
Неопластические процессы в уретре занимают 4 % от всех урогенитальных опухолей.
До настоящего времени причины появления злокачественных и доброкачественных новообразований являются дискутабельными. Онкоурологи считают, что некоторая роль в развитии патологического процесса принадлежит следующим факторам:
• Длительно существующий воспалительный процесс (уретрит любого генеза).
• Факт травматизации уретры в анамнезе (медицинские урологические манипуляции у женщин и мужчин, тяжелые роды, аборты).
• Сопутствующие хронические заболевания женской и мужской половой сферы.
• Латентно протекающие инфекции, передающиеся половым путем.
• Заболевания желудочно-кишечного тракта, сопровождающиеся запорами.
• Изменения гормонального фона (более характерны для женского пола: прием гормональных препаратов, климакс).
• Стриктуры (сужения) мочеиспускательного канала.
Частота перерождения доброкачественного образования уретры в злокачественный у женщин встречается чаще.
Полипы (папиломмы, карункулы) большей частью локализуются в области наружного отверстия уретры и представляют собой эластичные гладкие образования красного цвета на ножке. Средний размер от 0,3 до 0,8 см. При пальпации, если нет воспаления, практически безболезненные. Кровоточат редко. При достижении больших размеров уменьшают просвет уретры, что приводит к нарушению мочеиспускания.
Размеры новообразования от 0,5 до 1 см, мягкие на ощупь, имеют ножку, синевато-красного цвета. Из-за хорошего кровоснабжения и наружней локализации часто травмируются, провоцируя воспаление, появление дизурических расстройств и кровянистых выделений. Пальпаторное исследование болезненно, из-за ломкости сосудов склонны к кровотечению.
Папилломы бывают единичные и множественные. Новообразования «сидят» на широком основании или на тонкой ножке, форма округлая, мягко-эластическая консистенция, размер не превышает 1 см. Цвет от бордового до беловато-серого. Множественные папилломы располагаются по задней стенке мочеиспускательного канала.
Кондиломы имеют конусовидную форму, чаще множественные, в виде кольца окружают уретру. Болезненные, склонны к образованию эрозивной поверхности с серозно-гнойным отделяемым с неприятным запахом. При появлении, как правило, красного цвета, в процессе развития приобретают коричневатый оттенок. Сухие бородавчатые кондиломы на широком основании при пальпации плотные, серо-желтого цвета.
Аденомы возникают в результате закупорки выводного протока железы. Форма новообразований округлая, консистенция мягкая, эластичная, локализуются в области наружного отверстия уретры.
Значительно реже встречаются фибромы, фибромиомы и миомы (опухоли, растущие из мышечного и соединительного слоев). Локализация — между передней стенкой вагины и стенкой мочеиспускательного канала, обнаруживаются, преимущественно у женщин постклимактерического возраста.
Новообразования имеют сосудистый генез, при пальпации мягкие, легко кровоточат.
Причина — воспаление кожных желез, с закупоркой выводного протока, уретро-влагалищные кистозные образования локализуются в парауретральной клетчатке и образуются из остатков эмбриональных клеток или Вольфова канала.
Причиной развития остроконечных кондилом у мужчин и женщин являются ВПЧ (вирус папилломы человека), инфицирование происходит при сексуальном контакте с инфицированным партнером.
В процессе прогрессирования вирусной инфекции возможно поражение всех отделов мочеиспускательного канала и слизистой оболочки наружных половых органов. Без своевременного лечения остроконечные кондиломы могут перерождаться в злокачественные новообразования.
Доброкачественные опухоли мочеиспускательного канала имеют различные проявления, которые зависят от объема, локализации, структуры ткани.
Для большинства доброкачественных опухолей характерно медленное развитие и отсутствие яркой симптоматики. Полип уретры у мужчин трудно заподозрить, и поэтому, мужчины с полипом в уретре длительно проходят лечение от воспалительного процесса, который не поддается антибактериальной терапии и постоянно рецидивирует.
Начальные симптомы могут выражаться следующими признаками:
• Жжение и дискомфорт в уретре.
• Рези при мочеиспускании.
• Императивные (ложные) позывы на мочеиспускание.
• Разбрызгивание мочи.
• Выделения из мочеиспускательного канала (воспаление в уретре).
• Боли в области мочевого пузыря (цистит).
• Кровянистые выделения из уретры в первой порции мочи.
• Болезненные ощущения во время полового контакта.
• Болезненные, спонтанные эрекции у мужчин.
• Наличие пальпируемых новообразований в области уретры.
Опухоль уретры
При обнаружении или подозрении на опухолевый процесс в мочеиспускательном канале важно правильно установить диагноз, от этого будет зависеть тактика лечения.
1. Наружный осмотр и пальпация уретры у женщин трансвагинально, у мужчин, в том числе и трансректально.
2. Клинический анализ крови и мочи, проба Нечипоренко.
3. Микроскопическое исследование мазка из уретры.
4. ПЦР-анализ на ЗППП, в том числе, и на ВПЧ.
5. Посев отделяемого уретры на флору.
6. Трансвагинальное УЗИ и УЗИ мочевого пузыря у женщин.
7. УЗИ мочевого пузыря и простаты у мужчин.
8. Исследование отпечатков опухолевого образования.
10. Уретроскопия с возможной биопсией.
Какие именно обследования нужны, определяет врач индивидуально для каждого пациента.
Дифференциальную диагностику проводят с выворотом слизистой уретры, злокачественным процессом, конкрементом мочеиспускательного канала, выраженным воспалением уретры.
Критерием, подтверждающим окончательный диагноз, является результат цитологии и гистологии опухолевого образования.
Удаление полипов на ножке
Удаление полипов на широком основании
Радикальное лечение опухолей мочеиспускательного канала только оперативное. Иногда, при малом размере полипа уретры у возрастных женщин (формирующийся полип) возможна тактика активного наблюдения. Это значит, что женщина должна приходить на контрольный осмотр 1 раз в 3 месяца. Активное наблюдение актуально при имеющейся выраженной сопутствующей патологии, при коррекции состояния возможно проведение оперативного лечения (иссечение или удаление полипа уретры).
В современной медицине при образованиях в уретре используют малоинвазивные оперативные вмешательства:
• ТУР.
• Криодеструкция.
• Электродеструкция.
• Удаление радиоволновым методом.
Современное, эффективное и практически безболезненное удаление новообразований наружного отверстия уретры можно осуществить на аппарате Сургитрон. Радиоволны способны локально разрушать опухолевые клетки, не оказывая разрушающего действия на близлежащие ткани, без образования рубцовых изменений.
Средняя стоимость по Москве удаления полипа уретры на аппарате Сургитрон – 15 000 рублей.
• Хирургическое иссечение.
• Электроэксцизия.
Послеоперационный период, как правило, протекает гладко. На 3-5 дней устанавливают катетер Фолея, чтобы исключить раздражающее действие солей на ткани и обеспечить адекватный отвод мочи. Нахождение катетера в мочеиспускательном канале позволяет избежать формирования стриктуры уретры.
При склонности к образованию рубцовой ткани иногда назначают процедуры бужирования мочеиспускательного канала. Это больше актуально для мужчин из-за анатомических особенностей уретры.
После удаления опухолевого образования (полипа) уретры для профилактики вторичной инфекции, назначают антибиотики и уросептики (Флорацид, Ципролет, Нолицин, Палин, Фуромаг).
Устранению микробных агентов и снижению концентрированности мочи способствует прием растительных диуретиков (Урологический сбор, Толокнянка, Фитонефрол).
Для местного лечения, особенно при наружней локализации образования, применяют мазь Левомеколь, Банеоцин.
В ряде случаев, новообразования уретры, после выполненного оперативного вмешательства, склонны к рецидивам. Полип уретры у женщин диагностируют повторно в 15 % случаев, у мужчин в 10%.
После операции посещать врача в первый год необходимо 1 раз в 3 месяца, далее 2 раза в год.
При опухолях уретры лечение знахарскими способами недопустимо, так как можно упустить драгоценное время, а лечить рак уретры значительно сложнее, да и прогноз при злокачественном новообразовании не слишком благоприятен, особенно на запущенной стадии.
Другое дело, когда рецепты народной медицины используются в качестве вспомогательного средства после операции по поводу удаления, например, полипа уретры.
Ванночки с ромашкой, календулой, корой дуба способствуют лучшему заживлению послеоперационной раны, снимают боль.
По поводу лечения чистотелом новообразований уретры хотелось бы поговорить особо. Дело в том, что чистотел относится к ядовитым растениям, и способен накапливаться в организме. Эти побочные действия чистотела могут привести к отравлению и негативно влияют на печень.
Применение сока чистотела для местного лечения полипа уретры вызовет химический ожог слизистой оболочки, что потребует значительных усилий и затрат для коррекции состояния.
источник
Папилломавирусная инфекция относится к заболеваниям, передающихся половым путем при непосредственном контакте кожи к коже.
Бородавки на члене или зоне промежности, мошонке, области вокруг заднего прохода имеют вирусное происхождение.
Их росту способствует папилломавирусная инфекция (ВПЧ).
На сегодняшний день определен основной этиотропный фактор развития кондиломатоза. Им является вирус папилломы человека (ВПЧ), который имеет боле 100 разновидностей. Подвид ВПЧ вызывающий появление бородавок на интимных местах может передаваться как половым путем, так и контактно-бытовым. При этом большинство людей являются носителями вируса папилломы, даже не догадываясь об этом.
Это связано с тем, что подобный вирусный агент не вызывает характерных симптомов и физиологических проявлений, находясь в латентном состоянии. Выявляют заболевание чаще всего при гинекологическом или урологическом осмотре пациента, уже на стадии роста генитальной бородавки.
Пусковым механизмом формирования остроконечных кондилом на гениталиях и внутренних половых органах является резкое ослабление иммунной защиты организма. Такое состояние может быть связано с организменными патологиями, воспалениями, инфекциями, а также гормональными сбоями и банальным переутомлением.
Не следует пренебрегать бородавками на половых органах, так как подобные новообразования в медицине считаются предраковым состоянием. Такой вывод был сделан, когда статистическое исследование показало увеличение риска развития онкологии шейки матки в 60 раз у женщин имеющих кондиломы на слизистой оболочке данного органа.
Кроме рака, половые бородавки могут быть опасны развитием следующих состояний:
- Механическое повреждение бородавки на половом члене или в женских половых путях может привести к сильнейшему кровотечению;
- Генитальные бородавки препятствуют нормальной сексуальной жизни, ограничивая половую активность пациента;
- Косметический дефект на половых органах беспокоит некоторых пациентов с эстетической точки зрения, порождая комплексы;
- Кондиломы у женщин могут препятствовать нормальному родоразрешению.
ВПЧ имеет огромное количество разновидностей. Поэтому кондиломы, как и другие папилломы, могут носить:
- неонкогенный характер – это относится к вирусу 1-го, 2-го, 4-го, 10-го типа;
- слабоонкогенный характер, то есть ВПЧ 6-го, 11-го, 30-го типов;
- высокоонкогенный характер – вирус 16-го, 18-го, 30-го, 39-го, 45-го, 51-го, 56-го, 68-го типов.
Онкологическая опасность кондиломы не зависит от ее размера, хотя более крупные бородавки чаще подвергаются травмам. Перед назначением лечения или удаления бородавки на половых органах врач всегда выясняет, к какому типу относится данная кондилома.
Учитывая, что инфекция передается чаще всего половым путем, основной причиной заражения можно считать незащищенный половой контакт. Беспорядочные половые связи, частая смена партнерш значительно увеличивают риск. Несоблюдение правил личной гигиены может привести к заражению контактно-бытовым путем, особенно при наличии повреждений кожи.
Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах.
У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене.
Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой.
В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии.
На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах.
Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Когда появились бородавки на члене или на малых половых губах, то следует сперва определить вид образования. Так, отдельный вид генитальных бородавок будет иметь особую структуру, поэтому лечение будет значительно отличаться. Ниже приведены наиболее распространенные виды генитальных бородавок и их особенности.
Место локализации интимных бородавок – женские и мужские половые органы. Но, кроме этого, они могут образовываться вокруг мочеиспускательного канала, анального отверстия и прямой кишки. Новообразования быстро увеличиваются, но не затрагивают глубокие слои кожи.
Если на половом члене бородавки у мужчины, и он займется сексом с женщиной, то вероятность передачи ВПЧ при этом составит свыше 85%.
Интимные бородавки могут доставить женщине множество неприятностей, поскольку это не просто косметические дефекты. Они появляются на половых губах, что приводит к травмированию во время секса или при ношении неудобного белья.
Часто кондиломы образуются во влагалище и на шейке матки, что может провоцировать воспалительные процессы и кровотечения. Бородавки, появившиеся на коже промежности, срываются одеждой и разрастаются.
Новообразования вокруг заднего прохода и в прямой кишке мешают дефекации и становятся причиной эрозий, а в районе уретры – затрудняют отток мочи и вызывают инфекции мочевого пузыря и почек.
Нельзя игнорировать папилломы, поскольку они могут дать толчок развитию онкологического заболевания. Особо опасными в этом случае считаются шеечные и вагинальные кондиломы, которые перерождаются чаще других.
Бородавки на половом органе мужчины тоже не безобидны. Обычное место их локализации – головка полового члена, крайняя плоть и уретра. Но они могут появиться на мошонке, кожных складках в области паха и вокруг ануса.
Бородавки на пенисе могут быть похожи на узелки разного размера или плоские бороздчатые конгломераты. Их цвет варьируется от розового до коричневого. Они вызывают дискомфорт и затрудняют мочеиспускание. Часто происходит травмирование новообразований, что стимулирует воспалительные процессы и увеличение количества кондилом.
Со временем обычная бородавка в интимной области мужчины может переродиться в злокачественную опухоль.
Папилломы часто не заметны и не приносят дискомфорта инфицированному до момента распространения.
Образуя наросты над кожей, выглядят как цветная капуста (петушиный гребень).
Являются помехой при мочеиспускании и при занятии половым актом.
Нередко у мужчины образуются бородавки на половом члене, которые в зависимости от вида обладают особой симптоматикой и требуют индивидуального лечения. Преимущественно встречаются белые наросты на головке члена, при которых мужчина испытывает ряд неприятных симптомов:
- ощущение жжения;
- зуд;
- образование небольших трещин и травм;
- болезненные ощущения в процессе сексуального контакта.
Надеемся, вам понятно от чего появляются бородавки на члене. Поговорим об их симптомах. Бородавкам присущи следующие отличительные черты:
- на ощупь они твёрдые, имеют вид плотных наростов;
- редко появляются поодиночке;
- не окружаются воспалительным «венчиком»;
- не имеют внутри жидкого содержимого;
- болят и кровоточат только при их ранении.
С настороженностью стоит относиться к жжению и зуду на месте бородавки, а также к трещинам на коже, которые являются входными воротами для инфекции.
Не всем удаётся без помощи врача поставить себе правильный диагноз и определить от чего бородавки на пенисе вскочили.
Интимные бородавки должны быть осмотрены специалистом, который при необходимости назначит серологическое обследование и выяснит от чего бородавки на члене у Вас. Затем он подберёт нужный противовирусный препарат для эффективного лечения бородавки у мужчин.
Подробную информацию о ВПЧ и о серьезности ИППП смотрите в следующем видео материале.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой.
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок.
Диагноз кондиломатоза можно установить только на основании результатов объективного исследования и при наличии типичной клинической картины заболевания при условии, что кондиломы видны невооруженным глазом.
Информативным методом диагностики является кольпоскопия, в процессе которой, после обработки 3% уксусной кислотой очаги на шейке матки, пораженные ВПЧ, становятся серовато-белыми. Следует подтвердить наличие инфекции лабораторными методами исследования: цитологический, гистологический и амплификационный анализ ДНК.
Для доказательства наличия ВПЧ-инфекции проводят цитологическое исследование мазков, взятых со слизистой шейки матки. При обнаружении соответствующих изменений проводят прицельную биопсию с последующим гистологическим исследованием материала.
Биопсия необходима при гиперпигментированных и атипичных разрастаниях, неэффективности лечения, при подозрении на рак и предраковые заболевания.
К сожалению, до настоящего времени пока еще нет препаратов для системного применения и вакцин против ВПЧ. В этой связи полное излечение от ВПЧ-инфекции пока невозможно. В этой связи целью проводимого лечения пока остается только лишь удаление кондилом, а не избавление от возбудителя заболевания. Однако эффективность большинства методов лечения составляет 60-80%.
При этом она существенно варьирует у разных больных. Рецидивы возможны при лечении любым методом. При этом они чаще всего обусловлены повторной активацией имеющейся инфекции, а не с повторным инфицированием от половых партнеров.
При отсутствии лечения кондиломы на гениталиях могут самостоятельно исчезать, оставаться без изменения или прогрессировать. Тем не мене, бессимптомная инфекция вне зависимости от типа ВПЧ не требует лечения.
Лечение генитальных кондилом сводится к их удалению, а также своевременному выявлению предраковых заболеваний и рака половых органов. Лечение больных осуществляется только врачом. Самолечение недопустимо.
Лечение генитальных бородавок должен осуществлять врач на основании проведенной диагностики. В первую очередь пациент проходит ПЦР тест, который направлен на выявление вируса папилломы человека в крови. Далее может быть назначена биопсия или гистологическое исследование патологической ткани.
При подтверждении диагноза назначается рациональная противовирусная и цитостатическая терапия, а также производится обязательное удаление новообразования.
Для обнаружения интимных бородавок врачи проводят осмотр пациента. Аногенитальную область при этом надо осматривать при хорошем освещении, чтобы не пропустить мелкие кондиломы. Для женщин обязательным является осмотр шейки матки.
Если обнаружены бородавки у наружного отверстия уретры, то проводят уретроскопию. Перед биопсией или хирургическим удалением делается уксусная проба, чтобы определить границы пораженного участка.
Для диагностики проводят кольпоскопию, выполняют цитологическое и гистологическое исследование. Это направлено на выявление онкологических кондилом.
Генитальные бородавки относятся к разновидности ВПЧ с высокой контагиозностью, то есть риском заражения ими. Произойти это может такими способами:
- половые контакты – особенно не защищенные презервативом, но и этого способа предохранения может быть недостаточно, потому что область мошонки и промежности у мужчины все равно остается незащищенной;
- бытовой путь – через предметы гигиены зараженного человека (полотенца, мочалки, белье).
Если мужчина обладает крепким иммунитетом, то вирус у него может и не проявляться, но при этом находиться в организме.
Бородавки на половых органах называются остроконечными кондиломами. Они редко появляются по одной, обычно это групповые скопления. Из-за тонкой кожи и большого количества складок папилломы могут мокнуть и покрываться беловатым налетом. Это приводит к воспалению и скапливанию гноя, сопровождающемуся неприятным запахом.
Вирус папилломы человека передается половым и контактным путем. Интимные бородавки образуются в местах активного трения и травмирования во время сексуальных контактов. Существуют факторы, которые увеличивают риск появления кондилом:
- урогенитальные инфекции – гонорея, хламидиоз и заражение трихомонеллой;
- ВИЧ-инфекция;
- диабет;
- стрессовые ситуации;
- гормональные отклонения;
- ослабление иммунитета;
- неблагоприятная экология;
- тяжелые производственные условия;
- беременность.
Кроме полового и бытового способа, может произойти заражение ВПЧ при прохождении родовых путей. Это вертикальный способ передачи папиллом от матери к новорожденному.
Полностью избавится от вируса в организме невозможно.
Убрать можно лишь симптомы – физическое устранение. Однако, после удаления остроконечных кондилом в 50 % случаев образования больше не появлялись, когда у 10 процентов населения рецидив происходил через 3 месяца.
Половые папилломы иногда проходят сами и не требуют лечения, но это редкость.
При обнаружении генитальных бородавок, эффективность лечения достигается комплексной терапией, которое подразумевает использование иммуностимулирующих, противовирусных препаратов и деструктивного метода (разрушение наростов), такие как:
- Подофиллин. В России выпускается в виде порошка, перед применением разводится согласно инструкции. Используется при поражении папилломами гортани и мочевого пузыря.
- Подофиллотоксин. Вещество растительного происхождения, изготовлен из корневищ подофилла, растворен в спирте и воде. Противопоказан беременным и во время кормления грудью.
- 5-фторурацил. Попадая в ткани организма, быстро распространяется, блокирует развитие патологических опухолевых клеток. Направлен на борьбу с злокачественных опухолей.
После внешнего осмотра врач может установить точно диагноз, разработать эффективную схему лечения. Кроме визуального осмотра, к обязательным методам диагностики относят ПЦР анализ, который позволяет определить тип вируса, степень онкогенности.
Чтобы исключить дисплазию и рак шейки матки, берут мазок для цитологического исследования. Дополнительно проводят биопсию, гистологический анализ для обнаружения присутствия раковых клеток.
Лечение генитальных бородавок – сложный процесс, поскольку универсальных препаратов для полного уничтожения вируса пока не изобрели. Уменьшить активность вируса можно при помощи некоторых медикаментозных средств, но врачи предлагают удалить бородавки.
Важно! Эффективность медикаментозной терапии – 70%, но при этом риск рецидивов очень высокий.
Удаление новообразований проводят при помощи специальных медикаментозных средств, прижиганием, методами физического воздействия. Во время лечения необходимо принимать иммуномодуляторы на основе интерферона – Лаферон, Циклоферон.
Эффективные медикаментозные препараты:
- Подофилокс, Кондилокс – мази гелевой консистенции, которые в течение нескольких недель следует наносить на папилломы;
- Имиквимод – средство для усиления местного иммунитета, обладает невысоким раздражающим эффектом, рецидивы после лечения появляются примерно у 20% пациентов;
- Полифенон Е, Вереген – лекарственные средства на основе экстракта зеленого чая.
Для физического удаления используют несколько способов. При большом скоплении наростов их иссекают скальпелем.
Если бородавок немного, они имеют небольшой размер, то их могут заморозить жидким азотом, прижечь током высокой частоты. Для прижигания папиллом в уретре, прямой кишке или влагалище используют лазерное удаление – новообразования выпаривают тонким лучом лазера.
Современный метод борьбы с папилломами – радиоволновая деструкция, бесконтактное воздействие на новообразования радиоволнами высокой частоты.
Избавиться от папиллом небольшого размера можно попробовать самостоятельно. Но народные средства не смогут полностью избавить от ВПЧ.
Чем можно прижигать бородавки:
- Сок чистотела – лидер среди домашних средств для лечения разного рода бородавок. Его нужно наносить на проблемные места трижды в сутки.
- Масляная смесь – в 5 мл масла чайного дерева добавить 5–7 капель масла оливы. Средство тонким слоем нанести на новообразования, смыть через четверть часа.
- Обрабатывать пораженные участки касторовым маслом дважды в сутки.
- Смазывать папилломы соком кислого яблока до 6 раз в сутки.
Для усиления эффекта домашних средств, гениталии предварительно нужно очистить от скопления грязи, жира, мертвых клеток при помощи овсяного скраба – измельченные овсяные хлопья развести небольшим количеством молока, втирать в проблемные места 3–4 минуты.
Генитальные кондиломы – не просто неприятная дерматологическая проблема, а серьезное заболевание, которое может стать причиной рака. Предотвратить заражения просто – избегать случайных половых связей, соблюдать правила гигиены, отказаться от пагубных пристрастий, укреплять защитные функции организма, носить нижнее белье преимущественно из натуральных материалов.
При появлении бородавок в интимных местах следует обратиться к врачу, самолечение может стать причиной сепсиса и сильного кровотечения.
Лечение бородавок на половых органах нередко проводят народными средствами. Перед использованием рецептов из народной медицины следует обратиться за консультацией к врачу. Используют такие народные методы прижигания бородавок:
- Рекомендуется обрабатывать поврежденный участок кожи яблочным соком. Процедура выполняется 5−6 раз в день, при этом используется кислый фрукт.
- Эффективным является касторовое масло, которое наносят на кондилому 2 раза в сутки.
- Использование смеси, в состав которой входит масло чайного дерева (5 мл) и оливковое масло (5−6 капель). Лекарственное средство наносят на кондилому на 15 минут.
- Использование сока чистотела — эффективный домашний препарат. Сок втирают в поврежденную кожу гениталий 3 раза в день.
Вариант лечения выбирается в зависимости от места дислокации и размера новообразования:
- На лобке преимущественно удаляют хирургическим путем или электроножом, лазером. Здесь кожа довольно тонкая, поэтому новообразования не прорастают глубоко. Травматичность – минимальная. Не запрещается использование ляписного карандаша или аналогичных препаратов.
- На яичках бородавки удалять механически довольно сложно из-за высокого риска получения травмы. Неловким движением скальпеля хирург может повредит кровеносные сосуды, что питают сами яички, что приведет к бесплодию. Поэтому рекомендуется здешние бородавки удалять лазером или прижиганием муравьиной кислотой (используется, если размер новообразований не более нескольких миллиметров).
- На уздечке вызывают больше всего проблем. Наросты прорастают очень глубоко, легко повреждаются даже при ходьбе, не говоря уже о половом контакте. Бородавки в этом месте обязательно удаляют либо вырезанием, либо электроножом, лазером. Точный метод терапии выберет сам врач при осмотре.
Какой вариант удаления бородавок не назначил врач – терапия обязательно дополняется приемом иммуномодуляторов и витаминных комплексов. Только так можно ВПЧ перевести в состояние ремиссии.
Удаление бородавок на половых органах требует провести дополнительные анализы. Это обзорный мазок, анализ на гепатит, реакция на сифилис и ВИЧ. Кроме того, сдают анализ на бактериальную флору.
Лечение бородавок на половых органах проводится следующими методами:
- удаление с помощью радиоволновой хирургии;
- лазерное удаление кондилом;
- деструктивная терапия;
- прижигание жидким азотом;
- медикаментозные назначения;
- народные практики.
Лечение интимных бородавокмедикаментозным способом может быть затруднено, поскольку пациент не всегда способен самостоятельно наносить лекарственный препарат на пораженный участок. Чаще всего в качестве лечения назначается раствор трихлоруксусной кислоты. Это средство вызывает омертвление клеток, но сопровождается болевыми ощущениями и жжением.
Кроме того, может потребоваться восстановление иммунной системы и курс противовирусных препаратов.
Лечение кондилом начинают только после врачебной консультации и осмотра, при необходимости делают биопсию и проводят анализ клеточного состава разрастаний. После окончательной диагностики назначают медикаментозное удаление папиллом, крио- или аппаратную деструкцию. При выборе методики обязательно учитывают распространённость заболевания, возраст и общее состояние здоровья пациента.
Для удаления единичных кондилом используют прижигание 80-90% раствором трихлоруксусной кислоты или препаратом солкодерм. Оба средства обладают сильным некротическим действием: кислоты обезвоживают клетки и разрушают белки, ткани получают химический ожог с образованием сухой раневой поверхности.
Перед процедурой нужно обязательно защитить кожу или слизистую слоем жирного крема либо вазелина. Препарат аккуратно наносится на поверхность кондилом стеклянным шпателем, после чего пациент чувствует сильное жжение.
Чтобы полностью избавиться от кондилом, может понадобиться несколько аппликаций. Возможные осложнения – образование язв и рубцов, потому лечение выполняется и контролируется врачом.
Чтобы вывести кондиломы в домашних условиях, применяют кондилин – дважды в сутки 3 дня подряд, затем пауза 4 дня и повтор циклов максимум до 5 недель. Кондилин противопоказан беременным, кормящим грудью и детям до 12 лет; за один сеанс можно обрабатывать не больше 50 папиллом.
Либо можно воспользоваться его аналогом на основе подофиллотоксина — кремом Вартек. Также применяют экстракт супер-чистотел курсом в 5 дней: средство наносят на бородавки по 1 капле 1 раз в сутки, здоровую кожу защищают цинковой мазью.
Критерии излеченности кондилом: бородавки исчезли, после удаления корочки кожа ровная и розовая, впоследствии возможна небольшая пигментация либо локальное обесцвечивание.
Популярно удаление интимных бородавок жидким азотом: папиллома получает холодовой ожог. При воздействии низкой температуры жидкость внутри клеток моментально замораживается и увеличивается в объёме, разрывая мембраны.
На месте папилломы образуется пузырь, который вскрывается сам через пару дней. Затем ранку нужно защитить стерильной повязкой ещё на 2-3 дня.
Если бородавка не исчезает в течение 1-2 недель, то понадобится повторная крио-обработка.
Избавиться от кондилом можно способом электрокоагуляции или с помощью лазера. В обоих случаях из клеток выпаривается вода, происходит нагрев тканей папилломы и их разрушение. Понадобится местная анестезия, лечение проводит только врач.
Народные средства для лечения кондилом обладают противовирусным, иммуностимулирующим и местным прижигающим действием.
- Номером один был и остаётся чистотел, свежим соком которого смазывают папилломы. Он требует осторожного обращения, так как достаточно ядовит.
- Пихтовое масло убивает вирусы, его используют дважды в день по 1 капле на бородавку.
- Листья каланхоэ превращают в кашицу, с ней два раза в сутки накладывают компрессы на зону кондилом и оставляют их на 5-6 часов.
- Настойкой из прополиса генитальные папилломы смазывают 2-3 раза в день в течение недели и более.
Опытный врач без труда определит наличие остроконечных кондилом только по их внешнему виду. Но для подтверждения диагноза назначается анализ, подтверждающий присутствие в крови вируса папилломы человека. Используя современные способы диагностики, будет исключено наличие других возбудителей ЗППП.
Основной метод лечения остроконечных кондилом – их удаление. Конкретный способ удаления выбирается индивидуально, в зависимости от локализации образований, их количества и особенностей организма пациента.
Вылечить заболевание окончательно невозможно, так как вирус папилломы человека остается в организме навсегда. Но можно свести вероятность рецидива к минимуму, восстановив иммунную систему и исключив предрасполагающие факторы.
Если у человека система внутренней защиты достаточно сильна, ВПЧ может даже уйти из организма. Спонтанное выздоровление происходит в половине случаев.
Бывает и так, что иммунитет контролирует его «поведение» и вирус может «проспать» в организме всю жизнь, не проявив себя. Но при активации вируса, то есть когда появляются разрастания: папилломы, кондиломы (особенно если этот процесс идет бурно), конечно, лечиться необходимо.
Перед началом лечения желательно проверить иммунный статус, чтобы определить слабое место «внутренней обороны» и провести иммунокоррекцию. Затем назначается специфическое противовирусное лечение – как правило, сочетаются средства местного и общего воздействия.
Препараты нужно подбирать индивидуально. Используют и хирургические методы – при небольших папилломах химическую коагуляцию или криодеструкцию, но последняя противопоказана при дисплазии шейки матки, так как не обеспечивает достаточной глубины удаления пораженной ткани. Наиболее эффективные (но и самые дорогие) методы удаления папиллом – лазеротерапия и воздействие радиоволновым «ножом».
Белые наросты на члене и половых губах небольших размеров можно удалить с помощью медикаментозных средств. Такую терапию именуют «местным» лечением, поскольку лекарственные препараты воздействуют лишь на верхний слой кожи, которая повреждена вирусом. Медикаментозная терапия предусматривает такие препараты:
- Использование мази «Кондилин», которую наносят на поврежденный участок дважды в день. Терапия длится 3 дня. Если вылечить заболевание таким образом не удалось, то следует продолжить ежедневное использование мази или попробовать другой метод.
- Применение крема или мази «Алдара». Крем следует намазывать равномерным тонким слоем трижды в неделю. Терапевтическое лечение длится 3−4 недели. Необходимо, чтобы мазь находилась на поврежденном участке 6-ть часов и более, после чего можно смывать.
- Трихлоруксусную кислоту используют лишь при образованиях небольшого размера, которые имеют жесткую структуру, поскольку таким средством можно с легкостью еще больше травмировать кожный покров. Препарат не стоит наносить самостоятельно, процедуру нанесения кислоты осуществляет врач или медсестра.
Если у вас на члене появились какие-то бородавки, то кроме них можно встретить другие виды наростов на пенисе у мужчин:
- Герпетические высыпания (пузырьки, переходящие в язвочки).
- Ангиокератомы – фиолетовые или коричневые «капельки», часто помимо пениса усеивающие кожу мошонки.
- Кожные элементы, вызванные возбудителями заболеваний, передающихся половым путём.
- Жировики или липомы, напоминающие «белые шарики», образовавшиеся вследствие закупорки сальных желёз.
Бородавки способны приносить дискомфорт только при их травмировании, например, во время полового акта. Если кожное образование постоянно болит, чешется, имеет вокруг себя зону покраснения или ярко окрашено – возможно, что оно вызвано патогенными микроорганизмами.
Отсутствие своевременного и эффективного лечения может привести к серьезным осложнениям. Прежде всего – это появление все новых и новых остроконечных кондилом половых органов, которые могут нагнаиваться, отпадать из-за постоянного соприкосновения с нижним бельем, оставляя после себя болезненные и кровоточащие язвочки.
Наличие многочисленных разрастаний способно привести к осложнению процессов мочеиспускания и дефекации, а также к сужению крайней плоти – фимозу. Но главная опасность– риск того, что доброкачественные образования могут со временем стать злокачественными, вызвав онкологическое заболевание.
- Большое количество половых партнеров, частые и беспорядочные половые контакты.
- Наличие дополнительных инфекций (цитомегаловирусная инфекция, ВИЧ, хламидиоз, трихомониаз), которые подавляют иммунитет и вызывают патологические изменения в тканях половых органов.
- Курение табака, снижающее местный иммунитет и оказывающее негативное влияние на структуру эпителия шейки матки.
- Гормональные нарушения.
- Недостаток витаминов, особенно А, С, β-каротина и фолиевой кислоты.
В основном, заболевание передается половым путем. При этом инфицированию способствуют микротравмы кожи и слизистых покровов.
В ряде случаев (редко) имеет место контактно-бытовой путь передачи инфекции. Возможно также и заражение детей во время родов.
ВПЧ инфекция считается пожизненной. В подавляющем большинстве случаев ВПЧ инфекция любого типа протекает бессимптомно и нередко сочетается с другими заболеваниями, передаваемыми половым путем.
В зависимости от проявлений папилломавирусной инфекции на гениталиях выделяют клиническую, субклиническую и латентную формы.
Одним из вариантов клинической формы ВПЧ инфекции являются остроконечные кондиломы (папилломы), представляющие собой бородавчатые разрастания на короткой ножке, по форме напоминающие цветную капусту.
Необходимо следить за микрофлорой в районе паха, влажная среда является благоприятной средой для роста остроконечных кондилом.
Личное полотенце огородит окружающих от заражения и не даст подхватить другую инфекцию.
Не стоит использовать мыло с отдушками.
Материал нижнего белья должен быть из натуральных волокон и удобен при носке.
Синтетика не позволяет коже дышать, что приводит к развитию болезни.
Стирка такого белья должна быть отдельно от остальных вещей.
В настоящее время существует специфическая профилактика против самых опасных видов ВПЧ, которые вызывают рак полового члена и рак шейки матки.
Это две вакцины – Гардасил и Церварикс. Прививки делают как женщинам, так и мужчинам, причем начиная с подросткового возраста.
Вакцины имеют свои противопоказания и ограничения по возрасту, поэтому информацию о них лучше получить непосредственно у врача, пройдя необходимые обследования.
Минус вакцины в том, что она защищает от определенных штаммов вируса, не препятствуя заражению другими, менее опасными.
Поэтому осторожность нужно соблюдать в любом случае:
- ограниченное число половых партнеров снижает риск инфицирования;
- использование презервативов не гарантирует отсутствие риска заражения, но значительно снижает его;
- иммунитет способен противостоять инфицированию, поэтому заботьтесь о его состоянии;
- следите за гигиеной половых органов;
- не пользуйтесь чужими гигиеническими принадлежностями (полотенцами, мочалками) а также нательным бельем;
- ведите здоровый образ жизни и избавьтесь от вредных привычек.
В связи с тем, что ВПЧ-инфекция относится к заболеваниям, передаваемым половым путем, профилактика данной патологии, требует проведения соответствующих мероприятий:
- Выявление и лечение у больных с кондиломатозом гениталий других сопутствующих заболеваний, передающихся половым путем.
- Активное лечение кондилом на ранних стадиях и дальнейшее наблюдение для своевременного выявления их прогрессирования.
- Обучение больных использованию барьерных методов контрацепции.
- Ограничение случайных сексуальных контактов для предотвращения инфицирования ВПЧ и другими заболеваниями, передающимися половым путем.
- Обследование и, при необходимости, лечение половых партнеров.
Профилактика ВПЧ подразумевает укрепление иммунитета и предостережение от случайных половых контактов с вероятно зараженным человеком.
Нужно заметить, что презерватив не защищает от заражения, так как вирус передается именно через слизь, которую продуцирует предстательная железа.
Итого, теперь вы знаете, что такое бородавки на члене и то, что они появляются из-за заражения ВПЧ. На ранней стадии они удаляются достаточно просто. Можно даже народной медициной обойтись (обязательно согласовывать такую терапию с врачом). Удалять наросты следует как можно раньше, так как со временем те могут перерастать в злокачественные опухоли.
Сегодня люди довольно часто замечают бородавки на половых органах. Чем лечить, зависит от решения врача, а вот защита от ВПЧ — важная задача каждого человека.
Чтобы свести к минимуму риск заражения ВПЧ, в том числе интимными кондиломами, человек должен вести здоровый образ жизни. Надо укреплять иммунную систему и заниматься спортом или физкультурой. Желательно не пристраститься к курению, а если человек уже подвержен этой пагубной привычке, то бросить. Курение увеличивает риск рецидивов бородавок и осложняет лечение.
Женщинам необходимо регулярно проходить гинекологические осмотры, чтобы выявить появление новообразований как можно раньше и удалить их, не позволяя переродиться в онкологию.
Одной из важных профилактических мер считается вакцинирование от ВПЧ 6-го и 11-го типов. Но на постсоветском пространстве эта вакцина не пользуется большой популярностью.
Чтобы предотвратить заражение, необходимо соблюдать меры личной гигиены, не совершать беспорядочных половых актов, использовать презервативы для личной защиты.
Кроме того, необходимо принимать витаминные комплексы и полноценно питаться — это влияет на состояние иммунитета. Не подвергать себя стрессовым ситуациям и качественно отдыхать, чтобы организм не испытывал запредельных нагрузок. Все это препятствует ослаблению защитных функций и уменьшает риск заражения папилломами.
источник