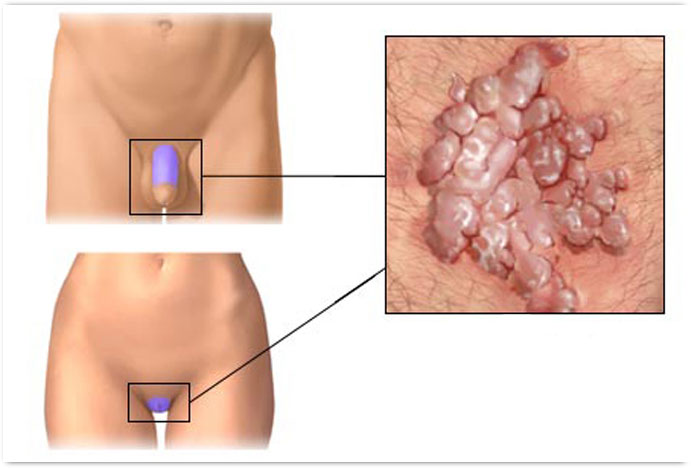
Наросты на члене у мужчин и на половых губах у женщин – повод для волнения. Их появление может стать следствием серьезных заболеваний, поэтому так важно знать, почему они образуются, как их можно лечить, к какому врачу для этого обращаться.
Можно выделить три основных вида наростов, которые могут появиться на гениталиях:
Подобные наросты отличаются друг от друга и по внешнему виду, и по природе образования.
Причиной возникновения генитальных бородавок является вирус папилломы человека второго типа. Он проникает через кожу и слизистые во время полового акта. Патогенный микроорганизм активизируется не сразу. С момента заражения до появления бородавок может пройти несколько дней или несколько лет: все зависит от состояния иммунной системы человека. Иногда бородавки самостоятельно исчезают, но это скорее исключение, чем норма. При отсутствии лечения подобные образования способны стать причиной развития онкологии. Поэтому при их появлении важно сразу обращаться за помощью к врачу.
У мужчин чаще всего бородавки появляются на пенисе, на головке полового члена, вокруг анального отверстия, в уретре. У женщин они поражают область заднего прохода, растут на половых губах, во влагалище, на шейке матки. Больной при этом испытывает дискомфорт при мочеиспускании. Во время полового акта способна возникнуть боль. Во время ношения одежды образования часто травмируются и кровоточат. Все это значительно ухудшает качество жизни человека.
В группе риска люди, часто меняющие половых партнеров, практикующие незащищенные половые акты. Вирус папилломы человека, попадая на кожу и на слизистую, может долгое время находиться в латентном состоянии. «Просыпается», когда снижается иммунитет, проникает в клетки, встраивается в их геном и отключает программу ограничения их деления. Бесконтрольный процесс приводит к формированию доброкачественного образования.
Процесс его развития проходит несколько этапов:
- Сначала на пораженных участках возникает гиперемия.
- Затем на коже формируются пузырьковые образования.
- Образуется пигментация пораженного участка.
В каждом конкретном случае процесс образования бородавок индивидуален, поэтому и симптомы могут быть различными. У одних бородавки становятся похожими по форме на кочан цветной капусты, у других они имеют мягкую структуру и телесный цвет.
Обычно такие доброкачественные элементы редко трансформируются в злокачественные опухоли. Но при наличии факторов-провокаторов риски малигнизации заметно повышаются.
Самыми распространенными пусковыми механизмами являются:
- хронические половые инфекции (хламидиоз, трихомониаз, вирусы герпеса, венерические заболевания);
- снижение иммунитета после перенесенного психологического стресса или авитаминоза;
- частые смены половых партнеров;
- практика нетрадиционного секса;
- игнорирование средств контрацепции;
- пренебрежение правилами гигиены (использование чужих полотенец, мочалок, неосторожное поведение в общественных бассейнах, банях и саунах).
Для исключения рисков малигнизации бородавки необходимо лечить.
Это доброкачественные образования, выступающая часть которых состоит из клеток эпителия, а внутри находится соединительная ткань, пронизанная капиллярами. Они формируются после инфицирования вирусом папилломы человека 16 и 18 типа. Он попадает в кровь через поврежденные кожные покровы во время незащищенного полового акта или длительного прямого контакта с больным. Велика вероятность передачи патогенного микроорганизма от больного здоровому человеку во время совместного пребывания в общественных саунах.
Сильный иммунитет способен долго сдерживать активацию вируса. Его снижение приводит к внедрению чужеродного агента в клеточные структуры, к запуску процесса стремительного и бесконтрольного деления клеток эпителия, к образованию характерных наростов.
Немаловажную роль играют следующие факторы риска:
- плохое питание;
- пожилой возраст;
- наличие в анамнезе аутоиммунных, аллергических заболеваний, патологий желудочно-кишечного тракта, дыхательных путей;
- бесконтрольный прием некоторых лекарственных препаратов;
- воздействие ультрафиолета, психоэмоциональные перегрузки;
- плохая экология;
- наследственная предрасположенность.
У женщин к наиболее распространенным провоцирующим факторам относится нарушение гормонального фона, половые инфекции (трихомониаз, хламидиоз), прием оральных контрацептивов, использование внутриматочной спирали. У мужчин спровоцировать активизацию инфицирования способна занятость на вредном производстве, алкогольная и никотиновая зависимость, ведение беспорядочной половой жизни.
Папилломы похожи на продолговатые наросты, имеющие тонкие ножки. Внешне они могут быть похожи на сосочки, петушиные гребни, кочан цветной капусты. В редких случаях растут как единичные образования. У большинства больных выявляются множественные разрастания. На ощупь папилломы могут быть мягкими или твердыми: все зависит от того, как быстро протекает процесс ороговения тканей.
Рост папиллом всегда сопровождается зудом и раздражением. Если наросты формируются внутри влагалища у женщин или на головке пениса у мужчин, во время полового акта становится возможным появление болевых ощущений и кровоточивости. Из половых путей выделяются нехарактерные выделения с резким запахом. Они могут свидетельствовать о повреждении папиллом и развитии вторичной инфекции.
При обнаружении подобных симптомов необходимо незамедлительно обращаться к гинекологу или урологу. Игнорировать наличие папиллом нельзя. Их появление в мочеиспускательном канале способно спровоцировать нарушение оттока мочи и распространение инфекции на мочевой пузырь, почки. Инфицирование области паха всегда сопровождается грибковой инфекцией и появлением белого налета, который вызывает сильнейший зуд. Папилломы на шейке матки постоянно травмируются, воспаляются, кровоточат. Такая ситуация становится причиной трансформации в злокачественную опухоль. Высока вероятность травмирования образований, растущих вокруг ануса. При отсутствии лечения у мужчин множественные папилломы способны спровоцировать развитие фимоза и парафимоза.
От бородавок и папиллом кондиломы отличается внешним видом и характером сопутствующих проявлений. Они выглядят как наросты остроконечной формы. Образования выступают над поверхностью кожи, формируются при заражении вирусом папилломы человека шестого и одиннадцатого типа. Носителями этого микроорганизма являются 80% жителей планеты, но симптомы заражения проявляются только у тех, у кого снижен иммунитет.
Внешний вид кондилом зависит от места локализации. Если они растут на коже половых губ у женщин, они похожи на множественные наросты. Со временем отдельные элементы сливаются между собой, образуя одно большое формирование. Оно может захватывать большие территории. В таком случае диагностируется кондиломатоз. Кондиломы через специальный канал подпитываются кровью, поэтому постоянно увеличиваются в размерах. По морфологии они могут быть круглыми и бугристыми, гладкими, похожими на пирамиду, могут иметь бесцветный цвет или красно-коричневый.
Существуют разные типы кондилом:
- Гиперкератотические наросты покрыты слоями ороговевшей кожи, растут в области больших половых губ.
- Типичные образования формируются на влажных участках слизистой, по форме похожи на соцветие цветной капусты. В отличие от папиллом такого же типа имеют ножку.
- Папулезные кондиломы имеют гладкую поверхность, небольшие размеры.
- Плоские возвышаются над слизистой и имеют четкие границы.
Иногда рост подобных образований происходит молниеносно, но у 70% больных этот процесс протекает постепенно. Он может на каком-то этапе приостанавливаться, поэтому для подобного заболевания характерно вяло текущее развитие, сопровождающееся появлением жжения и зуда. Больные испытывают дискомфорт при каждом половом акте. Травмирование кондилом вызывает кровотечения.
Отсутствие лечения приводит к ускоренному росту кондилом. Известны случаи, когда подобные образования полностью перекрывали отверстие влагалища или ануса. У 20% больных женщин кондиломы обнаруживаются в цервикальном канале. При такой локализации повышаются риски перерождения доброкачественных наростов в злокачественные опухоли. Возможны и другие осложнения.
Чаще всего медики при кондиломатозе диагностируют:
- дисплазию матки;
- трансформацию клеток маточных труб;
- сложности в зачатии;
- передачу вируса половому партнеру.
Больная беременная женщина способна передавать вирус папилломы своему ребенку во время родов.
Прежде чем начать лечение, важно установить тип образования. Диагностика бородавок, папиллом и кондилом производится следующим образом:
- Первоначально осуществляется гинекологический осмотр при помощи специальных инструментов (женщин осматривает гинеколог, мужчин уролог).
- При необходимости проводится аноскопия и уретроскопия.
- Затем от пораженного участка отщепляется маленький кусочек, ткань отправляется на гистологию.
Помимо специфических исследований, назначаются анализы, позволяющие изучить состояние микрофлоры. Больные обязательно обследуются на венерические заболевания и ВИЧ. Производится анализ на ПЦР (при помощи него производится идентификация вируса папилломы человека, среди множества его штаммов есть те, что имеют высокие риски онкогенности), анализ мазка на онкологию. Для диагностики кондилом врач производит обработку поврежденных участков пятипроцентной уксусной кислотой. Если спустя десять минут обработанная поверхность приобретает белый цвет, диагноз подтверждается.
Наросты на гениталиях дифференцируются с симптомами вторичного сифилиса, фибромой, ангиокератомой, элементами сыпи при плоском или блестящем лишае, воспалением волосяного фолликула.
При обнаружении наростов на гениталиях необходимо обращаться к гинекологу или урологу. Они произведут первичное обследование и при необходимости привлекут к консультации специалистов узкого профиля (дерматологов, онкологов, хирургов).
Лечить самостоятельно подобные элементы средствами народной медицины нельзя: многие из них имеют агрессивную формулу, способную нарушить целостность образования и спровоцировать развитие воспалительного процесса. Упущенное время часто становится причиной начала процессов малигнизации. Лечить рак половых органов сложно, терапия занимает много времени, прогнозы не всегда благожелательны.
Для устранения проблемы используется несколько видов терапии.
- коррекция иммунитета (назначается прием иммунокорректоров и иммуномодуляторов, подбирается курс витаминотерапии);
- борьба с вирусом (точечное введение противовирусного препарата);
- лечение сопутствующих заболеваний и инфекций;
- восстановление микрофлоры влагалища, уретры и кишечника.
Раз и навсегда избавиться от наростов помогает деструктивная терапия. Для ее осуществления используется лазерное лечение или электрокоагуляция. Это эффективные способы удаления бородавок, папиллом и кондилом, исключающие возможность развития рецидивов.
При наличии большого количества образований предпочтение отдается применению криодеструкции. Во время ее проведения воздействие на кожу и слизистые производится при помощи жидкого азота. Аномально низкие температуры вызывают мгновенный некроз пораженных тканей. Восстановительный период длится недолго.
При подозрении на развитие малигнизации осуществляется полноценная хирургическая операция. Если есть возможность, ее заменяют радиоволновой терапией. В этом случае в руках хирурга вместо скальпеля оказывается радионож – насадка, к которой подается токи определенной чистоты. При помощи них врач послойно снимает новообразование, одновременно с этим прижигает сосуды, нервные окончания и дезинфицирует ранку. В результате в послеоперационном периоде отсутствуют риски кровотечений и воспалений. Больной не испытывает сильных болевых ощущений.
При наличии противопоказаний к применению радикальных способов лечения врач может принять решение лечить наросты специальными лекарственными составами.
В схему лечения обязательно включается:
- «Веррумал». Это мощное противоопухолевое средство, комбинированный кератолитический и цитостатический препарат. Его действие помогает тормозить репликацию вирусов, рост клеток наростов. Наносится средство прямо на образование кисточкой трижды в сутки. Перед каждым новым нанесением необходимо снять с нароста пленку, формирующуюся после предыдущего нанесения. Продолжительность курса – до наступления терапевтического эффекта. В среднем лечение препаратом составляет шесть недель. Схожим действием обладает мазь «Подофилокс».
- «Кондилин». Лекарство, в состав которого входят экстракты растений, вызывающих отмирание клеток наростов.
- «Солкодерм». Средство на основе синтетической кислоты. Его применение помогает прижигать кондиломы и папилломы.
- «Имиквад». Его назначение производится для стимуляции синтеза интерферона и усиления местного иммунитета.
- «Парнавир». Таблетированный препарат, эффективное противовирусное средство на растительной основе. Его прием помогает повышать защитные силы организма.
Лечиться самостоятельно подобными средствами нельзя: прижигать наросты на гениталиях необходимо под визуальным контролем. Только опытный врач способен правильно рассчитать дозировку и применить средство, способное помочь решить существующий круг задач.
Для предупреждения появления наростов на гениталиях, необходимо исключить факторы-провокаторы болезни.
- строго соблюдать правила личной гигиены;
- практиковать защищенный половой акт;
- быть верным одному половому партнеру;
- стараться предотвращать травмирование слизистых оболочек внешних и внутренних половых органов;
- вовремя лечить любые вирусные и половые инфекции;
- бросать пить алкогольные напитки и курить сигареты;
- правильно, сбалансированно питаться;
- контролировать уровень гормонов;
- отказываться от ношения чужого белья.
При появлении неуверенность в своем половом партнере после полового акта с ним необходимо обработать всю поверхность гениталий жидким антисептическим средством. Лучше всего для этих целей подходит «Мирамистин» или «Хлоргексидин». Важно все время помнить о том, что скорость распространения вируса напрямую зависит от состояния иммунной системы. Поэтому специалисты рекомендуют всем без исключения постоянно укреплять защитные силы организма.
источник
Генитальные бородавки одинаково часто появляются как у женщин, так и у мужчин. Заболевание обычно протекает с неприятными симптомами — зудом, жжением и дискомфортом в области половых органов. Из этой статьи вы узнаете об особенностях проявлений бородавок на женских половых губах и мужском члене.
Бородавки, поражающие слизистые оболочки половых органов, называют остроконечными кондиломами. Такие кожные наросты выглядят как плотное или рыхлое новообразование, размеры, форма и цвет которого может существенно разниться. Часто подобные эпидермальные наросты имеют дольчатую структуру, визуально напоминающую цветную капусту. Локализация кондилом напрямую зависит от пола пациента.
Локализация бородавок на половых органах у женщин:
Локализация бородавок на половых органах у мужчин:
- Бородавки на головке полового члена;
- Бородавки на кожных покровах вокруг заднего прохода.
- Большое количество половых партнеров, частые и беспорядочные половые контакты.
- Наличие дополнительных инфекций (цитомегаловирусная инфекция, ВИЧ, хламидиоз, трихомониаз), которые подавляют иммунитет и вызывают патологические изменения в тканях половых органов.
- Курение табака, снижающее местный иммунитет и оказывающее негативное влияние на структуру эпителия шейки матки.
- Гормональные нарушения.
- Недостаток витаминов, особенно А, С, β-каротина и фолиевой кислоты.
В основном, заболевание передается половым путем. При этом инфицированию способствуют микротравмы кожи и слизистых покровов. В ряде случаев (редко) имеет место контактно-бытовой путь передачи инфекции. Возможно также и заражение детей во время родов. ВПЧ инфекция считается пожизненной. В подавляющем большинстве случаев ВПЧ инфекция любого типа протекает бессимптомно и нередко сочетается с другими заболеваниями, передаваемыми половым путем.
В зависимости от проявлений папилломавирусной инфекции на гениталиях выделяют клиническую, субклиническую и латентную формы.
Папилломы могут располагаться в виде скоплений или единичных образований. В зависимости от расположения остроконечные кондиломы могут быть телесного, бледно-розового или красного цвета. При этом они могут быть болезненными, зудящими, легко травмирующимися. Чаще всего остроконечные кондиломы выявляются в области входа во влагалище, на больших и малых половых губах, реже — на шейке матки, а также на промежности и вокруг заднепроходного отверстия. У беременных остроконечные кондиломы могут обнаруживаться на сводах влагалища и на влагалищной части шейки матки. Во время быстрого роста кондилом может ощущаться жжение, возможно изъязвление и вторичное инфицирование кондилом. При этом отмечается боль, зуд и неприятный запах. Остроконечные кондиломы мочеиспускательного канала могут приводить к затруднениям при мочеиспускании. В большинстве случаев при остроконечных кондиломах имеет место ВПЧ 6 и 11 типов. Остроконечные кондиломы необходимо отличать от широких кондилом, которые возникают при вторичном сифилисе. При этом широкие кондиломы расположены на инфильтрированном основании, а остроконечные кондиломы на тонких мягких ножках.
Другой формой ВПЧ инфекции являются папиллярные кондиломы, которые представляют собой гладкие бородавки, располагающиеся на тех участках половых органов, которые покрытых кожей. Они имеют округлую форму, без ножки, и немного выступают над поверхностью кожи. При ВПЧ инфекции могут быть также и кератотические бородавки, в виде утолщенных образований, выступающих над сухой поверхностью кожи больших половых губ. В очень редких случаях кондиломы наружных половых органов могут превращаться в гигантскую кондилому Бушке-Левенштейна. Вначале она проявляется в виде мелких бородавчатоподобных элементов, располагающихся в области наружных половых органов. Вследствие быстрого роста этих бородавчатоподобных элементов, они сливаются между собой, и формируют патологическое образование на широком основании. Характерной особенностью гигантской кондиломы являются ее прогрессирующий рост с разрушением подлежащих тканей, а также рецидивирующее течение. Однако последующее злокачественное перерождение таких опухолей отмечается редко.
Субклиническая форма ВПЧ-инфекции проявляется в виде плоских кондилом. Они чаще располагаются на шейке матки и реже — во влагалище в виде единичных или множественных разрастаний. В большинстве случаев при наличии плоских кондилом влагалища никаких симптомов нет. Иногда лишь может быть зуд или выделения из влагалища ВПЧ 16,18 типа.
Латентная форма ВПЧ-инфекции не сопровождается структурными изменениями в инфицированной ткани, а следы вируса часто определяют там, где нет признаков инфекции. При наличии клинических симптомов ВПЧ-инфекции остроконечные кондиломы возникают через 1-3 месяца после заражения или позже. С момента заражения до развития предраковых заболеваний или начальной формы рака может пройти от 5 до 30 лет, в редких случаях — менее 1 года.
На сегодняшний день определен основной этиотропный фактор развития кондиломатоза. Им является вирус папилломы человека (ВПЧ), который имеет боле 100 разновидностей. Подвид ВПЧ вызывающий появление бородавок на интимных местах может передаваться как половым путем, так и контактно-бытовым. При этом большинство людей являются носителями вируса папилломы, даже не догадываясь об этом.
Это связано с тем, что подобный вирусный агент не вызывает характерных симптомов и физиологических проявлений, находясь в латентном состоянии. Выявляют заболевание чаще всего при гинекологическом или урологическом осмотре пациента, уже на стадии роста генитальной бородавки.
Не следует пренебрегать бородавками на половых органах, так как подобные новообразования в медицине считаются предраковым состоянием. Такой вывод был сделан, когда статистическое исследование показало увеличение риска развития онкологии шейки матки в 60 раз у женщин имеющих кондиломы на слизистой оболочке данного органа. Кроме рака, половые бородавки могут быть опасны развитием следующих состояний:
- Механическое повреждение бородавки на половом члене или в женских половых путях может привести к сильнейшему кровотечению;
- Генитальные бородавки препятствуют нормальной сексуальной жизни, ограничивая половую активность пациента;
- Косметический дефект на половых органах беспокоит некоторых пациентов с эстетической точки зрения, порождая комплексы;
- Кондиломы у женщин могут препятствовать нормальному родоразрешению.
Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии.
Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой.
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок.
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Диагноз кондиломатоза можно установить только на основании результатов объективного исследования и при наличии типичной клинической картины заболевания при условии, что кондиломы видны невооруженным глазом. Информативным методом диагностики является кольпоскопия, в процессе которой, после обработки 3% уксусной кислотой очаги на шейке матки, пораженные ВПЧ, становятся серовато-белыми. Следует подтвердить наличие инфекции лабораторными методами исследования: цитологический, гистологический и амплификационный анализ ДНК. Для доказательства наличия ВПЧ-инфекции проводят цитологическое исследование мазков, взятых со слизистой шейки матки. При обнаружении соответствующих изменений проводят прицельную биопсию с последующим гистологическим исследованием материала. Биопсия необходима при гиперпигментированных и атипичных разрастаниях, неэффективности лечения, при подозрении на рак и предраковые заболевания.
К сожалению, до настоящего времени пока еще нет препаратов для системного применения и вакцин против ВПЧ. В этой связи полное излечение от ВПЧ-инфекции пока невозможно. В этой связи целью проводимого лечения пока остается только лишь удаление кондилом, а не избавление от возбудителя заболевания. Однако эффективность большинства методов лечения составляет 60-80%.
При этом она существенно варьирует у разных больных. Рецидивы возможны при лечении любым методом. При этом они чаще всего обусловлены повторной активацией имеющейся инфекции, а не с повторным инфицированием от половых партнеров.
При отсутствии лечения кондиломы на гениталиях могут самостоятельно исчезать, оставаться без изменения или прогрессировать. Тем не мене, бессимптомная инфекция вне зависимости от типа ВПЧ не требует лечения.
Лечение генитальных кондилом сводится к их удалению, а также своевременному выявлению предраковых заболеваний и рака половых органов. Лечение больных осуществляется только врачом. Самолечение недопустимо.
Лечение генитальных бородавок должен осуществлять врач на основании проведенной диагностики. В первую очередь пациент проходит ПЦР тест, который направлен на выявление вируса папилломы человека в крови. Далее может быть назначена биопсия или гистологическое исследование патологической ткани.
При подтверждении диагноза назначается рациональная противовирусная и цитостатическая терапия, а также производится обязательное удаление новообразования.
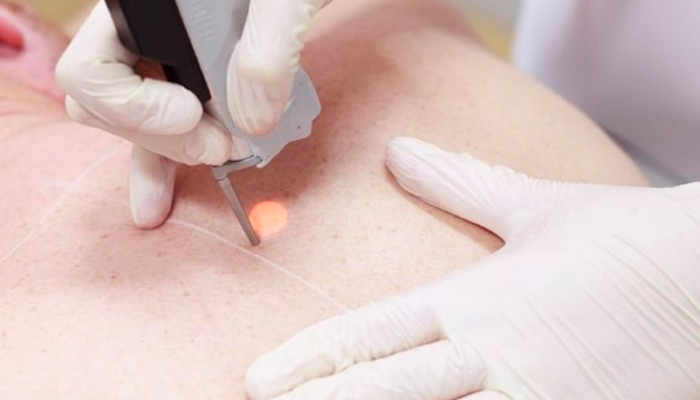
Как лечить бородавки на интимных местах, как и методику удаления новообразования, должен определять врач, однако наиболее распространенной и эффективной на сегодняшний день считается лазерная деструкция нароста. Такой способ получил широкое признание в медицинской практике благодаря простоте, бесконтактности и безболезненности. Удаление лазерным лучом занимает всего несколько минут и не требует от пациента длительной подготовки. После осуществления манипуляции, человек может сразу же покинуть клинику. При проведении лазротерапии здоровые ткани не разрушаются, что дает возможность достичь высокого уровня избирательности и направленности методики.
Выявление и лечение у больных с ВПЧ-инфекцией других инфекций, передаваемых половым путем.
Лечение больных с ВПЧ-инфекцией сводиться к непосредственному воздействию на очаг поражения. При этом используют различные методы лечения.
В частности, используют цитотоксическую терапию. В этом случае для лечения применяют 10-25% раствор подофиллина. При использовании препарата следует избегать контакта со здоровой кожей. Пациентка должна смыть препарат через 1- 4 часа после нанесения. При необходимости лечение повторяют с интервалом в 1 неделю. Обычно требуется несколько процедур. Побочные эффекты включают раздражение и изъязвление. Метод противопоказан при беременности.
Возможно также использованием подофиллотоксина в виде 0,5% раствор или геля. Препарат наносят на папилломы 2 раза в сутки в течение 3 суток, затем на 4-7 суток делают перерыв. Папилломы обычно исчезают после проведения 1-4 курсов. В качестве побочного эффекта может иметь место раздражение окружающих тканей. Безопасность при беременности не изучена.
Применяют и деструктивные методы лечения, включая криодеструкцию жидким азотом. С этой целью используют распылитель или специальный зонд. Интервал между процедурами составляет 1 неделю. Обычно требуется 2-4 процедуры. Среди других деструктивных методов лечения включают иссечение ножницами, кюретаж, электрокоагуляцию, лазерную терапию, диатермокоагуляцию, электрохирургическое иссечение. В этих случаях обычно бывает достаточно одной процедуры.
Для удаления патологических разрастаний используют и химические средства. Трихлоруксусную и дихлоруксусную кислоту применяют в концентрации 80-90%. При использовании препаратов следует избегать контакта со здоровой кожей. При необходимости лечение повторяют с интервалом в 1 неделю. Обычно требуется несколько процедур. В качестве побочных эффектов может возникать раздражение и изъязвление окружающих тканей. Для лечения используют также Солкодерм, которое представляет собой кератолитическое средство, состоящее из азотной и других кислот. С помощью аппликатора препарат наносят на очаг поражения. Перерыв между аппликациями составляет от 1 до 4 недель.
В рамках лечения используют иммунологические препараты индукторы интерферона, такие как «Циклоферон», «Ликопид», «Ридостин», «Имунофан».
В связи с тем, что ВПЧ-инфекция относится к заболеваниям, передаваемым половым путем, профилактика данной патологии, требует проведения соответствующих мероприятий:
- Выявление и лечение у больных с кондиломатозом гениталий других сопутствующих заболеваний, передающихся половым путем.
- Активное лечение кондилом на ранних стадиях и дальнейшее наблюдение для своевременного выявления их прогрессирования.
- Обучение больных использованию барьерных методов контрацепции.
- Ограничение случайных сексуальных контактов для предотвращения инфицирования ВПЧ и другими заболеваниями, передающимися половым путем.
- Обследование и, при необходимости, лечение половых партнеров.
источник
Половые бородавки, относятся к числу самых распространенных вирусных заболеваний, носителями которых являются около 50% людей, как женщин, так и мужчин, ведущих активную сексуальную жизнь, поэтому вопрос – передаются ли они половым путем, отпадает сам собой. Вместе с тем, отнести их исключительно к венерическим заболеваниям нельзя.
Заражение от инфицированного партнера при интимной близости, происходит в 90% случаев, но есть и другие причины их возникновения. Например, когда вирус бородавки развивается в организме у людей, не вступавших в сексуальный контакт. Кроме того, проявляться они могут не только на гениталиях, но и на органах дыхательных путей, слизистой оболочке полости рта и деснах.
Интересный факт! В некоторых случаях наличие половых бородавок невозможно выявить визуально, по причине сильного местного иммунитета кожи, сдерживающего их размножение.
Среди возможных причин возникновения половых бородавок, выделяют следующие:
- Незащищенные сексуальные отношения;
- Беспорядочная половая жизнь и частая смена партнеров;
- Активное начало половой жизни в раннем возрасте;
- Наступление полового созревания или климакс;
- Наличие сопутствующих венерических или инфекционных заболеваний;
- Дисбактериоз интимных частей тела;
- Генитальны е инфекции ;
- Несоблюдение личной гигиены;
- Общая слабость иммунной системы;
- Нехватка витаминов в организме;
- Частые стрессы, нервное перенапряжение, недосыпание, сильные физические нагрузки.
Это важно! Вирус, способствующий возникновению половых бородавок, способен передаваться без прямого контакта с носителем, через одежду, полотенца, постельное белье и так далее.
Что собой представляют половые бородавки, как выглядят, и насколько опасны, сейчас можно прочитать в любом медицинском справочнике, где изложено их детальное описание. Вкратце – они выглядят, как и обычные, но располагаются в не совсем обычных местах, что у многих вызывает испуг, смущение и развитие комплексов. Это небольшие огрубевшие наросты, по виду напоминающие цветную капусту, чаще всего появляющиеся на коже интимных частей тела.
Возникновение их, в подавляющем большинстве случаев, происходит бессимптомно.Половые бородавки редко вызывают болевые ощущения или чувство дискомфорта, не причиняют вреда организму, а основная проблема, с ними связанная – неприглядный, неэстетический вид.
Важно знать! Возникновение половых бородавок провоцирует вирус папилломы (ВПЧ) вступающий в активную фазу в моменты катастрофического снижения иммунитета или сопутствующих заболеваний.
Свое видение на данный счет описывает главный врач Московской городской больницы № 62. Анатолий Нахимович Махсон
Лечебная практика: более 40 лет.
«Занимаюсь лечением папиллом и бородавок у людей уже много лет. Говорю Вам как врач, папилломы вместе с ВПЧ и бородавки могут привести действительно к серьезным последствиям, если ими не заниматься.
Папилломавирус человека есть у каждого на чьём теле имеются папилломы, родинки, бородавки и прочие пигментные образования. По грубым оценкам, он есть у 80-85% населения планеты. Сами по себе они не опасны. Проблема состоит в том, что обычная папиллома может в любой момент стать меланомой.
Это неизлечимые злокачественные опухоли, которые убивают человека буквально за несколько месяцев и от которых нет спасения.
К сожалению, в России и странах СНГ аптечные корпорации продают дорогущие лекарства, которые лишь снимают симптомы, тем самым подсаживая людей на тот или иной препарат. Именно поэтому в этих странах такой высокий процент раковых заболеваний и так много людей мучаются «нерабочими» препаратами.
Единственный лекарственный препарат, который я хочу посоветовать, и он же официально рекомендуется ВОЗ для лечения папиллом и бородавок это — Папинол. Этот препарат — единственное средство, которое оказывает действие не только на внешние факторы (то есть убирает папилломы), а ещё и действует на сам вирус. На данный момент производителю удалось не только создать высокоэффективное средство, но и сделать его доступным каждому. К тому же в рамках федеральной программы каждый житель РФ и СНГ может получить его за 149 руб.»
Для того, чтобы узнать больше, прочитайте эту статью.
Лечение может происходить как в местных, так и амбулаторных условиях, здесь все зависит от причины их появления, степени и мест разрастания, площади покрытия, типа самих наростов, и других факторов. Если место поражения находится на головке полового члена, влагалище, поверхности вульвы, на анусе, то врач посоветует избавиться от них в амбулаторных условиях. Для этого сейчас существует множество действенных и преимущественно безболезненных способов:
- Применение лазерной терапии, один из самых эффективных способов, благодаря которому не только выпариваются ткани нароста, но и одновременно прижигается ранка, что способствует быстрому заживлению;
- Путем применения криодеструкции, достигается похожий эффект, при нанесении на бородавку жидкого азота, она замораживается, благодаря чему разрушаются ее клетки, и нарост просто отпадает от пораженного участка кожи.
- Электрокоагуляция, это еще один бескровный способ удаления половых бородавок, с использованием электрического тока, некротизирующей ткани наростов, аккуратно снимающиеся потом металлической нитью, не причиняя боли.
- Удаление при помощи радиоволнового ножа, позволяет использовать бесконтактный способ, путем радиоволнового излучения, не затрагивающий ни кондиломы, ни окружающие их ткани, быстро, безболезненно и безопасно.
- В случае, если площадь поражения очень большая, проводится хирургическая операция, когда наросты срезаются при помощи скальпеля, что является худшим из возможных вариантов – травматично, болезненно и требует последующей реабилитации.
Обратите внимание! Вне зависимости от методов удаления половых бородавок, они способны разрастаться снова в том же месте, в этих случаях от них можно избавиться лишь на какое-то время.
В тех случаях, когда заражение происходило не от носителя вируса, а этому способствовало сопутствующее заболевание, или было вызвано нарушениями в работе иммунной системы, применяются методы системной терапии. То есть, лечение направлено на устранение не самих бородавок, а причин повлиявших на их возникновение, и заключается в следующем:
- Проводится амбулаторное лечение, в большинстве, венерических заболеваний, ставших толчком для развития кондилом;
- Проводятся меры восстанавливающие микрофлору кишечника, влагалища и других проблемных зон;
- Укрепляется организм, путем повышения иммунитета, способного самостоятельно бороться с инфекцией.
В большинстве случаев, если причина возникновения половых бородавок, ослабленный после гриппа, например, иммунитет, а диагностика не выявляет никаких противопоказаний, проводится местное лечение, заключающееся в применении таких препаратов, как:
Эти препараты обладают прижигающим и обеззараживающим эффектом, а так же разрушают живые ткани половых бородавок. Прежде чем использовать подобные лекарственные средства, необходимо проконсультироваться с врачом.
Наличие папиллом и бородавок на теле — первый признак злокаственной меланомы!
Спешим Вас предостеречь, большинство лекарств «лечащих» бородавки и папиллом — это сплошной обман маркетологов, которые накручивают сотни процентов на препаратах, эффективность которых равна нулю. Они не лечат болезнь, а лишь маскируют симптомы.
Аптечная мафия зарабатывает огромные деньги на обмане заболевших людей.
Но что же делать? Как лечиться если везде обман? Доктор медицинских наук Анатолий Махсон провел собственное расследование и нашел выход из данной ситуации. В этой статье Врач также рассказал, как на 100% обезопасить себя от заболевания меланомой, всего за 149 руб!
Читайте статью в официальном источнике по ссылке .
В подавляющем большинстве случаев, кондиломы у мужчин появляются после полового акта с женщиной – носителем вируса. Но достаточно часто их появление провоцируют и вредные привычки, и прочие факторы. Располагаются они обычно на уздечке и головке полового члена, могут покрывать область вокруг ануса, реже появляются на органах дыхательных путей и слизистой оболочке рта. Возникновение их почти всегда происходит бессимптомно, но в некоторых случаях они могут вызывать зуд, жжение и раздражение на пораженном участке кожи.
У женщин появление половых бородавок связано с теми же причинами, что и у мужчин, но некоторые отличия есть. Например, в организм женщин вирус нередко попадает при родах или кормлении грудью. Только у женщин бывают плоские кондиломы, ими покрывается матка и слизистая оболочка влагалища. В основном, они появляются на половых губах (на больших, на малых), внутри влагалища, вокруг заднего прохода, в области паха, но иногда и в полости рта, в горле, на губах и деснах.
Половые бородавки и у мужчин и у женщин, в очень редких случаях приносят вред здоровью, вызывают осложнения, бывают причиной онкологических заболеваний, все их разновидности поддаются лечению, в том числе и народными методами.
Генитальные кондиломы в настоящее время удаляют с помощью комбинированных хирургических методик, таких как эта:
источник
Бородавки, которые возникают на кожном покрове, могут быть только лишь косметическим дефектом, и не доставлять человеку никакого дискомфорта. Но когда речь заходит о генитальных бородавках, это гораздо серьезнее.
Данный тип новообразований, может не только причинять боль, но и существенно угрожать здоровью человека. Помимо этого, генитальные бородавки очень заразны, и могут передаваться половому партнеру.
Вирус папилломы человека – особенный, он провоцирует различные проблемы. Генитальная бородавка – это наиболее опасное проявление данной патологии.
Аногенитальные бородавки вызывают примерно 20 разных штаммов ВПЧ. Видимые наросты – 6 и 11 штамм, аногенитальные – 16, 18, 33, 35. Генитальные бородавки могут быть представлены папилломами и кондиломами.
Эти аногенитальные бородавки появляются на участках половых органов, имеющие кожный покров. Они круглые и гладкие, слегка возвышаются над кожей и не имеют ножку.
Есть еще кератические папилломы. Они появляются относительно редко и характеризуются более толстой поверхностью. Чаще всего поражают участки сухой кожи.
Это фиброэпителиальные новообразования, которые появляются на слизистых поверхностях. Кондиломы имеют тонкую ножку или широкое основание, они могут быть одиночными или сливаться в группы. По внешнему виду кондиломы напоминаю петушиный гребень или цветную капусту.
Генитальные бородавки следует дифференцировать от опухоли Бушке-Левенштейна, родинок, генитального герпеса, контагиозного моллюска.
Генитальный герпес – это группа пузырьковых новообразований, которые имеют прозрачное содержимое. Данный недуг в отличие от генитальных бородавок имеет яркую клиническую картину – у больного наблюдается зуд и жжение, а когда пузырьки лопаются, возможно, образование крупных эрозийных очагов.
Контагиозный моллюск похож на обыкновенный прыщик, имеющий в центре небольшое вдавление. Внутри пузыря находится масса, в которой присутствуют округлые тельца, по внешнему виду напоминающие моллюсков.
Родинки чаще всего имеют небольшие размеры, темный цвет и не выступают над поверхностью кожи. Легко спутать с папилломой – висячий невус, который может быть телесного цвета. Родинки на интимных местах наблюдаются с рождения.
Кондилома Бушке-Левенштейна – это разновидность остроконечной папилломы. На начальной стадии образуется несколько папилломы, которые впоследствии сливаются между собой в очень крупные очаги.
Со временем нарост покрывается чешуйками и становится шероховатым. Новообразование разделяется бороздками, в которых накапливается жидкое содержимое с неприятным запахом.
Причина появление генитальных бородавок кроется в проникновении в организм человека вируса папилломы. Агрессивность данной инфекции усиливается следующими факторами:
- чрезмерная сексуальная активность;
- половой партнер имеет аногенитальные бородавки или болеет раком шейки матки;
- низкий иммунитет;
- наличие венерических патологий;
- курение табака и наркозависимость;
- алкоголизм;
- беременность;
- авитаминоз;
- эндометриоз и прочие заболевания матки.
Вирус папилломы в основном передается половым путем – при вагинальном, анальном или оральном сексуальном контакте. Помимо этого, заражение, возможно при прохождении новорожденного через родовые пути зараженной матери. Реже имеет место контактно-бытовой путь передачи вируса.
По наблюдению врачей, чаще всего генитальные бородавки возникают в местах мацерации. Это участки слизистой или кожи, контактирующие с влагой.
Возможные участки появления генитальных бородавок:
- влагалище;
- половые губы (малые);
- шейка матки;
- устье уретры;
- область ануса.
У мужчин следующие зоны риска:
- прианальная область;
- головка полового органа;
- крайняя плоть.
Надо понимать, что практически всегда появление аногенитальных бородавок связано с проникновением в организм вируса папилломы низкоонкогенных штаммов, но при этом не исключено наличие онкогенных вирусов. Согласно статистике, при появлении генитальных бородавок у женщин в разы увеличивается риск развития рака шейки матки.
Кроме того, существует повышенный риск развития:
- рака влагалища, вульвы, заднего прохода;
- образований злокачественного характера мочевого пузыря, печени, легких, головы и шеи;
- лимфом.
Достаточно часто генитальные бородавки воспаляются и нагнаиваются, особенно если на них, оказывается частое механическое воздействие.
Проблемой генитальных бородавок занимаются урологи, гинекологи и дерматовенерологи. При необходимости они дают направление к узкоспециализированным врачам.
Диагностика новообразований на гениталиях заключается в следующем:
- визуальный осмотр с помощью гинекологических зеркал, отоскопа или аноскопа;
- проведение проб с раствором уксусной кислоты;
- гистологическое исследование;
- биопсия тканей.
Последний анализ проводится в следующих случаях:
- сложно установить диагноз;
- отсутствие улучшения после проведения лечения;
- атипичные поражения гениталий;
- у пациента диагностирован иммунодефицит;
- новообразования странно окрашены, сильнофиксированные, грубые;
- бородавки изъязвлены или кровоточат.
Медицине пока неизвестны способы уничтожения вируса папилломы в организме человека. Все лечение направлено только на подавление активности вируса и устранение уже имеющихся бородавок.
Лечение может быть консервативным или оперативным, в зависимости от распространенности новообразований, их локализации и морфологических особенностей.
Амбулаторно применяются следующие медикаментозные средства:
- Подофилотоксин. Раствором или кремом образования смазывают 3 дня. Необходимо несколько курсов с перерывами в 5–7 дней. Крем назначается для новообразований, расположенных на коже, а раствор используют для обработки слизистых оболочек.
- Имиквимод. Это крем, который используют 3 раза в неделю в течение 8–12 недель.
- Препараты на основе аскорбиновой кислоты и интерферона – мази Виферон, Альтевир, Реаферон А. Данные средства усиливают местный иммунитет, используются несколько раз в сутки в течение 1–2 месяцев.
Данное лечение назначается для терапии генитальных бородавок в домашних условиях, при условии отсутствия признаков трансформации в злокачественную патологию, а также при наличии небольших очагов поражения.
Более тяжелые формы заболевания лечатся только в стационарных условиях:
- 80% раствор трехуксусной кислоты. Применяется однократно. Кислота воздействует на нарост, и его ткани некротизируются. Спустя некоторое время образование отторгается. Самостоятельное использование данного средства запрещено, так как при попадании за здоровые участки оно вызывает сильные ожоги.
- Солкодерм. Препарат содержит щавелевую, молочную и азотную кислоты, а также нитрат меди. Удаление новообразования достигается путем выжигания нароста. Возможно проведение нескольких процедур.
Вместе с местным лечением больному назначается введение в вену интерферона, который оказывает блокирующее действие на вирус.
При обширном поражении используются методы аппаратной деструкции:
- Радиоволновое лечение – ткани новообразования разрушаются при помощи аппарата, излучающего специальные ионы. Используется для удаления наростов, опасных своей трансформацией в онкологию.
- Удаление лазером – вапоризация углекислотным лазером считается самой безболезненной и безопасной операцией по удалению генитальных бородавок, расположенных в области шейки матки и уретры. Данный метод снижает возможность, повторного развитая патологии.
- Электрокоагуляция – удаление новообразования электрическим током, проходящим через металлическую петлю.
Современная медицина по-разному относится к средствам народного лечения, но категорически отрицать пользу подобной терапии было бы неправильно. Конечно, использовать народные рецепты нужно только после консультации врача, и лучше применять их в качестве дополнительной терапии.
Наиболее популярными народными средствами от генитальных бородавок являются:
- Чистотел. Сок чистотела крайне ядовит, поэтому использовать его надо очень осторожно, и только в том случае, если новообразование располагается на кожном покрове. Для нежной слизистой оболочки это средство достаточно агрессивно. Использовать его несложно – нужно просто нанести на бородавку сок растения. Делать это необходимо каждый день до тех пор, пока новообразование не исчезнет. Серьезных исследований по поводу безопасности использования чистотела для удаления бородавок не проводилось, и исключить провокацию трансформации доброкачественного новообразования в злокачественное нельзя.
- Чеснок. Чеснок обладает противомикробным и противовирусным действием. Чтобы приготовить лечебное средство нужно измельчить головку чеснока и замочить массу в водке. Настоять в темном месте 2 суток, а затем использовать для компрессов.
- Рябина. Необходимо ягоду рябины разрезать пополам, и прикладывать к папилломе до тех пор, пока она не исчезнет.
- Алоэ. Разрезанный вдоль листа алоэ, нужно привязывать к новообразованию 2–3 раза в день.
Также бородавки можно лечить при помощи отваров и настоев следующих лекарственных растений, их нужно принимать вовнутрь:
Важно понимать, что лечить народными средствами новообразования злокачественного характера не только нецелесообразно, но и очень опасно.
Чтобы свести к минимуму риск появления генитальных бородавок следует придерживаться следующих правил:
- Избегать случайных половых контактов и иметь только одного проверенного полового партнера. Использовать барьерную контрацепцию, если уверенности в безопасности интимной близости нет.
- Отказаться от вредных привычек.
- Полноценно отдыхать.
- Правильно и сбалансировано питаться.
- Вести активный образ жизни.
- Укреплять иммунную систему, и при любом сбое обращаться за консультацией к иммунологу.
- Регулярно проходить осмотры у уролога и гинеколога.
При выявлении вируса папилломы в организме необходимо проводить противовирусную терапию, удалять новообразования, следить за динамикой патологии.
Что касается вакцинации, на сегодняшний день существует две вакцины, которые предупреждают появление вируса в организме человека. Однако, делать прививки целесообразно только до того момента, как вирус попал в организм.
Учитывая высокую заразность ВПЧ и тот факт, что 90% жителей нашей планеты заражены тем или иным штаммом данного вируса, прививки следует делать до первого полового контакта. Оптимальный возраст – 12–14 лет. Если вирус уже имеется в организме, прививка будет бесполезной.
Об опасности генитальных бородавок должен знать каждый человек, при обнаружении подозрительных наростов в интимной зоне необходимо сразу же обращаться к специалисту, выяснять этиологию новообразования и проводить соответствующее лечение. Также нельзя забывать, что наличие генитальных бородавок представляет опасность для полового партнера.
источник
Главная » Бородавки » Бородавки на половых органах фото
Вирус папилломы человека способен проявиться в любом месте. Бородавки на половых органах – одно из таких проявлений. Это небольшие доброкачественные образования из эпителиальных и слизистых клеток кожи. Бородавки, то есть папилломы, выступают над кожей и различаются по форме и виду.
Бородавки на половых органах могут иметь 3 формы:
- плоские образования;
- нитевидные папилломы;
- остроконечные формирования.
Место локализации интимных бородавок – женские и мужские половые органы. Но, кроме этого, они могут образовываться вокруг мочеиспускательного канала, анального отверстия и прямой кишки. Новообразования быстро увеличиваются, но не затрагивают глубокие слои кожи.
Бородавки на половых органах называются остроконечными кондиломами. Они редко появляются по одной, обычно это групповые скопления. Из-за тонкой кожи и большого количества складок папилломы могут мокнуть и покрываться беловатым налетом. Это приводит к воспалению и скапливанию гноя, сопровождающемуся неприятным запахом.
Вирус папилломы человека передается половым и контактным путем. Интимные бородавки образуются в местах активного трения и травмирования во время сексуальных контактов. Существуют факторы, которые увеличивают риск появления кондилом:
- урогенитальные инфекции – гонорея, хламидиоз и заражение трихомонеллой;
- ВИЧ-инфекция;
- диабет;
- стрессовые ситуации;
- гормональные отклонения;
- ослабление иммунитета;
- неблагоприятная экология;
- тяжелые производственные условия;
- беременность.
Кроме полового и бытового способа, может произойти заражение ВПЧ при прохождении родовых путей. Это вертикальный способ передачи папиллом от матери к новорожденному.
Интимные бородавки могут доставить женщине множество неприятностей, поскольку это не просто косметические дефекты. Они появляются на половых губах, что приводит к травмированию во время секса или при ношении неудобного белья. Часто кондиломы образуются во влагалище и на шейке матки, что может провоцировать воспалительные процессы и кровотечения. Бородавки, появившиеся на коже промежности, срываются одеждой и разрастаются. Новообразования вокруг заднего прохода и в прямой кишке мешают дефекации и становятся причиной эрозий, а в районе уретры – затрудняют отток мочи и вызывают инфекции мочевого пузыря и почек.
Нельзя игнорировать папилломы, поскольку они могут дать толчок развитию онкологического заболевания. Особо опасными в этом случае считаются шеечные и вагинальные кондиломы, которые перерождаются чаще других.
Бородавки на половом органе мужчины тоже не безобидны. Обычное место их локализации – головка полового члена, крайняя плоть и уретра. Но они могут появиться на мошонке, кожных складках в области паха и вокруг ануса.
Бородавки на пенисе могут быть похожи на узелки разного размера или плоские бороздчатые конгломераты. Их цвет варьируется от розового до коричневого. Они вызывают дискомфорт и затрудняют мочеиспускание. Часто происходит травмирование новообразований, что стимулирует воспалительные процессы и увеличение количества кондилом.
Со временем обычная бородавка в интимной области мужчины может переродиться в злокачественную опухоль.
ВПЧ имеет огромное количество разновидностей. Поэтому кондиломы, как и другие папилломы, могут носить:
- неонкогенный характер – это относится к вирусу 1-го, 2-го, 4-го, 10-го типа;
- слабоонкогенный характер, то есть ВПЧ 6-го, 11-го, 30-го типов;
- высокоонкогенный характер – вирус 16-го, 18-го, 30-го, 39-го, 45-го, 51-го, 56-го, 68-го типов.
Онкологическая опасность кондиломы не зависит от ее размера, хотя более крупные бородавки чаще подвергаются травмам. Перед назначением лечения или удаления бородавки на половых органах врач всегда выясняет, к какому типу относится данная кондилома.
Для обнаружения интимных бородавок врачи проводят осмотр пациента. Аногенитальную область при этом надо осматривать при хорошем освещении, чтобы не пропустить мелкие кондиломы. Для женщин обязательным является осмотр шейки матки.
Если обнаружены бородавки у наружного отверстия уретры, то проводят уретроскопию. Перед биопсией или хирургическим удалением делается уксусная проба, чтобы определить границы пораженного участка.
Для диагностики проводят кольпоскопию, выполняют цитологическое и гистологическое исследование. Это направлено на выявление онкологических кондилом.
Удаление бородавок на половых органах требует провести дополнительные анализы. Это обзорный мазок, анализ на гепатит, реакция на сифилис и ВИЧ. Кроме того, сдают анализ на бактериальную флору.
Лечение бородавок на половых органах проводится следующими методами:
- удаление с помощью радиоволновой хирургии;
- лазерное удаление кондилом;
- деструктивная терапия;
- прижигание жидким азотом;
- медикаментозные назначения;
- народные практики.
Лечение интимных бородавокмедикаментозным способом может быть затруднено, поскольку пациент не всегда способен самостоятельно наносить лекарственный препарат на пораженный участок. Чаще всего в качестве лечения назначается раствор трихлоруксусной кислоты. Это средство вызывает омертвление клеток, но сопровождается болевыми ощущениями и жжением.
Кроме того, может потребоваться восстановление иммунной системы и курс противовирусных препаратов.
Сегодня люди довольно часто замечают бородавки на половых органах. Чем лечить, зависит от решения врача, а вот защита от ВПЧ — важная задача каждого человека.
Чтобы свести к минимуму риск заражения ВПЧ, в том числе интимными кондиломами, человек должен вести здоровый образ жизни. Надо укреплять иммунную систему и заниматься спортом или физкультурой. Желательно не пристраститься к курению, а если человек уже подвержен этой пагубной привычке, то бросить. Курение увеличивает риск рецидивов бородавок и осложняет лечение.
Женщинам необходимо регулярно проходить гинекологические осмотры, чтобы выявить появление новообразований как можно раньше и удалить их, не позволяя переродиться в онкологию.
Одной из важных профилактических мер считается вакцинирование от ВПЧ 6-го и 11-го типов. Но на постсоветском пространстве эта вакцина не пользуется большой популярностью.
Чтобы предотвратить заражение, необходимо соблюдать меры личной гигиены, не совершать беспорядочных половых актов, использовать презервативы для личной защиты.
Кроме того, необходимо принимать витаминные комплексы и полноценно питаться — это влияет на состояние иммунитета. Не подвергать себя стрессовым ситуациям и качественно отдыхать, чтобы организм не испытывал запредельных нагрузок. Все это препятствует ослаблению защитных функций и уменьшает риск заражения папилломами.
Нетипичные наросты на коже, имеющие вид бугорков или петушиных гребешков, представляют собой папилломы.
Новообразование способно ухудшить качество жизни, его клеткам свойственно мутирование, приводящее к онкологии.
Своевременная диагностика и лечение папиллом на половых органах – залог здоровой и полноценной интимной жизни женщины.
Папиллома на половой губе – это доброкачественное опухолевидное образование на коже или слизистых оболочках, образование которого обусловлено проникновением в организм ВПЧ (вируса папилломы человека).
- Путь передачи – через половой контакт, реже – бытовой.
- Не исключается вероятность заражения ребенка во время родов.
Вирус беспрепятственно проникает в кровь человека при половом акте за счет того, что кожа в интимных местах истончена и подвержена микротравмам.
Фото: заражение при половом контакте
Заболевание может длительное время находиться в стадии ремиссии. Причиной первичного проявления или повторного рецидива становится снижение иммунитета.
Появление папиллом связано с несколькими факторами:
- гормональный дисбаланс;
- интоксикация организма (в том числе, при наркотической и никотиновой зависимости);
- авитаминоз;
- снижение иммунитета;
- воздействие неблагоприятных факторов (работа на вредном производстве, ухудшение экологической обстановки в зоне проживания, вредные привычки);
- продолжительное лечение антибиотиками и сильнодействующими препаратами, снижающие или блокирующие защитные функции организма.
Фото: курильщики наиболее подвержены заражению ВПЧ
Первичное заражение ВПЧ во время беременности повышает риск выкидыша, замирания плода и врожденных пороков развития у новорожденного. Рецидив заболевания не мешает нормальному течению беременности и не опасен для ребенка.
- На больших и малых половых губах папилломы имеют телесный цвет, намного реже встречаются бородавки светлых или темных оттенков.
- Наросты принимают круглую, плоскую форму, а могут выглядеть как гребешки петушков или кочан цветной капусты.
- Преимущественно бородавки имеют широкую верхнюю часть на тонкой ножке.
- Это становится причиной кровоточивости папиллом при постоянном трении с нижним бельем.
Папилломы подразделяются на три основных группы риска озлокачествления опухоли:
- без риска;
- среднего риска;
- высокого риска или раковые кондиломы.
Определить группу можно только лабораторным исследованием пораженной ткани.
В интимной области наиболее часто встречаются остроконечные кондиломы, относящиеся к первой группе риска.
- Особенностью является быстрый рост, за несколько часов на небольшом участке слизистой может появиться огромное количество маленьких папиллом.
- В дальнейшем они сливаются, образуя так называемый петушиный гребешок.
Папилломы на половых губах представляют большую опасность для партнера, не имеющего ВПЧ.
Контакт наружных половых органов в 90% случаев приводит к заражению, поэтому семейные пары и постоянные партнеры болеют вместе.
В медицинской практике встречаются пациентки, у которых папилломы были обнаружены не только на малых или больших половых губах, но и на шейке матки.
Фото: перерождение папилломатоза в рак шейки матки
Поражение внутренних половых органов чревато тяжелыми последствиями, при этом женщина испытывает сильный дискомфорт при половом акте и любых гинекологических манипуляциях.
Диагностировать папилломы для квалифицированного врача не составляет труда: ему достаточно провести визуальный осмотр наростов.
Их характерный вид не оставляет сомнений в правильности постановки диагноза.
Самостоятельно женщина может диагностировать заболевание по следующим признакам:
- появление бородавок в интимной зоне: на половых губах, клиторе, возле ануса;
- дискомфорт в зоне образования наростов, кровоточивость бородавок;
- болезненность при половом акте;
- в случае инфицирования папиллом появляется нагноение образований, сильная боль;
- возможно появление выделений из половых путей;
- ухудшение общего самочувствия.
Вирус способен нарушить работу многих органов, ухудшить самочувствие, стать причиной обострения хронических заболеваний.
Что делать, если появились папилломы у входа во влагалище?
Как проводить удаление папиллом в домашних условиях Суперчистотелом? Узнайте здесь.
Нередко ВПЧ соседствует с другими болезнями половой сферы: герпес, трихомониаз и т.д.
Метод лечения зависит от типа и количества образований.
Фото: лечить самостоятельно ВПЧ можно только после разрешения врача
Немаловажное значение имеет локализация папиллом и состояние пациентки.
Полностью вывести вирус из организма нельзя, но можно подавить его активность и добиться стойкой ремиссии.
Как избавиться от папиллом в конкретном случае решает врач-гинеколог или венеролог.
Удалять наросты самостоятельно врачи настоятельно не рекомендуют.
Папилломы могут скрывать более серьезные заболевания, диагностировать которые под силу только врачам.
- Если же женщина находится в полной уверенности, то образование доброкачественное, для удаления наростов на слизистой малых половых губ безопасно использовать зеленое кислое яблоко. Протирая бородавки не менее 3 раз в день его мякотью, можно в течение недели избавиться от папиллом.
- Аналогичными свойствами обладает сок чеснока.
- Высокой эффективностью обладает чистотел. Для этого растение собирается в период активного цветения (май-август), далее выжимается сок и точечно наносится на образования. Чистотел может привести к ожогам слизистой, поэтому работать нужно аккуратно, особенно на краю бородавки.
Фото: удаление соком коланхоэ
Если появились папилломы, можно воспользоваться другими эффективными рецептами:
- сок каланхоэ наносить на бородавки 3-4 раза в день;
- обрабатывать папилломы настоем желтого одуванчика, приготовленного на тройном одеколоне;
- прикладывать к бородавкам очищенный и нарезанный картофель;
- принимать сидячие ванны с добавлением отвара из ромашки или луковой шелухи;
- выдержать на оливковом масле листочки чистотела не менее 4 дней, обрабатывать бородавки полученной смесью;
- касторовым маслом обрабатывать папилломы 3 раза в день.
Фото: применение медикаментозного лечения
Лечение папиллом должно быть комплексным, важно не только удалить новообразования, но и повысить иммунитет.
- Для этого используются иммунномоделирующие и противовирусные препараты широкого спектра («Ацикловир», «Интерферон» и т.д).
- Для обработки папиллом врачи назначают местные противовирусные препараты. К ним относится «Панавир», «Ацикловир», «Зовиракс» и т.д.
В подавляющих случаях папилломы на большой губе поддаются медикаментозному лечению.
Хуже дело обстоит с анусом и слизистой. Эти участки постоянно находятся под воздействием влаги и трения, что замедляет процесс выздоровления. В данном случае помогут воздушные ванны интимных мест, сон без нижнего белья и небольшой отдых после нанесения препарата.
Еще одним способом удаления папиллом в интимных местах является хирургическое иссечение бородавок скальпелем.
Фото: хирургическое иссечение новообразования
Процедура проводится под местной анестезией и подходит только для устранения новообразований на малых или больших половых губах. После нее остаются рубцы и шрамы.
С лечащим врачом можно решить, как удалить папилломы другим, менее болезненным и более безопасным способом:
- криодеструкция – удаление жидким азотом. Врач замораживает пораженную ткань, что приводит к параличу и последующему отторжению папиллом. Из преимуществ – низкая стоимость, недостаток – малая эффективность, длительное восстановление кожных покровов, не используется для удаления бородавок на внутренних половых органах;
- лазерное лечение – удаление высокотемпературным лазерным лучом. Преимущества: высокая эффективность, отсутствие болезненности и шрамов. Недостаток: высокая стоимость;
- радиоволновая терапия – удаление папиллом радиоволнами. Прибором рассекается пораженная ткань и удаляются бородавки. Преимущества: отсутствие противопоказаний, побочных эффектов, неприятных последствий. Недостатки: высокая стоимость и труднодоступность.
Как лечить папилломы на половых губах должен решать врач.
Фото: радиоволновой метод удаления
Если женщина делает выбор в пользу хирургического иссечения, то специалист поможет подобрать наиболее подходящую процедуру и расскажет подробно обо всех имеющихся противопоказаниях.
Чтобы на личном опыте не знать, как выглядят папилломы на половых губах, необходимо соблюдать правила профилактики:
- отсутствие беспорядочных половых связей, преданность постоянному партнеру;
- использование средств барьерной контрацепции при случайных сексуальных контактах;
- использование только индивидуальных средств гигиены;
- тщательная гигиена.
Предотвратить рецидив ВПЧ можно постоянной поддержкой иммунитета.
Фото: тщательное соблюдение гигиены защитит от заражения ВПЧ
Здоровый образ жизни, правильное питание, богатое витаминами, занятия спортом и отсутствие вредных привычек – залог хорошего самочувствия и крепкого иммунитета.
Как действует прививка от папилломы и рака шейки матки?
Как удалить папилломы с полового члена? Узнайте тут.
Как убрать папилломы в домашних условиях? Читайте далее.
Вопросы о том, как убрать папилломы с интимных мест, врачи слышат достаточно часто.
Бородавки заставляют отказаться от интимной жизни, вызывают дискомфорт и способны нарушить репродуктивную функцию при отсутствии грамотного лечения.
Бородавки – довольно распространенное кожное заболевание, симптомы которого можно обнаружить практически на любом участке тела.
Обычно эти новообразования доброкачественные и при правильном подходе к лечению позволяют забыть о своем существовании.
Но если бородавки образовались во влагалище у женщин, то прогноз может быть не таким благоприятным.
В чем особенности этих наростов и какую опасность они представляют?
Бородавки представляют собой выросты на коже или слизистых оболочках.
На коже они часто появляются в виде огрубевших шишечек, узелков, приподнятых пятен.
- На слизистом эпителии это эластичные, упругие новообразования с заостренными вершинами. Поэтому такие выросты имеют название остроконечных кондилом. Они могут располагаться по одиночке или группироваться на отдельных участках.
- Разрастаясь, кондиломы напоминают соцветия цветной капусты. Из их основания может выделяться небольшое количество прозрачной жидкости, которая раздражает окружающий покров, вызывая жжение, зуд, а затем и воспаление. Но обычно это бывает на поздних стадиях существования кондилом.
Появление новых наростов может быть абсолютно бессимптомным и не обнаруживать себя в течение длительного времени.
Выросты на внешних половых органах женщины обычно обнаруживают довольно быстро, во время ежедневных гигиенических процедур.
С бородавками во влагалище дело обстоит сложнее.
- Вагинальные бородавки у женщин могут проявлять себя дискомфортом во время полового акта и при введении гигиенического тампона во влагалище.
- Иногда можно заметить небольшую кровоточивость, которая возникает при механическом повреждении кондилом.
Но очень часто вагинальные кондиломы обнаруживаются врачом во время медицинского осмотра женщины.
Вот почему не стоит пренебрегать профилактическими посещениями гинеколога.
У мужчин генитальные бородавки образуются гораздо реже, чем у женщин.
При этом, выступая носителем вируса, мужчина может передавать его своим половым партнерам, которые даже не будут об этом догадываться.
Фото: заражение генитальными папилломами происходит при половом контакте
Бородавки передаются тремя способами:
- при половых контактах;
- от инфицированной матери младенцу в процессе родов;
- контактно-бытовым путем.
Новообразования, которые появляются в области гениталий, могут передаваться только половым путем.
Свою активность вирус начинает проявлять на фоне других факторов, ослабляющих организм. Это может быть:
- любое заболевание воспалительного или инфекционного характера;
- заболевания репродуктивных органов (эндометрит, воспаление яичников);
- гормональный дисбаланс;
- нарушения влагалищной микрофлоры;
- переутомление или стресс;
- злоупотребление вредными привычками.
Часто появление остроконечных кондилом сопутствует другим заболеваниям, которые также передаются при незащищенных половых контактах.
При диагностике этот фактор учитывается и зачастую приходится лечить сразу несколько заболеваний одновременно.
Главная опасность, исходящая от генитальных бородавок, – риск их малигнизации.
Кондиломы могут перерождаться в злокачественные опухоли естественным путем, без дополнительных внешних воздействий.
- Особенно часто это происходит, если новообразования вызваны 6, 11, 16 и 18 подтипами вируса – штаммами с высокой и средней онкогенностью.
Фото: перерождение в рак шейки матки
- Преобразование происходит постепенно, начинаясь с эрозий и воспалений прилегающих тканей. Если вовремя не остановить этот процесс, он перерастает в онкологический.
Другие, менее опасные, но не менее неприятные особенности остроконечных кондилом в том, что со временем они могут не только увеличиваться в размерах, но и существенно разрастаться, занимая довольно значительную площадь.
В итоге может возникать дискомфорт при половом акте для обоих партнеров, а также состояние психологической неуверенности в себе.
Если кондиломы разрастаются во влагалище беременной женщины, то это чревато не только риском инфицирования малыша, но и может стать препятствием к нормальному течению естественных родов.
Генитальные кондиломы могут поражать наружные и внутренние половые органы:
- влагалище, его преддверие и шейку матки;
- большие и малые половые губы;
- область возле и внутри мочеиспускательного канала (как у мужчин, так и у женщин);
- анальное отверстие, область вокруг заднего прохода и внутри него;
- головку полового члена.
Остроконечные кондиломы могут образоваться и внутри заднего прохода.
Что делать, если на лобке появились бородавки?
Как лечить бородавки на голове? Узнайте здесь.
Такое поражение возникает вследствие анальных половых актов, и часто встречается у лиц нетрадиционной сексуальной ориентации.
Наросты на наружных половых органах могут вызывать дискомфорт или повреждаться даже от соприкосновения с бельем, поэтому их следует лечить как можно раньше.
Причиной любых бородавок является вирус папилломы человека.
- Возбудитель проникает в верхние слои кожного покрова или слизистых оболочек через любые повреждения на них. Некоторое время ему необходимо для освоения и закрепления в новой среде.
- Если человек обладает довольно крепким здоровьем, то инкубационный период ВПЧ может растянуться даже на несколько лет. Но он не упустит подходящего момента, чтобы заявить о себе.
- Воспользовавшись слабостью иммунной системы, ДНК вируса проникает в ядро захваченной им кожной клетки, клетка начинает активно делиться и проявляется в виде выроста.
Онкогенные штаммы вируса (те, которые вызывают преобразования окружающих тканей и могут привести к злокачественным перерождениям) имеют большую активность и проявляют себя вне зависимости от сопутствующих факторов.
Фото: вагинальные кондиломы
Симптомом заражения папилломавирусной инфекции становятся непосредственно сами наросты.
- Если они находятся во влагалище, то их появление может проходить незаметно для женщины.
- В редких случаях появляется зуд, жжение, другие неприятные ощущения.
- Чаще всего о каких-то отклонениях в здоровье женщина начинает подозревать, когда во время полового акта испытывает какой-то дискомфорт, которого прежде не было. После сношений могут появиться капельные кровянистые выделения.
- Образование кондилом на наружных зонах интимной области может сопровождаться небольшой отечностью и покраснением.
Даже если сами наросты еще не появились, но неприятные ощущения уже беспокоят, следует обратиться к гинекологу.
Назначенные им методы диагностики дадут возможность распознать инфекцию на ранних стадиях.
При обращении к врачу пациент уже может рассчитывать на первоначальный диагноз.
Для этого применяются простейшие методы диагностики:
- визуальный осмотр – иногда выросты видны невооруженным глазом, врач может оценить степень их распространения;
- кольпоскопия – использование увеличения для более точного осмотра влагалища;
- при отсутствии видимых выростов слизистая оболочка влагалища может быть обработана 3%-ным раствором уксусной кислоты или водным раствором Люголя, которые вызывают ее окрашивание, в результате патологические области становятся хорошо заметны.
Фото: проведение кольпоскопии
Но для подтверждения диагноза и определения штамма возбудителя, а также прогноза заболевания эти данные подкрепляются дополнительными исследованиями:
- тест Папаниколау – позволяет определить злокачественные изменения в тканях влагалища и шейки матки, поскольку остроконечные кондиломы могут быть вызваны штаммами ВПЧ с высокой онкологической опасностью;
- ПЦР – метод определения ДНК вируса и его онкогенной разновидности;
- гистологическое исследование – служит подтверждением доброкачественности тканей или показателем степени их озлокачествления;
- ВПЧ Digene-тест – скрининг, позволяющий определить подтип вируса, вызвавшего изменения в тканях, исследование помогает определить тактику лечения и прогноз заболевания.
Для более точного результата диагностика обычно проводится несколькими способами.
Иногда наблюдается самопроизвольное вылечивание остроконечных кондилом, особенно это характерно для молодого организма.
- Но, учитывая высокие риски перерождения этих образований, пускать болезнь на самотек не рекомендуется.
- Врач, учитывая конкретную ситуацию, всегда может подобрать наиболее щадящие, но эффективные способы лечения.
Фото: способ лечения кондилом должен выбрать врач
Лечение остроконечных кондилом идет сразу в нескольких направлениях.
- Зачастую применяются хирургические или деструктивные методы для удаления выростов.
- Иногда их заменяют медикаментозной терапией, которая также позволяет избавиться от наростов.
- Обязателен прием противовирусных и иммуномодулирующих препаратов. Без их использования вероятность рецидивов повышается.
Как лечить кондиломы, назначает врач.
Лечение индивидуально, поэтому потребуется личная консультация у специалиста и прохождение необходимых исследований.
Самолечение (например, прижигание йодом) в этом случае может быть не только малоэффективным, но и опасным.
Для выведения остроконечных кондилом врач может назначить лекарственные средства с прижигающим и мумифицирующим действием.
- Такими являются Подофиллотоксин, Кондилин, Вартек, Кондилайн-Никомед. Они нарушают процесс деления клеток новообразования и приводят к его омертвению.
- Некротизирующими свойствами обладают Ферезол, Солкодерм. Эти препараты могут использоваться в сочетании с удалением кондилом или в виде самостоятельного средства для консервативного лечения.
Для поддержания или восстановления иммунитета врач назначает иммуностимулирующие препараты – Циклоферон, Иммунофан, Анаферон, Имиквимод, Иммунал, Амиксин.
Фото: лечение лекарственными препаратами
Противовирусные препараты назначаются для профилактики рецидивов, а также, если имеются множественные выросты.
Их также можно применять как самостоятельные лечебные средства или сочетать с удалением выростов.
Некоторые противовирусные препараты дополняются иммуностимулирующим действием для более эффективного воздействия.
Это, например, Изопринозин (в таблетках), Панавир (суппозитории, гель, раствор для инъекций). Действие их основано на нарушении процесса деления клеток вируса, благодаря чему его активность прекращается.
При обширных разрастаниях или при заражении онкогенными штаммами вируса папилломы рекомендуется удаление кондилом.
Фото: применение лазеротерапии
Оно осуществляется следующими методиками:
- жидким азотом, или криодеструкцией – разрушение бородавки замораживанием;
- электрокоагуляцией – прижигание выростов электрическим током;
- радиоволновым удалением – безопасное вырезание кондилом бесконтактным методом;
- лазером – выпаривание клеток бородавки;
- хирургическим способом – вырезание скальпелем.
Влагалищные бородавки жидким азотом практически не удаляются. В этом случае это менее надежный способ по сравнению с остальными.
Предпочтение отдается лазерному, радиоволновому методу и электрокоагуляции.
Фото: удаление новообразований радиоволной
Беременность – период, когда женщине следует быть особенно осторожной при приеме лекарственных препаратов.
- Но именно в этот период кондиломы часто рецидивируют, активно разрастаются и увеличиваются в размерах, пользуясь общим снижением иммунитета. Лечение необходимо, ведь наличие генитальных бородавок – очаг инфекции, который опасен риском инфицирования младенца.
- Поэтому если лечение вагинальных бородавок необходимо осуществлять при имеющейся беременности, то лучше это делать в 1м триместре. Если этот временной отрезок уже миновал, все методы откладывают до послеродового периода.
Для лечения кондилом у беременных применяют щадящие способы воздействия.
- Это сочетание мази Солкодерм с приемом иммуностимулирующего препарата, например, Интерферона.
- При обширных разрастаниях возможно удаление кондилом радиоволновым способом.
Лечение должно проходить под наблюдением врача и осуществляться в точном соответствии с его рекомендациями.
Для профилактики заражения особо опасными штаммами ВПЧ разработана специальная вакцина.
Фото: вакцинация против впч
Она помогает предотвратить развитие рака шейки матки или рака полового члена – главных опасностей онкогенных штаммов.
Но большое значение имеют и другие меры:
- наличие постоянного полового партнера;
- использование презервативов при сомнениях в здоровье партнера;
- ежегодное посещение гинеколога для профилактического осмотра;
- забота о собственном здоровье и состоянии иммунитета.
Вирус папилломы, попав в организм, остается в нем навсегда. Полностью побороть его не удастся.
Но добиться стойкой ремиссии, когда вирус находится в неактивной фазе, вполне возможно.
Можно ли удалить бородавки на шее самостоятельно?
Что делать, если появились бородавки в области паха? Узнайте тут.
Что такое нитевидные бородавки? Читайте далее.
Для этого следует удалить имеющиеся наросты, пройти курс комплексного лечения (противовирусного и иммуностимулирующего) и постараться избежать вторичного инфицирования.
Генитальные бородавки – одна из опаснейших разновидностей вируса папилломы.
Поэтому их самолечение недопустимо. Лучше довериться специалисту и выполнять все его назначения.
Только так можно получить уверенность в том, что вирус не проявится самыми неблагоприятными последствиями.
Некоторые кожные заболевания, расположенные на пикантных местах люди опрометчиво не лечат. К одним из таких заболеваний относятся перианальные кондиломы – разрастания, схожие с бородавками и преимущественно располагающиеся в области половых органов. Такое новообразование требует обязательного лечения!
Причиной кондилом является вирус папилломы, им инфицируются при половом контакте, причем возбудители передаются в 75% случаев от партнера-вирусоносителя. Попав внутрь организма, вирус может долгое время не проявляться, а при снижении иммунитета, общего и местного, начинают образовываться кондиломы на интимных местах. Выявлено примерно 100 разных подвидов вируса, примерно 15 из них вызывают разрастания в виде бородавок, другие, реже встречающиеся, могут вызвать рост раковых клеток.
Риск инфицирования вирусом с возрастом достигает 80%, повышает вероятность заболевания беспорядочная интимная жизнь, травмирование наружных и внутренних половых органов во время полового акта, наличие венерической инфекции. Инкубационный период развития заболевания в среднем доходит до 8 месяцев, обычно половые кондиломы начинают появляться в складках кожи, мужском половом органе, половых губах через 60-90 дней после проникновения. Папилломавирусная инфекция может обитать в организме до конца жизни, проявляясь при снижении защитных сил, у женщин это иногда бывает во время нарушения менструального цикла, беременности, климакса.
Остроконечные кондиломы местом своей локализации выбирают области наиболее подверженные травме во время половых контактов. У женщин разрастание вируса наблюдается на малых и больших половых губах. При анальном и оральном контакте кондиломы могут образовываться в заднем проходе, слизистой рта. В процесс может вовлекаться и место выхода мочеиспускательного канала.
Мужчины чаще обращают внимание на кондиломы на половом органе. Локализуются разрастания на головке, крайней плоте, возле мочеиспускательного канала, а иногда и на его внутренних стенках. В заднем проходе кожные наросты обычно бывают у представителей нетрадиционной ориентации.
Внешний вид кондилом различается: при диагностировании заболевания можно увидеть четыре разновидности проявления вируса на половых органах. Это остроконечные, плоские, папулезные и ороговевающие формы. В большинстве случаев кондиломы на половом органе не возникают единично: это несколько образований, постепенно соединяющихся в опухолевидные разрастания, похожие на соцветия цветной капусты на узкой ножке. Через ножку к образованию проходят кровеносные сосуды, через них генитальные новообразования питаются и, соответственно, растут.
Остроконечные кондиломы женских половых органов выглядят как возвышающийся над поверхностью кожи беловатый вырост с неровной поверхностью. Анальные кондиломы, располагаются в прямой кишке, имеют розоватый оттенок. Перианальные кондиломы находятся в складках кожи, подвергаясь постоянной мацерации, их поверхность получает ярко-красную окраску, появляется нестерпимый зуд и болезненность.
Новообразования половых органов могут препятствовать полноценной половой жизни, вызывают болезненные ощущения, кровоточат. Они вызывают и психологические проблемы – заболевшие не сразу решаются обратиться к врачу, отказываются от половых контактов, появляется депрессия. Кондиломы на половых губах и вообще на женском половом органе могут препятствовать нормальному протеканию родов и приводят к заражению младенца вирусом.
Особенно быстро разрастаются и подвергаются инфицированию кожные наросты на половых органах у больных сахарным диабетом, при иммунодефицитных состояниях. Новообразования на половом органе могут переходить в область паховых складок, в редких случаях на живот.
Обычно постановка диагноза не вызывает затруднений, а для выявления типа вируса используются специальные анализы крови. Не существует метода лечения, полностью убирающего вирус папилломы. Врачи могут только удалить кожные наросты, провести лечение сопутствующих заболеваний, в том числе повышение иммунитета. При любом методе лечения существует риск повторного возникновения заболевания и проявляется это в 30% случаев.
- Криодеструкция азотом. Метод заключается в воздействие на кондиломы жидкого азота. Под его влиянием ножка отмирает, прекращается питание опухолевидного разрастания. Лечение азотом безболезненно, после него не возникают рубцы.
- Лечение лазером. Воздействует пучок лучей, под его влиянием опухоль отпадает, образуется ранка, заживающая около 10 дней. Способ достаточно болезненный, особенно когда образуются кондиломы на женских и мужских половых органах, поэтому такой способ предлагают при наличии противопоказаний к другим.
- Использование концентрированных кислот. Наросты обрабатываются раствором с высокой концентрацией кислоты, в результате чего они отпадают, нанесение жидкости требует большой точности, должно проводиться только врачом.
Лечение вируса будет более успешным, если заболевший обратится за медицинской помощью в начале заболевания. Решение о методе лечения принимает врач, основываясь на месте локализации образования, его площади, наличии хронических заболеваний.
источник