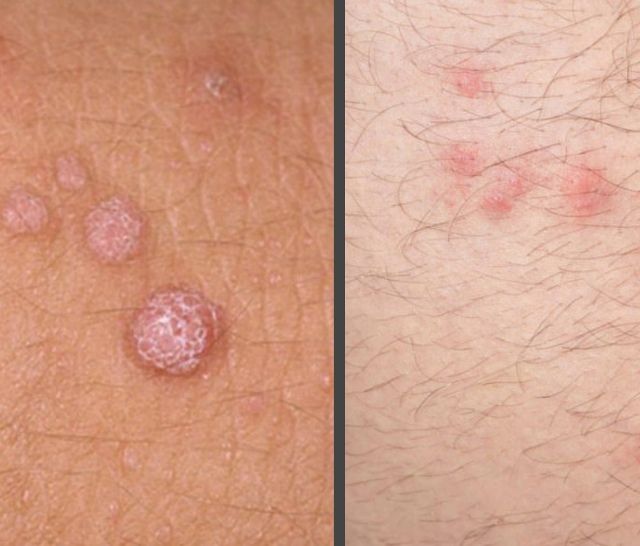
Нередко на кожном покрове у людей встречаются различные новообразования, которые образуются путем усиленного деления клеток. Некоторые из них не несут опасности, однако имеются и такие, которые при определенных обстоятельствах трансформируются в злокачественные опухоли. Для избегания подобного развития событий необходимо любые кожные наросты обследовать у специалиста. Данная статья расскажет о том, какие имеются образования на коже, похожие на бородавки.
Для избегания неприятных последствий следует отличить бородавку от других новообразований. Маскироваться под бородавчатые включения могут многие виды образований. Они особенно сходны с бородавками на первых стадиях своего развития. Их нужно рассмотреть более подробно, чтобы при самостоятельной диагностике избежать ошибки:
 Родинки.
Родинки. Обычно родинки чаще бородавок перерождаются в раковую опухоль. Их формирование носит генетический характер, родинки развиваются из-за повышенного влияния ультрафиолета, гормонального сбоя. Они содержат большое количество меланина, который отвечает за цвет нароста. Чаще всего родинки имеют довольно насыщенный цвет. Бородавка же по цвету словно срастается с кожным покровом, причем она имеет отдельную структуру и на теле находится во множественном числе. Родинки располагаются обособленно, имеют мягкую гладкую структуру.
Важно! Любое изменение родинки, жжение, шелушение, перемена цвета кожного покрова, который находится вокруг нее, является поводом для срочного посещение врача.
Даже небольшая асимметрия должна насторожить человека, так как здоровая родинка имеет ровную фигуру. Людям с большим количеством на теле родинок необходимо как можно реже бывать на открытых солнечных лучах, поскольку таким образом можно спровоцировать их перерождение в онкологию.
Часто бывают случаи появления белых прыщей на руках, которые внешне похожи на бородавки. Однако необходимо помнить, что последнюю отличает прозрачность, грубая кожа и пустота внутри. Если на нее надавить, то не выделяется жидкость, она имеет грубую поверхность. Когда на кожном покрове появляются крупные прыщи, которые наполнены гноем, прозрачной или белой жидкостью, то следует обратиться к врачу. Поскольку данные проявления могут быть признаками аллергической реакции, поражения внутренних органов, наличия паразитов. Бывают случаи возникновения подобных включений из-за укуса насекомых. Мелкие прыщи, которые расположены на теле, могут быть признаками заражения чесоточным клещом.
 Папилломы.
Папилломы. Нередко люди путают с бородавкой папиллому, которая более мягкая на ощупь, снабжена ножкой, являющейся проводником для питания сосудов, наполнивших ее полость. У бородавок же нет тела, они срастаются с кожным слоем. Папилломы довольно часто чешутся, болят. Если они находятся в месте постоянного контакта с одеждой, то в результате травмирования происходит выделение крови.
Натоптыши довольно сложно отличить от подошвенной бородавки. Натоптыши могут быть сухими или мокрыми, содержат кровь или лимфу и возникают из-за длительного контакта с кожным покровом. Подошвенная бородавка имеет грубый слой эпидермиса, легко сдирающийся от контакта. Под кожным покровом находится множество сосочков темного цвета, направленных к центру воспаленного очага. Также ей свойственно покрытие большей части стопы коричневым или желтоватым оттенком, она мешает во время ходьбы. Стрежневая мозоль чаще всего возникает на пальцах ног, ступнях, снабжена вросшим в кожный покров корнем. Натоптыши могут быть множественными и единичными, чаще всего возникают из-за травмирования кожного покрова, неверно подобранной обуви, неправильной походки, частого хождения босиком. Обычно проходят самостоятельно.
 Гемангиома.
Гемангиома. Гемангиома представлена красной сморщенной опухолью, имеющей неправильную форму. Образуется в результате нарушения функционирования кровеносных сосудов, находящихся под кожным покровом. Чаще всего встречается у новорожденных, очень активно развивается на коже лица, живота, при этом занимает немаленькую площадь. Спустя полгода обычно гемангиома уменьшается в размерах и полностью спадает. Если допустить инфицирование, то становится причиной кожных воспалений. Крупные гемангиомы нарушают свертываемость крови, при этом увеличивается риск развития тромбоза. Для предотвращения подобного развития событий ее необходимо удалять.
Меланома – разновидность злокачественного новообразования, считается начальной его стадией. Она нередко имеет неровные края, неравномерную окраску, возвышение над кожным покровом. Часто подвергается кровоточивости, покрывается язвами. Обычно меланома формируется после частых загаров, посещений соляриев, из-за наследственной предрасположенности. После удаления нароста требуется прохождение курса химиотерапии.
 Фиброма.
Фиброма. Фиброма является доброкачественным наростом, который образуется из клеток эпителия. Может иметь бородавчатую, гладкую поверхность с характерными сферическими узелками. Цвет фибромы варьируется от черного до бурого. Данный нарост растет медленно, при этом не вызывая какого-либо дискомфорта, не представляет опасности для жизни человека. Однако при негативном влиянии окружающей среды, снижении защитных функций организма может перерасти к фибросаркому, которая является злокачественным новообразованием.
Интрадермальный невус представляется плотными на ощупь узелками, которые могут быть покрыты волосками, имеют телесный или коричневый оттенок. Чаще всего подобный нарост образуется на лице, чем доставляет женщинам немало поводов для беспокойств. Бывают случаи образования по краю ресниц. Данная группа относится к врожденным доброкачественным наростам, образуется путем скопления клеток эпителия на определенной области лица. Они могут возникать не только с возрастом, но и у эмбрионов. Вначале образование имеет плоскую форму, которая впоследствии переходит в более выпуклую, при этом постепенно теряя яркий цвет. Данный нарост со временем может перерождаться в меланому, при этом вызывая онкологию.
Кератома формируется у пожилых людей на руках, ногах, лице, по всему телу из-за возрастных изменений, нарушения гормонального баланса, избыточного влияния ультрафиолета. Кератома представлена на коже в виде бляшек, имеющих размер до 20 мм., которые своим внешним видом напоминают веснушки. Данный вид представлен плоской формой темно-коричневым, черным цветом. Кератому следует как можно быстрей удалять, так как она склона к скорому перерождению в онкологию.
Большинство людей в течение жизни встречаются с различными новообразованиями, которые они нередко путают с бородавками. Вследствие чего начинают неправильные терапевтические действия.
Подобное заблуждение часто вызывает негативные последствия, чтобы не допустить их, следует обратиться к дерматологу для своевременной диагностики. Отличить бородавку от других включений помогут следующие признаки:
-
Прежде всего, у бородавок шершавая поверхность, они имеют меньший размер по сравнению с родинкой и не имеют выраженного цвета – он может варьироваться от серого до коричневого.
- Часто данные наросты путают с натоптышами. Отличительным признаком можно считать небольшую черную точку, находящуюся в центре бородавки. К ней подходят кровеносные сосуды для снабжения кровью, которые и выглядят данными точками. Натоптыши не имеют подобных явлений.
- Бородавочным наростам характерно разрастание, обычно возле материнского включения находятся мелкие образования, имеющие схожую форму.
- Главным способом, помогающим отличить бородавку, является наблюдение за своим самочувствием. Поскольку данное включение образовалось из-за поражения вирусом и развилось в результате ухудшения защитных свойств организма, то нередко оно сопровождается повышенной усталостью, апатией, сонливостью.
Только после проведенного обследования у специалиста можно выяснить точную картину заболеваний.
Учтите! Самостоятельная постановка диагноза и лечение может не только быть опасным для здоровья человека, но и для его жизни.
При обращении к специалисту выставляется предварительный диагноз по внешнему осмотру новообразований, их цвету, форме. Если у него возникают какие-либо сомнения, то назначается диагностическое исследование, позволяющее отличить наросты на коже. Первым делом берется анализ крови, позволяющий определить наличие ВПЧ, которые вызывает бородавки. Также при надобности берется биопсия, которая позволяет более точно поставить диагноз и выявить причину проблемы.
Самостоятельно определить вид новообразований довольно сложно. Чтобы избежать главной опасности – перерождения в онкологию, необходимо обратиться как можно скорее к врачу. Наиболее опасными считаются родимые пятна и родинки с выпуклой формой, а также те включения, которые находятся на кожном покрове с рождения. Для предотвращения данного явления следует удалить нарост. Многие люди интересуются, в каких случаях необходима данная операция. Специалисты утверждают, что удаление производится в следующих случаях:
-
Когда на малом участке кожного покрова скапливается большое число родинок. Таким образом повышается риск трансформации в меланому.
- При расположении на открытых участках тела, например, на руках, поскольку в этом случае наросты подвергаются воздействию ультрафиолета, повышая риск развития онкологии.
- Если в роду были больные раком кожного покрова, поскольку генетический фактор играет важную роль в подобных случаях.
Для снижения риска перерождения в онкологию врачи нередко рекомендуют удалять все вызывающие сомнения выросты, поскольку при негативном воздействии внешних факторов возможно их преобразование в онкологию.
Учитывая такое многообразие кожных патологий, визуально схожих с бородавочными наростами, не стоит проводить лечение без консультации специалиста, так как оно не просто может оказаться неэффективным, но и спровоцировать крайне опасные осложнения.
источник
Как определить бородавку и наросты на коже в виде таких образований, а также чем на нее похожи прыщи и мозоли?
Бородавки – наросты на коже, одна из самых распространённых напастей, поражающих кожу человека.
Практически у каждого из нас случается появление этих новообразований хотя бы раз в жизни, особенно в детстве.
Но бывают и случаи, когда возникают другие новообразования, похожие на них, но другой природы.
Тогда человек начинает лечиться от бородавок таблетками и народными средствами, но лечение не приводит к результату, ведь истинная причина появления наростов на коже совсем другая. Болезнь запускается, псевдо-бородавки не исчезают, а наоборот, только множатся и растут.
Поэтому для того, чтобы эффективно лечиться от кожных заболеваний, нужно уметь из различать.
Распространёнными разновидностями бородавки являются шипицы (новообразования, сверху покрытые чешуйками, а в глубине просматриваются чёрные точки кровеносных сосудов). Шипицы болят при нажатии и чешутся, если оставить их в покое. Нередко вокруг одной главной шипицы распространяются мелкие, а если удалить главную, мелкие исчезнут так же.
Шипица — нарост на коже в виде бородавки: фото.
Так же распространены плоские бородавки «классического» вида, которые представляют собой невысокие плотные наросты, до 5 мм, и овальную форму, а сверху покрыты роговыми клетками. Такое образование бородавок обычно не болит, кроме сильного нажатия на них, и не чешутся, в отличие от шипиц.
Обычные наросты на коже в виде бородавок: фото.
Нарост в виде бородавки образуется под действием папилломавируса, который заставляет мутировать клетки кожи. Поражённые клетки неконтролируемо растут, делятся и теснят соседние клетки, а также вызывают рост бородавки вверх.
Образование появляется в виду маленького бугорка. Затем оно растёт, его поверхность сначала блестит натянутой кожей. Со временем натянутая кожа заменяется шероховатой поверхностью, которая образуется роговыми отмершими клетками.
Затем вокруг центральной бородавки образуются более мелкие, которые могут исчезнуть, если вылечить главную бородавку.
Не нужно пытаться вырезать новообразование ниткой самостоятельно или прижигать бородавку:
Бородавки удаляют различными безопасными и эффективными способами:
Наросты так же имеют небольшую высоту и размеры, но при этом имеют одно или нескольких отличий, которые позволяют определить их как образования, с бородавками не связанные.
Чаще всего такой чертой является цвет.
Бородавки обычно не меняют цвета (в крайнем случае могут стать жёлтыми).
Другие же образования (родинки, кератомы и т.д.) имеют коричневый оттенок, что и отличает их в первую очередь.
Похоже на бородавку, но не бородавка — что это может быть?
- Первым видом таких наростов являются кератомы. Это тёмные плоские наросты, которые образуются обычно у стариков, из-за этого их называют «старческими бородавками».Но причины их образования иные – солнечное излучение, которое воздействует на человека на протяжении все жизни. При больших дозах солнечного излучения эти образования могут появляться и в более раннем возрасте.
- Второй разновидностью являются родинки. Часто они имеют коричневый цвет, но не всегда. Бывают родинки и розового, телесного цвета.Такие носят название сосудистых родинок, а выглядят они почти как бородавки. Признак, который позволяет отличить такие родинки можно по поверхности: у родинок на ней нет роговых чешуек.
- На ногах могут образовываться так же мозоли, которые так же можно легко перепутать с новообразованиями.Причина их появления – механическое раздражение. Определить образование на коже: бородавка или мозоль это поможет только врач.
- Наконец, на бородавки могут быть похожи угри, но их совсем легко отличить по розовому или красному цвету.Возникают угри из-за того, что сальные железы вырабатывают слишком много жира, который забивает поры. Хозяйственное мыло – лучшее лекарство.
Встречаются иногда прыщи похожие на бородавки. Они возникают в основном из-за аллергии, и проходят через некоторое время после прекращения действия аллергена. Лечат аллергию антигистаминными препаратами.
Как и в случае с сосудистыми родинками, у прыщей нет рогового покрова сверху, благодаря чему их легко отличить. Кроме того, прыщи распространяются по большим площадям кожи, а бородавки локализуются:
Так же причиной появления таких прыщей могут быть укусы насекомых. Здесь прыщ одиночный и может иметь розовый цвет с белым пятнышком в середине. Антигистаминные препараты помогают и здесь.
Помните, что укусы насекомых и паукообразных могут быть очень опасны для человека.
- Во-первых, яд некоторых жалящих перепончатокрылых (осы, пчёлы) — мощный аллерген, и аллергия на него способна привести к смерти от удушья.
- Во-вторых, существуют насекомые и паукообразные, яд которых действует на всех людей, без всякой аллергии, так, что может привести к смерти.
Таким образом, с бородавками можно легко спутать с другими кожными заболеваниями, что может привести к негативным последствиям и привести к пустой трате денег и времени. Поэтому перед выведением нароста узнайте:
Различайте бородавки и похожие на них, чтобы не тратить зря время и не запустить болезнь.
Смотрите больше о бородавках в видео ниже и нашем разделе.
источник
Бородавка или прыщ — это вопрос, которым задаются люди, столкнувшиеся с новообразованием на коже. Эти наросты имеют схожие черты и их легко спутать, если не разобраться детально в природе появления бородавок и прыщей. Важно выяснить, с каким образованием вы имеете дело, прежде чем приступать к лечению.
Прыщи или акне — это очень распространенное дерматологическое заболевание. Практически каждый житель планеты сталкивался с этими патологическими образованиями на коже в разные периоды своей жизни. Природа появления новообразований до конца не изучена. Есть масса факторов, которые способствуют возникновению прыщей.
Специалисты считают, что с помощью прыщей кожа выводит вредные вещества из организма, с которыми не справляются внутренние органы по разным причинам. Прыщи могут протекать в сопровождении воспаления или без него. Воспаленные прыщи проще идентифицировать — они провоцируют покраснение эпидермиса, могут быть болезненными, имеют гнойное содержимое.
Часто воспаленные прыщи появляются на месте невоспаленных после неудачных самостоятельных попыток их выдавить. По этой причине врачи не советуют их выдавливать, чтобы не усугублять ситуацию.
По типу происхождения выделяют такие разновидности прыщей:
- Гормональные. Возникают при колебаниях гормонального фона, чаще всего в подростковом возрасте.
- Стрессовые. Реакция тела на различные нервные истощения.
- Из-за чрезмерной личной гигиены. Появляются при вымывании верхнего сального слоя эпидермиса, который защищает от проникновения вредоносных микроорганизмов.
- При патологиях иммунной системы. Когда защитные функции организма не справляются с вредными факторами, могут появляться прыщи.
- При гиперкератозе. Патология, сопровождающаяся утолщением рогового слоя кожи.
Также выделяют особую группу прыщей, которые обычно имеют белый оттенок и не воспалены. Внутри находится сухой стержень, а поверхность новообразования похожа на узелок с расширенной порой. Как правило, вопрос «бородавка или прыщ» возникает в отношении именно этих наростов.
Бородавки — это группа кожных новообразований, вызванных вирусной активностью. Провоцируют появление наростов различные штаммы папилломавируса.
Новообразования являются результатом хаотичного разрастания клеток кожи под действием возбудителя. Выглядят как неровные наросты с шероховатой поверхностью. Чаще всего имеют округлую форму и выступают над поверхностью кожи. Некоторые типы бородавок имеют на верхушке черные точки. Они являются тромбированными мелкими кровеносными сосудами.
Обычно бородавки не болят и не зудят. Дискомфорт человеку они приносят только при травмировании, что может случаться часто, если новообразования расположены на таких местах, как ступни, пальцы рук и ног. Также бородавки могут локализоваться на локтях, коленях.
Существует несколько разновидностей бородавок: плоские, вульгарные, подошвенные. Они могут отличаться по внешнему виду, но все вызваны ВПЧ неонкогенных типов. Такие наросты практически никогда не перерождаются в злокачественные опухоли.
Вирус папилломы человека, попадая в организм, внедряется в верхние слои дермы и сохраняется в теле навсегда. Поэтому нет эффективного лечения, которое могло бы полностью избавить человека от него. Однако можно подавить активность вируса, снизить нагрузку на организм и ввести ВПЧ в спящее состояние. При этом бородавки не будут возникать.
Прежде чем разобраться, как отличить бородавку от прыща, важно понимать, как происходит заражение вирусом папилломы. ВПЧ легко передается от зараженного человека здоровому при личных и бытовых контактах. Особенно быстро распространяется вирус во влажной среде бассейнов, саун, спортивных залов. Провоцирующими факторами для появления бородавок являются стрессы, переохлаждения, сбои в работе иммунной системы и гормонального фона.
Бородавки и прыщи имеют некоторые схожие черты. Например, у них общая округлая форма, в них содержатся кровеносные сосуды и нервные окончания. Поэтому если повредить такие наросты, то может возникнуть кровотечение и боль.
Также при пальпации бородавок и прыщей пациент может испытывать физический дискомфорт, вплоть до выраженной боли. Однако есть и характерные отличия у этих новообразований. Рассмотрим их:
- Поверхность. У прыщей она, как правило, гладкая. Они похожи на воспаленную вздувшуюся кожу в виде конуса. Бородавки имеют шершавую поверхность, сформированную роговым слоем эпидермиса. Также на верхушке подошвенных наростов виднеются черные точки закупоренных капилляров.
- Цвет. Прыщи обычно красные, розовые, иногда могут иметь белесый оттенок из-за содержащегося внутри гнойного вещества. Бородавки могут быть телесного оттенка. Если наросты старые, то они покрываются слоем отмерших клеток эпидермиса и становятся желтоватыми, серыми, коричневыми.
- Локализация. Прыщи могут возникать на разных участках тела, но, как правило, там, где имеется выраженный слой подкожно-жировой клетчатки. Обычно это лицо, грудь, плечи, спина. Перед тем как отличить бородавку от прыща на лице, следует запомнить, что в этой зоне могут образовываться только плоские наросты и изредка вульгарные. Кроме того, бородавки формируются на местах, где прыщи практически никогда не возникают — на ладонях, пальцах, коленях, ступнях.
- Наличие содержимого. У прыщей, как правило, есть гнойное отделяемое, которое может изливаться при повреждении верхнего слоя эпидермиса. Бородавки состоят из пораженных клеток кожи, которые хаотично делятся. Они также содержат кровеносные сосуды и болевые рецепторы.
Если вы хотите отличить бородавку от прыща, то можно распарить новообразование и отодвинуть верхние слои ороговевшей кожи. Под ней будет розоватый участок эпидермиса с пораженными кровеносными сосудами.
Заниматься самолечением бородавок, как и прыщей, не следует. Если прыщ небольшой, его лучше оставить в покое до полного созревания и подсыхания. Если имеете дело с крупным фурункулом, необходимо обратиться к врачу. Бородавки нужно лечить только в специальном косметологическом кабинете инструментальными методами или химическим воздействием.
Городской кожно-венерологический диспансер СПб
источник
- Что такое криодеструкция, ее особенности
- Процесс криодеструкции
- Видео
- Последствия криодеструкции
- Противопоказания к методу
- Цена криотерапии
- Отзывы
Многие годы безуспешно боретесь с ПАПИЛЛОМАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от папиллом принимая каждый день.
Появление бородавок на теле человека свидетельствует о снижении иммунитета и поражении организма вирусом папилломы человека. При обнаружении образований следует обратиться к дерматологу, который назначит лечение.
Криотерапия может проводиться с помощью специального аппарата, но не каждая клиника может им похвастаться. К тому же это увеличивает стоимость самой процедуры, поэтому отдается предпочтение ручному способу воздействия с помощью деревянной палочки с ваткой на конце.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания к процессу криотерапии:
Достоинства и недостатки криодеструкции:
Процесс криотерапии заключается в следующем:
- Осмотр бородавок и оценка их состояния;
- Ватная палочка с шариком на конце опускается в емкость с жидким азотом;
- Палочка прикладывается к бородавке примерно на 30 секунд;
- Процедура повторяется необходимое количество раз после минутной паузы.
Процесс прижигания закончен тогда, когда по периферии образуется венчик. После окончания процедуры на месте новообразования образуется отек, а затем волдырь с жидкостью внутри.
Процесс криотерапии может продолжаться несколько сеансов, все зависит от количества образований и их размеров. В комплексе с процедурой обязательно назначаются препараты для стимулирования иммунной системы.
В результате заморозки на месте бородавки образуется пузырь. Ни в коем случае не следует заклеивать его лейкопластырем. Мыться нужно аккуратно, не задевая и не повреждая пузырь. От внешнего воздействия его можно обмотать бинтом, насколько это возможно. В течение недели пузырь должен вскрыться.
Вытекшая жидкость удаляется и накладывается стерильная повязка. Ни в коем случае нельзя сдирать корочку, которая образовалась на месте лопнувшего волдыря, она должна отвалиться самостоятельно. Новая кожа окрепнет, и уже через несколько дней можно будет избавиться от повязки. При воздействии на более мелкие бородавки пузырь может не образоваться.
Противопоказано использовать криодеструкцию в качестве метода удаления бородавок в следующих случаях:
- Наличие инфекционных заболеваний;
- Обострение хронических заболеваний;
- Воспалительные процессы в организме;
- Гипертония;
- Эпилепсия;
- Судороги;
- Наличие раздражения на коже вокруг бородавки;
- Беременность на поздних сроках;
- Ангиоспазм.
В зависимости от ценовой политики клиники стоимость криотерапии за один сеанс может варьироваться в пределах 500-1500 рублей. На стоимость процедуры также влияет размер и количество образований.
К примеру, удаление бородавки до 5 миллиметров будет стоить до 600 рублей, более крупное образование может обойтись в 1300 рублей. Во многих клиниках предоставляются скидки на удаление скопления бородавок.
Для быстрого и безопасного удаления папиллом лучшие дерматологи и онкологи советуют средство от папиллом «Папилайт». Это натуральное средство, которое, мягко воздействуя на папилломы, удаляет их, не причиняя вреда организму. Кроме того, «Папилайт» восстанавливает имунную систему оганизма, исключая повторное появление папиллом. Средство не имеет противопоказаний, его эффективность и безопасность доказана клиническими исследованиями в НИИ Дерматологии.
Отличить фурункул — нарыв в результате попадания инфекции в волосяной фолликул — можно самостоятельно. На ранней стадии развития легко устранить. При запущенном состоянии проявляется фурункулез. Заболевание сопровождается воспалением волосяных мешочков с присутствием гноя, спровоцировано золотистым стафилококком. Попадая в жировой слой под кожей, происходит воспаление фолликула. Фурункулы продолжают распространятся на областях кожи, возникает хроническая форма.
- Явные симптомы чирея
- Отличия фурункула от других новообразований на коже
- От прыща и ячменя на глазу
- От шанкра
- От фолликулита
- От гидраденита
- От атеромы и жировика
- От бартолинита
- Как отличить нарост от внутренних воспалений
- От воспаленного лимфоузла
- От парапроктита и мастоидита
Распознать чиряк на ранней стадии по признакам:
- Фурункулы на шее, руках, лице, в области подмышек, животе развиваются, образуясь возле волоса кожи.
- При пальпации у пациента ощущается сильная боль.
- Участок краснеет, опухает.
- Очаг при пальпации горячий.
Вторичные симптомы фурункула:
- Очаг становится мягким. Болевые ощущения со временем нарастают; пациент чувствует пульсирующую боль постоянно, при поражении нескольких волосяных фолликулов возникают карбункулы.
- Внутри воспаления видна желтоватого оттенка жидкость — гной. При прорыве зараженной области, гной вытекает, причиняя болевые ощущения.
- При разрастании гнойной области пациент ощущает дрожь по телу, поднимается температура, возникает упадок сил.
- Расположенные на участке шеи лимфоузлы увеличены. При попадании инфекции они очищают кровь.
Отличить чирей от прыща можно с помощью визуального осмотра и пальпации.
Фурункул — воспаленный участок кожи, проявляющиеся вокруг сальной железы волоса. Возбудителем инфекции становится золотистый стафилококк.
Вид чирия, похож на точку, с покраснением вокруг. При пальпации ощущается боль и тепло.
Отличить воспаленный фурункул от прыща легко при пальпации. Надеть стерильные перчатки и дотронуться до образования. Различие: если прикосновения причиняют боль, присутствуют покраснения вокруг очага — определяют чирей.
Прыщ возникает при начальной стадии воспаления кожных покровов. Прыщ и чиряк похожи. Отличает фурункул размеры и глубина поражения.
Отличие прыща от фурункула:
| Прыщ | Фурункул |
| при пальпации нет боли; | боль внутри кожных покровов; |
| очаг вокруг не ярко-красного цвета; | воспаление характеризуется покраснением; |
| прыщик меньше по размеру; | больше по размеру в 2-3 раза; |
| расположение ближе к поверхностному слою кожи; | расположения в глубине кожных покровов; |
| созревает быстрее; | замедленный процесс выхода наружу; |
| нет отечности вокруг; | на начальной стадии сопровождается отеком; |
| отсутствие температуры; | присутствует озноб; |
| лечение 3-5 дней; | терапия 7-14 дней; |
| помогает устранить лист алоэ, каланхоэ | помогает вылечить «Мазь Вишневского», «Левомеколь». |
Ячмень сопровождается воспалением и нагноением волосяного мешочка века. Провоцирует развитие заболевания слабый иммунитет, вызывает — стафилококковая инфекция.
- желание почесать глаз;
- боль при моргании;
- покраснение века;
- при созревании ячменя гной выходит наружу самостоятельно через 3-5 дней;
- сонливость, упадок сил, температура 37С;
- после разрыва гнойника пациент ощущает облегчение.
Разница в том, что иногда ячмень созревает без наличия гноя самостоятельно. Лечение основано на промывании настоем ромашки или крепким теплым чаем с помощью ватного тампона.
Капли глазные: «Левомицетин», «Тобродекс», «Ципролет». Применяется «Гидрокортизоновая мазь» при первичном покраснении века.
Отличается шанкр от фурункула тем, что напоминает язву с уплотненными краями, расположенными на коже или слизистой.
Возникновение язв случается чаще во рту или на половых органах.
- Экстрагенитальные шанкры образуются чаще в ротовой полости, грудной клетке и заднем проходе. 75% поражения приходится на участки головы, рук, шеи.
- Генитальные шанкры возникают в 95% ситуаций, поражают член, влагалище, половые губы. Иногда поражают шейку матки.
- круглая форма;
- ярко-красный оттенок с поверхностной пленкой;
- твердый шанкр не способен воспалять близлежащие области;
- при пальпации ощущается твердое основание, болевые ощущения отсутствуют;
- после выздоровления на месте остается пигментация, что с течением времени проходит.
Шанкры различают от 1 до 4 см.
Определить отличие глубокого фолликулита от фурункула сложно до формирования гнойного стержня. Состав близок к составу при фурункуле. Случается, что фолликулит перерастает в другую форму.
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Клиническая картина фолликулита:
- начальная стадия характеризуется образованием гнойника в устье фолликула;
- увеличивается гиперемия кожи до 5-7 мм;
- образуется папула, диаметр которой равен 5мм, в центре расположен волос;
- после прохождения 2-3 дней образуется пустула, образуя корку;
- выздоровление сопровождается покраснением, пигментацией.
Терапия фолликулита основана на приеме антибиотиков: «Ципрофлоксацин», «Флуконазол», «Тербинафин». Прием препаратов в зависимости от вида новообразований.
Потовые железы при гидрадените гноятся. Локально нагноение находится в:
- промежности;
- области подмышек;
- ореоле сосков;
- паховой области.
Причиной развития становится стафилококк, что протекает по лимфе в потовые железы. Спровоцировать образование может нарушение жирового обмена, функций потовых желез.
- размер образований с горошину, приобретает грушевидную форму;
- дефекты достигают 30-40 мм;
- внутри образование мягкой структуры;
- определяется гной со свищевым каналом;
- центральный стержень отсутствует;
- очаг вскрывается самостоятельно, гной выходит, образуя шрам;
- часто происходит объединение очагов с большим количеством свищей с бугристой кожей;
- при выходе густая консистенция гноя, кровавая примесь;
- лечение занимает 14-21 день, иногда до 4-х месяцев;
- при выходе одних гнойников, возникают новые образования.
- болезненные узлы в форме груши;
- боль при дотрагивании;
- кожа возле нарыва красно-синего оттенка;
- развивается головная боль, слабость, температура;
- повышенное содержание лейкоцитов, СОЭ.
Часто гидраденит путают с флегмоной, абсцессом, лимфаденитом. Отличие от фурункулов и других новообразований заключается в том, что он развивается в глубине тканей.
- Антибиотики: «Эритромицин», «Доксициклин».
- Антисептики: «Этиловый спирт», «Йодовый раствор».
- Синяя лампа — прогревание до 5 минут.
- Созревшее образование иссекают до здоровых тканей.
При образовании гноя часто назначается УВЧ, СМВ-терапия. Вскрывать не рекомендовано, гнойники находятся на различных стадиях созревания.
Фурункул и атерома: атерома образуется, когда нарушена работа выделительной системы сальных желез. Она внутри заполнена составом, схожим на кашицу с жировыми отложениями от 5 мм до 5-7 см. Образуется на участках головы, шее, на области между лопатками.
Причины возникновения атероматоза:
- травматизация луковицы вросшего волоса, блокирование оттока выделений;
- синдром Гарднера;
- сгущение секрета;
- дефекты при развитии;
- выдавливание образований, порез участка.
Атерома сдавливает сосуды, ткани, находящиеся вокруг образования.
Когда атерома воспаляется, происходит инфицирование, образование гноя, развивается абсцесс:
- боль;
- температура;
- гиперемия кожных покровов;
- припухлость;
- гной самопроизвольно выходит при вскрытии.
- гормональный сбой;
- чаще подвержены мужчины по причине особенности строения сальных желез;
- присутствие акне;
- микротрещины на коже;
- не придерживания личной гигиены;
- косметика для лица, дезодоранты.
Лечение на первой стадии патологии без гноя:
- Применение радиоволн.
- Лазерное лечение.
- Устранения хирургическим методом при помощи скальпеля.
При радиоволновой терапии отсутствуют побочные эффекты. Терапия проходит на протяжении 5 дней.
При наличии гноя применяется операция с надрезами и накладыванием швов.
Жировик отличается от фурункула тем, что проходит без болевых ощущений, он мягкий и подвижный, не спаян с соседними тканями. В диаметре достигают более 10 см, маленькие-1-5 см, воздействуют на нервные окончания, в результате возникает боль. Жировик выступает как косметический дефект, удаляют образование с капсулой, чтобы избежать новых образований.
Эффективен метод путем отсасывания. При помощи электроотсоса устраняется содержимое жировика. Способ не требует зашивания, не оставляет следов.
Различают липому, доброкачественную опухоль.
- мягкая консистенция;
- отсутствие болевых ощущений;
- легко сдвигается;
- чаще встречается в местах небогатых жировой тканью: спине, бедре, плечах.
Образование не опасно, не перерастает в раковую опухоль. При посещении сауны под воздействием тепла рассасывается самостоятельно. При больших размерах образований требуется вылущивание.
Бартолинит — воспаление железы большой половой губы влагалища.
- снижен иммунитет, перемерзание;
- кишечная палочка, трихомонады;
- через кровь и протоки попадает инфекция.
- ощущение неудобства;
- краснота;
- отечность половых губ;
- температура от 37,5 до 40°С.
Терапия зависит от стадии процесса:
- назначается УФО, УВЧ, магнитотерапия;
- антибиотики: «Метронидазол»,«Амоксициллин», «Офлоксацин»;
- компрессы с «Ихтиоловой мазью», «Вишневского мазью»;
Если присутствует нагноение, абсцесс устраняется хирургическим способом.
Чирей отличается от гнойника, прыща и проявлений других заболеваний. Отличия найти не сложно, если знать симптоматику и признаки, что указывают на болезнь. Для лечения фурункулов необходимо обследование у врача, установление причины патологии. Самостоятельное лечение чревато осложнениями.
Когда лимфоузлы находятся в естественном состоянии, выступают барьером бактерий, вирусов.
- простудные заболевания;
- онкообразования;
- присутствие инфекции в организме;
- сбой в работе молочных желез.
При обычном состоянии лимфатической системы пациент не ощущает наличия внутренних узлов, они не прощупываются. При наличии патологии узлы становятся большими в размерах, к ним больно дотронуться, часто передвижения приносят дискомфорт.
Воспаление подмышечных зон часто вызывают фурункулы, тромбы, язвенные образования. Опасные заболевания ротовой полости кариес, стоматит, ангина, ОРЗ. При таких ситуациях требуется лечение болезни, тогда узлы придут в естественное положение.
При воспалении волосяных фолликулов происходит отражение на лимфоузлах:
Опасность составляют образования в груди. Их появление следует различать, срочно обратиться к врачу для осмотра.
На стадии формирования гноя происходит определение симптоматики:
- озноб;
- повышение температуры;
- пульсирующая боль в области узлов.
Важно разбираться в симптомах, они свидетельствуют о стадии процесса.
На ранних стадиях процесса пациенту назначают следующее лечение:
- Применение процедур электрофореза.
- Противовоспалительные мази, компрессы.
- Применяется аэрозоль «Хлорэтил».
- Прикладывается «Гепариновая мазь».
При наличии инфекции врач назначает антибиотики. Курс лечения составляет от 7 до 14 дней в зависимости от течения заболевания.
Парапроктит отличается от фурункула острым или хроническим воспалительном процессе жировой ткани таза, что окружает прямую кишку.
Причины: проникновение патогенных микроорганизмов к прямой кишке контактным, гематогенным или лимфогенным путем.
Провоцируют патологию заболевания:
- геморройные шишки;
- анальные трещины;
- экзема;
- контакт через анальное отверстие;
- болезни кишечника и мочеполовой систем.
Определить подкожный парапроктит можно по воспалению подкожной клетчатки перианальной зоны.
- боль при дефекации, мочеиспускании;
- болит внизу живота;
- вялость;
- температура 37,5 С и выше;
- болезненные ощущения в заднем проходе.
Лечение предусматривает прием антибиотиков по рекомендации проктолога в зависимости от типа патологии: «Цефотаксим», «Гентамицин» и проведение операции по удалению гноя.
Мастоидит напрямую связан с воспалением сосцевидного отростка височной кости в результате инфицирования. Частой причиной воспаления становится острый средний отит.
- температура;
- интоксикация организма;
- пульсация;
- покраснение участка;
- отечное состояние;
- болевые ощущения в ухе.
Лечение патологии с помощью антибиотиков: «Цефаклор», «Цефтриаксон», «Цефуроксим». Избавиться при эндогенной природе патологии поможет операция на среднем ухе.
Бородавка после прижигания азотом: уход и последствия
Корень бородавки: что это, как вывести и удалить
Что такое количественный анализ ВПЧ: расшифровка и особенности процедуры
Эффективные мази от жировиков: обзор лучших средств
Лечение папиллом Циклофероном: инструкция, действие на ВПЧ и аналоги
- Явные симптомы чирея
- Отличия фурункула от других новообразований на коже
- От прыща и ячменя на глазу
- От шанкра
- От фолликулита
- От гидраденита
- От атеромы и жировика
- От бартолинита
- Как отличить нарост от внутренних воспалений
- От воспаленного лимфоузла
- От парапроктита и мастоидита
Обзор методов эффективного лечения внутреннего фурункула в домашних условиях
Особенности появления экземы ногтей и обзор методов лечения
Обзор методов лечения фурункулов (чиреев) на интимных местах у мужчины
Причины и симптомы появления шипицы у ребенка
Причины появления и особенности лечения грибковой экземы
Отличить фурункул — нарыв в результате попадания инфекции в волосяной фолликул — можно самостоятельно. На ранней стадии развития легко устранить. При запущенном состоянии проявляется фурункулез. Заболевание сопровождается воспалением волосяных мешочков с присутствием гноя, спровоцировано золотистым стафилококком. Попадая в жировой слой под кожей, происходит воспаление фолликула. Фурункулы продолжают распространятся на областях кожи, возникает хроническая форма.
Распознать чиряк на ранней стадии по признакам:
- Фурункулы на шее, руках, лице, в области подмышек, животе развиваются, образуясь возле волоса кожи.
- При пальпации у пациента ощущается сильная боль.
- Участок краснеет, опухает.
- Очаг при пальпации горячий.
Вторичные симптомы фурункула:
- Очаг становится мягким. Болевые ощущения со временем нарастают; пациент чувствует пульсирующую боль постоянно, при поражении нескольких волосяных фолликулов возникают карбункулы.
- Внутри воспаления видна желтоватого оттенка жидкость — гной. При прорыве зараженной области, гной вытекает, причиняя болевые ощущения.
- При разрастании гнойной области пациент ощущает дрожь по телу, поднимается температура, возникает упадок сил.
- Расположенные на участке шеи лимфоузлы увеличены. При попадании инфекции они очищают кровь.
Отличить чирей от прыща можно с помощью визуального осмотра и пальпации.
Фурункул — воспаленный участок кожи, проявляющиеся вокруг сальной железы волоса. Возбудителем инфекции становится золотистый стафилококк.
Вид чирия, похож на точку, с покраснением вокруг. При пальпации ощущается боль и тепло.
Отличить воспаленный фурункул от прыща легко при пальпации. Надеть стерильные перчатки и дотронуться до образования. Различие: если прикосновения причиняют боль, присутствуют покраснения вокруг очага — определяют чирей.
Прыщ возникает при начальной стадии воспаления кожных покровов. Прыщ и чиряк похожи. Отличает фурункул размеры и глубина поражения.
Отличие прыща от фурункула:
| Прыщ | Фурункул |
| при пальпации нет боли; | боль внутри кожных покровов; |
| очаг вокруг не ярко-красного цвета; | воспаление характеризуется покраснением; |
| прыщик меньше по размеру; | больше по размеру в 2-3 раза; |
| расположение ближе к поверхностному слою кожи; | расположения в глубине кожных покровов; |
| созревает быстрее; | замедленный процесс выхода наружу; |
| нет отечности вокруг; | на начальной стадии сопровождается отеком; |
| отсутствие температуры; | присутствует озноб; |
| лечение 3-5 дней; | терапия 7-14 дней; |
| помогает устранить лист алоэ, каланхоэ | помогает вылечить «Мазь Вишневского», «Левомеколь». |
Ячмень сопровождается воспалением и нагноением волосяного мешочка века. Провоцирует развитие заболевания слабый иммунитет, вызывает — стафилококковая инфекция.
- желание почесать глаз;
- боль при моргании;
- покраснение века;
- при созревании ячменя гной выходит наружу самостоятельно через 3-5 дней;
- сонливость, упадок сил, температура 37С;
- после разрыва гнойника пациент ощущает облегчение.
Разница в том, что иногда ячмень созревает без наличия гноя самостоятельно. Лечение основано на промывании настоем ромашки или крепким теплым чаем с помощью ватного тампона.
Капли глазные: «Левомицетин», «Тобродекс», «Ципролет». Применяется «Гидрокортизоновая мазь» при первичном покраснении века.
Отличается шанкр от фурункула тем, что напоминает язву с уплотненными краями, расположенными на коже или слизистой.
Возникновение язв случается чаще во рту или на половых органах.
- Экстрагенитальные шанкры образуются чаще в ротовой полости, грудной клетке и заднем проходе. 75% поражения приходится на участки головы, рук, шеи.
- Генитальные шанкры возникают в 95% ситуаций, поражают член, влагалище, половые губы. Иногда поражают шейку матки.
- круглая форма;
- ярко-красный оттенок с поверхностной пленкой;
- твердый шанкр не способен воспалять близлежащие области;
- при пальпации ощущается твердое основание, болевые ощущения отсутствуют;
- после выздоровления на месте остается пигментация, что с течением времени проходит.
Шанкры различают от 1 до 4 см.
Определить отличие глубокого фолликулита от фурункула сложно до формирования гнойного стержня. Состав близок к составу при фурункуле. Случается, что фолликулит перерастает в другую форму.
Клиническая картина фолликулита:
- начальная стадия характеризуется образованием гнойника в устье фолликула;
- увеличивается гиперемия кожи до 5-7 мм;
- образуется папула, диаметр которой равен 5мм, в центре расположен волос;
- после прохождения 2-3 дней образуется пустула, образуя корку;
- выздоровление сопровождается покраснением, пигментацией.
Терапия фолликулита основана на приеме антибиотиков: «Ципрофлоксацин», «Флуконазол», «Тербинафин». Прием препаратов в зависимости от вида новообразований.
Потовые железы при гидрадените гноятся. Локально нагноение находится в:
- промежности;
- области подмышек;
- ореоле сосков;
- паховой области.
Причиной развития становится стафилококк, что протекает по лимфе в потовые железы. Спровоцировать образование может нарушение жирового обмена, функций потовых желез.
- размер образований с горошину, приобретает грушевидную форму;
- дефекты достигают 30-40 мм;
- внутри образование мягкой структуры;
- определяется гной со свищевым каналом;
- центральный стержень отсутствует;
- очаг вскрывается самостоятельно, гной выходит, образуя шрам;
- часто происходит объединение очагов с большим количеством свищей с бугристой кожей;
- при выходе густая консистенция гноя, кровавая примесь;
- лечение занимает 14-21 день, иногда до 4-х месяцев;
- при выходе одних гнойников, возникают новые образования.
- болезненные узлы в форме груши;
- боль при дотрагивании;
- кожа возле нарыва красно-синего оттенка;
- развивается головная боль, слабость, температура;
- повышенное содержание лейкоцитов, СОЭ.
Часто гидраденит путают с флегмоной, абсцессом, лимфаденитом. Отличие от фурункулов и других новообразований заключается в том, что он развивается в глубине тканей.
- Антибиотики: «Эритромицин», «Доксициклин».
- Антисептики: «Этиловый спирт», «Йодовый раствор».
- Синяя лампа — прогревание до 5 минут.
- Созревшее образование иссекают до здоровых тканей.
При образовании гноя часто назначается УВЧ, СМВ-терапия. Вскрывать не рекомендовано, гнойники находятся на различных стадиях созревания.
Фурункул и атерома: атерома образуется, когда нарушена работа выделительной системы сальных желез. Она внутри заполнена составом, схожим на кашицу с жировыми отложениями от 5 мм до 5-7 см. Образуется на участках головы, шее, на области между лопатками.
Причины возникновения атероматоза:
- травматизация луковицы вросшего волоса, блокирование оттока выделений;
- синдром Гарднера;
- сгущение секрета;
- дефекты при развитии;
- выдавливание образований, порез участка.
Атерома сдавливает сосуды, ткани, находящиеся вокруг образования.
Когда атерома воспаляется, происходит инфицирование, образование гноя, развивается абсцесс:
- боль;
- температура;
- гиперемия кожных покровов;
- припухлость;
- гной самопроизвольно выходит при вскрытии.
- гормональный сбой;
- чаще подвержены мужчины по причине особенности строения сальных желез;
- присутствие акне;
- микротрещины на коже;
- не придерживания личной гигиены;
- косметика для лица, дезодоранты.
Лечение на первой стадии патологии без гноя:
- Применение радиоволн.
- Лазерное лечение.
- Устранения хирургическим методом при помощи скальпеля.
При радиоволновой терапии отсутствуют побочные эффекты. Терапия проходит на протяжении 5 дней.
При наличии гноя применяется операция с надрезами и накладыванием швов.
Жировик отличается от фурункула тем, что проходит без болевых ощущений, он мягкий и подвижный, не спаян с соседними тканями. В диаметре достигают более 10 см, маленькие-1-5 см, воздействуют на нервные окончания, в результате возникает боль. Жировик выступает как косметический дефект, удаляют образование с капсулой, чтобы избежать новых образований.
Эффективен метод путем отсасывания. При помощи электроотсоса устраняется содержимое жировика. Способ не требует зашивания, не оставляет следов.
Различают липому, доброкачественную опухоль.
- мягкая консистенция;
- отсутствие болевых ощущений;
- легко сдвигается;
- чаще встречается в местах небогатых жировой тканью: спине, бедре, плечах.
Образование не опасно, не перерастает в раковую опухоль. При посещении сауны под воздействием тепла рассасывается самостоятельно. При больших размерах образований требуется вылущивание.
Бартолинит — воспаление железы большой половой губы влагалища.
- снижен иммунитет, перемерзание;
- кишечная палочка, трихомонады;
- через кровь и протоки попадает инфекция.
- ощущение неудобства;
- краснота;
- отечность половых губ;
- температура от 37,5 до 40°С.
Терапия зависит от стадии процесса:
- назначается УФО, УВЧ, магнитотерапия;
- антибиотики: «Метронидазол»,«Амоксициллин», «Офлоксацин»;
- компрессы с «Ихтиоловой мазью», «Вишневского мазью»;
Если присутствует нагноение, абсцесс устраняется хирургическим способом.
Чирей отличается от гнойника, прыща и проявлений других заболеваний. Отличия найти не сложно, если знать симптоматику и признаки, что указывают на болезнь. Для лечения фурункулов необходимо обследование у врача, установление причины патологии. Самостоятельное лечение чревато осложнениями.
Когда лимфоузлы находятся в естественном состоянии, выступают барьером бактерий, вирусов.
- простудные заболевания;
- онкообразования;
- присутствие инфекции в организме;
- сбой в работе молочных желез.
При обычном состоянии лимфатической системы пациент не ощущает наличия внутренних узлов, они не прощупываются. При наличии патологии узлы становятся большими в размерах, к ним больно дотронуться, часто передвижения приносят дискомфорт.
Воспаление подмышечных зон часто вызывают фурункулы, тромбы, язвенные образования. Опасные заболевания ротовой полости кариес, стоматит, ангина, ОРЗ. При таких ситуациях требуется лечение болезни, тогда узлы придут в естественное положение.
При воспалении волосяных фолликулов происходит отражение на лимфоузлах:
Опасность составляют образования в груди. Их появление следует различать, срочно обратиться к врачу для осмотра.
На стадии формирования гноя происходит определение симптоматики:
- озноб;
- повышение температуры;
- пульсирующая боль в области узлов.
Важно разбираться в симптомах, они свидетельствуют о стадии процесса.
На ранних стадиях процесса пациенту назначают следующее лечение:
- Применение процедур электрофореза.
- Противовоспалительные мази, компрессы.
- Применяется аэрозоль «Хлорэтил».
- Прикладывается «Гепариновая мазь».
При наличии инфекции врач назначает антибиотики. Курс лечения составляет от 7 до 14 дней в зависимости от течения заболевания.
Парапроктит отличается от фурункула острым или хроническим воспалительном процессе жировой ткани таза, что окружает прямую кишку.
Причины: проникновение патогенных микроорганизмов к прямой кишке контактным, гематогенным или лимфогенным путем.
Провоцируют патологию заболевания:
- геморройные шишки;
- анальные трещины;
- экзема;
- контакт через анальное отверстие;
- болезни кишечника и мочеполовой систем.
Определить подкожный парапроктит можно по воспалению подкожной клетчатки перианальной зоны.
- боль при дефекации, мочеиспускании;
- болит внизу живота;
- вялость;
- температура 37,5 С и выше;
- болезненные ощущения в заднем проходе.
Лечение предусматривает прием антибиотиков по рекомендации проктолога в зависимости от типа патологии: «Цефотаксим», «Гентамицин» и проведение операции по удалению гноя.
Мастоидит напрямую связан с воспалением сосцевидного отростка височной кости в результате инфицирования. Частой причиной воспаления становится острый средний отит.
- температура;
- интоксикация организма;
- пульсация;
- покраснение участка;
- отечное состояние;
- болевые ощущения в ухе.
Лечение патологии с помощью антибиотиков: «Цефаклор», «Цефтриаксон», «Цефуроксим». Избавиться при эндогенной природе патологии поможет операция на среднем ухе.
подкожными, так как они являются следствием воспалительного процесса, проходящего в протоках сальных желез. При этом гнойные образования скапливаются под кожей и образуют плотные достаточно большие узлы.
Врачи называют эти прыщи-шишки подкожными кистозными образованиями. Смотрятся они крайне неприятно, поэтому с ними стараются бороться всевозможными методами. К сожалению, далеко не каждое лечение оказывается эффективным.
В начале эти большие подкожные образования имеют воспаленный внешний вид и красновато-розоватый цвет. Они долго не дают себя выдавливать, так как гнойное скопление располагается глубоко под кожей.
Основным виновником развития таких прыщей является подкожная бактерия, которая провоцирует нарушение процесса салоотделения в глубине эпидермального покрова.
Вследствие этого потоки сальных желез закупориваются, а на месте воспаления возникает огромная шишка.
Мы самостоятельно провоцируем вышесказанный кожный недуг неправильным уходом за кожей. Среди основных причин появления подкожных прыщей можно выделить:
- механические повреждения кожи на лбу, на носу, на подбородке (именно там воспаления появляются чаще всего);
- перегрев или переохлаждение;
- несоблюдение правил личной гигиены;
- вредные привычки, такие как курение и алкоголь;
- несбалансированное питание;
- сбои в работе эндокринной системы;
- сбои в работе нервной системы;
- гормональные процессы возрастного характера;
- аллергические разнотипные реакции;
- наследственность.
Зачастую для начала воспалительного процесса необходима совокупность факторов. Согласитесь, из всего вышеперечисленного 2-3 фактора имеются и у вас. Если это так, то вы находитесь в зоне риска. На представленных в данной статье фото показаны прыщи-шишки, появившиеся на различных участках лица.
Риск спровоцировать развитие таких прыщей действительно велик, так как бактерии живут на кожном покрове у каждого из нас. При определенных «благоприятных» условиях они проникают вглубь кожи и начинают там активно жизнедействовать.
Изначально на месте будущего прыща-шишки появляется незначительное покраснение, которое свидетельствует о том, что бактерии проникли под кожу. Потом места покраснений начинают болеть при надавливании на них.
Воспаленное место превращается в кожный внутренний бугорок, который постепенно (очень медленно) превращается в нарывающий гнойник. Процесс созревания может длиться 1-2 недели.
Если вы заметили на своем лице подобные прыщи-бугорки, рекомендую вам ускорить их созревание, что поможет быстрее от них избавиться. Сделать это можно в домашних условиях.
Для того чтобы ускорить процесс созревания шишки, которая возникает после появления прыща, я рекомендую использовать следующие медикаменты:
- Тритин – современное чудо средство от угревой сыпи;
- гель Клиндовит или мазь Далацин — препараты из серии антибиотиков, обладающие бактериостатическим и бактерицидным эффектами;
- Левомеколь — антибактериальный препарат, имеющий противовоспалительное и регенерирующее действие;
- мазь Вишневского — доступное по цене средство, обладающее противовоспалительным, обеззараживающим и снимающим боль эффектами.
Самым эффективным и быстродействующим является комплексное лечение. В таком случае, следует использовать одновременно три препарата: мазь Вишневского, Левомеколь и ихтиоловую мазь или один Тритин.
Бытует примета, что такие воспаления нужно как можно быстрее выдавить. На самом деле, делать это категорически противопоказано до тех пор, пока воспаление не созреет.
Если вы будете пытаться выдавить шишку до созревания, вы можете занести частицы гноя и бактерии в кровь, из-за чего болезнь будет развиваться дальше. Кроме того, шишки не рекомендуется скрабировать по той же вышеописанной причине.
Чтобы определить причину развития вышеописанных прыщей и предотвратить их появление в дальнейшем, следует обратиться к специалисту — дерматологу, который определит основной провоцирующий фактор.
К слову, профессиональную онлайн-консультацию вы можете получить не выходя из дома на этом сайте. Учитывая причину воспаления, я могу посоветовать вам:
- Стараться придерживаться здорового образа жизни.
- Изменить рацион — исключить из него жирное, сладкое, копченое.
- Отказаться от вредных привычек в виде курения и употребления алкоголя.
- Следить за кожей лица, очищать ее ежедневно специальными средствами и препаратами, которые можно приобрести в аптеке в любом населенном пункте.
- Использовать только натуральную декоративную косметику, так как содержащиеся в ней экстракты натуральных трав помогут быстро ликвидировать воспаления на лице.
На этом я закончу свой рассказ. Теперь мы можем представить, что это — прыщи-шишки и как с ними бороться.
Столь серьезные воспаления кожи лица чаще появляются у парней в подростковом возрасте, так как они периодически травмируют кожу при бритье и пренебрегают личной гигиеной.
Парня сложнее заставить умываться ежедневно и пользоваться специальными гелями, пенками, лосьонами для проблемной кожи.
Девушки, в свою очередь, более серьезны в данном вопросе, поэтому самостоятельно проявляют инициативу и начинают пользоваться вышеперечисленными средствами сразу же после того, как замечают на лице первый прыщик.
Если вам, дорогие читатели, понравилась данная статья, рекомендую подписаться на обновления данного портала. Здесь вас ждет масса полезной и интересной информации о коже, а также дерматологических заболеваниях.
Поделившись статьей в социальных сетях со своими друзьями, вы можете помочь им справиться с дерматологическими заболеваниями быстро и эффективно. Пользуйтесь советами профессиональных специалистов, но не занимайтесь самолечением. Помните, залогом эффективности лечения является профессиональный и грамотный подход к нему. Удачи вам!
Автор статьи: Елена Смирнова (врач-дерматолог)
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях,
не претендует на справочную и медицинскую точность, не является руководством к действию.
Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом. Руководство сайта не несет ответственности за использование размещенной на сайте информации.
Доброго времени суток дорогие читатели. Сегодня мы рассмотрим, как выглядит и почему появляется на лице прыщ как шишка. Наверняка каждый сталкивался с такой проблемой, причем в любом возрасте, но всегда такие шишки выглядят уж очень некрасиво.
Ко мне часто обращаются пациенты с такими дерматологическими расстройствами. Поэтому я решила составить данную статью, в которой представлю общую информацию о подкожных воспалениях, а также научу вас с ними правильно бороться.
Среди огромного количества препаратов против прыщей, имеющихся на фармакологическом рынке, я бы хотела порекомендовать вам наиболее эффективный – лосьон Тритин. Это уникальное средство, которое поможет избавиться даже от запущенной угревой сыпи и тем более от подкожных шишек.
Зачастую бывает достаточно одного применения для полного выздоровления. Не верите? О способах применения и эффективности Тритина вы можете прочитать в этой статье.
Это было небольшое полезное отступление, а теперь продолжим нашу тему.
подкожными, так как они являются следствием воспалительного процесса, проходящего в протоках сальных желез. При этом гнойные образования скапливаются под кожей и образуют плотные достаточно большие узлы.
Врачи называют эти прыщи-шишки подкожными кистозными образованиями. Смотрятся они крайне неприятно, поэтому с ними стараются бороться всевозможными методами. К сожалению, далеко не каждое лечение оказывается эффективным.
В начале эти большие подкожные образования имеют воспаленный внешний вид и красновато-розоватый цвет. Они долго не дают себя выдавливать, так как гнойное скопление располагается глубоко под кожей.
Основным виновником развития таких прыщей является подкожная бактерия, которая провоцирует нарушение процесса салоотделения в глубине эпидермального покрова.
Вследствие этого потоки сальных желез закупориваются, а на месте воспаления возникает огромная шишка.
Мы самостоятельно провоцируем вышесказанный кожный недуг неправильным уходом за кожей. Среди основных причин появления подкожных прыщей можно выделить:
- механические повреждения кожи на лбу, на носу, на подбородке (именно там воспаления появляются чаще всего);
- перегрев или переохлаждение;
- несоблюдение правил личной гигиены;
- вредные привычки, такие как курение и алкоголь;
- несбалансированное питание;
- сбои в работе эндокринной системы;
- сбои в работе нервной системы;
- гормональные процессы возрастного характера;
- аллергические разнотипные реакции;
- наследственность.
Зачастую для начала воспалительного процесса необходима совокупность факторов. Согласитесь, из всего вышеперечисленного 2-3 фактора имеются и у вас. Если это так, то вы находитесь в зоне риска. На представленных в данной статье фото показаны прыщи-шишки, появившиеся на различных участках лица.
Риск спровоцировать развитие таких прыщей действительно велик, так как бактерии живут на кожном покрове у каждого из нас. При определенных «благоприятных» условиях они проникают вглубь кожи и начинают там активно жизнедействовать.
Изначально на месте будущего прыща-шишки появляется незначительное покраснение, которое свидетельствует о том, что бактерии проникли под кожу. Потом места покраснений начинают болеть при надавливании на них.
Воспаленное место превращается в кожный внутренний бугорок, который постепенно (очень медленно) превращается в нарывающий гнойник. Процесс созревания может длиться 1-2 недели.
Если вы заметили на своем лице подобные прыщи-бугорки, рекомендую вам ускорить их созревание, что поможет быстрее от них избавиться. Сделать это можно в домашних условиях.
Для того чтобы ускорить процесс созревания шишки, которая возникает после появления прыща, я рекомендую использовать следующие медикаменты:
- Тритин – современное чудо средство от угревой сыпи;
- гель Клиндовит или мазь Далацин — препараты из серии антибиотиков, обладающие бактериостатическим и бактерицидным эффектами;
- Левомеколь — антибактериальный препарат, имеющий противовоспалительное и регенерирующее действие;
- мазь Вишневского — доступное по цене средство, обладающее противовоспалительным, обеззараживающим и снимающим боль эффектами.
Самым эффективным и быстродействующим является комплексное лечение. В таком случае, следует использовать одновременно три препарата: мазь Вишневского, Левомеколь и ихтиоловую мазь или один Тритин.
Бытует примета, что такие воспаления нужно как можно быстрее выдавить. На самом деле, делать это категорически противопоказано до тех пор, пока воспаление не созреет.
Если вы будете пытаться выдавить шишку до созревания, вы можете занести частицы гноя и бактерии в кровь, из-за чего болезнь будет развиваться дальше. Кроме того, шишки не рекомендуется скрабировать по той же вышеописанной причине.
Чтобы определить причину развития вышеописанных прыщей и предотвратить их появление в дальнейшем, следует обратиться к специалисту — дерматологу, который определит основной провоцирующий фактор.
К слову, профессиональную онлайн-консультацию вы можете получить не выходя из дома на этом сайте. Учитывая причину воспаления, я могу посоветовать вам:
- Стараться придерживаться здорового образа жизни.
- Изменить рацион — исключить из него жирное, сладкое, копченое.
- Отказаться от вредных привычек в виде курения и употребления алкоголя.
- Следить за кожей лица, очищать ее ежедневно специальными средствами и препаратами, которые можно приобрести в аптеке в любом населенном пункте.
- Использовать только натуральную декоративную косметику, так как содержащиеся в ней экстракты натуральных трав помогут быстро ликвидировать воспаления на лице.
На этом я закончу свой рассказ. Теперь мы можем представить, что это — прыщи-шишки и как с ними бороться.
Столь серьезные воспаления кожи лица чаще появляются у парней в подростковом возрасте, так как они периодически травмируют кожу при бритье и пренебрегают личной гигиеной.
Парня сложнее заставить умываться ежедневно и пользоваться специальными гелями, пенками, лосьонами для проблемной кожи.
Девушки, в свою очередь, более серьезны в данном вопросе, поэтому самостоятельно проявляют инициативу и начинают пользоваться вышеперечисленными средствами сразу же после того, как замечают на лице первый прыщик.
Если вам, дорогие читатели, понравилась данная статья, рекомендую подписаться на обновления данного портала. Здесь вас ждет масса полезной и интересной информации о коже, а также дерматологических заболеваниях.
Поделившись статьей в социальных сетях со своими друзьями, вы можете помочь им справиться с дерматологическими заболеваниями быстро и эффективно. Пользуйтесь советами профессиональных специалистов, но не занимайтесь самолечением. Помните, залогом эффективности лечения является профессиональный и грамотный подход к нему. Удачи вам!
источник
 Прежде всего, у бородавок шершавая поверхность, они имеют меньший размер по сравнению с родинкой и не имеют выраженного цвета – он может варьироваться от серого до коричневого.
Прежде всего, у бородавок шершавая поверхность, они имеют меньший размер по сравнению с родинкой и не имеют выраженного цвета – он может варьироваться от серого до коричневого. Когда на малом участке кожного покрова скапливается большое число родинок. Таким образом повышается риск трансформации в меланому.
Когда на малом участке кожного покрова скапливается большое число родинок. Таким образом повышается риск трансформации в меланому.