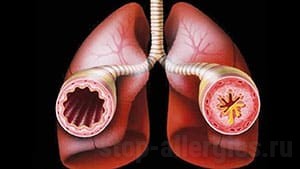
Атопическая бронхиальная астма — разновидность хронического поражения системы дыхания. Заболевание развивается под влиянием негативных факторов. В этом случае слизистые оболочки становятся чрезмерно чувствительными к влиянию аллергенов. Атопическая астма, которую часто также называют аллергической астмой, является недугом, который крайне важно лечить вовремя, иначе могут возникнуть необратимые последствия. Устранить заболевание полностью не удастся. Однако если медикаменты будут подобраны правильно, то можно добиться стойкой ремиссии.
Атопическая (неинфекционно-аллергическая) бронхиальная астма — это реакция человеческого организма на конкретный аллерген. Такая патология способна причинить значительный вред и новорожденному, и пожилому человеку.
Если иммунная система функционирует надлежащим образом, то атопическая астма организму не страшна. Как только начинают происходить отклонения, то иммуноглобулин вырабатывается в значительном объёме. По этой причине происходит уничтожение в том числе полезных бактерий. Может случиться так, что количество этого вещества повысится в крови. По этой причине выработается гистамин, что поспособствует повышению рефлекса на влияние аллергенов. В результате возникает сильная одышка.
Атопическая бронхиальная астма у любых по возрасту детей первоначально является скрытой. Родители ошибочно полагают, что у ребёнка бронхит. Даже у новорождённого могут обнаружить эту коварную патологию. Поэтому крайне важно обратиться к компетентному специалисту, который сможет своевременно поставить точный диагноз.
Атопическая форма лёгкой, средней и тяжёлой бронхиальной астмы диагностируется посредством специальных анализов. Когда патология протекает скрыто, то применяются бронхорасширяющие препараты. Они позволяют определить объём выдыхаемого воздуха до и после приёма медикаментов. Выявление значительной разницы дает основание полагать, что в организме есть бронхоспазм. В подобной ситуации отмечаются несущественные хрипы, разные шумы и свист.
Теперь вы знаете, что такое атопическая бронхиальная астма. Осталось понять, из-за чего она может возникнуть, какие симптомы при этом проявляются и как происходит лечение.
У детей атопическая астма чаще всего появляется вследствие систематических простуд, у взрослых — из-за различных бытовых аллергенов. В число основных причин входят следующие:
- злоупотребление и бесконтрольный прием лекарств, предназначенных для лечения простуды;
- чрезмерное количество слизи в системе дыхания;
- плесень и грибок в жилище;
- неблагоприятные экологические факторы.
Часто такое заболевание возникает из-за регулярного контакта с прохладным воздухом и вследствие приёма некоторых лекарств. Есть люди, подверженные этой патологии:
- активные и пассивные курильщики;
- проживающие в регионе, в котором постоянно отмечается высокая влажность воздуха и низкие температуры;
- проживающие в крупных городах, где функционирует очень много предприятий.
Важно! Пищевая аллергия крайне редко приводит к развитию данного недуга. Разная по происхождению пыль и прочие летучие вещества — главная причина.
Сильный кашель — основной симптом атопической бронхиальной астмы. Обычно он усиливается в связи с увеличением количества пыли в комнате и определяется эффектом элиминации — сокращением приступов при выходе из помещения и их появлением в момент возвращения. Больной может начать чувствовать себя плохо во время поглаживания животного. Некоторым людям становится хуже при цветении деревьев, трав, цветов и в период размножения грибов. В подобных случаях человек начинает чувствовать себя легче только тогда, когда выпадает снег.
У детей начальные проявления атопической астмы характеризуются как предастма и проявляются на 2-3 году жизни. Типичная симптоматика наблюдается в 3-5 лет. Нередко приступ происходит внезапно или сразу же после приёма лекарств. В период между приступами клинические проявления недуга крайне незначительны. У маленьких пациентов также наблюдается сухой кашель, першение в горле, жжение в носу, жидкие выделения из носа, чихание.
В сложных случаях симптоматика данной формы аллергии такова:
- неодинаковые по интенсивности приступы кашля;
- асфиксия;
- мучительная одышка, боли при которой усиливаются даже в случае незначительных движений.
При этом пациент очень сильно возбужден, его всё раздражает. Чтобы облегчить состояние, важно занять положение полусидя либо сидя. Иногда может отмечаться резистентность к противоастматическим препаратам.
Крайне высока угроза для жизни. Если у пациента имеются тяжёлые функциональные изменения (к примеру, артериальная гипотония, гиповолемия, гипоксемия и пр.), то могут возникнуть серьёзные аритмия, асфиксия, нарушение кровообращения и даже остановка дыхания.
Также больной может столкнуться с лёгочными осложнениями, такими как:
- дыхательная недостаточность;
- ателектаз;
- бактерии в дыхательной системе;
- эмфизема;
- пневмоторакс.
Подходящие медикаменты назначает пульмонолог. В каждом конкретном случае требуется персональный подход. Длительность терапии напрямую зависит от степени недуга. Лечение атопической формы астмы должно проводиться под строгим контролем доктора. Специалист выявляет:
- характер астмы,
- симптоматику,
- очаг воспаления,
- периодичность обострений.
Лечение атопической (неинфекционно-аллергической) бронхиальной астмы предусматривает употребление ингаляционных и гормональных средств. В целях ликвидации воспаления назначаются такие лекарства, как беродуал, пульмикорт, ингакорт и пр. Когда болезнь проходит в тяжёлой форме, прописываются дополнительные медикаменты. Лечение должно происходить комплексно. В подавляющем большинстве случаев оно пожизненное.
При ухудшении состояния во время приступа бронхиальной астмы крайне важно соблюдать такие условия:
- расстегнуть воротник;
- проветрить комнату;
- не допускать контакта с вероятными раздражителями;
- при наступлении сильной асфиксии незамедлительно вызвать скорую помощь;
- принять бронхорасширяющие средства (доктор должен заранее назначить дозу).
Внимание! Если данный недуг диагностирован у беременной женщины, то ей следует незамедлительно отказаться от сигарет и спиртных напитков. Категорически запрещено употреблять вероятные аллергены. Если не соблюдать эти рекомендации, то пострадают и женщина, и плод.
Пациент должен знать, что современные медицинские препараты наносят организму меньший вред. Но лекарства старого поколения признаны более инвазивными. Крайне редко происходит так, что больному требуется ввести адреналин при возникновении приступа.
Обязательно поделитесь этой статьей в соцсетях, и тогда ещё больше людей узнает об особенностях атопической бронхиальной астмы.
источник
Атопическая бронхиальная астма — это хроническое неинфекционно-аллергическое поражение дыхательных путей, развивающееся под воздействием внешних аллергенов на фоне генетически обусловленной склонности к атопии. Проявляется эпизодами внезапного приступообразного удушья, кашлем со скудной вязкой мокротой. При диагностике атопической бронхиальной астмы оценивается анамнез, данные аллергопроб, клинического и иммунологического исследования крови и бронхоальвеолярного лаважа. При атопической бронхиальной астме назначается диета, противовоспалительная, десенсибилизирующая терапия, бронхолитические и отхаркивающие средства, специфическая гипосенсибилизация.
Атопическая бронхиальная астма – аллергическая бронхообструктивная патология с хроническим течением и наличием наследственной предрасположенности к сенсибилизации. В ее основе лежит повышенная чувствительность бронхов к различным неинфекционным экзоаллергенам, попадающим в организм с вдыхаемым воздухом и пищей. Атопическая бронхиальная астма относится к весьма тяжелым проявлениям аллергии, ее распространенность составляет 4-8% (5% среди взрослого населения и 10-15% среди детей). В последние годы в практической пульмонологии наблюдается прогрессирующий рост заболеваемости этим вариантом астмы. Атопическая бронхиальная астма более чем у половины больных манифестирует уже в детском возрасте (до 10 лет), еще в трети случаев в период до 40 лет. Астма у детей носит преимущественно атопический характер, чаще поражает мальчиков.
Атопическая бронхиальная астма является полиэтиологической патологией, развивающейся при стечении определенных внутренних и внешних причин. Большое значение отводится наследственной склонности к аллергическим проявлениям (повышенной выработке IgE) и гиперреактивности бронхов. Более чем в 40 % случаев заболевание фиксируется как семейное, причем склонность к атопии в 5 раз чаще передается по материнской линии. При атопической астме в 3-4 раза выше встречаемость других семейных форм аллергии. Присутствие у пациента гаплотипа А10 В27 и группы крови 0 (I) являются факторами риска развития атопической формы астмы.
Главными внешними факторами, ответственными за реализацию предрасположенности к атопической бронхиальной астме, выступают неинфекционные экзоаллергены (вещества растительного и животного происхождения, бытовые, пищевые аллергены). Наиболее выраженным сенсибилизирующим потенциалом обладают домашняя и библиотечная пыль; шерсть и продукты жизнедеятельности домашних животных; перо домашних птиц; корм для рыб; пыльца растений; пищевые продукты (цитрусы, клубника, шоколад). В зависимости от ведущей причины выделяют различные типы аллергической бронхиальной астмы: пылевая (бытовая), пыльцевая (сезонная), эпидермальная, грибковая, пищевая (нутритивная). В начальной стадии астмы имеет место один патогенетический вариант, но в последующем могут присоединиться и другие.
Обострению астмы способствуют:
- ОРВИ
- курение, дым, выбросы промышленных предприятий,
- резкие химические запахи
- значительный перепад температур
- прием медикаментов
Развитие ранней сенсибилизации у ребенка провоцируют:
Первой обычно возникает пищевая сенсибилизация, затем кожная и дыхательная.
В формировании астматических реакций задействованы иммунные и неиммунные механизмы, в которых участвуют различные клеточные элементы: эозинофильные лейкоциты, тучные клетки, базофилы, макрофаги, Т-лимфоциты, фибробласты, клетки эпителия и эндотелия и др. Атопической форме астмы свойственны аллергические реакции I типа (анафилактические).
В иммунологическую фазу происходит развитие сенсибилизации организма к впервые поступившему аллергену за счет синтеза IgE и IgG4 и их фиксации на наружной мембране клеток-мишеней. В патохимическую фазу повторный контакт аллергена с клетками-мишенями запускает резкий выброс различных медиаторов воспаления — гистамина, цитокинов, хемокинов, лейкотриенов, фактора активации тромбоцитов и др. Развивается ранняя астматическая реакция (в период от 1-2 мин. до 2 ч после воздействия аллергена) в виде бронхообструктивного синдрома с отеком слизистой бронхов, спазмом гладкой мускулатуры, повышенной секрецией вязкой слизи (патофизиологическая фаза). Бронхоспазм приводит к ограничению поступления воздушного потока в нижние отделы дыхательного тракта и временному ухудшению вентиляции легких.
Поздняя астматическая реакция сопровождается воспалительными изменениями бронхиальной стенки — эозинофильной инфильтрацией слизистой оболочки и подслизистого слоя, десквамацией клеток мерцательного эпителия, гиперплазией бокаловидных клеток, разрастанием и гиалинизацией базальной мембраны. Даже при стойкой ремиссии астмы в стенке бронхов поддерживается хроническое воспаление. При длительном течении атопической бронхиальной астмы формируется необратимость изменений со склерозированием бронхиальной стенки. Вне приступа и при неосложненном течении изменения в легких не отмечаются.
У детей первые респираторные проявления аллергии, относящиеся к предастме, могут наблюдаться уже на втором-третьем году жизни. Типичные астматические симптомы появляются позже, в возрасте 3-5 лет. Патогномоничными симптомами атопической бронхиальной астмы служат внезапные приступы обструктивного удушья, быстро развивающиеся на фоне хорошего самочувствия. Астматическому приступу может предшествовать заложенность и зуд в носу, чихание, жидкие назальные выделения, саднение в горле, сухой кашель. Приступ достаточно быстро обрывается спонтанно или после лекарственного воздействия, завершаясь отхождением скудной вязкой мокроты слизистого характера. В межприступный период клинические проявления заболевания обычно минимальные.
Наиболее распространенная — бытовая форма атопической бронхиальной астмы ярко проявляется в отопительный период в связи с повышением запыленности помещений и характеризуется эффектом элиминации – купированием приступов при уходе из дома и возобновлением при возвращении. Эпидермальная форма астмы проявляется при контакте с животными, начинаясь с аллергического риноконъюнктивального синдрома. Сезонная астма протекает с обострениями в период цветения трав, кустарников и деревьев (весна-лето), грибковая – в период спорообразования грибов (сезонно или круглогодично) с временным облегчением после выпадения снега и непереносимостью дрожжесодержащих продуктов.
Обострение аллергической бронхиальной астмы проявляется приступами различной интенсивности. При длительном контакте с большой концентрацией аллергена может развиться астматический статус с чередованием тяжелых приступов удушья на протяжении суток и более, с мучительной одышкой, усиливающейся при любых движениях. Больной возбужден, вынужден принимать положение сидя или полусидя. Дыхание происходит за счет всей вспомогательной мускулатуры, отмечаются цианоз слизистых оболочек, акроцианоз. Может отмечаться резистентность к противоастматическим средствам.
Развивающиеся во время тяжелых приступов функциональные изменения (гипоксемия, гиперкапния, гиповолемия, артериальная гипотония, декомпенсированный респираторный ацидоз и др.) несут угрозу жизни больного в связи с риском возникновения асфиксии, тяжелой аритмии, комы, остановки дыхания и кровообращения. Легочными осложнениями атопической бронхиальной астмы могут становиться бактериальные инфекции дыхательных путей, эмфизема и ателектаз легких, пневмоторакс, дыхательная недостаточность; внелегочными — сердечная недостаточность, легочное сердце.
Диагностика атопической формы астмы включает осмотр, оценку аллергологического анамнеза (сезонность заболевания, характер приступов), результатов диагностических аллергопроб (кожных скарификационных и ингаляционных провокационных), клинического и иммунологического исследований крови, анализа мокроты и промывных вод бронхов. У больных атопической бронхиальной астмой имеется наследственная отягощенность по атопии и/или внелегочные проявления аллергии (экссудативный диатез, экзема, аллергический ринит и др.).
Кожные пробы позволяют установить потенциальные аллергены; ингаляционные тесты с гистамином, метахолином, ацетилхолином — приступообразную гиперреактивность бронхов. Аллергический характер бронхиальной астмы подтверждают эозинофилия и высокий титр общего и специфических IgE в сыворотке крови. Данные бронхоальвеолярного лаважа определяют изменение клеточного состава мокроты (эозинофилию, присутствие специфичных элементов — спиралей Куршмана, кристаллов Шарко–Лейдена).
Диагностика пищевой сенсибилизации при атопической бронхиальной астме включает ведение пищевого дневника, проведение элиминационных диет и дифференциально-диагностического лечебного голодания; провокационных тестов с продуктами; кожных проб с пищевыми аллергенами; определение специфических Ig в сыворотке крови. Трудности в уточнении пылевой природы аллергии связаны со сложным антигенным составом пыли. Атопическую бронхиальную астму важно отличать от обструктивного бронхита, других вариантов астмы.
Ведение больных с атопической бронхиальной астмой осуществляется специалистом-пульмонологом и аллергологом-иммунологом. Необходимым условием лечения служит устранение или ограничение экзоаллергенов (отказ от ковров, мягкой мебели и пухо-перьевых постельных принадлежностей, содержания домашних питомцев, курения), частая влажная уборка, соблюдение гипоаллергенной диеты и т. д., а также самоконтроль со стороны пациента.
Медикаментозная терапия атопической астмы включает десенсибилизирующие и противовоспалительные препараты (кромолин-натрий, кортикостероиды). Для купирования острых приступов удушья применяются бронходилататоры. При бронхиальной астме предпочтение отдается ингаляционным формам стероидов, применяемым в виде дозированных аэрозольных ингаляторов или небулайзерной терапии. Для улучшения проходимости бронхов показаны отхаркивающие средства.
При легкой форме астмы достаточно симптоматического приема бронхолитиков короткого действия (перорально или ингаляционно), при тяжелом — показано ежедневное применение противовоспалительных средств или ингаляционных кортикостероидов; пролонгированных бронходилататоров. При астматическом статусе назначают регидратационную терапию, коррекцию микроциркуляторных сдвигов и ацидоза, оксигенотерапию, при необходимости – ИВЛ, бронхоальвеолярный лаваж, длительную эпидуральную аналгезию. При атопической бронхиальной астме могут использоваться плазмаферез, гемосорбция; вне обострения — проводиться специфическая гипосенсибилизация, иммунокоррекция, ЛФК, иглорефлексотерапия, физиопроцедуры, спелеотерапия, санаторно-курортное лечение.
Прогноз атопической астмы зависит от тяжести обструкции и развития осложнений; в тяжелых случаях возможен летальный исход от остановки дыхания и кровообращения. Профилактика данного варианта астмы заключается в устранении профвредностей, домашних источников аллергии, просушивании и фунгицидной обработке сырых помещений, соблюдении гипоаллергенной диеты, смене климатической зоны в период цветения растений.
источник
Каковы возможности классической гомеопатии в лечении атопической бронхиальной астмы? Возможно ли отказаться от ингаляторов и остановить аллергический процесс?
В 2010 году ко мне на прием привели девочку 4 лет с диагнозом:
Атопическая бронхиальная астма. Поллиноз. Поливалентная аллергия. Атопический дерматит.
Приступы астмы возникают каждый день, провоцируются физической нагрузкой (легкий бег) – ребенок начинает задыхаться, появляются хрипы. Родители вынуждены систематически давать ребенку ингалятор «Беродуал». Приступы бронхоспазма возникают так же на фоне ОРЗ и всегда сопровождают поллиноз.
Аллергия на пищу выражается в виде отеков Квинке (молоко, яйца, рыба). Даже от запаха рыбы (если мама жарит ее на кухне) у ребенка возникает аллергическая реакция!
Из анамнеза: в возрасте 1 года у девочки наблюдался тотальный атопический дерматит – экзематозные высыпания по всему телу, которые были замазаны гормональными мазями. В течение 2 месяцев на фоне мазей вся сыпь ушла. Через 1 год у ребенка развилась бронхиальная астма.
Девочку неоднократно консультировали у многочисленных специалистов: педиатра, аллерголога, пульмонолога. Была рекомендована базисная терапия гормональными ингаляторами, то есть их ежедневный прием.
Родители ребенка категорически не хотели допускать каждодневный прием гормональных ингаляторов, они крайне тревожились, что в таком раннем возрасте у их ребенка есть серьезное заболевание, которое уже требует применения гормонов.
В таком состоянии и с такими жалобами я взяла лечить эту девочку в 2010 году. Могу сказать, что это был очень тяжелый случай в моей практике.
Первое, о чем я предупредила родителей, что в начале гомеопатического лечения будет сильное обострение атопического дерматита. Это обострение будет иметь лечебный эффект и его нельзя будет замазывать гормональными и другими подавляющими мазями.
В течение первых 3 месяцев начала гомеопатического лечения у ребенка возникло обострение атопического дерматита. Сыпь покрывала практически все тело (руки, ноги, лицо, живот), сопровождалась сильным зудом, от чего девочка плохо спала по ночам. Родители очень сочувствовали своему ребенку, но понимали, что этот процесс нельзя подавлять мазями.
Постепенно на фоне гомеопатического лечения сыпь улучшилась, оставались лишь маленькие участки дерматита в локтевых и коленных сгибах.
В конце 2010 года у ребенка ушли приступы астмы от физической нагрузки.
В 2011 году ребенок трижды болел ОРЗ с бронхоспазмами. Родители делали ингаляции с беродуалом. Дополнительно ребёнок получал гомеопатию на острое состояние (ОРЗ).
Весной 2011 был поллиноз с астматическим компонентом ( беродуал, антигистаминные препараты) и гомеопатическая терапия поллиноза, после которой поллиноз прошел.
2012 год – астмы нет. Ребенок болел ОРЗ три раза, но уже приступов бронхоспазма не было. Поллиноз протекал в легкой форме в виде чиханий, без приступов астмы. Атопический дерматит полностью прошел. Аллергия на пищевые продукты сохраняется, но уже нет отека Квинке на запах рыбы. Девочка 2 раза болела бронхитом, 1 раз удалось быстро справиться при помощи гомеопатии и бронхит прошел, во втором случае пришлось применять антибиотики.
2013 год – девочка систематически наблюдается у гомеопата и получает назначения 1 раз в 1.5 месяца. Астмы нет. Поллиноза не было! Стала пить молоко. Болела ОРЗ без астмы. Беспокоят частые рецидивирующие отиты, осложненные евстахиитом и снижением слуха. Ребёнок почти не слышит шепотную речь. После очередного назначения гомеопатического лекарства отиты больше не рецидивировали и полностью восстановился слух.
Ребенок пошел в школу 1 класс. Испытывает нервное напряжение, часто плачет. Трудно идет на контакт с детьми и учителями, нарушился сон. Был назначен специфический гомеопатический препарат, после которого все симптомы ушли.
2014 год – астмы нет. Беспокоят носовые кровотечения. Два раза переболела бронхитом, оба раза бронхит вылечен гомеопатически.
Поллиноз с асматическим компонентом – 1 раз ингалировались беродуалом. После назначения очередного гомеопатического препарата поллиноз прошел.
Беспокоит трудное засыпание, упрямство. Ребенок продолжает получать гомеопатию.
Резюме : девочка до настоящего времени продолжает получать гомеопатическое лечение. В течение 5 лет удалось существенно компенсировать бронхиальную астму. В настоящий момент астма находится в стадии ремиссии. Остается аллергия на рыбу и яйца. Поллиноз стал протекать существенно легче, проявился остро в 2014 году и был купирован гомеопатически.
Данный случай иллюстрирует сложную сочетанную патологию с крайне тяжелым аллергическим фоном. Прогноз в таких случаях в ортодоксальной медицине крайне сомнителен. Ребенок продолжает лечение и постоянно получает гомеопатические препараты. В течение этих 5 лет я как врач была постоянно на связи с родителями ребенка, поддерживала девочку гомеопатически во время ОРЗ, бронхитов, поллиноза, стрессовых ситуаций в школе. Родители девочки неоднократно выражали мне искреннюю благодарность за лечение их ребенка.
В данном случае лечение бронхиальной астмы было только первым этапом в лечении поливалентной аллергии.
источник
Атопическая бронхиальная астма – одна из разновидностей бронхиальной астмы, в возникновении которой основная роль отводится наследственно обусловленной предрасположенности к развитию аллергических реакций.
Так же как и другие формы болезни, атопическая астма характеризуется повышенной реактивностью бронхов и связанной с нею обратимой обструкцией (сужением бронхов), симптомами которой являются периодические приступы удушья, сухого непродуктивного кашля, свистящего дыхания.
- Имеет место наследственная предрасположенность – кто-то из близких родственников, а в большинстве случаев сразу несколько родных страдают каким-либо из аллергических (атопических) заболеваний (бронхиальной астмой, атопическим дерматитом, аллергическим ринитом, пищевой аллергией и т.д.).
- Приступ возникает через несколько минут (реже – часов) после контакта со значимым аллергеном. Аллергены могут быть пищевые, пыльцевые, бытовые (клещи домашней пыли), эпидермальные (частички кожи, шерсть, пух, экскременты домашних животных), грибковые, лекарственные, производственные.
- Помимо классических симптомов астмы (удушье, кашель, свистящее дыхание), перед началом приступа и во время него часто отмечаются чиханье, зуд в носу и заложенность носа, обильные прозрачные выделения из носа, иногда бывает першение и зуд в горле. При пищевой аллергии предприступный период может сопровождаться кожными зудящими высыпаниями, тошнотой, схваткообразными болями в животе, поносом.
- Пациенты часто страдают от других аллергических заболеваний.
к содержанию ↑
Лечение атопической астмы немыслимо без проведения элиминационных мероприятий, подразумевающих устранение причинно-значимых аллергенов, а когда это невозможно – максимальное ограничение контакта с ними.
Для элиминации понадобится, прежде всего, выявление аллергенов путем проведения кожных проб, исследования крови на специфические антитела к аллергенам, выполнения ингаляционных провоцирующих тестов. В зависимости от установленных аллергенов будут проводиться элиминационные мероприятия.
При пыльцевой аллергии лучшим методом лечения является смена места проживания с переездом в другую климатическую зону, где отсутствуют аллергенные растения. Выздоровление при переезде наблюдается у 80-90% больных, однако у части людей развивается атопия к новым аллергенам. К сожалению, в большинстве случаев осуществить смену места жительства не представляется возможным, и тогда приходится прибегать к разным способам, позволяющим оградиться от пыльцы растений:
- Старайтесь по возможности не выходить на улицу в период цветения растений.
- Перед выходом из дома пользуйтесь препаратами, защищающими дыхательные пути от проникновения аллергенов через носовые ходы (назаваль – не содержит лекарственных веществ и состоит из порошка целлюлозы, образующего защитную пленку на слизистой носа).
- После возвращения домой сразу принимайте душ, переодевайтесь, прополаскивайте нос и горло чистой водой.
- Проветривание помещения проводите через окна, затянутые марлей. Марлю необходимо постоянно смачивать из пульверизатора и ежедневно прополаскивать.
- Ежедневно проводите влажную уборку и пользуйтесь очистителями воздуха.
Атопическая форма астмы, связанная с аллергией на продукты питания, подразумевает соблюдение гипоаллергенной диеты с исключением выявленных аллергенов и ограничением блюд, способствующих развитию симптомов аллергии (острая, маринованная, копченая пища, алкоголь, газированные напитки, шоколад, морепродукты).
Полностью избавиться от клещей домашней пыли нельзя, но можно существенно снизить их количество в месте проживания больного, а значит, облегчить течение астмы. Для этого потребуется:
- Ежедневное проведение влажной уборки, применение очистителей и увлажнителей воздуха.
- Использование постельных принадлежностей из материалов, которые можно легко стирать.
- Стирка постельного белья при температуре не ниже 60°C.
- Очень желательно периодически чистить мягкую мебель и постельные принадлежности при помощи отпаривателя.
- Избавление от ковров, портьер, мягких игрушек и других пылесборников. Книги следует хранить только на застекленных полках.
Атопическая форма бронхиальной астмы с аллергией на домашних животных очень хорошо поддается лечению при устранении любых питомцев из квартиры больного. Кроме того, следует избегать посещения мест, где возможен контакт с животными.
В лечении атопической астмы выделяют два главных направления: снятие приступа и терапия в межприступном периоде.
Для купирования бронхиальной обструкции во время приступа используются препараты для ингаляционного введения из группы бета-2-агонистов, дающие эффект уже через 10-20 минут после ингаляции (сальбутамол, тербуталин, фенотерол). Препарат вдыхают через специальные дозированные аэрозоли (вентолин, саламол, беротек), через циклохалеры и дискхалеры (бриканил, вентодиск, сальбен).
Для детей, особенно раннего возраста, при неэффективности применения дозированных аэрозолей рекомендуются ингаляции через небулайзер (вентолин-небулы, сальгим, раствор беротека).
При отсутствии аэрозолей, выраженной дыхательной недостаточности бета-2-агонисты могут вводиться внутрь (таблетки вентолина и бриканила) или парентерально – в виде инъекций (бриканил, орципреналин). Но в таких случаях часто отмечаются системные побочные действия (сердцебиение, перебои и боли в сердце, повышение артериального давления и т.д.).
Кроме бета-2-агонистов, для купирования приступа используют холинолитики – отдельно (атровент, вентилат, тровентол) и в комбинации с бета-2-агонистами (беродуал) в виде дозированных аэрозолей и через небулайзер.
Когда результата от применения бета-2-агонистов и холинолитиков нет или он недостаточный, прибегают к эуфиллину в виде таблеток или внутривенных инъекций. Реже вводится адреналин подкожно. Тяжелый приступ обуславливает необходимость введения глюкокортикостероидов – через небулайзер (пульмикорт) или внутримышечно, внутривенно (преднизолон).
Во многих случаях атопическая форма бронхиальной астмы в приступный период требует парентерального введения антигистаминных препаратов (супрастин, тавегил), особенно при наличии большого количества слизистого отделяемого из носа и жидкой мокроте.
Атопическая астма – хроническое заболевание, и без устранения аллергенов протекает с постоянными рецидивами. Для уменьшения частоты обострений и их выраженности лечение должно быть непрерывным.
Согласно международным рекомендациям по терапии бронхиальной астмы, используется ступенчатый подход, когда вид, количество и дозировка препаратов определяются исходя из тяжести заболевания и ответа больного на лечение. Останавливаются на минимальных дозах, обеспечивающих удовлетворительное состояние с редкими обострениями.
Базисная терапия (лечение в межприступный период) включает использование следующих групп лекарств:
- Препараты с противовоспалительным и (или) профилактическим эффектом. При тяжелом и среднетяжелом течении применяются ингаляционные глюкокортикостероиды – ИГКС (фликсотид, беклазон, беклоджет, пульмикорт, кленил), антитела к иммуноглобулину E (ксолар – вводится подкожно). При легкой степени назначают антилейкотриеновые препараты (сингуляр), кромоны (интал, кропоз, тайлед), антигистаминные препараты последнего поколения (лоратадин, зиртек).
- Бета-2-агонисты и препараты теофиллина длительного действия (теопэк, теотард, эуфилонг). Бета-2-агонисты (сальметерол, форадил) назначают только при одновременном использовании ИГКС, можно в виде комбинированных препаратов (симбикорт, серетид).
к содержанию ↑
Лечение атопической астмы в тех случаях, когда аллерген невозможно удалить из окружающей среды, успешно проводится с использованием методов АСИТ: больному в малых дозах вводится причинно-значимый аллерген. В итоге чувствительность к аллергену снижается и достигается более или менее стойкая ремиссия. Аллергены вводятся подкожно, даются под язык или впрыскиваются в полость носа.
У большей части больных атопическая форма бронхиальной астмы достаточно хорошо поддается контролю при условии выполнения элиминационных мероприятий и соблюдении рекомендаций по базовому лечению. Но даже длительная ремиссия ни в коем случае не является поводом для самовольной отмены препаратов или снижения дозировок, поскольку в таких случаях может возникнуть тяжелое обострение заболевания.
источник
В медицинской науке термин «атопия» появился в середине прошлого века в связи с очередным этапом развития генетики и ее изучения на молекулярном уровне. Изучая гены как элемент наследственной информации, ученые выяснили, что по наследству передаются некоторые заболевания или предрасположенность к ним.
К таковым относится способность организма синтезировать иммуноглобулин Е при воздействии определенных аллергенов внешней среды. Иммуноглобулин Е является аллергическим антителом, который вызывает атопические заболевания. Патогенез кроется в нарушении ответной реакции иммунной системы на определенный аллерген. Вместо того чтобы бороться с воздействием аллергена, иммунная система человека с наследственной способностью к вырабатыванию антител начинает негативно воздействовать на сам организм.
Аллергическая, или атопическая астма – результат такой аутоиммунной реакции, заложенной в генотипе заболевшего человека. Кроме атопической бронхиальной астмы описанная наследственная аутоиммунная патология вызывает аллергический дерматит и ринит – так называемую атопическую триаду.
Аллергическая, или атопическая астма – результат такой аутоиммунной реакции, заложенной в генотипе заболевшего человека. Кроме атопической бронхиальной астмы описанная наследственная аутоиммунная патология вызывает аллергический дерматит и ринит – так называемую атопическую триаду.
Аллергическая бронхиальная астма может проявляться еще в самом раннем возрасте – у детей 2-3-х лет. Коварство проявления атопической астмы у детей заключается в идентичности симптоматики с клинической картиной обструктивного бронхита. В связи с этим родителям часто болеющих детей необходимо знать механизм возникновения и симптомы заболевания, иметь представление о том, как проходит течение в зависимости от стадии развития. Это поможет вовремя обратиться к врачу – пульмонологу или аллергологу-иммунологу. Особенно внимательно следует следить за здоровьем ребенка, если у кого-то из родителей была диагностирована эта патология.
Чаще всего передача наследственности идет по материнской линии, а заболевание в 70% случаев проявляется в первые 20 лет жизни человека с наследственной патологией при взаимодействии с аллергеном. Если кто-либо из членов семьи страдает атопическими заболеваниями, есть смысл посетить аллерголога, чтобы провести диагностику и профилактическое лечение.
Отделения иммунологии и аллергологии сети клиник НИАРМЕДИК имеют положительный опыт диагностики и лечения патологии, которое опасно серьезными осложнениями:
- астматический статус – особенно тяжелый приступ с 17-процентной летальностью;
- гипоксемия – недостаток кислорода в крови;
- гиперкапния – избыток углекислоты в крови;
- гиповолемия – снижение количества циркулирующей крови;
- артериальная гипотония;
- декомпенсированная форма респираторного ацидоза;
- асфиксия;
- аритмия;
- сердечная недостаточность;
- остановка кровообращения;
- эмфизема;
- пневмоторакс;
- кома.
Квалификация наших специалистов и оснащение сети самым современным оборудованием позволяет предотвратить эти осложнения и добиться стойкого лечебного эффекта при своевременном обращении за медицинской помощью.
Высокоточное выявление антигенов, вызывающих аллергические реакции, позволяют назначить эффективное лечение, включающее применение медикаментозных препаратов, физиотерапию, гигиенические мероприятия.
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Педиатр, Диспансеризация
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Педиатр, Диспансеризация
Приём по адресу: 
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Терапевт, Терапевт (ПНД)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Маммолог, Онколог
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Терапевт
Приём по адресу: 
Приём по адресу: 
При попадании в организм определенного аллергена начинается усиленная выработка иммуноглобулина Е, что приводит к повышению синтеза гистамина – медиатора аллергических реакций анафилактического (немедленного) типа, ускоряющего развитие аутоиммунного процесса.
Иммунная система, действующая в этой ситуации уже против организма, вызывает сокращение мышц, расположенных вокруг дыхательных путей, преграждая доступ аллергену. Возникает бронхообструктивный синдром со спазмом гладкой мускулатуры, воспалением слизистой бронхов и появлением обильной вязкой слизи. Секрет преграждает поступление воздуха в дыхательный тракт и временно ухудшает вентиляцию легких.
В основе атопической бронхиальной астмы лежит наследственность, но запустить механизм могут различные аллергены, которые принято делить на следующие группы:
- бытовые – аутоиммунный процесс запускают антигены домашней пыли;
- грибковые –антигенами являются споры грибов Candida, Aspergillus, Hormodendrum, Cladosporium, Alternaria, Penicilinum;
- нутритивные – белковые продукты питания (яйца, молоко, орехи), шоколад, красные ягоды и фрукты, цитрусовые, лекарственные препараты;
- пыльцевые – пыльца различных цветов, трав и деревьев;
- эпидермальные – антигенами выступают шерсть и чешуйки кожи животных, в том числе – домашних питомцев;
- комбинированные.
Первые симптомы атопической патологии в раннем возрасте могут проявляться в виде сенной лихорадки с ринитом и конъюнктивитом, кожным диатезом. Поллиноз в 2-3 года является предастмой, а типичные симптомы клинической картины появляются годам к 4-5-ти.
Основной симптом, по которому можно заподозрить атопический характер бронхиальной астмы, – внезапный, быстро развивающийся приступ удушья спастического (спазматического) типа. Обструктивное удушье может развиваться на фоне нормального самочувствия и на фоне поллинозной симптоматики – чихание, заложенность носа и выделения из него, жжение в горле, приступообразный сухой кашель.
Но симптоматика может значительно разниться в зависимости от вида аллергена, который вызвал аутоиммунную реакцию.
Для бытовой формы атопической бронхиальной астмы характерна симптоматика, схожая с инфекционным заболеванием – мокрый кашель, повышенная температура, общая интоксикация. На начальном этапе развития можно заметить исчезновение симптомов при выходе из помещения на свежий воздух и обострение заболевания с началом отопительного сезона.
При грибковой и пыльцевой форме наблюдаются сезонные обострения. Приступу пыльцевой атопической астмы предшествует развитие симптоматики аллергического ринита и конъюнктивит.
Нутритивные антигены могут не вызывать приступ удушья, в таких случаях болезнь проявляется под видом бронхита, риносинусопатии, крапивницы, дерматита. Типичной симптоматике может предшествовать предастматическое состояние: приступ удушья развивается на фоне заложенности носа, сухого кашля, чувства стесненности в груди, отека слизистой.
При пыльцевой форме, приступ может вызвать не только пыльца растений, но и употребление в пищу орехов, злаков, семечек, ягод и фруктов, пыльца которых является для больного антигеном.
Эпидермальная форма часто наблюдается у людей, связанных с уходом за животными или работе с ними профессионально.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы «С заботой о себе» разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности «Жду тебя, малыш!». Программа разработана с учетом передовых международных стандартов здравоохранения.
Для четырех степеней атопической бронхиальной астмы характерна разная степень тяжести протекания:
- Интермиттирующее (прерывающееся) легкое протекание, при котором ночные приступы отсутствуют или бывают не чаще 2-х раз в месяц, повторяемость днем – реже одного раза в неделю;
- Персистирующая легкая степень: течение характеризуется возрастанием количества дневных приступов от нескольких в неделю до ежесуточных, ночных – до еженедельных;
- Средняя степень тяжести: нарастание количества дневных приступов до ежедневных, ночные приступы повторяются чаще одного раза в течение недели;
- Тяжелая степень с постоянной симптоматикой и ежедневными многократными обострениями.
При 3-й степени развития болезнь оказывает серьезное негативное воздействие на жизнедеятельность, нарушает сон, наносит ощутимый вред здоровью, мешает трудовой деятельности.
Четвертая степень заболевания представляет серьезную опасность для жизни и здоровья больного.
На первой консультации у врача аллерголога-иммунолога и/или пульмонолога в любой из клиник НИРМЕДИК первоначальный диагноз будет поставлен на основе физикального осмотра и сбора анамнеза в беседе с пациентом.
Оценив общие состояние, сезонность приступов и их характер, врач назначит консультацию смежных специалистов и порекомендует проведение аппаратного и лабораторного обследования. Аппаратное обследование проводится для дифференциации астмы от других заболеваний (обструктивного бронхита, эмфиземы легких и др.) и может включать ультразвуковое исследование, компьютерную томографию, рентген, бронхоскопию.
Лабораторные исследования включают следующие мероприятия:
- диагностические аллергопробы – скарификационные кожные и/или провокационные ингаляционные (под контролем медиков);
- общий клинический и иммунологический анализ крови;
- анализ мокроты;
- бактериологический анализ промывных вод бронхов;
- бронхоальвеолярный лаваж.
Лечение назначается в зависимости от выявленного аллергена. При возможности рекомендуются меры для устранения или снижения интенсивности воздействия. Строгая диетотерапия при нутритивной форме атопической бронхиальной астмы, постоянная влажная уборка, удаление ковров, пуховых постельных принадлежностей – при бытовой, смена места работы или отказ от домашних питомцев – при эпидермальной, борьба с плесенью – при грибковой разновидности патологии.
На третьей и четвертой стадиях болезни не обойтись без медикаментозной терапии. Специалисты сети клиник НИАРМЕДИК используют самые современные методики, разрабатывая индивидуальный план лечения для каждого пациента в точном соответствии с действующими клиническими протоколами. В терапии атопической бронхиальной астмы применяются эффективные десенсибилизирующие и противовоспалительные препараты, бронхолитики короткого действия или пролонгированные бронходилататоры в зависимости от тяжести протекания болезни.
Своевременное обращение в клинику сети НИАРМЕДИК по месту жительства обеспечит точную диагностику и адекватное этиопатогенетическое лечение с благоприятным прогнозом. Записывайтесь на консультацию через сайт или звоните по многоканальному телефону.
источник
Атопическая бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей, спровоцированное аллергической реакцией бронхиального дерева. Для данной болезни характерно приступообразное течение, обострения которого сопровождаются приступами удушья больного.
Данное заболевание отличается прогрессивным течением и сложным процессом лечения, а факторы, которые провоцируют развития данного недуга, все больше распространены. Подробно о том, каковы причины возникновения, симптомы проявления, лечения, а также что это такое, заболевание атопическая бронхиальная астма, поговорим в данной статье.
Разобравшись в том, что такое бронхиальная астма, становится понятно, что причин ее развития может быть множество. Само определение болезни бронхиальная астма говорит о том, что это заболевание провоцируется несколькими факторами, как из внешней среды, так и во внутренних процессах организма.
Патогенез заболевания аллергическая бронхиальная астма лежит в повышенной чувствительности бронхов. Именно по этой причине возникают приступы. Любой раздражитель, попадая в дыхательные пути, вызывает спазм, при котором трубки бронхов сужаются, вырабатывая слизь. Это осложняет полноценное дыхание и приводит к удушью.
Атопическая бронхиальная астма – это астма, спровоцированная предрасположенностью к развитию аллергических реакций. В основе повышенной раздражительности бронхов могут лежать такие причины:
- наследственная предрасположенность к аллергическим реакциям организма;
- вредные для органов дыхания испарения, обусловленные профессией;
- не до конца вылеченные инфекционные заболевания органов дыхания;
- ухудшение качества воздуха и экологической обстановки;
- наличие пагубных для органов дыхания привычек (активное или пассивное курение);
- повышенный уровень пыли в воздухе;
- высокий уровень нагрузок на открытом воздухе;
- употребление лекарственных препаратов, ухудшающих функции бронхов и иммунной системы.
Группы аллергенов при бронхиальной астме могут иметь животное или растительное происхождение.
Симптомы, по которым проявляется аллергическая бронхиальная астма в организме человека, могут быть проигнорированы пациентом или списаны на временное недомогание.
К первым признакам проявления бронхиальной астмы аллергического характера относятся:
- частые наступления одышки или удушья;
- интенсивный сухой кашель;
- затрудненное дыхание с удлинением выдоха;
- заметные хрипы при дыхании;
- поза больного при наступлении приступа.
Внезапное ощущение нехватки воздуха легким может застать при перенесении физических нагрузок, вдыхании раздражителей или же, напротив, в состоянии покоя (во сне).
Для аллергической бронхиальной астмы характерно наблюдение сухого типа кашля, при котором практически не выделяется мокрота. Такой симптом болезни проявляется одновременно с наступлением удушья и характеризуется высокой интенсивностью. Приступ тяжелого кашля может продолжаться долго до тех пор, пока дыхание больного не нормализуется.
Нарушение нормального дыхания является самым характерным признаком для любого типа астмы. В случае с сочетанием бронхиальной астмы и аллергии, дыхание представляет собой частые поверхностные импульсы с удлинением процесса выдоха. Невозможность осуществить полноценный выдох является признаком того, что у больного проблемы в работе бронхиального дерева.
В связи с проблемами при выдыхании воздуха, у больного бронхиальной астмой наблюдаются хорошо слышимые хрипы при дыхании. Такие хрипы имеют сухой характер и свистящий тип.
Поза, которую больной принимает при наступлении обострения (приступа), в медицине носит название ортопноэ. Характерное положение больного при этом выглядит следующим образом: пациент присаживается на поверхность (кровать, стул и проч.), хватаясь за нее руками и широко расставив локти в стороны. Зафиксированное в таком положении, тело больного активизирует дополнительные возможности органов дыхания, что помогает нормализовать состояние и сократить время приступа.
Лечение заболевания аллергическая бронхиальная астма учитывает симптомы и их интенсивность на момент обращения к врачу, а также их изменения после начала лечения. Весть процесс поделен на этапы, в конце каждого из которых проводится контрольное обследование и корректировка курсу.
В том случае, если назначенное лечение не устранило симптомы болезни бронхиальная астма (аллергическая форма) и состояние больного не изменилось, курс пересматривается полностью. Если же терапия показывает полный или частичный результат, корректировка проводится в тех направлениях, где еще остались проблемы. Этот подход помогает минимизировать побочные эффекты от лекарственных средств и сократить затраты на медикаменты.
Основной подход в лечении заболевания аллергическая астма предусматривает использование лекарственных средств, устраняющих не только симптомы заболевания, но и причины их проявления. Для удаления признаков проявления бронхиальной атопической астмы средней степени тяжести эффективно используются препараты категории адреномиметики (Сальбутамол, Вентолин и проч.). Они дают быстрое облегчение, но не устраняют причину, что приводит к повторным приступам.
Чтобы избежать наступления обострения в комплексе с адреномиметиками используются препараты базисной терапии. К ним относятся гюкокортикостероиды, лейкотриеновые антагонисты, моноклональные антитела, ксантины.
Существует ряд мер, применяя которые можно избежать обострения болезни и, в принципе, ее развития. Рекомендации по предотвращению болезни бронхиальная астма включают в себя:
- регулярные занятия спортом для улучшения состояния легких и сердца;
- максимальное пребывание на свежем воздухе;
- соблюдение чистоты в жилом помещении (регулярные влажные уборки);
- устранение пагубных для здоровья привычек (курение);
- избегание контактов с потенциальными раздражителями (пыль, шерсть, пыльца растений и проч.).
При первом же проявлении заболевания бронхиальная астма (атопическая форма) важно обратиться к врачу-пульмонологу для получения консультации. Чем раньше начнется процесс лечения, тем проще будет взять болезнь под контроль и свести количество приступов заболевания к минимуму. Это поможет больному вернуться к полноценной жизни.
источник
пульмонолога в Вашем городе
Атопическая бронхиальная астма – неинфекционное заболевание дыхательных органов, которое возникает под влиянием внешних аллергенов.

При малейшем столкновении с аллергенами организм человека начинает вырабатывать специфические белки, оседающие на клетках бронхов. В случае повторного воздействия раздражителя происходит реакция с выбросом особых веществ, которые вызывают отек дыхательных органов и спазм, а также скопление густой слизи. В результате сужения просвета бронхов появляются приступы удушья.
Причиной данного заболевания является воздействие аллергенов, которые по воздуху попадают в дыхательные органы человека. В то время как неатопическая форма бронхиальной астмы часто возникает на фоне респираторных болезней, этот вид недуга может быть вызван следующими раздражителями:
- шерстью животных;
- пыльцой растений;
- бытовой пылью;
- клещами;
- грибками;
- перьями и другими;
- также, крайне редко причиной болезни является пищевой аллерген.
Факторами риска выступает неблагоприятная экологическая обстановка, наличие инфекционного заболевания, курение, длительное лечение медикаментами.
Большую роль в появлении недуга играет генетическая предрасположенность. Если аллергическая бронхиальная астма присутствует у одного из родителей, вероятность ее проявления у ребенка значительно возрастает.

- затруднение дыхания;
- чихание;
- приступы удушья, сопровождающиеся хрипами;
- зуд в носу.
Симптомы заболевания могут проявляться частым кашлем. Он бывает сухой либо с отделением мокроты. На ранней стадии развития недуга наблюдается длительная ремиссия.
Симптомы болезни тяжелой степени тяжести проявляются сильной одышкой, которая появляется во время физических нагрузок. Кроме того, наблюдается усиленная реакция на температурные перепады, ароматы и другие факторы.
Бронхиальная астма атопической формы развивается в четыре стадии:
- Легкое интермиттирующее течение. Симптомы наблюдаются реже одного раза в неделю, а приступы в ночное время беспокоят не чаще двух раз в месяц.
- Персистирующее течение легкой формы. Признаки заболевания появляются больше одного раза в неделю, однако не чаще одного раза в сутки. Приступы в ночное время могут беспокоить больше двух раз в месяц.
- Средней степени тяжести. Симптомы проявляются почти каждый день, мешают спать и вести активный образ жизни. Ночные приступы возникают чаще одного раза в неделю.
- Тяжелой степени тяжести. Признаки заболевания появляются постоянно. Ночные приступы беспокоят от одного раза за двое суток и чаще.
Опасность для человека представляет астматический статус. Такое течение заболевания приводит к развитию устойчивости к медикаментозным препаратам. В результате человек не может сделать вдох и выдох, теряет сознание. При такой тяжелой степени тяжести недуга наблюдается резкое ухудшение состояния больного.
Атопическая форма бронхиальной астмы диагностируется такими способами:
-
общий осмотр и оценка аллергического анамнеза (периодичность проявления симптомов, характер приступов);
- пробы на выявление аллергена;
- иммунологическое и клиническое обследование крови;
- исследование мокроты;
- обследование промывных вод бронхов.
Прежде всего, необходимо устранить аллерген, который приводит к развитию заболевания, или уменьшить его воздействие. Без этого начинать лечение бессмысленно. Терапия аллергической бронхиальной астмы предусматривает использование медикаментозных препаратов, которые позволят избавиться или снизить интенсивность клинических проявлений.
Активно применяются рецепты народной медицины, что дает возможность повысить эффективность терапии традиционными методами.
Также помогут лечению специальные гимнастические упражнения и диета.
В период приступа облегчить состояние больного способны такие средства:
- препараты для ингаляций («Сальбутамол», «Фенотерол»), которые вдыхаются через дозированные аэрозоли («Саламон», «Вентолин»);
- таблетки («Вентолин»);
- инъекции («Орципреналин»).
При средней степени тяжести, а также при дальнейшем ухудшении состояния используются глюкокортикостероиды («Преднизолон» в виде инъекций либо «Пульмикорт» через небулайзер). Бронхиальная астма атопической формы в период приступа требует использования антигистаминных средств («Супрастин»).
Такой метод борьбы с заболеванием часто недооценивается больными и специалистами. Однако он помогает добиться большей эффективности от проводимой терапии, не требуя материальных затрат и специальной подготовки.
Существует несколько правил:
- вдох носом с выпячиванием и выдох через рот с втягиванием живота;
- неглубокие вдохи и медленные, спокойные выдохи;
- выдох через рот, произнося «ш», «з», а затем «е», «а».
Конечно, бронхиальная атопическая астма не предусматривает лечение исключительно гимнастическими упражнениями, однако они могут помочь в период приступа, научат организм эффективно использовать мышечную систему.
От питания человека во многом зависит работа всего организма. Независимо от того, какое течение имеет аллергическая бронхиальная астма, пациентам с данным заболеванием рекомендуется включить в свой рацион больше растительных белков, овощей. Нежелательно злоупотреблять жирной пищей. Также нужно избегать консерваторов, красителей, ароматизаторов.

- Несколько сосновых шишек промываются, к ним добавляется кусок смолы, взятый с этого же дерева. Затем все заливается 500 мл горячего молока и настаивается приблизительно 4 часа. После этого средство процеживается и принимается по 1 стакану в день в течение месяца. Далее нужно сделать перерыв на 2 месяца и можно продолжить лечение.
- Корнеплод топинамбура очищается и натирается на терке. Две столовые ложки полученной массы заливаются кипятком. Когда средство настоится в течение 2 часов, его можно принимать внутрь по четверти стакана 4 раза в сутки. Такое лечение эффективно даже при средней степени тяжести болезни.
- Аллергическая бронхиальная астма лечится с использованием ромашки, календулы, мяты перечной, подорожника, фиалки, корня солодки, девясила. Сухие растения берутся в равных пропорциях. Затем 1 столовая ложка смеси трав заваривается в 1,5 литровом термосе. Когда средство настоится в течение нескольких часов, оно принимается по 50 мл после еды.
Прогноз зависит от степени тяжести заболевания, а также от того, какое оно имеет течение. Летальный исход возможен при появлении осложнений, которые иногда приводят к остановке дыхания. Если проводить лечение ответственно и выполнять все рекомендации врача, вероятность того, что бронхиальная аллергическая астма представит опасность для жизни человека, ничтожно мала.
Аллергическая бронхиальная астма нуждается в проведении следующих профилактических мероприятий:
- ограждение больного от контакта с аллергеном;
- устранения влажности в помещении;
- соблюдение диеты;
- смена места проживания в период, когда происходит цветение растений.
Атопическая форма бронхиальной астмы, доставляет массу неудобств человеку. Но если правильно подобрать лечение, а также придерживаться основных мер профилактики, заболевание принесет значительно меньше дискомфорта.
Цитрусовые помогают укрепить иммунитет, однако их не всегда разрешается употреблять при заболеваниях легких. Проконсультируйтесь со своим лечащим врачом для уточнения.
Задайте Ваш вопрос нашему эксперту.
Все о здоровье легких и органов дыхания
Информация на сайте предоставлена исключительно в справочных целях. При первых признаках заболевания обратитесь к врачу!
Атопическая бронхиальная астма за последние десять лет стала самым распространенным и тяжелым аллергическим заболеванием, которое входит в медицинскую «большую тройку аллергических патологий». Уровень жалоб на данную болезнь с каждым годом увеличивается. Около 6% всего населения Земли страдают от бронхиальной астмы разной тяжести.
До конца не изучены все особенности реагирования заболевания и развития астмы, но отличается от иных патологий дыхательной системы:
- наследственность – обычно родственники страдают аллергическими заболеваниями, которые могут развиться в будущем у детей или внуков;
- аллергены действуют на организм сразу, вызывая приступ;
- встречаются неклассические симптомы проявления;
- нередкие случаи, когда сопутствуют другие аллергические заболевания и бронхиальные патологии.
- Интермиттирующая легкая бронхиальная астма. Заболевание этой ступени проявляет свою симптоматику реже, около 1 раза в неделю, ночных приступов практически не наблюдается. Исходя из возрастной нормы, то более >80% составляет пиковая скорость выдоха (колебания пиковой скорости менее 20% за сутки).
- Персистирующая легкая бронхиальная астма. Симптоматика проявляется чаще раза в неделю, но не каждый день. Обострения приходятся на ночное и утреннее время. Приступы ночью беспокоят около 2-х раз за месяц. Пиковая скорость выдоха >80% при ежедневных колебаниях 20-30 %.
- Атопическая бронхиальная астма средней степени тяжести. Проявления отмечаются каждый день, что нарушает дневную активность и сон. Около 3-х раз в неделю беспокоят ночные обострения патологии. Пиковая скорость от 60% от нормы при колебании не более 30% за сутки.
- Бронхиальная астма тяжелой формы. Симптомы постоянные, ежедневно проходит обострение. 3-4 раза в день отмечаются приступы удушья. Затруднителен сон, физическая активность, нервная система нарушена. Работоспособность подорвана.
Астматический статус – развитие астматического состояния является наиболее опасным для жизни проявлением бронхиальной аллергической астмы. В подобном случае развивается длительное удушье, устойчивое к традиционному медикаментозному лечению. Удушье имеет экспираторный характер, то есть человек не способен выдыхать. Развитый астматический статус сопровождается нарушениями, в последующем человек может потерять сознание, общее состояние тяжелое. Если вовремя не начать лечение, возможен летальный исход.
Известно множество причин (раздражителей), на фоне которых проявляется заболевание, наиболее известные из них:
- наследственность (отягощенная), которая напрямую зависит от уровня родства, а также от характера аллергии, она может не сопровождаться приступами астмы. Специалисты доказали, если хоть один из родителей страдает от астмы, то вероятность ее развития у детей составляет около 30%. Если же диагностируется заболевание одновременно и у отца и у матери, то вероятность столкновения с астмой ребенка составляет около 70%. Если детей двое, то приобрести аллергическую реакцию путем приступов астмы могут двое, но подобные случаи встречаются редко. Сама аллергическая болезнь не передается по наследству сразу, ребенок имеет лишь склонность к развитию, больший шанс проявления под действием раздражителей;
- серьезные затяжные инфекционные болезни дыхательных путей со временем провоцируют гиперчувствительность стенок бронхов;
- профессиональная вредность, работа с ядовитыми веществами, экологическая нестабильность;
- употребление никотина, пассивное курение. С самого детства может развиваться у ребенка предрасположенность к астме, если родители курят;
- пищевые добавки, консерванты, красители, которые ежедневно употребляются в рацион.
Чувствительные бронхи, которые контактируют с непосредственным аллергеном, вскоре «закупориваются», что вызывает резкое удушье.
Раздражитель у каждого человека может быть индивидуальным. Провоцировать приступы астмы способны:
- пыльца растений, особенно в весеннее время;
- шерсть некоторых животных;
- споры плесневых грибов;
- обычная пыль, выхлопные газы;
- продукты питания, касается в большей степени богатых витаминами фруктов, цитрусовых;
- резкие ароматы духов, бытовой химии;
- солнце, укусы насекомых, даже холодный воздух.
Симптоматика данного заболевания проявляется сразу: резкое затруднение дыхания, приступы удушья, в груди ощущение свистов или хрипов. Если делать глубокие выдохи, то свист усиливается. Наблюдается часто, при более легких стадиях приступообразные кашли, сухие или с отхождением в конце приступа небольших сгустков светлой мокроты. Сухой приступообразный кашель очень часто является единственным симптомом аллергической бронхиальной астмы.
В процессе физической нагрузке при средней и тяжелой степени тяжести заболевания возможно появление одышки. Одышка усиливается, наблюдается при запущенных формах даже без нагрузки, при обычной работе или пешей прогулке. Симптоматика обычно себя проявляет только в период обострения или приступов, поэтому иногда сложно предугадать или определить наличие подобной патологии.
Удушье, как одна из разновидностей обострения заболевания, возникать может в любое время, но беспокоит чаще ночью. Ночью факторы развития заболевания не отягощают дыхательные пути, так как аллергены накапливаются за дневное время, выдавая конечный результат во время сна. Выдыхание и вдыхание становится более частым, из-за того, что затруднительно, в грудной клетке ощущается сдавленность, а иногда и боль, приходящая после длительных обострений и удуший.
Дыхательные пути при обостренных и средних формах астмы могут реагировать на раздражители, которые раннее не влияли на организм: перепады температуры, резкие ароматы, некоторые продукты питания или пыль. Подобное говорит о том, что в бронхах наблюдается активный воспалительный процесс, который уязвим перед возбудителями, медикаментозная терапия способна укрепить сопротивление.
Приступы, а именно их интенсивность зависят от влияния аллергена, от его количества, находящегося в дыхательных пулях, а также от частоты проявления возбудителя (к примеру, сезонное обострение).
Проявляется атопическая форма бронхиальной астмы у детей в любом возрасте, в зависимости от того, сколько организм будет сопротивляться аллергенам, и силен ли иммунитет. Обычно, после года диагностируется подобное у ребенка. Основным фактором риска являются аллергические реакции различной этиологии.
Атопическая бронхиальная астма у детей, особенно в раннем возрасте имеет особенность, которая мешает обнаружению очага проблемы – патология может скрываться под признаками обструктивного бронхита. Выявление именно астмы возможно в течение года по количеству проявлений заболевания. В случае, если бронхообструкции себя выдает более трех-четырех раз в год, то считается серьезным поводом обращения к иммунологу или врачу-аллергологу.
Детям назначаются ингаляции, которые устраняют удушье и приступы, нормализуют дыхание. Защитные силы организма повышаются. Навсегда аллерген не устраняется, его активность можно только предупредить.
При лечении атопической бронхиальной астмы определенной формы используются медикаментозные препараты разных групп. В зависимости от тяжести заболевания, интенсивности его проявления, специалист назначает дозировку, а также тип препарата. Достаточно проведения одной процедуры лечения, чтобы обострения не так учащались, при нормальном течении астмы лечение проводится каждые три месяца. Если на протяжении лечения патология полностью скомпенсирована, то дозировки можно немного уменьшить, когда подобное не наблюдается, об изменении дозировки или о присоединении медикаментозных препаратов из иных фармакологических групп речи не идет.
Применяется четыре основные группы препаратов.
1) Бронходилататоры ингаляционные короткого действия. Подобные лекарства помогают при обостренных формах, для снятия признаков удушья. Лечебного эффекта не имеют, но устраняют воспалительный процесс. Препараты назначаются в зависимости от состояния человеческого организма, формы заболевания, интенсивности удуший.
Производные ипратропиума бромида обладают сходным эффектом. Выпускаются бронхорасширяющие препараты в жидкой форме и в дозированных аэрозолях специально для ингаляций при помощи небулайзера (небулайзер – преспособление, которое превращает в пар жидкость, что повышает значительно её способность проникновения в бронхи).
Препараты подобной группы достаточно специфичны, поэтому нельзя их использовать чаще, чем 3 раза в день. Есть вероятность увеличения дневной дозировки – необходимо усилить противовоспалительный, «лечебный» компонент восстанавливающей терапии.
2) Кромоглицевые производные кислоты. Подобное лечение атопической бронхиальной астмы показывает незамедлительный эффект. Производятся препараты в виде аэрозолей для ингаляций, порошка в капсулах для ингаляций, раствора с помощью небулайзера для ингаляции. Ингаляция оказывает одновременно противовоспалительное и лечебное действие. То есть, в данный момент он не только снимает симптомы, но и оказывает на воспалительный процесс лечебное воздействие в целом, что в конечном счете приводит к стабилизации заболевания, успокоению организма. Достаточно слабый терапевтический эффект применяется при легких и средних формах аллергического заболевания. Препарат подходит для лечения бронхоконстрикции, вызванной физической нагрузкой (астматическое физическое напряжение). Детей, которые страдают от астмы, лечат при помощи этой группы препаратов, так как они на организм оказывают меньше вредного воздействия.
3) Глюкокортикостероиды ингаляционные. Достаточно часто используются, как комплексное лечение. Способствуют лечебному, противовоспалительному действию. Препараты назначаются в низких, средних и высоких дозировках, в зависимости от серьезности проявления заболевания. Выпускаются в виде дозированных ингаляционных аэрозолей или в виде растворов через небулайзер для ингаляций.
4) Бронходилататоры ингаляционные длительного действия (β2 агонисты). Используются как лечебный компонент при средней степени тяжести аллергической патологии и тяжелой острой форме бронхиальной астмы. Назначаются в комбинации с глюкокортикостероидами ингаляционными, но только при серьезных формах.
Атопическая бронхиальная астма, аллергическая форма которой определяется на ранних стадиях при помощи ряда процедур, до конца не вылечивается. Возможно поддержания организма в спокойном состоянии с уменьшенной активностью приступов.
Основных методов диагностики всего два.
1) Прик-тесты или установление кожных проб. Является основным информативным видом аллергодиагностики. Позволяет определить, выражена неатопическая бронхиальная астма или атопическая форма. Процедура практически безболезненная, но результативная. Пациенту делается несколько царапин (надрезов) на коже и сверху капается специально приготовленного аллергена, 1-2 капли. Или сразу подается несколько капель аллергена, а уже потом делаются царапины. Процедура не требует дополнительных мероприятий, делается одноразово. Результат можно узнать не позже, чем через час. Но из-за противопоказаний применять не может. Не рекомендуется проводить из-за обострения заболевания (делать лучше в момент спокойствия), беременности и периода локации. Для данного вида диагностирования есть свои возрастные рамки, которые составляют от 4 до 50 лет. За неделю до проведения проверки следует отменить антигистаминные препараты.
Перед процедурой проверяется состояние больного, а после процедуры рекомендуется отказаться от тяжелой пищи и некоторых препаратов.
2) Анализ крови на IgE-специфические иммуноглобулины. Представляет собой определение аллергенов по анализу плазмы и крови. Для данного вида исследований противопоказания не определяются. Процедура имеет свои минусы: стоимость проверки и время ожидания результатов завышены и имеется достаточно большая вероятность ложных результатов.
Есть возможность сдать анализ крови на специфические IgG4-иммуноглобулины. Проверяется наличие заболевания при помощи проведения фибро-гастро-дуоденоскопии, УЗИ щитовидной железы, бронхоскопии, ПЦР (полимеразноцепная реакция) мазков из зева на такие инфекции как Chlamydia pneumonia, Mycoplasma pneumonia. Назначает проверку на диагностирование специалист, когда проявляются явные симптомы атопической бронхиальной астмы.
Курение сигарет провоцирует избыточное образование слизи в бронхах у больных с хроническим бронхитом — таковы результаты исследования, которое провели сотрудники университета Подробнее…
Аллергическая бронхиальная астма представляет собой воспалительный процесс в верхних путях дыхания в результате обструкции бронхов, проявляющийся в виде приступов удушья.
Болезнь выявлена у 6% населения, из них четверть диагнозов подтверждена у детей. Опасность астмы заключается в том, что некоторые формы тяжело поддаются диагностике и лечение начинается не вовремя. Нередко симптомы легко спутать с хроническим бронхитом.
Причины, по которым может возникнуть аллергическая бронхиальная астма, следующие:
- Генетическая предрасположенность. Медицинскими учеными доказано, что сама астма не может передастся по наследству, передается предрасположенность к развитию. Если кто-то из родителей болеет, то возможность развития детского заболевания составит 45%. Если же больны оба родителя, то в 70% случаев у ребенка возникает немедленная гиперчувствительность.
- Частые рецидивы заболеваний бронхиального дерева, возникающие из-за инфекций. В результате воспалительного процесса развивается гиперчувствительная среда в полости бронхов.
- Продолжительное злоупотребление табаком. Даже пассивное курение провоцирует риски развития астмы. Курение при беременности повышает вероятность возникновения заболевания на 68%.
- Длительное нахождение в помещении с грибком, клещом, плесенью или пылью.
- Употребление пищи с консервантами, красителями, ГМО.
- Длительное употребление лекарственных препаратов, раздражающих иммунную функцию организма.
- Вредные условия труда.
- Нарушенная экология в месте проживания.
Иногда причины, повлиявшие на возникновение патологии, комплексные.
По принципу возникновения аллергическая астма бывает:
- Бытовая форма астмы. Возникает в результате образования гиперчувствительности на пыль. Чаще всего обостряется зимой, когда не хватает увлажнения воздуха. Приступ продолжительный и проходит после смены домашней обстановки. Зачастую к бытовой астме присоединяется бронхит, возникший от аллергической реакции организма.
- Грибковая атопическая форма астмы. В зависимости от образования спор может быть как круглогодичной, так и сезонной. Приступ обостряется в ночное время, в дождливую погоду, когда разрастаются споры грибков. Организм чувствителен к сезонному образованию грибков, поэтому больной чувствует себя лучше зимой при выпадении снега.
- Пыльцевая форма астмы. Обостряется при цветении растений. Сначала у больного возникает насморк на фоне аллергии, затем появляется приступ удушья. Пыльцевая астма может возникнуть при употреблении злаков или семечек.
- Инфекционно-аллергическая астма. Эта форма возникает, если в дыхательной системе развиваются хронические очаги воспалительного процесса.
- Эпидермально-атопическая форма астмы. Возникает, если присутствует раздражитель, находящийся в коже, слюне или шерсти животных.
По уровню протекания болезни подразделяют на:
- Легкую интермиттирующую степень. Приступ удушья появляется редко, примерно пару раз ежемесячно. Ночью приступов нет.
- Легкую персистирующую степень. Приступ проявляется 4-6 раз в месяц, возможны ночные приступы пару раз ежемесячно.
- Среднюю степень. Приступ беспокоит ежедневно, ночные удушья проявляются не меньше 4 раз за неделю. Приступ мешает физической активности.
- Тяжелую степень. Приступ появляется по 4-5 раз за день, столько же ночью.
По мере контактирования с аллергеном симптомы могут проявляться как несколько сразу, так и по одному. Аллергическая бронхиальная астма имеет следующие симптомы:
- Трудности дыхания. Приступ блокирует и вдох, и выдох. Отдышка появляется сразу после контакта с аллергеном.
- Свисты и хрипы. Возникает потому, что дыхательные пути сильно сужены, воздух проходит медленно. Свисты или дыхательные хрипы слышны на дальнем расстоянии от больного.
- Принятие определенной позы при удушье. Когда возникает нехватка воздуха, больной упирается в стену или горизонтальную поверхность руками, освобождая дополнительные группы мышц для дыхательного процесса.
- Кашель. Может проявляться как с другими симптомами, так и самостоятельно. Иногда на приступообразный кашель не обращают внимания, думая, что он не связан с признаками астмы.
- Выделение мокроты вязкого характера при кашле.
Зачастую при диагностировании бронхиальной астмы симптомы путают с другими болезнями дыхательной системы. Поэтому диагностические мероприятия требуют тщательного исследования организма.
Диагностика начинается с получения анамнеза: пульмонолог узнает, какие симптомы и как часто появляются, в какой период симптомы обостряются, есть ли связь между приступом удушья и контактированием с аллергеном. Затем пульмонолог назначает ряд диагностических мероприятий:
- сдача проб на аллергены у аллерголога для определения вида и формы аллергенов, провоцирующих заболевание;
- биохимический анализ крови для установления уровня иммуноглобулинов и для того, чтобы исключить воспалительный процесс;
- проведение рентгенографии грудной клетки для того, чтобы исключить иные заболевания системы дыхания;
- проведение спирометрии для определения объема воздуха в легких и скорости выхода воздуха;
- проведение электрокардиографии для исключения сердечной астмы;
- анализ мокроты.
Эффективность лечения аллергической астмы достигается в комплексе. Лечащий врач назначает следующие средства, чтобы купировать приступ удушья и другие симптомы:
- Аэрозоли. Средство не выполняет лечения, а лишь снимает приступ. Популярное лекарственное средство – Тербуталин.
- Ингаляционные препараты. Выполняют лечение – снимают отек, воспаление. Популярное лекарственное средство –Тайлед.
- Антигистаминное средство. Снять приступ легкой формы аллергической астмы помогает Зиртек и другие препараты.
Медикаментозное лечение, направленное на лечение аллергической астмы, включает в себя следующее:
- Прием глюкокортикоидов. Принимая препараты на постоянной основе, удается сдерживать приступ на протяжении долгого времени.
- Прием модификаторов лейкотриенов. Препараты сужают дыхательные пути, борются с выработкой мокроты, снижают другие симптомы. Популярное средство этой группы: Зилеутон.
- Использование адреналина, пероральных глюкокортикоидов в период обострения.
- Антиаллергенная терапия. Заключается во введении аллергена под кожу, постепенно повышая его количество. Тем самым происходит снижение гиперчувствительности к аллергену.
Практически любое средство, блокирующее приступ и производящее лечение аллергической астмы, используется в виде иглагяторов и спреев, поскольку оно быстро попадает в дыхательные пути и оказывает моментальное действие.
Вовремя начатое лечение дает благоприятный прогноз. Препараты для лечения астмы и бронхолитическое средство необходимо принимать на постоянной основе.
Примерно у 9% беременных женщин выявляются признаки астмы. При беременности астма имеет склонность к легкому течению. Заболевание обостряется на 6 месяце беременности и продолжается до 8 месяца. После родов астма возвращается к дородовой форме. Лечение сводится к приему разрешенных антигистаминных лекарств.
Аллергическая астма при беременности влияет на плод – развитие иммунной функции младенца замедляется.
Снизить вероятность возникновения аллергической астмы позволит соблюдение следующих рекомендаций:
- Дважды в год принимать препараты антигистаминного действия.
- Несколько раз в день проветривать помещение.
- Отказаться от курения и употребления алкогольных напитков. Стараться придерживаться здорового образа жизни.
- Следить за уровнем витамина D, принимать комплексные средства, содержащие разные витамины и минералы.
- Вести активный образ жизни, заниматься спортом.
- Ежедневно выполнять дыхательную гимнастику.
- Весной и летом в период цветения дополнительно употреблять средства от аллергии, держать окна закрытыми.
- Стирать одежду в кипятке.
- Носить одежду из гипоаллергенных натуральных материалов.
- В спальне установить увлажнитель воздуха.
- Избавится от ковров, пуховых подушек, игрушек.
Необходимо помнить, что профилактические мероприятия не дают гарантии, что приступ астмы не начнется, если есть наследственная предрасположенность. Однако с их помощью количество приступов удушья можно сократить. Не существует средства, способного предотвратить астму.
При моментально развивающемся приступе имеется риск возникновения осложнений:
- Человек от резкой остановки дыхания теряет сознание. Развивается легочная недостаточность. Если вовремя не принять меры, чтобы купировать симптомы, то астматический статус может привести к летальному исходу.
- Разрываются альвеолы легких, требуется срочная интубация.
Если не контролировать симптомы болезни, то развивается сердечная недостаточность.
Следующее видео ознакомит подробнее с причинами и способами лечения аллергической астмы:
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник





 общий осмотр и оценка аллергического анамнеза (периодичность проявления симптомов, характер приступов);
общий осмотр и оценка аллергического анамнеза (периодичность проявления симптомов, характер приступов);