Аспириновая триада — что это такое? Ответ на этот вопрос знают не многие пациенты, однако практически все врачи могут с легкостью дать определение данному термину.
Аспириновая триада — что это? Специалисты утверждают, что этим термином обозначают непереносимость аспирина, а также возникшие на фоне его приема последствия.
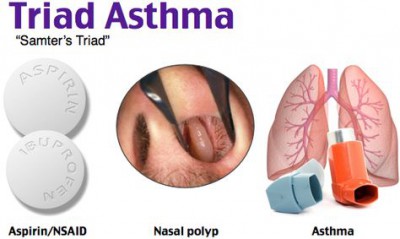
Классическая аспириновая триада включает в себя не только непереносимость вещества, но и бронхиальную астму, и полипы носа.
Наверняка каждый человек принимал таблетки «Аспирин». Это давно известное, а также привычное обезболивающее и жаропонижающее средство. Однако свойства ацетилсалициловой кислоты могут вносить существенные изменения в структуру крови. В итоге прием безобидного препарата от боли может обернуться для пациента опасным состоянием.
Аспириновая триада является разновидностью бронхиальной астмы. На сегодняшний день в 40% случаев болезни бронхов протекают с интенсивными приступами удушья. При этом практически все они связаны с приемом лекарственных средств.
В отличие от аллергических реакций, аспириновая триада носит совершенно иной характер. Такое заболевания никак не связано с выработкой гистаминов. Его развитие провоцируется патологическими превращениями тромбоцитов и лейкоцитов. Кстати, похожие реакции возникают не только после приема ацетилсалициловой кислоты, но и после употребления продуктов, которые содержат в себе салицилаты в большом количестве.
Нельзя не отметить и то, что аспириновая триада может развиться вследствие употребления следующих лекарств:
Именно поэтому перед назначением подобных средств врачи обязаны спросить у пациента, есть ли у него какие-либо аллергические реакции на медикаментозные препараты.
Аспириновая триада, лечение которой будет описано ниже, иногда носит наследственный характер. В связи с этим родственникам тех, у кого наблюдается асприновая астма, следует быть крайне осторожными при приеме указанных лекарств.
Кстати, более всех к рассматриваемому заболеванию предрасположены представительницы слабого пола в возрасте 30-50 лет.
Как известно, бронхиальная астма, обусловленная обычной аллергической реакцией с увеличенным образованием гистаминов, протекает гораздо легче, чем аспириновая триада. Изучив множество случаев и симптомы этого патологического состояния, специалисты обозначили ее триадой Фернана-Видаля. Основными признаками этой болезни являются:
- затрудненное дыхание;
- риносинусит;
- удушье;
- острая реакция на ПВС нестероидного типа.
В том случае, если аспириновая астма проявляется в двух типах или одном (то есть отсутствует какой-либо из признаков), то ее называют астматической неразвернутой триадой.
В самом начале развития такое заболевание довольно сильно напоминает насморк. При этом его длительность может значительно превышать сроки обычной простуды.
Что касается симптомов аспириновой астмы, протекающей в остром периоде, то здесь присутствют следующие признаки:
- кашель;
- покраснение лица;
- ринит;
- приступы удушья;
- боль в животе;
- повышение температуры;
- отек и покраснение слизистых глаз;
- отек Квинке;
- расстройство функций ЖКТ (например, рвота, диарея, тошнота).
В лечении рассматриваемого заболевания, как и в терапии любой другой аллергии, крайне важно исключить контакт с агрессивными веществами, которые провоцируют приступы удушья. В связи с этим пациенту со склонностью к аспириновой триаде запрещено принимать любые нестероидные противовоспалительные средства, а также гемисукцинат гидрокортизона.
Многие специалисты утверждают, что препарат «Парацетамол» также вызывает неприятные симптомы. Поэтому в качестве обезболивающего средства при аспириновой триаде его следует назначать с особой осторожностью.
Одним из важных моментов в терапии рассматриваемой болезни является корректировка рациона питания больного. Диета при аспириновой триаде запрещает употреблять следующие продукты: орехи, овощи и фрукты, в состав которых входят салицилаты в высоких дозах. К таким ингредиентам относят все разновидности цитрусовых, виноград, яблоки, сливу, малину, персики, черную смородину, клубнику, ежевику, огурцы, дыню, помидоры, артишоки, перец, миндаль и прочее.
Также человеку с аспириновой астмой не рекомендуется включать в свой рацион консервы, пивные напитки, любые колбасные изделия и продукты, которые содержат в себе краситель желтый Е102.
Нельзя не отметить и то, что для устранения уже проявившейся аспириновой триады (ее симптомов) пациентам нередко назначают ингаляционные препараты. В качестве них используют глюкокортикостероиды. Кстати, такие средства, но только в виде капель, применяют для терапии аллергического ринита.
Если аспириновая триада протекает очень тяжело, то пациенту назначают те же глюкокортикостероиды, но только для системного лечения.
Теперь вы знаете, что такое аспириновая астма, как она проявляется. Лечение этого заболевания тоже было описано выше.
Следует особо отметить, что при аспириновой триаде человеку требуется незамедлительная медицинская помощь, в противном случае приступы удушья могут привести к летальному исходу.
источник
Дифференциальный диагноз проводится с сердечной астмой и хроническими обструктивными заболеваниями.
Этиологический диагноз ставится на основании аллергоанамнеза и полного аллергологического обследования. При диагностике инфекционно-зависимого варианта БА необходимо подтвердить наличие инфекционного воспалительного процесса.
Диагностические критерии профессиональной астмы:
появление симптомов заболевания во время или вскоре после воздействия на работе дымов, паров, газов и пыли;
периодичность респираторных симптомов с улучшением состояния в выходные дни или в период отпуска – эффект элиминации;
преобладание в клинической картине кашля, свистящего дыхания и одышки, носящих обратимый характер.
Диагностические критерии аспириновой астмы:
возникновение после 30 лет;
развитие астмы и непереносимость ацетилсалициловой кислоты в течение 1 года, причем сначала появляется астма, а вскоре и непереносимость ацетилсалициловой кислоты;
полипоз носа, частые синуситы, полиэктомия в анамнезе;
отсутствие атопических заболеваний в семье;
отсутствие вторичных атопических проявлений;
редкость сочетания астмы и крапивницы;
резкое обострение астмы после полиэктамии или приема ацетилсалициловой кислоты.
Сочетание бронхиальной астмы, полипоза носа и непереносимости ацетилсалициловой кислоты составляет “аспириновую триаду”.
Триада Эрлиха: эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана (в слизистом секрете бронхов);
Увеличение лейкоцитов, СОЭ, эозинофилия (инфекционно-аллерги-ческая форма);
Выраженная эозинофилия (атопическая форма);
Увеличение иммуноглобулина Е;
Увеличение a-нейроминовой кислоты, серотонина, гистамина, ацетилхолина, кининогена в 2-3 раза (в момент приступа);
Снижение активности холинэстеразы (при инфекционно-аллергической форме БА);
Гиперкоагуляция крови, повышение активности фибриназы, повышение фибринолитической активности, повышение содержания свободного гепарина и активности липопротеидлипазы (во время приступа), снижение уровня катехлоламинов в сыворотке крови (в зависимости от тяжести приступа);
Увеличение экскреции адреналина и норадреналина в суточной моче (в зависимости от тяжести приступа);
Ацидоз венозной крови (при инфекционно-аллергической форме – метаболического характера, при атопической – респираторного). В артериальной крови наблюдается респираторный и метаболический ацидоз. В дальнейшем присоединяется вторичный дыхательный алколоз. Снижение рН затрудняет взаимодействие адреналина с рецепторами. В итоге образуется порочный круг: гипоксия и ацидоз снижают чувствительность рецепторов в бронхах к адреналину, а это усиливает бронхоспазм, ведущий к гипоксии и ацидозу.
Изменения ЭКГ: при длительном течении заболевания отмечаются признаки перегрузки ПЖ и гипертонии малого круга кровообращения;
Рентгенологические признаки острой эмфиземы легких (в момент удушья). Вне приступа изменений нет. При длительном течении болезни наблюдаются признаки эмфиземы легких, утолщение стенки бронхов, умеренное увеличение сердца вправо и влево, низкое стояние диафрагмы, усиленный рисунок прикорневых сосудов;
Функция внешнего дыхания: регистрируют снижение ЖЕЛ, МВЛ, увеличение МОД, снижение ФЖЛ и индекса Тиффно, снижение показателей пневмотахометрии. Показатель лабильности бронхов (ПЛБ) – отношение односекундной ФЖЛ (л) к должному ФЖЛ, выраженное в процентах. Все больные БА с легкой и средней тяжестью течения по ПЛБ подразделяются на 3 группы: 1-я – с ПЛБ 5-20%, 2-я – 21-30%, 3-я – 31-70%. ПЛБ указывает на повышенную реактивность нервно-мышечного аппарата бронхов. При низких показателях ПЛБ расстройства со стороны бронхов или отсутствуют или имеется в них отек и слизь.
Провокационные пробы – оценка ОФВ1 после экспозиции беротека, ГКС (положительные пробы свидетельствуют о обратимости бронхиальной обстркуции – т.е о БА)
источник
Многими авторами бронхиальная астма рассматривается как семейство заболеваний, объединенных общим признаком — приступами экспираторного диспноэ. Выделение в рамках этого семейства клинико-патогенетических вариантов бронхиальной астмы имеет большое значение в осознании патогенеза и разработке методов дифференциальной диагностики и лечения.
Специалистами признан особый вариант бронхиальной астмы — аспириновая бронхиальная астма, или астматическая триада, — сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух (полипозного риносинусита), непереносимости аспирина и других нестероидных противовоспалительных средств. В статье рассмотрены некоторые вопросы патогенеза, клиническая картина и принципы лечения астматической триады.
Астматическая триада (AT) — одна из наиболее сложных и трудноразрешимых проблем современной аллергологии. Распространенность заболевания среди взрослых пациентов с бронхиальной астмой (БА) составляет от 1 до 35%. Данные противоречивы в связи с отсутствием унифицированных диагностических подходов.
Категория больных с так называемой поздней, тяжелой, гормонозависимой бронхиальной астмой в 40% случаев представлена больными астматической триадой. Частота аспирин-индуцированного бронхоспазма среди детей с бронхиальной астмой варьирует от 14 до 35%. Другие авторы считают, что дети болеют астматической триадой редко. Так, анализ 620 историй болезни детей с бронхиальной астмой выявил типичную клиническую картину у 0,3% пациентов.
Ацетилсалициловая кислота (АК) синтезирована в 1853 г. Ч. Ф. Герхардтом, но введена в практику и применяется под названием «аспирин» только с 1899 г. В настоящее время производство аспирина исчисляется десятками тысяч тонн в год, препарат является самым распространенным лекарственным средством.
После внедрения в практику появились данные о побочном действии аспирина. Уже в 1903 г. Dr. Frank, а в 1905 г. Barnet описали клинические случаи ларинго — и бронхоспазма у больных в ответ на прием препарата. В 1909 г. Francis установил зависимость между непереносимостью аспирина и полипозным ринитом (ПР), a Widal и соавторы в 1922 г. выявили связь между повышенной чувствительностью к аспирину, бронхиальной астмы и полипозного ринита.
Сочетание непереносимости аспирина, рецидивирующего полипоза носа и бронхиальной астмы было выделено в дальнейшем под различными названиями: «аспириновая астма» (van Leewen, 1928), астматическая триада (Snyder, Siega, 1967; Samter, Beers, 1968). В нашей стране астматическая триада описана Н. В. Адриановой (1970).
Название синдрома «аспириновая бронхиальная астма» — определенная дань истории. Очевидно, что непереносимость ацетилсалициловой кислоты и других нестероидных противовоспалительных средств (НПВС) — маркер данного варианта бронхиальной астмы. Аспирин известен с начала XX в., а описание назального полипоза встречается в летописях Древнего Египта.
Степень всасывания терапевтической дозы ацетилсалициловой кислоты после приема внутрь в ЖКТ равна 100%, биодоступность — 50-68%, и она сильно варьирует у разных испытуемых.
У женщин ацетилсалициловая кислота элиминируется медленнее, чем у мужчин, в связи с более низким содержанием фермента аспирин-эстеразы. Скорость экскреции зависит от рН мочи. Остаток ацетилсалициловой кислоты в системном кровотоке ковалентно связывается со многими белками: циклооксигеназой, альбумином, эстеразой плазмы, гемоглобином, мембранными белками, — необратимо блокирует синтез простагландинов. Этим процессом и обусловлены основные эффекты ацетилсалициловой кислоты: противовоспалительный, жаропонижающий, обезболивающий.
Специальных исследований по изучению частоты встречаемости побочных реакций на аспирин и другие нестероидные противовоспалительные средства не проводилось, однако считается, что в общей популяции этот показатель варьирует от 0,2 до 50% (разброс данных, видимо, связан с различным контингентом обследованных и разными диагностическими подходами).
Распространенность побочных реакций на аспирин в детской практике остается неясной. Описана высокая летальность (до 60%) от некроза печени и энцефалопатии (синдрома Рея) у детей, принимающих аспирин при вирусных инфекциях.
Причины возникновения астматической триады довольно разнообразны, важным является тот факт, что приступы удушья у пациентов с астматической триадой, помимо аспирина, могут провоцировать нестероидные противовоспалительные средства разных химических групп: полициклические (индометацин, толметин), жирные (диклофенак, ибупрофен, кетопрофен, тиапрофеновая кислота) и эноловые кислоты (пироксикам).
Показано, что 3,3% пациентов способны реагировать на нимесулид — нестероидные противовоспалительные средства нового поколения. Описаны тяжелые приступы удушья в ответ на быстрое введение сукцинированных стероидов (например, гидрокортизона гемисукцината). У 10-30% пациентов с астматической триадой отмечена непереносимость желтого красителя тартразина, используемого в пищевых продуктах и лекарствах. На сегодняшний день очевидным и доказанным является то, что:
- астматическая триада — полипозный риносинусит, непереносимость нестероидных противовоспалительных средств, собственно бронхиальная астма — не случайное, а патогенетически взаимосвязанное сочетание;
- непереносимость нестероидных противовоспалительных средств в большинстве случаев не является истинной лекарственной аллергией. Данное положение подтверждается:
1. отсутствием аллерген-специфических IgE и IgG в сыворотке крови пациента, а также отрицательными кожными пробами с нестероидными противовоспалительными средствами и их метаболитами в реакции пассивного переноса.
2. развитием назобронхиальных симптомов не только на аспирин, но и на ряд препаратов, химически отличных от ацетилсалициловой кислоты (АК).
До настоящего времени этиология и патогенез астматической триады остаются неясными. Благодаря исследованиям последних лет предложены довольно доказательные концепции, которые раскрывают различные аспекты патогенетической сущности астматической триады и лежат в основе некоторых методов лечения данного заболевания: циклооксигеназная, лейкотриеновая и вирусная теории.
Уместно рассмотреть метаболизм арахидоновой кислоты, которая является центральным медиаторным звеном воспаления (рис). Воздействие на клетку токсинов, аллергенов, вирусов, продуктов иммунных реакций активирует фермент фосфолипазу А2 с последующим высвобождением из клеточной мембраны арахидоновой кислоты. Ее дальнейший метаболизм идет либо по циклооксигеназному, либо по липоксигеназному пути.
Циклооксигеназный путь. Ферменты циклооксигеназа-1 и 2 метаболизируют арахидоновую кислоту с образованием простагландинов, простациклина и тромбоксана. Простагландины ПГD2, ПГF2a и тромбоксан ТрА2 — мощные провоспалительные медиаторы, обладающие бронхоспастической активностью, усиливающие хемокинез и хемотаксис гранулоцитов, активирующие и агрегирующие клетки, вызывающие их дегрануляцию, повышающие проницаемость сосудов, увеличивающие секрецию бронхиальной слизи.
Простациклин ПГI2 обладает как про -, так и противовоспалительными свойствами: повышает сосудистую проницаемость, расширяет сосуды, увеличивает секрецию бронхиальных желез, но обладает антихемотаксическим и антиагрегантным эффектом, тормозит дегрануляцию клеток, способствует накоплению цАМФ, обладает бронхорасширяющим действием, уменьшает продукцию лейкотриенов (ЛТ) и реактивность бронхов.
ПГЕ2 обладает многими противовоспалительными свойствами: вызывает бронходилатацию, уменьшает секрецию бронхиальных желез, тормозит дегрануляцию клеток, оказывает антихемотаксическое и антиагрегантное действие, контролирует пролиферацию Т-лимфоцитов и продукцию цитокинов, подавляет образование свободных радикалов в нейтрофилах, эозинофилах и базофилах. Образуясь в эпителии бронхов, гладкомышечных клетках бронхов, макрофагах, фибробластах и лимфоцитах, ПГЕ2 повышает сосудистую проницаемость, вызывает лихорадку и боль.
Таким образом, метаболиты циклооксигеназного пути осуществляют двунаправленную регуляцию тонуса гладких мышц бронхов и сосудов, хемотаксиса и дегрануляции гранулоцитов, фагоцитоза, секреторной активности бронхиальных желез.
То, что приступы бронхиальной астмы у больных астматической триадой провоцирует не только аспирин, но и некоторые другие фармакологические агенты, различные по химической структуре, делает маловероятным предположение об иммунологической перекрестной реактивности. Все эти соединения обладают одной особенностью — подавляют циклооксигеназу, являясь специфическими ингибиторами этого фермента в дыхательном тракте.
Липоксигеназный путь метаболизма арахидоновой кислоты. Первый фермент метаболизма арахидоновой кислоты с образованием лейкотриенов и липоксинов — это 5-липоксигеназа (5-ЛОГ), а ключевым ферментом для образования лейкотриенов является ЛТС4-синтаза. В результате каталитического превращения арахидоновой кислоты образуется так называемое медленно действующее вещество анафилаксии, которое включает ЛТС4, ЛТD4 и ЛТЕ4. Цистеиниловые лейкотриены (цис-ЛТ) вызывают сильный бронхоспазм и усиливают секрецию бронхиальных желез. ЛTD4 оказывает в 5-20 раз более сильный спастический эффект, чем ЛТС4.
Во многих тканях человека (например, в назальных полипах) при взаимодействии «клетка — клетка» в результате межклеточного контакта между инфильтрирующими лейкоцитами и резидентными клетками тканей продуцируются противовоспалительные медиаторы липоксины. Липоксины подавляют основные звенья воспалительного ответа: хемотаксис нейтрофилов и эозинофилов, трансмиграцию лейкоцитов.
Таким образом, продукты липоксигеназного пути метаболизма осуществляют двунаправленную регуляцию тонуса гладких мышц бронхов и сосудов: цистеиниловые лейкотриены обладают провоспалительными свойствами, а липоксины — противовоспалительными.
Согласно циклооксигеназной гипотезе простаноиды могут тормозить синтез лейкотриенов. Подавление аспирином активности циклооксигеназы ведет к «переключению» метаболизма арахидоновой кислоты в направлении липоксигеназного пути. Эта гипотеза объясняет сверхпродукцию цистеиниловых лейкотриенов у пациентов с астматической триадой. В литературе, однако, имеются сведения о том, что продукция простаноидов у больных астматической триадой и пациентов с бронхиальной астмой, толерантных к аспирину, не различается.
Один из факторов, контролирующих активность 5-ЛОГ, — скорость синтеза. Обнаружен также полиморфизм в последовательности гена 5-ЛОГ. Этот полиморфизм значительно изменяет скорость транскрипции и синтеза 5-ЛОГ. В дальнейшем при клиническом исследовании оказалось, что у больных со сниженной скоростью транскрипции 5-ЛОГ (а вследствие этого и лейкотриенов) цистеиниловые лейкотриены не являются главной причиной бронхиальной астмы, лечение этих больных ингибиторами 5-ЛОГ безуспешно.
Между тем у 35% больных астматической триадой отмечен высокий процент аллелей с вариабельным числом повторяющихся мотивов, усиливающих транскрипцию, однако при этом связи генетических вариантов 5-ЛОГ с заболеваемостью астматической триадой не обнаружены. Такие данные обычны при исследовании генетической предрасположенности к многофакторным заболеваниям, связанным с неменделевской наследственностью и запускаемым неизвестными факторами.
С позиции вирусной концепции астматическая триада рассматривается как персистирующая вирусная инфекция дыхательных путей. На это положение указывает то, что заболевание в большинстве случаев начинается после ОРВИ. Высказано предположение, что в ответ на вирус после первичного контакта вырабатываются цитотоксические лимфоциты, активность которых в физиологических условиях угнетается ПГЕ2. Вирус способен индуцировать развитие аутоиммунного воспаления, о чем свидетельствуют наличие у больных астматической триадой антител к ДНК, тканевым антигенам и увеличение уровня IgG4.
Еще одним возможным механизмом формирования астматической триады может быть первичное поражение респираторного эпителия. В 1994-2000 гг. многочисленные исследования бронхиальных и назальных биоптатов у больных астматической триадой продемонстрировали наличие персистирующего воспаления дыхательных путей с эозинофилией, эпителиальной деструкцией, продукцией цитокинов и нарушением регуляции экспрессии молекул адгезии.
Показано, что в основе гиперреактивности бронхов у больных астматической триадой лежит хронический эозинофильный воспалительный процесс. Таким образом, тканевая эозинофилия в дыхательных путях и полипах является ключевым вопросом, который требует ответа для осознания патогенеза астматической триады.
- специфическую тканевую реактивность, обусловленную состоянием вегетативной нервной системы, особенно ее парасимпатического отдела, а также нарушением нейроэндокринной регуляции;
- факторы внешней среды: неинфекционные аллергены (аэроаллергены) — пыльцевые, пылевые, лекарственные, производственные; инфекционные агенты;
- вирусы, грибы, бактерии;
- механические и физические воздействия — раздражение слизистых оболочек табачным дымом, производственной пылью.
Астматическую триаду отличают тяжелое течение, ранняя инвалидизация пациентов трудоспособного возраста, резистентность к противоастматической терапии. Осложнения в виде астматического статуса у больных астматической триадой встречаются чаще, чем у пациентов с другими клинико-патогенетическими вариантами бронхиальной астмы. Собственно бронхиальная астма при астматической триаде характеризуется торпидным течением, а ведение больных требует применения глюкокортикостероидных препаратов в возрастающих дозах. У части пациентов удается установить сенсибилизацию к неинфекционным аллергенам.
В клинической практике может наблюдаться необычная реакция больных на оперативное удаление полипов в виде обострения бронхиальной астмы. Непереносимость нестероидных противовоспалительных средств существенно утяжеляет течение заболевания, может быть причиной развития астматического статуса и внезапной смерти больного, а также резко ограничивает возможности общей терапии сопутствующих заболеваний, что подчас создает критическое положение, препятствуя медицинскому вмешательству по жизненным показаниям.
Непереносимость аспирина представляет собой уникальную картину: в течение часа, следующего за приемом терапевтической дозы препарата, у больных астматической триадой развивается выраженный астматический приступ, необычный по продолжительности и нечувствительный к стандартной терапии. Наиболее тяжелыми проявлениями реакции на нестероидные противовоспалительные средства могут быть астматический статус, потеря сознания, шок.
В классическом варианте симптомы астматической триады развиваются в течение длительного времени, иногда на протяжении нескольких лет, с определенной последовательностью: ринит в 20-25% случаев постепенно переходит в полипозный риносинусит (ПРС) с экссудацией в придаточные пазухи носа. Полипозный риносинусит, как правило, не поддается традиционной терапии. Больным неоднократно проводится хирургическое лечение.
По нашим данным, из 273 пациентов с астматической триадой у 37% была проведена неоднократная (более 3 раз) полипотомия, у 38% больных полипозным риносинуситом был осложнен гнойным гайморитом. Отмечено, что в типичных случаях полипозный риносинусит или бронхиальная астма существует до появления непереносимости нестероидных противовоспалительных средств, однако полный клинический синдром астматической триады развивается не у всех больных. Злоупотребление или длительный прием аспирина не является обязательным условием развития астматической триады.
Анализ данных катамнеза 273 больных астматической триадой позволяет предположить, что факторами риска развития полной клинической картины астматической триады у больных аллергией являются:
- особенности аллергического ринита (АР), характеризующегося затруднением носового дыхания, гипо — или аносмией в сочетании с эозинофилией крови;
- прием нестероидных противовоспалительных средств больными полипозным риносинуситом или бронхиальной астмой в сочетании с полипозным риносинуситом;
- частые оперативные вмешательства по поводу полипозного процесса верхних дыхательных путей у больных бронхиальной астмой;
- хронические бактериальные, грибковые и внутриклеточные инфекции дыхательных путей, трудно поддающиеся стандартной терапии, на фоне лечения кортикостероидами способствуют развитию клинических проявлений вторичной иммунной недостаточности.
- элиминационные мероприятия: исключение контакта с нестероидными противовоспалительными средствами, природными салицилатами, причинно-значимыми аллергенами (бытовыми, эпидермальными, пыльцевыми);
- лечение заболеваний носа и околоносовых пазух:
— консервативное: местная терапия для лечения аллергического ринита, полипозного риносинусита;
— хирургическое; - медикаментозное лечение бронхиальной астмы: индивидуальный подбор базисной и скоропомощной терапии для лечения собственно бронхиальной астмы; антагонисты лейкотриенов;
- своевременное лечение инфекционного процесса бактериальной, вирусной, грибковой этиологии;
- десенситизация аспирином.
Обязательное условие эффективного лечения и профилактики астматической триады — элиминация нестероидных противовоспалительных средств. В связи с наличием субклинических форм непереносимости нестероидных противовоспалительных средств больных необходимо предупредить о недопустимости приема этих препаратов и источников природных салицилатов. Пациентам рекомендуется ограничить также контакт с аэроаллергенами, спорами грибов, инфекционными агентами.
В связи с тем что непереносимость нестероидных противовоспалительных средств существенно утяжеляет течение заболевания и может быть причиной развития астматического статуса и внезапной смерти больного, основные лечебные мероприятия врача должны быть направлены на предупреждение перехода бронхиальной астмы и полипозного риносинусита в астматическую триаду. По нашим данным, вероятность развития полной клинической картины астматической триады у этих больных превышает 63%.
Несомненно, что оптимальным методом снижения заболеваемости астматической триадой является ранняя диагностика начальных стадий астматической триады. Пациенты из группы риска должны обследоваться аллергологом и наблюдаться оториноларингологом.
Определение астмы и ринита как различных проявлений одного и того же заболевания улучшает диагностику и лечение этих характерных состояний, поскольку слабый кашель, а также снижение серийных показателей пиковой скорости воздушного потока могут быть первыми признаками начала астмы у больных с аллергическим ринитом.
Большое значение в лечении астматической триады имеют восстановление барьерной функции слизистой оболочки верхних дыхательных путей и снижение активности аллергического воспаления. Следовательно, контроль аллергического ринита — важный этап профилактики полипозного риносинусита. Выбор тактики лечения полипозного риносинусита (хирургического либо консервативного метода) должен осуществляться коллегиально и только совместно с аллергологом.
Прогноз и тяжесть течения астматической триады определяются многими факторами, важнейший из которых — наличие очагов хронической инфекции.По данным ряда авторов, лечение астматической триады проводится в соответствии с рекомендациями клинических руководств по лечению других форм бронхиальной астмы. Основная роль отводится длительному приему противоастматических противовоспалительных препаратов.
На фоне элиминационных мероприятий, санации очагов хронической инфекции пациентам назначают фармакотерапию, которая должна быть направлена на стабилизацию мембран клеток-мишеней аллергии, блокаду рецепторов к медиаторам аллергии, стимуляцию B2-адренергических рецепторов и создание бронхорасширяющего эффекта.
В соответствии с патогенезом астматической триады для лечения заболевания рекомендован прием антагонистов лейкотриеновых рецепторов. В качестве патогенетически оправданного и эффективного лечения ряд авторов по-прежнему рекомендуют метод десенситизации аспирином.
Очевидно, что оптимальный метод снижения заболеваемости астматической триадой состоит в ранней диагностике начальных стадий астматической триады и предупреждении развития полной картины заболевания. Астматическая триада — финал одного из трех основных проявлений: полипозный риносинусит, собственно бронхиальная астма и непереносимости нестероидных противовоспалительных средств. В связи с этим лечебная тактика должна предусматривать поэтапный, комплексный подход и, при необходимости, возможность ее изменения в соответствии с состоянием больного.
источник

Аспирин – это известное жаропонижающее и обезболивающее средство, которое принимал каждый человек хоть раз в жизни. Но для некоторых людей свойства ацетилсалициловой кислоты могут быть пагубным, так как вещество вносит изменения в состав крови. Как результат, прием обезболивающего лекарства может привести к опасному состоянию.
Триаду еще можно называть бронхиальной астмой, так как у половины пациентов состояние сопровождается частыми приступами удушья. И это является результатом приема лекарственного средства Аспирин.
Основной причиной аспириновой астмы является прием препарата Аспирин. Но это далеко не последний фактор появления триады.
Что может спровоцировать аспириновую астму:
- прием нестероидных противовоспалительных препаратов;
- лечение салицилатами, полициклическими кислотами;
- длительная терапия лекарствами Ибупрофен, Кетопрофен, Индометацин;
- употребление пищи, в составе которой есть салицилаты;
- наличие в рационе консервантов с добавлением ацетилсалициловой кислоты.
У некоторых людей это состояние легко снимается противоаллергическими средствами и лекарствами против аспириновой астмы. Но большинство пациентов требуют специализированной помощи и назначения комплексного лечения.
Аспириновая астма – это такое состояние, при котором меняется формула крови, и наибольшее значение имеют цистеиновые лейкоцитены. Эти вещества способствуют появлению отека, повышению секреции бронхов и гиперсекрецию слизи из носа.

Более половины больных с полипами начинают страдать от удушья в результате приема нестероидных противовоспалительных препаратов. Аспириновая астма также может проявиться после таких оперативных вмешательств, как полипэкомия.
Аспириновая триада имеет такие основные симптомы:
- покраснение лица, воспаление конъюнктивы;
- ринит, сухой кашель, отек Квинке;
- болезненность в животе, тошнота и рвота.
Самым опасным состоянием является астматический статус, что может закончиться для человека остановкой дыхания и смертью. Предшествующими признаками выступают шок и потеря сознания.
Бронхиальная астма значительно отличается от типичного аллергического удушья, так как не связана с гистаминовыми рецепторами. В начале заболевания оно практически не отличается от обычного насморка. Затем уже можно наблюдать, как ринит плавно переходит в полипы носа.
В острый период аспириновой астмы можно наблюдать такие признаки:
- повышение температуры тела;
- покраснение и воспаление слизистой глаз;
- расстройство пищеварения;
- боль в эпигастральной области.
Приступы астмы обычно бывают тяжелыми, что сопровождается отеком слизистой носа, обильным выделением слизи. Человек может потерять сознание. При появлении приступа человек нуждается в немедленной медицинской помощи, важно своевременное внутривенное введение кортикостероидных препаратов.
Для выявления аспириновой триады врач собирает анамнез жизни и заболеваний, проводит внешний осмотр пациента и назначает лабораторные анализы. Для предварительного диагноза достаточно подтвердить наличие полипов и астму. Если же у пациента отмечаются только полипы, это исключает такое нарушение, как аспириновая триада.

- лабораторная диагностика показывает эозинофилию, инфильтрацию слизистой носа, нарушение обмена глюкозы;
- рентгенография показывает значительное увеличение придаточных пазух, их гипертрофия обязательно сочетается с наличием полипов;
- проводится провокационная проба, но это опасная процедура, которую может проводить только опытный специалист.
После подтверждения диагноза пациенту назначаются лекарственные средства и даются рекомендации по поводу профилактики тяжелых приступов.
Проводится симптоматическое лечение для устранения проявлений ринита, полипов и астмы. Больному следует постоянно заниматься профилактикой осложнений, что и есть основной задачей лечения.
Комплексный подход к терапии подразумевает полное исключение Аспирина и всех нестероидных противовоспалительных препаратов. Перед приемом любого средства человек должен внимательно почитать состав, и только убедившись в отсутствии аспирина, принимать лекарство.
Важно знать другие названия Аспирина – ацетилсалициловая кислота, ацетат салициловой кислоты.

Проводится симптоматическое лечение ринита и синусита. Назначаются кортикостероидные лекарственные средства. В некоторых случаях медикаментозное лечение оказывается неэффективным, тогда назначается хирургическая операция.
Медикаментозное лечение включает назначение ингаляционных кортикостероидных препаратов и бронходилаторов. Показан прием лекарств Мометазон, Флутиказон, Беклометазон.
Для профилактики тяжелых последствий из рациона нужно исключить:
- все продукты, содержащие природные салицилаты – это яблоки, лимоны, виноград, грейпфрут, сливы, артишок, огурцы, помидоры, перец и многие другие;
- пищу с желтым красителем, тартразином, а также пиво, фруктовые напитки, таблетки и драже желтого цвета;
- продукты содержание такие добавки, как E 124, 151, 249-295, 127, 122, 321, 102;
- некоторые гастрономические изделия, включая колбасы, ветчину, буженину, сосиски.
Посещает заведения общественного питания, нужно обязательно уточнять полный состав блюда и напитков, которые подают. Продуктов в группе риска очень много, потому полностью уберечь себя получается не всегда. В случае приступа нужно следовать всем наставлениям врача и при необходимости вызвать скорую помощь.
источник
Гипосенсибилизирующая терапия у больных инфекционно-аллергической астмы осуществляется ауто-и гетеровакцинами и бактериальными аллергенами после предварительной специфической диагностики. Эффективность около 50%.
Курс специфической гипосенсибилизирующей терапии условно подразделяют на 3 цикла. Первый цикл состоит из 10 инъекций. Цель его – подбор индивидуальной лечебной дозы аллергена. Начальная доза составляет 0,05 – 0,1 мл. В последствии с интервалом в 2-3 дня доза постепенно увеличивается (в среднем на 0,1 мл) и к 10-ой инъекции доводится до 0,6 – 0,8 мл. Второй цикл также состоит из 10-14 инъекций. Поддерживающая доза аллергена вводится 2 раза в неделю. Третий цикл продолжается 3-4 месяца. За этот период больному БА один раз в неделю вводят поддерживающую дозу аллергена. Второй и третий циклы гипосенсибилизирующей терапии могут быть повторно назначены больному в осенне-зимний и весенний периоды.
Гистоглобулин может применяться для лечения легких форм с целью уменьшения гистаминовой агрессии. Разовая доза 2 мл, курсовая – 10-12 мл. Его вводят подкожно по 2 мл 2 раза в неделю. Эффект наступает не сразу, а через 1-3 месяца. Повторные курсы проводят только при положительном эффекте и не ранее 3-6 месяцев. Он противопоказан при аллергии к g-глобулину.
Гемосорбция, УФО, индуктотермия, амплипульс-терапия, ЛФК и др.
Разгрузочная диетическая терапия . При этом рекомендуется голодание в течение 2-3 недель. На кануне первого разгрузочного дня дается солевое слабительное (магния сульфат 40-60 г в 150-200 мл воды). Прием пищи полностью прекращается, однако питье жидкости не ограничено. Улучшение самочувствия начинается с 5-7 дня. После достижения стойкого улучшения, которое наступает обычно к концу 2 недели, полное голодание прекращается, и переходит к постепенному приему пищи. Увеличение пищевой нагрузки должно быть очень медленным, исключив из рациона поваренную соль.
Диетический режим больных Ба. Из пищевого рациона исключить продукты, обладающие аллергенными свойствами (крабы, раки, кальмары, цитрусовые) Запрещается алкоголь.
Дифференциальный диагноз проводится с сердечной астмой и хроническими обструктивными заболеваниями.
Этиологический диагноз ставится на основании аллергоанамнеза и полного аллергологического обследования. При диагностике инфекционно-зависимого варианта БА необходимо подтвердить наличие инфекционного воспалительного процесса.
Диагностические критерии профессиональной астмы:
· появление симптомов заболевания во время или вскоре после воздействия на работе дымов, паров, газов и пыли;
· периодичность респираторных симптомов с улучшением состояния в выходные дни или в период отпуска – эффект элиминации;
· преобладание в клинической картине кашля, свистящего дыхания и одышки, носящих обратимый характер.
Диагностические критерии аспириновой астмы:
· возникновение после 30 лет;
· развитие астмы и непереносимость ацетилсалициловой кислоты в течение 1 года, причем сначала появляется астма, а вскоре и непереносимость ацетилсалициловой кислоты;
· полипоз носа, частые синуситы, полиэктомия в анамнезе;
· отсутствие атопических заболеваний в семье;
· отсутствие вторичных атопических проявлений;
· редкость сочетания астмы и крапивницы;
· резкое обострение астмы после полиэктамии или приема ацетилсалициловой кислоты.
Сочетание бронхиальной астмы, полипоза носа и непереносимости ацетилсалициловой кислоты составляет “аспириновую триаду”.
1. Триада Эрлиха: эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана (в слизистом секрете бронхов);
2. Увеличение лейкоцитов, СОЭ, эозинофилия (инфекционно-аллерги-ческая форма);
3. Выраженная эозинофилия (атопическая форма);
4. Увеличение иммуноглобулина Е;
5. Увеличение a-нейроминовой кислоты, серотонина, гистамина, ацетилхолина, кининогена в 2-3 раза (в момент приступа);
6. Снижение активности холинэстеразы (при инфекционно-аллергической форме БА);
7. Гиперкоагуляция крови, повышение активности фибриназы, повышение фибринолитической активности, повышение содержания свободного гепарина и активности липопротеидлипазы (во время приступа), снижение уровня катехлоламинов в сыворотке крови (в зависимости от тяжести приступа);
8. Увеличение экскреции адреналина и норадреналина в суточной моче (в зависимости от тяжести приступа);
9. Ацидоз венозной крови (при инфекционно-аллергической форме – метаболического характера, при атопической – респираторного). В артериальной крови наблюдается респираторный и метаболический ацидоз. В дальнейшем присоединяется вторичный дыхательный алколоз.
Снижение рН затрудняет взаимодействие адреналина с рецепторами. В итоге образуется порочный круг: гипоксия и ацидоз снижают чувствительность рецепторов в бронхах к адреналину, а это усиливает бронхоспазм, ведущий к гипоксии и ацидозу.
10. Изменения ЭКГ: при длительном течении заболевания отмечаются признаки перегрузки ПЖ и гипертонии малого круга кровообращения;
11. Рентгенологические признаки острой эмфиземы легких (в момент удушья). Вне приступа изменений нет. При длительном течении болезни наблюдаются признаки эмфиземы легких, утолщение стенки бронхов, умеренное увеличение сердца вправо и влево, низкое стояние диафрагмы, усиленный рисунок прикорневых сосудов;
12. Функция внешнего дыхания: регистрируют снижение ЖЕЛ, МВЛ, увеличение МОД, снижение ФЖЛ и индекса Тиффно, снижение показателей пневмотахометрии. Показатель лабильности бронхов (ПЛБ) – отношение односекундной ФЖЛ (л) к должному ФЖЛ, выраженное в процентах. Все больные БА с легкой и средней тяжестью течения по ПЛБ подразделяются на 3 группы: 1-я – с ПЛБ 5-20%, 2-я – 21-30%, 3-я – 31-70%. ПЛБ указывает на повышенную реактивность нервно-мышечного аппарата бронхов. При низких показателях ПЛБ расстройства со стороны бронхов или отсутствуют или имеется в них отек и слизь.
13. Провокационные пробы – оценка ОФВ1 после экспозиции беротека, ГКС (положительные пробы свидетельствуют о обратимости бронхиальной обстркуции – т.е о БА)
источник
Аспириновая бронхиальная астма — это особый вариант бронхиальной астмы, псевдоаллергическое хроническое воспаление дыхательных путей, обусловленное повышенной чувствительностью к нестероидным противовоспалительным средствам (НПВС) и природным салицилатам, которое проявляется заложенностью носа, ринореей, затруднением дыхания, кашлем, приступами удушья.
Возникает в возрасте 30-50 лет, у женщин в 2 раза чаще. Составляет 9-22 % от всех случаев бронхиальной астмы. Среди больных, одновременно страдающих бронхиальной астмой, синуситами и полипами носа, непереносимость аспирина встречается у 30-40%.
Классическая аспириновая триада включает непереносимость аспирина, полипы носа и бронхиальную астму. Аспириновая бронхиальная астма может протекать без ринита, синусита и полипов носа. Складываясь из триады симптомов, аспириновая астма может порой не проявляться одним из своих симптомов, и тогда говорят о неразвёрнутой астматической триаде.
Причины возникновения и механизм развития аспириновой астмы
Механизм развития бронхоспазма и связанных с ним приступов удушья при аспириновой астме обусловлен нарушением метаболизма арахидоновой кислоты под действием НПВС. При этом в избытке образуются медиаторы воспаления – цистеиниловые лейкотриены, которые усиливают воспалительный процесс в дыхательных путях и приводят к развитию бронхоспазма, провоцируют избыточную секрецию бронхиальной слизи, повышают сосудистую проницаемость. Это позволяет считать данную патологию респираторной псевдоаллергией.
Аспириновая бронхиальная астма имеет тяжелое течение, слабо реагирует на введение бронхолитиков и требует раннего назначения ингаляционных глюкокортикостероидов для предотвращения осложнений.
Причина возникновения аспириновой бронхиальной астмы обусловлена повышенной чувствительностью к аспирину и другим НПВС. Возможна гиперреакция и на природные салицилаты, желтый краситель тартазин, а также различные консервированные продукты, в состав которых входят производные салициловой и бензойной кислоты.
Степени тяжести АБА
• интермиттирующая — проявление патологии не чаще 1 раза в неделю днем и до 2 раз в месяц в ночное время;
• персистирующая в легкой стадии — в дневное время проявляется до 2-3 раз в течение недели, в ночное — более 2 раз;
• персистирующая в средней стадии — патология беспокоит ежедневно, обостряется в период физической активности; в ночное время наблюдается 1-2 раза в течение недели;
• персистирующая тяжелой степени — носит постоянный характер, при незначительных нагрузках обостряется; проявляется довольно часто и в ночное время.
Клиническое течение аспириновой бронхиальной астмы
• в раннем возрасте предшествует хронический ринит, который может обостряться при применении аспирина;
• позже появляются полипы носа, гипертрофический синусит, гнойный синусит, эозинофилия, бронхиальная астма.
Симптомы непереносимости НПВС
• боли в животе, сопровождающиеся тошнотой и рвотой.
Диагностика АБА
Диагноз «астма» пациенту выставляют на основании данных анамнеза, клинической картины и т.д. Несколько отличается в этом плане диагностика гиперчувствительности к аспирину. Есть специальный тест, при котором пациент получает нестероидные вещества в постепенно возрастающих дозах. Если организм пациента не отвечает на попадание в него 650 мг препарата, то считается, что пациент не имеет гиперчувствительности.
Эта процедура должна проводиться строго в условиях стационара и под контролем медиков. У них должны быть все необходимые средства для оказания первой медицинской помощи пациенту, ведь ответ на раздражитель со стороны организма может быть очень выраженным.
Дифференциальная диагностика аспириновой астмы проводится с:
• хронической обструктивной болезнью легких;
• острой респираторной инфекцией;
• туберкулезными и опухолевыми поражениями бронхов;
Лечение аспириновой астмы
Основа лечения аспириновой астмы не будет существенно отличаться от терапии заболевания обычной формы. Единственной поправкой будет полный отказ от приема НПВС.
Средства, применяемые для терапии астмы, делят на такие группы:
1. Препараты профилактического действия (помогают избегать возможных обострений):
• системные стероиды, применяются в случае неэффективности ингаляционных;
• антагонисты лейкотриеновых рецепторов.
2. Препараты для оказания скорой помощи (для устранения признаков обострения болезни, в том числе, признаков удушья):
• бронхорасширяющие препараты b2-агонисты быстрого действия;
• стероиды для приема перорально (внутрь);
• терапия О2 (кислородолечение);
• доза адреналина — используют при тяжелых случаях удушья.
Профилактика АБА
Для успешного контроля течения патологии важно, чтобы больной не принимал:
• препараты пиразолонового ряда (анальгин, амидопирин, реопирин, спазмалгон, темпалгин, баралгин, теофедрин и др.); ацетилсалициловую кислоту и препараты ее содержащие (плидол, томапирин, цитрамон и др.); другие НПВС и средства, имеющие их в своем составе (диклофенак, индометацин, ибупрофен, сулиндак, пироксикам, напроксен и др.);
• желтый краситель тартразин, который используют для оболочек медикаментов или кондитерских изделий и украшений желтого цвета;
• некоторые пищевые продукты, содержащие красители и консерванты, противопоказанные при аспириновой астме, употребляемые в пищевой промышленности (сульфиты, бензоаты, тартразин и др.);
• все продукты, содержащие промышленные или природные салицилаты (консервы, гастрономические изделия, малина, черная смородина, вишня, абрикосы, сливы, апельсины, томаты, огурцы).
Прогноз при аспириновой астме
Аспириновая астма, как и другие виды данной патологии, является весьма опасным заболеванием, которое нередко может привести к реанимации или летальному исходу. Однако при корректном и своевременном лечении жизнь пациента может быть вполне комфортной.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки: тучные, эозинофилы, Т-лимфоциты. При наличии предрасположенности это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром.
Аспирин внедрен в клиническую практику в 1899 г. как анальгезирующее и жаропонижающее средство. И уже в 1903 г. Dr. Franke (Германия) описал у себя аллергическую реакцию на прием аспирина в виде ларингоспазма и шока. В 1905 г.
Barnett описал и опубликовал два случая затрудненного дыхания на фоне приема аспирина. В 1919 г. Francis выявил зависимость между полипозным ринитом и гиперчувствительностью к аспирину. В 1922 г. W >и бронхиальной астмой.
В 1968 г. Samter и Beers снова описали этот симптомокомплекс, который назвали «аспириновой триадой». С этого времени стало известно много нового об эпидемиологии, клинических проявлениях и патофизиологии непереносимости аспирина и других НПВП у больных бронхиальной астмой. Ключевым является ворос о том, почему только у части больных бронхиальной астмой наблюдается непереносимость НПВП. Открытие цистенил-лейкотриенов и их участие в патогенезе бронхиальной астмы во многом объясняет патогенез аспириновой триады.
Термин «аспириновая астма» используется для обозначения клинической ситуации, когда одним из бронхоконстрикторных факторов у больного являются НПВП, в том числе и ацетилсалициловая кислота. АА, как правило, складывается из триады симптомов: полипозный риносинусит, приступы удушья и непереносимость НПВП. Нередко АА сочетается с атопической, однако может наблюдаться и как изолированная форма заболевания. АА характеризуется тяжелым упорным течением. Больные АА довольно часто попадают в реанимационные отделения — по данным ряда авторов, чаще, чем больные с другими клинико-патологическими вариантами бронхиальной астмы.
Течение риносинусита у данной категории больных бронхиальной астмой имеет свои особенности. Наиболее часто АА дебютирует длительным ринитом, который у 20-25% больных постепенно переходит в полипозную риносинусопатию.
Аспириновая риносинусопатия проявляется ринореей, заложенностью носа, отсутствием восприятия запахов, болью в проекции придаточных пазух носа, головной болью. Около половины больных полипозным риносинуситом со временем начинают реагировать удушьем на прием НСПВП. Нередко первые приступы удушья у данной категории больных возникают после хирургических вмешательств, например полипэктомий, радикальных операций на придаточных пазухах носа и др. В отдельных случаях полипозом поражаются и другие слизистые — желудка, мочеполовой системы. Иногда первому приступу удушья предшествуют годы непрерывно рецидивирующего хронического ринита, при котором не удается обнаружить экзоаллергены.
Назальные симптомы, как правило, резко выражены и плохо поддаются терапии. Обычно используются топические, а иногда и системные глюкокортикостероиды, но они часто недостаточно эффективны, и больным регулярно проводится хирургическое лечение.
Больные АА не переносят аспирин и другие НПВП, и эта непереносимость проявляется покраснением лица, потерей сознания, приступами удушья, кашля, ринита и конъюнктивита, уртикарными высыпаниями, отеком Квинке, подъемом температуры, диареей, болью в животе, сопровождающейся тошнотой и рвотой. Наиболее тяжелыми проявлениями реакции на аспирин являются астматический статус, остановка дыхания и шок.
Нет убедительных данных о наследственной предрасположенности к АА, однако исследования в этой области проводятся, так как имеются наблюдения нескольких семей, в которых бронхиальная астма сочетается с непереносимостью аспирина. Заболевание возникает в возрасте от 30 до 50 лет, чаще болеют женщины.
Больные АА составляет 9 — 22% всех больных бронхиальной астмой.
Клетки, участвующие в воспалении и находящиеся в дыхательных путях, вырабатывают различные медиаторы, которые оказывают непосредственное воздействие на гладкие мышцы бронхов, сосуды и секретирующие слизь клетки, а также посылают «сигналы» другим клеткам, тем самым привлекая и активируя их. Среди различных медиаторов, вызывающих сокращение гладких мышц бронхов, наиболее важное значение имеют цистеиновые лейкотриены. Эти вещества могут оказывать и другие существенные воздействия, например, вызывать отек, гиперреактивность бронхов и изменять секрецию слизи.
Так называемые медленно реагирующие субстанции (МРС-А) были открыты Felberg и Kellaway в 1938 г., когда эти исследователи ввели яд кобры в легкие морских свинок и показали, что при этом наблюдается не связанный с действием гистамина спазм бронхов, который возникал медленнее и продолжался более дллительно. Хотя еще в 1960-х годах Brockehurst и соавт. сделали вывод о том, что вещество МРС-А является исключительно важным медиатором аллергии, Smuelsson и его коллегам, установившим структуру МРС-А, пришлось дождаться проявления более качественных аналитических методов. После того как выяснилось, что на самом деле МРС-А является лейкотриеном, были предприняты значительные усилия, направленные на уточнение биологических свойств лейкотриенов и разработку лекарственных препаратов, являющихся их антагонистами и ингибиторами синтеза.
Лейкотриены синтезируются из арахидоновой кислоты, которая высвобождается при иммунологической или неиммунологической стимуляции различных клеток, участвующих в воспалении. Арахидоновая кислота может подвергаться дальнейшим метаболическим превращениям как с помощью циклооксигеназной системы (с образованием простагландинов и тромбоксанов), так и с помощью системы ферментов 5-липоксигеназы (с образованием лейкотриенов). Для функционирования 5-липоксигеназ требуется связанный с мембраной белок, называемый 5-липоксигеназактивирующим белком. Первоначально предполагалось, что этот фермент необходим для связывания с энзимами 5-липоксигеназы, однако теперь считается, что он, по-видимому, является контактным белком для арахидоновой кислоты.
Как только 5-липоксигеназа превратит арахидоновую кислоту в лейкотриены, она разрушается и инактивируется. Естественным промежуточным продуктом в ходе функционирования ферментной системы 5-липоксигеназы является лейкотриен А4 (ЛТА4) — нестабильный эпоксид, который затем, соединяясь с водой, может превращаться неэнтиматическим путем в дигидроксикислый лейкотриен В4 (ЛТВ4) или, соединяясь с глутатионом, — в цистеиновый лейкотриен С4 (ЛТС4). Далее ЛТС4 с помощью гамма-глютамилтранферазы превращается в ЛТД4 и затем с помощью дипептидаз — в ЛТЕ4. ЛТЕ4 подвергается дальнешим метаболическим превращениям. У человека, однако, небольшая, но постоянная часть ЛТЕ4 экскретируется в неизменном виде с мочой. Это наблюдение оказалось весьма полезным для осуществления контроля за процессом выработки лейкотриенов при бронхиальной астме и других заболеваниях.
Соотношение между ЛТВ4 и цистеиновыми лейкотриенами колеблется от клетки к клетке. Синтезировать ЛТС4 способны эозинофилы, базофилы, тучные клетки и альвеолярные макрофаги: нейтрофилы синтезируют преимущественно ЛТВ4.
Рецепторы для ЛТВ4 и для цистеиновых лейкотриенов различны. Основное действие ЛТВ4, по-видимому, состоит в привлечении и активации клеток, участвующих в воспалении, в первую очередь нейтрофилов и эозинофилов. ЛТВ4, как считается, играет важную роль в развитии гнойного воспаления, возможно, он также имеет существенное значение в развитии воспалительных заболеваний, в том числе ревматоидного артрита.
Однако его роль в патогенезе бронхиальной астмы вызывает сомнение и остается неясной. Показано, что антагонисты рецепторов к ЛТВ4 не оказывают влияния на нарушения функции дыхания, возникающие во время ранней отсроченной реакции больных бронхиальной астмой на «провокацию» антигеном.
В патогенезе АА в настоящее время ключевая роль отодится нарушению метаболизма арахидоновой кислоты. В нем принимают участие три группы ферментов циклоксигеназы (ЦО), липоксигеназы (ЛО) и моноксигеназы. Продуктами 5-липоксигеназного пути расщепления арахидоновой кислоты являются лейкотриены ЛТС4, ЛТД4 и ЛТЕ4, которые считаются наиболее мощными бронхоконстрикторами (в совокупности они составляют медленно реагирующую субстанцию анафилаксии). ЛТС4, ЛТД4 и ЛТЕ4 играют ключевую роль в воспалительной реакции при бронхиальной астме. Они не только являются бронхоконстрикторами, но и увеличивают сосудистую проницаемость, усиливая отек слизистой бронхов, вызывают повышенную секрецию слизи бронхиальными железами с нарушением клиренса бронхиального содержимого. Конкретный биохимический дефект у больных АА до настоящего времени не обнаружен, однако известно, что при приеме аспирина или других НПВП, являющихся ингибиторами ЦО, происходит «переключение» метаболизма арахидоновой кислоты преимущественно на липоксигеназный путь. Установлено также, что интенсивность приступа удушья, вызванного приемом НПВП, в значительной степени обусловлена выраженностью циклоксигеназного действия данного препарата.
Подчеркивая роль цистенил-лейкотриенов в патогенезе АА, следует отметить повышенное содержание ЛТЕ4 (приблизительно в 3-6 раз) в моче и ЛТС4 в назальном секрете в сравнении с другими вариантами бронхиальной астмы. Провокация аспирином резко повышает количество ЛТЕ4 и ЛТС4 в моче, назальном секрете и в бронхиальном лаваже.
Представляет также большой интерес тромбоцитарная теория развития АА. Было обнаружено, что тромбоциты больных АА в отличие от тромбоцитов здоровых активируются in vitro под действием НПВП, что проявляется увеличением хемилюминесценции и дегрануляции клеток с выбросом цитотоксических и провоспалительных медиаторов. Другие же клетки периферической крови не активировались под действием НПВП in vitro. Как известно, блокада ЦО, вызванная НПВП, приводит к угнетению продукции простагландина (ПГ) Н2. Авторы тромбоцитарной теории предполагают, что снижение уровня данного ПГ играет важную роль в активации тромбоцитов у больных АА.
В подавляющем большинстве работ не было выявлено участие реагинового механизма в развитии аспиринового удушья. Имеются лишь единичные сообщения об обнаружении специфических lgE-антител к дериватам аспирина.
Важное значение в постановке диагноза АА имеют данные анамнеза о реакции больного на прием обезболивающих или жаропонижающих препаратов. У части пациентов могут быть четкие указания на развитие приступа удушья после применения НПВП. Отсутствие у ряда больных АА указаний на непереносимость НПВП, как правило, обусловлено слуедующими причинами: относительно низкой степенью гиперчувствительности к препаратам с антициклоксигеназным действием, одновременным приемом медикаментов, нейтрализующих бронхоконстрикторное действие НСПВП, например антигистаминных, симпатомиметических средств, препаратов теофиллина, замедленной реакцией больного на НПВП, редким приемом НПВП.
Однако определенная часть больных АА не принимает НПВП, и приступы удушья у них могут быть связаны с употреблением в пищу природных салицилатов, а также консервированных с использованием ацетилсалициловой кислоты продуктов. Следует отметить, что значительная часть больных не осведомлена о том, что различные НПВП входят в состав таких часто используемых комбинированных препаратов, как цитрамон, пенталгин, седалгин, баралгин и др.
Важно задать больному бронхиальной астмой вопрос об эффективности применения теофедрина для купирования приступа удушья. Больные АА обычно указывают на неэффективность теофедрина, либо отмечаеют его двухстадийное действие: вначале наступает некоторое уменьшение бронхоспазма, а затем бронхоспазм вновь нарастает из-за присутствия в теофедрине амидопирина и фенацетина.
Интенсивность реакции на НПВП зависит от степени чувствительности больного к препарату, она также тесно коррелирует с антициклоксигеназной активностью данного препарата. По данным ряда авторов, наибольшую ингибиторную активность в отношении ЦО среди НПВП проявляет индометацин. Чем сильнее антициклоксигеназное действие НПВП, тем интенсивнее симптомы непереносимости данной группы препаратов. Интенсивность реакции также коррелирует с дозой принятого медикамента. Важную роль играет и способ применения НПВП. При ингаляционном, внутривенном или внутримышечном введении интенсивность реакции обычно максимальная.
Таким образом, в постановке диагноза АА большая роль отводится сбору анамнеза и анализу клинических проявлений болезни.
Для подтверждения диагноза АА в настоящее время могут применяться провокационные тесты in vivo или же in vitro.
При выполнении провокационного теста in vivo используют или прием аспирина внутрь, или ингалируют в нарастающих концентрациях водорастворимый аспирин — лизин-аспирин с последующим мониторированием показателей бронхиальной проходимости. В связи с возможностью развития приступа удушья данное исследование может проводиться только специалистом. Необходимы оснащение и наличие обученного персонала, готового оказать экстренную помощь при развитии бронхоспазма. Показанием для провокационного теста с аспирином является необходимость уточнения клинико-патогенетического варианта астмы. К провокационному тесту допускаются больные, у которых объем форсированного выдоха за 1 с (ОФВ1 ) составляет не менее 65-70 % от должных величин. Помимо низких показателей функции внешнего дыхания противопоказаниями к провокационным тестам являются также необходимость частого приема симпатомиметиков, деменция, беременность и выраженная кровоточивость. Антигистаминные препараты снижают чувствительность больного к аспирину, поэтому их отменяют не менее чем за 48 ч до начала теста. Симпатомиметики и препараты теофиллина отменяют в зависимости от их фармакокинетических свойств, например, сальметерол следует отменить не менее чем за 24 ч до начала теста.
В настоящее время разрабатывается методика лабораторной диагностики АА, основанная на определении ЛТЕ4 в моче и ЛТС4 в назальном лаваже.
Следует отметить, что при проведении провокационных тестов с лизин-аспирином у больных АА резко повышается содержание ЛТЕ4 в моче и ЛТС4 в назальном лаваже.
По-видимому, в ближайшее время будут рекомендованы определенные стандарты в диагностике данного варианта бронхиальной астмы.
В настоящее время в лечении бронхиальной астмы, в том числе и аспириновой, основная роль отводится длительному приему противоастматических противовоспалительных лекарств. Для подбора адекватной противовоспалительной терапии важно определить тяжесть течения бронхиальной астмы. Ни один тест не позволяет точно классифицировать степень тяжести бронхиальной астмы, однако комбинированная оценка симптомов и показателей функции внешнего дыхания дает представление о тяжести заболевания. Было показано, что оценка течения бронхиальной астмы, основанная на клинических проявлениях болезни, связана с показателями степени воспаления дыхательных путей.
В зависимости от уровня обструкции и степени ее обратимости астму по степени тяжести подразделяют на интермиттирующую, легкую персистирующую (хронического течения), средней тяжести (умеренную) и тяжелую. При лечении астмы в настоящее время применяют «ступенчатый» подход, при котором интенсивность терапии повышается по мере увеличения степени тяжести астмы. Наиболее часто используемыми препаратами вне обострения бронхиальной астмы являются ингаляционные кортикостероиды, доза которых зависит от степени тяжести астмы, недокромил-натрий и кромогликат натрия, теофиллины длительного действия и пролонгированные симпатомиметики.
Обычно больным АА необходимы высокие поддерживающие дозы ингаляционных кортикостероидов: назальные симптомы также требуют длительного лечения топическими стероидами. В данной группе больных часто приходится прибегать к назначению системных стероидов, поэтому разрабатываются различные патогенетические подходы к терапии АА.
Одним из патогенетических методов лечения АА является проведение десенситизации аспирином. Метод основан на феномене развития толерантности больного АА к повторному воздействию НПВП в период 24-72 ч после удушья, вызванного приемом НПВП. Stevenson показал, что десенситизация аспирином позволяет контролировать симптомы риносинусита и бронхиальной астмы. Десенситизацию аспирином проводят также больным при необходимости назначать НПВП по поводу других заболеваний (ИБС, ревматические болезни и др.). Десенситизация проводится по различным схемам, которые подбираются индивидуально, в стационаре и только врачом, владеющим данной методикой. Десенситизацию начинают с дозы 5-10 мг и доводят ее до650 мг и выше, поддерживающие дозы составляют 325-650 мг/сут.
Противопс сазанием к проведению десенситизаци i аспирином являются обострение бронх 1альной астмы, кровоточивость, язвенная болезнь желудка и двенадцатиперстной кишки, тяжелые заболевания печени и почек, беременность.
Исследования последних лет показали, что мехнизм десенситизации связан с нечувствительностью рецепторов воздухоносных путей к биологическим эффек- там лейкотриенов. Поэтому в настоящее время в терапии больных АА большое значение придается антагонистам лейкотриеновых рецепторов. Доказана клиническая эффективность препаратов сингуляр монтелукаст и зафирлукаст в терапии больных АА.
В проведенных исследованиях добавление антагонистов лейкотриенов к терапии бронхиальной астмы приводит к выраженному в сравнении с плацебо возрастанию ОФВ1 улучшению показателей пиковой скорости выдоха в утренние и вечерние часы, уменьшению ночных приступов удушья. Показан также хороший эффект антагонистов лейкотриенов при использовании в комбинации со стероидами и /или пероральными стероидами.
Таким образом, в настоящее время мы можем сказать, что появился класс препаратов, которые влияют на патогенетическое звено АА и дают выраженный клинический эффект.
1. Бронхиальная астма. Глобальная стратегия. Приложение к журналу «Пульмонология». — М., 1996:196.
2. Чучалин А.Г. Бронхиальная астма. М., 1997.
3. Bousquet J, et al. Eosinophilic inflammation in asthma. NEnglJMed 1990; 32’3:1033- 89.
4. British Thoracic Sosiety, et al. Guidelines on the management of asthma. Thorax 1993;48 (2 suppl):SI-S24.
5. Burney PGJ. Current questions in the epidemiology of asthma, in Holgate ST, et al (eds), Asthma: Physiology. Immunology, and Treatment. London Academic press, 1993; pp 3-25.
6. Holgate S., Dahlen S-E. SRS-A to Leukotrienes, 1997.
7. Stevenson DD. Desensitization of aspirin — sensitive astmatics: a theraputic alternative? J Asthma 1983;20 (Suppl l):31-8.
источник