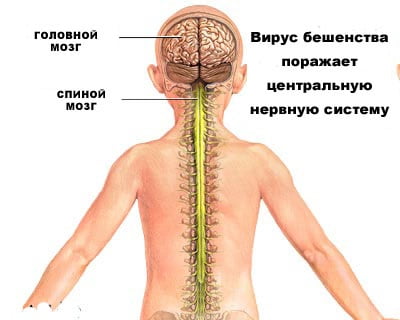
Бешенство (от лат. рабиес; устар. гидрофобия или водобоязнь) – это название смертельно опасного инфекционного заболевания, вызванного попаданием в организм человека вируса бешенства (rabies virus).
Переносчиками его являются животные-носители, которые заражают человека при укусе, царапании или ослюнении (инфекция содержится в слюне). В старину считалось, что заболевший человек одержим нечистой силой, бесами. Отсюда и происхождение названия «бешенство».
Ежегодно в мире от заражения вирусом бешенства умирает около 50 000 человек.
Дикие животные, которые могут стать переносчиками бешенства:
Носителями вируса могут стать также домашние животные:
- собаки;
- кошки;
- животные сельскохозяйственного типа.
Имеется теоретическая вероятность передачи вируса от человека к человеку через укус (не подтверждено).
Вирус проникает в тело с попаданием слюны животного в рану или любую другую царапину на коже (реже – на слизистую оболочку глаз или рта) и по близлежащим мышечным волокнам внедряется в нервную ткань.
Он достигает следующих отделов человеческого организма, нарушая их работу:
- слюнные железы;
- нервные клетки;
- кора головного мозга;
- гиппокамп;
- бульбарные центры;
- спинной мозг.
Тело вируса неустойчиво к условиям высоких температур (выше 56° C) и плохо переносит попадание ультрафиолетовых лучей, но игнорирует воздействие антибиотиков. Однако организм человека – идеальная среда для его размножения.
Нервные волокна выступают площадкой для дальнейшего деления вируса и его продвижения (проходит через аксоны, образуя тельца Бабеша-Негри). Он оканчивает свой путь в коре головного и центрах спинного мозга, приводя к менингоэнцефалиту. Возбудитель заболевания, передвигаясь по нервным волокнам, также провоцирует развитие энцефалита (воспаление ЦНС).
Из другой статьи вы можете узнать более подробную информацию о первых симптомах энцефалита.
Во время своего продвижения по организму вирус провоцирует следующие патологические изменения нервной ткани:
Если не предпринимать оперативных мер, то эти нарушения приведут к смерти больного. Летальный исход наступает в связи с удушением или остановкой сердечной мышцы.
Человек, заражённый бешенством, на первых стадиях может испытывать симптомы простудного заболевания:
- появление лихорадки;
- головная боль;
- мышечная боль;
- потеря аппетита;
- тошнота;
- упадок сил.
В дальнейшем симптоматика будет прогрессировать и ориентироваться нужно уже на следующие приметы:
- повышение температуры после укуса (до 40,5° C);
- бредовые состояния;
- галлюцинации;
- тревога и возбуждение;
- судороги и покалывание в области укуса.
Если после укуса никаких изменений не наблюдается, в любом случае следует обратиться к доктору: животное могло быть переносчиком других инфекций и заболеваний.
У бешенства имеется свой инкубационный период. Зачастую, чтобы первые признаки заболевания проявились, необходимо время – от 1 до 4 месяцев. Иногда для развития патологии хватает и 10 дней, а порой требуется, чтобы прошёл год.
Известен случай, когда период от попадания вируса в организм до развития симптоматики составил 6 лет. Столь высокая длительность инкубационного периода объясняется тем, что вирус продвигается в организме по нервным волокнам, а не по кровеносным сосудам, что значительно задерживает проявление клинической картины.
Сроки проявления бешенства также зависят от следующих факторов:
- тип зараженного животного;
- количество вируса;
- сила иммунитета;
- локализация укуса (наиболее опасны места с широкой сетью нервных окончаний – кисти, половые органы, голова).
Наблюдения за болезнью позволили выделить 3 основные фазы её протекания:
Развитие заболевания не всегда однозначно и не всегда сохраняет именно такую последовательность. Известны случаи, когда бешенство дебютировало сразу с третьей стадии (паралитическое бешенство) или было ограничено признаками лишь второй стадии (буйное бешенство).
Продромальная стадия (3 дня) характеризуется лёгким повышением температуры тела (до 37,3° C). У больного возникает необъяснимое беспокойство, нарушается сон. Затянувшаяся рана, оставленная от укуса, начинает болеть.
В стадии разгара (4 дня) наблюдается повышение чувствительности, мышцы сводит судорогой. Возникает водобоязнь и аэрофобия. Пациентов посещает чувство страха, они становятся раздражительными и агрессивными.
На финальной стадии паралича (последние дни) человек полностью обездвижен, наступает асфиксия.
Симптоматика развивается только после того, как вирус распространится по всему телу.
Классические проявления, которые сопровождают заболевание следующие:
- Изменение в поведении:
- раздражительность;
- агрессивность.
- Мышечное расстройство:
- чрезмерное возбуждение;
- мышечные спазмы;
- неконтролируемые движения диафрагмы и дыхательных мышц;
- неестественные позы;
- конвульсии;
- слабость;
- паралич.
- Нарушение когнитивных функций:
- путаница в мыслях;
- галлюцинации;
- бред.
- Проблемы с восприятием:
- светочувствительность;
- гиперчувствительность к прикосновениям и звукам;
- нарушения зрения;
- аэрофобия;
- водобоязнь.
- Нарушение работы слюнных и слёзных желез:
- усиленное слюноотделение;
- слезотечение;
- трудности при сглатывании;
- появление пены у рта.
Симптомы могут вовсе не давать о себе знать в случае малого количества вируса, попавшего в организм.
Немедленный вызов врача после контакта с возможным носителем бешенства – главное правило, с которого начинается успешная терапия заболевания.
Дожидаясь специалиста, необходимо предпринять ряд подготовительных действий:
- В течение 10 минут промывайте место укуса с мылом.
- Обработайте рану спиртом или йодом.
- Повяжите на повреждённый участок бинт или чистую марлю.
- Сообщите в ветклинику о том, что в окрестностях разгуливает потенциально опасное животное (его поимка необходима для установления статуса носителя инфекции).
- Если вы знаете его владельца, сообщите его контакты ветеринару (это облегчит поимку питомца с дальнейшим помещением его в карантин).
Диагностической процедуры для подтверждения бешенства обычно не требуется. Специалисту достаточного осмотреть заражённого и по хрестоматийным симптомам (водобоязнь, аэрофобия) составить представление о картине заболевания. Последние достижения в диагностике позволяют определить антиген бешенства на верхних слоях глазного яблока.
Оперативность врачебного вмешательства определяет исход заболевания. В комплексе с вакциной специалисты применяют дополнительные препараты.
Итак, современная медицина обладает следующими инструментами по избавлению пациента от вируса:
- вакцина Луи Пастера;
- антирабическая сыворотка;
- антирабический иммуноглобулин.
Вакцинация проводится в несколько этапов:
- в день обращения;
- на 3 день;
- на 7 день;
- на 14 день;
- на 30 день;
- на 90 день.
До 2005 г. лечение заболевания считалось невозможным на стадии появления признаков бешенства. После проявления клинической картины у пациента, врачи были ограничены рамками симптоматического лечения (применение успокоительных средств, курареподобных препаратов, аппарата искусственного дыхания). Однако современные исследования позволили продвинуться в изучении заболевания.
Переменный успех в лечении на стадии развития симптоматики (5 случаев выздоровления у 37 зараженных на 2012 г.) продемонстрировали ученые из США, применив т. н. протокол Милуоки – помещение больного в состояние комы и введение ему комбинации из фармакологических средств:
- противовирусные препараты;
- седативные средства;
- анестетики;
- иммуностимулирующие препараты.
В мировой практике зафиксировано всего 8 случаев благоприятного исхода после длительного пребывания вируса в организме человека. Один из них – выздоровление Джины Гис, которая была искусственно введена в кому американскими специалистами.
В этом и заключается суть метода «протокола Милуоки» – с помощью комы снизить активность нервной системы, в надежде, что в этом состоянии организм самостоятельно начнёт выработку антител. Этот метод лечения до сих пор остаётся в статусе экспериментального.
Профилактические меры:
- Вакцинация животных.
- Прохождение курса профилактических прививок для человека (иммунизация).
- Ограничение в употреблении алкоголя и индивидуально непереносимых продуктов на период проведения вакцинации человека.
- Ограничение физической активности в период курса лечения.
- Нахождение в стационаре в случае тяжёлого состояния или беременности.
источник
Бешенство – это одно из серьезнейших инфекционных заболеваний, которое имеет вирусную природу. Протекает патология с серьезными последствиями для нервной системы и в большинстве случаев приводит к смерти пациента. Вызвать у человека появление данной инфекции может укус животного. Но какие братья наши меньшие могут стать виновниками такого серьезного заболевания, как бешенство? Инкубационный период у человека сколько дней длится? Попробуем в этом разобраться.
На сегодняшний день разделяют два типа бешенства: природный и городской. Первый передается через диких животных – летучих мышей, лисиц, волков, шакалов.
А при втором носителями считаются домашние животные, но чаще всего бешенство передается через укус зараженной собаки. Сколько длится инкубационный период бешенства у человека? Как распознать, что животное заражено данным вирусом?
Опасность зараженных животных в том, что первые признаки заболевания у них могут начать проявляться только через пару месяцев.
Если говорить про бешенство, инкубационный период у людей один, а у животного он зависит от возраста и веса и может составлять от 7 дней и до года. Определить это заболевание у зверей можно по таким признакам:
- Неадекватное поведение. Дикие животные могут терять чувство осторожности и приближаться к домашним обитателям и людям. А домашние питомцы при бешенстве меняют свое поведение – становятся более ласковыми, ленивыми и сонливыми.
- Меняется аппетит. Животное, зараженное бешенством, может кушать несъедобную пищу, например землю.
- Обильное слюноотделение и рвота. Эти симптомы при бешенстве могут появляться у животного очень часто. Нарушается процесс глотания, звери давятся во время еды.
- Нарушается координация. Животное часто при ходьбе шатается.
- Агрессия. Этот симптом может появляться одним из последних, и, как правило, спустя пару дней животное погибает.
Но какой инкубационный период бешенства у человека после заражения? Что провоцирует болезнь?
Возбудителем заболевания является вирус Neuroiyctes rab >
После попадания в рану вирус очень быстро распространяется по всем нервным стволам и достигает ЦНС, а после проникновения на периферию поражает всю нервную систему. Размножаясь, возбудитель вызывает серьезные изменения: кровоизлияния, отеки, изменение нервных клеток.
При ускоренном развитии симптомов заболевания человек очень быстро умирает, только мгновенное реагирование и введение вакцины в первые часы после укуса дают шанс на выживание. Но как клинически проявляется бешенство? Инкубационный период у людей сколько может длиться?
В наш век технологий уже давно создали вакцину, благодаря которой больной может быстро избавиться от инфекции бешенства, и клинические признаки в этом случае — редкое явление. Но наступить болезнь все же может, и спровоцировать ее могут несколько факторов:
- Долгое отсутствие квалифицированной медицинской помощи.
- Нарушения в режиме прививок.
- Самостоятельно завершенный период вакцинации ранее назначенного срока.
Чаще всего к смерти пациента приводит незнание, что нужно делать сразу же после укуса животного, и халатное отношение к своему здоровью. Большая часть людей просто не обращают внимания на укус – рану обработали, ну и хорошо. Они даже не подозревают, что обычная неглубокая рана (на первый взгляд) может стать причиной смертельной болезни, от которой вылечиться через пару дней уже будет невозможно.
Такое заболевание, как бешенство (инкубационный период у людей может иметь различную продолжительность в зависимости от локализации укуса), очень опасно, и только обращение к доктору сразу после нападения животного и вакцинация могут спасти от смерти. Но какие признаки должны все-таки заставить человека бить тревогу?
После того как инкубационный период закончен, и вирус уже достаточно размножился в организме, можно заметить первые проявления заболевания. Для него характерны такие симптомы:
- Пациента сильно тревожит рана. Место укуса болит, тянет, зудит, а если появился уже рубец, то он чаще всего сильно опухает и воспаляется.
- Температура тела повышается и держится на уровне 37 градусов.
- Появляется сильная головная боль, общая слабость, тошнота и даже рвота.
- Если рана в области лица, то могут появиться галлюцинации.
- Появляется депрессивное состояние, тревожность, а может, даже и раздражительность.
Но стоит помнить, что бывает бешенство нескольких стадий, и симптомы у каждой из них сильно отличаются.
Обязательно имеет бешенство инкубационный период у людей. Симптомы в это время еще не проявляются. Этот этап протекает без признаков. Он может длиться и до трех месяцев, хотя были зафиксированы случаи, когда инкубационный период у людей затянулся на долгие годы, но чаще всего он составляет все-таки не более 12 месяцев. Большая часть пациентов из-за длительности срока иногда даже и не может вспомнить, кто и когда их укусил.
Если пострадавшего укусили в голову или шею, то не сразу проявляет бешенство у человека симптомы: инкубационный период может составлять чуть более полутора месяцев. Человек, укушенный в руку, может не подозревать ничего неладного гораздо дольше. А дальнейшее течение болезни можно разделить на несколько основных этапов.
После попадания вируса в организм человека начинается, если мы говорим про бешенство, инкубационный период у людей. Стадии заболевание имеет разные, они могут стремительно сменять друг друга и отличаются своей симптоматикой:
1. Продромальный период. В это время вирус бешенства попадает в ЦНС. Длится этот этап от 2 до 10 суток. В это время появляются первые признаки вируса: зуд, болезненность в месте укуса. Эти симптомы можно наблюдать первыми, но есть еще и другие:
- общее недомогание;
- резкая потеря веса;
- головная боль;
- лихорадка;
- тошнота;
- расстройство кишечника;
- чувство тревоги;
- бессонница;
- депрессия.
2. Стадия возбуждения. Во время нее болезнь уже поражает всю ЦНС. Очень выраженно проявляет в это время бешенство у человека симптомы. Инкубационный период давно закончился, и все признаки смертельной болезни налицо. Среди симптомов очень выражены судороги, пациент может умереть сразу, как только этот этап заболевания начнется, или же его проявления приведут к летальному исходу.
Буйное и паралитическое бешенство часто развиваются во время второго этапа болезни. В этот период у пациентов быстрыми темпами развивается гиперактивность, чувство тревоги, галлюцинации. Спустя сутки все эти симптомы будут сопровождаться вспышками сильнейшего беспокойства. Пациенты становятся настолько агрессивными, что начинают бросаться на людей, рвут на себе одежду и бьются головой о стену. У некоторых могут случаться судороги (достаточно интенсивные), а в один «прекрасный» момент такой приступ заканчивается параличем.
3. Стадия параличей. Парализуются движения языка, глазных мышц, повышается температура до 40 градусов, давление падает, а сердце начинает сокращаться быстрее. Продолжительность этой стадии разная у всех пациентов, но заканчивается, как правило, смертью на фоне поражения сердечно-сосудистого и дыхательного центров.
4. Смерть. Очень важно точно определить, когда мозг человека, заболевшего бешенством, умер. Сделать это можно при помощи биопсии или определения отсутствия кровотока. Очень часто многие люди некоторые неврологические симптомы по ошибке принимают за смерть мозга.
Это еще один важный вопрос, который следует обсудить в рамках темы «Бешенство: инкубационный период у людей».
Диагностика должна проводиться как можно быстрее. В первую очередь определяется, когда был укушен человек, попала ли в рану слюна животного. Клинические проявления в основном у всех однообразны. В крови увеличивается количество лимфоцитов, а вот эозинофилы отсутствуют. Мазок-отпечаток, который берется с поверхности роговицы, указывает на наличие антигена, вырабатываемого на инфекцию, попавшую в организм человека.
Если у пациента появились первые признаки бешенства, его помещают в инфекционное отделение. Проводят терапию для облегчения симптомов, при этом также дополнительно используют поддерживающее лечение. Назначаются болеутоляющие средства, противосудорожные, если необходимо, то снотворное, применяют парентеральное питание, а также препараты, при помощи которых удается снять все симптомы бешенства.
Максимально эффективного лечения от этой патологии пока еще не изобрели. Единственное, что может защитить и не допустить развития такого неприятного сценария, как бешенство, инкубационный период у людей, постконтактная вакцина. Это лучший из методов профилактики.
Только вакцинация позволит защитить человека от вируса бешенства. Профилактический курс прививок обязателен для тех, кто непосредственно связан с риском заражения по роду своей деятельности.
Всех животных, которые покусали человека или ведут себя слишком агрессивно, необходимо срочно отвести к ветеринару, чтобы провести обследование и отправить в карантинную зону на 10 суток. Если в течение этого времени животное не погибло, есть вероятность того, что у него не бешенство. Инкубационный период у людей, (профилактика очень важна!) отличается по длительности от такового у животных, поэтому можно и ошибиться с постановкой диагноза.
Если вдруг животное укусило человека, то обязательно нужно обработать рану. Область укуса очищают мыльным 20 % раствором. Если рана слишком глубокая, то в этом случае промывание делают при помощи катетера, чтобы струя воды как можно глубже попала внутрь. Ни в коем случае нельзя накладывать швы или прижигать ее.
Срочно вакцину вводят человеку при наличии таких симптомов:
- Укусы, царапины, попадание слюны на открытую рану или слизистые от животных, которые заражены вирусом бешенства.
- Ранение предметами, на которых может присутствовать слюна или мозг зараженного животного.
- Укусы через одежду или в тех случаях, если она была повреждена зубами животного.
- Если укусившее животное в течение нескольких дней после укуса погибло.
- Укусы диких животных.
- Повреждение кожных покровов человеком, зараженным вирусом бешенства.
Итак, вернемся опять к вопросу об уколах, ведь мало просто знать, как проявляют себя бешенство, инкубационный период у людей.
Постконтактная вакцина вводится сразу же в стационаре или амбулаторно. Человека могут не прививать в том случае, если он был укушен домашним животным, укус был нанесен не в шею, лицо или кисти рук, если это было единожды. Когда травмировано опасное место, то пострадавшему делают три прививки. Это необходимо даже в том случае, если укус был нанесен домашним питомцем, так как он может быть носителем вируса бешенства, и у человека недуг проявится, а у животного — нет.
За любым животным, которое укусило человека, нужно обязательно проследить 10, а то и 14 дней, и, если появились первые признаки бешенства, срочно обратиться за вакцинацией.
Как стало ясно из вышесказанного, лучше сделать прививку от бешенства, чем допустить развитие болезни, ведь первые симптомы не сразу могут проявляться, а дальнейшее развитие инфекции может привести к серьезным последствиям. Сегодня еще не изобрели такого средства, которое бы полностью вылечило от бешенства. Лечение проводят только препаратами, ослабляющими симптомы и убирающими их. Если вовремя не успеть сделать прививку, то бешенство в большинстве случаев приводит к летальному исходу.
источник
Бешенство – это острое инфекционное заболевание, вызванное вирусом, попадающим в организм человека при укусе больным животным или попадании на кожу его слюны. Клинически характеризуется тяжелым поражением нервной системы. Является одним из самых опасных инфекционных заболеваний.
Без специфического лечения – введения вакцины против бешенства – заболевание заканчивается смертельным исходом. Чем раньше человек обратится за медицинской помощью после укуса, тем меньше шансов заболеть. Давайте познакомимся с причинами, признаками бешенства у людей, поговорим о принципах его диагностики и лечения, а также о том, как избежать этого опасного недуга.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Вирус нестоек во внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час. Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения. Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Инкубационный период бешенства составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года, то есть вирус может существовать в организме без проявления симптомов. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня.
Описаны единичные случаи крайне продолжительного инкубационного периода. Так, он составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Бешенство у человека проходит три стадии развития, каждая из которых проявляется различными симптомами.
Начальная стадия бешенства (1-3 дня):
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
- Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
- Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
- Дыхание больного становится редким и судорожным.
- Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
- Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
- Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
- Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
Диагностика основывается на данных анамнеза: укус животного или ослюнение кожи. Затем играют роль специфические признаки бешенства: водобоязнь, повышенная чувствительность к раздражителям (звукам, свету, сквозняку), обильное слюнотечение, приступы психомоторного возбуждения с судорогами (даже в ответ на малейшее движение воздуха).
Из лабораторных методов можно отметить обнаружение антигенов вируса бешенства в отпечатках с поверхности роговицы. В анализе крови отмечается лейкоцитоз за счет увеличения содержания лимфоцитов. После гибели больного на вскрытии в веществе головного мозга обнаруживают тельца Бабеша-Негри.
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Однако, бешенство неизлечимо в последней стадии. Вероятность летального исхода при заражении – 99,9 %.
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он поранился предметами, на которых была слюна заражённого;
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов.
При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
источник
Бешенство – зооантропозоонозное остро протекающее заболевание инфекционной природы. Характеризуется тяжелыми поражениями ЦНС, функционально-системными сбоями в организме. Вирусная болезнь опасна для жизни домашних животных, а также для человека. Первые симптомы проявляются не сразу, нарастают постепенно. Инкубационный период бешенства у кошек составляет от четырех-шести суток до нескольких недель и даже месяцев. Симптоматика нарастает постепенно и зависит от формы, стадии заболевания.
Бешенство (гидрофобия, водобоязнь) относится к природно-очаговым инфекциям. Передается специфическим нейротропным вирусом из семейства рабдовирусов (Rabies virus). Возбудитель устойчив к различным внешним факторам, дезсредствам и длительное время сохраняет свою вирулентность в благоприятных средах. Вспышки инфекции, независимо от времени года регистрируют повсеместно.
Важно! Бешенство диагностируют у котов любой породы и возраста и при этом независимо от того, гуляет котик по улице или не покидает пределы дома, квартиры.
В группу риска попадают не привитые животные, маленькие котята с не полностью сформированной иммунной системой, истощенные, ослабленные хроническими патологиями, паразитарными, вирусными заболеваниями коты.
У пушистых питомцев гидрофобия протекает в острой, подострой форме. В редких случаях возможно хроническое течение вирусной инфекции. У котов преимущественно отмечают буйную форму бешенства, которая имеет три последовательных стадии развития.
Основными переносчиками рабдовирусов являются хищные животные, грызуны, некоторые виды птиц. Заражение кошек возможно при контакте с вирусоносителями, инфицированными особями, но только через укус. Вирус со слюной проникает в ранки, микротрещинки, ссадины на дерме, через слизистые оболочки и по центростремительным нервным каналам или лимфогематогенным путем мигрирует в спинной, головной мозг, в нервные узелки слюнных желез, где начинает активно размножаться. Именно поэтому в максимальном количестве вирус содержится в слюне носителей инфекции.
Напомним, что за несколько дней до проявления характерной для данного заболевания симптоматики, смертоносный вирус находится в слюне животных.
В начале заболевания гидрофобия у кошек протекает практически бессимптомно.
Продолжительность инкубационного периода зависит от:
- физиологических особенностей, возраста;
- резистентности, иммунитета;
- вирулентности, серотипа вируса;
- локализации, глубины укуса.
При глубоких, множественных ранах, обширных повреждениях эпидермиса, если укус был в области грудины, головы – длительность инкубационного периода у кошек сокращается. Если питомец истощен, ослаблен, болеет паразитарным, вирусно-бактериальным заболеванием, симптомы могут проявиться уже на вторые-третьи сутки после заражения. В редких случаях, при неглубоком единичном укусе симптоматика у взрослых котов проявляется через 5-9-ть месяцев.
На длительность периода инкубации бешенства также влияет скорость передвижения возбудителя в организме. Основная цель рабдовирусов – головной, спинной мозг. Скорость продвижения в среднем составляет 2-3 мм/ч.
У котят инкубационный период длится меньше, чем у взрослых котов и, как правило, не превышает пяти-восьми суток. У питомцев с сильным иммунным потенциалом первые клинические проявления можно заметить спустя 10-21 день. При этом у маленьких котят симптомы выражены более явно, чем у взрослых сородичей.
Бешенство у котов протекает в тихой, атипичной и буйной форме, которая имеет продромальную, маниакальную, паралитическую стадии развития.
Каждая стадия имеет свою продолжительность и определенную симптоматику, которая нарастает постепенно. При этом независимо от формы, стадии развития болезни рабдовирус поражает нейроны головного, спинного мозга, провоцируя серьезные сбои в работе ЦНС.
На начальной стадии развития симптомы гидрофобии выражены у кошек слабо. Для продромальной стадии, продолжительность которой составляет три-пять суток, характерно изменение в поведении пушистого питомца. Кошки становятся более ласковыми, требуют повышенного внимания к своей персоне или наоборот, питомцы спокойного нрава начинают избегать контакта с хозяев, проявляют агрессию. Инфицированная кошка старается забиться в темные углы в доме, квартире. Место укуса сильно зудит.
Маниакальная стадия гидрофобии, которая длится два-три дня, характеризуется изменением поведенческих повадок питомца. Кошки проявляют агрессию к другим животным, членам своей семьи. Домашние коты убегают из дома, пробегая большие дистанции. Из пасти выделяется пенистая слюна.
Другая симптоматика:
- ухудшение шерсти;
- саливация, светобоязнь;
- нарушение сердечного ритма;
- отсутствие аппетита, водобоязнь;
- потеря веса;
- аллергия;
- изменение тембра голоса;
- дезориентация в пространстве, нарушение координации движений.
Длительность паралитической стадии – два-четыре дня. У больных котов отмечают мышечные спазмы, судороги. Процессы пищеварения нарушены. Животные панически боятся воды, отказываются от пищи. У кошек отвисает нижняя челюсть, выпадает язык, развивается гемморрагаческий гастроэнтерит. Животные вытягивают шею вперед, принимают неестественные позы. Гибель наступает из-за истощения, паралича глотки, остановки дыхания.
При атипичной форме гидрофобии нет стадии возбуждения. Инфекция может развиваться месяцами. Проявляется нарушениями пищеварения (гастрит, энтерит), нервными расстройствами, явно выраженной гидрофобией. После появления симптоматики, животные погибают от паралича глотки, атрофии мышц, угнетения дыхательного центра.
К сожалению, если питомец заражен рабдовирусом, лечения от данной инфекции нет. Болезнь всегда заканчивается летальным исходом. При подозрении на гидрофобию, нужно вызвать ветслужбу, которая доставит кота в ветклинику. Животных помещают в изолированные боксы. На протяжении двух недель ветеринары наблюдают за поведением котов.
При диагностике учитывается эпизоотологическая обстановка, данные анамнеза. У животных берут для анализов спинномозговую жидкость, отпечаток роговицы. Проводится ряд диагностических исследований, дифференциальная диагностика.
Важно! Точный диагноз в большинстве случаев ставится посмертно. В патматериале в головном мозге (аммоновых рогах) будут присутствовать специфические тельца Бабеша-Негри.
Предотвратить смертельную инфекционную болезнь позволит своевременно проведенная вакцинация. Кошек прививают антирабическими моно- поливакцинами. Прививать от бешенства можно трехмесячных котят. Ревакцинацию проводят ежегодно или раз в три года. Оптимальную схему иммунизации подберет ветврач.
Учитывая возможные осложнений у кошек после прививки, внимательно следите за состоянием здоровья пушистого питомца. При выраженной симптоматике, которая не проходит на второй-третий день, отвезите кота в ветклинику.
источник
В современном обществе существуют болезни, от которых не застрахован никто. Приятный отдых в лесу могут нарушить укусы ядовитых змей, а сладкий запах любимого мороженого спровоцировать ужаление ос.
Однако есть особый недуг, который не похож ни на один другой, провоцируемый вирусом Neuroiyctes rabid. Важно знать признаки бешенства у человека и животных, чтобы уметь защитить себя и близких людей, не дать недомоганию развиться. Ведь даже наши любимые Мурки и Шарики — без надлежащего ухода за ними — могут стать источниками коварного недомогания.
В данной статье мы рассмотрим симптомы вирусной инфекции, расскажем, какие необходимо принимать меры для предотвращения ее развития. Ответим на вопрос, почему казалось бы мелкий укус питомца, для некоторых людей стоит самого дорогого — жизни. Надеемся, что наши публикации позволят вам увереннее чувствовать себя в любых ситуациях.
Провоцирует коварный недуг особый вирус бешенства, который находится в слюнной жидкости заболевшего животного. Давайте рассмотрим, как передается вирус, происходит заражение, источники.
Однако встречались случаи, когда диагностировали заболевание у работников, занимающихся обработкой шкур больных лисиц. Особо опасными являются многочисленные укусы, а также поражения кистей рук и головы. Возбудитель инфекции имеет свойство «просачиваться» в волокна ЦНС, быстро размножаться, распространяться на периферию, вызывать паралич.
Главными «рассадниками» заражения в городах и деревнях являются многочисленные собаки, а также кошки и рогатый скот. В природе переносчики бешенства – лисы и волки, енотовидные собаки и шакалы, летучие мыши. Реже болеют медведи и ежи, рыси и лоси.
Следует знать: поражение в голову вызывает хворь в 88 %, в запястье – в 68%, в лодыжки и стопы – 20%.
Часто обеспокоенные люди задают медикам вопросы: Можно ли заразиться через царапину? Можно, если произошло ее ослюнение больной особью. Передается ли бешенство от человека к человеку? Это происходит крайне редко. В медицинских изданиях указываются следующие исключительные случаи:
- передача возбудителя через предметы обихода, которыми пользовался больной;
- через продукты питания, воду;
- инфицирование плода во время беременности;
- при пересадке органа, изъятого у больного человека.
Основная проблема состоит в том что, хотя инкубационный период длится обычно от 1-го до 3-х месяцев, он также может быть всего 10 дней или растянуться на один год. Симптомы инфекции при этом могут отсутствовать, а полная клиническая картина возникает уже в стадии агонии.
Особые признаки бешенства у человека, проявляющиеся в самом начале болезни:
- повышенная возбудимость,
- бессонница,
- краснота и опухлость заживающего рубца,
- тянущая боль, жжение и зуд в месте травмы,
- повышение температуры,
- проблемы при глотании пищи.
Учтите, что признаки бешенства у человека – сигнал к немедленной госпитализации. Дорога каждая минута! Развитие «болячки» у детей происходит значительно интенсивнее, чем у взрослых. Также в этот период человека может одолевать беспричинный страх, тоска, беспокойство. Это продромальная фаза. Первые признаки наблюдаются в течение 2-3 дней, иногда фаза затягивается до 5-6 дней.
Как проявляется бешенство далее? А дальше возникают очень сложные и болезненные реакции. Эта фаза носит название – энцефалитная. Для нее характерны судороги при психическом и двигательном возбуждении, спутанность сознания.
- при попытке утолить жажду (водобоязнь),
- при небольших дуновениях ветерка (аэрофобия),
- при ярком свете (фотофобия),
- при громких звуках (акустикофобия).
Во время пика приступа наблюдается безудержное буйство, агрессивное поведение, неконтролируемое обильное слюнотечение, тахикардия. Человек буквально заливается потом, зрачки значительно расширяются, лицо становится синюшным, пульс ускорен. Больные могут рвать на себе одежду, кусать окружающих, плеваться, ломать мебель, вести себя неадекватно. Характерный признак этой фазы – пена изо рта. Также возможны галлюцинации, бред, общее беспокойство.
На смену возбуждению приходит паралитическая фаза болезни. Больной кажется более уравновешенным, может пить жидкость и употреблять пищу без помощи посторонних, его меньше беспокоят спазмы и судороги. Однако это лишь видимость улучшения состояния, хворь неминуемо ведет человека к гибели. Смерть наступает от полной парализованности дыхательного центр, прекращения работы сердечной мышцы.
Важно: Укусила собака – что делать сразу, если неизвестно больное животное или нет? Обязательно обращайтесь к медикам! Несмотря на то, что не существует медикаментов, которые могут приостановить персистенцию вируса, вовремя проведенная прививка от бешенства человеку легко предотвратит развитие смертельного заболевания.
Чтобы чувствовать себя защищенным, следует знать признаки бешенства у кошек и собак, других животных. Существует три формы развития недомогания:
- Скрытая. Ранее веселый и резвый четвероногий дружок вдруг становится подозрительно спокойным и равнодушным, очень неохотно отзывается на зов хозяина, не всегда идет на контакт. У него пропадает аппетит. Глазки часто печальные, слезятся. Зверек забивается в самый дальний уголок квартиры, кошки зачастую навсегда уходят из дома. Иногда симптомы проявляются по-иному – животное становится чересчур навязчивым, очень дружелюбным. Примерная длительность этой формы 2-3 дня.
- Агрессивная. Основные характеристики — возбудимость, активность, агрессия, буйность. Питомец постоянно озирается, как-бы чувствует опасность. Начинают проявляться симптомы недуга – помутнение роговицы и косоглазие, обильное слюнотечение. В этот период животное может начать кусаться, проглатывать различные предметы, убегать из дома. Часто наблюдается рвота, сильное слюноотделение, нарушение равновесия.
- Паралитическая. Агрессивные приступы чередуются мнимым выздоровлением. Однако болезнь прогрессирует. Сначала паралич охватывает задние конечности, переходит на мускулатуру туловища, а далее — на передние конечности. Смерть наступает от паралича дыхательных органов, сердца.
Всегда помните, что недуг у животных неизлечим. Анализ в ветеринарной лечебнице можно сдать при наблюдении тревожных симптомов.
Важно: Примите во внимание, что зараженный звереныш – необязательно страшный монстр с красными прожилками глаз. Милый песик также может быть жертвой грозного недуга.
Казалось бы, можно сделать уколы человеку сразу же после нападения животных. Почему же люди продолжают умирать от вируса? Есть три основные причины, почему люди попадают на лечение в крайне тяжелом состоянии, когда шансы на выздоровление равны нулю:
- Слишком позднее обращение к медикам за помощью.
- Нарушение режима при проведении вакцинации.
- Прерванный период лечения.
Безалаберность и элементарная безграмотность в вопросах личного здоровья позволяют хвори прогрессировать. Воспринимая полученные от животного повреждения, как обычные царапины, человек ставит под угрозу свою жизнь. Всегда помните, что вовремя сделанные уколы от бешенства позволят сохранить жизнь вам и вашим близким!
Медики не устают повторять – профилактика является самой лучшей защитой от всех недугов. В течение трех суток после несчастного случая крайне необходима антирабическая прививка человеку — побочные эффекты наблюдаются редко, составляют всего лишь 3%. Позже введенный иммуноглобулин не оказывает эффекта.
Важно: На протяжении полугода после прививки нельзя посещать сауну и баню, переутомляться, перегреваться на жарком солнце, употреблять крепкие напитки. Несоблюдение режима может спровоцировать разбалансировку иммунной системы, дальнейшее развитие недуга, повлечь летальный исход.
Отправляя детишек на отдых в лагерь или к бабушкам на парное молочко, обязательно обучите их, что делать, если укусил клещ , какое-либо другое насекомое. Обратите особое внимание на укусы незнакомых собак, кошек.
Чтобы ваш любимый питомец избежал негативных последствий от непредвиденных контактов с другими животными — не игнорируйте ежегодную вакцинацию.
Желаем вам быть на отдыхе разумно осторожными, не забывать, что даже самые симпатичные и ласковые зверюшки могут быть больными. Лучше любоваться ими издали, не стараться их приласкать, погладить или взять на руки. Если все же произошел контакт с животным – немедленно обращайтесь к врачам. Не забывайте, что признаки бешенства у человека проявляются не сразу. Вакцина против бешенства – единственный способ не дать вирусу прогрессировать. Пусть ваши четвероногие друзья доставляют лишь радость!
источник
Автор: Татьяна Мылян 28 декабря 2016 6044 0
Что такое бешенство? И почему это заболевание считается одним из самых опасных для человека? Как оно проявляется? От кого можно заразиться? Эти и множество других вопросов возникают у многих при слове «бешенство». В этой статье будет рассказано об этом опасном вирусном заболевании.
Заражение у человека обычно происходит от больной собаки, кошки или любого другого заболевшего бешенством животного. Вирус бешенства обычно «живет» в слюне, то чаще всего человек заражается этой болезнью после укуса бешеного животного.
Почему так страшна эта болезнь? Дело в том, что это заболевание является неизлечимой. Если больному не ввести сразу после укуса специальную сыворотку, уничтожающую вирус, то вылечить такого больного после появления симптомов болезни уже нельзя.
Если бешеное животное нанесло человеку большое количество глубоких укусов, то такие повреждения считаются крайне тяжелыми. Но заражение бешенством может произойти и при попадании слюны больного животного на кожу человека, имеющую мелкие повреждения – ссадины, мелкие царапины и др.
Медики не имеют достаточных фактов, утверждающих, что бешенством можно заразиться от больного человека. Несмотря на это, соблюдать меры предосторожности при уходе за больным человеком необходимо.
Первые признаки заражения у человека проявляются не сразу. Инкубационный период у каждого человека строго индивидуален. В среднем, с момента попадания вируса бешенства в организм людей проходит от 10 до 60 дней. Однако, согласно медицинской статистике, этот период может, как сокращаться до 4 – 5 дней, так и продлиться до 12 месяцев.
Медики отмечают наличие трех фаз развития бешенства у людей:
- появление первой симптоматики заболевания;
- появление неврологических нарушений в острой форме;
- полный паралич.
Для первой фазы заболевания характерно появление начальных симптомов болезни. Эта стадия длится не более 3 дней. Больной жалуется на плохое самочувствие, на ощущение ломоты во всем теле, на повышение температуры и отсутствие аппетита.
Когда место укуса начинает краснеть и болеть, это говорит о том, что начинается вторая стадия заболевания. Верхние и нижние конечности могут дрожать. Человек становится крайне возбужденным, у него появляются основные симптомы этого заболевания. Вторая фаза обычно длится от двух – трех до семи дней. Человек становится крайне возбужденным: смена настроения от немотивированного страха до агрессии, необоснованное веселье, сменяющееся слезами – все это характерно для острой формы неврологического нарушения состояния больного бешенством. Больной реагирует слишком остро на яркое освещение, посторонние запахи, на слишком громкие звуки, иногда у такого человека отмечается возникновение галлюцинаций, а также больной не может контролировать движения рук и ног.
Для третьей фазы характерно резкое ухудшение состояния больного, температура тела повышается до критической. У человека начинаются приступы бешенства, причем время между ними быстро сокращается. Так начинается фаза паралича всего тела. Для этой стадии характерно полное и необратимое повреждение центральной нервной системы больного.
К таким необратимым повреждениям относятся:
- невозможность контролировать мышцы лица;
- постепенный паралич тела;
- прекращение основных функций – глотания, дыхания и т. п.;
- изо рта больного непрерывно течет слюна с пеной;
- из-за нарушения глотательного рефлекса больной не может проглотить жидкость, попадающую в рот.
Постепенно прекращают свою работу и органы дыхания. Обычно это происходит на протяжении 10 – 14 дней. Смерть обычно наступает из-за того, что у человека прекращается работа органов дыхания, и больной просто умирает от отсутствия кислорода.
Попав в организм человека, вирусы бешенства могут затаиться. Иногда с момента укуса бешеного животного до начала заболевания у человека может пройти до 12 месяцев. Поэтому первые симптомы начавшегося бешенства у человека вряд ли связывают с тем, что несколько месяцев назад его покусало больное животное.
Следует обратиться в поликлинику сразу после того, как человека покусало животное. После того, как человек сдаст необходимые анализы на возможное начало бешенства, врач может назначить проведение вакцинации от бешенства.
Симптоматика заболевания у человека описана выше – в каждой из трех стадий заболевания состояние больного быстро ухудшается. С момента начала первой фазы до состояния полного паралича и летального исхода проходит от 25 до 40 дней.
С момента появления первых симптомов бешенства у человека помочь ему выздороветь уже нельзя. Врачи только проводят медикаментозную терапию, направленную на облегчение общего состояния человека.
Человека изолируют от яркого света, резких и громких звуков, вкалывают анальгетические средства, содержащие опий, проводят мероприятия, направленные на поддержание основных функций организма. В том числе, на последней стадии болезни человека подключают к аппарату, вентилирующему легкие искусственно. Однако спасти такого больного нельзя, и летальный конец неизбежен.
Однако есть путь спасти человека, в организм которого попали вирусы бешенства. Человек должен обратиться за медицинской помощью как можно раньше, если его покусало домашнее или дикое животное. В этом случае больному вводится курс инъекций в область живота, направленных на образование в организме больного антител к вирусу бешенства.
Обычно наивысшая концентрация таких антител образуется в организме человека через пару недель после проведения всего курса уколов. Самостоятельно прерывать курс инъекций нельзя.
Противопоказаний к такой вакцинации нет, так как без введения такого препарата человек умирает в 100% случаев попадания в организм вируса бешенства.
Даже если человек считает, что укус животного был незначителен, обращение к специалистам необходимо, и чем быстрее, тем выше уверенность в благоприятном исходе.
Врач по результатам проведенных укушенному человеку анализов назначает введение вакцины специального иммуноглобулина.
Место укуса желательно сразу же промыть, причем, только под проточной водой.
В профилактических целях периодически проходят вакцинацию антирабическим иммуноглобулином люди, входящие в группу риска по бешенству – дрессировщики животных, лесники, ветеринары и пр.
Вакцинацию от бешенства проводят в следующие сроки:
- в момент обращения пострадавшего в больницу;
- через трое суток после первого вакцинирования;
- затем через неделю;
- и еще два раза вводят вакцину – через 2 и через 4 недели после первого обращения укушенного человека за медицинской помощью.
ВОЗ рекомендует вводить такую вакцину еще раз – через 90 дней, чтобы полностью выработать в организме пострадавшего необходимое количество антител к вирусам бешенства.
Обратиться к врачам за медицинской помощью следует, если:
- человека покусали дикие животные;
- на кожные покровы человека попала слюна животного, которое может быть бешеным, либо такое животное укусило или поцарапало человека (при явных признаках бешенства у этого животного, либо при подозрении на бешенство);
- если животное прокусило кожу человека сквозь ткань, либо человек поцарапался о предмет, на котором осталась слюна бешеного животного.
Следует помнить, что бешенство – это та болезнь, смертность от которой составляет 100%. Поэтому если человека покусало или поцарапало неизвестное животное, следует сразу же обратиться в медицинское учреждение за помощью. Нужно знать, что только незамедлительная вакцинация может спасти такого больного от смерти. Способов лечения уже начавшегося бешенства у человека просто не существует!
источник
Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
Длительное отсутствие медицинской помощи;
Нарушение прививочного режима;
Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 °C , но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации : обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 °C, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
При попадании слюны животного или при его прикосновении к целостному кожному покрову;
Если животное укусило человека через ткань, которая толстая и она не повредилась;
Когда произошло ранение клювом или когтем птицы;
При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
Судьба животного неизвестна;
Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
Укус глубокий, наблюдается кровотечение;
Имеются множественные укусы;
Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
Произошел укус дикими грызунами;
Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Произошло ранение птицей (не хищником);
Произошел укус, без повреждения кожи (через плотную ткань);
При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
Произошел укус домашним грызуном;
Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 °C), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
Первичную антирабическую помощь оказывает врач-хирург (врач-травматолог) центра антирабической помощи (согласно приказу Минздрава № 297 от 7.10.1997). Вакцина против бешенства вводится в первый день обращения в травматологический пункт.
Образование: в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Как быстро и просто понизить артериальное давление?
100% лечение рака 4 стадии — современные достижения медицины!
 | Холера |
 | Брюшной тиф |
 | Туляремия |
 | Ботулизм Таблицы расчетов для мужчин, женщин и детей, всех возрастов! Узнайте причины отклонений! Расшифровка всех видов анализов! Не знаете своего заболевания? Найдите его по симптомам! источник |