Беременность – важный период в жизни женщины. В ходе него формируется новый организм. Через девять месяцев на свет появится ребенок, здоровье которого зависит от матери, ее образа жизни во время вынашивания.
Будущим мамам нужно с осторожностью относиться к различным процедурам, приему лекарственных препаратов, а также вакцинациям. Многих женщин в положении интересует взаимосвязь таких понятий, как прививка от бешенства и беременность. Можно ли делать инъекцию вакцины во время вынашивания плода или нельзя?

Что касается бешенства, то следует обратить внимание, что оно практически во всех случаях приводит к смертельному исходу. Прививка в этом случае является жизненно необходимой, так как от нее зависит благополучие матери.
На данный момент не было обнаружено никакой взаимосвязи между вакцинацией против бешенства и отклонениями в развитии плода. Столбнячный и дифтерийный анатоксины по сей день считаются единственными в своем роде иммунобиологическими агентами.
Их внедрение в организм в плановом порядке показано всем непривитым беременным женщинам. Представительницы слабого пола, которые ранее были привиты примерно десять лет назад, в обязательном порядке должны пройти процедуру ревакцинации этого препарата.

Что касается бешенства, то возможно использование вакцины беременными женщинами. Этот препарат жизненно необходим, поскольку заражение нередко приводит к летальному исходу. Отрицательное влияние на плод не было зафиксировано.
В период беременности необходимо тщательно заботиться о своем иммунитете. Нередко будущий ребенок подвергается риску гораздо чаще, чем мама. Иммунитет – своеобразный ответ человеческого организма на попадание в него разных вирусов, микробов, паразитов. Снижение иммунитета моментально увеличивает вероятность заражения тем или иным недугом.
А вот при втором способе вакцинация проводится в естественных условиях в период прогрессирования патологии. Организм самостоятельно активизирует продуцирование антител к микробам.
Прививки, которые делаются с задействованием препаратов, содержащих живые микроорганизмы, категорически противопоказаны в период вынашивания плода.
А вот внедрение в материнский организм убитых бактерий и вирусов не вредит здоровью будущего малыша. Перед проведением вакцинации обязательно следует учитывать уязвимость плода.
Борьба с возбудителями заболеваний непременно должна носить предупредительный характер. За несколько месяцев до планируемого зачатия будущей матери нужно посетить доктора-инфекциониста. Он составит план необходимых прививок.
Для профилактики такого заболевания, как бешенство, используется пастеризованный человеческий иммуноглобулин. Это буферный изотонический раствор специфического человеческого иммуноглобулина.
Его получают из плазмы крови доноров, иммунизированных инактивированной вакциной для предотвращения возникновения этой патологии. Раствор изготовлен на основе штамма Wistar. Он был выращен на культуре диплоидных клеток человека. Препарат отличается высокой концентрацией специфических антител.
Как уже отмечалось ранее, никакого вреда данная прививка не наносит. Препарат, вводимый в организм беременной женщины, позволяет сохранить жизнь матери и будущему ребенку, так как в большинстве случаев инфицирование бешенством завершается смертью.
В ходе этого не было выявлено никаких негативных изменений в состоянии организма матери и ребенка.
Важно обратить внимание, что при вынашивании плода в материнский организм вводится только убитая вакцина, что не вредит никоим образом.
Вакцина от бешенства имеет в составе специфические антитела и способствует формированию пассивного иммунитета к этому вирусу. Надо заметить, что в инструкции к иммуноглобулину отсутствуют противопоказания.
Стопроцентная летальность при заболевании бешенством перекрывает любые существующие противопоказания. Также в графе “Применение при беременности и грудном вскармливании” значится, что прием препарата допускается при вынашивании плода и кормлении грудью.
Врач аллерголог-иммунолог о вакцинации против бешенства:
Беременность – период, который вносит свои коррективы в привычный образ жизни. Помимо заботы о собственном здоровье, будущей матери необходимо беспокоиться о ребенке. Нужно откорректировать рацион питания, с осторожностью относиться к приему различных медикаментов, а также регулярно посещать своего доктора.
Еще важно обращать внимание на любые изменения, происходящие в организме. Бешенство – заразная болезнь, которая поражает нервную систему человека. Почти во всех случаях приводит к летальному исходу. Если возникнет необходимость в вакцинации от бешенства, не нужно раздумывать, а стоит сразу соглашаться. Это спасет не только маму, но и будущего малыша.
источник
Заботу о здоровье матери и будущего ребёнка берёт на себя государство, проводя бесплатную вакцинацию. Какие нужно сделать прививки перед беременностью и можно ли их делать во время вынашивания ребёнка? — частые вопросы будущих мам, на которые мы постараемся ниже ответить.
При беременности прививка от краснухи обязательна женщине, потому что в случае заражения вирус поражает плод. Краснуха опасна для беременной женщины повышенной вероятностью выкидыша или патологией внутриутробного развития плода. Причиной уродств у 20% родившихся детей является врождённая краснуха. Среди других патологий у родившихся детей часто встречается глухота, слепота и умственная отсталость.
По календарю прививку от краснухи перед беременностью рекомендовано сделать за 3 месяца до зачатия. Прививку «Вакциной против краснухи живой аттенуированной» делают однократно. Иммунитет после прививки защищает женщину в течение 20 лет.
Иммунизация от краснухи часто ещё проводится комбинированными вакцинами, которые защищают сразу от нескольких инфекций: краснухи, паротита и кори. Для такой прививки от краснухи, кори и паротита при планировании беременности используются комбинированные живые аттенуированные вакцины «Приорикс» и «Инфанрикс».
Через сколько месяцев можно беременеть после прививки от краснухи? — женщина обязательно должна предохраняться минимум 2, а лучше 3 месяца. Почему нельзя беременеть вскоре после прививки от краснухи? — потому что вирус вакцинного штамма краснухи может передаться плоду через плаценту.
Прививка от краснухи во время беременности строго противопоказана потому, что вакцина содержит живой вирус, который может передаваться через плаценту плоду.
Родители нередко интересуются, — можно ли делать прививку от краснухи ребёнку, если мама беременна? Хотя вакцины от краснухи и представляют живой ослабленный вирус, но после прививки он не распространяется. Ведь вакцина вводится путём инъекции, а не принимается через рот. Прививка ребёнку от краснухи, это не повод для беспокойства беременной мамы. Напротив, ребёнок будет защищён от заражения краснухой и не сможет вас заразить.
Для прививки детям применяются живые вакцины и инактивированные (ослабленные). Для детей до 3 лет используется инактивированная вакцина «Имовакс Полио», которая не опасна для окружающих. Однако для вакцинации детей после 3 лет применяется живая вакцина «ОПВ» в виде капель в рот. После вакцины «ОПВ» вирус полиомиелита какое-то время выделяется в окружающую среду и является опасным для членов коллектива и семьи. Невольно встаёт вопрос, — можно ли делать прививку от полиомиелита ребёнку, если мама беременна?
Важно! Если в семье есть беременная мама, ребёнка нужно прививать не живой вакциной, а инактивированной.
Учитывая тот факт, что для беременной женщины есть риск заражения вакцинным штаммом вируса полиомиелитом даже в своей семье, прививка будущей маме нужна. При планируемой беременности вакцинацию нужно сделать за 2 месяца до зачатия. Для профилактической прививки применяется инактивированная вакцина «Имовакс Полио» или «Пентаксим».
При планировании беременности прививку от столбняка делают вакциной АДС-М за 1 месяц до зачатия. Она необходима беременной женщине для предотвращения столбняка у новорождённых младенцев. У родившегося ребёнка нет собственных антител к столбняку, но он получит их с молоком матери, если она привита.
А если женщина не привита, можно ли при уже существующей беременности сделать прививку от столбняка? Прививка вакциной АДС-М от столбняка и дифтерии, а также АКДС (плюс коклюш) беременным противопоказаны. Во время беременности прививка вакциной АДС-М на ранних сроках может вызвать выкидыш, а в более поздний срок, возможно, развитие «замершей» беременности. В таком случае придётся прибегнуть к её медицинскому прерыванию.
Прививку от дифтерии при планировании беременности делают за месяц до зачатия, если после последней вакцинации прошло более 10 лет. При иммунизации используется вакцина АДС-М против столбняка и дифтерии. При планировании беременности прививку вакциной АДС-М делают в поликлинике бесплатно.

Можно ли при беременности делать прививку от гриппа? По рекомендации ВОЗ прививка от гриппа проводится во всех странах мира. В РФ вакцинация от гриппа беременных женщин обязательна с 2014 года. По новому календарю профилактических плановых прививок все беременные женщины должны привиться от гриппа, если у них нет противопоказаний. Для прививки от гриппа при уже существующей беременности применяют детскую вакцину «Гриппол Плюс».
Гепатит B, как известно, передаётся с кровью через инструменты и шприцы. Во время беременности женщине будут проведены различные инъекции, осмотры и другие необходимые манипуляции, поэтому прививка от гепатита B ей необходима.
Для прививки от гепатита B применяется высоко очищенная вакцина «Энджерикс B», созданная методом генной инженерии. «Энджерикс B» применяется для вакцинации новорождённых детей и людей из группы риска.
Можно ли при беременности делать прививку от гепатита? Влияние вакцины на плод не выявлено. Хотя риск воздействия инактивированных вакцин на плод ничтожен, во время беременности делать прививку от гепатита можно только при особых показаниях.
В случае непланируемой беременности следует знать, если вы сделали очередную прививку от ветряной оспы, то в течение следующих трёх месяцев после неё необходимо применять контрацептивные средства. В случае контакта беременной женщины с больным ветрянкой, рекомендуется введение иммуноглобулина, который представляет собой готовые антитела к вирусу ветряной оспы.
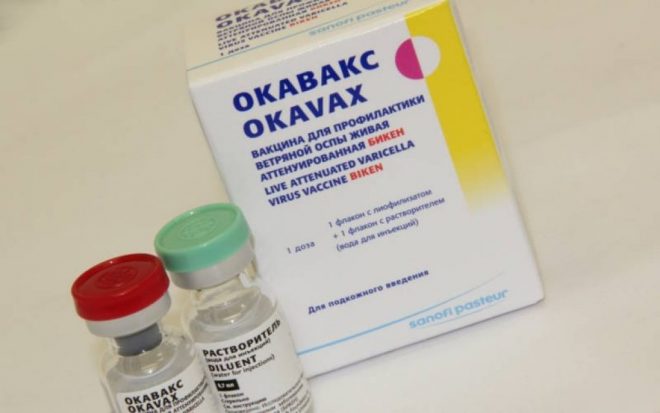
Для будущей мамы самый лучший вариант обезопасить себя от ветряной оспы — сделать прививку в период планирования. Перед беременностью прививку от ветрянки делают за 4 месяца до зачатия. Для иммунизации используются вакцины «Окавакс» или «Варилрикс».
Вакцинация от бешенства проводится в России только по эпидемическим показаниям для лиц, имеющих по работе прямое или косвенное отношение к вирусу. Так как от несчастных случаев никто не застрахован и бывает, что больная собака кусает беременную женщину, то закономерен вопрос, — можно ли делать прививку от бешенства беременным? Вакцина от бешенства противопоказана во время беременности, но при укусе больным животным — противопоказания отсутствуют. Дело в том, что инфицирование вирусом бешенства без прививки однозначно заканчивается смертельным исходом. В этом случае другого выбора нет — из двух зол выбирают меньшее. Прививка от бешенства проводится инактивированной вакциной и её негативное влияние на плод не отмечено. При укусе в тяжёлых случаях применяется дополнительное введение антирабического иммуноглобулина.

По календарю прививок для вакцинации против бешенства применяется вакцина «Кокав». Нужно учесть, что профилактические прививки делают каждые 3 года.
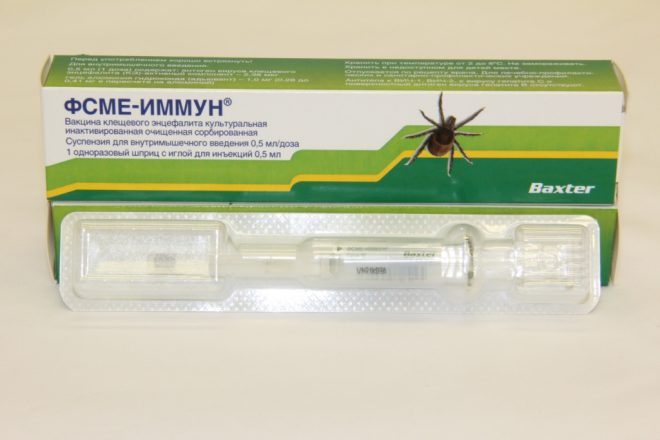
Иммунизация против клещевого энцефалита не входит в календарь при планировании беременности. Прививки от клещевого энцефалита при планировании беременности делают только в эндемичных районах. При планировании беременности вакцинацию нужно закончить за 1–1,5 месяца до зачатия в зависимости от схемы вакцинации. Нужно учесть, что если пропущена одна очередная вакцинация, которая пришлась на период беременности, то после родов достаточно сделать одну ревакцинацию, а не проводить заново весь курс. Для иммунизации используются препараты «Энцепур» или «Энцевир».
Как быть, если женщина поставила прививку от клеща, а потом узнала, что беременна? Исследования по применению вакцины от клещевого энцефалита не проводились, поэтому нет доказательств негативного воздействия прививки на плод. В любом случае нужно проконсультироваться с врачом инфекционистом и наблюдаться у гинеколога во время беременности.
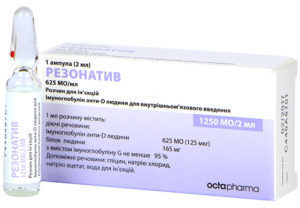
Если у матери и отца ребёнка резус крови отрицательный, то проблемы резус-конфликта у ребёнка не возникнет. В таком случае у малыша, как и у мамы, будет резус-отрицательная кровь. Если у отца ребёнка резус крови положительный, то и у ребёнка тоже может быть положительный, и вот тогда и существует риск развития резуса-конфликта крови. Когда у матери кровь резус-отрицательна, то у плода или ребёнка может развиться гемолитическая болезнь. При отрицательном резусе при беременности матери делают прививку иммуноглобулина. В настоящее время существует несколько таких препаратов:
- «КамРОУ»;
- «Резонатив»;
- «Иммуноро Кедрион»;
- BayRho-D;
- «ГиперРОУ С/Д»;
- Partobulin SDF.
- во время родов;
- после аборта или выкидыша;
- после хирургического вмешательства по прерыванию внематочной беременности;
- после родов.
Первую прививку при резус-конфликте нужно делать беременным в 28 недель в дозе 300 мкг. Вторая вакцинация проводится на протяжении 72 часов после родов. Если у отца кровь резус-отрицательна, то иммуноглобулин не применяется. После введения антирезусного иммуноглобулина во время беременности вероятность выработки антител у матери снижается с 17% до 0,2%. А введение вакцины в течение 72 часа после родов снижает вероятность появления антител с 0,2 до 0,06%.
Какие возможны последствия прививки иммуноглобулина при беременности? После применения иммуноглобулина чаще всего отмечается реакция на месте введения в виде гиперемии, а также повышение температуры и диспепсические расстройства. В очень редких случаях развивается аллергическая реакция вплоть до аллергического шока.
Подготовка к беременности включает вакцинацию от многих инфекций, опасных не только для матери, но и будущего ребёнка. Прививая себя, вы прививаете и будущего ребёнка. Ведь иммунитет матери передаётся малышу не только с кровью, но и с молоком матери после рождения. Именно поэтому дети при грудном вскармливании гораздо здоровее малышей на искусственном питании.
источник
с полугода кажется, сама еще не садилась, но если садили — сидела хорошо, уверенно, никуда не заваливалась, спинку держала
У нас стул до почти лежачего раскладывался, поэтому с 4-5 месяцев уже оставляла ненадолго.
у нас вот такой стульчик (как на фото), заказывала с интернет-магазина, устойчивый, с дугой на ней мычащая корова, шуршалки, выручал когда нужно было приготовить ужин, сейчас выручает убираем съемный поднос и рисуем, с 0 до 3-х лет.
Оля, я тоже сейчас занята поиском стульчика. смотрю варианты на сайте minim. посмотри, может что то подойдет. почти все стулья уже включают цену доставки ))). думаю, что сыночек вот вот сядет у вас (как и у нас) — может действительно покупать тот, который уже идет для сидячих деток.
Нельзя садить, пока малыш сам не будет и садиться и сидеть.Мой червячок тоже кушает уже пюрешки, лёжа кормлю, он понимает, что кушать будет сейчас, когда баночку видит и ложечку его)он у меня сам садится с положения лёжа, но заваливается на бок, как неволяшка)а так на руках сидит спокойно у меня, я его сажаю, но, что бы самого в стульчик-нет
Я в 5 сажала. Но под спинку подкладывала маленькую подушку. Сам уже пытался сидеть
Присаживать нельзя пока ребёнок сам не сядет. Сейчас только в положении полулежа
с 6 мес сидел уже хорошо в стульчике)а так с 5 мес можно было уж садить!
У меня бебитон он с 0 мес тк принимает горизонтальное положение, очень рада что купили с рождения тк ребеночек там лежал когда дела домашние делала очень удобно) аналог еще хепи беби уилиам
Я такой купила но ещё не использовали.Вообще внешне мне очень понравился он в стол со стулом превращается.У меня розовый только
Чико Полли. С 6 мес и до 1,5 примерно. Удобно съемный чехол, 4 колеса, съемный столик и ремни безопасности
Девушку лучше не сажать самостоятельно, до того момента, пока она сама не сидит. Что касаемо детского стульчика, то обошлась без него, ели в режиссерском стуле
Мы сейчас вот заказали хеппи бейби вильям! Ждём ) там он откидывается на 170 градусов и по всякому регулируется )
Сажать можно будет когда она сама сядет.
Мое мнение — если с рождения не купили, то и не стоит уже покупать с откидной спинкой, это буквально на месяца полтора-два, пока не сядете. Мы думали между двумя стульями — икеевским и растущим. Все-таки выбрали растущий (у нас марки Вырастайка, но их вообще много, и цены разные, и качество), хоть он и дороже, но за счет того что он чуть ли не вечный, не так и дорого выходит) Сейчас тоже (3,4года) сидит на стуле, уже за общим столом. За счет того что отрегулирован под рост, никаких подушек под попу не нужно) Пока был совсем маленький и каша летела в разные стороны, было удобно что он из дерева — тряпкой протереть и всё) Устойчивый и ремни хорошие, уже, конечно, ими не пользуемся
У нас пластиковый трансформер. (Трансформируется в стул и стол.). Сейчас 3,9 до сих пор используем. Он за ним занимается, рисует… Плюс пластика в том, что легко отмыть… Спинка имеет 3 положения, но для меня это совершенно не нужная функция. Всегда по вертикали… Без колес, не считаю, что они нужны, т.к стул очень легкий и пол (ленолиум или ламинат) не царапает.
У нас из Икеи. Мне нужно было, чтобы стульчик был компактный т.к. кухня маленькая. Купили месяцев в 7-8, как стала сидеть т.к. спинка у этого стула не регулируется. Плюс это стул легко мыть — отнести в ванну под душ и все)
источник
Иммунитет — это комплекс реакций организма на вторжение инфекционных агентов (вирусов, микроорганизмов), паразитов и многое другое. Любое снижение иммунитета мгновенно повышает вероятность заражения. Доказано, что плод заболевшей женщины подвержен риску не в меньшей степени, особенно если учесть особенную тонкость и ответственность происходящих с ним превращений. Через плаценту, связывающую мать и плод, могут проникать как антитела матери, так и болезнетворные агенты. В ряде случаев беременность женщины отягощает инфекционную болезнь. Для плода заболевание может быть чревато выкидышем, пороками развития. Поэтому возможность противостоять инфекциям во время беременности чрезвычайно важна.
Как возникает устойчивость к инфекции? Ключевую роль играют в этом белые кровяные клетки- лейкоциты и их производные- белки-иммуноглобулины (антитела). В ответ на контакт организма с болезнетворными вирусами и микроорганизмами особые группы лейкоцитов начинают сложную деятельность: поглощают возбудителей, вырабатывают антитела, блокирующие возбудителя и их вредоносные выделения(токсины), превращая в отходы, подлежащие сбору, переработке и выведению из организма. Иммунные реакции происходят под контролем нервной и гормональной систем регуляции, поэтому сбои в работе этих ситем автоматически снижают иммунитет.
иммунизация- создание или образование иммунитета к определенным заболеваниям. Она бывает активной и пассивной. При пассивной иммунизации в организм вводят уже готовые антитела к возбудителям и/или их токсинам, ядовитым веществам (яд змей, членистоногих) и др. Пути введения антител могут быть различными. Мать через плаценту передает плоду антитела, иммунизируя его, молозиво также содержит определенные иммуноглобулины. С другой стороны существуют масса медицинских препаратов антител- сывороток, которые вводят внутримышечно.
Активная иммунизация в естественных условиях наступает в течение болезни: организм сам начинает вырабатывать антитела к возбудителю, «запоминает» его на некоторое время (от нескольких месяцев до десятков лет). И при повторных заражениях болезнь либо не возникает- полный иммунитет, либо протекает в легкой форме — частичный иммунитет.
Активный иммунитет получают также искусственно, без перенесения болезни. Для этого в организм вводят ослабленные бактерии или вирусы и модифицированные с помощью генной инженерии специфические белки возбудителя или другие характерные для него и неопасные для человека вещества. Искусственное создание активного иммунитета называют вакцинацией, а медицинский препарат, содержащий иммунизирующий компонент — вакциной.
Введение в организм матери убитых бактерий и вирусов не представляет опасности для малыша, в то время как введение живых ослабленных микроорганизмов теоретически может привести к внутриутробному инфицированию, что в свою очередь чревато задержкой роста плода, пороками развития. Поэтому вакцины содержание живые микроорганизмы противопоказаны во время беременности.
Таким образом, учитывая уязвимость плода, борьба с инфекцией должна носить предупредительный характер. За 1-3 месяца до зачатия женщине необходимо проконсультироваться у инфекциониста о программе необходимых прививок. Если женщина не знает точно, болела ли она каким либо инфекционным заболеванием и у нее нет точных данных, то следует сдать анализ крови на наличие специфических антител, особенно на антитела к опасным для плода инфекциям.
Важно знать, что прививки против краснухи, паротита (свинки), кори, ветряной оспы, туберкулеза противопоказаны при беременности!
Поэтому если вы не имеете иммунитета к данным заболеваниям и беременность наступила, необходимо строго придерживаться правил противоинфекционной безопасности. Для этого необходимо:
- исключить контакт с заболевшими
- использовать средства повышения неспецифического иммунитета: поливитамины;
- избегать стрессов.
Болезни при которых вакцинация не строго противопоказана, также могут быть чрезвычайно опасны для плода.. Если риск заболевания многократно превышает риск от применения вакцины, в таких случаях прививку делают.
Если во время беременности планируется поездки в тропические зоны мира или непосредственно перед зачатием, то рекомендуется отказаться от таких поездок. Если это невозможно, то следует проконсультироваться со специалистом по тропическим болезням по поводу иммунизации к таким инфекциям, встречающимся в тропиках, как желтая лихорадка, японский энцефалит и др., а также соблюдения правил личной гигиены.
Рекомендуется проходить вакцинацию в медицинских учреждениях и у специалистов, имеющих государственный сертификат, разрешающий вакцинопрофилактику. Вакцинопрофилактика матери не может принести вред ребенку в период грудного вскармливания. если у беременных есть дети или домашние, которым проводиться вакцинация, то им программу вакцинации не отменяют, т.к. она безопасная для плода.
Заключение : как правило, врач принимает решение о вакцинации будущей мамы в тех случаях, когда опасность заболевания значительно и многократно превышает риск, который влечет за собой прививка. Поэтому чтобы обезопасить себя и своего будущего малыша, следует позаботиться о своем иммунитете заранее.
Краткая характеристика основных инфекционных заболеваний в связи с их опасностью для беременной и плода и с особенностями иммунизации
Приведенные данные не являются практическим руководством к самостоятельному принятию решения о вакцинации.
КОРЬ
Риск для беременной: значительная заболеваемость, низкая смертность, не зависит от беременности.
Риск для плода/новорожденного: значительная вероятность выкидыша.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за1-3 месяца до беременности или после беременности.
ПАРОТИТ (СВИНКА)
Риск для беременной: низкая заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: увеличение вероятность прерывания беременности в I триместр.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
КРАСНУХА
Риск для беременной: низкая заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: высокая опасность пороков развития плода и абортов, особенно в I триместре.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: одна доза, желательно как вакцина «корь-паротит-краснуха».
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
ВЕТРЯННАЯ ОСПА
Риск для беременной: возможно развитие пневмонии.
Риск для плода/новорожденного: в 2% случаев ветрянка у плода зараженного во II триместре.
Тип вакцины: живой ослабленный вирус.
Показания к иммунизации во время беременности: противопоказана.
Программа вакцинации: 2 дозы с интервалом 4-8 недель.
Примечание: вакцинация проводиться за 1-3 месяца до беременности или после беременности.
ГРИПП
Риск для беременной: Заболеваемость увеличивается во время сезонных эпидемий с появлением мутировавшего вируса.
Риск для плода/новорожденного: повышение вероятности выкидыша.
Тип вакцины: инактивированный вирус, ослабленный вирус.
Показания к иммунизации во время беременности: назначается во время II и III триместров, если есть склонность к осложнениям, то независимо от срока беременности, вакцина ослабленным вирусом не проводится!
Программа вакцинации: одна доза внутримышечно ежегодно.
Примечание: вакцинация допустима во время беременности.
БЕШЕНСТВО
Риск для беременной: 100% смертность не зависит от беременности.
Риск для плода/новорожденного: погибает с материнским организмом.
Тип вакцины: убитый вирус.
Показания к иммунизации во время беременности: не отличается от небеременных женщин, индивидуально.
Программа вакцинации: индивидуально.
ГЕПАТИТ В
Риск для беременной: более тяжело протекает в III триместре.
Риск для плода/новорожденного: увеличение вероятность преждевременных родов, выкидышей, заражение новорожденного, часто — носительство вируса новорожденным.
Тип вакцины: очищенный поверхностный антиген, полученный с помощью генной инженерии.
Показания к иммунизации во время беременности: проводится беременным в группах риска:
- наркоманы;
- лица, страдающие хроническими гематологическими заболеваниями, которым назначают повторное переливание крови и ее продуктов;
- медики, имеющие непосредственный контакт с кровью и другими материалами больных.
Программа вакцинации: 3 дозы внутримышечно через 1 и 6 месяцев.
Примечание: инфицированные беременные получают вакцину и сыворотку, инфицированные младенцы должны немедленно получить вакцину и сыворотку.
ГЕПАТИТ А
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: нет.
Тип вакцины: инактивированный вирус.
Показания к иммунизации во время беременности: назначается женщинам из групп риска (работающие в детских коллективах), выезжающим в зоны риска.
Программа вакцинации: две дозы с интервалом 6 месяцев.
ПНЕВМОКОККОВАЯ ИНФЕКЦИЯ
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей беременной женщины
Тип вакцины: поливалентная, полисахаридная.
Показания к иммунизации во время беременности: рекомендована женщинам со сниженным иммунитетом.
Программа вакцинации: однократно, внутримышено, в группе риска дополнительная доза через 5 лет.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
Риск для беременной: значительная заболеваемость и смертность, не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей беременной женщины.
Тип вакцины: квадривалентная полисахаридная.
Показания к иммунизации во время беременности: показания не зависят от беременности.
Программа вакцинации: одна доза подкожно.
СТОЛБНЯК. ДИФТЕРИЯ
Риск для беременной: высокая заболеваемость и смертность: столбняк — 30%, дифтерия — 10%, не зависит от беременности.
Риск для плода/новорожденного: зависит от состояния заболевшей женщины.
при столбняке смертность новорожденных 100%.
Тип вакцины: комбинированная вакцина содержащая столбнячный и дифтерийный анатоксины.
Показания к иммунизации во время беременности: производят при отсутствии начальной вакцинации в детском возрасте-3х кратно, или повторной (раз в 10 лет начиная с 26-тилетнего возраста).
Программа вакцинации: первоначально 2 дозы внутримышечно, поддержание иммунитета 1 доза раз в 10 лет.
Примечание: желательно провести или повторить вакцинацию перед зачатием.
ПОЛИОМИЕЛИТ
Риск для беременной: не зависит от беременности.
Риск для плода/новорожденного: гипоксическое повреждение плода, в 50% случаев — гибель инфицированных новорожденных.
Тип вакцины: живой ослабленный вирус (оральная вакцина), инактивированный вирус.
Показания к иммунизации во время беременности: Обычно не рекомендована за исключением женщин из групп риска:
- посещающих районы, где часто встречается полиомиелит;
- лиц, работающих с вирусов полиомиелита;
- мед. работники, которые могут иметь контакт с больными полиомиелитом;
- невакцинированные взрослые, дети которых недавно вакцинированы от полиомиелита.
Программа вакцинации: подкожно 2 дозы инактивированного вируса с интервалом 4-8 недель, 3 доза через 6-12 мес. В особых случаях 1 доза оральной вакцины.
Примечание: вакцинация проводят женщинам, отправляющимся в зоны с повышенным риском заражения или в других опасных ситуациях.
29.07.2008
Подборку сделала Катя Б
По материалам статьи «Прививка — защита для двоих». Маркеева А.,
опубликованной в журнале 9 месяцев, 11, 2005
источник
Как известно, во время беременности организм женщины подвергается огромному количеству изменений, связанных с гормональными перестройками, а также становится очень уязвимым к всевозможным вирусам, что легко объяснить неустойчивостью иммунной системы. Снижение реактивности будущей матери способствует заражению опасными инфекционными недугами, они могут спровоцировать выкидыши на ранних этапах беременности или внутриутробное инфицирование плода с возникновением у него грубых дефектов органных структур в период гестации. В связи с высокими рисками для здоровья иногда беременным женщинам рекомендуется вакцинация, позволяющая избежать сложных заболеваний и их последствий. Так ли необходимо иммунизироваться беременным? Как их организм реагирует на разные типы вакцин?
Краснуха относится к числу инфекционных заболеваний, она очень опасна для будущего ребенка. Если при беременности мамочка перенесет этот недуг, тогда появляется высокая вероятность развития у ее малыша врожденных дефектов, в частности, пороков сердца, глухоты и умственной неполноценности. Именно поэтому врачи рекомендуют представительницам прекрасного пола, планирующим беременность, за 3 месяца до предполагаемого зачатия иммунизироваться от краснухи живой инактивированной вакциной.
В большинстве случаев медики предлагают женщинам пройти вакцинацию комбинированными прививками, они способствуют выработке иммунитета сразу от нескольких болезней, а именно краснухи, корьевой инфекции и паротита. Чаще всего в качестве этой прививки выступает живая аттенуированная суспензия «Приорикс». Иммунитет сохраняется десятилетиями, поэтому женщина может быть полностью уверена в безопасности своего малыша.
После прививки женщина должна предохраняться не менее 3-х месяцев. Только так антитела к краснухе успеют выработаться в достаточном количестве, чтобы защитить организм от проникновения инфекционных агентов. Во время беременности профилактическая прививка против краснухи строго противопоказана, так как вакцина содержит живые вирусы, они легко проникают сквозь плацентарный барьер и, соответственно, могут вызвать онтогенез недуга у плода.
В нашей стране, если планировать беременность, тогда делать прививку от полиомиелита необязательно. Специалисты объясняют подобный факт очень низким риском инфицирования беременной женщины. Но с этим не согласятся зарубежные эксперты, которые уже давно настаивают на необходимости введения профилактической суспензии за несколько месяцев до планируемого зачатия.
Когда от вакцинации не следует отказываться? Иммунизироваться рекомендуется тем женщинам, в семье которых уже есть детки первых лет жизни. Дело в том, что малышам после трех лет вводят оральную живую вакцину, вирусы в составе которой могут выделяться в окружающую среду, а поэтому являться опасными для окружения иммунизированного ребенка. Если в семье малыша есть беременные женщины, тогда плановую вакцинацию им рекомендуется проводить путем введения инактивированного инъекционного раствора, он не способен спровоцировать патологические состояния у лиц с нарушенной иммунной функцией.
Вакцинацию против дифтерии и столбняка рекомендуют делать каждые 10 лет. Для этого используют вакцину АДС-М или АКДС, если нужно привить человека еще и от коклюша. Беременным женщинам данные прививки противопоказаны, так как эти вакцины вначале беременности могут стать причиной выкидыша, а во второй ее половине – замирания плода, после чего необходимо вызывать искусственные роды. Кроме этого, суспензия от дифтерии и столбнячный анатоксин оказывают выраженное тератогенное действие, а поэтому они выступают в роли виновников возникновения дефектов онтогенеза у будущего ребенка.
Планировать беременность специалисты советуют женщинам с заранее поставленной прививкой от столбняка, а также иммунизированным от дифтерии. Почему так происходит? Известно, что оба вируса являются крайне опасными для нормальной жизнедеятельности человека, а столбняк вообще относится к числу неизлечимых патологий. Дифтерия легко передается от инфицированного к здоровому, что способствует ее быстрому распространению в коллективах, где возможно находятся и беременные. Именно для этой категории пациентов заболевание представляет особую опасность и нередко приводит к смертельному исходу.
Прививка от столбняка назначается согласно прививочному плану иммунизации населения. Ее делают не позднее, чем за месяц до вероятного зачатия. Инъекция раствора должно проводиться в специальном кабинете, что позволит гарантировать его безопасность и сведет к минимуму риски постпрививочных осложнений.
Грипп – серьезное вирусное заболевание, которое ежегодно провоцирует вспышки сезонных эпидемий по всей стране. По этой причине врачи постоянно напоминают своим пациентам о важности вакцинации от этого недуга, позволяющей создать протекцию от опасного вируса. Это дает возможность не только исключить риск заражения, но и сохранить свою работоспособность, не отрываясь от трудового процесса.
Поскольку беременность – это особенный период, когда организм будущей мамы крайне восприимчив к вирусным агентам, то именно данной категории населения следует поберечь себя и в период планирования ребенка подумать об иммунизации. Сделать прививку можно в каждой поликлинике. Для этого применяют вакцину под названием Гриппол, которую рекомендуют ставить за месяц до предполагаемой беременности.
Можно ли колоть противогрипозную вакцину женщинам при уже наступившей беременности? Если у пациентки нет общих противопоказаний к прививке, тогда при беременности нет ограничений для ее вакцинации от гриппа. После прививки будущая мама не только надежно защищена от гриппозного вируса, но и способна передавать антитела от нее своему новорожденному ребенку, создав тем самым для него защиту в грудном возрасте. Этим женщинам колют вакцину для детей, известную как «Гриппол Плюс».
Многие женщины даже не подозревают о существовании такого серьезного заболевания, как гепатит В. И в этом нет ничего странного. Дело в том, что опасность заразиться гепатитом появляется у людей, которые нуждаются в хирургических манипуляциях, частому введению инъекционных жидкостей, трансфузии крови, так как возбудитель переносится исключительно через кровь. Известно, что женщины, состоящие на учете в женской консультации по беременности, вынуждены постоянно сдавать анализы, проходить осмотры, подвергаться врачебным манипуляциям. Это повышает вероятность заражения гепатитом и матери, и ее еще не рожденного ребенка.
Прививку запрещается ставить всем девушкам «в положении», так как ее действие на эмбрион не изучалось. Вакцинация возможна только в исключительных ситуациях, когда риск подхватить инфекцию очень велик. При планировании малыша вакцину предпочитают вводить трижды за шесть месяцев до принятия решения родить. Это обеспечит достойный иммунитет и позволит ему сформировать иммунитет, длительностью в 15-20 лет.
Вакцинироваться можно и за три месяца до беременности, но тогда нужно будет один раз проводить ревакцинацию, примерно через месяц. Такие действия хоть и помогут обезопасить себя от проникновения вирусов гепатита В, но такая протекция будет кратковременной и удержится только 1-1,5 год. Третий укол позволит создать длительный поствакционный иммунитет, следует делать уже после рождения крохи, если она будет себя хорошо чувствовать.
Ветряная оспа обычно встречается у детей дошкольного возраста. Большинство людей переносят ее в раннем детстве, но всегда есть те, кого вирус обходит стороной. Такие пациенты в течение жизни рискуют заразиться болезнью, которая во взрослом возрасте протекает гораздо сложнее. Кроме этого, во время беременности, недуг провоцирует нарушение формирования органов у плода, появление почвы для развития умственной или физической отсталости. Единственный способ оградить себя от заболевания – сделать прививку, рекомендованную врачом.
Девушкам, которые думают о зачатии, вакцину советуют применять за 3 месяца до беременности. В течении всего этого времени им настоятельно рекомендуют предохраняться с помощью разных средств контрацепции. Для иммунизации берут проверенные вакцины Окавакс и Варилрикс, после них практически никогда не диагностируются осложнения.
Что делать будущей мамочке, если у нее нет защиты против ветрянки, если она по каким-либо причинам контактировала с больным? Можно ли иммунизировать такую пациентку? Согласно законодательным актам, в нашей стране беременным запрещены любые прививки, если в состав входят живые возбудители, и ветрянка относится к их перечню. При контакте с больным во время беременности потенциально зараженной девушке назначается инъекция иммуноглобулина, содержащего готовые антитела против недуга. Это позволяет предупредить развитие патологического процесса и обеспечивает сохранение здоровья плода.
В нашей стране прививка от бешенства назначается только тем, кто имеет непосредственное отношение к данной инфекции, то есть, работникам вирусологических лабораторий, лесничим, фермерам и тому подобное. Но заболеть неизлечимой болезнью может каждый, если его укусит инфицированное животное. Поэтому и беременные девушки постоянно рискуют своим здоровьем, так как её может укусить, к примеру, бешенная бродячая собака. Что же делать в таком случае?
Во время беременности вводить противорабические вакцинные препараты запрещено. Но это касается исключительно профилактических мер. Если пострадавшую особу укусило дикое животное, тогда вакцинация ей показана по жизненным показаниям, так как в любом случае болезнь имеет летальный исход. Сделать прививку можно путем инъекции инактивированной суспензии, действие на ребеночка остается неизвестным. Естественно, это большой риск, но других вариантов лечения нет. Помимо профилактических прививок девушке показан противорабический иммуноглобулин.
При планировании прививку ставят согласно плану за месяц до беременности. Ее делают таким категориям девушек:
- работницы лабораторий, связанные с вирусом бешенства;
- любая желающая особа;
- дамы, планирующие поездку в страны с повышенным уровнем заболеваемости недугом.
Вакцинация от данного заболевания входит в профилактический план прививания женщин перед беременностью только в эндемических очагах инфекции, то есть на территориях, где обитает много клещей. Прививку следует применять курсом за 1,5-2 месяца до зачатия. Если беременность наступила во время иммунизации, тогда следующий укол нужно отложить до родов.
Прививка запрещена во время беременности. Как быть, если девушка сначала ее сделала, и лишь потом узнала, что беременна? Не опасны ли подобные действия для малыша? Исследования относительно тератогенности препарата против энцефалита, вызванного укусом клеща, не проводились, соответственно, подтверждения того, что он является виновником осложнения беременности, нет. Представительницам женского пола, которые попали в неоднозначную ситуацию, необходимо набраться терпения, регулярно наблюдаться у гинеколога и посетить опытного иммунолога, способного определить возможные негативные последствия вакцинации для плода.
Все профилактические мероприятия при ведении беременных с отрицательным резус-фактором направлены на предупреждение сенсибилизации, то есть, предназначены для предотвращения выработки в организме матери антител к эритроцитарным клеткам плода, попавшим в кровеносную систему девушки. Процесс образования защитных комплексов можно подавить путем введения проблемной пациентке антирезусного иммуноглобулина или достаточной дозы готовых антител.
Прививка при риске возникновения резус-конфликта представляет собой специфический иммуноглобулин человека. Она назначается отрицательным девушкам, которые носят под сердцем ребенка с положительным резусом. Кроме этого, препарат применяется у представительниц слабого пола с отрицательным фактором в следующих случаях:
- естественный аборт или искусственное прерывание беременности;
- при появлении угрозы потери ребенка на любом сроке беременности;
- внематочная беременность;
- после процедуры амниоцентеза, когда возникает вероятность смешивания материнской и детской крови.
Как правило, раствор вводят внутримышечно в назначенных врачом дозах. Если до появления младенца на свет вакцинация не проводилась, тогда суспензию вводят спустя 72 часа после родов. В случае иммунизации беременной пациентки, после родоразрешения препарат назначают ей в одной дозе через три сутки. Его запрещено вливать внутривенно. Перед процедурой жидкость следует подогреть до 20 0 С. Не нуждаются в инъекции пациентки, мужья которых являются также резус-отрицательными.
Для профилактики конфликта следует предпринять следующие действия:
- потенциально больной девушки в состоянии беременности нужно вне зависимости от резуса мужа сдать анализ на наличие антител между 12 и 19 неделями беременности;
- при титре один к четырем необходимо в обязательном порядке сдать повторный анализ на 28-й неделе;
- при обнаружении отклонений в развитии плода мониторинг количества антител назначается раньше указанного выше срока;
- уровень иммуноглобулина должен определяться каждые 6-8 недель;
- если до 20-ти недель титр превышает допустимое соотношение, тогда проводят дополнительное его исследование каждые пол месяца и наблюдают за динамикой такого роста;
- присутствие иммуноглобулина требует постоянного ультразвукового контроля над состоянием малыша (при обнаружении грубых нарушений рекомендуется родоразрешение или внутриутробное переливание крови для сохранения жизни ребенка).
После применения иммуноглобулина возможны побочные реакции в виде местных и общих патологических проявлений после укола. Наиболее часто пациентки предъявляют жалобы на развитие гиперемии, повышение температуры тела, расстройства пищеварительной функции. Естественно, все эти изменения быстро проходят и, в отличие от опасных антител, не приводят к непоправимым нарушениям жизнедеятельности. В редких случаях врачи диагностируют аллергию на прививку, и даже анафилактический шок после ее введения.
Важно помнить, что достижения современной медицины позволяют надеяться на успешное решение проблемы и предупреждение возникновения осложнений, связанных с резус-конфликтной беременностью. К счастью, сегодня врачи располагают всем необходимым для успешного вынашивания конфликтных деток. Главное, что необходимо – это своевременное реагирование самой женщины и тщательное обследование ее в консультации.
Подготовка к рождению наследника – важный шаг на пути к счастливому материнству. Поэтому современные женщины прилагают максимум усилий, чтобы предупредить нежелательные проявления до появления ребенка. Ведь предотвращать вероятные проблемы всегда легче, нежели потом бороться с их последствиями. Здоровье будущего ребенка во многом зависит от преждевременной вакцинации, так как иммунитет способен передаваться крохе не только через кровь, но и с грудным молоком его матери.
источник
| netti2 | авг. 23, 2009 12:22 am лечение от бесплодия и прививки от бешенства Добрый день * со своим врачом я, конечно, тоже посоветуюсь, просто хочу узнать мнения других врачей 1. Схему вакцинации следует выполнить неукоснительно: заболев бешенством еще никто из людей не выживал (100% летальность, помирать, если что прийдется в дурдоме в качестве буйнопомешанного). 2. С момента укуса год лучше не беременеть, чтобы мужу не было потом «мучительно больно» (примерный максимальный инкубационный период при бешенстве у человека не более года). (врач-эпидемиолог, в прошлом — специалист отдела особо опасных инфекций) чтобы мужу не было потом «мучительно больно» — это почему? Понимаете, в чем проблема, чтобы отложить беременность на год — это для меня гарантированно еще одна операция. Операции тоже не улучшают здоровье и эффект от каждой последующей меньше. Если допустить что собака не бешеная, сами прививки насколько опасны для беременности? Если допустить что собака не бешеная Если имеется возможность наблюдения за животным и оно в течение 10 суток остается здоровым, то лечение прекращают (т.e. после 3-ей инъекции). По поводу срока после последней прививки до момента беременности — думаю вам стоит задать вопрос здесь http://forum.ep >Лисно мое мнение — это не менее 2 недель Жаль, что в своем посте Вы не не указали ряд очень важных моментов, как то — локализация раны, состояние одежды и т.д. Хорошо бы было бы, чтобы Вы указали диагноз, который Вам поставили в травмпункте и описали назначенный курс лечения. И еще можно только пожалеть, что сюда с вопросом Вы обратились АЖ через 2 недели после случившегося. С другой стороны, Вы очень правильно сделали, что в своем ЖЖ посвятили этому событию целый пост с несколько странным, но совершенно понятным названием. Таким образом, сбор анамнеза был весьма облегчен. В этом многострадальном посте Вы пишете, что собака укусила Вас выше локтя. Стало быть, с учетом локализации, укус относится ко 2-ой категории, т.е. легкий, и введение антирабического гамма-глобулина Вам не показано. Так, хорошо, едем дальше. Цитирую Вас — Вот тут-то мне и стало ясно, что я бы в таком случае иммунизацию от бешенства НЕ НАЗНАЧАЛ бы вообще. Попробую объяснить почему — как известно вирус бешенства проникает в организм человека через поврежденные кожные покровы со слюной укусившего его животного. В случае, когда одежда не повреждена, контакт слюны с раневой поверхностью невозможен. Теперь остается только выяснить, какая же на Вас была надета кофточка в тот день, тоненькая, ажурная с дырочками или нет, из плотной ткани. В первом случае я беру свои слова назад о ненужности иммунизации, так как невозможно на 100% исключить контакт собачьих зубов с раной. Ну, а если кофточка была «нормальной», то конечно никакие прививки КОКАВ не нужны. И еще один момент, который меня удивил при прочтении Вашего поста и каментов. О том, что Вы, из-за внезапно «нарисовавшейся» иммунизации были вынуждены отменить поездку на отдых. С какой бы это стати. Конечно, прививающемуся в-ной КОКАВ нельзя в день прививок заниматься тяжелой физической работой, приходить на прививки на, так сказать, «пустой желудок», принимать какие- либо спиртные напитки в течение всего курса прививок и 6- ти месяцев после его окончания. Следует также избегать переутомления, переохлаждения, перегревания. И ВСЕ! Кто сказал, что ни купаться, ни загорать нельзя. Перегреваться, конечно не стоит, но почему бы не позагорать в 10-20 мин на солнышке, а потом, на том же пляже, но в тени? И вообще, почему нельзя уехать куда-либо во время проведения курса прививок? Возможно, у Вас в Москве порядки иные (недаром классик говорил, что москвичей испортил квартирный вопрос), но у нас, в украинской провинции эта проблема решается достаточно просто. Если прививаемый чел ставит перед нами такую проблему, то мы сообщаем об этом в сан.станцию, та согласовывает этот вопрос с санстанцией в той местности, куда на время уезжает Ну, а что касается планирования беременности, то я Вам посоветовал бы одно — размножайтесь, сколько сможете и не берите себе лишнего в голову. Имею чисто технический комментарий-совет, как человека, постоянно транспортировавшего биологические препараты и образцы в разные места в течение разного времени. Проблема с правильным хранением решается элементарно: человек покупает простой дешевый стеклянный термос с узким горлышком. И пачку пакетиков (или формочек) для льда. Наполняет пакетики водой, делает ледышки дома в морозилке. Ледышки насыпаем в термос: сначала половину льда, затем кидаем нужные ампулы, и вторую половину льда до верху. Все. В таком виде (если горлышко узкое, а термос стеклянный) минимум 48 часов, а чаще даже и три дня, температура выше восьми градусов не поднимается и можно спокойно ехать в дальние дали, так как с учетом двух дней «запаса» при температуре повыше у него теперь есть 4-5 дней. источник |