Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
Длительное отсутствие медицинской помощи;
Нарушение прививочного режима;
Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 °C , но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации : обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 °C, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
При попадании слюны животного или при его прикосновении к целостному кожному покрову;
Если животное укусило человека через ткань, которая толстая и она не повредилась;
Когда произошло ранение клювом или когтем птицы;
При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
Судьба животного неизвестна;
Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
Укус глубокий, наблюдается кровотечение;
Имеются множественные укусы;
Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
Произошел укус дикими грызунами;
Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Произошло ранение птицей (не хищником);
Произошел укус, без повреждения кожи (через плотную ткань);
При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
Произошел укус домашним грызуном;
Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 °C), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
Первичную антирабическую помощь оказывает врач-хирург (врач-травматолог) центра антирабической помощи (согласно приказу Минздрава № 297 от 7.10.1997). Вакцина против бешенства вводится в первый день обращения в травматологический пункт.
Образование: в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Начался сезон клещей — как защититься? Куда обращаться? Первая помощь при укусе
7 запахов тела, говорящих о болезнях
 | Холера |
 | Брюшной тиф |
 | Туляремия |
 | Ботулизм Таблицы расчетов для мужчин, женщин и детей, всех возрастов! Узнайте причины отклонений! Расшифровка всех видов анализов! Не знаете своего заболевания? Найдите его по симптомам! источник Бешенство (гидрофобия, водобоязнь) – инфекционное заболевание, связанное с вирусным поражением нервной системы. Основными проявлениями служат судороги, спазмы глотательных мышц при произнесении слова «вода», звуке капель, попытке питья, галлюцинации, припадки буйства. Бешенство встречается круглогодично, но чаще всего летом и осенью. Считается, что наиболее подвержены заражению дети, поскольку часто вступают в контакт с уличными животными, а также взрослые люди, профессиональная деятельность которых связана с уходом, лечением, ликвидацией животных (ветеринары, работники цирков и зоопарков, охотники и другие). Больной человек может быть причиной заражения, однако вероятность такого события крайне мала. Доказано, что заболевание чаще развивается среди лиц, получивших укусы в область головы и шеи, а также множественные травмы, нанесённые животными. Впервые бешенство у человека было описано Цельсом, который трактовал водобоязнь (именно этому учёному принадлежит термин гидрофобия) как последствие укуса собак, и рекомендовал прижигание ран укушенных людей. Вакцину против бешенства изобрёл в 1885 году Луи Пастер, причём изобретению препарата предшествовала поистине героическая работа учёного, который заражал кроликов и собак вирусом бешенства, и лично собирал слюну из пасти больных животных. Сам вирус был выделен Ремленже только в 1903 году. В настоящее время случаи бешенства выявлены во всех странах мира (кроме Норвегии, Японии, Новой Зеландии, Испании, Португалии, Мальты, Кипра, Финляндии и Швеции) и на всех континентах, кроме Антарктиды. Островные государства также свободны от бешенства, случаев заболевания на настоящее время там не зарегистрировано. Сегодня бешенство все ещё продолжает считаться болезнью со стопроцентной летальностью, но в лечении заболевания имеются некоторые положительные сдвиги: Ежегодно в мире погибают до 60 тысяч человек, укушенных бешеными животными. По данным на апрель 2018 года, в России не зарегистрировано случаев бешенства, однако в аналогичный период прошлого года был зарегистрирован один погибший от бешенства (Республика Крым). Всего (с 2012 года), по данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, в России зафиксированы 26 случаев заболевания бешенством (соответственно, закончившихся летально). Показателен тот факт, что 62,5% погибших не обращались за медицинской помощью после укуса животного, а 30,4 % пострадавших всё же посетили врача после укуса животного, но либо отказались от введения лекарственных препаратов, либо самовольно прекратили курс профилактики. К сожалению, традиционное русское авось в случае с бешенством практически всегда означает летальный исход. Перед началом клинических проявлений проходит инкубационный период бешенства, то есть время, нужное для проникновения вируса в клетки нервной системы и началу их патологических изменений – для того, чтобы проявились признаки бешенства. В среднем, инкубационный период бешенства занимает 1 — 3 месяца, но может быть от 12 дней до года и более. Связано это с локализацией укуса – чем ближе расположен укус к головному мозгу, тем быстрее происходит развитие болезни, поэтому при повреждениях головы, шеи, рук необходимо как можно скорее начинать профилактические меры, предотвращающие заболевание бешенством. Течение болезни имеет три стадии: начальную, или стадию депрессии (около 1 — 3 дней), стадию возбуждения (2 — 3 дня) и паралитическую (терминальную) стадию (несколько часов – сутки). Чаще всего всё течение болезни (от начальных проявлений до летального исхода) занимает период около 10 дней. Бешенство симптомы у человека вызывает специфические. Неприятные ощущения в месте укуса. Даже при полностью зажившем повреждении возникают тянущие боли, повышенная чувствительность кожи, зуд, жжение, чувство покалывания в области бывшей раны. Если имеется рубец, он может краснеть и припухать. Лихорадка. Начальный период бешенства протекает с небольшим повышением температуры тела, в дальнейшем лихорадка нарастает до высоких цифр. Галлюцинации. Обонятельные, зрительные, слуховые галлюцинации, особенно при укусах в лицо, — частые симптомы бешенства. Нередко пациенты жалуются на кошмарные сновидения. Изменения поведения. Сначала больные бешенством становятся замкнутыми, апатичными, пребывают в необъяснимом страхе, тревоге, депрессии, по мере прогрессирования заболевания поведение может становиться неестественно весёлым, с припадками буйства на высоте приступов, могут плеваться, кусаться, рвать на себе одежду. Дыхание у пациентов шумное, они жалуются на нехватку воздуха, стеснение в груди. Судороги. Судороги, как обязательные симптомы бешенства, возникают при ярком свете, громком звуке, даже при лёгком дуновении ветра в сторону пациента. Во время судорог взгляд человека фиксируется в одной точке, выражение лица страдальческое, испуганное, может быть рвота. Водобоязнь. Из-за спазма мышц гортани при любом упоминании и виде воды болезнь и получила своё второе название. Однако окрашенные жидкости (чай, кофе, сок) приступов не вызывают. Обильное пото- и слюноотделение. Или так называемая сиалорея, мучительное, непрекращающееся выделение слюны изо рта больного, а также обильное потоотделение до мокрых насквозь одежды и постельного белья. Стадия мнимого благополучия. Из-за угнетения мозговой деятельности через несколько дней после начала приступы прекращаются, наступает последняя стадия заболевания, внешне выглядящая как улучшение. Возникают параличи языка, лица, мышц конечностей. Смерть наступает из-за паралича дыхательного центра в головном мозге, а также от прекращения сердечной деятельности вследствие паралича сердечной мышцы. Сложности при прижизненной диагностике случаев бешенства обычно не возникает (если известен факт нападения животного, и возникают типичные симптомы бешенства). Однако некоторые заболевания как инфекционной, так и неинфекционной природы, могут довольно похоже копировать бешенство. Человеку, не имеющему связи с медициной, редко удаётся в течение жизни увидеть эти патологии, а про некоторые большинству людей и вовсе неизвестно. Поэтому при малейшем подозрении на бешенство необходима срочная медицинская помощь, а перечисленные ниже симптомы помогут грамотно описать состояние пациента прибывшему врачу. Поскольку основными симптомами являются признаки поражения центральной нервной системы, необходимо выяснять соблюдение графика плановой вакцинации (особенно против столбняка и клещевого энцефалита), случаев выезда за рубеж (страны Африки, Азии), присасывания клеща, глубокой травматизации кожи с попаданием частиц почвы в рану (например, человек мог наступить подошвой на ржавый гвоздь, иглу от шприца, пораниться листовым металлом). Следует понимать, что инкубационный период бешенства может быть и более года. Появление припадков буйства и галлюцинаций через несколько дней после запойного употребления спиртосодержащих веществ (так называемая белая горячка), а также подобные приступы, повторяющиеся после сильного психоэмоционального стресса (так называемые истерические припадки) практически всегда исключают диагноз бешенства. Не следует забывать и о травмах головы и шеи, во время и после которых могут быть похожие на бешенство симптомы, а также про состояния, когда на фоне повышенного артериального давления, чрезмерного эмоционального переживания возникает сильная головная боль и паралич конечностей с одной либо разных стороны туловища, что также может сопровождаться кратковременным повышением температуры тела. Если имеются указания на употребление веществ, вызывающих галлюцинации (чаще психотропных препаратов либо наркотических веществ), намеренные либо случайные отравления (грибы, лекарственные препараты, ядовитые травы и ягоды). При любом подозрительном на бешенство случае необходимо обратиться за медицинской помощью. Поскольку эффективного лечения не существует, все меры направлены на облегчение страданий больного человека, в том числе и уход в домашних условиях, осуществляемый до прибытия медицинского работника. Можно давать пациенту препараты, содержащие парацетамол и другие жаропонижающие средства («Колдрекс», «Найз», «Вольтарен» и другие), по возможности предлагать жидкость и еду. До прибытия врача рекомендуется поместить больного в отдельную комнату, задёрнуть шторы, обеспечить комфортную температуру в помещении, удобную лёгкую одежду. Стараться минимизировать шумы, особенно звуки воды. Все пациенты с подозрением на бешенство госпитализируются в палаты интенсивной терапии. Диагностика состоит в выяснении фактов травматического взаимодействия с животными, клиническом обследовании и лабораторной диагностике. Прижизненное выявление вируса бешенства производится путём исследования отпечатков роговицы, спинномозговой жидкости (ликвора), слюны, слёзной жидкости, исследования биоптатов кожи, посмертное – при микроскопии препаратов головного мозга, чаще всего аммонова рога (обнаружение мест скопления вирусов бешенства, так называемых телец Бабеша-Негри). При наличии животного, укусившего человека, проводится его обследование на наличие вируса бешенства, наблюдение в течение 10 дней, в том числе проводится вирусологическое исследование и трупного материала погибшего зверя (по возможности). Лечение бешенства симптоматическое, чаще всего применяются искусственная вентиляция лёгких, седативные препараты, наркотические обезболивающие средства, иногда противовирусные препараты. В настоящее время ведутся активные разработки методов лечения бешенства, однако, пока результативность их крайне низкая. Значение вирусов в медицине можно сравнить с массовым разрушающим фактором. Попадая в организм человека, они снижают его защитные возможности, уничтожают клетки крови, внедряются в нервную систему, что чревато опасными последствиями. Но есть особые разновидности вирусов, которые не оставляют шансов на выживание. Бешенство — один из таких. Что такое бешенство и насколько оно опасно для человека? Как происходит заражение у людей и бывают ли вспышки инфекции в наше время? Как проявляется заболевание и чем оканчивается? Лечится ли эта болезнь и какая необходима профилактика? Давайте узнаем всё об этой опасной инфекции. Откуда взялся вирус бешенства неизвестно. С древних времён его называли гидрофобией, ведь один из частых признаков далеко зашедшей инфекции — это боязнь воды. Первые научные труды появились в 332 году до н. э. Ещё Аристотель предположил, что человек заражается бешенством от больных диких животных. Само название происходит от слова бес, так как задолго до того, как обнаружили вирусную природу инфекции, больного человека считали одержимым злыми духами. Авл Корнелий Цельс (древнеримский философ и врач) назвал инфекцию водобоязнью и доказал, что переносчиками заболевания являются дикие волки, собаки и лисы. Основы профилактики и лечения вируса бешенства у человека заложил французский микробиолог Луи Пастёр в XIX веке, который в результате многолетних исследований разработал антирабическую сыворотку, спасшую не одну тысячу жизней. В самом начале прошлого века учёным удалось установить вирусную природу заболевания. А ровно спустя 100 лет, выяснили, что бешенство можно излечить даже на стадии появления первых признаков заболевания, чего раньше не было. Поэтому эта, как все полагали раньше смертельная болезнь, сегодня считается излечимой, но при определённых обстоятельствах.
Чем опасен вирус бешенства?
Как передаётся бешенство человеку? Это типичная зоонозная инфекция, то есть люди заражаются от больного животного. Резервуаром естественного обитания вируса являются плотоядные животные.
Какие существуют пути передачи вируса бешенства? — через раневые поверхности или слизистые, куда попадает вирус, находящийся в слюне животного. Как происходит заражение? Вирус активен в последние дни инкубационного периода и во время развития проявлений болезни, именно тогда он уже присутствует в слюне больного животного. При попадании возбудителя бешенства на слизистые оболочки или на рану он проникает в организм человека и начинает размножаться. Как можно заразиться бешенством от собаки, если не было укуса? Достаточно контакта со слюной заражённого домашнего питомца. Заподозрить о заболевании во время инкубационного периода практически невозможно, но при этом вирус уже присутствует и активно размножается внутри. Это ещё один опасный момент в распространении инфекции. Какие признаки бешенства у человека от укуса собаки? — они ничем не отличаются от таковых при заражении другими животными. Единственное, что имеет значение — это размер животного. Чем больше собака — тем существенней вред она может нанести и тем быстрее разовьётся инфекция.
В наше время очаги инфекции можно встретить абсолютно везде, в любой стране мира. Но вспышки болезни не регистрировались в тех регионах, где активно используют антирабическую сыворотку (Япония или на островах Мальта, Кипр). Восприимчивость к инфекции всеобщая, но чаще болеют дети в летне-осенний период из-за посещения леса. Можно ли заразиться бешенством от человека? На протяжении всей истории изучения заболевания врачи боялись, что больной человек опасен для окружающих. Но такое практически невозможно, ведь за ним ведётся пристальное наблюдение, включая его жёсткую фиксацию на кровати или полную изоляцию от окружающих. Передаётся ли бешенство через царапину? — да, это возможный способ заражения инфекцией при условии, если в рану попадёт большое количество слюны. Вирус при этом концентрируется в мышечной массе, затем, достигает нервных окончаний. Постепенно микроорганизм захватывает всё большее количество нервных клеток и поражает всю их ткань. При размножении вируса бешенства в клетках образуются особенные включения — тельца Бабеша-Негри. Именно они служат важным диагностическим признаком заболевания. Инфекция достигает центральной нервной системы и поражает важные образования головного мозга, после чего появляются судороги и параличи мышц. Но не только нервная система страдает, постепенно вирус проникает в надпочечники, почки, лёгкие, скелетные мышцы, сердце, слюнные железы, кожу и печень. Проникновение вируса бешенства в слюнные железы и размножение его обуславливает дальнейшее распространение заболевания. Быстрее распространяется инфекция, если человека укусило животное в верхнюю половину туловища. Укус головы и шеи приведёт к молниеносному распространению инфекции и к большому количеству осложнений. Всего выделяют несколько этапов развития бешенства:
Самое опасное время — это начало болезни. Инкубационный период бешенства у людей составляет от 10 до 90 дней. Известны случаи, когда заболевание развивалось через год после укуса животного. С чем связана такая большая разбежка?
Какие первые признаки бешенства у человека?
Кроме раздражительности, у человека появляется выраженная чувствительность слухового и зрительного анализатора, когда даже обычный свет либо звук доставляет дискомфорт. Но даже в это время практически невозможно заподозрить о начале заболевания, ведь такие симптомы сопровождают многие инфекционные болезни, не только бешенство. После краткого продрома следует другой период — разгара. Длится он недолго, от одного до четырёх дней. Как дальше проявляется бешенство у человека?
Появляются и другие фобии — боязнь открытого воздуха, а также света и громких звуков. Как это проявляется? — при появлении любого из вышеназванных раздражителей развиваются приступы страха. Начинаются они с обычного беспокойства, затем присоединяются подёргивания мышц, выраженный спазм гортани и глотки, нарушение дыхания (затрудняется вдох, в котором участвуют не только основные, но и вспомогательные мышцы). Дополнительно к симптомам заболевания присоединяются выраженные приступы агрессии:
Вне приступов человек находится в сознании и чувствует себя неплохо, он в состоянии относительного покоя. В этот период больной бешенством в красках описывает свои переживания и страдания во время приступа. Как проявляется период параличей при развитии бешенства?
Общая продолжительность всех периодов заболевания — не более 10 дней, исключая инкубационный. Кроме, всем знакомого классического течения бешенства, есть ещё несколько вариантов нехарактерных для этой инфекции.
Врачи даже предполагают, что одним из важных факторов в распространении болезни является скрытое или атипичное течение инфекции. Прогноз бешенства всегда сложно предсказать. Здесь, возможно, два основных варианта — это выздоровление либо смерть от бешенства. Чем позже начата терапия, тем сложнее вылечить пациента. Последний период болезни всегда неблагоприятный в плане выздоровления, в это время у человека уже нет шансов. Диагностика болезни начинается с подробного сбора анамнеза о пострадавшем человеке.
В начальном этапе развития заболевания основополагающий принцип диагностики бешенства у человека — это анализ симптомов. Например, можно сделать выводы, основываясь на приступах после контакта больного с водой. Терапия бешенства начинается с важного этапа — полная изоляция человека в отдельную палату, в которой отсутствуют любые раздражители, чтобы не провоцировать приступы.
Ввиду отсутствия эффективных способов лечения бешенства самым надёжным на сегодня остаётся профилактика.
Так как в условиях города разносить вирус бешенства могут животные — большое внимание уделяется мерам профилактики домашних собак и кошек. С этой целью им проводят специфическую профилактику бешенства — регулярно делают прививки. К неспецифическим методам защиты от бешенства относится сжигание трупов умерших животных или людей, чтобы вирус дальше не циркулировал в природе. Кроме этого, врачи настоятельно рекомендуют в случае укуса незнакомого животного сразу же промыть рану большим количествам жидкости и обратиться в ближайший медицинский пункт за оказанием экстренной помощи. Экстренная профилактика бешенства состоит во введении пострадавшему человеку антирабической вакцины. Для начала рану активно промывают и обрабатывают антисептическими препаратами. При подозрении на заражение человека вирусом бешенства противопоказано иссечение краёв раны и зашивание её, так, как это делают в обычных условиях. Данные правила важно соблюдать, ведь при проведении хирургической обработки раны инкубационный период бешенства значительно уменьшается.
Сколько уколов делают человеку от бешенства? — здесь всё зависит от условий. Имеет значение кому назначено введение препарата — пострадавшему или человеку, который по роду своей деятельности может столкнуться с заражёнными животными. Разные виды вакцин создатели рекомендуют вводить по своему разработанному графику. После укуса больного бешенством животного может применяться метод шестикратного введения препарата. При вакцинации важно соблюсти несколько условий:
Весь период введения антирабической вакцины человек должен находиться под присмотром врачей. Экстренную иммунопрофилактику бешенства чаще всего проводят в травмпункте, которые для этого снабжены всем необходимым. Какие могут быть побочные эффекты у человека после уколов от бешенства? Раньше широко использовали вакцины, приготовленные из нервной ткани животных. Поэтому несколько лет назад после применения прививки от бешенства развивались заболевания головного мозга, такие как энцефалит и энцефаломиелит. Сейчас состав и методы изготовления препаратов немного изменились. Современные вакцины намного легче переносятся, после их применения лишь иногда возникает аллергическая реакция или проявляется индивидуальная непереносимость. Ещё не изобрели действенные препараты от бешенства, которые могли бы спасти жизнь человеку в момент развивающегося заболевания. Самое частое его осложнение — это смерть. По этой причине бешенство относится к числу наиболее опасных инфекций. Поэтому после укуса животного не нужно геройства — важно своевременно обратиться за помощью в травмпункт. источник Вирус бешенства попадает в организм человека после укусов больными дикими или домашними животными. Заражение происходит при попадании слюны носителя на поврежденные кожные покровы или слизистые оболочки. Инкубационный период вируса бешенства составляет от 2 недель до 2 месяцев. В некоторых случаях этот срок увеличивается до одного года. При общении с больным человеком следует соблюдать элементарную осторожность, поскольку после заражения в его слюне также содержится вирус бешенства. Опасность представляют укусы (множественные и глубокие), а также любые повреждения шеи, рук, головы и лица. Более того, при прямом контакте с носителем вирус бешенства может проникнуть в кровь даже через небольшие свежие царапины, открытые ранки, потертости, слизистые оболочки глаз и ротовой полости. При укусах в голову и лицо риск попадания вируса составляет 90%, повреждениях рук – 63%, ног – 23%. Впрочем, эти статистические данные не имеют никакой ценности для обычных людей. Помните о том, что любой укус следует расценивать, как потенциальный источник смертельно опасного заболевания. При этом совершенно неважно, кто именно вас укусил, ведь, подхватив бешенство, самый милый песик может превратиться в злобное, неуправляемое создание. После попадания в организм человека вирус бешенства начинает быстро размножаться. Во время этого процесса симптомы бешенства проходят через 3 ярко выраженные фазы:
Следует особо отметить один важнейший факт: бешенство, симптомы которого свидетельствуют о наступлении третьей фазы, не оставляет пострадавшему ни одного шанса на жизнь. Не забывайте о том, что вирус бешенства – смертельно опасен, и при отсутствии лечения он со 100% вероятностью приведет к летальному исходу. По этой причине к врачу необходимо обращаться не тогда, когда появятся первые признаки бешенства, а сразу после укусов и других травм, связанных с нападениями животных. Особенно важно это на фоне того, что в некоторых случаях у пациентов развивается так называемое тихое бешенство, не имеющее выраженных симптомов возбуждения. При таком развитии признаков бешенства человек не чувствует особых изменений общего состояния и считает, что все обошлось. Ошибочность бездействия становится понятной только после первых параличей, когда спасти жизнь пациента уже невозможно. Еще раз заметим, что любой укус животного следует рассматривать, как потенциальный источник заражения вирусом бешенства. Соответственно, пострадавшему необходимо обратиться к врачу и пройти курс лечения. Противовирусные прививки от бешенства делаются в травматологических пунктах. В нашей стране для этого используется препарат КОКАВ. Вакцина вводится внутримышечно на 0, 3, 7, 14, 30 и 90 день после укуса. Если травма была вызвана случайно, например, во время игры с хорошо знакомым домашним любимцем, курс лечения можно прекратить через 10-15 дней при отсутствии у животного признаков бешенства. Множественные повреждения и укусы, даже при отсутствии признаков бешенства, требуют применения антирабического иммуноглобулина. Он используется одновременно с вакцинацией в первые часы после травмирования. Также очень важно правильно обработать рану. Ее промывают теплой водой и обеззараживающим составом. Края раны протирают спиртом или 5% настойкой йода. Кроме того, пациенту вводят противостолбнячную сыворотку. Видео с YouTube по теме статьи: источник |
 Бешенство — это нейротропная (поражающая нервную систему) острая вирусная инфекция, заразиться которой, может, животное и человек. После попадания вируса в организм симптомы быстро набирают обороты, а оканчивается инфекция в большинстве случаев смертельным исходом. Виной тому особенности микроорганизма.
Бешенство — это нейротропная (поражающая нервную систему) острая вирусная инфекция, заразиться которой, может, животное и человек. После попадания вируса в организм симптомы быстро набирают обороты, а оканчивается инфекция в большинстве случаев смертельным исходом. Виной тому особенности микроорганизма.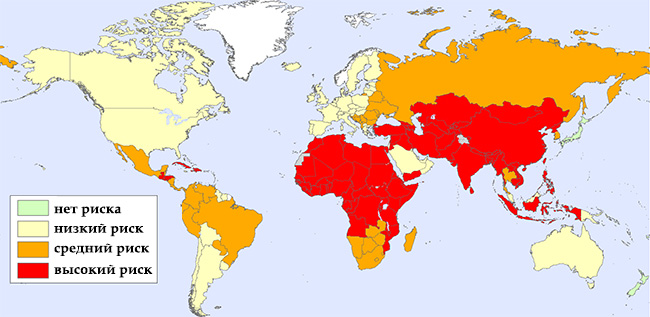 С вирусом бешенства можно встретиться не только в странах Африки и Азии, но и на постсоветском пространстве, так как он разносится дикими животными.
С вирусом бешенства можно встретиться не только в странах Африки и Азии, но и на постсоветском пространстве, так как он разносится дикими животными. Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.
Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека. Затем, лечение бешенства у человека проводят с учётом симптомов.
Затем, лечение бешенства у человека проводят с учётом симптомов. Неспецифическая профилактика бешенства начинается с истребления переносчиков инфекции и обнаружения, а также ликвидация источника. В недавние времена проводили так называемые зачистки диких животных, истребляли их. Так как в природе на первом месте по распространению бешенства стоят лисица и волк — их уничтожали. Сейчас такие методы не используют, только в случае изменившегося поведения им могут заняться специальные службы.
Неспецифическая профилактика бешенства начинается с истребления переносчиков инфекции и обнаружения, а также ликвидация источника. В недавние времена проводили так называемые зачистки диких животных, истребляли их. Так как в природе на первом месте по распространению бешенства стоят лисица и волк — их уничтожали. Сейчас такие методы не используют, только в случае изменившегося поведения им могут заняться специальные службы. Куда делают уколы от бешенства? — препараты от инфекции вводят внутримышечно. Каждая вакцина имеет свои особенности в назначении и введении. Доза препарата тоже может изменяться в зависимости от условий. К примеру, она зависит от места укуса или от давности травмы и контакта с животными. Прививку от бешенства делают в дельтовидную мышцу или в переднебоковую поверхность бедра. Есть вакцины, которые вводят в подкожную клетчатку живота.
Куда делают уколы от бешенства? — препараты от инфекции вводят внутримышечно. Каждая вакцина имеет свои особенности в назначении и введении. Доза препарата тоже может изменяться в зависимости от условий. К примеру, она зависит от места укуса или от давности травмы и контакта с животными. Прививку от бешенства делают в дельтовидную мышцу или в переднебоковую поверхность бедра. Есть вакцины, которые вводят в подкожную клетчатку живота.