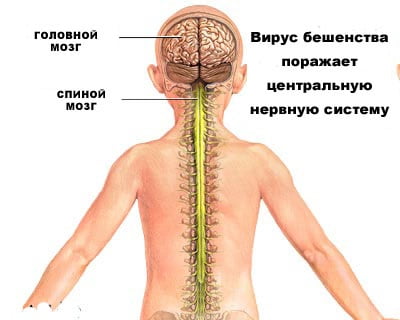
Бешенство – это острое инфекционное заболевание, вызванное вирусом, попадающим в организм человека при укусе больным животным или попадании на кожу его слюны. Клинически характеризуется тяжелым поражением нервной системы. Является одним из самых опасных инфекционных заболеваний.
Без специфического лечения – введения вакцины против бешенства – заболевание заканчивается смертельным исходом. Чем раньше человек обратится за медицинской помощью после укуса, тем меньше шансов заболеть. Давайте познакомимся с причинами, признаками бешенства у людей, поговорим о принципах его диагностики и лечения, а также о том, как избежать этого опасного недуга.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Вирус нестоек во внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час. Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения. Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Инкубационный период бешенства составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года, то есть вирус может существовать в организме без проявления симптомов. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня.
Описаны единичные случаи крайне продолжительного инкубационного периода. Так, он составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Бешенство у человека проходит три стадии развития, каждая из которых проявляется различными симптомами.
Начальная стадия бешенства (1-3 дня):
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
- Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
- Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
- Дыхание больного становится редким и судорожным.
- Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
- Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
- Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
- Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
Диагностика основывается на данных анамнеза: укус животного или ослюнение кожи. Затем играют роль специфические признаки бешенства: водобоязнь, повышенная чувствительность к раздражителям (звукам, свету, сквозняку), обильное слюнотечение, приступы психомоторного возбуждения с судорогами (даже в ответ на малейшее движение воздуха).
Из лабораторных методов можно отметить обнаружение антигенов вируса бешенства в отпечатках с поверхности роговицы. В анализе крови отмечается лейкоцитоз за счет увеличения содержания лимфоцитов. После гибели больного на вскрытии в веществе головного мозга обнаруживают тельца Бабеша-Негри.
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Однако, бешенство неизлечимо в последней стадии. Вероятность летального исхода при заражении – 99,9 %.
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он поранился предметами, на которых была слюна заражённого;
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов.
При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
источник
Бешенство относится к заболеваниям, против которого практически бессильны неспецифические профилактические мероприятия, поскольку возбудитель инфекции постоянно присутствует в природных очагах среди популяции животных. Эта болезнь известна очень давно и до определенного времени всегда приводила к смерти человека. Распространенность заболевания невысока, но случаи инфекции регистрируются практически во всех странах мира, за исключением ряда островных и северных государств (Великобритания, Япония, Норвегия и др.).
Бешенство представляет собой инфекционный зооноз с острым течением, возбудителем которого является вирус Neuroiyctes rabid. Заболевание характеризуется тяжелым поражением ЦНС (центральной нервной системы) и при отсутствии своевременной экстренной вакцинации является угрожающим жизни.
Несмотря на то, что остановить персистенцию вируса в природе человеку не под силу, развитие заболевания легко предотвращается путем своевременной и правильной вакцинации человека с подозрением на бешенство. Но при несвоевременном обращении к врачу и развитии клинической картины больной обречен на смерть. В этой статье мы рассмотрим симптомы бешенства у человека и профилактические меры для предотвращения развития заболевания.
Вирус, вызывающий бешенство, отличается высокой патогенностью для теплокровных птиц и животных. Циркулирующий в природе вирус поддерживает свою жизнедеятельность, распространяясь среди популяции животных и птиц. Несмотря на это, источниками заражения в превалирующем большинстве случаев являются собаки, как домашние, так и бродячие, которые тем или иным способом заражаются от диких животных. Доля диких животных, как источников инфекции, составляет около 25-28 % из всех случаев бешенства. В десяти процентах случаев заражение происходит от кошек.
Вирус бешенства находится в слюне зараженного животного. Человек заражается при ослюнении и укусе животным, больным бешенством. Особо опасными в плане заражения считаются укусы кистей рук и головы, а также множественные укусы. Для заболевания характерна сезонность, приходящаяся на весенне-летнее время. Больной человек, как источник инфекции, теоретически представляет опасность в период развития клинической картины, когда он не контролирует свои действия.
По данным Россельхознадзор, только за полугодие 2012 г. в России было зафиксировано 950 случаев бешенства, в основном в ЦФО — 52%, Приволжском -17%, Уральском 8%, ЮФО — 7% Сибирском 7%. Основными распространителями бешенства считаются лисы, в России на каждые 10 км2 приходится до 10 лисиц, а для того, чтобы заболевание не развивалось стремительно должно быть не более 1 лисы на 10 км2.
В последние годы в России стало увеличивается число волков и енотовидных собак, которые наряду с лисами также могут активно распространять вирус. Более того, стали заболевать и такие животные как рыси, ежи, медведи и лоси, которым это не свойственно. Увеличивается случаи нападения на человека бешеных ворон.
Очень важно своевременно вакцинировать домашних животных. Бывают случаи, когда домашние собаки, непривитые от бешенства, выезжают с хозяевами на природу, на дачу, нападают на ежей или возвращаются из леса в крови и взъерошенными, а потом, спустя некоторое время начинают неадекватно реагировать на ласку и избегать света, прятаться в темных местах и вскоре погибают.
Раньше, после укуса домашней собаки, прежде, чем проводить профилактику, за животным наблюдали в течение 10 дней, если собака не погибала, то препараты не назначались (см. симптомы бешенства у собаки). Сегодня же, при тяжелой обстановке с бешенством и наличием безопасной вакцины рекомендуется сразу же после укуса обращаться к медицинской помощи и проводить вакцинопрофилактику.
Как писалось ранее, борьба с бешенством в случае укуса или ослюнения зараженным животным сводится к проведению вакцинации больного. Поэтому на сегодняшний день больные, поступающие с явной клинической картиной бешенства, являются редкостью. Заболеваемость бешенством связана с тремя основными причинами:
- Позднее обращение за медицинской помощью после укуса;
- Нарушения режима в период проведения прививок против бешенства;
- Незавершенная вакцинация.
К сожалению, для многих людей роковой становится элементарная безграмотность и безалаберность по отношению к своему здоровью. Воспринимая укус животного, как банальную царапину, человек ставит под угрозу свою жизнь. Бешенство – это как раз тот случай, когда лучше перестраховаться и незамедлительно обратиться к врачу в случае укуса и даже ослюнения животным.
Что происходит с организмом человека после заражения бешенством? По нервным путям вирус попадает в головной и спинной мозг и вызывает гибель нервных клеток. Постепенно разрушение нервной системы вызывает определенную симптоматику и, в конце концов, приводит к смерти больного.
Диагностика болезни основывается на собранном анамнезе (факт ослюнения или укуса) и клинических проявлениях болезни, которые являются типичными у большинства заболевших. Картина крови характеризуется увеличением лимфоцитов и отсутствием эозинофилов. В отпечатках с поверхности роговицы глаз можно обнаружить антиген вируса бешенства.
После попадания вируса в организм человека наступает скрытый или инкубационный период продолжительностью 1-3 месяца. В редких случаях возможно укорочение этого периода до 10-12 дней и удлинение вплоть до одного года. На длительность инкубации влияет место укуса – чем длиннее путь до головного мозга, тем дольше длится скрытый период. Бывали случаи, когда человек заболевал через 4 года после укуса бешеной коровы.
После инкубационного периода возникает истинное заболевание. Выделяют три стадии бешенства, которые сменяют друг друга: I — начальная, II — возбуждения, III — параличей. Итак, какие симптомы бешенства появляются у человека после укуса инфицированным животным?
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
- Данная стадия характеризуется высокой рефлекторной возбудимостью с преобладанием тонуса вегетативной нервной системы.
- Одним из ярких симптомов является гидрофобия или водобоязнь. Когда больной пытается сделать глоток, возникает спастический спазм глотательных мышц и дыхательной мускулатуры вплоть до рвоты. Данному симптому характерна прогрессия – в дальнейшем даже звук льющейся воды и ее вид вызывает спазм гортани и глотки.
- Изменяется характер дыхания – оно становится коротким и судорожным.
- Внешние раздражители обостряют реакцию нервной системы. Возникают судороги, искажающие лицо человека.
- Судорожный приступ может быть спровоцирован движением воздуха, резким звуком и ярким светом. Вследствие этих проявлений больной испытывает страх перед ранее привычными раздражителями.
- Объективно наблюдаются расширенные зрачки и экзофтальм с фиксированным взглядом в одну точку. Резко ускоряется пульс. Больной сильно потеет и страдает от обильного непрекращающегося слюнотечения.
- Продолжают прогрессировать нарушения психики. Во время приступа отмечается сильное психомоторное возбуждение. Больной становится буйным и опасным как для себя, так и для окружающих и совершает агрессивные и яростные действия (отсюда и возникло название заболевания). Больные бросаются на окружающих, могут ударить и даже укусить, могут нанести урон себе – рвать волосы, одежду, ударяться о стены и пол. В момент приступа человека одолевают ужасающие слуховые и зрительные галлюцинации. На пике приступа возможна остановка дыхания и сердца.
- В период между приступами человек становится адекватным, правильно отвечает на вопросы и не проявляет признаков агрессии.
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
При развитии клинической картины прогноз всегда неблагоприятный. В стационаре лечение сводится к облегчению состояния больного – создание особых условий без воздействия ветра, шума и света. В больших дозах больному вводят опиоидные анальгетики и проводят поддерживающую терапию. Перевод на искусственную вентиляцию легких продлевает жизнь. Но исход всегда одинаков – смерть больного.
Первое, о чем должен помнить любой человек, укушенный животным – как можно быстрее обратиться за медицинской помощью. Алгоритм дальнейшей лечебной тактики, в том числе необходимость экстренной вакцинации, определяет только врач. Профилактика бешенства у людей из группы риска (укушенных или ослюнявленных больным животным) проводится путем активной и пассивной вакцинации антирабическим иммуноглобулином по схеме.
До обращения к врачу нужно как можно раньше промыть рану большим количеством проточной воды. Профилактическая вакцинация против бешенства показана для лиц, имеющих профессиональный риск заражения бешенством (ветврачи, охотники и пр.).
Активную иммунизацию следует проводит незамедлительно, она производится в 1 день, на 3 день, 7, 14, 28, ВОЗ также рекомендует осуществлять дополнительную инъекцию через 3 месяца после шестой инъекции. Вакцину вводят по 1 мл внутримышечно. Этой схемы бывает достаточно для формирования иммунитета.
Когда показана вакцинопрофилактика?
- после укуса грызунами, живущими на воле
- после укусов, нанесении легких царапин или ослюнении кожи человека явно бешеным животным, неизвестным животным или при подозрении у него бешенства
- после укусов через тонкую одежду, а также при получении раны предметами, которые были загрязнены слюной подозрительными или бешеными животными
Когда прививку от бешенства производить не целесообразно?
- при ранах и укусах домашними крысами или грызунами в местностях, в которых в течение последних двух лет не регистрировались случаи бешенства животных
- при укусах сквозь очень плотную ткань и при сохранении целостности кожных покровов
- после получения ран от не хищных птиц
- при употреблении молока или мяса бешеных животных, но термически обработанных
- если животное заболело только спустя более 10 дней после произошедшего ранения или укуса, либо через 10 дней после укуса осталось здоровым ( на сегодняшний день этот пункт считается не актуальным и следует как можно раньше после укуса обратиться за медицинской помощью)
- после контакта с человеком, больным бешенством — если не произошло осюнения слизистых или нарушения целостности кожи
Побочные эффекты после вакцинации могут быть следующими: повышение температуры до 38С, головная боль, озноб, аллергические проявления, нарушение пищеварения, увеличение лимфатических узлов, боли в суставах, в месте инъекции — уплотнение, легкая болезненность, отеки.
источник
Бешенство является острым инфекционным заболеванием человека и животных, при котором поражается центральная нервная система. Его причиной являются вирусы, обладающие тропностью к тканям нервной системы, куда после укуса больного животного они продвигаются со скоростью 3 мм в час. После репликации и накопления в тканях центральной нервной системы вирусы по нейрогенным путям распространяются в другие органы, чаще всего в слюнные железы.
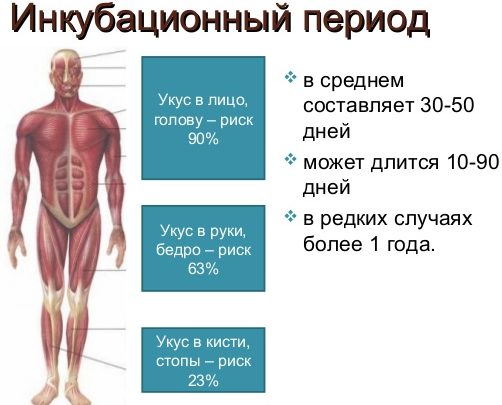
Частота развития заболевания зависит от места и тяжести поражения при укусе. В 90% случаев болезнь развивается при укусах в шею и лицо, в 63% — в кисти рук, в 23% — в плечо. Признаки и симптомы бешенства на всех стадиях развития заболевания высокоспецифичны. Эффективных методик лечения заболевания не существует. Болезнь, как правило, заканчивается смертельным исходом. Своевременная прививка от бешенства — самая эффективная профилактика заболевания. Антирабическую вакцину впервые в 1885 году получил французский микробиолог Луи Пастер. А в 1892 году Виктор Бабеш и в 1903 году А. Негри описали специфические включения в нейронах головного мозга погибших от бешенства животных (тельца Бабеша — Негри).
Рис. 1. На фото вирусы бешенства.
Фильтрующийся вирус бешенства является представителем рода Lyssavirus (от греческого lyssa, что значит бешенство, бес) семейства Rhabdoviridae.
Вирус бешенства обладает тропностью к нервной ткани.
- Вирусы бешенства чувствительны к нагреванию. Они быстро инактивируются при воздействии на них растворов щелочей, йода, детергентов (поверхностно-активных синтетических веществ), дезинфицирующих средств (лизол, хлорамин, карболовая и хлористоводородная кислоты).
- Вирусы чувствительны к ультрафиолетовому облучению, быстро погибают при высушивании, в течение 2-х минут погибают при кипячении.
- При низких температурах и заморозке вирусы бешенства сохраняются длительное время. До 4-х месяцев сохраняются в трупах животных.
Вирусы передаются человеку при укусах со слюной или через поврежденные кожные покровы, куда попала слюна больного животного. Поражение центральной нервной системы неизбежно приводит к смерти больного. О наличии вирусов в центральной нервной системе говорит обнаружение «телец Бабеша-Негри» в ганглиозных клетках.
Рис. 2. На фото вирусы бешенства, по внешнему виду напоминающие пулю. Один их конец закруглен, второй плоский. Синтез вирусных частиц происходит в цитоплазме нейронов.
Рис. 3. На фото вирус бешенства. Вирион окружен двойной оболочкой. На внешней оболочке вирусных частиц расположены шипы (выступы) с шишковатыми вздутиями на концах. Внутри вирионов расположен внутренний компонент, представляющий собой нитевидные образования. На фото отчетливо видны поперечные полосы, представляющие собой нуклеопротеид.
В 1892 году В. Бабешом и в 1903 году А. Негри были описаны специфические включения в цитоплазме нейронов головного мозга животных, которые погибли от бешенства. Они получили название телец Бабеша — Негри. Крупные нейроны аммонова рога, пирамидальные клетки больших полушарий, клетки Пуркинье мозжечка, нейроны зрительного бугра, клетки продолговатого мозга и ганглии спинного мозга — участки нервной системы, где чаще всего встречаются тельца Бабеша-Негри.
Цитоплазматические включения являются строго специфичными для заболевания бешенством
Тельца Бабеша-Негри определяются в нейронах головного мозга собак, погибших от бешенства, в 90 — 95% случаев, у человека — в 70% случаев.
По мнению ряда исследователей тельца Бабеша-Негри представляют собой:
- места, где происходит репликация вирионов,
- места, где происходит продукция и накопление специфического антигена возбудителя бешенства,
- внутренняя зернистость телец Бабеша-Негри представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 4. На фото нервные клетки с цитоплазматическими включениями. Тельца Бабеша-Негри имеют разную форму — округлую, овальную, сферическую, амебовидную и веретенообразную.
Рис. 5. На фото тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 6. На фото тельца Бабеша-Негри в свете обычного микроскопа. Они окружены светлым ободком.
Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических включений — телец Бабеша-Негри.
Бешенство — типичное зоонозное заболевание. Его эпидемиология связана с распространением заболевания среди животных. В России существует три типа очагов бешенства:
- Природные очаги заболевания зарегистрированы в Поволжье, западных и центральных районах, где источником заболевания в 35 — 72% являются красные лисицы. Вирусы передаются так же волками, барсуками и енотовидными собаками.
- Природные очаги в заполярье (арктические очаги), где вирусы циркулируют среди песцов.
- В городах («городские очаги») вирусы циркулируют среди собак, от которых передаются при укусах кошкам и сельскохозяйственным животным.
Собаки являются виновниками бешенства в 60% случаев, лисицы — в 24%, кошки — в 10%, волки — в 3%, собаки, шакалы, скунсы, барсуки, летучие мыши, койоты, рыси и енотовидные собаки — в 3% случаев.
Рис. 7. В Поволжье, западных и центральных районах России источником заболевания в 35 — 72% являются красные лисицы.
В организм человека и животного вирусы бешенства проникают при укусах больными животными. Для человека особо опасными являются укусы в голову, шею и кисти рук. При укусах в голову и шею заболевание протекает с коротким инкубационным периодом и особенно бурно. Вирусы бешенства могут проникнуть в организм человека при ослюнении в случае, когда на коже есть порезы, трещины или царапины, а так же через слизистые оболочки.
Рис. 8. В организм человека и животных вирусы бешенства проникают при укусах больных животных.
Передача вирусов бешенства от человека к человеку регистрируется крайне редко
Первичная репродукция вирусов происходит в мышечной ткани в зоне входных ворот. Далее вирусы достигают окончаний периферических нервов и начинают продвигаться по их осевым цилиндрам и периневральным пространствам. Примерная скорость продвижения вирусов составляет 3 мм в час.
Репродукция вирусов бешенства происходит в нейронах головного мозга области аммонова рога, клеток Пуркинье мозжечка, в нейронах продолговатого мозга. Доказано, что ядра черепно-мозговых нервов и симпатические ганглии так же являются местами размножения и накопления вирусов. Далее вирусы разносятся по всему организму и попадают в слюнные железы.
В нервной ткани при гистологическом исследовании обнаруживаются геморрагии. Ядра нервных клеток набухают и распадаются. В цитоплазме нейронов обнаруживаются тельца Бабеша-Негри. Организм на внедрение вирусов отвечает образованием антител, которые стараются нейтрализовать инфекционные агенты.
Инкубационный период при заболевании длится от 30 дней до 3-х месяцев. В некоторых случаях он может составлять 10 — 12 дней, и даже от 100 дней до 1-го года. При укусах в область шеи и лица инкубационный период короткий и составляет в среднем от 10-и до 14-и дней. При укусах в конечности — 1,5 месяцев и более.
Состояние больного в инкубационный период остается удовлетворительным.
Первые симптомы бешенства связаны с местом укуса, где появляется зуд и ноющие боли. У больного повышается температура тела до субфебрильных цифр, беспокоит головная боль и недомогание, пропадает аппетит. Появляется светобоязнь, повышенная чувствительность к слуховым раздражителям и страшные сновидения. Далее устанавливается бессонница. Страх, тревога и чувство тоски постоянно сопровождают больного. Усиливается потливость, появляется тошнота и рвота.
«Пароксизм бешенства» — первый признак заболевания всегда развивается внезапно. Его причиной является какое-либо раздражение. Чаще всего это дуновение воздуха, возникающее при открывании дверей и ходьбе (аэрофобия), попытка сделать глоток воды (гидрофобия), яркий свет и громкий разговор, прикосновения, кашель и др. Чуть позже приступ вызывает вид самой воды.
Приступ начинается со вздрагивания всего тела. Больной вытягивает дрожащие руки вперед, а голову и туловище отклоняет назад. Вдох затруднен, выдох поверхностный. Глаза выпучены. Лицо цианотично. На лице выражение страха и страдания. Больной начинает метаться по палате, рвать белье и просить о помощи, часто икать. Возбуждение продолжается несколько секунд. Приступы бешенства сменяются состоянием астении, близким к прострации. Часто отмечаются психические расстройства в виде делирия, зрительных и слуховых галлюцинаций устрашающего характера, бредом и речевой бессвязностью.
Слюна густая и вязкая, в большом количестве скапливается во рту. Через несколько дней слюна становится жидкой. Ее огромное количество отплевывается больным, далее она начинает стекать со рта по подбородку. В это время больной еще может проглатывать мелкие кусочки пищи. Стадия возбуждения длится от 4 до 7 дней. Смерть больного в стадии возбуждения наступает от паралича сосудодвигательного и дыхательного центров. Часто стадия возбуждения переходит в паралитическую стадию.
Рис. 9. На фото больные в стадии возбуждения. «Пароксизм бешенства» — первый признак бешенства.
Если смерть больного не наступила в стадии возбуждения, развивается паралитическая стадия, которая характеризуется развитием параличей и парезов вначале верхних, а потом и нижних конечностей. В ряде случаев отмечаются восходящие параличи Ландри.
Слюнотечение продолжается. Больной неподвижен. Его состояние несколько улучшается. Появляется аппетит. «Успокоение» длиться 1 — 3 дня. Заостренные черты лица и потеря веса — симптомы обезвоживания больного в этот период. Постепенно нарастает тахикардия, начинает падать артериальное давление. Стадия параличей быстро заканчивается смертью больного.
Рис. 10. На фото больные бешенством. Гидрофобия — один из основных симптомов заболевания. На фото видно, как приступ бешенства вызывает вид самой воды
«Тихое» бешенство развивается в случае, когда отсутствует фаза возбуждения. При данной форме заболевания развиваются параличи разной распространенности (чаще восходящие параличи Ландри). Аэро- и гидрофобия выражены слабо или отсутствуют.
Смерть больного наступает от паралича сосудодвигательного или дыхательного центров. «Тихое» бешенство чаще встречается при укусах вампиров (Южная Америка).
Рис. 11. На фото летучие мыши (вампиры) — основные источники вирусов «тихого» бешенства на американском континенте.
Существует несколько вариантов течения заболевания: бульбарная, церебро-маниакальная, мозжечковая и паралитическая. Общими для всех них являются симптомы спазма глотательной мускулатуры и возбуждения.
Вирусы бешенства накапливаются в слюнных железах, из которых выделяются со слюной за неделю до появления первых симптомов и признаков заболевания, в период продрома (инкубационный период) и в период заболевания. Все животные погибают от бешенства в течение 8 — 10 дней. Исключение составляет желтый (лисицевидный) мангуст, который является носителем вируса в течение нескольких лет. При этом клиническая картина заболевания у него отсутствует. У летучих мышей заболевание может приобретать хроническое бессимптомное течение. Собаки и кошки живут рядом с человеком, из-за чего бешенство животных приобретает большое эпидемиологическое значение.
Рис. 12. В городах («городские очаги») вирусы бешенства циркулируют среди собак и кошек.
Заражение собак происходит при укусах бешеных собак, волков и кошек. Период инкубации составляет 2 — 8 дней. Бешенство у собак начинается с необычного, беспокойного поведения животного. Они отказываются от пищи и пожирают несъедобные предметы. Лай у собаки становится сиплым и воющим. Животное не пьет воду. Глотает с трудом. Изо рта выделяется обильная слюна. Очень быстро наступает возбуждение. Животное мечется, пытается кусать других животных и человека. Далее развиваются параличи и наступает смерть животного. Если период возбуждения не наступил («тихое бешенство»), то животное умирает значительно быстрее.
Выявит ранние симптомы и признаки бешенства у собаки ветеринарный врач. Больное животное убивается, а его мозг направляется на гистологическое исследование.
Рис. 13. Заражение собак происходит при укусах бешеных собак, волков и кошек.
Рис. 14. Обильное слюнотечение — основной признак бешенства у собак.
При появлении у кошек или собак, которые самостоятельно гуляют на улице, царапин или укусов необходимо незамедлительно обратиться к врачу ветеринару.
Рис. 15. На фото видны цитоплазматические включения (тельца Бабеша-Негри) при бешенстве у животных.
Заражение кошек происходит при укусах больных кошек, собак, ежей и грызунов. Первые признаки и симптомы бешенства у кошек появляются после окончания инкубационного периода. За этот период вирусы проникают в клетки центральной нервной системы, где размножаются и далее распространяются по всему организму, накапливаясь в большом количестве в слюнных железах. Латентный период у взрослых особей составляет 10 дней — 6 недель, (в среднем — 2 — 3 недели). Инкубационный период у котят составляет до 7 дней. При слюнотечении вирусы бешенства в большом количестве выделяются во внешнюю среду.
Рис. 16. Заражение кошек происходит при укусах бешеных кошек, собак, ежей и грызунов.
Кошки становятся заразными до появления первых признаков и симптомов бешенства.
Буйная форма заболевания у кошек длится 3 — 12 дней.
В период продрома животное становится вялым, отказывается от пищи. Иногда кошки становятся излишне ласковыми. Далее регистрируется пугливость, беспокойство и нервозность. Животное озирается по сторонам, беспричинно кусается и грызет (даже съедает) несъедобные предметы. Его беспокоит укушенное место, где развивается воспаление. Далее появляются рвота и понос. Приступы агрессии вызываются громким звуком или ярким светом.
Рис. 17. В период продрома при бешенстве кошки часто становятся излишне ласковыми.
Через 3-е суток наступает маниакальная стадия заболевания. Она длится от 3-х до 5-и дней. Спазм глоточной мускулатуры — основной симптом бешенства у кошки в этот период. Начинается обильное слюнотечение. Животное не может пить воду, бросается на людей, старается укусить голову или шею. Агрессия сменяется депрессией.
Рис. 18. На фото кошка, больная бешенством. Обильное слюнотечение — основной симптом заболевания.
Рис. 19. На фото маниакальная стадия заболевания.
Депрессивная фаза длится 2-е суток. У животного прекращается двигательная активность. Оно прячется в темных углах помещения. Появляются признаки прогрессирующего паралича: пропадает голос, отвисает челюсть, вываливается язык, слюна выделяется обильно, появляется косоглазие, роговица глаз становится мутной. Начинается паралич конечностей — сначала задних, а потом передних. Гибель животного наступает от паралича дыхательных мышц и сердца.
Рис. 20. Депрессивная фаза заболевания у кошек.
Атипичная форма заболевания у кошек встречается редко. Рвота и понос с кровью приводят к быстрому обезвоживанию животного. Данная форма бешенства тяжело диагностируется. Его длительность может достигать 6-и месяцев. Заболевание заканчивается гибелью животного.
Вакцинация — единственный надежный метод профилактики бешенства у животного.
Рис. 21. Домашние животные, которые покусами человека или другие животные, незамедлительно доставляются в ветеринарную клинику, где подлежат осмотру и карантированию в течение 10-и дней.
Рис. 22. Основные методы лабораторной диагностики бешенства.
Вирусоскопия, серологические и биологический метод — основные методы диагностики заболевания. Исследованию подлежат мозг умерших от бешенства людей и животных, слюна и ткань слюнных желез.
Рис. 23. На фото вирусы бешенства под микроскопом. По внешнему виду они напоминают пулю.
Непрямой метод флюоресцирующих антител является наиболее точным и быстрым при диагностике бешенства. Его результативность достигает 100%. При получении положительных результатов применение других методик диагностики не требуется.
Рис. 24. На фото в мазках биологического материала, обработанных антирабическим иммуноглобулином, меченным ФИТЦ, наблюдаются антигены вируса, имеющие вид зеленых гранул. У разных животных и человека они имеют разную форму и величину.
Рис. 25. На фото гистопрепарат ткани мозга. Видны цитоплазматические включения — тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Цитоплазматические включения тельца Бабеша-Негри являются строго специфичными для заболевания бешенством.
Для диагностики бешенства используется биопроба на мышах. Наличие вирусов у них подтверждается непрямым методом флюоресцирующих антител или обнаружением телец Бабеша-Негри при гистологическом исследовании. Для определения развития поствакцинального иммунитета используются серологические методы исследования.
Прогноз при бешенстве неблагоприятный. Заболевание всегда заканчивается смертью человека и животного.
- Только холоднокровные животные обладают естественным иммунитетом к бешенству.
- Прививочный иммунитет основан на выработке антител к вирусам, вызывающих заболевание.
- По мнению многих исследователей при бешенстве большую роль играет не только гуморальный иммунитет (выработка антител), но и тканевой иммунитет и выработка привитым организмом ингибиторов вирусов — интерферонов.
Проведение пассивной иммунизации антирабическим гамма-глобулином — самый эффективный метод лечения и профилактики бешенства.
На сегодняшний день эффективных методов лечения заболевания не существует. Применяется только симптоматическое лечение:
- с целью профилактики рефлекторных судорог проводится защита больного от всевозможных внешних раздражителей — сквозняков, яркого освещения, громких разговоров, шума;
- борьба с повышенной возбудимостью (введение хлоралгидрата в клизме, морфина);
- нормализация водно-электролитного баланса.
Если у человека, которого укусило животное, появились признаки недомогания, ему необходимо незамедлительно обратиться в медицинское учреждение.
Сходные с заболеванием бешенством признаки имеют:
- ботулизм (бульбарная форма),
- полиомиелит (паралитическая стадия),
- вирусный энцефалит,
- приступы истерии у больных, укушенных здоровым животным,
- отравления стрихнином,
- отравление атропином,
- алкогольный делирий.
Бешенство — смертельно опасное заболевание. Незамедлительное обращение за медицинской помощью после укуса животного убережет от заболевания. Необходимо помнить, что заболевание может иметь атипичное течение («тихое бешенство»). Бездействие в данном случае приводит к параличам и смерти больного.
Все о профилактике бешенства, вакцине и вакцинации читай в статье
источник
Бешенство (рабиес) — это острое, вирусное инфекционное заболевание, общая для человека и животных, если вовремя не принять меры, заканчивается одним, летальным исходом.
Вирус вызывающий заболевание называется Rabies virus. Попадает через слюну зараженного животного (собаки, лисы, кошки, мыши), в основном через укус или открытую ранку.
Во внешней среде при различных температурах, вирус ведет себя по разному, при нагреве до температуре 60 градусов, вирус погибает за 15 минут, при этом к низким температурам вирус устойчив.
Вирус плохо переносит: лучи солнца, ультрафиолет, многие дезинфицирующие средства, этиловый спирт, при этом устойчив к такому токсичному веществу как фенол.
Бешенство вызывает специфический энцефалит (воспаление в мозгу). Вирус заражает мозг и в конечном итоге приводит к смерти.
После укуса бешеного животного вирус размножается в мышцах и подкожной клетчатке.
В большинстве случаев во время инкубационного периода (обычно от одного до трех месяцев) вирус остается близко к месту воздействия. Затем вирус перемещается через периферические нервы в мозг, а оттуда почти во все части тела.
Любое млекопитающее может распространять бешенство. Чаще всего передается через слюну летучих мышей, собак, лисиц, енотов и скунсов.
В России бродячие собаки являются наиболее вероятным животным для передачи бешенства. Вирус также был обнаружен у коров, кошек, хорьков и лошадей.
Местный отдел здравоохранения, как правило, постоянно отслеживает и имеет информацию о том, какие животные в той или иной местности были обнаружены с вирусом бешенства.
Инкубационный период бешенства, может быть, как коротким и проявиться уже через неделю (7 дней), так и затяжным, проявляясь спустя несколько месяцев (от 1 до 3 месяцев).
Все зависит от места куда вас покусало животное, если укусы возле шеи или лица, вирус в течении 7 дней может поразить нервные клетки головного мозга, что вызовет смерть.
С укусами возле ног вирус проявит себя в течение нескольких месяцев (были случаи когда вирус у люди не проявлялся больше полугода). У детей рабиес проявляется быстрее чем у взрослого человека.
Любая деятельность, приводящая к контакту с возможными бешеными животными, например, путешествия в местах, где чаще всего встречается вирус (Африка и Юго-Восточная Азия), в деревнях и лесах, а также вблизи летучих мышей, все это увеличивает риск заражения бешенством.
Первые симптомы бешенства у человека могут появиться быстро, в течение 1 недели после заражения.
Первые признаки бешенства у человека очень обобщены и включают в себя слабость, высокую температуру, лихорадку и головные боли . Без истории потенциального контакта с бешеным животным эти симптомы не вызывали бы подозрения на бешенство, поскольку они очень похожи на общие признаки гриппа или другого вирусного заболевания.
Болезнь может принимать две формы:
- При паралитическом бешенстве (примерно в 20% случаев) мышцы пациента медленно становятся парализованными (обычно начиная с места укуса). Это менее распространенная форма и заканчивается комой и смертью.
- При яростном бешенстве (около 80% случаев) у пациента проявляются классические симптомы бешенства, такие как:
- паника, тревога и путаница (пациент часто чрезмерно активен);
- энцефалит, вызывающий галлюцинации, путаницу и кому;
- слюнотечение;
- гидрофобия (страх воды);
- затруднение глотания.
Болезнь почти всегда смертельна. Как только проявляются клинические признаки бешенства у человека, он умирает (смотрите фото последствий выше).
У животных бешенство диагностируется путем обнаружения вируса Рабиес в любой пораженной части мозга.
Животное подвергают эвтаназии. Исследования подозреваемого животного поможет избежать обширной диагностики человека, который с ним контактировал.
У людей, бешенство диагностируется путем взятия на анализы слюны, образцов крови, спинной жидкости и образцов кожи. Могут потребоваться несколько тестов. Исследования проводятся для обнаружения белков на поверхности вируса, обнаружении генетического материала вируса или проявления антител (иммунного ответа) на вирус.
Лечение проводиться в случаи, если врач подозревает, что человек контактировал с потенциально бешеным животным.
Если животное является домашним или фермерским, у которого нет симптомов, его можно взять под наблюдение на 10 дней. Дикие животные, которые могут быть пойманными, подвергаются эвтаназии и проверяются на наличие вируса.
Если животное не удалось найти или поймать, лучше сразу проконсультироваться у врача.
Общий путь для определения постконтактной профилактики (защитная терапия) против бешенства требует следующих представленных человеком информации врачу:
- Укус: Был ли человек укушен, если да, место укуса? (Укусы лица, руки несут самый высокий риск заражения, при лечении рассматриваются все виды укусов).
- Инцидент, связанный с укусом: слюна коснулась открытой раны или слизистой оболочки?
- Риск заражения животных: в большинстве своем зарегистрированных случаев заражения бешенством от полностью вакцинированных домашних собак или кошек нет. Если вы были покусанными своим питомцем, важно определить, был ли укус спровоцирован или беспричинным. Спровоцированный укус включает любые обстоятельства, при которых человек прикасался, угрожал, пугал, кормил или иным образом контактировал с животным до момента укуса. Если провоцирующих действий не было, укус считается неспровоцированным (беспричинным), и это увеличивает вероятность того, что у питомца бешенство.
- Летучие мыши. Любой контакт с летучей мышью, который приводит к потенциальной царапине, укусу или попадания на слизистую оболочку слюны, необходимо проверить.
Поскольку бешенство является смертельным заболеванием, нужно действовать сразу, и не ждать пока появится дополнительная информация.
В первую очередь проводиться серия инъекций. Первый – антирабический гамма-глобулин, который помогает предотвратить заражение человека вирусом рабиес.
Затем следуют еще четыре инъекции в течение следующих двух недель. И все это против бешенства, помогая организму бороться с вирусом.
После введения инъекции организм начнет выработку антител, которые встретится с вирусом и, если вакцинация была проведена своевременно, приведут к полному уничтожению в организме вируса бешенства.
Прогнозы не радуют. Люди, заболевшие бешенством в обязательные порядки, погибнут, это практический единственная в мире инфекция со 100% летальностью. Поэтому нужно немедленно принимать меры!
Предотвратить бешенство можно, если хорошо ухаживать за домашними животными и присматривать за ними на улице.
Вакцинируйте домашних животных и держите их подальше от диких животных. Сами тоже ни в коем случаи не подходите к диким животным.
Если вы любите летучих мышей, держите их вне дома, и держитесь подальше от зон с летучими мышами (в основном это темные места, пещеры, чердаки и крыши домов).
источник
Бешенство – особо опасное инфекционное заболевание, вызываемое инфицированием нейтропным вирусом Rabies virus . Провоцирует возникновение энцефалита (воспалительного процесса головного мозга) специфического происхождения. При попадании в живой организм вирус распространяется по клеткам ЦНС, инициирует разрушение их структурной целостности с последующим отмиранием. Патология характеризуется быстрым течением активной фазы, тяжелой симптоматикой и высоким риском летального исхода.
Заражение человека происходит вследствие укуса инфицированного животного. Эволюционная частотность болезни зависит от места инфицирования и тяжести локального поражения. Само заболевание характерно специфическими признаками на всех стадиях развития.
Этиология вируса доподлинно не изучена. Существуют рукописные доказательства происхождения заболевания еще с древних времен. Тогда болезнь носила название «водобоязнь» (гидрофобия) – древние люди замечали у зараженных животных паническую боязнь воды. В то время эффективных лекарств против бешенства не придумали, поэтому укушенный человек заранее обрекался на смерть.
Вирус бешенства классифицирован по миксовирусовой группе Lyssavirus семейство Rhabdovtridae. Имеет форму винтовочной пули размерами до 200 нм с однонитиевой РНК. Является патогенным для теплокровных животных и человека. Различают два вида вириона: циркулирующий (природный, опасный для людей) и фиксированный (синтезирован лабораторно, безвредный для человека).
Источником заражения человека могут быть собаки (до 60%), кошки, дикие животные (до 35%), волки (3%), другие животные (2%). Существует гипотеза первоначального источника вириона бешенства – грызуны, не погибшие сразу после вирусного проникновения.
Вирион бешенства концентрируется в слюнных железах, выделение активного микроба происходит со слюной жидкостью. Вероятность заражения человека больным животным при укусе составляет 95%, при ослюнении 60%. Вирион-возбудитель бешенства обладает высокой тропностью (органическая привязанность к определенному виду ткани) к нервным клеткам.
Первоначально микроб активизирует деятельность в мышечных волокнах раны, затем перемещается к нервным окончаниям. Посредством деления и размножения бактерия разрушает нервную систему, образуя на месте погибших клеток тельца Бабеша-Негри. Органические образования представляют собой специфические включения цитоплазмы в репликационных местах.
Судороги и параличи инфицированного человека обусловлены вирусным достижением нервной системы головного мозга с последующим стремительным разрушением жизнеобеспечивающих участков мозгового вещества. На этой стадии излечение пациента невозможно, больной впадает в коматозное состояние и умирает.
- микроб устойчив к низкому перепаду температуры, в замороженном состоянии сохраняет активную жизнедеятельность;
- в трупах животных содержится до 4-х месяцев;
- против бешенства бессильны любые сильнодействующие антибиотики, антибактериальные препараты, противовирусные средства;
- продвигаясь по нервным клеткам, вызывает воспалительные процессы, разрушающие их структуру.
Развитие и прогрессирование бешенства после укуса напрямую связано с поздним сроком обращения укушенного за медицинской помощью, нарушения прививочного режима или комплекса курса терапии. Наибольшая распространенность возбудителя болезни обуславливается нахождением человека в сельской местности вблизи лесных насаждений.
Период инкубации бешенства длиться от 10 дней до 4-х месяцев, чаще всего срок сокращается до 1 месяца. На практике зафиксированы случаи более долгого инкубационного периода – от года до 5 лет.
Вероятность прогрессирования болезни зависит от воздействующих факторов: вид инфицированного животного, количество попавших в рану вирионов, сопротивляемости иммунной системы, место заражения (наиболее восприимчивыми являются участки тела с скоплением нервных окончаний).
Специфические симптомы развития болезни условно подразделяются на несколько этапов, различимых между собой характерными признаками и поведением больного.
- Ранний (продромальный). Длительность до трех дней. Наблюдается субфебрильная температура, отсутствие или нарушение сна, апатия, угнетенность, беспокойное поведение пациента. В месте заражения ощущаются болезненные симптомы, даже если укус зарубцевался.
- Разгар (агрессия). Длится до 4 дней. Резкая гиперчувствительность к любому внешнему раздражителю – яркое освещение, громкий звук и шум. Пациент боится воды, агрессивен, испытывает дикое чувство страха, судорожно вздрагивает. В этот период появляются галлюцинации и бредовые видения, неадекватное поведение и реакции больного, повышенное слюноотделение. Иногда пациент замирает, начинает тяжело дышать и смотреть в одну точку расширенными зрачками глаз.
- Параличный (бешенство). Вследствие паралича скуловой и глазной мускулатуры отвисает нижняя часть челюсти. Поздняя стадия характеризуется неестественным аппетитом (больной есть несъедобные и опасные вещи). Наблюдается полная деградация пациента как осознанной личности. По причине паралича дыхательных путей наступает удушье.
Совокупная продолжительность активной фазы болезни составляет от 8 до 12 дней. Однако не исключаются атипичное прогрессирование заболевания – отсутствие продромальной стадии или начало болезни с параличного периода. В большинстве атипичных случаев диагностировать болезнь удается только посмертно.
Диагностика симптомов бешенства проводится путем сбора и тщательного анализа данных анамнеза заболевания у пострадавшего человека.
- Фундаментальное значение в длительности временного промежутка между инкубационным периодом и проявлением видимых признаков имеет место заражения. Больной осматривается на предмет характерных особенностей раны, глубины проникновения зубов животного, степени ослюнения.
- Пациент визуально диагностируется врачом по первоначальным признакам болезни – расширены ли зрачки, как ведет себя больной, что чувствует.
- Для микрообследования производят забор клеток слюнной железы и заражают ими лабораторных мышей. Наличие бешенства определяется по быстро развивающимся признакам паралича и смерти грызунов.
- Так как специфическое исследование вируса бешенства затруднительно выполнить при жизни больного в острой стадии течения заболевания, окончательный диагноз устанавливается после смерти пациента.
Появлению видимых симптомов болезни у домашних животных предшествует возникновение вирусного возбудителя в слюне.
Любое домашнее животное становиться заразным примерно за неделю до появления характерных признаков бешенства и остается опасным весь период острого течения болезни.
Заражение собаки происходит от укуса других собак, волоков или кошек. Стандартный период инкубации у собаки от 3 до 7 дней.
Продромальная стадия начинается с беспокойного поведения пса. У животного появляется несвойственный аппетит – поедание абсолютно несъедобных предметов. Лай воющий с сиплым оттенком. Собака старается грызть укус, появляются признаки возбуждения или чрезмерной ласковости, характерно слюнотечение.
Фаза возбуждения начинается с 2-3 дня болезни. Сопровождается странным поведением животного – вспышки агрессии резко сменяются нападением, пес грызет землю, периодически появляются судорожные сокращения мышц, рвота и косоглазие.
Появление стадии депрессии (параличной) определяется по признакам: собака истощена, ослаблена. На 4 день наступает паралич и гибель животного.
Заражение пушистого домашнего питомца происходит от укусов больных грызунов, собак, ежей и других котов. Латентный период инкубации длится от 10 дней до 3 недель, у котят до 7 дней максимум.
Симптомы бешенства у кошек развиваются на протяжении 3-10 дней. В начальном периоде животное вялое, не ест, резко сильно ласковое. Далее начинает развиваться пугливость, беспокойное поведение и беспричинная нервозность. Кошка кусает и грызет несъедобные вещи, озирается по сторонам, пытается царапать место укуса. Не исключаются появление тошноты, рвоты, жидкого стула. Приступ агрессии может вызвать громкий шум, стук, яркий свет.
На 3-е сутки развивается маниакальная стадия и длится до 5 дней. Обильное слюнотечение сменяется спазмами мышц глотки. Кошка не может самостоятельно пить, старается напасть и укусить.
Срок депрессивной стадии не более 2 суток. Животное впадает в апатию, не двигается. Кошка не может мяукать, отвисает нижняя челюсть, выпадает язык, мутнеет роговица глаз. Наступает онемение конечностей и смерть животного от парализации дыхательных мышц.
Многие люди задумываются о том, а стоит ли вообще делать прививку от бешенства ? На практике давно существует бесплатная ветеринарная услуга – вакцинация животных от бешенства. Ежегодное применение вакцины от бешенства в профилактических целях – это залог вашего здоровья и жизни домашнего любимца.
Фундаментальные правила профилактических мер заключаются в годовой поголовной вакцинации домашних животных, введение карантина при обнаружении очага инфекции.
Единственная возможность спастись от смерти – предотвратить появление визуальных проявлений болезни. Вакцину от бешенства необходимо ввести до 14 дня с момента укуса животного. Наиболее рекомендуемая форма вакцинации – укол специфического иммуноглобулина или активная периодичная иммунизация, после которой категорически запрещается употребление алкоголя на срок до полугода.
С момента заражения через укус современные вакцины используются не более 6 раз: в первый день обращения к врачу, затем на 3, 7, 14, 30 и 90 день соответственно. Укусившее животное изолируется, за ним устанавливается медицинское наблюдение в течение 10 дней. Если поведение животного не вызывает подозрений, вакцинация потерпевшего прекращается.
Зарегистрированные очаги бешенства России природной этиологии
- Поволжье (западные и центральные районы). В 72% случаях источником заражения являются лисицы. Распространяется волками, енотами и барсуками.
- Заполярье (арктическая циркуляция). Вирус распространяется среди песцов.
- Городские очаги поражения. Вирус популяризуется среди собак, источников заражения чаще всего становятся кошки и сельскохозяйственные домашние животные.
Поражение бешенством человека – это как игра со смертью, не сегодня и не завтра. Но не повезет. Если вас укусило животное, нельзя думать что все заживет и будет хорошо. Помните, незамедлительное обращение за медицинской помощью до истечения 14 дней после укуса – 99% вероятность выживания даже при условии инфицирования вирионом бешенства.
источник