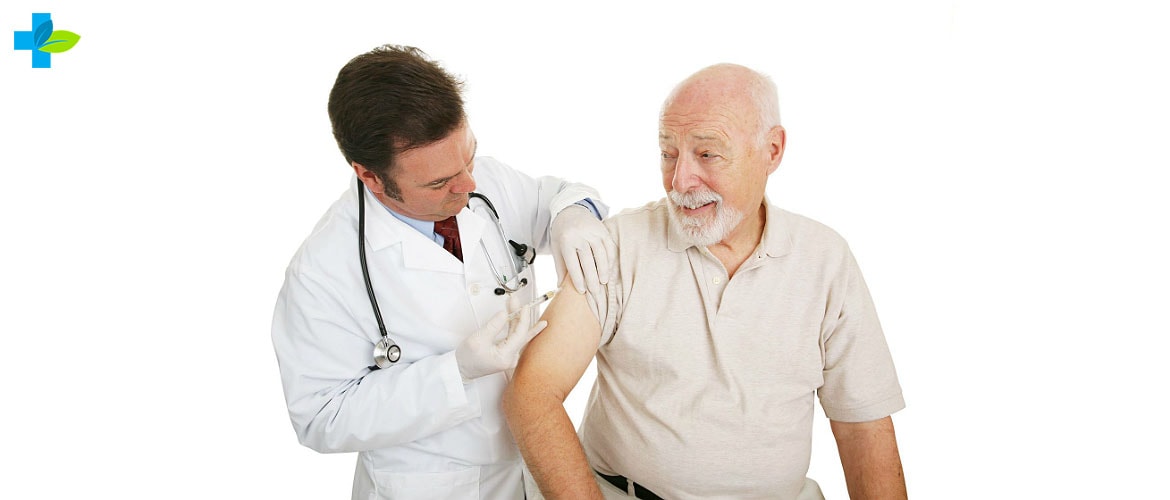
В настоящее время прививка от бешенства человеку остается единственной возможностью предупреждения заболевания.
За всю историю исследования и лечения этой опасной болезни известны только три достоверных случая излечения, которые были подтверждены соответствующими лабораторными исследованиями, причем самый первый из них относится только к 2004 году.
Именно поэтому вакцинация от бешенства должна назначаться во всех подозрительных случаях контакта человека с теплокровными млекопитающими, при которых было зафиксировано ослюнение кожных покровов или слизистых оболочек даже без видимого нарушения их целостности, тем более — при нанесении ран любого размера и локализации.
Основными отличиями течения бешенства у человека и остальных представителей животного мира, которые могут болеть этим заболеванием, ученые считают следующие факты:
- инкубационный период бешенства у человека имеет достаточно большую продолжительность — он может растягиваться на несколько недель и даже месяцев, поэтому вакцинация обязательно должна проводиться во всех подозрительных случаях.
Даже при минимальной его продолжительности (10 дней) при условии раннего обращения пострадавшего за медицинской помощью и начале вакцинации человек успеет получить три дозы вакцины и иммуноглобулин, что сводит к минимуму вероятность заболевания даже при контакте с дикими животными;
- вирус бешенства у человека не передается при контакте от больного человека со здоровым, хотя ранее описывались случаи заболевания при пересадке органов от человека, который был заражен вирусом бешенства и находился еще в инкубационном периоде болезни;
- бешенство у детей остается самым частым вариантом развития заболевания, который не связан с профессиональной деятельностью — именно дети чаще контактируют с дикими и домашними животными, но они боятся сообщать о факте укуса.
Вакцинация от бешенства, начатая в инкубационном периоде, дает организму возможность выработать специфические антитела, которые не позволят возбудителю заболевания внедриться в нервные стволы и узлы и по ним добраться до центральной нервной системы, где вирус становится причиной развития энцефалита, приводящего к неизбежной смерти больного.
Нужно помнить, что продолжительность инкубационного периода во многом зависит от локализации места укуса, поэтому различают:
- укусы с опасной локализацией — повреждения головы и лица, шеи, пальцев и кистей рук;
- укусы неопасной локализации — повреждения остальной поверхности тела человека.
Вероятность заражения во многом зависит от источника возможной инфекции — чаще всего этот вирус поражает теплокровных хищников. Резервуаром вируса бешенства в природе остаются хищники семейства псовых — лисы, волки.
При укусе домашнего животного прививка человеку может не проводиться в том случае, если есть точные сведения о его вакцинации и возможность наблюдения за ним.
Прививка от бешенства человеку в настоящее время не требует проведения пресловутых сорока уколов в живот, которыми так любят пугать своих детей «особо сознательные» представители старшего поколения.
В настоящее время профилактика бешенства у людей проводится при помощи концентрированной очищенной культуральной антирабической вакцины (КОКАВ), которая используется для вакцинации детей и взрослых.
Соблюдение рекомендаций позволяет предотвратить вероятность развития бешенства, но при высокой вероятности инфицирования (укусе дикого животного, которое скрылось и не может быть подвергнуто немедленному лабораторному исследованию) необходимо дополнительное введение готового гомологичного (человеческого) антирабического иммуноглобулина.
И в том случае, когда необходима прививка ребенку, и при вакцинации взрослого пациента доза вакцины и график и режим ее введения остаются неизменными.
Согласно существующему законодательству, вакцинация против этого заболевания внесена в национальный план прививок, поэтому при обращении за неотложной медицинской помощью после укуса вопрос — сколько стоит прививка от бешенства, пациента в государственном учреждении здравоохранения волновать не должен.
Многих людей интересует — сколько делают уколов и от чего зависит количество инъекций. Ответ на этот вопрос может давать только квалифицированный врач-рабиолог, который осмотрел конкретного пациента и оценил количество повреждений, их глубину, расположение, выяснил у травмированного человека обстоятельства контакта, знает эпидемиологическую обстановку по бешенству в данном населенном пункте.
Вакцина от бешенства для человека, который по роду своей деятельности не связан с постоянным контактом с возможными носителями вируса, требует проведения полного цикла инъекций, состоящего из 5 уколов (в день укуса-3−7−14−30 день), а при неблагоприятной эпидемической ситуации и повреждении опасной локализации — еще и на 90 день от начала лечения.
При благоприятной ситуации по бешенству в населенном пункте, небольшой вероятности заражения (есть возможность наблюдения за непривитым домашним животным или полностью исключена по данным лабораторного исследования вероятность бешенства у дикого животного), вакцинация может ограничиться тремя инъекциями — в 0−3−7 дни лечения.
Среди некоторых категорий населения, занимающихся по роду профессиональной деятельности контактами с возможными носителями вируса, проводится профилактическая вакцинация.
Несмотря на то, что при введении вакцины против бешенства в организм попадают чужеродные антитела, нет абсолютных противопоказаний против введения антирабической вакцины — ее вводят при условии постоянного врачебного наблюдения в стационаре даже беременным и людям, страдающим аллергическими или онкологическими заболеваниями.
Самыми частыми побочными эффектами специфической профилактики бешенства становятся кожные и системные аллергические реакции, для устранения которых назначают антигистаминные препараты.
источник
Бешенство – смертельно опасное инфекционное заболевание, которое получило широкое распространение по всему миру. Вирус передается со слюной, им болеют животные и люди. Чаще всего рабиес (другое название болезни) передается после укуса дикими или домашними животными. Возбудители заболевания со слюной попадают в кровь, достигают коры головного мозга и вызывают его воспаление. Если не оказать своевременную помощь пострадавшему случится летальный исход.
По данным ВОЗ каждый год в мире умирает больше 50 тысяч человек от вируса бешенства. Для болезни, от которой давно было изобретено лекарство цифра очень высокая. Вирус рабиеса очень жизнеустойчив, он не боится морозов и может уцелеть даже при обработке сильными антибактериальными средствами.
Болезнетворные микробы уничтожаются только при кипячении в горячей воде. Природа бешенства не до конца изучена, а ее истоки так и не были найдены. Название болезни происходит от слова «бес», так как древние считали, что заразившийся человек одержим злыми духами, и чтобы помочь ему стоит произвести специальный обряд. Стоит ли говорить, что выживаемость среди заболевших была нулевой. И только в 19 веке благодаря ученому Луи Пастеру, изобрётшему сыворотку от бешенства, удалось значительно снизить уровень смертности.
Врачи рекомендуют в обязательном порядке делать прививки от бешенства следующим категориям граждан:
- охотники, рыболовы, егеря, то есть люди, которые по роду своих занятий находятся среди дикой природы;
- работники отлова бродячих собак;
- ветеринарные врачи, которые чаще всего подвергаются укусам животных;
- зоозащитники, волонтеры, владельцы приютов брошенных животных;
- лаборанты учреждений, в которых обследуют мозг больного животного и определяют было ли оно заразно или нет.
Все остальные группы людей прививаются только в том случае, если были укушены животным с подозрением на рабиес. К сожалению, прививка от бешенства является той категорией лекарств, которые вводятся пациенту вне зависимости от того, есть ли у него противопоказания к ней или нет.
Защититься на 100% от бешенства невозможно. Никогда не знаешь какое животное встретится на вашем пути и как оно решит себя повести. В России основными переносчиками вируса являются лисицы и волки (природный тип), но заражают людей чаще всего собаки (городской тип).
Бешеные животные перестают бояться людей, даже дикие особи выходят навстречу человеку, и не убегают даже если тот подошел на близкое расстояние. Каждый год с укусами разной степени тяжести в больницы поступают дети и взрослые, которые не знают болело ли чем-нибудь животное, укусившее их. Если это была домашняя собака, у которой есть справки о прививке против бешенства, можно успокоиться и не переживать по поводу возможного наличия вируса в организме. А в том случае, если вас укусила дикая собака без ошейника придется делать вакцины, убивающие вирус полностью. Чаще всего, жертвами нападения животных становятся дети, которые не могут себя защитить и являются легкой добычей для больного животного. Особенную опасность представляют домашние животные, у которых болезнь еще не проявилась и хозяева не в курсе беды, постигшей их любимца. Даже если животное не укусило человека, одной его слюны хватает для инфицирования.
После прохождения инкубационного периода у животного появятся все симптомы болезни, но уже будет поздно что-либо предпринимать, в зоне риска окажутся все те, кто контактировал с питомцем. Хоть человек сам и может явиться носителем бешенства, но за всю историю не было зафиксировано ни одного случая заражения человеком человека.
Заразиться бешенством можно при укусе собаки. Что делать, если на вас напало животное? Прежде всего – не паниковать. Если есть возможность вымойте пораженные участки теплой водой с мылом и обратитесь к врачу. Не занимайтесь самолечением и не обращайтесь к народной медицине. Именно в случае с рабиесом работает только квалифицированное и своевременное медикаментозное лечение. Не бойтесь болезненности уколов: сейчас все делается гораздо быстрее, чем несколько десятилетий назад.
Следите за своим состоянием и сообщайте лечащему врачу при первых признаках недомогания. То, насколько быстро человек может оказаться в числе заболевших зависит от многих факторов:
- сколько по времени заражено животное-переносчик болезни;
- какой был характер ран при укусе и в какую часть тела они были нанесены;
- какого размера было нападавшее животное;
- состояние нервной системы пострадавшего на момент укуса.
Очень редко, но бывают случаи, когда человек не более сразу после укуса, а признаки бешенства у него начинают появляться только спустя очень долгий срок. Это говорит о том, насколько живуч возбудитель болезни и как коварно может оказаться обманчивое хорошее самочувствие. По этим и другим причинам доктора советуют всем пациентам, поступившим с укусами незамедлительно провести курс вакцинации от бешенства.
В самом начале бешенство невозможно отличить от обычной простуды. Зараженный чувствует недомогание, появляется небольшая температура, укушенное место краснеет и пульсирует. Если в это время не забить тревогу, то вирус начнет быстро распространяться по всему организму. Человеку плохо удается глотать воду и пищу, появляется светобоязнь. По телу пробегают судороги, пострадавший не может сдвинуться с места. Начинается такая стадия течения заболевания, при которой человеку уже невозможно помочь, врачи могут только облегчить его страдания.
Именно поэтому вопроса стоит делать прививки после укуса животного или нет вообще не должно стоять, если человек хочет сохранить свою жизнь.
Бешенство является смертельным заболеванием, которое представляет самую настоящую угрозу жизни и здоровью человека. Без быстрого и эффективного лечения оно не проходит само по себе, а приводит к летальному исходу в больших мучениях.
Создание иммунитета, способного противостоять смертельному заболеванию.
Это тот самый случай, когда минусов в иммунизации нет, так как это единственный способ спасти человека от смерти.
График вакцинации антирабическими сыворотками выглядит следующим образом: уколы делают в день обращения, на 3, 7, 14, 30, 90 дни после укуса. Врач прежде всего обкалывает поврежденные участки кожи для того, чтобы приостановить дальнейшее распространение инфекции по организму. Если больное животное можно наблюдать, то делают три укола, и если зверь на десятый день не погибает, то приостанавливают введение сыворотки. А в том случае, если животное дикое и отследить его местонахождение невозможно, человеку вводится полный курс лекарства из шести уколов.
Сейчас благодаря развитию медицины удалось снизить количество вводимой сыворотки с 40 до 6 инъекций. Все прививки строго необходимо делать только в определенные дни и ни в коем случае не пропускать уколы, так как такая халатность может грозить смертью. Вакцинацию проводят не позже десятого дня с получения укуса. Дальше вирус проходит стадию инкубации и уколы не смогут никак повлиять на его уничтожение.
На данный момент существует несколько видов антирабических вакцин: Рабивак, Кокак, Рабипур. Все они представляют собой лекарственные средства, созданные при применении возбудителя инфекции. Очищенная сыворотка не представляет никакой опасности для человека.
Начинают работать в организме гораздо быстрее и эффективнее, чем вакцины с мертвыми носителями инфекции.
Рекомендуются только в том случае, если живая вакцина представляет большую опасность для человека.
К противопоказаниям относят:
- беременность;
- обострение хронических заболеваний;
- СПИД и ВИЧ;
- аллергия на антибиотики.
Так почему же врачи настаивают на вакцинации даже учитывая то, что укол может нанести вред здоровью пациента? Объяснение очень простое: если своевременно не ввести лекарство в организм, то исход может быть летальным.
Первая прививка от бешенства делается в травмпункте, куда поступает укушенный человек, а далее делается в медицинских учреждениях, к которым относится больной. Перед каждым вакцинированием врачи осматривают пациента и отслеживают проявление любых нетипичных симптомов, чтобы успеть вовремя среагировать на изменения, происходящие в организме человека.
Готовиться к прививке никаким особенным образом не нужно, да и не может знать человек где и когда с ним может произойти такое несчастье.
Никаких особых манипуляций по подготовке к прививке не слудет проводить. Единственное, постараться, чтобы ребенок был здоров и имел хорошие анализы по моче и крови.
В плане еды медики рекомендуют воздерживаться от ввода экзотических и непривычных продуктов, которые могут привести к аллергии.
Через небольшой промежуток времени, можно пить воду в соответствии с потребностями организма.
Специалисты рекомендуют во время вакцинирования и в течение нескольких месяцев после него воздержаться от употребления алкоголя. Но в нормативных документах и в инструкциях к лекарственным препаратам ничего не написано об этом противопоказании. Сейчас склоняются больше к тому варианту, что это дополнительное средство страховки.
В первый день лучше не допускать контакта поверхности кожи с жидкостью.
При желании можно сделать ревакцинацию через год и через пять лет, чтобы быть уверенным в том, что вы находитесь под полной защитой. Если ревакцинацию не производить через указанные интервалы времени, то при повторном укусе диким животным пострадавший снова может попасть в группу риска и проходить лечение по той же схеме, что и в первый раз.
После инъекций еще некоторое время может наблюдаться уплотнение в области введения иглы и небольшое покраснение. Со временем оно сойдет на нет.
Когда разговор идет о прививке от бешенства врач и пациент понимают, что это не безобидная сыворотка. Так как лекарство борется с тяжелым смертельным заболеванием, то следует понимать, что в его состав входят очень сильные компоненты, способные ухудшить работу организма на некоторое время. Но в случае с антирабическим препаратом польза от лекарства превышает наносимый им вред. После введения сыворотки может начаться крапивница, человек испытывает слабость и боль в суставах, иногда поднимается температура. Люди, страдающие аллергией на антибиотики, могут почувствовать резкое ухудшение своего здоровья, вплоть до анафилактического шока. Поэтому врачи при работе с такими пациентами берут их под особый контроль, чтобы успеть купировать последствия.
Стопроцентной профилактики, защищающей от вируса нет и не может быть. В любом случае встречаются люди, организм которых не воспринимает вакцину и не излечивается с ее помощью. Количество таких людей ничтожно мало, но они есть. Самой главной профилактикой являются вакцины от бешенства, и периодические ревакцинации с целью продлить действие сыворотки. Старайтесь избегать контакта с уличными животными, не провоцируйте их на нападение и не подходите слишком близко. Если вы видите, что избежать нападения не удается, то постарайтесь защититься от клыков зверя при помощи сумки, портфеля или чего-нибудь плотного. Если укуса не будет, риск заражения очень маленький.
Проводите ежегодную вакцинацию своих домашних питомцев, не выпускайте их гулять одних в лес или незнакомые для вас места. Дикий зверь может просто поцарапать животное и внести в его кровь бешенство, а вы этого не заметите и подвергнете риску себя или свою семью. Если вы видите животное, которое странно себя ведет, то позвоните в службу отлова бродячих животных и сообщите им где и когда вы видели потенциально опасное существо. Проявив бдительность, вы можете спасти жизни других людей. Приучайте детей правилам поведения в незнакомых местах, не разрешайте им гладить и кормить безобидных на первый взгляд зверушек. Если даже животное не будет нападать, но его слюна может попасть на кожу ребенка и быть проглочена им, что вызовет в последствии болезнь. Следите за собой и своими близкими и в любой критичной ситуации сразу обращайтесь за помощью к квалифицированным специалистам.
источник
Педиатр Эва Ли Снид, автор многих научных статей и книг («Некоторые называют это СПИДом, я называю это убийством», «Связь между раком, СПИДом, иммунизацией и геноцидом» и др.), несколько лет назад провела серию медицинских исследований, чтобы выяснить причину резкого роста числа случаев лейкемии и рака головного мозга у детей. Она заметила сходство клинических синдромов ВИЧ и SV40 у зеленых африканских мартышек. SV40 был обнаружен у некоторых людей. Этот вирус можно получить только либо употребив мясо животного, либо вместе с прививкой (в частности, с живой полиомиелитной вакциной). На сегодняшний день известно, что SV40 вызывает врожденные аномалии, лейкемию, рак (чаще всего — опухоли головного мозга), тяжелое подавление иммунитета, синдромы, подобные СПИДу. Педиатр мотивированно утверждает, что в резком увеличении частоты случаев лейкемии и рака у детей повинны вакцины.
Пример.
Маленький Александр Горвин родился 7 июня 1996 года в британской семье и умер 31 января 1999 года от саркомы оболочки головного мозга. Его история похожа на великое множество других случаев с детьми, больными раком и лейкемией. За первые 17 месяцев жизни Александр Горвин получил 16 инъекций вакцин! С четырех месяцев у него появились проблемы со сном, сильная нервозность. Он плакал и кричал по ночам, временами у него возникали спазмы и конвульсии. Затем появилась ушная инфекция и боли в животе. Когда ему исполнился год, ноги покрылись экземой. Ему прописали мазь с кортизоном, но она не помогла. Несмотря на все это, ребенку продолжали делать прививки. Когда его начало тошнить, педиатр сослался на вирусную инфекцию. Александру было два года, когда у него обнаружили опухоль мозга — глиобластому. После двух операций, которые длились 16 часов, медицинские власти вынудили родителей согласиться на химиотерапию. Через три месяца, находясь под химиотерапией, Александр умер еще от одной опухоли — саркомы мозговых оболочек. Анализ тканей опухолевой ткани из мозга мальчика показал присутствие обезьяньего вируса SV40. Как ребенок мог контактировать с этим вирусом? Только через вакцину. В 1950-60-х годах века миллионам детей по всему миру делали прививки от полиомиелита живой вакциной (вакциной Сэбина), зараженной этим зловещим обезьяньим вирусом, у которого позже были обнаружены канцерогенные свойства. Впоследствии данную вакцину изъяли из продаж, но и сегодня вирус SV40 обнаруживают в очень многих случаях рака – в том числе у совсем маленьких детей, которые, по всей видимости, получили его от своих привитых родителей и прародителей. Вирус SV40 прежде всего связывают с глиобластомой — самым распространенным видом опухолей мозга в педиатрии. А в 1997 во время конференции по SV40 ученые официально признали полиомиелитную вакцину, зараженную вирусом SV40, ответственной еще и за огромный рост случаев мезотелиом. Сейчас уже все добросовестные исследователи признают, что опухоли нервной системы возникают многократно чаще у привитых людей, чем у не привитых.
А вот небольшая отечественная публикация на ту же тему:
ПРИВИВКИ ЗАРАЗИЛИ МИЛЛИОНЫ ЛЮДЕЙ ВИРУСОМ, ВЫЗЫВАЮЩИМ РАК
Как сообщила Российская академия медицинских наук, в ходе вакцинации от полиомиелита жители РA заразились канцерогенным обезьяньим вирусом.
В середине прошлого века во время массовой вакцинации против полиомиелита миллионы людей в СССР, США и Европе были заражены обезьяньим вирусом SV40. Вирус до сих пор циркулирует в крови здоровых россиян, установили специалисты ГУ НИИ медицинской приматологии РАМН. К каким последствиям это может привести, пока неясно, отмечает агентство «Информнаука». В России вопрос о носительстве вируса до сих пор практически не обсуждается. Лишь недавно специалисты провели первые обследования небольшой группы жителей Москвы и Черноморского побережья Кавказа. Выяснилось, что вирус есть в крови и у представителей старшего поколения, заставшего вакцинацию (1956-1966 годы рождения), и у младшего (1967-1987 годы рождения). Из 23 «старших» жителей Краснодарского края зараженными оказалось 13 человек; из 77 членов «младшей» группы — 36. Доля вирусоносителей среди москвичей ниже: трое из десяти в старшей группе и пять из сорока в младшей. Сейчас ученые планируют провести поиск вируса и в других регионах РФ. Вопрос о возможном влиянии вируса на здоровье человека исследователи пока не обсуждают. Как вирус попал в вакцину?
Полиомиелит — инфекционное заболевание, в подавляющем большинстве случаев протекающее легко и без осложнений, но в единичных случаях (как правило, у ослабленных детей) вызывающее вялые спинномозговые параличи. Возбудитель — полиовирус. В середине XX века американцами Дж. Солком и А. Себином были созданы живая и убитая вакцины против полиомиелита. Для приготовления этих вакцин вирус полиовирус культивировали (размножали) на культуре изолированных клеток почек макак. Но эти клетки оказались инфицированными обезьяньим вирусом SV40, что привело к заражению вакцины. Метод Солка предусматривал уничтожение этого вируса, но полностью его убить не удавалось. В 1962 году, экспериментируя с различными животными, исследователи выяснили, что вирус SV40 обладает сильными канцерогенными свойствами — вызывает индукцию злокачественных опухолей. В 1963 году Всемирная организация здравоохранения (ВОЗ) рекомендовала для приготовления вакцины использовать клетки зеленых мартышек, не содержащие данный вирус. Однако к тому времени миллионы людей уже были носителями вируса. Он выделялся с мочой и фекалиями и мог распространяться от человека к человеку уже и помимо вакцины. Так носителями вируса SV40 оказались люди, никогда не получавшие прививку от полиомиелита. До сих пор количество вирусоносителей колеблется в разных человеческих популяциях от 15 до 45%
Цитата: »
2015-01-21 10:10:58 Спасибо!
Вот, покажу вам статистику, которая наглядно демонстрирует, что пользы от прививок никакой, а вред доказан. Впечатляет, правда?
Вот конкретные примеры того, что они от болезней действительно не защищают:
●Bo время вспышки ветряной оспы в одной из школ в штате Висконсин (США) из 44 заболевших 42 оказались вакцинированными. Причем привиты они были вакцинами от разных производителей и в разное время, так что обвинить конкретную серию вакцины оказалось невозможным (Chickenpox outbreak investigated at Gale-Ettrick-Trempealeau. Сообщение Associated Press от 20.01.2006).
● Настоящий «рекорд» неэффективности вакцины от ветрянки был поставлен в начальной школе г. Троя (США, Алабама): после 8-ми лет отсутствия случаев этой болезни произошла крупная вспышка. Заболели более 40 школьников, из которых привиты были абсолютно ВСЕ (Clower М. Chicken *** outbreak. Troy Messenger February 27, 2006).
●А вот что произошло в городке Корпус-Кристи, штат Техас, где от кори было привито 99% населения и, как уверяли, у 95% выработались антитела. В местной школе весной 1985 года произошла вспышка кори среди подростков, которая охватила почти 100% учеников, несмотря на то, что все они были вакцинированы (New England Medical Jornal, 1987).
●Во время вспышки коклюша в Швеции в 1978-79 г.г. доля привитых среди заболевших составила 84% (я уже упоминал об этом раньше). После этого шведские власти полностью отказались от прививки против коклюша. И что же? Он резко пошел на спад!
●В Голландии долгие годы дети прививались АКДС с охватом 96%, т. е. более чем достаточным по всем вакцинаторским меркам. Количество случаев коклюша по годам: 1995 — 325, 1996 — 2778, 1997 — 3747. Как видим, прививки НЕ СПАСЛИ от роста заболевания, а напротив, сами же этот рост и спровоцировали.
●Россия, эпидемия дифтерии 1990-х годов. Среди заболевших доля привитых — 73% (!), что примерно совпало с охватом населения прививками. То есть прививка АБСОЛЮТНО не защитила от заболевания!
●В США настоящий взрыв полиомиелита произошел в 1955 году — именно тогда, когда там начали массовые поголовные прививки полиомиелитной вакциной Солка. И из этой ситуации Америка не могла после этого выкарабкаться еще долгие годы. А в Великобритании, Франции, Нидерландах и других странах Европы, где никогда не было массовых прививочных кампаний против полиомиелита, уровень заболеваемости им так и остался близким к нулю.
●В Японии в 1976 году прививка против гриппа была объявлена обязательной, и 17 млн. школьников всех возрастов 2 в год ее исправно получали. Кончилось все полным провалом. Заболеваемость не только не снизилась, но возросла в 12 раз (с 5 до 60 заболевших на 100 тыс.).
●В Испании в начале 2000-х годов на фоне массовой прививочной кампании заболеваемость населения гриппом выросла на 400% (!).
●В Польше прививка БЦЖ обязательна с 1955 года. Каждого гражданина прививали аж 4 раза — в 0, 7, 12 и 18 лет. Казалось бы, туберкулёз должен давно исчезнуть! Однако в 1995 году заболеваемость — 42 на 100 тысяч, (при эпидемическом пороге ВОЗ в 50). Сравним с соседней Чехией, где в 1986 году отказались от БЦЖ: в том же 1995 году заболеваемость туберкулезом – всего 18 на 100 тысяч, а в Словакии — менее 1 (одного) случая!
●В Голландии и США БЦЖ не было в прививочных календарях никогда. При этом заболеваемость туберкулёзом — самая низкая в мире. Совпадение? Или все-таки закономерность?
●Крупномасштабное исследование результатов прививания БЦЖ, проведенное в Индии при совместном участии ВОЗ, службы здравоохранения США и министерства здравоохранения Индии в 1968-1970 г.г., показало эффективность противотуберкулезной прививки на уровне… 0 (ноль!)%. Более того, среди привитых заболеваемость туберкулёзом оказалась ВЫШЕ, чем среди непривитых.
●Точно такие же неутешительные и позорные для вакцинаторов результаты получила и московская исследовательская группа (руководитель — В.А. Аксёнова, 1997), которая провела обследование 1200000 детей и подростков, получивших БЦЖ.
Тем не менее в РФ, как известно, всех новорожденных до сих пор продолжают по-прежнему еще в роддоме тупо прививать живой туберкулезной вакциной, невзирая на то, что это приводит ко все более широкому распространению туберкулеза в стране.
Выводы из этого безобразия пусть каждый делает сам.
Увидте другую стороны прививки. С момента ее введения мир избавился от эпидемий этой болезни. До 50-ых годов это болезнь бушевала по миру. А сейчас мы практически и не слышим о ней. Наверно же не просто так.
А еще. Видили ли вы человека с полиомелитом? Я да. И это старашно.
Пусть вакцинация и не гарантирует, что мы не заболеем, но если есть хоть малейший шанс избежать этого, то я ЗА.
А так решать, конечно, решать Вам.
И еще момент. Как вы будете ходить в садик и на площадки, где 90% процентов детей получили живую вакцину. Постоянно бояться?
источник
Использование антирабической вакцины имеет побочные эффекты, проявляющиеся в виде локальных кожных высыпаний, тремора конечностей, роста температуры тела, слабости. Перечисленные реакции отмечаются всего у 0,03% пациентов.
Противопоказаний у лекарства нет. Количество препарата, вводимое пациенту, составляет 1 мл внутримышечно независимо от возраста. Локация введения препарата отличается: лицам старше 16 лет ставят укол в плечо; детям — в бедро, но не в ягодицу.
Антирабический иммуноглобулин является чужеродным для человека белком, поскольку вырабатывается из лошадиной кровяной сыворотки. Препарат отторгается иммунной системой человека. Побочными действиями могут быть такие реакции организма, как отек Квинке, анафилактический шок, сывороточная болезнь.
Доза антирабического иммуноглобулина величиной 40 ME рассчитывается на 1 кг массы взрослого человека и ребенка. Общий максимальный объем иммуноглобулина составляет 20 мл. Введение лекарства осуществляется по особой схеме, с проведением проб и в палате интенсивной терапии, оборудованной средствами противошоковой терапии.
Существует антирабический иммуноглобулин, вырабатываемый из человеческой крови. Он более эффективный и его применение не сопровождается серьезными побочными эффектами. Однако, в редких случаях, лицам, имеющим в анамнезе аллергические реакции на препараты из крови, лекарство отменяют либо вводят после консультации специалиста.
Доза препарата рассчитывается на 1 кг массы тела в объеме 3-4 мл для детей, 25-50 мл для взрослых.
Исследования американских, китайских, мексиканских ученых подтвердили тот факт, что ни вакцина, ни иммуноглобулин не имеют вредного влияния на беременных женщин и плод. Дети до года, рожденные от вакцинированных мам, ничем не отличались от контрольной группы детей.
Беременность не является противопоказанием для лечения.
В течение курса вакцинации и последующие 6 месяцев после него вакцинированным лицам нужно соблюдать определенный режим жизнедеятельности, исключающий потребление спиртных напитков, переохлаждение, перегрев и переутомление.
Употребление некоторых видов препаратов одновременно с терапией способно снизить ее эффективность. К ним относят стероидные гормоны и иммунодепрессанты, обладающие свойством подавлять иммунитет.
За последние два десятилетия на эту тему были предприняты многочисленные исследования (Мичиганский университет, США; Университет Чулалонгкорн, Бангкок, Таиланд; Национальный институт перинатологии, Мексика; институт медицинских наук в Бангалоре, Индия и др.).
Проводился мониторинг состояния здоровья беременных женщин, в силу необходимости получавших прививки от бешенства, а также родившихся у них детей до возраста 1 года. В сравнении с контрольными группами не было выявлено достоверного различия в количестве осложнений беременности и пороков развития у детей.
Общепризнанное мнение в мире — беременность не является противопоказанием для лечебно-профилактической антирабической иммунизации. Прививки беременным следует проводить в стационаре.
Для примера приведем случай, произошедший в США, штат Мичиган в 2002 году.
Женщина на 34 неделе беременности, проснувшись в 3.00 ночи, обнаружила у себя в комнате летучую мышь. Родные женщины без каких-либо проблем прогнали незваного гостя. Все же через три недели после происшествия она обратилась к врачу.
Беспокоясь о возможном негативном влиянии прививок на беременность, пациентка обратилась на консультацию в департамент инфекционных болезней Университета штата Мичиган. Специалисты департамента, детально рассмотрев все обстоятельства, пришли к следующим выводам:
- Как известно, летучие мыши среди всех животных являются самым опасным источником заражения бешенством. Они могут длительное время служить резервуаром вируса, сами при этом не болея.
- Так как женщина находилась во время сна в одной комнате с летучей мышью, невозможно полностью исключить вероятность укуса.
- Была подтвержена необходимость проведения курса прививок.
Разбираясь в том, что это за болезнь, следует остановиться на её симптоматике. От момента заражения и до появления начальных симптомов проходит определенное количество времени. В основном данный период составляет от десяти до шестидесяти дней.
- первичная симптоматика
- появление острых неврологических патологий
- паралитическое состояние
Длительность фазы проявления начальных признаков составляет несколько суток. Возникают болевые ощущения и зуд в пострадавшем месте, зажившая рана либо рубец снова начинает воспаляться и краснеть. Температура повышается, но незначительно.
Возникают головные боли, негативное самочувствие, слабость, тошнота, понос, болевые ощущения в процессе глотания, ощущение недостатка воздуха. Увеличивается уровень зрительной и слуховой чувствительности.
Появляются нарушения режима сна в форме бессонницы либо кошмаров. Вместе с тем, данные признаки иногда выступают в качестве симптомов иных заболеваний.Часто бывает так, что заразившемуся ставится диагноз ОРВИ либо наличие острой кишечной инфекции.
Следовательно, терапия назначается соответствующая. Чтобы симптоматика так и не проявилась, привиться необходимо в первые 12 дней.Для фазы неврологических патологий характерны поражения нервной системы.
Состояние становится тяжелым, вместо слабости появляется агрессия. Больной слабо ориентируется в действительности, нарушаются психические процессы, он может напасть на окружающих, попытаться укусить.
Затем наступают судороги и галлюцинации. Проявляются разнообразные фобии, провоцируемые порывами ветра, водой, мыслью о стихии, ярким светом, громкими звуками.Во время приступов лицо начинает искажаться, появляются спазмы мышц глотки, гортани, рвота, икота.
Заключительная фаза наступает через пару дней, если больной находится в здравии и не умер от длительных спазмов мышц дыхательной системы. При протекании данной фазы происходит нарастание мышечного паралича.
Возникает раздвоение в глазах, нарушается функция тазовых органов, перекашивается лицо, возбудительные процессы ослабевают. Больные становятся более спокойными, начинают есть, пить воду, отсутствуют судороги.
Вирус передается инфицированными животными, как через укус, так и слюной, по нервным проводникам переносится из раны и достигает нервных клеток коры головного мозга.
Вирус вызывает тяжёлые нарушения ЦНС, воспаление головного мозга у зараженных. Слюнные железы получают высокую дозу патогена, что вызывает повышенное слюноотделение. Лишняя слюна стекает в желудок, обеспечивая быстрое развитие болезни и во внешнюю среду, способствуя распространению вируса.
Для разных животных этот период варьируется. Летальный исход для большинства млекопитающих наступает в течение 2-6 недель, но есть представители животного мира, которые могут быть бессимптомно инфицированными несколько лет, например африканский желтый мангуст.
Потенциальными распространителями Rabies lyssavirus в животном мире чаще всего являются лисы, волки, барсуки, енотовидные и домашние собаки, летучие мыши, кошки.
Вне организма вирус нестоек, чувствителен к ультрафиолету, прямому солнечному излучению и многим дезинфекторам, погибает за 15 минут при нагревании более 50°С, за 2 минуты — при кипячении. При низких температурах патоген сохраняет свою жизнедеятельность, устойчив по отношению к фенолу – антисептическому препарату.
К первичным признакам заражения на 1-й стадии относятся слабость, рост температуры, отсутствие сна, беспокойство, болезненность укушенного места. Продолжительность проявления симптомов 1-3 дня.
2-я стадия продолжается около 4 дней. Появляется острая реакция на свет, звуки, возникают фобии, страх, появляются галлюцинации. У больных отделяется много слюны, появляется агрессивность.
3-я стадия скоротечна, характеризуется множественными параличами: глаз, скул (отвисает челюсть), ног. Больной может съедать несъедобные и опасные вещи. Человек становится асоциальным, личность исчезает, начинается бешенство. Удушье вызывает смерть.
При подозрении на возможность заболевания до момента прибытия к врачу нужно провести обработку раненой поверхности мыльной водой для снижения степени инфицирования. Края раны необходимо обработать йодом или спиртом.
При попадании возбудителя, находящегося в слюне, в рану. Не важно, укус это или любое другое повреждение кожных покровов, вроде ссадины или царапины. Слизистые (рот, оболочка глаза и др.) также подходящее место для проникновения патогенного агента в организм.
Здесь следует отметить, что на сегодняшний день еще не доказана возможность передачи заболевания от людей к людям, однако все равно надо соблюдать меры предосторожности в процессе общения с зараженными.
Смотрите здесь на сколько опасно бешенство.
Выделяют несколько видов контакта с животными, птицами и повреждений кожных покровов, нанесенных ими.
Первая категория характеризуется отсутствием или взаимодействием без повреждений, переносом слюны на неповрежденную кожу здоровыми домашними животными. Данный вид взаимодействия происходит в повседневной жизни в процессе ухода за прирученными животными и игре с ними.
Вторая категория характеризуется попаданием слюны в глаза, рот, раны на коже, а также легкими укусами тела человека, кроме мест сосредоточения нервных окончаний, произведенными домашними или дворовыми животными.
Если животное здоровое, опасность вирусного заражения отсутствует, а в течение 10 дней клиника заболевания не наблюдалась, то уколы человеку не требуются. Лечение по плану назначается при появившихся признаках болезни у животного, или имевшихся у него на момент укуса.
Третий вид контакта характеризуется наличием царапин, оставленными когтями животных, укусами в голову, шею, повреждениями промежности, кистей рук, а также множественными ранениями разной степени тяжести, любой локализации. В данном случае назначается комплексная схема лечения.
Если признаки заболевания предполагаемого переносчика не проявились в течение 10 дней и оно не бешеное, то лечение отменяют. Вакцинация следует обязательно, если человек укушен лесным зверем или поцарапан летучей мышью, а возможность проверить в лаборатории наличие у них болезни отсутствует.
Все больные бешенством госпитализируются в стационар. Специфического и эффективного лечения при данной инфекции не существует, ее прогрессирование неизбежно ведет к смерти. Терапевтическая тактика при этом направлена на:
- облегчение страданий;
- создание оптимальных условий для пациента (тихая, затемненная палата).
- седативные и снотворные средства;
- противосудорожные препараты;
- анальгетики;
- жаропонижающие;
- оксигенотерапия и др.
Перед назначением лечения врачу следует выявить противопоказания. Например, если у ребенка имеются опухоль, ВИЧ/СПИД, побочные эффекты после проведения предыдущей вакцинации, производить иммунизацию надо очень осторожно.
Первичную профилактику не проводят при ослабленном иммунитете.Если после иммунизации развилась гиперчувствительная реакция, осуществляется лечение посредством антигистаминных средств.
С имеющейся в анамнезе аллергией на белок яйца, применять антивирусные, произведённые на куриных эмбрионах, нельзя. Но в целом значительные противопоказания отсутствуют.
Прививка от бешенства может быть плановой или экстренной. В плановом порядке иммунизация проводится 1 раз в 2-3 года у таких групп пациентов:
- Сотрудники ветеринарных клиник, которые постоянно контактируют с животными;
- Люди, которые осуществляют отлов и усыпление бездомных животных, работают на бойне;
- Дети, которые не способны рассказать об укусах животных;
- Сотрудники лаборатории;
- Люди, которые осуществляют переработку продуктов животноводства;
- Спелеологи;
- Сотрудники некоторых биопроизводств;
- Путешественники, которые планируют поездку в страны, где распространено бешенство.
В экстренном порядке прививка от бешенства человеку делается в течение 1-3 дня после получения травмы от бездомного животного. Если животное оказалось здоровым, то курс инъекций прекращают.
Прививка против бешенства предполагает введение антирабической вакцины: КОКАВ, Рабивак, Рабипур. Вакцинные препараты созданы на основе возбудителя инфекции, который выращен на специальных культурах, прошел тщательную очистку и процедуру инактивации. Последний процесс полностью исключает развитие инфекционного заболевания после вакцинации.
Применяют антирабический иммуноглобулин, который помогает кратковременно защитить организм от распространения возбудителя бешенства после укуса. Препарат содержит специфические антитела, способные нейтрализовать вирусные частички. Он может создаваться на основе сыворотки человека или лошади.
Все вакцинные препараты могут приводить к развитию нежелательных явлений, вакцины против бешенства не являются исключением. Поэтому от вакцинации рекомендуют отказаться в следующих случаях:
- Беременность вне зависимости от срока;
- Аллергия на антибиотики;
- Период обострения хронических патологий, развитие острых инфекционных процессов;
- Аллергические реакции на введение вакцинных препаратов в анамнезе;
- Гиперчувствительность к ингредиентам вакцины;
- Иммунодефицитные состояния.
Важно учитывать, что перечисленные ограничения справедливы лишь для профилактической иммунизации, которую проводят до контакта с животными. Если слюна больного животного попала на раневую поверхность, то прививку от бешенства проводят даже при наличии противопоказаний. Ведь вакцинация является единственным способом спасти жизнь человеку.
Безусловно, опасна. Вакцина от бешенства, как и любая другая вакцина, может вызывать реакции:
- местные реакции — кратковременный отек, краснота, отек, зуд, уплотнение в месте иньекции
- общие реакции — умеренное повышение температуры, дрожь в конечностях, слабость, головокружение, головная боль, артралгия (боль в суставах), миалгия (боль в мышцах), гастроэнтерологические расстройства (боль в животе, рвота)
- аллергические реакции немедленного типа (крапивница, отек Квинке) — бывают редко.
В целом, побочные эффекты бывают не более чем у 3% людей и крайне редко представляют серьезную опасность.
Для их устранения применяют антигистаминные (супрастин, тавегил и др.) и нестероидные противовоспалительные препараты (диклофенак, кетапрофен и др.).
Более серьезные угрозы связаны с введением другого препарата — гетерологического иммуноглобулина. Его применяют для быстрого усиления иммунитета к вирусу бешенства при особо опасных укусах (нанесенных дикими плотоядными животными, летучими мышами, при позднем обращении за помощью и др. — см. схему прививок).
Являясь чужеродным к человеческому организму белком (получают его из сыворотки крови лошадей), иммуноглобулин враждебно воспринимается нашей иммунной системой. Кроме местной аллергической реакции, этот иммунный конфликт может вызывать и осложнения:
- сывороточная болезнь — бывает у 16-20% пациентов и проявляется симптомами, сходными с обычной аллергией, но иногда может принимать тяжелое течение
- анафилактический шок — быстро развивающаяся и потенциально опасная для жизни разновидность аллергичесной реакции.
Вероятность развития анафилактического шока очень мала — 1-2 случая на 100000 введений иммуноглобулина (некоторые люди подвержены более высокому риску — см. факторы риска анафилактического шока). Тем не менее довольно высокая летальность при этом осложнении (0.65-2%) заставляет отноститься к нему со всей серьезностью.
Поэтому и вводят иммуноглобулин с особыми предосторожностями по довольно сложной схеме, включающей определение чуствительности к чужеродному белку.
Вводить иммуноглобулин можно только в кабинете, оборудованном всем необходимым для интенсивной терапии осложнений (подача кислорода, дыхательная аппаратура, набор необходимых препаратов и др.).
Значительно безопаснее гомологический (человеческий) иммуноглобулин, к тому же он вдвое эффективнее.
На сегодняшний день профилактика производится посредством лиофилизата КОКАВ (с инактивированным ультрафиолетом возбудителем), подходящего и детям, и взрослым. При соблюдении всех рекомендаций риск распространения болезни сводится к минимуму, однако при значительной вероятности инфицирования надо дополнительно вводить иммуноглобулин.
Доза препарата, график, а также режим введения одинаковы, вне зависимости от возраста. В соответствии с действующим законодательством, вакцинация входит в национальный прививочный план. Поэтому при получении неотложной медпомощи вопрос о её стоимости пациента в госучреждении не должен беспокоить.
Сколько уколов необходимо поставить и от чего будет зависеть это число скажет исключительно высококвалифицированный врач-рабиолог, производящий осмотр, анализы и оценивающий число ран, их глубину, месторасположение.
При благоприятной ситуации в конкретном населенном пункте, незначительных показателях вероятности заражения (имеется возможность наблюдения за не привитыми питомцами, либо в полной мере исключена возможность наличия у них заразы в соответствии с данными проведенных лабораторных обследований) график прививок может быть ограничен 3-мя.
Плановая профилактика подразумевает вакцинацию групп граждан, находящихся в зоне риска (кинологи, ветеринары, дрессировщики и др.). Детей до 16 лет прививают только при укусе.
Предупредительные меры включают в себя следующие действия:Вакцина вводится три раза.
Второй укол производится спустя семь суток после первого. Третий – через 21 (либо 28) день после проведения 1-ого. В основном, они ставятся в верхнюю часть плеча.
У каждого живого существа в кровяной сыворотке образуются антитела.
Если не привитого ребенка укусило животное, надо сразу же определить, здорово ли оно. При наличии риска заражения малышу назначают иммуноглобулин и серию из пяти антирабических препаратов на протяжении двадцати восьми дней. В основном температура после инъкций не повышается.
Лучше начинать лечение не позже, чем через двое суток после инфицирования. Надо произвести обработку укушенного места как можно раньше. Изначально необходимо произвести очистку поверхности раны, промывая её с мылом в течение 10-15 минут.
Затем в место ранения и располагающиеся рядом ткани следует ввести иммуноглобулин. Такие действия будут препятствовать попаданию вируса в ЦНС. Дозировка, рекомендующаяся специалистами, составляет 20 МЕ/кг. Остатки вводят внутримышечно в любое отдаленное от повреждённого место.
Иммуноглобулин не вводится туда же, куда и вакцина. Инъекция производится один раз, из-за чего в крови происходит зарождение специфических антител, действующих, пока организм сам не сможет в ответ производить их выработку.
Схема проведения терапии такова: введение антирабического иммуномодулятора производится на 3-ий, 7-ой, 14-ый и 28-ой дни по одному миллилитру после первого применения. Начатый ряд прививок может быть прекращен только когда у животного не нашли бешенство.
Возникает вопрос, сколько действует укол? В данном случае никто не даст определенный ответ, все зависит от самой вакцины. Действие одной составит 3 года, другой – 2.
Прививка от бешенства человеку в настоящее время не требует проведения пресловутых сорока уколов в живот, которыми так любят пугать своих детей «особо сознательные» представители старшего поколения.
В настоящее время профилактика бешенства у людей проводится при помощи концентрированной очищенной культуральной антирабической вакцины (КОКАВ), которая используется для вакцинации детей и взрослых.
Соблюдение рекомендаций позволяет предотвратить вероятность развития бешенства, но при высокой вероятности инфицирования (укусе дикого животного, которое скрылось и не может быть подвергнуто немедленному лабораторному исследованию) необходимо дополнительное введение готового гомологичного (человеческого) антирабического иммуноглобулина.
И в том случае, когда необходима прививка ребенку, и при вакцинации взрослого пациента доза вакцины и график и режим ее введения остаются неизменными.
Согласно существующему законодательству, вакцинация против этого заболевания внесена в национальный план прививок, поэтому при обращении за неотложной медицинской помощью после укуса вопрос — сколько стоит прививка от бешенства, пациента в государственном учреждении здравоохранения волновать не должен.
Многих людей интересует — сколько делают уколов и от чего зависит количество инъекций. Ответ на этот вопрос может давать только квалифицированный врач-рабиолог, который осмотрел конкретного пациента и оценил количество повреждений, их глубину, расположение, выяснил у травмированного человека обстоятельства контакта, знает эпидемиологическую обстановку по бешенству в данном населенном пункте.
Вакцина от бешенства для человека, который по роду своей деятельности не связан с постоянным контактом с возможными носителями вируса, требует проведения полного цикла инъекций, состоящего из 5 уколов (в день укуса-3−7−14−30 день), а при неблагоприятной эпидемической ситуации и повреждении опасной локализации — еще и на 90 день от начала лечения.
При благоприятной ситуации по бешенству в населенном пункте, небольшой вероятности заражения (есть возможность наблюдения за непривитым домашним животным или полностью исключена по данным лабораторного исследования вероятность бешенства у дикого животного), вакцинация может ограничиться тремя инъекциями — в 0−3−7 дни лечения.
Среди некоторых категорий населения, занимающихся по роду профессиональной деятельности контактами с возможными носителями вируса, проводится профилактическая вакцинация.
Несмотря на то, что причины бешенства известны, лекарство, позволяющее излечить больных, так и не найдено. Поэтому особое внимание в медицине уделяется вопросам профилактики, в структуре которой можно выделить несколько направлений, рассмотрим их подробнее.
В естественных условиях происходит постоянная циркуляция вируса среди диких животных. Это представляет опасность для домашних питомцев (кошек, собак), сельскохозяйственных животных и непосредственно для человека.
- постоянная регуляция численности диких животных, особенно потенциально опасных с этой точки зрения (в Европе в первую очередь это лисицы);
- отстрел больных особей;
- пероральная иммунизация (путем нанесения антирабической вакцины на привлекательные носители, например куриные головы, с последующим разбрасыванием их в лесах).
Важной составляющей профилактики бешенства является предупреждение возможности инфицирования домашних животных, так как человек имеет с ними наиболее тесный контакт. С этой целью введены простые правила безопасности:
- отлов бездомных собак и кошек, которые могут выступать резервуаром инфекции;
- своевременное выявление и уничтожение больных особей;
- регистрация домашних питомцев и ежегодное проведение им соответствующих прививок;
- контроль за перевозкой домашнего скота, кошек и собак;
- плановая профилактическая вакцинация животных в неблагополучных по бешенству хозяйствах.
Все люди, укушенные, оцарапанные или ослюненные любым животным считаются подозрительными на заражение бешенством. В этих случаях нужно быть настороже, так как даже с виду здоровое животное может быть инфицировано вирусом и выделять его со слюной еще задолго до проявления основных симптомов болезни.
- Сразу после укуса (или как можно раньше) необходимо обратиться в медицинское учреждение по месту жительства.
- Таким лицам обязательно должна быть проведена обработка раны с промыванием ее мыльным раствором и смазыванием спиртовым раствором йода.
- После этого решается вопрос о введении антирабической вакцины.
Вакцина против бешенства была изобретена еще в 19 веке, однако и в наше время она остается единственным средством, позволяющим сохранить жизнь человеку, зараженному рабдовирусом. Главное условие ее эффективности – своевременность и непрерывность введения согласно графику.
Существует плановая и экстренная вакцинопрофилактика бешенства. В плановом порядке вакцинация проводится лицам, имеющим повышенный риск заражения, к ним относятся:
- люди, занимающиеся отловом бездомных собак;
- охотники;
- лесники;
- ветеринарные врачи;
- работники лабораторий, контактирующие с вирусом.
Экстренная профилактика проводится всем лицам после укуса диким или домашним животным. Если виновное животное внешне является здоровым, то за ним устанавливается наблюдение в течение 10 дней. А пострадавшему начинается курс вакцинации, который может быть неполным, при условии, что животное не заболело.
Современная схема экстренной профилактики включает 6 инъекций:
- первая вводится в день обращения;
- следующая – на 7 сутки;
- затем – на 14, 28 сутки;
- последняя доза вакцины вводится в организм на 90-й день.
Вакцина вводится в дельтовидную мышцу плеча или бедро в дозе 2,5 МЕ. Для этого используется очищенная инактивированная антирабическая вакцина, содержащая ослабленный штамм вируса.
Дополнительно вместе с первой прививкой применяется антирабический иммуноглобулин в дозе 20 МЕ на кг массы тела. Это помогает защитить организм от вируса до выработки собственных антител и предупредить распространение инфекции по нервным волокнам.
Первый антирабический препарат был создан в конце 19 века. Изобрёл его микробиолог из Франции Луи Пастер. Инъекция, сделанная в 1885 году, спасла девятилетнего мальчика. Сколько же людей было спасено в дальнейшем уже не сосчитать. Это факт.
А вот известные практически каждому сорок уколов в живот – миф. Проводится их только шесть: ниже плечевой части или в ягодичную мышцу. Курс в полной мере избавляет от вируса. Первая осуществляется сразу после поступления пострадавшего в медучреждение, вторая – на 3-ий день, третья – на 7-ой, четвертая – на 14-ый, пятая – на 30-ый, шестая – на 90-ый день.
И это – единственный способ победить инфекцию. Обычно необходим полный курс лечения. Однако если за укусившим зверем есть возможность понаблюдать, и он спустя десять дней не умер и отлично себя ощущает, лечение допустимо прекратить.
Среднестатистически гарантируется стопроцентное излечение. Однако положительных результатов можно не добиться при наличии таких признаков:
- слабость иммунитета по причине врожденных патологий;
- длительность приема иммунодепрессивных и глюкокортикоидных лекарств;
- несвоевременность осуществления начала курса лечения;
- нарушение срока и условий хранения, неправильное введение;
- алкоголь;
- пропуск процедур.
Здесь надо отметить, что алкоголь, выпитый больным, обычно сводит лечение к нулю.
Важно успеть получить помощь до окончания инкубационного периода. Он обладает значительной продолжительностью – может длиться несколько недель и даже затянуться на месяцы. По этой причине вакцинацию в обязательном порядке надо производить в каждом подозрительном случае.
- Заболевание не передаётся через контакт больного человека со здоровым, однако известны факты заражения при пересадке органов от зараженного, находящегося в инкубационной фазе заболевания.
- У детей на развитие болезни не влияет осуществление профессиональной деятельности. Именно они в большей степени контактируют с различными животными, но, как ранее было отмечено, могут побояться сказать об укусе.
Терапия, начатая в инкубационной фазе, помогает человеческому организму произвести выработку определенных антител, не дающих вирусу попасть в нервные клетки и достичь ЦНС, где он, в основном, вызывает возникновение энцефалита. Последний и приводит к летальному исходу.
Не стоит забывать, что длительность инкубационного периода в большей степени зависит от локализации участка, по этой причине выделяют укусы:
- С опасной локализацией – повреждение участков головы, лица, шеи, верхних конечностей.
- С неопасной локализацией – повреждение иных поверхностей тела.
Показатели вероятности заразиться во многом зависят от источника инфекции. В основном поражаются теплокровные хищники – лисы, волки. При нападении со стороны домашнего питомца прививку делать не обязательно, если имеется точная информация о его вакцинации и возможность постоянного наблюдения.
Введение осуществляется в дозировке один миллилитр, исключительно в медицинских учреждениях. Доза содержит 25 МЕ/мл антигена и одинакова как детям, так и взрослым.
Инъекция относительно безболезненная. Однако следует помнить, что она несовместима с алкоголем. Если привитый употребляет алкоголь – никакого эффекта вакцина не даст.
Основными отличиями течения бешенства у человека и остальных представителей животного мира, которые могут болеть этим заболеванием, ученые считают следующие факты:
- инкубационный период бешенства у человека имеет достаточно большую продолжительность — он может растягиваться на несколько недель и даже месяцев, поэтому вакцинация обязательно должна проводиться во всех подозрительных случаях.
- вирус бешенства у человека не передается при контакте от больного человека со здоровым, хотя ранее описывались случаи заболевания при пересадке органов от человека, который был заражен вирусом бешенства и находился еще в инкубационном периоде болезни;
- бешенство у детей остается самым частым вариантом развития заболевания, который не связан с профессиональной деятельностью — именно дети чаще контактируют с дикими и домашними животными, но они боятся сообщать о факте укуса.
Вакцинация от бешенства, начатая в инкубационном периоде, дает организму возможность выработать специфические антитела, которые не позволят возбудителю заболевания внедриться в нервные стволы и узлы и по ним добраться до центральной нервной системы, где вирус становится причиной развития энцефалита, приводящего к неизбежной смерти больного.
Нужно помнить, что продолжительность инкубационного периода во многом зависит от локализации места укуса, поэтому различают:
- укусы с опасной локализацией — повреждения головы и лица, шеи, пальцев и кистей рук;
- укусы неопасной локализации — повреждения остальной поверхности тела человека.
Вероятность заражения во многом зависит от источника возможной инфекции — чаще всего этот вирус поражает теплокровных хищников. Резервуаром вируса бешенства в природе остаются хищники семейства псовых — лисы, волки.
При укусе домашнего животного прививка человеку может не проводиться в том случае, если есть точные сведения о его вакцинации и возможность наблюдения за ним.
Несмотря на то, что при введении вакцины против бешенства в организм попадают чужеродные антитела, нет абсолютных противопоказаний против введения антирабической вакцины — ее вводят при условии постоянного врачебного наблюдения в стационаре даже беременным и людям, страдающим аллергическими или онкологическими заболеваниями.
Самыми частыми побочными эффектами специфической профилактики бешенства становятся кожные и системные аллергические реакции, для устранения которых назначают антигистаминные препараты.
Выделяют профилактическую и лечебную вакцинации.
В Национальном календаре на 2017г. профилактическая прививка от бешенства для российских детей не предусмотрена. Отсутствие подозрительного контакта и повреждений не предполагает вакцинирование.
- первое вакцинирование (0-й, 7-й и 30-й дни);
- повторная инъекция через год и каждые 5 лет.
Если укус состоялся или существует подозрение на неблагополучный контакт, то осуществляется лечебная вакцинация.
В случаях первой, второй и третьей категории взаимодействия с животным вакцинация от бешенства не требуется человеку, если укусившее домашнее или дворовое животное внешне здоровое и в течение десяти дней не проявляются признаки заболевания.
При второй категории контакта, когда у животного появились на протяжении десяти дней или в процессе контакта имелись признаки заболевания, схема лечения включает шесть разовых инъекций внутримышечно: 0-й день (день обращения), 3-й, 7-й, 14-й, 30-й, 90-й дни от нулевого дня.
Повреждения 3-й степени являются основанием для назначения комплексного лечения. К стандартному плану уколов добавляется антирабический иммуноглобулин. Лекарство способствует угнетению и нейтрализации вируса, усиливает действие вакцины.
Если у животного, за которым можно понаблюдать, не проявились признаки болезни на 10-й день, то вакцинацию человека заканчивают после 3-й прививки. Введение инъекций прекращают немедленно, если лабораторные анализы крови животного показали отсутствие вируса.
Лицам, получившим полный курс лечения и повторно заразившимся, назначают следующие лечебные схемы:
- разовые инъекции в 0-й, 3-й, 7-й дни, если с момента лечения прошло менее года;
- стандартная схема лечения, если после нее прошло больше года.
Изобретение прививки против бешенства принадлежит французскому ученому Луи Пастеру. В 1885 г он вводил ослабленный штамм вируса девятилетнему мальчику, укушенному бешеной собакой, и увидел, что ребенок остался жив. В дальнейшем учеными неоднократно совершенствовалась антирабическая вакцина.
В настоящее время не существует никакого лечения этого заболевания. В 80-х гг. ХХ века учеными была изобретена новая эффективная вакцина, обеспечивающая защиту от вируса, как с целью профилактики заболевания, так и с целью защиты организма после контакта с вирусом.
Данная вакцина представлена убитым вирусом бешенства. При введении данного препарата в организм человека, иммунная система начинает вырабатывать антитела против вирусных частиц (антигены), формируя стойкий иммунитет, который развивается через 7-10 дней, обеспечивая защиту от бешенства до двух лет.
С целью профилактики вакцинации должны подлежать группы лиц с высоким риском возникновения бешенства. К ним относятся: ветеринарные врачи и клинико-лабораторные диагносты. Также профилактически вакцинируются и дети, которые имеют риск возникновения заболевания после контакта с бешеными животными.
Им вводится антирабический иммуноглобулин. В свою очередь, он уменьшает число необходимых прививок после контакта с вирусом бешенства. Первичная профилактика, при которой вводится вакцина от бешенства, очень важна для детей раннего возраста, т.к. большинство из них могут просто не рассказать о контакте с больным животным.
- при всех укусах, царапинах, ослюнении кожных покровов и слизистых оболочек, нанесенных явно бешеными, подозрительными на бешенство или неизвестными животными
- лри всех укусах, царапинах, ослюнении кожных покровов и слизистых оболочек, нанесенных дикими плотоядными животными, хищными птицами, дикими грызунами, летучими мышами
- при ранении предметами, загрязненными слюной или мозгом бешеных или подозрительных на бешенство животных
- при укусах, ослюнении и нанесении царапин здоровым в момент контакта домашним животным, если оно в течение 10-дневного заболело, погибло или исчезло
- лри всех укусах, царапинах, ослюнении кожных покровов и слизистых оболочек, нанесенных мелкими домовыми грызунами (мыши, крысы) в местностях, неблагополучных по бешенству
- при явном ослюнении или повреждении кожных покровов больным бешенством человеком
- при повреждениях, нанесенных нехищными птицами
- при укусах мелкими домовыми грызунами (мыши, крысы) в местностях, благополучных по бешенству (бешенство не регистрировалось за последние 2 года)
- при случайном употреблении в пищу термически обработанного мяса и молока бешеных животных
- при ослюнении и укусах легкой и средней тяжести, нанесенных здоровым в момент укуса домашним животным, если в течение 10 дней после укуса животное осталось здоровым
- при укусе домашним животным за 10 дней и более до начала его заболевания
источник