Когда проявляются первые симптомы бешенства, спасти человека уже невозможно.
Продромальная стадия – появляются предвестники бешенства. На месте заражения возникает боль и зуд. Рубец краснеет и повторно воспаляется. Повышение температуры до 38 градусов, недомогание, головная боль, затруднение дыхания связано с активным размножением вируса бешенства.
Энцефалитная стадия – период возбуждения возникает вследствие воспаления мозговых оболочек. От воздействия любых раздражителей (световых, шумовых, тактильных) у больного бешенством человека возникают приступы судорог или чрезмерной активности. Между ними появляются галлюцинации. На фоне повышения температуры до 41-го градуса при бешенстве у человека возникает «недюжинная» сила. За счет затруднения дыхания, накопления слюны и ее вспенивания при взаимодействии с воздухом возникает классический симптом – «пена изо рта».
Поражение ствола головного мозга приводит к исчезновению глоточного рефлекса. Даже при виде воды у человека возникают непроизвольные сокращения глотательных мышц. Данные симптомы являются универсальными и используются врачами для дифференцировки энцефалита, вызванного бешенством от других его видов.
В заключительной стадии параличи приводят к отказу конечностей, поражению черепных нервов, нарушению функционирования тазовых органов. Психомоторное возбуждение и частота судорог ослабевают, а больной становится спокойным (симптом «зловещего успокоения»). После этого через 15 часов приходится ожидать трагическую гибель из-за паралича дыхательного центра или остановки сердечной деятельности. Агонального состояния при бешенстве не наблюдается.
В среднем бешенство у человека наблюдается в течение 60 дней. После укуса животного на 10-12 сутки первые признаки заболевания проявляются:
- Головной болью,
- Слабостью,
- Общим недомоганием,
- Повышением температуры,
- Болями в горле,
- Кашлем и насморком,
- Поносом и рвотой.
Такие симптомы характерны для многих болезней человека, а не только для бешенства, поэтому если врач не будет обладать информацией об укусе, то поставит ошибочный диагноз.
В стадию разгара патологии наблюдаются острые неврологические нарушения: депрессивное состояние, апатия с периодами повышенной возбудимости и даже агрессивности. Пациенты в этот промежуток времени нападают с кулаками, пытаются укусить и убежать. У них возникают судороги, рвота и изжога на фоне галлюцинаций.
В классических случаях через 7 дней после разгара бешенства наступает паралич дыхательного или сердечно-сосудистого центра.
Согласно статистике заболевают бешенством люди, которые после укуса животного не обратились к врачу. Если все же специалисту удалось уговорить человека на проведение прививки, но режим ее не соблюдался, заболевание прогрессирует.
Нет более эффективного лечения бешенства, чем введение антирабического иммуноглобулина сразу после укуса животного. Эффективность прививки выше, если она введена с минимальным интервалом между укусом и обращением к врачу. Сроки внутримышечного введения вакцины против бешенства у человека: 0, 3, 7, 14, 30, 90 дней. Впрочем, можно понаблюдать за животным, которое вас укусило, в течение 10-ти дней, если оно погибло, значит, такая же участь ждет вас без прививки от бешенства.
Бешенство – опаснейшее заболевание, вызываемое вирусами из семейства рабдовирусов. Источниками инфекции для человека являются дикие и домашние животные, основные из которых следующие: кошки, собаки, сельскохозяйственные животные, лисицы, волки, грызуны, летучие мыши, барсуки и пр. Вирусы от больных животных передаются через слюну во время укуса, а также при попадании зараженной слюны на поврежденные участки кожи.
После проникновения в организм вирусы бешенства по нервным стволам попадают в центральную нервную систему, распространяются по периферическим нервам, попадают в различные внутренние органы, вызывая в тканях воспалительные, дистрофические и некротические изменения. Коварство этого заболевания, которое грозит летальным исходом, заключается в том, что проявляется оно не сразу, а при возникновении начальных признаков лечение практически бесполезно. Поэтому важно знать, какой инкубационный период бешенства у человека после заражения до появления первых симптомов.
Продолжительность инкубационного периода инфекции не одинакова в разных случаях и зависит от множества факторов: место укуса, количество попавшего в рану патогена, возраста и состояния иммунитета человека и пр. Наиболее опасными местами укуса, при которых болезнь развивается стремительно, а, значит, и инкубационный период длится меньше, являются: голова, кисти рук, гениталии (т.к. эти области богаты нервными окончаниями). Если инфицирование произошло через нижние конечности, инкубационный период удлиняется.
В большинстве случаев период до появления клинической картины болезни длится от 10 дней до 3-4 месяцев. Реже он продолжается от 4 до 6 месяцев. Известны медицине и более длительные инкубационные периоды при бешенстве человека, максимальный из зафиксированных составляет 6 лет.
Симптомы бешенства у человека
Типичная картина патологии включает следующие симптомы:
- небольшое поднятие температуры тела (как правило, до 37,3°C);
- боль в месте проникновения инфекции;
- нарушения сна;
- головные боли ;
- беспокойство;
- угнетенность;
- пищеварительные нарушения;
- повышенная чувствительность к различным раздражителям (яркий свет, громкий звук и пр.);
- усиленное потоотделение;
- агрессивность;
- водобоязнь;
- галлюцинации;
- судороги ;
- паралитические расстройства.
Симптомы бешенства у человека достаточно изучены, и этот факт во многих случаях позволяет воспроизвести полную клиническую картину заболевания. Уже после первых вспышек болезни был определен ее возбудитель, а также установлено отсутствие профилактических мер против распространения вируса.
Изучены животные, служащие естественным резервуаром для сохранения возбудителя, и определен механизм его действия на организм больного.
Возбудитель бешенства предается напрямую от животного к человеку, проникая в организм после укуса через мельчайшие трещинки и царапины на коже. При этом вирус сохраняет устойчивость к действию антибиотиков и низких температур.
Что касается фиксированного возбудителя, то он не содержится в слюне и не может попасть в кровь человека при укусе животного. Подобный тип вируса поддерживается в лабораторных условиях.
Считается, что он атакует клетки центральной нервной системы, разрушая их, ничего не оставляя от оболочки, и вызывая поражение внутренних органов.
Возбудитель бешенства уничтожает кору головного мозга, способствует появлению кровоизлияний в мозжечок, черепно-мозговые нервы, средний мозг. Разрушение клеток запускает неконтролируемую воспалительную реакцию. Появляются множественные отеки, некротические очаги в нервных клетках.
Бешенство у человека может возникнуть после укуса больного животного, но весь процесс течения болезни зависит от места расположения и глубины раны.
Признаки бешенства у человека проявляются не сразу после укуса больного животного. Пока нет явных симптомов болезни, пациент не обращается к врачу, а скрытый период может продолжаться от 10 дней до нескольких лет.
Первые симптомы болезни имеют стертую форму, а яркая клиническая картина наблюдается лишь на стадии паралича, который заканчивается летальным исходом. На первых этапах развития болезни человека беспокоит повышенная нервная возбудимость. Многие больные предъявляют жалобы на периодически возникающую головную боль, ночные кошмары, чувство тоски, появление жалости к себе, плаксивость.
Некоторые пациенты возбуждены, многословны.
У больных после укуса кошки, зараженной вирусом бешенства, могут появляться нежелательные реакции в виде агрессии или гнева. При сильном волнении у больного возникает учащенное сердцебиение, напряжение мышц шеи, скованность движений, чувство нехватки воздуха.
Подавленное настроение сопровождается тревожными мыслями, возрастает чувствительность к холоду, напрягаются мышцы туловища, по телу пробегает мелкая дрожь. У человека после укуса животного, зараженного вирусом бешенства, начинается первая стадия болезни.
Бешенство у человека сопровождается развитием короткой фазы заболевания лишь в том случае, если укус расположен на шее или лице. Зачастую первые симптомы появляются очень рано, если травмирована кожа на руках. Врач при обследовании пациента сразу определяет, что поражен спинной и головной мозг и началось интенсивное отмирание клеток.
Бессонница #8212; частый спутник пациента, находящегося в инкубационном периоде. Сонливость в течение дня сменяется раздражительностью в вечерние часы. Отдых неполноценный: больной часто просыпается ночью. Нередко его мучает одышка, головная боль, сухость в горле. Возникает жжение в области раны, становятся болезненными и воспаляются регионарные лимфатические узлы.
В месте укуса ощущается боль, повышается температура тела. Нередко пациент предъявляет жалобы на онемение кожных покровов вблизи раны.
На ранних этапах развития бешенства появляется нарушение глотательного рефлекса. Больной не может проглотить пищевой комок, ощущает распирание и тяжесть в нижней части пищевода.
Иногда неприятные ощущения незначительные, но может возникнуть обильное выделение слюны, сопровождающееся кашлем.
При дисфагии пациент прикладывает большие усилия для проглатывания даже незначительного количества жидкости.
Важно не пропустить ухудшение состояния у больного человека: симптомы бешенства на первом этапе проявляются недомоганием, болью в мышцах, сухостью во рту, неприятными ощущениями в горле, страхом, депрессивным состоянием, тревогой, галлюцинациями.
Слабость, отсутствие аппетита, изменение настроения сочетаются с появлением судорог в мышцах ног и рук, особенно после незначительной физической нагрузки. Боль носит тупой или ноющий характер, а приступы длятся в течение нескольких минут.
Мучительные и неприятные ощущения в мышцах сочетаются с повышением температуры, ускоренным пульсом, болью в горле. Иногда человека мучают беспочвенные подозрения, затем появляется страх, который больной испытывает постоянно.
Пациенты предъявляют жалобы: на чувство незащищенности и неуверенности в себе, невозможность контролировать собственное поведение или возникшую ситуацию.
Дыхание в разгар приступа учащается, напрягаются мышцы туловища, может развиться паническая атака.
Часто пациенты испытывают симптомы тяжелой депрессии:
- резкую смену настроения;
- потерю привязанности к близким людям;
- дискомфорт в области раны и во всем теле;
- безразличие к пище.
Бешенство у человека сопровождается развитием основных клинических симптомов болезни. Под действием токсинов развивается воспаление мозговых оболочек.
Для позднего нейротоксикоза характерно тяжелое состояние больного, сопровождающееся развитием судорожного синдрома, острого возбуждения, с последующим угнетением психических функций, вплоть до комы.
Появляются симптомы энцефалопатии #8212; токсического поражения клеток коры мозга. У больного возникает интенсивная головная боль, зрительные и слуховые галлюцинации, расстройство речи, нарушение координации.
Развиваются автоматические движения в результате самопроизвольного сокращения скелетных мышц и периферические параличи.
Температура тела повышается до 40 °C, дыхание затруднено, во рту скапливается значительное количество слюны, выделяющейся в виде пены. Периодические судороги в конечностях сопровождаются нарушением глоточного рефлекса.
Невозможность проглотить пищу сочетается с удушьем и кашлем, появляющимся вследствие аспирации жидкости.
Период возбуждения заканчивается обильным слюнотечением. У пациента появляется тахикардия, бессонница, нарастают симптомы интоксикации: черты лица заостряются, расширяются зрачки.
Заключительный этап болезни связан с возникновением периферических параличей. В первую очередь снижается возбудимость мышц в месте травмы. Больной крайне истощен и обезвожен и впадает в кому.
Функции центральной нервной системы угнетены, сознание отсутствует. Пациент не реагирует на внешние раздражители, у него появляется расстройство кровообращения, прогрессирует паралич жизненно важных органов.
Реакция зрачков на свет, в случае развития комы I степени, сохранена, но кожные рефлексы слабые. В дальнейшем появляется полное отсутствие реакции на боль. Дыхание становится шумным, возникает непроизвольное мочеиспускание и подергивание отдельных групп мышц.
В терминальной стадии бешенства у больного отсутствует сознание, снижается артериальное давление, развивается аритмия, дыхание поверхностное, а температура тела составляет 34 °C. Наступает глубокое нарушение функции мозга, затем прекращается дыхание и сердцебиение.
Бешенство является неизлечимым заболеванием, приводящим к летальному исходу.
Тяжелое поражение центральной нервной системы несовместимо с жизнью, и врачу не удается обеспечить стабильную работу всех органов даже с помощью реанимационных мероприятий.
Предупредить развитие смертельно опасной болезни можно лишь с помощью прививок.
Оцените статью: (1 голосов, средний бал: 5,00 из 5)
источник
Бешенство – это одно из серьезнейших инфекционных заболеваний, которое имеет вирусную природу. Протекает патология с серьезными последствиями для нервной системы и в большинстве случаев приводит к смерти пациента. Вызвать у человека появление данной инфекции может укус животного. Но какие братья наши меньшие могут стать виновниками такого серьезного заболевания, как бешенство? Инкубационный период у человека сколько дней длится? Попробуем в этом разобраться.
На сегодняшний день разделяют два типа бешенства: природный и городской. Первый передается через диких животных – летучих мышей, лисиц, волков, шакалов.
А при втором носителями считаются домашние животные, но чаще всего бешенство передается через укус зараженной собаки. Сколько длится инкубационный период бешенства у человека? Как распознать, что животное заражено данным вирусом?
Опасность зараженных животных в том, что первые признаки заболевания у них могут начать проявляться только через пару месяцев.
Если говорить про бешенство, инкубационный период у людей один, а у животного он зависит от возраста и веса и может составлять от 7 дней и до года. Определить это заболевание у зверей можно по таким признакам:
- Неадекватное поведение. Дикие животные могут терять чувство осторожности и приближаться к домашним обитателям и людям. А домашние питомцы при бешенстве меняют свое поведение – становятся более ласковыми, ленивыми и сонливыми.
- Меняется аппетит. Животное, зараженное бешенством, может кушать несъедобную пищу, например землю.
- Обильное слюноотделение и рвота. Эти симптомы при бешенстве могут появляться у животного очень часто. Нарушается процесс глотания, звери давятся во время еды.
- Нарушается координация. Животное часто при ходьбе шатается.
- Агрессия. Этот симптом может появляться одним из последних, и, как правило, спустя пару дней животное погибает.
Но какой инкубационный период бешенства у человека после заражения? Что провоцирует болезнь?
Возбудителем заболевания является вирус Neuroiyctes rab >
После попадания в рану вирус очень быстро распространяется по всем нервным стволам и достигает ЦНС, а после проникновения на периферию поражает всю нервную систему. Размножаясь, возбудитель вызывает серьезные изменения: кровоизлияния, отеки, изменение нервных клеток.
При ускоренном развитии симптомов заболевания человек очень быстро умирает, только мгновенное реагирование и введение вакцины в первые часы после укуса дают шанс на выживание. Но как клинически проявляется бешенство? Инкубационный период у людей сколько может длиться?
В наш век технологий уже давно создали вакцину, благодаря которой больной может быстро избавиться от инфекции бешенства, и клинические признаки в этом случае — редкое явление. Но наступить болезнь все же может, и спровоцировать ее могут несколько факторов:
- Долгое отсутствие квалифицированной медицинской помощи.
- Нарушения в режиме прививок.
- Самостоятельно завершенный период вакцинации ранее назначенного срока.
Чаще всего к смерти пациента приводит незнание, что нужно делать сразу же после укуса животного, и халатное отношение к своему здоровью. Большая часть людей просто не обращают внимания на укус – рану обработали, ну и хорошо. Они даже не подозревают, что обычная неглубокая рана (на первый взгляд) может стать причиной смертельной болезни, от которой вылечиться через пару дней уже будет невозможно.
Такое заболевание, как бешенство (инкубационный период у людей может иметь различную продолжительность в зависимости от локализации укуса), очень опасно, и только обращение к доктору сразу после нападения животного и вакцинация могут спасти от смерти. Но какие признаки должны все-таки заставить человека бить тревогу?
После того как инкубационный период закончен, и вирус уже достаточно размножился в организме, можно заметить первые проявления заболевания. Для него характерны такие симптомы:
- Пациента сильно тревожит рана. Место укуса болит, тянет, зудит, а если появился уже рубец, то он чаще всего сильно опухает и воспаляется.
- Температура тела повышается и держится на уровне 37 градусов.
- Появляется сильная головная боль, общая слабость, тошнота и даже рвота.
- Если рана в области лица, то могут появиться галлюцинации.
- Появляется депрессивное состояние, тревожность, а может, даже и раздражительность.
Но стоит помнить, что бывает бешенство нескольких стадий, и симптомы у каждой из них сильно отличаются.
Обязательно имеет бешенство инкубационный период у людей. Симптомы в это время еще не проявляются. Этот этап протекает без признаков. Он может длиться и до трех месяцев, хотя были зафиксированы случаи, когда инкубационный период у людей затянулся на долгие годы, но чаще всего он составляет все-таки не более 12 месяцев. Большая часть пациентов из-за длительности срока иногда даже и не может вспомнить, кто и когда их укусил.
Если пострадавшего укусили в голову или шею, то не сразу проявляет бешенство у человека симптомы: инкубационный период может составлять чуть более полутора месяцев. Человек, укушенный в руку, может не подозревать ничего неладного гораздо дольше. А дальнейшее течение болезни можно разделить на несколько основных этапов.
После попадания вируса в организм человека начинается, если мы говорим про бешенство, инкубационный период у людей. Стадии заболевание имеет разные, они могут стремительно сменять друг друга и отличаются своей симптоматикой:
1. Продромальный период. В это время вирус бешенства попадает в ЦНС. Длится этот этап от 2 до 10 суток. В это время появляются первые признаки вируса: зуд, болезненность в месте укуса. Эти симптомы можно наблюдать первыми, но есть еще и другие:
- общее недомогание;
- резкая потеря веса;
- головная боль;
- лихорадка;
- тошнота;
- расстройство кишечника;
- чувство тревоги;
- бессонница;
- депрессия.
2. Стадия возбуждения. Во время нее болезнь уже поражает всю ЦНС. Очень выраженно проявляет в это время бешенство у человека симптомы. Инкубационный период давно закончился, и все признаки смертельной болезни налицо. Среди симптомов очень выражены судороги, пациент может умереть сразу, как только этот этап заболевания начнется, или же его проявления приведут к летальному исходу.
Буйное и паралитическое бешенство часто развиваются во время второго этапа болезни. В этот период у пациентов быстрыми темпами развивается гиперактивность, чувство тревоги, галлюцинации. Спустя сутки все эти симптомы будут сопровождаться вспышками сильнейшего беспокойства. Пациенты становятся настолько агрессивными, что начинают бросаться на людей, рвут на себе одежду и бьются головой о стену. У некоторых могут случаться судороги (достаточно интенсивные), а в один «прекрасный» момент такой приступ заканчивается параличем.
3. Стадия параличей. Парализуются движения языка, глазных мышц, повышается температура до 40 градусов, давление падает, а сердце начинает сокращаться быстрее. Продолжительность этой стадии разная у всех пациентов, но заканчивается, как правило, смертью на фоне поражения сердечно-сосудистого и дыхательного центров.
4. Смерть. Очень важно точно определить, когда мозг человека, заболевшего бешенством, умер. Сделать это можно при помощи биопсии или определения отсутствия кровотока. Очень часто многие люди некоторые неврологические симптомы по ошибке принимают за смерть мозга.
Это еще один важный вопрос, который следует обсудить в рамках темы «Бешенство: инкубационный период у людей».
Диагностика должна проводиться как можно быстрее. В первую очередь определяется, когда был укушен человек, попала ли в рану слюна животного. Клинические проявления в основном у всех однообразны. В крови увеличивается количество лимфоцитов, а вот эозинофилы отсутствуют. Мазок-отпечаток, который берется с поверхности роговицы, указывает на наличие антигена, вырабатываемого на инфекцию, попавшую в организм человека.
Если у пациента появились первые признаки бешенства, его помещают в инфекционное отделение. Проводят терапию для облегчения симптомов, при этом также дополнительно используют поддерживающее лечение. Назначаются болеутоляющие средства, противосудорожные, если необходимо, то снотворное, применяют парентеральное питание, а также препараты, при помощи которых удается снять все симптомы бешенства.
Максимально эффективного лечения от этой патологии пока еще не изобрели. Единственное, что может защитить и не допустить развития такого неприятного сценария, как бешенство, инкубационный период у людей, постконтактная вакцина. Это лучший из методов профилактики.
Только вакцинация позволит защитить человека от вируса бешенства. Профилактический курс прививок обязателен для тех, кто непосредственно связан с риском заражения по роду своей деятельности.
Всех животных, которые покусали человека или ведут себя слишком агрессивно, необходимо срочно отвести к ветеринару, чтобы провести обследование и отправить в карантинную зону на 10 суток. Если в течение этого времени животное не погибло, есть вероятность того, что у него не бешенство. Инкубационный период у людей, (профилактика очень важна!) отличается по длительности от такового у животных, поэтому можно и ошибиться с постановкой диагноза.
Если вдруг животное укусило человека, то обязательно нужно обработать рану. Область укуса очищают мыльным 20 % раствором. Если рана слишком глубокая, то в этом случае промывание делают при помощи катетера, чтобы струя воды как можно глубже попала внутрь. Ни в коем случае нельзя накладывать швы или прижигать ее.
Срочно вакцину вводят человеку при наличии таких симптомов:
- Укусы, царапины, попадание слюны на открытую рану или слизистые от животных, которые заражены вирусом бешенства.
- Ранение предметами, на которых может присутствовать слюна или мозг зараженного животного.
- Укусы через одежду или в тех случаях, если она была повреждена зубами животного.
- Если укусившее животное в течение нескольких дней после укуса погибло.
- Укусы диких животных.
- Повреждение кожных покровов человеком, зараженным вирусом бешенства.
Итак, вернемся опять к вопросу об уколах, ведь мало просто знать, как проявляют себя бешенство, инкубационный период у людей.
Постконтактная вакцина вводится сразу же в стационаре или амбулаторно. Человека могут не прививать в том случае, если он был укушен домашним животным, укус был нанесен не в шею, лицо или кисти рук, если это было единожды. Когда травмировано опасное место, то пострадавшему делают три прививки. Это необходимо даже в том случае, если укус был нанесен домашним питомцем, так как он может быть носителем вируса бешенства, и у человека недуг проявится, а у животного — нет.
За любым животным, которое укусило человека, нужно обязательно проследить 10, а то и 14 дней, и, если появились первые признаки бешенства, срочно обратиться за вакцинацией.
Как стало ясно из вышесказанного, лучше сделать прививку от бешенства, чем допустить развитие болезни, ведь первые симптомы не сразу могут проявляться, а дальнейшее развитие инфекции может привести к серьезным последствиям. Сегодня еще не изобрели такого средства, которое бы полностью вылечило от бешенства. Лечение проводят только препаратами, ослабляющими симптомы и убирающими их. Если вовремя не успеть сделать прививку, то бешенство в большинстве случаев приводит к летальному исходу.
источник
Что такое бешенство? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Бешенство (rabies, гидрофобия, водобоязнь) — острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.
Вид — вирус бешенства Rabies virus:
- дикий — патогенный для человека;
- фиксированный — лабораторный, лишённый заражающей способности.
Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.
Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней. [1] [2] [3]
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида). Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).
- контактный — при укусе или ослюнении, редко возможно заражение при разделке убитого животного;
- маловероятен аэрозольный механизм заражения — например, в пещере, населённой летучими мышами;
- алиментарный — при поедании павших от бешенства животных;
- трансплацентарный путь — при пересадке органов от умерших людей от бешенства (при неверно поставленном диагнозе).
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
- укусе больного животного (становится заразным за несколько дней до начала клинических проявлений — в среднем 5-7 дней, максимально до 10);
- прямом ослюнении повреждённых кожных покровов и слизистых оболочек (даже микроскопическом);
- теоретически возможно заражение при оцарапывании кожи когтями больного животного (на когтях вируса нет, но после получения царапины слюна животного может попасть в свежую рану, например, при лае).
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб. [1] [4] [5]
Инкубационный период составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
- наиболее быстро заболевание развивается при укусе в лицо, шею, голову, больших повреждениях;
- более длительный период при локализации укусов в конечности, туловище, особенно единичных.
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
- инкубационный (10 дней — 1 год);
- продромальный (1-3 дня);
- возбуждения (2-3 дня);
- паралитический (1-3 дня).
- смерть.
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Начальными признаками развития бешенства наиболее часто являются:
- зуд;
- неприятные ощущения;
- малоинтенсивные боли в месте укуса и близлежащей области;
- воспаление рубцовой ткани (происходит нечасто).
Появляются общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто появляется икота, рвота. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Если во время одного из приступов не наступает смерть, развивается период параличей. Исчезают приступы, возбуждение и страх, больные начинают питаться и пить воду. Данное состояние можно принять за улучшение и тенденцию к выздоровлению, однако это грубое заблуждение и признак скорой смерти. Снижаются двигательные и чувствительные характеристики мышц лица, языка, конечностей. Повышается температура тела до гиперпиретических цифр (40–42°C), нарастает тахикардия, снижается артериальное давление, нарастает вялость, апатия. Смерть неизбежно наступает от паралича дыхательного и сосудистого центров на 6-8 день болезни.
Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено. [1] [2] [5]
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.
Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
Достигнув ЦНС вирус активно размножается в клетках (наиболее значимые области — аммонов рог, мозжечок, продолговатый мозг), где происходят воспалительно-дистрофические изменения умеренной выраженности (негнойный полиэнцефалит), обусловливающие изменение жизнедеятельности, паралитические явления и смерть (от паралича дыхательного и сосудодвигательного центров).
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду. [1] [2] [3]
- по стадиям:
- продромальная (предвестники заболевания);
- разгара (возбуждения/депрессии);
- параличей (отключение функционирования органов);
- по клиническим формам:
- бульбарная (расстройство речи, глотания, асфиксия);
- менингоэнцефалитическая (симптоматика психоза);
- паралитическая (ранее развитие параличей);
- мозжечковая (головокружение, неустойчивость походки);
- по МКБ-10:
- лесное бешенство (от диких животных);
- городское бешенство (от домашних животных);
- бешенство неуточнённое;
- по типу:
- эпизоотия (одномоментное прогрессирующее распространение заболевания среди большого количества животных) бешенства городского типа;
- эпизоотия бешенства природного типа. [3][4]
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться. [1]
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
- определение вирусных антигенов в отпечатках роговицы или биоптате кожи затылка методом МФА (метод флуоресцирующих антител);
- определение антител к вирусу бешенства с седьмого дня болезни (чаще всего не удаётся ввиду наступления гибели человека);
- ПЦР спинномозговой жидкости.
Посмертные диагностические методы:
- гистологический экспресс-метод мазков-отпечатков головного мозга (обнаружение телец Бабеша-Негри — достоверность около 85-90%, время выполнения до 2 часов);
- биологический метод (основанный на заражении лабораторных животных и обнаружении телец Бабеша-Негри в мозговой ткани погибших животных, достоверность до 100%, время выполнения до 30 дней);
- методы ИФА и ПЦР тканей мозга, слюны, роговицы. [2][4]
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций. [1] [3]
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
- регуляция численности диких и одичавших домашних животных-хищников (отлов, отстрел, вакцинация);
- соблюдение правил содержания собак, кошек и пушных зверей;
- обязательная вакцинация от бешенства домашних животных, особенно собак и кошек, профилактическая вакцинация лиц, связанных с постоянным контактом с животными;
- запрет общения домашних животных с бродячими;
- избегание прямого контакта с дикими животными, забежавшими на подворья;
- регулирование численности грызунов, являющихся кормом хищных животных.
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
- с каким именно животным столкнулись (дикое, домашнее);
- какого его поведение (адекватное ситуации, агрессивное, излишне дружелюбное);
- есть ли возможность проводить за ним наблюдение — это очень важно: нельзя убивать или прогонять животное, так как элементарное наблюдение за поведением зверя до 10 дней от укуса позволяет исключить бешенство с вероятностью 100% (при отсутствии гибели или изменения в поведении можно спокойно выдохнуть и забыть об инциденте).
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Консультирования на заочных интернет-порталах являются хорошим начинанием, однако зачастую проводятся специалистами, не имеющими должного образования и понимания проблемы, на них невозможно оценить некоторые важные моменты, поэтому ни в коем случае не стоит подменять очную консультацию рабиолога на совет «дяди» из телевизора. Помните, что расплата за неверное решение в данном случае — смерть!
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
Особо следует отметить, что не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса. [1] [3]
источник
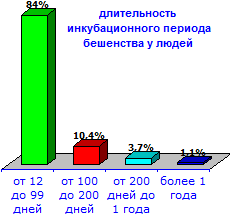
Инкубационный период бешенства у людей чаще составляет 30-90 дней; короче 10 дней он бывает исключительно редко.
- от 12 до 99 дней — в 84% случаев
- от 100 до 200 дней — в 10,4% случаев
- от 200 дней до 1 года — в 3,7% случаев
- более 1 года — в 1,1% случаев
- доказанных случаев более 2 лет не было
Длительность инкубационного периода решающим образом зависит от локализации укуса:
- самый короткий — при укусах в области головы и лица
- средний — в области верхних конечностей
- самый длительный — в области нижних конечностей
Это связано с тем, что длина пути вируса от места укуса до центральной нервной системы различна (известно, что вирус из раны распространяется по оболочкам нервов).
Например, из укуса в области лица вирусу предстоит преодолеть по ветвям лицевого или тройничного нервов до ствола головного мозга не более 10 сантиметров, в то время как от пальцев стопы до поясничного отдела спинного мозга — путь во много раз длиннее.
В течении заболевания бешенством у человека выделяют стадии:
- продромальная стадия (стадия общих проявлений)
- стадия развившейся болезни или стадия возбуждения
- стадия параличей
Продромальная стадия. Первые симптомы бешенства у людей проявляются почти всегда на месте укуса, где ощущается зуд, тянущие и ноющие боли, невралгические боли по ходу нервов, ближайших к месту укуса. Рубец на месте укуса иногда слегка воспаляется и становится болезненным.
Отмечается субфебрильная (до 37,5°С) температура, общее недомогание, головная боль. Может наблюдаться сухость во рту. Аппетит снижен, язык обложен. Появляется повышенная чевствительность к зрительным и слуховым раздражителям. Нарушается сон. Больные испытывают беспричинный страх, тревогу, чувство тоски.
Стадия развившейся болезни или стадия возбуждения. На фоне усилившихся продромальных явлений, тошноты и даже рвоты появляется первый приступ болезни — «пароксизм бешенства».
Первый приступ обычно развивается под влиянием какого-либо раздражителя. Приступ характеризуется внезапным вздрагиванием всего тела, руки вытягиваются вперед и дрожат, голова и туловище отклоняется назад. Приступ длится несколько секунд, соповождаясь чрезвычайно болезненными спазмами мышц глотки и одышкой с затруднением вдоха. Пульс частый. Во рту скапливается густая вязкая слюна.
Такие приступы длятся несколько секунд, но они часто следуют друг за другом и могут быть вызваны самыми незначительными раздражителями: яркий свет, громкий разговор, прикосновение, поворот головы, кашель и даже малейшие колебания воздуха.
Аналогичные явления вызывает попытка сделать глоток воды. Затем судороги начинают возникать только при виде воды или даже упоминании о ней (гидрофобия).
В этой стадии могут появиться поражения периферической нервной системы в виде параличей самой различной локализации. Заболевание может закончиться летально уже на этой стадии всдествие паралича дыхательного и сосудодвигательного центров. В других случаях заболевание переходит в финальную паралитическую стадию.
Стадия параличей длится 1-3 дня. Преобладают явления поражения периферической и центральной нервной системы. Они чрезвычайно разнообразны по локализации и распространенности. Они носят характер парезов, параличей черепно-мозговых нервов и конечностей, параплегий.
Возбуждение и приступы судорог проходят. Сохраняется обильное слюнотечение. Появляется мнимое улучшение, больной может пить и есть, дыхание становится более свободным.
Однако вследствие поражения жизненно важных центров продолговатого мозга нарушается сердечно-сосудистая деятельность. Нарастает тахикардия, падает артериальное давление. Летальный исход наступает обычно внезапно вследствие острой сердечно-сосудистой недостаточности.
Наряду с вышеописанным типичным течением болезни значительно реже встречается паралитическая, или «тихая» форма бешенства. Для нее характерны отсуствие возбуждения и приступов судорог. Преобадают явления тяжелых параличей конечностей и центров прдолговатого мозга. Эта форма бешенства чаще встречается в Южной Америке и при укусах летучих мышей-вампиров.
Психические расстройства при бешенстве постоянны и часто появляются раньше остальных симптомов болезни.
Вначале развивается состояние астении: появляется общее недомогание, чувство дискмфорта, неопределенное беспокойство, раздражительность, истощаемость, постоянно выраженная гиперэстезия различных оргагов чувств.
Вскоре появляются выраженные аффективные расстройства. в которых преобладает тоска, сопровождаемая тревогой, страхом, а в ряде случаев ощущением ужаса.
Через некоторое время возникают спонтанно или при незначительных внешних раздражителях пароксизмы резчайшего возбуждения, которые сменяются состоянием резкой астении и адинамии, близкими к прострации.
В ряде случаев отмечаются кратковременные периоды делириозного помрачения сознания с отрывочными зрительными и иногда слуховыми галюцинациями устрашающего характера, нестойкими бредовыми идеями, двигательной речевой бессвязностью.
Дифференциальный диагноз. Бешенство у человека по своим проявлениям может иметь сходство со столбняком, истерией, отравлением атропином, энцефалитом, лиссофобией (параноидальным страхом заболеть бешенством).
Столбняк проявляется похожими приступами судорог, но в отличие от бешенства, не сопровождается психическими расстройствами.
источник
Инфекционные заболевания приносят огромные проблемы обществу и могут вызвать у человека летальный исход. Бешенство относится к таким болезням и чрезвычайно опасно отсутствием выраженных симптомов сразу после заражения.
Возбудителем бешенства является нейротропный зоонозный вирус, поражающий центральную нервную систему и представленный несколькими штаммами, вызывающими типичное и атипичное течение болезни. Данный вирус представлен на всех континентах, кроме Антарктиды и Австралии. Наибольшее распространение бешенство получило в странах Африки и некоторых регионах Азии.
Вирус бешенства погибает при высоких температурах (свыше 60 о С), при воздействии на него щелочи, формалина, хлора, прямых солнечных или ультрафиолетовых лучей. Наряду с этим бешенство устойчиво к низким температурам, йоду и фенолу.
Врожденного или приобретенного иммунитета к вирусу бешенства не существует. В зависимости от источника заражения бешенство бывает природным (передается дикими животными) и городским.
Переносчиками инфекции являются плотоядные теплокровные животные, такие как:
- лисы;
- волки;
- лошади;
- скунсы;
- крупный рогатый скот;
- шакалы;
- енотовидные собаки;
- мангусты;
- грызуны;
- свиньи;
- летучие мыши;
- домашние кошки, собаки.
В 99% случаев инфицирование происходит в результате укуса собакой. Также теоретически бешенством можно заразиться от больного человека при условии, что его слюна попадет в организм. Однако в медицине такие случаи зафиксированы не были. Опасна инфекция не только после проявлений явных симптомов, но и в конце инкубационного периода (за 7-8 дней до активной стадии).
Заражение вирусом бешенства происходит в результате укуса или попадания слюны на открытую рану, царапину, а также слизистую глаз, носа или кишечника. В крайне редких случаях вероятно инфицирование в результате вдыхания содержащего вирус воздуха (например, при обработке шкур зараженных животных).
Также возможна передача вируса при трансплантации донорских органов. Употребление мяса больного животного не повлечет за собой заражение, так как желудочный сок убивает вирус. Скорость развития болезни зависит от размеров зараженного животного, а также от места попадания инфекции (таблица 1).
Таблица 1. Развитие бешенства в зависимости от места попадания вируса:
| Место попадания | Частота развития болезни | Течение заболевания |
| шея, лицо | 90% | бешенство протекает молниеносно, с коротким инкубационным периодом |
| кисти рук | 63% | инкубационный период средней длительности, болезнь протекает обычным образом |
| плечи, ноги | 23% | длительный инкубационный период, типичное течение заболевания |
Особая опасность вируса бешенства состоит в следующем:
- Бешенство не реагирует на низкие температуры, антибактериальные и противовирусные препараты.
- Инфекция воздействует на нервные клетки и поражает головной мозг.
- После проявления симптомов бешенства остановить его действие невозможно. Лечению бешенство практически не поддается. Возможно лишь облегчить состояние обреченного пациента.
- Вирус всегда приводит к летальному исходу.
- На начальной стадии заражения точно установить инфицирование невозможно. В этот период нет выраженных симптомов, однако вирус начинает распространение по всему организму.
- Для проникновения в организм вирусу достаточно минимального повреждения на коже.
Бешенство у человека, симптомы которого проявляются особенно активно в период возбуждения, на начальном этапе проходит без каких-либо признаков. Во время инкубационного периода инфекция распространяется по всему организму, проникая в нервные пути, а затем в спинной и головной мозг. Скорость проникновения вируса составляет в среднем 3-4 мм/час.
В основном скрытая фаза бешенства длится от 10 дней до 3 месяцев. Однако в истории зафиксированы случаи проявления вируса спустя 1 или даже 4 года после попадания инфекции. Длительность инкубационного периода напрямую зависит от места инфицирования: чем оно дальше от головы, тем больше времени необходимо на распространение бешенства по телу.
Также благодаря более крепкому иммунитету у взрослых скрытая фаза длиннее, чем у детей.
Восприимчивость нервной системы способствует ускорению процесса инфицирования. Если заражение произошло от крупного животного, заболевание будет более быстротечным. На это также оказывает влияние размер и глубина раны, через которую вирус попал в кровь.
К тому же статистика показывает зависимость длительности инкубационной фазы от животного, которое является носителем вируса (при укусе волка наблюдается самый короткий скрытый период). Бешенство может пройти без инкубационного периода в том случае, когда в организм проникло большое количество клеток возбудителя.
Бешенство относится к инфекционным заболеваниям, которым подвержены малоимущие слои населения, проживающие в районах, где отсутствует вакцина. Также клинические проявления вируса появляются у тех, кто отказывается от прививок, проходит вакцинацию с запозданием, либо не проходит полный курс инъекций.
Как правило, заражение и дальнейшее распространение болезни происходит и у лиц, не обладающих необходимыми знаниями об опасности и методах предупреждения бешенства. Вирус попадает в кровь и, ввиду отсутствия необходимых мер, заражает весь организм, приводя к необратимым последствиям. При проявлении клинических симптомов бешенства через время наступает летальный исход.
Попадая в организм, вирус бешенства первоначально концентрируется в мышечной ткани, затем попадает в нервную ткань, полностью ее поражая. В организме человека образуются включения Бабеша-Негри, которые свидетельствуют о развитии заболевания.
Бешенство у человека, симптомы которого проявляются через время после заражения, в своем развитии проходит несколько этапов:
- скрытый (инкубационный) период;
- продромальный период;
- фаза возбуждения;
- паралитический (терминальный) этап.
Начальные признаки бешенства связаны непосредственно с местом укуса или заражения. Рана начинает зудеть, болеть и припухает, даже если начала заживать. Неприятные ощущения имеют тянущий характер. При этом кожа вокруг раны может воспалиться и покраснеть.
Наряду с перечисленными симптомами пропадает аппетит, возникает безразличие ко всему, нарушается сон, больного преследуют кошмары, а при укусах в верхнюю половину туловища – галлюцинации. Также происходит повышение артериального давления. Начальный этап развития бешенства длится 1-3 дня.
Бешенство у человека, симптомы которого не позволяют сразу же идентифицировать болезнь, по первым признакам напоминают простуду: повышается температура до 37-38 о С, появляется головная боль, слабость, снижается аппетит. Наряду с этим больной становится чувствителен к громким звукам и свету.
Также проявляется тошнота, сильное слюновыделение, учащаются рвотные позывы, возникает необоснованное чувство тревожности. В среднем подобная симптоматика наблюдается в течение 1-3 дней. В связи с тем, что бешенство может проявляться в буйной и паралитической форме, первые признаки заболевания могут различаться.
При буйный проявлениях поведение зараженного становится чересчур активным, а летальный исход через несколько дней неизбежен. Паралитическое бешенство менее распространено и длится дольше. У больного наступает постепенный паралич мышц от места попадания вируса, кома и смерть.
После продромального периода и первых симптомов наступает активная стадия возбуждения. Заражение достигает нервной системы и отражается на поведении заболевшего. В это время наряду с общей гиперактивностью возникает наиболее яркий симптом бешенства – пена изо рта.
Также наблюдаются мышечные и дыхательные спазмы, судороги, высокая температура, достигающая 40-41 о С. Дыхание в этот период значительно нарушается, с глотанием также наблюдаются сложности. Развитие бешенства сопровождается болями в груди.
При этом больной бешенством ведет себя крайне агрессивно, кричит, крушит все вокруг. По причине того, что больного преследуют галлюцинации и мучает депрессивное состояние, он опасен для окружающих и может на них напасть. Зараженный во время приступа пытается укусить или ударить того, кто находится рядом, или же самого себя.
Из-за судорог его лицо искажается, становится синюшным, а зрачки увеличиваются. В большинстве случаев больной страдает боязнью воды, яркого света, громкого звука или порывов ветра. Подобные симптомы вызваны поражением головного мозга и центральной нервной системы.
На раздражители реакция нервной системы незамедлительна и сопровождается дыхательными нарушениями, а также необъяснимым страхом. У больного наблюдается экзофтальм (выпячивание глазного яблока) и обращение взгляда в одну точку. Также зараженный страдает чрезмерным слюновыделением. Во время приступа агрессии возможна остановка сердца.
У больного нарушается питание: он не может полноценно употреблять пищу и ест мелкими кусочками. Подобное неадекватное поведение и состояние не постоянно и чередуется с осознанными периодами. Больной же не помнит ничего из того, что происходило, становится спокойным и с легкостью идет на контакт.
Наряду с этим может наблюдаться состояние апатии. Длительность периода возбуждения может составить 2-3 дня. Не всегда бешенство сопровождается периодом возбуждения и, в связи с этим, «тихое бешенство» практически не диагностируется. Источником такой разновидности заболевания является укус летучей мыши.
Если больной не скончался во время активной стадии возбуждения, в развитии бешенства наступает паралитический период. Слюна, которую зараженный не может проглотить из-за паралича мышц, выделяется вместе с холодным потом в больших количествах. Агрессия и галлюцинации пропадают, больной может употреблять пищу и пить воду. Период затишья может продолжаться несколько дней.
Далее происходит рост температуры до критичных отметок (42 о С), отмечается слабость, снижение давления, нарушение чувствительности. На этой стадии зараженный страдает резкой потерей веса в результате обезвоживания. Также он прекращает реагировать на раздражители, в частности на яркий свет.
Больному становится сложнее шевелить конечностями, а из-за ослабления лицевых мышц у него обвисает челюсть.
Как правило, паралич у больного бешенством развивается по восходящей, начиная с нижних конечностей. Постепенно паралич поражает все тело и человек умирает от спазма в сердечно-сосудистом центре или легких. В целом длительность протекания бешенства составляет 5-7 дней, а стадия паралича занимает не больше дня.
Бешенство, в зависимости от типа вируса, может также протекать нестандартно, без основных симптомов и без стадии возбуждения. При этом может отсутствовать и бурная реакция на внешние раздражители, и гидрофобия. Атипичное бешенство начинается сразу же с паралитической стадии.
Атипичное бешенство при диагностике можно перепутать с другими заболеваниями, такими как острый энцефалит или паралич Ландри. Неверная диагностика может привести к распространению инфекции.
Нестандартное течение болезни может спровоцировать не только сам вирус, но и регулярное употребление алкоголя, онкологические процессы в организме. Атипичное бешенство может протекать длительный период времени (до 3 месяцев) и сопровождаться диареей.
Диагностировать бешенство во время инкубационного периода достаточно сложно, ведь никаких признаков болезнь не подает.
В зависимости от вероятности заражения инфекцией и наличия контакта с больным животным выделяют:
- подозрительный случай (наличие контакта с животным не установлено);
- вероятный случай (контакт с зараженным животным был);
- подтвержденный случай (наличие бешенства установлено лабораторно благодаря присутствию в нервных клетках телец Бабеша-Негри при вскрытии после смерти).
Установить, заражен ли больной бешенством с высокой точностью возможно только при летальном исходе во время биопсии, поэтому диагностика инфекции начинается с сбора анамнеза. Прежде всего врач устанавливает наличие прямого контакта с подозрительным животным в течение года.
Также в зону риска попадают те больные, которые в силу профессиональной деятельности, занимаются обработкой шкур животных. В случае поимки укусившего животного, берут анализы у него.
Антитела к вирусу бешенства обнаруживаются в коже, слюне, спинномозговой жидкости.
В лабораторных условиях проводят следующие тесты на бешенство:
- иммунофлюресцентный (исследование ткани головного мозга);
- иммуногистохимический;
- иммуноферментный;
- обратнотранскриптазная ПЦР.
Подобные исследования напрямую зависят от стадии развития инфекции, иммунитета больного, штамма вируса и технического оснащения лаборатории, где проводят анализ. Наиболее эффективным методом диагностики, показавшим высокую чувствительность независимо от того, когда взята проба, считается ПЦР нервных окончаний задней поверхности шеи.
Бешенство при сборе анамнеза необходимо дифференцировать от столбняка и вирусного энцефалита. При столбняке нет психических нарушений, агрессии, гидрофобии, а при вирусном энцефалите присутствует интоксикация. В связи с тем, что вирус бешенства всегда приводит к летальному исходу, вакцинацию проводят незамедлительно вне зависимости от того, подтверждено ли заражение.
Бешенство у человека, симптомы которого проявляются лишь на активной стадии, лечить необходимо еще до их появления. Существует миф о том, что зараженное бешенством животное, укусившее человека, не проживет более 10 дней. Однако такое утверждение ошибочно, ведь при атипичном течении заболевания разносчик вируса будет жить более длительный период.
Лечение бешенства после проявления его симптомов невозможно и в таком случае сводится лишь к облегчению течения болезни и применению поддерживающей терапии. В связи с этим противоинфекционную вакцинацию осуществляют в инкубационный период. После проникновения в организм вакцины иммунная система начинает вырабатывать необходимые антитела.
Прививку необходимо сделать не позднее 2 недель после укуса, чтобы иммунитет успел сформироваться. Больным, принимающим иммунодепрессанты и стероиды, назначают более длительный курс лечения, так как эффективность введенной вакцины в комплексе с применяемыми препаратами снижается.
Для образования необходимого количества антител иммунной системе понадобится около месяца. Иммунизацию в обязательном порядке проводят тем, кто в процессе трудовой деятельности связан с исследованиями вируса или работает с животными.
Постконтактную вакцинацию против бешенства проводят сразу же после обращения. Современная вакцина более концентрирована и позволяет снизить разовую дозировку по сравнению с используемыми ранее препаратами. Инъекцию детям делают в наружную поверхность бедра, а взрослым – в плечо.
Больному делают 6 уколов:
- при обращении;
- на 3-й день;
- спустя неделю, две;
- через месяц и 3 месяца.
Если в результате взятия анализов у подозрительного животного, укусившего пациента, наличие вируса не подтвердилось, больному делают всего 3 инъекции. В том случае, если неизвестна дальнейшая судьба животного, пациенту назначают полный курс. Эффективность вакцинации при условии ее своевременности (до 2 недель после укуса) составляет 98-99%.
На результативность такого лечения влияет соблюдение в течение полугода после прохождения курса ряда ограничений:
- запрещено употреблять алкоголь;
- противопоказаны чрезмерные физические нагрузки;
- нельзя переохлаждаться;
- не рекомендовано находиться в бане.
Противопоказаний у постконтактной вакцины нет, а аллергические реакции возникают крайне редко.
В вакцинации отсутствует необходимость при:
- контакте слюны с неповрежденным кожным покровом;
- укусе через плотную ткань, которая осталась целой;
- повреждении кожи птицей;
- укусе привитого в течение текущего года домашнего животного (если домашний питомец укусил в шею, лицо, либо нанес множество ранений, больному делают минимум 3 инъекции).
В тяжелых случаях (при множественных укусах, а также укусах в лицо, кисть, пальцы и шею) вместе с вакциной применяют антирабический иммуноглобулин. Данный препарат изготавливают из сыворотки лошадиной или человеческой крови.
Особенностью применения иммуноглобулина является то, что его вводят единожды в течение первых 3 дней после укуса. Препарат делят на 2 части, одну из которых вводят в ягодицу, а второй обкалывают площадь вокруг раны.
После проявления клинических симптомов в запущенных случаях используется экспериментальный метод лечения бешенства, названный Милуокским протоколом. В основе этого способа лежит теория, согласно которой организм успеет выработать иммунитет к вирусу, если дать отдых нейронам в мозгу человека путем введения его в искусственную кому.
В коме снижается метаболизм и одновременно скорость развития заболевания. Вместе с этим в организм вводятся подавляющие развитие вируса препараты. Применен был Милуокский протокол в 2004 г. при лечении Джины Гис, которая стала первой выжившей после бешенства.
Противники применения Милуокского протокола считают, что излечение девушки связано со слабостью штамма вируса, которым она была заражена. К тому же количество выживших при лечении искусственной комой не превышает 15 %. Противники Милуокского протокола считают такой метод лечения в принципе смертельно опасным.
Связано подобное мнение с тем, что пациенты с подозрением на бешенство не проходят своевременную вакцинацию, полагая, что в случае заражения смогут излечиться. Также практика применения Милуокского протокола достаточно дорогостоящая (около 1 млн. долларов) и по карману далеко не каждому.
Вакцины против бешенства в медицинской практике отличаются некоторыми особенностями, а также ценой.
Таблица 2. Вакцины против бешенства:
| Название | Производитель | Особенности | График вакцинации | Цена |
| Вакцина антирабическая культуральная концентрированная очищенная инактивированная сухая | Россия |
|
| от 2000 руб. |
| Рабипур | Индия |
| 1-й, 3-й, 7-й, 14-й, 30-й, 90-й дни по 1 мл | от 1500 руб. |
| Антирабический иммуноглобулин из сыворотки лошади | Россия |
| 40 МЕ на 1 кг веса единоразово | от 3000 руб. |
После наступления клинических симптомов бешенства прогноз развития болезни неутешителен и заканчивается летальным исходом. В случае же своевременного введения вакцины и соблюдения графика вакцинации, а также рекомендаций врача, больной вылечится.
Чем позже вводится инъекция препарата против бешенства, тем ниже шанс выживания пациента. Бешенство для человека представляет колоссальную опасность. Эта болезнь отличается тем, что ее необходимо предупреждать, а не лечить тогда, когда появились первые симптомы.
Симптомы бешенства у человека:
Фрагмент передачи «Жить здорово» о бешенстве у человека:
источник