Менеджер Статей • 31.01.2018
Бешенство или водобоязнь — одно из заболеваний прошлых столетий, которое процветало в эпоху антисанитарии, плохо развитой медицины и близкого контакта человека с животными. Еще столетие назад от вируса бешенства вымирал скот, домашние животные и люди.
Сегодня человек в основном контактирует со здоровыми домашними животными с полным набором медицинских прививок. В условиях развитой ветеринарии и фармацевтики бешенство стало встречаться реже, но бывают и исключения: когда вирус поражает бродячих и домашних животных, а затем людей.
Заболеть бешенством может любой питомец, даже декоративная крыса, которая не выходит из дома. Хотя такое случаи самые редкие из имеющихся: в основном переносчики бешенства собаки, лисицы и коты – 80%. Реже – другие животные, в том числе и крысы.
Болезнь передается через слюну животного или человека, поэтому бродячие собаки, кошки и грызуны, которые едят «из одной тарелки» и устраивают уличные драки более подвержены заражению.
Бешенство у декоративных крыс — редкий случай, так как питомец почти все время находится в клетке и не выходит на улицу. Подхватить инфекцию домашняя крыса может во время выхода на улицу, при контакте с другим инфицированным животным, либо от хозяина, который занес болезнь. Более вероятна версия, когда крыса заразилась от человека, так как человек становится переносчиком, если прикоснется к инфицированному животному.
Заподозрить бешенство у крысы помогут классические симптомы инфекции, которые схожи у всех животных, но имеют разное время проявления. Инкубационный период созревания вируса длится от 14 до 90 дней, в течение которых у животного отсутствуют явные признаки заболевания.
Первая стадия бешенства может ввести хозяина в заблуждение, так как начинается с апатии, которая характерна для других болезней. Единственный подозрительный признак, который поможет сразу указать на бешенство — боязнь света. Вслед за периодом апатии и вялости наступает период беспричинной агрессии и метания животного по клетке. Крыса теряет аппетит, из пасти выделяются слюна, появляется рвота и отдышка.
Характерный признак бешенства — боязнь воды, паралич челюсти и задних конечностей. Вирус поражает животное все больше: агрессия становится сильнее, крыса кидается на предметы и людей, нижняя челюсть у грызуна полностью парализована и наступает коматозное состояние. Периоды агрессии сменяются депрессией, слюноотделение увеличивается.
Крыса переносит бешенство до 5, реже до 10 дней, пока вирус не достигнет мозговой ткани и не вызовет полный паралич мозга. В результате питомец погибает.
Домашние крысы болеют бешенством реже других питомцев и шансы подхватить вирус сводятся к нулю, если ежегодно прививать питомца. К счастью, 200 лет назад врач-основоположник иммунологии Луи Пастер вывел вакцину против бешенства, действенную на животных и людей. Вакцина эффективна как средство профилактики даже после контакта с вирусоносителем. Но если инфекция достигла нервных путей, болезнь невозможно вылечить. Единственное, что можно сделать — это облегчить состояние успокоительными средствами, препаратами, снимающими судороги и дыхательны спазмы. Но так как летальный исход неизбежен, животных чаще усыпляют.
Для хозяев важно изолировать крысу от других животных и людей, а место содержания продезинфицировать. Вирус погибает при температуре от 56 градусов за 15 минут, и за 2 минуты при температуре 100 градусов. Уничтожить вирус можно с помощью ультрафиолета и спирта. Однако, низких температур вирус бешенства не боится.
Вирус одинаково опасен и для животных и для человека. Среда размножения вируса — нервные клетки живого организма, в которые он проникает через слюну зараженного по нервным путям. Из этого следует, что заражение человека бешенством произойдет только через укус больного животного, в основном за кисть руки или в голову. Даже после укуса есть шансы на то, чтобы болезнь не развилась: все зависит от иммунной системы укушенного и количество переданного вируса.
Чтобы убить вирус и не дать ему проникнуть в организм, нужно сразу же после укуса обильно промыть рану медицинским мылом и водой, обработать пораженную поверхность 40-70% спиртом.
Для уничтожения вируса необходима еще одна медицинская мера: введение антирабической вакцины 6 раз – на 1, 2, 7, 14, 30 и 90 дни после укуса. На этот период пострадавший должен отказаться от алкоголя и аллергенных продуктов. Вакцинация укушенного — самый эффективный метод борьбы с заболеванием, но только при условии, если помощь была оказана незамедлительно.
Но если инфекция «прижилась», то человеку предстоит пережить все те страдания, которые пережил питомец. И все же шансов выжить при заражении бешенством у человека чуть больше, чем у крысы. Хотя до сих пор не существует препаратов, которые были бы эффективны в случае проявления симптомов болезни, но в 2005 году был успешно опробован особый метод лечения бешенства. Он заключается в том, что человека вводят в состояние комы и вводят препараты, стимулирующие иммунную систему. Известен случай, когда данный способ лечения оказался эффективным при прогрессирующем заболевании.
источник
Ежегодно по данным официальной статистики, с жалобой на укус крысы к врачам обращается до 100 тысяч человек по всему миру. При этом, если верить той же неофициальной статистике, к врачу приходит только каждый 30-35-й укушенный пациент, остальные просто обрабатывают полученную травму и забывают о произошедшем. Наиболее опасные травмы представляют собой укусы грызунов детям и пожилым людям. Хотя вероятность заболеть какими-либо серьезными инфекциями при таком контакте невелика, если рана была обработана сразу и правильно, однако она все-таки остается.
Прежде всего, если имел место укус крысы, не стоит паниковать — это не смертельная травма, вероятность заражения серьезными и опасными инфекциями невелика, хотя и есть. Чтобы снизить риски неблагоприятных исходов, важно быстро и правильно провести неотложные мероприятия и обработку раны, чтобы снизить риск проникновения в нее опасных микробов.
Однако совсем уж беспечно относиться к укусам крыс нельзя, эти грызуны способны за счет своих острых мощных зубов нанести серьезные травмы конечностей или тела. Известны ситуации, где нападения крыс приводили к тяжелым повреждениям мягких тканей (рваные раны) и повреждению мелких костей пальцев (трещины кости). Кроме того, для детей или подростков, особо впечатлительных людей такая травма может становиться причиной психологической травмы, стресса или нервных расстройств, формирования фобий, которые затем могут сопровождать пострадавшего длительное время после происшествия.
Существует перечень неотложных мероприятий, которые необходимы сразу после получения травмы. От правильности этих манипуляций зачастую будут зависеть вероятные последствия или осложнения укусов.
Прежде всего, травма должна быть немедленно обработана: ее нужно промыть водой с хозяйственным мылом, причем делать это тщательно, чтобы максимально смыть слюну грызуна с места укуса. Затем нужна обработка ранки эффективными антисептическими средствами — растворами хлоргексидина, перекисью водорода, мирамистином. Зачастую укус крысы достаточно сильный и сопровождается кровотечением, рана может быть достаточно глубокой. Нужно проводить обработку до того, как остановится кровотечение, за счет вытекающей крови часть попавшей в рану инфекции также будет обезврежена. Обработке должны подвергаться все травмы, даже мелкие и поверхностные царапины от когтей, это полноценная профилактика еще и от вторичного инфицирования. После обработки необходимо наложение на область укуса стерильной повязки или пластыря. Это предотвращает механические воздействия в области пораженной зоны и проникновения в рану грязи или микроорганизмов с кожи.
Хотя вероятность того, что разовьется какая-либо инфекция, невысока, важно пристально наблюдать за состоянием раны. Если возникают первые признаки осложнений, нужно немедленно обращаться к врачу. Важно помнить, что наиболее серьезные последствия таких укусов формируются не сразу, а спустя несколько недель с момента получения травмы, когда рана уже практически зажила.
Бешенство — это опаснейшая для человека инфекция, передаваемая от теплокровных животных при укусах и ослюнении ранок. Наибольшую опасность в плане заражения бешенством представляют бродячие собаки или дикие животные (например, лисы), а вот в отношении крыс как источника инфекции однозначного мнения не существует. Вообще, теоретически, как и многие другие теплокровные животные, крысы восприимчивы к вирусу бешенства, однако, считается, что они быстро гибнут в результате инфицирования им. Поэтому на практике бешенство не было зарегистрировано при укусах этими животными. Однако это не значит, что нападение и укусы крысы совершенно безопасны — эти грызуны могут заразить человека другими достаточно опасными инфекциями. При несвоевременной диагностике эти заболевания могут иметь плачевные последствия, вплоть до летального исхода. Поэтому состояние человека, повергшегося нападению крыс и их укусам важно постоянно контролировать на протяжении нескольких недель.
Крысиные укусы могут быть причиной заражения некоторыми инфекциями, имеющими неприятные последствия для здоровья. Прежде всего, сюда относится «болезнь крысиного укуса» или содоку. Если эта инфекция вовремя не распознается, то около 10% ее случаев заканчиваются летальным исходом. Период инкубации у этой патологии колеблется от нескольких недель до пары месяцев, после чего внезапно возникает лихорадка, имеющая характер приступов, проявляются высыпания на коже, поражение лимфоузлов и внутренних органов. Лечение проводится при помощи антибиотиков, в основном пенициллинового ряда, либо других, к которым возбудитель чувствителен.
Не менее опасно при укусах заражение столбняком — патологией, поражающей нервную систему и внутренние органы. Наряду с бешенством и легочной формой чумы, его относят к тройке наиболее опасных, заканчивающихся смертью инфекционных заболеваний. Ежегодно от столбняка гибнет до 60 тысяч человек, наиболее часто молодого возраста. Даже если столбняк излечивается, он оставляет осложнения в виде вторичной инфекции, вплоть до сепсиса, пневмонии и паралич сердечной мышцы. Поэтому при укусах крыс, если человек давно не делал прививку от столбняка, ему необходимо обратиться в травмпункт для того, чтобы получить противостолбнячную сыворотку.
Лептоспироз — это еще одна из инфекций, которыми крысы могут заразить человека при контакте с ним. Именно его передают животные наиболее часто в силу высокой восприимчивости людей к возбудителю. Заболевание протекает достаточно тяжело, первые его признаки выявляются спустя одну-две недели после контакта с зараженными крысами. Половина случаев болезни может потребовать терапии в отделениях интенсивной терапии и реанимации. Основными осложнениями патологии являются параличи и миокардиты, острая недостаточность почек или печени, развитие инфекционно-токсического шока.
Крыса также может стать источником иерсиниоза (он же псевдотуберкулез), опасность которого заключается в формировании осложнений в виде поражений суставов (полиартрит), развития менингита, миокардитов и поражения костей (остеомиелит).
источник

Жертвой нападения может стать любой человек. По статистике, свыше 2000 человек ежегодно умирает после укуса крысы, правда, очень опасно не повреждение, а инфекция, переносимая грызунами.

В природе также встречается водяная полевка. Этот грызун досаждает полям и пастбищам, выступает переносчиком туляремии, лептоспироза и прочих инфекционных болезней. Понятно, что укус такой крысы опасен, однако встретить животное на улице невозможно. Да и в условиях дикой природы водяная полевка старается избегать человека.
Причинами нападения грызунов считаются:
- повышенная агрессивность самок – защищая свое потомство, животное идет напролом. Если разорить гнездо самки или потревожить ее детей, она будет атаковать,
- чувство голода – кусая, животное стремится отщипнуть кусочек мяса. Голодная орава способна загрызть беспомощное или раненое животное. Случаи нападения на человека исключительны, но все же встречаются,
- самозащита – загнанная в угол особь готова дать отпор. Это касается преимущественно диких животных, но и домашняя крыса может укусить, если с ней заиграться.
Нередки случаи, когда крыса укусила человека в зоомагазине при попытке вытащить ее из клетки. Надо понимать, что животное, пребывая в условиях повышенного стресса, всегда готово защищаться. Со временем домашний питомец привыкнет к новому хозяину и не будет кусаться.
Международная классификация болезней присваивает укусу крысы код W53. Если из-за укуса крысы человек был инфицирован, то МКБ 10 предусматривает отельную кодировку. В частности, из-за укуса крысы пострадавший может заболеть бешенством или туляремией, а значит, код по МКБ 10 будет А82 и А21 соответственно.
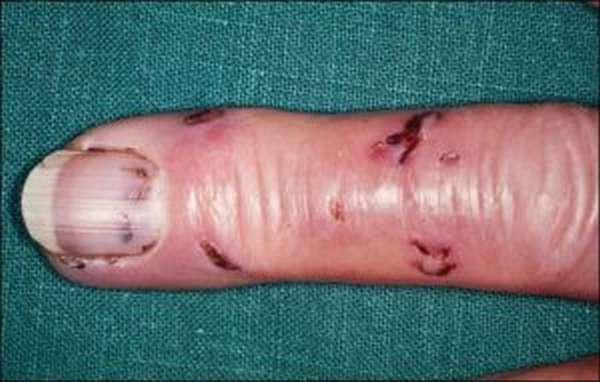
На теле хорошо видны ранки от верхних зубов грызуна. В случае заражения смертельными для человека заболеваниями прогрессирует общая симптоматика: признаки сильной интоксикации, неврологические проявления, спутанность сознания, лихорадка.
Крысы, как и прочие грызуны, кусают резцами. Глубокий прокол кожи сопровождается болезненностью, тяжело заживает. Проявлениями крысиного укуса выступают:
- необычная форма раны,
- кровоточивость,
- разливающийся отек и синюшность из-за поврежденных капилляров,
- локальное повышение температуры тела.
Обычно грызуны хватают за конечности, пальцы рук, реже – за шею и лицо. Если палец опух и посинел, немедленно обращаются к врачу. Следом после укуса у человека могут появиться симптомы, указывающие на заражение вирусом бешенства или опасными бактериями. Из-за болезненного укуса крысы сложно вовремя определить заражение инфекционным заболеванием. Так, бешенство у человека проявляется только через две недели и позже. Первые симптомы – воспаление места повреждения, зуд, головная боль, фебрильная температура. В дальнейшем присоединяются неврологические нарушения.
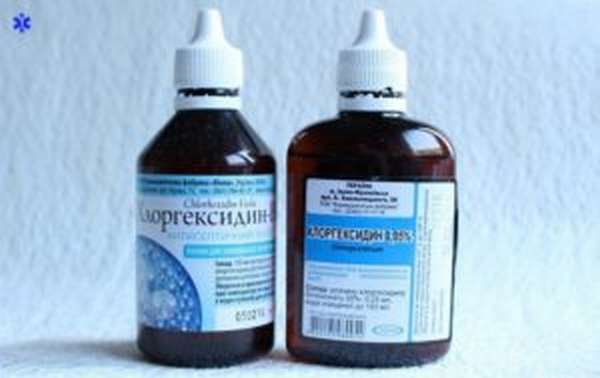
Первая помощь при укусах диких крыс осуществляется следующим образом:
- необходимо обработать поврежденный участок мощным антисептиком – хлоргексидином, спиртом, раствором марганцовки или фурацилина,
- останавливать кровотечение после атаки крысы не следует, чтобы снизить вероятность заражения,
- при болевом синдроме допустим прием обезболивающего препарата или нанесение анестезирующего средства,
- края раны рекомендуется промазать антибиотиком – левомицетином, эритромицином,
- накладывают марлевую или бинтовую повязку, которую регулярно меняют.
При укусе крысы могут быть повреждены крупные сосуды, из-за чего кровотечение не останавливается. Предварительная обработка перекисью водорода и повязка исправят ситуацию. Куда обращаться после оказания первой помощь при укусе крысы обращаются? Сначала рану осмотрит травматолог, затем пострадавшего отправляют к инфекционисту. По медицинским показаниям проводят соответствующие лабораторные анализы.
Что не стоит делать после укуса крысы, так это заниматься самолечением. Делать давящие повязки при укусе крысы нежелательно. Важно не допустить инфицирования, а для этого позволяют крови вытечь. Правильное оказание ПМП снижает вероятность заражения до 2%. Зная, что делать и как справиться с последствиями при укусе домашней крысы, можно избежать осложнений травмы.
Сколько происходить заживление, зависит от глубины раны и своевременной ПМП. Если после укуса крысы развилось воспаление, то рана может заживать несколько месяцев. Неглубокое повреждение затягивается быстро, остается только что смазывать ссадину регенерирующими препаратами – «Банеоцином», «Д-пантенолом».
Чем опасен укус дикой крысы, так это риском заражения опасной инфекцией. Серьезными болезнями от крысиных укусов считаются столбняк, бешенство. Одно из распространенных явлений от укуса крыс – содокоз или крысиная лихорадка. При этом заболевании развивается бактериальный антропозооноз. Имеются признаки общего отравления, лимфаденит, дерматологические высыпания. Содоку – болезнь укуса крыс, которая поддается лечению при раннем обнаружении. Если от укуса мышей и крыс начинается лихорадка, проводят первичную хирургическую обработку, укушенному вводят пенициллиновые антибиотики.
От укуса крыс показана вакцинация. Делают прививку от столбняка, в ряде случаев необходима вакцинация от бешенства с дополнительным введением антирабического иммуноглобулина. В дальнейшем пострадавшему следует лечиться дома.
Сам по себе крысиный укус не угрожает жизни человека. Среди осложнений последствия укуса домашней крысы распространены незаживающие раны и острый воспалительный процесс.
Однако через несколько недель после нападения дикой крысы могут появиться симптомы инфекционного заболевания. Грызуны становятся причиной распространения таких недугов, как:
- лептоспироз – бактериальное заболевание, при котором поражаются внутренние органы,
- иерсиниоз – недуг, вызывающий нарушения в работе ЖКТ по причине активности анаэробных бактерий,
- бешенство – вирусное заболевание, приводящее к смерти при отсутствии своевременного лечения,
- коксиеллез – бактериальное заболевание, сопровождающееся сильной лихорадкой.
Грызуны способны предать человеку порядка 20 смертельных заболеваний. Поэтому, если укусила крыса, не стоит медлить с визитом к врачу. Слишком опасны последствия, которые могут произойти после укуса крысы, чтобы рисковать здоровьем.
Домашняя крыса кусается в том случае, если человек начинает ее мучить. Поэтому с животным обращаются осторожно и уважительно. Получить укусы крыс в городских условиях можно, если слоняться по подвалам и хозяйственным помещениям. При обнаружении грызунов немедленно вызывают службу дератизации. Когда крыс становится слишком много и они голодны, то могут нападать на человека.
источник
Почему многие люди боятся крыс? Что такого страшного может быть в небольшом невзрачном зверьке, который при встрече с человеком первым делом пытается убежать? Не боятся же люди, например, кротов или ежей. Почему же при виде крысы у многих возникает чуть ли не панический ужас?
На самом деле этот страх вполне обоснован: крысы действительно опасны для человека, причем многие риски, исходящие от этих животных, представляют реальную угрозу для жизни.
Во-первых, крысы являются переносчиками многих болезней. В том числе таких, которые в прошлом вызывали масштабные эпидемии и даже пандемии, да и сегодня по всему миру продолжают уносить тысячи человеческих жизней. Не мудрено, что за многовековую историю знакомства с этими вредителями у людей успела выработаться едва ли не инстинктивная крысобоязнь.
Так сегодня обычная мать начинает паниковать, когда видит красную сыпь на теле своего ребенка, ведь в прошлом много поколений подобные высыпания были признаком смертельно опасной оспы. И пусть даже сегодня эта сыпь в большинстве случаев оказывается симптомом безобидных болезней, страх перед ней словно находится в крови матери. Так же и обычный горожанин, даже не всегда зная, чем именно опасны крысы, боится их присутствия. Всё-таки, история многих поколений его предков красноречиво свидетельствует, что там, где этих животных много, существует угроза для жизни.
Во-вторых, крысы могут нападать на человека. Да, это не крупные хищные животные-людоеды, их не сравнить с акулами или тиграми, но каждый год в мире официально регистрируются сотни тысяч случаев укусов людей крысами. Причем укусов не безобидных, а способных привести к заражению или оставить психологическую травму.
В-третьих, встречи с крысами опасны для здоровья, даже если эти животные ничем человека не заражают. Сегодня широко распространена мусофобия — боязнь крыс, многие люди страдают от аллергии на крысиную шерсть или экскременты.
Крысы своей деятельностью могут вызывать техногенные аварии. На этот риск обычно обращают мало внимания, а зря. Помните аварию на Фукусиме в Японии весной 2016 года? Она чуть не стала катастрофой, сравнимой с событиями в 2011 году! При этом считается, что её виновницей оказалась как раз таки крыса, перегрызшая провода в одном из распределительных щитов. Из-за короткого замыкания возник пожар, вся система охлаждения станции автоматически прекратила работу, что чуть не привело к разрушению реактора и утечке радиации. А число более мелких аварий, вызываемых крысами и оставляющих без света, например, роддома и больницы, по всему миру огромно.
И всё же, сегодня многие опасности, исходящие от крыс, сильно преувеличены. Люди любят пугать себя и друг друга, и для этого активно распространяют непроверенные слухи. Как результат, некоторые страхи перед этими грызунами являются если не иллюзорными, то уж точно не полностью обоснованными (к примеру, слухи о гигантских крысах-мутантах в канализациях, якобы загрызающих людей насмерть).
Мы не будем распространять такие слухи, а рассмотрим именно те риски соседства с крысами, которые документально подтверждены и к которым следует отнестись с полной серьезностью.
На сегодняшний день доказано, что крысы являются переносчиками более 20 вирусов, бактерий и простейших, вызывающих заболевания у человека.
Наиболее значимые из них — это:
- Чума — крысы ею не болеют, но переносят её возбудителя и являются естественным резервуаром для чумной палочки. Саму чумную палочку от них к человеку переносят блохи, кусающие сначала грызунов, а затем — людей;
- Сыпной эндемический тиф, называемый также блошиным, или крысиным. Главное его отличие от других форм тифа заключается именно в том, что переносчиками его вместе с крысами являются блохи (большинство других форм переносятся вшами и клещами);
- Столбняк — смертельно опасная болезнь, которая может развиваться после укусов практически любых животных, и крысы здесь не являются исключением;
- Лептоспироз, известный также как «крысиная болезнь». Передаётся обычно контактно или алиментарно: заразиться им можно через продукты, попорченные крысами (в основном через жидкие блюда, молоко и мясо), воду, а также при непосредственном контакте с животным (например, при извлечении его тела из ловушки);
- Содоку — специфическое заболевание, иногда называемое также крысиной болезнью. Передаётся при укусах грызунов, ею же могут заболевать кошки или собаки, которые поедают больных крыс. После этого, кстати, укус кошки или собаки также чреват заражением;
- Лихорадка Ку — передача её возбудителя происходит ингаляционно, через вдыхание пыли с экскрементами больных крыс, либо через испорченные продукты питания;
- Псевдотуберкулёз, который передаётся человеку алиментарным путём (в основном через зараженные крысиными экскрементами продукты);
- Висцеральный лейшманиоз, или черная лихорадка — самая тяжелая форма лейшманиоза, от которой в тропических регионах ежегодно погибают до 50 тысяч человек. Возбудителя её с крыс на человека переносят разные виды комаров;
- Криптоспиридиоз, распространяющийся алиментарно и смертельно опасный для больных с иммунодефицитами;
- Токсоплазмоз — относительно легкая болезнь, представляющая угрозу в основном для плода у заболевшей беременной женщины. Передаётся чаще алиментарным путём, через фекалии, которыми крысы загрязняют продукты питания;
- Ползучая эритема, или эризипелоид — бактериальное поражение кожи. Чаще всего возникает у домохозяек при работе с продуктами, испачканными испражнениями крыс.
Кроме того, болезни, переносимые крысами, могут быть специфичны для разных регионов. Так, в США крысы переносят такие заболевания, как колорадская клещевая и аренавирусная лихорадки, в Южной Америке — геморрагические лихорадки Чапаре и венесуэльскую, в Африке — лихорадку Ласса (со смертностью около 30%), в Сибири — омскую геморрагическую лихорадку.
Также в России крысы, поселяющиеся на сельскохозяйственных землях около жилья человека, становятся переносчиками и важным резервуаром для возбудителя болезни Лайма. Отчасти из этого источника «подпитываются» клещи, которые как раз и заражают лаймовым боррелиозом людей.
Следует иметь в виду, что от крыс можно заразиться многими инфекциями, даже если самих грызунов не видеть, не трогать и даже не знать, что они живут рядом. Крыса может незаметно копошиться в доме или погребе, по ночам забираться на продукты питания, кормиться ими и пачкать их своими экскрементами. Стоит только недостаточно усердно такие продукты приготовить – и бактерии с них окажутся в пищеварительном тракте человека.
А блохи, копошащиеся в шерсти крыс, постоянно рассеивают вокруг зверьков свои яйца, да и сами нередко покидают тело грызуна для поиска временного укрытия. Заберись крыса ненадолго в жилую комнату – и с большой вероятностью здесь останутся несколько паразитов с её шерсти. И уже через несколько дней, проголодавшись, они начнут кусать людей, возможно, награждая из различными патогенными микробами.
Именно таким образом, кстати, крысы с блохами несколько веков назад истребили треть населения Европы…
По данным историков, пандемия бубонной чумы, прокатившаяся по всему цивилизованному миру в VI веке нашей эры, убила более 100 млн. человек. Некоторые специалисты считают, что эта вспышка стала одной из причин падения Римской Империи.
В XIV веке (до 1325 года) во время второй пандемии в Европе от чумы умерли более 25 млн. человек — более трети населения её, а отголоски этой вспышки прокатывались по России, Ближнему Востоку и Северной Африке ещё несколько десятилетий, унося в разных странах сотни тысяч жизней. И крысы здесь также сыграли решающую роль.
В XVIII веке, во времена правления императрицы Екатерины Великой, от чумы только в Москве погибли более 56 тысяч человек – именно из-за болезни разразился известный «чумной» бунт.
В XIX веке пандемия чумы вспыхнула в Азии, распространившись из Китая. Её отголоски прокатились по всем континентам. Тогда погибли более 10 млн. человек (из них около 6 млн. — в Индии).
Наконец, в 1910-1911 годах вспышка чумы в Маньчжурии унесла жизни более 60 тысяч человек.
Сегодня во всем мире ежегодно регистрируются около 2500 случаев заболевания чумой. Примерно 6-7% их заканчиваются смертью больных.
Как видим, чума — одна из самых страшных болезней в истории человеческой цивилизации. И именно крысы познакомили людей с этой заразой.
Стоит отметить, что чумная палочка нормально развивается в организмах многих грызунов. Сегодня основными резервуарами её в природе являются дикие поселения сусликов, песчанок и тушканчиков, а крысы заражены ею в значительно меньшей степени, чем эти животные. Однако для человека именно крысы наиболее опасны, поскольку живут рядом с ним и чаще становятся источником инфицирования.
Возбудителя болезни от крысы человеку переносят блохи, в основном крысиные, реже — кошачьи, собачьи, человеческие. Все они могут менять хозяина и кусать попеременно то крыс, то людей, но укус крысиной блохи наиболее опасен, поскольку именно крысы являются главными хозяевами этого вида. Если на одном зверьке паразитируют разные блохи, то из-за особенностей биологии именно крысиные быстро вытесняют всех конкурентов.
Собственно, перенос чумной палочки от крысы к человеку происходит так:
- Блоха сосет у крысы кровь с возбудителем;
- Бактерии скапливается в зобу насекомого, не проникая в желудок, размножаются в огромных количествах и закупоривают пищевод;
- При очередном укусе блоха не может проглотить порцию крови и отрыгивает в ранку комок слизи с чумными бациллами. Так происходит заражение человека, либо животного.
Из-за проблем с проглатыванием крови зараженная блоха оказывается постоянно голодной и часто меняет хозяев. Поэтому вероятность того, что она попробует покормиться на человеке, повышается.
Несмотря на то, что мыши тоже являются резервуаром чумы, заражение этой болезнью от них происходит крайне редко, поскольку паразитирующие на мышах блохи практически не нападают на человека. Это значит, что в плане заражения чумой крысы значительно опаснее мышей.
В России за последние годы был зарегистрирован лишь один случай чумы: в 2016 году на Алтае заболел десятилетний мальчик. В основном болезнь сегодня встречается в странах тропической Африки и Южной Америки, редко, но регулярно ею заражаются охотники на сурков в Казахстане, Средней Азии и в Монголии. Наиболее высок риск возникновения вспышки заболевания там, где крысы живут и в жилье человека, и рядом с ним, контактируя с дикими переносчиками инфекции.
Другие названия этой болезни — сыпной эндемический тиф и блошиный эндемический тиф. Симптомы её – лихорадка, головная боль, не спадающая температура в пределах 39-40°С, сильное недомогание и характерные кожные высыпания.
В тяжелых случаях в патологический процесс при тифе вовлекаются мозговые оболочки, что приводит к тем или иным нервным расстройствам. Кроме того, болезнь опасна осложнениями на кровеносных сосудах, из-за которых могут развиваться миокардиты, тромбофлебиты и кровоизлияния в мозг.
Тем не менее, сегодня крысиный эндемический тиф успешно лечится доступными и недорогими антибиотиками, а осложнения его предотвращаются с помощью антикоагулянтов крови. Смертельные случаи редки и происходят в основном в развивающихся странах.
Важно то, что переносчиками крысиного сыпного тифа являются именно блохи. Ни клещи, ни вши эту болезнь не переносят. Механизм передачи её возбудителя не такой, как при чуме: риккетсии не проникают в кровь человека со слюной блохи, а просто находятся в её экскрементах. Человек заражает себя сам, когда расчесывает укус, параллельно раздавливая оставшиеся на коже выделения блох. Сами бактерии проникают в микроцарапины на коже, а из них — в кровь, с которой и распространяются по организму.
Содоку — типичная крысиная болезнь. Сами грызуны болеют ею и погибают от неё, а человека они могут заражать при укусах, поскольку возбудитель инфекции находится в слюне и попадает с ней в ранку при прокусывании кожи.
Симптомы содоку у человека: сильные боли в месте укуса, иногда — с нагноением или отеком; через несколько дней после укуса повышается температура и появляются боли в мышцах. Также у пострадавшего могут развиваться временные психические расстройства — нарушения координации движений, сильное возбуждение.
Эта крысиная болезнь легко лечится, возбудитель её чувствителен к антибиотикам пенициллинового ряда, а также к сальварсану и другим препаратам от сифилиса. В то же время, при отсутствии лечения летальность заболевания достигает 10%, и потому уже при первых подозрительных симптомах необходимо как можно скорее обращаться к врачу.
Сегодня ВОЗ рассматривает лептоспироз в числе важнейших заболеваний, которыми человек заражается от животных. В частности, в России ещё в прошлом веке лептоспироз был самой распространенной болезнью, передающейся от животных человеку. Главной её особенностью является то, что возбудители — лептоспиры — выделяются из организма крыс с мочой (достаточно редкое явление), а вероятность заражения сохраняется до тех пор, пока сама моча не высохнет (лептоспира выживает только в условиях высокой влажности).
Также лептоспироз передается через фекалии, заразиться им можно от крыс и мышей (причем в некоторых местностях именно мыши являются основными распространителями этой инфекции), а также от разных сельскохозяйственных животных. В городах же это типичная крысиная инфекция. Напрямую от больного человека заразиться лептоспирозом нельзя.
Основные симптомы заболевания — лихорадка, сыпь на теле, желтуха и кровоизлияния в конъюнктиву глаза. При лептоспирозе могут поражаться сердце, головной мозг, почки. Основой лечения является антибиотикотерапия (при болезни эффективны пенициллины и макролиды), в тяжелых случаях назначается плазмаферез и введение больному специфической сыворотки.
По медицинской статистике, примерно в половине случаев лептоспироз протекает настолько тяжело, что больного приходится помещать в реанимацию.
Также крысы являются переносчиками инфекций, которые вызывают у человека различные лихорадки. Среди них конголезская лихорадка, венесуэльская лихорадка, лихорадка Чапаре, омская геморрагическая лихорадка, болезнь Ласса и лихорадка Ку.
Интересно, что возбудителями многих из них являются вирусы, и лишь некоторые (в частности, лихорадка Ку) вызываются бактериями. При той же омской лихорадке вирус от крыс передаётся разными способами:
- Переносится зараженными клещами;
- Распространяется с пылью от сухих крысиных экскрементов;
- Попадает в воду в открытых водоемах, а человек заражается при ее питье.
Отдельного разговора заслуживает лихорадка Ку. Её возбудитель очень устойчив в окружающей среде, от мышей и крыс передаётся через экскременты, по воде и с шерстью, его же переносят некоторые клещи. Поскольку симптомы этой болезни очень напоминают типичное ОРЗ, её иногда по ошибке принимают за грипп. Так, в 2009 году в Голландии именно лихорадку Ку по ошибке назвали козьим гриппом (иногда в обиходной речи ее называют «крысиным гриппом»).
Именно серые крысы в городах являются основными резервуарами возбудителя этого заболевания.
Лихорадками можно заразиться при непосредственном контакте с больным или погибшим животным. Если, например, ребенок взял в руки дохлую крысу и игрался ею, имеется риск заражения его инфекцией, которая вызовет именно лихорадку. Этим лихорадки отличаются от других болезней, возбудители которых для заражения должны попасть в пищеварительный тракт человека, или непосредственно в кровь.
Самой опасной лихорадкой, передающейся от крыс, считается лихорадка Ласса. Она известна в основном в Центральной Африке, где от неё гибнут до 5000 человек ежегодно. Основной способ передачи этой болезни — контактный, большинство людей заражаются, вытаскивая крыс из капканов на полях и на фермах. На картинке ниже показан плакат, сообщающий, что ребенок может заразиться заболеванием, если будет брать в руки труп крысы и играть с ним:
На сегодня не известно случаев заболевания крыс бешенством. Гипотетически крысиное бешенство может существовать, имеются даже теории, по которым зараженные грызуны очень быстро погибают от этой болезни (в течение нескольких дней), и потому не попадают в руки ученых и не успевают заразить человека.
Но факт остаётся фактом: бешенство у крыс и мышей ещё никогда не обнаруживалось. Задокументированы единичные случаи предполагаемого заражения людей этой болезнью после укусов крыс в Польше, Израиле, Таиланде и Суринаме, но их малое число не позволяет говорить о хоть какой бы то ни было системности.
Важно не путать бешенство и столбняк. Иногда эти названия рассматривают, как синонимы, тем более что столбняк также может развиваться после укусов животных. Однако механизм развития самого столбняка уникален: возбудитель его присутствует в организме большинства животных и людей, не причиняя вреда хозяину. Патогенным он становится лишь в отсутствие кислорода. В частности, в местах укусов под кожей, прикрытых подсохшей кровью, бактерии начинают вырабатывать столбнячный токсин — один из самых сильных токсинов в природе — который и приводит к развитию болезни. То есть крысы столбняк не переносят, но это заболевание может развиваться после их укусов.
Общих видов гельминтов у человека и крыс мало. Известно два вида цепней, которые паразитируют на крысах и могут представлять опасность для человека, а также один вид трихинелл, личинки которого, по данным некоторых исследований, также могут развиваться в человеческом организме.
На фото ниже показана трихинелла:
Фактически в развитых странах опасность передачи гельминтов от крыс человеку отсутствует. Связано это с тем, что и цепни, и трихинеллы попадают в организм человека с мясом первого хозяина. Проще говоря, чтобы заразиться глистами от крысы, её нужно съесть, причем перед этим мясо её не должно подвергаться существенной термической обработке, то есть должно быть практически сырым. По культурным причинам происходить такое может только в очень удаленных местностях (например, в племенах, ведущих полудикий образ жизни).
Аллергия на крыс возникает примерно с той же частотой, что и аллергия на других животных, и протекает с аналогичными симптомами: чиханием, повышенной слезливостью, конъюнктивитом и аллергическим ринитом. Её могут вызывать как крысиная шерсть, так и сухие экскременты, в редких случаях — моча, причём аллергия с одинаковой вероятностью может развиться и на домашнюю, и на уличную крысу.
Временно купировать симптомы аллергии можно с помощью антигистаминных или местных гормональных средств — мазей, спреев для носа, таблеток. Полное излечение возможно только после курса специфической иммунотерапии.
Если аллергия возникла на уличную крысу, регулярно забирающуюся в помещение, достаточно просто избавиться от неё и устранить таким образом сам аллерген.
Столбняк и аллергия — основные опасности, которые представляет для человека домашняя крыса. Заразить своего хозяина «уличной» болезнью она не сможет, но цапнуть за палец до крови или вызвать аллергический ринит своей шерстью вполне способна.
Крысы опасны и тем, что часто кусают людей. Напомним, что при таких укусах имеется риск заражения содоку и столбняком, но и без того укус грызуна сам по себе очень болезненный, часто сопровождается кровотечением. Это и немудрено: своими челюстями крыса может развивать давление до 500 кг/см 2 , что позволяет ей грызть медь и свинец.
Прокусить человеческий палец до кости — не проблема для взрослой крысы. Сами же укусы могут нагнаиваться при заражении сторонней бактериальной инфекцией, и без терапии на месте гнойников нередко развиваются язвы.
Тем не менее, до крови крысы кусают в основном для самозащиты, когда их ловят или загоняют в безвыходный тупик. Очень редки, но задокументированы случаи, когда эти зверьки прокусывали кожу у спящих людей.
Нередко крысы кусают, будучи очень голодными. В этом случае они стремятся отгрызать прочную кожу на пятках у человека, крупных животных они также кусают за ступни, у слонов могут обгрызать пятки так, что те не могут ходить.
У известного торговца животными Карла Гагенбека три слона погибли за одну ночь от того, что крысы обгрызли им ступни ног. Мелких животных — грызунов, ящериц и лягушек, птиц в гнездах — крысы легко убивают и пожирают. Если это происходит в курятнике или крольчатнике, то вред от крыс может оказаться очень серьезным.
Этим термином именуется крысобоязнь, или неосознанный и неконтролируемый страх перед крысами и мышами. Его не стоит путать с отвращением к крысам, развивающимся, скорее, по привычке или из-за стремления следовать общепринятым шаблонам поведения. При мусофобии человек начинает паниковать при виде крысы, не будучи способным объяснить причину своего страха и совладать с собой.
Выявить этот симптом просто: человеку достаточно показать аккуратную декоративную крысу или мышь. Если и при виде неё пациента начинает трясти, значит, у него действительно фобия. Если же оказывается, что его пугают только подвальные крысы или только истории о крысах-мутантах, то речь о болезни здесь не идёт, а страх оказывается надуманным.
Следует отличать мусофобию от земмифобии. Последняя обозначает страх кротов, а человек, страдающий ею, не обязательно должен бояться крыс.
Мусофобию лечат техникой сближения, которую простым языком можно назвать «клин клином вышибают». Попросту говоря, пациенту показывают крыс, но сначала — милых декоративных, лучше — крысят, возможно — в видеороликах, и то издалека и недолго, а затем постепенно сокращают дистанцию и увеличивают продолжительность контакта.
При грамотном врачебном подходе мусофобию можно полностью устранить.
Наконец, последствия аварий, вызываемых крысами, могут быть опасны для людей. Так, известны случаи прорыва дамб из-за того, что крысы буквально изрешечивали их своими норами. После этого оказывались затопленными дома, расположенные поблизости.
А в 1989 году половина Нью-Йорка несколько часов сидела без света, когда на распределительной станции крыса замкнула контакты и, сгорев сама, устроила пожар. Автоматически было отключено питание нескольких линий.
В летописях эпохи Возрождения сообщается о случаях, когда крысы на судах портили продовольствие, и экипаж голодал, находясь в открытом море. А относительно недавно в одном из китайских городов в аэропорту у самолёта не запустился двигатель из-за того, что крыса перегрызла один из шлангов в системе подачи топлива. Не известно, к скольким жертвам мог бы привести этот грызун, перегрызи он тот же шланг уже во время полёта…
В любом случае, крысы очень опасны уже просто потому, что слишком много их живёт рядом с нами. Пусть даже одна на несколько сотен их будет заражена инфекцией, среди миллионов зверьков в большом городе инфицированными будут тысячи. Пусть даже одна из тысячи откроет для себя путь в жилой дом или квартиру, и уже сотни людей будут кушать испорченные продукты, а затем попытаются ловить грызунов. И несколько доморощенных охотников-«счастливчиков» обязательно окажутся укушенными…
И всегда следует помнить, что самые опасные крысы — это вовсе не мифические мутанты размером с собаку, которых в действительности никто никогда не видел. Настоящую угрозу для человека несут пугливые мелкие обитатели подвалов и подъездов, нередко буквально нашпигованные возбудителями опасных для человека инфекций. От них нужно держаться максимально далеко, а при обнаружении их рядом с жильём — старательно с ними бороться.
источник
Статистика бешенства позволяет отслеживать, сколько людей и животных заражено этой болезнью. А также выявить последствия заболевания и причины его передачи. Благодаря статистике можно выяснить, насколько эффективна вакцинация от бешенства и методы его лечения.
По данным Википедии – это инфекционное заболевание. Возбудитель бешенства – вирус, который передается от животных друг другу и человеку. Его название на латинском языке – Rabies virus. Вирус провоцирует в головном мозге смертельно опасное воспаление. Передается он через слюну от больного животного к тому, кого оно укусило. Затем вирус распространяется по нервным путям, достигает слюнных желез, коры головного мозга, бульбарных центров. Поражая их он вызывает тяжелые нарушения.

- размножается в нервных клетках;
- вызывает энцефалит мозга;
- провоцирует необратимые изменения нервной системы;
- смерть наступает из-за паралича дыхательного или сосудодвигательного центров мозга.
У вируса низкая устойчивость, во внешней среде он погибает при температуре 56 градусов. Его можно уничтожить обычным кипячением. Вирус поддается воздействию прямых солнечных лучей, ультрафиолету и многим средствам дезинфекции. Однако он хорошо переносит фенол и низкие температуры.
Бешенство у собак первым описал Демокрит. Это произошло в 5 веке до нашей эры. Случаи бешенства у людей впервые были зафиксированы лишь спустя четыре столетия – Корнелиусом Цельсием. Он в своем труде указал, что опасность для человека представляют укусы больных животных, через которые происходит заражение.
Итак, рану тщательно промывают проточной водой с мылом куда и вкалывают антирабический иммуноглобулин. Чем раньше пациент обратится к врачу, тем больше шансов на выздоровление.
Бешенство у человека раньше считалось неизлечимым. Но в 2005 году произошел первый случай выздоровления. Клинические исследования подтвердили этот факт. В 2008 году выздоровело 8 человек, а в 2012 – пятеро.
Существуют следующие виды бешенства:
Первый тип – бешенство у животных, живущих в дикой среде. Им болеют скунсы, волки, шакалы, лисы, песцы, мангусты. Второй тип – бешенство домашних животных.
Этот тип возник, когда образовались крупные города, где сконцентрировалось большое количество собак. Заражение пошло от волков к собакам, после включая в цепочку кошек и сельскохозяйственных животных.
Звери, живущие в природе, заражаются друг от друга. Вирус от животного к животному переходит во время их контакта.
Случаи заболевания бешенством крыс и разных видов грызунов не встречаются. Часто бактериальное заболевания «содоку» путают с этим недугом из-за схожих симптомов.
Сегодня заразиться можно где угодно. Например, во время отпуска в экзотической стране после укуса обезьяны. На картинке показано, какие животные обычно являются переносчиками вируса:
Обычно источником заражения человека являются кошки. На втором месте собаки. Как происходит заражение человека бешенством? Люди получают вирус от больного животного. Но есть риск передачи инфекции от человека к человеку, например, через укус.
Как передается бешенство от животных к человеку? Инфицирование происходит через слизистые и раны на поверхности кожи. Вирус находится у животных в слюне. Из нее он проникает в организм человека. Заразиться можно после укуса лисы или домашнего животного.
Как заражаются бешенством? Сначала вирус не активен. Когда заканчивается инкубационный период бешенства у кошек, начинается развитие болезни. Слюна животного становится заразной. Человеку передается бешенство после укуса зараженным питомцем. Вирус проникает в рану из слюны последнего. Через кровь он попадает в организм, начинает размножаться. Когда поражается мозг человека, наступает смерть.

Как заражаются дети? Бешенство у детей обычно бывает летом, в период частого посещения леса во время отдыха в лагере. Также повышенный уровень заболеваемости отмечается осенью.
Может ли заразиться бешенством человек от собаки без укуса? Это возможно. Как передается бешенство? Чтобы заболеть – достаточно соприкоснуться со слюной животного. Инкубационный период у собак протекает так, что заподозрить о наличии болезни на ранней стадии практически не возможно.
Передается ли бешенство через царапину? Да, обычно это происходит после царапины кошки, которая больна. При условии, что в рану попадет слюна. Заболеть можно даже, если человека поцарапала домашняя кошка. Сначала вирус попадает в мышцы. Постепенно после заражения параллельно с местными симптомами у укушенного появляются первые неврологические нарушения:
- ухудшение настроение;
- головные боли;
- нарушения сна;
- раздражительность.
Однако этот симптом не характерен для животных. Нельзя проверять наличие вируса у животного давая ему пить воду.
Передается ли бешенство человеку через мясо, если употреблять его в пищу? Нет. Можно ли заразиться бешенством, если вдыхать воздух, в котором витает вирус? Такое случается, но крайне редко. Например, известны случаи, когда заболевали люди, занимавшиеся обработкой шкур диких животных. Заразиться бешенством нельзя следующими путями:
- если со слюной больного животного контактирует неповрежденная кожа;
- воздушно-капельным путем;
- через мясо или молоко больных животных;
- от привитой собаки.
Скорость распространения вируса после укуса зависит от месторасположения раны. Чем она выше, тем быстрее произойдет инфицирование. Статистика бешенства это подтверждает. Если укус был в нижнюю часть туловища, например, в ногу, то вирус будет перемещаться к сердцу и головному мозгу медленно. Шансов на своевременное оказание медицинской помощи больше.
Если укус нанесен в руку, плечо или живот, то развитие болезни будет быстрым. Так как эти части тела находятся близко к мозгу и сердцу. Бешенство от укуса собаки разовьется молниеносно. У больного возникнет множество осложнений и будет очень мало шансов на спасение.
Развитие болезни проходит в несколько этапов. Периоды бешенства:
- инкубационный;
- начальный;
- стадия разгара;
- паралич.
Почему такая разница? Статистика бешенства утверждает, что многое зависит от того, в какую часть тела животное укусило человека и в каком возрасте произошло заражение. У взрослых инкубационный период длительнее, чем у детей. Также учитывает при укусах животных – крупный или мелкий зверь, насколько глубокая рана, какое количество вируса попало в организм. Не менее важно состояние организма, его восприимчивость к инфекции.
На начальной стадии бешенства очевидных признаков заболевания нет. Позже люди могут плохо себя чувствовать. Место укуса начинает болеть, даже если рана уже зажила. Больной бешенством плохо спит, нервничает. Его состояние похоже на депрессию. При температуре не выше 37,3 эта стадия проходит. Длится она около 3 дней.
Разгар болезни. Длится около 4 дней. На этой стадии человек, который заболел бешенством, проявляет агрессию, становится буйным. У него появляется страх перед внешними раздражителями.
Этап паралича длится от 5 до 12 дней и не зависит от источника заражения бешенством. Все мышцы больного сковывает паралич. Он начинает глотать несъедобные предметы. Такова таксономия стадий болезни.
Существует еще атипичная форма недуга. Многие симптомы бешенства у человека не проявляются. Инкубационный период переходит сразу в паралич. Диагностика заболевания происходит после смерти пациента.
Как проявляется бешенство после укуса собаки? Признаки аналогичные, как и после контакта с иными животными. Размер или порода не имеет значения. Укус зараженной собаки представляет угрозу для жизни человека.
Первые признаки бешенства могут быть дополнены припухлостью места укуса, зудом и покраснением. Человек постоянно нервничает, раздражается по пустякам. Еще один симптом бешенства у человека – повышение температуры до 37,5. Может образоваться сбой в работе ЖКТ в виде рвоты, тошноты, плохого аппетита.
Главные признаки бешенства у человека, которые позволяют заподозрить заболевание – ощущение дискомфорта от обычных звуков и света. Наблюдаются нарушения в работе ЦНС. Человек плохо спит, ему снятся кошмары. Больного посещает беспричинный страх, он вялый и апатичный.
На стадии разгара болезни симптомы бешенства первые три дня касаются только психических проявлений. Пациент может постоянно держать руку в руке из-за страха.
Как проявляется бешенство у человека дальше? С каждым днем больному становится труднее дышать и глотать. Пульс очень частый. Наблюдается сильная водобоязнь при бешенстве. Человека пугает любая жидкость. Страх вызывает даже звук капающей воды. Больной не может пить из-за страха. Подобные симптомы возникают из-за того, что вирус поражает головной мозг. Воспаление затрагивает постепенно всю ЦНС.
Подобные признаки бешенства после укуса кошки длятся несколько минут. Затем приступ проходит. Некоторое время подобные симптомы после инфицирования не проявляются. Когда раздражителя нет – пациент спокоен.
Однако встречаются дополнительные симптомы бешенства после укуса. Больной периодически становится агрессивным, плюется, мечется, бьется об стены, старается сломать мебель, расцарапать себя, покусать окружающих.
Признаки бешенства после укуса собаки на этой стадии также могут сопровождаться бредом, галлюцинациями. Вне приступов пациент может быть адекватным, спокойным и рассказывать о своих чувствах. На телевидении был однажды показан ролик, где больной человек дает интервью перед смертью.
Следующая стадия болезни – паралич. Как проявляется бешенство в этот период? Все мышцы скованы параличом, течет слюна, челюсть отвисает, температура становится высокой. Перед смертью признаки бешенства у человека после укуса собаки исчезают. Больной становится вялым, спокойным, приступы отсутствуют.
Статистика бешенства констатирует, что сложно предсказать заранее, как будет протекать заболевание и какой будет исход – смерть или выздоровление.
Признаки бешенства у животных проявляются уже после инкубационного периода. В первую очередь меняется их поведение. Признаки бешенства у лисы – притупление чувства осторожности. Животные перестают бояться людей, подходят к ним.
Дополнительные признаки бешенства у кошек, собак – постоянные судороги. Подергиваться могут как отдельные лапы, так и полностью все тело. Собака становится агрессивной. Она может бросаться на людей и других животных.
Если собака взбесилась, то она может укусить и этим распространить вирус. Если наблюдаются подобные симптомы у собак, то спасти животное уже не удастся. Максимум через три дня оно погибнет.
Как проявляется бешенство у кошек на последней стадии заболевания? У животных возникает паралич, нижняя челюсть отвисает, из пасти течет слюна.
Как определить бешенство? Лабораторная диагностика у человека проводится в исключительных случаях. Статистика бешенства подтверждает, что на последних стадиях заболевания наблюдаются ярко выраженные симптомы. Следовательно, взятие анализа на бешенство у человека затруднено. Медики используются современные методы постановки диагноза, например, с поверхности глазной оболочки снимается отпечаток.
Большинство анализов на бешенство назначаются умершему пациенту, например, взятие кусочка мозга (1 грамм). Материал хранят при низкой температуре. После отбора пат материала головной мозг кремируют или засыпают сухой хлорной известью. Однако труп не представляет никакой опасности. Поэтому его хоронят без особых мер предосторожности.
Где сдать анализ на бешенство? Это можно сделать в больнице, после обращения к врачу. Ч тобы определить, способен ли иммунитет пациента противостоять инфекции, проводится тест на бешенство. Исследуют спинномозговую жидкость и определяют уровень моноцитов с помощью анализа крови. Подробнее о процедуре диагностики можно прочитать на сайте независимой лаборатории «Инвитро».
Анализ на бешенство у собак необходимо взять сразу после укуса другим животным. Диагностику проводит ветеринарный врач. Тест на бешенство у собак проводится независимо от того, появились симптомы заболевания или нет. Не стоит ждать появления признаков инфицирования. Своевременное выявление инфекции поможет спасти любимца. Цена теста для животных от 1000 руб.
Каждый, кто столкнулся с этим заболеванием, задает вопрос – лечится ли бешенство? Далеко не всегда принятые меры оказываются эффективными. Если у человека или его питомца обнаружились симптомы бешенства, что делать? Необходимо сразу обратиться за квалифицированной медицинской или ветеринарной помощью.
Лечение бешенства у человека начинается с полной его изоляции. Больной находится в стационаре, в отдельной палате. Все раздражители должны быть удалены. Таблетки от бешенства назначаются в зависимости от симптомов. Главным образом корректировке подвергается работа ЦНС. На этом этапе назначаются препараты от бешенства успокоительного характера.
Дополнительно больному прописывают снотворные, обезболивающие и противосудорожные медикаменты. Лекарство от бешенства как такового не существует. Для поддержания организма пациентам вводят витамины, глюкозу, солевые растворы и вещества, замещающие плазму.
Статистика бешенства констатирует, что если болезнь перешла в последнюю фазу развития, то у животных и людей смертельный исход наступает в 99,9%. Тела умерших подвергаются кремации.
Сколько живут с бешенством люди? Зависит от длительности инкубационного периода. Чем он больше, тем дольше может длиться жизнь смертельно больного пациента. На последней стадии заболевания люди живут около 12 дней.
Профилактика бешенства заключается в том, чтобы изолировать больных и обезопасить здоровых. Для этого назначается карантин. Здоровым собакам и прочим животным вводится вакцина. Людям, которые были укушены, обрабатывают раны. Место укуса тщательно промывается проточной водой с мылом. Далее, рана обрабатывается йодом или спиртовым раствором. Желательно сделать укол иммуноглобулином антирабического характера.
За человеком устанавливается наблюдение, проводятся профилактические процедуры. Если состояние пациента тяжелое, то его оставляют в стационаре. Так как эффективного лечения еще не придумали, надежнее всего своевременная профилактика. Но чтобы обезопасить от заболевания домашнее животное, ему необходима регулярная прививка от бешенства.
Как показывает статистика бешенства, привитые животные подвержены инфицированию реже, чем те, которые не получили вакцину. Нужна ли прививка домашней кошке или собаке? Чтобы обезопасить любимца от смертельного заболевания, сделать это необходимо.
Что касается побочных эффектов, то эта прививка от бешенства обычно их не имеет. Реакция на прививку у животных проявляется в отеке места инъекции. Припухлость через 1–2 недели рассасывается самостоятельно. Какие есть противопоказания у прививки от бешенства? Непереносимость компонентов препарата и плохое состояние здоровья животного.
Прививка от бешенства беременному животному вакциной нобивак не противопоказана. Если собака здорова, то она легко перенесет укол. Первая прививка делается котенку или щенку по достижении ими возраста в 4–6 недель. Спустя 3 недели делается повторный укол. Перед прививкой от бешенства ветеринар должен осмотреть питомца. Сколько делают прививок? Маленькому питомцу ставится два укола.
Чтобы прививка от бешенства собаке принесла пользу, нужно к ней подготовиться. Перед посещением врача хозяин должен удостовериться, что животное здорово. Прививка щенку и котенку делается при наличии хорошего аппетита, нормальной температуры. Стул также должен быть в норме и чистые слизистые.
Обязательно ли гнать глистов перед вакцинацией? Да, перед прививкой это следует сделать. За сколько нужно глистогонить собаку? Это необходимо сделать не позже, чем за 2 недели до вакцинации. После прививки животное помещается в карантин на 30 дней.
Когда можно гулять со щенком после прививки? На прогулки любимца можно выводить через две недели после второго укола.
Как часто делают прививку от бешенства животным? Необходимо вакцинировать животных один раз в год.
Где сделать прививку от бешенства? Вакцинировать животное необходимо в профессиональной ветеринарной клинике. Самостоятельно делать это запрещается.
Делается ли прививка от бешенства человеку? Да, но не всем, а только определенным категориям граждан или если возникла экстренная ситуация с эпидемией. Прививка ставится тем, кто находится в группе риска: ветврачи, работники скотобоен и лабораторий, людям, занимающимся отловом животных. А также рекомендуется вакцинироваться лесникам, охотникам и туристам, выезжающим в страны, где высок риск заражения.
Экстренные меры состоят в том, что человеку вводится вакцина против бешенства. Это происходит после обработки раны от укуса. Куда делают укол людям? Инъекция делается внутримышечно. Чаще всего уколы от бешенства человеку после укуса ставятся в бедро. Но у каждой вакцины есть свои особенности.
Вакцинация против бешенства требует соблюдения ряда условий. Необходимо употреблять в пищу продукты, которые не способны вызвать аллергическую реакцию.
Можно ли при бешенстве алкоголь? Нет. Особенно, во время вакцинации и в течение 6 месяцев после нее. Алкоголь может спровоцировать непредсказуемые последствия. Минимально – препарат, вводимый пострадавшему, будет неэффективен. Пока длится вакцинация против бешенства человеку, за пострадавшим наблюдает врач.
Если проводится вакцинация животных, то график зависит от состояния собаки, кошки. Если через 10 дней после первой инъекции не наступил летальный исход, то уколы делать прекращают.
Какие могут быть последствия от уколов от бешенства? Современные препараты переносятся легко. Побочных явлений практически не бывает. В редких случаях вакцина против бешенства для людей может вызывать аллергию. Такое случается из-за индивидуальной непереносимости входящих в состав препарата компонентов.
Человеку после укуса, через какое время следует сделать укол? Чем раньше, тем лучше. Не стоит ждать, когда инфекция распространится. Правила вакцинации от бешенства следует соблюдать неукоснительно. Это даст шанс на выживание. Иначе пациента ждет летальный исход.
Чтобы ставить уколы от бешенства детям и взрослым в России используется шесть различных препаратов. Основная вакцина – Кокав. Сколько стоит укол от бешенства человеку? Препараты вводятся бесплатно.
Вакцинация против бешенства животных (собак и кошек) проводится при помощи препарата рабикан. Она представляет собой порошок, который разводится дистиллированной водой. Вакцина от бешенства рабикан формирует у животного иммунитет к возбудителю заболевания. Если укол был сделан однократно, то эффект будет сохраняться 1 год. Срок действия вакцины от бешенства при двукратном введении – 2 года.
Вакцина для собак и кошек не обладает лечебными свойствами. Уколы ставятся лишь в профилактических целях. Вакцина от бешенства для животных рабикан абсолютно безвредна. Никаких побочных действий препарат не вызывает.
Сколько стоит вакцина от бешенства для животных? Рабикан делают бесплатно. Укол от бешенства собаке и кошке ставится, если нет симптомов заболевания. Больному животному инъекция рабикана не делается. Статистика бешенства доказывает, что это неэффективно. Вакцинация собак и кошек возможна в возрасте двух месяцев, не ранее. Дозировка зависит от размера, веса и породы животного.
Вакцинация от бешенства собак и кошек рабиканом проводится ежегодно, если ситуация с заболеваемостью критическая. Если в регионе вспышек болезни не наблюдается, то вакцинация проходит один раз в два года.
Статистика эффективности лечебно-профилактической вакцинации от бешенства позволяет сделать выводы, что подобные меры приносят результаты.
Статистика бешенства в мире неутешительна. Ежегодно от этой болезни погибает более 50 тыс. человек. Случаи бешенства ежегодно фиксируются везде, кроме тех государств, что расположены на островах. Самые уязвимые континенты – Азия и Африка. В последнее время участились случаи инфицирования людей и животных в Китае, Вьетнаме, на Филиппинах.
Уровень заболеваемости ниже в развитых странах, где людям оказывается своевременная помощь и налажена профилактика, например, в США.
В нашей стране статистика заболеваний бешенством констатировала сначала стремительный рост, а затем спад. В таблице представлена статистика заболеваемости бешенством в России по годам (с 1999 по 2013 год).
| Год | Количество случаев |
| 1999 | 2464 |
| 2000 | 1406 |
| 2002 | 3950 |
| 2003 | 4289 |
| 2005 | 5253 |
| 2007 | 5503 |
| 2009 | 4441 |
| 2011 | 3188 |
| 2013 | 2814 |
Смертность от бешенства в России за 2008 год составила 28 человек. В 2013 году кончалось менее 10 человек.
В Москве и области случаев заболевания довольно много. Тем не менее, за 2016 год их стало на 10% меньше по сравнению с показателями 2015. На картинке ниже представлена статистика бешенства среди животных по Московской области:
Как мы видим, самые частые случаи бешенства в России приходились на долю лисиц. Второе место по заболеваемости, а также смертности занимали собаки.
Статистика смертей от бешенства в Украине позволяет сделать вывод, что эта проблема продолжает наступать на страну. В 2015 году ежедневно из-за укусов животными к врачам обращалось около 10 человек. Общая цифра людей, подвергавшихся риску – 3586. Сколько умерло от бешенства в Украине за 2015 год? Зафиксировано было два случая со смертельным исходом.
Статистика бешенства в Беларуси показывает рост заболеваемости в 2016 году на 5,5%. Больше всего случаев в Минской, Брестской и Гомельской области. Умершие от бешенства за этот период в Беларуси зарегистрированы не были.
Как показывает статистика бешенства , заразиться можно где угодно и практически от любых животных. Странам с высокой заболеваемостью стоит разрабатывать эффективные способы профилактики инфекции.
наряду с полезными фактами в статье приводится много глупостей, по-видимому, автор – ветеринарный врач, а берется рассуждать на медицинские темы
Всегда приятно видеть, когда человек в чем то реально разбирается. Однако, я предпочитаю конструктивную критику по жизни, а не просто пространные высказывания. Посему, буду очень признателен, если вы укажите на конкретные промахи, чтобы мы могли исправить их. Текст делается для реальных людей. И если вы хотите принести пользу, помогите нам сделать текст лучше. П. С. Лично я уже давно вырос с того возраста, когда пытаются кем то быть. Спасибо.
Я не буду указывать на неточности, такие, например, что сегодня известна целая группа уличных вирусов бешенства или что в ряде случаев для спасения от заболевания применяется антирабический иммуноглобулин. Их много. Укажу на явные ошибки, которые я, простите, назвал глупостью.
-Заболеваемость бешенством ни в коем случае нельзя поставить в один ряд со СПИДом. Даже по оценочным данным ежегодно в мире заболевает бешенством 50000 людей, что, по моему мнению, завышено раза в 3. Инфицируется же ВИЧ и пока погибает от СПИДа значительно больше. Но СПИД в цивилизованных странах успешно лечат, по крайней мере значительно продлевают жизнь заразившемуся. Что же касаемо бешенства, т.н. “протокол Милуоки” – пока единичные попытки спасти больного;
– Для профилактики инфицирования в ряде случаев желательно обколоть рану антирабическим иммуноглобулином. Вакцина тут совершенно ни при чем. Вы также ни чего не говорите о том, что укушенную рану следует промыть проточной водой с мылом, что есть во всех медицинских инструкциях;
– хотелось бы уточнить источник сведений о 8 вылеченных от бешенства в 2008 году и 5 – в 2012;
– первый тип – как Вы его называете – эпизоотий бешенства – это природное бешенство, которое в наших Палестинах раньше поддерживалось волками, а в настоящее время лисицами. Второй тип – городское бешенство, которое поддерживалось собаками. Сегодня лишь поговаривают о возврате городского бешенства. Но уж ни кошки, ни коровы тут не причем, они не в состоянии поддерживать эпизоотию бесконечно долго. Они лишь включаются в эпизоотический процесс собак. Как енотовидная собака, ласки и т.п. в эпизоотический процесс в природе;
– бешенство грызунов не имеет никакого отношения к тому вирусу бешенства, который Вы назвали, поэтому по мнению большинства ученых и экспертов ВОЗ не могут быть источником бешенства, о котором мы говорим;
– вирус бешенства перемещается только по нервным волокнам и только в головной мозг, кровеносные сосуды и сердце тут не причем;
– не согласен с тем, что для вероятностного инфицирования бешенством имеет значение размер животного. Единичный укус, когда края раны стянуты и ее невозможно обработать, порой опаснее больших открытых ран;
– желательно было бы указать, что для большинства животных, больных бешенством, не характерна гидрофобия – основной симптом, по которому даже не специалист диагностирует бешенство у человека (поэтому гидрофобия – синоним бешенства). Часто люди проверяют не больно ли животное давая ему пить воду, и если оно пьет, то считают, что это не бешенство. А больные бешенством лисицы переплывают реки и каналы;
– умерших от бешенства людей не кремируют и нет никаких ограничений во время похорон. Человек не является источником бешенства. Единичные описанные случае большинством ученых подвергаются сомнению;
– у умершего человека для лабораторного подтверждения диагноза действительно берут кусочки головного мозга, но ни в коем случае не слюну;
– теоретически можно лабораторно исследовать кровь укушенного животным человека на напряженность рабический антител, но это делают только у раннее получавших антирабическую вакцину и не в любой лаборатории. На Украине, например, лишь в институте Громашевского в Киеве (данные 2010 года, сомневаюсь, что в несчастной Украине что-то изменилось с тех пор. Боюсь, что сегодня и это невозможно);
– с локализацией и способом введения антирабической вакцины человеку Вы вообще намудрили. С 80-х годов в СССР перестали использовать вакцину Ферми, которая действительно вводилась “В живот”;
Чтобы уйти от этих и подобных им неточностей и ошибок рекомендую прочесть монографию Могилевского Б.Ю. “Практическая рабиология с практикумом по антирабическим назначениям”. На Украине она должна быть практически в любом кабинете, где принимают укушенных. Также она широко представлена на многих сайтах в интернете, где ее можно почитать или даже скачать.
Простите за возможную резкость и наилучших пожеланий.
Борис
Добрый день. Признателен за детальное изложение замечаний. Уже отдал их в работу одному из авторов, чтобы привели текст в соответствие с вышеизложенным. Позже внесем правки на сайте.
Что касается источника о количестве выздоровевших людей, я не смог его найти. Хотя пересмотрел ресурсы, откуда брали материал. Увы.
Уважаемый, Олег!
Прошло уже 9 месяцев, как Вы пообещали привести текст публикации в порядок. Однако сделать этого так и не удосужились. Дело в том, что подобные псевдонаучные материалы читают наши граждане. Информация, полученная вот из таких источников, несет абсолютный вред, как материальный, так и психо-эмоциональный.
Обращаюсь к читателям. Дорогие друзья!
Если у вас был контакт с животным, который привел к повреждению кожных покровов или попаданию слюны животного на слизистые или в свежую рану, не нужно лезть в интернет и находить псевдонаучные статьи, подобные вот этому сочинению. Идите сразу же в свой травматологический пункт или стационар, где оказывают антирабическую помощь и проконсультируйтесь с профессионалами. Сразу же после укуса помойте рану водопроводной водой с мылом. Самое главное вымыть, как можно больше слюны. Положите повязку со спиртом или обработайте рану раствором йода и ступайте к доктору. И еще: если вас укусил или поцарапал ваш домашний питомец, у которого нет признаков заболевания, поведение обычное, укус произошел во время кормления или игры. Возможно вы сами спровоцировали его на агрессию, то в этом случае никакой экстренности в прививке нет. В любом случае, нужно идти к специалистам и разбираться в каждом конкретном случае.
Не знаю, что там вас смутило на этот раз. Но, я выполнил свои обещания, которые вам давал. Статья была отредактирована исходя из того, что нам удалось понять в вашим “научных комментариях”. Если есть какие то противоречия, то либо предоставьте мне внятный абзац с правками, а не ребусы для игры “Что, где, когда” и я его заменю. Либо пусть читатели, изучают ваши примечания к тексту. Если они тут что то поймут, то пойдут к медикам. Плюс – наши работы носят общий информационный характер, и НИКАК не являются медицинской энциклопедией или инструкций к действию.
До ваших последних замечаний у меня не дошли руки. Позже, один из членов команды поменял тему на сайте , в результате ваш комментарий исчез. увы, внести правки не смогу. Если он сохранился. Просьба еще раз скинуть. Спасибо.
источник



