Однажды лунной ночью трое бесшабашных гуляк посреди английских болот были потрясены ужасным зрелищем: «мерзкое чудовище — огромный, черной масти зверь, сходный видом с собакой, но выше и крупнее всех собак, каких когда-либо приходилось видеть смертному. И это чудовище у них на глазах растерзало горло Гуго Баскервиля и, повернув к ним свою окровавленную морду, сверкнуло горящими глазами. Тогда они вскрикнули, обуянные страхом, и, не переставая кричать, помчались во весь опор по болотам». Специалисты по истории медицины считают, что ужас, который собака Баскервилей вызывала у поклонников Артура Конана Дойла, объясняется глубоким следом, который оставило бешенство в сознании британцев того времени. Благодаря способности превратить даже очень добродушных животных в разъяренных монстров с капающей из пасти пеной, вирус бешенства был одним из самых страшных бедствий в истории человечества.
Еще в 1804 г. в исследованиях немецкого врача Георга Готтфрида Цинке (Georg Gottfried Zinke) выяснилось, что вирус в высоких концентрациях присутствует в слюне инфицированных животных. Кроме того, инфекция усиливает выработку слюны, так что ее количество во рту увеличивается. Луи Пастер в 1880-х гг. показал, что мозг тоже заражен вирусом. И то и другое неслучайно. Два столетия исследований показали, что вирус бешенства сочетает предрасположенность к распространению с помощью слюны с челюстей инфицированного животного и дьявольскую способность побуждать его к безумным яростным укусам. Благодаря ловкости эволюции вирус манипулирует мозгом хозяина, чтобы обеспечить собственное эффективное распространение.
Бешенство по-прежнему ежегодно убивает более 59 тыс. человек. Однако вследствие вакцинации и карантина для инфицированных животных оно больше не наводит ужас на жителей развитых стран. А нейробиологи обращают коварную инфекцию на пользу человечеству. Вирус бешенства ловко пробирается от места укуса в мозг, незаметно перескакивая из нейрона в нейрон и оставаясь таким образом незамеченным иммунной системой. Разные исследователи, и в том числе наша группа в Центре исследования нейронных цепей и поведения Sainsbury Wellcome, использовали и усовершенствовали эту способность вируса, чтобы с его помощью определять связи между нейронами.
Мозг человека состоит из миллиардов нейронов, каждый связан с тысячами других; чтобы понять, как такая запутанная сеть проводов обеспечивает наши эмоции и поведение, нужно построить ее карту. Используя модифицированные разновидности вируса бешенства, мы можем увидеть, какие сигналы получает определенный тип нейронов, как электрические сигналы идут от глаза к мозгу и какие типы нейронов контролируют поддержание позы, позволяя нам не упасть. Эта область исследований еще только зарождается, но в будущем подобная информация может пригодиться, чтобы понять механизмы неврологических заболеваний вроде болезни Паркинсона и, может быть, найти для них способы лечения.
Вначале, при укусе, вирусные частицы (вирионы) попадают в мышечную ткань. Под оболочкой, по форме напоминающей пулю, имеются одиночная нить РНК и белки, снаружи вирус покрыт колючими белками гликопротеинами. Это покрытие обманывает мотонейроны, отростки которых проходят рядом с местом укуса, и вирус проникает внутрь нейрона. Мотонейроны выделяют вещества, побуждающие мышцы сокращаться. Эти нейроны образуют часть длинной цепи, ведущей в мозг жертвы — конечный пункт назначения для
вируса.
Если быть точным, гликопротеин связывается с рецептором в синаптическом окончании нейрона — месте, где происходит передача сигнала на соседний нейрон. Через синапс идет поток сигналов в одну сторону, и этим он похож на дверь в контролируемой зоне аэропорта, через которую можно выйти, но нельзя зайти. Условно «нисходящее» направление синапса — это поток сигналов между нейронами, идущий от мозга к мышцам. Однако вирус бешенства движется вверх, против потока, потому что он должен попасть в мозг. По сути, он обманывает рецептор, чтобы зайти в мотонейрон через ворота, предназначенные для выхода.
Вирусы искусно используют клетки хозяев в своих целях, но мало кто сможет превзойти в этом бешенство. Оказавшись внутри, нарушитель сбрасывает свою гликопротеиновую маскировку, и его РНК приступает к работе, используя материалы и энергию клетки, она создает копии себя и синтезирует свои особенные белки. Затем из этих компонентов собираются новые вирионы. В отличие от многих видов вирусов, которые размножаются так быстро, что зараженная клетка лопается, высвобождая вирусные частицы в межклеточное пространство, вирус бешенства строго контролирует свое размножение, производя ровно столько потомков, чтобы можно было продолжить путь. Таким образом он не причиняет ущерба, достаточного, чтобы насторожить иммунную систему. Он оставляет клетку хозяина неповрежденной и, продолжая двигаться вверх, пересекает синапс и попадает в следующий нейрон. Такая скрытность — одна из причин, почему у этого заболевания столь длинный бессимптомный инкубационный период, у людей он составляет обычно от одного до трех месяцев.
Перескочив на новый нейрон, вирион начинает все сначала: раздевается, копирует себя и собирает новые вирусные частицы, которые перемещаются вверх на следующий нейрон. Таким образом вирус бешенства движется по нервной системе, переползая из двигательного нейрона, с которым он встретился в мышечной ткани, через спинной мозг в головной.
К началу 2000-х гг. несколько исследовательских групп, в том числе группы Габриэллы Уголини из Института нейробиологии Университета Париж-Сакле и Питера Стрика, работающего сейчас в Питтсбургском университете, заинтересовались использованием бешенства для прослеживания нейронных связей. Однако расшифровать маршрут, по которому вирус попадает из мышцы в мозг, было непросто. Как нейробиолог, глядя на фотографию нейронов, пораженных вирусом, сможет отличить, один прыжок через синапс совершил вирус, два или более? Первоначально исследователи решили эту проблему, забивая лабораторных животных вскоре после заражения, так что вирус успевал перескочить только через один-два синапса. Такой подход помог выявить некоторые важнейшие пути в мозге, участвующие в регуляции движений. Но у него были и свои недостатки. Не все связи между нейронами одинаковы. Синапс может быть сильным (или слабым), тогда повышается (или понижается) вероятность того, что постсинаптический нейрон передаст сигнал дальше. Синапс может быть расположен близко к телу клетки, а не далеко на конце отростка. И некоторые нейроны образуют единственную связь со следующим нейроном, тогда как другие могут иметь сотни подобных связей. Такая неоднородность означает, что вирус может перемещаться от одного нейрона к другому за разные промежутки времени, а это еще добавляет неопределенности. Что если вирус пройдет через два или три сильных синапса быстрее, чем через один слабый?
Для того чтобы обойти эту проблему, ученым понадобилось перестроить вирус бешенства. У молекулярных биологов есть удивительные возможности манипуляций с ДНК: замена генов для них — такое же обычное дело, как приготовление кофе на лабораторной кухне. Однако у дикого вируса бешенства нет ДНК, которой можно было бы манипулировать, у него только РНК. Данное препятствие удалось обойти благодаря обратной генетике, перевернувшей нормальную последовательность событий, при которой РНК синтезируется на основе ДНК. В 1994 г. Маттиас Шнелль и Карл-Клаус Концельманн, оба работавшие тогда в Федеральном исследовательском центре вирусных заболеваний животных в Тюбингене, создали работающий вирус бешенства, используя синтезированную в лаборатории молекулу ДНК. При этом они изменили геном вируса — цепочку РНК, кодирующую его свойства.
Возможность быстро манипулировать с геномом позволила лучше понять, как различные гены вируса бешенства обеспечивают определенные способности вируса. Оказалось, что для способности перемещаться между нейронами нужен единственный ген, отвечающий за синтез гликопротеина.
Если у вируса бешенства удалить из генома ген гликопротеина, вирус сможет заразить клетку, но, однажды проникнув внутрь, он там застрянет. Это открытие сделало бешенство перспективным для ведущих нейробиологических исследований.
В 2007 г. благодаря сотрудничеству между нейробиологами из Института биологических исследований Солка Иэном Уикершемом (Ian Wickersham) и Эдвардом Каллауэем (Edward Callaway) и вирусологами из Института Фридриха Леффлера в Германии Концельманном и Стефаном Финке (Stefan Finke) появилась оригинальная система картирования нервных связей. Первым делом они заменили у вируса бешенства ген, кодирующий гликопротеин, на ген, кодирующий флуоресцентный белок. Модифицированный вирион больше не мог делать гликопротеины, вместо этого на основе информации в его РНК помимо белков вируса бешенства синтезировался флуоресцентный белок, так что инфицированная клетка светилась тем цветом, который выбрал экспериментатор.
Следующим шагом надо было обеспечить наличие гликопротеина в нужном нейроне с помощью какого-то другого генетического механизма. Таким образом, новые вирионы создавали бы гликопротеиновые оболочки и перескакивали через синапс, но лишь однократно. Для этого ученые использовали очень простой вирус, который называется «аденоассоциированный вирус» (AAV), поскольку часто встречается вместе с более крупным аденовирусом. AAV содержит небольшую молекулу ДНК. Исследователи из Института Солка вставили в эту ДНК ген для синтеза гликопротеина вируса бешенства. Вирионы бешенства могли использовать данный гликопротеин, чтобы перескочить через один синапс. Однако они не могли взять с собой этот ген, поскольку это был фрагмент ДНК, а не РНК. Поэтому когда вирион перепрыгивал в следующую клетку, он снова застревал. Если в этот момент посмотреть на мозг зараженного животного, можно увидеть в нервной системе популяцию светящихся клеток, которые были непосредственно связаны с любым нейроном, выбранным исследователями.
Но оставалась одна проблема. Введение вируса бешенства в мозг вызывало прямое заражение любого нейрона, у которого были отростки в месте инъекции. Не имея способа заражать первоначально только конкретные нейроны, ученые не могли различить, какие клетки были заражены напрямую, а какие — после перескока вируса через синапс. Решение пришло из другой области вирусологии: той, которая изучает вирусы птиц. В природе встречаются целые классы вирусов, заражающих только определенные группы животных. Например, саркомо-лейкозные вирусы птиц (ASLV) обычно вызывают рак у кур, но, как правило, не заражают клетки млекопитающих. Как и у бешенства, у этого вируса есть гликопротеиновая оболочка, которая, однако, бывает разной. Различные гликопротеины ASLV называются Env (от англ. envelope — «оболочка»), а дальше буквой обозначается конкретная форма гликопротеина. Каждый подтип связывается со своим рецептором. Например, EnvA связывается с рецептором TVA (птичий рецептор tumor virus A — «опухолевый вирусный А»). Если у клетки нет TVA-рецептора, ее нельзя заразить вирусом, покрытым гликопротеинами EnvA. Такое избирательное взаимодействие позволило ученым направленно заражать вирусом бешенства какой-то один тип нейронов.
Вводя ген для гликопротеина EnvA в культуру клеток, зараженных бешенством (процесс называется «псевдотипирование»), Уикершем, Каллауэй и их коллеги заменили исходную гликопротеиновую оболочку вируса бешенства на гликопротеин EnvA из птичьего вируса. Измененный таким образом, вирус бешенства не мог обмануть клетки млекопитающих, чтобы попасть внутрь. Снабдив определенные нейроны, как правило, в мышином мозге, TVA-рецептором, нейробиологи могли быть уверены, что вирус заразит только эту клетку.
Данный нейрон (на самом деле — целый класс нейронов) снабжался также AAV с геном гликопротеина бешенства. Оказавшись внутри, вирус бешенства сбрасывал «костюм цыпленка», надевал свою нормальную оболочку и перескакивал в вышележащий нейрон. Изменив вирус бешенства так, чтобы он заражал вначале только определенную группу «стартовых» нейронов, а потом перепрыгивал лишь однократно, исследователи смогли получить четкую картину связей в мозге.
Настройка вируса бешенства
Простота и элегантность дельта-G-системы бешенства (изобретатели назвали ее так из-за измененного гликопротеина) покорила нейробиологическое сообщество. С помощью этой системы исследователи смогли сразу увидеть, какие нейроны посылают сигналы определенным клеткам. Однако, как и все новые технологии, методика имела свои недостатки. Иногда число выявленных соединений оказывалось достаточно небольшим, около десяти на нейрон.
В 2015 г. Томас Рирдон (Thomas Reardon), Томас Джесселл (Thomas Jessell), Аттила Лосонци (Attila
Losonczy) и я, все мы тогда работали в Колумбийском университете, использовали дельта‑G‑систему, чтобы выявить нервные связи, управляющие движениями. Обнаружив относительно небольшое количество связей с мотонейронами в спинном и головном мозге, мы заподозрили, что получили неполную картину. Другой проблемой была нейротоксичность. Когда вирус оказывался в клетке, она начинала разрушаться и погибала в течение двух недель. Если вирус сам по себе изменяет поведение отдельных нейронов, интерпретация любых наблюдений становится затруднительной.
Шнелль и Кристоф Вирблих (Christoph Wirblich) из Университета Томаса Джефферсона выполнили уникальную работу по биологии вируса бешенства. Мы обратились к ним за помощью, и они сразу поняли, что наши проблемы связаны со штаммом применяемого вируса. Первоначально он создавался для использования в вакцине против бешенства. Эта вакцина содержит специальные штаммы вируса, выбранные людьми из-за высокой скорости размножения, так что многочисленные новые вирионы вырываются из зараженных клеток и привлекают иммунную систему. Стало понятно, как усовершенствовать наш исследовательский инструмент. Поскольку в своих исследованиях мы использовали мышей, наши коллеги вирусологи предложили нам попробовать штамм, который на протяжении многих лет приспосабливался заражать мышиные нейроны.
Исходный вирус этого штамма изначально был получен из дикой природы, но затем «прижился» в лаборатории, неоднократно проходя через мозг мышей или культуры клеток. Таким образом, он приспособился именно к нервной системе грызунов. Собрав отслеживающую систему на основе этого штамма, мы обнаружили, что она помечает гораздо больше соединений, чем мы видели ранее. Более того, специализируясь на уклонении от иммунной системы мыши, вирус производил относительно небольшое количество каждого белка. Таким образом, он меньше напрягал клетку хозяина и позволял нейронам оставаться относительно здоровыми.
Далее мы изменили нашу систему, поставив в вирусе бешенства вместо гена флуоресцентного белка ген светочувствительного белка канал-родопсина (ChR), первоначально найденного у зеленых водорослей. При освещении синим светом эта замечательная молекула открывает канал, позволяя положительно заряженным ионам заходить в определенный нейрон, так что в нем возникает электрический сигнал (при этом инфицированная клетка продолжает светиться, поскольку мы использовали версию ChR, содержащую и флуоресцентный белок). С помощью тонко настроенной вирусной системы мы могли наблюдать, как целые нейронные цепи срабатывают, когда мышь выполняет определенное действие, а также могли включать и выключать их в течение месяца после того, как вирус заразил нейрон. Это дало нам достаточно времени для проведения многих тестов, нужных, чтобы понять, как определенные нервные связи формируют поведение.
Используя разные версии дельта-G-системы бешенства, нейробиологи исследовали много различных связей в нервной системе, чтобы понять, как они участвуют в восприятии и поведении животных. Рассмотрим, например, зрительную систему. Когда свет попадает в глаз, нейроны сетчатки, которые называются ганглиозными клетками, передают сигнал в мозг. Нейробиологи долгое время считали, что эта информация, проходя через промежуточные участки мозга, попадает в итоге в кору больших полушарий — знаменитое серое вещество, — где и происходит обработка. Группа ученых из Института биомедицинских исследований Фридриха Мишера в Швейцарии, которой руководит Ботонд Роска (Botond Roska), использовала систему на основе вируса бешенства, чтобы проследить связи ганглиозных нейронов сетчатки с латеральным коленчатым телом (LGN), той областью мозга, которая считалась просто местом переключения сигнала на пути к коре.
Исследователи показали, что LGN содержит три разных типа нейронов, каждый из которых по-своему обрабатывает зрительную информацию. На самом деле менее трети нейронов служат просто для передачи сигнала дальше на пути от сетчатки в кору. Еще примерно треть получают сочетания разных сигналов от одного глаза, оставшиеся примерно 40% нейронов получают сигналы от обоих глаз. Таким образом, хотя латеральное коленчатое тело расположено недалеко от начала зрительного пути, большинство его нейронов объединяют информацию, поступающую от многих разных источников. Вероятно, это открытие прольет свет на то, как мозг интерпретирует информацию, идущую от глаз.
В Колумбийском университете мы с коллегами изучали нейроны в латеральном вестибулярном ядре (LVN) — той области мозга, которая пытается не дать нам упасть. Представьте, что вы едете в метро и поезд неожиданно останавливается. Не задумываясь, вы сдвигаете ступню, чтобы вернуть равновесие, переступаете и, может быть, хватаетесь за ближайший поручень. Как мозгу удается так быстро активировать правильные группы мышц в различных ситуациях?
Мы выяснили, что в LVN у мышей имеются два анатомически разных типа нейронов, каждый из которых образует свои нисходящие соединения с другими частями нервной системы. Первая группа быстро передает сигнал, когда мозг чувствует, что ваше тело неустойчиво, эти нейроны распрямляют конечности, чтобы расширить опору. Второй тип LVN-нейронов становится активным позже. Они стабилизируют расположение суставов той же конечности, чтобы вернуть тело в исходное положение. Мы могли активировать эти нейроны, просто посветив на LVN синим светом с помощью оптоволоконного кабеля. Когда свет включался, мыши корректировали положение конечностей так, как будто пытались не упасть, даже если они на самом деле не теряли равновесия.
В лаборатории Нао Утида (Nao Uchida) в Гарвардском университете изучали третий важный вопрос: каковы функции нейронов, выделяющих дофамин? Давно известно, что в компактной части черной субстанции (SNc) и вентральной области покрышки (VTA) дофаминергические нейроны отвечают за подкрепление. Там возникает сильное возбуждение, когда животное получает лакомство или когда сигнал предсказывает, что лакомство скоро будет. (Сравните ощущения от поедания шоколадного батончика и когда вы только разворачиваете обертку.) Чтобы понять, какую информацию получают нейроны, ученым нужно выяснить, как они связаны с другими нервными путями. Используя дельта-G-систему, гарвардские ученые обнаружили, что дофаминергические нейроны в SNc получают информацию об актуальности стимула: этот звук разворачиваемой обертки означает, что я получу кусочек шоколада? В то же время в VTA поступает информация о качестве подкрепления: это хороший шоколадный батончик?
При болезни Паркинсона эти дофаминергические нейроны дегенерируют. Интересно, что Утида с коллегами обнаружили также, что основные сигналы к нейронам области SNc поступают из субталамического ядра — небольшой области мозга, которая вместе с другими ядрами участвует в управлении движениями. Возбуждение субталамического ядра с помощью введенного туда электрода, так называемая глубокая стимуляция, обычно помогает ослабить симптомы болезни Паркинсона. Предполагая, что наличие этих входящих сигналов объясняет, почему работает такая стимуляция, нейробиологи заключили, что воздействие на другие области мозга, посылающие сигналы в SNc, может улучшить состояние некоторых пациентов с болезнью Паркинсона.
Таким образом, благодаря сочетанию естественной эволюции и целенаправленной генетической модификации нейробиологи получили удивительно мощный инструмент для исследований. И его еще можно улучшить. Например, получится ли создать вирус, который будет двигаться по нервной цепочке вниз, помечая места выхода сигнала, а не входа? Можно ли создать вирус, который помечает только активные связи между нейронами, высвечивая цепочки, задействованные в определенном типе поведения? Вирус, который манипулировал людьми и терроризировал их на протяжении тысячелетий, теперь служит нам — и мы манипулируем им.
источник
Репродукция вирусов семейства Rhabdoviridae происходит в цитоплазме клетки-хозяина. Рабдовирусы связываются с рецепторами клетки-хозяина при помощи гликопротеинов G суперкапсида и проникают в клетку путём эндоцитоза (1). Затем, после удаления суперкапсида, освободившийся рибонуклеопротеин (РНП) попадает в цитоплазму клетки (2). В цитоплазме клетки-хозяина с помощью РНК-зависимой РНК-полимеразы (3), синтезируется неполные (4) плюс – нити РНК (пять индивидуальных иРНК для синтеза вирусных белков) и полные (6) плюс – нити РНК, являющиеся матрицей для синтеза геномной РНК (7). Во время трансляции иРНК рибосомами (5) клетки-хозяина синтезируются вирусные белки. Гликопротеин G гликолизируется в эндоплазматическом ретикулуме, а затем окончательно преобразуется в комплексе Гольджи и включается в плазмолемму клетки-хозяина (8). Матриксный белок (М-белок) сразу после синтеза встраивается в плазмалемму с внутренней цитоплазматической стороны билипидного слоя. Включение матриксного белка М в плазмалемму является сигналом к формированию вириона. Рибонуклеопротеин образуется при взаимодействии геномной минус-РНК и белками N, NS и L (дизъюнктивний тип репродукции вируса). После «сборки» вирионы выходят из клетки-хозяина путем почкования (9).
Вирус везикулярного стоматита по особенностям внутриклеточной репродукции очень сходен с вирусом бешенства. Важной особенностью этих вирусов является выраженное угнетение процессов биосинтеза белка в клетке-хозяине за счет блокирования инициации трансляции.
Эти вирусы хорошо размножаются в куриных эмбрионах, в клетках почек новорожденных хомячков и в культурах диплоидных клеток человека.
Таксономия.Вирус бешенства[3] относится к семейству Rhabdoviridae, роду Lyssavirus (от греч. lyssa — гидрофобия). Кроме вируса бешенства, к роду Lyssavirus относится еще 5 вирусов (Lagos, Moсola, Duvenhage, Kotonkan, Obodhiang), выделенных от летучих мышей и комаров в Африке и вызывают заболевания у собак, котов, сельскохозяйственных животных, но без клинической картины бешенства. Вирус Moсola, передающийся человеку от больных котов, может быть у человека причиной смертельного паралитического заболевания.
Структура вириона.Возбудителю бешенства (от греч. rhabdos —палка, прутик) характерна палочковидная или пулевидная форма вириона: с одним плоским и другим закругленным концом. Размеры вирионов составляют 80-180 нм.
Вирус состоит из сердцевины (рибонуклеопротеина — РНП со спиральным типом симметрии и матриксного белка) и суперкапсида. Гликопротеин G отвечает за адсорбцию и проникновение вируса в чувствительную клетку, характеризуется антигенными (является типоспецифическим антигеном) и иммуногенными свойствами. Геном вируса образован линейной нефрагментированной минус-РНК (молекулярная масса 4,4×10 6 Да) и РНК-зависимой полимеразой (транскриптазой – белками L и NS). Капсид образует белок N. Соответственно, рибонуклеопротеин (РНП) содержит 4 % РНК и 96 % протеинов, является инфекционным. РНП характерны антигенные свойства – это группоспецифический антиген.
Вирус бешенстваимеет широкий круг хозяев. Чувствительны к нему человек и все теплокровные животные. Степень патогенности разных штаммов вирусов бешенства для различных животных не одинакова. Например, у некоторых видов летучих мышей (вампиров) вирус бешенства адаптировался только к слюнным железам, не вызывая каких-либо признаков заболевания. У других же видов животных при заражении всегда наблюдается летальный исход.
Штаммы вирусов бешенства, циркулирующие в природе у животных, называются «уличными». Они вызывают заболевания с довольно длительным инкубационным периодом и обычно образуют специфические тельца Бабеша-Негри – включения в цитоплазме клеток. У зараженных животных может наблюдаться длительный период возбуждения и агрессивности. Вирус может проникать в слюнные железы и ЦНС. Последовательные пассажи в мозге кроликов приводят к образованию «фиксированного вируса», не способного в дальнейшем репродуцироваться в каких-либо клетках, кроме нервных. Фиксированный вирус репродуцируется быстро, инкубационный период короткий (обычно 7 дней), цитоплазматические включения в клетках обнаруживаются редко. Этот вирус патогенен только для кроликов.
Вирус бешенства мало устойчив во внешней среде, быстро инактивируется при действии на него ультрафиолетовых лучей или солнечного света. При кипячении он погибает через 2 мин, при 60 °С – через 5 мин. Быстро инактивируется растворами лизола, хлорамина, фенола, жирорастворителями и трипсином. В трупах животных, особенно при сравнительно низких температурах, сохраняется до 4 месяцев.
Эпидемиология.Бешенство – типичный зооантропоноз. Основным источником и резервуаром вируса являются дикие и домашние плотоядные животные: собаки, кошки, волки, шакалы, лисицы, скунсы, мангусты, летучие мыши (вампиры).
С эпидемиологической точкизрения различают естественный тип вируса, очаги которого формируются за счет диких животных, антропургический – очаги поддерживаются домашними животными и смешанного типа (естественно-антрипургический). В очагах естественно-антрипургического типа происходит циркуляция вируса между дикими и домашними животными.
Заболевание обычно передается через укус или при ослюнении поврежденной кожи или слизистой оболочки, так как вирус размножается в слюнных железах животного. Больное животное заразно не только во время болезни, но и в инкубационном периоде за 2-3 дня, иногда больше, до появления первых признаков заболевания.
Патогенез и клиника.Первичная репродукция вируса бешенства происходит в соединительной и мышечной тканях вблизи входных ворот. Затем возбудитель внедряется в рецепторы периферических чувствительных нервов и по эндоневрию шванновских клеток или по периневральным пространствам попадает в ЦНС. Там вирус репродуцируется в нейронах гиппокампа, продолговатого мозга, черепных нервов, симпатических ганглиев. В результате этого возникают воспалительные, дистрофические и некротические изменения нервной системы. В этот период вирус также репродуцируется в клетках слюнных желез.
Наиболее короткий инкубационный период бывает при укусе головы и кистей рук, более длительный – при укусе нижних конечностей; в целом варьирует от 8 до 90 дней. В развитии заболевания выделяют три стадии: предвестников (депрессии), возбуждения, параличей. Сначала появляются беспокойство, страх, тревога, неприятные ощущения в области укуса. Через 1-3 дня наступают выраженное возбуждение, судороги дыхательной и глотательной мускулатуры, появляетсявыраженная водобоязнь (гидрофобия). В этот период характерны агрессивность, слуховые и зрительные галлюцинации. Далее развиваются параличи, и через 5-7 дней от начала болезни наступает смерть от паралича сердечного или дыхательного центров.
Иммунитет.Так как заболевание бешенством заканчивается смертью, то постинфекционным иммунитет не изучен. Установлено, что антитела могут образовываться во время заболевания и после вакцинации. Поствакцинальный иммунитет сохраняется до 1 года.
Лабораторная диагностикапроводится с использованием вирусоскопического, вирусологического, биологического, серологического методов и экспресс-метода. У погибших животных и людей в гистологических срезах или мазках-отпечатках исследуют мозговую ткань (кору больших полушарий и мозжечка, аммонов рог, продолговатый мозг), а также ткань слюнных желез.
В пирамидальных клетках мозговой ткани обнаруживают специфические эозинофильные включения (тельца Бáбеша-Нéгри), располагающиеся в цитоплазме около ядра и являющиеся скоплениями вирусных нуклеокапсидов. Их появление обусловлено затрудненным созреванием вирионов в нервных клетках. Тельца Бабеша-Негри выявляют специальными методами окраски (по Романовскому-Гимзе, Манну, Туревичу, Муромцеву и др.). Они имеют характерную зернистую структуру с базофильными гранулами на ацидофильном фоне, размер их – 4-10 мкм. Недостатком метода является то, что воспользоваться им можно только после смерти человека или животного.
Вирусный антиген может быть обнаружен в тех же препаратах с помощью прямой или непрямой реакции иммунофлуоресценции.
Выделить вирус бешенства удается из слюны больных людей или животных, а также из свежего секционного материала (мозговая ткань, ткань подчелюстных слюнных желез) путем внутримозгового заражения белых мышей и кроликов или хомячков – внутримышечно. У животных развиваются параличи с последующей гибелью. Мозг погибшего животного должен быть исследован для обнаружения телец Бабеша-Негри или вирусного антигена с помощью реакции иммунофлуоресценции.
Антитела к вирусу бешенства могут быть выявлены у вакцинированных лиц с помощью реакций нейтрализации, связывания комплемента, иммунофлуоресценции, а также иммуносорбентных реакций (РИА и ИФА).
Дата добавления: 2014-10-31 ; Просмотров: 1584 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бешенство — острое инфекционное заболевание, вызываемое рабдовирусом, — возникает при укусе человека больным животным или при попадании на поврежденную кожу или слизистую оболочку слюны больного животного. Эта инфекция центральной нервной системы почти всегда заканчивается летально.
Первые упоминания о заболевании, передающемся через укус собаки и весьма напоминающем по описанию бешенство, встречаются в клинописных глиняных табличках Древней Месопотамии, относящихся к III тысячелетию до н. э. Вирус был выделен и аттенуирован путем пассажей на мозге кролика в 1882 г. И. Пастером.
Везикулярный стоматит — заболевание лошадей, крупного рогатого скота и свиней, иногда людей, протекающее у них доброкачественно, — также вызывается рабдовирусом. Для человека этот вирус слабо патогенен. Он изучен лучше всех рабдовирусов.

Рабдовирусы — семейство, в котором насчитывается 3 рода: Vesiculovirus (10 вирусов млекопитающих, типовой — вирус везикулярного стоматита, или ВВС); yssavirus (6 серологически родственных вирусов, типовой — вирус бешенства); Sigmavirus (единственный представитель — вирус сигма-дрозофил). Неклассифицированными остаются 6 вирусов, вызывающих заболевания рыб, и 13 вирусов, поражающих растения. Для рабдовирусов характерна палочковидная или пулевидная форма вириона: длина 60-400 нм, ширина 60-85 нм. Частицы окружены двухслойной липидной мембраноподобной оболочкой с выступающими шипами длиной 10 нм и шириной 3 нм. Под оболочкой находится рибонуклеокапсид, имеющий спиральный тип симметрии, в котором при электронной микроскопии видны полосы. Геном рабдовирусов представлен негативной однонитевой линейной нефрагментированной молекулой РНК с молекулярной массой 3,8 МД; обнаружены пять генов, кодирующих синтез структурных белков, и определен порядок их расположения. На З’-конце располагается ген нуклеокапсидного белка N (50 кД). За ним следует ген белка NSV (30 кД) — одного из компонентов вирусной транскриптазы, входящего в состав нуклеокапсида. Следующий ген кодирует матриксный белок М (30 кД) и выстилающий двуслойную липидную мембрану с внутренней стороны. Да-лее идет ген белка G (65 кД) — внешнего гликопротеида вирусного суперкапсида. На 5′-конце находится ген высокомолекулярного компонента вирусной транскриптазы — белка L (160 кД).
Взаимодействие рабдовирусов с клетками и их репродукция идут по следующей схеме: адсорбция вируса на клетке (гликопротеид G) — проникновение в клетку путем эндоцитоза — слияние с мембраной лизосомы — депротеинизация вируса. Под действием вирионной транскриптазы (РНК-полимеразы) образуется кРНК, служащая матрицей для синтеза вРНК и выполняющая функцию мРНК. Далее синтезируются вирусспецифические белки на рибосомах клетки-хозяина. Белки М и G встраиваются в плазматическую мембрану. Образующийся при взаимодействии вРНК с белками N, L и NS нуклеокапсид, проходя через мембрану, обволакивается суперкапсидом. Созревший вирион отделяется от клетки путем почкования.
Вирус бешенства по строению и особенностям внутриклеточной репродукции очень сходен с вирусом везикулярного стоматита. Важной особенностью этих вирусов является выраженное угнетение процессов биосинтеза белка в клетке-хозяине за счет блокирования инициации трансляции. Существует несколько серовариантов вирусов везикулярного стоматита, которые различаются по белку G, являющемуся также протективным антигеном.
Вирусы хорошо размножаются в куриных эмбрионах, клетках почек новорожденных хомячков и в культурах диплоидных клеток человека. В культурах клеток вирус везикулярного стоматита обычно вызывает цитопатический эффект и гибель клеток, иногда — симпластообразование.
Вирус бешенства имеет широкий круг хозяев. Чувствительны к нему все теплокровные животные. Степень патогенности разных штаммов вирусов бешенства для различных животных не одинакова. У некоторых видов летучих мышей вирус адаптировался только к слюнным железам, не вызывая признаков заболевания; заражение других животных всегда ведет к гибели.
Штаммы вирусов бешенства, циркулирующие в природе у животных, называются уличными. Они вызывают заболевания с довольно длительным инкубационным периодом и обычно образуют специфические тельца-включения в цитоплазме клеток. У зараженных животных может наблюдаться длительный период возбуждения и агрессивности. Вирус может проникать в слюнные железы и ЦНС. Последовательные пассажи в мозге кроликов приводят к образованию фиксированного вируса, не способного в дальнейшем размножаться в каких-либо клетках, кроме нервных. Фиксированный вирус размножается быстро, инкубационный период короткий, включения в клетках обнаруживаются редко. Этот вирус патогенен только для кроликов.
Вирус бешенства мало устойчив во внешней среде, быстро инактивируется при действии на него ультрафиолетовых лучей или солнечного света. При кипячении он погибает через 2 мин, при 60 °С — через 5 мин. Быстро инактивируется растворами лизола, хлорамина, фенола, жирорастворителями и трипсином. В трупах животных, особенно при низких температурах, сохраняется до 4 мес.
Поскольку заболевание бешенством заканчивается смертью, постинфекционный иммунитет не изучен. Установлено, что антитела могут образовываться во время заболевания и после вакцинации. Поствакцинальный иммунитет сохраняется до 1 года.
источник
Бешенство является острым инфекционным заболеванием человека и животных, при котором поражается центральная нервная система. Его причиной являются вирусы, обладающие тропностью к тканям нервной системы, куда после укуса больного животного они продвигаются со скоростью 3 мм в час. После репликации и накопления в тканях центральной нервной системы вирусы по нейрогенным путям распространяются в другие органы, чаще всего в слюнные железы.
Частота развития заболевания зависит от места и тяжести поражения при укусе. В 90% случаев болезнь развивается при укусах в шею и лицо, в 63% — в кисти рук, в 23% — в плечо. Признаки и симптомы бешенства на всех стадиях развития заболевания высокоспецифичны. Эффективных методик лечения заболевания не существует. Болезнь, как правило, заканчивается смертельным исходом. Своевременная прививка от бешенства — самая эффективная профилактика заболевания. Антирабическую вакцину впервые в 1885 году получил французский микробиолог Луи Пастер. А в 1892 году Виктор Бабеш и в 1903 году А. Негри описали специфические включения в нейронах головного мозга погибших от бешенства животных (тельца Бабеша — Негри).
Рис. 1. На фото вирусы бешенства.
Фильтрующийся вирус бешенства является представителем рода Lyssavirus (от греческого lyssa, что значит бешенство, бес) семейства Rhabdoviridae.
Вирус бешенства обладает тропностью к нервной ткани.
- Вирусы бешенства чувствительны к нагреванию. Они быстро инактивируются при воздействии на них растворов щелочей, йода, детергентов (поверхностно-активных синтетических веществ), дезинфицирующих средств (лизол, хлорамин, карболовая и хлористоводородная кислоты).
- Вирусы чувствительны к ультрафиолетовому облучению, быстро погибают при высушивании, в течение 2-х минут погибают при кипячении.
- При низких температурах и заморозке вирусы бешенства сохраняются длительное время. До 4-х месяцев сохраняются в трупах животных.
Вирусы передаются человеку при укусах со слюной или через поврежденные кожные покровы, куда попала слюна больного животного. Поражение центральной нервной системы неизбежно приводит к смерти больного. О наличии вирусов в центральной нервной системе говорит обнаружение «телец Бабеша-Негри» в ганглиозных клетках.
Рис. 2. На фото вирусы бешенства, по внешнему виду напоминающие пулю. Один их конец закруглен, второй плоский. Синтез вирусных частиц происходит в цитоплазме нейронов.
Рис. 3. На фото вирус бешенства. Вирион окружен двойной оболочкой. На внешней оболочке вирусных частиц расположены шипы (выступы) с шишковатыми вздутиями на концах. Внутри вирионов расположен внутренний компонент, представляющий собой нитевидные образования. На фото отчетливо видны поперечные полосы, представляющие собой нуклеопротеид.
В 1892 году В. Бабешом и в 1903 году А. Негри были описаны специфические включения в цитоплазме нейронов головного мозга животных, которые погибли от бешенства. Они получили название телец Бабеша — Негри. Крупные нейроны аммонова рога, пирамидальные клетки больших полушарий, клетки Пуркинье мозжечка, нейроны зрительного бугра, клетки продолговатого мозга и ганглии спинного мозга — участки нервной системы, где чаще всего встречаются тельца Бабеша-Негри.
Цитоплазматические включения являются строго специфичными для заболевания бешенством
Тельца Бабеша-Негри определяются в нейронах головного мозга собак, погибших от бешенства, в 90 — 95% случаев, у человека — в 70% случаев.
По мнению ряда исследователей тельца Бабеша-Негри представляют собой:
- места, где происходит репликация вирионов,
- места, где происходит продукция и накопление специфического антигена возбудителя бешенства,
- внутренняя зернистость телец Бабеша-Негри представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 4. На фото нервные клетки с цитоплазматическими включениями. Тельца Бабеша-Негри имеют разную форму — округлую, овальную, сферическую, амебовидную и веретенообразную.
Рис. 5. На фото тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 6. На фото тельца Бабеша-Негри в свете обычного микроскопа. Они окружены светлым ободком.
Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических включений — телец Бабеша-Негри.
Бешенство — типичное зоонозное заболевание. Его эпидемиология связана с распространением заболевания среди животных. В России существует три типа очагов бешенства:
- Природные очаги заболевания зарегистрированы в Поволжье, западных и центральных районах, где источником заболевания в 35 — 72% являются красные лисицы. Вирусы передаются так же волками, барсуками и енотовидными собаками.
- Природные очаги в заполярье (арктические очаги), где вирусы циркулируют среди песцов.
- В городах («городские очаги») вирусы циркулируют среди собак, от которых передаются при укусах кошкам и сельскохозяйственным животным.
Собаки являются виновниками бешенства в 60% случаев, лисицы — в 24%, кошки — в 10%, волки — в 3%, собаки, шакалы, скунсы, барсуки, летучие мыши, койоты, рыси и енотовидные собаки — в 3% случаев.
Рис. 7. В Поволжье, западных и центральных районах России источником заболевания в 35 — 72% являются красные лисицы.
В организм человека и животного вирусы бешенства проникают при укусах больными животными. Для человека особо опасными являются укусы в голову, шею и кисти рук. При укусах в голову и шею заболевание протекает с коротким инкубационным периодом и особенно бурно. Вирусы бешенства могут проникнуть в организм человека при ослюнении в случае, когда на коже есть порезы, трещины или царапины, а так же через слизистые оболочки.
Рис. 8. В организм человека и животных вирусы бешенства проникают при укусах больных животных.
Передача вирусов бешенства от человека к человеку регистрируется крайне редко
Первичная репродукция вирусов происходит в мышечной ткани в зоне входных ворот. Далее вирусы достигают окончаний периферических нервов и начинают продвигаться по их осевым цилиндрам и периневральным пространствам. Примерная скорость продвижения вирусов составляет 3 мм в час.
Репродукция вирусов бешенства происходит в нейронах головного мозга области аммонова рога, клеток Пуркинье мозжечка, в нейронах продолговатого мозга. Доказано, что ядра черепно-мозговых нервов и симпатические ганглии так же являются местами размножения и накопления вирусов. Далее вирусы разносятся по всему организму и попадают в слюнные железы.
В нервной ткани при гистологическом исследовании обнаруживаются геморрагии. Ядра нервных клеток набухают и распадаются. В цитоплазме нейронов обнаруживаются тельца Бабеша-Негри. Организм на внедрение вирусов отвечает образованием антител, которые стараются нейтрализовать инфекционные агенты.
Инкубационный период при заболевании длится от 30 дней до 3-х месяцев. В некоторых случаях он может составлять 10 — 12 дней, и даже от 100 дней до 1-го года. При укусах в область шеи и лица инкубационный период короткий и составляет в среднем от 10-и до 14-и дней. При укусах в конечности — 1,5 месяцев и более.
Состояние больного в инкубационный период остается удовлетворительным.
Первые симптомы бешенства связаны с местом укуса, где появляется зуд и ноющие боли. У больного повышается температура тела до субфебрильных цифр, беспокоит головная боль и недомогание, пропадает аппетит. Появляется светобоязнь, повышенная чувствительность к слуховым раздражителям и страшные сновидения. Далее устанавливается бессонница. Страх, тревога и чувство тоски постоянно сопровождают больного. Усиливается потливость, появляется тошнота и рвота.
«Пароксизм бешенства» — первый признак заболевания всегда развивается внезапно. Его причиной является какое-либо раздражение. Чаще всего это дуновение воздуха, возникающее при открывании дверей и ходьбе (аэрофобия), попытка сделать глоток воды (гидрофобия), яркий свет и громкий разговор, прикосновения, кашель и др. Чуть позже приступ вызывает вид самой воды.
Приступ начинается со вздрагивания всего тела. Больной вытягивает дрожащие руки вперед, а голову и туловище отклоняет назад. Вдох затруднен, выдох поверхностный. Глаза выпучены. Лицо цианотично. На лице выражение страха и страдания. Больной начинает метаться по палате, рвать белье и просить о помощи, часто икать. Возбуждение продолжается несколько секунд. Приступы бешенства сменяются состоянием астении, близким к прострации. Часто отмечаются психические расстройства в виде делирия, зрительных и слуховых галлюцинаций устрашающего характера, бредом и речевой бессвязностью.
Слюна густая и вязкая, в большом количестве скапливается во рту. Через несколько дней слюна становится жидкой. Ее огромное количество отплевывается больным, далее она начинает стекать со рта по подбородку. В это время больной еще может проглатывать мелкие кусочки пищи. Стадия возбуждения длится от 4 до 7 дней. Смерть больного в стадии возбуждения наступает от паралича сосудодвигательного и дыхательного центров. Часто стадия возбуждения переходит в паралитическую стадию.
Рис. 9. На фото больные в стадии возбуждения. «Пароксизм бешенства» — первый признак бешенства.
Если смерть больного не наступила в стадии возбуждения, развивается паралитическая стадия, которая характеризуется развитием параличей и парезов вначале верхних, а потом и нижних конечностей. В ряде случаев отмечаются восходящие параличи Ландри.
Слюнотечение продолжается. Больной неподвижен. Его состояние несколько улучшается. Появляется аппетит. «Успокоение» длиться 1 — 3 дня. Заостренные черты лица и потеря веса — симптомы обезвоживания больного в этот период. Постепенно нарастает тахикардия, начинает падать артериальное давление. Стадия параличей быстро заканчивается смертью больного.
Рис. 10. На фото больные бешенством. Гидрофобия — один из основных симптомов заболевания. На фото видно, как приступ бешенства вызывает вид самой воды
«Тихое» бешенство развивается в случае, когда отсутствует фаза возбуждения. При данной форме заболевания развиваются параличи разной распространенности (чаще восходящие параличи Ландри). Аэро- и гидрофобия выражены слабо или отсутствуют.
Смерть больного наступает от паралича сосудодвигательного или дыхательного центров. «Тихое» бешенство чаще встречается при укусах вампиров (Южная Америка).
Рис. 11. На фото летучие мыши (вампиры) — основные источники вирусов «тихого» бешенства на американском континенте.
Существует несколько вариантов течения заболевания: бульбарная, церебро-маниакальная, мозжечковая и паралитическая. Общими для всех них являются симптомы спазма глотательной мускулатуры и возбуждения.
Вирусы бешенства накапливаются в слюнных железах, из которых выделяются со слюной за неделю до появления первых симптомов и признаков заболевания, в период продрома (инкубационный период) и в период заболевания. Все животные погибают от бешенства в течение 8 — 10 дней. Исключение составляет желтый (лисицевидный) мангуст, который является носителем вируса в течение нескольких лет. При этом клиническая картина заболевания у него отсутствует. У летучих мышей заболевание может приобретать хроническое бессимптомное течение. Собаки и кошки живут рядом с человеком, из-за чего бешенство животных приобретает большое эпидемиологическое значение.
Рис. 12. В городах («городские очаги») вирусы бешенства циркулируют среди собак и кошек.
Заражение собак происходит при укусах бешеных собак, волков и кошек. Период инкубации составляет 2 — 8 дней. Бешенство у собак начинается с необычного, беспокойного поведения животного. Они отказываются от пищи и пожирают несъедобные предметы. Лай у собаки становится сиплым и воющим. Животное не пьет воду. Глотает с трудом. Изо рта выделяется обильная слюна. Очень быстро наступает возбуждение. Животное мечется, пытается кусать других животных и человека. Далее развиваются параличи и наступает смерть животного. Если период возбуждения не наступил («тихое бешенство»), то животное умирает значительно быстрее.
Выявит ранние симптомы и признаки бешенства у собаки ветеринарный врач. Больное животное убивается, а его мозг направляется на гистологическое исследование.
Рис. 13. Заражение собак происходит при укусах бешеных собак, волков и кошек.
Рис. 14. Обильное слюнотечение — основной признак бешенства у собак.
При появлении у кошек или собак, которые самостоятельно гуляют на улице, царапин или укусов необходимо незамедлительно обратиться к врачу ветеринару.
Рис. 15. На фото видны цитоплазматические включения (тельца Бабеша-Негри) при бешенстве у животных.
Заражение кошек происходит при укусах больных кошек, собак, ежей и грызунов. Первые признаки и симптомы бешенства у кошек появляются после окончания инкубационного периода. За этот период вирусы проникают в клетки центральной нервной системы, где размножаются и далее распространяются по всему организму, накапливаясь в большом количестве в слюнных железах. Латентный период у взрослых особей составляет 10 дней — 6 недель, (в среднем — 2 — 3 недели). Инкубационный период у котят составляет до 7 дней. При слюнотечении вирусы бешенства в большом количестве выделяются во внешнюю среду.
Рис. 16. Заражение кошек происходит при укусах бешеных кошек, собак, ежей и грызунов.
Кошки становятся заразными до появления первых признаков и симптомов бешенства.
Буйная форма заболевания у кошек длится 3 — 12 дней.
В период продрома животное становится вялым, отказывается от пищи. Иногда кошки становятся излишне ласковыми. Далее регистрируется пугливость, беспокойство и нервозность. Животное озирается по сторонам, беспричинно кусается и грызет (даже съедает) несъедобные предметы. Его беспокоит укушенное место, где развивается воспаление. Далее появляются рвота и понос. Приступы агрессии вызываются громким звуком или ярким светом.
Рис. 17. В период продрома при бешенстве кошки часто становятся излишне ласковыми.
Через 3-е суток наступает маниакальная стадия заболевания. Она длится от 3-х до 5-и дней. Спазм глоточной мускулатуры — основной симптом бешенства у кошки в этот период. Начинается обильное слюнотечение. Животное не может пить воду, бросается на людей, старается укусить голову или шею. Агрессия сменяется депрессией.
Рис. 18. На фото кошка, больная бешенством. Обильное слюнотечение — основной симптом заболевания.
Рис. 19. На фото маниакальная стадия заболевания.
Депрессивная фаза длится 2-е суток. У животного прекращается двигательная активность. Оно прячется в темных углах помещения. Появляются признаки прогрессирующего паралича: пропадает голос, отвисает челюсть, вываливается язык, слюна выделяется обильно, появляется косоглазие, роговица глаз становится мутной. Начинается паралич конечностей — сначала задних, а потом передних. Гибель животного наступает от паралича дыхательных мышц и сердца.
Рис. 20. Депрессивная фаза заболевания у кошек.
Атипичная форма заболевания у кошек встречается редко. Рвота и понос с кровью приводят к быстрому обезвоживанию животного. Данная форма бешенства тяжело диагностируется. Его длительность может достигать 6-и месяцев. Заболевание заканчивается гибелью животного.
Вакцинация — единственный надежный метод профилактики бешенства у животного.
Рис. 21. Домашние животные, которые покусами человека или другие животные, незамедлительно доставляются в ветеринарную клинику, где подлежат осмотру и карантированию в течение 10-и дней.
Рис. 22. Основные методы лабораторной диагностики бешенства.
Вирусоскопия, серологические и биологический метод — основные методы диагностики заболевания. Исследованию подлежат мозг умерших от бешенства людей и животных, слюна и ткань слюнных желез.
Рис. 23. На фото вирусы бешенства под микроскопом. По внешнему виду они напоминают пулю.
Непрямой метод флюоресцирующих антител является наиболее точным и быстрым при диагностике бешенства. Его результативность достигает 100%. При получении положительных результатов применение других методик диагностики не требуется.
Рис. 24. На фото в мазках биологического материала, обработанных антирабическим иммуноглобулином, меченным ФИТЦ, наблюдаются антигены вируса, имеющие вид зеленых гранул. У разных животных и человека они имеют разную форму и величину.
Рис. 25. На фото гистопрепарат ткани мозга. Видны цитоплазматические включения — тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Цитоплазматические включения тельца Бабеша-Негри являются строго специфичными для заболевания бешенством.
Для диагностики бешенства используется биопроба на мышах. Наличие вирусов у них подтверждается непрямым методом флюоресцирующих антител или обнаружением телец Бабеша-Негри при гистологическом исследовании. Для определения развития поствакцинального иммунитета используются серологические методы исследования.
Прогноз при бешенстве неблагоприятный. Заболевание всегда заканчивается смертью человека и животного.
- Только холоднокровные животные обладают естественным иммунитетом к бешенству.
- Прививочный иммунитет основан на выработке антител к вирусам, вызывающих заболевание.
- По мнению многих исследователей при бешенстве большую роль играет не только гуморальный иммунитет (выработка антител), но и тканевой иммунитет и выработка привитым организмом ингибиторов вирусов — интерферонов.
Проведение пассивной иммунизации антирабическим гамма-глобулином — самый эффективный метод лечения и профилактики бешенства.
На сегодняшний день эффективных методов лечения заболевания не существует. Применяется только симптоматическое лечение:
- с целью профилактики рефлекторных судорог проводится защита больного от всевозможных внешних раздражителей — сквозняков, яркого освещения, громких разговоров, шума;
- борьба с повышенной возбудимостью (введение хлоралгидрата в клизме, морфина);
- нормализация водно-электролитного баланса.
Если у человека, которого укусило животное, появились признаки недомогания, ему необходимо незамедлительно обратиться в медицинское учреждение.
Сходные с заболеванием бешенством признаки имеют:
- ботулизм (бульбарная форма),
- полиомиелит (паралитическая стадия),
- вирусный энцефалит,
- приступы истерии у больных, укушенных здоровым животным,
- отравления стрихнином,
- отравление атропином,
- алкогольный делирий.
Бешенство — смертельно опасное заболевание. Незамедлительное обращение за медицинской помощью после укуса животного убережет от заболевания. Необходимо помнить, что заболевание может иметь атипичное течение («тихое бешенство»). Бездействие в данном случае приводит к параличам и смерти больного.
Все о профилактике бешенства, вакцине и вакцинации читай в статье
источник
Бешенство(rabies)- острая инфекция из группы зоонозов, вызываемая вирусами из семейства рабдовирусов и протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. История Еще Аристотель обращал внимание на распространение бешенства среди собак. Цельс в I в. н.э. указывал на частые заболевания собак и других животных. Он заметил и другие факты: заболевания бешенством людей, возможность передачи болезни со слюной животного в момент укуса. В 1271 году описана крупная эпизоотия бешенства среди собак и волков в Германии, в 1500 году в Бельгии и Испании. В 1590 году Отмечена эпизоотия бешенства среди волков. Изучение бешенства в 19 веке тесно связано с достижениями Пастера, Мечникова, Гамалеи. В 1885 г. Л. Пастер получил и с успехом использовал вакцину для спасения людей, укушенных бешеными животными. Вирусная природа болезни доказана в 1903 г. П. Ремленже, который произвел фильтрование заразного материала через бактериальные фильтры. XIX Таксономия Возбудитель бешенства РНК-содержащий вирус Neuroryctes rab /> Вирион бешенства в препаратах инфицированного мозга и культур ткани под электронным микроскопом имеет пулевидную форму с одним плоским и одним закругленным концом. Имеет спиральный нуклеокапсид, окруженный белково-липидной оболочкой с поверхностными выступами. Диаметр вириона 75-80 нм, длина 180 нм. Геном – однонитчатая РНК с молекулярной массой 3,5-4,6 106. Вирионы содержат 5 структурных белков и РНК-зависимую полимеразу. В поперечных срезах вириона бешенства виден центральный стержень, окруженный плотной оболочкой. Для морфогенеза вируса бешенства характерно первоначальное формирование матрикса; филаментозной субстании в цитоплазме инфицированных клеток. В последующем из матрикса образуется нуклеокапсид вириона. Виды бешенства Существование вируса бешенства за счет различных животных и на различных территориях привело к тому, что он оказался неоднороден: у отдельных представителей имеются различия по вирулентности, по характеру вызываемого инфекционного процесса и патологоанатомических изменений. В антигенном отношении популяция вируса более или менее однотипна, хотя некоторые различия у разных вирусов теперь обнаружены. В частности, оказалось, что пастеровский вакцинный фиксированный штамм (PV-11) по антигенной структуре полноценнее, универсальнее многих выделяемых сейчас от человека и животных. Различают следующие варианты вируса бешенства: Типичный (уличный) вирус бешенства, в популяции которого обнаружены в свою очередь определенные различия. В частности, лисьи штаммы отличаются по патогенности. Патологоанатомические изменения в мозгу при бешенстве, которое вызывается укусом лисицы, отличаются тем, что тельца Бабеша—Негри встречаются существенно реже, изменения в ЦНС носят более диффузный характер в виде очень мелких бесструктурных плазматических включений. Вирус африканского собачьего бешенства. Этот вирус слабопатогенен для лабораторных животных. Заболевания людей, вызванные этим вирусом, или не встречаются вовсе, или они чрезвычайно редки. Вирус дикования — болезни собак и песцов в северных тундровых районах. Человек болеет очень редко — описано заболевание одной девочки на Аляске. Имеются наблюдения о развитии в результате лабораторного заражения медленной нейроинфекции, закончившейся смертью. Вирус американского бешенства летучих мышей — наиболее существенно отличающийся от основного вируса типичного бешенства. Среди вирусов, выделяемых от летучих мышей, встречается несколько разновидностей. По современным представлениям все названные вирусы относятся к одному виду — вирусу Neuroryetes. Известен еще один вариант вируса бешенства — фиксированный, полученный Пастером при адаптации уличного вируса в организме кролика в измененных условиях заражения. Вирус бешенства патогенен для человека и всех видов теплокровных животных, а также птиц, но степень восприимчивости к вирусу бешенства у разных видов животных различна. Согласно экспериментальным данным наибольшей чувствительностью к вирусу бешенства обладают лисицы, среди лабораторных животных – сирийский хомяк.Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза — вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом. Нейрон, инфицированный вирусом бешенства. Видны вирусы в цитоплазме нейрона Штаммы вируса бешенства циркулирующие в различных географических зонах мира, обладают рядом общих биологических и антигенных характеристик (вариабельность инкубационного периода, поражения пи переферическом введении ЦНС, выделением вируса со слюной, тождественной антигенной структурой.) Наряду с этим установлено существование естественных биовариантов вируса бешенства. Биоварианты вируса бешенства различаются по степени патогенности при внемозговом заражении, распределению в органах зараженных животных, способности формировать включения. Вирусы подобные возбудителю бешенства, имеют частичное антигенное с ним родство, а также сходный тип репродукции, но отличаются по комплексу биологических характеристик. Химический состав Очистка и концентрация культурального вируса позволили изучить химическую структуру и биологическую активность субвирусных компонентов. В состав вириона бешенства входят: РНК(1%), белки(72%), липиды(24%), углеводы(1%). Белки вириона бешенства представлены 4 высокомолекулярными и 1 низкомолекулярным полипептидами. Нуклеокапсид вириона содержит 96% белка, представляет собой однонитчатую правовращающуюся спираль РНК длиной 1 мкм и наружным диаметром 15-16 нм, окруженную оболочкой. Состоящей из гликопротеина и глюколипидов. Нуклеокапсид вириона бешенства обладает константой седиминтации 200S, плавучей плотностью 1,32 г/см 3 , молекулярным весом 1,5 Ч 10 8 дальтонов и константу седиментации 45S. Свойства Вирус бешенства обладает антигенным, имунногенными и гемагглютинирующим свойствами, однако биологическая и антигенная активность различных субвирусных структур неодинакова. Белки оболочки обладают выраженной иммуногенной активностью, в то время как белки «ядра» вириона мало иммуногены. Гликопротеин оболочки вириона обладает гемагглютинирующей активностью. Очищенная вирусная РНК, нуклеокапсид и вирусные компоненты «ядра» вириона не инфекциозны, что может быть связано с отсутствием в их составе гликопротеина оболочки, необходимого для адсорбции вируса на поверхности клетки. В составе вириона бешенства обнаружены собственные ферментные системы: протеинкиназа, ДНК-полимераза. Синтез вириона происходит как в веществе матрикса, так и в окружающих его интрацитоплазматических мембранах. В цитоплазме нейронов зрелые вирионы освобождаются путем почкования от поверхности филаментозного матрикса. В культуре клеток зрелые вирионы отпочковываются от клеточной поверхности. Размножение вируса вызывает в аммоновом роге головного мозга и среднем мозге поражение сосудов с образованием в цитоплазме нейронов специфических включений – телец Бабеша-Негри. Выделяется со слюной. Размножение вируса бешенства in vivo и in vitro, сопровождается фрмированием специфических включений – телец Бабеша-Негри. Тельца Бабеша-Негри размером 0,5-25 мкм расположены в цитоплазме нейронов, имеют округлую, овальную, реже веретенообразную форму, базофильную внутреннюю структуру, окрашивающуюся кислыми красителями в рубиновый цвет. При цитохимическом исследовании телец установлено, что они содержат РНК. Электронномикроскопическое исследование телец выявило, что их эозинофильная основа соответствует специфическому филаментозному матриксу инфицированных клеток, а внутренние базофильные структуры состоят из вирусных нуклеокапсидов, связанных с компонентами клеток. Степень формирования телец Бабеша-Негри при заражении различных штаммов вируса бешенства определяется численностью локальных очагов вирусного синтеза в цитоплазме инфицированных клеток . Резистентность Устойчивость вируса бешенства невелика. Некоторые детергенты вызывают распад вирионов. Вирус устойчив к фенолу, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении — за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%). Вирус хорошо сохраняется лишь при низкой температуре и после вакуумного высушивания и в замороженном состоянии. Эпидемиология Бешенство типичный зооноз, от человека к человеку вирус передается крайне редко. Источником заражения являются инфицированные животные (лисы, волки, собаки, кошки, летучие мыши, грызуны, лошади, мелкий и крупный рогатый скот). Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени. В последние годы доказано, что помимо контактного возможны аэрогенный, алиментарный и трансплацентарный пути передачи вируса. Не исключается передача вируса от человека к человеку. Описаны несколько случаев заражения людей в результате операции по пересадке роговой оболочки глаза.Различают эпизоотии бешенства природного и городского типов. Естественными являются природные эпизоотии бешенства, поддерживаемые дикими плотоядными животными из семейства собачьих, кошачьих и рукокрылых. В городских очагах источником бешенства являются домашние животные. Заразными считаются животные за 3-10 дней до появления признаков болезни и далее в течение всего периода заболевания. Часто больных бешенством животных можно отличить по обильному слюно-и слезотечению, а также при наблюдении признаков водобоязни. Заражение человека происходит при укусе «бешеным» животным Анализ заболевания показывает, что 53,5% заболевших бешенством в нашей стране вовремя не обратились за медпомощью и не получили антирабические прививки. Локализация укуса имеет решающее значение в частоте заболеваемости. Среди заболевших 67% были укушены в верхние конечности, 12% в нижние, 1,9% в туловище. В настоящее время вызывает опасения серьезный рост заболеваемости бешенством среди животных и людей. возрастает количество безнадзорных собак и кошек и неудовлетворительно осуществляется их отлов и изоляция. До сих пор не приняты правовые акты, регламентирующие правила содержания домашних животных. Только за 2009 число тех, кто пострадал от животных с диагнозом бешенство, составило более шести тысяч человек. Патологическая анатомия У людей погибших от бешенства, выявляется отек и набухание головного и спинного мозга с выраженной гиперемией, сопровождающейся петихиальными кровоизливаниями. Однако воспалительные процессы в тканях мозга часто являются ограниченными. Микроскопически воспалительный процесс обнаруживают в тройничных нервах, гассеровых узлах, межпозвоночных и верхних шейных симпатических ганглиях и в сером веществе головного мозга. В периферических нервах отмечают лимфоидные и моноцитарные инфильтраты, локализующиеся около расширенных сосудов. Вокруг гибнущих или распавшихся ганглиозных клеток возникает гиперплазия олигодендроглиальных элементов, в результате чего образуются так называемые узелки бешенства. Они, однако, не являются специфичными для бешенства, так как для бешенства так как встречаются и при других заболеваниях(энцефалит) Характерными для бешенства считают появление цитоплазматических включений-телец Бабеша-Негри, которые чаще всего обнаруживаются в клетках гипокампа и в грушевидных нейроцитах мозжечка. Во внутренних органах особых изменений не возникает. Слюнные железы иногда увеличиваются. В них обнаруживаются периваскулярные инфильтраты. Отмечается полнокровие и некоторая раздутость легких. Селезенка не увеличена. Патогенез Вирус бешенства попадает в организм человека при укусе либо ослюнении бешеным животным через рану или микроповреждения кожи, реже слизистой оболочки. Далее вирус бешенства распространяется по нервным стволам центростремительно, достигает центральной нервной системы, а затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного. Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч. Одна из гипотез объясняет распространение вируса бешенства по аксоплазме периферических нервов к ЦНС влиянием электромагнитного поля организма на отрицательно заряженные вирионы [Аnnаl N., 1984]. В опытах на мышах удается достичь лечебного эффекта, подвергая животных воздействию электрического поля, создающегося путем фиксации отрицательного электрода на голове, а положительного — на лапке. При обратном расположении электродов наблюдается стимуляция инфекции. Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме. Интересно, что последовательность аминокислот гликопротеида вируса бешенства аналогична с нейротоксином змеиного яда, избирательно связывающимся с ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность вируса бешенства, а связыванием его со специфическими нейротрансмиттерными рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных реакций и селективное поражение некоторых групп нейронов. Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает в ней характерные изменения (отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства. Клиническая картина Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Во время инкубационного периода самочувствие у укушенных не страдает. Особую опасность представляют собой укусы в голову и руки. Дольше всего длится инкубационный период при укусе ноги. Выделяют 3 стадии болезни: I — начальную, II — возбуждения, III — паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации. Через 1-3 дня у больного бешенством наступает вторая стадия — возбуждения. Появляется беспокойство, тревога, и, самое характерное для этой стадии, приступы водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды, появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться шумным, сопровождается болью и судорогами. На этой стадии заболевания человек становится раздражительным, возбудимым, очень агрессивным, «бешеным». Во время приступов больные кричат и мечутся, могут ломать мебель, проявляя нечеловеческую силу, кидаться на людей. Отмечается повышенное пото— и слюноотделение, больному сложно проглотить слюну и он постоянно ее сплевывает. Этот период обычно длится 2-3 дня. Далее наступает третья стадия заболевания, для начала которой характерно успокоение — исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40-42°С, наступает паралич конечностей, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю. Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни. 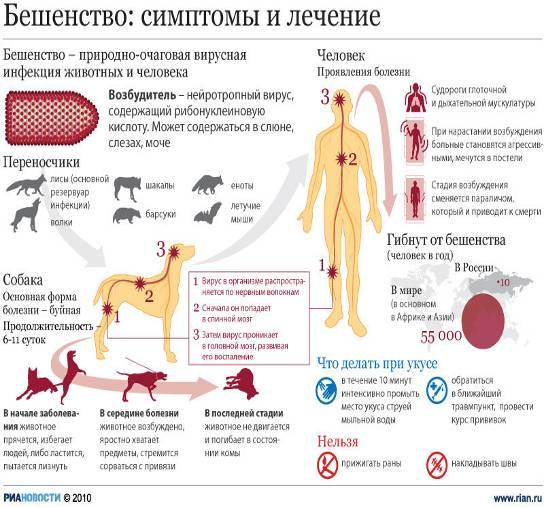
Предупреждение бродяжничества собак и кошек, профилактическая иммунизация домашних животных, тщательная первичная обработка укушенных ран. Для успешной борьбы с бешенством диких животных необходимо «изъятие» восприимчивых животных из популяции. Это можно осуществить путем контроля популяции животных и путем оральной иммунизации Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (или детергентом) и обрабатывают 40-70 градусным спиртом или настойкой йода, при наличии показаний вводят антирабический иммуноглобулин вглубь раны и в мягкие ткани вокруг неё.
1. Сухие антирабические вакцины типа Ферми и КАВ применяют для активной иммунизации по условным и безусловным показаниям. Показания к проведению прививок, доза вакцины и длительность курса иммунизации определяются врачами, получившими специальную подготовку. 2. Антирабический иммуноглобулин из сыворотки лошади применяют с целью создания немедленного пассивного иммунитета. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни. Если за укусившим животным удалось установить наблюдение, и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают. Во время вакцинации и в течение 6 месяцев после последней прививки запрещено употребление алкоголя. В период вакцинации также необходимо ограничить употребление в пищу продуктов, способных вызвать у пациента аллергическую реакцию.
Для продолжения скачивания необходимо пройти капчу:
Сервис бесплатной оценки стоимости работы
- Заполните заявку. Специалисты рассчитают стоимость вашей работы
- Расчет стоимости придет на почту и по СМС
Прямо сейчас на почту придет автоматическое письмо-подтверждение с информацией о заявке.
источник