Бешенство не что иное, как инфекционно-вирусное заболевание, поражающее, прежде всего, нервную систему и спинной мозг. Неизбежно приводит к смерти.
Болезнь передается вместе со слюной через укус зараженных бешенством собак, кошек, лисиц, волков, мелких грызунов и через крупный рогатый скот и так далее.
В наше время риск получить заражение бешенством очень мал, поскольку применяется вакцинация и введение сывороток.
Наиболее часто причиной заболевания становится укус человека зараженным животным.
Но бешенство может передаваться несколькими путями: в случае ослюнения раны, через еду, от беременной матери к плоду. Не исключена передача бешенства от мертвых животных. Известны случаи, когда при разделке тушек происходит заражение.
По статистике, чаще всего заражению бешенством подвержены дети, поскольку они чаще всего контактируют с кошками и собаками.
Чтобы благополучно развиваться в организме вирус атакует нервную систему. Первым делом он взаимодействует с нервными волокнами, по которым продвигается в головной и спинной мозг.
Исследования показали отсутствие вируса бешенства в крови. Достигая большого мозга, вирус размножается и проникает в слюнные и слезные железы. Срок инкубационного периода зависит от места ослюнения или укуса. В среднем он составляет от двух недель и до 2-3 лет.
Среди обширных симптомов выделим первые признаки и симптомы бешенства у человека: слабость во всем теле, продолжительные головные боли, может повыситься температура, но незначительно, проявления боли в горле, насморка также могут свидетельствовать об инфекции.
После того, как заканчивается инкубационный период, возникает истинное заболевание, в котором выделяют несколько стадий.
Первая стадия – начальная и длится около 1-3 дней. В области укуса возникают первые признаки заражения бешенством у человека.
Хотя рана и может затянуться, но ощущается тянущая боль, зуд, кожа вокруг раны особо чувствительна.
Температура тела немного повышена, примерно 37,2. Присутствует головная боль, иногда рвотные рефлексы. При укусах в области лица появляются галлюцинации, может нарушиться психика и человек становится раздражительным. Здоровый сон нарушается, отсутствует аппетит.
Как развивается аденома гипофиза — симптомы и причины опухоли, лечебные методики и профилактические меры по предупреждению патологии.
Процесс гибели клеток мозга или атрофия головного мозга — классификация, симптомы и признаки патологии. Возможно ли предотвратить развитие атрофии?
Стадия возбуждения (2-3 дня) характеризуется повышенной чувствительностью нервной системы, что сказывается абсолютно на всем организме.
Отмечается гидрофобия. Это проявляется тогда, когда больной хочет утолить жажду и при глотках воды возникают спазмы глотательной мускулатуры и дыхательной системы, что вызывает рвоту. Дыхание прерывистое, скорее судорожное.
Приступы судороги человек испытывает при малейших раздражителях – громкий звук, яркое освещение и так далее. Зрачки сильно расширяются, а пульс учащается, наблюдается сильное потоотделение и обильное выделение слюны.
Симптомы заражения бешенством у человека также проявляются на психике.
Психика человека все также деградирует и он может причинить вред не только себе, но и окружающим. Зафиксированы случаи, когда больные кидаются на прохожих и даже рвут на себе волосы, бьются о поверхности.
Последняя стадия – стадия параличей (от 12 до 24 часов). Симптомы заболевания бешенством у человека в этой стадии особенно ярко выражены.
Парализуются, в первую очередь, нервные пути, проходящие ко всем группам мышц и системам органов. Чувствительные и двигательные функции прекращают работать в норме, судороги угасают.
Температура тела повышается вплоть до 42. Сердцебиение учащается и при этом падает давление.
Летальный исход наступает, поскольку парализуется сердце и дыхательный центр.
К сожалению, вирус бешенства не лечится. Существует лишь терапия, которая помогает не так болезненно переносить страдания. Больному в больших дозах вводятся опиоидные анальгетики, которые могут поддержать терапию.
Целесообразно проводить вакцину от бешенства, пусть сейчас и заражаются этим вирусом редко.
В настоящее время существует два типа вакцин. Разница их в том, что антирабическая вакцина создает активный иммунитет на 1 год, а антирабический иммуноглобулин формирует пассивный иммунитет, который формируется сразу, поскольку человеку вводят готовые антитела.
Ту или иную прививку выбирают в зависимости от локализации укуса и его размера.
Профилактику с использованием вакцины также желательно делать, даже до контакта с больными животными. Особенно важно проводить это тем людям, которые живут в специфических условиях.
Реальный случай заболевания бешенством. Вскрытие мозга после смерти пациента.
источник
Гидрофобия проявляется нестерпимым отвращением к приближающемуся к губам больного стакану с водой, что вызывает рефлекторный резко болезненный спазм мышц гортани и глотки, ощущение удушья. Несмотря на мучительную жажду, больной отталкивает воду, резко поворачивает голову, отклоняет туловище назад. Руки при этом вытянуты вперед, дрожат. С закрытым ртом больной производит глубокий, резкий, шумный вдох носом. Отмечается подергивание мимической мускулатуры, на лице выражение страха, ужаса, глаза устремлены в одну точку, отмечается экзофтальм. Часто наблюдается икота, рвота, потливость, во рту скапливается густая слюна. После отдаления воды больной несколько успокаивается, но при повторной попытке дать ему воды возникает еще более выраженный гидрофобический спазм. Приступ вызывает не только вид, но и шум воды, вытекающей из крана. Гидрофобия — патогномоничный признак бешенства.
Аэрофобия — возникновение гортанно-глоточного спазма от струи воздуха, особенно холодной, направленной на лицо больного. Приступ может быть спровоцирован действием яркого света, резкими звуками.
Характерна повышенная возбудимость больного. Иногда беспокойство приобретает агрессивные проявления и переходит в буйство, при этом больные кричат, вскакивают с постели, нападают на ухаживающий персонал. Возникают устрашающие галлюцинации Больные многословны, их речь отрывистая, бессвязная.
Гортанно-глоточные спазмы сопровождаются выраженной одышкой, генерализованными клонико-тоническими судорогами. Приступы буйства сменяются периодами «успокоения», во время которых больной помнит обо всем случившимся с ним, испытывает чувство безнадежности. В связи с тем, что больной не может глотать воду и пишу, развивается обезвоживание и истощение.
К концу периода возбуждения усиливается саливация, слюна разжижается. Больной отрывистыми плевками брызжет слюной. Черты лица резко заострены, глаза впалые, зрачки расширены. Больной изможден, но не спит. Отмечается тахикардия В период возбуждения может развиться внезапный смертельный паралич дыхательного или сосудодвигательного центров.
Если этого не происходит, то наступает паралитическая (конечная) стадия болезни, которая характеризуется понижением общей возбудимости и развитием вялых периферических параличей. Чаще они начинаются в области укушенной конечности и распространяются снизу вверх по типу паралича Landry. Температура тела достигает 38-39 °С и выше. Обильное истечение слюны и резко усиленное потоотделение увеличивают обезвоживание больного. Больные впадают в коматозное состояние. «Зловещее успокоение» является признаком приближающейся смерти, которая наступает от паралича сердечной деятельности.
Продолжительность болезни с момента появления гидрофобии составляет обычно 1-3 дня, редко 3-6 дней и больше. В настоящее время интенсивная терапия способна продлить жизнь больного в коматозном состоянии, однако обычно при этом развиваются многочисленные осложнения и наступает смерть. Часто вирус бешенства приводит к возникновению миокардита.
В редких случаях, преимущественно при заражении через укус летучих мышей-вампиров в Южной Америке, заболевание развивается по типу «тихого бешенства», когда стадия возбуждения не выражена, а с первых дней болезни преобладают симптомы восходящего паралича Landry. Эта форма протекает длительно и заканчивается гибелью больного от паралича бульбарных центров.
Прогноз при развившейся болезни всегда неблагоприятный. Достоверных случаев выздоровления от бешенства нет. Смерть может быть внезапной в результате остановки сердца во время приступа буйства или асфиксии при судорожном приступе, или постепенной от бульбарных расстройств в период параличей.
источник
Инкубационный период при бешенстве в среднем 30-90 дней. При массивном инфицировании через обширные раны головы и лица он может укорачиваться до 12 сут. В редких случаях инкубационный период может длиться 1 год и более.
Происходит строго последовательная смена трёх периодов заболевания: продромального, возбуждения,параличей.
Продромальный период начинается с появления на месте укуса ноющих или тянущих болей, а также болей по ходу нервов. В области рубца возможны ощущения жжения, зуда, иногда появляются краснота и отёчность. Больной испытывает общее недомогание, головную боль, тошноту. Отмечают рвоту, повышение температуры тела до 37,5-38 °С и симптомы прогрессирующего нарушения психического статуса: повышенную рефлекторную возбудимость, необъяснимое чувство тревоги, страха, тоски. Часто больной подавлен, заторможен, замкнут, отказывается от еды, плохо спит, жалуется на мрачные мысли, устрашающие сновидения. Продромальный период длится 2-3 дня, иногда удлиняется до 7 сут. В конце этого периода могут быть приступы беспокойства с кратковременными затруднениями дыхания, чувством стеснения в груди, сопровождающиеся тахикардией и учащением дыхания.
Период возбуждения знаменуется появлением гидрофобии: при попытке пить, а затем и при виде воды или напоминании о ней у больного появляется судорожный спазм глотки и гортани, во время которого он с криком отбрасывает кружку с водой, выбрасывает вперёд дрожащие руки, запрокидывает назад голову и туловище. Шея при этом вытягивается, мучительная гримаса искажает лицо, которое становится синюшным вследствие спазма дыхательной мускулатуры. Глаза выпячиваются, выражают испуг, молят о помощи, зрачки расширены, вдох затруднён. На высоте приступа возможна остановка сердца и дыхания. Приступ длится несколько секунд, после чего состояние больного как бы улучшается. В дальнейшем приступы судорог мышц гортани и глотки могут возникать даже от движения воздуха (аэрофобия), яркого света (фотофобия) или громкого слова (акустикофобия). Приступы сопровождаются психомоторным возбуждением, во время которого больной ведёт себя как «бешеный». Сознание в момент приступа помрачено, но в межприступном периоде проясняется. В периоде возбуждения вследствие повышенного тонуса симпатической нервной системы у больных резко повышается саливация (сиалорея) с невозможностью проглотить слюну вследствие спазма мышц глотки. Больной брызжет слюной. У некоторых больных могут появляться признаки менингизма и даже опистотонус, нередко бывают судороги. При этом спинномозговая жидкость может не меняться, но у некоторых больных возможно повышение концентрации белка и увеличение числа клеток за счёт лимфоцитов.
Без адекватного лечения нарастают признаки обезвоживания, черты лица заостряются, масса тела снижается. Температура тела повышается до высоких значений. Возможны судороги. Продолжительность стадии возбуждения — около 2-3 сут, редко — 4-5 сут. Во время одного из приступов обычно наступает летальный исход. Изредка больной доживает до третьей стадии болезни.
В периоде параличей больной успокаивается. Прекращаются приступы гидрофобии, больной может пить и глотать пищу, сознание ясное. Однако, несмотря на кажущееся благополучие, нарастают вялость, апатия, депрессия, вскоре появляются параличи конечностей, расстройство тазовых органов, параличи черепных нервов. Температура тела повышается до 42-43 °С, артериальное давление падает, и к концу первых суток наступает смерть от паралича сердечно-сосудистого и дыхательного центров.
В периферической крови отмечают нейтрофильный лейкоцитоз, повышение гемоглобина, эритроцитов, гематокрита.

источник
Генерализованные тонические судороги захватывают мышцы рук, ног, ту-
ловища, шеи, лица, иногда дыхательных путей. Руки чаще находятся в сос-
тоянии сгибания (преобладание группы сгибателей), ноги, как правило, ра-
зогнуты, мышцы напряжены, туловище вытянуто, голова откинута назад или
повернута в сторону, зубы крепко сжаты.
сохранено. Генерализованные тонические судороги чаще оывают проявлением
эпилепсии, но могут наблюдаться также при истерии, бешенстве, столбняке,
эклампсии, уремии, нарушениях мозгового кровообращения, спазмофилии, ин-
фекциях и интоксикациях у детей, при отравлении стрихнином.
ЭПИЛЕПСИЙ. Хроническое заболевание головного мозга характеризуется
повторными припадками. Наиболее яркие проявления болезни — большие эпи-
лептические припадки. В неотложной помощи нуждаются в основном больные,
у которых отмечаются не одиночные эпилептические припадки, а их серии —
так называемый эпилептический статус.
Симптомы. Развернутый судорожный припадок может начаться внезапно ли-
бо ему могут предшествовать аура, определенные неврологические симптомы,
указывающие, из какой области мозга исходит первоначальное патологичес-
кое возбуждение. Таким предвестником припадка могут быть фотопсии (зри-
тельная аура), обонятельные или слуховые галлюцинации, расстройства
настроения, перестезии. Вслед за аурой либо при ее отсутствии внезапно
выключается сознание. Больной падает, нередко получая телесные поврежде-
ния. Иногда в этот момент вырывается нечленораздельный крик — результат
тонического сокращения дыхательных мышц и голосовых связок. Дыхание ос-
танавливается, лицо больного сначала бледнеет, а затем постепенно стано-
вится цианотичным. Развивается тоническая фаза припадка: руки напряжены,
согнуты, голова откинута назад или в сторону, туловище вытянуто, ноги
разогнуты и напряжены. Глаза расширены, зрачки не реагируют на свет, че-
люсти крепко сжаты. В этой стадии припадка может произойти непроиз-
вольное мочеиспускание, реже дифекация.
Тоническая фаза длится 1/2-1 мин. Затем тоническое напряжение резко
обрывается, наступает кратковременное расслабление мускулатуры, вслед за
чем мышцы туловища и конечностей снова напрягаются. Такое чередование
напряжения и расслабления характеризует клоническую стадию припадка. В
это время восстанавливается дыхание, оно становится шумным, хрипящим,
цианоз исчезает, изо рта выделяется пена, часто окрашенная кровью. Судо-
роги возникают все реже и, наконец, прекращаются. Больной некоторое вре-
мя находится в сопорозном состоянии, переходящем затем в сон. Проснув-
шись, больной обычно смутно помнит или вообще не помнит о происшедшем.
Лишь общая разбитость, недомогание, боль в прикушенном языке напоминает
об очередном припадке. Непосредственно после припадка иногда удается об-
наружить стопные патологические рефлексы, глубокие рефлексы могут быть
В некоторых случаях большие припадки следуют друг за другом так час-
то, что больной не приходит в сознание. Развивается эпилептический ста-
тус, который при отсутствии адекватного лечения может привести к ле-
тальному исходу вследствие отека мозга и легких, истощения сердечной
мышцы или паралича дыхания.
Значительно реже, чем при эпилепсии, генерализованные эпилептические
припадки могут развиваться при других заболеваниях — опухолях мозга,
абсцессе мозга, цистицеркозе, черепно-мозговой травме (симптоматическая
эпилепсия), а также при интоксикациях — алкогольной, окисью углерода,
при токсикозе беременных, гипогликемической коме (эпилептиформные при-
Неотложная помощь. При одиночном эпилептическом припадке помощь
больному заключается лишь в том, чтобы предохранить его от ушибов, об-
легчить дыхание, расстегнуть воротник, снять пояс. Для того, чтобы пре-
дупредить прикус языка, между коренными зубами следует вставить угол по-
лотенца или обернутую бинтом ручку столовой ложки. Совершенно недопусти-
мо вкладывать между зубами металлический предмет: при судорожном сведе-
нии челюстей может сломаться зуб и, попав в гортань, вызвать тяжелые ос-
ложнения. После завершения припадка не следует будить больного, и вво-
дить ему какие-либо лекарства.
При оказании же помощи больному, находящемуся в состоянии эпилепти-
ческого статуса, тактика врача совершенно другая: здесь необходимы самые
срочные меры для ликвидации этого состояния. Лечение должно начинаться
на месте, продолжаться в машине скорой помощи и в стационаре. Прежде
всего следует освободить полость рта больного от инородных предметов
(пища, съемные зубные протезы и др.), обеспечить свооодное дыхание. Для
устранения судорог вводят внутривенно медленно, в течение 5-10 мин, 20
мг (4 мл 0,5% раствора) седуксена в 20 мл 40% раствора глюкозы (слишком
быстрое введение седуксена может привести к снижению АД и остановке ды-
хания). Судорожные приступы обычно прекращаются уже во время проведения
вливания или в ближайшие 3-5 мин. Если однократное вливание раствора се-
дуксена оказалась неэффективным и судороги продолжаются, можно через
10-15 мин ввести препарат повторно. Если двукратное введение седуксена
безуспешно, дальнейшее его применение нецелесообразно. Если же имеется
хотя бы нестойкий эффект, следует пытаться купировать судороги повторным
введением раствора седуксена внутривенно по 10 мг либо ввести 30 мг пре-
парата в 150 мл 10-20% раствора глюкозы внутривенно капельно. Суточная
доза седуксена для взрослых в отдельных случаях может быть доведена до
При отсутствии эффекта от седуксена необходимо ввести внутривенно
7%-80 мл 1% раствора тиопентал-натрия илигексенала. Вводить их следует
медленно под контролем дыхания, пульса и состояния зрачков. Сужение
зрачков и замедление дыхания до 16-18 в 1 мин являются объективными по-
казателями достижения достаточной глубины наркоза. Одновременно 5 мл 10%
раствора тиопентал-натрия или гексенала можно ввести внутримышечно. В
некоторых случаях судороги прекращаются после люмбальной пункции, прово-
димой, как правило, в условиях стационара. В большинстве случаев указан-
ными мерами удается купировать судороги. При отсутствии эффекта показан
ингаляционный наркоз, перевод на искусственную вентиляцию легких с вве-
При наличии признаков сердечной недостаточности вводят сердечные гли-
козиды: строфантин — 0,5-0,75 мл 0,05% раствора или коргликон 1 мл 0,06%
раствора в 10-20 мл изотонического раствора хлорида натрия внутривенно
медленно. При резком АД необходимо внутривенно ввести 0,3-1 мл 1% раст-
вора мезатона в 40 мл 20-40% раствора глюкозы или 0,5 мл 0,2% раствора
норадреналина в 5% растворе глюкозы.
Борьба с отеком мозга заключается в назначении лазикса или урегита
внутримышечно и внутривенно. Показано введение АТФ и 2500050000 ЕД тра-
силола в 300-500 мл изотонического раствора хлорида натрия капельно
внутривенно. При развитии острой недостаточности надпочечников вводят
Госпитализация. Если в анамнезе у больного уже были отмечены одиноч-
ные эпилептические припадки, не переходящие в эпилептический статус, то
госпитализации не требуется. Если эпилептический припадок у взрослого
больного появился впервые, то больного направляют для обследования в
неврологическое отделение. Больной, находящийся в эпилептическом стату-
се, подлежит срочной госпитализации в неврологическое или реанимационное
СТОЛБНЯК. Возбудитель — Ciostridium tetani. Вегетативные формы возбу-
дителя в анаэробных условиях способны вырабатывать экзотоксин, который
по двигательным волокнам периферических нервов и гематогенно поступают в
продолговатый и спинной мозг, блокируют тормозные нейроны, что приводит
к развитию длительных тонических судорог скелетной мускулатуры и резкому
повышению рефлекторной возбудимости нейронов, а также к обострению слу-
ховой и зрительной чувствительности. Заболевание возникает вследствие
попадания в рану возбудителя столбняка при травмах, отморожениях, ожо-
гах, криминальных абортах, перевязке пуповины новорожденных во вне-
больничных условиях. При этом необязательно наличие глубоких и обширных
повреждений; столбняк может равиться при инфицировании и незначительных
ран. Заболевание начинается спустя 6-14 дней от момента заражения. Одна-
ко возможны колебания в весьма широких пределах — от 1 сут до 2 мес.
Симптомы. Возникновению судорог предшествует тупая, тянущая боль в
области входных ворот инфекции, что является одним из наиболее ранних
признаков заболевания. К моменту появления судорог повреждение кожных
покровов, послужившее входными воротами для инфекции, может исчезнуть.
Спустя 1-2 дня от момента возникновения тянущей боли развивается тризм —
судорожное сокращение жевательных мышц и непроизвольное смыкание челюс-
тей, а также судорожное сведение мимических мышц лица, вследствие чего
появляется своеобразная гримаса и лицо больного приобретает специфичес-
кое выражение («сардоническая улыбка»). Судорожный спазм жевательных и
Мимических мышц лица в этот период можно вызвать постукиванием пальцев
по области жевательных мышц при приоткрытом рте. Как правило, с момента
появления тризма в течение нескольких часов судороги постепенно (в стро-
го определенной последовательности) захватывают все группы мышц в нисхо-
дящем порядке (мышцы головы; шеи, туловища, нижних конечностей). Судоро-
ги могутв озникать под влиянием шума, яркого света, легкого сотрясения и
т.д. в промежутках между приступами судорог полного расслабления мышц не
происходит. Каждый приступ судорог вызывает значительную болезненность
мышц. Во время приступа лицо становится синюшным, одутловатым, дыхание
задерживается. Резко напрягаются мышцы живота, брюшная стенка становится
твердой, как доска. Вследствие резкого сокращения длинных разгибательных
мышц спины больной во время приступов судорог изгибается дугой, опираясь
на постель затылком и пятками (опистотонус). Некоторые больные предпочи-
тают лежать на животе и во время судорог их голова, руки и ноги не каса-
ются постели. У лиц с хорошо развитой мускулатурой судороги могут при-
вести к отрыву сухожилий от места пркрепления их к костям, разрыву мышц,
переломам костей. Длительное судорожное сокращение дыхательной муску-
латуры и мышц гортани может привести к асфиксии. Отмечают тахикардию,
повышенную потливость. Мочеиспускание и дефекация часто задержаны, гло-
тание затруднено, а иногда невозможно вследствие судорожного сокращения
мышц глотки. Температура нередко держится длительное время на высоком
уровне, однако температурная кривая при столбняке не имеет характерных
особенностей. Сознание больных-независимо от тяжести болезни сохранено,
Диагноз основывается на анемнестических данных (наличие травмы, отмо-
рожение, ожога, криминального аборта, указание на загрязнение раневой
поверхности) и клинической картины болезни. Столбняк необходимо диффе-
ренцировать от отравлений нейролептиками (см.), стрихнином (см.), а так-
Отравление стрихнином в клиническом отношении очень напоминает забо-
левание столбняком, резкое повышение рефлекторной возбудимости мышц,
обострение слуховой и зрительной чувствительности. Судороги, как и при
столбняке, возникают под влиянием шума, легкого сотрясения, яркого света
и т.д., но для отравления стрихнином характерно развитие судорог в вос-
ходящем порядке: вначале появляются судороги мышц нижних конечностей,
затем туловища и в последнюю очередь — мышц головы. При отравлении
стрихнином в промежутках между приступами мышцы полностью расслабляются.
При бешенстве в отличие от столбняка общие судороги возникают от ма-
лейшего движения воздуха, от одного вида и звуков льющейся воды на фоне
резкого психического и двигательного возбуждения. Весьма характерна
обильная саливация (чего не бывает при столбняке). При бешенстве в анам-
незе имеются укус, нанесение царапин или ослюнение домашними или дикими
животными (собаки, волки, лисицы), птицами.
Неотложная помощь. Больным до прибытия медицинского персонала обеспе-
чивают полный покой с исключением всех внешних раздражителей (шум, яркий
свет, сотрясение и т.д.). ПРи установлении диагноза столбняка больному
немедленно независимо от сроков возникновения болезни вводят десенсиби-
лизирующую дозу противостолбнячной сыворотки для предотвращения анафи-
чувствительность больного к лошадиному белку, из которого изготовляют
сыворотку. Для этого больному вводят строго внутрикожно в сгибательную
поверхность предплечья 0,1 мл разведенной 1:100 сыворотки и наблюдают в
течение 20 мин. Проба считается отрицательной, если размер папулы не
превышает 0,9 см, а покраснение кожи около нее имеет ограниченный харак-
тер. Проба расценивается как положительная при величине папулы более 1
см и появление обширной зоны гиперемии около папуль. Десенсибилизирующую
дозу сыворотки вводят при отрицательной внутрикожной пробе. С этой целью
0,1 мл неразведенной сыворотки вводят под кожу. Лечебную дозу противос-
толбнячной сыворотки (100000-200000 ME) вводят через 30 мин — 1 ч. При
отсутствии готовой разведенной сыворотки для внутрикожной пробы проти-
востолбнячную сыворотку вводят в 3 приема. Первые две инъекции являются
десенсибилизирующими. Вначале вводят под кожу 0,1 мл сыворотки, через 30
мин 0,2 мл. При отсутствии реакции на эти инъекции лечебную дозу сыво-
ротки (100000-200009 ME) вводят внутримышечно или как исключение внутри-
венно через 1-11/2 ч. Лече(жую дозу противостолбнячной сыворотки вводят
обычно в стационаре. При положительной пробе или в случаях появления
анафилактической реакции на подкожную инъекцию лечебную дозу сыворотки
вводят только по безусловным показаниям. Для уменьшения судорог вводят
3-10 мл 10% раствора гексалана внутримышечно или 50 мл 3% раствора хло-
ралгидрата в клизме. Сердечно-сосудистые средства применяют по показани-
ям. С целью профилактики пневмонии назначают антибиотики парентерально.
При распространении судорог на дыхательные мышцы и угрозе асфиксии вво-
дят релаксанты короткого (1-2 мл 2% раствора детилина) или длительного
(3-4 мл 2% раствора диплацина) действия (детям дозу уменьшают соот-
ветственно возрасту). Препараты вводят, внутривенно медленно; при быст-
ром введении может наступить остановка дыхания (в этом случае немедленно
переходят на управляемое дыхание).
Госпитализация. Больной подлежит срочной госпитализации в инфекцион-
ное или неврологическое отделение. Перед транспортировкой для снижения
рефекторной возбудимости и мышечного тонуса больному вводят внутримышеч-
но 1 мл 2,5% раствора аминазина. Лучший результат дает применение одной
из литической смесей, которые, помимо аминазина, содержат противогиста-
минные препараты и анальгетики: 2 мл 2,5% раствора аминазина, 2 мл 1%
раствора димедрола, 1 мл 2% раствора промедола либо 2 мл 2,5% раствора
аминазина, 2 мл 2,5% раствора дипразина (пипольфена), 2 мл 2% раствора
промедола. Смесь вводят» внутримышечно или внутривенно. О введении ами-
назина, литических смесей, сердечно-сосудистых средств, сыворотки делают
соответствующие записи в сопроводительных документах больного с указани-
ем дозы и времени введения последней. Транспортировка желательна на спе-
циальном транспорте, приспособленном для проведения в случае необходимо-
сти реанимационных мероприятий. При остановке дыхания или сердца в пути
применяют искусственное дыхание и зактырый массаж сердца с последующей
интубацией и проведением управляемого дыхания с использованием релаксан-
БЕШЕНСТВО. Возбудитель бешенства вирус (Neuroryctes rabieis), выделя-
емый больными животными со слюной, заражение человека происходит при
укусах больными бешенством домашними или дикими животными (собаки, кош-
ки, лисицы, волки) и даже птицами и попадании их слюны на кожу и слизис-
тые оболочки, имеющие повреждения. Инкубационный период составляет от 15
дней до 2 мес. от момента укуса с возможным удлинением его до года.
Симптомы. Возникновению судорог предшествуют продромальные явления
продолжительностью 1-3 дня. В этом периоде довольно часто появляются
боль в области укуса, жжение или гиперестезия кожи, плохой сон, подав-
ленное настроение. Заболевание начинается с повышения температуры тела
до 37,2-27,5 С, возбуждения, жалоб на затруднение глотания, «нехватку
воздуха». В течение первого дня симптомы болезни неуклонно нарастают,
развивается гидрофобия (судорожные сокращения глотательной мускулатуры
при виде воды и при звуках льющейся воды), появляются общие судороги,
причиной которых могут быть яркий свет, шум, прикосновение. Непрерывно
повышающаяся рефлекторная возбудимость приводит к развитию общих (преи-
мущественно тонических) судорог и спазму глотательной мускулатуры, даже
под влиянием движения воздуха (аэрофобия). К концу первого дня выражен-
ных проявлений болезни зрительная, слуховая и тактильная чувстви-
тельность уже обострена настолько, что малейшее раздражение вызывает су-
дороги. В то же время у больного можно отметить исчезновение корнеально-
го рефлекса (при прикосновении ватой к роговице больной не моргает) и
глоточного рефлекса (надавливание на корень языка и дотрагивание до сте-
нок глотки шпателем не вызывают рвотного движения). На 2-3-й день болез-
ни наряду с общими судорогами и спазмом глотательной мускулатуры появля-
ется выраженное возбуждение. Больной беспокоен, вскакивает с постели,
кричит. Речь становится бессвязной, отрывистой, возникают слуховые и
зрительные галлюцинации, часто угрожающего характера. Резко выражены та-
хикардия и саливация. Слюна становится жидкой и обильной, больной непре-
рывно сплевывает ее или она стекает по подбородку.
Даиагноз в типичных случаях затруднений не представляет. Наиболее
часто встречается судорожная форма бешенства, которую в ряде случаев
приходится дифференцировать от столбняка, для которого характерно нали-
чие в анамнезе травмы, отморожения, ожога, криминального аборта. В отли-
чие от бешенства при столбняке не отмечается нарушений психики, возбуж-
дения, саливации, гидрофобии. У больных столбняком не исчезают корне-
альные и глоточные рефлексы, при попытке вызвать их развиваются общие
судороги. При столбняке отмечается повышенная потливость, чего не бывает
Неотложная помощь. Больному обеспечивают максимальный покой с исклю-
чением всех внешних раздражителей (шум, яркий свет, сотрясение, звуки
льющейся воды). Специфического лечения нет.
Госпитализация. При установлении диагноза больной подлежит госпитали-
зации в инфекционное отделение. Перед отправлением в больницу для
уменьшения психомоторного возбуждения вводят аминазин или литические
смеси (внутримышечно, редко внутривенно). При резко выраженном психомо-
торном возбуждении разовая доза аминазина может быть 0,15-0,2 г. при не-
обходимости применения аминазина в большом количестве его вводят внутри-
мышечно в 2-3 места вместе с 0,5% раствоpa новокаина (на 10 мл 0,5%
раствора аминазина — 5 мл 0,5% раствора новокаина). Более стойкий и
быстрый эффект при психомоторном возбуждении дает применение литических
смесей, содержащих, помимо аминазина, противогистаминные препараты и
анальгетики: 2 мл 2,5% раствора аминазина, 2 мл 2,5% раствора дипразина
(пипольфена), 1 мл 2% раствора промедола; 2 мл 2,5% раствора аминазина,
2 мл 1% раствора димедрола, 2 мл 2% раствора промедола. Смеси вводят
внутримышечно или внутривенно (реже). При сердечно-сосудистой недоста-
точности назначают сердечно-сосудистые препараты. Перевозят больных
транспортом для инфекционных больных в сопровождении двух санитаров.
ГИПОКАЛЬЦИЕМИЧЕСКИЙ КРИЗ. Тетания — состояние, обусловленное низким
содержанием кальция и его ионизированной фракции в сыворотке крови
вследствие недостаточной секреции паратгормона, снижения реабсорбции
кальция в канальцах почек и снижения его абсорбции в кишечнике. Гипо-
кальциемия есть проявление гипопаратиреоза (идиопатического, послеопера-
ционного или псевдогипопаратиреоза), наблюдается также при гипомагнезие-
мии, хронической почечной недостаточности, синдроме маласборбции, остром
панкреатите, недостатке витамина D, при инфузии фосфатов и цитратной
крови, при хронической противосудорожной терапии и химиотерапии острой
Симптомы. Снижение концентрации кальцмя и особенно фракции ионизиро-
ванного кальция в сыворотке крови вызывает повышение нервной и мышечной
возбудимости с последующим развитием симптомокомплекса тетании, проявля-
ющегося судорожными сокращениями скелетных и гладких мышц. Приступ воз-
никает спонтанно или провоцируется механическим или акустическим раздра-
жением либо гипервентиляцией. Начинается, как правило, внезапно и реже с
предвестником (общая слабость, парестезии в области лица, в кончиках
пальцев), появляются фибриллярные подергивания отдельных мышц, переходя-
щие в тонические или клонические судороги. Судороги мышц верхних конеч-
ностей характеризуются преобладанием тонуса сгибательных мышц, в ре-
зультате чего рука принимает позицию «руки акушера». При судорогах мышц
нижних конечностей преобладает действие разгибательных мышц и наступает
подошвенное сгибание («конская стопа»). Судороги мышц лицевой мускулату-
ры сопровождаются тризмом, судорогами век, характерной «сардонической
улыбкой» или «рыбьим ртом». Мышечные судороги очень болезненны. Сознание
больного во время приступа тетании сохранено. Нарушения функций вегета-
тивной нервной системы проявляются в виде почечной колики вследствие
спазма гладкой мускулатуры мочеточников либо в виде печеночной колики
вследствие спазма гладкой мускулатуры желчных протоков. Бронхоспазм, ла-
рингоспазм со стридором часто развиваются и при этом представляют
большую опасность, особенно в детском возрасте. Наблюдающиеся приступы
стенокардия, мигрени или синдрома Рейно также связаны со спазмом мышц
сосудов. Во время приступа тетании выявляются изменения на ЭКГ: удлине-
ние интервала QТ, изоэлектрический сегмент ST, изменение зубца Т.)
При снижении уровня кальция в сыворотке крови ниже 2 ммоль/л (8 мг%)
у больного появляются беспокойство, онемение языка, губ, пальцев. В этот
период выявляется повышение тонуса сухожильных рефлексов, появляется по-
ложительный симптом Хвостека (при поколачивании молоточком в месте выхо-
да лицевого нерва происходит сокращение мышц половины лица, исключая
мышцы орбиты). Наложение жгута на область плеча приводит к сокращению
мышц кисти (карпальный спазм в виде «руки акушера») — симптом Труссо.
Дальнейшее снижение уровня кальция в сыворотке крови (ниже 1,75 ммоль/л,
или 7 мг%, а иногда лишь ниже 1,25 ммоль/л, или 5 мг%) приводит к разви-
тию описанного выше симптомокомплекса тетании. В редких случаях тетания
может иметь нейрогенное происхождение.
Неотложная помощь. Приступ тетании ку пируют внутривенным введением
10% раствора хлорида кальция. Обычно после введения 1020 мл этого раст-
вора судорожный приступ прерывается. Можно вводить раствор кальция глю-
коната в 2 раза большей дозе, так как этот раствор содержит на 50%
меньше ионов кальция. Введение паратгормона также ликвидирует приступ
тетании, но эффект наступает значительно позже, как правило, через 2-3
ч. Заместительная терапия паратгормонов не проводится в связи с появле-
нием антител к гормону и торможением его действия.
После купирования гипокальциемического приступа рекомендуется терапия
препаратами витамина D и кальция. Витамин D2 (эргокальциферол) назначают
по 1-2 мг в день (40000-80000 ME), постепенно увеличивая дозу по 0,25 мг
каждые 14 дней до повышения уровня кальция в сыворотке крови до 2
ммоль/л (8 мг%). Такой же эффект дает дигидротахистерол (AT-10) и виде-
хол (молекулярное соединение холекалциферола с холестерином). В послед-
нее время с успехом применяются витамин I (OH)D3 и витамин 1,25 (ОН) 203
у которых максимум биологического действия проявляется через 3-6 дней,
тогда как и витамин D2 и AT-10 — через 2-4 нед. Наряду с препаратами ви-
тамина D больным рекомендуют дополнительный прием препаратов кальция до
Югв сутки (кальция хлорид, кальция глюконат и др.). При нейрогенной те-
тании назначаются транквилизаторы (седуксен, элениум).
Госпитализация при гипокальциемическом кризе в эндокринологическое
источник
- Потеря веса
- Нарушение сна
- Повышенная температура
- Потеря аппетита
- Учащенное сердцебиение
- Судороги
- Потливость
- Апатия
- Обезвоживание
- Тяжелое дыхание
- Галлюцинации
- Возбужденность
- Паралич
- Сокращение двигательной активности
- Увеличение зрачков
- Прерывистое дыхание
- Боязнь воды
- Боль в месте укуса
- Воспаление участка укуса
- Жжение в области раны
Бешенство – тяжелая инфекционная патология, развивающееся у человека после укуса кошки, собаки, диких зверей. Данное заболевание характеризуется тяжелой симптоматикой и очень часто заканчивается смертью человека.
- Причины
- Особенности симптоматики
- Диагностика и лечение
- Профилактика
- Особенности вакцинации
Почти до конца XIX столетия люди не имели никаких средств против этого заболевания, а любое лечение было нерезультативным, поэтому человек, заразившийся им от домашних или диких животных, был обречен на смерть. Затем была разработана вакцина против бешенства, которая позволила останавливать болезнь на ранних этапах и спасать укушенных пациентов. Честь и признание за создание вакцины заслужил французский ученый Луи Пастер – именно он сделал первые прививки от бешенства и спас жизнь маленькому пациенту.
Бешенство вызывается вирусом, который относится к семейству Rhabdovtrida — Neuroiyctes rabid. Патогенным для человека является уличный вирус, который циркулирует в природе, в то же время в условиях лаборатории ученые создают так называемый фиксированный вирус, на основе которого разрабатывается вакцина против бешенства.
Актуален вопрос — как передается бешенство? Недуг передается через зараженную слюну после укуса больного человека и животного. Чаще всего источником передачи вируса являются собаки (до 60% всех случаев заражения), реже патологию вызывают лисицы, кошки и другие животные. Самое неприятное при этом то, что у самих животных на момент их нападения на человека (или других животных) признаки бешенства еще отсутствуют – они становятся опасны для окружающих за неделю до появления выраженной симптоматики. Поэтому если у человека бешенством заражен домашний питомец, он может и не подозревать об этом до того момента, пока животное не нападет на него или у него не проявятся клинические симптомы – отчего возрастает вероятность инфицирования.
Прогноз патологии обычно зависит от своевременного обращения к врачу после укуса кошки, собаки или другого животного и от соблюдения режима профилактической вакцинации. Те, у кого выявлен вирус бешенства на поздней стадии, и кто не своевременно обращался за медицинской помощью после инцидента – в 100% случаев умирают.
Чаще всего в больницы с подозрение на вирус бешенства поступают дети и подростки – это связано с тем, что дети более подвержены контактам с разными животными. Взрослые страдают от данного недуга лишь при условии нападения больного животного и несвоевременного обращения в стационар, тогда как ребенок может не обратить внимания на незначительный укус или попадание зараженной слюны носителя в открытую рану на его теле.
Отметим также, что чаще от такого заболевания, как бешенство у человека страдают жители сельской местности, так как они более подверженные контактам с разными видами животных.
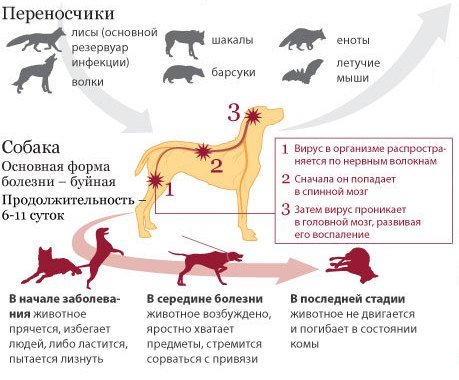
Вирус бешенства, попадая внутрь организма, распространяется по нервным стволам, поражая всю ЦНС. После этого он направляется в слюнные железы, делая слюну зараженного опасной для окружающих.
Основным местом размножения вируса бешенства являются нервные ткани. Активный рост приводит к образованию отеков и дегенеративно-некротических изменений в пораженных нервных клетках, что объясняет типичные симптомы бешенства.
Симптомы бешенства у человека проявляются не сразу, а лишь по прошествии 1–3 месяцев с момента заражения. Иногда болезнь проявляется и намного позже – через полгода или даже год после укуса кошки, собаки и другого больного животного, что происходит в тех случаях, когда укус локализуется на нижних конечностях. Если же укус локализуется на руках, лице или туловище, признаки бешенства могут появляться в течение нескольких недель.
В медицинской практике различают 3 стадии данного заболевания:
- первая стадия – стадия депрессии;
- вторая – стадия психомоторного возбуждения;
- третья – стадия развития параличей.
Первые признаки бешенства у человека связаны с возникновением неприятных ощущений в месте укуса, хотя рана, которая была нанесена, уже может к тому моменту полностью зажить. Иногда появляется повторное воспаление участка укуса – происходит нагноение и гиперемия.
Пациент жалуется на жжение в области раны, ощущение тянущих болей и припухлость. Если укус располагался на лице, первые признаки могут выступать развитие зрительных и слуховых галлюцинаций.
Другие симптомы, которые вызывает вирус бешенства на начальной стадии:
- субфебрильная температура;
- появление необъяснимых страхов и развитие апатичного состояния (реже состояния возбуждения);
- нарушается сон – сопровождается пугающими сновидениями;
- понижается аппетит, и, соответственно, снижается масса тела.
На стадии появления первых симптомов прививки от бешенства и лечение болезни уже не дают необходимого результата. После нескольких дней такого состояния человек становится возбужденным и не контролирует себя – болезнь переходит на вторую стадию.
Характерным симптомом второй стадии такого заболевания, как бешенство у человека, является развитие гидрофобии. Человек патологически боится воды – даже необходимость попить вызывает у него панические атаки со спазмами мышц гортани и нарушениями дыхательной функции. Один звук льющейся воды может вызвать приступ паники и спазмы, из-за чего происходит нарушение питьевого режима и наступает обезвоживание организма.
Также на второй стадии бешенства человек весьма чувствителен к другим раздражителям. Судороги могут возникать от дуновения ветра, от яркого света и громкого звука, причем проявляется приступ не только судорогами, но и неконтролируемой реакцией в виде буйства и бешенства. Больные рвут на себе одежду, бьются, кусаются и плюются – благодаря этому вирус бешенства распространяется вне организма носителя.
Зрачки человека расширяются, он часто смотрит в одну точку, повышается потоотделение, дыхание становится тяжелым и прерывистым. Сознание человека помрачается, он переживает галлюцинации.
Очень часто на высоте приступа происходит остановка сердца и человек погибает. Если же этого не произошло, то после окончания приступа сознание больного проясняется. Данная стадия может продолжаться от одного дня до трех суток, после чего (если человек не умер) наступает стадия паралича.
Признаки третьей стадии со стороны кажутся улучшением, поскольку судороги и гидробоязнь прекращаются, и у больного снижается двигательная активность и чувствительное восприятие. На самом деле это сигнал о скорой смерти человека – температура его тела резко возрастает до 40 градусов, появляется тахикардия и постепенный паралич всех органов и систем в организме. Когда парализуется дыхательная система или сердце наступает смерть.

Активные проявления такого заболевания, как бешенство, могут длиться от 5 до 8 дней. Иногда болезнь начинается сразу со второй стадии, а у детей она, вообще, может протекать стремительно — без выраженной симптоматики с быстрым приходом смерти (в течение суток).
Диагностируется бешенство на основании клинических проявлений и наличии характерных укусов на тех или иных частях тела. Диагностика должна отличать данную патологию от других заболеваний, таких как энцефалит, столбняк, приступ белой горячки. Поэтому клинические симптомы следует учитывать в первую очередь, ведь у каждого заболевания есть характерные проявления, которые ни с чем не спутать.
Лечение, прежде всего, заключается в оказании человеку неотложной помощи при укусе бешеным животным. Людей помещают в отдельные палаты, и проводят симптоматическую терапию, позволяющую облегчить их состояние.
В больших дозах показано введение морфина, димедрола, аминазина для подавления развития судорожного синдрома. Также лечение предусматривает создание благоприятных условий для больных людей – их палаты необходимо оградить от резких звуков, света и шума льющейся воды и т. д. Но даже такое лечение не дает гарантии, что у человека не возникнет приступ, на пике которого он умрет.
К сожалению, несмотря на несколько подтвержденных случаев выздоровления от такой болезни, как бешенство, в мире, учеными и медиками так и не найдено эффективное средство от данного недуга. Поэтому прогноз при появлении первых признаков заболевания неблагоприятный, так как лечение позволяет лишь немного продлить жизнь человека, но не вылечить его.

Так как лечение не дает эффекта, самое важное значение отводится профилактике бешенства. С этой целью показана прививка от бешенства человеку, подвергшемуся нападению. Кроме того, в обязательном порядке прививают людей, имеющих профессиональную необходимость работать с животными – охотников, ветеринаров, собаколовов.
Существует специфическая и неспецифическая профилактика бешенства. Специфическая заключается во введении антирабической сыворотки или иммуноглобулина, с последующей вакцинацией. Неспецифическая заключается в тщательной обработке раны 20% раствором медицинского мыла.
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путем введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он поранился предметами, на которых была слюна зараженного;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя.
Прививка от бешенства не нужна, если укус был нанесен через одежду, которая осталась неповрежденной, при употреблении обработанного должным образом мяса животных, больных таким заболеванием, как бешенство, а также в том случае, если после укуса в течение недели у животного не развились признаки заболевания.
Прививки от бешенства назначаются немедленно, с определенной периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов. При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния. Существуют особые указания, касающиеся прививки от бешенства и приема алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после нее употреблять спиртные напитки.
Если Вы считаете, что у вас Бешенство и характерные для этого заболевания симптомы, то вам могут помочь врачи: инфекционист, хирург, невролог.
Понравилась статья? Поделись с друзьями в соц.сетях:
источник
В современном обществе существуют болезни, от которых не застрахован никто. Приятный отдых в лесу могут нарушить укусы ядовитых змей, а сладкий запах любимого мороженого спровоцировать ужаление ос.
Однако есть особый недуг, который не похож ни на один другой, провоцируемый вирусом Neuroiyctes rabid. Важно знать признаки бешенства у человека и животных, чтобы уметь защитить себя и близких людей, не дать недомоганию развиться. Ведь даже наши любимые Мурки и Шарики — без надлежащего ухода за ними — могут стать источниками коварного недомогания.
В данной статье мы рассмотрим симптомы вирусной инфекции, расскажем, какие необходимо принимать меры для предотвращения ее развития. Ответим на вопрос, почему казалось бы мелкий укус питомца, для некоторых людей стоит самого дорогого — жизни. Надеемся, что наши публикации позволят вам увереннее чувствовать себя в любых ситуациях.
Провоцирует коварный недуг особый вирус бешенства, который находится в слюнной жидкости заболевшего животного. Давайте рассмотрим, как передается вирус, происходит заражение, источники.
Однако встречались случаи, когда диагностировали заболевание у работников, занимающихся обработкой шкур больных лисиц. Особо опасными являются многочисленные укусы, а также поражения кистей рук и головы. Возбудитель инфекции имеет свойство «просачиваться» в волокна ЦНС, быстро размножаться, распространяться на периферию, вызывать паралич.
Главными «рассадниками» заражения в городах и деревнях являются многочисленные собаки, а также кошки и рогатый скот. В природе переносчики бешенства – лисы и волки, енотовидные собаки и шакалы, летучие мыши. Реже болеют медведи и ежи, рыси и лоси.
Следует знать: поражение в голову вызывает хворь в 88 %, в запястье – в 68%, в лодыжки и стопы – 20%.
Часто обеспокоенные люди задают медикам вопросы: Можно ли заразиться через царапину? Можно, если произошло ее ослюнение больной особью. Передается ли бешенство от человека к человеку? Это происходит крайне редко. В медицинских изданиях указываются следующие исключительные случаи:
- передача возбудителя через предметы обихода, которыми пользовался больной;
- через продукты питания, воду;
- инфицирование плода во время беременности;
- при пересадке органа, изъятого у больного человека.
Основная проблема состоит в том что, хотя инкубационный период длится обычно от 1-го до 3-х месяцев, он также может быть всего 10 дней или растянуться на один год. Симптомы инфекции при этом могут отсутствовать, а полная клиническая картина возникает уже в стадии агонии.
Особые признаки бешенства у человека, проявляющиеся в самом начале болезни:
- повышенная возбудимость,
- бессонница,
- краснота и опухлость заживающего рубца,
- тянущая боль, жжение и зуд в месте травмы,
- повышение температуры,
- проблемы при глотании пищи.
Учтите, что признаки бешенства у человека – сигнал к немедленной госпитализации. Дорога каждая минута! Развитие «болячки» у детей происходит значительно интенсивнее, чем у взрослых. Также в этот период человека может одолевать беспричинный страх, тоска, беспокойство. Это продромальная фаза. Первые признаки наблюдаются в течение 2-3 дней, иногда фаза затягивается до 5-6 дней.
Как проявляется бешенство далее? А дальше возникают очень сложные и болезненные реакции. Эта фаза носит название – энцефалитная. Для нее характерны судороги при психическом и двигательном возбуждении, спутанность сознания.
- при попытке утолить жажду (водобоязнь),
- при небольших дуновениях ветерка (аэрофобия),
- при ярком свете (фотофобия),
- при громких звуках (акустикофобия).
Во время пика приступа наблюдается безудержное буйство, агрессивное поведение, неконтролируемое обильное слюнотечение, тахикардия. Человек буквально заливается потом, зрачки значительно расширяются, лицо становится синюшным, пульс ускорен. Больные могут рвать на себе одежду, кусать окружающих, плеваться, ломать мебель, вести себя неадекватно. Характерный признак этой фазы – пена изо рта. Также возможны галлюцинации, бред, общее беспокойство.
На смену возбуждению приходит паралитическая фаза болезни. Больной кажется более уравновешенным, может пить жидкость и употреблять пищу без помощи посторонних, его меньше беспокоят спазмы и судороги. Однако это лишь видимость улучшения состояния, хворь неминуемо ведет человека к гибели. Смерть наступает от полной парализованности дыхательного центр, прекращения работы сердечной мышцы.
Важно: Укусила собака – что делать сразу, если неизвестно больное животное или нет? Обязательно обращайтесь к медикам! Несмотря на то, что не существует медикаментов, которые могут приостановить персистенцию вируса, вовремя проведенная прививка от бешенства человеку легко предотвратит развитие смертельного заболевания.
Чтобы чувствовать себя защищенным, следует знать признаки бешенства у кошек и собак, других животных. Существует три формы развития недомогания:
- Скрытая. Ранее веселый и резвый четвероногий дружок вдруг становится подозрительно спокойным и равнодушным, очень неохотно отзывается на зов хозяина, не всегда идет на контакт. У него пропадает аппетит. Глазки часто печальные, слезятся. Зверек забивается в самый дальний уголок квартиры, кошки зачастую навсегда уходят из дома. Иногда симптомы проявляются по-иному – животное становится чересчур навязчивым, очень дружелюбным. Примерная длительность этой формы 2-3 дня.
- Агрессивная. Основные характеристики — возбудимость, активность, агрессия, буйность. Питомец постоянно озирается, как-бы чувствует опасность. Начинают проявляться симптомы недуга – помутнение роговицы и косоглазие, обильное слюнотечение. В этот период животное может начать кусаться, проглатывать различные предметы, убегать из дома. Часто наблюдается рвота, сильное слюноотделение, нарушение равновесия.
- Паралитическая. Агрессивные приступы чередуются мнимым выздоровлением. Однако болезнь прогрессирует. Сначала паралич охватывает задние конечности, переходит на мускулатуру туловища, а далее — на передние конечности. Смерть наступает от паралича дыхательных органов, сердца.
Всегда помните, что недуг у животных неизлечим. Анализ в ветеринарной лечебнице можно сдать при наблюдении тревожных симптомов.
Важно: Примите во внимание, что зараженный звереныш – необязательно страшный монстр с красными прожилками глаз. Милый песик также может быть жертвой грозного недуга.
Казалось бы, можно сделать уколы человеку сразу же после нападения животных. Почему же люди продолжают умирать от вируса? Есть три основные причины, почему люди попадают на лечение в крайне тяжелом состоянии, когда шансы на выздоровление равны нулю:
- Слишком позднее обращение к медикам за помощью.
- Нарушение режима при проведении вакцинации.
- Прерванный период лечения.
Безалаберность и элементарная безграмотность в вопросах личного здоровья позволяют хвори прогрессировать. Воспринимая полученные от животного повреждения, как обычные царапины, человек ставит под угрозу свою жизнь. Всегда помните, что вовремя сделанные уколы от бешенства позволят сохранить жизнь вам и вашим близким!
Медики не устают повторять – профилактика является самой лучшей защитой от всех недугов. В течение трех суток после несчастного случая крайне необходима антирабическая прививка человеку — побочные эффекты наблюдаются редко, составляют всего лишь 3%. Позже введенный иммуноглобулин не оказывает эффекта.
Важно: На протяжении полугода после прививки нельзя посещать сауну и баню, переутомляться, перегреваться на жарком солнце, употреблять крепкие напитки. Несоблюдение режима может спровоцировать разбалансировку иммунной системы, дальнейшее развитие недуга, повлечь летальный исход.
Отправляя детишек на отдых в лагерь или к бабушкам на парное молочко, обязательно обучите их, что делать, если укусил клещ , какое-либо другое насекомое. Обратите особое внимание на укусы незнакомых собак, кошек.
Чтобы ваш любимый питомец избежал негативных последствий от непредвиденных контактов с другими животными — не игнорируйте ежегодную вакцинацию.
Желаем вам быть на отдыхе разумно осторожными, не забывать, что даже самые симпатичные и ласковые зверюшки могут быть больными. Лучше любоваться ими издали, не стараться их приласкать, погладить или взять на руки. Если все же произошел контакт с животным – немедленно обращайтесь к врачам. Не забывайте, что признаки бешенства у человека проявляются не сразу. Вакцина против бешенства – единственный способ не дать вирусу прогрессировать. Пусть ваши четвероногие друзья доставляют лишь радость!
источник
