Бешенство (рабиес) — это острое, вирусное инфекционное заболевание, общая для человека и животных, если вовремя не принять меры, заканчивается одним, летальным исходом.
Вирус вызывающий заболевание называется Rabies virus. Попадает через слюну зараженного животного (собаки, лисы, кошки, мыши), в основном через укус или открытую ранку.
Во внешней среде при различных температурах, вирус ведет себя по разному, при нагреве до температуре 60 градусов, вирус погибает за 15 минут, при этом к низким температурам вирус устойчив.
Вирус плохо переносит: лучи солнца, ультрафиолет, многие дезинфицирующие средства, этиловый спирт, при этом устойчив к такому токсичному веществу как фенол.
Бешенство вызывает специфический энцефалит (воспаление в мозгу). Вирус заражает мозг и в конечном итоге приводит к смерти.
После укуса бешеного животного вирус размножается в мышцах и подкожной клетчатке.
В большинстве случаев во время инкубационного периода (обычно от одного до трех месяцев) вирус остается близко к месту воздействия. Затем вирус перемещается через периферические нервы в мозг, а оттуда почти во все части тела.
Любое млекопитающее может распространять бешенство. Чаще всего передается через слюну летучих мышей, собак, лисиц, енотов и скунсов.
В России бродячие собаки являются наиболее вероятным животным для передачи бешенства. Вирус также был обнаружен у коров, кошек, хорьков и лошадей.
Местный отдел здравоохранения, как правило, постоянно отслеживает и имеет информацию о том, какие животные в той или иной местности были обнаружены с вирусом бешенства.
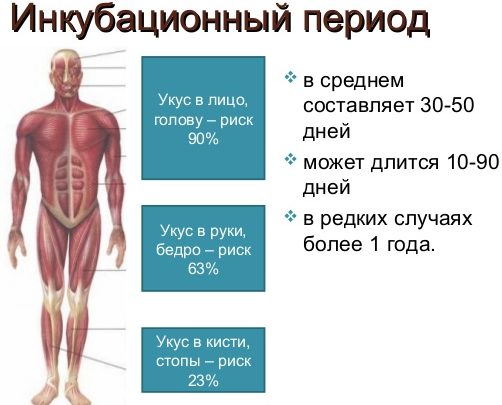
Инкубационный период бешенства, может быть, как коротким и проявиться уже через неделю (7 дней), так и затяжным, проявляясь спустя несколько месяцев (от 1 до 3 месяцев).
Все зависит от места куда вас покусало животное, если укусы возле шеи или лица, вирус в течении 7 дней может поразить нервные клетки головного мозга, что вызовет смерть.
С укусами возле ног вирус проявит себя в течение нескольких месяцев (были случаи когда вирус у люди не проявлялся больше полугода). У детей рабиес проявляется быстрее чем у взрослого человека.
Любая деятельность, приводящая к контакту с возможными бешеными животными, например, путешествия в местах, где чаще всего встречается вирус (Африка и Юго-Восточная Азия), в деревнях и лесах, а также вблизи летучих мышей, все это увеличивает риск заражения бешенством.
Первые симптомы бешенства у человека могут появиться быстро, в течение 1 недели после заражения.
Первые признаки бешенства у человека очень обобщены и включают в себя слабость, высокую температуру, лихорадку и головные боли . Без истории потенциального контакта с бешеным животным эти симптомы не вызывали бы подозрения на бешенство, поскольку они очень похожи на общие признаки гриппа или другого вирусного заболевания.
Болезнь может принимать две формы:
- При паралитическом бешенстве (примерно в 20% случаев) мышцы пациента медленно становятся парализованными (обычно начиная с места укуса). Это менее распространенная форма и заканчивается комой и смертью.
- При яростном бешенстве (около 80% случаев) у пациента проявляются классические симптомы бешенства, такие как:
- паника, тревога и путаница (пациент часто чрезмерно активен);
- энцефалит, вызывающий галлюцинации, путаницу и кому;
- слюнотечение;
- гидрофобия (страх воды);
- затруднение глотания.
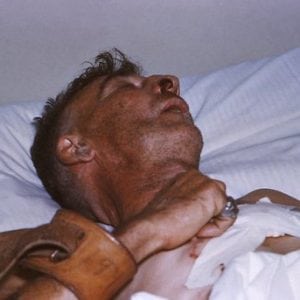
Болезнь почти всегда смертельна. Как только проявляются клинические признаки бешенства у человека, он умирает (смотрите фото последствий выше).
У животных бешенство диагностируется путем обнаружения вируса Рабиес в любой пораженной части мозга.
Животное подвергают эвтаназии. Исследования подозреваемого животного поможет избежать обширной диагностики человека, который с ним контактировал.
У людей, бешенство диагностируется путем взятия на анализы слюны, образцов крови, спинной жидкости и образцов кожи. Могут потребоваться несколько тестов. Исследования проводятся для обнаружения белков на поверхности вируса, обнаружении генетического материала вируса или проявления антител (иммунного ответа) на вирус.
Лечение проводиться в случаи, если врач подозревает, что человек контактировал с потенциально бешеным животным.
Если животное является домашним или фермерским, у которого нет симптомов, его можно взять под наблюдение на 10 дней. Дикие животные, которые могут быть пойманными, подвергаются эвтаназии и проверяются на наличие вируса.
Если животное не удалось найти или поймать, лучше сразу проконсультироваться у врача.
Общий путь для определения постконтактной профилактики (защитная терапия) против бешенства требует следующих представленных человеком информации врачу:
- Укус: Был ли человек укушен, если да, место укуса? (Укусы лица, руки несут самый высокий риск заражения, при лечении рассматриваются все виды укусов).
- Инцидент, связанный с укусом: слюна коснулась открытой раны или слизистой оболочки?
- Риск заражения животных: в большинстве своем зарегистрированных случаев заражения бешенством от полностью вакцинированных домашних собак или кошек нет. Если вы были покусанными своим питомцем, важно определить, был ли укус спровоцирован или беспричинным. Спровоцированный укус включает любые обстоятельства, при которых человек прикасался, угрожал, пугал, кормил или иным образом контактировал с животным до момента укуса. Если провоцирующих действий не было, укус считается неспровоцированным (беспричинным), и это увеличивает вероятность того, что у питомца бешенство.
- Летучие мыши. Любой контакт с летучей мышью, который приводит к потенциальной царапине, укусу или попадания на слизистую оболочку слюны, необходимо проверить.
Поскольку бешенство является смертельным заболеванием, нужно действовать сразу, и не ждать пока появится дополнительная информация.
В первую очередь проводиться серия инъекций. Первый – антирабический гамма-глобулин, который помогает предотвратить заражение человека вирусом рабиес.
Затем следуют еще четыре инъекции в течение следующих двух недель. И все это против бешенства, помогая организму бороться с вирусом.
После введения инъекции организм начнет выработку антител, которые встретится с вирусом и, если вакцинация была проведена своевременно, приведут к полному уничтожению в организме вируса бешенства.
Прогнозы не радуют. Люди, заболевшие бешенством в обязательные порядки, погибнут, это практический единственная в мире инфекция со 100% летальностью. Поэтому нужно немедленно принимать меры!
Предотвратить бешенство можно, если хорошо ухаживать за домашними животными и присматривать за ними на улице.
Вакцинируйте домашних животных и держите их подальше от диких животных. Сами тоже ни в коем случаи не подходите к диким животным.
Если вы любите летучих мышей, держите их вне дома, и держитесь подальше от зон с летучими мышами (в основном это темные места, пещеры, чердаки и крыши домов).
источник
Бешенство известно с древних времён, было неоднократно детально описано, но это не сильно помогало заболевшим — все они неизбежно погибали. Это молниеносное инфекционное заболевание, протекающее с признаками воспаления мозга до сих пор остаётся неизлечимым.
За весь период наблюдения выжить удалось всего нескольким заболевшим, причём не у всех из них бешенство было подтверждено лабораторно, и мы не знаем, действительно ли они были заражены. Бешенство вызывает рабдовирус, который слабо устойчив вне организма хозяина, его легко обезвреживает обычное мыло, нагревание, солнечный свет или высушивание. А вот при низких температурах он сможет жить и сохранять способность заражать недели и даже месяцы.
Сотни лет люди мирились с неизбежным: если тебя покусало бешеное животное, у тебя нет шансов спастись от смерти.
Успех в борьбе с болезнью наступил в 1885 году, когда известный французский учёный Луи Пастер после 5 лет упорных исследований создал вакцину против бешенства и ввёл её ребёнку, которого покусала больная собака. Ребёнок выжил. После этого повсеместно стали открываться пастеровские станции, основной задачей которых были вакцинация пострадавших и просветительская работа среди населения. Вторая, после французской, пастеровская станция была открыта в России. Далеко не все случаи бешенства удавалось предотвратить, потому что укушенные нередко обращались за помощью поздно. И всё же человечество получило эффективное средство профилактики этой тяжелой болезни.
Любое теплокровное животное может заболеть и стать опасным для человека — не важно, дикое оно или домашнее. Но на практике почти все случаи бешенства у людей — это передача вируса от больных собак. Из домашних животных, кроме собак, наиболее часто болеют кошки и крупный рогатый скот. От диких животных бешенство чаще всего передаётся человеку через лис, волков, шакалов, енотовидных собак, ежей, летучих мышей.
У летучих мышей бешенство развивается по особому сценарию. В отличие от большинства других животных, которые, заболев, погибают, летучая мышь после заражения может на протяжении многих лет носить в себе вирус, не умирая от бешенства, а распространяя его. Плюс к этому у летучей мыши очень мелкие и крайне острые зубы, её укус может нередко остается незаметным, и человек может просто не обратиться за медицинской помощью.
Бешенство встречается на всех континентах, кроме Антарктиды. Ежегодно в мире заболевает и погибает более 55 тысяч человек, подавляющее большинство — в странах Африки и Азии. По данным ВОЗ, полноценный курс профилактики заражения бешенством после контакта с больным животным стоит около 40 долларов, что является огромной суммой для большинства бедняков, проживающих на этих эндемичных территориях.
В России бешенство встречается практически повсеместно, согласно данным Роспотребнадзора РФ за последние 3 года зафиксировано 13 случаев бешенства среди людей. А вот случаев укусов, оцарапываний и ослюнения, когда требовалась профилактика бешенства, гораздо больше — около 400 тысяч ежегодно!
Среди животных случаев заболевания бешенством гораздо больше, чем среди людей: только за 2016 год в России было выявлено 2278 эпизодов. Среди них лидерами стали: собаки — 419, кошки — 389, крупный рогатый скот — 149, дикие плотоядные животные — 1008 случаев.
Какие признаки позволяют нам с высокой долей вероятности предположить бешенство у животного и как минимум не приближаться к нему, не брать на руки и не вступать с ним в противостояние?
1. Дикое животное, которое без опасения приближается к человеку.
2. Животное, которое ведёт себя неадекватно:
- излишне ласковое, что нехарактерно для диких животных;
- проявляющее агрессию;
- поедающее несъедобные предметы;
- с признаками водобоязни;
- прячется в тёмном месте, при попытке подойти ведет себя агрессивно.
3. Животное со слюнотечением и рвотой. Слюна образует пену вокруг рта.
4. Животное с параличом конечностей, развившимся косоглазием, отвисанием нижней челюсти.
Знать реальные риски заражения очень важно! С одной стороны, это позволит не пропустить случаи, когда профилактика действительно необходима. С другой — не позволит кормить внутреннего ипохондрика необоснованными страхами.
1. При укусе человека больным животным. Основанием для начала профилактики является даже незначительное сдавление кожи при укусе, без явных признаков повреждениях и кровотечения.
2. При попадании слюны больного животного на кожу (царапины, ссадины, трещины кожи, даже без признаков кровотечения!) и слизистые.
По факту, слюна, попавшая на кожу, опасна, только если кожа повреждена. Но мы не всегда можем точно исключить эти повреждения — бывают микротравмы, которые мы не замечаем. Поэтому при такой ситуации лучше все-таки делать вакцинацию. При попадании на слизистые, например в глаза, слюна опасна всегда.
Попавшая на землю, одежду или другие предметы слюна не несёт реальной угрозы — вирус быстро гибнет в окружающей среде.
3. Аэрозольный механизм заражения.
Это достаточно редкий вариант заражения, можно сказать экзотический. Он описан среди спелеологов, исследовавших пещеры, густо населённые колониями летучих мышей. Заболевание возникает при вдыхании мелкодисперсной пыли, содержащей вирусы бешенства. Для заражения необходимо проконтактировать с большим объёмом инфекционного материала, то есть колония больных животных, рядом с которой находится человек, должна быть очень большой.
4. При трансплантации тканей и органов.
Описаны случаи заражения бешенством пациентов, получивших пересадку роговицы от доноров, умерших вследствие бешенства. Казуистически редкая ситуация — практически невозможная в современных условиях.
Без экстренных профилактических мер заражённый человек погибнет.
Вирус проникает в ткани при укусе или ослюнении. Около 5-6 дней он находится в месте внедрения, активно размножаясь. Время от укуса до развития симптомов — от 10 суток до 3 месяцев и более. Накопившись в достаточном количестве в месте внедрения, вирус, по нервным путям о достигает центральной нервной системы, где интенсивно размножается, вызывая специфическое воспаление и поражение жизненно-важных структур.
Затем вирус распространяется по нервным путям на периферию — в различные органы, в том числе в слюнные железы. Погибает человек от остановки дыхания и сердечной деятельности.
Бешенство убивает стремительно — продолжительность заболевания около 3-6 дней от момента первых проявлений.
На старте болезни появляются жалобы на тянущие боли и пощипывания в месте укуса, больного мучает бессонница, страх смерти, тревога, перепады настроения. Вскоре возникают судороги, пароксизмы (припадки) бешенства, непроизвольные и хаотичные движения, высокая температура.
Больные не могут глотать, возникает гидрофобия. Заражённые не могут пить воду, даже простое упоминание воды вызывает тяжёлые судороги. Присоединяется обильное слюнотечение, больной не может сглатывать слюну, и она стекает по подбородку. Возникают галлюцинации и бред.
Фаза активности сменяется фазой параличей. Исчезает страх и судороги, частично проходит гидрофобия. Эту стадию ещё называют стадией «зловещего успокоения». Появляется надежда на выздоровление. Однако на фоне некоторого улучшения самочувствия начинают нарастать параличи, распространяясь снизу вверх. Больной вскоре умирает от остановки сердечной деятельности и дыхания.
Бешенство неизлечимо. Врач может только облегчить состояние умирающего. Тем не менее в 2004 году в штате Висконсин США был применён экспериментальный метод лечения бешенства, основанный на применении противовирусной терапии с одновременным введением пациента в медикаментозную кому. Основной постулат эксперимента — вирус бешенства не наносит необратимых повреждений центральной нервной системе и главная задача — не дать пациенту умереть в острый период болезни, дождавшись начала выработки иммунного ответа на возбудителя. Эксперимент оказался удачным и больная бешенством 15-летняя Джина Гис после 7 дней, проведённых в коме, выжила. Впоследствии этот метод лечения получил название «Милуокский протокол».
Не смотря на очевидный успех в этом конкретном случае, данный протокол применялся множество раз, но практически все пациенты погибали. То ли вирус бешенства у Джины был менее вирулентным, то ли её иммунная система была настолько агрессивна к вирусу, то ли сработала схема «протокола», доподлинно неизвестно. Крайне редко эта тактика срабатывала, и количество случаев излечения от бешенства медленно растет, несмотря на очевидные сомнения в части поставленных диагнозов — бешенство ли это было?
Правила достаточно простые:
1. Не контактировать: с неизвестными животными; с животными, ведущими себя странно; с дикими животными;
2. Ежегодно вакцинировать своих животных от бешенства;
3. В случае опасного контакта – как можно раньше получить первую помощь и обратиться в медучреждение для получения профилактики.
Что делать, если контакт произошёл?
При попадании слюны на кожу, слизистые или укусе животного, подозрительного по бешенству (или не вакцинированного против бешенства), любого дикого животного, включая грызунов:
- обильно промыть рану мыльным раствором не менее 15 минут. Щелочная среда убивает вирус бешенства;
- незамедлительно обратиться в травматологический пункт для профилактической вакцинации и, при необходимости, введения антирабического иммуноглобулина.
Помните, что больное животное становится опасно для человека за 10 дней до появления клинических признаков бешенства и гибели. Поэтому можно поместить животное, с которым произошёл контакт, на 10-дневный карантин, начав, тем не менее, вакцинацию. Если за это время у животного не появятся признаки бешенства и оно не умрёт, вакцинация может быть остановлена, но только по решению врача.
Этот вариант неприменим для летучих мышей — несущие в себе вирус животные могут преспокойно жить в карантине очень долго, так как они переносят бешенство латентно и не умирают.
В случае агрессивного поведения животное убивают и подвергают лабораторному исследованию для подтверждения или исключения бешенства.
Профилактику критически важно начать как можно раньше — первая инъекция вакцины должна быть получена в день контакта. Последующие прививки делаются на 3, 7, 14, 30 и 90 дни после контакта — всего 6 уколов. Самостоятельно прерывать курс вакцинации строго запрещено!
В ряде случаев требуется введение специфического антирабического иммуноглобулина — вещества, содержащего антитела к вирусу.
источник
Бешенство(rabies)- острая инфекция из группы зоонозов, вызываемая вирусами из семейства рабдовирусов и протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. История Еще Аристотель обращал внимание на распространение бешенства среди собак. Цельс в I в. н.э. указывал на частые заболевания собак и других животных. Он заметил и другие факты: заболевания бешенством людей, возможность передачи болезни со слюной животного в момент укуса. В 1271 году описана крупная эпизоотия бешенства среди собак и волков в Германии, в 1500 году в Бельгии и Испании. В 1590 году Отмечена эпизоотия бешенства среди волков. Изучение бешенства в 19 веке тесно связано с достижениями Пастера, Мечникова, Гамалеи. В 1885 г. Л. Пастер получил и с успехом использовал вакцину для спасения людей, укушенных бешеными животными. Вирусная природа болезни доказана в 1903 г. П. Ремленже, который произвел фильтрование заразного материала через бактериальные фильтры. XIX Таксономия Возбудитель бешенства РНК-содержащий вирус Neuroryctes rab /> Вирион бешенства в препаратах инфицированного мозга и культур ткани под электронным микроскопом имеет пулевидную форму с одним плоским и одним закругленным концом. Имеет спиральный нуклеокапсид, окруженный белково-липидной оболочкой с поверхностными выступами. Диаметр вириона 75-80 нм, длина 180 нм. Геном – однонитчатая РНК с молекулярной массой 3,5-4,6 106. Вирионы содержат 5 структурных белков и РНК-зависимую полимеразу. В поперечных срезах вириона бешенства виден центральный стержень, окруженный плотной оболочкой. Для морфогенеза вируса бешенства характерно первоначальное формирование матрикса; филаментозной субстании в цитоплазме инфицированных клеток. В последующем из матрикса образуется нуклеокапсид вириона. Виды бешенства Существование вируса бешенства за счет различных животных и на различных территориях привело к тому, что он оказался неоднороден: у отдельных представителей имеются различия по вирулентности, по характеру вызываемого инфекционного процесса и патологоанатомических изменений. В антигенном отношении популяция вируса более или менее однотипна, хотя некоторые различия у разных вирусов теперь обнаружены. В частности, оказалось, что пастеровский вакцинный фиксированный штамм (PV-11) по антигенной структуре полноценнее, универсальнее многих выделяемых сейчас от человека и животных. Различают следующие варианты вируса бешенства: Типичный (уличный) вирус бешенства, в популяции которого обнаружены в свою очередь определенные различия. В частности, лисьи штаммы отличаются по патогенности. Патологоанатомические изменения в мозгу при бешенстве, которое вызывается укусом лисицы, отличаются тем, что тельца Бабеша—Негри встречаются существенно реже, изменения в ЦНС носят более диффузный характер в виде очень мелких бесструктурных плазматических включений. Вирус африканского собачьего бешенства. Этот вирус слабопатогенен для лабораторных животных. Заболевания людей, вызванные этим вирусом, или не встречаются вовсе, или они чрезвычайно редки. Вирус дикования — болезни собак и песцов в северных тундровых районах. Человек болеет очень редко — описано заболевание одной девочки на Аляске. Имеются наблюдения о развитии в результате лабораторного заражения медленной нейроинфекции, закончившейся смертью. Вирус американского бешенства летучих мышей — наиболее существенно отличающийся от основного вируса типичного бешенства. Среди вирусов, выделяемых от летучих мышей, встречается несколько разновидностей. По современным представлениям все названные вирусы относятся к одному виду — вирусу Neuroryetes. Известен еще один вариант вируса бешенства — фиксированный, полученный Пастером при адаптации уличного вируса в организме кролика в измененных условиях заражения. Вирус бешенства патогенен для человека и всех видов теплокровных животных, а также птиц, но степень восприимчивости к вирусу бешенства у разных видов животных различна. Согласно экспериментальным данным наибольшей чувствительностью к вирусу бешенства обладают лисицы, среди лабораторных животных – сирийский хомяк.Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза — вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом. Нейрон, инфицированный вирусом бешенства. Видны вирусы в цитоплазме нейрона Штаммы вируса бешенства циркулирующие в различных географических зонах мира, обладают рядом общих биологических и антигенных характеристик (вариабельность инкубационного периода, поражения пи переферическом введении ЦНС, выделением вируса со слюной, тождественной антигенной структурой.) Наряду с этим установлено существование естественных биовариантов вируса бешенства. Биоварианты вируса бешенства различаются по степени патогенности при внемозговом заражении, распределению в органах зараженных животных, способности формировать включения. Вирусы подобные возбудителю бешенства, имеют частичное антигенное с ним родство, а также сходный тип репродукции, но отличаются по комплексу биологических характеристик. Химический состав Очистка и концентрация культурального вируса позволили изучить химическую структуру и биологическую активность субвирусных компонентов. В состав вириона бешенства входят: РНК(1%), белки(72%), липиды(24%), углеводы(1%). Белки вириона бешенства представлены 4 высокомолекулярными и 1 низкомолекулярным полипептидами. Нуклеокапсид вириона содержит 96% белка, представляет собой однонитчатую правовращающуюся спираль РНК длиной 1 мкм и наружным диаметром 15-16 нм, окруженную оболочкой. Состоящей из гликопротеина и глюколипидов. Нуклеокапсид вириона бешенства обладает константой седиминтации 200S, плавучей плотностью 1,32 г/см 3 , молекулярным весом 1,5 Ч 10 8 дальтонов и константу седиментации 45S. Свойства Вирус бешенства обладает антигенным, имунногенными и гемагглютинирующим свойствами, однако биологическая и антигенная активность различных субвирусных структур неодинакова. Белки оболочки обладают выраженной иммуногенной активностью, в то время как белки «ядра» вириона мало иммуногены. Гликопротеин оболочки вириона обладает гемагглютинирующей активностью. Очищенная вирусная РНК, нуклеокапсид и вирусные компоненты «ядра» вириона не инфекциозны, что может быть связано с отсутствием в их составе гликопротеина оболочки, необходимого для адсорбции вируса на поверхности клетки. В составе вириона бешенства обнаружены собственные ферментные системы: протеинкиназа, ДНК-полимераза. Синтез вириона происходит как в веществе матрикса, так и в окружающих его интрацитоплазматических мембранах. В цитоплазме нейронов зрелые вирионы освобождаются путем почкования от поверхности филаментозного матрикса. В культуре клеток зрелые вирионы отпочковываются от клеточной поверхности. Размножение вируса вызывает в аммоновом роге головного мозга и среднем мозге поражение сосудов с образованием в цитоплазме нейронов специфических включений – телец Бабеша-Негри. Выделяется со слюной. Размножение вируса бешенства in vivo и in vitro, сопровождается фрмированием специфических включений – телец Бабеша-Негри. Тельца Бабеша-Негри размером 0,5-25 мкм расположены в цитоплазме нейронов, имеют округлую, овальную, реже веретенообразную форму, базофильную внутреннюю структуру, окрашивающуюся кислыми красителями в рубиновый цвет. При цитохимическом исследовании телец установлено, что они содержат РНК. Электронномикроскопическое исследование телец выявило, что их эозинофильная основа соответствует специфическому филаментозному матриксу инфицированных клеток, а внутренние базофильные структуры состоят из вирусных нуклеокапсидов, связанных с компонентами клеток. Степень формирования телец Бабеша-Негри при заражении различных штаммов вируса бешенства определяется численностью локальных очагов вирусного синтеза в цитоплазме инфицированных клеток . Резистентность Устойчивость вируса бешенства невелика. Некоторые детергенты вызывают распад вирионов. Вирус устойчив к фенолу, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении — за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%). Вирус хорошо сохраняется лишь при низкой температуре и после вакуумного высушивания и в замороженном состоянии. Эпидемиология Бешенство типичный зооноз, от человека к человеку вирус передается крайне редко. Источником заражения являются инфицированные животные (лисы, волки, собаки, кошки, летучие мыши, грызуны, лошади, мелкий и крупный рогатый скот). Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени. В последние годы доказано, что помимо контактного возможны аэрогенный, алиментарный и трансплацентарный пути передачи вируса. Не исключается передача вируса от человека к человеку. Описаны несколько случаев заражения людей в результате операции по пересадке роговой оболочки глаза.Различают эпизоотии бешенства природного и городского типов. Естественными являются природные эпизоотии бешенства, поддерживаемые дикими плотоядными животными из семейства собачьих, кошачьих и рукокрылых. В городских очагах источником бешенства являются домашние животные. Заразными считаются животные за 3-10 дней до появления признаков болезни и далее в течение всего периода заболевания. Часто больных бешенством животных можно отличить по обильному слюно-и слезотечению, а также при наблюдении признаков водобоязни. Заражение человека происходит при укусе «бешеным» животным Анализ заболевания показывает, что 53,5% заболевших бешенством в нашей стране вовремя не обратились за медпомощью и не получили антирабические прививки. Локализация укуса имеет решающее значение в частоте заболеваемости. Среди заболевших 67% были укушены в верхние конечности, 12% в нижние, 1,9% в туловище. В настоящее время вызывает опасения серьезный рост заболеваемости бешенством среди животных и людей. возрастает количество безнадзорных собак и кошек и неудовлетворительно осуществляется их отлов и изоляция. До сих пор не приняты правовые акты, регламентирующие правила содержания домашних животных. Только за 2009 число тех, кто пострадал от животных с диагнозом бешенство, составило более шести тысяч человек. Патологическая анатомия У людей погибших от бешенства, выявляется отек и набухание головного и спинного мозга с выраженной гиперемией, сопровождающейся петихиальными кровоизливаниями. Однако воспалительные процессы в тканях мозга часто являются ограниченными. Микроскопически воспалительный процесс обнаруживают в тройничных нервах, гассеровых узлах, межпозвоночных и верхних шейных симпатических ганглиях и в сером веществе головного мозга. В периферических нервах отмечают лимфоидные и моноцитарные инфильтраты, локализующиеся около расширенных сосудов. Вокруг гибнущих или распавшихся ганглиозных клеток возникает гиперплазия олигодендроглиальных элементов, в результате чего образуются так называемые узелки бешенства. Они, однако, не являются специфичными для бешенства, так как для бешенства так как встречаются и при других заболеваниях(энцефалит) Характерными для бешенства считают появление цитоплазматических включений-телец Бабеша-Негри, которые чаще всего обнаруживаются в клетках гипокампа и в грушевидных нейроцитах мозжечка. Во внутренних органах особых изменений не возникает. Слюнные железы иногда увеличиваются. В них обнаруживаются периваскулярные инфильтраты. Отмечается полнокровие и некоторая раздутость легких. Селезенка не увеличена. Патогенез Вирус бешенства попадает в организм человека при укусе либо ослюнении бешеным животным через рану или микроповреждения кожи, реже слизистой оболочки. Далее вирус бешенства распространяется по нервным стволам центростремительно, достигает центральной нервной системы, а затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного. Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч. Одна из гипотез объясняет распространение вируса бешенства по аксоплазме периферических нервов к ЦНС влиянием электромагнитного поля организма на отрицательно заряженные вирионы [Аnnаl N., 1984]. В опытах на мышах удается достичь лечебного эффекта, подвергая животных воздействию электрического поля, создающегося путем фиксации отрицательного электрода на голове, а положительного — на лапке. При обратном расположении электродов наблюдается стимуляция инфекции. Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме. Интересно, что последовательность аминокислот гликопротеида вируса бешенства аналогична с нейротоксином змеиного яда, избирательно связывающимся с ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность вируса бешенства, а связыванием его со специфическими нейротрансмиттерными рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных реакций и селективное поражение некоторых групп нейронов. Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает в ней характерные изменения (отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства. Клиническая картина Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Во время инкубационного периода самочувствие у укушенных не страдает. Особую опасность представляют собой укусы в голову и руки. Дольше всего длится инкубационный период при укусе ноги. Выделяют 3 стадии болезни: I — начальную, II — возбуждения, III — паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации. Через 1-3 дня у больного бешенством наступает вторая стадия — возбуждения. Появляется беспокойство, тревога, и, самое характерное для этой стадии, приступы водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды, появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться шумным, сопровождается болью и судорогами. На этой стадии заболевания человек становится раздражительным, возбудимым, очень агрессивным, «бешеным». Во время приступов больные кричат и мечутся, могут ломать мебель, проявляя нечеловеческую силу, кидаться на людей. Отмечается повышенное пото— и слюноотделение, больному сложно проглотить слюну и он постоянно ее сплевывает. Этот период обычно длится 2-3 дня. Далее наступает третья стадия заболевания, для начала которой характерно успокоение — исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40-42°С, наступает паралич конечностей, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю. Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни. 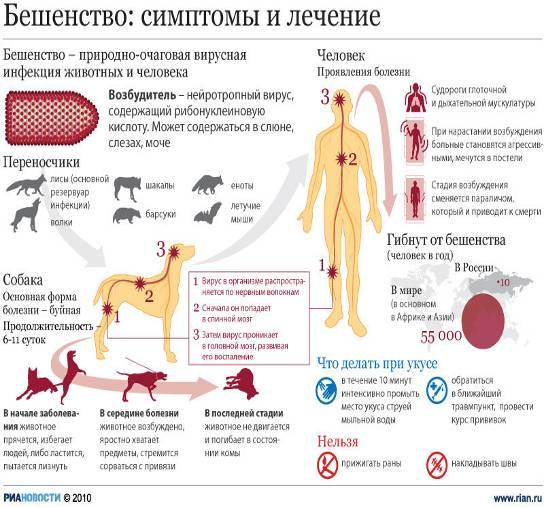
Предупреждение бродяжничества собак и кошек, профилактическая иммунизация домашних животных, тщательная первичная обработка укушенных ран. Для успешной борьбы с бешенством диких животных необходимо «изъятие» восприимчивых животных из популяции. Это можно осуществить путем контроля популяции животных и путем оральной иммунизации Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (или детергентом) и обрабатывают 40-70 градусным спиртом или настойкой йода, при наличии показаний вводят антирабический иммуноглобулин вглубь раны и в мягкие ткани вокруг неё.
1. Сухие антирабические вакцины типа Ферми и КАВ применяют для активной иммунизации по условным и безусловным показаниям. Показания к проведению прививок, доза вакцины и длительность курса иммунизации определяются врачами, получившими специальную подготовку. 2. Антирабический иммуноглобулин из сыворотки лошади применяют с целью создания немедленного пассивного иммунитета. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни. Если за укусившим животным удалось установить наблюдение, и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают. Во время вакцинации и в течение 6 месяцев после последней прививки запрещено употребление алкоголя. В период вакцинации также необходимо ограничить употребление в пищу продуктов, способных вызвать у пациента аллергическую реакцию.
Для продолжения скачивания необходимо пройти капчу:
Сервис бесплатной оценки стоимости работы
- Заполните заявку. Специалисты рассчитают стоимость вашей работы
- Расчет стоимости придет на почту и по СМС
Прямо сейчас на почту придет автоматическое письмо-подтверждение с информацией о заявке.
источник
Суеверия заставляют многих людей испытывать страх перед летучими мышами.
Принято считать, что их укус опасен. И все потому, что, насмотревшись ужасов про Дракулу и мало зная о жизни этих ночных зверьков, народ предпочитает фантазировать, придавая данным созданиям ореол таинственности и опасности.
Вредны ли на самом деле эти создания? Можно ли не почувствовать укус летучей мыши, и что делать, если существо все же напало на вас?
В природе выявлено несколько видов летучих мышей. Эти животные относятся к млекопитающим.
Они ведут преимущественно ночной образ жизни, а в светлое время суток предпочитают, повиснув головой вниз, спать в укромных уголках.
Особенностью этих млекопитающих являются:
- способность к полету благодаря передним конечностям в виде кожистых крыльев и скелету из мелких и легких костей;
- ориентирование в пространстве с помощью эхолокации.
Внешне животные отличаются от привычных млекопитающих: у них есть крылья, но на птичьи они совсем не похожи. Тело покрыто шерстью.
Уши – крупные, сложной формы. В длину тело животного, в среднем, 3-10 см, в зависимости от того, к какому семейству относится.
Живут зверьки колониями, а в холодное время года, чаще всего, впадают в спячку. Увидеть летучих мышей – это редкость, так как нарочно на глаза они предпочитают не попадаться. Обитают в трещинах скал и дуплах деревьев, в колодцах, на чердаках старых зданий, под темными мостами и т.д.
Напрасно считается, что все летучие мыши – вампиры. Существует всего три вида, которые употребляют в пищу кровь животных. В естественных условиях они обитают в Южной Америке.
Небольшая часть представителей семейства рукокрылых может питаться лягушками и птицами – речь идет о крупных видах, которых на территории нашей страны встретить проблематично. Некоторые летучие мыши и вовсе растительноядные, но все же большая часть этих зверьков предпочитает в пищу насекомых.
Всего за один час охоты жертвой маленькой хищницы могут стать до двух сотен комаров!
Отличить плотоядных от насекомоядных мышей можно по внешнему виду: у первых мордочка заостренная, а у вторых – тупая. Многие виды этих животных – под угрозой исчезновения и занесены в Красную Книгу.
Поэтому уничтожать их не стоит. Тем более что опасность летучих мышей сильно преувеличена.
Ротовой аппарат у летучих мышей устроен своеобразно. Он может анатомически отличаться у разных видов.
В широкой ротовой полости – полная зубная система. Видны хорошо обособленные клыки.
А коренные зубы бывают или острые, или тупые – в зависимости от типа питания животного.
Укус летучей мыши может быть болезненным: острые клыки способны проткнуть кожу до крови.
Просто так летучая мышь не нападет. По сути, она сама довольно пуглива. Но если почувствует угрозу, например, когда ее поймали, то вполне может и полоснуть своими клыками.
Довольно ощутимый укус летучей мыши, чем опасен прежде всего, так это риском заражения серьезными заболеваниями.
Даже незначительный и неглубокий укус летучей мыши последствия может иметь весьма серьезные.
Эти животные считаются естественным резервуаром бешенства – то есть долгоносящими вирус хозяевами. При этом сами не болеют явно, обеспечивая патогену непрерывность существования.
Бешенство – смертельно опасное заболевание, вызываемое вирусом Рабиес. Передается оно через слюну при укусе животного-носителя.
Особо уязвимыми являются пораженные части тела – кисти рук и пальцы, область паха, голова – те, где много нервных окончаний.
Попав в кровь, рабиес размножается в нервных клетках, постепенно продвигаясь по направлению к спинному и головному мозгу. Достигнув цели, вызывает энцефалит.
Инкубационный период может длится до нескольких месяцев, но в среднем составляет 10-60 дней.
Далее развивается бешенство в три этапа:
- ранний период (до 3 дней), во время этого у заболевшего поднимается температура, нарушается сон, появляется беспокойство, ощущается боль в месте укуса, хотя ранка может полностью зажить;
- разгар болезни, для которого характерно ухудшение состояния человека, органы чувств восприимчивы к малейшим раздражителям, появляются судороги, водобоязнь, агрессия;
- развитие паралича, начиная с лица (глазные мышцы и скулы), затем – конечностей, появление тяги к поглощению несъедобных предметов, завершается асфиксией.
Обычно заболевание длится не более 10 дней. Чем скорее укушенный обратится за медицинской помощью, тем выше шанс успешного лечения.
Лихорадка Эбола – еще одно заболевание, которое может вызвать слюна летучей мыши. Оно начинается остро, головная боль – первый симптом.
Развивается диарея. Болят мышцы, живот, появляются кашель и сыпь. Иногда отмечается желудочное кровотечение.
От лихорадки нет вакцины, шансы на выживание зависят от работы иммунной системы зараженного и своевременности медикаментозной терапии.
Летучие мыши являются переносчиками лихорадки Марбург – заболевания, поражающего печень, ЦНС и ЖКТ, с высоким риском летального исхода. Проявляется лихорадка остро, с повышения температуры и общей интоксикации с обезвоживанием организма.
Отмечаются: боль за грудиной, сухой кашель, покраснение слизистых с язвочками на языке. Почти у всех больных есть понос, рвота, сыпь.
Кроме того, даже если летучая мышь не является носителем вируса, риск инфицирования ранки от укуса весьма высок. Микробы и грязь, попавшие в нее, могут вызвать воспаление.
Проверять, опасен ли укус летучей мыши для человека, на практике мало кто захочет, поэтому, пытаясь выгнать случайно проникнувшее в дом животное, требуется соблюдать осторожность!
Если все же неприятность произошла, следует действовать таким образом:
- ранку обработать антисептиком;
- применить местно антибиотик и наложить повязку;
- обратиться в медпункт для прохождения курса вакцинации.
Вакцина, как правило, вводится пострадавшему шестикратно, в первый, третий и седьмой дни, затем – через 2 недели после укуса, через месяц и через 3 месяца.
При этом госпитализация требуется только в том случае, если состояние пациента оценивается как тяжелое и требующее наблюдения медиков.
Ситуация упрощается, если летучую мышь все же удалось поймать и доставить в лабораторию, где за ней наблюдают 10 дней, и, если выявлено, что она не является вирусоносителем, лечение прекращают.
Летучих мышей недолюбливают, почитая их за спутников ведьм и вампиров. На самом деле, ничего мистического, кроме необычного внешнего вида, у этих зверьков нет.
Угроза, которую они несут людям, заключается в риске укуса. Однако нападает животное только в целях самообороны. Опасен ли укус летучей мыши?
Несомненно, риск заражения серьезными заболеваниями присутствует, но это не значит, что носителем вируса является каждое рукокрылое.
Надеяться на авось не стоит, и, если зубы мыши все же прокусили кожу, следует незамедлительно обратиться за медицинской помощью.
Это не только снизит риск потенциального заболевания, но и позволит пострадавшему успокоиться.
источник
или «знание» – не только сила, а ещё ваша безопасность и хорошее самочувствие.
Многие нередко слышали из разных источников – от знакомых, из газет и по телевидению, из сообщений санитарных служб (СЭС), что летучие мыши опасны тем, что являются переносчиками вируса бешенства. Это порождает волну страха, агрессии и преждевременно негативного отношения к этим животным.
В связи с этим мы хотим прояснить ситуацию касательно этой важной темы.
Вирусы — это неклеточные инфекционные агенты, которые размножаются (реплицируются) внутри клеток живых организмов. На данный момент описано более 5 000 различных вирусов. Из них классифицировано 11 разных генотипов вируса бешенства, относящихся к роду Lyssavirus, семейства Rhabdoviridae. У Европейских видов рукокрылых встречаются два из них – EBLV-1 и EBLV-2. Классический же вирус бешенства RABV, который циркулирует в популяциях диких и домашних млекопитающих (лисиц, волков, кошек, собак и др.), у рукокрылых Европы не встречается.
Так, в настоящее время известно всего 5 случаев смерти людей в Европе после укуса летучих мышей. Причём в двух из них нет клинического подтверждения генотипов EBLV-1 или EBLV-2. Во всех случаях пострадавшие не были вакцинированы ни до, ни после инцидента.
По данным голландских учёных риски передачи человеку вируса бешенства EBLV-1 и EBLV-2 весьма малы. Так, из 45 европейских видов летучих мышей вирус бешенства был отмечен всего у трёх: EBLV-1 – у позднего кожана (Eptesicus serotinus), EBLV-2 у двух видов ночниц: ночницы водяной (Myotis daubentonii) и ночницы прудовой (Myotis dasycneme). Два последних вида зиму проводят преимущественно в подземельях: пещерах, штольнях, бункерах, погребах, — а летом поселяются в лесных массивах и не столь урбанизированных ландшафтах сельской местности. Поэтому вероятность контакта этих видов с человеком минимальна. Поздний кожан – преимущественно синантропный вид – обитатель наших городов. Именно этот вид люди чаще всего обнаруживают у себя в подъездах, на улицах и в квартирах. Но это обстоятельство отнюдь не является поводом для паники — далеко не все особи являются носителями вируса. Кроме того, больные животные быстро становятся неактивными (так как поражается центральная нервная система), утрачивают способность к полёту и гибнут. По этой причине вирус циркулирует в популяции рукокрылых весьма медленными темпами.
Так же результаты исследований свидетельствуют о возможном иммунитете у рукокрылых к EBLV. В этом случае вирус не попадает в слюну, и вероятность передачи вируса человеку или домашнему животному даже при сильном укусе стремится к нулю. Вообще в Европе известны только единичные случаи передачи EBLV другим видам: 5 – человек, 2 – домашний кот, 5 – овца и 1 – каменная куница. Вирусологи отмечают, что патогенность EBLV однозначно ниже, чем у классического вируса бешенства. Так что отечественные СЭС и ветеринары необоснованно преувеличивают масштабы опасности для человека со стороны рукокрылых!
Да, касательно возможных путей передачи вируса бешенства рукокрылых EBLV следует знать следующее – вирус живет исключительно внутри организма и быстро погибает во внешней среде. У больных животных он накапливается в мозге, коже шеи и слюнных железах. Поэтому самый вероятный путь передачи вируса это попадание достаточного количества слюны больного животного в кровь или на слизистую человека – то есть при сильном укусе! Воздушно-капельным путем, респираторно, через остатки жизнедеятельности или при прямом контакте с животным (прикосновение, нахождение рядом) – заразиться EBLV невозможно.
Поэтому во избежание негативных последствий необходимо запомнить одно простое правило – не брать рукокрылых голыми руками. Плотную двойную хозяйственную или кожаную перчатку животное не прокусит, а, следовательно, и не будет опасности передачи инфекции. Это правило универсально для всех видов рукокрылых и связано не только с опасностью передачи вируса. Надо понимать, что для рукокрылых непосредственный контакт с человеком – это стресс, как и для всякого дикого животного, и в попытке самообороны животное будет нервничать и стараться укусить «нападающего». Но, с другой стороны, в условиях города им просто необходима наша помощь. Поэтому если Вы нашли животное не очень активным, замёрзшим и истощённым на улице (особенно в холодное время года), не проходите мимо – рукой в перчатке поместите его в коробку или другую ёмкость с возможностью попадания кислорода и свяжитесь со специалистами.
Если же все-таки животное укусило Вас, то необходимо обработать место укуса и обязательно обратиться за врачебной помощью. Сейчас процедура профилактического вакцинирования составляет 4 прививки, а пост-контактного – 6. После вакцинирования у человека сохраняется в течение нескольких лет иммунитет к вирусу бешенства.
Ситуация с вирусом бешенства EBLV у европейских видов рукокрылых ещё раз демонстрирует уникальные особенности этих животных. В процессе развития активного полёта у рукокрылых модернизируются системы репарации (восстановления) генетического материала и иммунного ответа. Они способны аккумулировать и «обезвреживать» многие вирусные инфекции, губительные для других млекопитающих. Поэтому сохранение и дальнейшее изучение этих животных помогут в разработке новых противовирусных вакцин и обеспечении лучшей защиты человека и животных в будущем.
источник
Внешний вид летучей мыши вызывает настоящий ужас. Принято считать их опасными животными. Однако это далеко не так. Несмотря на ужасающий внешний вид, летучие мыши не нападают на человека первыми. Они кусают лишь в целях защиты, когда почувствуют определенную опасность. Все-таки человеку необходимо быть осторожным с этими зверьками, ведь он может случайно их потревожить, спровоцировав агрессию.

В светлое время суток хищники прячутся в своих убежищах. Лишь с наступлением ночи они выбираются, чтобы начать охоту. Они без проблем ориентируются в полной темноте благодаря эхолокации. Эти зверьки издают неслышимые для человека звуки. Они отражаются от различных предметов, которые могут встречаться на пути. Таким образом, мыши не врезаются в преграды при полете.
Маленькое тельце мыши имеет вытянутую голову и большие крылья. Существуют виды летучих мышей, которые имеют достаточно милую мордочку. Однако большинство видов пугают человека своими большими ушами, клыками и различными наростами на морде.

Однако наибольшую опасность несут сильные и цепкие когти. Как правило, они используются для того, чтобы надежно держаться практически на любой поверхности. Когти обязательно используются, когда мышь защищается от врагов, в том числе и от человека. Это оружие оставляет на теле обидчика глубокие кровоточащие раны. Сюда может быть занесена инфекция, что может привести к плачевным последствиям.
Кроме когтей, эти зверьки обладают небольшими, но достаточно острыми зубами. Благодаря этому укус даже можно не всегда почувствовать. Известны случаи, когда летучие мыши кусали спящую жертву. В этом случае главная опасность заключается в том, что человек не обрабатывает раны от укусов, которых просто не замечает.

Данных хищников без проблем можно увидеть в ночном небе. Они похожи на ласточек, летающих туда-сюда. В доме человека такие зверьки являются редкими гостями. Как правило, сюда залетают они случайно через открытые двери и окна. Укус летучей мыши свидетельствует о том, что вы ее напугали и создали ощущение угрозы.
Если в ваше жилище и залетел зверек, ловить его голыми руками категорически запрещено. Чтобы изловить непрошенного гостя, используйте защитные перчатки. Также не лишней будет одежда из плотной ткани. Нельзя назвать нападением и то, что летающий зверек случайно запутался в светлых волосах или белье. Объясняется это тем, что возле светлых объектов часто летают мелкие насекомые. Летучий хищник лишь пытается добыть здесь пищу.

Но не все так страшно. Рукокрылые животные редко посещают дома, нападая на человека. Кроме этого, не каждый зверек инфицирован. Если особь все-таки заражена, у нее поражается нервная система. Такие животные долго не живут. Также нужно понимать, болезнетворные вирусы передаются лишь через кровь. Воздушным путем заразиться невозможно. Даже в том случае, если мыши поселились возле человеческого жилища, при соблюдений определенных правил, человека они не заразят.
Как правило, в семействе летучих мышей зараженными бывают лишь несколько особей. Эти животные обладают необходимым количествам антител, способных противостоять бешенству. Именно поэтому данным вирусом вряд ли заразится вся колония. Если в жилище и залетит зараженная особь, то при помощи перчаток достаточно вынести ее на улицу. Зверек хоть и имеет острые зубы, он не способен прокусить плотную ткань. Таким образом, вероятность заразиться бешенством от летучей мыши ничтожна мала.
(Видео: “Что будет, если укусит летучая мышь”)

Нужно знать, отсутствие симптомов заражения вовсе не означает, что его нет. Ведь некоторые вирусы имеют бессимптомный период. Если вы заметили, что рана плохо заживает, появились боль, покраснения, выделения жидкости – это сигнал для обращения за медицинской помощью.
Наиболее опасные инфекции, которыми могут заразить летучие мыши:
- Бешенство. Проявляется появлением галлюцинаций, головных болей, чувства тревоги. При отсутствии надлежащего лечения наступает паралич, эпилепсия, смерть;
- Энцефалит. Данное заражение сопровождается головными болями, тошнотой и рвотой. Нередко появляется онемение шеи и лица;
- Лептоспироз. Заболевание поражает почки, печень, нервную систему. На начальном этапе заражения появляется боль в икроножных мышцах, озноб и бессонница;
- Туляремия. Вирус приводит к поражению глаз, легких, кожи, лимфатических узлов. Часто появляется мышечная боль и озноб.

- сразу после укуса тщательно промойте рану проточной водой при помощи хозяйственного мыла;
- полученную рану необходимо обработать йодом, зеленкой или любым другим антисептиком. Также можно использовать перекись водорода. Она не просто убивает возбудителей, но и способствует удалению грязи из раны;
- помажьте пораженный участок кремом, в составе которого присутствует антибиотик;
- место укуса рекомендуется обмотать стерильным бинтом;
- следует обратиться в медицинское учреждение;
- если грызуна удалось изловить, нелишним будет исследовать и его. Так вы будете точно знать, что укусивший вас зверек не заражен.
Нужно понимать, эти средства предназначены исключительно для заживления раны. Не следует исключать вероятность того, что вас укусил зараженный зверек. Действительно избежать заражения можно только при помощи вакцины.
После укуса симптомы могут появляться не сразу. Как правило, на это уходит до двух месяцев.
Из основных симптомов заражения:
- повышение температуры;
- боль в пораженном месте;
- тошнота и рвота;
- усталость и ухудшение общего состояния;
- затрудненное глотание;
- нарушение сна.
Не стоит пренебрегать услугами врачей. Ведь при определенных обстоятельствах существует вероятность серьезных последствий. Пусть вы испытаете определенные неудобства, сдавая анализы и проводя лабораторные исследования, но так вы обеспечите себе надежную защиту от возможного заражения. Отсутствие правильно поставленного диагноза и соответствующего лечения может привести к более серьезным последствиям:
- зрительные и слуховые галлюцинации;
- агрессивное настроение;
- пена изо рта;
- поражение черепно-мозговых нервов;
- паралич;
- мучительная смерть.
источник