

Сейчас придумано множество методов контрацепции. Это и традиционные презервативы, и колпачки, которые относят к барьерным контрацептивам; и внутриматочные спирали – медные и серебряные; гормональные (таблетки, пластыри, инъекции) и химические (гели, свечи, кремы) препараты.
Сейчас, пожалуй, самое сложное – определиться с выбором. Ведь, несмотря на широкий выбор таких средств, у каждого из них есть свои достоинства и недостатки. Опять же важно учитывать индивидуальные особенности каждого. Что подойдет одним, может оказаться абсолютно неприемлемым для других.
Цена на современные средства контрацепции, которые сегодня можно приобрести в любой аптеке вполне доступна. Тем не менее, ориентироваться при выборе препаратов только на цену, недальновидно.
Если презервативы можно приобрести без рецепта и подобрать самостоятельно, методом проб и ошибок, то при использовании влагалищных колпачков и других средств барьерного типа все же желательно посоветоваться с гинекологом.
Такие средства подходят для нерегулярных половых отношений, рекомендуются при аллергии на сперму. Хотя бывают и случаи аллергии на латекс, из которого сделаны сами презервативы. Они просты в использовании, могут защитить от передающихся половым путем инфекций. Производители утверждают, что презервативы, колпачки и прочие подобные средства гарантируют больше 90% защиты от незапланированной беременности. Но бывают и сбои. Так, при неаккуратном использовании изделия могут порваться и тогда защитить не смогут. Среди минусов многие отмечают снижение чувствительности во время полового акта. Но это индивидуально.
Использование презервативов никак не отражается на способности к зачатию, и в этом их достоинство. Чего не скажешь о подобных же средствах для женщин. Они вполне могут привести к бесплодию.
Тоже довольно-таки распространенный метод контрацепции. И его главное преимущество – высокая эффективность – до 97%. Выбор спиралей тоже довольно богат – как по форме, так и по цене. Есть подешевле, подороже, медные и покрытые серебром. А некоторые содержат особый гормон левоноргестрел. Такие спирали совмещают две функции – защита от незапланированной беременности и профилактика гинекологических расстройств.
Устанавливают спираль на долгое время – от 3-4 до 7 лет, но как только спираль снимают, возможность забеременеть восстанавливается уже через полгода. И в большей мере внутриматочные спирали подходят сложившимся парам. Поскольку от инфекционных заболеваний она не защищает.
Многие женщины выбирают именно этот метод контрацепции. Хотя здесь есть свои недостатки: болезненные менструации, риск хронических воспалений фаллопиевых труб, доброкачественным опухолям. Справиться с этой проблемой попытались, создав внутриматочные спирали с левоноргестрелом. Их рекомендуют для лечения эндометриоза, ПМС, миомы.
Гормональная контрацепция
Сюда относят таблетки (оральные контрацептивы), гормональные пластыри, инъекции. В этом случае овуляция подавляется под действием гормонов. Этот метод более дорогостоящий, но может применяться при различных заболеваниях как метод лечения. И здесь важно принимать препараты по схеме, только тогда эффективность метода контрацепции будет соответствовать той, которую обещает производитель. Этот метод может вызывать гормональные нарушения и не рекомендуется курящим женщинам.
Химические препараты
Разнообразные кремы, гели, свечи, которые вводят во влагалище. И действуют они исключительно местно. Их можно использовать женщинам, которые в какой-то момент не могут воспользоваться другими методами. Например, кормящие. Но здесь есть свои риски: до использования такого средства нельзя до и после него пользоваться мылом. В присутствии щелочи препарат теряет свои свойства. И тоже отражается на микрофлоре влагалища.
Каким бы из методов контрацепции вы не решили воспользоваться, лучше все же посоветоваться с врачом, которому вы доверяете. Ведь это ваше здоровье.
источник
Два американских контрольных исследования показали, что бесплодие, возникающее из-за непроходимости труб, в 2-3 раза более характерно для женщин, пользующихся ВМС до первой беременности, чем для женщин, использовавших ВМС после рождения первого ребенка. НОВЫЙ ВЗГЛЯД НА ВМС
ВОССТАНОВЛЕНИЕ ФЕРТИЛЬНОСТИ ПОСЛЕ ИСПОЛЬЗОВАНИЯ ВМС
У большинства женщин, прекративших пользоваться ВМС, беременность наступает так же быстро, как и у тех, кто не пользовался этими средствами. Однако использование ВМС увелич ивает риск возникновения воспалений органов малого таза. Иногда это приводит к бесплодию, связанному с закупоркой фаллопиевых труб.
Два американских контрольных исследования показали, что бесплодие, возникающее из-за непроходимости труб, в 2-3 раза более характерно для женщин, пользующихся ВМС до первой беременности, чем для женщин, использовавших ВМС после рождения первого ребенка. Риск бесплодия по причине непроходимости труб в значительной степени зависит от типа используемого ВМС и от числа половых партнеров. Женщины, пользовавшиеся ВМС типа Dalkon Shield, имели относительно более высокий риск развития бесплодия, связанного с непроходимостью труб (78, 81). Женщины, имеющие только одного полового партнера на протяжении всей жизни, независимо от типа используемого ВМС, не подвергались повышенному риску развития бесплодия из-за непроходимости труб. Женщины, имеющие более одного партнера, характеризовались в три-четыре раза более высокой степенью риска развития бесплодия в зависимости от используемого ВМС. Для женщин, уже имеющих одного ребенка, медьсодержащие ВМС не увеличивали риск развития бесплодия (78). Повторный анализ результатов одного из исследований, проведенный с учетом числа половых партнеров женщины в течение ее жизни, показал, что медьсодержащие ВМС значительно повышают риск развития бесплодия, вызываемого непроходимостью труб (502). Данные норвежского обзора рождаемости также свидетельствуют о том, что использование ВМС до наступления первой беременности может увеличить риск возникновения бесплодия в будущем, однако для решения этого вопроса необходимо провести широкомасштабное исследование, основанное на всей совокупности данных (551).
В противоположность двум вышеупомянутым контрольным исследованиям, большинство когортных обследований женщин, прекративших пользоваться ВМС, не показало ослабления способности женщин к деторождению. По результатам более 12 обследований, от 72 до 96% женщин забеременели в течение года после прекращения использования ВМС (5, 9, 23, 84, 267, 291, 294, 332, 337, 485, 514, 529, 549, 550, 553, 565) и, по результатам одного крупного обследования, 51% родили в течение года (следовательно, можно предположить, что процент забеременевших был еще выше) (414).
Эти результаты не выходят за пределы данных, полученных для женщин, никогда не пользовавшихся контрацептивами (32, 323), и относятся как к гормональному ВМС, LNG-20, так и к медьсодержащим ВМС (480, 550). При обследовании женщин, не пользовавшихся ВМС в течение более длительного периода времени, в среднем в течение четырех лет, было установлено, что число случаев бесплодия из-за непроходимости труб было достаточно низким (от 3 до 14 на 1000 женщин, прекративших использовать ВМС) относительно женщин в среднем (539, 551, 552, 565).
Большинство из этих обследований включало женщин, не имевших осложнений, вызываемых использованием ВМС, замужних, имевших детей и не страдающих ЗППП (5, 9, 23, 84, 267, 291, 294, 332, 337, 414, 514, 529, 541, 549, 553). Таким образом, показатели фертильности среди тех женщин, которые пользовались ВМС в прошлом, не были непосредственно сравнены с теми же показателями среди женщин, не пользующимися никакой контрацепцией. Следовательно, эти результаты не совсем подходят для оценки того, может ли использование ВМС ослабить способность к деторождению у небольшого процента женщин, порименявших это средство. Однако в двух исследованиях все же была проверена частота оплодотворения яйцеклеток у женщин, никогда не бывших беременными до использования ими ВМС (337, 565). После прекращения использования ВМС частота случаев наступления беременности у этих женщин была несколько ниже, чем у тех, которые имели ранее детей, хотя это различие не было статистически значимым и с течением времени уменьшалось. В трех исследованиях не было обнаружено никакой значительной разницы в восстановлении фертильности между женщинами, прекратившими пользоваться ВМС из-за осложнений, и теми, которые перестали их использовать, так как захотели иметь детей (414, 552, 565).
Большинство когортных исследований выявило, что у женщин, пользовавшихся ВМС в течение длительного периода, беременность наступает так же быстро, как и у тех, которые пользовались ВМС в течение короткого промежутка времени (9, 20, 23, 179, 291, 294, 337, 486, 514, 550, 553, 565). Тем не менее, в одном из американских контрольных исследований было обнаружено, что риск возникновения бесплодия немного выше у женщин, пользовавшихся ВМС в течение длительного времени. При этом женщины, пользовавшиеся ВМС менее трех месяцев, были исключены из рассмотрения. Большинство женщин, пользовавшихся ВМС менее трех месяцев, прекратили применять это средство из-за возникших осложнений (78). Данные обширного контрольного исследования дают основания предполагать, что у женщин, пользующихся или пользовавшися ВМС в прошлом, развитие трубных спаек (фиброзное разрастание ткани), вызываемое ВЗОТ и часто приводящее к трубному бесплодию, случается не чаще, чем у женщин, не применяющих это средство контрацепции. Обследование включало более 2100 повторнородящих женщин, принявших решение о добровольной стерилизации. Среди них не было тех, которые пользовались бы ВМС типа Dalkon Shield, хотя не все помнили тип ВМС, которым они пользовались. Результаты этого исследования ставят под сомнения выводы других работ о том, что использование ВМС может увеличивать риск развития ВЗОТ и бесплодия (462).
источник
О предохранении от нежелательной беременности люди стали задумываться очень давно: еще у древних племен и народов были свои «действенные» способы по планированию семьи и продолжению рода. Современная медицина утверждает, что существующие многочисленные методы контрацепции при правильном применении безвредны, удобны и достаточно эффективны. Но так ли они на самом деле безопасны и могут ли в дальнейшем привести к бесплодию? Об этом мы свами сегодня и поговорим.
Современные средства контрацепции, существующие на рынке медицинской продукции, довольно разнообразны: сюда входят и специальные фармакологические препараты, и механические приспособления, и всевозможные химические вещества. Каждый из способов предохранения от нежелательной беременности подходит далеко не каждой женщине, поскольку имеет ряд побочных эффектов, достоинств и недостатков. Попробуем их определить.
Принцип действия этого типа контрацептивов заключается в создании механического барьера для спермы при попадании ее во влагалище и цервикальный канал. Сюда относятся влагалищные колпачки, губки, диафрагмы, женские и мужские презервативы.
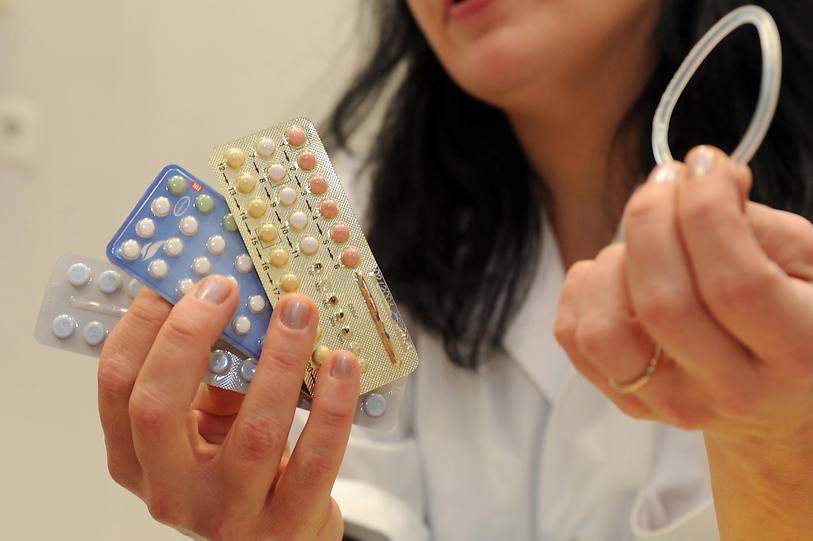
- в 90-95% случаев защищают от нежелательной беременности
- на 90% снижают вероятность заражения инфекциями, передающимися половым путем
- могут использоваться во время лечения иммунологического бесплодия и аллергических реакций на сперму
- идеальны при нерегулярной половой жизни
- сравнительно недорого стоят
Однако есть у них и заметные «минусы», такие как:
- риск повреждения во время полового акта при неправильном применении или из-за нарушений условий хранения
- снижение чувствительности при половом акте
- есть вероятность развития аллергической реакции на спермициды или латекс
Влагалищные диафрагмы и цервикальные колпачки имеют меньшую эффективность, чем презервативы, могут вызывать аллергические реакции, доставлять дискомфорт и, кроме этого, должны подбираться и, в некоторых случаях, устанавливаться врачом. Единственный «плюс» таких средств (кроме губок)— возможность многократного использования.
Как видим, барьерные контрацептивы никоим образом не снижают фертильность женщини мужчин, поскольку сами по себе никак не могут повлиять на репродуктивное здоровье. Однако если презервативы являются прекрасной профилактикой инфекционно-воспалительных заболеваний, то диафрагмы, колпачки и губки от них не защищают, что в ряде случаев может в дальнейшем привести к бесплодию.
Внутриматочные спирали (ВМС) — еще один из самых распространенных и наиболее эффективных (более 97%) видов современной контрацепции. Их действие основано на введении в полость матки особого устройства, содержащего медь, которая создает среду, неблагоприятную для существования в ней яйцеклеток и сперматозоидов, затрудняет процесс оплодотворения яйцеклетки и предотвращает имплантацию плодного яйца в эндометрий. Некоторые виды спиралей дополнительно содержат гормон левоноргестрел, обладающий определенными лечебными свойствами (применяется при миомах, аденомиозе, эндометриозе, предменструальном синдроме)и повышающий эффективность метода.
К неоспоримым «плюсам» внутриматочных спиралей можно отнести:
- их действие начинается непосредственно после установки
- контрацептивный эффект сохраняется до 6 лет
- риск беременности минимален, поэтому не требуется использование дополнительных методов предохранения
- могут использоваться при многих системных заболеваниях
- сравнительная дешевизна (в расчете на несколько лет действия).
Однако «минусов» у спиралей намного больше, а именно:
- ВМС не защищают от инфекций, передаваемых половым путем, поэтому не подходят при частой смене половых партнеров
- могут способствовать усилению интенсивности менструаций и их болезненности
- возможно развитие аллергических реакций на медь
- существует ряд противопоказаний к установке спирали (к примеру, их использование нежелательно для нерожавших женщин и при наличии инфекционно-воспалительных заболеваний)
- способность к зачатию полностью восстанавливается через 3-6 месяцев после удаления ВМС
- в некоторых случаях возможно самопроизвольное выпадение спирали
Но самое неприятное, что спираль представляет собой инородное тело, являющееся входными воротами для восходящей инфекции. Это может привести к развитию воспалительных процессов в эндометрии и фаллопиевых трубах, нарушениям менструального цикла, доброкачественным опухолям, эндометриту, внематочной беременности и бесплодию.
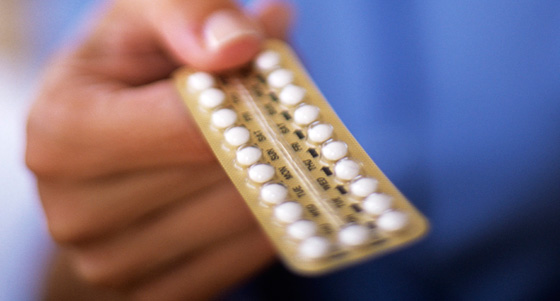
Данный метод контрацепции (сюда относятся оральные контрацептивы, гормональные кольца, пластыри, инъекции и имплантаты) основан на подавлении с помощью гормонов процесса овуляции (выхода яйцеклетки из яичника), а значит, предотвращении ее оплодотворения. В то же время под действием гормонов в матке нарушается полноценная трансформация эндометрия, что не позволяет яйцеклетке имплантироваться, если оплодотворение все же произошло.
Как и другие методы, гормональная контрацепция имеет очевидные «плюсы»:
-
при правильном подборе эффективность близка к 100%
- такие контрацептивы могут применяться с лечебной целью при разных гинекологических заболеваниях
- возможно применение некоторых средствпосле родов и в период грудного вскармливания
- после отмены возможно наступление многоплодной беременности
Но при всех достоинствах существует и ряд недостатков средств, содержащих гормоны:
- эффект достигается только при регулярном применении по установленной схеме (это касается только оральных контрацептивов)
- в первый месяц во время привыкания организма к гормонам рекомендуется применение дополнительных методов контрацепции
- не рекомендуются курящим женщинам и при ряде терапевтических болезней
- некоторые лекарственные средства могут снижать эффективность гормональной контрацепции
- иногда развиваются побочные явления в виде межменструальных мажущих выделений или «прорывных» кровотечений
- отсутствует защита от инфекций, передающихся половым путем
- высокая стоимость препаратов
Кроме того, при неправильном подборе данных средств возможны сильнейшие гормональные сбои и выраженные нарушения фертильности, а значит, гормональная контрацепция не так уж безопасна, как кажется на первый взгляд.
К этой группе средств относятся всевозможные свечи, кремы, гели и тампоны, представляющие собой препараты комплексного действия, вводимые во влагалище, обладающие противомикробным, противовирусным и противозачаточным эффектами. Однако их применение без дополнительного использования других контрацептивных средств эффективно лишь в 80% случаев.
«Плюсами» таких препаратов являются:
- исключительно местное воздействие, что позволяет избежать возникновения системных побочных эффектов и применять их у женщин, кормящих грудью
- имеют невысокую стоимость
А вот недостатков у химической контрацепции гораздо больше, чем достоинств:
- их действие нейтрализуется при попадании щелочи, поэтому до и после полового акта для мытья половых органов нельзя использовать мыло
- необходимо точное следование инструкции по применению, поскольку неправильное использование многократно повышает риск нежелательной беременности
- некоторые виды таких средств вызывают привыкание организма и теряют свою эффективность
- вызывают аллергические реакции
Кроме того, частое использование химических средств контрацепции приводит к нарушению состава микрофлоры влагалища (развитию дисбактериоза), что в дальнейшем может привести к развитию воспалительных процессов в матке и придатках и, в самой неблагоприятной перспективе, к бесплодию.
Конечно, любой современный способ контрацепции имеет неоспоримые преимущества над незащищенным половым актом и дальнейшими последствиями прерывания нежелательной беременности. Но все же, как мы выяснили, далеко не все методы безопасны для женского репродуктивного здоровья.
Поэтому перед тем, как остановить свой выбор на том или ином виде контрацепции и чтобы не ломать голову, как не забеременеть, предохраняясь, не поленитесь посетить своего врача — акушера-гинеколога. Именно он сможет адекватно оценить состояние Вашего здоровья, выявить все возможные противопоказания и назначить наилучшее средство. При этом обратите особое внимание на назначение врачом гормональных препаратов: подобрать их правильно можно только после исследования Вашего гормонального статуса и показателей крови, а также проведения УЗИ.
источник
Для женщины невозможность родить малыша часто становится огромной психологической травмой. Чего только женщины не предпринимают для того, чтобы забеременеть. Эта книга поможет каждой женщине, планирующей стать мамой, исполнить свое заветное желание.
Ольга Панкова, акушер-гинеколог, расскажет, как подготовиться к беременности, как рассчитать наиболее благоприятный день для зачатия и «поймать» овуляцию, чтобы выносить и родить здорового малыша. В книге представлена подробная информация о том, как устранить причины, препятствующие наступлению зачатия: поликистоз яичников, эндометриоз, миома матки, гипотиреоз, непроходимость маточных труб.
Автор расскажет о современных вспомогательных репродуктивных технологиях и восточных рецептах естественного зачатия, которые, взаимно дополняя друг друга, помогут многим читательницам обрести радость материнства.
Внутриматочная спираль и риск возникновения воспалительного процесса
Коли мы заговорили о методах контрацепции, мне хотелось бы упомянуть о внутриматочной спирали (ВМС), которую почему-то предпочитает использовать большинство наших женщин.
ВОПРОС: Я хочу поставить спираль. Нужно ли как-то обследоваться предварительно?
Обычные внутриматочные спирали повышают риск возникновения воспаления. Поэтому, прежде чем ее поставить, следует обследоваться: сдать мазки на флору и пройти обследование на все виды инфекции. По той же причине не следует оставлять ВМС в матке более чем на 2–3 года. По истечении этого срока контрацептив следует удалить во избежание осложнений.
ВОПРОС: Сегодня поясницу ломит и низ живота болит, выделения поменялись – чуть больше стало! До этого три месяца назад лечила воспаление шейки матки. И еще спираль стоит. Что это может быть?
Спираль – это инородное тело в матке. Она может вызывать воспалительный процесс верхних отделов половых органов: матки, маточных труб, яичников, брюшины малого таза. Если лечение начато несвоевременно, женщина может лишиться матки с придатками.
ИСТОРИЯ ИЗ ЖИЗНИ. Однажды, когда я работала в скоропомощной больнице, во время моего дежурства поступила женщина с болями в нижних отделах живота и температурой 38,8 °C. При опросе выяснилось, что боли у нее возникли 3 дня назад, а в день поступления в стационар усилились и стали резкими и нестерпимыми. Пациентка не могла сидеть на одном месте – она ерзала на стуле как ванька-встанька.
Из ее рассказа я узнала, что предохраняется она спиралью, которую ей поставили 5 лет назад. Анализ крови показал резкое повышение лейкоцитов, что указывало на воспалительный процесс.
Во время гинекологического осмотра я заметила обильные гноевидные выделения. Из цервикального канала торчали усики спирали. Я потянула за них нежно специальным инструментом. Спираль должна была выйти целиком. Но этого не произошло – усики отвалились. Это подтвердило мои худшие предположения – в матке сильный воспалительный процесс.
Женщине тотчас была начата активная инфузионная, противовоспалительная, антибактериальная терапия, которая проводилась в гинекологическом отделении. Я постоянно находилась рядом с ней.
Но лечение оказалось неэффективным: больной становилось все хуже, лейкоцитоз увеличивался. Было решено провести экстренное оперативное вмешательство.
Пациентку подняли в операционную. Во время операции были обнаружены гнойные конгломераты в области придатков с двух сторон и гной в малом тазу.
Нам пришлось произвести экстирпацию матки с придатками: удалили матку, шейку матки, яичники и маточные трубы. После операции женщина быстро восстановилась и выписалась домой. Я наблюдала за ней все время, пока она лежала в стационаре.
Впоследствии ко мне не раз поступали дамы со спиралями, вызвавшими воспалительный процесс матки и придатков, и практически всегда это заканчивалось радикальной операцией.
После этих случаев я часто размышляла: почему банальная спираль доводит женщин до такого состояния? То ли женщины у нас такие терпеливые, то ли спирали такие «опасные»?
Поэтому сегодня, когда меня спрашивают: «Ольга, а как вы относитесь к спиралям?», я честно отвечаю, что с большой настороженностью.
Спирали можно применять, если мазки идеальные и женщина не терпеливая, а крайне внимательная к себе. Но лично мне все же больше нравятся оральные контрацептивы. Их применение абсолютно точно снижает риск развития воспалительных процессов половых органов!
источник
Внутриматочная спираль (ВМС), несмотря на изобилие других различных контрацептивов, остается надежным средством контрацепции, что подтверждают многочисленные ее поклонницы, проживающие в разных уголках мира. Многие женщины волнуются, что после установки ВМС могут возникать осложнения и побочные действия. Давайте поговорим о них более подробно.
Многообразие ВМС позволяет сделать индивидуальный выбор.
ВМС изготавливаются из различных материалов, имеют различную форму, но суть их применения одна: не допустить наступления нежелательной беременности.
Принцип действия основан на препятствии закреплению оплодотворенного плодного яйца, помимо этого есть ряд внутриматочных спиралей, которые содержат гормональный препарат, способный изменять гормональный фон женщины.
Под действием гормона уменьшается толщина и функциональная способность эндометрия, повышается вязкость шеечной слизи, что является защитным барьером от сперматозоидов.
В ряде случаев, после извлечения спирали из матки, фертильная функция восстанавливается достаточно быстро, поэтому данный способ контрацепции не теряет своей популярности и остается наиболее безопасным для сохранения репродуктивного здоровья женщины.
Внутриматочная спираль устанавливается на срок от 3 до 5 лет, потом необходимо сделать перерыв, чтобы предотвратить необратимые последствия. Длительность службы ВМС зависит от расходного материала, из которого она изготовлена, поставщика и множества других моментов. Месячные сразу после удаления ВМС с гормональным компонентом должны восстановится в течение 12 месяцев.
Конечно, женщину беспокоит вопрос: «Насколько эффективны внутриматочные спирали?»
Эффективность механизма действия ВМС близка к 100%, и надо заметить, что это достаточно высокий показатель, ведь применение способом контрацепции презервативов дает 88% эффективности, а при приеме оральных контрацептивов 97%.
Нерожавшим женщинам, из-за вероятности развития вторичного бесплодия, лучше выбрать иной способ контрацепции.
Чтобы определиться с выбором, какая внутриматочная спираль лучше, представительнице прекрасного пола стоит узнать обо всех характеристиках и параметрах этого контрацептивного средства, оценить недостатки и достоинства.
Самые часто устанавливаемые спирали Нова Т, Юнона Био, Мультилоад и Мирена.
Нова Т. Само название подчеркивает ее форму, которая напоминает букву Т. Связано это с анатомическими особенностями строения матки. Изготовлена ВМС из современного пластика и оплетена медью.
Медь оказывает губительное действие на сперматозоиды.
К недостаткам контрацептивного средства относят:
• возможность проявления индивидуальных реакций гиперчувствительности,
• риск развития воспалительной патологии со стороны мочеполовой системы,
• вероятность кровотечений, сукровичные выделения после введения ВМС.
Спирали Юнона Био бывают разных форм. Юнона Био Т изготовлена из современного медицинского пластика, и специальной нити, которая контролирует размещение спирали в полости матки и позволяет извлечь ее без особого труда.
Юнона Био Супер дополнительно обработана прополисом и антибактериальным составом, что позволяет предотвратить развитие инфекционной патологии.
Спираль Юнона Био с серебром, из-за известных бактерицидных свойств серебра, может долговременно находиться в маточной полости, сроком до 7 лет. ВМС в форме кольца со стержнем, в состав которого входят серебро и медь, срок службы внутриматочного контрацептива от 3,5 до 7 лет. Стержень позволяет при необходимости удалить ВМС из матки.
Мультилоад и Мультилоад ВМС – спирали в форме овала с мягкими выступами, которые помогают фиксации в полости матки, что практически исключает риск выпадения. Срок службы 5 лет.
Мирена спираль Т-образной формы, извлекается легко из-за специально предусмотренного для этой цели кольца. Дополнительно имеет емкость с гормональным веществом – левоноргестрелом, который выделяется в полость матки равными порциями. Высокое контрацептивное действие спирали объясняется комбинацией гормонального препарата и механического действия самой спирали. К недостаткам Мирены относят ее высокую стоимость и развитие приблизительно в 22 % случаев аменореи (отсутствие менструаций).
Так что ответить на вопрос, какая же спираль лучше, не представляется возможным, в каждом случае это решается индивидуально, оценив все особенности женщины, после консультации с врачом.
Каждая представительница женского пола должна быть осведомлена о возможных неблагоприятных последствиях и побочных действий ВМС.
• Нерегулярность менструального цикла.
• Увеличение выделений из влагалища, возможно с неприятным запахом.
• Появление межменструальных кровянистых выделений. После введения ВМС могут быть выделения, похожие на месячные.
• Болезненные ощущения внизу живота.
• Повышенный риск развития внематочной беременности.
• Риск развития бесплодия, так как после выбора методом контрацепции ВМС, в ряде случаев, трудно забеременеть.
Беременность после удаления ВМС наступает, как правило, в течение года, но некоторые женщины беременеют в 1-2 цикл месячных сразу после удаления спирали, у 30% женщин беременность наступает через 3 месяца.
Врачи обычно рекомендуют подождать 3-4 месяца для восстановления эндометрия, в противном случае исходом «ранней» беременности после удаления спирали может стать выкидыш
Секс после введения или удаления ВМС возможен через 10 дней, если нет воспалительных последствий.
При низкой квалификации гинеколога и неправильно подобранной ВМС возможно развитие инфекционных осложнений органов малого таза, перфорация (сквозное ранение стенки матки), выпадение ВМС самопроизвольное.
Несмотря на то, что ВМС является надежным способом предохранения от нежелательной беременности, на возможность заразиться инфекцией, передающейся половым путем, спираль не влияет.
Это значит, что при случайных половых связях необходимо пользоваться презервативами, чтобы избежать венерических заболеваний, так как сама по себе, ВМС секс безопасным не делает.
Недопустимы какие-либо самостоятельные манипуляции со спиралью.
После родов ВМС установить лучше после возобновления нормального менструального цикла, на 2-5 сутки от момента появления кровяных выделений.
Сама процедура введения внутриматочной спирали практически безболезненна, после введения ВМС допускаются незначительные тянущие боли внизу живота и необильные кровянистые выделения из влагалища.
После введения внутриматочной спирали для профилактики развития инфекционной патологии необходимо провести противовоспалительное лечение. Коротким курсом обоснован прием антибактериального препарата широкого спектра действия, например, из группы левофлоксацинов.
Незначительные тянущие боли внизу живота после введения ВМС (как во время месячных) позволит купировать нестероидное противовоспалительное средство — свечи Дикловит. Курс приема — 5 дней трансректально.
Установка ВМС является вмешательством в естество женщины, а значит, может присоединиться дисбиоз влагалища, поэтому к превентивной терапии добавляют противогрибковый препарат, например 150 мг Флюкостата однократно.
Женщине необходимо внимательно относится к своему здоровью и при первых неблагоприятных признаках проконсультироваться с врачом.
• Повышение температурной реакции, боли внизу живота.
• Мажущиеся кровянистые выделения после введения ВМС.
• Выделения из влагалища иного свойства, чем обычно.
• Задержка начала менструации более чем на 2-3 недели.
Помимо этого, необходимо контролировать длину нитей во влагалище, они должны быть всегда на примерно одинаковом уровне, если вы заметили иное – это может означать, что контрацептивное средство мигрировало глубоко в полость матки, что является веским поводом для осмотра у гинеколога.
Если после установи ВМС болит живот или имеются обильные кровянистые выделения, тошнота, разлитые боли в районе малого таза, то необходима консультация врача.
Внутриматочная спираль не подходит вам, если есть, такие патологические состояния, как:
• Патология развития матки в анамнезе, врожденная или приобретенная, например двурогая матка.
• Опухолевая патология эндометрия.
• Подозрение на беременность.
• Хронические воспалительные заболевания женских половых органов.
• Сахарный диабет в стадии декомпенсации.
• Маточное кровотечение невыясненного генеза.
Женщины, которые выбрали внутриматочную спираль в качестве контрацептива, имеют повышенный риск развития воспалительных заболеваний органов малого таза и другой патологии. Поэтому 2 раза в год обязательно посещать гинеколога и сдавать анализы мочи, крови, мазок на цитологию, проходить УЗИ матки с придатками.
источник
Внутриматочная спираль представляет собой небольшое Т-образное устройство, эффективно предотвращающее наступление беременности. Уровень ее защиты обычно выше, чем у оральных или других барьерных контрацептивов, но иногда наличие спирали приводит к неожиданным осложнениям. Внематочная беременность при спирали является одним из наиболее опасных последствий применения этого вида контрацепции.
Несмотря на страхи и опасения многих представительниц женского пола, внематочная беременность при спирали развивается достаточно редко. Согласно статистическим данным, беременность наступает в 0,2% случаев при использовании гормональной спирали. При медной спирали оплодотворение и имплантация яйцеклетки происходит чаще (0,8%), что объясняется более низким качеством приспособления. Практически любая беременность при наличии спирали — внематочная.
Применение этого метода контрацепции влечет за собой определенные риски. Во-первых, у женщин со спиралью может возникнуть внематочная беременность. Во-вторых, возможно развитие следующих осложнений:
- Самопроизвольная экспульсия (отторжение) устройства и его выход из полости матки. Чаще встречается у молодых, нерожавших девушек. Частота — 5–15% и 5–6% в случае использования медной и гормональной спирали соответственно.
- Воспалительные заболевания внутренних половых органов. Несвоевременное устранение хронического инфекционного процесса зачастую приводит к непроходимости фаллопиевых труб и, как следствие, к бесплодию.
- Обильные или продолжительные кровотечения. За время обильной менструации выделяется вдвое больше крови, чем при нормальном течении процесса, а продолжительным кровотечением считается менструация, длящаяся более восьми дней.
- Неприятные ощущения и схваткообразные боли внизу живота, из-за которых женщина испытывает ежедневный дискомфорт и трудности во время полового акта, приводящие к снижению качества жизни.
Прогрессирующая внематочная беременность провоцирует разрыв маточной трубы, кровотечение и перитонит, что представляет серьезную угрозу для здоровья и жизни больной.
Использование ВМС имеет отдаленные негативные последствия, например, возможное бесплодие или наступление эктопической имплантации плодного яйца. Внематочная беременность, не связанная со спиралью, встречается всего в 2–3% случаев — после использования ВМС риск столкнуться с неприятными последствиями увеличивается в несколько раз.
Диагностика и лечение
В первые две недели внематочная беременность при спирали не диагностируется, а произошедшее оплодотворение проявляется отсутствием менструации, тошнотой по утрам, огрубением молочных желез и другими «классическими» симптомами.
С четвертой-пятой недели заподозрить патологию можно, если к нормальным симптомам добавляются режущие боли внизу живота, слабость, утомляемость, кровянистые выделения из влагалища коричнево-багрового цвета.
Для подтверждения диагноза необходимо:
- обратиться к врачу и рассказать ему о всех симптомах болезни;
- сделать тест на содержание ХГЧ в моче, определить его уровень в плазме крови в динамике;
- пройти ультразвуковое исследование (УЗИ).
При подтверждении диагноза «внематочная беременность при спирали» требуется немедленное реагирование. Рекомендуется лапароскопическая операция — она позволяет убрать плодное яйцо из брюшной полости с минимальными потерями для пациентки.
Если в ходе обследования обнаруживается, что имплантация прошла успешно, то есть оплодотворенная яйцеклетка прикрепилась к эндометрию, — делать операцию нет необходимости. ВМС извлекается, после чего беременная может выносить и родить здорового ребенка.
Выбирая оптимальное средство контрацепции, следует отдавать предпочтение гормональным ВМС. Лучше всего выбрать систему «Мирена». Она стоит дороже медных, однако цена полностью оправдана. «Мирена» содержит левоноргестрел — синтетический аналог прогестерона, который надежно защищает от нежелательного зачатия.
Медьсодержащие спирали можно использовать в профилактических целях после незащищенного полового акта — они намного эффективней посткоитальных контрацептивов вроде «Постинора» и «Овидона».
источник
| Консультация специалиста | Врач | КМН | ДМН |
| Первичный прием | 1500 | 1800 | 2500 |
| Повторный прием | 1200 | 1500 | 2200 |
Бесплодием называется неспособность людей репродуктивного возраста к производству потомства. В медицине пару считают бесплодной, если через год она не смогла зачать ребенка при условии постоянных интимных отношений без использования контрацептивов. Но если женщина старше 35 лет, то бесплодным брак считается уже после полугода. По истечении этого времени паре следует посетить врача и наметить курс обследований и последующего лечения.
Бесплодие — это не только медицинский диагноз, это проблема, затрагивающая различные стороны жизни человека, это и здоровье, и психоэмоциональное состояние, и взаимоотношение в семье. В России почти 17% супружеских пар бесплодны, и очень многие из них, к сожалению, расстаются.
Бесплодие может быть как у женщины, так и у мужчины. Оно может быть как абсолютным, так и относительным. Абсолютное бесплодие возникает, когда половые органы человека недоразвиты, или же половая система подверглась таким изменениям, что лечение ее невозможно. При таком типе бесплодия шансов иметь детей у человека нет. Хоть даже такой диагноз не является поводом впадать в отчаяние, ведь бывают и врачебные ошибки. Бывает, что через какое-то время пара рожает детей. Относительное бесплодие поддается лечению или терапевтическими методами, или оперативным вмешательством.
Помимо этого бесплодие может быть или первичным, или вторичным. Первично оно в том случае если у женщины никогда раньше не наступала беременность, то есть зачать ребенка естественным способом не получалось никогда. Вторичное бесплодие возникает после того, как женщина хоть раз была беременной, причем для установления диагноза важен сам факт наступления беременности, а не то, чем же она закончилась — рождением ребенка, абортом или выкидышем, или же была внематочная беременность.
Существует несколько причин, которые препятствуют наступлению беременности, среди них особо выделяют следующие:
1. Нарушение формирования яйцеклетки. При такой форме бесплодия яйцеклетка не вызревает в яичнике и просто не выходит из него, что, естественно, делает зачатие ребенка невозможным.
2. Непроходимость маточных труб. У здоровых женщин, не имеющих проблем с маточными трубами, яйцеклетка по ним продвигается нормально, а тех, кто страдает плохой проходимостью, или же абсолютной непроходимостью маточных труб, нормальная яйцеклетка из яичников не может или попасть в трубу или передвигаться в матку из-за спаек в трубе.
3. Психологические проблемы. В том случае, если женщина панически боится беременности, может произойти такой психологический настрой всего организма, при котором беременность не наступает. В этом случае у физически здоровой женщины с точки зрения гинекологии, наступлению беременности мешает именно психологический барьер. Помощью только врача- гинеколога здесь не обойтись, необходимо консультирование у психотерапевта, который и подберет соответствующее лечение.
4.Эндометриоз. Если нет патологии, эндометрий выстилает внутреннюю часть матки, либо участвуя в менструальном цикле, либо помогая зародившемуся эмбриону в питании. При эндометриозе его клетки, разрастаясь, образуют полипы. Кроме того, они могут не только образовывать наросты в полости матки, но и проникать в яичники, трубы и прорастать в брюшную полость. При эндометриозе может нарушаться как процесс созревания яйцеклетки, так и слияния ее со сперматозоидом или последующее прикрепление яйцеклетки в матке. Нередко эндометриоз поражает и соседние органы.
5. Эндокринные нарушения. Гормональное бесплодие у женщин вызывается поликистозом яичников, заболеваниями щитовидки или надпочечников, или гипофиза.
6. Иммунное бесплодие. Этот диагноз ставят, когда половая система женщины формирует антиспермальные антитела, при помощи которых организм блокирует сперматозоиды как чужеродные женскому организму вещества.
7. Половые инфекции и гинекологические заболевания также часто являются причиной возможного бесплодия.
Каковы причины мужского бесплодия?
1. Нарушения в выработке сперматозоидов. Это самая распространенная причина мужского бесплодия. Вызывать такое нарушение может или гормональное отклонение, или травма половых органов, или прием препаратов, повлиявших негативно на половую сферу мужчины. Это нарушение может появляться или в полном отсутствии сперматозоидов, или в их резко сниженном количестве.
2. Сужение семявыводящих канальцев. Обычно это врожденная проблема, при которой по каналам сперматозоиды или вовсе не могут пройти, или количество проходимых невелико.
3. Попадание сперматозоидов в мочевой канал, а оттуда в мочевой пузырь. Связано это с нарушением половой системы мужчины.
Перед тем, как начинать лечение, нужно провести обследование и установить причину бесплодия. Если оно поддается лечению, то назначают специальный курс, при гормональных проблемах можно путем приема гормональных препаратов отрегулировать уровень гормонов или снизить уровень тех, которые превышают норму. Иногда справиться с проблемой возможно только при помощи хирургической операции.
Вначале также проводят обследование, затем на их основе проводят необходимое лечение, если форма бесплодия ему поддается. При сужении семявыводящего канала и некоторых сходных причинах, назначают оперативное вмешательство. При низкой активности сперматозоидов назначают витаминные и гормональные препараты, массаж и прочие меры. Кроме того, необходимо придерживаться здорового образа жизни, отказаться от алкоголя и курения, вести активный подвижный образ жизни и правильно питаться.
Супругам нужно знать, что в паре может быть бесплодным кто-то один, и часто мужчина ошибочно считает, что если у него нет проблем с потенцией, то он может стать отцом. Но по статистике вероятность бесплодия вероятна и для женщин, и для мужчин. Для решения проблемы нужно обращаться к врачу обоим супругам, и чем раньше это сделать, тем больше шансов избавиться т бесплодия и познать радость отцовства и материнства.
источник
Бесплодие – самое страшное наказание для женщины, мечтающей о ребенке. Почему одна женщина способна родить без особых усилий, а другая не может забеременеть годами?
Если многие девушки в подростковом возрасте не сильно задумываются о семье, то рано или поздно наступает момент, когда переоцениваются жизненные ценности.
То, что когда-то не имело важности, становится единственной целью и мечтой.Тревожиться о невозможности зачать ребенка стоит начинать после года-двух беспочвенных попыток.
Многое зависит от частоты и качества половых актов. Бить тревогу раз в месяц при виде отрицательного теста на беременность – не только бессмысленно, но и вредно для нервной системы.
Первое, что нужно уяснить – бесплодие это не клеймо, не проклятие за какие-то погрешности. Иногда, причина бесплодия кроется не в женщине, а в мужчине.
Важно понимать, что чем моложе организм, тем быстрее происходит оплодотворение.
Чтобы определить проблему, необходимо пройти тщательное обследование в клинике по планированию семьи обоим партнерам.
Никаких внешних симптомов для определения бесплодия не существует, но есть причины, которые косвенно влияют на организм.
- воспаление малого таза;
- инфекции, переданные через половой контакт: хламидии, уреаплазма, генитальный герпес, микоплазма. Вирусы могут вызвать гнойные хронические воспаления в шейке матки или придатках. Эндометрит, сальпингит, не всегда проявляются сразу – при выявлении заболевания часто диагностируют спайки на стенках матки или малом тазу, которые мешают качественной имплантации эмбриона;
- патологические внутренние дефекты (отсутствие яичников или матки, гипоплазия, внутриматочная перегородка, детская матка, миома, атрезия влагалища – срастание влагалищных стенок).
- непроходимость труб (встречается в 30%);
- трубно-перитонеальное бесплодие из-за множественных спаек или дисфункции внутритрубных ресничек, отвечающих за движение яйцеклетки;
- опухоль, киста;
- большое количество пролактина из-за недостатка желтого тела (нарушение кровоснабжения, последствия травм, мастопатия);
- возрастная категория. После 35 лет забеременеть сложнее;
- сбой работы эндокринной системы (эндометриоз). Спровоцировать сбой может опухоль яичников;
- поликистоз – преобладание мужских гормонов, гиперсекреция инсулина поджелудочной железы, гипотиреоз;
- вследствие ожирения, плохой метаболизм оказывает негативное влияние на гормональный фон;
- ранний климакс (до 50 лет);
- наличие спирали;
- гормональное нарушение;
- сбои менструального цикла, длительная задержка (аменорея), нарушение овуляции;
- затяжные депрессии, нервные срывы;
- последствия после операций на кишечник, мочевой пузырь и другие внутренние органы в малом тазу;
- частые аборты.
Бывает первичным (не было ни одного зачатия), и вторичным – если беременность уже наступала. Не важно, чем она завершилась – благополучным родоразрешением или выкидышем.
По статистике, после обследования в 60% причина бесплодия кроется в женщине и 40% – оплодотворение невозможно из-за мужской импотенции, некачественной спермы, ее низкой активности или других заболеваний по мужской части.
В 15% случаев, болезнь не выявляется или кроется в психологическом внушении: страх родов или нежелание испортить фигуру блокируют репродуктивную функцию.
Психологические проблемы играют важную роль – от пережитых в прошлом потерь (выкидыш) или плохих отношений внутри семьи, очень сложно решиться на серьезный шаг.
Если беременность не наступает по иным причинам, вполне возможно исправить ситуацию при помощи медикаментозных препаратов, коррекции веса или своевременно проведенной операции.
Несмотря на огромное количество факторов, при желании можно избавиться от болезни и зачать здорового ребенка.
Исключением является абсолютное бесплодие, когда отсутствуют яичники или матка.
Врач, к которому нужно обратиться в первую очередь – гинеколог.
Для постановления диагноза очень важно дать полную информацию о своем здоровье: сколько было выкидышей, имеются ли дети, какие заболевания были перенесены, были ли ВИЧ инфекции, прерывался ли менструальный цикл, а если нет, то, как долго он длился.
Так же следует указать количество партнеров и половых контактов, методы контрацепции (использовалась ли спираль).
После получения подробной информации, проводят детальный осмотр. При этом отдается большое значение развитости молочных желез, состоянию щитовидной железы и брюшной полости.
Проводят тесты: посткоитальный (наблюдают за активностью сперматозоидов), делают оценку цервикальной слизи (устанавливают уровень эстрогена), для установления точной овуляции и активности яичников, строят кривую базальной температуры.
Также необходимо сдать анализы на гормональный фон (сверка уровня тестостерона, пролактина, прогестерона, кортизола).
Определяют содержание антиспермальных антител в кровяных клетках и цервикальной слизи, при необходимости назначают рентгенографию и кольпоскопию для исключения эрозии, цервицита.
В зависимости от причины направляют на рентгенографию легких (если обнаружен туберкулез) или черепа (при нарушениях менструального цикла).
Обязательно проведение гистеросальпингографии и УЗИ – рентгенограммы матки и труб на предмет воспалений или спаечных процессов.
Если ситуация не запущена, с помощью операции удаляют кисту или миому, спайки, «продувают» или развязывают трубы (если женщина их когда-то перевязывала).
Гистероскопия заключается во введении в маточный зев специального аппарата с видео наконечником.
Осмотр проводят при жалобах на частые выкидыши, повторное неудачное искусственное оплодотворение, частые кровотечения. Тщательная диагностика позволит увидеть все стороны маточных стенок, оценить ситуацию.
Лапараскопия отличается от первого способа тем, что проводится через маленький разрез в брюшной полости, практически бескровна и не оставляет рубцов.
Если причина имеет гормональную основу, прописывают такие препараты как:
- «Утрожестан»;
- «Серофен»;
- «Дюфастон»;
- Трибестан»;
- Гормональные инъекции «Гонадотропин», «Гонадолиберин».
Минусы лечения гормональными препаратами – возможно появление лишнего веса, влагалищный дисбаланс, но плюсы от лечебного курса впечатляют.
При благоприятном исходе партнеры проходят терапию под названием «запланированное зачатие».
Главное правило заключается в точном подсчете дней до овуляционного цикла. Расчет можно провести специальным тестом, который продается в аптеке.
Можно применить один из методов – врачебное введение сперматозоидов в яйцеклетку (искусственная инсеминация).
Не стоит забывать про ЭКО – самый эффективный способ на данный момент.
При сексуальном контакте следует избегать дополнительных смазок или лечебных спринцеваний, лучше отдавать предпочтение миссионерской позе и не вставать с постели сразу же после полового акта.
Если все старания не дали результата – всегда есть возможность усыновить малыша, и любить его как родного. Выход есть из любой ситуации.
источник
Внутриматочная спираль – это средство контрацепции, устанавливаемое непосредственно в полость матки. Препарат механически мешает сперматозоидам пройти свой путь и встретиться с яйцеклеткой, а также препятствует имплантации плодного яйца, если зачатие все-таки произойдет. На сегодняшний день большой популярностью пользуются гормональные внутриматочные системы (Мирена). Такой контрацептив, помимо прочих эффектов, частично подавляет овуляцию, за счет чего значительно снижается вероятность наступления нежелательной беременности.
Итак, перед вами самые часто задаваемые вопросы о внутриматочных спиралях – все, что вы хотели узнать у доктора, но до сих пор не решались спросить.
На сегодняшний день гормональные спирали считаются гораздо более эффективным и надежным средством. Индекс Перля внутриматочной системы Мирена составляет менее 1, тогда как для медьсодержащих ВМС он составляет до 3. Окончательный выбор спирали осуществляется вместе с лечащим врачом с учетом всех возможных показаний и противопоказаний.
Преимущества гормональных спиралей:
- Обеспечивают надежную защиту от нежелательной беременности (индекс Перля составляет менее 1, тогда как для медьсодержащих ВМС — до 3).
- Меняют менструальный цикл: месячные становятся скудными и малоболезненными. Возможно развитие аменореи, когда менструации совсем прекратятся. Это улучшает общее состояние женщины и снижает риск развития анемии.
- Обладают лечебным эффектом, применяются при некоторых гинекологических заболеваниях.
Плюсы негормональных спиралей:
- Не содержат в своем составе прогестерон, а значит, исключены нежелательные эффекты, связанные с его влиянием на организм.
- Стоят дешевле, чем гормональные внутриматочные системы.
Мирена – это гормональная система, содержащая левоноргестрел. Спираль вводится в полость матки, гормон постепенно выделяется, оказывая свой контрацептивный эффект. Срок установки ВМС – 5 лет. Мирена применяется не только для защиты от нежелательной беременности, но и с лечебной целью при миоме матки и некоторых других состояниях.
Да, это возможно. Во многом это зависит от квалификации врача, устанавливающего спираль, но большую роль играет и соблюдение рекомендаций гинеколога. Если есть малейшие подозрения на то, что спираль выпала, следует обратиться к врачу.
- Ощущение инородного тела во влагалище.
- Боль внизу живота.
- Появление во влагалище части внутриматочной спирали.
Даже при частичном выпадении контрацептивный эффект снижается. Возможно незапланированное зачатие ребенка. При подозрении на экспульсию внутриматочного контрацептива нужно как можно скорее обратиться к врачу. Обратно выпавшее средство не вводится, но врач может поставить другую спираль.
Если на фоне выпадения спирали был незащищенный половой акт, следует задуматься о мерах экстренной контрацепции.
Основной механизм защиты от нежелательной беременности – препятствие движению сперматозоидов (и торможение овуляции для системы Мирена). Если зачатие все же произойдет, плодное яйцо, скорее всего, не сможет прикрепиться к истонченному эндометрию, и произойдет выкидыш на очень ранних сроках. При таком раскладе внутриматочную спираль можно считать абортивной системой, однако на практике подобный исход случается крайне редко. Эффективность ВМС достаточно высока, и в большинстве случаев зачатия ребенка не происходит.
Да, такое случается. В редких случаях такая беременность проходит благополучно, и женщине удается доносить ребенка до положенного срока. Будущая мама должна наблюдаться у гинеколога, контролировать состояние плода и отслеживать собственные ощущения. Довольно часто беременность на фоне спирали заканчивается выкидышем в первом триместре. Это утверждение справедливо как для Мирены, так и для негормональных ВМС.
Спираль, находящаяся в полости матки, увеличивает риск эктопической беременности. О расположении плодного яйца вне матки говорят такие симптомы:
- задержка менструации;
- боль внизу живота (как правило, на стороне пораженной трубы);
- кровянистые выделения из половых путей.
Выставить точный диагноз поможет УЗИ.
При правильной установке внутриматочной спирали она никак не ощущается во время интимной близости. В редких случаях партнер может заметить усики ВМС. В этом случае нужно попасть на прием к врачу. Доктор аккуратно обрежет длинные усики, и проблема будет решена.
После завершения менструации следует аккуратно ввести два пальца во влагалище и попытаться нащупать усики спирали. Тонкие нити находятся глубоко во влагалище, но обычно женщине удается обнаружить их внутри. Если усики не определяются, нужно обратиться к врачу.
Усики спирали должны быть доступны женщине для самостоятельного распознавания. Если усики невозможно нащупать пальцами, нужно срочно обратиться к врачу. На приеме доктор выяснит, на месте ли спираль и при необходимости поправит ее расположение в матке.
Вводить и извлекать внутриматочную спираль должен только врач акушер-гинеколог. Самостоятельное введение или удаление ВМС запрещено!
Введение внутриматочной спирали проводится в первые дни цикла. В это время шейка матки слегка приоткрыта, и контрацептив легко проходит в полость матки. Удаление ВМС проводится спустя 5 лет или более (зависит от типа спирали). При развитии осложнений контрацептив может быть извлечен в любое время непосредственно на приеме у врача.
Женщинам, не испытавшим радость материнства, внутриматочная спираль не ставится. Исключение составляет Мирена. Гормональная система может быть установлена только с лечебной целью и по строгим показаниям, когда иные методы неэффективны или недоступны. Дело в том, что внутриматочная спираль закономерно приводит к развитию асептического воспаления, что крайне нежелательно перед первой беременностью.
Да, это возможно. Сахарный диабет не является противопоказанием к установке спирали. Перед использованием ВМС нелишним будет получить консультацию эндокринолога и пройти необходимое обследование.
Внутриматочная система может быть установлена при субсерозной опухоли или интерстициальной миоме, полностью расположенной в мышечном слое. В случае субмукозного узла, деформирующего полость матки, показано его предварительное удаление. Перед установкой ВМС необходимо пройти УЗИ и другие обследования. При миоме обычно вводится гормональная система Мирена.
Субмукозная, или подслизистая миома располагается близко к эндометрию или даже выходит в полость матки. При такой локализации узла спираль не ставится. Установка Мирены возможна после удаления миомы.
Внутриматочная спираль обычно ставится сроком на 5 лет. По истечении этого времени нужно обязательно извлечь ВМС, иначе возможно развитие осложнений:
- воспаление матки и придатков;
- поражение шейки матки;
- бесплодие.
При длительном нахождении в полости матки спираль может врасти в стенки органа, и избавиться от ВМС можно будет только хирургическим путем.
Длительное использование Мирены также не рекомендуется. По истечении срока действия гормон левоноргестрел прекращает выделяться, и контрацептивный эффект заканчивается. Возможно наступление нежелательной беременности. Все остальные риски, связанные с длительным использованием спирали, также сохраняются.
Да, это возможно. ВМС вводится в течение 5 дней после незащищенного полового акта по стандартной схеме. Поскольку установки спирали требует полного обследования пациентки, этот метод не нашел широкого применения. В качестве посткоитальных препаратов применяются другие доступные средства .
ВМС в качестве экстренного контрацептива не используется:
- у нерожавших женщин;
- при воспалительных заболеваниях органов таза;
- при незащищенном половом акте с высоким риском заражения ИППП.
Да, это возможно. Спираль не влияет на лактацию, гормон левоноргестрел не проникает в грудное молоко. Выбранный метод контрацепции не опасен для ребенка. Перед установкой спирали необходима консультация врача.
Срок установки спирали или гормональной системы Мирена:
- После самостоятельных родов – через 6 недель.
- После кесарева сечения – через 3-6 месяцев.
- После аборта – в день прерывания беременности.
ВМС вводится на 5-7 день менструального цикла. В это время шейка матки слегка приоткрыта, что облегчает введение спирали. Ко всему прочему, в этот период минимален риск нежелательной беременности.
При введении ВМС могут быть незначительные тянущие боли внизу живота, которые проходят в течение получаса. Специального лечения не требуется. Если боли сохраняются или усиливаются, необходимо срочно обратиться к врачу.
Удаление ВМС из матки — это несколько неприятный, но совсем не болезненный процесс. Процедура занимает несколько минут и не причиняет дискомфорта женщине. Обезболивание не требуется. После извлечения спирали могут ощущаться умеренные тянущие боли внизу живота, которые проходят в течение суток.
После установки медьсодержащих ВМС может несколько увеличиться объем выделений во время менструации. И напротив, использование гормональной системы Мирена снижает интенсивность кровотечения. Возможно наступление аменореи – полного отсутствия менструаций, и это вариант нормы.
В первый месяц после установки ВМС лучше использовать гигиенические прокладки. В дальнейшем можно без опаски вводить тампоны во время менструации. Спираль находится в матке, тампон — во влагалище, и эти два девайса не соприкасаются. Даже если тампон задевает усики контрацептива, ничем опасным это женщине не грозит.
При использовании системы Мирена у части женщин наблюдается аменорея – полное отсутствие менструаций в течение длительного времени. Это нормально, и после извлечения спирали менструальный цикл восстановится. Лечение не требуется.
В определенных случаях отсутствие менструации может указывать на беременность. Рекомендуется сделать тест или сдать кровь на ХГЧ.
Да, внутриматочная спираль не мешает физическим нагрузкам, тренировкам в спортзале, посещению бассейна и занятиям спортом. Ограничения накладываются только в первый месяц после установки ВМС. В этот период рекомендуется воздержаться от физических нагрузок. В дальнейшем можно вести привычный образ жизни без ограничений.
На сегодняшний день нет никаких данных за то, что ВМС (в том числе Мирена) провоцирует развитие злокачественных опухолей матки или придатков. При уже имеющихся новообразованиях репродуктивных органов спираль не ставится.
Известно, что некоторые препараты (антибиотики, аспирин) снижают контрацептивный эффект ВМС. Необходима консультация лечащего врача. Если требуется длительный курс приема потенциально опасного препарата, рекомендуется во время лечения дополнительно использовать презервативы или спермициды.
При хорошей переносимости и отсутствии противопоказаний перерыв не делается. Новую спираль можно ввести в день извлечения предыдущей. По показаниям врач может порекомендовать сделать перерыв (например, при развитии воспалительных процессов в матке или во влагалище).
В первые семь дней рекомендуется воздержаться от интимной близости или использовать презерватив. Незащищенный контакт в этот время может привести к нежеланной беременности. В дальнейшем нет никаких ограничений на половую жизнь.
Стоимость внутриматочной спирали составляет от 500 до 10 тысяч рублей (для Мирены).
Автор: врач акушер-гинеколог Екатерина Сибилева
источник

 при правильном подборе эффективность близка к 100%
при правильном подборе эффективность близка к 100%