В настоящее время происходит процесс формирования новой медицинской дисциплины — клинической андрологии. В некоторых регионах мира, как и в нашей стране, лечением мужского бесплодия занимаются врачи самых различных специальностей — урологи, сексопатологи, венерологи, эндокринологи, психиатры, хирурги.
Причем в практическом здравоохранении существует парадоксальный факт неодинакового развития андрологии, эндокринологии и гинекологии как медицинских дисциплин.
С одной стороны имеется хорошо организованная система профилактической и лечебной помощи женщинам в виде специализированных гинекологических клиник и женских консультаций; осуществляется интенсивная подготовка врачей-гинекологов. И, с другой стороны, наблюдается недостаточность специализированной помощи при мужском бесплодии, самостоятельных стационаров и специально подготовленных врачей-андрологов.
Бесплодие и эректильная дисфункция при ожирении.18 сентября 2014
Подобная ситуация возникла при сравнении эндокринологии и андрологии.
Очень часто больные с заболеваниями репродуктивной системы наблюдаются врачами-эндокринологами и никуда больше не обращаются. Таким пациентам не оказывается высокоспециализированная медицинская помощь длительное время. Иная ситуация обстоит с урологической помощью. Существует множество медицинских центров и урологических клиник , где лечение урологических заболеваний проводится на высоком уровне.
Мы считаем, что все пациенты с заболеваниями репродуктивной сферы должны лечиться у андролога. По поводу лечения хронического простатита можно сказать следующее. Хронический простатит является заболеванием, лечение которого следует проводить в урологических клиниках.
И тут же возникает вопрос – как же быть с пациентами, имеющими сопутствующие заболевания?
Например, у пациента с бесплодием имеется сопутствующая патология в виде гастрита, язвенной болезни 12-перстной кишки или ишемической болезни сердца.
Никому и в голову не придет сказать, что лечение мужского бесплодия будет проводить врач-терапевт. С этим все правильно.
Похожая ситуация имеется и в венерологии. Лечением сифилиса и гонореи занимаются венерологи. А вот лечением остальных половых инфекций могут заниматься, как гинекологи, так и урологи.
Пациент лечится у андролога, получая необходимые консультации у терапевта по поводу гастрита или язвы 12-перстной кишки.
Подобная ситуация складывается при сравнении андрологии и эндокринологии.
Больные с мужским бесплодием наблюдаются врачом андрологом, который должен проводить адекватную терапию и решить вопрос, связанный с бесплодием.
А по поводу патологии эндокринных органов при таких заболеваниях, как тиреотоксикоз или сахарный диабет пациенты проходят лечение у врача-эндокринолога.
Самый сложный вопрос, который возникает при этом – это назначить адекватную совместимую терапию и исключить несовместимость лекарственных препаратов.
Попробуем более подробно углубиться в основы гормональной регуляции. Гормоны в переводе с греческого языка (греч. hormao — возбуждаю, побуждаю).
«Гормон» — это вещество, приводящее в движение. Железы внутренней секреции вырабатывают более 100 видов гормонов. Все гормоны находятся в определенном балансе между собой и оказывают целенаправленное влияние на деятельность органов и тканей.
Регуляция жизненных процессов в организме человека происходит путем нейронной передачи импульса через аксоны и детриты и гуморальной регуляции. Это — основные пути регуляции всех биохимических процессов. Гуморальная регуляция осуществляется через химические вещества органического и неорганического строения.
Исследования гипофизарно-тестикулярной регуляции начаты O.Fevold с соавторами (1937), обнаружившими два гормона передней доли гипофиза: фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ), введение которых гипофизэктомированным крысам предотвращает атрофию семенников. Эти открытия способствовали созданию концепций о гуморальном гипофизарном контроле функции семенников по принципу обратной связи. Андрогены (греч. — мужество, храбрость) — общее собирательное название группы стероидных гормонов, производимых половыми железами и корой надпочечников и обладающих свойством в определённых концентрациях вызывать андрогенез, вирилизацию организма — развитие мужских вторичных половых признаков — у обоих полов.
В настоящее время выявлены важные гормональные связи между гипоталамусом, гипофизом и яичками с расшифровкой основных механизмов синтеза андрогенов клетками Лейдига. Как известно, функциональная активность клеток Лейдига (интерстициальных эндокриноцитов) регулируется ЛГ, который связывается ЛГ-рецепторами, находящимися на поверхности цитоплазматической мембраны. Было установлено, что на одной клетке Лейдига имеется около 20000 ЛГ-рецепторов с плотностью распределения 13 ЛГ-рецепторов на 1нм цитоплазматической мембраны.
Андрогены оказывают:
1.сильное анаболическое действие.
2. повышают синтез белков и тормозят их распад.
3. Повышают утилизацию глюкозы.
4. Понижают уровень глюкозы в крови.
5. Увеличивают мышечную массу и силу.
6. Способствуют уменьшению жировой массы по отношению к мышечной массе.
7. Понижают уровень холестерина и липидов в крови.
8. тормозят развитие атеросклероза и сердечно-сосудистых заболеваний, но в меньшей степени, чем эстрогены (отчасти именно поэтому у мужчин продолжительность жизни меньше и сердечно-сосудистые заболевания чаще и развиваются в более молодом возрасте.
9. Андрогены повышают возбудимость психосексуальных центров ЦНС, либидо (сексуальное влечение) у обоих полов.
10. частоту и силу эрекций полового члена у мужчин, силу эрекции клитора у женщин. У женщин андрогены понижают секрецию влагалищной смазки, в силу чего при высоком уровне андрогенов у женщин половой акт может стать болезненным.
Андрогены вызывают появление или развитие мужских вторичных половых признаков:
1 понижение и огрубение голоса,
2 рост волос на лице и теле по мужскому типу,
3 превращение пушковых волос на лице и теле в терминальные, усиление секреции пота и изменение его запаха,
4. увеличение размеров полового члена и яичек до генетически заданного максимума,
5. пигментацию мошонки и развитие складчатости кожи мошонки,
6. пигментацию сосков,
7. формирование мужского типа лица и скелета,
8. увеличение размеров простаты и количества секрета в ней.
9. При определённой генетической предрасположенности (наличии в коже головы фермента 5-альфа-редуктазы) андрогены могут вызывать облысение головы по мужскому типу.
У мужчин — тестостерон и дегидротестостерон находятся в тесном взаимодействии. В органах-мишенях (простате, семенных пузырьках и коже) тестостерон выступает в роли метаболитов. Это означает, что тестостерон, достигнув органа-мишени, при помощи 5-альфа-редуктазы превращается в дегидротестостерон, который оказывает биологический эффект.
В других органах-мишенях, таких как мышцы и почки, действие андрогенов осуществляется напрямую. В сравнении с тестостероном биологическая активность других андрогенов, таких как андростендиол, андростерон и эпиандростерон, ниже в 5-20 раз.
Исследования гормонов при мужском бесплодии:
- Тестостерон
- Тестостерон свободный
- ГСПГ (глобулин, связывающий половой гормон)
- ЛГ
- ФСГ
- пролактин
- Определение экскреции 17-КС в моче
- андростендиол
- дегидроэпиандростерон-сульфат (ДГЭА-С)
- дегидроэпиандростерон (ДГЭА)
Исследование гормонов обязательно дополняется другими анализами крови — общим анализом крови и биохимическим анализом крови.
Рассмотрим три основных заболевания, наиболее часто встречающихся в андрологии:
1. мужское бесплодие
2. эректильная дисфункция
3. гипогонадизм.
А также оценим влияние гормонов щитовидной железы на гипоталамо-гипофизарно-тестикулярную систему.
При мужском бесплодии основной причиной проверки гормонального статуса мужчины являются плохие показатели спермограммы – малое количество и плохое качество сперматозоидов. Гормональное исследование позволяет судить о процессах, происходящих на всех уровнях мужской гормональной системы (гипоталамус, гипофиз, яички).
При эректильной дисфункции показано исследование гормонального статуса у всех пациентов.У 70% пациентов отмечаются изменения уровня гормонов.
При гипогонадизме также следует определять гормональный статус пациента. Без этого не может быть установлен правильный диагноз (подтвержденный).
Гипогонадизм (мужской) — патологическое состояние, обусловленное недостаточной секрецией андрогенов и нарушением сперматогенеза.
Этиология:
1. Врожденное недоразвитие половых желез
2. Токсическое воздействие
3. Инфекционное
4. Лучевое поражение
5. Нарушение функции гипоталамо-гипофизарной системы
А) Гипогонадизм как самостоятельное заболевание:
1. гипергонадотропный гипогонадизм;
2. гипогонадотропный гипогонадизм;
3. нормогонадотропный гипогонадизм.
Б) Гипогонадизм у лиц с аберрациями половых хромосом.
В) Симптоматический гипогонадизм (при эндокринных и не эндокринных заболеваниях).
Г) Гипогонадизм, сопровождающийся нарушениями половой дифференцировки (без хромосомных аберраций).
Заболевания гипофиза, приводящие к мужскому бесплодию:
1. Гипопитуитаризм
2. Гиперпролактинемия
3. Неактивный ЛГ ( в результате мутаций гена ЛГ)
Андрологические заболевания, приводящие к мужскому бесплодию:
1. Анорхизм – врожденный или приобретенный в результате травмы гонад или операции.
2. Чистая дисгенезия гонад – дефект Y- хромосомы.
3. Смешанная дисгенезия гонад – задержка развития тестикул, расстройства синтеза в тестикулах плода.
4. Персистенция мюллеровых протоков — отсутствие антимюллерова гормона.
5. Синдром клеток Сертоли ( радиотерапия, медикаменты, инфекции), 6. Аплазия клеток Лейдига – мутация гена ЛГ.
7. Мужской псевдогермафродитизм — из-за дефекта ферментов биосинтеза тестостерона.
8. Синдром Клайнфельтера – хромосомная аберрация.
9. Х У У –синдром — хромосомная аберрация.
10. Синдром ХХ-мужчины — неполная транслокация части У-хромосомы.
11. Синдром Нунан (45 ХО) — неполная транслокация части У-хромосомы.
12. Опухоли яичка – неизвестная этиология.
13. Варикоцеле (тяжелая форма) -нарушение притока крови к яичку в результате венозной недостаточности.
14. Орхит – инфекции.
15. Глобозооспермия – нарушения сперматогенеза.
16. Биологически неактивный ФСГ.
17. Синдром неподвижных яичек.
18. Идиопатическое мужское бесплодие.
19. Системные заболевания – хпн, гемохроматоз.
20. Экзогенные токсины – медикаменты, облучение, алкоголь.
13. Варикоцеле (тяжелая форма) -нарушение притока крови к яичку в результате венозной недостаточности.
14. Глобозооспермия – нарушения сперматогенеза.
15. Биологически неактивный ФСГ.
16. Синдром неподвижных яичек.
17. Идиопатическое бесплодие.
18. Системные заболевания – хпн, гемохроматоз.
19. Экзогенные токсины – медикаменты, облучение, алкоголь
А теперь определим роль щитовидной железы в обменных процессах и как этот маленький орган может вызвать мужское и женское бесплодие.
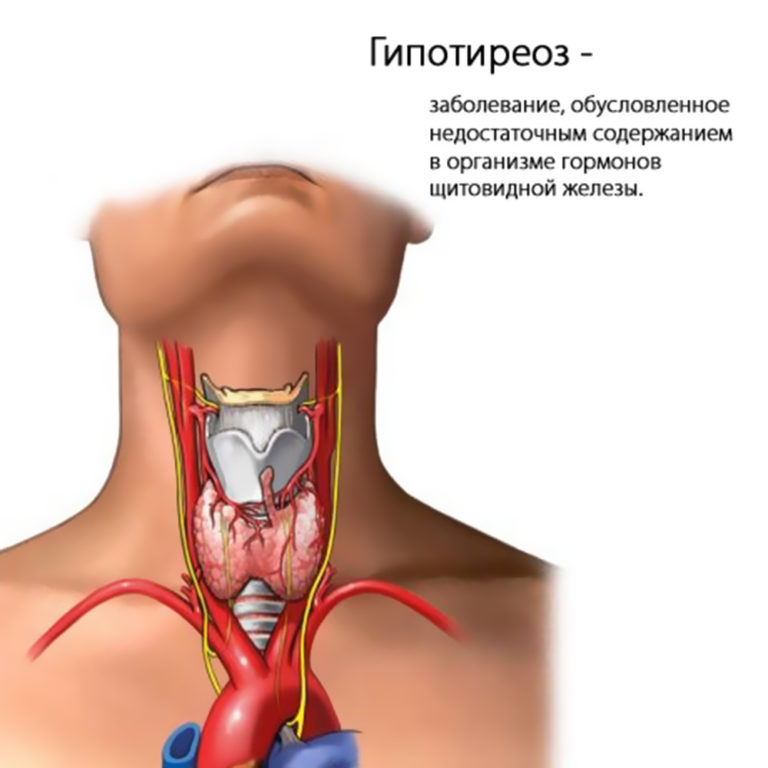
Итак, щитовидная железа состоит из двух долей — правой и левой, соединённых узким перешейком (isthmus).
Этот перешеек расположен на уровне второго-третьего кольца трахеи. Боковые доли охватывают трахею и прикреплены к ней соединительной тканью. Форму щитовидной железы можно сравнить с буквой Ф.
Щитовидная железа — железа внутренней секреции, в клетках которой — тироцитах — вырабатываются два гормона (тироксин, трийодтиронин), контролирующие обмен веществ и энергии, процессы роста, созревания тканей и органов. В щитовидной железе имеются «C-клетки (парафолликулярные), относящиеся к диффузной эндокринной системе, секретируют кальцитонин — один из факторов регулирующих обмен кальция в клетках, участник процессов роста и развития костного аппарата (наряду с другими гормонами).
В нашей лекции мы не будем перечислять все возможные заболевания щитовидной железы, начиная от узлового зоба и заканчивая аутоиммунным тиреоидитом или зобом Хашимото.
Рассмотрим функциональные состояния щитовидной железы и ее влияние на метаболические процессы в организме. Понимание этих процессов лежит в основе лечения мужского бесплодия, осложненного сопутствующей патологией щитовидной железы. Дисбаланс уровня гормонов щитовидной железы может вызывать:
1. Ее гиперфункцию – гипертиреоз, тиреотоксикоз.
2. И ее гипофункцию – гипотиреоз.
3. Ускорение метаболизма
4. Усиление теплопродукции
5. Сжигание жира
6. Стимулирующий эффект на ЦНС
7. Подавление аппетита
8. Снижение потребности во сне
9. Повышение физической работоспособности
10. Тахикардия
11. Диарея
12. Повышение давления
13. Возбужденность
14. Бессонница
15. Мышечная дрожь
16. Потливость
17. Чувство жара
18. Снижение функции щитовидной железы (возникает при длительных курсах и очень высоких дозах тироксина, при употреблении рекомендуемых доз, функция восстанавливается уже через 3-4 недели) 19. Аллергическая сыпь
Таким, образом, тиреоидные гормоны оказывают влияние на важнейшие биологические процессы:
1. рост,
2. развитие организма,
3. дифференцировку тканей,
4. деятельность сердечно-сосудистой системы,
5. регуляцию нервной систем,
6. функциональное состояние сперматогенеза.
Удаление щитовидной железы вызывает остановку роста, полового развития и приводить к мужскому бесплодию. При наступившей гипофункции развивается карликовость и нарушается окостенение скелета. Она влияет на процесс регенерации (восстановления) тканей, ускоряя или замедляя этот процесс. В последнее время появились данные о влиянии гормонов на генетическую систему.
Кроме того, так как деятельность щитовидной железы регулируется центральной нервной системой и гипофизом, при ее удалении или недостаточности быстро развивается умственная отсталость и нарушается дифференцировка клеток мозга.
Таким образом, гипофункция щитовидной железы может приводить к мужскому бесплодию из-за нарушения сперматогенеза и снижению уровня половых гормонов.
Замедление обменных процессов приводит в конечном счете к эректильной дисфункции из-за гипофункции щитовидной железы.
У пациентов с гипогонадизмом и недостаточным развитием ядер окостенения, определяемым по рентгенограммам следует помнить, что это может быть результатом гипотиреоза.
Результатом уровня гормонов щитовидной железы могут быть заболевания гипофиза, приводящие к нарушению синтеза ТТГ (тиреотропного гормона).
Таким образом, у всех больных с патологией органов репродукции следует оценивать состояние функциональной активности щитовидной железы. А при изменении уровня гормонов (особенно при гипофункции) принять решение о необходимости коррекции уровня тироксина (Т 4) и трийодтиронина(T 3).
Резюмируя выступление, подведем итоги. При гиперфункции щитовидной железы, прежде всего, показано лечение основного заболевания, приводящее к тиреотоксикозу (узловой зоб, диффузный токсический зоб, аутоиммунный тиреоидит (зоб Хашимото). По показаниям может быть выполнена одна из операций: резекция долей щитовидной железы, гемитиреоидэктомия или даже тиреоидэктомия (при раке щитовидной железы). И лишь в дальнейшем показано проведение комплексного лечения мужского бесплодия.
ПОНРАВИЛАСЬ СТАТЬЯ? Ставьте ЛАЙК и ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ!
источник
Заболевания щитовидной железы очень часто являются причиной бесплодия и у женщин и у мужчин.
Щитовидная железа – это орган эндокринной системы, который вырабатывает несколько гормонов. Наиболее важные из них, регулирующие практически все функции организма – трийодтиронин (Т3) и тетрайодтиронин (тироксин, Т4).
Эти гормоны влияют и на репродуктивную систему человека. Поэтому повышение или понижение активности щитовидной железы может стать причиной бесплодия.
У многих женщин не в полной мере функционирует щитовидная железа, и бесплодие наблюдается далеко не у каждой из них. Однако такие случаи бывают.
Нарушение деятельности щитовидной железы – одна из возможных причин эндокринного бесплодия.
При гипотиреозе (низком уровне тиреоидных гормонов) оно развивается, потому что:
- нарушается инактивация эстрогенов;
- нарушается регуляция образования фолликулостимулирующего гормона (ФСГ) по принципу обратной связи;
- подавляется овуляция и нарушается менструальный цикл.
Таким образом, фертильность снижается вследствие нарушения процесса созревания яйцеклетки, и виноватой в этом может быть щитовидная железа. Бесплодие у женщин в таком случае приходится лечить с использованием заместительной терапии.
Гормоны назначаются пожизненно, вне зависимости от того, собирается женщина беременеть самостоятельно, делать ЭКО, или же она вообще не планирует иметь детей.
Для выявления патологии нужно сдать анализ крови на гормоны щитовидной железы. При бесплодии в «ВитроКлиник» это исследование могут назначить женщинам, даже при отсутствии явных симптомов, указывающих на гипотиреоз или тиреотоксикоз.
Эти патологии часто протекают вообще без выраженных клинических проявлений, и только путём проведения лабораторной диагностики можно обнаружить заболевания щитовидной железы. Бесплодие в таком случае лечится с участием врача эндокринолога.
У мужчин гипотиреоз или тиреотоксикоз тоже может стать причиной нарушения фертильности. Это происходит из-за нарушения качества спермы. Но для мужчин с бесплодием анализы на гормоны щитовидной железы обязательными не являются. Во-первых, эти патологии у них встречаются значительно реже, чем у женщин. Во-вторых, заболевания щитовидной железы далеко не всегда нарушают мужскую фертильность.
Нередки случаи, когда вступать в протокол ЭКО щитовидная железа не позволяет, и процедуру приходится переносить на несколько месяцев или даже на целый год. Функция органа может быть усилена (тиреотоксикоз) или ослаблена (гипотиреоз).
Снижение функции – это более благоприятная ситуация для наступления беременности, если сравнивать эти два заболевания щитовидной железы, и ЭКО в таком случае можно будет провести уже через 1-2 месяца.
Именно столько времени потребуется, чтобы подобрать заместительную терапию тиреоидными гормонами и нормализовать уровень ТТГ в крови (гормон гипофиза, регулирующий секрецию тироксина и трийодтиронина).
Тиреотоксикоз требует более продолжительного лечения, и вступать с этим заболеванием в протокол ЭКО нельзя.
Повышенная функция щитовидной железы не всегда снижает вероятность оплодотворения, но при этом тиреотоксикоз значительно увеличивает шансы:
- неблагоприятного исхода беременности (замирание на ранних сроках);
- осложнений (фетоплацентарная недостаточность, эклампсия, отслойка плаценты);
- задержки внутриутробного развития плода.
Поэтому нужно сначала нормализовать гормональный фон, и только после этого беременеть.
Используют три метода лечения:
- Разрушение щитовидной железы радиоактивным йодом. Затем пожизненная заместительная гормональная терапия.
- Хирургическое удаление щитовидной железы. Принцип аналогичный. ЭКО без щитовидной железы можно будет сделать через год, на заместительной гормональной терапии.
- Лечение тиреостатиками. Наиболее неблагоприятный вариант для женщины, планирующей беременность, из-за больших временных затрат. Результаты лечения можно оценить только через 2 года терапии. Причем, не всегда они могут оказаться положительными.
Грамотные эндокринологи «ВитроКлиник» подбирают своим пациентам оптимальное лечение, которое направлено на нормализацию гормонального фона для естественного зачатия или получения долгожданной беременности с помощью ЭКО.
Если обнаружен узел на щитовидной железе, ЭКО проводят только после дополнительных исследований, направленных на исключение гипотиреоза и тиреотоксикоза.
Если узел больше 1 см, делают биопсию, чтобы исключить онкологию. При отсутствии злокачественных новообразований, нормальном уровне гормонов щитовидной железы и ТТГ в крови, можно вступать в протокол ЭКО.
источник
У многих эндокринологических пациентов отмечается бесплодие. Секреция всех гормонов контролируется гипоталамо-гипофизарной системой, щитовидка тесно связана с этим комплексом. Это один из главных эндокринных органов, который контролирует работу всего организма. Под влиянием тиреоидных гормонов созревают яйцеклетки, происходит их оплодотворение, имплантация эмбриона в матку. Поэтому гипотиреоз и бесплодие у женщин имеют очень тесную связь.
Нормы гормонов щитовидной железы указывают на адекватную работу системы гипофиз-гипоталамус.
Таблица 1. Норма гормонов щитовидной железы.
В норме в крови преобладает тироксин или Т4, а периферические ткани тироксин преобразуют в трийодтиронин (Т3). Именно этим гормоном обусловлены эффекты щитовидной железы, поскольку он более биологически активен.
Основная часть Т4 в крови связана с белком – тироксин-связывающим глобулином. Его нужно исследовать при выявлении бесплодия.
ТТГ – тиреотропный гормон, синтезируется гипофизом, регулирует секрецию щитовидки. Если его значения повышены, то это может говорить о недостаточности активности щитовидной железы, в итоге возникает бесплодие у женщин и мужчин.
Антител к тиреоидной пероксидазе ТПО в норме быть не должно. Именно ТПО образует Т4 и Т3 в железе.
Тиреоглобулин – белок, который хранит в себе йод и принимает участие в синтезе тироксина и трийодтиронина.
Если в крови повышены антитела к рецепторам ТТГ, то тиреотропный гормон не может нормально влиять на орган-мишень – щитовидную железу.
Функции щитовидной железы весьма обширны. Она принимает участие во всех видах обмена, контролирует продукцию других гормонов, в том числе зачатие и беременность. Нужно выделить следующие ее функции:
- адекватный рост, физическое, умственное и психическое развитие;
- формирование скелета;
- все виды обмена: жировой, белковый, углеводный;
- действие на гипофиз с возникновением обратной связи посредством тиреотропина;
- влияние на сердечно-сосудистую систему;
- регуляция половой функции у мужчин и женщин;
- половое созревание детей;
- контроль за уровнем холестерина;
- основной обмен и температура тела.
Поскольку от щитовидной железы зависит белковый и стероидный обмен, то дисфункция органа приведет к развитию патологических состояний. Когда возникает гипотиреоз, то происходят такие процессы:
- синтез белков замедлен;
- «опасные» липопротеиды повышаются;
- все ткани снижают потребление кислорода;
- основной обмен падает в среднем на 45%;
- соединительная ткань накапливает большое количество гиалуроновой кислоты, которая притягивает много воды.
Все эти механизмы прямым или косвенным образом влияют на репродуктивную систему, вероятность забеременеть, ведь без правильной продукции гормонов зачатие не представляется возможным.
Дефицит ТТГ и бесплодие тесно связаны за счет изменения обменных процессов, эффектов воздействия половых гормонов, нарушения овуляции и менструального цикла.
Тирозин и трийодтиронин влияют на синтез эстрадиола, тестостерона. Происходит искажение продукции, транспорта, метаболизма и эффектов половых гормонов. Снижен тестостерон и эстрадиол как результат дефицита секс-связывающего глобулина.
Поскольку повышена продукция рилизинг-гормонов, то чрезмерно синтезируется как тиреотропин, так и пролактин. Гиперпролактинемия является дополнительным фактором развития бесплодия как у мужчин, так и у женщин.
Гипотиреоз опасен бесплодием еще из-за одного механизма: снижена продукция Т4, что негативно отражается на синтезе дофамина, который регулирует нормальное поступление лютеинизирующего гормона в кровь для развития овуляции и наступления беременности.
Встречается субклинический гипотиреоз. Эта патология может приводить к бесплодию у женщин, особенно при ее прогрессировании до клинически значимого состояния. Характеристика субклинического гипотиреоза – норма Т3 и Т4, но немного повышен ТТГ. Именно в этот период необходимо начинать лечение.
Стать причиной недостаточной функции щитовидки (гипотиреоза) могут такие факторы:
- врожденные дефекты генов синтеза ТТГ;
- опухолевые заболевания, травматические повреждения, кровоизлияния зоны гипофиза;
- терапии радиоактивным йодом;
- хронический аутоиммунный тиреоидит;
- удаление щитовидки полностью или ее части;
- врожденные аномалии развития железы;
- острая нехватка йода в пище;
- дефект в генах, обусловливающих синтез тироксина и трийодтиронина;
- использование медикаментов, токсичных для железы;
- инфекционные поражения гипоталамо-гипофизарной системы.
Заподозрить гипотиреоз при незначительных гормональных колебаниях достаточно сложно. Обнаружить патологию возможно лишь при проведении анализов на уровень гормонов щитовидной железы. Однако, при выраженном нарушении фона развиваются симптомы:
- увеличение массы тела;
- постоянное ощущение зябкости;
- изменение липидного спектра крови;
- отеки кожи лица, отпечатки зубов по краям языка;
- ухудшение обоняния, слуха, осиплость голоса;
- нарушение памяти;
- заторможенность;
- одышка, снижение артериального давления, боли в груди;
- диспептические явления – тошнота, запоры;
- сухость кожных покровов;
- анемичный синдром;
- ломкость волос, ногтей, алопеция;
- изменения менструального цикла;
- отсутствие овуляции.
В том случае, если у ребенка развивается гипотиреоз или он рождается уже с недостатком гормонов щитовидной железы, то возникает кретинизм. Болезнь характеризуется задержкой физического и полового созревания. Такие дети отстают и в интеллектуальном плане. Врожденный гипотиреоз часто сопровождается бесплодием.
Под нарушением цикла при гипотиреозе понимаются такие синдромы:
- аменорея – абсолютное отсутствие овуляции;
- полименорея – месячные наступают чаще чем раз в 25 дней, довольно частый признак гипотиреоза;
- гиперменорея – менструация со значительной потерей крови;
- меноррагия – продолжительность выделений более 7 дней;
- дисфункциональные маточные кровотечения – не связанные с менструацией выделения крови из половых путей.
У мужчин бесплодие при гипотиреозе обусловдено гиперпролактинемией, которая развивается опосредованно, является причиной нарушения продукции спермы.
Тиреотоксикоз характеризуется повышенным содержанием тиреоидных гормонов. Чаще патология поражает женщин. Гиперфункция щитовидной железы (гипертиреоз) приводит к бесплодию. Существует несколько этиопатогенетических факторов развития гипертиреоза:
- патологий щитовидной железы с усиленной продукцией Т3 и Т4 – болезнь Грейвса-Базедова, токсический многоузловой зоб;
- деструкция клеток с массивным выбросом йодтиронинов в кровь;
- передозировка L-тироксина;
- секретирующая опухоль гипофиза, способствующая повышению уровня ТТГ, в ответ на что щитовидка синтезирует большое количество Т3 и Т4.
Тиреотоксикоз или гипертиреоз способен вызвать бесплодие, поскольку происходит дисфункция яичников и надпочечников. У женщин развивается аменорея. У мужчин снижается уровень тестостерона. Если беременность наступает, то неконтролируемый тиреотоксикоз может привести к выкидышу.
Симптомы тиреотоксикоза, или Базедовой болезни:
- тахикардия;
- дефицит веса;
- мышечная слабость;
- чрезмерная потливость;
- тремор рук;
- облысением;
- повышение артериального давления;
- транзиторные параличи;
- отсутствие меснтруации.
Аутоиммунный тиреоидит и бесплодие также имеют тесную связь, поскольку он является причиной развития гипотиреоза. Состояние представляет собой группу гетерогенных нарушений щитовидки, основное звено патогенеза которых заключается в деструкции ткани органа за счет атаки собственной иммунной системы.
Со временем аутоиммунное заболевание щитовидной железы приводит к гормональным дисфункциям из-за развития тиреотоксикоза или гипотиреоза, поэтому многие пациенты с таким диагнозом имеют проблемы с фертильностью.
В основе диагностических мероприятий при бесплодии лежит осмотр пациента. Необходимо определить тип телосложения, индекс массы, тип оволосения. Обязательным является гинекологический осмотр. Врач назначает анализ гормонального фона. Обязательно следует проверить:
- уровнь общего т4, связанного и концентрацию свободного т4;
- Т3 свободный;
- антитела к тиреопероксидазе
- определение ТТГ;
- антитела в тиреоглобулину;
- антитела к рецепторам железы.
Эти исследования функции щитовидки помогут диагностировать бесплодие. Кроме того, проверяют половые гормоны, рилизинг-вещества в крови.
Таблица 2. Интерпретация анализа при гормональных нарушениях щитовидной железы.
Первые признаки развития гормональной дисфункции щитовидной железы выявить практически невозможно. Это значит, что изменения, произошедшие в организме, еще не начали затрагивать репродуктивную систему человека.
Изучение гормонов щитовидной железы необходимо проводить абсолютно всем девушкам на этапе планирования беременности, а также тем женщинам, которые отмечают у себя нарушения менструального цикла. Сначала проводится изменение уровня ТТГ, поскольку именно он дает первичную информацию о состоянии щитовидки.
Если результат превышает норму, то есть необходимость изучения концентрации свободного и общего Т4. Общий включает в себя биологически активный гормон и связанный с белками.
При измененном уровне гормонов пациентам назначается УЗИ органа, определение антител к его ткани, при необходимости выполняется биопсия образований, если таковые есть.
Основа лечения гипотиреоза – замещение тиреоидного гормона. Проводится терапия левотироксином натрия – L-тироксин, Эутирокс. Лечение гипотиреоза подразумевает ежедневный прием левотироксина в дозе, которая зависит от уровня ТТГ. Учитываются такие показатели, как:
- возраст;
- наличие коморбидных состояний;
- масса тела;
- клинические проявления.
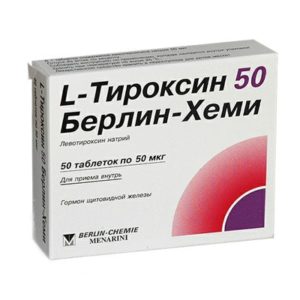
Если женщине удалось забеременеть, то заместительная терапия продолжается. Беременной женщине нельзя отказываться от экзогенных гормонов, чтобы развитие ребенка соответствовало норме. После родов определяют необходимость дальнейшего приема.
Правильное назначение терапии способствует восстановлению менструального цикла у женщин, у мужчин улучшается качество спермы, активность сперматозоидов. При недостатке йода обязателен прием йодсодержащих препаратов.
При тиреотоксикозе рекомендован прием тиреостатика Мерказолила, Тирозола. Кроме этого, терапия гипертиреоза включает такие методики:
- применение радиоактивного йода – разрушение клеток щитовидной железы, за счет чего снижается продукция гормонов;
- удаление или частичная резекция.
Использование двух последних методик влечет за собой развитие гипотиреоза. При лечении радиоактивным йодом планирование беременности рекомендовано отложить как минимум на полгода с целью восстановления организма. В последующем недостаток Т4 восполняют препаратами.
Бесплодие из-за щитовидной железы возникает довольно часто. Поскольку чаще болееют представительницы слабого пола, то сочетание нарушения щитовидной щелезы и бесплодия у женщин более типично. Как гипотиреоз, так и гипертиреоз (тиреотоксикоз) приводят к несостоятельности репродуктивной функции и отсуствию зачатия. Своевременное лечение обеспечит нормализацию функции щитовидной щелезы и возможность иметь ребенка.
источник
Самая главная причина возникновения гипотиреоза – аутоиммунное заболевание щитовидки (аутоиммунный тиреоидит). При нем щитовидная железа воспринимается иммунитетом, как чужеродное вещество. При данной патологии ткань щитовидки постепенно самим организмом уничтожается.
- Наличие в серологическом анализе крови антител к ткани щитовидки;
- Для уточнения диагноза щитовидная железа исследуется с помощью инструментальных методов исследования. Самым достоверным является УЗИ метод, при котором выявляется снижение акустической плотности ткани органа.
Совокупность клинических симптомов и данных дополнительных методов исследований свидетельствуют о заболевании.
Названия веществ «прогестерон» и «17-ОН-прогестерон» звучат очень похоже, на деле же это совершенно разные гормоны, функции которых частично пересекаются. Повышение и понижение уровня 17-ОН-прогестерона (17-ОПГ) нередко бывает вызвано совершенно другими причинами, нежели сбои в синтезе прогестерона.
17-ОПГ (как и гормон беременности прогестерон) входит во внушительную группу стероидов, то есть синтезируется из жироподобного вещества – холестерина. 17 он прогестерон – классический метаболит, он является промежуточным продуктом синтеза сразу нескольких важнейших гормонов.
Вопросы типа «17 он прогестерон и прогестерон – это одно и то же» очень часто звучат и в кабинетах гинекологов, и на женских и медицинских форумах. Названия похожи, ситуации, при которых нужно сдавать анализы, тоже могут совпадать.
При этом кардинально различаются сроки, в которые необходим забор крови на гормоны. Действие этих веществ тоже заметно отличается, и без 17-ОПГ провести полноценную диагностику (в том числе дифференциальную) гормональных расстройств бывает просто невозможно.
Все гормональные процессы в организме неразрывно связаны, не являются исключением и гормоны репродуктивной системы и щитовидной железы. Потому, если щитовидная железа и связанные с ней системы, функционируют некорректно, это сказывается и на уровне половых гормонов и аутоиммунных процессах. Недостаток гормонов щитовидной железы ведет к нарушению энергетических, обменных и многих других процессов. В результате снижается периферический процесс половых гормонов.
Этот эффект заключается в том, что под их действием в печени вырабатывается особое белковое соединение, с помощью которого половые гормоны эстрадиол, тестостерон и дигидротестостерон связываются между собой. В результате этого в крови повышается содержание свободного тестостерона. Это гормон способен подавлять овуляцию (а также вызывает внешние изменения).
Кроме этого, по той же схеме значительно повышается в организме содержание свободного активного эстрадиола. При таком положении дел происходит нарушение выработки гонадотропинов. А именно эти гормон отвечают за формирование яйцеклетки, развитие овуляции.
Иногда даже при длительном протекании заболевания фертильность сохраняется. Но в этом случае пациентка помещается в группу повышенного риска по невынашиванию, нарушениям развития плода и т. д. Важную роль играет и снижение уровня пролактина, который также влияет на способность зачать ребенка.
Изменение процесса синтеза, транспорта и обмена веществ, в том числе образование половых гормонов тесно связано с дефицитом тиреоидных гормонов, которые синтезирует щитовидная железа. Биологически активные вещества щитовидки оказывают стимулирующее влияние на выработку в клетках печени специального белка, который связывает тестостерон и эстрадиол с 5- дегидротестостероном.
При заболевании снижается уровень печеночного белка, что приводит к увеличению содержания тестостерона в активной форме. Под его влиянием происходит подавление овуляции и нарушение менструального цикла и, как правило, бесплодие. Внешне гормональные изменения проявляются избыточным ростом волос, изменением фигуры и поведения женщины.
Гонадотропины – самые главные гормоны, которые регулируют циклические процессы менструации и овуляции, а значит, нарушение в их синтезе отражается на процессах, сопровождающих бесплодие. Если при гипотиреозе женщину миновало бесплодие и ей удалось забеременеть, то она на протяжении всей беременности относится к группе риска по не вынашиванию плода, а так же по возникновению различных патологий.
Если щитовидная железа длительное время не синтезирует гормоны, то в крови повышается уровень пролактина (молочного гормона), который способствует секреции молока, а так же тормозит процессы овуляции и менструации. Почти всегда таких женщин сопровождает бесплодие.
- Вторичный гипотиреоз — возникает дефицит стимулирующего воздействия гормонов гипофиза на ткань эндокринного органа;
- При третичном гипотиреозе щитовидная железа и гипофиз не взаимодействуют между собой в результате отсутствия стимуляции и нарушении в системе гипоталамус – гипофиз.
У женщин бесплодие часто сочетается с первичной формой заболевания, которое возникает по причине аутоиммунного воспаления вследствие очагового разрушения ткани щитовидки. Реже возникает заболевание после лечения йодом или в послеоперационный период.
Как правило, устранив причину заболевания, щитовидная железа восстанавливает свою полноценную функцию и женщина способна забеременеть. При гипотиреозе назначается заместительная терапия, при которой подбираются в индивидуальном порядке гормональные препараты, например, левотироксин натрия. Целью заместительной терапии является поддержание уровня тироксина в нормальных значениях.
Особого внимания заслуживают женщины с гипотиреозом в компенсированной стадии, при которой щитовидная железа поддается восстановлению. Женщинам, у которых долгое время отсутствует наступление беременности, параллельно вместе с назначенными гормонами щитовидки стимулируется яичники. При наступлении беременности врач увеличивает дозу левотироксина, так как потребность в гормонах щитовидки возрастает. После рождения ребенка потребность в гормонах снижается, поэтому доза гормонального препарата уменьшается.
Щитовидная железа выполняет наиважнейшую функцию, принимая участие в обмене веществ. Ее биологически активные вещества косвенно влияют на секрецию женских половых гормонов. Заболевания щитовидки, в частности гипотиреоз, отражаются на репродуктивном здоровье женщины, приводя к бесплодию. Сниженное содержание гормонов успешно лечится с помощью заместительной терапии, в качестве которой используется синтетические гормональные препараты. Если женщине удается забеременеть, то она должна принимать всю беременность подобранную дозу гормональных препаратов щитовидной железы.
среда, декабря 4, 2013 — 12:08
Одной из самых распространенных патологий эндокринного характера среди женщин репродуктивного возраста является диффузный или узловой зоб щитовидной железы.
Это заболевание обусловлено чрезмерной выработкой гормона щитовидной железы. Среди женщин это заболевание встречается в два раза чаще, чем среди мужчин. Этот диагноз ставят почти 20 % женщин, страдающим бесплодием.
Диффузный зоб представляет собой равномерное увеличение объема ткани всей железы.
Если диагностируется один узел, то можно говорить об узловом зобе. Узловой зоб щитовидной железы симптомы практически никакие не дает, в этом и заключается его коварство. Заметным заболевание становится уже тогда, когда щитовидка увеличивается в размерах и начинает сдавливать расположенные рядом органы.
Только тогда узловой зоб щитовидной железы начинает проявлять такие симптомы, как хронический кашель, нередко с приступами удушья, «комок» в горле, иногда голос больного становится слегка сиплым.
Если причиной бесплодия у женщины является узловой зоб щитовидной железы, фото которого можно увидеть в сети, то пытаются установить и причину его появления; это может существенно повлиять на выбор схемы лечения. Основными причинами появления такого недуга является дефицит йода. Пациентка может проживать в районах с низким содержанием элемента йода в воде. Кроме этого, зоб может появиться в результате:
- наследственной предрасположенности;
- стресса;
- воздействия негативных факторов внешней среды.
В некоторых случаях это могут быть просто возрастные изменения на фоне наследственной предрасположенности.
Выявляют недуг на ранних стадиях чаще всего во время обследования пациента при лечении сопутствующего заболевания. Например — если женщина долго не может забеременеть. Как уже было сказано, узловой зоб щитовидной железы, симптомы которого не явны, нередко является причиной бесплодия.
Диагностируют заболевание с помощью:
- анализа крови на содержание гормонов щитовидной железы;
- тонкоигольной пункционной биопсии щитовидной железы;
- радиоизотопного сканирования;
- компьютерной томографии.
В зависимости от того, что послужило причиной заболевания, и определяется лечение. Если поставлен диагноз узловой зоб щитовидной железы, операция требуется в редких случаях.
В основном специалисты приходят к выводу, что пролиферативный коллоидный зоб лечения не требует. В этом случае назначается только наблюдение динамики заболевания.
Вмешательство требуется тогда, когда узел начинает стремительно расти или оказывает влияние на репродуктивную функцию.
Лечение узлового зоба щитовидной железы осуществляется только под наблюдением врача. Если узловой зоб является причиной бесплодия, то наблюдение эндокринолога является обязательным.
Медикаментозная терапия осуществляется препаратами, которые подавляют чрезмерную выработку гормона. Один из самых эффективных способов лечения узлов — введение в железу радиоактивного йода.
Это помогает нормализировать работу щитовидной железы и уменьшает ее в размерах.
На ранних стадиях допускается консервативная терапия тиреостатическими лекарственными препаратами. Если лечение оказывается неэффективным и щитовидная железа продолжает расти, при этом самочувствие пациента ухудшается, то специалистом может быть принято решение о необходимости применения оперативного лечения.
Лечение узлового зоба щитовидной железы хирургическим методом заключается в удалении узлов. Такое решение целесообразно только в случае наличия злокачественной опухоли, сдавливания соседних органов вплоть до удушья, а также при наличии загрудинного зоба. В такой ситуации удаляется одна доля или вся щитовидка.
Показанием к необходимости оперативного вмешательства будет размер узла больше 3-х сантиметров. Удаляется он, как правило, малоинвазивными способами и почти не оставляет после себя шрамов.
узловой зоб щитовидной железы, диагностика, лечение, женское бесплодие
Выделяется несколько типов протекания такой патологии. Они отличаются в зависимости от того, насколько пострадала и изменилась функция щитовидной железы у женщин. Выделяется три разновидности заболевания:
- О первичном говорят тогда, когда патология находится в самой щитовидной железе. В ней могут иметься функциональные изменения и патологии, поражения. Именно эти явления ведут к развитию симптоматики синдрома, по которой диагностируют гипотериоз;
- При вторичном типе заболевания собственно орган изменениям не подвергается, он нормально функционирует, не имеет очевидных патологий и поражений. Однако гормоны гипофиза не оказывают стимулирующего влияния на орган по той или иной причине;
- Щитовидная железа также бывает абсолютно здорова при третичной форме протекания заболевания. Но в этом случае имеются серьезные сои на уровне гипоталамус-гипофиз. Недостаток гормона одного из этих органов обусловливает недостаток гормонов другого, так как они взаимосвязаны между собой. Их взаимосвязь со щитовидкой в итоге ведет к тому, что угнетается ее гормональная функция, так как отсутствует стимулирующее воздействие с их стороны.
Заболевание первого типа наиболее распространено среди женщин репродуктивного возраста и именно оно является самой частой причиной бесплодия. Вызывается такое поражение органа, преимущественно, аутоиммунными процессами. В результате них иммунитет организма становится настолько активным, что начинает воспринимать собственные ткани организма как чужеродные и отторгать их, Понятно, что беременность при таком диагнозе наступить не может, ведь эмбрион, на который и в здоровом состоянии иммунная система реагирует активно, отторгается вовсе. Иногда такое заболевание развивается после лечения (химиотерапии и т. д. определенными препаратами).
Вторичный и третичный типы протекания обычно бывают связанными с другими комплексными поражениями, в особенности, с недостатком других гормонов гипофиза, что оказывает существенное влияние на весь остальной организм. Такие явления почти никогда не бывают прямой причиной бесплодия.
Нельзя исключать и влияние йододефицитного гипотиреоза. Он развивается при значительно сниженном потреблении йода на протяжении длительного времени. Связан с тем, что гормоны щитовидной железы имеют в своем составе атом йода и при его недостатке, они не могут нормально формироваться.
В связи с вопросом о том, как связаны гипотиреоз и бесплодие, необходимо подробнее рассмотреть виды первичного гипотиреоза, которые наиболее часто вызывают снижение фертильности у женщин. Выделяют несколько его типов в зависимости от тяжести протекания состояния. Определяется конкретный тип на основе лабораторных исследований, клинической картины и симптоматики.
- Субклинический – такой, при котором нет картины заболевания, симптоматика отсутствует полностью или нетипичная настолько, что вызывает сложности в дифференциальной диагностике. На анализе крови на гормоны определяется значительное повышение ТТГ и незначительное, в пределах нормы, понижение свободного Т4;
- Манифестный – такой, при котором присутствует более или менее типичная клиническая картина, то есть выражены симптомы заболевания. На анализе крови на гормоны определяется пониженное содержание свободного Т4 и высокая концентрация ТТГ (соответственно, дисбаланс между ними более выраженный, чем в предыдущем случае). В крайне редких случаях при таких гормональных показателях встречается и бессимптомное течение патологии;
- Осложненный, как ясно из названия, это такой, при котором, помимо ярко выраженных типичных симптомов гипотиреоза, присутствуют различные осложнения, и их симптоматика также присутствует. Осложнения могут быть такими: кретинизм, сердечная недостаточность, специфические отеки, кома, нарушения обмена веществ.
С одной стороны, на способность к зачатию у женщин может влиять любая разновидность этого заболевания. С другой стороны, многое зависит от выраженности дисбаланса гормонов. Потому, считается, что чем сильнее он выражен, тем выше вероятность снижения фертильности.
Широко распространён первичный гипотиреоз, связанный с поражением непосредственно тканей ЩЖ. Его причиной является аутоиммунный тиреоидит (АИТ).
Вторичный гипотиреоз развивается при отсутствии контроля гормонами гипофиза.
Третичный гипотиреоз возникает при нарушениях в работе гипоталамуса, в результате чего прекращается взаимодействие гипофиза и щитовидной железы.
Первичный, как наиболее часто встречающийся и самый изученный гипотиреоз, подразделяется на:
- Субклинический – изолированное повышение ТТГ при нормальном свободномТ4. Симптомы отсутствуют. Это не клинический, а лабораторный феномен.
- Манифестный – сочетание повышения ТТГ и снижения свободного Т4. Возможно проявление симптомов. Может быть компенсированным и декомпенсированным, от чего зависит выраженность клинической картины.
- Осложнённый (полисерозиты, сердечная недостаточность, кретинизм, микседема).
В настоящее время в качестве диагнозов фугируют только эти понятия: субклинический и манифестный гипотиреоз. Они указывают на недостаток гормонов и имеют чёткие общепринятые лабораторные нормативы.
Симптомы заболевания для верификации диагноза гипотиреоза не имеют значения. Это связано с тем, что проявления гипотиреоза многообразны и одновременно никогда не выявляются. К симптомам гипотиреоза относятся:
- отёки голеней, стоп;
- ожирение;
- выраженная сухость кожи;
- сонливость днём;
- заторможенность;
- зябкость;
- сниженная температура тела;
- снижение памяти и внимания;
- анемия;
- выпадение волос;
- депрессия.
Это лишь часть проявлений гипотиреоза. Они не являются специфическими, поскольку могут сопровождать многие патологические состояния. При наличии гипотиреоза, подтверждённом лабораторными анализами, женщина может обнаружить у себя некоторые из этих симптомов. Но в большинстве случаев, особенно в молодом возрасте, проявлений болезни нет.
Щитовидная железа (ЩЖ) – самая важная и самая крупная железа внутренней секреции. Где находится щитовидная железа? Расположена она вплотную к трахее, на уровне 2-3 ее кольца, чуть выше яремной вырезки, в районе щитовидного хряща.
Как выглядит щитовидная железа? Свое название получила из-за такого соседства – это раз; выглядит она как небольшой щит, бабочка или буква Н. Строение щитовидной железы: состоит их 2 долей и перешейка, которые прилегают к трахее.
Внешне доли абсолютно идентичны, но размеры в области правой доли несколько крупнее, это связано с особенностями онтогенеза, когда первой закладывается правая доля.
Строение щитовидной железы далее: она покрыта соединительнотканной капсулой, от которой внутрь паренхимы отходят перегородки, делящие ЩЖ на дольки.
Щитовидная железа: гистология и анатомия — дольки состоят из пузырьков-фолликулов, содержащих коллоид, в котором сохраняются гормоны. ЩЖ содержит 20-30 млн. таких фолликулов. Анатомия и гистология щитовидной железы: фолликулы выстланы однослойным эпителием, который начинает работать только при получении сигнала от гипофиза. Внутри пузырьков имеется желеобразное вещество – коллоид. Здесь гормоны накапливаются внеклеточно.
Расположение щитовидной железы таково, что она тесно граничит с трахеей, пищеводом, крупными сосудами, на задней ее поверхности находятся 2 пары паращитовидных желез. Патологии ЩЖ ведут к нарушению функций этих органов.
Гормоны продуцируются эпителием фолликулов, включающихся в работу при нехватке тиреоидных гормонов по команде гипофиза (его гормона ТТГ). Это вещество регулирует выработку гормонов ЩЖ. Гормоны всегда остаются хозяевами положения в любой ситуации, поэтому нарушение функции щитовидной железы никогда нельзя оставлять без внимания. Вес ЩЖ 15-25 грамм, женская ЩЖ по объему 9-18 мл, у мужчин – 9-25.
Патологии и проблемы с щитовидкой у женщин встречаются в 8-10 раз чаще. Это объясняется тем, что график работы организма у мужчин более стабилен. Нарушение работы щитовидной железы всегда гормонозависимо, а у женщин постоянно присутствуют эмоциональные и гормональные всплески: менструация, беременность, роды, лактация, климакс.
Щитовидная железа: что вырабатывает щитовидная железа и строение? Железа имеет одну особенность: она единственная из всех хранит в себе свои гормоны, выбрасывая их в кровь по мере надобности. В ЩЖ происходит синтез двух йодсодержащих гормонов — тироксина (T4) и трийодтиронина (T3), и в С-клетках парафолликулярной ткани ее вырабатывается тиреокальцитонин.
Он йода не содержит. Основой гормонов является йод, поэтому при его нехватке развивается нарушение ее функционирования. Активным гормоном является трийодтиронин, который образуется из тироксина путем отсоединения от него одной молекулы йода.
За что отвечает щитовидная железа? Ее можно сравнить с отопительной системой такого огромного сооружения, как человеческий организм. Без ЩЖ организм существовать не сможет, она подчиняет себе весь организм, поэтому и называют ее вездесущей. За что отвечает щитовидная железа в целом? Она отвечает за весь метаболизм организма, это его главный регулятор гомеостаза. ЩЖ отвечает за обмен БЖУ, усиливает гликогенолиз.
Щитовидная железа и ее функции: она участвует в нормальном протекании беременности, развитии плода. ЩЖ отвечает за нашу активность, вес, прочность скелета, работу сердца. Гормоны щитовидки осуществляют процесс образования новых клеток, их дифференциацию и апоптоз (гибель старых клеток).
Иначе говоря, функции щитовидной железы в организме человека оказывают влияние и на процессы старения. Также эти гормоны: поддерживают постоянство температуры тела, образование энергии (калоригенный эффект); регулируют кислородонасыщение тканей, иммунитет у мужчин путем стимуляции его Т-клеток. Эти клетки помогают организму бороться с инфекциями.
ЩЖ влияет на нейтрализацию свободных радикалов, синтез витамина А и эритроцитов; отвечают за психофизическое и интеллект индивида. Патология щитовидной железы с дефицитом ее гормонов у детей ведет к развитию у них кретинизма.
Если устранить причину гипотиреоза, восстановится нормальное состояние щитовидной железы, появится способность к развитию нормальной беременности. При гипотиреозе используется заместительная терапия. Дозировка гормональных препаратов подбирается индивидуально, в зависимости от:
- тяжести нарушения функции железы;
- длительности заболевания;
- веса женщины и её возраста;
- имеющейся патологии сердца (препараты вызывают тахикардию – учащённое сердцебиение).
Цель такого лечения — достичь, а затем поддерживать нормативные показатели тироксина. Длительность лечения зависит от давности патологии. Репродуктивная функция и у женщин, и у мужчин со временем полностью восстанавливается. Но принимать заместительную терапию во многих случаях приходится в течение всей жизни.
Параллельно проводится стимуляция овуляции специальными препаратами. Это лечение может занять длительное время и требует тщательного подхода ко всем процедурам. Схематически оно заключается в следующем: стимулируют рост фолликулов до определённой отметки, затем вводится инъекционно гормон ХГЧ (хорионический гонадотропин человека), чтобы яйцеклетка могла выйти из яичника. ХГЧ часто называют гормоном беременности: он регулирует гормональные процессы в женском организме в период вынашивания плода.
Все эти процедуры проводятся только в том случае, если не нарушена проходимость труб — существует опасность развития внематочной беременности.
Из-за нестабильного эмоционального фона, который возникает вследствие современного ритма жизни, сильных стрессов и усталости, страдает эндокринная система женщины.
Все системы в организме человека находятся в тесной связи между собой, поэтому влияние таких сбоев на фертильность очень высока.
Секреция женских половых гормонов яичниками происходит под действием гормонов гипофиза, которые, в свою очередь, регулируются гормонами гипоталамуса. Именно поэтому бесплодие и щитовидная железа тесно связаны между собой.
При их воздействии в женском организме происходит созревание ооцита и овуляция, процесс оплодотворения, прикрепление и развитие эмбриона.
Непосредственно гормоны щитовидной железы оказывают влияние на становление центральной нервной системы ребенка.
- 1 Функции
- 2 Нарушения
- 3 Гипотериоз
Прежде чем разобраться, почему щитовидная железа и бесплодие у женщин взаимодействуют, необходимо узнать, какова структура данного органа.
Располагается орган внутренней секреции на передней стенке горла. Первый вид клеток (тироциты), которые составляют структуру щитовидки, отвечают за синтез йода и тирозина. Второй вид (С-клетки) отвечают за продуцирование кальцитонина.
Контроль работы щитовидной железы так же, как и половой системы, осуществляется гормонами передней доли гипофиза, к которым относятся:
- ЛГ – лютеинизирующий гормон;
- ФСГ – фолликулостимулирующий гормон;
- ПРЛ – пролактин;
- ТТГ – тиреотропный гормон.
Работу этих гормонов контролирует гипоталамус, вырабатываемый им гормон – ТРГ.
Одним из важных гормонов, которые оказывают влияние на зачатие, беременность женщины, является ТТГ. Бесплодие и ТТГ имеют между собой тонкую грань, о которой чаще всего не подозревают женщины, поэтому не следят за его уровнем.
ТТГ – это гликопротеидный гормон, который оказывает воздействие на специальные рецепторы, расположенные в эпителиальных клетках щитовидки, что приводит к активации выработки тироксина.
Максимальная концентрация гормона в крови происходит в 2-4 часам ночи, а к 6-8 часам утра она постепенно снижается. Именно поэтому при терапии гормональными препаратами рекомендуют употреблять лекарство именно в эти часы.
К основным функциям эндокринного органа относят:
- участие в росте и развитии различных тканей и органов, в особенности ЦНС;
- регуляцию психических механизмов в организме;
- активацию окислительного процесса;
- регуляцию белкового, минерального, углеводного и липидного обменов;
- репродуктивное влияние.
Из-за нарушений в правильной выработке гормонов железы может происходить отставание в половом развитии.
Частым симптомом гипотиреоза является нарушение менструального цикла, что впоследствии становится причиной бесплодия. Другими отрицательными исходами, которые связаны с беременностью и бесплодием у женщины, становятся:
- галакторея;
- самопроизвольный выкидыш;
- аномальное развитие плода.
Не стоит забывать и об обратной связи, в процессе которой работа эстрогенов оказывает влияние на гормоны щитовидной железы. Так, у женщин старшего возраста при снижении уровня половых гормонов может развиться возрастной гипотиреоз.
В процессе обследования женщин, у которых диагностировали бесплодие, было выявлено, что у большинства (85-90%) присутствует проблема с щитовидной железой. На первом месте стоял гипотиреоз (70% от всех заболеваний).
При развитии манифестного гипотиреоза происходит нарушение в овуляции, что делает зачатие невозможным. Субклинические формы заболевания, напротив, оказывают отрицательное влияние на само вынашивание, то есть забеременеть женщина может легко, у нее будет присутствовать нормальная овуляция, но риск выкидыша очень высок.
При первичном типе происходит поражение функционального или органического типа клеток щитовидной железы. При вторичном — отмечается отсутствие воздействия гормонов, которые вырабатываются гипофизом. А при третичном — происходит развитие дефицита гормонов из-за нарушений в работе гипоталомус-гипофизарной системы.
Чаще всего диагностируется первичный тип, который характеризуется нарушениями в самой железе, возникающими из-за аутоиммунных воспалительных процессов.
Основными признаками, которые указывают на нарушения в работе щитовидки, являются:
- замедление обмена веществ;
- общая слабость;
- появление отеков;
- сухая кожа;
- прибавка в весе;
- высокое артериальное давление;
- выпадение волос.
Развитие гипотиреоза происходит из-за нехватки йода в организме, что очень актуально для большинства стран мира. При значительных увеличениях органа может произойти сдавливание нервов, трахеи, сосудов и даже пищевода. В области шеи появляется боль, ощущается инородное тело, которое затрудняет дыхание.
Лечение любого заболевания щитовидной железы происходит с помощью гормональных препаратов. В первую очередь женщине следует сдать анализ на гормоны, чтобы выяснить их точную концентрацию. На основании полученных результатов врач-эндокринолог назначает необходимую суточную дозу.
В дополнении при планировании беременности потребуется стимуляция овуляции, которая проводится специальными препаратами. На первом этапе происходит рост фолликулов до необходимого размера, после чего назначают укол ХГЧ, который дает сигнал фолликулу, и тот лопается. В результате этого яйцеклетка высвобождается.
Немаловажным аспектом становится питание женщины и ее образ жизни. Необходимо правильно питаться, избавиться от вредных привычек и лишнего веса. В рационе должно присутствовать достаточное количество йода.
Таким образом, при планировании беременности женщина в обязательном порядке должна пройти полное обследование всей своей гормональной системы.
Тоже самое рекомендовано сделать при выкидыше, замершей беременности, ведь отрицательные результаты могут происходить из-за нарушения в работе щитовидной железы. Важно помнить, что бесплодие и щитовидка связаны, и на процесс зачатия оказывает влияние не только репродуктивная система, но и эндокринная.
У женщин заболевания щитовидной железы нередко сочетаются с гинекологическими проблемами, бесплодием и невынашиванием беременности. Какие нюансы лечения для них особенно актуальны?
На вопросы читательниц отвечает эндо-кринолог, врач Эндокринологического научного центра РАМН в Москве Наталья Павловна Маколина.
«В последнее время я сильно похудела, хотя ем не так уж и мало. Беспокоят одышка, сердцебиение. И самое главное – месячные стали приходить редко, один раз в 2–3 месяца. Мы с мужем хотим ребенка, но ничего не получается. Как быть?»
Юлия, 24 года, Пензенская обл.
– Сердцебиение, снижение веса на фоне нормального или повышенного аппетита могут быть проявлением избытка гормонов щитовидной железы. Этот недуг зачастую сопровождается и нарушением ритма месячных. Вам необходима консультация гинеколога и эндокринолога.
Желательно также сделать анализ крови на содержание ТТГ. Это один из основных показателей функции щитовидной железы. Его определения достаточно для предварительной оценки активности щитовидки.
«У меня эндометриоз, аутоиммунный тиреоидит и бесплодие. Есть ли шансы на беременность?»
Светлана В., г. Новосибирск
– Гинекология и щитовидка тесно связаны. И «поломка» в одной сфере часто ведет к нарушениям в другой.
По последним данным ученых, у женщин с эндометриозом заболевания щитовидной железы встречаются чаще, чем у тех, кто гинекологически здоров. Это увеличивает риск бесплодия. Поэтому лечить вам нужно и щитовидную железу, и эндометриоз.
Современные схемы лечения позволяют поддерживать нормальный уровень гормонов щитовидной железы. А гинекологи при помощи лапароскопических методик помогают справиться с бесплодием на фоне эндометриоза. При таком комплексном подходе вероятность успеха повышается.
«Я беременна. Гинеколог назначила мне препарат йода. Но я слышала, что йод раздражает слизистую желудка. А у меня и так гастрит. Может, обойтись морской капустой и креветками?»
Симптоматика заболевания имеет место только при манифестном типе его протекания. На этом этапе формируется следующая клиническая картина:
- «Маскообразное» лицо;
- Отеки конечностей, как нижних, так и верхних;
- Постоянно сниженная температура тела, не связанная с внешними факторами;
- Ожирение;
- Замедленнее речи и охрипший голос;
- Ощущение холода;
- Сонливость, медлительность и заторможенность у пациентки;
- Ухудшение памяти;
- Выпадение волос;
- Исчезновение нервной чувствительности на некоторых частях тела;
- Гиперкератоз на локтях;
- Анемия;
- Депрессия;
- Дисфункции желчного пузыря и протоков, и т. д.
Симптоматика может протекать комплексно, формируя типичную киническую картину, или являться сочетанием только нескольких симптомов и всех перечисленных.
Для постановки диагноза используются следующие методы:
- Анализ крови на гормоны, особенно, ТТГ;
- Если ТТГ высокий или даже у верхней границы нормы, то назначают исследование крови на Т4, свободный и связанный;
- В некоторых случаях показано исследование на Т3;
- УЗИ щитовидной железы.
Именно исследование содержания уровня гормонов играет первостепенную роль в диагностике заболевания. Гормональный дисбаланс и присутствие более или менее типичной клинической картины являются достаточными основаниями для постановки такого диагноза.
Вне зависимости от типа патологии, пациенткам необходима заместительная терапия левотироксином натрия, являющимся синтетическим аналог ТТГ. Дозировка подбирается индивидуально, а препарат принимается один раз в день, натощак. При этом пить его желательно в одно и то же время, и не менее чем через 4 часа до, или 4 часа после приема других лекарств. Длительность приема также индивидуальная и зависит как от возраста, так и от состояния здоровья.
Специфическая терапия назначается беременным или планирующим беременность в ближайшее время. При субклиническом протекании болезни дозировка препарата составляет около 1 мкг на кг массы тела. При манифестном дозировка бывает чуть выше. Специфично то, что такие дозировки назначаются при беременности всегда, тогда как вне беременности их необходимо рассчитывать строго индивидуально.
Помимо этих врачебных манипуляций, женщине необходимо прикладывать определённые усилия самостоятельно:
- наладить правильное питание;
- пересмотреть образ жизни;
- устранить лишний вес и гиподинамию;
- избавиться от хронических стрессов.
Если беременность планируемая, то для её нормального течения и исключения патологии необходимо обследование эндокринной системы. Если этого не сделано, и забеременеть не удалось на протяжении года (что является нормальным сроком для наступления беременности у здоровой женщины), рекомендуется срочно обратиться к врачу и выяснять причину.
Профилактика гипотиреоза включает контроль уровня йода. Ущерб здоровью наносит не только недостаток его в организме, но и переизбыток. Поэтому употребление различных биоактивных добавок с йодом не рекомендуется при его нормальном содержании в организме.
Важно помнить, что гипотиреоз и бесплодие связаны, и процесс зачатия зависит не только от репродуктивной, но и от эндокринной системы.
источник