Представительницы слабого пола подвержены различным заболеваниям репродуктивной системы. Это могут быть гормональные нарушения, различные опухоли, спаечный процесс в малом тазу и другие. Многие недуги имеют осложнения. Так, например, при некоторых заболеваниях показано удаление яичников и придатков. Последствия у такой манипуляции есть всегда. Подобная операция не проходит бесследно.
Операция по удалению яичника может быть назначена в следующих случаях:
- Апоплексия органа и обширное кровотечение.
- Опухолевый процесс, в который вовлечена большая часть яичника.
- Злокачественные новообразования, которые зависят от женских гормонов.
- Удаление матки в период климакса.
- Внематочная беременность, развивающаяся в яичнике, и другие.
Перед тем как пациентка попадет на операционный стол, должны быть оценены все риски. Если женщина находится в репродуктивном возрасте и есть шанс сохранить часть органа, то им непременно пользуются. В других же случаях производится полная ампутация одного или обоих органов.
Такая серьезная операция всегда имеет последствия. В большинстве случаев они возникают через несколько недель после проведенной манипуляции и сохраняются на протяжении нескольких лет. Последствия удаления яичников у женщин достигают своего пика через три месяца после проведенной операции. Рассмотрим, в чем же заключаются так называемые побочные явления.
Первое, о чем можно сказать — это невозможность иметь детей. После удаления яичников женщина оказывается бесплодна, ведь именно в этих органах растут и развиваются яйцеклетки, которые впоследствии оплодотворяет сперматозоид, и происходит зачатие.
Стоит отметить: при удалении одного органа, при условии, что со вторым все в полном порядке, у женщины есть высокий шанс забеременеть самостоятельно и родить малыша.
Последствия удаления яичников у женщин – это гормональные нарушения. Когда дама лишается обоих органов, в ее организме перестают происходить циклические изменения. Одним словом, у женщины наступает климакс.
Если это состояние приходит естественным путем, то организм испытывает гораздо меньший стресс, так как угасание работы яичников происходит постепенно. В случае же с операцией изменение гормонов осуществляется резко. Еще вчера организм ощущал в полной мере циклические изменения, которых сегодня уже нет.
Большинство женщин, которые пережили удаление яичников, последствия в виде депрессии подтверждают. Такое состояние объяснятся сильнейшим стрессом. Весь смысл жизни женщины заключается в деторождении, так задумано природой. Когда представительница слабого пола лишается этих органов, она понимает, что ей уже не быть матерью. Возможно, женщина больше и не собиралась рожать, но само осознание действительности сильно угнетает. Что же можно сказать о молодых особах, которые еще планировали беременность?
Итак, женщине произведено удаление яичников. Последствия этой манипуляции выражаются в том, что даме приходится столкнуться лицом к лицу со всеми признаками климакса.
Помимо того что женщина впадает в затяжную депрессию, полностью перестраивается работа ее организма. Дама постоянно ощущает приливы, повышенное потоотделение, ее бросает то в жар, то в холод. Помимо этого, женщина испытывает частые головные боли, усталость и слабость.
Также нехватка гормонов сильно влияет на общее состояние организма. Тело начинает стареть, кожа покрывается мелкими морщинками и потихоньку обвисает.
Если женщине произвели удаление яичников, последствия операции могут затронуть сердечно-сосудистую систему. В первую очередь на главные органы влияет действие наркоза, который был применен при хирургическом вмешательстве.
Из-за гормонального сбоя женщина ощущает усиленное сердцебиение. На фоне этого может повышаться артериальное давление.
После того как организм перестал получать необходимую ему порцию гормонов, сильно изменилось состояние половых органов. Женщина может ощущать сухость и зуд во влагалище. Она испытывает неприятные ощущения и боль во время полового акта. Также может появиться молочница, так как микрофлора во многом зависит от гормонов, выделяемых яичниками.
Помимо всего перечисленного, дама может отметить, что у нее появились частые позывы к мочеиспусканию. Также у некоторых женщин может возникнуть недержание мочи.
После удаления обоих яичников женщина замыкается в себе. Она становится более рассеянной и медлительной. То, что раньше дама могла сделать за пять минут, теперь она делает за полчаса.
Помимо этого, у женщины пропадает сексуальное влечение и развивается множество комплексов. Очень часто таких представительниц слабого пола мучает бессонница.
Из-за нарушения обмена веществ кости женщины становятся очень хрупкими. Это может привести к развитию атеросклероза или частым переломам. Ногти и волосы также претерпевают негативное влияние. Волосяной покров становится более ломким, тусклым и безжизненным. Ногти начинают ломаться и расслаиваться.
Удаление яичников также сказывается на состоянии зубов. У женщин часто возникает пародонтоз и другие заболевания десен. Зубы становятся хрупкими и могут выпадать или крошиться.
Не стоит думать, что после ампутации женских придатков жизнь останавливается. Развитие медицины и фармакологии не стоит на одном месте. В наше время существует масса препаратов заместительно-гормональной терапии. Необходимо лишь правильно подобрать подходящее лекарство.
После проведенной операции обратитесь к доктору, который проведет ряд анализов и назначит вам необходимое средство.
Если вам назначена операция, в ходе которой будет произведено удаление яичника, лапароскопия в этом случае является самым приоритетным методом. Во время нее доктор делает маленькие надрезы в брюшной полости. Это помогает пациентке восстановиться в кратчайшие сроки. Также при использовании лапароскопии снижен риск развития осложнений хирургического лечения.
Для того чтобы избежать последствий такой операции, необходимо регулярно посещать доктора и проводить осмотры. Это поможет выявить заболевание на самых ранних стадиях и исключить удаление яичников. Держите под контролем здоровье репродуктивной системы!
источник
Одно- или двустороннее удаление яичника (овариоэктомия) не является распространенной операцией, так как проводится согласно ограниченному количеству показаний. Иногда яичник приходиться удалять совместно с фаллопиевой трубой, реже – с маткой.
Значимость яичников для женского организма переоценить невозможно. Они отвечают за три основные функции:
— Вегетативную, благодаря которой происходит половое созревание девочек, и формируется «женская» внешность. Яичники «включаются» в период полового созревания и функционируют до менопаузы.
— Гормональную. Яичники секретируют в циклическом режиме два определяющих гормона: эстроген (в первую фазу) и прогестерон (в фазу вторую). Ритмичная продукция яичниковых гормонов регулируется находящимися в головном мозге гипоталамусом и гипофизом.
— Генеративную (детородную). Яичники на протяжении всего репродуктивного периода воспроизводят способные оплодотворяться яйцеклетки.
Полноценное и адекватное выполнение всех указанных функций яичниками обеспечивает женщине здоровье и возможность материнства.
Яичники – парная гормональная железа. Совершенно идентичное строение и функционирование правого и левого яичников свидетельствует о мудрости природы, которая предусмотрительно решила «на всякий случай» сделать данный орган парным. Именно благодаря такому решению удаление правого яичника позволяет женщине реализовать функцию деторождения за счет оставшегося левого яичника, а удаление левого яичника компенсируется оставшимся правым.
Яичник (каждый) имеет плотную соединительнотканную наружную оболочку, под ней в корковом слое расположено множество мелких недоразвитых фолликулов, содержащих такие же неразвитые яйцеклетки. Один из таких фолликулов (их называют примордиальными) за период, равный одному менструальному циклу, становится полноценно созревшим, а находящаяся внутри него яйцеклетка достигает необходимого для оплодотворения развития. Полноценное развитие фолликула и яйцеклетки соответственно обеспечивают эстрогены. Созревший фолликул (граафов пузырек) к середине цикла лопается, и яйцеклетка его покидает (овуляция), перемещаясь через брюшную полость к фаллопиевой трубе – местом потенциального оплодотворения. Если оплодотворение не случается, яйцеклетка погибает за двое суток, а в яичнике из остатков лопнувшего граафова пузырька образуется желтое тело, способное синтезировать прогестерон. Когда желтое тело разрушается (незадолго до месячных), под влиянием резкого спада гормонов эндометрий отторгается, и начинается менструальное кровотечение.
Таким образом, условно менструальный цикл периодом овуляции разбивается на две равнозначные по продолжительности фазы – фолликулярную (первую) и лютеиновую (вторую). Все происходящие изменения в фолликулярную фазу происходят при участии ФСГ гипофиза (фолликулостимулирующего гормона), а в лютеиновую фазу гипофиз секретирует ЛГ (лютеинизирующий гормон).
Подобные циклические структурные и гормональные процессы продолжаются в течение всего репродуктивного периода.
Самой частой диагностируемой патологией яичников является гормональная дисфункция, когда в силу неправильной гормональной секреции нарушается цикл, и/или развивается бесплодие. Как правило, подобные нарушения корректируются при помощи гормонотерапии. Удаляют яичник только в тех ситуациях, когда его наличие сопряжено с опасными для жизни последствиями, например, с кровотечением, септическим осложнением, крупной опухолью и подобными.
Как правило, одностороннее удаление яичников оставляет женщине шанс материнства. Беременность после удаления яичника возможна, но ее вероятность, по вполне понятным причинам, снижается.
Серьезные последствия провоцирует двусторонняя овариоэктомия, так как организм лишается должного гормонального влияния и вступает в период искусственного преждевременного климакса.
Терапия после удаления яичников предназначена для коррекции гормональных нарушений, чтобы ликвидировать климактерические нарушения.
Любая клиническая ситуация в гинекологии рассматривается специалистами с позиции сохранения органов, особенно у пациенток репродуктивной поры. Поэтому каждое хирургическое вмешательство с целью убрать матку либо придатки имеет очень четко отграниченные показания.
Решение удалить яичник принимается:
— В случае экстренной ситуации, когда возможность сохранить здоровье (а порою и жизнь) пациентки напрямую связана с овариоэктомией.
К таковым, прежде всего, относятся гнойные процессы в придатках. У пациенток с ослабленными механизмами иммунной защиты инфекционное воспаление быстро распространяется в зоне фаллопиевых труб и яичников с последующим формированием отграниченного, заполненного гноем образования, при разрыве которого может развиться септический шок. Ликвидировать такой гнойный инфильтрат изолированно не всегда возможно, поэтому приходиться удалять и пораженный яичник.
Еще одним показанием к удалению яичника служит разрыв кисты яичника. Чаще это происходит с фолликулярными, реже – с эндометриоидными и кистами желтого тела. При разрыве кисты иногда появляется массивное кровотечение, которое не всегда удается ликвидировать путем более щадящих методик.
Внематочная беременность, развивающаяся в яичнике, также нередко требует его удаления.
— При наличии серьезной патологии, которая не позволяет яичнику функционировать должным образом и может быть устранена только вместе с ним. Таковыми считаются обширный эндометриоз без наличия сохраненной яичниковой ткани, опухоли яичниковой и/или маточной локализации, в том числе злокачественные. Большинство специалистов склоняются к мнению, что любая опухоль является показанием к удалению яичника, так как достоверно оценить характер образования возможно только после гистологического изучения ее ткани.
Иногда яичник удаляется из-за патологии фаллопиевых труб и/или матки.
Статистически чаще проводится удаление правого яичника.
Удаление левого яичника и удаление яичника справа технически не различаются.
В экстренных ситуациях, когда нет возможности для подробной диагностики, решение об удалении яичника принимается непосредственно в процессе операции, когда ситуация оценивается визуально.
Характер операции зависит от конкретной клинической ситуации, которая требует от хирурга решить основные вопросы:
— В каком объеме будет выполняться вмешательство, то есть один яичник удаляется или оба; остаются или удаляются матка и трубы.
— Какую хирургическую методику выбрать.
По сути, все существующие методики разделяются на щадящие, лапароскопические, и полостные. При полостной методике (лапаротомия) брюшная полость послойно вскрывается, при лапароскопической – вместо обширного разреза на брюшной стенке появляется несколько небольших отверстий.
В ходе операции яичник отсекается от поддерживающего его мышечно-связочного каркаса, а образовавшийся дефект брюшины закрывается широкой маточной связкой.
В зависимости от методики и объема время операции варьирует от одного до четырех часов, а последующее количество проведенных дней в стационаре не превышает пяти дней.
Ранняя терапия после удаления яичников начинается еще в стационаре. Обычно она не отличается от таковой при прочих гинекологических операциях, но имеет некоторые особенности. Так как яичники служат источником половых гормонов, а их количество зависит от возраста, при двусторонней овариоэктомии необходимо определить степень необходимости восполнения гормонального дефицита медикаментозным путем. Гормональная реабилитация после удаления яичников необходима не вступившим в климактерический период пациенткам.
Негативные последствия после удаления яичников условно можно классифицировать на функциональные и органические.
Органические связаны с удалением органа как такового, когда его отсутствие провоцирует появление послеоперационных последствий. Одним из них является болевой синдром. Боли после удаления яичника в ранний период связаны с незначительными изменениями топографии тазовых органов: они немного смещаются и фиксирующий их аппарат «растягивается», провоцируя боли. Как правило, спустя две недели (или раньше) эти боли прекращаются.
К сожалению, иногда боли после удаления яичника провоцируются спаечным процессом, который невозможно полностью ликвидировать. Чаще спайки формируются на фоне воспалительных явлений, когда в тазовой полости появляется воспалительный экссудат, со временем он становится тягучим и густым, поэтому буквально «склеивает» расположенные рядом ткани, нарушая их должную подвижность. Ранняя реабилитация после удаления яичников предполагает профилактику воспалительных и, соответственно, спаечных процессов.
Самым серьезным последствием овариоэктомии, особенно у молодых пациенток, является комплекс функциональных нарушений. Их выраженность определяется количеством удаленных яичников. Односторонняя овариоэктомия оставляет пациентке возможность иметь собственные половые гормоны, также реализовать репродуктивную функцию. Чаще после удаления одного яичника возникают дисгормональные сбои, которые можно компенсировать.
Если удаляются оба яичника, женщина искусственно лишается необходимого эстрогенного влияния, и наступает состояние, аналогичное климаксу, именуемое посткастрационным синдромом. В отличие от естественного климакса, когда организм имеет возможность постепенно адаптироваться к затуханию гормональной функции яичников, климактерический синдром искусственного происхождения протекает достаточно тяжело.
Наиболее благоприятная клиническая ситуация наблюдается после удаления только одного яичника, так как оставшийся начинает компенсировать произошедшие перемены.
Спустя две или три недели после двусторонней овариоэктомии появляются первые симптомы искусственного климакса: нейровегетативные нарушения (72,8%), расстройства обменного и эндокринного характера (11,2%), психоэмоциональные отклонения (16%). Отсутствие должного эстрогенного влияния на слизистые половых путей провоцирует преждевременное их «старение» с развитием атрофических изменений.
Посткастрационный синдром проявляется приливами, усиленной потливостью (особенно ночной), головными болями, нестабильным артериальным давлением, ознобами, нарушениями сердечной деятельности (аритмии). Также происходит деформация психоэмоциональной сферы (раздражительность, плаксивость, бессонница, снижение памяти и внимания, сонливость и подобные).
Поскольку эстрогенное влияние распространяется практически на весь женский организм, на их отсутствие реагируют многие системы, и перечень симптомов искусственной менопаузы может быть весьма обширен.
Ситуация, когда женщина впадает в панику при преждевременном климаксе, вполне объяснима и понятна. Однако следует отметить, что она хоть и является неприятной, но приговором не является. Более того – не все женщины переносят этот период тяжело, так как его течение всегда индивидуально и зависит от состояния здоровья в общем и гинекологического – в частности. Наибольшая выраженность негативных симптомов приходится на первые два года после удаления яичников, а затем организм частично компенсируется.
Реабилитация после удаления яичников предполагает гормональную терапию. Препараты подбираются таким образом, чтобы имитировать естественный гормональный фон и сохранить его до наступления естественного климакса.
Когда женщина узнает, что ей предстоит овариоэктомия, ее чаще беспокоит вопрос, возможна ли беременность после удаления яичника. Если удаляется только один яичник, беременность возможна, если второй яичник, труба и матка сохранены. При двусторонней овариоэктомии естественное зачатие, к сожалению, невозможно.
источник
Операция по удалению кисты яичника проводится главным образом методом лапароскопии через проколы небольших размеров на передней стенке живота. Для проведения операции по удалению кисты делается три таких надреза. Основными преимуществами такого метода являются низкая степень травматизации, непродолжительное нахождение пациентки в стационаре, быстрое восстановление, отсутствие боли и рубцов после операции, швы снимаются обычно на седьмой день.
Удаление кисты яичника проводится под полной анестезией. Время проведения операции в зависимости от тяжести состояния составляет от тридцати минут до полутора часов. В день проведения операции пациентке не разрешается пить и употреблять пищу. При необходимости ставится очистительная клизма. Перед операцией живот наполняют газами и через проколы в брюшной полости вводят нужные инструменты, при помощи которых удаляют кисту.
- Кисты крупных размеров. Большие размеры новообразования провоцируют риск разрыва кисты или яичника, что грозит развитием внутрибрюшного кровотечения, образованием спаек.
- Образование кисты на ножке, что может вызвать перекрут или разрыв кисты, вплоть до удаления яичника.
- Развитие кисты в глубине яичника, что может привести к нарушению его функций.
- Риск перерождения кисты в злокачественное образование.
- Образование эндометриоидной кисты (зачастую развивается на фоне эндометриоза).
- стрессы;
- аборты;
- воспаления матки, придатков;
- неправильно подобранные методы контрацепции;
- ЗППП;
- иммунные сбои;
- переохлаждения;
- наличие ВПЧ, вируса генитального герпеса.
Некоторые образования развиваются из-за нарушения овуляторных процессов, риск возникновения других высок при раннем или очень позднем начале менструаций. Причины кисты нередко кроются в эндокринных болезнях. У некоторых женщин проявляются симптомы синдрома поликистозных яичников, при котором поверхность яичников покрыта множеством образований. Предпосылками такого явления становятся серьезные гормональные сбои, болезни щитовидной железы, гипофиза.
Как известно, яичник продуцирует фолликулы в течение каждого менструального цикла. Фолликулярная киста яичника, наиболее распространенная, формируется в первой фазе менструального цикла. При участии гормона ФСГ один из фолликулов (доминирующий) дорастает до нужных размеров и разрывается, а яйцеклетка выходит в полость матки. Если имеют место вышеуказанные патогенные факторы, фолликул не лопается и не двигается, закрепившись на яичнике. Постепенно в нем накапливается жидкость, он растягивается и превращается в одиночную кисту размером 1-6 мм. Дермоидная киста яичника (тератома) формируется из эмбриональных листков, которые с рождения сохраняются в яичниках у женщин. Иногда образование переходит в истинную опухоль — кистому.
Как уже было сказано, фолликулярная киста яичника — функциональное образование, которое формируется из неовулированного фолликула. Обычно фолликулярная киста яичника не проявляется никакими симптомами и не требует лечения. Но при возникновении рецидивирующего образования или при сохранении его в течение нескольких месяцев планируется операция по удалению кисты яичника.
Чаще всего фолликулярная киста яичника возникает в детородном возрасте, но изредка выявляется даже в менопаузе. Располагается доброкачественное образование в одном яичнике и внешне напоминает желтый пузырек с гладкими стенками. Фолликулярная киста яичника никогда не переходит в раковое новообразование и в 90% случаев рассасывается за 2-4 менструальных цикла.
Все дело в том, что каждый менструальный цикл один из двух яичников в норме производит одну яйцеклетку, которая, созрев, должна выйти из фолликула в маточную трубу, а разорванный фолликул становится желтым телом, производящим гормон прогестерон. В этом суть овуляции.
Киста образуется, если фолликул не разрывается, а наполняется жидкостью и остается в яичнике. Иногда его размеры начинают создавать неудобство, заслоняя выход в маточную трубу и причиняя дискомфорт. Но чаще всего фолликулярная киста рассасывается уже во время следующей менструации, не оставляя каких-либо видимых следов.
Можно ли забеременеть?
- Возрастом женщины и необходимостью сохранения ее репродуктивной функции;
- Выраженностью симптомов болезни;
- Наличием риска развития злокачественной опухоли.
Беременность после кисты яичника лучше планировать лишь после специального курса терапии. Если была проведена операция по удалению образования, женскому организму для полного восстановления обычно требуется от 2 до 6 месяцев.
После лечения нужно соблюдать рекомендации врачей относительно питания и образа жизни. Это поможет восстановить гормональный баланс и избежать повторного возникновения болезни.
- Разрыв кисты с кровоизлиянием. Для кисты левого яичника при беременности эта ситуация практически не грозит, так как чаще осложнениям подвергаются образования правого яичника.
- Перекрут.
- При достижении больших размеров возможно сдавление окружающих органов.
Внимание! Данные ситуации могут случиться после выраженной физической нагрузки, травмы или во время полового акта.
Итак, подведем итоги, беременность после кисты яичника возможна или нет, и как она будет протекать?
Если кист нет, то беременность, как сказано выше, возможна. Но нет никакой гарантии, что протекать она будет нормально. На осложнения во время беременности влияют не только кисты данных видов, но и другие, менее распространенные. Это эндометриоидные и дермоидные кисты. В данном случае нужно постоянное наблюдение врачей, так как они могут разорваться и привести к нежелательным последствиям и оперативному вмешательству.

Обычно такая киста дает о себе знать только после того, как достигнет определённого размера и начнет задевать соседние органы, вызывая дискомфортные ощущения у женщины.
Поскольку эта киста имеет тенденцию к росту своего размера, то рекомендуется как можно раннее ее удаление кисты яичника лапароскопия. Нет ничего проще, легче, безболезненнее и эффективнее, чем лапароскопическая операция. Такая операция сводит к минимуму вероятность возникновения рецидивов, и представляет собой самый щадящий метод операции.
Если же вы забеременели в течение первых двух месяцев после проведения операции, то вам понадобится усиленное наблюдение врача-гинеколога, особенно если причиной вашего бесплодия был поликистоз яичников (СПКЯ) и трубная непроходимость. Научно доказано, что после удаления кист существует угроза прерывания беременности на ранних сроках, а если беременность наступит после операции по восстановлению проходимости маточных труб, то у женщины может развиться фетоплацентарная недостаточность.
В принципе, это возможно практически сразу после операции. Однако желательно пропустить два-три цикла менструаций, то есть совершить зачатие можно примерно через два-три месяца после лапароскопии.
Беременность возможна сразу после операции!
Исключение составляет эндометриоидная киста, потому что в этом случае нужно пройти полный курс лечения эндометриоза, чтобы обеспечить успешное вынашивание плода.
Вероятность наступления беременности 85%. У каждой женщины такая возможность индивидуальна, она зависит от общего состояния, от сопутствующих проблем, поэтому не стоит ожидать положительного результата сразу.

Мне назначили лапароскопию для лечения кисты яичника. С какой вероятностью я смогу после этого забеременеть? Современные лапароскопические операции проводятся с максимальным сохранением здоровой ткани яичника. Тем не менее, гарантировать 100% восстановление функциональности яичника хирург не может. В большинстве случаев киста имеет односторонний характер, т.е. второй яичник остается здоровым. Тогда беременность может наступить успешно, не зависимо от функциональности оперированного яичника. Если же по истечении 1 года после операции при регулярной половой жизни забеременеть не удается — нужно обследоваться на предмет бесплодия. Возможно, проблема не в яичниках. Помимо этого, наличие кисты вызывает онкологическую настороженность, поэтому лечение нужно проводить обязательно.
Мне поставили диагноз киста левого яичника и кистозные изменения правого яичника. Насколько я понимаю — это практически бесплодие. Если ли у меня шансы вылечиться и забеременеть? В Вашем случае затронуты оба яичника, поэтому нужно проводить тщательное лечение, чтобы в будущем иметь возможность забеременеть. По описанию сложно сказать, какой метод лечения применим в Вашей ситуации. Скорее всего, это комбинация лапароскопического лечения и медикаментозной терапии. В любом случае надо понимать, что лапароскопия проводится в максимально органосохраняющем режиме. Кистозные изменения правого яичника могут быть рецидивом гормональных нарушений, которые поддаются консервативному лечению. В любом случае, не стоит сразу предполагать бесплодие. Надо надеяться на лучшее и тщательно обследоваться в профильной клинике.
У меня такая ситуация. Год назад сделала аборт. Было все хорошо. Теперь мне поставили диагноз — киста яичника, но сказали, что она может рассосаться. Смогу ли я иметь детей в будущем? Образование кисты происходит вследствие нарушения нормального уровня гормонов в организме. Аборт в этом плане очень сильное воздействие, так как «сбивает» режим выработки гормонов. Организму требуется продолжительное время, чтобы восстановиться. В Вашем случае не совсем понятно — какой именно природы киста. Если это киста фолликулярная, она может рассосаться сама. Нужно понаблюдать ее динамику 2-3 менструальных цикла. Если киста осталась — следует начинать лечение. Медикаментозное или хирургическое — определит врач. В Вашем случае для планирования беременности нужно не только вылечить кисту яичника, но и проконтролировать отсутствие других патологий, особенно гормонального дисбаланса, т.к. перенесенный аборт может провоцировать различные проблемы в репродуктивной сфере.
Мне поставили диагноз «киста яичника». Сказали, что если киста не рассосется, ее надо оперировать. Скажите, пожалуйста, так ли необходима операция? У меня нет никаких болевых ощущений и каких-либо симптомов. Киста яичника — заболевание, которое в большинстве случаев протекает бессимптомно. Обнаруживают кисты, чаще всего, случайно, на плановом гинекологическом обследовании. В Вашем случае врач выбрал выжидательную тактику. Если через три цикла киста не рассосется, нужно начинать лечение, даже если никаких болезненных и прочих негативных проявлений нет. Опасность состоит в том, что киста может перерасти в злокачественное опухолевидное образование. Именно риск онкологии, а также вероятность развития бесплодия — основные причины, по которым врачи так настороженно относятся к этому диагнозу. Если врач назначит лапароскопическое лечение — значит операция оправдана.
источник
Некоторые заболевания женской половой сферы требуют хирургического вмешательства, но основания для этого должны быть серьезные. Если врач рекомендует удаление одного или обоих яичников (оофорэктомию или имеющее другое название — овариэктомию), важно ознакомиться с последствиями удаления яичников у женщин.
Операция по удалению яичников проводится обязательно, если имеются:
- злокачественные новообразования женских половых органов — придатков, матки;
- большая киста, которую невозможно удалить отдельно;
- аднексит с наличием гнойных очагов, грозящий развитием перитонита и сепсисом;
- апоплексия (разрыв) яичника после травмы или по причине склеротических изменений в структуре ткани;
- перекрут придатков и сдавление основных магистралей, питающих яичник;
- внематочная беременность в яичнике и угроза разрыва;
- обширный эндометриоз.
По статистике, чаще проводится удаление органа с правой стороны. Операция по удалению яичников при раке молочной железы показана, если половые гормоны стимулируют рост опухоли и метастазов. Доказано, что овариэктомия способствует стойкой ремиссии злокачественного процесса.
Сама по себе операция несложная и не требует длительной реабилитации, особенно если выполняется при помощи лапароскопа и удаляется только один яичник. В таком случае не происходит нарушения работы эндокринной системы, не наступает ранний климакс.
Врач постарается сохранить орган вне зависимости от возраста женщины, но если консервативное лечение гинекологических патологий не даст результатов в течение 2-3 месяцев, необходимо будет задуматься о проведении операции.

Во время операции проводится мониторинг состояния плода. Важным моментом является наложение швов или прижигание сосудов во избежание больших потерь крови. Женщина находится под наблюдением в стационаре в течение 3-4 суток. При отсутствии инфекционного процесса можно отправляться домой на 5-6 день.
При выявлении кисты в период беременности требуется особое внимание к своему здоровью, чтобы при первых признаках обострения быстро добраться в медицинское учреждение.
Если по результатам обследования были выявлены маркеры высокого онкогенного риска, то удаление яичников при беременности проводится в обязательном порядке.
Не требуют срочного оперативного вмешательства двусторонние кисты, которые вызваны гормональным дисбалансом в период беременности. Такие образования обычно проходят после родов.
Если киста обнаружена при случайном обследовании, например, по поводу причин ановуляции при регулярных месячных и невозможности забеременеть, то сначала назначается гормональная коррекция.
После наступления климакса опасаться удаления яичников не стоит: 
Главным в постклимактерическом периоде будет укрепление организма, поднятие иммунитета и позитивный психологический настрой пациентки.
Известны случаи удаления яичников у новорожденных девочек. 
В период полового созревания появление опухолей яичника связано с гормональной перестройкой организма. При обнаружении кисты некоторое время ведется наблюдение. Опухоль до 4 см не оперируется. Экстренные состояния перекрута кисты, разрыва фолликула после физических нагрузок, травм, падений требуют оперативного вмешательства и удаления части яичника или целого органа.
Имеющиеся инфекции при снижении иммунитета могут вызвать воспаление органов малого таза и спровоцировать рост опухоли. В зависимости от результатов консервативного лечения и состояния иммунитета, может потребоваться удаление яичника, заполненного гноем. Но обычно такие процессы не диагностируются в начале заболевания, и девочка поступает с болевым синдромом, при котором проводится срочная овариэктомия.
Избежать хирургического вмешательства можно при ранней диагностике гинекологических заболеваний. В таком случае показано консервативное лечение:
- прием препаратов женских гормонов для нормализации менструального цикла и коррекции функций яичников;
- повышение общего иммунитета;
- устранение инфекций, которые провоцируют рост доброкачественных опухолей;
- использование методов народной медицины параллельно медикаментозному лечению;
- прием противовоспалительных препаратов;
- при отсутствии злокачественных перерождений используется физиотерапия.
Условием для проведения консервативного лечения является маленький размер кисты, отсутствие ножки. Возраст пациентки не должен превышать 40 лет.
Основные усилия необходимо направить на укрепление организма и устранение сопутствующих заболеваний. Лечебная физкультура, повышающая тонус мышц брюшины и обеспечение тканей необходимым количеством кислорода, должна выполняться в домашних условиях.
Имеются различные техники дыхания, которые при правильном подходе можно использовать при гинекологических заболеваниях.
Интересно! Большинство людей дышат только верхней частью легких, чем существенно обделяют свой организм. Ткани недополучают кислород, в результате появляются различные заболевания органов и систем — дыхательной, сердечно-сосудистой, нервной.
Операция проводится двумя способами: лапаротомическим и лапароскопическим. 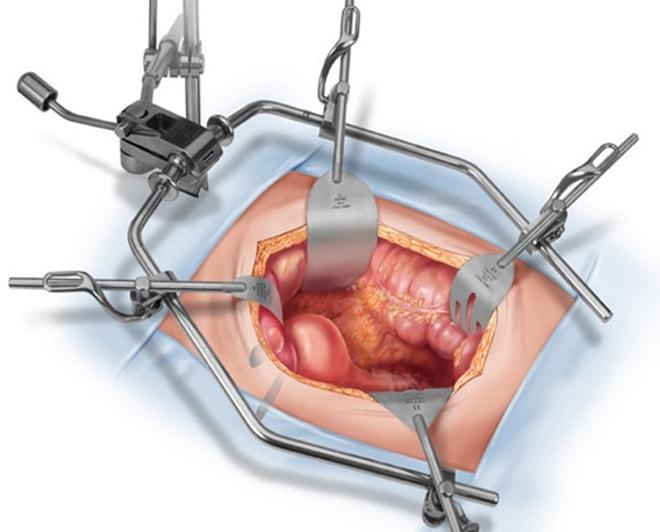
Восстановительный период после лапаротомии яичника более длительный и болезненный. Вставать разрешено по прошествии суток. Данный метод требует подготовки, которая заключается в сдаче анализов на свертываемость крови, ее принадлежность к определенной группе. 
Первые сутки после операции достаточно тяжелые, особенно после лапаротомии. 
Важно начинать двигаться и вставать через 24 часа после удаления яичника. Это необходимо для нормализации деятельности кишечника. Питание жидкое. Пить разрешено воду, несладкие компоты, чай. Не разрешается употреблять газированные напитки. Переходить на обычное меню можно после самостоятельного опорожнения кишечника.
Физические нагрузки и лечебная физкультура после операции по удалению яичников показана не ранее, чем через 1,5 месяца.
Болезненность в области живота может сохраняться в течение 1-2 месяцев. Поэтому укрепляющие упражнения следует начинать после исчезновения болей.
Половая жизнь после удаления яичников разрешена через 1,5-2 месяца, если самочувствие пациентки улучшилось, отсутствуют боли при половом акте. При удалении одного яичника либидо (сексуальное влечение) сохраняется, поэтому физиологических проблем быть не должно. Начинать надо осторожно, без резких движений, прислушиваясь к ощущениям внутри.
Секс после операции по удалению яичников — один из показателей нормального психологического настроя женщины.
Следует повременить с началом половой жизни, если во время акта появляется кровотечение. В таком случае лучше проконсультироваться с гинекологом.
Самыми опасными ранними осложнениями являются:
- повреждение мочеиспускательного канала;
- воспалительный процесс или расхождение шва;
- гнойный перитонит из-за попадания инфекции;
- закупорка легочной артерии тромбом или воздушным эмболом, что может привести к воспалению легких и смерти;
- кровотечения из-за плохой свертываемости.
Процессы развиваются в течение 2-3 суток и требуют срочных мер.
Поздними осложнениями считаются:
- резкое прекращение выработки гормона эстрогена через 2 недели после удаления обоих яичников, возникновение симптомов климакса;
- нарушения в работе сердца из-за недостатка половых гормонов;
- резкий набор веса;
- сухость влагалища;
- начало гипертонической болезни;
- атеросклероз сосудов;
- ломкость костей, состояние требует дополнительного приема препаратов кальция.
Основная причина поздних осложнений двусторонней овариэктомии — недостаток гормонов, которые придется принимать дополнительно. Большинство негативных симптомов проявляется в первые два года после операции.
После двусторонней овариэктомии назначается заместительная гормональная терапия 
При удалении 1 яичника не требуется гормональная поддержка, поскольку 2 орган может вырабатывать эстроген и прогестерон, что достаточно для нормального самочувствия.
При одностороннем удалении яичника иногда наблюдаются симптомы гормональной недостаточности, но в этом случае врач назначает маленькие поддерживающие дозы лекарств.
После овариэктомии женщинам назначается прием гормональных препаратов. В противном случае наблюдается раннее старение, изменение состояния ногтей и волос, переломы костей, депрессии.
Операция по удалению одного яичника в репродуктивном возрасте может вызвать панику у женщины, которая планировала иметь детей. 
Наступление месячных после удаления яичника происходит на следующий день после операции у женщин репродуктивного возраста. Это нормальный процесс. При удалении обоих яичников менструация прекращается.
Забеременеть после проведения операции помогает прием женских витаминов — фолиевой кислоты, витамина Е. При необходимости врач назначит вспомогательные гормональные препараты для стимуляции созревания яйцеклетки.
Качество жизни после удаления одного яичника практически не меняется. Помочь организму можно приемом витаминов, общеукрепляющих средств. Односторонняя овариэктомия не влияет отрицательно на половую жизнь, поскольку органы продолжают вырабатывать гормоны. Беременность возможна даже при наличии единственного функционирующего яичника.
источник
Случается, что врачам приходится удалять оба яичника. Что же дальше происходит с организмом, оставшимся без гормонов?
Половые гормоны — эстрогены и прогестины, которые, собственно, и делают женщину женщиной, вырабатываются в яичниках. Случается, что врачам приходится удалять оба яичника. Что же дальше происходит с организмом, оставшимся без гормонов? Обычно половые гормоны оказывают благоприятное — стимулирующее и защитное действие на многие функции — например, на работу сердечно-сосудистой системы, на кожу, на кости.
Вообще весь организм женщины можно считать гормонозависимым. Неудивительно, что после резкого падения уровня половых гормонов в результате удаления яичников работа всего организма резко изменяется. Развивается так называемый посткастрационный синдром: ухудшается общее самочувствие, теряет упругость кожа, появляются и начинают прогрессировать многие заболевания. Это состояние чем-то похоже на преждевременное старение.
Понимая всю важность гормонов для здоровья женщины, врачи очень неохотно идут на удаление обоих яичников (овариэктомию). Но бывают ситуации, когда оставлять яичники опасно (как правило, при онкологических заболеваниях). Их необходимо удалять, потому что половые гормоны могут оказать стимулирующее влияние на рост опухоли.
Главный вопрос, который начинает беспокоить больную — будет ли она чувствовать себя женщиной после операции? Без сомнения, да. Формирование всех признаков женского организма происходит уже в утробе матери, а также в детском и молодом возрасте, во время полового созревания девочек. Этот процесс необратим, и женщина навсегда останется женщиной, несмотря на наличие или отсутствие отдельных органов. Но после овариэктомии у нее возникают другие проблемы.
Если овариэктомию делают женщине преклонного возраста, которой, как говорится, терять нечего (яичники у нее и так почти не работают), ситуация вовсе не трагична. Но проблема в том, что в последнее время гинекологам все чаще приходится сталкиваться с необходимостью удаления яичников у молодых пациенток. После операции у них начинаются изменения, похожие на те, что наблюдаются у женщин с сохраненными яичниками в возрасте 50-55 лет, когда репродуктивная система «уходит на пенсию» и наступает климакс.
Симптомы начинают появляться обычно через 2-3 недели после операции, а достигают максимальной силы спустя 2-3 месяца. В первые 1-2 года преобладают нарушения тонуса сосудов.
- приливами жара;
- повышенной потливостью;
- головными болями;
- колебаниями артериального давления;
- ознобами;
- сердцебиениями.
Характерны также изменения в области психики и эмоционального состояния женщины.
- раздражительность, беспокойство;
- бессонница или сонливость;
- депрессия;
- слабость;
- забывчивость, невнимательность;
- снижение полового влечения.
Позднее эти симптомы могут уменьшиться, но, к сожалению, им на смену зачастую приходят другие. Они связаны с нарушением обмена веществ. Дело в том, что сосуды лишаются защитного действия эстрогенов и начинается быстрое образование атеросклеротических бляшек. Может развиться атеросклероз, который влечет за собой ишемическую болезнь сердца, нарушение мозгового кровообращения, проблемы с сосудами ног. Из-за защитного действия эстрогенов женщины до наступления климакса почти не страдают атеросклерозом, хотя их ровесники-мужчины уже вовсю мучаются от этой болезни. Лишь после менопаузы, когда возникает дефицит эстрогенов, женщины быстро «догоняют» мужчин.
То же самое с гипертонической болезнью. У женщин с удаленными яичниками большая вероятность столкнуться с сердечно-сосудистыми болезнями. От половых гормонов зависит и состояние костной ткани. Поэтому через несколько лет после удаления яичников может развиться остеопороз. Кости становятся ломкими. Особенно опасны переломы шейки бедра, которые трудно лечатся и из-за длительной неподвижности пациентки нередко приводят к печальному исходу.
Также очень сильно зависят от гормонов и мочеполовые органы.
- сухость во влагалище
- боль при половом сношении
- зуд и жжение в области половых органов
- учащенное мочеиспускание.
Из-за недостатка гормонов может пострадать и кожа, ногти, волосы.
Так ли трагична ситуация? Вовсе нет.
Во-первых, надпочечники и жировая ткань частично компенсируют дефицит эстрогенов. Поэтому у некоторых женщин операция проходит практически без последствий.
Во-вторых, современная медицина располагает технологиями, помогающими остальным женщинам. Если не противопоказана гормональная терапия, то назначают эстрогены и прогестины, которые замещают недостаток собственных гормонов. Эти препараты рекомендуют принимать пожизненно. Заместительная гормонотерапия дает хороший эффект, позволяя женщине еще долго чувствовать себя здоровой.
Если же операция проводилась по поводу онкологического заболевания, гормоны назначать нельзя. В этом случае прибегают к несколько менее эффективной, но тоже действенной гомеопатии. Особенно эффективны гомеопатические средства при сосудистых и эмоциональных реакциях. Они повышают адаптационные возможности женского организма в стрессовой ситуации и, кстати, лишены побочных действий.
Для профилактики остеопороза активно используются фторсодержащие и кальцийсодержащие препараты.
Но одних лекарств мало. Женщина в такой ситуации должна с пониманием относиться к процессам, происходящим в ее организме, сама бороться с депрессиями, вести активный образ жизни, не забывать про спорт, следить за собой. Ведь женщина всегда остается женщиной!
источник
С каждым годом, не смотря на все усилия врачей внедрять профилактическую медицину, к сожалению, растет заболеваемость многими нозологическими формами. И, конечно же, не исключением является репродуктивная сфера женского организма. Одними из наиболее частых патологий в гинекологии считаются заболевания яичника. Некоторые патологические процессы поддаются грамотно назначенному, консервативному лечении, а в некоторых случаях единственным выходом является применение радикальных операций, суть которых составляет удаление пораженного органа. В данном случае яичника. Операции по удалению яичника называют овариэктомией, а если яичник удаляется совместно с маточной трубой – аднексэктомией.
Какие же причины могут заставить докторов пойти на операцию по удалению одного яичника?
Тубоовариальное образование (тубоовариальный абсцесс) – гнойно -воспалительный процесс яичника, который вовлекает как маточную трубу, так и яичник. Представляет собой общих конгломерат, наполненный гнойным содержимым. Единственным способом, который позволит избежать септических состояний при таком диагнозе – это радикальная операция.
- Перекрут кисты яичника, который достиг стадии некроза так же является показанием к удалению на уровне хирургической ножки.
- Разрыв кисты яичника. При такой нозологической форме конечно же есть возможность все-таки сохранить такой важный орган. Но возникают такие ситуации, при которых развивается массивнейшее кровотечение и не всегда врачам удается остановить его консервативным путем.
- Эктопическая беременность, а именно яичниковая форма. Это состояние характеризуется прикрепление плодного яйца не в полости матки, как это положено, а на поверхности яичника. Плодное яйцо хорошо васкуляризируется и глубоко прорастает яичник. В таком случае единственным способом является овариэктомия со стороны внематочной беременности.
- Наличие больших эндометриоидных кист, при удалении которых не удается сохранить даже часть яичника.
После таких оперативных вмешательств главным вопросом женщины является «Смогу ли я теперь забеременеть? Могу ли я теперь иметь детей». Эти мысли, порой. Доводят женщин до серьезных депрессивных состояний, справиться с которыми, часто, самостоятельно не представляется возможным.
Это вопрос сугубо индивидуальный и зависит от особенностей конкретного женского организма, состояния оставшегося яичника, его способности к фолликулогенезу.
Почему же женщины с одним яичников встречают на пути к беременности препятствия?
- Осложнения, формирующиеся после проведения оперативного вмешательства в виде спаечного процесса, который может быть причиной бесплодия;
- Сальпингоофорит единственного яичника;
- Наличие в анамнезе трубной беременности и ее пластика со стороны имеющегося яичника;
- Эндометриоидные гетеротопии на единственном яичнике;
- Диагностирование кист различного генеза на яичнике;
- Инфекции, передающиеся половым путем, в особенности гонорея, которая ведет к массивному спаечному процессу;
Но не всегда семейная пара может себе позволитьь оплатить столь дорогостоящие манипуляции. На помощь к таким людям пришло государство, которое предусмотрело программу бесплатного проведения протокола экстракорпорального оплодотворения за счет фонда обязательного медицинского страхования (ОМС). Стоит собрать документы и подать заявку на сайт. Чудеса все-таки случаются и самые заветные мечты воплощаются в реальность.
ЭКО с одним яичником без труб ничем не отличается от такового с их наличием. Даже наоборот. Если перед проведением процедуры экстракорпорального оплодотворения не провести операцию лапароскопической тубэктомии, то есть удаление фаллопиевы труб, высок риск получения эктопической, а именно трубной беременности и пролетного протокола экстракорпорального оплодотворения. Поэтому при такой ситуации во избежание нежелательных последствий стоит пойти на их удаление.
Какие же отличия могут наблюдаться в проведении протокола экстракорпорального оплодотворения у женщин с единственным яичником?
Для этого врачи-репродуктологи подбирают специальные усиленные дозы гормональной терапии для стимуляции овуляции единственного яичника.
Но прежде чем это сделать, доктор должен оценить риски и пользу от данной стимуляции. Если причиной удаления яичника послужили его опухолевые процессы, то стимуляция высокими дозами гормонов просто противопоказана.
Что же делать в этом случае? Выход так же есть. Если применение гормональных препаратов невозможно в конкретном случае, то применяется попытка получить яйцеклетки в естественном цикле женщины. То есть, если цикл овариально-менструальные с присутствием овуляции, которую необходимо обязательно подтвердить биохимическими показателями уровней гормонов, а так же ультразвуковой фолликулометрией, то врач дожидается дозревания фолликула и производит пункцию для осуществления забора яйцеклетки, которая созрела при обычном цикле у женщины. Дальнейший механизм проведения протокола экстракорпорального оплодотворения осуществляется по обычной схеме: оплодотворение полученной яйцеклетки сперматозоидами мужа, культивирование полученного эмбриона и его перенос в полость матки с обязательной поддержкой лютеиновой фазы.
Если же удаление яичника произошло по каким-либо другим причинам, то гормональные препараты для стимуляции овуляции не противопоказаны, это не влияет на забор яйцеклеток для ЭКО.
После стимуляции производится пункция фолликула. Препятствие к проведению данной манипуляции могут стать послеоперационные последствия в брюшной полости в виде серьезного спаечного процесса. Особенно, если операция была проведена на фоне мощного инфекционно-воспалительного процесса, когда послеоперационный период характеризовался гипертермической реакцией. Пункция фолликула – это достаточно трудоемкий и ювелирный процесс, который должен выполнить хирург с большим опытом и высокой квалификацией. Эти спайки в брюшной полости могут существенно затруднить процесс пунктирования. Если все же, несмотря на все препятствия, яйцеклетки были получены, то дальнейший протокол экстракорпорального оплодотворения проходит без особенностей.
После резекции яичников ЭКО так же выполняется. Но результат зависит от количества резецированной ткани. Если в силу патологических изменений, причиной которых и стала операция, ткань яичника не значительно пострадала и пришлось резецировать небольшую часть яичника, то получить яйцеклетки путем стимуляции при протоколе ЭКО не будет представлять значительных проблем.
А вот, если происходила значительная резекция с одной стороны, а второй яичник был нетронут и имеет неплохой фолликулярный резерв, то ситуация аналогична – применение стимуляции даст желаемый эффект. Однако, необходимо обязательно посмотреть фолликулярный резерв яичников при помощи определения антимюллерова гормона, чтобы спрогнозировать ответ на стимуляцию. Если показатели близки к нижним границам, то есть смысл воспользоваться мятежом ЭКО в естественном цикле либо же индивидуально подбирать схем
Цифры антимюллерова гормона могут стремиться к наименьшим показателям. Тогда семейной паре в таком случае просто будет отказано в проведении протокола экстракорпорального оплодотворения. К большому сожалению.
С приходом в нашу жизнь современной репродуктивной медицины и вспомогательных репродуктивных технологий, и эта проблема разрешима.
Сейчас возможны такие методы с такими нозологическими единицами, как эко и истощение яичников, эко без яичников. В таких случаях единственным решением является использование донорских яйцеклеток.
Смысл такой методики заключается в оплодотворении яйцеклеток женщины донора, которым может быть как совершенно незнакомый человек, который сдал свой биоматериал в клинику, либо родственники пациентки. Как зачастую, и случается.
Какие показания существуют для использования данной методики:
- Невозможность получить собственные яйцеклетки женщины: — синдром преждевременно выключения (истощения) яичников;
— наличие противопоказаний к стимуляции гормональными препаратами;
— наличие синдрома резистентности яичника – отсутствие ответа данного органа на применение гормональной стимуляции;
— разнообразные аномалии развития половых органов в виде дизгенезии гонад;
— оперативные вмешательства на яичниках в виде двусторонней овариэктомии – удаление яичников с двух сторон; - Высокий риск генетический аномалий у женщины либо присутствие у самой женщины генетических отклонений с высоким риском наследования.
- Отрицательный результат проведения нескольких протоколов экстракорпорального оплодотворения с собственными яйцеклетками женщины.
Существует два вида проведения протокола экстракорпорального оплодотворения:
- использование в процессе манипуляций свежих, только полученный яйцеклеток без применения к ним каких-либо средств консервации;
- использование яйцеклеток, которые были подвергнуты криоконсервированию – заморозке.
Экстракорпоральное оплодотворение с использованием «свежих» яйцеклеток включает:
- комплексное лабораторно-диагностическое обследование как супружеской пары, так и донора;
- синхронизация фаз овариально-менструального цикла у женщины-донора и у женщины-реципиента. Осуществляется по средствам применения гормональных препаратов.
- Пункция фолликулов женщины-донора для получения донорского биоматериала в виде яйцеклеток;
- Оплодотворение яйцеклеток, полученных в ходе пунктирования, спермой мужа;
- Культивация эмбрионов до трехдневного либо пятидневного возраста;
- Подсадка эмбрионов в полость матки.
Метод витрификации – заморозки яйцеклеток намного удобнее ранее указанного метода. Этот метод значительно отличается от криоконсервации, так при применении последнего нет возможности в длительном содержании биоматериала в замороженном состоянии. А метод витрификаци позволяет это делать.
Суть его состоит в удалении из яйцеклеток воды, так как при заморозке она повреждает клеточные структуры, а вместо нее в клетку вводятся криопротекторы, вещества, защищающие клетку от воздействий низких температур. Сохранность яйцеклеток при таком термическом действии на них составляет около 98%. Забранные яйцеклетки помещаются в специализированные сосуды, куда подается жидкий азот или его пары. Температурный режим в таких сосудах сохраняется в пределах -196 градусов по Цельсию при хранении в жидком азоте и -180 – в его парах. Этот метод исключает сложную технологию синхронизации циклов донора и реципиента. Что является дискомфортным для обеих сторон. По статистике количество беременностей, которые наступили в следствии применения данной технологии хранения биоматерила, ничем не отличается от их количества, полученного в следствии применения «свежих» яйцеклеток. Поэтому применение этой методики оправдано, абсолютно безопасно и удобно для хранения донорского биоматериала, который в последующем будет субстратом для культивирования чьего-то счастья.
Донорский биоматериал хранится в криобанке, если его параметры подошли для донорства, их размораживают, оплодотворяют спермой мужа реципиента и производят подсадку женщине-реципиенту, конечно же, предварительно готовя ее препаратами, поддерживающими лютеиновую фазу. Эмбрион при хорошем исходе имплантируется в эндометрий и начинает свое развитие, женщина вынашивает беременность, рожает и, конечно же, является биологической матерью данного ребенка.
Данная методика позволяет предоставить радость материнства даже тем женщинам, которые уже отчаялись иметь детей.
источник
