Целью обследования бесплодных пар является определение причин бесплодия для разработки рекомендаций по имеющимся способам лечения и оценки шансов эффективности такого лечения.
Примерно в 30% случаев бесплодных пар причина бесплодности только в женщине, в 30% случаев – только в мужчине, в 30% случаев проблемы определяются у обоих партнеров. В 10-15% случаев первопричина не может быть установлена современными методами диагностики. Рассмотрим основные причины бесплодия у женщин и мужчин.
Это — наиболее частая причина женского бесплодия, однако в данном случае велики и шансы на успешное лечение. Обычно женщины обращаются к врачу по причине нерегулярного менструального цикла или аменореи. Однако дисфункция овуляции может возникнуть и при регулярном цикле. Иногда женщины замечают увеличение количества волос на лице и теле, выделение молока из молочных желез и т.д.
Расстройства овуляции можно классифицировать следующим образом:
- ановуляция, т.е. отсутствие овуляции;
- нерегулярная овуляция;
- недостаточность лютеиновой фазы.
Данная проблема встречается примерно в 20-25% случаев бесплодия. Причины овуляторной дисфункции репродуктивной системы могут быть первичные и вторичные.
В данном случае проблема — в самих яичниках, т.е.:
- Яичники были удалены хирургическим путем.
- Яичники были повреждены в результате радиотерапии или химиотерапии при лечении рака.
- В яичниках нет яйцеклеток (к примеру, как при синдроме Тернера), либо в них мало яйцеклеток, что приводит к ранней менопаузе, встречающейся у 1-2% женщин в возрасте до 40 лет.
- Женщина родилась без яичников.
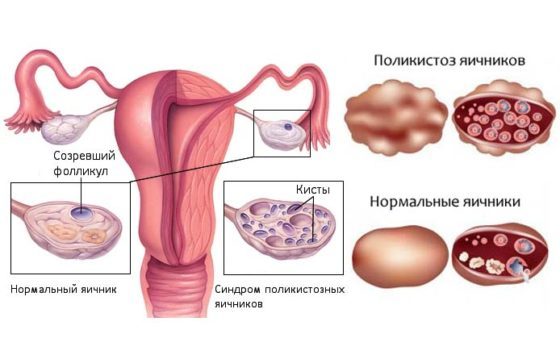
- Поликистоз яичников.
В данном случае источником проблем являются не яичники, но недостаток гормонов, выделяемых гипофизом или гипоталамусом. Причины могут быть следующие:
- Сильный стресс.
- Недавняя значительная потеря или набор веса.
- Некоторые наркотики.
- Прогрессирующая опухоль.
- Излишнее выделение гормона пролактина (гиперпролактинемия).
- Расстройства, связанные с щитовидной железой и надпочечниками.
Данное расстройство определяется либо недостаточностью секреции прогестерона желтым телом, или расстройством реакции слизистой оболочки матки на стимуляцию гормонами. Это приводит к неготовности слизистой оболочки матки для имплантации эмбриона. Установлено, что недостаточностью лютеиновой фазы страдает от 3 до 20 % бесплодных пар.
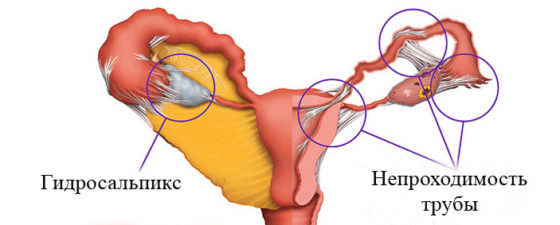
Повреждение труб – распространенная причина бесплодия. Повреждение фимбрий может снизить или полностью лишить их способности задерживать яйцеклетки и направлять их в фаллопиевы трубы. Спайки вокруг трубы могут привести к искривлению трубы или снизить подвижность фимбрий, таким образом влияя на их способность улавливать яйцеклетки.
Повреждение клеток слизистой оболочки труб может помешать сперматозоидам достичь яйцеклетки или существенно снизить шансы оплодотворения. Закупорка труб может препятствовать достижению сперматозоидом яйцеклетки или продвижению оплодотворенной яйцеклетки в матку и увеличивает частоту наступления внематочной беременности. Закупорка труб может быть проксимальной или дистальной. Первый тип закупорки располагается ближе к матке, а второй располагается у фимбрий.
Большинство женщин не знают о повреждении труб, пока не пройдут обследование на предмет бесплодия. Тем не менее, некоторые женщины испытывают сильные боли во время менструации, хронические или повторяющиеся тазовые боли или слабость, месячные наступают нерегулярно или протекают тяжело.
Данная проблема встречается в 15-25% случаев патологий женской половой системы.
Инфекция является наиболее частой причиной повреждения труб — в особенности, если инфекция протекает без лечения или проводится неадекватное и несвоевременное лечение:
- Перенесенная брюшная инфекция.
- Болезни, передающиеся половым путем (хламидиоз, гонорея).
- Спираль может привести к инфекции матки, которая, в свою очередь, может распространиться в трубы.
- Распространение инфекции из внутренних органов (аппендицит, инфекция пищеварительного тракта).
- После аборта, выкидыша или родов инфекция может распространиться в трубы.
Любая операция, затрагивающая фаллопиевы трубы, яичники и матку может привести к возникновению спаек. Полостные операции также могут привести к спайкам, которые, в свою очередь, могут повлиять на функционирование труб.
Спайки представляют собой сплетения рубцовой ткани, которые соединяют между собой органы и ткани. Спайки возникают не только в результате операций, но могут также быть вызваны воспалением.
Большинство спаек не имеют симптомов, но иногда они могут приводить к хроническим болям в тазовой области, а также могут вызывать кишечную непроходимость.
Адгезиолизис – это хирургическая процедура, проводимая для освобождения органов, кишечника или фаллопиевых труб от рубцовой ткани. Она может проводиться через небольшой разрез возле пупка (лапароскопия) или через разрез в брюшной полости (лапаротомия). Исход адгезиолизиса обычно удовлетворительный, несмотря на то, что спайки могут появиться снова.
Перенесенная внематочная беременность может вызвать повреждение фаллопиевых труб.
Патологии органа в ходе внутриутробного развития женского плода — порок развития труб.
Состояние эндометриоза может привести к рубцеванию труб, спайкам и в серьезных случаях – к закупорке труб.
Гидросальпинкс — это закупоренная, делатированная, заполненная жидкостью фаллопиева труба, ставшая таковой в результате перенесенной ранее тазовой инфекции. При случаях средней тяжести фертильность может быть восстановлена путем хирургического вмешательства, либо можно по желанию прибегнуть к ЭКО. Имеются данные о том, что гидросальпинкс снижает шансы на успешное ЭКО и увеличивает риск выкидыша. Поэтому некоторые врачи советуют удалять или окклюдировать гидросальпинкс до проведения ЭКО.
Термин «необъяснимое бесплодие» (или бесплодие неясного генеза) определен как неспособность семейной пары зачать ребенка после одного года незащищенных половых актов несмотря на то, что после тщательного обследования партнеров не было выявлено очевидных причин бесплодия (нет установленных причин бесплодия ни у мужчины, ни у женщины).
Как часто встречается необъяснимое бесплодие?
Примерно для 10-25% бесплодных пар причина бесплодия не определена. Тем не менее, фактические цифры зависят от масштаба проводимых исследований.
Каковы возможные причины необъяснимого бесплодия?
- Дефектная фимбрия (не может захватить яйцеклетку при овуляции).
- Низкая оплодотворяющая способность спермы.
- Дефектный эндометрий, который не позволяет закрепиться эмбриону.
- Синдром лютеинизации неовулировавшего фолликула (фолликул не может выделить яйцеклетку в период овуляции, что приводит к задержанию яйцеклеток в желтом теле).
- Психологические причины.
- У 40% женщин с необъяснимым бесплодием причины могут быть связаны с иммунной системой (Путовский и др. (Putowski et al) 2004).
Исследователи из Медицинского центра Колумбийского университета в 2011 году сообщили об учащении случаев глютеновой болезни среди женщин с бесплодием неясного генеза(5,9%).
Несмотря на то, что цифры по результатам исследования не велики, были сделаны следующие заключения: «Диагностирование глютеновой болезни у бесплодных женщин было бы целесообразно, если бы дешевая и безопасная терапия соответствующей диетой могла увеличить шансы на зачатие.
Термин эндометриоз относится к патологическому состоянию, при котором клетки такого же строения как те, что покрывают внутреннюю поверхность матки, размещаются снаружи матки. Например — на связке, поддерживающей матку, яичниках, фаллопиевых трубах, во влагалище, полости таза, мочевом пузыре, прямой кишке и т.д.
У пациенток, страдающих эндометриозом, эти клетки реагируют на ежемесячное изменение гормонального фона.
Когда у женщины, страдающей эндометриозом, наступают месячные, в течение всего периода эндометрий выделяет слизь. То же самое происходит с клетками в очагах эндометриоза; но так как из-за расположения таких клеток слизь не может найти выход, она формирует отеки, наполненные венозной кровью (так называемая «шоколадная» киста), что приводит к хроническому воспалительному процессу и спайкам, которые могут повредить трубы.
Несмотря на то, что результаты исследований в США показали повышенный риск возникновения некоторых типов рака яичников у женщин с эндометриозом в анамнезе (The Lancet Oncology 2012), большинство женщин, страдающих эндометриозом, не заболевают раком яичников.
Эндометриоз чаще возникает у женщин от 30 до 40 лет, но иногда может встречаться и у женщин моложе 30.
Несмотря на то, что у некоторых пациентов эндометриоз протекает бессимптомно, для многих эта болезнь непосредственно влияет на их физическое, умственное и социальное состояние. Некоторые пациентки могут испытывать значительную боль во время месячных или при половом акте. Месячные у таких пациенток протекают тяжело, с обильными выделениями. Некоторые пациентки могут испытывать боли в нижней части живота, в области таза и поясницы.
Вагинальное обследование может показать слабость и утолщение поддерживающих связок матки у женщин с эндометриозом. Большинство женщин с эндометриозом фертильны, однако некоторые женщины могут испытывать трудности с зачатием.
Анатомическая деформация фаллопиевых труб и яичников, вызванная серьёзны эндометриозом, а также диспареуния (болевые ощущения при половом акте) могут объяснить механическую причину бесплодия. Точный механизм влияния слабого и среднего эндометриоза на фертильность полностью не изучен. Возможно, что эндометриоз оказывает неблагоприятное воздействие на формирование яйцеклетки, на способность сперматозоида связываться с яйцеклеткой, на оплодотворение, функцию труб и имплантацию эмбриона.
Единственный способ диагностирования эндометриоза – лапароскопия, которая дает возможность оценить степень эндометриоза и состояние фаллопиевых труб. Имеется несколько различных систем классификации эндометриоза, но наиболее широко используется система Американского общества репродуктивной медицины (ASRM), в соответствии с которой эндометриоз классифицируется по четырем стадиям: слабый, средний, умеренный и сильный. Между интенсивностью и распространенностью эндометриоза существует незначительная корреляция.
Ультразвуковое сканирование, компьютерная томография и магнитно-резонансное исследование могут идентифицировать кисты на яичниках. Однако такая техника не может применяться для точной диагностики эндометриоза.
Данная проблема встречается среди 4-8% общего женского населения и среди 10-15% среди бесплодных пар.
Причины возникновения в точности неизвестны. Тем не менее, наиболее широко принятое объяснение причин возникновения эндометриоза состоит в том, что во время менструации жизнеспособные клетки из слизистой оболочки матки попадают в фаллопиевы трубы и в брюшную полость, где они закрепляются. У большинства женщин такие клетки уничтожаются и выводятся из организма иммунной системой. Однако, у некоторых женщин такие клетки имплантируются и размножаются — возможно, из-за расстройства иммунной системы женщины.
Цервикальная слизь — это желеобразная субстанция, продуцируемая цилиндрическим эпителием цервикального канала. Ее консистенция и состав меняется в течение менструального цикла. Непосредственно перед овуляцией и под воздействием гормона эстрогена она становится более жидкой и обильной, что позволяет сперматозоидам продвигаться вперед к яйцеклетке.
После овуляции и под воздействием прогестерона слизь становится густо и клейкой, что делает ее непроницаемой для спермы. Жизнеспособные перматозоиды могут находится в слизи несколько дней. Таким образом, цервикальная слизь является своеобразным резервуаром для спермы.
Враждебность цервикальной слизи – это неспособность сперматозоидов выживать в этой среде. Значение враждебности цервикальной слизи спорно, согласно мнению многих специалистов по бесплодию. Проблемы с цервикальной жидкостью. как правило, не имеют симптомов. Данная проблема встречается в 1-2% случаев.
- Слизь слишком клейкая и густая (и ее недостаточно для того, чтобы сперматозоиды передвигались по ней). Это может быть результатом недостаточной стимуляции эстрагеном цервикальных желез (т.е. неправильно выбранное время теста или отсутствие овуляции), либо слабая деятельность цервикальных желез из-за инфекции или повреждения, вызванного операцией, как это может произойти после клиновидной биопсии.
- Состав слизи антиспермальные антитела.
- Аномальная или дефектная сперма.
Мужское бесплодие определяется как неспособность мужчины зачать ребенка. Несмотря на то, что мужское бесплодие может ассоциироваться с импотенцией, многие бесплодные мужчины ведут абсолютно нормальную полноценную половую жизнь.
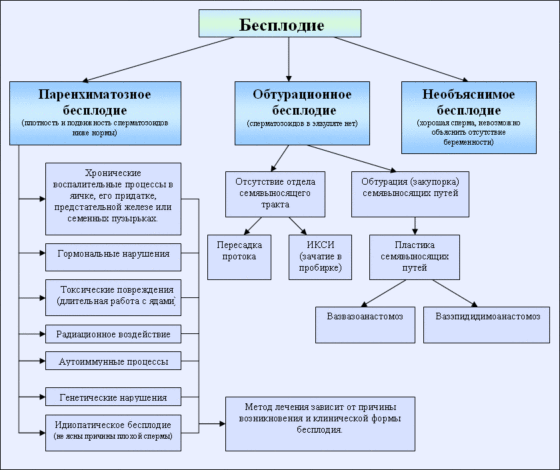
Мужское бесплодие может классифицироваться на четыре основных типа:
- Отсутствие спермы (азооспермия) является причиной мужского бесплодия в 3-4% случаев.
- Недостаточное количество (олигоспермия) или качество спермы, например слабая подвижность (астенозооспермия), или высокое содержание аномальной спермы (тератозооспермия) или множественные дефекты спермы, называемые олигоастенотератозооспермия (OATS), антиспермальные антитела, и т.д. Данная подгруппа может составлять 90% случаев мужского бесплодия.
- Дисфункциональная сперма. Несмотря на имеющуюся нормальную спермограмму , сперма имеет недостаточную или дефектную оплодотворяющую способность, что ведет к полной неспособности зачатия или слабой оплодотворяющей способности при ЭКО. Это является причиной мужского бесплодия в 3-6% случаях.
- Неспособность эякулировать во влагалище. Это является причиной мужского бесплодия в 4-6%.
У большинства мужчин, страдающих бесплодием, физически осмотр и обследование гениталий не выявляют причин бесплодия. Но в некоторых случаях могут быть выявлены аномалии — например, недостаточный волосяной покров на лице и на теле, увеличенная грудь, не опустившееся яичко, маленькие яички или варикоцеле.
Мужское бесплодие является проблемой у 20-30% семейных пар, испытывающих трудности с зачатием.
Отсутствие спермы при эякуляции.
Возможные причины могут включать в себя неспособность яичек генерировать сперму; либо яички производят сперму, но из-за того, что семявыводящий канал либо заблокирован либо не развился, при эякуляции сперма не наблюдается. В большинстве случаев у мужчин, яички которых не вырабатывают сперму, для этого нет очевидных причин. Однако у некоторых имеется в анамнезе травма яичек, перенесенная свинка после наступления половой зрелости, либо гипофиз не вырабатывает достаточного количества гонадотропного гормона.
Химиотерапия или радиотерапия при раке могут также привести к повреждению яичников.
Генетические дефекты, такие, как хромосомная аномалия, например синдром Клайнфельтера и Y-хромосомная делеция (небольшая аномалия в области Y-хромосомы, которая влияет на фертильность, синдром Каллмана (неспособность гипофиза к секреции гонадотропин-рилизинг гормона)также могут привести к отсутствию спермы при эякуляции.
Некоторые случаи врожденного двустороннего отсутствия семявыводящего канала связывают с кистозным фиброзом. В некоторых случаях отсутствие спермы при эякуляции является результатом ретроградной эякуляции (во время эякуляции сперма вместо влагалища попадает в мочевой пузырь). Это редкое состояние и встречается менее, чем у 1% мужчин, страдающих бесплодием.
Ретроградная эякуляция может быть следствием операций (удаление простаты) и может быть побочным эффектом употребления некоторых препаратов. Так как сперма нормальная, ее можно выделить из мочи и использовать для осеменения при ЭКО.
Мужское бесплодие вследствие недостаточного качества и количества спермы.
Это может произойти из-за многих факторов — таких, как гормональная недостаточность, варикоцеле, инфекция, применение препаратов (антидепрессантов, гипотензивных средств, анаболических стероидов), употребление никотина и наркотиков, злоупотребление алкоголем, ожирение. Другими причинами могут быть частые горячие ванны и посещение сауны. Рак яичек также связывают с повышенным риском нарушения выработки спермы (это часто встречается у мужчин средних лет, у которых риск увеличивается, если в анамнезе есть неопущение яичка). Более того, антиспермальные антитела неблагоприятно влияют на выработку спермы. У 25% пациентов причина бесплодия не определена.
Мужское бесплодие вследствие недостаточной оплодотворяющей способности.
Такое бесплодие может иметь место по причине дефектных акросом, аномального движения латеральной головки сперматозоидов, неспособности сперматозоидов прикрепиться к прозрачной оболочке яйцеклетки, излишка свободных радикалов кислорода в семени, фрагментации ДНК спермы.
Мужское бесплодие вследствие неспособности эякулировать во влагалище
Имеет место при пониженном либидо, импотенции, преждевременной эякуляции или неспособности к эякуляции, и т.д..
Многие женщины, имеющие проблемы с маткой, могут не иметь проблем с зачатием ребенка, но у них могут возникать проблемы с сохранением беременности из-за склонности к выкидышу. У большинства женщин не проявляется никаких симптомов; некоторые могут иметь скудные месячные и, если у женщины нет матки, у нее вообще не будут наступать месячные (однако следует помнить, что может быть много причин для отсутствия месячных). Некоторые пациентки могут жаловаться на обильные месячные (из-за фибромы). Проблема встречается в 2-5% случаев.
Фибромы — это доброкачественные круглые образования на мышцах матки; они особенно распространены среди женщин репродуктивного возраста. От одно пятой до одно трети всех женщин имеют фибромы. Фибромы наиболее распространены среди некоторых расовых групп — таких, как африканские и афро-карибские женщины.
Размеры фибром могут варьироваться от нескольких миллиметров до размера плода на последних сроках беременности. Они также могут иметь различное расположение, либо внутри стенки полости (внутристеночная), выпячивающиеся снаружи стенки полости матки (субсерозная) или выпячивающаяся внутри стенки полости матки (субмукозная).
Фиброма матки
Фибромы могут проникать внутрь или наружу матки (на ножке). Некоторые женщины, имеющие фибромы, не чувствуют вообще никаких симптомов; иные могут иметь симптомы, такие, как обильные месячные, обильные болезненные месячные и вздутие живота. Все эти симптомы зависят от размера, количества и расположения фибром.
Большинство женщин, имеющих фибромы, фертильны и не испытывают проблем по сохранению беременности. Однако, если фиброма существенно деформирует полость матки, это может помешать имплантации эмбриона. Фиброма также может сместить фаллопиевы трубы и яичники.
Большинство фибром диагностируются ультразвуковым исследованием либо в области живота (трансабдоминальное сканирование) или путем трансвагинального сканирования. Иногда может потребоваться магнитно-резонансное сканирование для обеспечения большей информации о местоположении фибром. Фибромы могут быть диагностированы также операционным путем -например, лапароскопией или гистероскопией. Также можно применить гистеросальпинографию.
Маточные полипы (эндометриальный полип)
Полипы на матке — это маленькие доброкачественные опухоли, свисающие в полость матки. Эндометриальные полипы очень распространены и могут достигать нескольких сантиметров в длину. Некоторые женщины с эндометриальным полипом не испытывают никаких симптомов, некоторые могут иметь нерегулярные и иногда обильные месячные. Эндометриальные полипы могут мешать зачатию, «играя роль» спирали. Имеются данные о том, что удаление крупных полипов до проведения лечения бесплодия и ЭКО могут повысить количество беременностей. В общем, значение полипов относительно бесплодия зависит от их типа, размера и расположения.
Внутриматочные спайки, известные как синдром Ашермана — это рубцовая ткань внутри полости матки, которая может привести к отсутствию месячных, может препятствовать зачатиюis и может повысить риск выкидыша.
Как очень тонкий, так и излишне толстый эндометрий может снизить шансы на зачатие. В целом наиболее подходящая толщина эндометрия 8-12 мм, если она измерялась с помощью УЗИ на 10-12 день цикла.
Насколько распространена проблема забытой спирали (ВМПС? Опубликованных данных о частоте случаев забытой спирали не существует. Тем не менее, ученые считают, что проблема скорее всего недооценивается, или о ней нет достаточного количества информации. Несмотря на то, что такие случаи редки, важно учитывать вероятность того, что забытая спираль может служить причиной необъяснимого бесплодия (Маркус и др. Фертильность Стерильность, 2011).
Снимок УЗИ забытой спирали внутри матки
В момент имплантации между эмбрионом и иммунными клетками организма происходит сложное иммунологическое взаимодействие. Это важно для успешной имплантации и продолжения беременности. Взаимодействие происходит путем обмена цитокинами.
Расстройства иммунной системы могут вести к проблемам с репродуктивностью на разных этапах процесса: необъяснимое бесплодие, повторные неудачные ЭКО или ИКСИ, а также привычные самопроизвольные аборты.
T-клетки — это иммунные клетки, которые продуцируют вещества, известные как цитокины (иммунные молекулы, которые контролируют как иммунные, так и иные клетки). Есть два типа Т-клеток: Th1 (цитотоксичные T-клетки) продуцируют провоспалительные цитокины, такие, как интерлейкин-2, интерферон и фактор некроза опухолей ФНО-альфа (TNF ), которые атакуют клетки, инфицированные вирусами и опухолевые клетки.
Th2 (Т-хелперы) продуцируют цитокины, которые противодействуют эффекту цитокинов, продуцируемых Th1 (антивоспалительный), такие, как интерлейкины. Они также производят факторы роста, которые регулируют другие иммунные клетки. Th2 и Th1 обычно находятся в равновесии. При нормальной беременности баланс нарушается в сторону избытка Th2, при этом избыток Th1 может привести к прерыванию беременности.
Естественные киллерные Т-клетки характеризуются экспрессией поверхностных антигенов клетки. Все ЕК Т-клетки происходят из стволовых клеток костного мозга и после созревания будут либо циркулировать в крови или мигрируют и оседают в тканях, таких, как эндометрий. ЕК клетки играют важную роль в защите нашего организма от опухолей и вирусных инфекций. Они определяют их среди нормальных клеток, распознавая поверхностные молекулы, известные как ГКГ. ЕК клетки активируются, когда рецепторы на их поверхности связываются с этим специфическим антигенным комплексом своим ГКГ. Когда ЕК клетки активируются они продуцируют цитотоксические цитокины, такие, как ФНО-альфа, которые уничтожают клетки, инфицированные вирусами.
Антитела — это вещества, продуцируемые В-лимфоцитами в ответ на такие патогенные факторы, как бактерии. Антитела попадают в кровь и в ткани. Обычно они защищают наш организм от инородных тел, таких, как бактерии и вирусы. По непонятным причинам тело может вырабатывать антигены к своим собственным клеткам.
- Антиспермальные антитела могут присутствовать у одного из партнеров или у обоих. Они могут присутствовать либо в крови, либо в выделениях половых путей — таких, как цервикальная слизь и эякулят. Существуют различные типы антител; например IgG, IgA и IgM. Антиспермальные антитела в семенной жидкости делают сперму не способной к оплодотворению, заставляя сперматозоиды склеиваться и не давая им высвобождаться. У женщин антиспермальные антигены могут мешать процессу транспортировки спермы и оплодотворению. Частота возникновения патологии — 1-2%. Причина возникновения антиспермальных антител неизвестна; отмечена связь с генитальными инфекциями, травмами яичек, варикоцеле, вазэктомией и процедурой обратной вазэктомии.
- Соответствие DQ альфа у пар: каждый человек наследует два числа DQ от своих родителей. Плод распознается как инородное тело, так как антиген лейкоцитов человека (HLA) отца отличен от материнского антигена. Мать производит блокирующие антигены (защитные антитела). Если HLA отца очень схож с материнским, эмбрион не будет защищен, так как он не сможет отделить себя от матери, что приведет к недостатку блокирующих антител для защиты плода и беременность может прерваться.
- Антифосфолипидный синдром: фосфолипиды присутствуют на клеточных мембранах всех клеток; они являются склеивающими молекулами, играющими важную роль в имплантации эмбриона. Антифосфолипидные антитела (антикардиолипины и волчаночный антикоагулянт) заставляют кровь женщины быстро коагулировать, перекрывая подачу крови ребенку. Наследственные тромбофилии (фактор V Ляйдена, мутация протромбина, протеин С, протеин S, недостаток антитромбина, и т.д.) связаны с повышенным риском привычного невынашивания и возможно, с повторяющимися неудачными ЭКО.
- Мать может вырабатывать антитела ДНК или продуктов распада ДНК своего ребенка, таких, как АНА.
- Избыток или гиперактивность ЕК клеток может повредить клетки, из которых состоит плацента и эндокринная система, продуцирующая гормоны, необходимые для беременности. Некоторые лаборатории определяют наличие более 12% ЕК клеток в крови женщины с повторяющимся неудачным ЭКО, как аномальные.
Некоторые бесплодные пары могут испытывать сложности с зачатием из-за проблем коитуса или неправильным выбором времени полового акта (нечастые половые акты или половые акты, происходящие в основном в начале или в конце цикла). Проблема коитуса может также появиться после того, как сексуально активная пара была признана бесплодной. Для некоторых пар половые отношения становятся необходимостью, нежели естественным процессом занятия любовью. Обследование на предмет бесплодия само по себе приносит паре много стресса.
Многие мужчины и женщины страдают долгие годы, не обращаясь за советом или за помощью. Это часто случается из-за того, что им неизвестно, что во многих случаях лечение может быть эффективным. Некоторые не знают, к кому обратиться за советом, а другие испытывают слишком сильное чувство стыда, чтобы обратиться за помощью. Пациенты не могут раскрыть полноту своих сексуальных проблем из-за чувства стыда или из-за страха сделать больно своему партнеру.
Причина проблем сексуального характера может быть физическая или психологическая. Однако, в большинстве случаев она включает как физические, так и психологические факторы, баланс которых может варьироваться.
Проблема коитуса требует соответствующего обследования и лечения. К сожалению, разговор о своих сексуальных проблемах, включая расстройства и трудности — это часто некомфортная ситуация. Когда причины в основном психологические, нормальная половая функция может быть восстановлена после прохождения психосексуальной терапии. Во многих случаях нужно лишь провести курс полового воспитания для обоих партнеров. Некоторые мужчины волнуются из-за размера их пениса и их способности зачать ребенка. Обычно размер пениса не играет роли, если имеет место пенетрация.
Если причина проблем с коитусом в основном физического характера, нормальная половая жизнь не восстановится без хирургического или медикаментозного решения. Проблема встречается в 2-3% случаев.
- Эмоциональный и финансовый стресс;
- Семейная дисгармония;
- Волнения о недостаточной половой активности, боязнь наступления беременности;
- Депрессия;
- Неадекватное или отсутствующее половое воспитание;
- Половые проблемы у партнера;
- Психологическая травма — сексуальное насилие, изнасилование, травматические роды.
- Повреждение специального нерва, который отвечает за эрекцию. Это может быть результатом травмы, такой, как повреждение спинного мозга, операции, такой, как простатэктомия или операция стенки мочевого пузыря, или заболевания, такие, как множественные склерозы.
- Недостаточны кровоток в пенисе, т.е. заблокированные артерии.
- Хронические заболевания, такие, как почечная или печеночная недостаточность.
- Побочные эффекты от прописанных лекарств; например, лекарства, понижающие кровяное давление.
- Диабет (30% диабетиков страдают от каких-либо половых расстройств).
- Гормональные нарушения, например гиперпролактинемия или низкий уровень тестостерона.
- Курение.
- Алкоголизм и злоупотребления наркотиками.
- Врожденные аномалии пениса.
- Болезненный шрам (например, эпизиотомия).
- Инфекция.
- Врожденные аномалии, такие, как плотная девственная плева и необычно узкий вход во влагадище.
- Эндометриоз.
Выражается фригидностью, отсутствием либидо.
Преждевременная эякуляция — мужчина достигает оргазма и эякулирует до того, как ему бы этого хотелось.
Отсутствие оргазма — неспособность испытывать оргазм путем мастурбации или коитуса. Несмотря на то, что для зачатия женщине не нужно достигать оргазма, неполноценная половая активность может привести к напряжению в семье и стрессу.
Поздняя эякуляция — неспособность достичь оргазма, даже при удовлетворительной эрекции. Иногда задержанная эякуляция выборочна (мужчина может достигать оргазма при мастурбации, но не во время коитуса).
Эректильная дисфункция (ЭД) — обычно называемая импотенцией неспособность мужчины иметь и сохранять эрекцию, удовлетворительную для полового акта.
Диспареуния — боль, испытываемая при половом акте. Диспареуния может быть поверхностной, когда женщина испытывает боль в вульве или во влагалище во время пенетрации. Глубокая диспареуния возникает когда женщина испытывает болезненные ощущения в тазу, в органах, окружающих верхнюю часть влагалища.
Вагинизм (спазм влагалища) — неспособность женщины расслабить мышцы влагалища, что препятствует пенетрации со стороны мужчины. Вагинизм — это наиболее распространенная причина диспареунии. Он может возникать как у женщин, никогда ранее не беременевших, так и у женщин, перенесших беременность.
источник
Согласно статистике ВОЗ, примерно каждая седьмая семья сталкивается с проблемой бесплодия. Под бесплодием понимается неспособность сексуально активной супружеской пары детородного возраста воспроизвести потомство. Такой диагноз ставится, если беременность не наступает после года половой жизни без использования каких-либо контрацептивов. Около половины таких случаев приходится на первичное бесплодие, когда беременность у женщины еще ни разу не наступала. Ко вторичному относятся проблемы с репродукцией, если беременность уже была, пусть даже внематочная, замершая, с выкидышем на раннем сроке.
Основные причины бесплодия связаны с гормональными и анатомическими патологиями различного происхождения. К примеру, из-за нарушения менструальной функции не происходит овуляция, или недоразвитость матки делает невозможной имплантацию эмбриона. Причин таких бывает множество, причем они могут комбинироваться между собой.
Современные исследования в гинекологии показали, что типы бесплодия можно сгруппировать по разным признакам. Прежде всего, это первичное и вторичное бесплодие. Каждое из них делится на несколько видов.
- В зависимости от пола партнера, имеющего проблемы с фертильностью, различают мужское, женское, комбинированное бесплодие.
- В зависимости от возможности исправить причины, делят бесплодие на абсолютное и относительное.
- По связи с типом нарушений репродуктивной системы бесплодие бывает:
- эндокринное;
- трубное;
- связанное с эндометриозом,
- иммунологическое,
- психологическое;
- невыясненной этиологии.
Первичное бесплодие у мужчин встречается так же часто, как и у женщин. Такой диагноз могут поставить, если у одной или нескольких партнерш, с которыми были сексуальные контакты без предохранения, ни разу не наступила беременность. Причины такого состояния могут быть разными, врожденными и приобретенными. К примеру, сюда можно отнести:
- аномалии половых органов (крипторхизм, отсутствие, недоразвитие яичек или семенных протоков, гипоспадия);
- генетические патологии;
- варикоцеле;
- инфекционные заболевания (ЗППП, эпидидимит, паротит);
- эндокринные нарушения.
Лечение первичного бесплодия должно быть направлено на устранение его причины. Добиться зачатия естественным образом обычно удается, если устранить инфекционный фактор, откорректировать гормональный фон, исправить некоторые аномалии оперативным путем.
К сожалению, даже при современном уровне развития медицины, не все патологии можно вылечить, особенно если речь идет о врожденном отсутствии органа, хромосомных изменениях. В таких случаях на помощь придут вспомогательные репродуктивные технологии.
Причины первичного бесплодия у женщин, так же как у мужчин, связаны с врожденными и приобретенными анатомическими особенностями, гормональным дисбалансом, ИППП. Список будет несколько шире, из-за более сложного строения женской репродуктивной системы.
Редко, но встречаются случаи такой тип, как комбинированное бесплодие, когда у обоих партнеров одновременно есть какие-либо проблемы с фертильностью. Если удалось установить причины, и лечение бесплодия проведено своевременно в полном объеме, то шансы женщины стать матерью резко возрастают.
Первичное бесплодие у женщин может быть абсолютным из-за врожденных пороков развития половой сферы, связанных с отсутствием:
Мешать зачатию могут также патологии строения матки (гипоплазия, внутриматочная перегородка, двурогая матка, удвоение органа) или же маточных труб (их удвоение, сращение, недоразвитие). Из-за этого встреча яйцеклетки и сперматозоидов неосуществима, то есть полностью исключается возможность естественного оплодотворения.
Диагноз первичное бесплодие ставится пациентке, которая жалуется на отсутствие беременностей при регулярной половой жизни, после ряда диагностических исследований. Врач проводит сбор анамнеза, внешний осмотр, оценивая состояние кожи, волосяного покрова, подкожного жирового слоя, груди, половых органов. Проводится ряд лабораторных, инструментальных обследований, в том числе малоинвазивные диагностические операции.
Если женщина не может зачать больше года, но ранее у нее наступала беременность, вне зависимости от ее завершения, то речь идет о вторичном бесплодии. Его разновидности у женщин связаны с такими факторами, как:
- трубная непроходимость;
- инфекционно-воспалительные процессы;
- гормональные нарушения, в частности, синдром поликистозных яичников и ранний климакс;
- биологическая несовместимость партнеров;
- эндометриоз;
- проблемы психологического характера.
После перенесенных гинекологических операций, в том числе абортов, воспаления матки и придатков возникают спайки в фаллопиевых трубах. Их внутренняя поверхность как бы склеивается, срастается. Просвет блокируется. Из-за непроходимости труб сперматозоиды не попадают к яйцеклетке, зачатие не наступает. Спаечный процесс может распространяться на органы малого таза, такой вид бесплодия называется трубно-перитонеальным.
Наступлению и нормальному развитию беременности препятствуют инфекции, вызывающие воспалительные заболевания матки, шейки матки, труб или яичников. Это могут быть ЗППП, в том числе венерические, туберкулез и другие. Возбудителями являются:
- вирусы (герпес, папилломавирус);
- микробы (стафилококк, гонококк, хламидия, микоплазма, кишечная палочка и т.п.),
- грибы,
- паразиты.
Инфекция может попасть, к примеру, в яичники через сексуальный контакт, при выполнении гинекологических манипуляций, во время родов, менструации, с током крови от другого больного органа. Чаще страдают заболеваниями половой сферы женщины с хроническим стрессом, ослабленным иммунитетом, ведущие беспорядочную половую жизнь.
Инфекционные процессы могут выступать как фактор бесплодия. Так, воспаление шейки матки изменяет свойства слизи цервикального канала, она становится слишком густой, что препятствует транспорту спермы в матку женщины. При воспалении яичников нарушается их функционирование, появляются проблемы с овуляцией, сбивается менструальный цикл. Воспаление матки влияет на нормальную работу эндометрия, к которому прикрепляется оплодотворенная яйцеклетка.
Опасность половых инфекций в том, что примерно в половине случаев они протекают бессимптомно или со стертой симптоматикой. Запущенные же инфекции без надлежащего лечения антибиотиками переходят в хроническую, вялотекущую форму и приводят к спайкам органов малого таза, провоцируя бесплодие.
Гормональные сбои в организме — еще одна распространенная причина бесплодия. Вызывает их дисфункция желез внутренней секреции, задействованных в работе половой системы и воспроизводстве потомства: яичников, гипоталамуса, гипофиза, щитовидной железы и надпочечников.
Основным симптомом, указывающим на эндокринный дисбаланс, будет нарушение менструального цикла вплоть до полного отсутствия месячных (аменореи), вследствие чего овуляция не наступает. Сбои в организме такого плана вызывают:
- травмы головы;
- опухоли мозга;
- ожирение;
- резкое похудение в короткие сроки;
- гипо- и гиперфункция щитовидной железы, надпочечников;
- новообразования яичников;
- стресс;
- генетические аномалии;
- соматические заболевания.
К примеру, гипофизом вырабатывается гормон пролактин. Когда его уровень в крови женщины повышается, то наступление и развитие беременности невозможно. К счастью, эндокринное бесплодие лечится с применением заместительной терапии. После корректировки гормонального фона забеременеть удается 7-8 женщинам из 10.
Разновидностью эндокринной патологии является синдром поликистозных яичников (поликистоз, СПКЯ). Заболевание широко распространено. Примерно у четвертой части женщин, имеющих проблемы с зачатием, выступает, как основной фактор бесплодия. При этом диагнозе яичники визуально становятся похожи на виноградную гроздь. В них появляется множество небольших кистозных образований. Это незрелые фолликулы. У пациенток, наряду со сбоями цикла, отмечаются избыточное оволосение, множественные угри, ожирение, пигментация кожи, повышение уровня инсулина, нарушение обмена веществ.
Если женщина не может забеременеть в течение года и больше, все известные варианты бесплодия при обследовании исключены, то рекомендуется провести посткоитальный анализ на наличие антиспермальных антител в крови пары. Положительный результат может свидетельствовать о том, что сперматозоиды разрушаются в организме мужчины (чаще) или женщины, вследствие чего оплодотворение не происходит.
Бывает также генетическая несовместимость мужчины и женщины. В таких случаях зачатие наступает, но материнский организм начинает отторгать плод, и он погибает. При первой беременности риск отторжения минимален, но возрастает при каждой последующей.
Иммунологическая несовместимость — одна из самых редких и плохо поддающихся лечению разновидностей бесплодия.
Патологическое разрастание внутренней слизистой оболочки матки — причина эндометриоз-ассоциированного первичного или вторичного бесплодия. Эндометрий обладает способностью приживаться, попадая на другие органы и ткани. Может разноситься по организму с током крови и лимфы. Проблемы с зачатием возникают по двум причинам.
- Спаечный процесс в трубах и матке, из-за хронического воспаления в местах эндометриоидных очагов.
- Проблемы с созреванием яйцеклетки, ее качеством и овуляцией в случае наличия ткани эндометрия на яичниках.
Ранний климакс, или синдром истощенных яичников, относится к редким причинам бесплодия. Диагностируется, если у женщины в возрасте до или после 40 лет перестают идти месячные и появляются такие характерные симптомы, как приливы жара, резкое увядание кожи, слабость, раздражительность, скачки давления, боли в сердце.
Среди факторов развития патологии гинекологи выделяют:
- генетическую предрасположенность;
- внутриутробные повреждения ткани яичников;
- аутоиммунные расстройства;
- дисфункцию гипоталамуса;
- инфекционные заболевания;
- стрессы.
Преждевременная менопауза характеризуется уменьшением размеров яичников и полным отсутствием в них фолликулов. Отсутствие созревания яйцеклетки делает невозможным зачатие. Как метод лечения обычно применяют вспомогательные репродуктивные технологии (ВРТ).
Если пара прошла все виды обследований, никаких препятствий для зачатия ребенка врачи не находят, а желанная беременность не наступает, то следует подумать о психологическом бесплодии. Спусковым механизмом может стать хроническая стрессовая ситуация. Бывали случаи, когда излишняя заостренность мыслей на заветном желании не давала мечте осуществиться, а как только женщина переключала внимание на что-то другое — тест показывал две полоски.
Причины психологического бесплодия могут крыться в подсознании. К примеру, нежелание рожать от конкретного мужчины, боязнь родов. Для лечения используют методы психотерапевтического воздействия.
О вторичном мужском бесплодии должна задуматься пара, если мужчина перенес травму гениталий, какое-либо заболевание, зачатие не наступает, но при этом у партнерши ранее была беременность с любым исходом. Диагноз подтверждается после проведения полного обследования, в рамках которого обязательно делают анализ спермы, анализы крови, УЗИ и допплер мошонки.
Предпосылки для возникновению патологии:
- ИППП;
- вирусные заболевания в анамнезе (грипп, герпес и т.п.);
- эндокринные патологии;
- варикоцеле;
- хирургические операции на гениталиях;
- регулярный прием алкоголя, анаболиков, наркотических веществ;
- курение;
- воздействие на яички высоких температур (работа в горячем цеху, посещение бани, сауны, слишком нагретая вода во время приема ванны);
- жесткие диеты и стрессы.
Все эти факторы влияют на количество, транспорт вырабатываемой спермы, ее качество. Сперматозоиды не поступают в эякулят или нежизнеспособны, что делает невозможным процесс оплодотворения.
Различные виды бесплодия у женщин могут сочетаться между собой, а также с мужским бесплодием в разных комбинациях. Наиболее часты патологии воспалительного характера. Поэтому первичная диагностика направлена на поиск инфекций и их возбудителей.
Начать обследование женщинам необходимо с посещения гинеколога, консультации уролога или андролога — мужчинам. Ряд лабораторно-диагностических мероприятий включает в себя ультразвуковое, аппаратное, инструментальное исследование матки и придатков, анализы крови на уровень гормонов. Полученные результаты помогут найти причины бездетности для подбора максимально эффективной терапии.
Виды женского бесплодия многочисленны, каждый из них требует определенной схемы лечения. Терапия, направленная на восстановление репродуктивного здоровья, подбирается индивидуально, в зависимости от причин, его нарушивших.
Проводимое лечение можно в целом разделить на два вида.
- Консервативное — прием различных лекарств, в том числе гормональных, физиопроцедуры. Так, при инфекциях пациентке назначают антибиотики, а при эндокринном дисбалансе подбирают заместительную терапию.
- Оперативное, в том числе хирургическое, малоинвазивное, лапароскопическое, эндоскопическое вмешательство. К примеру, лечить симптомы трубного бесплодия без операции нет смысла.
Имеет смысл обратиться к альтернативным методам, например, иглоукалывание, хиджама и прочее. В настоящее время интернет пестрит множеством объявлений различных добавок к пище, которые помогают избавиться от бесплодия. Отзывы говорят о положительном эффекте этих средств, но это еще не указывает на доказанный клинический эффект.
Возможно сочетание методов. Например, после операции назначаются антибактериальные и противовоспалительные препараты. Либо напротив, после медикаментозного лечения инфекции выполняется операция по ликвидации спаек.
Если традиционные методы не привели к положительному результату, то помочь бездетной паре способны современные вспомогательные репродуктивные технологии, такие как ЭКО, ИКСИ и другие.
источник
В этой статье мы подробно разберем все виды бесплодия у женщин и познакомимся с самыми распространенными классификациями и разберемся, что такое бесплодный брак.
В 2000 году ВОЗ сформулировала такое определение бесплодного брака – брак в котором при регулярных половых контактах без использования контрацептивных средств беременность не наступает на протяжении 12 месяцев.
Пара может быть бесплодной из-за фертильных проблем у одного из партнеров или даже у обоих одновременно. По статистике в 40% случаев невозможность зачать ребенка связана с мужским бесплодием, в 45% — с женским. И, наконец, у 15% бесплодных пар имеет место сочетание обоих факторов.
Что касается статистики по количеству бесплодных пар в РФ, то этот показатель колеблется в зависимости от региона и достигает 8-19%. Больше всего бесплодных браков отмечается в промышленных центрах и мегаполисах. В связи с ростом числа таких браков демографическая ситуация становится неблагоприятной и представляет собой серьезную проблему для здравоохранения и современного общества в целом.
Большую роль в распространении бесплодия (прежде всего трубно-перитонеального бесплодия — ТПБ) играют инфекции, которые передаются половым путем. Случаев заражения подобными инфекциями в последние годы регистрируется все больше. Такая тенденция объясняется более ранним возрастом начала половой жизни, низкой информированностью населения, семейной и социальной неустроенностью, когда из-за трудовой миграции партнеры вынуждены подолгу проживать вдали друг от друга.
Во многих случаях причиной бесплодия становятся распространенные гинекологические проблемы (киста яичника, длительно протекающие воспаления придатков и матки, эндометриоз, миома матки). К серьезным последствиям может привести прерывание беременности (как искусственное, так и самопроизвольное), неграмотное использование контрацептивов и гормональных лекарственных средств. Также на способность к зачатию отрицательно влияют вредные привычки (алкоголизм, наркомания, табакокурение).
Определенное воздействие на мужскую и женскую фертильность имеет и окружающая среда. Влиянием негативных внешний факторов объясняется более высокий процент бесплодных пар в промышленных регионах. Интенсивные процессы урбанизации самым отрицательным образом сказываются на здоровье человека. Причем действие экологических факторов усугубляется постоянными стрессовыми нагрузками, избежать которых жителям больших городов, к сожалению, невозможно. Состояние хронического стресса и нервного перенапряжения приводит к нарушениям гипоталамогипофизарной регуляции репродуктивной системы, из-за чего возникает эндокринное бесплодие.
Еще одной серьезной проблемой в наше время стал возраст. Современные женщины нередко планируют создание семьи и рождение детей после 30, когда им удастся сделать карьеру и прочно утвердиться в обществе. При этом они не принимают во внимание, что влияние множества негативных факторов с годами усиливается и риск бесплодия возрастает. Более того, зрелый возраст сам по себе является фактором, который ограничивает репродуктивные возможности женщины и является причиной дополнительных трудностей при терапии бесплодия (особенно это актуально для женщин от 37 лет).
К серьезным медикобиологическим последствиям инфертильного брака относятся, прежде всего, психологические проблемы, связанные с нереализованностью материнского и отцовского потенциала. Эта неудовлетворенность сильно влияет на качество жизни пары, формируя у супругов комплекс неполноценности, приводя к тяжелым неврозам и психосексуальным нарушениям.
Продолжительный психологический стресс, который часто сопровождает бесплодие, опасен не только тем, что может еще больше ухудшить состояние репродуктивной системы. Стрессовая ситуация создает дополнительные риски для здоровья человека в целом – провоцирует возникновение множества заболеваний (прежде всего, обменно-эндокринных и сердечно-сосудистых), а также ухудшает течение уже имеющихся хронических болезней.
Также бесплодный брак имеет определенные социальные последствия. К ним относятся:
— Уменьшение трудовой и социальной активности самой работоспособной категории людей в связи с психологическими проблемами, к которым приводит невозможность реализации родительского потенциала.
— Значительный рост случаев расторжения брака, что подрывает институт семьи.
— Ухудшение демографической ситуации в государстве.
Эффективность лечения бесплодных пар в РФ не очень эффективно. Это можно объяснить такими причинами:
— Нехватка квалифицированных профильных специалистов.
— Неполная осведомленность медицинских работников обо всех существующих методиках и программах лечения бесплодия.
— Недостаточное взаимодействие между докторами, работающими в женских консультациях, центрах по планированию семьи и гинекологических стационарах с одной стороны и врачами, занятыми в сфере Вспомогательных Репродуктивных Технологий (ВРТ) с другой стороны.
— Для диагностики бесплодия у женщин многим приходится ехать из регионов в крупные города.
Кроме того, на результаты лечения бесплодия большое влияние оказывают такие факторы, как продолжительность бесплодного брака и возраст женщины. По данным медицинской статистики у женщин возрастной категории до 30 лет беременность в течение 12 месяцев регулярных половых контактов без контрацепции наступает в 80% случаев. В возрастной группе до 40 этот показатель гораздо меньше – 25 %. А у женщин старше 40 лет – всего 10%.
Факторы, относящие женщину в группу риска, связанного с возможным бесплодием:
— Пациентка относится к возрастной группе от 35.
— В прошлом имели место невыношенные беременности.
— Бесплодие наблюдается уже в течение 5 лет (с этим партнером и с предыдущими).
— У пациентки диагностированы нарушения менструального цикла, имеющие нейроэндокринную природу.
— Женщина переносила болезни, связанные с ЗППП (в браке или до него).
— Был выявлен генитальный эндометриоз.
— На женских органах неоднократно проводились хирургические вмешательства, особенно лапаротомические (по поводу кист яичника, тубоовариальных воспалений, внематочной беременности, миом, а также пластика труб).
Относящиеся к группам риска пациентки требуют детального обследования даже в тех случаях, когда они обращаются к врачу по вопросу, не связанному с лечением бесплодия (то есть речь идет о необходимости выявления потенциально бесплодных браков).
Во время обследования бесплодной пары необходимо принимать во внимание такие моменты:
— Если алгоритм проведения обследования по ВОЗ полностью соблюдается, то причина инфертильности должна быть выявлена не позже, чем через 2-3 месяца от начала диагностических мероприятий.
— Работа уролога-андролога и гинеколога должна быть совместной с постоянным сравнением результатов обследования обоих партнеров.
— После того, как окончательный диагноз поставлен, лечение бесплодия до использования методик ВРТ не должно длиться более чем один или полтора года.
Частота наступления беременности при использовании традиционной терапии бесплодия (до начала применения методов ВРТ) колеблется в пределах 0 – 90% в зависимости от связанных с бесплодием факторов. В среднем же этот показатель составляет 30-35%. Если традиционное лечение не дает результатов на протяжении 1-1,5 лет, принимается решение о направлении супругов в центр ЭКО.
В современной медицине бесплодие классифицируется таким образом:
1. По наличию беременностей в анамнезе:
2. По возможности наступления беременности:
источник
Бесплодие – неспособность супружеской пары к зачатию в результате регулярной половой жизни (половые контакты не реже 1 раза в неделю) без предохранения, продолжавшихся в течение 1 года.
По статистике 40% бесплодных пар не могут зачать ребенка из-за проблем, связанных с мужским здоровьем, 40% — из-за проблем женщины и в 20% — это комбинированное бесплодие, когда имеет место сочетание мужского и женского бесплодия. Любые нарушения в процессе созревания половых клеток и процесса оплодотворения могут обуславливать невозможность зачатия.
Наиболее распространенными причинами мужского бесплодия являются воспалительные и инфекционные заболевания (простатиты, уретриты), непроходимость семявыносящих канальцев, варикозное расширение вен яичка, гормональные нарушения, психосексуальные расстройства, снижение потенции.
К причинам женского бесплодия можно отнести инфекционные и воспалительные заболевания органов малого таза, гормональные нарушения, непроходимость маточных труб, анатомические дефекты матки, эндометриоз и др.
Бесплодие может быть:
- абсолютным при наличии необратимых изменений репродуктивной системы, когда наступление беременности естественным путем невозможно,
- относительным, когда вероятность зачатия не исключена, но существенно снижена.
Есть только четыре фактора абсолютного бесплодия:
- отсутствие сперматозоидов
- отсутствие яичников
- отсутствие маточных труб
- отсутствие матки
Бесплодие подразделяют на:
- Первичное,
- Вторичное.
О первичном бесплодии говорят, если у женщины никогда не было беременности.
Вторичное бесплодие считается, если у женщины была, хотя бы одна беременность, независимо от того, чем она закончилась — родами, абортом, выкидышем, внематочной беременностью.
Определение «первичное» и «вторичное» бесплодие относится не только к женщине. Применительно к мужчине первичное бесплодие означает, что от этого мужчины ни у одной из его партнерш не наступала беременность. Вторичным считается бесплодие, когда от данного мужчины была хотя бы одна беременность хотя бы у одной из его партнерш.
Виды бесплодия:
- Женское бесплодие.
- Мужское бесплодие.
- Комбинированное бесплодие.
- Бесплодие, обусловленное несовместимостью супругов.
- Бесплодие обусловленное эндометриозом.
- Неясное или идиопатическое бесплодие.
Женское бесплодие — о женском бесплодии говорят, если причиной бесплодного брака являются те или иные нарушения в организме женщины.
В женском бесплодии выделяют:
- Трубное бесплодие.
- Трубно-перитонеальное бесплодие.
- Эндокринное бесплодие.
- Бесплодие, связанное с эндометриозом.
Мужское бесплодие — мужской фактор считается причиной бесплодного брака в том случае, если женщина здорова, а у мужчины наблюдается резкое снижение оплодотворяющей способности спермы.
Комбинированное бесплодие — при сочетании женского и мужского бесплодия имеет место комбинированная форма. В случае, когда у обоих супругов нормальные показатели их репродуктивной функции, однако специальные пробы указывают на их несовместимость, последняя рассматривается как особая форма бесплодного брака, требующая специального подхода при определении тактики лечения.
Идиопатическое бесплодие — бесплодие может наблюдаться и среди совершенно здоровых и хорошо совместимых супружеских пар. Это случаи неясного, или необъяснимого, или идиопатического бесплодия.
Неясное бесплодие — особой можно назвать проблему «неясного» бесплодия. Зачастую его причину невозможно выяснить даже при помощи современных методов диагностики.
Врачи уверены, что «неясное» бесплодие психогенно и связано, скорее всего, с особенностями половых отношений или с подсознательным желанием женщины родить ребёнка. В таких случаях будет хорошо обратиться за помощью к семейному психологу.
Ложное бесплодие — хотелось бы вспомнить также о так называемом «ложном» бесплодии. Вот его наиболее распространённые варианты:
- Женщина лечится от бесплодия с помощью всех возможных средств, в том числе и гормональными препаратами, но не живёт половой жизнью из-за длительного отсутствия партнёра;
- Женщина много лет лечится от бесплодия, но случайно выясняется, что она после каждого полового акта производит спринцевание влагалища;
- Женщина следит за своей ректальной температурой и позволяет мужу близость только после подъёма температуры.
Все эти случаи могут показаться курьезами, но они не так уж и редки.
(495) 506-61-01 — срочная организация лечения в Израиле
| Бесплодие — причины бесплодия |
| Обследование при бесплодии — клиника Ихилов |
| Бесплодие — виды бесплодия |
| Лечение бесплодия — клиника Ихилов |
| Бесплодие — профилактика бесплодия |
| Женское бесплодие — причины женского бесплодия |
| Бесплодие у женщин — диагностика в Израиле |
| Ультразвуковое исследование — диагностика женского бесплодия |
| Пробы на совместимость — диагностика женского бесплодия |
| Ректальная температура — диагностика женского бесплодия |
| Кольпоскопия — диагностика бесплодия у женщин |
| Гистеросальпингография — диагностика бесплодия у женщин |
| Лапароскопия — диагностика бесплодия у женщин |
| Восстановление фертильности — лечение бесплодия в Израиле |
| Эндокринное бесплодие — лечение бесплодия в Израиле |
| Трубное бесплодие — лечение бесплодия в Израиле |
| Иммунологическое бесплодие — лечение бесплодия в Израиле |
| Консервативное лечение бесплодия в клинике Ихилов |
| Противовоспалительная терапия при бесплодии — клиника Ихилов |
| Стимуляция овуляции — лечение бесплодия в Израиле |
| Хирургическая лапароскопия — лечение бесплодия в Израиле |
| Вспомогательные репродуктивные технологии — лечение бесплодия в Израиле |
| Искусственная инсеминация — лечение бесплодия в Израиле |
| ГИФТ и ЗИФТ — лечение бесплодия в Израиле |
| ЭКО — лечение бесплодия в клинике Ихилов |
| Замораживание сперматозоидов и эмбрионов — лечение бесплодия в Израиле |
| Преимплантационная генетическая диагностика — лечение бесплодия в Израиле |
| ИКСИ — лечение бесплодия в клинике Ихилов |
| Суррогатное материнство — лечение бесплодия в Израиле |
| Бесплодие у мужчин — причины мужского бесплодия |
| Мужское бесплодие — виды мужского бесплодия |
| Диагностика мужского бесплодия — клиника Ихилов |
| Спермограмма — диагностика бесплодия у мужчин в Израиле |
| Варикоцеле и бесплодие у мужчин — лечение в Израиле |
| Азооспермия — лечение азооспермии в клинике Ихилов |
| Бесплодие — лечение стволовыми клетками в Израиле |
В центре кардиохирургии госпиталя Сураски (Ихилов) проводятся все виды кардиохирургического лечения как у детей. так и у взрослых. Подробнее
Онкологический центр при Тель-Авивском медцентре им. Сураски (Ихилов) функционирует с 2005-го года и является в настоящее ведущим среди подобных учреждений во всем Израиле. Команда опытнейших, высококвалифицированных специалистов, имеющих за плечами не менее, чем 20-летний стаж работы, под руководством всемирно известного профессора онкологии Моше Инбара добивается хороших результатов в лечении даже самой сложной, тяжелой онкопатологии. Подробнее
Основано это отделение было еще в 1964-м году для оказания специализированной нейрохирургической помощи как израильтянам, так и иностранным пациентам. Ежегодно здесь проводится более 2,5 тысяч нейрохирургических операций у детей и взрослых. Руководит отделением нейрохирург с мировым именем — проф. Цви Рам. Подробнее
источник