Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В медицине бесплодием называется неспособность в течение 12 месяцев зачатия супругами в детородном возрасте при регулярной половой жизни без использования контрацепции.
Раньше основной причиной бесплодного брака считались гинекологические заболевания. Однако в последнее время наблюдается рост мужского бесплодия как причины невозможности зачатия ребенка. В любом случае – для того, чтобы определить причину бездетности необходимо полноценное обследование и мужчины и женщины.
В 40-60% бесплодие вызвано нарушениями репродуктивной функции организма женщины, в 5-6% — мужчины, в 27-48% — нарушениями воспроизводства у обоих супругов, в 5% случаев обнаружить причину бесплодия не удается.
Для того чтобы понять причину бесплодия необходимо ознакомится с процессом подготовки организма мужчины и женщины к зачатию ребенка.
1. Эндокринные органы:
Важное влияние на функционирование и развитие половых органов оказывает гормональная система. На самом деле женская репродуктивная система это достаточно сложный и взаимосвязанный комплекс органов и систем.
Гипофиз – является вторым звеном в регуляции работы практически всех гормонально активных органов. Посредством таких гормонов гипофиза, как: АКТГ, ФСГ, ЛГ, ТТГ, Окситоцин, происходит развитие половых органов и регуляция месячного цикла.
Надпочечники вырабатывают важные половые гормоны – эстрогены и тестостерон. Данные гормоны влияют на развитии половых органов и регуляцию их функционального состояния.
Яичники – Это парные органы, расположенные в малом тазу. Являются главным продуцентом женского гормона эстроген, в период беременности активно продуцируют прогестерон (гормон, поддерживающий беременность).
Щитовидная железа – влияет на обменные процессы всего организма. И половые органы в данном случае не исключение. Повышение или снижение уровня гормонов щитовидной железы вызывают нарушение месячного цикла, что делает процесс зачатия ребенка невозможным.
2. Внутренние половые органы:
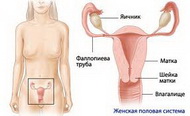
Яичники – яичники являются ключевым органом в репродуктивной системе, именно в них происходит созревание яйцеклеток. При рождении в яичниках девочки имеется несколько тысяч зачаточных фолликулов. В репродуктивный период в течение каждого менструального цикла происходит поочередное созревание и высвобождение в брюшную полость яйцеклетки.
Фаллопиевы трубы – это парные органы, соединенные в верхне-боковых углах с маткой. Именно в этих органах происходит зачатие – объединение яйцеклетки с одним из сперматозоидов. С точки зрения репродуктивной функции очень важна проходимость труб. Ведь просвет фаллопиевой трубы в некоторых местах не превышает диаметр волоса. Так же, важным является состояние стенки трубы – при ее воспалении транзит яйцеклетки затруднен.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Согласно определению ВОЗ (1993) бесплодным считают брак, при котором у женщины детородного возраста не наступает беременность в течение года регулярной половой жизни без применения контрацептивных средств. Причиной бесплодия могут быть нарушения репродуктивной системы у одного или обоих супругов. При этом женский фактор служит причиной бесплодия в браке в 45% случаев, мужской — в 40%, сочетанный — в 15% случаев.
Частота бесплодных браков, обусловливаемых теми или иными медицинскими причинами, в разных регионах России колеблется в пределах от 8 до 19%, оказываясь более высокой в крупных городах и промышленно развитых областях. При увеличении количества бесплодных браков до 15% общего числа семейных пар неблагоприятную демографическую ситуацию можно рассматривать как серьёзную проблему для здравоохранения, общества и государства.
Распространению бесплодия, в особенности ТПБ, во многом способствуют ИППП. Увеличение их частоты в последнее время обусловливают нарастающая тенденция к раннему началу половой жизни, сочетающаяся с недостаточной информированностью, семейная неустроенность, трудовая миграция, вынуждающая супругов к длительному раздельному проживанию, а также частая смена половых партнёров. Значительное место в структуре предрасполагающих к бесплодию факторов традиционно продолжают занимать гинекологические заболевания (хронические воспалительные процессы придатков и матки, кисты яичников, ММ, эндометриоз), последствия абортов и выкидышей, вредные привычки, а также бесконтрольное применение гормональных и контрацептивных средств.
В современном индустриальном обществе увеличение частоты бесплодия связано и с всё более заметным воздействием неблагоприятной среды (загрязнение продуктами вредных промышленных производств, радиация и др.). Сама по себе бурная урбанизация негативно влияет на фертильность, что связывают как с повышенными стрессовыми нагрузками, так и с неблагоприятными экологическими факторами, особенно ярко проявляющими себя в условиях больших городов. Хронический стресс, связанный с давлением разнообразных социальных факторов, имеет очевидную связь с отклонениями гипоталамогипофизарной регуляции репродуктивной системы, провоцирующими возникновение эндокринного бесплодия.
Всё чаще женщины стремятся заводить детей после 30 лет, что объясняется их желанием в достаточной степени утвердить свои социальные позиции как будущей матери. Однако они не учитывают, что кумулятивный эффект многочисленных факторов риска бесплодия нарастает с возрастом как за счёт увеличения продолжительности их воздействия, так и вследствие присоединения всё новых причин, негативно влияющих на фертильность. К тому же сам по себе возрастной фактор ограничивает репродуктивный потенциал, что создаёт дополнительные трудности в лечении бесплодия, в особенности у пациенток старше 37 лет.
Медикобиологические последствия бесплодного брака прежде всего связаны с психологической неудовлетворённостью изза нереализованного родительского потенциала. Такая неудовлетворённость нередко сопровождается развитием неврозов, психосексуальных расстройств, формированием комплекса неполноценности, снижением жизненной активности.
Наблюдаемый при бесплодии длительный психологический стресс может не только усугублять имеющиеся нарушения в репродуктивной системе, но и приводить к возникновению или утяжелению сопутствующих экстрагенитальных заболеваний, в особенности сердечнососудистых и обменноэндокринных.
К социальным последствиям бесплодного брака относят:
- снижение социальной и трудовой активности наиболее работоспособной группы населения на фоне психологической неудовлетворённости изза невозможности реализации родительской функции;
- резкое повышение числа разводов, подрывающих в обществе институт семьи;
- усугубление неблагоприятной демографической ситуации в стране в целом.
Различают следующие формы женского бесплодия:
- первичное бесплодие — отсутствие беременности в анамнезе;
- вторичное бесплодие — устанавливают при наличии беременности в прошлом;
- абсолютное бесплодие — возможность возникновения беременности естественным путём полностью исключена (при отсутствии матки, яичников, маточных труб, аномалиях развития половых органов);
- относительное бесплодие — сохранение фертильности до вступления в брак и после его расторжения, но невозможность иметь детей именно в рассматриваемом браке (очевидная причина относительного женского бесплодия — мужская инфертильность).
Кроме того, женское бесплодие подразделяют на врождённое (пороки развития, наследственно обусловленные нарушения гормонального контроля репродуктивной функции) и приобретённое (следствие неблагоприятного воздействия разнообразных внешних и внутренних причинных факторов на репродуктивную систему в постнатальном периоде).
Среди инфертильных женщин доли пациенток с первичным и вторичным бесплодием составляют соответственно 60 и 40%. Наиболее распространёнными причинами первичного бесплодия признаны ИППП, аномалии развития матки и маточных труб, а также врождённые и приобретённые (до начала половой жизни) нарушения нейроэндокринной регуляции репродуктивной системы. К вторичному бесплодию, связанному в основном с трубным и перитонеальным факторами, чаще всего приводят аборты и самопроизвольные выкидыши, а также спаечный процесс, возникающий после оперативных вмешательств на органах малого таза (при миоме, кистах яичников, внематочной беременности и др.) или на фоне хронического сальпингоофорита.
С клинической точки зрения наибольшее значение имеет классификация женского бесплодия, учитывающая патогенетические факторы инфертильности, поскольку именно на её основе определяют общую тактику ведения пациенток с целью достижения беременности. Согласно этой классификации, выделяют следующие варианты женского бесплодия:
- ТБП — органические или функциональные нарушения проходимости маточных труб в сочетании или без спаечного процесса в малом тазу;
- эндокринное бесплодие — овуляторные нарушения при отклонениях гормональной регуляции репродуктивной системы;
- маточные формы бесплодия — при патологии эндометрия (гиперплазия, полипы, синехии, аденомиоз), миоме, пороках развития матки, а также при наличии цервикальных факторов.
Эндометриоз целесообразно рассматривать в качестве отдельного фактора женской инфертильности. Патогенез бесплодия при эндометриозе гетерогенен и определяется локализацией и степенью распространённости гетеротопий, а также последствиями сопровождающего их хронического воспаления. Поэтому инфертильность при эндометриозе может проявляться в форме ТПБ (при развитии спаек, функциональных и органических поражений маточных труб), внутриматочного (при аденомиозе) или цервикального (при поражении шейки матки) бесплодия. В ряде случаев при эндометриозе возникают овуляторные нарушения (особенно при образовании эндометриоидных кист яичников), т.е. развивается эндокринное бесплодие. В последнее время к вероятным причинам бесплодия при эндометриозе причисляют и иммунопатологические процессы, при которых может происходить нарушение рецептивных свойств эндометрия изза его поражения аутоанителами и фагоцитоз или инактивация сперматозоидов активированными макрофагами (подробнее см. «Эндометриоз и бесплодие»).
Существование женского иммунологического бесплодия , обусловливаемого антиспермальными АТ, все ещё не находит убедительного подтверждения, несмотря на его традиционное выделение среди причин женской инфертильности во многих современных руководствах (смотрите пример классификации ниже). Сегодня можно утверждать, что выявление антиспермальных АТ у женщин не имеет сколько-нибудь заметной клинической значимости, поскольку частота их обнаружения в сыворотке крови, цервикальной слизи и перитонеальной жидкости даже у фертильных женщин может колебаться в пределах 5–65%. Это означает, что подтверждение наличия у пациентки с бесплодием антиспермальных АТ вовсе не указывает на иммунологическую причину бесплодия, поскольку такие же АТ могут обнаруживаться и у значительного числа женщин без нарушения репродуктивной функции. Из этого следует, что в настоящее время разного рода иммунологические определения антиспермальных АТ у женщин могут быть исключены из числа диагностических методов, применяемых при обследовании инфертильных пациенток, причём без какого-либо ущерба для качества диагностики причинных факторов женского бесплодия и определения тактики его лечения.
1. По наличию беременностей в анамнезе: первичное и вторичное.
II. По возможности наступления беременности: абсолютное
и относительное.
II. По механизму развития: врожденное и приобретенное.
IV. По длительности: временное, постоянное, физиологическое.
1. Эндокринное бесплодие:
♦ ановуляция.
♦ недостаточность лютеиновой фазы: дисфункция гипоталамо-гипофизарной системы; гиперандрогения; гиперпролактинемия; хронические воспалительные процессы придатков матки; гипо- или гипертиреоз;
♦ синдром лютеинизации неовулировавшего фолликула.
2. Трубное и перитонеальное бесплодие: нарушение функции маточных труб; органическое поражение маточных труб; перитонеальная форма бесплодия.
3. Гинекологические заболевания с нарушением анатомо-функционального состояния эндометрия, не сопровождающиеся ановуляцией и непроходимостью маточных труб:
• внутренний эндометриоз;
• подслизистая миома матки;
• полипы эндометрия;
• гиперплазия эндометрия;
• наружный эндометриоз с образованием антиэндо-метриальных антител;
• повторные диагностические выскабливания слизистой оболочки матки;
• послеродовые и послеоперационные осложнения;
• действие химических и прижигающих веществ;
• эндометриты различной этиологии.
4. Иммунологическое бесплодие — образование антиспермальных антител.
6. Бесплодие неясного генеза.
Первичное бесплодие — бесплодие у женщин, живущих регулярной половой жизнью без предохранения, и не имевших ни одной беременности.
Вторичное бесплодие — беременность в прошлом наступала, но после этого отсутствует в течение 1 года регулярной половой жизни без предохранения.
Абсолютное бесплодие — возможность беременности полностью исключена (отсутствие матки, яичников и другие аномалии развития половых органов).
Относительное бесплодие — возможность беременности полностью не исключена.
Врожденное бесплодие — обусловлено наследственной и врожденной патологией (эндокринные заболевания, пороки развития половых органов).
Приобретенное бесплодие — чаще всего вторичное, связанное с перенесенными заболеваниями после рождения ребенка.
Временное (физиологическое) бесплодие — обусловлено преходящими факторами и наблюдается у женщин в препубертатный, постменапаузальный и лактационный периоды.
Постоянное бесплодие — присутствует постоянно (например, отсутствие маточных труб).
Добровольно осознанное бесплодие — такой вид бесплодия, когда в силу социально-экономических или других факторов женщина сознательно не хочет беременеть и рожать не только второго, но и первого ребенка.
Вынужденное бесплодие — связано с определенными мерами по предупреждению деторождения.
источник
На сегодняшний день человека подстерегают множество социальных и психологических проблем в процессе его бытия. Такие же проблемы могут встретиться в браке. Основная причина разводов, ссор и неурядиц — отсутствие в браке детей. На этой почве возникают множество проблем в семейных отношениях, развивается комплекс неполноценности у обоих супругов. Что такое бесплодный брак и каковы его причины со стороны женщины, читайте на estet-portal.com.
Бесплодный брак- это брак, в котором при наличии регулярной половой жизни без применения контрацептивов не наступает период беременности на протяжении одного года. Но это при условии, что супруги находятся в детородном возрасте. Детородный возраст для женщин 18-45 лет, для мужчин 20- 42 года.
Частота бесплодного брака составляет 10-20%. При частоте 15% бесплодный брак является проблемой на государственном уровне.
С давних времен принято считать, что если в браке нет детей — женщина виновата, не может забеременеть. На мужские проблемы никто не ссылался. Это является первой причиной бесплодного брака. Часто мужчина уверен, что проблем у него нет, и не хочет обращаться к врачу и пройти должные обследования. На этой почве возникает немало ссор, и это вносит раздор в некрепкую семью.
Первичное бесплодие у женщин характеризуется отсутствием беременности после 1-2 года после начала половой жизни. Вторичным бесплодием считается, если желаемая беременность не наступает в случае регулярной половой жизни без применения контрацептивов после одной или нескольких беременностей.
Абсолютное бесплодие у женщин встречается, когда полностью отсутствует возможность забеременеть из-за отсутствия или гипоплазии матки, маточных труб, яичников, аномалий развития половых органов. Относительное бесплодие у женщин тогда, когда есть возможность устранения причин бесплодия (лечение воспалительных заболеваний половых органов, лечение нарушений менструального цикла).
Также бесплодие у женщин может быть физиологическим, которое наблюдается до наступления полового созревания, а также после климакса. Добровольное бесплодие у женщины — это использование методов контрацепции с целью предотвратить нежелательную беременность (презервативы, спираль, гормональные таблетки). Временное бесплодие у женщин наблюдается при значительном ослаблении организма, что может быть связано с плохим питанием, со стрессами и неблагоприятными факторами. К этому виду женского бесплодия относят бесплодие в период регулярного кормления грудью, когда беременность возможна, но маловероятна из- за снижения активности процессов овуляции.
Разделение бесплодия у женщин на относительное и абсолютное в последнее время носит условный характер. Это связано с возможностью экстракорпорального оплодотворения. Поэтому при отсутствии у женщины маточных труб бесплодие можно считать относительным.
Если Вам нужна консультация по поводу женского бесплодия, Вы можете обратиться в специализированную клинику, пройти все необходимые обследования и проконсультироваться у опытного доктора, который назначит лечение Информацию о клинике читайте на сайте Sana-Med.
Причины женского бесплодия имеет несколько факторов.
• Трубный фактор — патологическое изменение проходимости и/или двигательной активности маточных труб.
• Эндокринный фактор – нарушения гормонального баланса при процессе овуляции при нарушениях в гипоталамо-гипофизарно- яичниковой системе, а также при общих системных заболеваниях.
• Маточный фактор – представляет собой пороки в развитии матки или патологическое состояние эндометрия, что не дает возможности оплодотворенной яйцеклетке прикрепится к нему.
• Перитонеальный фактор – изменения соотношений фимбриальных отделов труб и яичников, которые препятствуют нормальному транспорту гамет, перитубарные спайки.
• Шеечный фактор – изменения в структуре и функционировании шейки матки, которые препятствуют движению сперматозоидов или приводят к их гибели.
Частота перитонеального и эндокринного фактора – 30%, перитонеальный в сочетании с трубным- 25%, психосексуальные расстройства выявляют у 3%.
На основании этих факторов выделено причины, которые мешают женщине забеременеть. Это:
- патологии в железах внутренней секреции (яичник, щитовидная железа, гипофиз);
- инфантильные (недоразвитые) половые органы, которые не смогут нормально функционировать;
- воспалительные заболевания репродуктивных органов женщины (матки, яичников, маточных труб, связок матки);
- неполноценное и нерациональное питание.
Также науке известен тот факт, что чем позже женщина решила забеременеть, тем меньше у нее шансов на это. Это связано с циклическим течением гормонов. С годами гормональный баланс более склонен к нарушению.
Поэтому при планировании беременности женщинам нужно привести свой организм в порядок, обратиться к врачу и пройти обследования. При ненаступлении беременности около полугода не стоит ждать и терять репродуктивное время. Нужно полностью обследоваться на наличие вышеперечисленных причин и факторов.
источник
«Истинно счастливой супружеской паре дети вовсе не нужны, ибо мужу и жене вполне достаточно друг друга. Мужчина и женщина — как две неровные поверхности, каждая с буграми и вмятинами. Если поверхности прилегают друг к другу неплотно, то нужен клей, без него конструкцию, то бишь семью, не сохранить. Вот дети и есть тот самый клей. Если же поверхности совпали идеально, бугорок во впадинку, клей ни к чему».
Борис Акунин «Левиафан»
Бесплодие — это состояние, которое нельзя относить к одному человеку, это проблема пары, и правильно будет говорить не о бесплодии, а о бесплодном браке. Раньше врачи не занимались обследованием супружеской пары пока «стаж» их бездетного брака не достигал 4-х лет, затем срок сократился до 3-х, далее до 2-х лет. Сегодня, брак считается бесплодным, если беременность не наступает при регулярной (не реже 4 раз в месяц) половой жизни в течение года без использования контрацепции. Согласно статистике, у 30% супружеских пар беременность наступает в первые 3 месяца, у 60% — в течение последующих 7, а у оставшихся 10% — через 11-12 месяцев после начала регулярной половой жизни. Частота бесплодного брака, по различным данным, колеблется от 10-15% до 18-20%, и, что интересно, в трети случаев детородная функция снижена и у мужа, и у жены.
Существует, однако, и так называемое физиологическое бесплодие — до пубертатного периода (до полового созревания) и после климактерия. Но это бесплодие не абсолютно, так как известно, что беременность наступает иногда как до появления первой менструации, так и через много лет после климактерия. Физиологическим называется также и бесплодие во время беременности и лактации.
Основными условиями для успешного зачатия являются: с одной стороны, циклическое высвобождение яйцеклетки из фолликула (овуляция); попадание способной к оплодотворению яйцеклетки в функционирующую маточную трубу, обеспечение благоприятных условий для слияния женской и мужской половых клеток внутри маточной трубы и для имплантации зиготы в эндометрий (прикрепления оплодотворенной яйцеклетки к внутренней выстилке матки); с другой стороны, достаточное количество подвижных сперматозоидов в эякуляте, сконцентрированном в непосредственной близости от цервикального канала (от шейки матки); благоприятные условия в шейке и теле матки, обеспечивающие активное продвижение сперматозоидов по направлению к маточным трубам.
При первом обращении супружеской пары, страдающей бесплодием, врач первоначально проводит обследование супруга. На долю мужского бесплодия относят около 40% бесплодных браков.
Нарушениями, приводящими к мужскому бесплодию, могут быть: Во-первых, малое количество или отсутствие в эякуляте сперматозоидов. Что может быть следствием непроходимости или врожденного отсутствия семенных протоков, повреждения семенников, или варикоцеле — аномальное расширение вен семенника, ухудшающее отток крови от яичка, что приводит к повышению температуры в мошонке и нарушению сперматогенеза. Также температура может повышаться при ОРВИ; при ношении узких трусов и джинсов; частом посещении сауны или парильни; при занятиях, требующих длительного сидячего положения. Активность половой жизни — ежедневные или более частые совокупления (эякуляции) могут привести снижению числа сперматозоидов. Однако воздержание на протяжении 5–7 дней также нежелательно, так как увеличение числа сперматозоидов сопровождается снижением их подвижности в результате увеличения числа старых клеток.
Во-вторых, агглютинация (склеивание) сперматозоидов. Периодически это может происходить у большинства мужчин, но если подобные изменения обнаруживаются повторно, то это может указывать на аутоиммунную реакцию или инфекцию.
В-третьих, отсутствие разжижения семенной жидкости. Значение имеют и секреторные нарушения семенных пузырьков, предстательной железы и остальных добавочных желез в мужских половых протоках.
В-четвертых, ретроградное семяизвержение. Иногда встречается нарушение эякуляции с выбросом спермы в мочевой пузырь, это бывает при сахарном диабете, болезни Ходжкина, после удаления простаты и при неврологических расстройствах.
В-пятых, нарушение строения сперматозоидов. Причинами могут быть: травмы яичек, оперативные вмешательства на них или эпидемический паротит (свинка) в прошлом; тяжелые аллергические реакции; воздействие ионизирующей радиации; применение некоторых медикаментозных средств (нитрофурантоин, сульфасалазин и другие).
Наконец, подвижность сперматозоидов. Курение и алкоголь может приводить к снижению уровня тестостерона в крови; снижению либидо и потенции.
Важно помнить, что потенция мужчины не является показателем его фертильности, то есть способности к деторождению. Часто уверенность женщины в хорошей детородной функции мужа базируется только на высокой оценке его половой потенции. Однако, нередко чрезвычайно слабая потенция сочетается с великолепной фертильностью спермы и наоборот — владелец спермы без сперматозоидов может обладать высокой потенцией.
Если причиной бесплодного брака являются те или иные нарушения в организме женщины, говорят о женском бесплодии. Итак, каковы же причинные факторы:
Во-первых, факторы овуляции. Расстройство эндокринной регуляции какой-либо фазы менструального цикла нередко приводит к нарушению овуляции. Отсутствие или нерегулярная овуляция может быть следствием гиперпролактинемии, синдрома поликистозных яичников, гипоталамической аменореи или недостаточности лютеиновой фазы. Также частыми причинами отсутствия овуляции являются изменение массы тела (метаболический синдром, ожирение, нервная анорексия); прием медикаментозных препаратов (гормональные, транквилизаторы и т.п.) или расстройства психологического характера (семейные или служебные проблемы, путешествия, занятия спортом и т.д.).
Во-вторых, трубно–перитонеальные факторы. Возможны анатомические нарушения, сопровождающиеся непроходимостью маточных труб, причинами которых могут являться: воспалительные заболевания половых органов (инфекции, передающиеся половым путем); ранее перенесенные оперативные вмешательства на внутренних половых органах (миомэктомия, резекция яичников и т.д.); послеродовые осложнения (травматические и инфекционные) или эндометриоз. Также порой нарушается и функция маточных труб, к чему приводят: нарушение синтеза простагландинов, стрессы или нарушение функции надпочечников.
В-третьих, шеечные факторы. Слизь, выделяемая шейкой матки, служит биологическим фильтром, препятствующим проникновению бактерий из влагалища и повышающим жизнеспособность сперматозоидов. Обычно сперматозоиды проходят через цервикальный канал и оказываются в маточной трубе уже через 5 минут после попадания в шейку матки. Причинами бесплодия на данном этапе могут быть: аномалии положения шейки матки; хронический эндоцервицит (воспаление шеечного канала); предшествующее оперативное вмешательство на шейке матки, приводящее к сужению цервикального канала или уменьшению образования шеечной слизи; наличие в цервикальной слизи антител к сперматозоидам мужа (вызывают гибель последних) — это называется иммунологическая несовместимость супружеской пары.
В 30 % бесплодных браков имеется сочетание мужского и женского бесплодия, то есть диагноз мужского бесплодия ни в коем случае не отменяет обследования жены, а при необходимости, и параллельного их лечения.
В случаях, когда беременность не наступает в течение 1–2 лет и при этом ни у одного из партнеров никакой патологии не выявляется, бесплодие считается труднообъяснимым или идиопатическим. Некоторые специалисты связывают идиопатическое бесплодие с наличием генетических нарушений, другие, в свою очередь, определяют психогенное происхождение. Есть мнение, что причина его пока просто не может быть выявлена современными методами диагностики.
Обследование и лечение мужчин проводится андрологом или урологом. Начинают с анализа спермы (спермограммы). В спермограмме определяют объём спермы (в норме более 1 мл), общее количество сперматозоидов (1 мл – более 20 млн), количество активно-подвижных и нормальных по строению сперматозоидов (не менее 50%), подсчитывают количество лейкоцитов (0 –1 в поле зрения).
Для того чтобы показатели спермограммы были информативными, необходимо воздержание от половой жизни в течение 3-5 дней до сдачи спермы на анализ (желательно не меньше, но и не больше). Лучше всего сдавать сперму на анализ в том же помещении, где находится лаборатория. Охлаждение спермы ведет к искажению ее показателей.
При выявлении большого количества патологических по строению (аномальных) сперматозоидов показано дополнительное исследование – морфологический анализ спермы, который позволит более точно определить характер патологии сперматозоидов, количество нормальных форм и служит одним из критериев выбора метода лечения бесплодия. В случае выявления повышенного числа лейкоцитов в сперме, дополнительно проводится посев спермы на инфекцию.
Основными методами, применяемые при обследовании женщин являются:
- измерение ректальной температуры — способ оценки функции яичников в течение длительного промежутка времени, дает косвенную информацию об эндокринных нарушениях регуляции;
- ультразвуковая диагностика (процент выявления патологии 70-90%);
- гистерсальпингография — в матку вводится контрастное вещество и делается рентгеновский снимок, на котором видна полость матки и просвет труб (точность определения патологии колеблется от 40 до 55%);
- гормональное обследование — определение наличия или отсутствия овуляции, а также выявление причин и механизмов ановуляции;
- инфекционное обследование — выявления явной и скрытой инфекции, передаваемой половым путем;
- гистероскопия — в полость матки вводится тонкий оптический инструмент (гистероскоп), который позволяет осмотреть всю полость матки, выявить заболевания, которые не всегда обнаруживаются при обычном осмотре и при УЗИ;
- лапароскопия — метод диагностики и оперативного лечения, когда радикальные вмешательства выполняют без широкого рассечения покровов, через точечные проколы тканей (точность диагностики приближается к 99%);
- посткоитальный тест или другие специальные исследования — проба Шуварского, проба Курцпрока-Миллера, определение антиспермальных антител — все это для определения иммунологической совместимости супругов.
При необходимости назначается генетическое обследование — определение кариотипов супругов.
Среди методов лечение бесплодия можно условно выделить те, что направлены на восстановление естественной фертильности супружеской пары и те, что используют технику искусственного оплодотворения.
Для восстановление естественной фертильности, в зависимости от причин бесплодия применяют:
- консервативное и хирургическое восстановление проходимости маточных труб;
- коррекция эндокринных расстройств;
- восстановление нарушенного сперматогенеза.
Техника искусственного оплодотворения может быть:
- внутриматочная инсеминация спермой мужа;
- внутриматочная инсеминация спермой донора;
- экстракорпоральное оплодотворение с последующим переносом эмбрионов в матку матери в различных его вариантах.
Есть еще программа «суррогатных матерей», которая дает шанс иметь ребенка женщинам, у которых по разным причинам удалена матка или есть тяжелые заболевания (сердца, почек и др.), являющиеся противопоказанием для вынашивания беременности. В этих случая используются собственные яйцеклетки и сперма бесплодной супружеской пары. Полученные же эмбрионы переносятся в полость матки здоровой женщины – «суррогатной матери», которая и будет вынашивать все девять месяцев эту, донорскую для нее беременность.
«Мужчина должен быть сильным, здоровым и воздерживаться от вредной пищи».
Гиппократ
Во все времена питание и способность к воспроизводству потомства были тесно взаимосвязаны. В Древней Греции для повышения рождаемости вообще и рождения младенцев мужского пола в частности рекомендовали сухую пищу — чечевицу, зерновые и орехи. Даже сейчас некоторые представители нетрадиционной медицины предлагают будущим матерям перед зачатием приспособить свое питание к желаемому полу ребенка. Однако действие ни одной из этих диет не было научно доказано.
У некоторых женщин, в течение нескольких лет принимавших противозачаточные таблетки, после окончания приема наблюдается снижение способности к зачатию. Это может продолжаться несколько месяцев. Для лучшего восстановления фертильности стоит включить в рацион продукты, богатые магнием (овес, проращенная пшеница, каштаны, ржаной хлеб и горох), который усиливает действие эстрогенов, и витамином Вб (цельное зерно, зеленые овощи), также участвующим в метаболизме гормонов этой группы.
И для мужчин, и для женщин разумно ограничить потребление высокорафинированных продуктов, таких, как пшеничная мука и сахар, в которых отсутствуют необходимые вещества.
Потребление большого количества алкоголя может затруднить усвоение витаминов группы В и таких минеральных веществ, как цинк и железо, а чрезмерное потребление чая мешает усвоению железа.
Для поддержания оплодотворяющей способности спермы необходима пища, содержащая незаменимые жирные кислоты (присутствуют в жирной рыбе и в полиненасыщенных растительных маслах), витамины А, В, С и Е, цинк и селен. Все эти компоненты участвуют в выработке полноценной спермы.
Многие исследования подтверждают зависимость между полноценностью спермы и потреблением цинка. В мужских половых железах и сперме обнаружено высокое содержание цинка. Кроме того, в здоровых яичках велика концентрация витамина С. Утверждают, что с помощью высоких доз витамина С можно излечить распространенную причину мужского бесплодия — агглютинацию спермы (слипание сперматозоидов). Во время экспериментов на медицинском факультете Техасского университета ученые давали группе мужчин по 50 мг витамина С дважды в день в течение месяца. В начале опытов все мужчины получали с пищей очень мало витамина С. Через три недели — агглютинация спермы резко уменьшилась — с 37 до 11%, что является нормой для здорового мужчины.
Во многих случаях, однако, причины бесплодия никак не связаны с питанием. Какова бы ни была причина, результаты исследований во многих странах Европы вызывают тревогу: за последние 50 лет оплодотворяющая способность спермы резко снизилась, что связывают с чрезмерным потреблением алкоголя, стрессами, возросшим применением химикалий в сельском хозяйстве и загрязнением природной среды. В Министерстве сельского хозяйства, рыболовства и продовольствия Великобритании изучается эффект эстрогеноподобных загрязнителей — веществ, присутствующих в речной воде и пищевом пластиковом упаковочном материале и оказывающих такое же воздействие, как женские гормоны.
Они используются как модифицирующие добавки к пластику для придания большей эластичности и, по-видимому, обладают повышенной способностью «перетекать» в продукты питания, содержащие жир, например в хрустящий картофель, шоколад и даже молоко. Иногда они входят в состав красок и косметики, из которых постепенно улетучиваются. Ученые предполагают, что эти компоненты, имитирующие эстрогены и являющиеся частью сложного сочетания химических веществ, присутствующих в окружающей среде, каким-то образом воздействуют на еще не родившихся младенцев мужского пола, нарушая их будущую способность вырабатывать достаточное количество полноценных сперматозоидов.
Почему в молодости крайне опасно игнорировать повышенное давление?
источник
Согласно определению ВОЗ (Всемирной организации здравоохранения) бесплодным считают брак, при котором у женщины детородного возраста не наступает беременность в течение года регулярной половой жизни без применения контрацептивных средств.
ВОЗ выделяет 22 причины женского и 16 причин мужского бесплодия, при этом женский фактор служит причиной бесплодия в браке в 45% случаев, мужской в 40%, сочетанный в 15% случаев.
Решение о начале обследования женщины старше 35 лет должно приниматься через 6 месяцев отсутствия беременности. Различают первичное бесплодие и вторичное (когда были беременности в прошлом); кроме того абсолютное бесплодие (возможность возникновения беременность естественным путем полностью исключена: при отсутствии матки, яичников, труб, аномалиях развития половых органов) и относительное бесплодие (невозможность иметь детей в данном браке).
К увеличению частоты бесплодия в последнее время приводит распространение инфекций, передающихся преимущественно половым путем (ИППП), раннее начало половой жизни, частая смена половых партнеров. Значительное место в структуре предрасполагающих к бесплодию факторов занимают хронические воспалительные процессы придатков и матки, кисты яичников, миомы матки и эндометриоз, последствия абортов и выкидышей, бесконтрольное применение гормональных и контрацептивных средств.
Возрастной фактор создает дополнительные трудности в лечении бесплодия, а сейчас женщины все чаще стремятся заводить детей после 30 лет, достигнув определенных социальных позиций. По причинам возникновения женского бесплодия различают следующие варианты:
- нарушение проходимости маточных труб;
- эндокринное бесплодие, овуляторные нарушения;
- маточные формы бесплодия (полипы и синехии эндометрия, пороки развития матки, аденомиоз, миомы, цервикальный фактор).

Первый этап обследования пациентка проходит в поликлиническом учреждении. В первую очередь проводится инфекционный скрининг, исследуются мазки и посевы на микрофлору и инфекции, исследуется кровь на гепатиты В, С, сифилис, ВИЧ-инфекцию и краснуху. При гормональном скрининге подтверждается или исключается эндокринное (ановуляторное бесплодие). Проводятся различные гормональные пробы, при необходимости УЗИ щитовидной железы, компьютерная томограмма гипофиза и др. При поликлиническом этапе диагностики женского бесплодия в обязательном порядке используются УЗИ органов малого таза и гистеросальпингографию (при подозрении на наличие трубных и маточных форм бесплодия).
Второй этап обследования подразумевает проведение специализированных исследований в стационаре (лапароскопических, гистероскопических и лапаротомических методов). Лапароскопия показана пациенткам с подозрением на трубное бесплодие; через год после безуспешной гормональной терапии женщин с эндокринным бесплодием. При лапароскопии проводится малотравматичная коррекция выявленных нарушений (разделение спаек, коагуляция «очагов» эндометриоза, удаление субсерозных миом и др.). При гистероскопии выявляются и корректируются маточные формы бесплодия: полипы, синехии, внутриматочные миоматозные узлы и др.
При исходном обследовании женщины одновременно обследуется супруг (партнер). При изменении в спермограмме пациент проходит обследование у андролога, для выяснения вопроса о выборе преодоления бесплодия у данной пары путем восстановления естественной мужской фертильности (способности к воспроизведению) либо искусственной инсеминации и ЭКО.
В лечении трубного бесплодия у женщин используют как лапароскопические реконструктивно-пластические операции так и экстракорпоральное оплодотворение. В структуре эндокринного бесплодия важное место занимает синдром поликистозных яичников – это патология структуры и функции яичников, характеризующийся нарушением менструальной функции, хронической ановуляцией и повышенной выработкой мужских половых гормонов. Часто синдром ПКЯ сопровождается ожирением. В начале лечения данных больных проводят коррекцию обменных нарушений затем индукцию овуляции. При отсутствии беременности в течение года производят лапароскопическую резекцию яичников. Альтернативой является использование ЭКО.

Вспомогательные репродуктивные технологии (ВРТ) – это ЭКО – экстракорпоральное оплодотворение и ПЭ – перенос эмбрионов в матку. ЭКО используют в мировой практике терапии бесплодия с 1978г. В России данный метод успешно реализован в 1986г. Разработка метода ЭКО вывела проблему лечения трубного бесплодия у женщин из тупика, а также позволила иметь потомство мужчинам с крайне тяжелыми формами бесплодия, иногда при наличии лишь единичных сперматозоидов.
Процедура ЭКО состоит из следующих этапов:
- отбор, обследование и предварительная подготовка пациентов;
- стимуляция суперовуляции;
- пункция яичников с целью получения яйцеклеток;
- инсеминация яйцеклеток (оплодотворение их сперматозоидами) in vitro (в пробирке) и культивирование развившихся в результате оплодотворения эмбрионов in vitro;
- перенос эмбрионов в полость матки;
- постановка диагноза беременности на ранних сроках.

Существует также программа «суррогатного материнства» — когда оплодотворенную in vitro яйцеклетку женщины с отсутствующей маткой или с выраженной терапевтической патологией, когда вынашивание беременности невозможно или противопоказано, переносят в матку здоровой «суррогатной» матери.
Во всех центрах ВРТ (вспомогательных репродуктивных технологий) есть программа донорства яйцеклеток, эмбрионов и банки спермы доноров. По данным Европейской ассоциации репродуктологов в Европе на сегодняшний день проводят более 290000 циклов ВРТ в год, из них 25,5% заканчиваются родами, в США – более 110000 циклов в год с частотой наступления беременности в среднем 32,5%. В клиниках России ВРТ проводят 10000 циклов в год, при этом частота наступления беременности составляет около 26%.
источник
Бесплодие- неспособность к зачатию в репродуктивном возрасте.
Бесплодный брак- отсутствие беременности в течение 6-12 месяцев при регулярной половой жизни без применения средств контрацепции. Частота бесплодных браков по разным данным составляет от 10 до 20%.
женское, мужское и смешанное,
абсолютное и относительное.
Первичное женское бесплодие- отсутствие хотя бы одной беременности в анамнезе. Вторичное — бесплодие в течение 6-12 месяцев, когда в прошлом беременность наступала. Около 30% составляет бесплодие первичное.
Соотношение женского и мужского бесплодия 1:1.
Абсолютное женское бесплодие- полное исключение возможности к зачатию. При относительном бесплодии возможно устранение его причины.
Этиологические причины женского бесплодия:
Трубные и перитонеальные факторы,
Различные гинекологические заболевания, в том числе воспалительные,
Не установленные причины бесплодия.
Эндокринное бесплодие связано с нарушением овуляции и функциональным состоянием маточных труб. Эндокринное бесплодие чаще бывает первичным.
В норме в гипоталамусе секретируются рилизинг-гормоны, которые регулируют секрецию гонадотропных гормонов в гипофизе. Под действием гонадотропных гормонов (фолликулостимулирующего- ФСГ и лютеинизирующего- ЛГ) в яичниках в течение менструального цикла происходит созревание фолликула, его разрыв, развитие желтого тела. Изменения в яичнике в течение менструального цикла называют яичниковым циклом. В первую фазу цикла созревает один доминантный фолликул, в котором находится яйцеклетка — фолликулярная фаза. В середине цикла происходит разрыв зрелого фолликула и выход из его полости зрелой яйцеклетки- овуляция. Эти дни благоприятны для наступления беременности. На месте разорвавшегося фолликула формируется желтое тело (corpus luteum), секретирующее прогестерон- лютеиновая фаза. Если оплодотворение яйцеклетки не наступило, желтое тело подвергается обратному развитию с 28 дня цикла (при 28-дневном менструальном цикле). Если произошло оплодотворение яйцеклетки, желтое тело продолжает развиваться, формируется желтое тело беременности. Под действием гормона желтого тела — прогестерона эндометрий претерпевает секреторные превращения, необходимые для имплантации оплодотворенной яйцеклетки. Прогестерон снижает возбудимость миометрия, создает условия для развития беременности.
Ановуляция (отсутствие овуляции)- патологическое состояние, при котором нарушена циклическая секреция гормонов в гипоталамо-гипофизарно-яичниковой системе, нарушены циклические процессы в яичниках, отсутствует созревание доминантного фолликула и яйцеклетки.
Клинические проявления нарушений циклической секреции гормонов в
гипоталамо-гипофизарно-яичниковой системе: дисфункциональные
маточные кровотечения, олигоменорея, аменорея.
Овуляция нарушена при синдроме поликистозных яичников, постпубертатной форме адреногенитального синдрома, гиперпролактинемии, послеродовом нейроэндокринном синдроме, гипотиреозе.
Поликистозные яичники- патология структуры и функции яичников на фоне нейрообменных нарушений. В яичниках повышается образование андрогенов, нарушается фолликулогенез, отсутствует овуляция. Развивается ожирение и гипертрихоз. Различают первичные и вторичные склерокистозные яичники. Первичные склерокистозные яичники (синдром Штейна- Левенталя) характеризуются кистозной атрезией антральных фолликулов яичников вследствие недостатка ФСГ и избытка ЛГ. Нарушаются ферментативные процессы в яичниках, уменьшается синтез эстрогенов из андрогенов. В яичниках не созревает доминантный фолликул, нет овуляции, из-за отсутствия полноценного желтого тела и недостатка прогестерона развивается гиперплазия эндометрия. Эстрогены индуцируют образование адипоцитов, а жировая ткань, в свою очередь, является местом синтеза эстрогенов. Бесплодие при этом всегда первично, в клинической картине- олигоменорея, гипертрихоз, увеличенные яичники, ожирение с равномерным распределением жировой ткани.
Вторичные поликистозные яичники появляются при врожденном или постпубертатном адреногенитальном синдроме, нейрообменно-эндокринном синдроме.
Постпубертатная форма адреногенитального синдрома характеризуется избыточной секрецией андрогенов надпочечниками, которая проявляется в раннем репродуктивном периоде. Избыток андрогенов подавляет рост и созревание фолликулов и яйцеклетки. При этом овуляция отсутствует или овуляция происходит, но желтое тело неполноценное и имеется недостаточность лютеиновой фазы.
Гиперпролактинемия- повышенная секреция гипофизом пролактина. встречается у 70% женщин, обращающихся по поводу бесплодия. Биологическое действие пролактина- участвует в поддержании водно-электролитного баланса, стимулирует анаболические процессы, влияет на развитие молочных желез и лактацию. Пролактин является лютеотропным гормоном, то есть поддерживает развитие желтого тела и выделение им прогестерона. Секреция пролактина регулируется гипоталамусом
посредством пролактолиберина, тиролиберина, дофамина. Физиологическая гиперпролактинемия наблюдается во время сна, при стрессах, физической нагрузке, беременности. Патологическая гиперпролактинемия наблюдается при аденоме гипофиза; гипотиреозе; хроническом психогенном стрессе; заболеваниях, связанных с гипоталамо-гипофизарной дисфункцией. Повышена секреция пролактина при приеме некоторых лекарственный препаратов — эстрогены, психотропные, простагландины. В патогенезе бесплодия высокая концентрация пролактина блокирует секрецию рилизинггормонаЛГ гипоталамусом и ЛГ гипофизом, снижает чувствительность яичников к гонадотропным гормонам, вызывает недостаточность желтого тела и снижение секреции прогестерона. Нарушение функции яичников проявляется отсутствием овуляции, недостаточностью лютеиновой фазы. При этом менструации нерегулярные или отсутствуют (аменореей).
Послеродовый гипопитуитаризм (синдром Шиена, описан в 1937 г. Н. Sheehan) — нейроэндокринный синдром, развившийся после родов, связан с массивной кровопотерей и последующей гипофункцией передней доли гипофиза. Синдром Шиена развивается у каждой второй женщины, перенесшей в родах кровопотерю более 1000 мл. При массивной кровопотере наступает спазм сосудов и некроз ткани гипофиза. В основе заболевания лежит недостаточность ТТГ, гонадотропинов, АКТГ. Клиническая картина заболевания зависит от степени поражения гипофиза.
Нейрообменно-эндокринный синдром не связанный с беременностью характеризуется нарушениями обмена веществ (ожирение), менструальной (олигоменорея), детородной (бесплодие) функции, гипертрихозом, развивается после перенесенного стресса, нейроинфекции. В основе этого синдрома лежит нарушение функции гипоталамических структур, нарушение синтеза нейротрансмиттеров (дофамина, серотонина, b-эндорфинов).
Гипотиреоз — синдром, развивающийся при дефиците тиреоидных гормонов, сочетается с гипоталамо-гипофизарной дисфункцией, гиперпролактинемией.
Одна из форм бесплодия- яичниковая аменорея, обусловленная хромосомной патологией- истинный гермафродитизм, дисгенезия или агенезия гонад, синдром тестикулярной феминизации.
Трубное и пернтонеальное бесплодие составляет 30-70% и обусловлено анатомическими и функциональными нарушениями маточных труб, развитием спаечного процесса в малом тазу.
Транспортная функция маточных труб имеет нейрогормональную регуляцию. В маточной трубе происходит транспорт яйцеклетки и сперматозоидов, оплодотворение, дробление зиготы. Яйцеклетка самостоятельно передвигаться практически не способна. Из брюшной полости яйцеклетка захватывается с помощью присасывающих перистальтических движений трубы и ее бахромок. Важно расположение бахромок вблизи зоны овуляции. Труба проявляет постоянную сложно
организованную самопроизвольную активность, которая наиболее высока в дни менструации и овуляции. Мышечные волокна маточной трубы расположены в виде кругового и продольного слоев, поэтому труба совершает перистальтические, антиперистальтические и сегментарные сокращения. Уникальность сокращений маточной трубы в том, что обеспечивается одновременно транспорт яйцеклетки и сперматозоидов в противоположных направлениях навстречу друг другу. Сегментарные сокращения маточной трубы могут разделять ее просвет на замкнутые пространства и вызывать турбулентные потоки трубной жидкости. Эпителий слизистой оболочки маточной трубы имеет два основных типа клеток-секреторные и реснитчатые. Секреторная активность трубного эпителия зависит от уровня эстрогенов и изменяется в зависимости от фазы менструального цикла- максимальная толщина эпителия и высота секреторных клеток наблюдается накануне овуляции. Трубная жидкость содержит биохимические вещества (эндогенные ингибиторы протеолитических ферментов, гликопротеиды), влияющие на оплодотворение и транспорт яйцеклетки. Реснитчатые клетки имеют на поверхности 250-300 вытянутых, подвижных ресничек, обращенных в просвет трубы. Реснички- это подвижные органеллы, способные к синхронным сокращениям. Движение яйцеклетки в просвете трубы происходит с помощью перистальтических движений трубы, имеющих правильный ритмический характер; мерцания ресничек покровного эпителия и тока жидкого секрета от воронки к маточному концу трубы по продольно расположенным складкам слизистой оболочки. Миграция зародыша в период дробления по направлению к полости матки продолжается в течение 3 суток. Продольное расположение складок и секреция слизистой оболочки облегчают скольжение морулы к полости матки.
Нарушение функции маточной трубы может происходить вследствие механической окклюзии просвета, нарушения функции реснитчатого или секреторного эпителия, нарушения двигательной активности эндокринного генеза или при перитубарных спайках. Сокращениям маточных труб способствуют уровень эстрогенов и соотношение эстрогенов и прогестерона. При слишком быстром перемещении зародыша по маточной трубе он попадает в полость матки преждевременно, когда и зародыш и эндометрий не подготовлен к имплантации, и зародыш спонтанно абортируется. При медленном перемещении происходит имплантация в маточной трубе, развивается трубная беременность.
К функциональным нарушениям маточных труб относят гипертонус, гипотонус, дискоординацию. Причины нарушения функции труб:
хронический психологический стресс,
нарушение синтеза половых гормонов и их соотношения,
нарушение синтеза простагландинов,
нарушение функции надпочечников, гиперандрогения,
воспалительные заболевания органов малого таза.
Органические поражения маточных труб связаны с нарушением их проходимости: окклюзия и непроходимость, спайки, перекрут трубы, хирургическая стерилизация. Непроходимость труб развивается после перенесенных:
воспалительных заболеваний органов малого таза,
оперативных вмешательств по поводу гнойных процессов (в том числе
аппендэктомия), внутрибрюшных кровотечений,
гинекологических операций- миомэктомия, удаление кисты или кистомы
яичника, внематочной беременности,
эндометриоз маточных труб и брюшины малого таза.
После перенесенных воспалительных заболеваний развиваются слипчивые процессы в маточной трубе и полости малого таза, особенно выраженные при гонорее, туберкулезе, хламидийной инфекции. Происходит воспалительная инфильтрация труб, облитерация, перитубарные сращения, нарушается перистальтика труб. Одновременно из-за воспаления придатков матки нарушается функция яичников, синтез половых гормонов, вторично нарушается гонадотропная функция гипофиза.
Туберкулез половых органов является одним из проявлений туберкулезной инфекции организма. У всех женщин с туберкулезом половых органов поражены маточные трубы и у 30% поражается тело матки. При этом единственной жалобой пациенток может быть нарушение менструальной функции и бесплодие. Причины бесплодия- анатомические и функциональные изменения маточных труб и нейроэндокринные нарушения. В маточных трубах прежде всего поражается слизистая оболочка в ампулярном отделе трубы, где богатая сеть капилляров и в большом количестве оседают микобактерии. В слизистой оболочке появляются специфические бугорки, слизистая местами отторгается и в просвете трубы скапливается обильный экссудат. Фимбрии труб сливаются, ампулярный конец трубы запаивается и расширяется, возникает сактосальпинкс, содержащий серозную жидкость. В мышечном слое трубы появляются периваскулярные инфильтраты и отдельные бугорки. Деформация маточной трубы при туберкулезе, определяемая при гистеросальпингографии, типична-труба длинная, ригидная, мало извита, может быть в виде бус или четок, расширена и запаяна в ампулярном отделе, который заполняется рентгеноконтрастным веществом. При туберкулезе базального слоя эндометрия развивается фиброз и внутриматочные синехии (сращения), деформирующие полость матки до полной ее облитерации.
Эндометриоз является причиной первичного или вторичного бесплодия в 40-80% случаев, причем локализация и степень распространения эндометриоза при бесплодии может быть различной. Ведущее значение в патогенезе эндометриоза имеют изменения в гипоталамо-гипофизарно-яичниковой системе, ановуляция, недостаточность функции желтого тела, нарушение соотношений фракций эстрогенов.
У больных эндометриозом при недостаточности лютеиновой фазы нарушена трансформации эндометрия из фазы пролиферации в фазу секреции, при относительной гиперэстрогенемии развивается железистая гиперплазия и полипоз эндометрия. У больных эндометриозом нарушены гормон-рецепторные механизмы в органах-мишенях, что препятствует реализации биологического эффекта половых гормонов и может иметь значение в патогенезе бесплодия. Из-за несостоятельности иммунной системы эндометриоз часто протекает на фоне хронических воспалительных заболеваний внутренних половых органов и спаечного процесса в малом тазу. Если проходимость маточных труб сохранена, в результате дисгормональных и воспалительных изменений нарушена перистальтика труб и их транспортная функция. Причиной бесплодия у больных эндометриозом могут быть иммунные факторы — в полости малого у этих больных выявлены антиспермальные антитела. Эндометриоз является аутоиммунным заболеванием, это подтверждается наличием в эндометрии и в крови антиэндометриальных антител. Один из критериев эффективного лечения больных эндометриозом — восстановление фертильности.
Миома матки часто сочетается с бесплодием. При миоме матки центральная регуляция менструальной функции, как правило, не нарушена. Выявлена недостаточность прогестерона, изменения в рецепторах к эстрогенам в миометрии и эндометрии. Выявлена гипоксия и снижение обменных процессов в миометрии. Подслизистая локализация миоматозных узлов, деформация полости матки интерстициально расположенными узлами, множественные узлы и большие размеры могут препятствовать имплантации и развитию плодного яйца.
Повторные выскабливания слизистой оболочки матки (медицинские аборты, диагностические выскабливания) приводят к истончению слизистой и появлению внутриматочных сращений (синехии) с облитерацией трубных углов матки. Эта патология является причиной маточной аменореи и бесплодия.
Аномалии положения половых органов. Ретрофлексия матки-расположение матки, когда угол между телом и шейкой открыт кзади. При этом, в противоположность норме, тело отклонено кзади, а шейка кпереди. При ретрофлексии матка может быть ограничена в подвижности или неподвижна, фиксирована спайками. Клинически ретрофлексия матки часто не имеет симптомов. Гиперантефлексия матки- патологический перегиб тела матки кпереди, между телом и шейкой образуется острый угол. Часто наблюдается при инфантилизме, после воспалительных заболеваний.
Иммунологические факторы. Антиспермальные антитела выявлены как у мужчин против собственной спермы, так и у женщин против спермы мужа. Предполагают, что в перитонеальной жидкости бесплодных женщин,
находятся вещества белковой природы, вызывающие неподвижность сперматозоидов.
Психогенные причины. У бесплодных женщин отмечено особое состояние психики, названное «синдром ожидания беременности», проявлениями которого являются чувство неполноценности, одиночества, истерические состояния с началом очередной менструации, необоснованная критическая оценка супруга и др. Эти особенности психики могут быть причиной нарушения фертильности и усугубляться после установления факта бесплодия. Описаны случаи, когда беременность наступала спонтанно, когда семья смирилась с фактом бездетности и прекращает лечение.
Не установленные причины бесплодия. Одна из причин бесплодия-прерывание первой беременности путем медицинского аборта даже при отсутствии осложнений. При прерывании беременности неизбежно организму наносится механическая и психологическая травма, происходит одномоментное вмешательство в гормональную перестройку организма. При выскабливании полости матки механически разрушается рецепторный аппарат, эндометрий становится невосприимчив к действию половых гормонов. При внутриматочных манипуляциях повреждается базальный слой эндометрия, нарушается его трофика. В норме в эндометрии содержится специфический белок а2-микроглобулин фертильности, который при бесплодии может отсутствовать.
Диагностика причины бесплодна.
предыдущие беременности: количество, исход, осложнения,
методы контрацепции, длительность применения,
гинекологический анамнез: заболевания, методы лечения и
источник
2.1 Бесплодие в браке, определение, разновидности, частота и структура
2.2 Причины бесплодного брака
2.3 Профилактика бесплодия
2.4 История этапов эволюции методов лечения бесплодия в браке
2.5 Роль акушерки в решении проблем бесплодия
2.6 Современные технологии в обследовании и лечении бесплодия
2.7 ЭКО как один из современных методов лечения бесплодия
2.9 Показания и противопоказания к проведению ЭКО
Актуальность темы. Несмотря на многолетние исследования ученых всего мира, бесплодие в браке остается наиболее актуальной проблемой современности. Системный кризис, отражающий переходное состояние российского общества, наиболее ярко проявился в кризисе демографическом. Являясь фактором национальной безопасности, состояние репродуктивного здоровья населения страны на сегодняшний день остается одной из наиболее острых медико-социальных проблем. Частота бесплодия супружеских пар колеблется от 10 до 20% и не имеет тенденции к снижению. Использование гормональных, эндоскопических, ультрасонографических методов позволило выявить основные факторы являющиеся причиной инфертильности и определить структуру бесплодного брака. Так стало известно, что трубно-перитонеальная форма бесплодия составляет 50 – 60%, эндокринная форма, сопровождающаяся ановуляцией вследствие нарушения механизмов реализации гипоталамо-гипофизарно-яичниковых взаимоотношений – 20 – 30%, бесплодие, обусловленное эндометриозом – 20%. Актуальность проблемы, в частности, обусловлена ухудшающимися показателями репродуктивного здоровья населения и высокой частотой бесплодия и невынашивания беременности. Ухудшается качество здоровья беременных женщин. В последнее время резко увеличилось число ВИЧ – инфицированных беременных и рожениц. По прогнозу ожидается нарастание этой ситуации, так как распространяется наркомания среди молодых женщин, которые, как правило, не пользуются средствами контрацепции. Остаются высокими материнская и младенческая смертность в стране. Особое место в современных социально-демографических условиях занимает проблема абортов. Мною были проанализированы статистические данные пациентов Перинатального центра, отделения вспомогательных репродуктивных технологий (ВРТ), было проведено анонимное анкетирование женщин. Цель являлось сформировать группы риска по развитию бесплодия и определить основные направления профилактической работы акушерки. Для достижения цели пытались решить следующие задачи: 1)изучить данный вопрос по литературным данным
2) провести анкетирование пациенток отделения вспомогательных репродуктивных технологий для определения: среднего возраста пациентов, акушерско-гинекологического анамнеза, перенесённых заболеваний, причин бесплодия.
3) Проанализировать статистические данные работы отделения ВПР Республиканского клинического Перинатального центра за 2011-2013год.
Теоретическая часть
Причины бесплодного брака
Бесплодие может являться результатом патологических процессов, протекающих в организме, как в женском, так и в мужском. На основании этого различают мужское и женское бесплодие, причины которых могут быть различными. На базе причин, в свою очередь, выделяют разные формы бесплодия.
— эндокринную форму бесплодия.
Причинами данной формы бесплодия могут являться: заболевания яичников и других органов эндокринной системы (надпочечников, гипофиза, щитовидной железы), которые обуславливают нарушение процесса созревания яйцеклеток.
Эта форма связана с непроходимостью маточных труб и образованием спаек в брюшной полости. Причинами возникновения бесплодия данной формы являются половые инфекции, полостные операции на органах брюшной полости и органах малого таза, а также аборты.
— бесплодие, вызванное эндометриозом (занимает до 40% всех случаев бесплодия).
Данная форма вызвана такими причинами, как патологии развития матки.
В большинстве случаев (около 60-70%) женское бесплодие может быть представлено сочетанием 2 и более форм.
При данной форме качество или количество сперматозоидов в сперме снижается либо основная масса сперматозоидов обладают дефектами строения. Причинами возникновения и развития эндокринного бесплодия являются: водянка яичка, варикоцеле, крипторхизм, эпидемический паротит или оно возникло под действием негативных факторов внешней среды: радиационным облучением, инфекциями, высокой температурой, алкоголем и курением, стрессами, нерациональным, неполноценным питанием.
— обтурационное бесплодие – при котором характерна невозможность продвижения сперматозоидов по семявыводящим путям с одной либо с обеих сторон.
Причиной возникновения этой формы могут стать заболевания и дефекты развития мочеиспускательного канала и придаточных половых желез, а также приобретенная или врожденная обструкция семявыносящих путей.
Кроме этого, с бесплодием следует связывать и такие причины, как: возраст партнеров (в частности, фертильность женщины стремительно снижается после 35 лет), количество жировой ткани в организме женщины (причиной бесплодия может стать как избыточный, так и чрезмерно малый вес), фактор деятельности и образа жизни, проблемы с гормональным ритмом, вызывающие нарушения овуляции у женщины и др.
Специалисты предполагают, что около 10% всех браков являются бесплодными. Согласно статистике примерно 40% случаев бесплодных браков являют своей причиной заболевания женщины, в то время как мужчины в браке оказываются бесплодными примерно в 45% случаях. Остальные 15% имеют в своей основе случаи несовместимости партнеров, т.н. иммунологическое бесплодие.
В разных регионах мира распространенность бесплодия также различна. К примеру, в ряде европейских стран распространенность бесплодия высока в Великобритании, наименьшее количество случаев зафиксировано в Финляндии. На распространенность заболевания большое влияние оказывают социальные, экологические, генетические и другие факторы.
Профилактика бесплодия
Против бесплодного брака профилактические меры должны приниматься как мужем, так и женой одновременно. В последнее время медики редко прибегают к понятиям «мужское бесплодие» и «женское бесплодие», поскольку репродуктивная функция является парной, а следовательно, правильнее будет говорить о проблеме бесплодного брака, затрагивающей сразу обоих партнеров. Если же такая проблема, несмотря на предпринятые меры, все равно возникла, то требуются парное обследование и лечение супругов. Профилактику бесплодного брака необходимо начинать с генетического скрининга, который проводится еще до того, как супруги соберутся завести малыша. Генетический скрининг представляет собой анализ генных и хромосомных дефектов, позволяющий выявить наследственные нарушения, которые способны воспрепятствовать зачатию ребенка.
Другим немаловажным компонентом сохранения репродуктивного здоровья будущих родителей выступают профилактика и своевременное лечение воспалительных заболеваний, в первую очередь орхитов и тех, следствием которых орхиты являются, — туберкулеза, эпидидимита, пневмонии, ОРВИ, свинки. Большое внимание следует уделять ЗППП, которые в запущенных случаях принимают характер хронического воспаления половой системы. Половые инфекции всегда выступают в качестве парного заболевания. При сексуальных контактах между супругами будет происходить неоднократное повторное заражение и мужа, и жены, если курс лечения пройдет только один партнер. Травматически воздействуют на ткани яичка такие мужские заболевания, как варикоцеле, гидроцеле и пахово-мошоночная грыжа. Профилактика бесплодного брака предполагает борьбу заодно и с этими болезнями.
Большое значение в предупреждении бесплодного брака имеет полноценное питание обоих супругов. Для мужчины важно, чтобы в рацион в достаточном количестве входили цинк и витамины. Благодаря этим веществам внутренние половые железы (простата и семенные пузырьки) вырабатывают секрет с качественным составом.
Естественно, забота о репродуктивном здоровье затрагивает сексуальную жизнь супругов. Сексуальная функция, равно как и репродуктивная, является парной. Сексуальные проблемы затрагивают сразу обоих супругов. При этом снижение качества половой жизни зачастую приводит к проблеме бесплодного брака. Риск бесплодия уменьшается в том случае, если сношения регулярны, секс практикуется без злоупотребления техникой мастурбации и прерванного акта.Занятиям любовью необходимо уделять наиболее благоприятное в биологическом отношении время, то есть согласуясь со своими биоритмами, календарем овуляции жены и т. д. Специалисты советуют супругам постараться синхронизировать время наступления оргазма, поскольку вероятность зачатия возрастает в том случае, когда женский и мужской оргазмы примерно или точно совпадают повремени.
Необходимо проявлять осторожность с эксцессами в тот период, когда пара пытается завести ребенка. Постоянная практика повторных сношений приводит к тому, что яички не успевают вырабатывать семя. Таким образом семяизвержения, следующие одно за другим с малым интервалом, приводят к истощению сперматогенеза. Образование семенной жидкости, однако, не прекращается при этом, что создает иллюзию возможности оплодотворения. К счастью, когда эксцессы прекращаются, мужчина вновь обретает возможность зачать ребенка.
Иногда отсутствие эксцессов не препятствует развитию у мужчины временной азооспермии, то есть почти полного отсутствия гамет в сперме. Никакого специального лечения в этом случае не требуется, единственная терапевтическая мера — половое воздержание на протяжении 3-4 дней. По истечении указанного срока выработка семени вновь повышается до нормы. Временная азооспермия периодически отмечается у 6 % мужчин. В целях быстрого и успешного зачатия требуется практиковать технику сношений, облегчающую проникновение семени в половой тракт женщины. Для этого партнерами принимаются позы, обеспечивающие глубокое введение полового члена во влагалище во время коитуса и способствующие стеканию спермы к шейке матки. В числе таких позиций следует назвать в первую очередь «со спины», когда женщина стоит на четвереньках. Эта позиция является наиболее физиологичной. Несколько проигрывает «миссионерская позиция» (классическая, когда мужчина занимает положение сверху). Впрочем, проникновение сверху дает необходимый эффект, если таз женщины приподнят. Для этого достаточно перед началом коитуса подложить ей под ягодицы подушечку. Либо мужчина должен осуществлять пенетрацию, положив ноги женщины себе на плечи. Совершенно исключены такие позиции, как сидя, стоя и женщина сверху, поскольку при них половые пути женщины обращены вниз.
Главным условием успешного зачатия для супругов с ненарушенной репродуктивной функцией является полная сексуальная адаптация, о которой рассказывалось выше. Во многих парах беременность женщины происходит исключительно после некоторого периода совместной жизни, длительность которого составляет порядка 2 лет. Сексуальная адаптация предполагает и наличие психосексуальной гармонии между супругами.
Неблагоприятное психологическое состояние одного из супругов, предшествовавшее занятиям сексом, снижает вероятность зачатия
Особым случаем бесплодного брака является относительное бесплодие супругов, частота встречаемости которого составляет порядка 9 % от всех случаев мужского бесплодия. Относительное бесплодие состоит в том, что муж и жена не могут завести ребенка, однако оба остаются фертильны и вне брака (то есть с другим сексуальным партнером) способны это сделать. Это нарушение не считается истинной патологией, но одним из вариантов нормы. Данная проблема, однако, может доставлять массу неудобств мужчине, делая его нервозным и неуверенным в себе, а также провоцируя конфликты с супругой.
Наука называет несколько причин относительного бесплодия, механизм которого заключается в неспособности здоровых сперматозоидов оплодотворить яйцеклетку определенной женщины, но тем не менее легко оплодотворяющих яйцеклетку любой другой женщины. Все версии ученых сводятся к особенностям биохимии организма мужчины и женщины, пытающихся завести ребенка. Наиболее очевидной причиной представляется отрицательный хемотаксис — явление непреодолимой биохимической несовместимости наружных оболочек мужской и женской половых клеток — сперматозоида и яйцеклетки. Гаметы химически не подходят друг другу: спермин из-за особенностей своего строения (на молекулярном уровне) не могут растворить оболочку яйца, чтобы произошло их слияние.
В качестве другой причины указывается аллергическая реакция как еще одно проявление невосприимчивости женского организма к сперме. Аллергия на сперму может проявляться в форме бесплодия, но известны и более тяжелые случаи с бурно протекающей реакцией в виде тошноты и отека. Сравнительно недавно учеными были открыты реакции, которые носят название сперматотоксического иммунитета. По необъяснимой пока причине в сперматогенном эпителии яичек накапливаются особые вещества — антитела, которые воспринимаются клетками женского организма как враждебные. Эти антитела проникают в оболочку сперматозоидов, отчего женская иммунная система принимается уничтожать мужские половые клетки, принимая их за болезнетворные микробы. Почти вся сперма всасывается в половых органах, не достигая маточных труб, в результате оплодотворение становится невозможным.
В тяжелых случаях количество антител в спермиях оказывается настолько велико, что даже организм мужчины воспринимает собственные клетки как чужеродные. Естественно, гаметы уничтожаются уже мужской иммунной системой. Таким образом, несмотря на нормальное функциональное состояние семенников, у мужчины может развиться бесплодие. Кроме того, иммунная система женщины уничтожает сперму в том случае, если та заражена бактериями. Заражение спермы рассматривают как самостоятельное заболевание бессимптомную бактериоспермию, которая служит причиной развития прочих форм бесплодия, а также гипертонии.
Искусственное оплодотворение решает проблему бездетности даже в таких крайних формах мужского бесплодия, как аплазия (абсолютная неразвитость) клеток-зародышей, предшествующих появлению спермиев. Аплазия протекает как азооспермия или олигоспермия, составляя порядка 10 % от всех случаев этих заболеваний. В числе прочих симптомов аплазии следует назвать неравномерность полового созревания, нарушения половой функции, объем семенников немного меньше или в пределах нормы. Исследования показали, что некоторые из семенных канальцев в яичках функционируют исправно, поэтому даже при резко выраженной олигоспермии есть шанс выделить из эякулята полноценные сперматозоиды.
Практическая часть
Я проводил свою работу на базе отделения ВРТ(вспомогательных репродуктивных технологий), Республиканского клинического перинатального центра. Я проанализировал статистические данные по работе отделения вспомогательных репродуктивных технологий за 2011-2013 год и установил что число супружеских пар, обращающихся в центр, с каждым годом не уменьшается (Приложение 1).
В результате полного обследования и современного лечения в отделении получают хорошие результаты ( приложение 2).
а) менструальная функция (начало, характер менструального цикла)
источник