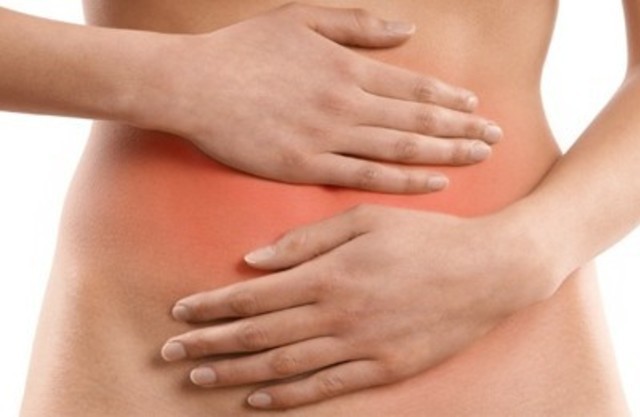
В современном мире воспаление яичников, симптомы которого довольно разнообразны, встречается достаточно часто, и в настоящее время получает всё большее распространение. Возможно, это можно связать с ритмом жизни или халатным отношением к своему здоровью. Некоторые доктора наук утверждают, что это особенности развития репродуктивной системы женщины предрасполагают к развитию данного рода патологий и болезней. Однако это нисколько не умаляет данную проблему и не делает её менее актуальной (значимость этой патологии по прежнему остаётся весьма высококй).
При диагнозе «воспаление яичников» симптомы, в первую очередь, говорят о том, что нарушается основная репродуктивная функция женщины. В некоторых ситуациях это могут быть обратимые нарушения, ну а в боле запущенных формах – процесс переходит в хроническую стадию. Обычно воспаление яичников у женщин затрагивает не только яичники, но и маточные трубы, иногда и саму матку. Все это происходит по причине слишком тесного расположения этих органов в полости малого таза.
Симптоматика воспалительного процесса в полости малого таза достаточно яркая. Первыми признаками заболевания может стать резкая болезненность внизу живота. Иногда эту боль сравнивают с болевым синдромом при аппендиците или перитоните, а так же при кишечной колике. Боль может иррадиировать в промежность, прямую кишку, поясницу и заднюю поверхность бедра. Кроме болей, пациентки отмечают слабость, недомогание, повышение температуры и снижение работоспособности. Все эти симптомы значительно выбивают женщину из обычного ритма жизни и приносят множество неудобств.
Воспаление яичников, симптомы которого связаны с нарушениями менструального цикла, губительно действует на весь организм вцелом. Наступает аменорея или ановуляторные циклы. Однако в компенсированных ситуациях никаких сбоев может и не произойти, и женщина не будет беспокоиться.
У некоторых пациенток наблюдается нарушение полового влечения и неприятные ощущения во время полового акта. Это связано с инфильтрацией тканей при воспалительном процессе, в результате чего может возникать боль или дискомфорт.
Воспаление яичников, симптомы, которыми оно сопровождается у женщин достаточно часты — беловатые обильные выделенияе из половых путей и нарушение мочеиспускания. Это также свидетельствует о близком расположении органов, в результате чего процесс с яичников может переходить на мочевыделительную систему. При отсутствии лечения у некоторых женщин развиваются циститы, уретриты, вульвовагиниты и пиелонефриты. Такой «букет» заболеваний вылечить очень тяжело.
Тяжело диагностировать воспаление яичников, признаки которого скрыты или смазаны. Такая ситуация часто наблюдается когда женщина долгое время не обращается к врачу, и заболевание переходит в хроническую форму. К сожалению, в такой ситуации процесс не только тяжело выявить, но и тяжело лечить. Ведь длительный воспалительный процесс в малом тазу является хорошим субстратом для вторичной бактериальной флоры, а еще хуже – отличным поводом для образования спаечного процесса.
Именно поэтому женщина должна обязательно один раз в 6 месяцев проходить профилактический осмотр у гинеколога и сдавать мазок. Это нужно не врачу, а самой женщине. Ведь даже в случаи отсутствия выраженной клинической картины изменения в мазке будут, а значит женщина не останется без лечения и дальнейшей диагностики.
Кроме этого нужно внимательно относиться к сбоям в цикле. Дело в том, что некоторые женщины руководствуются правилом – если менструация началась (неважно когда), значит все нормально. На практике все совершенно не так хорошо. Наличие сбоя в трех менструальных циклах подряд – крик организма о помощи. Относитесь к своему здоровью с вниманием!
источник
У женского бесплодия бывают разные причины, но чаще всего к нему приводят 4 основные заболевания. Посмотрите внимательно, как они проявляются, чтобы в случае проблем вовремя обратиться к врачу.
Авторскую колонку ведет Елена Герасимович, врач гинеколог высшей квалификационной категории, кандидат медицинских наук, директор медицинского центра «Гармония».
В яичнике созревает не один фолликул, как происходит у здоровой женщины, а несколько. При поликистозе множество маленьких фолликулов, как ягоды на кисти рябины, покрывают яичник женщины. Все они настолько малы и бессильны, что не могут вырасти до размеров здоровой яйцеклетки, и, соответственно, беременность становится невозможной.

Основная причина поликистоза – грубые нарушения в эндокринной системе, в результате чего в организме женщины мужских гормонов вырабатывается больше, чем женских.
Вызвать эти нарушения может множество факторов, начиная от сильного стресса, заканчивая наследственностью.
Первый и самый важный признак, который указывает на поликистоз, это нарушение менструального цикла и хроническое отсутствие овуляции. Иногда случаются задержки до полугода. Интервал между циклами становится длиннее, а сами выделения слишком долгие и скудные (иногда, наоборот, чрезмерно обильные).
Второй признак – стремительный набор веса. При этом жир чаще всего становится заметен в области живота.
На поликистоз может указывать совокупность признаков, присущих увеличению мужских половых гормонов. Это появление прыщей и угрей, излишнее оволосение (или облысение по мужскому типу). Иногда может темнеть кожа в паху, на затылке, под мышками, появляются пигментные пятна.
Некоторые женщины испытывают долгие тянущие боли внизу живота, но резких, ярко выраженных болей при синдроме поликистозных яичников нет.
Что сделает доктор?
Обязательно выполнит УЗИ органов малого таза. При поликистозе видны увеличенные яичники и множество крошечных фолликулов. Далее доктор назначит исследования гормонального фона.
Лечение в основном заключается в приеме гормональных препаратов.
Однако самыми друзьями в лечении поликистоза яичников должны стать спорт, диета и здоровый образ жизни в целом. У четырех из пяти женщин, которым удалось снизить вес хотя бы на 5-10%, уже через полгода восстанавливается регулярный цикл.
Это заболевание, когда клетки эндометрия (слой, выстилающий полость матки) возникают в нехарактерных для него местах – например, в мышечном слое матки, на мочевом пузыре, на придатках, на тазовой брюшине.
Источник фото: amazonaws.com
Чаще всего, эндометриоз характеризуется отсутствием овуляции или неполноценной овуляцией, даже если месячные идут регулярно.
Существует более 100 теорий причин развития эндометриоза. Но чаще всего говорят о гормональных нарушениях.
Признаки эндометриоза схожи с симптомами других гинекологических заболеваний:
- боли в нижней части живота. Боль нарастает перед месячными, во время их, а также во время полового акта;
- обильные месячные;
- коричневые мажущие выделения, которые появляются за несколько дней до менструации и продолжаются до 7 дней.
- могут наблюдаться симптомы интоксикации – озноб, тошнота, рвота.
Эндометриоз приводит к бесплодию, потому что возникает сильный воспалительный процесс, который провоцирует образование спаек, а они в свою очередь, снижают проходимость маточных труб. Кроме того, гормональные нарушения приводят к отсутствию овуляции и часто к образованию кист яичников.
И даже если беременность наступает, чаще всего она прерывается на раннем сроке, если нет специальной гормональной поддержки.
Что выполнит доктор?
Направит на выполнение анализа крови для определение маркеров эндометриоза в организме, а также предложит выполнить УЗИ-исследование. Это один из самых доступных и информативных способов подтвердить или опровергнуть этот диагноз.
При первой и второй стадии эндометриоза назначается гормональное лечение. Врачом используется выжидательная тактика.
При более серьезной форме эндометриоза показано хирургическое лечение. Но бояться этого не стоит. Сегодня такие операции выполняются в щадящем режиме – с помощью лапароскопии. И дают очень хороший прогноз излечения и наступления беременности.
У каждой четвертой женщины, которая обращаются к гинекологу с невозможностью забеременеть, врач обнаруживает трубное бесплодие.

Оплодотворение яйцеклетки происходит в маточных трубах. Вследствие воспалительного процесса в этих трубах возникают спайки, которые перекрывают их просвет. Как бы ни старались хозяева, сперматозоид и яйцеклетка встретиться не могут. Беременность становится невозможной.
Бывает, что просвет в трубах перекрыт не полностью. Беременность все же наступает, однако в большинстве случаев она является внематочной.
- частые воспалительные заболевания;
- аборты;
- беспорядочные половые связи;
- инфекции, передающиеся половым путем;
- миома матки;
- гормональные нарушения.
Если беременность не наступает в течение года при регулярной половой жизни, это повод обратиться к врачу.
Что сделает врач?
Проверит маточные трубы на проходимость с помощью применения контрастного вещества и УЗИ-исследования.
При подтверждении диагноза проводится лапараскопия. Оперативным путем, с помощью щадящего метода, удаляют спайки и освобождают полость в маточных трубах. Женщина быстро восстанавливается и возвращается к привычной жизни. Чаще всего уже в скором времени женщина может успешно забеременеть.
Это самая распространенная патология у женщин, приводящая к бесплодию!
Воспалительные заболевания могут быть вызваны как условно-патогенными микроорганизмами (присутствуют постоянно в организме человека), так и патогенными, которые передаются при незащищенном сексе.

- боли в нижней части живота, а также при мочеиспускании;
- боли во время половой жизни;
- обильные выделения;
- нерегулярные месячные;
- покраснения или зуд половых органов.
В большинстве случаев это половые инфекции. По данным ВОЗ, в 65–70% всех случаев воспалительных заболеваний органов малого таза отмечены хламидиоз и гонорея.
Кроме того, к воспалительным процессам может привести снижение иммунитета или прерывание беременности (аборты, вакуумы).
Что сделает доктор?
Проведет базовый осмотр и осмотр на кресле. Возьмет мазок на флору и по результатам мазка определит наличие воспалительного процесса. Назначит ПЦР-диагностику заболеваний, передающихся половым путем.
При подтверждении диагноза назначается терапия антибиотиками. При грамотном подходе и лечении заболевания на ранних стадиях, женщина полностью выздоравливает.
Я убеждена, что сегодня медицина шагнула так далеко, что при гармоничном сочетании опыта врача и усердии пациента, беременность может наступить, какую бы из вышеназванных причин бесплодия вам не ставили.
Вы готовы поделиться своей историей бесплодия? Пишите нам на editor@rebenok.by
источник
Структуру бесплодия в настоящий период времени можно представить так: мужской фактор составляет около 55% случаев, женский фактор в 35%, и в 10% случаев — совместный фактор.
Примерно каждая пятая пара сталкивается с проблемой невозможности забеременеть. Однако обнаруживается данная проблема только в тот период, когда появляется желание зачать ребенка. Существует несколько разновидностей женского бесплодия:
- Первичное бесплодие. Характеризуется тем, что беременность не наступает первый раз при наличии постоянного партнера на протяжении более года без использования предохранения;
- Вторичное бесплодие. Проявляется, когда уже рожавшая женщина не может забеременеть. Причиной тому служат, чаще всего, всевозможные инфекции;
- Абсолютное бесплодие. Наиболее редко встречающийся вариант, который проявляется при наличии пороков развития половых органов.
Бесплодие рассматривается медиками как совокупность симптомов, а не отдельная болезнь, при которых происходит нарушение репродуктивной функции женщины.
Основными причинами возникновения данного недуга являются болезни, которые по происхождению могут быть:
- Гормональные. В данном случае происходит нарушение выработки как половых гормонов, так и гормонов поджелудочной и щитовидной желез. Это может послужить тому, что у женщины наблюдаются сбои, а иногда и полное прекращение менструального цикла и овуляций, что приводит к невозможности наступления беременности;
- Инфекционные женские болезни. Эти заболевания характеризуются воспалительными процессами, которые вызываются инфекциями, передающимися половым путем. Из-за того, что первоначальные этапы таких заболевания проходят практически без проявления симптомов, женщины обращают на них внимание только тогда, когда процесс уже достаточно запущен, а потому лечение довольно затруднительно.
Заболевание, которое в последнее время все чаще встречается среди современных женщин. В организме женщины одним из парных органов являются яичники, которые расположены по обеим сторонам от матки. Их основными функциями являются гормональная и генеративная. В каждом яичнике попеременно созревает фолликул, который впоследствии движется по трубам в матку и может быть оплодотворен. При поликистозе яичников образуется не один, а несколько мелких фолликулов, однако каждый из них очень слаб и не способен дозреть до нормальной яйцеклетки. Потому не проходит овуляция и наступает женское бесплодие. Фолликулы не лопаются, а наполняются особой жидкостью и превращаются в кисты. Это приводит к увеличению яичников, которые могут становиться крупнее нормальных в 2-5 раз.
Одной из основных причин появления данного заболевания является наличие сильных изменений в эндокринной системе, из-за чего в организме женщины вырабатывается больше мужских гормонов, нежели женских. Происходить это может по многим причинам, среди которых наследственность, перенесенные заболевания, стресс.
- Нарушение менструального цикла и отсутствие овуляции. Длительные задержки месячных, в ряде случаев сроком до полугода, слишком скудные или, наоборот, обильные выделения должны в обязательном порядке привлечь внимание женщины и не остаться без внимания;
- Быстрый набор веса, при котором отложения жировой ткани наблюдаются в большей степени в области живота;
- Чрезмерное оволосение или облысение по мужскому типу;
- Появление тянущих и ноющих болей в нижней части живота.
После прохождения пациенткой ультразвукового исследования внутренних органов для лечения данного заболевания используется гормональная терапия. Важно соблюдать здоровый образ жизни, специальную диету и применять постоянные физические нагрузки.
Поликистоз яичников представляет собой медицинский диагноз, который ставится, основываясь на наличии хронической ановуляции с повышенным синтезом мужских половых гормонов различной интенсивности.
Среди возможных осложнений, к которым может привести заболевание, выделяют сахарный диабет 2 типа, высокий уровень холестерина, онкологические заболевания стенок матки и органов малого таза.
Представляет собой достаточно распространенное заболевание, при котором отдельные клетки эндометрия, которые выстилают внутреннюю полость матки, разрастаются в нехарактерных для них местах – на мочевом пузыре, придатках, в мышечном слое матки. Чаще всего эндометриоз диагностируется у молодых женщин в возрасте 25 — 45 лет. Особенностью его является длительное бессимптомное протекание, при котором женщина может не подозревать о наличии проблем у нее в организме.
Причины возникновения недуга до сих пор точно не установлены, однако считается, что имеют место наследственные факторы, генетическая предрасположенность, гормональные нарушения, а также возможность разнесения кусочков эндометрия кровеносным током к органам, где они прикрепляются и разрастаются.
- Боли в нижней части живота в период менструации, иногда во время полового акта;
- Обильные выделения во время месячных;
- Пред- и постменструальные мажущие выделения;
- В некоторых случаях наблюдается озноб, тошнота, рвота, диарея, что указывает на интоксикацию организма.
Заболевание вызывает достаточно сильный воспалительный процесс, при котором образуются спайки и снижается проходимость маточных труб. Также наблюдается прекращение овуляции и образование кист, что значительно снижает возможность забеременеть.
В настоящее время для лечения применяют гормональный и хирургический методы. При первом с помощью препаратов у женщины моделируется полное отсутствие месячных, что ведет к полной атрофии очагов болезни. При хирургическом вмешательстве удаляются пораженные участки, при этом внутренние половые органы женщины сохраняются.
Среди осложнений эндометриоза выделяют бесплодие, неврологические нарушения, возникающие при сдавливании нервных стволов, анемию, перерождение эндометриозной ткани в злокачественную опухоль.
Заболевание, которое выявляется практически у четверти женщин, обращающихся к медикам по вопросам отсутствия наступления беременности. Заболевание появляется за счет органического либо функционального поражения маточных труб. Так как оплодотворение яйцеклетки осуществляется непосредственно в трубе, практически любые ее повреждения влекут за собой проблемы с зачатием. Наличие спаек или жидкости, перекрывающих просвет трубы, приводит к тому, что сперматозоид не может оплодотворить яйцеклетку. Потому наступление беременности невозможно.
Причинами, которые вызывают трубное бесплодие, чаще всего является наличие частых воспалительных процессов, аборты, незащищенные половые связи, миома матки, гормональные изменения, всевозможные инфекции. Очень часто женщина может и не подозревать о том, что у нее имеется непроходимость маточных труб, так как признаков болезни как таковые отсутствуют. Выявить заболевание представляется возможным только при использовании современных методов диагностики. Иногда может болеть низ живота, потому оставлять без внимания данный симптом и пускать все на самотек не рекомендуется.
Полная или же частичная трубная непроходимость может привести к появлению такого опасного явления, как внематочная беременность, поэтому очень важно следить за собственным здоровьем, своевременно посещать гинеколога и лечить заболевания половых органов.
Диагностику непроходимости маточных труб проводят двумя путями:
- Лапароскопия. При таком способе в полость матки вводится специальный краситель, затем прослеживается его путь через трубы в брюшную полость;
- Гистеросальпингография. Состояние труб оценивается с помощью их контрастирования. В матку через цервикальный канал вводится вещество контрастного цвета, после чего с помощью рентгена или ультразвука производится набор снимков.
При проведении правильного и своевременного лечения трубного бесплодия женщина сможет забеременеть и родить здорового ребенка.
Представляют собой наиболее распространенную причину бесплодия у женщин. К данной категории относится большое количество как самостоятельных заболеваний — аднексит, сальпингоофорит, кольпит, оофорит эндометрит, метроэндометрит, цистит, так и появление осложнений от перенесенных болезней. Лечение бесплодия в данном случае следует начинать с лечения этих болезней.
Болезнь развивается после попадания в половые пути возбудителей инфекций и при наличии благоприятных условий для их роста и дальнейшего размножения. Чаще всего организм подвержен инфекциям в период после родов или проведения аборта, во время менструаций, при всевозможных внутриматочных манипуляциях -введении спирали, гистеросальпингографии, диагностическом выскабливании и других.
По данным ВОЗ, в 65–70% всех случаев воспалительных заболеваний органов малого таза отмечены хламидиоз и гонорея.
Лечение происходит с помощью антибиотиков, а в тяжелых случаях может потребоваться госпитализация. Чем длительнее и тяжелее протекает воспалительный процесс, тем выше вероятность и частота различных осложнений, особенно бесплодия.
Хотя инфекции являются одной из наиболее частых причин бесплодия, они считаются достаточно безобидной из них. Легко поддаются лечению антибиотиками и иммуностимуляторами. Гормональное и иммунологическое бесплодие лечится намного сложнее и длительней.
источник
Воспалительные заболевания репродуктивной системы угрожают женщинам на протяжении всей жизни. Зачастую таким болезням уделяют недостаточно внимания, в то время как они являются одной из ведущих причин бесплодия, уступая лишь гормональным нарушениям.
МедПортал побеседовал с акушером-гинекологом клиники «Лёгкое дыхание» Еленой Николаевной Андрейчук, которая более десяти лет занимается лечением воспалительных процессов и реабилитацией пациенток в гинекологии.
Под словосочетанием «женские воспалительные заболевания» подразумеваются воспалительные процессы в женских половых органах: влагалище (вульвит, кольпит, вульвовагинит), шейке матки (эндоцервицит), в самой матке (эндометрит, метроэндометрит) и её придатках — маточных трубах (сальпингит) и яичниках (сальпингоофорит, или аднексит). При запоздалом обращении к врачу воспаление распространяется на окружающие ткани, например, когда в процесс вовлекается кишечник и брюшина, возникает серьезное осложнение — пельвиоперитонит и спаечный процесс.
Воспалительный процесс может развиться у каждой женщины, вне зависимости от возраста или того, ведёт ли она половую жизнь. Но существуют и особые группы риска: девушки, только начинающие вести половую жизнь, а также женщины, которые меняют постоянного полового партнёра, зачастую это происходит в возрасте около 40 лет.
Причинами воспаления органов малого таза являются инфекции, как специфические, то есть передаваемые половым путём, так и неспецифические. Наиболее часто возбудителями специфических инфекций являются гонококки, трихомонады и хламидии. Реже встречаются микоплазмы, бледные трепонемы и вирусы. Уреаплазменная инфекция относится к условно-патогенной микрофлоре, его возбудитель способен нанести вред организму лишь при снижении местного иммунитета, например, в случае сочетанного инфекционного процесса, такого как бактериальный вагиноз. Неспецифические инфекции чаще вызываются кишечной палочкой, золотистым стафилококком, стрептококками, анаэробной микрофлорой(гарднереллами) и, значительно реже, клебсиеллами.
Также воспалению могут предшествовать хирургическое вмешательство, например, инструментальный аборт, химические и механические воздействия на слизистую влагалища. Немаловажным фактором является изменение гормонального фона, хронические заболевания желудочно-кишечного тракта.
Основными симптомами воспалительного процесса, которые требуют немедленного обращения к врачу, являются:
- выделения, не связанные с менструальным циклом, которые могут быть кровянистыми, иметь неприятный запах;
- ощущения дискомфорта, зуда во влагалище;
- боль или выделения в процессе полового акта и после него;
- тянущие боли внизу живота и в пояснице;
- изменённый характер менструаций (изменение длительности цикла, объема и характера выделений, появление сильной болезненности внизу живота во время менструаций);
- возникновение новообразований в промежности, на стенках влагалища, ощущение наличия инородного тела;
- нарушение мочеиспускания.
Признаком воспаления может служить лишь один из перечисленных симптомов, например, боль в пояснице. Зачастую женщина не связывает такие боли с гинекологической проблемой, а относит их к проявлению остеохондроза, или путает с кишечными болями, что влечёт за собой запоздалое обращение к нужному специалисту.
Своевременный визит к гинекологу очень важен, так как при отсутствии лечения инфекция в течение двух месяцев принимает хроническую форму. Распространяясь восходящим путём из влагалища, воспаление переходит в матку, маточные трубы, а затем и в яичники. Этот процесс занимает от четырех до шести месяцев и приводит к изменению слизистой оболочки маточных труб, слипанию их стенок, появлению спаек, изменению расположения труб относительно других органов, что препятствует нормальной работе яичников. Уже на этапе вовлечения в воспалительный процесс маточных труб становится невозможным зачатие, так как появляется механическое препятствие для оплодотворения мужской и женской клеток. При воспалении яичников зачастую нарушается менструальный цикл, не происходит овуляция, что также делает невозможным зачатие.
Избежать перечисленных проблем позволяют регулярные профилактические осмотры гинеколога. Во время планового визита, специалист проводит осмотр наружных половых органов, влагалища, шейки матки. Кроме того, врач с помощью мазка оценивает наличие патогенных микроорганизмов во влагалище. Этот простой метод обследования позволяет не только выявить воспаление, но и определить конкретного возбудителя процесса. Если в недавнем времени произошла смена полового партнёра, необходимо сдать анализы на наличие инфекций, передаваемых половых путём. Не реже одного раза в год каждой женщине рекомендуется проходить ультразвуковое исследование для своевременного выявления патологии органов малого таза. Каждые два года женщинам необходимо проводить цитологическое исследование мазка из шейки матки на наличие злокачественных клеток.
Маточные трубы здоровой женщины при ультразвуковом исследовании не видны, однако трубы, вовлечённые в воспалительный процесс, наполнены слизью, заметной при обследовании. Как правило, требуется проведение УЗИ маточных труб с контрастом, для определения их проходимости. В качестве контраста используется физиологический раствор. Это обследование является не только диагностическим, но и лечебным — в случае, если проходимость была нарушена из-за слипшихся в процессе воспаления стенок маточных труб, после процедуры проходимость восстанавливается, и вскоре возможно наступление беременности.
В случае обнаружения инфекционного процесса, врач начинает комплексное лечение, направленное на подавление роста возбудителей и нормализацию микрофлоры влагалища. Лечение проводится в несколько этапов, каждые полгода женщина должна проходить лечебные манипуляции для достижения желаемого результата.
Для восстановления функции яичников назначается гормональные препараты, регулирующие менструальный цикл, предупреждающие овуляцию, способствующие восстановлению эндометрия. Гормональные контрацептивы являются не только лечебным, но и профилактическим средством. Одновременно проводятся противовоспалительные, рассасывающие мероприятия, направленные на улучшение микроциркуляции тканей, рассасывание спаек, повышение местного и общего иммунитета. Специалисты клиники «Лёгкое дыхание» используют для этого различные методы, в том числе физиотерапию и гирудотерапию. При наличии патологических изменений слизистой влагалища и шейки матки используется более щадящая, по сравнению с выскабливанием, вакуумная аспирация.
При позднем обращении, запущенном течении заболевания, когда уже имеется спаечный процесс, изменено положение яичников, лечение зачастую невозможно без применения хирургических методов — производится лапароскопия с последующим рассечением спаек. После оперативного вмешательства необходима профилактика повторного воспалительного процесса. После завершения комплексной терапии беременность наступает в течение полугода у 50-60 процентов женщин.
Нужно помнить, что заболевание легче предупредить, чем лечить. Необходимо регулярно посещать врача-гинеколога в профилактических целях, соблюдать правила интимной гигиены и не пренебрегать защитой при половых контактах.
источник
Какие болезни вызывают бесплодие? Список их не так мал, как кажется на первый взгляд. Могут ли инфекции спровоцировать бесплодие? Да, причем страдают от этого как женщины, так и мужчины.
По данным статистики, в 55-60% случаев к бесплодию приводят хронические воспалительные заболевания половых органов, обусловленные инфекцией, гормональными нарушениями, абортами и другими этиологическими факторами. Среди многочисленных факторов, способных приводить к проблемам с зачатием, целых 50% приходится на долю инфекций, передающихся половым путем (ИППП).
Бактериальная инфекция, чаще всего протекающая хронически. У женщин вызывает воспаление и спаечные процессы в органах малого таза, приводит к непроходимости маточных труб и внематочной беременности. У мужчин микоплазмы вызывают воспаление яичек и их придатков, приводя к нарушению сперматогенеза.
Урогенитальная инфекция, при отсутствии лечения вызывающая хроническое воспаление органов мочеполовой системы и ухудшение репродуктивных функций. В 40-65% случаев в организме женщин, страдающих бесплодием или патологией беременности, находят Ureaplasma urealyticum. Следует иметь в виду, что уреаплазмы составляют часть условно-патогенной микрофлоры организма и могут активизироваться при ослаблении иммунитета.
Передаваясь половым путем, хламидийная инфекция в 50% случаев оказывается причиной бесплодия, как мужского, так и женского. Попадая в организм, хламидии поражают всю репродуктивную систему, вызывая хронический аднексит, эндоцервицит у женщин, орхит и хронический простатит – у мужчин.
Половая инфекция, возбудителем которой являются простейшие. У женщин проявляется острыми воспалительными явлениями во влагалище и шейке матки. Нарушая химический состав шеечной слизи, трихомонады при отсутствии адекватного лечения становятся причиной бесплодия.
Распространенное венерическое заболевание, провоцирующее бесплодие. Сопровождается симптомами воспаления мочеполовых путей у мужчин. У женщин инфекция протекает, как правило, бессимптомно, однако при переходе в хроническую форму гонококки вызывают воспаление всех органов малого таза, приводя к образованию спаек и заращению маточных труб.
Одна из самых опасных венерических болезней. Нелеченный или плохо пролеченный сифилис вызывает грозные осложнения, приводя к тяжелым, необратимым изменениям в репродуктивных органах и, в конечном итоге, к бесплодию.
Инфекция, вызываемая дрожжевыми грибками рода Candida. Являясь условно-патогенными микроорганизмами, грибки могут проявлять свои патогенные свойства при ослаблении иммунной реактивности. Хронический воспалительный процесс в маточных трубах и влагалище, провоцируемый кандидами, может значительно затруднять оплодотворение у женщин.
- Генитальный герпес
Прогрессирующая герпетическая инфекция, поражая слизистую влагалища и шейки матки, способна приводить не только к бесплодию, но и злокачественной гиперплазии тканей.
- Цитомегаловирусная инфекция
У мужчин цитомегаловирус может вызывать хроническое воспаление яичек и предстательной железы, у женщин – эндометриты, эндоцервициты, сальпингооофориты, кольпиты, что делает оплодотворение невозможным. Кроме того, в 70% случаев цитомегаловирусная инфекция сопровождается выкидышами, преждевременными родами.
- Папилломавирусная инфекция (ВПЧ)
Вирус папилломы человека, хотя и редко становится непосредственной причиной развития бесплодия, может представлять угрозу вынашивания плода и из-за разрастания кондилом представлять опасность для самой беременной во время родов.
Половые инфекции способны наносить серьезный урон репродуктивному здоровью и приводить к наступлению стойкого бесплодия. Однако применение адекватных лечебных мер и своевременное начало терапии дают высокие шансы на успешное зачатие.
Своевременное обращение к компетентному врачу-репродуктологу – залог сохранения здоровья и здоровья ваших будущих детей.
источник
Болезни, вызывающие бесплодие – это, прежде всего нарушения нормальной работы репродуктивной системы.
В случае, если каких-либо патологических изменений в организме не выявлено, и точную причину установить невозможно – то речь идет об идиопатическом бесплодии.
1) Эндокринные заболевания
При эндокринном бесплодии происходит нарушение гормональных механизмов, регулирующих менструальный цикл. Оно может иметь различные формы, однако существует один признак – отсутствие овуляции (созревание яйцеклетки и её выход в брюшную полость).
Часто причиной бесплодия являются заболевания щитовидной железы. Гиперфункция (когда повышается продукция гормонов щитовидной железы), так же, как и гипофункция (пониженная выработка гормонов щитовидной железы) влияют на способность забеременеть, т.к. это ведёт к подавлению функции яичников.
К эндокринным заболеваниям, которые приводят к бесплодию относятся:
- инсулинозависимый сахарный диабет;
- гиперкортицизм;
- опухоли гипоталамо-гипофизарной части головного мозга;
- последствия травм головного мозга;
- гиперпролактинемия;
- гиперандрогения (из-за нарушенной работы яичников или надпочечников);
- поликистоз яичников;
- диффузный токсический зоб;
- ожирение.

К ним относятся воспалительные заболевания матки (метрит, эндометрит), придатков матки (сальпингит, сальпингоофорит, гидросальпинкс), шейки матки (цервицит, эндоцерцивит), инфекции, передающиеся половым путем (хламидиоз, трихомониаз, гонорея, сифилис).
Все эти заболевания нарушают проходимость маточных труб, изменяют структуру эндометрия и в последствии приводят к бесплодию.
При непроходимости маточных труб сперматозоиды не могут оплодотворить яйцеклетку из-за препятствия на их пути. А на воспалённой слизистой невозможна имплантация эмбриона.
Кроме того, к бесплодию могут приводить опухолевые процессы в половых органах (миомы, кисты и кистомы яичников, полипы эндометрия).
Отдельно нужно отметить эндометриоз матки и яичников. Это заболевание, при котором ткань, подобная внутренней слизистой оболочке матки – эндометрию, обнаруживается в других органах и тканях: яичниках, маточных трубах, в шейке матки, во влагалище.
Процент наступления беременности после ЭКО у пациенток «ВитроКлиник» с диагнозом «Эндометриоз» — 47,9 %.
5) Осложнения после хирургических абортов
Инструментальные внутриматочные вмешательства могут вызвать стеноз (сужение) цервикального канала шейки матки, повредить внутренний слой матки (эндометрий). Он рубцуется, и это не позволяет оплодотворенной яйцеклетке нормально прикрепиться. И как следствие – отсутствие беременности или выкидыши на различных сроках.

- однорогая или двурогая матка;
- седловидная матка;
- перегородка во влагалище;
- аномалии развития маточных труб;
- недоразвитие яичников.
8) Избыточный (ожирение) или недостаточный вес
9) Наркотическая, алкогольная зависимость и табакокурение
Курение, злоупотребление алкоголем, приём наркотиков приводят к хронической интоксикации всего организма, что не может негативно не сказаться на работе всей репродуктивной системы.
Если вы хотите забеременеть, но у Вас не получается уже год или более, и имеется какое-либо заболевание или нарушение в работе репродуктивной системы, обратитесь к врачу репродуктологу – специалисту, занимающемуся проблемой бесплодия.
источник
В современном мире воспаление яичников, симптомы которого довольно разнообразны, встречается достаточно часто, и в настоящее время получает всё большее распространение. Возможно, это можно связать с ритмом жизни или халатным отношением к своему здоровью. Некоторые доктора наук утверждают, что это особенности развития репродуктивной системы женщины предрасполагают к развитию данного рода патологий и болезней. Однако это нисколько не умаляет данную проблему и не делает её менее актуальной (значимость этой патологии по прежнему остаётся весьма высококй).
При диагнозе «воспаление яичников» симптомы, в первую очередь, говорят о том, что нарушается основная репродуктивная функция женщины. В некоторых ситуациях это могут быть обратимые нарушения, ну а в боле запущенных формах – процесс переходит в хроническую стадию. Обычно воспаление яичников у женщин затрагивает не только яичники, но и маточные трубы, иногда и саму матку. Все это происходит по причине слишком тесного расположения этих органов в полости малого таза.
Симптоматика воспалительного процесса в полости малого таза достаточно яркая. Первыми признаками заболевания может стать резкая болезненность внизу живота. Иногда эту боль сравнивают с болевым синдромом при аппендиците или перитоните, а так же при кишечной колике. Боль может иррадиировать в промежность, прямую кишку, поясницу и заднюю поверхность бедра. Кроме болей, пациентки отмечают слабость, недомогание, повышение температуры и снижение работоспособности. Все эти симптомы значительно выбивают женщину из обычного ритма жизни и приносят множество неудобств.
Воспаление яичников, симптомы которого связаны с нарушениями менструального цикла, губительно действует на весь организм вцелом. Наступает аменорея или ановуляторные циклы. Однако в компенсированных ситуациях никаких сбоев может и не произойти, и женщина не будет беспокоиться.
У некоторых пациенток наблюдается нарушение полового влечения и неприятные ощущения во время полового акта. Это связано с инфильтрацией тканей при воспалительном процессе, в результате чего может возникать боль или дискомфорт.
Воспаление яичников, симптомы, которыми оно сопровождается у женщин достаточно часты — беловатые обильные выделенияе из половых путей и нарушение мочеиспускания. Это также свидетельствует о близком расположении органов, в результате чего процесс с яичников может переходить на мочевыделительную систему. При отсутствии лечения у некоторых женщин развиваются циститы, уретриты, вульвовагиниты и пиелонефриты. Такой «букет» заболеваний вылечить очень тяжело.
Тяжело диагностировать воспаление яичников, признаки которого скрыты или смазаны. Такая ситуация часто наблюдается когда женщина долгое время не обращается к врачу, и заболевание переходит в хроническую форму. К сожалению, в такой ситуации процесс не только тяжело выявить, но и тяжело лечить. Ведь длительный воспалительный процесс в малом тазу является хорошим субстратом для вторичной бактериальной флоры, а еще хуже – отличным поводом для образования спаечного процесса.
Именно поэтому женщина должна обязательно один раз в 6 месяцев проходить профилактический осмотр у гинеколога и сдавать мазок. Это нужно не врачу, а самой женщине. Ведь даже в случаи отсутствия выраженной клинической картины изменения в мазке будут, а значит женщина не останется без лечения и дальнейшей диагностики.
Кроме этого нужно внимательно относиться к сбоям в цикле. Дело в том, что некоторые женщины руководствуются правилом – если менструация началась (неважно когда), значит все нормально. На практике все совершенно не так хорошо. Наличие сбоя в трех менструальных циклах подряд – крик организма о помощи. Относитесь к своему здоровью с вниманием!
источник
Большой проблемой на пути к зачатию нередко становятся воспалительные заболевания внутренних половых органов у женщин. Хронический эндометрит — воспаление слизистой оболочки матки и хронический сальпингоофорит — воспаление труб и яичников занимают одно из ведущих мест среди гинекологических заболеваний — до 70 % от всех обращений к гинекологу.
Большой проблемой на пути к зачатию нередко становятся воспалительные заболевания внутренних половых органов у женщин. Хронический эндометрит — воспаление слизистой оболочки матки и хронический сальпингоофорит — воспаление труб и яичников занимают одно из ведущих мест среди гинекологических заболеваний — до 70 % от всех обращений к гинекологу. К сожалению, женщины обращаются за помощью уже в хронической стадии болезни, поскольку воспаление может протекать скрытно, без особой внешней симптоматики.Основные факторы риска воспалений, это ЗППП, внутриматочные контрацептивы, аборты, выкидыши, послеродовые осложнения.
Среди возбудителей воспаления на первом месте стоит стафилококк. Возрос процент заболеваемости, вызванной хламидией, микоплазмой, уреаплазмой и даже обычной молочницей. Кроме того, отмечены случаи серьезных воспалений, вызванных герпесом. Наконец, из полости матки нередко высевают эпидермальный стафилококк, энтерококк, эшерию коли, которые традиционно считались условно-патогенной флорой. Поэтому лечение должно быть направленным — с учетом особенностей возбудителя.
С развитием ХРОНИЧЕСКОГО воспаления инфекции в матке и трубах может уже не быть, но развившиеся изменения органов сами по себе требуют активного вмешательства.В подавляющем большинстве случаев инфекция приходит со стороны половых путей — влагалища и шейки матки. Гораздо реже заражение происходит из других воспаленных органов (пиелонефрит, холецистит и т.д.).
Хроническое заболевание приводит к снижению иммунитета, и организм почти прекращает борьбу с инфекцией. Ухудшаются показатели кровообращения, наступает гипоксия тканей, нарушаются гормональные отношения. При этом в общий процесс вовлекаются даже щитовидная железа. Но, в основном, отмечаются нарушения выработки ЛГ и ФСГ, снижение уровня эстрадиола. Нарушено соотношение эстрогенов и андрогенов, эстрогенов и кортизола. В яичнике нарушается выработка гормонов и овуляция. Это может приводить к мажущим межменструальным кровотечениям.
Диагноз воспаления, как правило, не вызывает сомнения, хотя во множестве случаев обычное гинекологическое обследование не находит спаечных изменений. Поэтому особое значение приобретают данные УЗИ. Но в любом случае необходимо проводить исследование содержимого цервикального канала и полости матки на флору. Наконец, все большее применение находит гистероскопия, а также получение аспирата из полости матки. Исследуют иммуноглобулины, показатели которых четко отражают состояние процесса.
Гистеросальпингография используется для определения грубых нарушений в матке и трубах.В клинике воспаления основное место занимают боли, выделения, анатомические изменения в гениталиях. Хотя в каждом случае картина строго индивидуальна. Кроме того, отмечают плохой сон, раздражительность, снижение трудоспособности, быстрая утомляемость и другие общие признаки.
Частота бесплодия при воспалениях достигает Даже после одного приступа непроходимость труб наступает у каждой Кроме того, после воспаления гениталий резуо повышается риск невынашивания беременности.
Лечение воспалительных заболеваний внутренних половых органов у женщин должно быть сочетанным: лекарственные препараты должны назначаться наряду с физиотерапией, курортотерапией, мероприятиями по повышению иммунитета и т.д. При этом выбор антимикробных средств необходимо проводить согласно выявленным инфекционным агентам. Для восстановления проходимости труб используют лапароскопию, которая, к сожалению, эффективна в плане зачатия только на ранних стадиях заболевания. В дальнейшем (порой очень быстро) наступают изменения строения труб, которые не восстанавливаются после удаления патогенного влияния. Поэтому при длительности процесса более лет методом достижения беременности становится ЭКО.
Таким образом, воспаления гениталий являются одной из основных причин бесплодия у женщин и требуют пристального внимания к себе и активного лечения на ранних стадиях.
источник
Основная причина возникновения воспалительного процесса – проникновение бактерий в маточные трубы и яичники.
Симптомы воспаления придатков напоминают симптомы обычной простуды:
- повышение температуры,
- слабость, недомогание, тошнота,
- острые или ноющие боли в низу живота, которые могут отдавать в поясницу, прямую кишку, в бедро. Одновременно с болью возможно появление слизистых или гнойных выделений из половых путей, которые часто вызывают зуд и раздражение в области наружных половых органов.
Недолеченное острое воспаление может перерасти в хронический воспалительный процесс.
При хроническом воспалении придатков женщину беспокоят:
- частые тупые боли внизу живота, обычно постоянные. Они могут усиливаться при физическом напряжении, менструациях, половом акте, после переохлаждения и стрессов,
- нарушения менструального цикла, которые выражаются или сильными кровотечениями, или скудными, но длительными, выматывающими менструациями,
- появляется нервозность, раздражительность, бессонница, колебания настроения,
- расстройство половой функции, отсутствие полового влечения,
- в некоторых случаях могут появиться сопутствующие заболевания: колит, пиелонефрит, цистит, уретрит и др.,
- ухудшение общего самочувствия, повышение температуры до 37-38°, слабость в периоды обострения характеризуется.
При отсутствии лечения на фоне хронических воспалительных процессов могут возникнуть такие серьезные осложнения, как:
- непроходимость маточных труб,
- спаечный процесс в полости малого таза, кистозные изменения яичников.
Все эти процессы в дальнейшем могут привести к бесплодию, поэтому при появлении первых симптомов заболевания необходимо сразу обратиться к врачу.

Комплекс лечения подразделяется на два этапа:
- подбираются противомикробные препараты -воздействуют непосредственно на возбудителя болезни,
- противовоспалительные, иммуностимулирующие препараты — помогают организму справиться с симптомами воспаления.
После первого этапа лечения, воспалительные изменения в органах и тканях половой системы еще остаются, и если прекратить лечение, то в дальнейшем женщину периодически будут беспокоить боли, неприятные ощущения во время интимной близости, снизится сексуальное влечение.
В будущем, скрытое воспаление может стать причиной бесплодия, развития онкологических заболеваний.
- Проведение физиотерапевтического лечения: гирудотерапия, иглорефлексотерпияприменяются другие методики, имеющие высокую эффективность.
Женское здоровье очень хрупкое. Нарушение важнейших процессов может происходить незаметно для самой женщины, приводя к печальным результатам. Например, длительно существующие, рецидивирующие, нелеченные воспалительные заболевания придатков могут привести к серьезным осложнениям: к снижению сексуального влечения, бесплодию, онкологическим заболеваниям. Не менее опасно и самолечение, от которого чаще всего для здоровья больше вреда, чем пользы.
Главный врач ТН-Клиники. Врач-гинеколог, маммолог, кандидат медицинских наук.
Здравствуйте! Мне поставили диагноз: хронический сальпингоофорит, обострение. Это лечиться? Могу ли я забеременеть?
Добрый день! Результат УЗИ — хронический метроэндометрит, сальпингоофорит. Могу ли я забеременеть с такими диагнозами?
Добрый день! Я делала УЗИ и мне поставили диагноз «гипоплазия матки». Мой врач настаивает на лечении гормонами, а если не лечится ими, то я не смогу иметь детей. Это правда?
Добрый день! Откуда могла взяться инфекция? И что способствовало у меня развитию аднексита?
Здравствуйте! Однажды я уже перенесла аднексит. Возможно, что воспаление придатков матки у меня повториться еще раз? Как это предотвратить?
Добрый день! Я слышала, что хронический аднексит не лечится и что он останется у меня на всю жизнь. Это правда?
Назарова Наталья Александровна
Врач гинеколог-эндокринолог, кандидат медицинских наук.
1. Добрый день! Объясните, пожалуйста что такое дисплазия шейки матки и чем она опасна? Причины развития дисплазии шейки матки, какие они?
Здравствуйте! Какие проблемы могут быть с беременностью и родами при хроническом воспалении придатков?
Здравствуйте! Какие могут быть осложнения при воспалении придатков?
Здравствуйте! Может воспаление придатков матки развиться из-за переохлаждения?
Добрый день! Врач сказала мне, что у меня хроническое воспаление придатков матки. Что это значит и что теперь мне делать в таком случае?
Здравствуйте! Что бы вы могли порекомендовать женщинам, которые уже несколько лет лечатся от хронических воспалительных заболеваний половых органов? Пройдет ли это или теперь всю жизнь лечится?
Врач гинеколог-эндокринолог, кандидат медицинских наук, врач высшей категории. Член общества гинекологов-эндокринологов.
Добрый день! Можно ли делать прижигание дисплазии легкой степени при воспалении левого яичника?
Добрый день! Как необходимо правильно лечить загиб матки? Какими методами можно вылечить хронический сальпингоофорит?
Добрый день! В каком случае с воспалением придатков могут госпитализировать?
Добрый день! Почему возникает воспаление придатков матки? Какие причины могли вызвать эту болезнь у меня?
Здравствуйте! У меня никогда не было никаких симптомов аднексита, но недавно после УЗИ врач сказал, что у меня есть хроническое воспаление придатков матки. Такое возможно вообще?
Записаться на прием и получить подробную информацию вы всегда можете у специалистов нашего консультативного отдела по телефонам:
Главный врач ТН-Клиники. Врач-гинеколог, маммолог, кандидат медицинских наук.
Назарова Наталья Александровна
Врач гинеколог-эндокринолог, кандидат медицинских наук.
Врач гинеколог-эндокринолог, кандидат медицинских наук, врач высшей категории. Член общества гинекологов-эндокринологов.
Ультразвуковое исследование матки и придатков трансвагинальное
Ультразвуковое исследование молочных желез
Ультразвуковое исследование плода
Ультразвуковое исследование плода 22-24 недели (скрининг)
источник
| Качалина Татьяна Симоновна | доктор медицинских наук, профессор Заслуженный врач Российской Федерации, врач высшей квалификационной категории по специальности «акушерство и гинекология» |
доктор медицинских наук, профессор Заслуженный врач Российской Федерации, врач высшей квалификационной категории по специальности «акушерство и гинекология»
Основные направления деятельности в клинике «Визус-1»:
— Консультативный прием по вопросам акушерства и гинекологии
1964 г. — закончила Горьковский медицинский институт им. С.М. Кирова впо специальности «лечебное дело».
1991 г. — защищена докторская диссертация.
1991 г. — заведующий кафедрой акушерства и гинекологии.
1993 г. — присвоено звание профессор .
1998 г. — присвоено звание Заслуженного врача РФ
Опубликовала 147 научных работ, автор 10 патентов РФ на изобретения.
Область научных интересов: новые технологии в акушерстве и гинекологии.
врач акушер-гинеколог высшей квалификационной категории, доктор медицинских наук доцент кафедры акушерства и гинекологии НижГМА
Основные направления деятельности в клинике «Визус-1»:
— Консультативный прием по вопросам акушерства и гинекологии
1994 г. — окончила Нижегородскую государственную медицинскую академию по специальности «лечебное дело»
2003 г. — кандидат медицинских наук, тема кандидатской диссертации «Научное обоснование применения медицинского озона в профилактике и лечении воспалительных осложнений после гинекологических операций».
2013 г. — доцент кафедры акушерства и гинекологии ФПКВ.
С 2017 г. — врач акушер-гинеколог клиники «Визус-1».
1) Инфекции, передаваемые половым путем,
2) гинекологические заболевания (хронические воспалительные процессы придатков и матки, кисты яичников, миома матки, эндометриоз),
3) Последствия абортов и выкидышей,
5) Хронический стресс провоцирует возникновение эндокринного бесплодия.
6) Позднее планирование беременности. Всё чаще женщины стремятся заводить детей после 30 лет,а с возрастом накопительный эффект факторов бесплодия нарастает.
1) Мужское бесплодие, если у мужчины наблюдается значительное снижение оплодотворяющей способности спермы и при этом женщина полностью здорова.
2) Женское бесплодие, когда причиной ненаступления беременности является заболевания у женщины и их последствия.
3) Сочетанная. При совмещении мужского и женского бесплодия.
Бесплодие также бывает:
●первичное бесплодие — у женщины не было ни одной беременности. Причинами могут быть инфекции,передаваемые половым путем, аномалии развития матки и маточных труб, а также врождённые и приобретённые (до начала половой жизни) нарушения эндокринной системы.
●вторичное бесплодие — устанавливают при наличии беременности в прошлом; если уже была хотя бы одна единственная беременность и не важно, чем она закончилась, то ли абортом, родами, внематочной беременностью или даже выкидышем – бесплодие можно считать вторичным.К вторичному бесплодию,
чаще всего приводят аборты и самопроизвольные выкидыши, а также спаечный процесс, возникающий после операций при миоме, кистах яичников, внематочной беременности и др. или на фоне
хронического воспаления придатков и маточных труб.
●абсолютное бесплодие — возможность возникновения беременности естественным путём полностью исключена (при
отсутствии матки, яичников, маточных труб, аномалиях развития половых органов);
●относительное бесплодие — восстановление репродуктивной функции возможно.
Кроме того, женское бесплодие бывает
1) врождённое (пороки развития, наследственно обусловленные нарушения
гормонального контроля репродуктивной функции)
2) приобретённое (следствие неблагоприятного воздействия разнообразных внешних и внутренних причинных факторов на репродуктивную систему).
1-Овуляция (созревание и разрыв фолликула).
2-Проникание и прохождение без препятствий созревшей яйцеклетки по маточной трубе в матку.
3-Яйцеклетка должна быть принята маткой, при этом должно быть обеспечено ее полноценное развитие.
4-Сперматозоиды,способные к оплодотворению яйцеклетки.
Нарушение в одном из этих звеньев препятствует наступлению беременности.При эндокринном бесплодии наблюдается отклонение процессов овуляции.
В случае когда нет овуляции (не происходит разрыв фолликула) или недостаточность гормонов желтого тела беременность не наступает.
При отсутствие либо непроходимости маточных труб,соответственно наступление беременности невозможно. Яйцеклетка не в состоянии попасть в полость матки. Чтобы продвинуть яйцеклетку по трубе, внутри нее имеется большое количество ресничек, которыми труба выстлана изнутри. Когда же в трубах происходят множественные воспалительные процессы , с ресничками происходят необратимые процессы. В конце концов, они перестают функционировать.И маточная труба не может выполнить своего назначения для продвижения яйцеклетки .
Спайки играют не последнюю роль в невозможности прохождения яйцеклетки в матку , они образуются между трубами и яичниками. Нередко спайки образуются не только в самом яичнике, но и в маточной трубе и развивается непроходимость.
Заболевания эндометрия(слизистой оболочки матки) (гиперплазия, полипы, синехии, аденомиоз), миоме, нарушают прикрепление оплодотворенной яйцеклетки и ее дальнейшее развитие.
Пороки развития матки (отсутствие матки или дефекты ее развития) также является причиной бесплодия.
К инфекциям приводящим к бесплодию относятся:
1) Хламидийная инфекция. Хламидия приводит к воспалению в маточных трубах(сальпингит)При хламидийных сальпингитах в первую очередь поражается их слизистая оболочка. Трубные складки набухают, нарушается целостность эпителия, появляется ригидность труб, нарушается их правильная перистальтика,стенки уплотняются, края трубных складок слипаются, и труба становится непроходимой,что приводит к бесплодию. Частота возникновения бесплодия находится в прямой зависимости от длительности воспаления. воспалительный процесс, вызванный хламидией, имеет стертое течение ,а изменения выраженные.
2)Гонорейный сальпингит. Перенесённая гонорея примерно в 15-20% случаев является причиной бесплодия, особенно у женщин, поскольку приводит к возникновению спаечных процессов .Трубы не проходимы на всем протяжении.
3)Генитальный туберкулез. Идет поражение маточных и слизистого и мышечного слоев труб,заканчивается их закупориванием. В туберкулезный процесс вовлекаются петли кишечника с образованием спаек
В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
источник
Бывает одно- или двухсторонний сальпингоофорит (аднексит – от лат.) — сочетанное воспаление яичников и маточных труб, образующих придатки матки. Развитие воспаления, вызванного инфицированием болезнетворными бактериями, приводит к нарушению целостности эпителиального покрова маточных труб, которые спаиваются с воспаленными яичниками.
Течение заболевания бывает острое, подострое и хроническое, со склонностью к рецидивам.
Острый сальпингоофорит характеризуется сильными болями внизу живота и в области крестца. В ряде случаев боли могут сопровождаться вздутием живота, тошнотой, рвотой, запором, нарушением мочеиспускания. Температура тела при остром сальпингоофорите может повышаться до 39°С, есть признаки общей интоксикации, мышечная или головная боль. Появляются слизисто-гнойные выделения из влагалища. При пальпации придатки отечные, воспаленные. Острый сальпингоофорит наиболее тяжело протекает при наличии внутриматочной спирали.
При подостром сальпингоофорите эти симптомы стихают, но это не значит, что лечение нужно прекратить. Более того, если воспалительный процесс оставить без лечения, то сальпингоофорит перейдет в хроническую форму, что чревато развитием перитонита (воспаления брюшины) и образованием спаек, гидросальпинкса, развитием хронической тазовой боли, может привести к бесплодию.
Хронический сальпингоофорит характеризуется тупыми, ноющими болями внизу живота, в паховых областях, в пояснице. Боль может возникать по ходу тазовых нервов. При гинекологическом осмотре придатки матки увеличены. Без должного лечения хронический сальпингоофорит может периодически обостряться.
Другим симптомом сальпингоофорита хронического является нарушение менструального цикла в связи с изменениями функции яичников, возникшими в результате воспаления, выражающимися в снижении выработки женских половых гормонов. Менструации, чаще обильные, со сгустками, начинают приходить нерегулярно, их продолжительность может быть увеличена. Реже бывают скудные менструации. Половое влечение снижается, может возникнуть боль при половом акте, психологическое состояние женщины становится угнетенным.
Переохлаждение, стресс, смена климата могут спровоцировать обострение хронического сальпингоофорита.
При неосложненном сальпингоофорите и своевременном лечении прогноз обычно благоприятный.
Опасным осложнением сальпингоофорита является бесплодие.
Оно возникает в силу того, что в процессе воспаления поражаются клетки эпителия маточных труб. В результате нарушается их нормальная функция, может возникнуть рубцевание трубы, которое ухудшает подвижность и проходимость маточной трубы.
Во время длительного воспаления капсулы яичников происходит разрастание соединительной ткани. Капсула яичника утолщается, становится более плотной. И может случиться так, что она станет слишком крепкой и не разорвется в момент овуляции фолликула. Созревшая яйцеклетка не сможет покинуть фолликул, и беременность будет невозможна.
Кроме трубы и яичника при воспалении придатков поражается прилегающая к ним брюшина — внутренняя оболочка брюшной полости. Чтобы ограничить распространение инфекции в брюшине, разрастается соединительная ткань, образуются спайки, которые склеивают листки брюшины между собой.
Спайки в малом тазу нарушают подвижность кишечника, что может привести к болям, запорам, поносам. Также снижается подвижность маточных труб, которая необходима для полноценного переноса яйцеклетки к матке. При нарушении подвижности или проходимости маточной трубы может развиться внематочная беременность, самопроизвольный выкидыш.
При сальпингоофорите туберкулезной этиологии возможно развитие стойкого бесплодия, нарушения менструальной функции.
Наиболее серьезные осложнения сальпингоофорита — переход воспалительного процесса на тазовую брюшину с развитием пельвиоперитонита (местного перитонита – воспаления брюшины, возникающего вследствие инфицирования). В случае образования гидросальпинкса (пиосальпинкса), большую опасность представляет разрыв маточной трубы, сопровождающийся проникновением гноя в брюшную полость и развитием гнойного перитонита.
Сальпингоофорит хронический может стать причиной бесплодия. Такая форма бесплодия трудно поддается лечению. Особенно сильно нарушается работа маточных труб и яичников, если процесс имеет длительное, хроническое течение. А к нему почти всегда приводит острое воспаление, если его не лечить. Поэтому, при появлении симптомов воспаления придатков, нужно обязательно обратиться к гинекологу и не рассчитывать, что болезнь пройдет самостоятельно.
Хронический сальпингоофорит может привести к полной непроходимости маточных труб и женщине, планирующей беременность методом ЭКО, врач может порекомендовать удалить одну или обе трубы из-за хронической инфекции, чтобы избежать внематочной беременности и повысить успешность процедуры ЭКО. Дело в том, что хроническая инфекция в малом тазу является токсичной для эмбриона, что может привести к раннему выкидышу.
источник