Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Иммунологическое бесплодие — нарушение репродуктивной функции, обусловленное поражением сперматозоидов антиспермальными антителами (АСАТ) в репродуктивной системе мужчины или женщины.
Распространённость иммунологического бесплодия составляет 5-15% из числа бесплодных супружеских пар. Частота выявления АСАТ у пациентов, состоящих в бесплодном браке, значительно варьирует в зависимости от многих причин, составляя в среднем для мужчин 15%, а для женщин вдвое выше — 32%.


Степень повреждения сперматозоидов зависит от:
• Класса антител
• Количеством выработанных иммунной системой антител АСАТ, их концентрацией
• Плотности покрытия антителами поверхности сперматозоидов
• От того, какие структуры сперматозоидов повреждаются антителами.
В зависимости от сочетания этих повреждающих факторов на репродуктивную систему выявляются следующие патологии:
• Нарушение формирования сперматозиодов, приводящее к олигоспермии, тератотоспермии и азооспермии.
• Снижение и/или подавление подвижности сперматозоидов.
• Подавление процесса взаимодействия половых клеток на этапе зачатия.
• Нарушения проходимости половых путей женщины и семявыводящих путей мужчины.
• Блокирование процесса имплантации эмбриона.
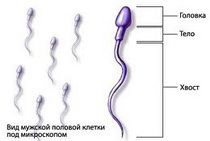
Существуют предрасполагающие факторы, обусловливающие нарушение барьера между кровью и функциональным эпителием яичек и способствующие формированию иммунного ответа на сперматозоиды у мужчин.
Причины развития иммунологического бесплодия у мужчин:
• инфекции передающиеся половым путем (гонорея, хламидиоз и т.п.);
• хронические воспалительные заболевания (простатит, эпидидимит, орхит);
• перенесённые травмы и операции на органах малого таза, мошонки.
• анатомические нарушения (паховая грыжа, варикоцеле, обструкция семявыносяших путей, крипторхизм, перекрут яичка, агенезия семявыносящих протоков).
Причины развития иммунологического бесплодия у женщин:
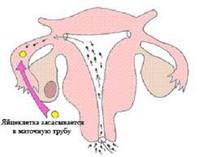
Причины нарушения иммуносупрессии женщины по отношению к сперматозоидам:
• Инфекции передаваемые половым путём (генитальный герпес, гонорея, хламидиоз, уреаплазмоз и т.д.)
• Хронические воспалительные заболевания женских половых органов
• Генитальный эндометриоз
• Аллергические заболевания
В большинстве случаев АСАТ, образованные в женском организме вызывают локальный иммунный ответ. Наиболее часто иммунная реакция проявляется на уровне шейки матки; в меньшей степени в иммунном ответе принимают участие эндометрий, маточные трубы и влагалище. Это обусловлено тем, что в слизистой оболочке канала шейки матки содержится большое количество плазматических клеток, способных синтезировать компоненты секреторного IgA. Вместе с тем в цервикальной слизи возможно выявление и других иммуноглобулинов, в частности IgG, имеющих значение для развития иммунологического бесплодия.

Исследования производимые при данном виде бесплодия весьма многообразны, единых стандартов диагностики и интерпретации результатов на данный момент не разработано.
1. Коррекция иммунологического статуса мужчины и женщины. Производится с целью снижения числа антиспермальных антител.
2. Применение андрогенов для лечения мужского бесплодия. Дело в том, что при выявлении в организме мужчины АСАТ часто поражается и та часть ткани яичек, которая вырабатывает тестостерон, от которого напрямую зависит активность формирования сперматозиодов.
3. Инсеминация женщины спермой мужа. Производится эндоскопическим способом.
4. Применение вспомогательных репродуктивных технологий (ВРТ).
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Еще один вид бесплодия это иммунологическое бесплодие. Такое бесплодие связано с выработкой, как у мужчин, так и у женщин, антиспермальных антител. Так иммунная система человека влияет на работу репродуктивной функции. Заболевание это никак не проявляется и не имеет симптомов, кроме отсутствия возможности зачать ребенка.
Иммунологическое бесплодие – это заболевание при котором у пары отсутствуют заболевания мочеполовой системы а забеременеть не получается. Точно установить причину патологии проблематично.
Еще недавно ученые были уверены, что такое бесплодие может быть только у женщины. Проявляется это заболевание у женщины так, иммунные клетки которые должны отвечать за овуляцию просто не воспринимают сперматозоиды определенного мужчины. Иммунитет женщины принимает сперматозоиды как инородный объект и отторгает их. Поэтому оплодотворение яйцеклетки не происходит.
На сегодняшний день, в результате исследований, удалось доказать, что и иммунитет мужчины способен вырабатывать антиспермальные антитела. Таким образом, яички мужчины могут просто не воспринимать женскую фолликулярную жидкость, и даже собственные биологические компоненты. Такой процесс называется аутоиммунизацией.
При аутоиммунизации у мужчины, в организме происходит сопротивление между собственными биологическими материалами и антителами. Иммунные клетки, которые находятся в яичках, производят антитела. Антитела воспринимают биологический материал как инородный объект. В результате сопротивления с собственными антителами сперматозоиды просто склеиваются между собой, значительно снижая качество спермы. Способность мужчины к оплодотворению, в этом случае, также существенно снижается.
Самым основным признаком иммунологического бесплодия является отсутствие наступления беременности при нормальном качестве спермы у мужчины и нормальной работы репродуктивных органов у женщины.
Главная причина такого бесплодия на сегодняшний день неизвестна. Врачи говорят о наследственности и индивидуальной особенности человека, как об основной причине иммунологического бесплодия.
Особенности иммунного фактора бесплодия:
- Аутоиммунизация.
- Антитела.
- Сильная чувствительность женской иммунной системы к сперме конкретного мужчины. В этом случае, женские антитела уничтожают сперматозоиды, воспринимая их, как инородный объект.
По статистике, чаще такое бесплодие встречается у мужчин при наличии заболеваний и травм органов мошонки. Например: орхит, водянка, травмы яичек, варикоцеле, застой спермы или киста семенного канатика.

Определить степень иммунологического бесплодия можно с помощью спермограммы с MAR тестом (анализа спермы). В анализе будут приведены показатели титра АСАТ и класса IgG, IgA, IgM. Также в анализе будет показан уровень возникновения иммунной реакции и места фиксации сперматозоидов. Подробнее о том, как сдавать и расшифровывать результаты этого анализа читайте в этой статье.
Видео из лаборатории о спермограмме с MAR тестом:
По причине иммунологического бесплодия от 6 до 22% пар не могут зачать ребенка. Если в течение года попыток забеременеть результата нет, то одной из возможных причин бесплодия может быть именно нарушения связанные с иммунитетом родителей, одного или двух. Бывает, что при таком бесплодии беременность наступает, но очень высока вероятность выкидыша на ранних сроках.

Одним из методов выявления этого заболевания является посткоитальный тест. Пред сдачей этого теста нужно чтобы мужчина уже прошел свое тестирование (спермограмму). Если по результатам спермограммы будет понятно, что мужчина здоров, то назначается посткоитальный тест.
Его сдает женщина на 14 день начала цикла менструации. Для теста на исследование берут цервикальную жидкость. Перед сдачей теста пара должна воздерживаться три дня от половой близости. Сам тест сдается спустя 10 часов после полового акта, но не дольше одних суток (24 часа). По результату исследований будет ясно, есть ли в фолликулярной слизи сперматозоиды. Если они присутствуют, будет определена их активность.

Помимо посткоитального теста иммунологическое бесплодие можно определить дополнительными исследованиями, которые в себя включают:
- метод латексной агглютинации;
- смешанный антиглобулиновый тест;
- с помощью иммуноферментного анализа;
- при помощи пенетрационного теста.
Также для установления диагноза и определения уровня АСАТ (антиспермальных антител) нужно дополнительно сдать фолликулярную жидкость и кровь.
Полезное и интересное видео:
В связи со сложностью определения точных причин такого бесплодия назначение лечения очень проблематично. Лечение включает в себя несколько способов: хирургическое вмешательство, иммуностимулирующие и андрогенные препараты.
Помимо вышеперечисленных способов лечения, дополнительно назначаются антибиотики, антигистаминные препараты и противовоспалительные средства. Чтобы исключить случайное зачатие в период действия сильнодействующих препаратов пара во время полового акта обязана использовать презерватив для контрацепции.
Время курса лечения иммунологического бесплодия составляет от полугода до 8 месяцев. В результате лечения чувствительность организма к спермальным антигенам снижается, вероятность зачатия увеличивается.
За три дня до овуляции женщине назначаются препараты для повышения уровня эстрогена. Иногда назначается курс гормональных препаратов а также кортикостероиды.
Иммунологическое бесплодие поддается лечению при помощи инсеминации (исскуственного ввода спермы в женский организм). ЭКО (экстракорпоральное оплодотворение) – это еще один действенный метод зачатия ребенка при иммунологическом бесплодии. В этом случае оплодотворение яйцеклетки происходит в специальной среде вне женского организма. После оплодотворения производится подсадка змбриона в полость матки.
Многие семейные пары пытаются лечить иммунологическое бесплодие способами и рецептами народной медицины. Обязательно проконсультируйтесь у врача, не стоит заниматься самолечением.
Если у семейной пары не получается зачать ребенка в течение года это серьезная проблема, возможно это иммунологическое бесплодие. Чтобы добиться появления ребенка на свет не стоит пускать ситуацию на самотек, нужно обязательно обратиться к врачу.
Не забывайте писать комментарии и ставить оценку статье звездочками. Спасибо за посещение сайта, надеемся мы смогли вам помочь.
источник
Бесплодием называют потерю способности размножаться половым путем, то есть возможности воспроизведения потомства. Различают несколько форм такого состояния и причин его возникновения у мужчин. При подозрении на бесплодие необходимо обратиться к специалисту, пройти комплексное обследование и получить соответствующее лечение.
Статистика показывает, что в России примерно 12% пар репродуктивного возраста не могут зачать ребенка. В 40% случаев это связано со здоровьем мужчины.
Мужское бесплодие может развиваться по многим причинам:
- Воспалительный процесс, затрагивающий мочеполовую систему. В эту группу возможных причин бесплодия относят инфекции, которые передаются половым путем – в более 50% случаев невозможности воспроизведения потомства проблема заключается именно в них. Механизм развития мужского бесплодия в таком случае многогранен:
- воспалительный процесс приводит к определенным изменениям в работе желез, вырабатывающих эякулят, что отрицательно отрицается на жизнеспособности сперматозоидов;
- при воспалительных заболеваниях хронического характера наблюдается сужение семявыносящих протоков, что может вызвать их закупорку;
- агглютинация (склеивание) сперматозоидов при воздействии некоторых микроорганизмов;
- иммунологический фактор – образование антиспермальных антител при воспалительном процессе.
- Эндокринные нарушения. В этом случае мужское бесплодие может быть вызвано следующими факторами:
- гипогонадизм (недоразвитость половых желез) – пониженный уровень тестостерона по причине нарушений в работе тестикул или выработке гормонов на гипофизарном уровне;
- лишний вес, в том числе ожирение – жировая ткань активно вырабатывает эстроген (женский половой гормон), что приводит к недостаточной концентрации тестостерона;
- сахарный диабет;
- нарушение липидного обмена.
- Варикоцеле. Такая патология характеризуется варикозным расширением вен лозовидного (гроздевидного) сплетения семенного канатика. При длительном застое венозной крови тестикулы претерпевают склеротические изменения, развивается ишемия яичка, аутоиммунная агрессия. В результате может снизиться общий сперматогенез, что чревато бесплодием.
- Врожденные патологии половой системы. Мужское бесплодие могут спровоцировать следующие факторы:
- пороки развития яичек (аномалия развития, недоразвитость);
- аплазия семявыносящих протоков (недоразвитость);
- закупорка придатка яичка (обструкция);
- гипоспадия – невозможность нормальной половой жизни и зачатия;
- крипторхизм (неопущение яичка в мошонку, его перегрев и атрофия);
- орхит – воспаление тестикул, может спровоцировать атрофию яичек, в большинстве случаев показатели спермограммы плохие;
- генетические нарушения – вырабатываются нежизнеспособные сперматозоиды;
- аплазия герминогенного эпителия – отсутствие клеток для создания сперматозоидов.
- Патологии семенной жидкости:
- анэякуляция – сперма отсутствует;
- азооспермия – в семенной жидкости нет сперматозоидов;
- олигозооспермия – недостаточное количество сперматозоидов в эякуляте;
- олигоспермия – недостаточность объема семенной жидкости (норма от 1,5 мл);
- астенозооспермия – сперматозоиды недостаточно подвижны;
- тератозооспермия – высокое количестве морфологически ненормальных спермий;
- некроспермия – живые сперматозоиды отсутствуют;
- криптоспермия – в семенной жидкости имеются единичные подвижные спермии;
- приоспермия – в эякуляте высокое содержание лейкоцитов (причина обычно кроется в воспалительном процессе).
- Общесоматические патологии. Выработка тестостерона может быть нарушена на фоне тяжелых заболеваний, что приводит к бесплодию. Причина может крыться в циррозе печени, почечной или печеночной недостаточности.
- Нарушение гематотестикулярного барьера. В норме он обеспечивает защиту сперматозоидов от иммунных клеток и антител. При нарушении гематотестикулярного барьера наблюдается попадание в семенную жидкость антител, вырабатываемых организмом, который воспринимает сперматозоиды как чужеродные структуры. Под действием этих антител происходит повреждение половых клеток. Вероятность такого механизма развития бесплодия повышают следующие патологии:
- варикоцеле;
- простатит;
- орхит;
- перекрут яичка;
- хроническая непроходимость семявыносящих протоков.
- Биологическая несовместимость пары.
- Иммунологическая несовместимость.
Различают также ряд факторов риска, при наличии которых возможность мужского бесплодия повышается:
- хроническая интоксикация: курение, злоупотребление алкоголем, вредные производственные факторы;
- частый перегрев;
- облучение, постоянное воздействие магнитного поля;
- продолжительная медикаментозная терапия: длительный прием некоторых гормональных препаратов, транквилизаторов или антидепрессантов, антибиотиков, цитостатиков (такие медикаменты могут вызвать повреждение сперматогенного эпителия с последующим снижением выработки сперматозоидов);
- хронический стресс (снижается выработка половых гормонов).
Часто выяснить точную причину неспособности иметь потомство невозможно. Примерно в 40% случаев ставят диагноз идиопатического бесплодия.
Мужское бесплодие классифицируют по нескольким признакам. Единой классификации нет, поэтому у разных специалистов могут быть расхождения при уточнении формы бесплодия.
Врожденную форму патологии называют также первичной. Обычно она развивается на фоне пороков развития органов половой системы или нарушений на генетическом уровне.
Приобретенное бесплодие называют также вторичным. Возникнуть оно может на фоне травмы, перенесенной болезни или хирургического вмешательства.
При невозможности к воспроизведению потомства чаще встречается именно эта форма бесплодия. Она подразумевает нарушение выработки сперматозоидов. Это объясняется неспособностью тестикул к производству такого количества спермий, которое необходимо для оплодотворения яйцеклетки.
Возможных причин секреторного бесплодия много. Это могут быть врожденные и приобретенные патологии яичек, осложнение после некоторых заболеваний (чаще паротит), перенесенная травма, переохлаждение, стресс, воздействие вредных факторов.
Лечение при секреторном бесплодии может быть консервативным или хирургическим.
Эта форма патологии предполагает нарушение продвижения сперматозоидов по семявыводящим протокам. Причина может крыться в инфекции, передаваемой половым путем, воспалительном процессе, новообразовании. В таких случаях в канальцах придатка тестикулы образуются спайки, которые препятствуют движению сперматозоидов. В результате в семенной жидкости спермий может не быть совсем.
Такая форма патологии предполагает невозможность продвижения сперматозоидов по семявыносящим протокам – только одному либо обоим одновременно. Если нарушена проходимость только одного семявыносящего протока, то уменьшается количество сперматозоидов в семенной жидкости, а шансы на зачатие снижаются вдвое. При двухсторонней непроходимости спермии в эякулят не попадают совсем, поэтому диагностируется полное бесплодие.
Причина обтурационной формы патологии может крыться в перенесенной травме, оперативном вмешательстве, заболевании (часто эпидидимит), врожденной аномалии развития. Непроходимость семявыносящих протоков возможна также при наличии механического препятствия – новообразования, кисты, рубка после хирургического вмешательства.
Лечение при обтурационной форме патологии предполагает необходимость операции.
Причина такой формы бесплодия кроется в особенностях мужского организма. В нем вырабатываются антитела к сперматозоидам. В этом случае необходимо пройти обследование и комплексное лечение по его результатам.
Возможен и другой вариант развития событий. Каждый десятый случай бесплодия подразумевает иммунологическую несовместимость партнера. Причина невозможности иметь детей в таком случае кроется в женщине, так как ее организм выдает аллергическую реакцию на сперматозоиды либо другие составляющие семенной жидкости партнера. Это означает, что происходит отторжение биологического материала, поэтому зачатие невозможно. При этом оба партнера могут быть абсолютно здоровыми и способными иметь детей.
Такая форма патологии подразумевает, что видимые отклонения в организме отсутствуют и мужчина вполне способен к зачатию. Его невозможность может скрываться в наличии психологических проблем, поэтому может потребоваться помощь психотерапевта.
Такой диагноз ставят, когда было проведено полное обследование обоих партнеров, но причину бесплодия выяснить не удалось. Этот вариант встречается в 5-7% случаев бесплодности пары.
Диагноз идиопатического бесплодия является относительным понятием. Иногда форма патологии не выяснена только по причине недостаточно полного обследования или утаивания какой-либо информации пациентом.
В таких случаях причина невозможности иметь потомство кроется в патологии яичек:
- тестикулярная форма бесплодия предполагает нарушение работы этих органов;
- при претестикулярном типе патологии причина кроется в нарушениях гормональной регуляции;
- посттестикулярная форма бесплодия предполагает нормальное функционирование тестикул, но нарушение транспорта спермий либо снижение или отсутствие жизнеспособности половых клеток.
Проблемами зачатия обычно занимается репродуктолог, но такого специалиста можно найти не всегда. В таком случае мужчине следует обратиться к андрологу. В зависимости от особенностей случая может потребоваться также участие других специалистов:
- уролог;
- нефролог;
- эндокринолог;
- невропатолог;
- психотерапевт;
- сосудистый хирург;
- флеболог;
- венеролог.
Обратиться к специалисту должны оба партнера, даже если у кого-то из них дети уже есть. Бесплодие может быть приобретенным, поэтому пара должна обследоваться одновременно.
Диагностика бесплодия подразумевает комплексный подход. Он состоит из сбора анамнеза, физикального осмотра, ряда лабораторных и инструментальных исследований.
Этот этап диагностики важен не только для мужчины, но и для женщины. Необходимо выяснить продолжительность бесплодия – для этого нужно знать, имеются ли у обоих партнеров дети, когда они были зачаты и с кем (в этой же паре или с другими партнерами), на протяжении какого временного периода продолжаются попытки зачатия.
При сборе анамнеза специалисту важно оценить среднюю частоту половых актов у пары – в диагностике бесплодия значение имеет только интравагинальный акт. Если в месяц половой контакт происходит менее двух раз, встает вопрос об инфертильности.
При диагностике бесплодия важен сбор анамнеза и патологии, и всей жизни. Специалисту важно выяснить множество нюансов – образ жизни, особенности профессиональной деятельности (в основном наличие вредных факторов), вредные привычки, перенесенные травмы, болезни, хирургические вмешательства, принимаемые медикаменты – в настоящее время и в прошлом.
При выявлении причины бесплодия важно проверить обоих партнеров по отдельности и их совместимость на биологическом и иммунологическом уровне.
Этот этап диагностики также крайне важен, так как на основании его результатов в некоторых случаях можно получить представление о причинах бесплодия:
- Недостаточность развития либо выраженность вторичных половых признаков указывает на андрогенную недостаточность, которая имела место в период полового созревания.
- При избыточном развитии подкожно-жировой клетчатки и отложениях в области лобка, таза и бедер следует заподозрить гипогонадизм. Его признаком являются также некоторые особенности оволосения.
Физикальный осмотр подразумевает также обследование половых органов. В этом плане значение имеют следующие факторы:
- Выделения воспалительного характера из мочеиспускательного канала могут быть признаком инфекции, передающейся половым путем.
- При пальпации яичек может быть выявлено их неправильное расположение и локализация, что может быть причиной невозможности зачатия.
- Пороки развития мочеполовой системы (гипоспадия, эписпадия) могут быть причиной бесплодия из-за непопадания эякулята во влагалище либо его попадания в дистальный отдел.
- Оценивается объем яичек, который в норме составляет примерно 15 куб. см. Для измерения используют специальный прибор – орхидометр.
- Оценивается также придаток тестикулы, который должен быть продолговатым и мягким. Его увеличение и плотность обычно свидетельствуют о наличии воспалительного процесса.
- Осмотр может включать также ректальное обследование. Оно необходимо для оценки состояния предстательной железы.
Одним из важнейших лабораторных исследований в диагностике бесплодия является спермограмма, то есть анализ семенной жидкости. Перед его проведением необходимо трое суток придерживаться полового воздержания, не употреблять алкоголь и исключить перегрев (горячая ванна, баня, сауна).
При диагностике бесплодия важны следующие факторы:
- объем семенной жидкости (норма от 1,5-2 мл);
- уровень pH (норма 7,2-7,8);
- концентрация сперматозоидов (в пределах 20-200 млн/мл);
- уровень лейкоцитов (норма до 1 млн/мл);
- наличие агглютинации (склеивания) спермий;
- присутствие антиспермальных тел.
Если показатели соответствуют норме, то диагностируют нормозооспермию. Наличие отклонений от нормы называют патоспермией.
Если по результатам спермограммы была выявлена патоспермия, то необходимо проведение повторного исследования. Выполняют его через несколько недель после первого анализа.
Помимо спермограммы изучают также гормональный статус. Для этого оценивают уровень всех гормонов, которые могут влиять на репродуктивную способность:
- тестостерон;
- пролактин;
- эстрадиол;
- фолликулостимулирующий гормон;
- лютеинизирующий гормон.
Частой причиной бесплодия являются заболевания, передающиеся половым путем, поэтому лабораторная диагностика обязательно включает следующие этапы:
- ПЦР-анализ (выявляются хламидии, вирус герпеса, цитомегаловирус, микоплазмы, уреаплазмы);
- цитологическое исследование мазка из уретры, предстательной железы, секрета семенных пузырьков;
- бактериологическое исследование эякулята и секрета предстательной железы.
Чтобы выявить несовместимость пары, проводят различные пробы:
- Посткоитальный тест. Такое исследование необходимо проводить через 9 часов после полового акта. Материалом является слизь, которую берут из шеечного канала. Тест заключается в оценке количества и подвижности спермий.
- Проба Курцрока-Миллера. Биологический материал используется аналогичный.
Такое направление в диагностике применяется для выяснения причин бесплодия. С этой целью могут быть выполнены следующие исследования:
- ультразвуковое сканирование предстательной железы, органов мошонки для оценки их состояния;
- термография органов мошонки для выявления варикоцеле;
- биопсия яичка – оценка состояния его тканей, наличия живых спермий, получение материала для ЭКО, ВМИ, ИКСИ.
Особенности лечения зависят от вызвавшей бесплодие причины. В одних случаях достаточно консервативных методов, в других требуется оперативное вмешательство. Иногда зачатие возможно только при использовании вспомогательных репродуктивных технологий.
При лечении бесплодия важно не только подобрать правильные лекарственные препараты или провести операцию, но и изменить свой образ жизни. Нужно придерживаться следующих правил:
- активный образ жизни;
- правильное питание;
- отказ от алкоголя и курения;
- избегание переохлаждения, перегрева и других вредных факторов;
- регулярная половая жизнь.
Возможных причин мужского бесплодия очень много, поэтому и список применяемых лекарственных препаратов достаточно широк. В зависимости от поставленного диагноза могут быть назначены следующие медикаменты:
- При нарушениях гормонального фона прибегают к гормональным препаратам. Это может быть тестостерон (Адриол для стимуляции), хорионический гонадотропин или стероидные гормоны (обычно глюкокортикостероиды). При недостаточности фолликулостимулирующего и лютеинизирующего гормонов назначают Меногон, Кломифен, Клостилбегит.
- Антибактериальная терапия. Такое лечение требуется при инфекционной природе заболевания, вызвавшего бесплодие. Подбирают антибиотик в индивидуальном порядке после выявления патогена и его чувствительности к лекарственному веществу.
- Препараты нестероидной противовоспалительной группы при воспалительном процессе в организме.
- Антидепрессанты при хроническом стрессе, неврологических расстройствах.
- При ослабленной эрекции или преждевременной эякуляции назначают Тентекс.
- В лечении эректильной дисфункции применяют Лавирон.
- При вторичном бесплодии применяют иммуномодуляторы: Пирогенал, Тактивин.
- При астенозооспермии (недостаточной подвижности сперматозоидов) эффективен Спеман.
- При проблемах с кровообращением назначают Пентоксифиллин, никотиновую кислоту.
- Иммуностимуляторы для активизации иммунной защиты. В качестве дополнительной терапии назначают эффективные средства растительного происхождения: элеутерококк, эхинацея, женьшень.
Заниматься самолечением бесплодия бессмысленно. Необходимо сначала провести полное обследование и выявить причину этого состояния. Возможных направлений в медикаментозной терапии очень много, поэтому подобрать подходящий в конкретном случае вариант может только специалист.
В некоторых случаях бесплодия помочь может только оперативное лечение. Проводят его по показаниям в зависимости от поставленного диагноза. Операция может потребоваться при варикоцеле, после травмы, при врожденных аномалиях развития.
В случае хирургического вмешательства необходим определенный реабилитационный период, во время которого может потребоваться медикаментозная терапия. Приступать к зачатию можно после полного восстановления в случае успешности проведенной операции.
В некоторых случаях для зачатия прибегают к альтернативным методикам. Одной из них является внутриматочная инсеминация. Такой вариант уместен, когда сперматозоиды погибают в шеечной слизи, имеются сексуальные нарушения либо результаты спермограммы незначительно отклонены от нормы. В случае мужского бесплодия успешность ВМИ при одном цикле составляет до 25% случаев.
Довольно часто в настоящее время прибегают к экстракорпоральному оплодотворению. Со стороны мужского бесплодия показаниями к такой методике являются азооспермия, астенозооспермия, тератозооспермия, высокое содержание антиспермальных тел в семенной жидкости.
При ЭКО сперматозоиды получают посредством забора при эякуляции либо путем открытой биопсии яичка. Второй вариант показан при азооспермии. Биологический материал может быть получен также с помощью чрескожной пункции яичка или придатка. ЭКО предполагает отдельное соединение яйцеклетки и очищенных сперматозоидов с последующим их перенесением в полость матки.
Разновидностью ЭКО является ИКСИ. В этом случае используют специальный микроманипулятор, а все действия проводят под микроскопом.
При невозможности получения жизнеспособных сперматозоидов у мужчины либо их отторжении женским организмом (возможно даже при ЭКО) прибегают к донорскому материалу. Иногда это единственный выход для зачатия.
Чтобы снизить риск мужского бесплодия, необходимо соблюдать определенные профилактические меры:
- активный образ жизни;
- правильное питание;
- поддержание нормальной массы тела;
- отсутствие вредных привычек;
- укрепление иммунитета;
- избегание переохлаждения, перегрева, прочих отрицательных факторов;
- избегание травм и перегрузок;
- регулярные профилактические осмотры у разных специалистов;
- своевременное и полноценное лечение любых заболеваний;
- один постоянный половой партнер;
- использование контрацептивных средств при отсутствии желания зачатия – презервативы предохраняют не только от беременности, но и от многих болезней.
Смотрите выпуск передачи «Жить здорово», посвященный проблеме мужского бесплодия:
Мужское бесплодие может развиться по многим причинам. Патология чаще всего поддается лечению. Важно вовремя обратиться к специалисту, пройти полное обследование и адекватное лечение. В некоторых случаях естественное зачатие невозможно, поэтому прибегают к репродуктивным технологиям.
источник
Функционирование человеческого организма было бы невозможным без иммунной системы. Иммунитет защищает человека от мелких и крупных опасностей, порой не отличая настоящего врага от обычной клетки. Организм способен избавляться даже от собственных тканей, которые перестали выполнять свои функции. Один из ярких примеров – рак, который является клетками, что стали размножаться сверх меры. В этой статье рассмотрим понятие — иммунологическое бесплодие.
Иммунитет состоит из клеток, которые способны распознавать чужеродные элементы и уничтожать их. В процессе участвуют также антитела. Они возникают в организме после контакта с раздражителем, чтобы в будущем бороться с ним эффективнее. Антитела для каждого паразита индивидуальны. Некоторые распознают только конкретную болезнь, другие атакую все чужеродные объекты.
В иммунной системе еще есть антигены. Они отвечают за разделение родных и чужеродных клеток. Главный комплекс антигенов называют лейкоцитарным. Все клетки, имеющиеся на момент рождения, воспринимаются организмом родными, поэтому они не провоцируют защитную реакцию. Все отличные элементы будут чужеродными: паразиты, гельминты, собственные зараженные или аномально трансформированные ткани. Для мужчин чужеродными будут даже собственные половые клетки, так как они отделены от крови природным барьером, и контакт спермы с антителами будет губительным. Женский организм располагает функциями, которые позволяют ослабить воздействие антител на чужеродные половые клетки, но иногда эти функции выходят из стоя, иммунитет принимается уничтожать сперматозоиды, а порой и сам плод.
Некоторые клетки организма никогда не соединяются с иммунными, поэтому при внезапном контакте защита организма нападает на неизвестные, хоть и свои элементы. Так нейроны в головном мозге и сперматозоиды в яичках отделены от иммунитета. Существует разделение между тканями мозга и непосредственно кровью, как и тканями яичника. Это связано с тем, что некоторые белковые структуры отсутствуют при рождении, когда иммунитет запоминает родные клетки. Сперма начинает вырабатываться только в 11-13 лет, поэтому иммунитет будет ее атаковать. Во избежание этого спермиогенез происходит в сперматогенных канальцах, которые фильтруют кислород и необходимые вещества, но предотвращают контакт с кровью.
Иммунологическое бесплодие — состояние, при котором пара не имеет возможности зачать ребенка из-за агрессивного воздействия антиспермальных антител на сперматозоиды. Антитела являются иммуноглобулинами (белками), которые вырабатываются иммунной системой человека, и призваны атаковать чужеродные объекты.
Иммунологические факторы не позволяют зачать ребенка в среднем 10% бесплодных пар. Антиспермальные антитела, которые запускаю процесс уничтожения половых клеток, обнаруживаются у обоих полов (15% диагностирования у мужчин и 32% у женщин). Антитела могут содержаться в крови, а также другой среде (сперма, фолликулярная жидкость, цервикальная слизь и прочее).
Мужской организм способен вырабатывать антиспермальные антитела в крови или сперме для разрушения половых клеток. Женский организм производит антитела для уничтожения или парализации сперматозоидов. У женщин антитела находятся в крови и цервикальной слизи влагалища. Бывает, что антиспермальные антитела обнаруживали у обоих партнеров сразу.
Интенсивность воздействия определяется характеристиками антител: классом, количеством, плотностью покрытия половых клеток. Антитела могут нарушать процесс развития сперматозоидов, парализовать клетки в цервикальной слизи, предотвращать имплантацию оплодотворенной яйцеклетки в матке.
Классы антиспермальных антител:
- Ig, M – закрепляются за хвостик сперматозоида, приостанавливают его движение в цервикальной слизи (процесс оплодотворения остается неизменным);
- Ig, G – крепятся за головку клетки, что не влияет на подвижность, но мешает проникновению сперматозоида в женскую половую клетку (увеличивается количество лейкоцитов, снижается кислотность, сокращается время разжижения);
- Ig, A – изменяют морфологию клетки, успешно поддаются лечению (восстановление гематотестикулярного барьера между сосудами и семенными канальцами).
До полового созревания сперма не образуется, поэтому ее антигены не воспринимаются иммунитетом. Единственная причина, по которой иммунная система не уничтожает сперматозоиды, заключается в биологическом барьере. Сперма изолирована от клеток иммунитета, которые содержатся в крови. Защитой выступает гематотестикулярный барьер между кровеносными сосудами и семенными канальцами.
Барьер может повредиться при анатомических нарушениях вроде паховой грыжи, перекрута яичек, варикоцеле, недоразвитости или отсутствии семявыводящих путей. Также защита может пострадать от инфекций, которые передаются половым путем. Травмы и хирургическое вмешательство в органы малого таза и мошонки также повышают риск нарушения барьера. В группе риска мужчины с хроническими воспалениями мочеполовой системы.
Все эти факторы способны повредить гематотестикулярный барьер и высвободить сперму. При попадании в кровь она запустит защитный процесс.
Существует несколько видов антител, которые могут оказывать влияние на репродуктивную систему мужчины. Спермоиммобилизирующие могут частично или полностью прекратить активность половой клетки. Спермоагглютинирующие склеивают сперматозоиды с излишками (разрушенными клетками, слизью, частичками эпителия). Оба явления порождают иммунологическое бесплодие.
Не исключена возможность незначительного проникновения половых клеток за пределы барьера и попадания в кровь, но иммунологическая толерантность не дает запуститься защитным механизмам.
Повредить гематотестикулярный барьер может инфекция или травма (механическая или во время операции). Нарушение целостности барьера влечет за собой проникновение антител в генитальный тракт, что открывает доступ иммунной системе к сперме.
Появление антител связано с такими явлениями:
- варикоцеле (расширение вен семенного канала, из-за чего происходит перегрев яичек);
- онкологические заболевания;
- крипторхизм (яичка не опущены в мошонку);
- инфекции;
- хирургическое вмешательство.
Иммунная система у женщин контактирует с половой, однако это не мешает воспринимать сперму агрессивно. Природа построила половые органы женщины таким образом, чтобы сперматозоиды могли выжить в агрессивной среде и быть защищенными от иммунитета. Несмотря на то, что чужеродные сперматозоиды проникают в организм женщины при половом акте, иммунитет не уничтожает их (в здоровом организме). Дело в том, что среда влагалища защищает сперму от иммунных клеток.
В женском организме антитела возникают на фоне:
- повреждения слизистой;
- переизбытка лейкоцитов и лимфоцитов в семенной жидкости;
- попадания сперматозоидов, связанных в антителами;
- попытки ЭКО в анамнезе;
- попадания половых клеток в ЖКТ (при оральном или анальном сексе);
- нерегулярной половой жизни при высокой концентрации аномальных мужских половых клеток;
- неправильного строения половых путем, которое позволяет сперме попадать в брюшину;
- прижигания эрозий шейки матки в анамнезе.
Довольно долго медицина не знала, как именно антитела влияют на репродуктивную функцию человека и вызывают иммунологическое бесплодие. Сегодня ученые доказали факт следующих явлений:
- Антитела угнетают активные половые клетки. Прикрепляясь к сперматозоидам, антитела значительно их тормозят. Клетки не могут продвигаться как в мужском организме, так и в женском. Антиспермальные антитела склеивают половые клетки и парализуют их. Степень нарушений зависит от количества антител и их локализации на сперматозоиде. Считается, что при креплении к головке сперматозоид страдает больше всего.
- Сперматозоидам сложнее проникнуть в цервикальную слизь. Способность сперматозоидов проникать в среду влагалища определяет шансы на зачатие. При наличии антител половая клетка начинает, как называется в науке, «дрожать на месте». Данное явление можно заметить во время пробы Шуварского и Курцрока-Миллера. Антитела могут частично блокировать проникновение сперматозоидов в слизь или полностью.
- Нарушения при сперматогенезе.
- Нарушения при оплодотворении. Доказано, что антитела влияют на гаметы. Иммунные клетки блокируют проникновение сперматозоида в оболочку яйцеклетки. Природа явления до конца не изучена, но факт остается фактом – антитела препятствуют акросомальной реакции (преодоление мужской половой клеткой барьера женской).
- Проблемы с прикреплением оплодотворенной яйцеклетки в матке.
- Торможение роста и развития плода. Антиспермальные антитела влияют на состояние зародыша. Это является серьезной проблемой при лечении методами искусственного оплодотворения.
Иммунологическое бесплодие опасно тем, что развивается без симптомов у представителей обоих полов. При такой форме бесплодия мужчины способны заниматься сексом, у них сохраняется спермиогенез. У женщин отсутствуют физиологические факторы бесплодия (маточные, трубно-перитонеальные).
Поводом обратиться к врачам становится только отсутствие беременности больше года при регулярной половой жизни без средств контрацепции. При этом у женщины нормальный менструальный цикл, а мужчина не теряет эрекцию. Нередко при иммунологическом бесплодии беременность наступает, но плод не может закрепиться в матке и выходит с менструацией. Женщина даже не замечает, что зачатие произошло.
Иммунологическое бесплодие исследуют комплексно: у женщин (консультируется с гинекологом), у мужчин (с урологом-андрологом).
Этапы диагностики иммунологического бесплодия:
Для мужчины:
- Исследование крови.
- Спермограмма (уделить внимание антителам в сперме). При иммунологическом факторе бесплодия спермограмма покажет сокращение количества клеток, изменение их строения и формы, слабую активность и низкую стойкость.
Для женщины:
- Анализ цервикальной слизи.
- Исследование крови на предмет антиспермальных антител.
- Тест на совместимость шеечной слизи и половых клеток партнера (посткоитальный или проба Шуварского). Посткоитальный тест позволяет обнаружить антитела в цервикальной слизи после полового акта. Клетки, соединенные с антиспермальными антителами, отличаются специфическими движениями и низкой подвижности.
- MAR-тест (подсчет сперматозоидов покрытых антитела). Результаты MAR-теста говорят о количестве подвижных клеток, соединенных с антителами (бесплодие имеет место при 50% антител Ig, G).
- Проба Курцрока-Миллера (изучение способностей половых клеток проникать в слизь).
- Тест Буво-Пальмера (закрепление результата пробы Курцрока-Миллера).
- 1ВТ-тест. Исследование показывает расположение антител на половых клетках и вычисляет процент связанных сперматозоидов.
- Метод проточной цитофлуорометрии. С его помощью можно высчитать концентрацию антител на одной половой клетке.
При плохих результатах спермограммы и посткоитального теста рекомендовано пройти иммуноферментальный анализ (биохимическая реакция, которая позволяет выявить антитела в крови и подсчитать их количество). Иногда также проводят полимеразную цепную реакцию (выявление урогенитальных инфекций).
Во время исследований нужно прекратить прием лекарств (в особенности гормональных средств). Стоит наладить режим дня и правильное питание. Результаты анализов во многом зависят от настроения пациента.
Иммунологическое бесплодие у мужчин лечат при помощи вспомогательной репродуктивной медицины. Можно изучить сперматозоиды и выбрать подходящие для интрацитоплазматической инъекции в яйцеклетку или подобрать одну, но лучшую клетку для процедуры ЭКО.
Стратегия лечения иммунологического бесплодия у мужчин будет зависеть от причин такого состояния. Некоторым пациентам требуется хирургическое вмешательство, которое восстановит кровоток или устранит непроходимость. Также эффективна гормональная терапия. В любом случае лечение бесплодия будет длительным и сложным.
Лечение иммунологического бесплодия у женщин заключается в применении контрацептивов и препаратов для подавления антител у партнера. При отсутствии эффекта женщине также рекомендуется вспомогательная репродукция. Сначала проводят внутриматочную инсеминацию. Если беременность не наступает, обращаются к экстракорпоральному оплодотворению.
У женщин антитела возникают на фоне воспаления или инфекции. Лечение также будет зависеть от первопричины. Врач должен учесть степень нарушений и состояние здоровья женщины.
Лечение эндокринного бесплодия у женщин состоит из трех шагов:
- Коррекция иммунной системы, лечение основного нарушения и сопутствующих заболеваний. На этом этапе устраняется иммунный дефицит (кортикостероиды). Необходимо вылечить все инфекции и воспаления, нормализировать среду кишечника и влагалища (антигистаминные и антибактериальные средства). Полезными будут общее укрепление организма и психологическая помощь. Список иммуномодулирующих препаратов, которые допустимы в данном случае, ограничен. Эффективным считается введение партнерше лимфоцитов супруга или здорового донора.
- Подготовка перед беременность. Этот этап должен начаться хотя бы за месяц до зачатия. Гинеколог определяет лечение индивидуально для каждого пациента.
- Терапия во время беременности, сохранение плода. После оплодотворения нужно следить за гемостазом и проверять кровь на аутоантитела. Все отклонения должны быть скорректированы вовремя.
При наличии антител в цервикальной слизи нужно использовать контрацептивы, чтобы не допустить попадания сперматозоидов в половые пути. Курс барьерного лечения должен составлять 6-8 месяцев. При сочетании мужского и женского иммунологического бесплодия также рекомендуется вспомогательная репродуктивная медицина.
источник
Иммунологическое бесплодие у мужчин — патологическое состояние, обусловленное выработкой антител к сперматозоидам. Антиспермальные антитела (АСАТ) воспринимают собственные половые клетки как чужеродные агенты и разрушают их.
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Согласно статистическим данным, состояние является причиной проблем с зачатием примерно у 15% мужчин.
В основе развития иммунологического бесплодия у мужчин лежит нарушение целостности гемато-тестикулярного барьера — тонкой прослойки, изолирующей половые клетки от кровеносного русла. Это защищает сперматозоиды он негативного воздействия иммунной системы. Как только барьер разрушается, иммунная система атакует чужеродные, по ее «мнению», структуры.
В результате в сперматозоидах происходят такие изменения:
- нарушается функциональная целостность мембранной оболочки;
- ухудшается подвижность сперматозоидов;
- блокируются рецепторы, отвечающие за связь с яйцеклеткой;
- снижается аксональная реакция — способность сперматозоидов растворять блестящую оболочку яцеклетки.
К основным причинам заболевания относятся:
- варикозное расширение вен семенного канатика;
- крипторхизм;
- перекрут яичка;
- травмы, операции;
- орхит, орхоэпидидимит;
- инфекции, передающиеся половым путем.
Довольно часто иммунологическое бесплодие у мужчин встречается при хроническом простатите.
Основным методом диагностики иммунологического бесплодия является MAR-тест. В его основании — подсчет половых клеток, пораженных антиспермальными антителами. О подтверждении диагноза говорит наличие антител на 50% сперматозоидов.
Несколько реже применяются такие тесты:
Основная цель пробы Шуварского — определить количество и подвижность сперматозоидов в канале шейки матки через некоторое время после полового акта. Второе название процедуры — посткоитальный тест. Если через 5 часов после коитуса в образце цервикальной слизи обнаруживается более 25 активных сперматозоидов, проба считается положительной. Чем меньше выявлено половых клеток, тем ниже вероятность естественного наступления беременности.
Проба Курцрока-Миллера дает представление о способности мужских половых клеток проникать через цервикальный канал.
Проба Буво-Пальмера применяется при необходимости подтвердить итоги пенетрационного теста. В качестве материала для исследования применяется сперма донора. Положительная проба с донорскими сперматозоидами позволяет подтвердить диагноз иммунологического бесплодия у мужчин.
Из дополнительных методов обследования рекомендуют:
- ПЦР — для выявления урогенитальных заболеваний инфекционного происхождения;
- определение антител к ДНК, фосфолипидам, тканям щитовидной железы;
- HLA-типирование.
Дифференциальная диагностика проводится с другими типами мужского бесплодия.
Лечение проводится поэтапно. В первую очередь следует устранить возможную причину заболевания — инфекции, воспаление, анатомические пороки. Следующий этап — нормализация работы иммунной системы. Цель данного этапа — снизить выработку антиспермальных антител и повысить вероятность естественного зачатия.
Основной метод лечения иммунологического бесплодия — репродуктивные технологии.
В современных клиниках паре предлагают одну из таких методик:
- искусственная инсеминация;
- экстракорпоральное оплодотворение;
- ИКСИ — инъекция единичного сперматозоида в цитоплазму яйцеклетки с последующей имплантацией эмбриона в полость матки.
Окончательный выбор лечебной тактики делает лечащий врач, опираясь на причины, вызвавшие иммунологическое бесплодие у мужчин, и индивидуальные особенности каждой пары.
источник
Иммунологическое бесплодие обуславливает расстройство репродуктивной функции в 20% случаев. Иммунологическим или аутоиммунным бесплодием называют расстройство репродуктивной функции у мужчин и женщин на фоне поражения сперматозоидов АСАТ (антиспермальными антителами). Обнаружение АСАТ считается одной из основных причин бесплодия. Частота встречаемости патологии составляет 32% и 15% у женщин и мужчин соответственно.
Процессы, протекающие в организме, происходят при прямом и опосредованном участии иммунной системы. Нарушения функционирования иммунной системы провоцируют:
- воспаление хронического характера;
- расстройства созревания мужских и женских половых клеток, что приводит к бесплодию;
- невынашивание и осложнения беременности.
Если конкретизировать, что такое иммунологическое бесплодие, это состояние организма мужчины и женщины гипериммунного характера, при котором отмечается секреция антиспермальных антител. Иммунологическое бесплодие специалисты условно подразделяют на женское и мужское. Иммунное бесплодие у женщин встречается чаще приблизительно в 2 раза. Лечением занимаются гинекологи, андрологи и репродуктологи.
Примечательно, что АСАТ иногда присутствуют у фертильных женщин и мужчин в незначительном количестве. Однако при фиксации АСАТ на мужских половых клетках снижает вероятность возникновения беременности.
Аутоиммунный фактор бесплодия встречается как у женщин, так и у мужчин. Иммунологическое бесплодие зачастую подразумевает повреждение половых клеток так называемыми антиспермальными антителами. Иногда иммунологическое бесплодие обусловлено целой системой генов (HLA), отвечающих за тканевую совместимость. Гены, представленные группой связанных с иммунитетом антигенов, располагаются в шестой хромосоме человека.
Сперматозоиды содержат белок, являющийся чужеродным для иммунной системы. Таким образом, белковые структуры мужских половых клеток считаются аутоантигенами.
В норме сперматозоиды защищены специфическими механизмами, подразумевающими супрессию иммунного ответа:
- ГТБ или гемато-тестикулярный барьер яичка и придатка, способность к мимикрии, подразумевающую сорбцию и десорбцию поверхностных антигенов, иммунопрессивный фактор спермоплазмы – у мужчин;
- Снижение уровня Т-хелперов, C3 и Ig-компонента, возрастание численности Т-супрессоров при овуляции – у женщин.
Антиспермальные антитела вырабатываются у женщин и мужчин. Это иммунные комплексы следующих классов:
- IgA – прикрепляются к хвосту или головке сперматозоидов;
- IgG – локализуются в хвосте и головке;
- IgM – фиксируются в области хвоста.
АСАТ обнаруживают в крови, внутрибрюшной жидкости, цервикальном секрете и семенной жидкости. Норма содержания АСАТ в крови составляет 0-60 Ед/мл.
Повреждение сперматозоидов может иметь различную степень, которая зависит от следующих факторов:
- класс антител;
- численность и концентрация АСАТ;
- плотность покрытия сперматозоидов антителами;
- влияние на конкретные структуры мужских половых клеток.
АСАТ имеют следующие разновидности:
- спермоиммобилизирующая;
- спермоагглютинирующая;
- спермолизирующая.
Прикреплённые к хвосту, АСАТ негативно влияют только на миграцию сперматозоида через секрет цервикального канала. Существенного влияния на оплодотворение не наблюдается. Если антитела фиксируются к головке, способность к миграции не нарушается. Негативное воздействие обусловлено подавлением способности, заключающейся в растворении капсулы готовой к оплодотворению яйцеклетки. Таким образом, оплодотворение сперматозоидом становится невозможным.
У женщин с одинаковой частотой выявляются все классы иммуноглобулинов. Для мужчин характерно обнаружение антител IgG, IgA.
Специалисты называют несколько причин, приводящих к иммунологическому бесплодию вследствие разрушения барьерных факторов:
- половые инфекции и туберкулёз кожи в области гениталий;
- воспалительные болезни у мужчин, протекающие в хронической форме – простатит, орхоэпидидимит;
- повышение количества лимфоцитов в семенной жидкости;
- сальпингит, оофорит, аднексит и другие воспалительные хронические патологии у женщин;
- эндокринная дисфункция, сопровождающаяся нарушением продукции гормонов;
- аллергия на сперму, являющаяся следствием несовместимости иммунологического характера;
- травмы тканей половых органов, возникшие вследствие различных манипуляций;
- эрозия на шейке матки и её последующее лечение;
- обструкция семявыводящих путей, водянка яичка, варикоцеле, крипторхизм, пахово-мошоночная грыжа и другие анатомические нарушения;
- редкая интимная жизнь, что способствует развитию аномалий сперматозоидов;
- использование контрацепции химического воздействия;
- половые контакты с несколькими партнёрами, что провоцирует воздействие на организм разных белковых антигенов;
- проникновение в желудок и кишечник значительного количества спермы при оральном и анальном сексе, в брюшную полость при нарушении техники внутриматочной инсеминации;
- неудачный протокол ЭКО.
Аутоиммунное бесплодие может возникать вследствие комплекса неблагоприятных факторов.
Специалисты подчёркивают, что аутоиммунное бесплодие у женщин изучено недостаточно. В результате полового акта в женский организм попадает значительное число сперматозоидов, являющихся чужеродными. Мужские половые клетки отличаются разными антигенами. Определённое воздействие также оказывает составляющая спермы жидкостного характера.
Природой предусмотрена особая система иммуноподавления, чтобы предотвратить реакцию на сперматозоиды, являющиеся чужеродным объектом. Однако под воздействием некоторых факторов и причин система иммуноподавления оказывается несостоятельной. В таких случаях отмечается борьба иммунной системы женщины против сперматозоидов.
Антитела обнаруживаются у женщин в секрете цервикального канала. Их выработка способствует снижению проходимости половых путей. Избыточная продукция антиспермальных антител приводит к нарушению механизма имплантации. Примечательно, что при удалении одних антигенов на поверхности половых путей происходит накапливание других.
Под воздействием антител в балансе Т-лимфоцитов наблюдаются патологические изменения. Погибшие сперматозоиды отличаются от выбранных организмом генетически с целью проникновения в трубу и последующего оплодотворения яйцеклетки. Они создают блокаду местного иммунитета.
Зачастую образованные АСАТ способствуют появлению местного иммунного ответа. Реакция со стороны иммунитета наблюдается зачастую со стороны шейки матки. В этой области содержатся плазматические клетки, синтезирующие компоненты IgA, IgG. Иногда наблюдается вовлечение внутреннего слоя матки, труб и влагалища.
Антитела выявляют у 22% мужчин с бесплодием в анамнезе. В 10% случаев антиспермальные антитела обнаруживают у здоровых мужчин. Высокая концентрация антител наблюдается у 7% мужчин.
При созревании сперматозоидов, которые являются спермацитами первого порядка, отмечается выработка антиспермальных антител, которые имеют вид иммуноглобулинов. Действие антиспермальных антител проявляется в снижении подвижности, иммобилизации, склеивании или агглютинации сперматозоидов. Повреждающие эффекты включают:
- нарушение подвижности половых клеток у мужчин;
- угнетение взаимодействия яйцеклеток и сперматозоидов;
- снижение проходимости семявыводящих путей;
- ухудшение капацитации, которая подразумевает подготовку сперматозоида к последующему проникновению внутрь яйцеклетки.
Повреждающий эффект находится в зависимости от вида антител. Существенное значение имеет также их концентрация. Выделяют следующие барьерные факторы, которые препятствуют повреждению сперматозоидов антиспермальными антителами:
- гематотестикулярный барьер образован располагающимися между кровеносными сосудами и семенными канальцами клетками Сертоли;
- в семенной жидкости содержатся местные факторы, обеспечивающие регуляцию.
Единственным признаком аутоиммунного бесплодия является нарушение репродуктивной функции, что проявляется бесплодием в течение года и более, самопроизвольным прерыванием беременности преимущественно на ранних сроках. Других признаков иммунологического бесплодия не отмечается.
Мужчины, имеющие иммунологическое бесплодие, отличаются активным сперматогенезом, сохранением эректильной функции. На фоне аутоиммунного бесплодия у женщин могут не выявляться патологии матки, труб, эндокринной системы, что свидетельствует в пользу наличия АСАТ.
Аутоиммунное бесплодие можно предположить при отсутствии беременности при имеющихся факторах риска. На иммунологическое бесплодие указывают нарушения эндокринного характера и склонность к аллергии у партнёров.
Отсутствие беременности в течение года может говорить о наличии бесплодия, например, иммунологического плана. Диагностика подразумевает проведение обследования с целью исключения различных факторов бесплодия:
- трубно-перитонеального;
- шеечного;
- маточного;
- генетического;
- эндокринного.
Для диагностики иммунологического бесплодия используют пробы: анализы крови, спермы, выделений из половых путей с целью обнаружения АСАТ. Более чем в 40% случаев бесплодие связано с наличием патологии у мужчины. Именно поэтому обследование проходит как женщина, так и мужчина.
Диагностика аутоиммунного бесплодия включает выполнение посткоитального теста после исключения других возможных факторов. Посткоитальное тестирование подразумевает исследование слизи цервикального канала и обычно рекомендуется на 12-14 сутки цикла. За 3 дня до исследования необходим половой покой. Исследование также выполняется через 9-24 часа после полового контакта. В процессе диагностики при помощи микроскопа определяется подвижность сперматозоидов.
Результат посткоитального тестирования может быть:
- положительным при наличии 5-10 подвижных и активных сперматозоидов и отсутствии лейкоцитов в слизи;
- отрицательным в случае отсутствия мужских половых клеток;
- сомнительным , если движения сперматозоидов являются маятникообразными.
При получении сомнительного результата необходимо проведение повторного обследования. Посткоитальный тест также оценивает численность сперматозоидов, характеристику совершаемых ими движений:
- неподвижность;
- феномен качания;
- активное поступательное.
Результат тестирования предусматривает одну из пяти оценок:
- отличная или норма;
- удовлетворительная;
- плохая;
- сомнительная;
- отрицательная при отсутствии сперматозоидов.
Дополнительная диагностика иммунологического бесплодия включает:
- MAR-тест . Это смешанный антиглобулиновый тест, позволяющий определить численность мужских половых клеток, которые покрыты антителами. Тест был рекомендован ВОЗ с целью обычного скрининга спермы. Говорить об аутоиммунном бесплодии можно при получении теста, если его показатель соответствует 51%.
- Метод латексной агглютинации . Данная методика является альтернативой MAR-тесту и считается высокочувствительной при снижении подвижности мужских половых клеток. Диагностику можно применять для выявления антител в секрете цервикального канала, семенной жидкости, плазме крови. С помощью метода латексной агглютинации определить количество покрытых антиспермальными антителами клеток не представляется возможным.
- Иммуноферментный анализ (непрямой) . Посредством диагностики можно определить количество антиспермальных антител. Нормальный показатель составляет до 60 Ед/мл. Повышенная концентрация отмечается при 100 Ед/мл, а промежуточное значение от 61 до 99 Ед/мл.
- Пенетрационный тест . Диагностику целесообразно использовать при отрицательном результате посткоитального теста.
Гинекологи могут назначить следующие исследования для подтверждения или исключения аутоиммунного бесплодия:
- мазок на флору, онкоцитологию, бакпосев;
- ПЦР-диагностика половых инфекций;
- гормональный статус;
- УЗИ внутренних половых органов;
- кольпоскопия;
- выскабливание;
- гистероскопия;
- лапароскопия.
Мужчины в обязательном порядке сдают спермограмму, позволяющую определить тип движения, строение, численность и концентрацию сперматозоидов, признаки воспаления. В некоторых случаях может потребоваться консультация узких специалистов, например, генетика.
Гинекологи отвечают утвердительно на вопрос, лечится ли иммунологическое бесплодие. Лечебные мероприятия при иммунологическом бесплодии у мужчин включает устранение факторов риска, операции при водянке яичка, варикоцеле, пахово-мошоночной грыже. При необходимости назначаются иммуностимуляторы и андрогенные препараты.
Лечение аутоиммунного бесплодия у женщин предусматривает приём следующих медикаментозных средств:
- антибактериальные и противовоспалительные;
- иммуноглобулины;
- иммуномодуляторы;
- антигистаминные.
Важной составляющей лечения является использование презерватива в течение 6-8 месяцев. При отсутствии контакта женского организма и сперматозоидов можно добиться ослабления сенсибилизации иммунной системы.
За несколько дней до овуляции рекомендован приём препаратов, содержащих эстроген. Иногда назначается гормонотерапия, включающая малые дозы кортикостероидов. Гормональное лечение проводится в течение трёх месяцев. При выявлении аутоиммунного процесса, например, антифосфолипидного синдрома, терапия дополняется гепарином или аспирином в минимальных дозах.
Целесообразным считается коррекция иммунологического статуса как у женщин, так и у мужчин. Это позволяет снизить количество АСАТ. Возможно подкожное введение до зачатия аллогенных лимфоцитов. Иногда рекомендуется также внутривенное введение смеси белков плазмы (от разных доноров).
Для лечения аутоиммунного бесплодия у мужчин назначаются андрогены. При наличии фоновой патологии целесообразно проведение хирургического и медикаментозного лечения (цитостатики, протеолитические ферменты). При наличии АСАТ возможно поражение области яичек, отвечающей за продукцию тестостерона. Гормон обуславливает активность формирования мужских половых клеток.
Адекватное медикаментозное лечение иммунологического бесплодия позволяет реализовать репродуктивную функцию. При отсутствии эффекта проводимого лечения, направленного на коррекцию аутоиммунного бесплодия, женщине предлагается внутриматочная инсеминация.
Эффективность внутриматочной инсеминации, проводимой при иммунологическом бесплодии, составляет до 20%. Перед выполнением процедуры осуществляется предварительная подготовка спермы партнёра, которая включает отбор подвижных сперматозоидов. Материал вводится в область дна матки в непосредственной близости к устью труб.
Внутриматочная инсеминация позволяет сократить расстояние, которое проходят малоподвижные сперматозоиды для последующего слияния с яйцеклеткой. С целью достижения эффекта при иммунологическом бесплодии выполняют 2-3 внутриматочные инсеминации. Методику целесообразно использовать до и после овуляции.
При неполноценности спермы партнёра вследствие иммунологического фактора бесплодия также рекомендуют ЭКО. Эффективность метода составляет до 50%. В пробирку помещаются яйцеклетки и отобранные сперматозоиды. Полученные эмбрионы выращивают, а затем подсаживают в маточную полость.
Наличие антител в крови и секрете цервикального канала значительно снижает эффективность искусственного оплодотворения. Антитела оказывают неблагоприятное влияние на процессы оплодотворения, имплантации и последующее развитие, течение беременности. Высокий титр АСАТ является противопоказанием к проведению ЭКО. Необходимо продолжительное лечение до нормализации показателей.
При аутоиммунном бесплодии рекомендуют использовать ICSI. Это техника ЭКО, в рамках которой осуществляется искусственное внедрение заранее отобранного сперматозоида в цитоплазму яйцеклетки. Метод позволяет получить беременность в 60% случаев.
Вспомогательные методики эффективны исключительно при снижении подвижности, а также неподвижности мужских половых клеток. Оплодотворение и развитие беременности возможно при наличии способности сперматозоидов к оплодотворению.
Специалисты подчёркивают, что иммунологическое бесплодие является следствием различных патологий врождённого, воспалительного характера. Половые инфекции, беспорядочная интимная жизнь, травмы, аномалии гениталий могут привести к развитию аутоиммунного бесплодия.
Профилактика иммунологического бесплодия включает:
- моногамные интимные отношения;
- своевременное выявление и адекватное лечение дефектов, инфекций и воспалительных процессов внутренних половых органов;
- коррекцию нарушений гормонального фона;
- отказ от необоснованных хирургических вмешательств в области малого таза.
Существенное значение имеет соблюдение здорового образа жизни.
Иммунологическое бесплодие является одним из факторов нарушения репродуктивной функции как у мужчин, так и у женщин. Аутоиммунное бесплодие не имеет клинической картины и отличается специфическим характером. АСАТ вырабатываются исключительно на половые клетки конкретного мужчины. Смена полового партнёра может обеспечить наступление беременности. Современные вспомогательные репродуктивные технологии позволяют преодолеть тяжёлые случаи иммунологического бесплодия.
источник


