Геморрагический васкулит – это особый вид поражения сосудов, называемый болезнью Шенляйн-Геноха. Он поражает мелкие сосуды организма детей – капилляры, мелкие артерии и вены, имеет инфекционно-аллергическое происхождение. Поражаются в основном сосуды кожи, брюшная полость, суставы и ткань почек. Чаще болеет мальчики, патология встречается нечасто. Течение васкулита по степени активности может различаться от молниеносного, возникающего за несколько дней, острого, длящегося на протяжении одного двух месяцев, затяжного, длительность которого превышает два месяца и хронического. При нем симптомы длятся более года, при этом могут возникать рецидивы, формирующиеся три и более раз. Активность, а значит и степень опасности васкулита для ребенка может быть от минимальной, малой, до высокой, с резкими изменениями показателей анализов и общего состояния.
От чего может быть геморрагический васкулит в период беременности, на ранних или поздних сроках вынашивания плода? Как показывают результаты наблюдения за тем, как проявляется рассматриваемое заболевание, непосредственно беременность может выполнять роль провоцирующего фактора. Таким образом, будущая мама может обнаружить признаки болезни или забеременеть по мере того, как геморрагический васкулит уже развивается.
Кроме того, болезнь Шенляйна-Геноха могут вызвать следующие факторы:
- вакцинация,
- инфекционные болезни верхних дыхательных путей,
- аллергические реакции на пищевые продукты,
- реакции на укусы насекомых,
- перегрев или переохлаждение,
- прочие триггеры.
Геморрагический васкулит на ранних сроках беременности и в последнем триместре может проявляться по-разному, однако, независимо от случая, первым признаком болезни всегда остаётся поражение кожных покровов. Это проявление можно определить и на первых этапах, когда заболевание только начинается, и после того, как будут обнаружены остальные признаки.
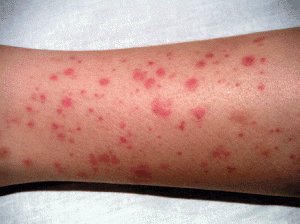
В большинстве случаев, поражение кожи представляет собой образование пурпур. Это мелкие пятнышки, которые можно распознать на ощупь. Размеры пурпур составляют не более 3-х миллиметров. Сыпь формируется симметрично и локализуется преимущественно на нижних конечностях – в области ступней и голеней. Далее, пурпуры могут распространяться по телу. Одновременны с сыпью можно заметить проявление других вариантов кожных поражений – эритему, везикулы и даже некротические участки.
Если болезнь сопровождается абдоминальным синдромом, то будущая мама может жаловаться на спастические боли в области живота. У беременной женщины возникают приступы тошноты и рвотные позывы. В рвотных массах может присутствовать кровь.
Диагностировать геморрагический васкулит можно, путём сбора анамнеза и тщательного обследования пациентки. Для начала врач изучает клиническую картину, используя методы аппаратной диагностики и лабораторные анализы. Например, в 50-ти процентах случаев, заболевание сопровождается вовлечением почек в патологический процесс. Таким образом, наличие в результатах анализов данных о макро и микрогематурии или протеинурии говорит о геморрагическом васкулите. Также, признаком болезни можно считать нефротический синдром, поражения лёгких и т. д.
Дополнительно, постановка диагноза может потребовать проведения рентгенографического обследования и эндоскопии. Только после получения фактов, подтверждающих или опровергающих геморрагический васкулит у будущей мамы, врач может задумываться о назначении индивидуальной терапии или отправлении пациентки к профильным специалистам.
Чем опасна данная форма заболевания? В большинстве случаев симптомы васкулита рассматриваемого вида исчезают уже в течение месяца. Тем не менее, к списку вероятных последствий может относиться инвагинация, кровотечения, перфорации сосудов ЖКТ. Высок риск перитонита, который может привести к летальному исходу. Если болезнь сопровождается поражением почек, то возможно развитие хронической недостаточности и, как следствие, потребность в диализе.
Геморрагический васкулит в первом триместре или на поздних сроках беременности может повлечь за собой задержку развития плода в утробе матери, выкидыш, привычное невынашивание.
Для того чтобы вылечить заболевание как можно скорее и избежать вероятных осложнений, необходимо своевременно обратиться к врачу. При условии получения адекватного лечения на ранних этапах, прогноз положительный.
Получить ответ на вопрос, что делать, чтобы ускорить процесс выздоровления, можно непосредственно у врача. Как правило, необходимо соблюдать постельный режим, диету и медикаментозную терапию. Беременной женщине нужно отказаться от продуктов, являющихся потенциальными аллергенами:
- красных овощей и фруктов,
- кофейной продукции и шоколада,
- цитрусовых,
- рыбы и морепродуктов,
- раков,
- мёда,
- пряностей,
- продуктов с добавками искусственного происхождения,
- полуфабрикатов,
- куриных яиц и т. д.
Если речь идёт о легкой форме или кожно-суставных проявлениях геморрагического васкулита, врач назначает пациентке нестероидные препараты, обладающие противовоспалительными свойствами. При наличии абдоминального или почечного синдрома, тяжёлых поражений кожных покровов, беременной женщине назначаются глюкокортикостероиды, антиагреганты и т. д.
Необходимые препараты назначаются будущей маме в дозе, соответствующей индивидуальным особенностям её организма. Как правило, в целях минимизации рисков, дозировка снижается. Если присутствуют инфекции, провоцирующие развитие васкулита, то лечение направлено в первую очередь на их устранения. Так, врачом могут выписываться антибактериальные и антибиотические фармацевтические средства.
Предотвратить развитие болезни можно, избегая инфекционных и хронических заболеваний, которые могут провоцировать геморрагический васкулит. Также необходимо соблюдать режим питания, вести правильный образ жизни, избегать взаимодействия с аллергенами. Устранение инфекционных болезней и крепкий иммунитет являются надежной защитой от геморрагического васкулита, в том числе, в период беременности.
источник
Большинство васкулитов относятся к аутоиммунным заболеваниям соединительной ткани. Точная причина развития этой патологии врачам до сих пор не известна. Считается, что в результате сбоя в работе иммунной системы организм начинает воспринимать собственные клетки как чужеродные и опасные объекты. Развивается специфическое воспаление, приводящее к разрушению клеток агрессивными аутоантителами. Большая роль в формировании заболевания у женщин отводится наследственности.
Некоторые формы васкулитов связывают с вирусной инфекцией. В частности, в развитии узелкового периартериита большую роль играет заражение гепатитом B. Вирусный гепатит C приводит к формированию криоглобулинемического васкулита. Не исключено влияние вирусов гриппа, герпеса и других на становление этой патологии.
Несмотря на то, что чаще всего васкулиты развиваются у мужчин, беременные женщины также не защищены от возникновения этой патологии. Болезнь преобладает у людей зрелого возраста. Обострения васкулитов отмечаются преимущественно зимой и ранней весной. Во время беременности развитие патологии возможно на любом сроке.
Выделяют три формы васкулитов в зависимости от локализации заболевания.
С поражением крупных сосудов:
- болезнь Такаясу (воспаление аорты);
- гигантоклеточный артериит (поражение сонной артерии).
С поражением сосудов среднего калибра:
- болезнь Кавасаки (встречается преимущественно у детей);
- узелковый периартериит (поражение суставов и почек).
С поражением мелких сосудов:
- болезнь Вегенера (поражение дыхательной системы и почек);
- микроскопический полиартериит (воспаление в сосудах легких и почек);
- геморрагический васкулит.
Форм васкулитов гораздо больше, и каждое из заболеваний имеет свои отличительные особенности. Во время беременности врачам обычно приходится иметь дело с обострением уже имеющейся болезни. Вновь возникшие васкулиты в период ожидания малыша встречаются достаточно редко.
Большое количество форм васкулитов объясняет разнообразие клинической картины. Проявления болезни будут зависеть от локализации процесса и выраженности поражения тех или иных сосудов. Первый эпизод заболевания начинается с повышения температуры тела, появления слабости и озноба. При отсутствии других признаков васкулита подобное явление часто принимают за обычную ОРВИ или грипп.
Многие формы васкулитов сопровождаются поражением кожных покровов. Существует несколько общих признаков, свойственных любому варианту васкулита:
- симметричность сыпи;
- появление отека, некроза и кровоизлияний;
- склонность к слиянию элементов сыпи.
Первичные элементы сыпи обычно появляются на ногах. Это могут быть пятна, узелки, язвы или эрозии. Чаще всего возникают плотные, хорошо различимые на ощупь образования, выступающие над поверхностью кожи. Элементы сыпи постепенно сменяют друг друга. Возможно распространение высыпаний на другие участки тела.
Поражение суставов встречается при узелковом периартериите и некоторых других формах системных васкулитов. Воспаление затрагивает мелкие суставы. При васкулитах отмечается появление следующих симптомов:
- симметричность поражения;
- боль в пораженных суставах;
- отек кожи вокруг суставов;
- ограничение подвижности органа.
При длительном течении заболевания возможно развитие деформирующих артрозов и полная неподвижность суставов. Боль в суставах сочетается с поражением кожи, мышц и других органов.
Воспалительный процесс в почках встречается при многих формах системных васкулитов. В большинстве случаев болезнь протекает тяжело со значительным нарушением функции органа. У беременных женщин отмечаются эпизоды повышенного артериального давления. Почечная гипертония может приобретать злокачественный характер и стать причиной прерывания беременности на любом сроке.
- Поражение сердца при васкулитах сопровождается множеством самых разнообразных симптомов:
Диагностикой и лечением системных васкулитов занимается врач-ревматолог. При обследовании в крови будущей мамы обнаруживаются специфические аутоиммунные антитела и другие маркеры, свойственные той или иной форме васкулита. Обязательно назначаются обычные анализы крови и мочи для оценки общего состояния беременной женщины. Специальные инструментальные исследования (ангиография, МРТ и другие) во время беременности проводятся по строгим показаниям.
Системные васкулиты – серьезная патология, способная нарушить нормальное течение беременности. Еще на этапе планирования ребенка многие женщины сталкиваются с самыми различными проблемами. Бесплодие и частые выкидыши заставляют проходить многочисленные обследования у врачей, и не всегда докторам удается быстро найти причину такого состояния. Довольно часто васкулиты сочетаются с антифосфолипидным синдромом, что в свою очередь снижает шансы на успешное зачатие ребенка.
Во время беременности обострение васкулита может привести к серьезным осложнениям:
- самопроизвольный выкидыш;
- преждевременные роды;
- отслойка плаценты;
- гиперкоагуляционный синдром (патология свертывающей системы крови).
Всем женщинам, страдающим васкулитом, необходимо заранее готовиться к предстоящей беременности. Перед зачатием ребенка следует посетить врача и пройти полное обследование. Планировать беременность можно только вне обострения заболевания. При наступлении беременности необходимо как можно раньше встать на учет у гинеколога и ревматолога. Такой подходит существенно повышает шансы на благополучный исход беременности и рождение здорового ребенка.
Для лечения системных васкулитов применяются препараты из следующих групп:
- антикоагулянты (угнетают функционирование свертывающей системы крови);
- антиагреганты (снижают активность тромбоцитов, разжижают кровь);
- кортикостероиды (уменьшают выраженность аутоиммунных процессов);
- противовоспалительные препараты (уменьшают отек, устраняют воспаление и снимают боль).
Все препараты назначаются врачом с учетом формы заболевания и срока беременности. Некоторые из известных средств могут применяться в I триместре, тогда как другие придется отложить до 12-14 недель. Если женщина уже принимает какие-либо лекарства против васкулита, ей следует посоветоваться с доктором о возможности их дальнейшего использования. Многие сильнодействующие препараты запрещены во время беременности. После осмотра врач сможет подобрать другие эффективные средства, безопасные для женщины и ее малыша. После рождения ребенка схему терапии необходимо пересмотреть.
источник
Как распознать и что необходимо знать об этом заболевании.
Лирическое отступление: когда в институте мы изучали краткий курс педиатрии, то заболевание «геморрагический васкулит», или «болезнь Шенлейн-Геноха» запомнилась мне интересными фамилиями врачей, впервые описавших её много лет назад. Как гладко складывалась теория патогенеза и клиники этой болезни, перетекающей с кожи на суставы, с суставов на органы брюшной полости, а потом, возможно, и почки. Все было ясно и понятно, и я готова была рассказать об этой болезни любому преподавателю.
И совсем иной оказалась картина в тот момент, когда через много лет после получения врачебного диплома, когда все было «разложено по полочкам», этот диагноз был поставлен моему собственному ребенку врачом приемного покоя инфекционного корпуса ГКБ № 40, куда ночная «скорая» привезла нас исключать менингококковую инфекцию.
Сегодня многие специалисты близки к мнению, что геморрагический васкулит – это, скорее, синдром, а не самостоятельное заболевание, которое развивается у детей при нарушениях работы иммунной системы, вызванных факторами, которые не всегда удается выявить. Но совершенно ясно, что геморрагический васкулит – это системный иммунокомплексный ответ организма на некий фактор, который запустил патологическую цепочку.
По литературным данным, чаще всего причиной геморрагического васкулита могут быть перенесенные ребенком накануне ОРВИ, ангины, тяжелые заболевания соматического профиля – прежде всего, органов ЖКТ, прием антибиотиков, пищевая, лекарственная и вообще любая аллергия, проведенная вакцинация, стресс, травмы и даже укусы насекомых. Важен временной период – это 2-3 недели от воздействия причинного фактора до появления первых признаков болезни. И все же, я Вас уверяю, на сегодня в Екатеринбурге ни один специалист не даст ни одной маме точный ответ, что в данном конкретном случае стало причиной болезни её ребенка. Дело в том, что при геморрагическом васкулите происходит образование иммуноглобулинов класса А, поэтому если даже удастся немедленно провести диагностику на пищевые или дыхательные аллергены, то при таком исследовании будет определяться класс иммуноглобулинов Е и по нему можно будет судить только об общем аллергофоне у ребенка, а не о причине гемваскулита.
Некоторые авторы пишут, что вакцинация иногда приводит к геморрагическому васкулиту, сразу же отмечая, что его нельзя рассматривать как аргумент против её проведения. Но, на мой взгляд, в таком случае её нельзя рассматривать и как аргумент «за» — слишком уж серьезными могут оказаться последствия такого «последствия». И хочется обратить ещё раз внимание мам на использование антибиотиков при «детских инфекциях», иногда не совсем по поводу. Гемваскулит – это реальный пример того вреда, который из лучших побуждений мы сами можем нанести здоровью ребенка. Теперь, опираясь на собственный опыт, хочется вспомнить и различные атопические и аллергические состояния у ребенка – сезонную аллергию, аллергический ринит, кожные высыпания, аллергию на шерсть животных и на отдельные пищевые продукты. Не стоит занижать их значение и стоит — рассматривать их, особенно если аллергическая предрасположенность идет сразу по нескольким направлениям, как очень серьезный сигнал.
Своеобразный «пик» обострений геморрагического васкулита (а это хроническое заболевание, рецидив которого может произойти в любой момент) и новых случаев болезни в Екатеринбурге, по наблюдению педиатров, приходится на конец мая — начало июня. При заболевании у ребенка в крови образуются иммунные комплексы, которые вызывают асептическое воспаление стенок мелких сосудов кожи, суставов, кишечника, почек, иногда – легких и головного мозга. На месте этого воспаления возникают микроскопические кровоизлияния, некоторые авторы называю его «системным микротромбозом».
По клинике болезни геморрагический васкулит может проявиться как кожная (самая легкая), суставная, абдоминальная, почечная или смешанная форма. Бывают и молниеносные случаи болезни, когда ребенок гибнет вскоре после начала болезни. У нас в городе таких случаев не было достаточно давно, но свежих случае геморрагического васкулита за год происходят несколько десятков. И иногда течение болезни может оказаться достаточно тяжелым.
Сыпь, на которой начинается и заканчивается кожная форма гемваскулита, можно сказать, типична. Но в том случае, если ребенок лежит с высокой температурой (которая здесь также может быть), её не всегда сразу можно отличить от сыпи при менингококковой инфекции. Сыпь при геморрагическом васкулите чаще всего располагается симметрично на ногах, ягодицах, около крупных суставов, иногда поднимается до области пупка. Не бывает её на шее и лице. Эта сыпь также может легко возникнуть в местах складок одежды, постели, при небольшом щипке – даже есть одноименный «симптом щипка». Сыпь геморрагическая, отдельные её элементы в начале заболевания могут отличаться только размерами. Она немного выступает над кожей и не исчезает при надавливании. Затем, при «подсыпаниях», которые часто происходят во время болезни, элементы сыпи могут отличаться – одни будут свежими, темно-красными, мелко- или крупно-точечными, другие уже начнут «отцветать». При очень большой распространенности сыпи и крупных очагах может возникнуть даже очаговый некроз кожи.
Боли в суставах. Причина боли в суставах при гемваскулите – это тоже поражение мелких сосудов, но не кожи, а самих суставов. Часто сыпь и боль в суставах проявляют себя вместе, в других случаях суставы у ребенка (чаще всего – крупные) начинают болеть через несколько дней после появления сыпи. Боли в суставах при гемваскулите обычно не длятся долго – иногда всего день-два, сустав при этом может быть немного опухшим, над ним может сгущение сыпи.
Боли в животе и другие симптомы со стороны желудочно-кишечного тракта. К сожалению, гемваскулит – это заболевание системное, и оно не минует мелкие сосуды, расположенные в стенках кишечника и брыжейке кишки. По опыту ДГКБ № 9, при выраженных болях в животе, когда геморрагический васкулит начинается как абдоминальная форма и у ребенка нет сыпи, такие дети могут попасть даже под наблюдение хирургов. Боль в животе при геморрагическом васкулите — это боль около пупка, интенсивная, схваткообразная. Часто она сопровождается тошнотой и рвотой с прожилками крови или стулом с примесью крови (следствие микрокровооизлияний в стенки желудка и кишечника). Эти боли не всегда снимаются спазмолитиками, которые применяются в педиатрии, в частности, папаверином. Детские хирурги предпочитают в этих случаях использовать другие препараты – например, но-шпу и платифиллин.
Поражение почек. К сожалению, поражение почек – это прямое следствие основного патогенетического механизма геморрагического васкулита. Проявиться оно может не сразу, а спустя несколько месяцев или даже лет после последнего обострения заболевания. К счастью, почки у детей при геморрагическом васкулите страдают не так часто, как в том случае, если первый приступ болезни произошел у взрослого пациента.
Но все же настороженность в плане развития гломерулонефрита у ребенка у всех родителей, дети которых перенесли даже один эпизод гемваскулита, должна быть. Что это значит? Это значит, что нужно обращать внимание на появление тревожных симптомов – отечности лица, которая чаще всего бывает утром, появление крови в моче или мутной мочи. А также в первые полгода после последнего обострения раз в 7-10 дней сдавать общий анализ мочи ребенка (на предмет обнаружения в нем эритроцитов и белка) и реже – потом, и ещё обязательно – после каждого ОРЗ или другого перенесенного заболевания. Хронический гломерулонефрит при геморрагическом васкулите не всегда успешно лечится и может стать причиной даже хронической почечной недостаточности.
Чаще всего геморрагический васкулит у детей протекает в смешанной форме, где цепочка кожа-суставы-живот-почки – показывает на распространенность и тяжесть болезни. Но хочется обнадежить родителей, чьи дети заболели гемваскулитом, что по наблюдению очень многих педиатров, часто болезнь ограничивается единственным эпизодом.
Лечат гемваскулит в стационаре. Только при легкой кожной форме теоретически можно рассматривать лечение на дому, с соблюдением строго постельного режима в течение 2-3х недель от момента последних высыпаний и при условии немедленного обращения к врачу при появлении болей в суставах или животе. Детям обычно назначают дезагреганты и препараты, улучшающие микроциркуляцию – в частности, курантил и трентал. Не всегда маленькие дети с большой радостью пьют их, особенно трентал и его отечественный аналог – пентоксифиллин, ввиду их горечи. Импортный трентал, по мнению моего ребенка, оказался чуть более приятным на вкус. Однозначно, так или иначе, принимать эти лекарства надо – в том числе и для улучшения работы всех мелких сосудов организма, поражение которых сначала может быть и не заметно.
Используются при лечении гнемваскулита и более серьезные медикаменты – в том числе, преднизолон и гепарин и его аналоги. Что хочется сказать родителям по их поводу – здесь стоит слушать то, что говорит врач и понимать опасность возможных последствий при отказе вообще от всех «капельниц» или только от «уколов в живот». Для назначения преднизолона при васкулите есть свои показания. Гематологи считают, что его назначение при первом приступе болезни повышает риск рецидивов в будущем, но все-таки назначать или отменять этот препарат должен врач, ориентируясь на клинику и состояние ребенка. Гепарин – это отдельная тема. Он нужен для восстановления микроциркуляции, при тяжелых формах его применяют всегда. Доктора при его назначении ориентируются на число тромбоцитов у ребенка и на данные коагулограммы, которую в детской интерпретации с высокой достоверностью делает лаборатория ОДКБ № 1. Стационара, где детей с геморрагическими васкулитами лечат и наблюдают, два – это ДГКБ № 11 и ОДКБ № 1. В последней больнице также есть консультанты, которым можно показать ребенка с этим заболеванием.
Профилактика геморрагического васкулита у относительно здорового ребенка – это мудрость родителей и советы врачей. Профилактика рецидива этой болезни у уже переболевшего ребенка – это мудрость родителей, умноженная на опыт и совершенные ранее ошибки.
источник
Системный васкулит (СВ) – группа разнородных по причине и клиническим проявлениям заболеваний, основной чертой которых является воспаление стенок сосудов, первичное или вторичное по отношению к основному заболеванию. Симптомы васкулита очень разнообразны, зависят от калибра поражённых сосудов и наиболее вовлечённых в процесс систем. Поэтому иногда длительное время трудно установить правильный диагноз, особенно при отсутствии кожных изменений, когда основные жалобы связаны с нарушением функции внутренних органов. По этой же причине СВ является общемедицинской проблемой, требующей коллегиального подхода, слаженной работы различных специалистов. Для составления целостной картины болезни пациентам необходимо быть внимательным к своему здоровью, а врачу – к каждому симптому, о котором рассказывает больной.
СВ относятся к редким патологиям, но за последнее время отмечается тенденция к росту их распространённости, которая составляет от 0.4 до 14 на 100 тыс. населения. Мужчины болеют чаще женщин, а городские жители чаще сельских. Пик заболеваемости по возрасту приходится на 40 – 50 лет, за исключением «детских» васкулитов – геморрагического (болезнь Шенлейн-Геноха) и болезни Кавасаки, которые возникают у детей и подростков. Чаще болезнь начинается весной или осенью.
В целом, причиной развития всех васкулитов является патологическая иммунная реакция, при которой эндотелиальные клетки, выстилающие внутреннюю поверхность сосудов, организм начинает воспринимать как чужеродные и стремится их ликвидировать, в результате чего развивается воспаление и повреждение. Факторы риска таких событий делятся на:
- Внутренние. Ревматологические и онкологические заболевания, сахарный диабет, гипертоническая болезнь, детский и пожилой возраст, отягощённая наследственность по иммунопатологическим состояниям (васкулитам, ревматологии), аллергия в анамнезе, очаги хронической инфекции (кариозные зубы, ЛОР-инфекции, фурункулёз, грибковое поражение).
- Внешние. Различные острые инфекции (см. классификацию), избыточная инсоляция и переохлаждение для васкулитов кожи, тяжёлые физические и эмоциональные нагрузки, химические вещества, в первую очередь лекарства.
Довольно часто, несмотря на тщательный опрос и обследование, причину и предрасполагающий фактор выявить не удаётся.
Так же, как и причины, остаётся малоизученным. Хотя несомненно участие иммунной системы в повреждении сосудистой стенки, иногда не удаётся выявить специфические маркеры усиления или извращения её активности. При воздействии провоцирующих факторов или обострении фоновых заболеваний происходит формирование антител к компонентам выстилки сосудов или осаждение на них циркулирующих антител, что привлекает в очаг лейкоциты. Развивается повреждение эндотелия, увеличивается проницаемость сосуда (формируется отёк прилегающих тканей), усиливается тромбообразование, т.к. из разрушенных клеток эндотелия высвобождаются вещества, привлекающие тромбоциты. Как результат – нарушение кровообращения в тканях, ишемия или кровоизлияния, что сопровождается болевыми ощущениями и изменением функции вовлечённого органа.
Подбирается индивидуально, с учётом вида васкулита, его стадии, степени активности, а также фоновых и сопутствующих заболеваний. Целями терапии являются увеличение продолжительности жизни, снижение риска осложнений и необратимых изменений органов, достижение ремиссии максимальной длительности и профилактика обострений. Лечение должно иметь минимальное количество побочных эффектов, учитывая длительность применения препаратов, часто репродуктивный или детский возраст больных.
Диета – гипоаллергенная, щадящая, для снижения нагрузки на иммунную систему, профилактики раздражения и повреждения слизистых оболочек. Режим в остром периоде постельный, предупреждающий травматизацию.
Все применяемые препараты относятся к сильнодействующим, а прерывание курса или неправильное их использование опасно не только усугублением течения васкулита, но и лекарственной интоксикацией. Поэтому перед началом терапии каждому пациенту нужно детально понимать схему приёма, цели лечения, признаки побочных эффектов и настроиться на сотрудничество с врачом в борьбе с болезнью, дисциплинированное выполнение назначений.
Основные группы применяемых лекарственных средств – это глюкокортикостероиды (ГКС) и цитостатики.
Назначают сначала в максимальной «подавляющей» дозе на 3 – 4 недели, после достижения клинического и лабораторного эффекта постепенно снижают до поддерживающей, обеспечивающей ремиссию, и продолжают до нескольких лет. Иногда используют пульс-терапию – прерывистое лечение большими дозами, при устойчивости к стандартному лечению или для индукции ремиссии при высокой активности процесса. ГКС – основной метод лечения для височного артериита и артериита Такаясу, синдрома Черджа-Стросс, в составе комбинированной терапии тяжёлых поражений почек и желудочно-кишечного тракта.
Циклофосфамид, азатиоприн, метотрексат, циклоспорин. Применяются по индивидуальным схемам, лечение длительное, в течение нескольких лет.
Показана эффективность при многих васкулитах экстракорпорального метода детоксикации – плазмафереза, когда из организма удаляются патологические иммунные комплексы. Используется в комбинации с вышеуказанными лекарствами.
В качестве терапии, влияющей на механизм повреждений органов при СВ, назначаются препараты, предотвращающие тромбообразование и препятствующие воспалению, основной из них – гепарин, например, при ПШГ, антиагреганты (ацетилсалициловая кислота, курантил), а также пентоксифиллин, особенно при симптомах ишемии тканей, поражении кожи и почек.
Антибактериальная терапия целесообразна при наличии очагов инфекции, признаков воспаления в почках, а также рецидивирующем течении кожной формы васкулита.
Противовирусные препараты назначает инфекционист, при диагностировании активной вирусной инфекции, высокой вирусной нагрузке.
Энтеросорбенты связывают токсины и биологически активные вещества, выделяемые в просвет кишечника, их приём также обоснован. Используются полифепан, энтеросгель.
Хирургическое лечение показано при критических сужениях просвета сосуда, тромбозе, сопровождающихся выраженной ишемией органов и тканей в зоне кровоснабжения данного сосуда; некрозах; стенозе дыхательных путей; рецидивирующих лёгочных кровотечениях; перфорациях стенки кишечника.
- здоровый образ жизни;
- применение лекарств только по назначению и под контролем врача;
- своевременное и квалифицированное лечение инфекций, фоновых для васкулитов заболеваний;
- раннее обращение за медицинской помощью при симптомах СВ.
СВ – группа серьёзных заболеваний, требующих комплексного подхода к диагностике и лечению, взаимодействия врачей различных специальностей, а также высокой дисциплинированности больного в процессе лечения. При соблюдении таких условий высока вероятность благоприятного исхода.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
Васкулит, или сосудистое воспаление, является серьезной системной патологией. Существует множество ее разновидностей, при которых могут поражаться как мельчайшие капилляры, так и крупные артериальные стволы.
Как выявить болезнь на ранней стадии, и на какие тревожные симптомы васкулита следует обратить внимание в первую очередь? Ответы на эти вопросы вы найдете в обзоре и видео в этой статье.
Васкулитом в медицине принято называть обширную группу патологий, связанных с воспалением стенки кровеносных сосудов любой локализации.
Такое заболевание вызывает нарушение нормального функционирования системы кровообращения:
- кровь не может свободно транспортироваться;
- снижается поступление кислорода и нутриентов к тканям;
- нарушается транспорт углекислого газа и продуктов обмена клеток.
В практической медицине пользуются несколькими классификациями заболевания.
В зависимости от причины васкулит делится на:
- первичный, являющийся самостоятельной нозологической единицей;
- вторичный, возникающий вследствие другого патологического процесса в организме.
Обратите внимание! Первичный васкулит, как правило, не заразен. А вот некоторые формы вторичного воспаления сосудов (например, при менингите) могут представлять серьезную эпидемиологическую опасность.
Также существует классификация заболевания, основанная на типе пораженных сосудов.
В зависимости от калибра сосудов, подвергшихся воспалению, выделяют:
- васкулиты с поражением мелких сосудов;
- воспалительные поражения артерий среднего калибра;
- васкулиты крупных сосудов.
- микроскопический полиартериит;
- гранулематоз Вегенера;
- идиопатический васкулит церебральных сосудов;
- ангиит Чардж-Стросс.
- васкулиты при группе ревматических заболеваний, СКВ;
- инфекционные васкулиты (+ при ВИЧ);
- лекарственные васкулиты.
В зависимости от преимущественной локализации патологического процесса выделяют васкулит сосудов мозга, лёгких, верхних мили нижних конечностей, глаз, кожи и др.
Клинические проявления от типа и особенностей течения заболевания у каждого конкретного пациента. Некоторые формы сосудистого воспаления поражают лишь капилляры кожи, вызывая незначительный дискомфорт, другие становятся причиной острого нарушения кровообращения внутренних органов и даже могут стать причиной смерти.
Первым симптомом, встречающимся у 90% больных, является лихорадка различной степени выраженности. Повышение температуры – один из механизмов защиты организма, развивающийся на фоне серьезного воспаления любой локализации. Обязательно дочитайте до конца эту статью, чтобы узнать какие симптомы васкулита должны побудить вас к медицинскому обследованию.
При этом гипертермия при васкулите имеет ряд отличительных особенностей:
- она непостоянна, бестемпературные периоды у больных сменяются острым лихорадочным состоянием и наоборот;
- для нее характерны ежесуточные колебания;
- нередко пик температуры сопровождается появлением геморрагических кожных высыпаний.
Среди прочих симптомов, сопровождающих течение васкулита, чаще всего встречаются:
- слабость в течение дня;
- быстрая утомляемость (как физическая, так и умственная);
- тошнота, рвота;
- ухудшение аппетита;
- головные боли;
- кожная бледность;
- мышечные боли;
- ослабление или извращение всех видов чувствительности (парестезии);
- ухудшение зрения;
- обморочные состояния;
- воспалительные поражения кожи и слизистых.
Васкулит мелких сосудов, расположенных близко к коже всегда сопровождается появлением небольших кровоизлияний. По мере прогрессирования воспаления они распространяются как вширь, так и вглубь, последовательно поражая нервные окончания, мышцы и суставы.
Типичным проявлением геморрагического васкулита становится обильная пальпируемая пурпура, локализующаяся по всему телу и скапливающаяся в области крупных суставов.
Васкулиты артерий, питающих внутренние органы, приводят к их острой ишемии и развитию характерной симптоматики. Так, нарушение кровоснабжения органов мочевыделения сопровождается клиникой гломерулонефрита и почечной недостаточностью, сердца – проявлениями ИБС.
Особенно опасно развитие у пациента признаков поражения сосудов при системных васкулитах, поскольку такие заболевания характеризуются длительным прогрессирующим течением и имеют множество осложнений.
Если у вас или у кого-то из близких наблюдаются симптомы, похожие на васкулит, немедленно обратитесь за медицинской помощью.
Помните: больного как можно раньше должен осмотреть врач, чтобы назначить комплексное и эффективное лечение.
Медицинская инструкция рекомендует пациентам с подозрением на васкулит обследоваться у ревматолога, однако может потребоваться консультация гематолога, инфекциониста, невропатолога и др.
Цена промедления может быть слишком высока. Оставленный без внимания специалистов воспалительный процесс в сосудах может привести к серьезным осложнениям, среди которых внутренние (лёгочные, желудочно-кишечные) кровотечения, острая недостаточность почек, тромбозы, инфаркт миокарда. Нередко это становится причиной инвалидизации или даже летального исхода.
источник
Сыну моей подруги поставили диагноз «геморрагический васкулит». Расскажите, пожалуйста, чего ждать от этого заболевания? С уважением, Алия.
Геморрагический васкулит относится к группе «банальных», на первый взгляд, аллергических заболеваний, правда, с поражением не только кожных покровов, но и сосудистой стенки. По сути же это капилляротоксикоз – очень серьёзный недуг, напоминающий снайпера, притаившегося в самом укромном уголке нашего организма и прицельно поражающего мишень за мишенью.
Снайпером этим является первопричина васкулита – аллергия, а мишенями – наши внутренние органы и ткани. Что же может вызвать подобную аллергическую реакцию? Любой аллерген, попавший в организм человека из окружающей нас среды либо с продуктами питания, либо через кожные покровы или лёгкие. Именно с этим связан полиморфизм аллергических проявлений болезни: слишком много самых разных аллергенов встречаем мы на своём пути. А где «обитают» эти аллергены?
В крови, с током которой они распространяются по всему организму и «оседают» то тут, то там, вызывая проявления, которые мы привыкли считать симптомами аллергии. Первой на аллергическую экспансию реагирует кожа. Она насквозь пронизана капиллярами, в которых и происходит «пусковая» реакция антиген-антитело. В результате изменяется проницаемость сосудов, и пораженные болезнью клеточные элементы крови мигрируют сквозь сосудистую стенку в окружающие их ткани, вызывая те или иные кожные проявления.
Кожа – это зеркало внутреннего состояния всего организма в целом и каждого органа в отдельности. Так человек, ещё не поняв, что с ним происходит, узнаёт о неполадках внутри себя.
И количество веществ, выступающих в роли токсинов, растет в геометрической прогрессии. У младенцев в этой роли может выступить даже слишком наваристый куриный бульон или очередная календарная прививка, словом, всё то, что «шокирует» сосуды новорожденных. А если речь заходит о взрослых, то наряду с «общепринятыми» причинами аллергизации в авангард выходит ещё один мощный фактор – тлеющая внутри нас инфекция.
Патогенные микроорганизмы, проникшие внутрь человека и ничем не проявляющие себя до поры до времени или же, напротив, демонстративно заявляющие о себе кариесом, хроническим ринитом или тонзиллитом, лекарственными гепатитами, постоянно рецидивирующим герпесом – да и много ещё чем, начинают вести настоящую войну с нашими сосудами. Именно инфекционная составляющая играет при диагнозе «геморрагический васкулит» роль снайпера, стреляющего на поражение. И чем дольше находится в организме очаг инфекции, тем опаснее последствия такого «сражения».
Инфекционные токсические вещества, накапливающиеся годами, дебютируют, поражая не только кожу, но и суставы, печень, почки, сердечную мышцу. Сложность заключается в том, что проявления такого дебюта на коже – покраснения, лёгкий зуд, отёчность, небольшая температура – замечают сразу и тут же начинают лечить. А вот то, что происходит параллельно внутри организма и скрыто от глаз – недооценивается, что в свою очередь приводит к нежелательным осложнениям и затягивает выздоровление.
Точности ради следует сказать, что спровоцировать геморрагический васкулит может всё, что угодно: лекарства, еда, травма, аутоиммунные процессы и даже наследственная предрасположенность. Словом, геморрагический васкулит – это полиэтиологическое заболевание, возникающее, как правило, в результате многоступенчатого взаимодействия инфекции и организма, то есть его аутоиммунного ответа на очаги инфекции. И от степени выраженности такой реакции организма напрямую зависит тяжесть течения болезни и его проявлений.
Вариантов заболевания несколько, однако особенно опасной считается молниеносная, или некротическая форма болезни, встречающаяся в детском возрасте. На коже и слизистых внезапно появляются многочисленные геморрагические пятна, пузыри, папулы, узелки, которые могут самостоятельно исчезать и вновь неожиданно появляться. Такая цикличность очень характерна для геморрагического васкулита и свидетельствует о том, что в процесс болезни вовлекаются всё новые и новые внутренние органы и ткани: суставы, почки, сердце…Прогноз – самый неутешительный. К счастью, встречается эта форма заболевания довольно редко.
На практике гораздо чаще мы имеем дело с доброкачественным кожно-суставным вариантом течения геморрагического васкулита. Кроме того, в процессе может участвовать только кожа. Такая форма считается наиболее лёгкой, лечится довольно успешно и имеет благоприятный прогноз.
Если же заболевание затрагивает внутренние органы, то его тяжесть и перспективы развития зависят от степени поражения того органа, который вовлечен в инфекционно-аллергический процесс. И вот тут на первое место выходит ранняя диагностика заболевания.
Проявления на коже, как вы понимаете, заметны сразу, но в дальнейшем, чтобы правильно поставить диагноз, их приходится дифференцировать с целой группой заболеваний, сопровождающихся похожими высыпаниями. Это и гипертония, и сахарный диабет, и лекарственные аллергии, и многое другое. Решающее значение в данном случае приобретает анамнез заболевания, консультации специалистов смежных специальностей и иммуноаллергологическое лабораторное обследование пациента.
К сожалению, никаких специфических лабораторных показателей не существует, поэтому правильный и вовремя поставленный диагноз зависит от квалификации лечащего врача. Для геморрагического васкулита характерно сочетание нескольких симптомов: кожных изменений, проявлений поражения суставов в сочетании с поражением почек и желудочно-кишечного тракта в той или иной степени. Именно такая тетрада должна заставить врача задуматься о постановке диагноза «геморрагический васкулит».
Любое лечение заключается в устранении причины болезни. А как можно прервать цепочку иммуноаллергизации организма? Только одним способом – восстановить иммунные механизмы защиты и нейтрализовать болезнетворные антигены, санировав все возможные очаги инфекции. Для достижения этих целей применяют десенсибилизирующую и антибактериальную терапию. Активизировать иммунную систему помогают современные иммунокорректоры. Для укрепления сосудистой стенки показаны витамины, а так же средства, улучшающие трофику тканей в сочетании с антикоагулянтами в строго индивидуальной дозировке. В тяжёлых случаях применяют гормоны и цитостатики. Наружное лечение кожных проявлений в данном случае вторично и имеет вспомогательное значение. Направлено оно, в первую очередь, на восстановление эластичности и плотности сосудистой стенки.
Все больные аллергическим васкулитом подлежат постановке на диспансерный учет с последующим наблюдением. Прогноз в целом благоприятен. Дети поправляются в 60% случаев, причём с течением времени при правильном лечении остаются только кожные проявления. Взрослым пациентам необходимо уделить максимальное внимание состоянию почек, именно от их сохранности чаще всего зависит исход заболевания.
Образ жизни больных геморрагическим васкулитом с самого начала требует режима ограничения физических нагрузок и снижения воздействия солнечной инсоляции. Для полноты лечения и в качестве улучшающей прогноз терапии применяют народные средства.
В домашних условиях можно приготовить множество лекарственных микстур и отваров из подручных средств.
Чаще всего для этих целей используют гвоздику, руту и цветы горной арники. Делают это следующим образом: 3 лимона и 500г сахара пропускают через мясорубку, добавляют 0,5 л водки и 1 столовую ложку гвоздики. Переложив смесь в 3-хлитровую банку, заливают её доверху тёплой водой и настаивают две недели в тёмном месте. Затем процеживают и принимают на протяжении всего курса лечения по 2 ст. ложки 3 раза в день до еды.
Настойка арники готовится еще проще: смешивают 1 часть арники и 20 частей 70% спирта, настаивают неделю, затем процеживают и принимают по 30-40 капель 3 раза в день.
Руту применяют наружно: 1 часть листьев сухой руты смешивают с 5 частями растительного масла, настаивают смесь две недели. Смазывают пораженные участки кожи 3 раза в день.
Можно пить чай из цветков лабазника и отвар из бузины. Он не только снимет воспаление, но и подлечит суставы, мягко очистит весь организм в целом, нормализовав работу желудочно-кишечного тракта. Готовят этот отвар так: 1 ст.л. цветков бузины заваривают стаканом кипятка и распаривают на водяной бане в течение 10-15 минут. Затем остужают отвар в течение 30 минут, не снимая крышки, процеживают, отжимают через стерильную марлю, доливают стаканом кипятка и пьют по полстакана 3 раза в день до еды.
Наверняка каждый, кто столкнулся с проявлениями геморрагического васкулита, уже предупрежден о том, что ни пить, ни курить при этом диагнозе нельзя.
Ведь и никотин, и алкоголь поражающе действуют на сосуды, усугубляя тяжесть течения болезни. Необходимо знать и о том, что инфекционно-аллергическая природа геморрагического васкулита не даёт возможности говорить о его стопроцентном излечении. Течение болезни может быть непредсказуемым, как и сама аллергия, её вызывающая.
Поэтому пациентам с таким диагнозом необходимо, прежде всего, научиться правильно и с уважением относиться к своему здоровью: контрастные ванны для ног, вечерние прогулки, стакан тёплого молока на ночь, полноценный сон, дозированные физические нагрузки. Одним словом, здоровый образ жизни – залог длительной ремиссии, порой продолжающейся десятилетиями, а значит – и полноценной нормальной жизни.
источник






