Создавая семью, каждая пара предполагает возможность продолжения рода — рождение детей и их воспитание. Но проходит год-два, а беременность так и не наступает. Если пара всё это время ведёт регулярную половую жизнь и не пользуется никакими контрацептивами, то по прошествии такого срока появляются определённые тревоги и волнения по поводу возможности зачатия малыша. Причин этому может быть две, и обе они касаются здоровья — здоровья мужчины и здоровья женщины, желающих родить ребёнка.
Оставим на время тему мужского репродуктивного здоровья и поговорим о женском.
По данным медицинской статистики, в последние годы наблюдается рост случаев бесплодия среди девушек, достигших репродуктивного возраста. Наверное, для каждой девушки узнать о своей невозможности зачать и родить ребёнка — самое страшное, что может случиться в жизни. Диагноз «бесплодие» не позволяет испытать радость материнства. А для многих женщин отсутствие ребёнка — это неполноценная семья.
В связи с этим очень важно знать признаки возможного бесплодия у девушки. Это позволит своевременно провести всестороннее обследование, назначить и провести необходимые лечение и медицинские процедуры по реактивации репродуктивности женского организма.
Существует ряд причин, наличие которых может препятствовать наступлению беременности, вынашиванию и рождению ребёнка:
- Гормональные дисфункции, проявляющиеся нарушением функционирования яичников и других органов, отвечающих за выработку гормонов — гипофиз, гипоталамус, надпочечники и щитовидная железа. Бесплодие в этом случае неизбежно.
- Эндометриоз матки. Это заболевание чревато образованием рубцов. Если во внутренних органах половой системы пациентки замечены признаки этого заболевания, то следует опасаться бесплодия.
- Симптомами бесплодия могут служить и патологические изменения в матке — такие как полипоз, миомы, двурогость матки или наличие внутриматочной перегородки. Все эти патологии могут быть врожденными, но могут и возникать в процессе жизни.
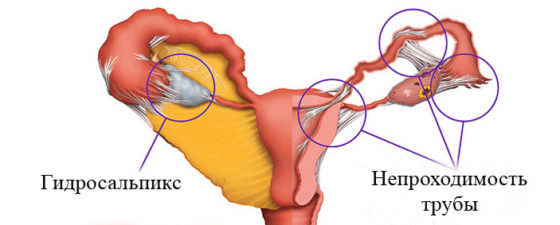
- Закупоривание маточных труб — трубное бесплодие. Возникает оно вследствие образования спаек в маточных трубах.
- Наличие спаек в области малого таза. Образоваться такие спайки могут вследствие какого-либо воспаления или оперативного вмешательства. Подобные спайки могут возникнуть между маточной трубой и яичником, что делает невозможным попадание яйцеклетки в матку для оплодотворения.
- Хромосомная патология. Это довольно редкая патология, но, тем не менее, она приводит к стерильности женщины.
- Иммунологический фактор. Этот вид бесплодия тоже довольно редкий. При данном виде нарушения в детородной системе женщины вырабатываются антиспермальные тела, препятствующие проникновению сперматозоидов в матку, что делает невозможным оплодотворение яйцеклетки.
- Психологический фактор. К этому случаю относят две причины — страх беременности и родов; нежелание иметь ребёнка от конкретного полового партнёра.
Различают два вида бесплодия — абсолютное и относительное.
Абсолютное бесплодие — наиболее страшная его разновидность, которая не лечится. Обуславливается такой вид бесплодия неправильным развитием организма человека, например, при полном отсутствии какого-либо репродуктивного органа или его части (матки, яичников).
Относительное бесплодие не носит необратимый характер и после определённых мероприятий может быть успешно преодолено, что в свою очередь позволит вести нормальный образ жизни и иметь здоровое потомство.
Помимо видов бесплодия различают также две его степени:
- первичное бесплодие (первая степень) — бывает у девушек, которые ни разу в жизни не были беременны;
- вторичное бесплодие (вторая степень) — встречается у женщин, которые были беременны и могут уже иметь ребёнка, но в настоящее время имеют определённые проблемы с зачатием. Такой вид бесплодия диагностируется приблизительно у 45% женщин, которые, как подтверждается позже, имеют различные гинекологические заболевания, следствием которых обычно является образование спаек. Нередко на способность зачатия оказывают влияние проведённые ранее операции на внутренних половых органах (в том числе и искусственные медицинские аборты).
Первые симптомы возможного развития бесплодия появляются у девушек ещё в пубертатном периоде (в период полового созревания), и к ним относятся следующие признаки:
- врождённые нарушения и дисфункции половых органов девушки;
- позднее начало менструаций — менархе в очень позднем возрасте (после 16 лет);
- скудные менструальные выделения;
- длительный (продолжительный) менструальный цикл;
- нерегулярность месячных кровотечений;
- хронические заболевания;
- проблемы нервной системы;
- инфекционные заболевания половой системы.
Следует обращать внимание на физическое развитие девочки. Если она ощутимо отстаёт (сильная худоба — до 45 кг) или опережает (избыточный вес — свыше 90 кг) в развитии своих сверстниц, то в будущем это может привести к бесплодию.
источник
Согласно статистике ВОЗ, примерно каждая седьмая семья сталкивается с проблемой бесплодия. Под бесплодием понимается неспособность сексуально активной супружеской пары детородного возраста воспроизвести потомство. Такой диагноз ставится, если беременность не наступает после года половой жизни без использования каких-либо контрацептивов. Около половины таких случаев приходится на первичное бесплодие, когда беременность у женщины еще ни разу не наступала. Ко вторичному относятся проблемы с репродукцией, если беременность уже была, пусть даже внематочная, замершая, с выкидышем на раннем сроке.
Основные причины бесплодия связаны с гормональными и анатомическими патологиями различного происхождения. К примеру, из-за нарушения менструальной функции не происходит овуляция, или недоразвитость матки делает невозможной имплантацию эмбриона. Причин таких бывает множество, причем они могут комбинироваться между собой.
Современные исследования в гинекологии показали, что типы бесплодия можно сгруппировать по разным признакам. Прежде всего, это первичное и вторичное бесплодие. Каждое из них делится на несколько видов.
- В зависимости от пола партнера, имеющего проблемы с фертильностью, различают мужское, женское, комбинированное бесплодие.
- В зависимости от возможности исправить причины, делят бесплодие на абсолютное и относительное.
- По связи с типом нарушений репродуктивной системы бесплодие бывает:
- эндокринное;
- трубное;
- связанное с эндометриозом,
- иммунологическое,
- психологическое;
- невыясненной этиологии.
Первичное бесплодие у мужчин встречается так же часто, как и у женщин. Такой диагноз могут поставить, если у одной или нескольких партнерш, с которыми были сексуальные контакты без предохранения, ни разу не наступила беременность. Причины такого состояния могут быть разными, врожденными и приобретенными. К примеру, сюда можно отнести:
- аномалии половых органов (крипторхизм, отсутствие, недоразвитие яичек или семенных протоков, гипоспадия);
- генетические патологии;
- варикоцеле;
- инфекционные заболевания (ЗППП, эпидидимит, паротит);
- эндокринные нарушения.
Лечение первичного бесплодия должно быть направлено на устранение его причины. Добиться зачатия естественным образом обычно удается, если устранить инфекционный фактор, откорректировать гормональный фон, исправить некоторые аномалии оперативным путем.
К сожалению, даже при современном уровне развития медицины, не все патологии можно вылечить, особенно если речь идет о врожденном отсутствии органа, хромосомных изменениях. В таких случаях на помощь придут вспомогательные репродуктивные технологии.
Причины первичного бесплодия у женщин, так же как у мужчин, связаны с врожденными и приобретенными анатомическими особенностями, гормональным дисбалансом, ИППП. Список будет несколько шире, из-за более сложного строения женской репродуктивной системы.
Редко, но встречаются случаи такой тип, как комбинированное бесплодие, когда у обоих партнеров одновременно есть какие-либо проблемы с фертильностью. Если удалось установить причины, и лечение бесплодия проведено своевременно в полном объеме, то шансы женщины стать матерью резко возрастают.
Первичное бесплодие у женщин может быть абсолютным из-за врожденных пороков развития половой сферы, связанных с отсутствием:
Мешать зачатию могут также патологии строения матки (гипоплазия, внутриматочная перегородка, двурогая матка, удвоение органа) или же маточных труб (их удвоение, сращение, недоразвитие). Из-за этого встреча яйцеклетки и сперматозоидов неосуществима, то есть полностью исключается возможность естественного оплодотворения.
Диагноз первичное бесплодие ставится пациентке, которая жалуется на отсутствие беременностей при регулярной половой жизни, после ряда диагностических исследований. Врач проводит сбор анамнеза, внешний осмотр, оценивая состояние кожи, волосяного покрова, подкожного жирового слоя, груди, половых органов. Проводится ряд лабораторных, инструментальных обследований, в том числе малоинвазивные диагностические операции.
Если женщина не может зачать больше года, но ранее у нее наступала беременность, вне зависимости от ее завершения, то речь идет о вторичном бесплодии. Его разновидности у женщин связаны с такими факторами, как:
- трубная непроходимость;
- инфекционно-воспалительные процессы;
- гормональные нарушения, в частности, синдром поликистозных яичников и ранний климакс;
- биологическая несовместимость партнеров;
- эндометриоз;
- проблемы психологического характера.
После перенесенных гинекологических операций, в том числе абортов, воспаления матки и придатков возникают спайки в фаллопиевых трубах. Их внутренняя поверхность как бы склеивается, срастается. Просвет блокируется. Из-за непроходимости труб сперматозоиды не попадают к яйцеклетке, зачатие не наступает. Спаечный процесс может распространяться на органы малого таза, такой вид бесплодия называется трубно-перитонеальным.
Наступлению и нормальному развитию беременности препятствуют инфекции, вызывающие воспалительные заболевания матки, шейки матки, труб или яичников. Это могут быть ЗППП, в том числе венерические, туберкулез и другие. Возбудителями являются:
- вирусы (герпес, папилломавирус);
- микробы (стафилококк, гонококк, хламидия, микоплазма, кишечная палочка и т.п.),
- грибы,
- паразиты.
Инфекция может попасть, к примеру, в яичники через сексуальный контакт, при выполнении гинекологических манипуляций, во время родов, менструации, с током крови от другого больного органа. Чаще страдают заболеваниями половой сферы женщины с хроническим стрессом, ослабленным иммунитетом, ведущие беспорядочную половую жизнь.
Инфекционные процессы могут выступать как фактор бесплодия. Так, воспаление шейки матки изменяет свойства слизи цервикального канала, она становится слишком густой, что препятствует транспорту спермы в матку женщины. При воспалении яичников нарушается их функционирование, появляются проблемы с овуляцией, сбивается менструальный цикл. Воспаление матки влияет на нормальную работу эндометрия, к которому прикрепляется оплодотворенная яйцеклетка.
Опасность половых инфекций в том, что примерно в половине случаев они протекают бессимптомно или со стертой симптоматикой. Запущенные же инфекции без надлежащего лечения антибиотиками переходят в хроническую, вялотекущую форму и приводят к спайкам органов малого таза, провоцируя бесплодие.
Гормональные сбои в организме — еще одна распространенная причина бесплодия. Вызывает их дисфункция желез внутренней секреции, задействованных в работе половой системы и воспроизводстве потомства: яичников, гипоталамуса, гипофиза, щитовидной железы и надпочечников.
Основным симптомом, указывающим на эндокринный дисбаланс, будет нарушение менструального цикла вплоть до полного отсутствия месячных (аменореи), вследствие чего овуляция не наступает. Сбои в организме такого плана вызывают:
- травмы головы;
- опухоли мозга;
- ожирение;
- резкое похудение в короткие сроки;
- гипо- и гиперфункция щитовидной железы, надпочечников;
- новообразования яичников;
- стресс;
- генетические аномалии;
- соматические заболевания.
К примеру, гипофизом вырабатывается гормон пролактин. Когда его уровень в крови женщины повышается, то наступление и развитие беременности невозможно. К счастью, эндокринное бесплодие лечится с применением заместительной терапии. После корректировки гормонального фона забеременеть удается 7-8 женщинам из 10.
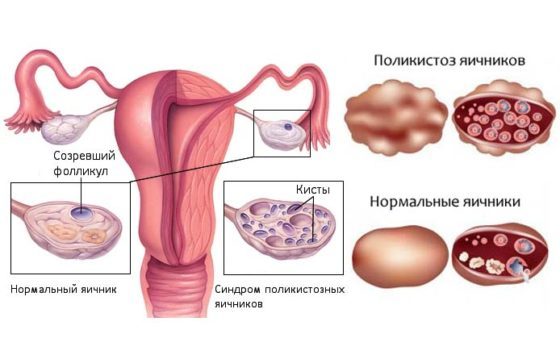
Разновидностью эндокринной патологии является синдром поликистозных яичников (поликистоз, СПКЯ). Заболевание широко распространено. Примерно у четвертой части женщин, имеющих проблемы с зачатием, выступает, как основной фактор бесплодия. При этом диагнозе яичники визуально становятся похожи на виноградную гроздь. В них появляется множество небольших кистозных образований. Это незрелые фолликулы. У пациенток, наряду со сбоями цикла, отмечаются избыточное оволосение, множественные угри, ожирение, пигментация кожи, повышение уровня инсулина, нарушение обмена веществ.
Если женщина не может забеременеть в течение года и больше, все известные варианты бесплодия при обследовании исключены, то рекомендуется провести посткоитальный анализ на наличие антиспермальных антител в крови пары. Положительный результат может свидетельствовать о том, что сперматозоиды разрушаются в организме мужчины (чаще) или женщины, вследствие чего оплодотворение не происходит.
Бывает также генетическая несовместимость мужчины и женщины. В таких случаях зачатие наступает, но материнский организм начинает отторгать плод, и он погибает. При первой беременности риск отторжения минимален, но возрастает при каждой последующей.
Иммунологическая несовместимость — одна из самых редких и плохо поддающихся лечению разновидностей бесплодия.
Патологическое разрастание внутренней слизистой оболочки матки — причина эндометриоз-ассоциированного первичного или вторичного бесплодия. Эндометрий обладает способностью приживаться, попадая на другие органы и ткани. Может разноситься по организму с током крови и лимфы. Проблемы с зачатием возникают по двум причинам.
- Спаечный процесс в трубах и матке, из-за хронического воспаления в местах эндометриоидных очагов.
- Проблемы с созреванием яйцеклетки, ее качеством и овуляцией в случае наличия ткани эндометрия на яичниках.
Ранний климакс, или синдром истощенных яичников, относится к редким причинам бесплодия. Диагностируется, если у женщины в возрасте до или после 40 лет перестают идти месячные и появляются такие характерные симптомы, как приливы жара, резкое увядание кожи, слабость, раздражительность, скачки давления, боли в сердце.
Среди факторов развития патологии гинекологи выделяют:
- генетическую предрасположенность;
- внутриутробные повреждения ткани яичников;
- аутоиммунные расстройства;
- дисфункцию гипоталамуса;
- инфекционные заболевания;
- стрессы.
Преждевременная менопауза характеризуется уменьшением размеров яичников и полным отсутствием в них фолликулов. Отсутствие созревания яйцеклетки делает невозможным зачатие. Как метод лечения обычно применяют вспомогательные репродуктивные технологии (ВРТ).
Если пара прошла все виды обследований, никаких препятствий для зачатия ребенка врачи не находят, а желанная беременность не наступает, то следует подумать о психологическом бесплодии. Спусковым механизмом может стать хроническая стрессовая ситуация. Бывали случаи, когда излишняя заостренность мыслей на заветном желании не давала мечте осуществиться, а как только женщина переключала внимание на что-то другое — тест показывал две полоски.
Причины психологического бесплодия могут крыться в подсознании. К примеру, нежелание рожать от конкретного мужчины, боязнь родов. Для лечения используют методы психотерапевтического воздействия.
О вторичном мужском бесплодии должна задуматься пара, если мужчина перенес травму гениталий, какое-либо заболевание, зачатие не наступает, но при этом у партнерши ранее была беременность с любым исходом. Диагноз подтверждается после проведения полного обследования, в рамках которого обязательно делают анализ спермы, анализы крови, УЗИ и допплер мошонки.
Предпосылки для возникновению патологии:
- ИППП;
- вирусные заболевания в анамнезе (грипп, герпес и т.п.);
- эндокринные патологии;
- варикоцеле;
- хирургические операции на гениталиях;
- регулярный прием алкоголя, анаболиков, наркотических веществ;
- курение;
- воздействие на яички высоких температур (работа в горячем цеху, посещение бани, сауны, слишком нагретая вода во время приема ванны);
- жесткие диеты и стрессы.
Все эти факторы влияют на количество, транспорт вырабатываемой спермы, ее качество. Сперматозоиды не поступают в эякулят или нежизнеспособны, что делает невозможным процесс оплодотворения.
Различные виды бесплодия у женщин могут сочетаться между собой, а также с мужским бесплодием в разных комбинациях. Наиболее часты патологии воспалительного характера. Поэтому первичная диагностика направлена на поиск инфекций и их возбудителей.
Начать обследование женщинам необходимо с посещения гинеколога, консультации уролога или андролога — мужчинам. Ряд лабораторно-диагностических мероприятий включает в себя ультразвуковое, аппаратное, инструментальное исследование матки и придатков, анализы крови на уровень гормонов. Полученные результаты помогут найти причины бездетности для подбора максимально эффективной терапии.
Виды женского бесплодия многочисленны, каждый из них требует определенной схемы лечения. Терапия, направленная на восстановление репродуктивного здоровья, подбирается индивидуально, в зависимости от причин, его нарушивших.
Проводимое лечение можно в целом разделить на два вида.
- Консервативное — прием различных лекарств, в том числе гормональных, физиопроцедуры. Так, при инфекциях пациентке назначают антибиотики, а при эндокринном дисбалансе подбирают заместительную терапию.
- Оперативное, в том числе хирургическое, малоинвазивное, лапароскопическое, эндоскопическое вмешательство. К примеру, лечить симптомы трубного бесплодия без операции нет смысла.
Имеет смысл обратиться к альтернативным методам, например, иглоукалывание, хиджама и прочее. В настоящее время интернет пестрит множеством объявлений различных добавок к пище, которые помогают избавиться от бесплодия. Отзывы говорят о положительном эффекте этих средств, но это еще не указывает на доказанный клинический эффект.
Возможно сочетание методов. Например, после операции назначаются антибактериальные и противовоспалительные препараты. Либо напротив, после медикаментозного лечения инфекции выполняется операция по ликвидации спаек.
Если традиционные методы не привели к положительному результату, то помочь бездетной паре способны современные вспомогательные репродуктивные технологии, такие как ЭКО, ИКСИ и другие.
источник
Бесплодие – неспособность супружеской пары к зачатию в результате регулярной половой жизни (половые контакты не реже 1 раза в неделю) без предохранения, продолжавшихся в течение 1 года.
По статистике 40% бесплодных пар не могут зачать ребенка из-за проблем, связанных с мужским здоровьем, 40% — из-за проблем женщины и в 20% — это комбинированное бесплодие, когда имеет место сочетание мужского и женского бесплодия. Любые нарушения в процессе созревания половых клеток и процесса оплодотворения могут обуславливать невозможность зачатия.
Наиболее распространенными причинами мужского бесплодия являются воспалительные и инфекционные заболевания (простатиты, уретриты), непроходимость семявыносящих канальцев, варикозное расширение вен яичка, гормональные нарушения, психосексуальные расстройства, снижение потенции.
К причинам женского бесплодия можно отнести инфекционные и воспалительные заболевания органов малого таза, гормональные нарушения, непроходимость маточных труб, анатомические дефекты матки, эндометриоз и др.
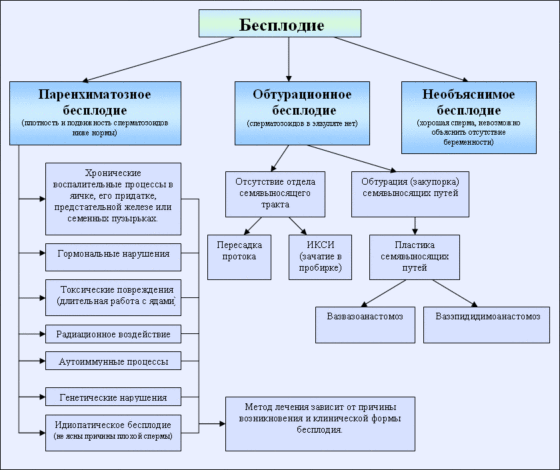
Бесплодие может быть:
- абсолютным при наличии необратимых изменений репродуктивной системы, когда наступление беременности естественным путем невозможно,
- относительным, когда вероятность зачатия не исключена, но существенно снижена.
Есть только четыре фактора абсолютного бесплодия:
- отсутствие сперматозоидов
- отсутствие яичников
- отсутствие маточных труб
- отсутствие матки
Бесплодие подразделяют на:
- Первичное,
- Вторичное.
О первичном бесплодии говорят, если у женщины никогда не было беременности.
Вторичное бесплодие считается, если у женщины была, хотя бы одна беременность, независимо от того, чем она закончилась — родами, абортом, выкидышем, внематочной беременностью.
Определение «первичное» и «вторичное» бесплодие относится не только к женщине. Применительно к мужчине первичное бесплодие означает, что от этого мужчины ни у одной из его партнерш не наступала беременность. Вторичным считается бесплодие, когда от данного мужчины была хотя бы одна беременность хотя бы у одной из его партнерш.
Виды бесплодия:
- Женское бесплодие.
- Мужское бесплодие.
- Комбинированное бесплодие.
- Бесплодие, обусловленное несовместимостью супругов.
- Бесплодие обусловленное эндометриозом.
- Неясное или идиопатическое бесплодие.
Женское бесплодие — о женском бесплодии говорят, если причиной бесплодного брака являются те или иные нарушения в организме женщины.
В женском бесплодии выделяют:
- Трубное бесплодие.
- Трубно-перитонеальное бесплодие.
- Эндокринное бесплодие.
- Бесплодие, связанное с эндометриозом.
Мужское бесплодие — мужской фактор считается причиной бесплодного брака в том случае, если женщина здорова, а у мужчины наблюдается резкое снижение оплодотворяющей способности спермы.
Комбинированное бесплодие — при сочетании женского и мужского бесплодия имеет место комбинированная форма. В случае, когда у обоих супругов нормальные показатели их репродуктивной функции, однако специальные пробы указывают на их несовместимость, последняя рассматривается как особая форма бесплодного брака, требующая специального подхода при определении тактики лечения.
Идиопатическое бесплодие — бесплодие может наблюдаться и среди совершенно здоровых и хорошо совместимых супружеских пар. Это случаи неясного, или необъяснимого, или идиопатического бесплодия.
Неясное бесплодие — особой можно назвать проблему «неясного» бесплодия. Зачастую его причину невозможно выяснить даже при помощи современных методов диагностики.
Врачи уверены, что «неясное» бесплодие психогенно и связано, скорее всего, с особенностями половых отношений или с подсознательным желанием женщины родить ребёнка. В таких случаях будет хорошо обратиться за помощью к семейному психологу.
Ложное бесплодие — хотелось бы вспомнить также о так называемом «ложном» бесплодии. Вот его наиболее распространённые варианты:
- Женщина лечится от бесплодия с помощью всех возможных средств, в том числе и гормональными препаратами, но не живёт половой жизнью из-за длительного отсутствия партнёра;
- Женщина много лет лечится от бесплодия, но случайно выясняется, что она после каждого полового акта производит спринцевание влагалища;
- Женщина следит за своей ректальной температурой и позволяет мужу близость только после подъёма температуры.
Все эти случаи могут показаться курьезами, но они не так уж и редки.
(495) 506-61-01 — срочная организация лечения в Израиле
| Бесплодие — причины бесплодия |
| Обследование при бесплодии — клиника Ихилов |
| Бесплодие — виды бесплодия |
| Лечение бесплодия — клиника Ихилов |
| Бесплодие — профилактика бесплодия |
| Женское бесплодие — причины женского бесплодия |
| Бесплодие у женщин — диагностика в Израиле |
| Ультразвуковое исследование — диагностика женского бесплодия |
| Пробы на совместимость — диагностика женского бесплодия |
| Ректальная температура — диагностика женского бесплодия |
| Кольпоскопия — диагностика бесплодия у женщин |
| Гистеросальпингография — диагностика бесплодия у женщин |
| Лапароскопия — диагностика бесплодия у женщин |
| Восстановление фертильности — лечение бесплодия в Израиле |
| Эндокринное бесплодие — лечение бесплодия в Израиле |
| Трубное бесплодие — лечение бесплодия в Израиле |
| Иммунологическое бесплодие — лечение бесплодия в Израиле |
| Консервативное лечение бесплодия в клинике Ихилов |
| Противовоспалительная терапия при бесплодии — клиника Ихилов |
| Стимуляция овуляции — лечение бесплодия в Израиле |
| Хирургическая лапароскопия — лечение бесплодия в Израиле |
| Вспомогательные репродуктивные технологии — лечение бесплодия в Израиле |
| Искусственная инсеминация — лечение бесплодия в Израиле |
| ГИФТ и ЗИФТ — лечение бесплодия в Израиле |
| ЭКО — лечение бесплодия в клинике Ихилов |
| Замораживание сперматозоидов и эмбрионов — лечение бесплодия в Израиле |
| Преимплантационная генетическая диагностика — лечение бесплодия в Израиле |
| ИКСИ — лечение бесплодия в клинике Ихилов |
| Суррогатное материнство — лечение бесплодия в Израиле |
| Бесплодие у мужчин — причины мужского бесплодия |
| Мужское бесплодие — виды мужского бесплодия |
| Диагностика мужского бесплодия — клиника Ихилов |
| Спермограмма — диагностика бесплодия у мужчин в Израиле |
| Варикоцеле и бесплодие у мужчин — лечение в Израиле |
| Азооспермия — лечение азооспермии в клинике Ихилов |
| Бесплодие — лечение стволовыми клетками в Израиле |
В центре кардиохирургии госпиталя Сураски (Ихилов) проводятся все виды кардиохирургического лечения как у детей. так и у взрослых. Подробнее
Онкологический центр при Тель-Авивском медцентре им. Сураски (Ихилов) функционирует с 2005-го года и является в настоящее ведущим среди подобных учреждений во всем Израиле. Команда опытнейших, высококвалифицированных специалистов, имеющих за плечами не менее, чем 20-летний стаж работы, под руководством всемирно известного профессора онкологии Моше Инбара добивается хороших результатов в лечении даже самой сложной, тяжелой онкопатологии. Подробнее
Основано это отделение было еще в 1964-м году для оказания специализированной нейрохирургической помощи как израильтянам, так и иностранным пациентам. Ежегодно здесь проводится более 2,5 тысяч нейрохирургических операций у детей и взрослых. Руководит отделением нейрохирург с мировым именем — проф. Цви Рам. Подробнее
источник
Женское бесплодие – проявляется отсутствием наступления беременности на протяжении 1,5 — 2-х лет и более у женщины, живущей регулярной половой жизнью, без использования противозачаточных средств. Выделяют абсолютное бесплодие, связанное с необратимыми патологическими состояниями, исключающими зачатие (аномалии развития женской половой сферы), и относительное бесплодие, поддающееся коррекции. Также различают первичное (если женщина не имела ни одной беременности) и вторичное бесплодие (если была беременность в анамнезе). Женское бесплодие является тяжелой психологической травмой и для мужчины, и для женщины.
Диагноз «бесплодие» ставится женщине на том основании, если на протяжении 1-го года и более при регулярных половых отношениях без использования методов предохранения у нее не наступает беременность. Об абсолютном бесплодии говорят в том случае, если у пациентки присутствуют необратимые анатомические изменения, делающие зачатие невозможным (отсутствие яичников, маточных труб, матки, серьезные аномалии развития половых органов). При относительном бесплодии, причины, его вызвавшие, могут быть подвергнуты медицинской коррекции.
Также выделяют бесплодие первичное – при отсутствии в анамнезе женщины беременностей и вторичное – при невозможности наступления повторной беременности. Бесплодие в браке встречается у 10-15% пар. Из них в 40% случаев причины бесплодия кроются в организме мужчины (импотенция, неполноценная сперма, нарушения семяизвержения), в остальных 60% — речь идет о женском бесплодии. Причинами бесплодия могут являться нарушения, связанные со здоровьем одного из супругов или их обоих, поэтому необходимо обследование каждого из партнеров. Кроме фактора физического здоровья, к бесплодию могут приводить семейное психическое и социальное неблагополучие. Для выбора правильной тактики лечения бесплодия необходимо определить причины, его вызвавшие.
К женским факторам бесплодия в браке относятся:
- повышенная секреция пролактина;
- опухолевые образования гипофиза;
- различные формы нарушения менструального цикла (аменорея, олигоменорея и др.), вызванные нарушением гормональной регуляции;
- врожденные дефекты анатомии половых органов;
- двухсторонняя трубная непроходимость;
- эндометриоз;
- спаечные процессы в малом тазу;
- приобретенные пороки развития половых органов;
- туберкулезное поражение половых органов;
- системные аутоиммунные заболевания;
- отрицательный результат посткоитального теста;
- психосексуальные нарушения;
- неясные причины бесплодия.
В зависимости от причин, приводящих у женщин к проблемам с зачатием, классифицируют следующие формы женского бесплодия:
- Эндокринную (или гормональную) форму бесплодия
- Трубно-перитонеальную форму бесплодия
- Маточную форму бесплодия
- Бесплодие, вызванное эндометриозом
- Иммунную форму бесплодия
- Бесплодие неустановленного генеза
Эндокринная форма бесплодия вызывается нарушением гормональной регуляции менструального цикла, обеспечивающей овуляцию. Для эндокринного бесплодия характерна ановуляция, т. е. отсутствие овуляции вследствие невызревания яйцеклетки либо невыхода зрелой яйцеклетки из фолликула. Это может быть вызвано травмами или заболеваниями гипоталамо-гипофизарной области, избыточной секрецией гормона пролактина, синдромом поликистозных яичников, недостаточностью прогестерона, опухолевыми и воспалительными поражениями яичников и т. д.
Трубное бесплодие возникает в тех случаях, когда имеются анатомические препятствия на пути продвижения яйцеклетки по маточным трубам в полость матки, т. е. обе маточные трубы отсутствуют либо непроходимы. При перитонеальном бесплодии препятствие возникает не в самих маточных трубах, а между трубами и яичниками. Трубно-перитонеальное бесплодие обычно возникает вследствие спаечных процессов или атрофии ресничек внутри трубы, обеспечивающих продвижение яйцеклетки.
Маточная форма бесплодия обусловлена анатомическими (врожденными либо приобретенными) дефектами матки. Врожденными аномалиями матки являются ее недоразвитие (гипоплазия), удвоение, наличие седловидной матки или внутриматочной перегородки. Приобретенными дефектами матки являются внутриматочные синехии или ее рубцовая деформация, опухоли. Приобретенные пороки матки развиваются в результате внутриматочных вмешательств, к которым относится и хирургическое прерывание беременности — аборт.
Бесплодие, вызванное эндометриозом, диагностируется приблизительно у 30% женщин, страдающих этим заболеванием. Механизм влияния эндометриоза на бесплодие окончательно неясен, однако можно констатировать, что участки эндометриоза в трубах и яичниках препятствуют нормальной овуляции и перемещению яйцеклетки.
Возникновение иммунной формы бесплодия связано с наличием у женщины антиспермальных антител, то есть специфического иммунитета, вырабатываемого против сперматозоидов или эмбриона. В более чем половине случаев, бесплодие вызывается не единичным фактором, а сочетанием 2-5 и более причин. В ряде случаев причины, вызвавшие бесплодие, остаются неустановленными, даже после полного обследования пациентки и ее партнера. Бесплодие неустановленного генеза встречается у 15% обследуемых пар.
Для диагностики и выявления причин бесплодия женщине необходима консультация гинеколога. Важное значение имеет сбор и оценка сведений об общем и гинекологическом здоровье пациентки. При этом выясняются:
- Жалобы (самочувствие, продолжительность отсутствия беременности, болевой синдром, его локализация и связь с менструациями, изменения в массе тела, наличие выделений из молочных желез и половых путей, психологический климат в семье).
- Семейный и наследственный фактор (инфекционные и гинекологические заболевания у матери и ближайших родственников, возраст матери и отца при рождении пациентки, состояние их здоровья, наличие вредных привычек, количество беременностей и родов у матери и их течение, здоровье и возраст мужа).
- Заболевания пациентки (перенесенные инфекции, в том числе половые, операции, травмы, гинекологическая и сопутствующая патология).
- Характер менструальной функции (возраст наступления первой менструации, оценка регулярности, продолжительности, болезненности менструаций, количество теряемой при менструациях крови, давность имеющихся нарушений).
- Оценка половой функции (возраст начала половой жизни, количество половых партнеров и браков, характер сексуальных отношений в браке — либидо, регулярность, оргазм, дискомфорт при половом акте, ранее применяемые методы контрацепции).
- Детородность (наличие и количество беременностей, особенности их протекания, исход, течение родов, наличие осложнений в родах и после них).
- Методы обследования и лечения в случае, если они проводились ранее, и их результаты (лабораторные, эндоскопические, рентгенологические, функциональные методы обследования; медикаментозные, оперативные, физиотерапевтические и другие виды лечения и их переносимость).
Методы объективного обследования делятся на общие и специальные:
Методы общего обследования в диагностике бесплодия позволяют оценить общее состояние пациентки. Они включают осмотр (определение типа телосложения, оценку состояния кожи и слизистых оболочек, характера оволосения, состояния и степени развития молочных желез), пальпаторное исследование щитовидной железы, живота, измерение температуры тела, артериального давления.
Методы специального гинекологического обследования пациенток с бесплодием многочисленны и включают лабораторные, функциональные, инструментальные и другие тесты. При гинекологическом осмотре оценивается оволосение, особенности строения и развития наружных и внутренних половых органов, связочного аппарата, выделения из половых путей. Из функциональных тестов наиболее распространенными в диагностике бесплодия являются следующие:
- построение и анализ температурной кривой (на основе данных измерения базальной температуры) — позволяют оценить гормональную активность яичников и совершение овуляции;
- определение цервикального индекса — определение качества шеечной слизи в баллах, отражающее степень насыщенности организма эстрогенами;
- посткоитусный (посткоитальный) тест – проводится с целью изучения активности сперматозоидов в секрете шейки матки и определения наличия антиспермальных тел.
Из диагностических лабораторных методов наибольшее значение при бесплодии имеют исследования содержания гормонов в крови и моче. Гормональные тесты не следует проводить после гинекологического и маммологического обследований, полового акта, сразу после утреннего пробуждения, так как уровень некоторых гормонов, в особенности пролактина, при этом может изменяться. Лучше гормональные тесты провести несколько раз для получения более достоверного результата. При бесплодии информативны следующие виды гормональных исследований:
- исследование уровня ДГЭА-С (дегидроэпиандростерона сульфата) и 17- кетостероидов в моче – позволяет оценить функцию коры надпочечников;
- исследование уровня пролактина, тестостерона, кортизола, тиреоидных гормонов (ТЗ, Т4, ТТГ) в плазме крови на 5-7 день менструального цикла — для оценки их влияния на фолликулярную фазу;
- исследование уровня прогестерона в плазме крови на 20-22 день менструального цикла — для оценки овуляции и функционирования желтого тела;
- исследование уровня фолликулостимулирующего, лютеинизирующего гормонов, пролактина, эстрадиола и др. при нарушениях менструальной функции (олигоменорее и аменорее).
В диагностике бесплодия широко используются гормональные пробы, позволяющие более точно определить состояние отдельных звеньев репродуктивного аппарата и их реакцию на прием того или иного гормона. Наиболее часто при бесплодии проводят:
- прогестероновую пробу (с норколутом) – с целью выяснения уровня насыщенности организма эстрогенами при аменорее и реакции эндометрия на введение прогестерона;
- циклическую или эстроген-гестагенную пробу с одним из гормональных препаратов: гравистат, нон-овлон, марвелон, овидон, фемоден, силест, демулен, тризистон, триквилар – для определения рецепции эндометрия к гормонам-стероидам;
- кломифеновую пробу (с кломифеном) – для оценки взаимодействия гипоталамо-гипофизарно-яичниковой системы;
- пробу с метоклопрамидом – с целью определения пролактиносекреторной способности гипофиза;
- пробу с дексаметазоном — у пациенток с повышенным содержанием мужских половых гормонов для выявления источника их выработки (надпочечники или яичники).
Для диагностики иммунных форм бесплодия проводится определение содержания антиспермальных антител (специфических антител к сперматозоидам — АСАТ) в плазме крови и цервикальной слизи пациентки. Особое значение при бесплодии имеет обследование на половые инфекции (хламидиоз, гонорея, микоплазмоз, трихомониаз, герпес, цитомегаловирус и др.), влияющие на репродуктивную функцию женщины. Информативными методами диагностики при бесплодии являются рентгенография и кольпоскопия.
Пациенткам с бесплодием, обусловленным внутриматочными сращениями или спаечной непроходимостью труб, показано проведение обследования на туберкулез (рентгенография легких, туберкулиновые пробы, гистеросальпингоскопия, исследование эндометрия). Для исключения нейроэндокринной патологии (поражений гипофиза) пациенткам с нарушенным менструальным ритмом проводится рентгенография черепа и турецкого седла. В комплекс диагностических мероприятий при бесплодии обязательно входит проведение кольпоскопии для выявления признаков эрозии, эндоцервицита и цервицита, служащих проявлением хронического инфекционного процесса.
С помощью гистеросальпингографии (ренгенограммы матки и маточных труб) выявляются аномалии и опухоли матки, внутриматочные сращения, эндометриоз, непроходимость маточных труб, спаечные процессы, зачастую являющиеся причинами бесплодия. Проведение УЗИ позволяет исследовать проходимость моточных труб. Для уточнения состояния эндометрия проводится диагностическое выскабливание полости матки. Полученный материал подвергается гистологическому исследованию и оценке соответствия изменений в эндометрии дню менструального цикла.
К хирургическим методам диагностики бесплодия относятся гистероскопия и лапароскопия. Гистероскопия – это эндоскопический осмотр полости матки с помощью оптического аппарата-гистероскопа, вводимого через наружный маточный зев. В соответствии с рекомендациями ВОЗ — Всемирной организации здравоохранения современная гинекология ввела проведение гистероскопии в обязательный диагностический стандарт пациенток с маточной формой бесплодия.
Показаниями к проведению гистероскопии служат:
- бесплодие первичное и вторичное, привычные выкидыши;
- подозрения на гиперплазию, полипы эндометрия, внутриматочные сращения, аномалии развития матки, аденомиоз и др.;
- нарушение менструального ритма, обильные менструации, ациклические кровотечения из полости матки;
- миома, растущая в полость матки;
- неудачные попытки ЭКО и т. д.
Гистероскопия позволяет последовательно осмотреть изнутри цервикальный канал, полость матки, ее переднюю, заднюю и боковые поверхности, правое и левое устья маточных труб, оценить состояние эндометрия и выявить патологические образования. Гистероскопическое исследование обычно проводится в стационаре под общим наркозом. В ходе гистероскопии врач может не только осмотреть внутреннюю поверхность матки, но и удалить некоторые новообразования или взять фрагмент ткани эндометрия для гистологического анализа. После гистероскопии выписка производится в минимальные (от 1 до 3 дней) сроки.
Лапароскопия является эндоскопическим методом осмотра органов и полости малого таза с помощью оптической аппаратуры, вводимой через микроразрез передней брюшной стенки. Точность лапароскопической диагностики близка к 100%. Как и гистероскопия, может проводиться при бесплодии с диагностической или лечебной целью. Лапароскопия проводится под общим наркозом в условиях стационара.
Основными показаниями к проведению лапароскопии в гинекологии являются:
- бесплодие первичное и вторичное;
- внематочная беременность, апоплексия яичника, перфорация матки и другие неотложные состояния;
- непроходимость маточных труб;
- эндометриоз;
- миома матки;
- кистозные изменения яичников;
- спаечный процесс в малом тазу и др.
Неоспоримыми преимуществами лапароскопии являются бескровность операции, отсутствие выраженных болей и грубых швов в послеоперационном периоде, минимальный риск развития спаечного послеоперационного процесса. Обычно через 2-3 дня после проведения лапароскопии пациентка подлежит выписке из стационара. Хирургические эндоскопические методы являются малотравматичными, но высокоэффективными как в диагностике бесплодия, так и в его лечении, поэтому широко применяются для обследования женщин репродуктивного возраста.
Решение вопроса о лечении бесплодия принимается после получения и оценки результатов всех проведенных обследований и установления причин, его вызвавших. Обычно лечение начинают с устранения первостепенной причины бесплодия. Лечебные методики, применяемые при женском бесплодии, направлены на: восстановление репродуктивной функции пациентки консервативными или хирургическими методами; применение вспомогательных репродуктивных технологий в случаях, если естественное зачатие невозможно.
При эндокринной форме бесплодия проводится коррекция гормональных расстройств и стимуляция яичников. К немедикаментозным видам коррекции относятся нормализация веса (при ожирении) путем диетотерапии и увеличения физической активности, физиотерапия. Основным видом медикаментозного лечения эндокринного бесплодия является гормональная терапия. Процесс созревания фолликула контролируется с помощью ультразвукового мониторинга и динамики содержания гормонов в крови. При правильном подборе и соблюдении гормонального лечения у 70-80% пациенток с этой формой бесплодия наступает беременность.
При трубно-перитонеальной форме бесплодия целью лечения является восстановление проходимости маточных труб при помощи лапароскопии. Эффективность этого метода в лечении трубно-перитонеального бесплодия составляет 30-40%. При длительно существующей спаечной непроходимости труб или при неэффективности ранее проведенной операции, рекомендуется искусственное оплодотворение. На эмбриологическом этапе возможна криоконсервация эмбрионов для их возможного использования при необходимости повторного ЭКО.
В случаях маточной формы бесплодия – анатомических дефектах ее развития — проводятся реконструктивно-пластические операции. Вероятность наступления беременности в этих случаях составляет 15-20%. При невозможности хирургической коррекции маточного бесплодия (отсутствие матки, выраженные пороки ее развития) и самостоятельного вынашивания беременности женщиной прибегают к услугам суррогатного материнства, когда подсадка эмбрионов осуществляется в матку прошедшей специальный подбор суррогатной матери.
Бесплодие, вызванное эндометриозом, лечится с помощью лапароскопической эндокоагуляции, в ходе которой удаляются патологические очаги. Результат лапароскопии закрепляется курсом медикаментозной терапии. Процент наступления беременности составляет 30-40%.
При иммунологическом бесплодии обычно используется искусственное оплодотворение путем искусственной инсеминации спермой мужа. Этот метод позволяет миновать иммунный барьер цервикального канала и способствует наступлению беременности в 40% случаях иммунного бесплодия. Лечение неустановленных форм бесплодия является наиболее сложной проблемой. Чаще всего в этих случаях прибегают к использованию вспомогательных методов репродуктивных технологий. Кроме того, показаниями к проведению искусственного оплодотворения являются:
- трубная непроходимость или отсутствие маточных труб;
- состояние после проведенной консервативной терапии и лечебной лапароскопии по поводу эндометриоза;
- безуспешное лечение эндокринной формы бесплодия;
- абсолютное мужское бесплодие;
- истощение функции яичников;
- некоторые случаи маточной формы бесплодия;
- сопутствующая патология, при которой невозможна беременность.
Основными методами искусственного оплодотворения являются:
На эффективность лечения бесплодия влияет возраст обоих супругов, особенно женщины (вероятность наступления беременности резко снижается после 37 лет). Поэтому приступать к лечению бесплодия следует как можно ранее. И никогда не следует отчаиваться и терять надежду. Многие формы бесплодия поддаются коррекции традиционными либо альтернативными способами лечения.
источник
В этой статье мы подробно разберем все виды бесплодия у женщин и познакомимся с самыми распространенными классификациями и разберемся, что такое бесплодный брак.
В 2000 году ВОЗ сформулировала такое определение бесплодного брака – брак в котором при регулярных половых контактах без использования контрацептивных средств беременность не наступает на протяжении 12 месяцев.
Пара может быть бесплодной из-за фертильных проблем у одного из партнеров или даже у обоих одновременно. По статистике в 40% случаев невозможность зачать ребенка связана с мужским бесплодием, в 45% — с женским. И, наконец, у 15% бесплодных пар имеет место сочетание обоих факторов.
Что касается статистики по количеству бесплодных пар в РФ, то этот показатель колеблется в зависимости от региона и достигает 8-19%. Больше всего бесплодных браков отмечается в промышленных центрах и мегаполисах. В связи с ростом числа таких браков демографическая ситуация становится неблагоприятной и представляет собой серьезную проблему для здравоохранения и современного общества в целом.
Большую роль в распространении бесплодия (прежде всего трубно-перитонеального бесплодия — ТПБ) играют инфекции, которые передаются половым путем. Случаев заражения подобными инфекциями в последние годы регистрируется все больше. Такая тенденция объясняется более ранним возрастом начала половой жизни, низкой информированностью населения, семейной и социальной неустроенностью, когда из-за трудовой миграции партнеры вынуждены подолгу проживать вдали друг от друга.
Во многих случаях причиной бесплодия становятся распространенные гинекологические проблемы (киста яичника, длительно протекающие воспаления придатков и матки, эндометриоз, миома матки). К серьезным последствиям может привести прерывание беременности (как искусственное, так и самопроизвольное), неграмотное использование контрацептивов и гормональных лекарственных средств. Также на способность к зачатию отрицательно влияют вредные привычки (алкоголизм, наркомания, табакокурение).
Определенное воздействие на мужскую и женскую фертильность имеет и окружающая среда. Влиянием негативных внешний факторов объясняется более высокий процент бесплодных пар в промышленных регионах. Интенсивные процессы урбанизации самым отрицательным образом сказываются на здоровье человека. Причем действие экологических факторов усугубляется постоянными стрессовыми нагрузками, избежать которых жителям больших городов, к сожалению, невозможно. Состояние хронического стресса и нервного перенапряжения приводит к нарушениям гипоталамогипофизарной регуляции репродуктивной системы, из-за чего возникает эндокринное бесплодие.
Еще одной серьезной проблемой в наше время стал возраст. Современные женщины нередко планируют создание семьи и рождение детей после 30, когда им удастся сделать карьеру и прочно утвердиться в обществе. При этом они не принимают во внимание, что влияние множества негативных факторов с годами усиливается и риск бесплодия возрастает. Более того, зрелый возраст сам по себе является фактором, который ограничивает репродуктивные возможности женщины и является причиной дополнительных трудностей при терапии бесплодия (особенно это актуально для женщин от 37 лет).
К серьезным медикобиологическим последствиям инфертильного брака относятся, прежде всего, психологические проблемы, связанные с нереализованностью материнского и отцовского потенциала. Эта неудовлетворенность сильно влияет на качество жизни пары, формируя у супругов комплекс неполноценности, приводя к тяжелым неврозам и психосексуальным нарушениям.
Продолжительный психологический стресс, который часто сопровождает бесплодие, опасен не только тем, что может еще больше ухудшить состояние репродуктивной системы. Стрессовая ситуация создает дополнительные риски для здоровья человека в целом – провоцирует возникновение множества заболеваний (прежде всего, обменно-эндокринных и сердечно-сосудистых), а также ухудшает течение уже имеющихся хронических болезней.
Также бесплодный брак имеет определенные социальные последствия. К ним относятся:
— Уменьшение трудовой и социальной активности самой работоспособной категории людей в связи с психологическими проблемами, к которым приводит невозможность реализации родительского потенциала.
— Значительный рост случаев расторжения брака, что подрывает институт семьи.
— Ухудшение демографической ситуации в государстве.
Эффективность лечения бесплодных пар в РФ не очень эффективно. Это можно объяснить такими причинами:
— Нехватка квалифицированных профильных специалистов.
— Неполная осведомленность медицинских работников обо всех существующих методиках и программах лечения бесплодия.
— Недостаточное взаимодействие между докторами, работающими в женских консультациях, центрах по планированию семьи и гинекологических стационарах с одной стороны и врачами, занятыми в сфере Вспомогательных Репродуктивных Технологий (ВРТ) с другой стороны.
— Для диагностики бесплодия у женщин многим приходится ехать из регионов в крупные города.
Кроме того, на результаты лечения бесплодия большое влияние оказывают такие факторы, как продолжительность бесплодного брака и возраст женщины. По данным медицинской статистики у женщин возрастной категории до 30 лет беременность в течение 12 месяцев регулярных половых контактов без контрацепции наступает в 80% случаев. В возрастной группе до 40 этот показатель гораздо меньше – 25 %. А у женщин старше 40 лет – всего 10%.
Факторы, относящие женщину в группу риска, связанного с возможным бесплодием:
— Пациентка относится к возрастной группе от 35.
— В прошлом имели место невыношенные беременности.
— Бесплодие наблюдается уже в течение 5 лет (с этим партнером и с предыдущими).
— У пациентки диагностированы нарушения менструального цикла, имеющие нейроэндокринную природу.
— Женщина переносила болезни, связанные с ЗППП (в браке или до него).
— Был выявлен генитальный эндометриоз.
— На женских органах неоднократно проводились хирургические вмешательства, особенно лапаротомические (по поводу кист яичника, тубоовариальных воспалений, внематочной беременности, миом, а также пластика труб).
Относящиеся к группам риска пациентки требуют детального обследования даже в тех случаях, когда они обращаются к врачу по вопросу, не связанному с лечением бесплодия (то есть речь идет о необходимости выявления потенциально бесплодных браков).
Во время обследования бесплодной пары необходимо принимать во внимание такие моменты:
— Если алгоритм проведения обследования по ВОЗ полностью соблюдается, то причина инфертильности должна быть выявлена не позже, чем через 2-3 месяца от начала диагностических мероприятий.
— Работа уролога-андролога и гинеколога должна быть совместной с постоянным сравнением результатов обследования обоих партнеров.
— После того, как окончательный диагноз поставлен, лечение бесплодия до использования методик ВРТ не должно длиться более чем один или полтора года.
Частота наступления беременности при использовании традиционной терапии бесплодия (до начала применения методов ВРТ) колеблется в пределах 0 – 90% в зависимости от связанных с бесплодием факторов. В среднем же этот показатель составляет 30-35%. Если традиционное лечение не дает результатов на протяжении 1-1,5 лет, принимается решение о направлении супругов в центр ЭКО.
В современной медицине бесплодие классифицируется таким образом:
1. По наличию беременностей в анамнезе:
2. По возможности наступления беременности:
источник
Различают мужское и женское бесплодие.
А) Женское бесплодие: классификация, этиопатогенез, принципы диагностики и лечения.
У женщин различают следующие виды бесплодия:
а) первичное — женщина не может забеременеть и вторичное — когда беременность имела место и закончилась (абортом, внематочной беременностью, родами и т.д.), но после этого женщина не может повторно забеременеть.
Причины первичного бесплодия: чаще эндокринные заболевания (60-80%), вторичного: воспалительные болезни женских половых органов (80-90%).
б) абсолютное и относительное — могут изменяться в процессе развития медицинской науки и практики (при отсутствии труб ранее бесплодие считалось абсолютным, а сейчас, когда используется ЭКО, оно стало относительным).
в) врожденное — бесплодие обусловлено наследственной и врожденной патологией (многие эндокринные заболевания, пороки развития половых органов и др.) и приобретенное — чаще всего вторичное, связанное с перенесенными заболеваниями после рождения
г) временное — обусловлено проходящими причинами (ановуляторные циклы в период лактации, в раннем пубертатном периоде) и постоянное — постоянно присутствующими причинами (отсутствие маточных труб).
д) физиологическое — у женщин в допубертатный и постменопаузальный периоды, в период лактации и патологическое — связано со всеми этиологическими факторами первичного и вторичного бесплодия.
е) добровольно осознанное — это такие ситуации, когда в силу социально-экономических или других факторов (монахини) женщина сознательно не хочет беременеть и рожать не только второго, третьего, но и первого ребенка и вынужденное — связывается с определенными ограничительными мерами по деторождению.
1) анамнез — следует уточнить: возраст, профессию и материально-бытовые условия; продолжительность брачной жизни и данные о половой функции (частота и обстоятельства, при которых происходят половые сношения, либидо, оргазм, применяемые и применявшиеся ранее контрацептивные средства); менструальная функция и знание женщиной дней цикла, вероятных для наступления беременности; наличие беременностей в прошлом и их исходы; перенесенные гинекологические и экстрагенитальные заболевания, их лечение; оперативные вмешательства в прошлом, их объем и исходы; особо подробные сведения о воспалительных и эндокринных заболеваниях; генеалогический анамнез; тщательно собранные сведения возможных жалоб — боли, бели, кровотечения и др.
2) соматический и гинекологический статус — определяется по длине и массе тела, конституции; основным антропометрическим показателям; выраженности вторичных половых признаков, их аномальности, наличию гипертрихоза, гирсутизма; функциональному состоянию сердечно-сосудистой, мочевой, дыхательной и других систем и органов; гинекологическому исследованию с оценкой наружных половых органов, влагалища, шейки и тела матки, придатков и матки; особое внимание уделяется состоянию молочных желез и возможной галактореи.
3) консультации смежных специалистов при необходимости (окулиста, эндокринолога, терапевта и др.).
4) специальные методы бесплодия: бактериоскопические и при необходимости бактериологические; кольпоцитологические; оценка цервикального числа; кольпоскопия простая или расширенная; УЗИ; гормональные, иммунологические и рентгенологические исследования по показаниям (гистеросальпингография при исследовании проходимости маточных труб), лапароскопия (после проведения всех других методов исследования)
По локализации основной причины бесплодия выделяют:
а) трубное бесплодие — может быть обусловлено органической или функциональной патологией.
Причины органические: воспалительные заболевания, послеродовые, послеабортные и послеоперационные осложнения воспалительного или травматического генеза, эндометриоз маточных труб и др.; функциональные: патология нейроэндокринной системы регуляции репродуктивной функции, процессов стероидогенеза и простагландиногенеза (продвижение по трубе сперматозоидов и яйцеклетки до и после оплодотворения находится под нейроэндокринным контролем)
б) перитонеалъное бесплодие — развивается по тем же причинам, что и трубная, является следствием спаечных процессов, вызванных воспалительными заболеваниями, хирургическими вмешательствами на половых органах и в брюшной полости.
в) эндокринное — все формы первичной и вторичной аменореи, недостаточности фолликулиновой и лютеиновой фаз цикла, гиперандрогенемии яичникового и надпочечникового происхождения, гиперпролактинемии и др.
г) иммунологическое — связывается с антигенными свойствами спермы и яйцеклетки, а также с иммунными ответами против этих антигенов, при этом антиспермальные антитела обнаруживаются не только в сыворотке крови, но и в экстрактах слизи шейки матки. Антиспермальные антитела могут образоваться у мужчин и вызывать агглютинацию сперматозоидов и возможное бесплодие и у женщин к сперме мужа.
д) бесплодие, связанное с пороками развития и с анатомическими нарушениями в половой системе.
Причины: атрезии девственной плевы, влагалища и канала шейки матки; приобретенные заращения канала шейки матки; аплазия влагалища; удвоение матки и влагалища; травматические повреждения половых органов; гиперантефлексия и гиперретрофлексия матки.
е) бесплодие психогенного характера — связано с различными нарушениями психоэмоциональной сферы, стрессовыми ситуациями с длительным психосоматическим напряжением.
ж) маточная форма — множественные дегенеративные изменения эндометрия вследствие воспалительных процессов и травматических повреждений
з) экстрагенитальная форма — соматические заболевания могут непосредственно влиять на генеративную функцию или опосредованно через развивающиеся гормональные нарушения.
Принципы лечения женского бесплодия.
1. Лечение бесплодия проводится после установления его формы, исключения или подтверждения сочетанных причин, а также уверенности в благополучном здоровье мужа.
2. При определении бесплодия эндокринного генеза лечение назначается с учетом причины и характера нарушений, осуществляется поэтапно:
а) устранение обменных нарушений (ожирения), терапия экстрагенитальных заболеваний, коррекция возможных нарушений щитовидной железы и надпочечников. Это может способствовать нормализации менструальной функции и наступлению беременности.
б) дифференцированная терапия — проводится в зависимости от формы нарушения (гипофункция, гиперфункция яичников и других желез), используется гормональное (см. соответствующие вопросы) или хирургическое лечение. После курса лечения — тщательное обследование.
3. Лечение трубного и перитонеального генеза: консервативное при отсутствии анатомических изменений, эндокринных заболеваний и патологии у мужа, когда устанавливается идиопатическая форма бесплодия (спазмолитики, седативные препараты, транквилизаторы, ингибиторы простагландинов, проводится циклическая гормональная терапия эстрогенами и гестагенами, психотерапия, физиотерапевтические процедуры — ультразвук, амплипульстерапия, УЗИ, водолечение), хирургическое в остальных случаях (сальпинголизис, фимбриолизис и фимбриопластика, сальпингопластика или сальпингостомия, анастамоз трубы, имплантация трубы в матку)
4. Лечение иммунологического бесплодия — используется ГКС, циклическая гормональная терапия эстрогенами, антигистаминные средства, анаболические гормоны. Рекомендуется использование презерватива в течение 5-7 месяцев с целью ликвидации поступления в организм женщины антигенов и уменьшения сенсибилизации. Наибольшие успехи в лечении иммунологического бесплодия достигнуты при внутриматочной инсеминации спермой мужа, ЭКО.
4.1.Искусственная инсеминация — введение спермы в половые пути женщины с целью индуцировать беременность. Можно использовать сперму мужа или донора.
Инсеминацию проводят амбулаторно 2-3 раза в течение менструального цикла на его 12-14-й день (при 28-дневном цикле).
Донорскую сперму получают от мужчин моложе 36 лет, физически и психически здоровых, не имеющих наследственных заболеваний и нарушений развития и без случаев потери плода и спонтанного аборта у родственниц.
Частота беременности после искусственной инсеминации составляет 10-20%. Течение беременности и родов аналогичны таковым при естественном зачатии, а пороки развития плода регистрируют не чаще, чем в общей популяции.
4.2. Экстракорпоральное оплодотворение — оплодотворение яйцеклеток in vitro, культивирование и перенос полученных эмбрионов в матку.
В настоящее время экстракорпоральное оплодотворение проводят с применением индукторов овуляции, чтобы получить достаточно много зрелых ооцитов.
Вспомогательные репродуктивные технологии позволяют использовать программы криоконсервации не только спермы, но и ооцитов и эмбрионов, что уменьшает стоимость попыток ЭКО.
Стандартная процедура ЭКО состоит из нескольких этапов. Сначала проводят активацию фолликулогенеза в яичниках с помощью стимуляторов суперовуляции по тем или иным схемам, затем делают пункцию всех фолликулов диаметром более 15 мм под контролем ультразвукового сканирования яичников и инсеминацию ооцитов путем введения в среду не менее 100 000 сперматозоидов. После культивирования эмбрионов в течение 48 ч переносят не более 2-3 эмбрионов с помощью специального катетера в полость матки (оставшиеся эмбрионы с нормальной морфологией можно подвергнуть криоконсервации для дальнейшего использования в повторных циклах ЭКО).
При экстракорпоральном оплодотворении единичными сперматозоидами возможно оплодотворение ооцитов (интрациоплазматическая инъекция сперматозоидов — ИЦИС).
При ИЦИС осуществляют микроманипуляционное введение единственного сперматозоида под визуальным контролем в зрелый ооцит, находящийся в стадии метафазы II деления мейоза. Все остальные этапы процедур аналогичны ЭКО.
При азооспермии используют методы в рамках программы ЭКО+ИЦИС, позволяющие получать сперматозоиды из эпидидимиса и яичка.
Синдром гиперстимуляции яичников — одно из осложнений процедуры ЭКО. Это комплекс патологических симптомов, возникающих на фоне применения стимуляторов овуляции (боль в животе, увеличение яичников, в тяжелых случаях картина «острого живота»).
Показанием к хирургическому лечению синдрома гиперстимуляции яичников являются признаки внутреннего кровотечения вследствие разрыва яичника. Объем оперативного вмешательства должен быть щадящим, с максимальным сохранением яичниковой ткани.
Особенности течения и ведения беременности после экстракорпорального оплодотворения обусловлены высокой вероятностью ее прерывания, недонашивания и развития тяжелых форм гестозов. Частота этих осложнений зависит от характера бесплодия (чисто женское, сочетанное или только мужское), а также от особенностей проведенной процедуры ЭКО.
У детей, рожденных в результате экстракорпорального оплодотворения, частота врожденных аномалий не выше таковой в общей популяции новорожденных.
Б) Мужское бесплодие. Характеристика сперматограммы.
Мужское бесплодие — неспособность зрелого мужского организма к оплодотворению. Бывает:
а) секреторным — обусловлено нарушением сперматогенеза
б) экскреторным — обусловлено нарушением выделения спермы.
Классификация мужского бесплодия на основе этиологии заболевания:
1. Нарушение регуляции функци яичек: а) нарушение секреции ФСГ и ЛГ б) гиперпролактинемии
2. Первичные нарушения в яичках: а) идиопатические б) варикоцеле в) хромосомная патология (синдром Кляйнфельтера) г) крипторхизм д) действие химических агентов и лекарств е) орхиты (травматологические и воспалительные) ж) иммунологические
3. Непроходимость семявыносящего протока: а) врожденная, б) воспалительного происхождения
4. Расстройства дополнительных половых желез: а) простатиты, б) везикулиты, в) врожденное отсутствие семенного канатика или семенных пузырьков
5. Нарушения полового акта: а) редкие половые сношения б) гипоспадия в) импотенция г) гипоспадия д) ретроградная эякуляция
6. Психологические факторы
План обследования при мужском бесплодии:
1. Клинико-анамнестические данные:
а) жалобы, семейный анамнез и наследственность
б) перенесенные заболевания (острые и хронические инфекционные заболевания; системные заболевания; хирургические вмешательства на мочевом пузыре и по поводу крипторхизма, паховой грыжи, гидроцеле, стриктуры уретры, эписпадии
в) половая жизнь: в каком возрасте, какой брат по счету, методы контрацепции
2. Клинико-лабораторные обследования:
в) исследование сперматограммы:
1) подвижность сперматозоидов — оценивается по 4 категориям: а. быстрое линейное прогрессивное движение b. медленное линейное и нелинейное прогрессивное движение c. прогрессивного движения нет или движение на месте d. сперматозоиды неподвижны
источник