Всем доброго времени суток.
Сегодня хочу рассказать вам о процедуре, через которую пришлось совсем недавно пройти, а именно гистероскопии. Что такое гистероскопия?
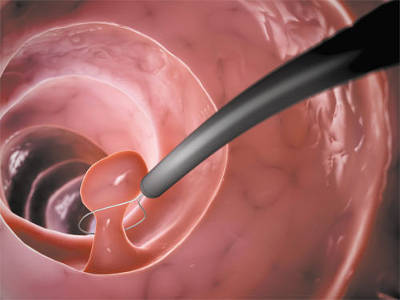
По сути, это гинекологическое обследованием с применением специального прибора, который называется гистероскопом, который рассмотреть слизистую оболочку матки изнутри без проколов и надрезов. Данная методика дает возможность устранить небольшие патологические образования в полости органа, маточных трубах или шейке.
Небольшая предистория. Около года мы с мужем планировали ребеночка, но к сожалению, не получалось. Пришлось идти к врачу- репродуктологу. Она назначила кучу анализов, в том числе и узи на 5 день цикла, где и было выявлено, что в полости матки имеется полип (именно на 5 день цикла, потому что эндометрий после месячных не успевает еще обновиться, и могут быть видны различные новообразования при их наличии). При полипах первое показание гистероскопия. В следующем месяце провели контрольное узи опять же на 5 день цикла, диагноз подтвердился, и мне было выписано направление на гистероскопию.
Сказать, что было страшно, это не сказать ничего. Сразу, конечно, полезла в интернеты, начиталась кучу отзывов. Писали разное, и страшилки, и хвалебные оды. Но как ни крути, процедура была необходима.
О подготовке к процедуре. Делали гистероскопию мне в клинике «Садко», г. Нижний Новгород. Цена 10000 14000 р, в зависимости от сложности. Забегая вперед, скажу, что отдала именно 10000. И ни разу не пожалела о потраченных деньгах, потому что отношение персонала и врачей было на уровне. Слышала истории о бесплатных женских консультациях, о хамстве, равнодушии, мало того, что и так страшно. Ну да ладно, это совсем другая история.
Итак, пришла я в назначенное время в клинику. Готовиться особо к самой процедуре особо не нужно не есть 5 часов до и быть гладко выбритой. Мне выдали одноразовый халатик и чепчик, полупрозрачные, было поначалу немного некомфортно в них, рядом лежали другие девушки. Потом стало уже все равно. Пришел анестезиолог, задал необходимые вопросы (сколько вешу, как давно был прием пищи и т д.)
Проведение процедуры. Наконец, меня пригласили в операционный зал. Так стоит кушетка с подставками для ног, как в гинекологическом кресле. Нужно лечь на спину, ну и собственно, это все, что требуется)) Рядом с кушеткой стоит большой монитор, на который будет выводиться данные с гистероскопа.
Легла я на кушетку, меня всю трясет, медсестры подбадривали как могли. Анестезиолог начал вводить наркоз, и тут я понимаю, что не засыпаю )))) А медсестра уже выключила свет. Я в панике: Я же не заснула еще, врач посмеялась и говорит Сейчас заснешь, не переживай. Это было последнее, что я помню))
После процедуры. Разбудили меня через секунду (как мне показалось, на деле, процедура длилась около 20-30 минут), отвели меня под руки на кушетку, принесли кофе с конфетами. Первые ощущения как будто разбудили посреди ночи, и я оооочень-ооочень сонная, слабость в ногах, шум в голове. Потом добавилось ощущение дискомфорта в матке, как при месячных, но именно в одном месте, где удалили полип. Между ног была прокладка.
Полежала я около 40 минут, далее пошла в туалет, поменяла прокладку (там были кровянистые выделения), оделась. Врач пригласила к себе, выдала заключение и назначила антибиотики и вагинальные свечи, чтобы не допустить воспаления. Сказала, что могут быть кровянистые выделения около недели.
Реабилитация. Уже через пару часов после процедуры я пришла в себя, чувствовала себя хорошо. На следующий день у меня был выходной, спокойно отлежалась. Тем, кто работает в пятидневку, советую брать на следующий день выходной. Выделения кровянистые длились около недели, но совсем несильные и потом постепенно сошли на нет. Все прописанные лекарства я приняла, воспалений и иных негативных последствий не было.
У меня был фиброзный полип и хронический эндометрит. Это мы с моим врачом и начали лечить. Она прописала мне двухмесячный курс гормональной терапии (Жанин, отчет о приеме здесь), что, к сожалению, является в большинстве случаев обязательной противорецедивной мерой после гистероскопии. Вы просто не представляете, как мне этого не хотелось. О гормональной терапии я расскажу в другом отзыве. Но это дало результаты. В первый месяц после отмены я забеременела.
Итог. Бояться этой процедуры не стоит, она абсолютно безболезненна, не требует долгой реабилитации, сама по себе быстрая. Это не выскабливание, хирургическому вмешательству подвергается только небольшая область. Самое главное, что она дает результат. Помимо этого, позволяет продиагностировать другие возможные заболевания (в моем случае, эндометрит). Однако в большинстве случаев, требуется дальнейшая гормональная противорецедивная терапия.
Надеюсь, мой отзыв будет полезен для вас. Будьте здоровы!
источник
В гинекологической практике гистероскопия является часто используемым диагностическим методом. Применяется она и для лечения некоторых гинекологических заболеваний, в том числе и бесплодия. Однако процедура эта весьма травматична и повреждает слизистую матки, которая необходима для прикрепления плодного яйца. Через какое время можно планировать беременность после гистероскопии, чтобы она развивалась и протекала без патологии.
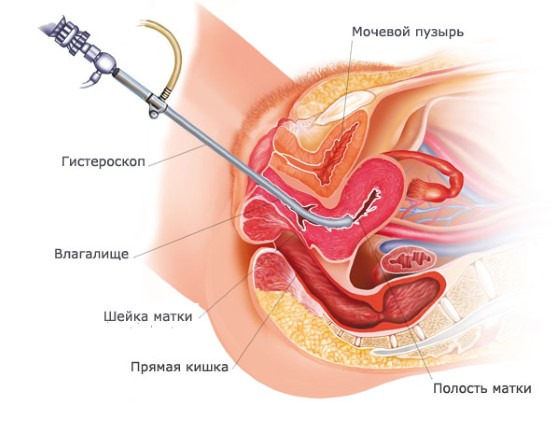
Гистероскопия — это разновидность эндоскопического обследования, используемая в гинекологии. С помощью специального аппарата (гистероскопа) врач осматривает полость матки, а при необходимости выполняет и некоторые лечебные манипуляции.
Изображение передается на экран, поэтому за манипуляцией могут следить сразу несколько специалистов. Процедура болезненная, поэтому должна проводиться под общим обезболиванием.
Гистероскопия используется для диагностики и лечения многих заболеваний репродуктивной системы.
- Дисфункциональные маточные кровотечения, которые могут быть связаны с гиперпластическими процессами.
- Миоматозные узлы в матке.
- Наличие синехий в полости матки после воспалительных процессов, операций.
- Диагностика полипов и рака эндометрия.
- Наличие внутриматочных перегородок, приводящих к бесплодию.
- Патология развития матки и ее придатков.
- Наличие погибшего плодного яйца или его остатков в полости матки — после аборта или замершей беременности.
- Инородное тело в полости матки.
- Невозможность извлечения внутриматочной спирали вследствие ее приращения к стенкам матки.
- Диагностика маточного бесплодия.
- Лечебные манипуляции при гиперпластических процессах эндометрия.
Показаний для проведения гистероскопии очень много, поэтому эта процедура осуществляется достаточно часто. Несмотря на то, что при гистероскопии проводится лечение бесплодия, сама по себе манипуляция травматичная. После нее необходимо время для восстановления нормально функционирующего эндометрия, который способен будет принять плодное яйцо и надежно закрепить его.
Бесплодие может наблюдаться вследствие многих причин. Они могут быть гормональными — когда в организме женщины недостаточно гормонов, которые необходимы для поддержания беременности и сохранности плодного яйца. Также бесплодие может быть вызвано маточными факторами:
- аномалии строения самой матки — инфантильная, двурогая, наличие перегородок в ее полости;
- непроходимость маточных труб — вследствие спаек, заращения их полости или входа в трубу;
- наличие спаек в полости самой матки — плодное яйцо не может проникнуть в нее и закрепиться в эндометрии;
- гиперпластические изменения эндометрия — к такой слизистой плодное яйцо не может прикрепиться.
Гистероскопия может помочь устранить эти препятствия для возникновения беременности. При инфантильной или двурогой матке процедура может только помочь установить диагноз, но лечение здесь невозможно. Если же имеются перегородки, то их можно разрушить с помощью гистероскопа. То же касается и спаечных процессов — любые, даже самые плотные синехии поддаются разрушению и удалению во время этой процедуры.
Очистить можно и полость маточных труб. Для устранения их заращения используется пневмогистероскопия — когда маточные трубы раздуваются воздухом и спайки разрываются. При гиперплазии эндометрия проводится полное выскабливание полости матки с удалением всей слизистой оболочки. После этого женщине назначается курс гормональной терапии для восстановления нормального эндометрия.
Многие женщины, которым назначалась процедура, отмечают, что она помогла им забеременеть. Хотя до этого другие методы лечения бесплодия оказывались неэффективными.
Процедура эта относится к хирургическим вмешательствам. Ее проведение чревато возникновением ряда осложнений. Они могут зависеть от хирургов и от организма самой женщины. Каковы возможные осложнения при гистероскопии:
- прободение стенки матки;
- развитие маточного кровотечения — в отдельных случаях его не представляется возможным остановить и матку приходится удалять;
- попадание микробной флоры и развитие нагноительных процессов;
- травматизация слизистой может привести к формированию спаек.
Последствия такие достаточно редки. Для их профилактики осуществляются следующие мероприятия:
- использование антибактериальных препаратов во время и сразу после процедуры;
- визуальный контроль за ходом процедуры;
- наличие анестезиолога и хирурга на случай развития кровотечения или прободения стенки матки;
- гормональная и рассасывающая терапия для профилактики спаек и восстановления нормальной слизистой.
Итак, когда можно беременеть после гистероскопии? Этот вопрос беспокоит всех женщин, прошедших через такую процедуру.
Если же проводилось удаление спаек, выскабливание эндометрия — беременность не может наступить быстро. Забеременеть становится возможным только после того, как сформируется полноценный эндометрий. Через сколько это произойдет — зависит от организма женщины. В среднем на фоне гормональной терапии эндометрий вырастает в течение полугода. Если же после процедуры снова сформировались спайки — срок увеличивается еще на несколько месяцев, пока они не будут повторно удалены.
Стараться быстро забеременеть после такой процедуры не стоит. Необходимо дождаться полного выздоровления и тщательно подготовиться к беременности, чтобы она протекала физиологично и ничем не осложнялась.
источник
Правильный диагноз определяет основу терапии. Бесплодие с неустановленным фактором подразумевает максимально полное обследование. Один из способов выяснить причину — сделать диагностическую лапароскопию, которая, согласно медицинской статистике, на 80 % позволяет установить диагноз.
Диагностическая лапароскопия при бесплодии неясного генеза — малоинвазивное хирургическое вмешательство, которое позволяет осмотреть брюшную и тазовую полость, выполнить во время процедуры необходимые манипуляции, которые направлены на нормализацию репродуктивной функции женщины.
Диагностическая операция выполняется в условиях стационара, для обезболивания применяется наркоз. В брюшную полость через миниразарез вводят лапароскоп, еще 2 дополнительных разреза выполняют над лобковой костью. Через них вводят специальные инструменты, необходимые для работы хирурга: при подозрении на опухоль можно взять кусочек ткани с измененного участка (биопсия) с последующим гистологическим исследованием, удалить кисты, очаги эндометриоза, рассечь тазовые спайки или избавиться от рубцовой ткани. Оптика увеличивает патологическое образование в несколько раз, что позволяет с точностью до миллиметра иссечь его.
Для лучшей визуализации подается углекислый газ, именно из-за него после процедуры может ощущаться тяжесть или незначительная боль в области таза и даже плечей. Состояние нормализуется в течение 1-2 суток.
Лапароскопическое исследование с хирургией обычно занимает час или два. После извлечения инструментов разрезы закрываются швами. Время восстановления 24-48 часов, и женщина может вернуться к своей обычной деятельности, без каких-либо особых ограничений.
Диагностическая лапароскопия при бесплодии неясного генеза выполняется каждой женщине, если проблему удается скорректировать, то у многих из них наступает беременность.
Все хирургические действия выполняются одноэтапно, если визуально патология не обнаруживается, рассматривается вопрос о других способах лечения бесплодия.
После проведения диагностической лапароскопии не требуется длительный восстановительный период, а осложнения встречаются реже, чем при открытых полостных операциях.
Лапароскопия при бесплодии, согласно действующим приказам, включена в перечень обязательных обследований перед выполнением экстракорпорального оплодотворения.
Диагностическая и оперативная лапароскопия при бесплодии используется как для установления диагноза, так и для лечения, и рекомендована для следующих ситуаций:
• Кисты яичника, обнаруженные при ультразвуковом исследовании, при отсутствии эффекта от консервативной терапии.
Кисты образовываются в яичниках по множествам причин, которые носят функциональный или органический характер. И если за новообразованиями функционального генеза можно наблюдать, то киста органического происхождения подразумевает хирургическую тактику из-за высокого риска озлокачествления. Выделяют дермоидные кисты, фолликулярные, тератомы и овариальный эндометриоз.
Спайки — небольшие нитеобразные образования, которые при локализации в трубах способствуют их слипанию. Это не позволяет проникнуть сперматозоидам в трубу и оплодотворить яйцеклетку. Спайки в брюшной полости могут также нарушать функцию репродуктивных органов, за счет их смещения или фиксации. Через некоторое время после «продувания» есть большая вероятность, что спайки в трубах появятся вновь.
Перед планируемым ЭКО пораженные спаечным процессом придатки убирают, в противном случае значителен риск развития внематочной беременности.
• Выполнение диагностической биопсии.
Биопсия — стандарт для верификации диагноза, позволяет отличить доброкачественное новообразование от злокачественного.
На фоне сбоя в работе гормональной системы в матке начинает развиваться доброкачественная опухоль. В начале клинических проявлений нет, но миома больших размеров препятствует овуляции, имплантации, провоцирует выкидыши.
Эндометриозные очаги, которые располагаются вне матки, провоцируют спаечный процесс.
Измененный в результате болезни эндометрий (внутренняя слизистая) препятствует имплантации эмбриона к стенке матки.
Кисты яичников, полипы — верные спутники эндометриоза.
• Опухолевая патология
• Нарушения менструального цикла.
• Проведение дифференциальной диагностики между опухолью матки и кишечника.
• Подозрение на аномалии строения органов женской репродуктивной системы.
• Динамическое наблюдение после проведенной терапии.
В экстренной хирургии подозрение на эктопическую беременность, перекрут ножки кисты яичника, апоплексия — также служат показаниями для выполнения лапароскопии, но уже в экстренном порядке.
Лапароскопия яичников при бесплодии может быть полезна при синдроме хронической тазовой боли, воспалительном процессе, не поддающемся консервативной терапии, поликистозе яичников. Ранее выполнялась лапаротомия, при которой не всегда было возможно установить диагноз. На коже оставался значительный послеоперационный рубец.
Как и любая хирургическая процедура, лапароскопия сопряжена с рисками. У одной или двух женщин из 100 развивается одно из осложнений:
• инфекция мочевого пузыря;
• раздражение кожи вокруг проколов.
Другие менее распространенные, но потенциальные осложнения, включают:
• спаечный процесс;
• гематому брюшной стенки;
• генерализованную инфекцию.
• повреждение органов или кровеносных сосудов, обнаруженных в брюшной полости (может потребоваться дополнительная операция);
• аллергическая реакция;
• повреждение нерва;
• задержка мочи;
• образование тромбов;
• осложнения общей анестезии;
• летальный исход (менее 3 случаев на 100,000).
Во время диагностической лапароскопии при бесплодии оцениваются не только патологические очаги, но и форма, размеры, цвет репродуктивных органов. Для определения проходимости маточных труб через матку вводится контраст.
Использование эндоскопического оборудования в гинекологии позволяет выполнить гистероскопию — малоиназивный способ исследования для осмотра полости матки с помощью специального прибора — гистероскопа.
В зависимости класса от оптики, можно увеличить картинку в 20 раз. Современная эндоскопия располагает гистероскопическими тубусами с оптическим увеличением в 150 раз, что позволяет увидеть патологические изменения клеток, подозрительных на злокачественное перерождение.
Лапароскопия и гистероскоппия при бесплодии неясного генеза при наличии показаний могут проводиться одновременно.
Основное отличие: гистероскоп вводится в полость матки трансвагинально (через влагалище), а лапароскоп — через брюшную полость.
Во время гистероскопии обращают внимание на слизистую матки:
• цвет;
• толщину;
• форму и рельеф стенок;
• состояние устьев маточных труб;
• наличие/отсутствие патологических образований;
• соответствие гистероскопической картины срокам менструального цикла.
Так же, как и при лапароскопии есть возможность выполнения хирургических манипуляций:
• удаление вросшей спирали;
• забор материла для исследования (биопсия);
• удаление полипов и пр.
Оптимальный срок для выполнения гистероскопии с 6 по 9 день после очередной менструации. В этот период осмотр слизистой оболочки матки наиболее информативен. При отсутствии месячных или в период менопаузы, постменопаузы исследование можно выполнять в любой день.
Специалисты рекомендуют использовать контрацептивы после проведения гистероскопии с объемными вмешательствами в течение 6 месяцев.
После операции у некоторых женщин поднимается температура до субфебрильных цифр, повышение температурной реакции выше 38 — 39 С свидетельствует о присоединении воспалительного процесса. Для профилактики воспаления после проведения гистероскопии назначают антибиотики широкого спектра действия и нестероидные противовоспалительные средства.
В норме выделения после гистероскопии изначально кровянистые мажущиеся, а спустя 48-72 часа — коричневатые и в небольшом количестве. Более обильные выделения отмечают при проведенном во время гистероскопии выскабливании. Длительность их не превышает 14 дней.
Консультация в экстренном порядке необходима, если у женщины в течение часа намокают 2 прокладки с максимальной степенью впитываемости.
Появление выделений с неприятным запахом, слизисто-гнойного характера, повышение температуры — признаки острого эндометрита. В тяжелых случаях требуется госпитализация.
К привычной жизни женщина возвращается уже через 1-2 суток.
Для того чтобы предотвратить осложнения, необходимо придерживаться правил:
1. Не пользоваться тампонами, а только гигиеническими прокладками. В первые сутки нужно считать количество используемых абсорбирующих материалов, эта информация полезна для врача.
2. Не посещать бани, сауны, бассейны.
3. Отказаться от купания в водоемах.
4. Не поднимать тяжести.
5. Не заниматься сексом в течение 2 недель, если лапароскопия была диагностическая, после хирургического лечения — до полного восстановления, как правило — 8 недель.
6. Соблюдать все назначения.
• общий анализ крови и мочи;
• тесты на гепатит В и С, ВИЧ и сифилис КСР методом;
• время свертывания крови;
• кровь на сахар.
Перед любой гинекологической операцией необходимо выполнить микроскопию влагалищного отделяемомго, так как острое воспаление — кольпит – перед гистероскопией должно быть снято с помощью антибактериальных препаратов системного и местного действия.
Бактериальный посев покажет, есть ли патогенная микрофлора и в каком количестве, от этого зависит необходимость проведения предоперационной антибактериальной терапии.
Инструментальные обследования: УЗИ, по показаниям МРТ.
Общепрофильные: Флюорография (может быть заменена рентгенографией органов грудной клетки и ЭКГ.
Как к любому оперативному вмешательству, есть ситуации, при которых лапароскопическое исследование/лечение не проводят:
• декомпенсированная почечная, печеночная, сердечная недостаточность;
• лихорадка любого генеза;
• острый воспалительный процесс, в том числе, и в женских половых органах;
• новообразование размерами, превышающими 10 см;
• выраженная степень ожирения;
• нарушение свертывающей системы крови;
• состояние после перенесенных оперативных вмешательств на органах брюшной полости и малого таза в анамнезе.
Беременность после лапароскопии наступает не в 100% случаев, это зависит от изначальных причин и эффективности проведенного вмешательства.
При разделении спаек в фалопиевых трубах сексом без предохранения можно заниматься уже в первый цикл, наиболее благоприятный период для зачатия — первые 3 месяца, дальше спаечный процесс вернется вновь.
При удалении одной трубы рекомендовано воздержаться от беременности не менее 3 месяцев, рекомендация аналогична и после удаления фибромиомы, очагов эндометриоза.
Увеличить шанс забеременеть в этом случае поможет гормонотерапия.
При полипэктомии — удалении полипов — необходимо учитывать, что через полгода полипы могут образоваться вновь, и тогда потребуется повторная гистероскопия.
Согласно статистике, беременность наступает в течение первого года после процедуры.
Запишитесь на приём к врачу в вашем городе
источник
Всегда настораживает все неизвестное. Цель этой статьи – помочь преодолеть страхи, развеять сомнения и дать информацию для принятия решения о необходимости процедуры.
При бесплодии гистероскопия является общепринятым «золотым стандартом» для постановки диагноза и лечения патологий матки, препятствующих беременности.
- Что это такое, и как происходит гистероскопия?
- Показания
- Преимущества метода и противопоказания
- Влияние гистероскопии на способность к зачатию
- Зачем делать гистероскопию?
- Это больно?
- Анализы и консультации перед процедурой
- Гистероскопия и беременность. Выводы
Гистероскопия – это безболезненная малоинвазивная и точная процедура для диагностики и лечения бесплодия, причиной которого являются патологические изменения в матке.
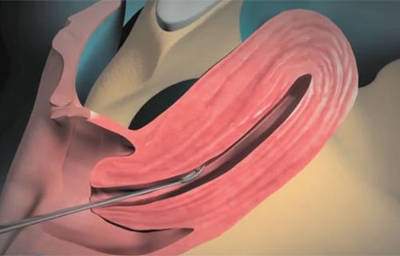
Во время процедуры происходит осмотр влагалища, шейки, цервикального канала и внутренней поверхности маточных стенок. Все манипуляции происходят в условиях операционной. Женщина располагается на гинекологическом операционном столе.
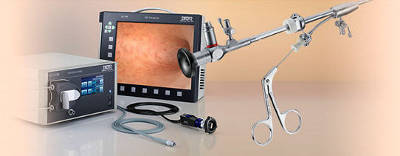
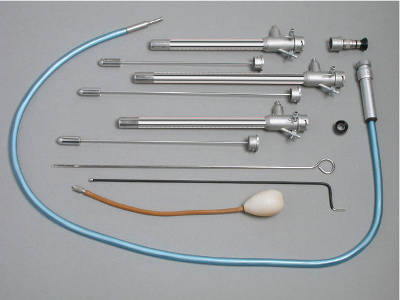
Гистероскопическое оборудование представлено целым комплексом электротехнических приспособлений, благодаря которым хирург-гинеколог получает широкие возможности для осмотра, диагностики и лечения заболеваний, приводящих к бесплодию. Оборудование состоит из таких компонентов:
- Комплекта диагностического или диагностического и операционного гистероскопа.
Диагностический гистероскоп предназначен для офисной гистероскопии (проводится только осмотр), операционный – для выполнения хирургических вмешательств.
Стенки матки сомкнуты, без света осмотр невозможен.
- Эндоскопической видеокамеры, изображение с которой передается на экран и монитор.
На экране под увеличением до 3,5 раз доктор имеет возможность
рассмотреть патологические образования. Запись можно архивировать, хранить и, при необходимости, передавать другим специалистам. Возможность просмотра записи при прошествии времени важна, например, при полипе матки. Если образование после резекции возникло снова, то докторам необходимо понять – это новый полип или разрастание старого. От этого зависит дальнейшая тактика лечения.
Экран позволяет пациенткам увидеть, как делают гистероскопию и рассмотреть полость матки (патологические изменения или их отсутствие) своими глазами.
С ее помощью полость матки расширяют, так как стенки органа примыкают друг к другу. В этих целях используют газ или жидкость (физиологический раствор). Преимущества жидкостной гистероскопии проявляются в случаях, когда патологические процессы сопровождаются кровянистыми выделениями, например, при наличии остатков плодного яйца после замершей беременности или субмукозных миомах. Полость можно хорошо промыть и удалить дефект прицельно, не травмируя остальных участков поверхности матки.
- Блока электрохирургического высокочастотного генератора с набором инструментов, которые предназначены для выполнения гистерорезектоскопии – петли и крючка.
Эти инструменты используются при субмукозной (подслизистой) миоме матки, внутриматочных синехиях, спайках, фиброзных полипах (с толстой фиброзной ножкой). Хирургическая гистероскопия, для которой используют гистерорезектоскоп, требует анестезии. Диаметр инструментов больше и для выполнения операции необходимо расширять цервикальный канал.
Показания для гистероскопии матки широки благодаря современному оборудованию и разрешающей способности аппаратуры:
- Диагностика при нарушениях менструального цикла: появлении выделений между месячными, возникновении затяжных менструаций, изменении объема (обильные, скудные).
- Кровотечения в постменопаузе.
После угасания овуляторной функции эндометрий «спит» и выделений быть не должно. Если они возникают, то первая причина, которую нужно исключить – онкологические заболевания.
Сейчас возможности хирургической методики настолько широки, что удалить миому при гистероскопии не составляет большого труда. Раньше этот диагноз был показанием для удаления матки. После иссечения субмукозной миомы через 2 месяца проводится контрольная процедура.
Проводится оценка седловидной (вариант нормы), однорогой, двурогой матки, внутриматочной перегородки. Врач определяет способность органа выносить ребенка.
- Внутриматочные сращения – синехии.
- Остатки тканей эмбриона.
- Инородные тела.
Часто происходит обрыв «усиков» внутриматочной спирали при попытке ее удаления. Процедура позволяет аккуратно удалить спираль, оценить степень травматизации, появление воспалений или сращения.
При бесплодии часто сочетаются несколько факторов, препятствующих беременности. В программах ЭКО важно исключить патологию матки, чтобы врач был уверен в отсутствии проблем со стороны этого органа. Препятствовать беременности может аномальное строение, сращения, полипы, эндометриоз, миомы. Заболевания обнаруживаются на гистероскопии, что позволяет сразу начать хирургическое лечение и не терять время на нерезультативные попытки забеременеть при помощи экстракорпорального оплодотворения.
Если на сроке 3–5 недель у женщины происходят выкидыши, необходимо исключить аномалии в строении матки.
- Осложнение послеродового периода.
При наличии в матке остатков плацентарной ткани, амниотических оболочек возможны кровотечения, которые будут продолжаться, пока не будут удалены.
Метод называют «золотым стандартом» благодаря его преимуществам. Среди них:
- Малая инвазивность – не повреждаются слизистые шейки и матки. После завершения исследования пациентка возвращается домой.
- Четкая визуализация патологии – возможность прицельно удалять дефект без выскабливания.
- Эффективность. Благодаря оборудованию есть возможность удалить полип при самом неблагоприятном (труднодоступном) расположении.
- Отсутствие необходимости в госпитализации. Существуют палаты временного пребывания, в которых женщины восстанавливаются после процедуры 15–20 мин, в редких случаях 3–4 часа.
- Возможность проведения хирургического вмешательства без внутривенного наркоза.
- Возможность фото- и видеосъемки.
- Инфекционные заболевания.
- 3-я и 4-я степень чистоты влагалища. Воспалительный процесс – кольпит при проведении манипуляций недопустим. Это источник инфекции, которая при наполнении матки жидкостью попадает в ее полость, трубы и может распространиться на яичники и брюшину. Например, при молочнице использовать метод нельзя.
- Тяжелые сопутствующие соматические заболевания сердца, легких, сосудов.
- Беременность – абсолютное противопоказание для гистероскопии.
- Сужение цервикального канала.
- Распространенные формы рака шейки матки.
Молодые женщины опасаются, можно ли делать гистероскопию нерожавшим. Диаметр оптики – 2 мм, толщина телескопа 4,2 мм, благодаря небольшому размеру инструментов безболезненно и атравматично проникают в цервикальный канал. Расширение шеечного канала не требуется. Поэтому нерожавшим гистероскопию делать можно и нужно, если для этого есть показания. Возможно, это их единственный (довольно простой и короткий) путь к беременности. Процедура не влияет на способность к зачатию в будущем.
При необходимости проведения гистерорезектоскопии у нерожавших девушек требуется медикаментозная подготовка. Для размягчения шейки матки и канала назначают специальные препараты, которые позволят не травмировать цервикальный канал при операции.
Зачем делают гистероскопию, когда на УЗИ патология не найдена? Ультразвуковой метод диагностики не всегда позволяет диагностировать заболевания матки. Актуальным процедуру делает неспособность женщины забеременеть, выносить ребенка.
Любые дефекты эндометрия, шейки, матки способны помешать имплантации эмбриона и выносить беременность. Это же касается экстракорпорального оплодотворения. Для выяснения причины неудачных попыток ЭКО репродуктолог отправляет пациентку к хирургу-гинекологу. Хирург делает осмотр полости матки и забор биопсийного материала для исключения маточного фактора бесплодия.
Анализ биоптата позволяет оценить качество эндометрия, выявить причину бесплодия, онкологические процессы, оценить изменения ткани.
Гистероскопия – это хирургическое вмешательство. Поэтому проводить ее на фоне повышенной температуры, гриппозного состояния небезопасно. Как правило, гистероскопию при простуде и насморке не проводят. Организм должен находиться в здоровом состоянии, чтобы не возникло осложнений.
Отправляясь на процедуру, девушки, женщины желают знать, больно ли делать гистероскопию. Ощущения при обследовании сравнимы с состоянием в первый день менструации. Выраженность болевого синдрома зависит от порога чувствительности и проведенных манипуляций. После хирургических манипуляций боль может сохраняться в течение суток, затем утихает.
Обязательно нужна ЭКГ и консультация кардиолога. Гистероскопия – это ответственная манипуляция. В случае необходимости, при осложнениях может использоваться наркоз. Поэтому кардиолог должен дать «добро» на выполнение этого вида диагностики и лечения.
Обязательные анализы перед гистероскопией, без которых процедуру выполнять нельзя:
- общеклинические исследования крови, мочи;
- анализ на группу крови;
- биохимический комплекс и свертываемость;
- исследование крови на RW, B и C гепатиты, ВИЧ;
- мазок из влагалища;
- УЗИ.
Гистероскопия – это одновременно обследование и лечение. Выявление заболеваний матки, их лечение позволяют избавиться от бесплодия. Известны случаи, когда женщины, планирующие искусственное оплодотворение, прошли гистероскопию, и беременность (естественная) не заставила себя ждать. Пусть и у вас все получится!
источник
Гистероскопия — один из известных методов вспомогательной репродукции. Помогает провести эффективную диагностику и избавиться от некоторых патологий. Гистероскопия при бесплодии применяется, например, перед ЭКО, так как позволяет просчитать последствия лечения либо убрать некоторые патологии.
Гистероскопия представляет собой довольно неприятную, но очень нужную процедуру. Это осмотр поверхности матки при помощи специального оптического прибора. Гистероскопия перед ЭКО назначается часто.
В зависимости от случая и целей бывает:
- диагностической или «офисной»;
- контрольной, когда проверяются результаты лечения;
- хирургической (гистерорезектоскопия);
- смешанной, совмещает что-то из перечисленного выше.
Способы совершенствуются, однако сама процедура не является новой. Проводилась гистероскопия еще в XIX веке. Только тогда вместо камер использовались примитивные призмы, линзы и другие гораздо менее совершенные части конструкции. Прибор вводился под определенным углом, что позволяло рассмотреть поверхность органа.
Сейчас применяются более совершенные методы, перед ЭКО гистероскопия является обязательной. Оборудование и способы проведения могут иметь отличия в зависимости от преследуемых целей. Используется гироскоп — узкая трубка со светодиодом и камерой, которая вводится в полость, и изображение передается на экран монитора. Картинка увеличивается при приближении к интересующему участку.
Гистероскопия перед ЭКО позволяет врачу детально и в удобной форме провести:
- исследование слизистой матки (эндометрия);
- проверить проходимость маточных труб;
- изучить малейшие особенности заболеваний гениталий.
В диагностических целях гистероскопия занимает обычно 5–40 минут. Вернуться домой можно почти сразу. Ее еще называют «офисной», так как процедура проста в проведении и доставляет минимум неудобств. Выполнять можно у гинеколога, без использования хирургического стола.
При диагностической гистероскопии применяется более тонкий прибор: меньше 3 мм. Анестезия обычно не нужна. Иногда используются успокоительные средства. Диагностика предполагает только осмотр и забор небольшого количества материала на исследование.
Дни менструального цикла обязательно учитываются: гистероскопия перед ЭКО назначается на 6–10 сутки менструального цикла. В это время стенки органа тоньше, что облегчает осмотр. На процесс овуляции гистероскопия не влияет. В этот период цикла кровопотери при операции будут меньше. Гистероскопия также является щадящим методом хирургического вмешательства.
За очень короткое время можно, например:
- рассечь спайки;
- прижечь эрозию;
- удалить полип.
Гистероскопии проводят под наркозом, поэтому эта процедура безболезненна. При проведении манипуляций применяются:
- местная анестезия: шейка матки;
- общий наркоз.
Часто гистероскопия перед ЭКО — необходимая мера. Последствия искусственного оплодотворения без нее просчитать заранее сложно, иногда — невозможно. Может оказаться, что проводить ЭКО в принципе бессмысленно в данный период. Это не даст результата, но отнимет время, силы, пошатнет здоровье и приведет к ненужным тратам.
Решение об использовании гистероскопии перед ЭКО принимает врач, не всегда — с первого раза. Диагностика бесплодия без этой процедуры часто оказывается неполной. Проведение может помочь:
- понять причины;
- увидеть особенности нарушений: перегородок, полипов и других.
При успешном обнаружении патологии при гистероскопии бесплодие можно вылечить. Например, очень важно проверить маточные трубы на предмет проходимости. Это посредник, проводник между яичниками и маткой. Если яйцеклетка не сможет преодолеть путь, у подсаженного эмбриона не будет возможности прикрепиться. Это сводит на нет все усилия врачей и женщины.
При выявлении патологий они могут быть аккуратно и эффективно удалены. Гистероскопия важна и для периодического контроля перед ЭКО.
Учитываются все полученные результаты анализов: общее состояние, в котором находятся яичники, матка и другие части организма. Гистероскопию нужно делать перед ЭКО или в рамках обычного планирования беременности в следующих случаях:
- когда причины бесплодия не выяснены;
- при неудачной попытке экстракорпорального оплодотворения;
- в рамках подготовки к беременности, если ранее выполнялось кесарево сечение;
- для проверок: эффективности назначения гормонов, на наличие сгустков крови после операций, при выявлении противопоказаний;
- для уточнения места, где находится спираль.
А также к показаниям для проведения гистероскопии относятся различные нарушения и болезни матки:
- эндометриоз;
- аденомиоз;
- спайки;
- расстройства слизистой;
- миома;
- нарушение менструальной функции;
- перфорации (свищи);
- полипы и другие патологии.
Во время прохождения гистероскопии можно найти расстройства, не выявленные на УЗИ и другими методами исследования.
- Патологии эндометрия — слизистой матки.
- Наличие маточной перегородки — аномалии, приводящей к кровотечениям, бесплодию и другим последствиям.
- Исследование позволяет оценить проводимость: насколько полость трубы матки способна пропускать яйцеклетки.
- По состоянию эндометрия судят о причинах нарушения репродуктивной функции.
- Различные образования: например, появление полипа может помешать плоду прикрепиться к стенке органа.
Есть у исследования и минусы. С помощью гистероскопии не удается найти патологии в дальних отделах маточных труб, в яичниках.
Перед проведением гистероскопии следует подготовиться. Сдаются анализы:
- кровь: общий, на гепатиты и некоторые другие;
- моча;
- мазки: из матки и цервикального канала.
Это нужно, в том числе для того, чтобы исключить аллергию и иные противопоказания. Проводится и ряд других исследований:
Нельзя пренебрегать психологической подготовкой. Простой осмотр, а тем более гистерорезектоскопия, — процедуры не из приятных, поэтому необходима дополнительная мотивация. Нужно еще раз вспомнить, для чего все это делается. Часто психологическую подготовку проводят специалисты.
Важно заблаговременно вылечить воспаление в половых органах перед ЭКО. Это нужно для того, чтобы во время проведения не занести инфекцию в матку. Врачом обычно с этой целью назначаются антибиотики. Они принимаются и после процедуры.
За неделю нужно прекратить:
- спринцевание;
- применение специальных тампонов и свечей.
Гистероскопия перед ЭКО требует еще нескольких условий, выполняемых накануне:
- нельзя есть после 18:00, перед сном можно пить;
- желательно сделать клизму.
При проведении гистероскопии в полость матки вводят газ либо специальный раствор. Под их действием стенки органа раздвигаются, и врач с помощью гистероскопа осматривает поверхность на мониторе.
Проводится в стационаре. Если это просто диагностика, контрольный осмотр, то женщину отпускают через несколько часов. При осуществлении операции, например, прижигания, придется подождать 1–2 дня.
Для удачного проведения циклов ЭКО и сохранения здоровья важно восстановиться. Для этого после гистероскопии необходимо.
- Забыть про бани и сауны, горячие ванны, а также — про пруды, бассейны. Это нужно для того, чтобы обезопасить себя от перегрева и возможных инфекций.
- Минимум 2–3 недели воздерживаться от занятия сексом. Серьезные физические нагрузки стоит исключить на тот же срок.
- Повышенное внимание — гигиене, особенно — половых органов. Нужно отслеживать подозрительные выделения. Иногда возможны зуд, покраснение, сыпь. При обнаружении следует зайти к врачу.
- Пунктуально принимать прописанные лекарства, вплоть до процедуры ЭКО. Например, если выявили нарушения эндометрия, назначаются соответствующие препараты улучшения состояния слизистой.
После проведения гистероскопии обычны кровяные выделения. Не нужно волноваться если:
- они происходят в течение 3 суток;
- кровь заполняет одну прокладку в час.
При невыполнении этих условий необходимо срочно обратиться за медицинской помощью. Например, при обильном выделении возможно внутреннее кровотечение.
Насчет сроков — бывают исключения. Они могут быть продолжительнее, до семи суток, если осуществлялись:
- выскабливание для диагностики;
- некоторые операции.
Однако выделения крови все равно должны заполнять максимум одну прокладку в час. Если больше — нужно немедленно к врачу. Боль в низу живота — как правило, норма. По отзывам, напоминают ту, что возникает во время месячных. Иногда для снижения ощущений специалистами назначаются обезболивающие. Спустя 4–5 дней она должна уйти. Если этого не произошло, следует посетить гинеколога.
Женщина должна проверять температуру. Озноб, слабость — тревожные признаки.
ЭКО после гистероскопии проводится в каждом случае по-разному. Сроки зависят от полученной информации. Может понадобиться лечение:
- медикаментозное: борьба с воспалением, улучшение гормонального фона;
- хирургическое: удаление образований и другие манипуляции.
Если все хорошо изначально, цикл искусственного оплодотворения иногда начинают уже спустя 10 дней после гистероскопии. При проведении подготовки, лечения процесс затягивается. В итоге помещение эмбрионов в полость матки иногда может произойти лишь через полгода. Например, при выскабливании нужно 3–6 месяцев для восстановления слизистой.
Для проверки состояния назначают УЗИ, иногда — повторную гистероскопию. Если все в норме, готовиться к ЭКО начинают после окончания месячных.
Более позднее искусственное оплодотворение может стать эффективнее. Повреждение эндометрия во время процедуры побуждает слизистую к активному росту. В итоге качество поверхности матки становится лучше. В итоге эмбриону проще прикрепиться.
Гистероскопия — внутриматочное вмешательство, поэтому противопоказания здесь будут следующими:
- воспалительные процессы в половых органах;
- беременность;
- маточное кровотечение;
- неподходящее состояние некоторых органов: сердца, почек, печени;
- патологии матки: стеноз, рак шейки;
- результаты мазков: III–IV степень чистоты;
- любые болезни инфекционного характера: грипп, воспаление легких, пиелонефрит;
- менструация (недостаточная видимость).
Причем все они могут быть разбиты на две группы:
Маточное кровотечение принадлежит ко второму типу. Относительные противопоказания не имеют характер жестких ограничений. Иногда ситуация меняется либо есть возможность «обойти» запрет. Например, в случае с маточным кровотечением используется немного другой гироскоп, оснащенный двумя каналами. Требуется иная тактика исследования, применение подходящих медикаментов.
Другой пример — рак или стеноз шейки. Провести можно, но не следует расширять цервикальный канал. Для уменьшения повреждений используется фиброгистероскоп — «офисный» вариант.
Абсолютные противопоказания имеют категоричный характер, исключений обычно не делается.
К ним относится, например, наличие инфекций, особенно — в половых органах. Это объясняется опасностью передачи в матку, брюшную полость. Исключение — пиометра, так как, по мнению некоторых врачей, причиной могут быть и полипы. Хотя перед проведением необходим курс лечения для борьбы с воспалением.
Беременность относят к противопоказаниям из-за риска ее прерывания. Однако и здесь возможны исключения для осмотра плода. Все зависит от квалификации врача и конкретного случая.
источник
Мы ждём наших деток уже 2,5 года. За это время пройдено многое. Нас с мужем практически полностью обследовали на предмет выяснения проблемы, мешающей нам зачать малыша. С мужской стороны проблема лечилась упорно и долго. С моей же стороны до поры до времени было всё просто прекрасно, что называется не к чему придраться.
И вот спустя 2 года планирования я забеременела. Беременность оказалась внематочной. Так я попала на лапароскопию (до этого думала что никогда не пройду через эту операцию, но как говорится, не зарекайся).
После небольшого перерыва начали снова пытаться. Месяц, другой, третий. Тут я решила, что всё, хватит ждать. Пора идти дойти до последних проверок по части моего здоровья, чтоб уже знать к чему готовиться. Делать гистероскопию и вторую по счету проверку труб я решила в частной клинике, чтобы уложиться в один день и не лежать в стационаре, а также сделать всё под одним общим наркозом.
Оговорюсь, бесплодие это одно из показаний к проведению гистероскопии, но бежать на неё сразу после года неудачных попыток я бы не советовала. Всё-таки это наркоз и вмешательство в организм. Но вот если проверено уже достаточно, а причина так и не найдена — вам прямая дорога. Тем, у кого выявлен полип или синехия в матке, заподозрен аденомиоз, гистероскопия это необходимость и единственный способ решения проблемы.
У меня по УЗИ было всё прекрасно, но всё же я решилась на обследование ввиду длительного стажа бесплодия. Также мне не давала покоя мысль о внематочной, что возможно при проходимых трубах она могла случиться именно из-за плохого качества эндометрия. Ещё один довод за гистероскопию — неудачная попытка внутриматочной инсеминации.
Процедура проводилась под внутривенным наркозом. В день перед процедурой последний прием пищи не должен быть позднее восьми часов вечера, а в сам день гистероскопии нельзя даже пить. С утра в клинике я сдала все анализы, потом сделали укол премедикации — успокоительное + подавление слюноотделения, и отправили переодеваться в одноразовую сорочку, шапочку и бахилы. При мне девушку пригласили в операционную и уже минут через 15-20 вернули на каталке на кровать. Всё делается очень быстро под внутривенным наркозом. Если обнаруживаются паталогии в матке, то тут же делают выскабливание, рассекают синехии и т.д., если же всё хорошо, ничего не трогают.
После процедуры от наркоза я отошла довольно быстро. Врач рассказала, что обнаружилось несколько мелких полипов, и они сделали выскабливание. Вот так, делаем выводы, что УЗИ видит не все детали состояния эндометрия. Через час я отправилась домой.
Примерно две недели спустя получила гистолгию того, что удалили:
Очаговая гиперплазия эндометрия обычно лечится не только выскабливанием. Часто пациентке предлагается пропить оральные контрацептивы месяца три, чтоб избежать рецидива. Я пошла по другому пути. Учитывая непроходимость трубы после внематочной и практически никакие успехи в лечении мужа было решено готовиться к ЭКО. Многие врачи кстати, считают, что новый эндометрий (после выскабливания) повышает вероятность на успех ЭКО. Надеюсь, мой отзыв окажется кому-то полезным.
источник
В гинекологической практике гистероскопия является часто используемым диагностическим методом. Применяется она и для лечения некоторых гинекологических заболеваний, в том числе и бесплодия. Однако процедура эта весьма травматична и повреждает слизистую матки, которая необходима для прикрепления плодного яйца. Через какое время можно планировать беременность после гистероскопии, чтобы она развивалась и протекала без патологии.
Гистероскопия — это разновидность эндоскопического обследования, используемая в гинекологии. С помощью специального аппарата (гистероскопа) врач осматривает полость матки, а при необходимости выполняет и некоторые лечебные манипуляции.
Изображение передается на экран, поэтому за манипуляцией могут следить сразу несколько специалистов. Процедура болезненная, поэтому должна проводиться под общим обезболиванием.
Гистероскопия используется для диагностики и лечения многих заболеваний репродуктивной системы.
- Дисфункциональные маточные кровотечения, которые могут быть связаны с гиперпластическими процессами.
- Миоматозные узлы в матке.
- Наличие синехий в полости матки после воспалительных процессов, операций.
- Диагностика полипов и рака эндометрия.
- Наличие внутриматочных перегородок, приводящих к бесплодию.
- Патология развития матки и ее придатков.
- Наличие погибшего плодного яйца или его остатков в полости матки — после аборта или замершей беременности.
- Инородное тело в полости матки.
- Невозможность извлечения внутриматочной спирали вследствие ее приращения к стенкам матки.
- Диагностика маточного бесплодия.
- Лечебные манипуляции при гиперпластических процессах эндометрия.
Показаний для проведения гистероскопии очень много, поэтому эта процедура осуществляется достаточно часто. Несмотря на то, что при гистероскопии проводится лечение бесплодия, сама по себе манипуляция травматичная. После нее необходимо время для восстановления нормально функционирующего эндометрия, который способен будет принять плодное яйцо и надежно закрепить его.
Бесплодие может наблюдаться вследствие многих причин. Они могут быть гормональными — когда в организме женщины недостаточно гормонов, которые необходимы для поддержания беременности и сохранности плодного яйца. Также бесплодие может быть вызвано маточными факторами:
- аномалии строения самой матки — инфантильная, двурогая, наличие перегородок в ее полости;
- непроходимость маточных труб — вследствие спаек, заращения их полости или входа в трубу;
- наличие спаек в полости самой матки — плодное яйцо не может проникнуть в нее и закрепиться в эндометрии;
- гиперпластические изменения эндометрия — к такой слизистой плодное яйцо не может прикрепиться.
Гистероскопия может помочь устранить эти препятствия для возникновения беременности. При инфантильной или двурогой матке процедура может только помочь установить диагноз, но лечение здесь невозможно. Если же имеются перегородки, то их можно разрушить с помощью гистероскопа. То же касается и спаечных процессов — любые, даже самые плотные синехии поддаются разрушению и удалению во время этой процедуры.
Очистить можно и полость маточных труб. Для устранения их заращения используется пневмогистероскопия — когда маточные трубы раздуваются воздухом и спайки разрываются. При гиперплазии эндометрия проводится полное выскабливание полости матки с удалением всей слизистой оболочки. После этого женщине назначается курс гормональной терапии для восстановления нормального эндометрия.
Многие женщины, которым назначалась процедура, отмечают, что она помогла им забеременеть. Хотя до этого другие методы лечения бесплодия оказывались неэффективными.
Процедура эта относится к хирургическим вмешательствам. Ее проведение чревато возникновением ряда осложнений. Они могут зависеть от хирургов и от организма самой женщины. Каковы возможные осложнения при гистероскопии:
- прободение стенки матки;
- развитие маточного кровотечения — в отдельных случаях его не представляется возможным остановить и матку приходится удалять;
- попадание микробной флоры и развитие нагноительных процессов;
- травматизация слизистой может привести к формированию спаек.
Последствия такие достаточно редки. Для их профилактики осуществляются следующие мероприятия:
- использование антибактериальных препаратов во время и сразу после процедуры;
- визуальный контроль за ходом процедуры;
- наличие анестезиолога и хирурга на случай развития кровотечения или прободения стенки матки;
- гормональная и рассасывающая терапия для профилактики спаек и восстановления нормальной слизистой.
Итак, когда можно беременеть после гистероскопии? Этот вопрос беспокоит всех женщин, прошедших через такую процедуру.
Если же проводилось удаление спаек, выскабливание эндометрия — беременность не может наступить быстро. Забеременеть становится возможным только после того, как сформируется полноценный эндометрий. Через сколько это произойдет — зависит от организма женщины. В среднем на фоне гормональной терапии эндометрий вырастает в течение полугода. Если же после процедуры снова сформировались спайки — срок увеличивается еще на несколько месяцев, пока они не будут повторно удалены.
Стараться быстро забеременеть после такой процедуры не стоит. Необходимо дождаться полного выздоровления и тщательно подготовиться к беременности, чтобы она протекала физиологично и ничем не осложнялась.
источник
Применение гистероскопии в современной гинекологии весьма разносторонне. ЕЕ выполняют в случае возникновения симптомов у женщины, наличие патологических очагов в полости матки, а также с целью борьбы с бесплодием и как диагностическая подготовка к вспомогательным репродуктивным методам.
Зачастую женщины, описывая свои собственные жизненные ситуации, рекомендуют пройти процедуру гистероскопии как панацею от бесплодия. Отчасти, подобные заявления не лишены смысла, но абсолютно полностью как на метод для возникновения беременности уповать не стоит. Здесь необходимо разобраться, для чего рекомендуется операция гистероскопия перед эко, отзывы, прошедших данную процедуру женщин, при этом делают акцент на ее диагностической значимости. Когда пациентка длительное время страдает бесплодием, ее лечащий врач назначает полное обследование с целью выяснить, в чем же состоит его причина. И гистероскопия один из наиболее действенных методов. Ведь можно увидеть на многих форумах записи женщин о том, что в процессе гистероскопии, на фоне отсутствия жалоб и клинических проявлений, кроме отсутствия беременности, диагностируется какое либо патологическое состояние. В результате чего причиной бесплодия становится найденный в полости матки полип, либо же наличие спаек в полости матки, незначительных размеров миоматозный узел, которого не было видно посредством УЗ исследования, возможно врожденный порок развития – наличие внутриматочной перегородки, а также эндометриоз, гиперплазия эндометрия и многое другое. После того, как причина установлена, становиться понятным, с чем необходимо бороться и какие меры для этой борьбы предпринять. Посредством той же гистероскопии, при помощи резецирующего составляющего прибора удаляют патологический участок. Женщины после данного вида вмешательства описывают непродолжительные курсы гормонотерапии, а спустя несколько месяцев уже идет непосредственная подготовка к ЭКО.
Также некоторые женщины пишут в своих отзывах о том, что были проведены неоднократные процедуры ЭКО, но безуспешно, в результате беременность не наступала. При этом предварительно данным пациенткам не проводилась гистероскопия. После неудачных попыток все же рекомендуют провести гистероскопию, даже на фоне, казалось бы, полного благополучия. Некоторым пациенткам ее назначают перед ЭКО без наличия у них по результатам разных исследований патологических очагов и образований. В результате чего женщины отказываются, оставляя отзывы о том, что они не сочли гистероскопию необходимой, ведь все хорошо. Но в итоге, рано или поздно, потеряв время, приходиться обращаться к проведению данной операции для выяснения причин невозможности наступления беременности.
Как правило, данная операция дает весьма неплохие результаты в плане репродуктивной сферы. Когда выполнена гистероскопия, отзывы, беременность у женщин наступает уже спустя один – два цикла. При этом, конечно рекомендуют осуществлять попытки к зачатию не ранее чем через полгода. Когда осуществляется гистероскопия матки, отзывы кто после нее забеременел, описываю как положительные, тем более что, операция малоинвазивная и довольно легко переноситься, а эффект, который она оказывает, превосходит все ожидания. Число наступления беременностей после процедуры значительно больше, чем без нее. Речь, конечно же, идет о женщинах с наличием проблем со здоровьем и возможным зачатием. Например, довольно распространенная проблема — полип эндометрия в репродуктивном возрасте. При этом наступившая беременность после гистероскопии полипа эндометрия, отзывы оставляет самые позитивные, что обусловлено оздоровительным эффектом и возвращением женщине репродуктивной функции.
Мнения врачей как всегда расходятся. Одни считают гистероскопию обязательной процедурой перед планированием беременности, в случае если есть бесплодие. Другие, особенно перед применением экстракорпорального оплодотворения, считают ее нецелесообразной, утверждая, что в этом случае появляется риск невынашивания. Конечно, каждый частный случай индивидуален и требует личного подхода.
Та категория специалистов, которые используют данный метод диагностики в лечении бесплодия и восстановления фертильности женщины, отмечают положительные результаты по проценту наступивших в дальнейшем беременностей. Особенно наглядно это при выявлении патологических очагов, когда наступила беременность после гистероскопии эндометрия, отзывы после которой положительные как со стороны лечащего врача, так и со стороны оздоровительной беременной женщины.
Как правило, та же схема проводится в случае применения эко после гистероскопии, отзывы и впечатления врачей репродуктологов, и пациенток, основываются на полученных результатах – наличие прогрессирующей беременности в полости матки. Данная беременность нуждается в постоянном пристальном наблюдении. Но как показывает врачебная практика, очень способствует гистероскопия эко (отзывы пациенток наглядно это отображают на форумах).
Для моральной самоподготовки отзывы женщин, проверивших на себе схему гистероскопия – беременность, помогают женщине осознать всю значимость и необходимость процедуры. Но, к сожалению, сама по себе проведенная гистероскопия не означает стопроцентный результат последующего зачатия, особенно, если причиной бесплодия является какая-либо другая патология (гормональные нарушения со стороны женской репродуктивной системы, либо гормональные нарушения щитовидной железы и другое). Но все же, диагностическую ценность данного метода нельзя недооценивать, и стоит решиться на гистероскопию хотя бы для того, чтобы убедиться, что ничего не препятствует на пути к цели стать мамой.
источник

Причины участившихся женских патологий и увеличения количества женщин с диагнозом «бесплодие» могут быть самыми различными – это и отсутствие родов в назначенный срок, и гормональные нарушения, и наследственные патологии, и неправильный образ жизни, и беспорядочные половые связи. Одну причину выделить достаточно сложно, тем не менее, все больше молодых женщин не могут забеременеть даже первым ребенком. И зачастую у пациенток уходят годы на обнаружение причин бесплодия. Гистероскопия при планировании беременности является тем современным методом, который может сократить время поиска причины бесплодия.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Гистероскопия является сравнительно молодым методом диагностики. Благодаря стремительному развитию современных технологий, гистероскопия стала доступна практически по всему миру. Этот метод завоевал доверие, как врачей, так и пациенток. В чем же уникальность такого метода?
Гистероскопическое оборудование представляет собой сверхтонкое оптическое оборудование, которое позволяет исследовать полость матки, не прибегая к хирургическому вмешательству и не травмируя матку диагностическими соскобами. По точности диагноза гистероскопия может сравниться только с МРТ. Но, кроме того, что этот метод позволяет обнаружить патологию, с помощью гитероскопа проводятся еще и малоинвазивные операции внутри матки. Многие женщины, благодаря гистерорезектоскопии избегли более серьезного вмешательства, а некоторые и удаления матки.
Пациентке в амбулаторных условиях или в стационаре, под наркозом или обезболиванием, вводится в полость матки металлическую трубку, диаметром не более 5мм. Состоит вводимая трубка из оптического волокна – основного диагностического инструмента. Благодаря оптическому волокну изображение передается с миникамеры на экран монитора в десятикратном увеличении, что позволяют врачу подробно изучить орган, что называется «изнутри» и определить его состояние, уточнить диагноз или обнаружить патологию.
Перед тем как приступить к осмотру, врач вводит в полость матки специальный стерильный раствор. Делается это для того, чтобы раздвинуть стенки матки и улучшить обзор. В процессе осмотра врач может принять решение взять кусочек эндометрия или новообразования на гистологию. Для этого предусмотрен специальный инструмент-насадка. Кроме того с помощью гистероскопии возможно проводить малоинвазивные операции в полости матки. Для этого используют различные насадки в виде микроскальпелей, ножниц, щипчиков и пр. насадок. Гистерорезектоскопия проводиться, как правило, под общим наркозом и только в стационаре.
Показанием для проведения гистероскопии может послужить любая патология органов малого таза, а также бесплодие. Среди основных показаний можно выделить:
- Наличие в матке миоматозных узлов.
- Эндометриоз.
- Сращивания внутри матки вследствие неудачных абортов или тяжелых родов.
- Гиперплазия эндометрия.
- Спаечные процессы внутри матки.
- Наличие полипа.
- Внутриматочная перегородка.
- Аномальное развитие матки.
- Подозрение на рак эндометрия.
- Чужеродные тела в матке – спирали, остатки оплодотворенной яйцеклетки и пр.
Противопоказания к проведению гистреоскопии
Направление на гитероскопию должен давать лечащий врач, так как существуют состояния, при которых гистероскопия противопоказана, или ее необходимо отложить. К таким состояниям относятся:
- Воспалительные процессы в органах малого таза.
- Обильные маточные кровотечения.
- Рак шейки матки.
- Стеноз шейки матки.
- Инфекционные заболевания.
- Состояния, при которых повышается риск перегрузки жидкостью – сердечная или почечная недостаточность, отек легких, декомпрессионные состояния и пр.
Перед тем как пройти обследование с помощью гистероскопа, женщине нужно сдать ряд анализов и пройти обследование. Так кроме основных анализов крови и мочи может понадобиться исследование на УЗИ, сдать ЭКГ и получить направление от терапевта.
Гистероскопию все чаще назначают женщинам с диагнозом «бесплодие» или невынашивание. Однако чтобы назначить эту процедуру у лечащего врача должны быть основания предполагать, что бесплодие связанно с патологией матки. Это могут быть и спаечные процессы, которые не дают плоду прикрепиться, и миоматозные узлы различной локализации, а также наличие внутриматочной перегородки и прочие аномалии. Все чаще в клиниках репродуктивной медицины применяют гистреоскопию при лечении бесплодия. Зачастую врачу проще исключить маточную составляющую данного состоянии и назначить женщине самое полное обследование. Кроме того с помощью гистероскопии врач может детально обследовать и устья маточных труб на предмет спаек, патологий или полипов. Именно детальное обследование увеличивает шанс женщины выносить и родить здорового ребенка.
В последние годы все чаще гистероскопию назначают женщинам перед ЭКО. Такая процедура позволяет оценить готовность матки к внедрению в нее оплодотворенной яйцеклетки и исключить наличие аномалий.
Проводится гистероскопия при планировании беременности или перед ЭКО на следующий день после окончания месячных.
Помимо диагностической ценности, гистрероскопия позволяет с минимальным ущербом для органа провести удаления образований, спаек и прочих аномалий в полости матки. Такой вид лечения называется гистреорезектоскопией и назначается он или лечащим врачом или проводится в процессе обследования женщины, если были обнаружены аномалии, которые можно скорректировать данным методом. Так гистероскопическому удалению подлежат внутриматочные миоматозные узлы, полипы, перегородка, спайки и прочее. Операция проводится под общим наркозом в условиях стационара. После гистерорезектоскопии женщина остается под наблюдением еще 1-2 дня, после чего ее выписывают.
Планирование беременности после гистерорезектоскопии должно проходить под строгим наблюдением лечащего врача. Если причина бесплодия была устранена с помощью гистерорезектоскопии, врач может назначить противовоспалительное лечение.
Как правило, пациенткам, перенесшим гистерорезектоскопию, не рекомендуется планировать беременность в ближайших полгода после проведения манипуляций внутри матки. Однако как свидетельствует многочисленные отзывы в интернете, некоторым женщинам удалось забеременеть уже через 3-4 месяца после гистерорезектоскопии. Однако следует учитывать, что сложность проведенной операции по удалению аномалий в полости матки может быть разной, поэтому лучше следовать рекомендациям врача.
В различных клиниках и государственных медицинских учреждениях, где есть гистероскопы, цена на эту услугу значительно отличается. В государственных клиниках эту процедуру делают бесплатно, но качество оборудования в них обычно низкий – оно или устаревшее или бывшее в употреблении. В платных клиниках более современное оборудование, которое позволит более точно поставить диагноз и более «ювелирно» провести удаление образований или спаек, однако и цена на такую процедуру может быть достаточно высокой. Здесь выбор остается за женщинами – рискнуть и провести бесплатную гитерорезектоскопию, или заплатить за лечение на качественном оборудовании.
источник