Что такое мужское бесплодие. О мужском бесплодии принято говорить, если беременность у женщины в сексуальной паре не наступает в течение одного года. При этом партнерша является абсолютно здоровой и может иметь детей, не принимает противозачаточные средства.
Фертильность мужчины определяется его способностью ввести в организм женщины достаточное для зачатия количество жизнеспособных сперматозоидов.
- Обтурационное (непроходимость семявыводящих протоков).
- Тестикулярное (из-за болезни яичек существенно снижается количество сперматозоидов в сперме, нарушаются процессы их выработки и созревания).
- Аутоиммунное (из-за нарушения работы иммунной системы организм атакует собственные сперматозоиды).
- Идиопатическое(причину заболевания установить не удается).
- Эякуляторное(ситуация, когда отклонений в ходе выработки, созревания и прохождения сперматозоидов по семявыводящим путям нет, но они не способы выйти из уретры в составе эякулята).
- Врожденным (первичным).
- Вторичным (вызвано перенесенными болезнями).
- Гормональный сбой (недостаточная выработка тестостерона).
- Инфекционные и воспалительные заболевания мочеполовой системы (уретрит, простатит, везикулит, орхит).
- Варикоцеле.
- Врожденные дефекты половой системы, травмы, полученные в детском возрасте.
- Опухолевые новообразования в яичках.
- Иммунные нарушения.
- Скопление жидкости вокруг яичка (гидроцеле).
- Хирургическое лечение, обусловившее нарушение кровообращения в яичках.
- Неврология (нарушается эякуляция).
- Кисты (пузыри, содержащие жидкость) в придатках яичек.
- Психологические причины.
- Неблагоприятная экологическая обстановка.
- Генетические отклонения.
- Алкоголизм, наркомания.
- Профессиональная интоксикация, работа в условиях слишком высоких или слишком низких температур.
Большое количество причин мужского бесплодия затрудняет диагностику заболевания.
Главный признак мужского бесплодия – отсутствие беременности у женщины на протяжении года при регулярной половой жизни, если не используются никакие средства контрацепции.
- Беседу с пациентом, в ходе которой выясняется, как давно не удается зачать ребенка с настоящей партнершей, есть ли дети от других женщин. Уточнение, не было ли операций и травм, связанных с повреждением яичек или их придатков, варикоцеле, простатита. Анализ половой функции. Врач, занимающийся лечением бесплодия, спрашивает:
- насколько интенсивна половая жизнь мужчины;
- не снизилось ли сексуальное влечение в последнее время;
- какими методами контрацепции пара пользовалась до планирования ребенка;
- сколько партнерш у пациента, болел ли он ЗППП.
Затем осуществляется урологический осмотр. Врач осматривает наружные половые органы, пальпирует прямую кишку, оценивает функции предстательной железы, семенных протоков.
Главный анализ на бесплодие у мужчин (цена на него зависит от выбранной клиники) – спермограмма.
- изучить вязкость и количество выделяемой спермы;
- исключить наличие в эякуляте гноя и инфильтрата;
- исследовать строение сперматозоидов, их количество, скорость передвижения.
- MAR-тест (используется для подсчета сперматозоидов, покрытых антиспермальными антителами). Показан, если врач подозревает наличие иммунного бесплодия.
- УЗИ половой системы (направлено на исключение наличия опухолевых новообразований, воспалительных процессов в яичках, предстательной железе).
- УЗИ вен яичка (для диагностики варикоцеле).
- Исследование состава сока яичек (в прямую кишку вводится палец, затем выполняется массаж простаты). Метод предназначен для исключения простатита.
- Анализ на ЗППП.
- Бактериологический посев и микроскопия мазка.
- Генетическая диагностика.
- Посев спермы.
- Проба Шуварского (изучается совместимость слизи шейки матки женщины и сперматозоидов мужчины).
- Анализ на половые гормоны.
- Изучение состава посторгазменной мочи.
- Биопсия яичка.
Сдать анализы на мужское бесплодие можно в любом медицинском центре, занимающемся вопросами лечения бесплодия и ЭКО. Рекомендуется выбирать клиники, имеющие специализированные диагностические лаборатории.
Важно понимать, что проходить обследование должны оба партнера.
- консервативным;
- хирургическим;
- альтернативным;
Подходящий метод подбирается по результатам пройденной диагностики. Важно, чтобы принятые меры позволили устранить первопричину заболевания.
Хирургическое лечение мужского бесплодия проводится при:
- сужении семявыводящих протоков;
- врожденной аномалии половых органов;
- варикоцеле.
- Гормонов (гонадотропины, андрогены, антиэстрогены, рилизинг-гормоны, ингибиторы секреции пролактина).
- Негормональные средства (ферменты, иммуномодуляторы, биогенные составы, таблетки для коррекции половой функции, вазопротекторы).
- Заместительной. Гормоны вводятся в организм, чтобы устранить возникший дефицит. Данный метод позволяет добиваться отличных результатов, если проблема вызвана нехваткой половых гормонов – при нарушении процессов роста и созревания сперматозоидов, гипоганадизме, сексуальной дисфункции.
- Стимулирующей. Небольшие дозы гормонов используют для стимуляции иммунных, воспалительных и обменных процессов. Как результат, развиваются изменения в эндокринной системе регуляции половых желез.
- Подавляющей. В организм мужчины вводятся большие дозы гормонов, чтобы блокировать на несколько месяцев процесс естественной выработки собственных гормонов, подавить сперматогенез. Как только гормоны перестают вводить извне, все блокируемые процессы восстанавливаются. При этом количество вырабатываемых сперматозоидов значительно увеличивается.
Гормоны могут вводиться в организм мужчины внутривенно, перорально, в виде аппликаторов и имплантатов. Продолжительность лечения обычно составляет около трех месяцев.
Не все мужчины, нуждающиеся в лечении бесплодия, могут пройти гормональную терапию. Данный метод лечения противопоказан при опухоли простаты.
Если в ходе диагностики выясняется, что невозможность зачать ребенка связана с психологическими переживаниями и комплексами, мужчину направляют на консультацию к психотерапевту.
Если решить проблему не помогают медикаменты и пройденное хирургическое лечение, мужчине предлагают воспользоваться альтернативными методами лечения бесплодия. Имеются в виду ЭКО и внутриматочная инсеминация.
В редких случаях вылечить мужское бесплодие удается травами или с помощью физиопроцедур. Все зависит от диагноза и возраста больного.
Результат невылеченного мужского бесплодия – отсутствие детей.
- правильно питаться;
- вести активный образ жизни;
- грамотно и своевременно лечить воспалительные и инфекционные заболевания мочеполовой системы;
- иметь одного сексуального партнера;
- использовать барьерные методы контрацепции;
- вести регулярную половую жизнь;
- отказаться от алкогольных напитков, курения;
- ежегодно проходить осмотр у уролога.
В нашей базе найдено 23 уролога в Краснодаре с возможностью записаться на приём через Интернет.
- Выберите регион.
- Выберите специализацию врачей.
- Выберите врача, к которому хотите записаться на приём.
- Заполните анкету, указав имя и номер телефона.
- Подтвердите запись.
Сервис «krd.MedCentr.Online» дает возможность записаться к врачу без звонков в регистратуру клиники. Нет необходимости выходить из дома, набирать номер телефона регистратуры клиники и ждать на линии пока операторы смогут ответить на Ваш звонок. Самозапись к урологу в Краснодаре доступна в любой момент времени суток.
Найти хорошего уролога в Краснодаре, Вам помогут оценки рейтингов и анкеты урологов с информацией об их опыте работы, образовании, а также отзывы пациентов побывавших на приёме у этих врачей.
источник
Примерно у 50% пар, которые не могут самостоятельно зачать ребенка и обращаются за помощью в клинику, устанавливается мужской фактор бесплодия. На фертильность мужчины (т.е. его способность к зачатию) влияет целый ряд причин: приобретенные и врожденные особенности строения репродуктивной системы, состояние организма, наличие заболеваний, образ и условия жизни и т.д. Мужское бесплодие может быть обусловлено нарушениями в образовании и выходе сперматозоидов, низким качеством половых клеток, иммунологическим фактором. Также возможно сочетание сразу нескольких причин.
«ЭМБРИО» постоянно работает над внедрением новых современных методов лечения мужского бесплодия. Помимо ЭКО, ЭКО+ИКСИ/ПИКСИ/ИМСИ пациентам клиники доступны новые современные методики исследования и селекции спермы — тест MACS, определение индекса фрагментации ДНК спермы. В настоящий момент «ЭМБРИО» является единственной клиникой на юге России, предоставляющей данные услуги при лечении бесплодия у мужчин.
Фертильность мужчины условно определяется показателями специального анализа семенной жидкости — спермограммы. Если показатели спермограммы ниже нормы, то эякулят считается субфертильным или стерильным. Причин может быть масса: от стресса до неизлечимых генетических заболеваний. В случаях, когда фертильность восстановить не удается и сперматозоиды самостоятельно не способны оплодотворить яйцеклетку, необходимо прибегнуть к оплодотворению методом ЭКО (экстракорпорального оплодотворения) с манипуляцией ИКСИ (интрацитоплазматическая инъекция сперматозоида в яйцеклетку).
Среди обращающихся в клинику пациентов до сих пор распространено ошибочное убеждение, что для оплодотворения яйцеклетки в естественных условиях нужен всего один сперматозоид. На самом же деле их необходимы тысячи, так как яйцеклетка окружена защитными оболочками, которые сперматозоиды расщепляют в результате химических реакций, то есть каждый сперматозоид несет лишь тысячную часть веществ, необходимых для преодоления оболочек яйцеклетки. И только после преодоления всех преград один сперматозоид сможет привнести в яйцеклетку свой генетический материал и оплодотворить ооцит.
Суть ЭКО+ИКСИ заключается в том, что эмбриолог вводит в цитоплазму клетки один специально отобранный сперматозоид. ИКСИ проводится на специальном микроскопе и микроманипуляторах. Далее развитие происходит как в классическом ЭКО, программа заканчивается переносом и криоконсервацией эмбрионов.
Безоговорочными показаниями для ИКСИ являются результаты тестов на выживаемость, жизнеспособность, тестов на связывание с зоной пеллюцида и тестов на иммунологическое бесплодие, а также плохое оплодотворение в классическом ЭКО.
Ограничения метода ИКСИ состоят в том, что эмбриологу нужно несколько подвижных морфологически нормальных сперматозоидов. К сожалению, в некоторых ситуациях это невозможно. Например, в случаях азооспермии и криптозооспермии (отсутствия или единичных экземпляров сперматозоидов в эякуляте). В таких случаях пациенту может быть проведена микробиопсия придатков и яичек – MICROTESE.
MICROTESE является менее инвазивной операцией по сравнению c обычной TESE (биопсией), поэтому считается более современным и успешным методом. В этом случае хирург-андролог проводит экстракцию только перспективных семенных канальцев, в которых находятся сперматозоиды, далее эмбриологи обрабатывают биоптат для криоконсервации.
Стандартное ИКСИ делается при увеличении в 400 раз. Однако это не всегда достаточно информативно для выбора морфологически нормальных сперматозоидов: если процедура не принесла должного результата, то рекомендуется проведение ИКСИ+ИМСИ. Особенность метода – это увеличение в 6300 раз, при котором проходит отбор сперматозоидов.
Если у мужчины наблюдаются аномалии в созревании сперматозоидов, то оплодотворение путем классического ЭКО и ЭКО+ИКСИ не даст желаемого результата. В случае, когда имеются подозрения нарушения спермиогенеза, рекомендуется пройти HBA-тест (количественное определение зрелых сперматозоидов в эякуляте). Также доказано, что незрелые сперматозоиды несут в себе большее количество хромосомных аномалий, что может явиться причиной ранних потерь беременности. Выход в этом случае – ИКСИ+ПИКСИ. Это селекция сперматозоидов для ИКСИ, направленная на отбор только зрелых спермиев. Суть метода заключается в использовании гиалуроновой кислоты, нанесенной на специальную чашку для ИКСИ, которая, как сачок, ловит только зрелые сперматозоиды для проведения микроманипуляции.
Причиной мужского бесплодия может являться фрагментация ДНК сперматозоидов, т.е. разрушение ДНК-цепочек на мелкие кусочки (фрагменты). Особенно часто разрыв встречается в эякуляте субфертильных мужчин и мужчин старше 45 лет. Доля сперматозоидов с фрагментированной ДНК более 25% влияет на частоту наступления беременности в результате ЭКО/ИКСИ, оказывает влияние на раннее эмбриональное развитие, может являться причиной невынашивания беременности (даже если оплодотворение произошло).
Стандартная спермограмма не дает возможности определить долю сперматозоидов с фрагментированной ДНК, для этого необходимо специальное исследование. «ЭМБРИО» является первой и единственной клиникой, осуществляющей анализ спермы на фрагментацию ДНК.
Показаниями к оценке фрагментации ДНК сперматозоидов являются:
бесплодие неясного генеза при нормальных показателях спермограммы;
привычное невынашивание беременности (неразвивающиеся беременности);
неудачные попытки использования ВРТ в анамнезе;
эмбрионы низкого качества при использовании ВРТ;
возраст мужчины старше 45 лет;
высокий процент олиго-астено-терато-зооспермии;
воздействия токсинов или очень высоких температур.
Для уменьшения фрагментации ДНК андролог назначает определенную терапию, оценивая результат лечения повторным анализом. Индекс фрагментации ДНК (DFI) отражает прогноз наступления беременности и определяет дальнейшую тактику лечения. Основываясь на последних научных данных, можно дать следующие рекомендации:
фрагментация ДНК 0-15%: возможно наступление естественной беременности;
фрагментация ДНК 15-25%: беременность естественным путем возможна, но рекомендуется проведение искусственной инсеминации. Для возрастных пациентов и при проблемах с репродукцией у женщины рекомендуется ЭКО;
фрагментация ДНК > 30%: наступление беременности естественным путем или с помощью инсеминации маловероятно, рекомендуется ЭКО;
фрагментация ДНК > 50%: беременность с помощью ЭКО маловероятна, рекомендуется ЭКО+ИКСИ/ИКСИ+ПИКСИ;
фрагментация ДНК > 60%: рекомендуется ЭКО+ИКСИ с преимплантационной генетической диагностикой (ПГД) или генетическим скринингом (ПГС) эмбрионов, чтобы выбрать для переноса в матку пациентки здоровые эмбрионы без генетических аномалий. Также может быть рекомендовано ЭКО со спермой донора.
Исследование спермы методом FISH позволяет определить частоту сперматозоидов с хромосомными аномалиями. Показаниями для исследования являются:
наличие отклонений в показателях спермограммы;
привычное невынашивание беременности, случаи беременности с определенной хромосомной аномалией у плода;
множественные неудачные попытки ЭКО;
наличие у мужчины сбалансированной хромосомной перестройки.
При выявлении у мужчины незначительного повышения частоты сперматозоидов с хромосомными аномалиями рекомендуют проводить их морфологический отбор перед инъекцией в ооцит (ИМСИ), а в случаях наличия высоких частот сперматозоидов с анеуплоидиями – предимплантационный генетический скрининг (ПГС) в программах ВРТ.
Кариотипирование – анализ хромосомного набора, который позволяет определить многие хромосомные нарушения. Кариотипирование необходимо в следующих случаях:
возраст одного или обоих будущих родителей — 35 лет и старше;
бесплодие неустановленного происхождения;
многократные и безуспешные попытки ЭКО;
наличие наследственного заболевания у одного из супругов;
гормонального дисбаланса у женщины;
нарушение образования сперматозоидов с неустановленной причиной.
Например, обнаружение делеции (утраты участка) в Y-хромосоме часто является причиной нарушенного сперматогенеза и, следовательно, мужского бесплодия. Также известно, что делеции являются причиной некоторых врожденных патологий у плода. При обнаружении хромосомных аномалий во время беременности, особенно у эмбриона, женщине предлагают ее прервать. Чтобы этого избежать, пациентам нашей клиники предлагается проведение ЭКО+ИКСИ с ПГД или ПГС, чтобы выбрать для переноса в матку пациентки генетически здоровые эмбрионы.
Одна из причин нарушения функции сперматозоидов — оксидативный стресс (ОС). Это состояние, при котором количество свободных кислородных радикалов превышает антиоксидатную емкость организма. ОС может негативно влиять на исход беременности и результат применения вспомогательных репродуктивных технологий, может фрагментировать ДНК сперматозоидов, вызывать апоптоз клеток, что ведет к изменению морфологии и повышению проницаемости мембран сперматозоидов, снижению фертильности.
МАКС — новейший метод селекции сперматозоидов, который с помощью магнитного сортера позволяет отобрать для оплодотворения только те сперматозоиды, которые не несут на себе маркеров апоптоза (маркеров гибели клетки), что позволяет пациентам с признаками оксидативного стресса значительно улучшить показатели оплодотворения и качество эмбрионов. В настоящее время в Краснодарском крае тест MACS проводится только в клинике «ЭМБРИО».
Криотест – тест на способность клеток переживать заморозку и разморозку. Он позволяет уже в день заморозки узнать уровень фертильности размороженных мужских гамет и определить подходящий метод оплодотворения. Показан мужчинам, которые по той или иной причине не могут присутствовать в день пункции в клинике, пациентам, желающим создать банк собственной спермы на случай операции, радикального лечения (химиотерапия, лучевая терапия и т.д.) или планирующим отложенное отцовство.
Лечение мужского бесплодия в Краснодаре — центр репродукции «ЭМБРИО»
источник
Патологии женских и мужских факторов равнозначны и требуют внимательного отношения и квалифицированного лечения. В этой статье мы поговорим именно о «мужском факторе» бесплодия.
По статистике, в 45% случаев невозможность беременности возникает из-за проблем в мужском организме. В настоящее время существуют эффективные методы диагностики и лечения бесплодия, однако многие мужчины отказываются консультироваться со специалистами думая, что проблема невозможности зачатия ребенка в партнерше, в чем, зачастую, ошибаются.
Они не жалуются на свое здоровье и не замечают никаких симптомов нарушений репродуктивной системы до тех пор, пока не столкнутся с невозможностью зачать ребенка в течение года и более (без использования каких-либо методов контрацепции.
Бесплодие у мужчин может быть вызвано одним или совокупностью следующих факторов:
- Дисфункция и патологические изменения в сперме. Сперма имеет сокращенный жизненный цикл и активность;
- Низкое количество сперматозоидов;
- Бедный сперматозоидами эякулят.
Также многочисленные внешние и внутренние факторы могут вызвать бесплодие. Наиболее распространенные из них:
- Дисбаланс мужских половых гормонов, которые регулируют процесс созревания спермы. Огромную роль в фертильности играет тестостерон.
- Мужская генитальная травма или врожденные дефекты и аномалии мужской мочеполовой системы.
- Сексуальные проблемы, такие как эректильная дисфункция или преждевременная эякуляция.
- Также важную роль играют такие внешние факторы как состояние окружающей мужчину среды, количество потребляемого алкоголя и табака, а также здоровый образ жизни.
Сперматозоиды, в финальной стадии своего существования, и если им повезёт, попадают во влагалище, где их ждёт далеко не тёплая дружеская встреча. Их принимает среда с повышенной кислотностью, в которой гибнет более половины сперматозоидов.
Ну а те, кто выжил, попадают в цервикальный канал (вход в матку), который заполнен слизью и представляет собой еще один защитный барьер. Так что и этот этап для многих становится непреодолимым.
В результате в матку попадает примерно пятая часть сперматозоидов, где они готовятся к оплодотворению яйцеклетки.
Сперматозоиды, двигаясь против течения, с потерями, встречаются с яйцеклеткой, и благодаря коллективным стараниям (для оплодотворения одной яйцеклетки необходимо не менее 5 тыс. сперматозоидов), одному (реже двум — трём) счастливчику удаётся дать начало одной или нескольким жизням.
При этом сперматозоид преодолевает расстояние в 20 см. Это то же самое, что пройти человеку пару – тройку тысяч километров! Но этому финальному этапу в жизни сперматозоидов еще предшествует 74-дневный цикл развития от юных клеток — сперматогоний до зрелой полноценной половой клетки. Но и здесь, в «домашних» условиях, сперматозоиды постоянно подвержены воздействию различных негативных факторов, как со стороны организма, так и со стороны внешней среды.
Сперматозоиды для иммунной системы мужчины являются чужеродными биологическими объектами, так как они – половинка будущего отдельного от нас организма. В норме в яичках они защищены от агрессии со стороны иммунитета гематотестикулярным барьером. Но в результате воздействия различных факторов (инфекции и воспалительные заболевания мочеполовой системы, травмы и аномалии развития половых органов и т.д.) нарушается целостность барьера. В семенные канальцы устремляются иммунокомпетентные клетки, которые с помощью антиспермальных антител обездвиживают сперматозоиды.
Сюда можно отнести уретриты, простатиты, везикулиты, орхоэпидимиты. Которые могут быть вызваны гонорейной, хламидийной, микоплазменной, уреаплазменной, вирусной и любыми прочими патогенными и условно-патогенными микробами.
Кроме нарушения целостности гематотестикулярного барьера инфекции вызывают структурные изменения самих сперматозоидов, снижающие их способность к оплодотворению. В норме внешняя оболочка сперматозоидов имеет отрицательный заряд, но вследствие воспалительного процесса часть из них приобретает положительный заряд, что приводит к их слипанию и обездвиживанию.
Созревание сперматозоидов гормонально зависимый процесс. За 74 дня своего развития сперматозоид проходит четыре фазы: размножение, рост, созревание и спермиогенез. В зависимости от фазы к процессу подключаются различные гармоны, каждый в своё время и в различных сочетаниях. К нарушению их уровня приводят первичные и вторичные нарушения секреторной функции яичек, ожирение, нарушения функции щитовидной железы, надпочечников и т.д.
Отсутствие одного или обоих яичек, их структурные изменения; непроходимость или отсутствие семевыносящих протоков; варикозно-расширенные вены мошонки; нетипичное расположение наружнего отверстия уретры; аномалии со стороны предстательной железы и семенных пузырьков.
Под действием стрессовой ситуации сперматогенез может полностью останавливаться или ощутимо снижаться. В середине 20-го века в США и Германии были проведены исследования спермы, приговорённых к смертной казни: практически во всех образцах было обнаружено резкое угнетение сперматогенеза вплоть до полного отсутствия сперматозоидов в эякуляте.
Недостаточное и несбалансированное питание, курение, алкоголь, наркотики, чрезмерно частые половые контакты — истощают репродуктивный потенциал мужчины. В питании обязательно должны присутствовать белки и жиры животного и растительного происхождения, фрукты, овощи, орехи, молочные продукты и т.д. Мы состоим из того, что мы едим, пьём и чем дышим.
Ионизирующее излучение, высокие температуры, вибрация, химические загрязнения атмосферы, воды и т.д.
Рутинный анализ спермы, общий осмотр и осмотр наружных половых органов.
- Ультразвуковое исследование предстательной железы, семенных пузырьков, мошонки;
- Микроскопическое исследование отделяемого из уретры и секрете предстательной железы;
- Исследование спермы на инфекционные возбудители
- Общеклинические лабораторные исследования (оак, оам, биохимический анализ крови и т.д.);
- Гормональные исследования
- Цитоморфологическое исследование сперматозоидов;
- Генетические исследования;
- Биопсия яичек;
- Рентгенография черепа и МРТ мозга.
Порядок и объём обследования определяется в каждом случае индивидуально после консультации с урологом-андрологом.
В настоящее время существует ряд методов, помогающих мужчинам вернуть или обрести фертильность.
Важно проявить ответственное отношение к лечению и следовать рекомендациям специалистов:
- Постарайтесь избавиться от таких факторов в своей жизни, которые бы отрицательно влияли на фертильность и измените образ жизни в лучшую сторону: следуйте сбалансированной диете, давайте организму нужную физическую нагрузку, в меру отдыхайте, избегайте алкоголя, курения и наркотиков.
- Если причиной бесплодия являются гормональные факторы, необходимо принимать гормональные препараты.
- Если бесплодие вызвано инфекцией, необходимо устранить патогенные бактерии, используя антибактериальные и антипротозойные препараты
- При таких заболеваниях как варикоцеле, рекомендуется прибегать к хирургическому вмешательству.
Также существуют методы оплодотворения партнерши при неустановленной причине бесплодия, например:
- Искусственное осеменение спермой мужа;
- Инъекция спермы в женскую половую клетку;
- При непригодности спермы мужчины для оплодотворения можно использовать донорскую сперму.
Естественное лечение мужского бесплодия не является надежным методом. Травяные настои и рецепты народной медицины могут использоваться в качестве дополнительных методов лечения инфекций и воспалений для лучшего результата.
Некоторые советы могут помочь мужчинам предотвратить проблемы с фертильностью. Для этого следует:
- Регулярно посещать уролога и других специалистов. Любая патология излечима на ранней стадии, поэтому лучше лишний раз проверить свое здоровье, чем вследствие испытывать проблемы с зачатием ребенка.
- Здоровый образ жизни, регулярная физическая нагрузка, хороший отдых и правильный сон.
- Регулярный секс с постоянным партнером помогает поддерживать тонус репродуктивной системы и снижает риск заражения.
- Не следует часто посещать бани и сауны, так как высокие температуры снижают качество семени.
| |




 4,92
4,92

 Знания, накопленные за годы исследований в медицине, постоянно пополняются новыми открытиями, что позволяет внедрять инновационные технологии в современные методы лечения различного рода заболеваний. Не обошли стороной эти достижения и репродуктологию – несмотря на неутешительную статистику заболеваемости, количество бесплодных по медицинским показаниям пар, которые смогли стать родителями, неизменно увеличивается. Благодаря ВРТ и другим открытиям в этой области, сделанным за последние десятилетия, бездетность перестала быть приговором для миллионов пар, которые отчаялись зачать и родить здорового ребенка.
Знания, накопленные за годы исследований в медицине, постоянно пополняются новыми открытиями, что позволяет внедрять инновационные технологии в современные методы лечения различного рода заболеваний. Не обошли стороной эти достижения и репродуктологию – несмотря на неутешительную статистику заболеваемости, количество бесплодных по медицинским показаниям пар, которые смогли стать родителями, неизменно увеличивается. Благодаря ВРТ и другим открытиям в этой области, сделанным за последние десятилетия, бездетность перестала быть приговором для миллионов пар, которые отчаялись зачать и родить здорового ребенка.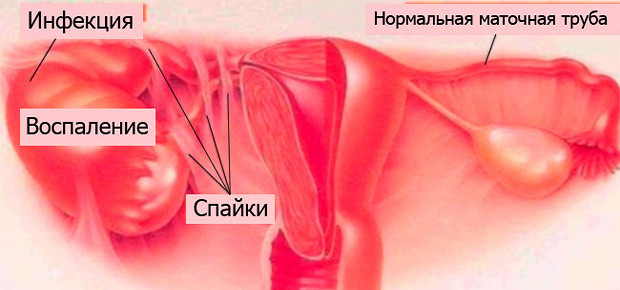 В зависимости от локализации нарушения и механизмов его возникновения выделяют следующие формы женских репродуктивных патологий:
В зависимости от локализации нарушения и механизмов его возникновения выделяют следующие формы женских репродуктивных патологий: