Как взаимосвязаны варикоцеле и бесплодие у мужчин: можно ли иметь детей после операции, возможна ли беременность, как влияет ли на зачатие?
Все чаще мужчины сталкиваются с варикоцеле. Это расширение вен семенного канатика. Довольно коварное и распространенное заболевание, может протекать бессимптомно. Способно вызывать у мужчин бесплодие.
Причинами варикоцеле служат наследственные факторы, врожденная слабость сосудистой стенки, гиподинамия, воспалительные заболевания мочеполовой системы, беспорядочные половые связи и пагубное пристрастие к вредным привычкам: алкоголь и сигареты. Возможны тянущие, распирающие и ноющие боли в паху, мошонке, а также слабая эрекция, ощущение тяжести в области яичек.
О том, что это за заболевание, влияет ли варикоцеле на зачатие, можно ли иметь детей после операции мы и поговорим в этой статье.

Бесплодие может возникнуть и по причине других болезней, или даже их совокупности.
То же самое относится и к поставленному диагнозу варикоцеле. Это вовсе не значит, что мужчина гарантировано не способен иметь детей.
Диагноз варикоцеле не приговаривает к бесплодию. Все зависит от показателей спермограммы, степени заболевания и его длительности.
Стоит отметить, что варикоцеле имеет способность прогрессировать. Поэтому бесплодие может быть как первичным (пара вообще не может зачать ребенка), так и вторичным (когда дети уже есть, но на данный момент зачатия не происходит).
Все это связано с ухудшением состояния с течением времени, переходом заболевания на следующие стадии. Это касается тех представителей мужского пола, которые любят понедельники и дождики в четверг. Обращение к урологу откладывать ни в коем случае нельзя!
Верикоцеле и бесплодие у мужчин смотрите на видео:

В первую очередь страдают сперматозоиды. Как правило, варикоцеле выявляется именно в тот момент, когда супружеская пара после неудачных попыток зачатия ребенка обращается за помощью к специалистам.
Пройдя комплексное обследование, включающее в себя сдачу спермограммы, мужчина обнаруживает не утешающие результаты анализа.
Сперму оценивают по следующим показателям: ее количество, содержание сперматозоидов (их качественные и количественные характеристики). По количеству сперматозоидов в 1 мл, их подвижности и количеству здоровых, судят о способности спермы к оплодотворению.
В заключении спермограммы при варикоцеле встречаются следующие термины:
- олигозооспермия – количество сперматозоидов снижено;
- астенозооспермия – снижение количества подвижных сперматозоидов;
- тератозооспермия – повышенное содержание патологических сперматозоидов. Патологии различные: головки, шейки, хвостика.

- 1 степень – течение бессимптомное, выявляется только с помощью ультразвукового исследования;
- 2 степень – возможно проявление беспокоящих симптомов: наличие дискомфорта, болей. Уплотнения сосудов в мошонке прощупываются в положении стоя, а лежа исчезают;
- 3 степень — у пациента прощупываются увеличенные узлы вен и в положении стоя, и лежа;
- 4 степень – патология заметна и без прощупывания, на глаз. Симптомы ярко выражены и беспокоят пациента.
Вторая степень оперируется на усмотрение пациента, 3-4 степени являются бесспорным показанием для операции.
Стадии варикоцеле показаны на видео:
Можно иметь детей при варикоцеле? Можно ли зачать ребенка на ранних стадиях? Варикоцеле у мужчин это бесплодие? Чем меньше степень выраженности варикоцеле, тем больше у мужчины шансов для возможности зачатия.

Нарушенная циркуляция (отток и приток крови происходят с патологией) в свою очередь, сказывается не только на эректильной функции, но еще и на репродуктивной.
В яичке терморегуляция становится хуже, что сказывается на количестве и качестве сперматозоидов.
Влияние варикоцеле на зачатие — негативно, заболевание сказывается на способности мужчины зачать ребенка.
Тогда речь идет о мужском факторе бесплодия, причиной которого является варикозное расширение вен семенного канатика.
Как забеременеть, если у мужа варикоцеле? Этот вопрос не теряет своей актуальности. Нередко к процедуре экстракорпорального оплодотворения желают прибегнуть пары, которые решили сохранить семью, несмотря на трудности с зачатием.
В частых случаях это реальный метод для наступления долгожданной беременности, несмотря на все сложности. Начали применять ЭКО при варикоцеле сравнительно недавно, но этот способ заслуженно эффективный. Из эякулята выберут подходящие сперматозоиды.

- Своевременное ли было обращение за помощью?
- Нет ли гормональных сбоев в организме?
- Нет ли антиспермальных антител?
- Правильно ли провели реабилитацию в послеоперационный период.
После оперативного вмешательства ни один врач не сможет со ста процентной уверенностью гарантировать наступление беременности. Все индивидуально. Известно лишь то, что при обращении за помощью в запущенном состоянии прогноз не обнадеживающий, результаты получают не хорошие. Но после варикоцеле, дети вполне могут появиться.
Можно ли забеременеть, если у мужа варикоцеле? Достоверно ответить на этот вопрос поможет спермограмма после варикоцеле. Показатели спермограммы при отсутствии такой беды, как варикоцеле, могут восстанавиться на 60%, а в некоторых случаях и на 80%.
То есть, после операции варикоцеле, можно иметь детей.

Важно в этот период соблюдать следующие рекомендации:
- воздержание от половых контактов и даже от эрекции на месяц;
- как можно меньше физических нагрузок (даже не стоит поднимать вес более 5-6 кг);
- прием витаминных комплексов по назначению врача.
При соблюдении всех рекомендаций последствия операции варикоцеле будут более прогнозируемыми.
Варикоцеле и беременность, когда ждать результатов?
Как вести себя после операции, смотрите на видео:

Тогда варикоцеле возникает вновь. Принято называть это рецидивом, а не халатностью хирурга.
ВАЖНО помнить, что современная медицина не стоит на месте и ее возможности поражают. Главное прислушиваться к своим ощущениям и вовремя обратиться за квалифицированной помощью, чтобы заболевание не прогрессировало в запущенное состояние.
Влияет ли варикоцеле на бесплодие? Да, влияет. Но, никогда не терять надежду – вот залог успеха! бесплодие после операции варикоцеле — это не стопроцентный приговор. Все усилия и старания вознаградятся свыше. Через эти преграды семейная пара должна пройти вместе, поддерживая друг друга.
Можно ли забеременеть с варикоцеле? Помните, что забеременеть при варикоцеле можно, если вовремя принять меры и выполнять рекомендации врачей. Несмотря на варикоцеле у мужчин беременность у женщины может наступить. Поэтому на часто звучащий в последнее время вопрос: если варикоцеле будут ли дети, отвечаем, что такая возможность есть.
источник
Варикоцеле представляет собой увеличение вен, проходящих через гроздевидное сплетение в семенном канатике. При этом придаток яичка не повреждается. Варикоцеле является одной из самых известных болезней среди мужчин. Его выявляют почти у 15 процентов всего мужского населения. Стоит отметить, что среди всех бесплодных мужчин такой диагноз диагностируется практически у 40 %. Если же исследовать мужчин со вторичным бесплодием, то варикоцеле обнаруживается уже у 80 % пациентов.
При планировании ребенка обоим партнерам рекомендуется пройти предварительное обследование на выявление имеющихся заболеваний, которые могут повлиять на оплодотворение яйцеклетки и зачатие ребенка
Чаще всего заболевание возникает у подростков во время полового созревания, провоцируется оно их усиленным ростом в этот период. У мужчин старшего возраста заболевание обычно выявляется при осмотре, когда они начинают искать причины, по которым у них не получается стать отцом.
В результате болезни у мужчины развивается бесплодие. Почему такое происходит? Ниже мы расскажем об этом.
Кровь в мошонке течет снизу вверх по венам от яичка и тканей, которые располагаются вокруг него, к сердцу. Здоровые вены имеют систему клапанов, которая препятствует обратному течению крови по ним. Когда вены увеличиваются, клапаны не справляются и перестают функционировать. Результат этого — «маятникообразные движения» крови по сосуду. Вследствие всего вышеописанного происходит нарушение кровоснабжения яичка. Со временем вокруг него увеличивается венозная сеть. Когда заболевание долго не лечится, яичко будто погружается в оболочку из венозных сосудов. Данная кровяная «подушка» вокруг яичка не позволяет ему охлаждаться.
Чтобы в организме мужчины вырабатывались сперматозоиды, необходима пониженная температура (в пределах 32,5–34,5 градуса по Цельсию). Из-за отсутствия охлаждения яичка выработка сперматозоидов просто прерывается.
ВАЖНО! Ткани яичка имеют свою особенность: при варикоцеле там может возникнуть аутоиммунный асептический воспалительный процесс, который угнетающе действует на сперматогенез. По этой причине варикоцеле — одна из главных причин мужского бесплодия.
Чаще всего развитие заболевания имеет связь с несовершенством клапанов вены, проходящей в яичке, или с отсутствием данных клапанов с самого рождения. Классифицируют болезнь по уровню увеличения вены яичка, а также семенного канатика. В общепринятой практике различают 4 стадии варикоцеле:
- 0 стадия — вены, проходящие в яичке, руками не прощупываются. Выявить наличие варикозного расширения можно исключительно инструментально (допплерография, ультразвуковое исследование);
- 1 стадия — наличие расширенных вен можно прощупать, лишь когда пациент стоит, если он лежит, варикоцеле не обнаруживается;
- 2 стадия — наличие расширенных вен можно прощупать независимо от положения больного;
- 3 стадия — наличие расширенных сосудов в семенном канатике и в яичке видно при обычном осмотре.
Как варикоцеле влияет на зачатие? Увеличенные венозные сосуды, располагающиеся вокруг яичка, препятствуют естественной терморегуляции мошонки. При этом яичко больше не охлаждается, в результате сперматогенез нарушается. Именно из-за этого бесплодие при варикоцеле очень распространено.
Болезнь может оказывать влияние как на количественные, так и на качественные составляющие спермы: жизнеспособность и маневренность сперматозоидов. Выявляется это при сдаче анализа — спермограммы.
Лечить бесплодие у мужчин, спровоцированное наличием варикоцеле, нужно начинать с ликвидации причины. Как правило, для лечения варикоцеле используют хирургический способ.
Согласно статистическим данным, после того, как заболевание было устранено, у пациента часто нормализуется сперматогенез, качество спермы становится значительно лучше.
Что будет, если не лечить варикоцеле? Если пациент отказывается заниматься лечением, доктор должен его предупредить, что может возникнуть ряд негативных процессов, в том числе и необратимых: атрофия яичка, понижение качества спермы, бесплодие, водянка яичка.
Как и при лечении варикоза, исправить положение при варикоцеле может вовремя проведенное хирургическое вмешательство.
ВНИМАНИЕ! Патология не представляет опасности для жизнедеятельности и здоровья мужчины. По этой причине хирургическое вмешательство у взрослых пациентов не является обязательным. Если заболевание не доставляет дискомфорта, у больного отсутствуют болезненные ощущения, обычно врач выбирает тактику наблюдения за течением болезни, а не хирургические воздействие.
Вмешательство по удалению варикоцеле является обязательным в приведенных ниже случаях:
- эстетический дефект;
- сильные болевые ощущения;
- остановка роста яичка в юношеском возрасте (в период полового созревания);
- мужское бесплодие, которое было спровоцировано понижением качественных и количественных характеристик сперматозоидов, а также их подвижности.
Специалисты сходятся во мнении о том, что варикоцеле у ребят в подростковом / юношеском возрасте обязательно нужно лечить хирургическим методом. Благодаря этому в будущем можно будет избежать мужского бесплодия, так как застои крови провоцируют изменения в сперматогенном эпителии, которые носят необратимый характер, и в будущем их скорректировать будет невозможно.
На сегодняшний день применяется несколько вариантов хирургического лечения при варикоцеле:
- Лапароскопия.
- Опреация Мармара.
- Эндоскопия.
- Микрохирургическое вмешательство.
- Операция Иваниссевича.
Оптимальный для пациента способ хирургического вмешательства подбирается врачом в индивидуальном порядке. При выборе метода учитываются несколько факторов, и одним из основных является стадия заболевания.
Продолжительность восстановительного периода после операции напрямую зависит от вида оперативного вмешательства, которое было применено. Всегда после операции больному на рану кладут пузырь со льдом (ориентировочно на 2 часа) для минимизации вероятного кровотечения или отечности.
Кроме этого больному накладывается повязка определенного типа — суспензорий. Благодаря ему ткани мошонки находятся в статичном, не натянутом положении.
СПРАВКА! После проведения такого лечения пациент обычно не испытывает каких-то неприятных ощущений. Поэтому систематическая половая жизнь допускается уже через 30 дней после операции. В данном случае секс можно считать профилактикой застоя крови в малом тазу.
Швы после операции обычно снимают спустя 7 дней. Пациенту рекомендуется воздержаться от подъема тяжелых предметов, физических нагрузок в течение 1 месяца после вмешательства.
Если для лечения использовались эндоваскулярный или эндоскопический способы, физические нагрузки разрешаются раньше.
Исследователи из Голландии занимались вопросом, увеличиваются ли шансы зачать ребенка после перенесенного вмешательства при варикоцеле.
В эксперименте участвовали около 900 мужчин, у которых не получалось зачать ребенка. Испытуемым пришлось пройти 10 разных контролируемых опытов. При этом не была выявлена истинная причина бесплодия. Большая часть мужчин имела сперму сниженного качества.
В результате этого исследования были получены следующие результаты:
- 32 % женщин смогли забеременеть, как только восстановилась спермограмма у их партнера после излечения варикоцеле;
- 16 % женщин смогли забеременеть на протяжении 12 месяцев, при этом их партнер не занимался лечением варикоцеле.
Таким образом можно сделать вывод, что если варикоцеле лечить хирургическим путем, у пациента не всегда излечивается бесплодие. Можно ли иметь детей с варикоцеле? Да, можно. Вероятность наступления беременности в бесплодной паре (если бесплоден мужчина) увеличивается в 2 раза после того, как было проведено лечение варикоцеле.
Стоит отметить, что приведенные данные — это средние значения, они были получены в различных исследованиях.
Особенности заболевания таковы, что на сегодняшний день отсутствуют способы его предупреждения. Именно поэтому следует не допускать обстоятельств, которые могут спровоцировать застой крови в органах малого таза. Ниже приведены явления, при которых это происходит в сосудах семенного канатика:
- нерегулярный стул, а также запоры;
- злоупотребление алкогольсодержащими напитками;
- продолжительные физические нагрузки;
- нерегулярная половая жизнь.
На начальных этапах клинически болезнь не проявляется. Обнаружить ее можно случайно при пальпации самостоятельно или же при врачебном осмотре.
Для того чтобы болезнь была выявлена в начальной стадии, рекомендуется юношам старше 18 лет обследоваться у уролога.
ВАЖНО! Если до достижения 20-летнего возраста не выявлены клинические симптомы заболевания, то в будущем варикоцеле в качестве первичного заболевания обнаружено не будет.
Каким способом лечить болезнь и можно ли ее вылечить, определяет врач. Пациенту при первых же симптомах рекомендуется обратиться к специалисту за консультацией.
источник
Варикоцеле, ли расширение вен гроздьевидного сплетения семенного канатика — такой диагноз ставят чаще всего, когда говорят о мужском бесплодии.
Но является ли болезнь приговором для супружеской пары? Можно ли при варикоцеле иметь детей и на каких условиях?
Всемирная организация здравоохранения предложила свою классификацию патологии:
- І стадия — расширенные вены не видны и не прощупываются, расширение наблюдается при пробе Вальсальвы (натуживания);
- ІІ стадия — расширенные вены не видны, но прощупываются при осмотре, уже без пробы Вальсальвы;
- ІІІ стадия — расширение вен видно невооруженным глазом, сплетения выпячиваются через кожу, прощупываются как будто клубок сплетенных шнурков.
Способность мужчины к зачатию ребенка определяется количеством сперматозоидов, которые присутствуют в эякуляте, их свойствами, формами и другими показателями. Говорят о связи заболевания с бесплодием только тогда, когда вены пальпируются, то есть на II и III стадиях.
Операция называется варикоцелэктомией. Мужчинам рекомендуется проводить ее, если в эякуляте сперматозоидов не более 20 млн/мл.
Однозначного мнения относительно эффективности операции нет. Такое лечение не всегда приводит к желаемому результату. Исследования на эту тему провели ученые из Нидерландов. Для этого они провели десять испытаний.
Участники — девятьсот мужчин, которые не могли зачать ребенка. Отчего попытки заканчивались неудачно, врачи не могли ответить. При этом у большинства мужчин сперма была некачественной.
В ходе разных исследований установили, что после излеченного варикоцеле только 32 пары из 100 зачали ребенка.
Из этого следует, что оперативное вмешательство не панацея. В то же время 16 пар достигли успеха и без хирургического решения проблемы.
Существует несколько методик удаления варикоцеле. Операцию проводят под общим или местным наркозом. На коже в паху хирург делает надрезы, после чего перевязывает расширенные вены, тем самым останавливая кровоток по ним.
Риски при проведении хирургического вмешательства невелики, но все же существуют. Так, у 1 пациента из 50 развивается гидроцеле, или водянка яичка. Повреждение органа или артерии в нем случается редко. Также у каждого десятого прооперированного вены снова расширяются.
Лечение проходят как можно раньше. Велик риск, что у больного, прооперированного на третьей стадии варикоцеле, восстановить репродуктивную функцию не удастся.
Если операция сделана, то когда начинать попытки зачать ребенка? Первый месяц после операции интимная жизнь противопоказана. Половой акт в этот период вызовет боль в мошонке и может спровоцировать рецидив.
На улучшение качества спермы уйдет от 3 до 6 месяцев. Увеличить шансы беременности помогает регулярный секс между партнерами по прошествии реабилитационного периода.
Важно соблюдать профилактические меры:
- Питание должно быть здоровым. При проблемах со стулом возникает застой крови в сосудах тазобедренного сустава, и этого допускать нельзя.
- Противопоказано длительное физическое напряжение.
- Больному нужен покой, полноценный отдых.
Эти правила повышают шансы на успех. Что об этом говорят врачи:
2/3 становятся отцами, хотя варикоцеле в 35% случаев является причиной бесплодия у мужчин возрастом до 30 лет, позже – у 85%. В ряде случаев заболевание не диагностируют, что усугубляет ситуацию.
Механизм развития бесплодия при варикоцеле пока детально не изучен. Предполагают, что вследствие расширения вен мошонки нарушается терморегуляция яичек. Сперматозоиды вырабатываются при температуре, которая на 2,5–3 градуса ниже нормальной температуры тела. А при расширении вен кровь вокруг яичек обращается медленнее, застаивается и приводит к перегреву.
Врачи отмечают: попытки стимулировать выработку спермы на фоне заболевания непродуктивно и противопоказано. После короткой активации сперматогенез подавляется. Тогда возможно возникновение азооспермии — патологического состояния, при котором в сперме отсутствуют сперматозоиды.
Что такое варикоцеле у мужчин, фото заболевания во всех степенях, особенности лечения и многое другое мы расскажем в следующей статье.
Узнайте больше о консервативном лечении варикоцеле — возможно ли оно и насколько эффективно?
ЭКГ признаки блокады правой ножки пучка Гиса и особенности постановки этого диагноза подробно рассмотрены вот здесь.
Зачать ребенка поможет правильное питание и здоровый образ жизни. Продукт полезен, если он содержит витамин C.
Витамин активизирует сперму и увеличивает живучесть сперматозоидов. Вот что выяснилось в ходе исследований, проведенных среди мужчин, которые не могли завести потомство.
Количество сперматозоидов увеличилось на 60% при ежедневном в течение 2 месяцев употреблении этого витамина (доза — 1г). Это много для повседневной жизни, особенно при гастрите, язве желудка.
Безопасную и эффективную дозу определит только врач. Ежедневно рекомендуется съедать 3 средних апельсина, что эквивалентно 70 мг витамина С. У курильщиков потребность в витамине увеличивается в 2 раза.
- чеснок — защищает сперму, повышает сексуальное влечение, регулирует гормональный фон, улучшает кровообращение;
- орехи — повышает уровень тестостерона (мужского полового гормона), повышает фертильность как у мужчин, так и у их партнерш;
- бананы — стимулируют организм к производству спермы, активизирует мужской гормон;
- авокадо — улучшает подвижность сперматозоидов и их способность проникать в яйцеклетку, регулирует гормональный фон;
- спаржа — способствует увеличению количества спермы;
- помидоры — содержат ликопен (еще источники – арбуз, грейпфрут), который увеличивает количество спермы;
- яблоки — увеличивают количество и качество спермы;
- семечки тыквы — поддерживают уровень тестостерона;
- устрицы — всего 15 г в день этого продукта улучшает качество спермы.
- частые занятия сексом — улучшают качество спермы;
- стабилизация веса — у мужчин с лишними килограммами сперматозоидов меньше, клетки менее подвижны;
Из гардероба исключают плотное нижнее белье, тесные джинсы. Такая одежда приводит к перегреву яичек, о последствиях чего сказано выше.
По той же причине противопоказаны тепловые процедуры – сауна, баня. Ноутбук и другие девайсы нельзя держать на коленях. Если работа сидячая, периодически делают перерывы чтобы изменить положение, размяться.
источник
Около 20% мужчин возрастом до 30 лет сталкиваются с варикоцеле. Заболевание часто приносит болевые ощущения в области расположения мошонки и связано с расширением вен от застоя крови. Варикоцеле и бесплодие тесно связаны между собой. У 40% фертильных мужчин есть эта патология. Среди тех, кто раньше был способен на оплодотворение, а сейчас качество их спермы ухудшилось (вторичное бесплодие), показатель достигает 80%.
Варикоцеле – варикозное расширение вен в области сплетения семенного канатика. Оно располагается внутри пахового канала, отходящего от каждого яичка. На выходе сплетение образует одну вену. Осложнением заболевания становится дисфункция яичек. Она является результатом недостаточного притока крови и провоцирует развитие их атрофии. Также нарушается сперматогенез, что и приводит к бесплодию.
Основной группой риска являются спортсмены и мужчины, работающие физически. Заболевание может вовсе себя не проявлять. С ростом нагрузок оно переходит в открытую форму. У мужчины появляются болевые ощущения в области расположения мошонки и ряд сопутствующих симптомов. Варикоцеле может быть одно- или двусторонним. Более чем в 80% случаев выявляют левостороннюю патологию, что связано с расположением вен.
Основной причиной развития заболевания считается слабость стенок сосудов. Но есть и другие факторы:
- нарушение оттока венозной крови от яичек;
- высокое давление внутри сосудов, связанное с их пережатием;
- нарушенное капиллярное кровообращение в яичках.
Выделяют 4 степени развития заболевания. Каждая из них проявляется более тяжелыми симптомами, чем предыдущая. Уже на 2 степени резко ухудшается сперматогенез, и в ряде случаев возможна диагностика бесплодия.
Видимые проявления каждой степени заболевания:
1 степень. Симптомов в этот период еще нет. Выявить патологию можно только с помощью УЗИ. Вены сплетения не прощупываются.
2 степень. Признаки можно увидеть, только когда мужчина стоит. В этом положении уже прощупываются расширенные сосуды. Когда мужчина ложится, они скрываются.
3 степень. Выявить симптомы можно независимо от положения. Вены хорошо прощупываются.
4 степень. Ярко выраженные признаки заболевания. Сосуды видны без прощупываний. Вены расположены ниже яичек, и даже свисают. На этой стадии уже развивается дисфункция яичка.
Есть много случаев, когда варикоцеле никак себя не проявляет. Заболевание не всегда влияет на фертильность, поэтому многие могут не подозревать о нем независимо от стадии.
Основными симптомами патологии являются:
- тянущие неострые боли в области мошонки (преимущественно слева);
- усиление неприятных ощущений после любых физических нагрузок, включая занятия спортом;
- непрерывный дискомфорт (на более поздних стадиях);
- чувство тяжести;
- невозможность определения очага боли.
Чтобы понимать, влияет ли варикоцеле на бесплодие, стоит определиться с существующей взаимосвязью между диагнозами. Воздействие заболевания на фертильность мужчины заключается в сбоях кровообращения в яичках. Это приводит к уменьшению количества и подвижности половых клеток. Качество спермы существенно ухудшается.
Расширение вен может вызывать реакцию иммунной системы. Она начинает считать клетки яичка чужеродными и направляет антитела. Как результат у мужчины запускается воспалительный процесс, который может привести к бесплодию. Варикоцеле сопровождается повышением температуры яичка, что еще больше угнетает его функции.
Но не во всех случаях заболевание означает бесплодие, как и фертильность не всегда говорит о наличии патологии вен. На способность к оплодотворению могут повлиять разные факторы, варикоцеле лишь одно из них. Заболевание может не ухудшать качество спермы и не приводить к нарушениям репродуктивной функции.
Смотрите в этом видео о последствиях варикоцеле для мужчины:
Выявить варикоцеле позволяют несколько видов исследований:
- пальпация (пальцевой осмотр) – врач прощупывает вены семенного канатика, выявляя их расширение;
- УЗИ – позволяет выявить заболевание, его форму и увидеть общее состояние яичек;
- спермограмма – позволяет определить качество спермы, количество половых клеток, их подвижность и выявить дисфункции яичников и нарушения сперматогенеза;
- анализы гормонов – исследуют правильную их секрецию.
Эффективным способом лечения заболевания считается хирургическое вмешательство. Консервативная или народная медицина, физиотерапия и другие методики не дают результатов. К операции могут прибегать не сразу после выявления варикоцеле, и лечение назначается не всегда. Существую показания к проведению операции:
- наличие постоянных болезненных ощущений;
- развитие атрофии яичек;
- косметический дефект;
- бесплодие.
Существует несколько методик оперативного вмешательства, подтвердивших свою эффективность.
Такие операции заключаются в пересечении поврежденной вены. Сегодня используются 3 основные методики, которые довольно схожи между собой:
- Операция по Иваниссевичу предполагает разрез в области яичковой вены. Далее ее в 2 местах перевязывают и пересекают посредине. В результате обратный отток крови стает невозможен.
- Метод Паломо считается модификацией предыдущего. Разница состоит в месте надреза. Его выполняют на животе, выше паха. Через него проводится пересечение вены.
- Операция по Мармар отличается от других размером надреза (до 2 см).
Аналогична классическим методикам эндоскопическая операция. Отличается она используемым оборудованием. Ткани рассекаются более современной эндоскопической техникой.
Для лечения варикоцеле с осложнениями или сопутствующими патологиями применяется эффективная склеротерапия. Мужчине через мошонку вводят специальное вещество в яичковую вену. Склерозант приводит к образованию спайки стенок сосуда. Кроме устранения заболевания, такая методика позволяет получить хороший косметический эффект.
Часто используется реваскуляризация яичка, которая предполагает удаление расширенной вены и ее замену здоровой. Преимуществом такого способа является мгновенность результата (другие техники дают его только через неделю).
Лапароскопия предполагает выполнение надрезов размером до 2 см, через которые вводится кислород. Он позволяет расширить пространство для дальнейших действий и введения инструмента. Дополнительно в брюшной полости размещается мини-камера для просмотра хода операции на мониторе.
На эффективность операции могут влиять разные факторы. Важна стадия заболевания. Лучшие результаты достигаются у мужчин с ярко выраженным заболеванием. На исход вмешательства влияет и морфология яичек. Они должны быть нормального размера (допускается небольшое отклонение). Гормональный фон также должен быть в норме. Такая картина может гарантировать хорошие результаты лечения. Способность к оплодотворению может восстановиться до 60%, а качество спермы – до 80%.
Положительная динамика будет наблюдаться и при начальных стадиях варикоцеле, если все остальные факторы будут в норме (размеры яичек, гормоны и др.). Качество спермы обычно улучшается незначительно. Но высокий процент мужчин может иметь детей после операции.
Обычно улучшение качества спермы происходит через год после оперирования варикоцеле, бесплодие у мужчин в 50% случаев вылечивается.
Стоит отметить, что варикоцеле неопасное заболевание. Если оно не беспокоит мужчину, операция может не назначаться. Но всегда есть риск развития бесплодия. Нарушение питания яичка ведет к его атрофии. Сбои в терморегуляции отрицательно влияют на процесс образования сперматозоидов. Со временем повреждение яичек может стать необратимым.
Супружеские пары, столкнувшиеся с проблемой бесплодия, часто прибегают к ЭКО (экстракорпоральное оплодотворение). Если имеющиеся показатели качества спермы мужчины достаточны для зачатия «в пробирке», то можно обойтись и без лечения. Другое дело, когда оплодотворять клетку нечем. Без операции в этом случае не обойтись.
Иногда обследование на бесплодие показывает, что причины проблем только в мужчине. Чтобы не подвергать женщину гормональному воздействию при ЭКО, стоит прибегнуть к лечению заболевания. Если результат будет положительным, пара сможет зачать ребенка естественным путем.
источник
По определения ВОЗ бесплодным называется брак, в котором отсутствует беременность в течение 12 месяцев половой жизни без предохранения.
Бесплодие в популяции в целом встречается в 10% случаев. В норме у здоровой пары беременность наступает в течение первых 3 месяцев незащищенной регулярной половой жизни. Согласно статистическим данным на долю мужского фактора в структуре бесплодного брака приходится от 30 до 60%.
По нашему мнению, диагностический алгоритм обследования мужчины должен состоять из двух этапов. На первом этапе оцениваются данные анамнеза, в том числе анамнез фертильности и перенесенных урогенитальных заболеваний. Кроме того, проводится физикальные методы исследования, анализ спермограммы, определение иммунологического фактора бесплодия.
Первый этап обследование должен проводиться всем пациентам, обратившимся к специалисту по поводу бесплодного брака.
Оптимальные сроки воздержания для получения достоверных результатов при исследовании эякулята 48-72 часа. Анализ спермограммы при наличии патоспермии должен быть продублирован через 2 недели. В этот период прием алкоголя, а также применение сильнодействующих лекарств, если они не были назначены врачом, недопустим. Необходимо помнить что, даже субфебрильная лихорадка, отмечавшаяся в предшествующие исследованию 3 месяца, может вызвать серьезные изменения в эякуляте вплоть до азооспермии.
Диагностика иммуннологического фактора бесплодия основана на проведении тестов на наличие антиспермальных антител в эякуляте и сыворотки крови пациента и его партнерши. Стандартными методами являются MAR-тест, характеризующий процент сперматозоидов покрытых антиспермальными антителами (положительный тест — более 50% подвижных сперматозоидов покрытых антителами) и ИФА — титр антиспермальных антител в сыворотки крови пациента и его половой партнерши (нормы устанавливаются лабораторией). Положительные результаты тестов свидетельствуют о наличии иммунного фактора бесплодия. При отсутствии другой патологии устанавливается диагноз изолированного иммунного бесплодия, на долю которого приходится около 10% бесплодных браков.
На данном этапе возможно диагностировать клинически выраженное варикоцеле, определить обструктивную азооспермию, а также выявить группу пациентов со снижением фертильности без уточнения этиологии на данном этапе или с иммунологическим фактором инфертильности.
Сведения, полученные при проведении первого этапа, позволяют сузить диагностический алгоритм второго этапа.
На втором этапе пациенту с неясной этиологией бесплодия проводится полный спектр диагностических мероприятий — определение гормонального статуса, ультразвуковое исследование органов мошонки, определение возбудителей урогенитальных инфекций, при необходимости — генетические исследования, исследования центрифунированного эякулята и посторгазменной мочи.
Гормональные исследования следует проводить при выраженной патоспермии и азооспермии. В этих случаях определяются уровни тестостерона, ФСГ, ЛГ, а также секс-гормон связывающего глобулина, который дает представление не только о количестве тестостерона, но и о его биологически активной фракции. Определение пролактина целесообразно проводить при подозрении на опухоль гипофиза.
При ультразвуковом исследовании определяются структурные изменения и патологические образования в яичках, придатках, предстательной железе. Показания для проведения ТРУЗИ — малообъемная азооспермия, данный метод позволяет обнаружить изменения в семенных пузырьках при обструкции дистальных отделов семявыносящих путей или их отсутствие при врожденной агенезии семявыносящего протока. Цветное доплеровское исследование позволяет выявить наличие венозного рефлюкса в системе яичковых вен и так называемое субклиническое варикоцеле.
Посев эякулята производится при пиоспермии (концентрации лейкоцитов более 1млн./мл) и в случае идиопатического характера снижения фертильности и ухудшения показателей спермограммы, а также при подготовке пациента в ходе проведения вспомогательных репродуктивных технологий.
Вирус простого герпеса человека, хламидии могут поражать сперматозоиды, приводя к их иммобилизации, образованию АСАТ (антиспермальных антител) к ним и невынашиванию беременности, а также к врожденным аномалиям плода.
Показания к проведению такой диагностики является идиопатический характер снижения фертильности и патоспермии, невынашивание беременности, а также в ходе проведения подготовки пациента в цикле вспомогательных репродуктивных технологий. Необходимо отметить, что диагностику инфекций, передающихся половым путем следует проводить методом иммуноферментного анализа (ИФА) в сочетании с ПЦР.
Генетические исследования следует предпринимать при азооспермии и выраженной патоспермии. Кариотипирование выявляет аномалии набора хромосом (кариотип пациента). В последнее время приобретает все большее значение исследование AZF участка Y-хромосомы на наличие микроделеций в нем. Около 10% всех случаев выраженной патоспермии и необструктивной азооспермии обусловлено выпадением одного или нескольких локусов в Y-хромосоме локализованного на интервале AZF. Кроме диагностической ценности генетические исследования могут дать информацию о возможности передачи данного заболевания потомству мужского пола, о чем необходимо информировать пациентов.
При необструктивной азооспермии возможно обнаружение единичных сперматозоидов или клеток сперматогенеза при исследовании центрифугата эякулята. Поэтому такое исследование показано при проведении дифференциальной диагностики причин азооспермии и в цикле репродуктивных технологий (поиск единичных сперматозоидов для ICSI).
Исследование посторгазменной мочи проводится при ретроградной эякуляции.
Вопрос о целесообразности диагностической биопсии при азооспермии до настоящего момента остается дискутабельным. По нашему мнению, биопсия яичка недопустима с диагностической целью и может применяться только как метод получения генетического материала с целью включения его в цикл ЭКО-ICSI. Следует также учитывать, что повторное хирургическое вмешательство возможно только через 6-18 месяцев, что связано с необходимостью восстановления исходного уровня сперматогенеза и проведением консервативных мероприятий, направленных на улучшение процесса сперматогенеза.
Основная функция мужской половой железы (яичка) — образование сперматозоидов (сперматогенез).
Процесс образования сперматозоидов начинается в подростковом возрасте и протекает до глубокой старости.
Процесс созревания одного сперматозоида занимает 74 дня. Для этого необходимы:
Подвижность сперматозоиды приобретают проходя придаток яичка. Этот процесс занимает около 2-6 дней.
Средняя скорость движения сперматозоида — 3 мм/мин., максимальная — до 40 мм/мин.
Подвижность сперматозоида сохраняется в течении 48 часов.
Основным источником энергии, метаболизма и поддержания подвижности сперматозоидов служит фруктоза, которая образуется в семенных пузырьках.
Путь сперматозоида от яичка до яйцеклетки:
Бесплодным браком называется брак, в котором отсутствует беременность в течение 12 месяцев регулярной половой жизни без контрацепции.
«На женщину традиционно падает ответственность за неудачу в наступлении зачатия. Такой взгляд основан на псевдологическом заключении, что «если она не беременна, то значит она в этом виновата».
Эпидемиология бесплодного брака
Каждая десятая супружеская пара бесплодна.
Первый этап обследования мужчины с бесплодием
- Анамнез детских заболеваний.
- Хирургический анамнез.
- Анамнез профессиональных вредностей и привычных интоксикаций.
- Анамнез урогенитальных заболеваний.
- Собственно анамнез фертильности и фертильности партнерши пациента.
- Общий осмотр и физикальное исследование систем и органов.
- Status genitalis (физикальное исследование полового члена, мошонки и ее органов, предстательной железы и семенных пузырьков).
- MAR-тест (процент активно-подвижных сперматозоидов, покрытых антителами)
- Иммуноферментный анализ (ИФА) антител к сперматозоидам в крови мужчин с азооспермией и половых партнерш всех пациентов
При физикальном исследовании (осмотре) мужских половых органов проводятся:
При осмотре наружных половых органов внимание следует уделять следующим пунктам:
При осмотре наружных половых органов исследуются и определяются:
При пальпации мошонки оцениваются:
При пальцевом ректальном исследовании оцениваются:
В настоящее время «золотым стандартом» при обследовании предстательной железы является трансректальное ультразвуковое исследование, а не палец уролога.
Правила исследования эякулята
Нормальные показатели спермограммы:
| Объем | 2-5 мл |
| pH | 7.2-8 |
| Вязкость | до 2 см |
| Срок разжижения | до 60 мин |
| Количество сперматозоидов(млн/мл) | не менее 20 млн/мл |
| Общее количество сперматозоидов (млн) | не менее 60 млн |
| Подвижность сперматозоидов | |
| Быстрое поступательное движение (А или 4) | более 25% |
| Поступательное движение (А + В или 3,4) | более 50% |
| Морфология | |
| Нормальные сперматозоиды | 30%-70% (по данным разных авторов) |
| Агглютинация | отсутствует |
| Лейкоциты | не более 106 в мл |
| Клетки спермиогенеза | не более 4% от общего количества |
| Клетки эпителия | единичные |
| Эритроциты | отсутствуют |
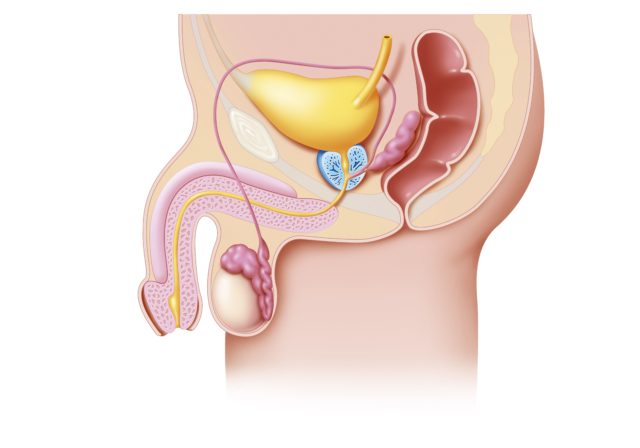


 Существует несколько классификаций варикоцеле, в основе которых лежат следующие принципы:
Существует несколько классификаций варикоцеле, в основе которых лежат следующие принципы: При возникновении варикоцеле запускается целый ряд негативных процессов, которые могут провоцировать бесплодие:
При возникновении варикоцеле запускается целый ряд негативных процессов, которые могут провоцировать бесплодие: Несмотря на то, что консервативное лечение малоэффективно, в начальной и бессимптомной стадии патологии, урологи могут назначать:
Несмотря на то, что консервативное лечение малоэффективно, в начальной и бессимптомной стадии патологии, урологи могут назначать: тяжелое состояние пациента.
тяжелое состояние пациента. не допускать застойных явлений в малом тазу;
не допускать застойных явлений в малом тазу; боли во время интимной близости;
боли во время интимной близости;