Одна из самых распространенных причин вторичного бесплодия – ановуляторный менструальный цикл. И месячные есть, и женщина хорошо себя чувствует, но овуляции нет. Что же делать если нет овуляции и что делать чтобы забеременеть? Как восстановить нормальное течение физиологических процессов и родить ребенка? Поговорим об этом в нашей статье.
Овуляция – важное и необходимое условие для зачатия и зарождения новой жизни, ведь только при условии созревания фолликула и выхода яйцеклетки из него можно забеременеть.
Природой заложено регулярное созревание яйцеклеток в каждом яичнике попеременно, что вместе с гормональными колебаниями обуславливает регулярность месячных.
В середине менструального цикла происходит разрыв того самого, дозревшего фолликула и яйцеклетка попадает в малый таз. Оттуда, захваченная фимбриями маточных труб, она отправляется на встречу со сперматозоидами, которые либо уже ждут ее в просвете фаллопиевого канала, либо скоро попадут туда. Это значит, что после овуляции, еще в течении 1-2 дней существует возможность оплодотворения.
Как правило, в возрасте 13-ти лет у девушек появляется менархе, примерно за год становится регулярным и продолжается до 50-55 лет. Но не при каждом месячном цикле можно зачать ребенка. В первую очередь это зависит от возраста и активности обменных процессов женского организма. Любой более-менее значительный гормональный скачок может «сбить» процесс фолликулярного созревания, сделав менструальный цикл сначала нерегулярным, а затем и ановуляторным. А если нет овуляции – нет оплодотворения, а значит, нет беременности.
Отсутствие овуляции не такое уж редкое явление, оно встречается в жизни каждой женщины. Но для одних ановуляторные месячные проходят незаметно, а для других создают существенные проблемы на пути к желаемой беременности.
Причинами временного отсутствия овуляции, даже при регулярных месячных, могут стать:
- интенсивные, сверхмерные физические нагрузки;
- резкие изменения массы тела – как ожирение, так и сильное похудение;
- стрессы.
При устранении неблагоприятных факторов и возобновлении нормальных обменных процессов, овуляторные нарушения тоже пройдут.
Но помимо временных проблем существует такое понятие, как хроническая ановуляция, превращающее нормальное зачатие, без помощи репродуктивных технологий, в неосуществимый процесс. Чаще всего это вызвано гормональными изменениями, приводящими к тому, что созревания яйцеклетки не происходит, и один ановуляторный цикл сменяется другим, таким же «бесполезным» и т.д. При выраженных гормональных изменениях прекратиться может не только овуляция, но и менструация.
Итак, причинами, по которым яйцеклетка не созревает и не покидает фолликул, являются:
- Выраженный синдром поликистозных яичников, сопровождаемый лабораторно подтвержденной или даже клинически выраженной гиперандрогенией – высоким уровнем мужских половых гормонов.
- Высокая иснулинорезистентность и/или сахарный диабет.
- Синдром раннего истощения яичников и ранний климакс.
- Патологии щитовидной железы: из-за гипотиреоза снижаются уровнипрогестерона и эстрогенов, а гипертиреоз вызывает значительное повышение и тестостерона. В любом случае нарушается гормональный баланс, изменяются уровни лютеинизирующего и фолликулостимулирующего гормонов, вследствие чего страдает овуляция.
- Заболевания надпочечников, ведущие к развитию синдрома Кушинга.
- Поражения или патологии гипофиза и гипоталамуса, которые осуществляют прямую регуляцию работы яичников. Сюда можно отнести радиационное воздействие на гипоталамо-гипофизарную систему, опухоли, травмы и некоторые синдромы, например, синдром Шихана.
- Гиперпролактинемия – излишняя продукция пролактина угнетает синтез гипофизарных гонадотропных гормонов, ведет к нерегулярным месячным и вторичному бесплодию.
Практически каждое изменение, ведущее к нарушению гормонального баланса может стать следствием приема синтетических гормональных препаратов, нейролептиков, транквилизаторов и антидепрессантов. Поэтому, прием любого медикаментозного средства необходимо согласовывать с лечащим врачом. Это особенно важно, если на кону стоит сохранение фертильной функции.
Внешне ановуляторный цикл может никак не проявляться и месячные будут приходить точно по календарю. Поэтому, чтобы понять есть ли овуляция, можно воспользоваться экспресс-тестом для ее определения. Принцип работы экспресс-тестов, такой же, как и для тестов на беременность, и их можно легко приобрести в аптечной сети.
Если по какой-то причине приобрести тест не удается, определить наличие или отсутствие овуляции можно обычным измерением базальной температуры. При ановуляции разницы базальной температуры между первой и второй фазами цикла не будет.
Первое, что необходимо сделать при выявлении причины, приведшей к остановке фолликулярного созревания – ее устранение или, как минимум, снижение триггерного воздействия на гормональный фон и фертильность. Ликвидации стресса, набора или снижения массы тела до нормы бывает полностью достаточно для восстановления регулярных месячных с нормальной овуляцией. Но в других случаях может потребоваться медикаментозное или даже хирургическое лечение.
Наиболее часто для восстановления естественной овуляции используют гормональные препараты. Как правило, это противозачаточные таблетки, которые следует пить в индивидуально подобранных дозах, в определенные дни месячного цикла. Такой метод стимуляции достаточно успешен и повышает шансы забеременеть на 70-75%.
Так как каждая последующая стимуляция требует все больших и больших доз гормонов, этом метод применяют не более 5 раз в жизни. В противном случае слишком высок риск развития гормонозависимых опухолей и раннего истощения яичников.
Применение оральных контрацептивов не только дает яичникам возможность отдохнуть и возобновить свою работу с новыми силами, но и позволяет женщине контролировать будут ли месячные и когда. Однако, следует помнить, что длительный период без менструаций может вызвать обратный эффект, поэтому нельзя забывать о необходимых перерывах при приеме КОК.
Случается так, что женщина на все 100% уверена, что овуляция была, а месячных нет и, естественно, появляется множество вопросов и переживаний. Во-первых, это может быть беременность, которую уже с первых дней задержки покажет обычный экспресс-тест на определение ХГЧ.
Во-вторых, если тест отрицательный, месячные просто «запаздывают» и нужно подождать немного больше. Вследствие приема медикаментов подобные «сдвиги» не редкость и если при УЗИ-обследовании отклонений не выявлено – переживать не нужно, менструация обязательно восстановится.
.gif» />За все процессы, происходящие в нашем организме, отвечают гормоны. От них зависит интенсивность и длительность месячных, наличие или отсутствие фолликулярного дозревания и т.д. Естественная регуляция менструального цикла осуществляется на следующих уровнях:
- Кора головного мозга – получает информацию извне, анализирует ее и обуславливает эмоциональный статус. Соответственно, стресс или любые другие эмоциональные изменения способны нарушить межуровневую связь, а значит – повлиять на менструальный цикл. Ярким примером может случить аменорея, случающаяся у женщин в военное время.
- Гипоталамус – отвечает за синтез окситоцина, вазопрессина и антидиуретического гормона, выделяемые задней его долей (аденогипофизом). Передняя доля вырабатывает рилизинг-факторы, стимулирующие ответную реакцию гипофиза: люлиберин, пролактолиберин, фоллитропин.
- Гипофиз – передняя и задняя его доли вырабатывают гонадотропные гормоны, регулирующие работу яичников: фолликулостимулирующий гормон, лютеинизирующий, пролактин, тиреотропный и другие.
- Яичники – не только сохраняют дозревающие фолликулы, но и синтезируют половые гормоны. А лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны гипофиза контролируют образование и созревание желтого тела. Половые гормоны, вырабатываемые яичниками, активируют и регулируют работу матки.
- Матка – под действием гормонов, синтезируемых в яичниках и в зависимости от фазы месячного цикла, происходят изменения эндометрия, позволяющие, при условии успешного оплодотворения, осуществить имплантацию эмбриона.
Нарушения на одном или нескольких уровнях регуляции ведут к ановуляторным месячным и даже их отсутствию.
При условиях нормальной регуляции месячные будут приходить через равные промежутки времени и сопровождаться минимальным дискомфортом.
С целью медикаментозной коррекции менструального цикла применяют следующие группы препаратов:
- Синтетические прогестагены – Дюфастон или Утрожестан. Назначаются при лабораторно подтвержденной недостаточности прогестагена. Они хорошо зарекомендовали себя при вторичной аменорее.
- Антиэстрогены – Кломифена цитрат. В небольших дозах усиливает синтез лютенизирующего гормона, фолликулостимулирующего гормона и пролактина, чем дозах стимулирует фолликулярный рост и дозревание яйцеклетки.
- Очень часто Кломифен назначают коротким курсом в комплексе с одним из синтетических прогестинов.
- Содержащие ЛГ и ФСГ гонадотропины – показаны в случае недостаточной секреции гормонов гипофиза. Лечение проводят в течении 7-12 суток под контролем УЗИ.
- Ингибиторы ароматазы – Летрозол или Анастрозол. Под их влиянием снижается уровень эстрогенов и происходит стимуляция ФСГ.
- Хорионический гонадотропин человека (ХГЧ) – по своему составу напоминает лютеинизирующий гормон, поэтому его введение расценивается организмом как естественный скачок ЛГ, вызывающий овуляцию и формирование желтого тела. Часто применяется в комплексе с ингибиторами ароматазы.
- Гонадолиберин и его синтетические аналоги: Нафарелин, Лейпролерин, Гозерелин и др. – применяются для регуляции гипофизарного синтеза лютеинизирующего и фолликулостимулирующего гормонов.
Помимо перечисленных препараты для медикаментозной коррекции овуляции применяют и другие средства, например, препараты, снижающие инсулинорезистентность – Метформин или Кломифен.
Можно ли забеременеть если нет овуляции или месячные нерегулярны? Беременность и овуляция – два неразрывно связанных между собой понятия. Есть овуляция – значит возможно оплодотворение и беременность. Если же есть беременность, то овуляции быть не может. Во время вынашивания ребенка сначала желтое тело, а затем плацента отвечают за поддержание необходимого гормонального уровня, который тормозит дозревание следующих фолликулов. Поэтому овуляция при беременности невозможна.
Однако многие женщины, столкнувшиеся с проблемой бесплодия, пытаются решить ее всеми возможными способами. Именно в таких случаях на помощь приходят достижения репродуктивной медицины. Если несколько циклов стимуляции не принесли ожидаемого результата, врачи, как правило предлагают пройти процедуру ЭКО или воспользоваться криотехнологиями.
Если же овуляция бывает каждый месяц, но забеременеть так и не удалось, причина бесплодия, возможно, кроется в другом и женщине необходимо пройти полное обследование на выявления органических причин неудачных попыток зачатия.
Как ни старайся, а забеременеть при отсутствии овуляции никак нельзя, ведь отсутствует самое важное звено этой цепи. Всего несколько часов, максимум 1-2 дня, но какой важный процесс!
Зная особенности своего месячного цикла, определив наличие овуляции, женщина может планировать момент зачатия малыша. Своевременное обнаружение ановуляции и обращение к гинекологу позволяет решить проблему в более чем 70% случаев, что еще раз доказывает – репродуктивная медицина работает, и работает достаточно эффективно.
источник
Часто бывает, что женщина, живущая регулярной половой жизнью без предохранения, в течение длительного времени не может зачать. Она может начинать сомневаться в том, что это радостное событие вообще когда-либо произойдет, но спешить с выводами не стоит. Нужно знать, каковы признаки бесплодия у женщин, которые подадут сигнал, что есть необходимость в обследовании, установлении точного диагноза и его причин.
Важно понимать, что не у всех пар рождение ребенка случается «по мановению волшебной палочки» , поэтому после постановки диагноза стоит пролечиться, если это возможно, и тогда вскоре в доме зазвучит смех вашего малыша.
Медики говорят, что человек бесплоден, если при наличии регулярной интимной жизни и отсутствии предохранения в течение 1 года беременности нет. Но причины тому могут быть разные, поэтому не стоит сразу говорить о бесплодии.
С выводами торопиться не стоит, потому как год – это срок приблизительный. Тем не менее в случаях, когда зачатие достаточно долго не происходит, стоит обратиться к доктору.
Выделяют такие формы этой проблемы:
- Первичное. О нем говорят, если зачатия не было ни разу;
- Вторичное. Имеется в виду наличие беременности в анамнезе. При этом не имеет значения, была ли она выношена либо по каким-то причинам сорвана;
- Относительное. Такой диагноз выставляют, если зачатие невозможно в силу каких-либо заболеваний, которые мешают ему произойти. Но можно определить проблему, устранить ее посредством лечения и родить малыша;
- Абсолютное. Его причиной являются патологии, не поддающиеся лечению. Из-за них зачатие невозможно.
При обследовании могут быть выявлены такие виды бесплодия:
- Трубное. В фаллопиевых трубах могут происходить спаечные процессы, заполнение их жидкостью и прочие заболевания;
- Маточное. Наиболее частой причиной выступает эндометриоз, при котором клетки разрастаются в избытке, заполняя брюшную полость, шейку матки, прочие органы;
- Гормональное. Нарушение фона приводит к ряду заболеваний, а вызвано оно неправильной деятельностью яичников. Обычно следствием становится отсутствие либо крайне редкое наступление у девушек и женщин овуляции;
- Идиопатическое. О нем говорят, когда патологий не выявлено, со здоровьем женщины все в порядке, а зачатие не наступает по неопределенным причинам;
- Психологическое. Это тоже достаточно серьезная разновидность проблемы. Она может быть обусловлена либо страхом перед вынашиванием и родами, либо, наоборот, сильным желанием родить малыша.
Практически все из симптомов бесплодия проявляются уже в молодом возрасте. Именно поэтому так важно с самого начала полового созревания девочки следить за ее здоровьем.
Какие могут быть признаки бесплодия у женщин и молодых девушек?
- Первые месячные начались позднее 16 лет;
- Излишняя худоба, вызванная недоеданием, постоянным следованием строгим диетам, неправильным или скудным рационом;
- Неправильное строение репродуктивных органов. Как правило, к таким патологиям относят извилистые маточные трубы, отсутствие либо дисфункция одного или обоих яичников, гипоплазия матки;
- Менструации скудные и продолжаются недостаточное количество времени (нормальные месячные идут порядка 3-7 дней);
- Нерегулярность менструального цикла;
- Слишком длинный цикл (обычно речь идет о более чем 40 днях).
У всех перечисленных признаков есть причины, связанные со строением, функционированием женского организма.
Таким образом, группу риска составляют женщины:
- Страдающие от воспалений в репродуктивных органах;
- У которых диагностированы инфекции, передающиеся половым путем;
- Пережившие удаление одного либо сразу обоих яичников;
- Имеющие нарушения в строении репродуктивных органов;
- У которых диагностирована непроходимость фаллопиевых труб.
Нередки случаи когда причиной отсутствия беременности является гормональный дисбаланс. Основной симптом гормональных нарушений — нерегулярные месячные, а их следствие и еще один из признаков – отсутствие овуляции.
Часто провоцирующими факторами являются многочисленные аборты, поэтому при посещении врача необходимо сообщить ему о них.
В 25% случаев именно ее отсутствие является причиной бесплодия. Обычно нормальный менструальный цикл свидетельствует о том, что овуляция наступает своевременно, но и из этого правила есть исключения. В некоторых случаях овуляция наступает не в каждый цикл, но признаком такого явления, как бесплодие это не является.
Самый простой способ ее определения в домашних условиях – измерение базальной температуры. Она повышается в тот день, когда происходит разрыв фолликула, а перед наступлением менструации температура снижается. Если произошло зачатие, она останется высокой.
Для самостоятельного определения овуляции используются также тесты. Отследить овуляцию можно и с помощью УЗИ.
Если сформировавшийся фолликул не разорвался, может сформироваться фолликулярная киста, которая может выйти со следующей менструацией, а может остаться в яичнике.
В последнем случае либо в случае частых рецидивов, вызванных нарушением гормонального фона, может развиваться бесплодие.
Тщательное обследование даст возможность не только установить причину невозможности зачатия, но и избавиться от проблемы.
Заметив первые признаки бесплодия, а это, как правило, нарушение менструального цикла, обратитесь к врачу. Чем раньше вы это сделаете, тем раньше справитесь с явлением.
Для выяснения причин проводится анализ мочи, крови. Выявляется уровень гормонов и сахара, а также проводится анализ на наличие половых инфекций.
Кроме того, делается УЗИ, ручное обследование, МРТ, кольпоскопия.
Только на основе этого комплекса методов исследования врач ставит диагноз и разрабатывает линию лечения.
Бывают случаи когда женщина, считавшая себя неспособной зачать, беременеет после того, как сменит партнера. Скорее всего, у ее предыдущего партнера были проблемы, связанные с мужским бесплодием, но его признаки не были замечены.
- Невозможность сексуальной партнерши зачать в течение года при отсутствии у нее проблем со здоровьем;
- Атрофия яичек;
- Головные боли, часто дающие знать о себе;
- Наличие небольших припухлостей в районе грудной железы;
- Снижение полового влечения, что является признаком гормонального нарушения.
Иногда симптомом мужского бесплодия является непропорциональность тела.
Не пренебрегайте признаками бесплодия у женщин, которые очевидны даже без обследования, чтобы вовремя установить его причины и пройти лечение.
Не стоит отчаиваться, если вы услышите неприятный диагноз. Современная медицина позволяет лечить множество заболеваний, мешающих женщинам становиться счастливыми мамами.
источник
Причины бесплодия у женщин могут быть разными, установить которые должен грамотный специалист, мы же рассмотрим основные симптомы. Но лучше обратится к гинекологу репродуктологу. Он назначит все необходимые обследования и по итогам назначит необходимое лечение.
Случается и вторичное бесплодие у женщин, при этом первая беременность может быть как с благополучным исходом (рождением), так и с неудачным (замершая беременность, выкидыш).
Нерегулярный цикл. У каждой женщины в зависимости от длительности цикла в определенный день наступает овуляция. Несколько дней до овуляции и несколько после считаются благоприятными днями для зачатия. Если у вас нерегулярный цикл, тогда необходимо пройти диагностику у гинеколога.
Нерегулярный цикл довольно распространенный симптом бесплодия у женщин. Месячные не должны быть слишком обильными или слишком скудными. А при абсолютном их отсутствии можно сделать вывод и об отсутствии овуляции. Если нет овуляции, то и шансов зачать нет.
А если все нормально с регулярностью, в таком случае вам будет полезно узнать, как считать цикл месячных, как рассчитать удачные дни для зачатия и как распознать признаки овуляции.
Важно четко знать, как считать цикл месячных, такая информация поможет безошибочно выяснить, когда происходит овуляция. Запомните дату, когда начались критические дни, это будет первый день цикла, который закончится перед первым днем следующего менструального кровотечения. С вопросом как считать цикл месячных разобрались, теперь нужно выяснить, когда наступят благоприятные дни для зачатия.
Овуляция и зачатие практически единое целое, не будет овуляции – не произойдет зачатия. Чтобы рассчитать день овуляции нужно узнать, сколько дней составляет весь менструальный цикл. За основу берем цикл 28 дней. День овуляции при 28 дневном цикле приходится между 12-15 днями. Но чтобы точно установить дату, нужно сделать мониторинг фолликулогенеза, который поможет отследить, когда лопнул фолликул, и вышло желтое тело. Также есть специальные тесты на овуляцию, их можно купить в любой аптеке. Следующее что нужно знать – как проявляются признаки овуляции.
В какой день начать тест на овуляцию
Как рассчитать день овуляции и благоприятные дни для зачатия: пример
Как сделать тест на овуляцию: оценка результата
Признаки овуляции не всегда ярко выражены, но вполне ощутимы.
- Ноющие боли в нижней части живота, иногда только в области правого или левого яичника.
- Резкое повышение либидо.
- Перепады настроения.
- Болезненные, набухшие молочные железы.
- Выделения становятся прозрачными и вязкими (наподобие консистенции молочнокислого продукта нарине).
Такие признаки овуляции очень легко диагностируемы при условии здоровой репродуктивной системы женщины.
Болезненность внизу живота. Если терпимая боль приходится на критические дни, то это нормально. Если болевые ощущения преследуют на протяжении всего цикла, тогда следует обратиться к врачу. Это может быть симптомом эндометриоза, проблем с яичниками, придатками, признаком инфекции или воспаления. Все эти болезни требуют лечения и могут быть причиной бесплодия у женщин.
Лишний вес или недостаточность веса. Зачастую проблемы с зачатием возникают у женщин с лишним весом и наоборот. У женщин с измученным диетами организмом часто выявляется неспособность к зачатию. Первым делом нужно проверить, как ведут себя гормоны на 7 и 20 день цикла (если длительность 28 дней). Важно отметить, что не всегда лишний или недостаточный вес влияет на гормональный фон. Чтобы исключить гормональный дисбаланс обратитесь за обследованием к гинекологу, терапевту или эндокринологу.
Инфекции. Наличие инфекций считаются причиной бесплодия у женщин. Поэтому если у вас возникли проблемы с зачатием, обязательно сдайте анализы на половые инфекции. Сдать их можно за один прием у гинеколога. В идеале нужно обследоваться на инфекции один раз в 6 месяцев или в год. А также соблюдать гигиену.
Гормональные нарушения. Причиной бесплодия у женщин может быть высокий уровень андрогенов, который влечет за собой дисфункцию яичников. Возможным признаком считается повышенная жирность кожи и прыщи на лице.
Гиперпролактинемия (мутноватые или прозрачные выделения из молочных желез). Пролактин в повышенной концентрации способен также вызвать бесплодие у женщин.
Как видите, причины бесплодия у женщин не так уж безобидны, и требуют незамедлительного лечения. Если заметили у себя проявление одного или нескольких симптомов обратитесь к врачу за медицинским обследованием.
Мы выяснили, что при не наступлении беременности в течение одного года нужно обратится к врачу. Потому как только специалист сможет назначить адекватное лечение. Для тех, кто все еще надеется на народные методы, спешу разочаровать, такое лечение не даст результатов. Чтобы назначить лечение необходимо пройди полное обследование, которое выявит первопричину. Ведь даже если у вас отслеживаются вышеупомянутые симптомы, это еще не значит, что именно они являются причиной бесплодия.
Например, у меня в анамнезе нерегулярный цикл, овуляция, проходящая не каждый месяц, жирная кожа, недостаточность веса. В итоге после комплексного обследования выяснялось, что мой организм абсолютно здоров и гормональный фон как у космонавта. А проблемы возникли в иммунном бесплодии. Мой иммунитет воспринимает семя мужа как угрозу организму. В этом случае лечение не понадобится, в таких случаях показана внутриматочная инсеминация. Поэтому не советую рассчитывать на лечение народными методами. Любое лечение должен прописывать врач, даже травами.
Возможно, вам понадобится пролечить инфекции, часто встречается бактериальный вагиноз, герпес и хламидиоз. Если назначено адекватное лечение, то проблема через пару недель останется позади. Например, гормональный дисбаланс нетрудно скорректировать при помощи гормональных препаратов.
Если желаемой беременности не наступило в течение года, советую не терять времени и обратится к гинекологу. По итогам обследования специалист назначит лечение и даст подробную консультацию по планированию беременности. А все вышеизложенные симптомы бесплодия у женщин могут оказаться сигналом скрытых болезней, которые требуют незамедлительного лечения.
источник
Овуляция – это период менструального цикла женщины, когда возможно наступление беременности. О процессах в организме, которые происходят во время овуляции, должна знать каждая представительница прекрасного пола, вне зависимости от того, планирует ли она в ближайшее время беременность и роды.
Если беременность нежелательна, знания об овуляции необходимы для эффективной контрацепции. Если же планируется беременность, точный расчет периода овуляции необходим для быстрого зачатия.
Овуляцией медики называют период менструального цикла, когда из фолликула в маточную трубу выходит созревшая, готовая к оплодотворению яйцеклетка. Этот процесс в норме происходит один раз в месяц у каждой здоровой женщины, достигшей детородного возраста. Именно в период выхода яйцеклетки и ее продвижения к полости матки, женщина может забеременеть.
Важное условие: зачатие происходит в том случае, если во время овуляции на своем пути созревшая яйцеклетка встречает мужскую половую клетку – сперматозоид.
В организме девочки, овуляция начинает происходить с момента появления у нее менструального цикла. Уже при рождении детские яичники содержат более миллиона яйцеклеток. Однако, до достижения половой зрелости, эти клетки не выходят за пределы яичников. Менструальный цикл появляется в момент, когда гипофиз (железа головного мозга) начинает активно вырабатывать фолликулостимулирующий гормон (ФСГ). Следовательно, если ФСГ вырабатывается недостаточно, половое созревание задерживается и овуляции не происходит.
Такое же состояние бывает и у взрослых женщин. Именно по этой причине, один из первых анализов, назначаемых при женском бесплодии — анализ на половые гормоны , включающий тестирование концентрации ФСГ.
Итак, из всего вышесказанного следует, что для зачатия нужны следующие условия:
- уровень ФСГ, достаточный для стимуляции фолликулов;
- полноценная овуляция, характеризующаяся выходом зрелой яйцеклетки;
- свободные от препятствий фаллопиевы трубы, по которым продвигаются половые клетки;
- активный сперматозоид, способный оплодотворить яйцеклетку.
Важное условие: если в трубах присутствуют опухоли, спайки или другие преграды, препятствующие продвижению яйцеклетки или сперматозоида, или в матке есть проблемы с внутренним слоем слизистой — эндометрием, не дающие оплодотворенной яйцеклетке имплантироваться для дальнейшего развития, беременность не состоится. Поэтому при бесплодии изучается комплекс условий.
Помимо анализов на гормоны назначаются:
- фолликулометрия — УЗИ, позволяющее определять состояние фолликулов;
- УЗИ матки и труб — показывающее общее состояние внутренних женских половых органов;
- спермограмма — анализ мужских половых клеток, выявляющий концентрацию, жизнеспособность и активность сперматозоидов .
Под действием фолликулостимулирующего гормона, в яичниках начинают созревать фолликулы. Фолликулами называют небольшие «водянистые» пузырьки, внутри которых и содержатся незрелые яйцеклетки.
В одном менструальном цикле начинает вызревать обычно сразу несколько фолликулов. Однако к середине цикла, четко выделяется один доминантный фолликул. В редких случаях, полноценно созреть могут и несколько таких пузырьков. Созревание фолликулов сопровождается медленным повышением в организме женщины концентрации главного женского гормона – эстрогена.
В некоторых случаях, например, при ЭКО (экстрокорпоральном оплодотворении), есть необходимость в получении нескольких зрелых фолликулов с яйцеклетками. Это нужно для того, чтобы повысить шансы на успешное зачатие в пробирке. Лишние яйцеклетки замораживают в жидком азоте и используют при новых попытках, не мучая женщину неприятными и болезненными пункциями.
Увеличения количества нормальных фолликулов можно добиться гормональной стимуляцией, влияющей на овуляцию. Т.е. женщине прокалывают курс гормонов, стимулирующих созревание фолликулов и яйцеклеток. Если за стимуляцией не следовала пункция, т.е. зачатие происходило в естественном цикле, возможна многоплодная беременность . В этом случае двойняшки и даже тройняшки родятся в тех семьях, где никогда не было подобных случаев.
Стимуляция овуляции требуется не только для ЭКО. Такое лечение назначается женщинам, в организме которых, уровень гормонов ниже, чем нужно для нормальной овуляции даже одной яйцеклетки. Гормонотерапию важно проводить только у опытного врача, так как неверный расчет дозы вводимых гормонов, приведет к гиперстимуляции, противостоящей зачатию. Это состояние дает тяжелые побочные эффекты — рвоту, головные боли, рост опухолей, увеличение веса и т.д. Таким образом к бесплодию присоединяются и другие проблемы.
Примерно в середине менструального цикла происходит резкий выброс в кровь эстрогена. Это провоцирует выработку еще одного гормона гипофиза – ЛГ (лютеинизирующий гормон). Этот процесс получил название овуляторный всплеск. Действуя на фолликулы, ЛГ вызывает разрыв оболочки пузырька и выход зрелой яйцеклетки в маточную трубу. Этот процесс и получил название овуляция.
При недостатке лютеинизирующего гормона овуляция опять-таки неполноценна, поэтому в число анализов на гормоны при бесплодии входит и анализ на ЛГ.
Жёлтое тело образуется в яичниках (corpus luteum). Это временная железа, появляющаяся в женском организме после овуляции под влиянием гормона ЛГ. В желтом теле образуется гормон прогестерон, часть эстрогена и гормон желтого тела. Гормоны готовят матку к беременности.
Попадая в трубу, яйцеклетка начинает свое движение к телу матки. Это движение длится на протяжении 24 часов, которые являются часом Х. Именно в этот период женщина может забеременеть. Если за эти 24 часа жизни яйцеклетки она встретится со сперматозоидом, произойдет зачатие. Далее оплодотворенная яйцеклетка попадает в тело матки, где начинается процесс ее имплантации во внутренний слой эндометрия. Если же беременность не наступает, яйцеклетка погибает и выводится из организма вместе с эндометрием, во время следующей менструации.
Кровянистые выделения в критические дни — это отслоившийся эндометрий, который при оплодотворении в овуляцию стал бы защитной оболочкой для зародыша. К сожалению, для удачной беременности мало качественной овуляции и наличия эндометрия. Выкидыш может произойти из-за недостаточного объема эндометрия, наличия в матке полипов , под воздействием ИППП , гормональных сбоев и других причин
Весь менструальный цикл длится чаще всего от 23 до 32 дней. Овуляция происходит обычно в середине цикла. Если цикл составляет 28 дней, скорее всего овуляция наступит на 14 день от первого дня менструации.
В качестве примерного расчета, можно использовать онлайн калькулятор овуляции. Он ориентировочно подскажет срок овуляции, благоприятных и, напротив, безопасных дней для зачатия. Обратите внимание, что данные на калькуляторе овуляции можно рассчитать только приблизительно, ведь он использует только усредненные данные статистики.
При регулярном цикле данным калькулятора, полученным онлайн, можно доверять. если цикл нерегулярный, этот калькулятор даст только приблизительные сведения. В этом случае расчет овуляции должен выполняться другими методами. Лучший среди которых — УЗИ.
Чтобы увеличить шансы на зачатие, рекомендуется изменить половую активность, вступая в интимную связь каждые 2-4 дня весь цикл. Сперматозоиды жизнеспособны несколько дней и могут оплодотворить яйцеклетку даже через 5-7 дней после полового акта.
Определение дня овуляции необходимо для планирования беременности и с целью эффективной контрацепции. Для наступления беременности сексуальный контакт должен произойти в день выхода яйцеклетки из фолликула или за 2-3 дня до этого момента. Как было сказано выше, попадая в организм женщины, сперматозоиды могут сохранять свою жизнеспособность еще несколько дней.
Существует несколько методов определения овуляции у женщины:
- Физические ощущения женщины. Этот метод самый неточный и не обладает достаточной достоверностью. Некоторые женщины вовсе не ощущают наступления овуляции. Однако большая часть представительниц прекрасного пола отмечает тянущие ощущения или боль внизу живота , чаще всего с одной стороны. Также отмечается явное изменение характера выделений из влагалища. Выделения приобретают вязкую консистенцию и становятся более обильными.
- Изменение базальной температуры. Этот метод основан на ведении дневника базальной температуры. Женщина каждое утро, в одно и то же время, измеряет ректальную температуру и записывает показания в специальный дневник. В день овуляции, показатели термометра резко меняются, и температура повышается на целый градус.
- Изменение гормонального фона. Овуляторный всплеск сопровождается выделением лютеинизирующего гормона гипофиза. Соответственно, обнаружив этот гормон в крови или моче женщины, можно говорить о наступлении овуляции. На этой реакции основан механизм работы тестов на овуляцию, которые в широком ассортименте продаются в аптеках. Более точные результаты дает лабораторный анализ крови на ХГЧ .
- Осмотр шейки матки. Еще один способ определить овуляцию – гинекологический осмотр . Проводя такой осмотр, гинеколог обращает внимание на состояние шейки матки. До наступления овуляции шейка имеет плотную консистенцию и сухую поверхность. В период овуляции она покрывается слизью и становится мягкой.
- Определение овуляции по слюне. Новейшие тесты позволяют определить овуляцию у женщины по микроскопическому исследованию слюны. Этот эффект получил название «симптом папоротника». Слюну наносят на предметное стекло и рассматривают под микроскопом. В период овуляции слюна будет образовывать специфические кристаллы, по форме напоминающие лист папоротника.
В качестве способа определения овуляции при бесплодии используют ультразвуковое исследование. УЗИ — самый достоверный способ вычисления лучших дней для зачатия.
Дни, в которые женщина может забеременеть, медики называют фертильными. Планируя беременность, важно понимать, что даже у здоровой женщины овуляция может происходить не каждый месяц. Последние исследования доказали, что у некоторых женщин, напротив, овуляция может происходить два раза за один менструальный цикл. Исходя из этого, отсутствие овуляции в одном цикле не является причиной для постановки женщине диагноза ановуляторное бесплодие. Если же после проведения комплексного исследования выясняется, что овуляция не наступает в нескольких менструальных циклах, этот диагноз становится более вероятным.
В наше время, отсутствие овуляции еще не означает невозможность наступления беременности у женщины. Медиками разработаны специальные медикаментозные препараты, стимулирующие суперовуляцию. При приеме таких средств в одном цикле созревает и выходит из яичников до 20 здоровых яйцеклеток. Этот метод выступает одним из этапов процедуры ЭКО.
Сдать анализы на ХГЧ и пройти фолликулометрию в СПБ, можно в клинике Диана в СПБ . Здесь же можно сдать спермограмму, провериться на все виды половых инфекций, вылечить бесплодие, пройти подготовку к беременности или сделать безопасный медикаментозный аборт . Цены на все процедуры — самые доступные. Например, комплексное УЗИ малого таза обойдется всего в 1000 руб., прием по результатам анализов — 500 руб., взятие крови на гормоны — 170 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Сегодня многие молодые пары, планирующие малыша, сталкиваются с проблемой бесплодия, и после нескольких лет безуспешных попыток зачать ребенка, они обращаются к врачу. Одной из причин, по которым желанные две полоски не появляются на тесте, является ановуляция — расстройство функций яичников, при котором не вызревают яйцеклетки и не наступает овуляция, а значит, невозможно и зачатие. Причинами этого могут быть хроническое воспаление в области репродуктивных органов или изменение баланса половых гормонов, регулирующих репродуктивные функции. Поговорим об этом подробнее.
Под состоянием ановуляции подразумевается состояние, при котором не созревают фолликулы в яичнике и из них в середине цикла не выходят зрелые яйцеклетки. В результате этого женщина утрачивает одну из своих базовых функций — способность к зачатию ребенка. Овуляция формируется в организме женщины, начиная с периода полового созревания, когда изменяется баланс гормонов, и они начинают вырабатываться соответственно фазам цикла. При наступлении климакса, как результат возрастных изменений, овуляция исчезает, и женщина с этого периода больше не может забеременеть.
С начала менструального цикла в яичнике формируется доминирующий фолликул, в котором созревает яйцеклетка, примерно в середине цикла он лопается, выпуская яйцеклетку в брюшную полость, где ее подхватывают фимбрии фаллопиевой трубы, пропуская внутрь себя. Это и есть овуляция — процесс выхода зрелой яйцеклетки из яичника. Только после этого может произойти зачатие при условии незащищенного полового акта и проникновении сперматозоидов в маточную трубу, где находится яйцеклетка. Если в силу нарушений баланса гормонов или различных патологических процессов в области половых органов овуляции не возникает, это вызывает бесплодие.
Так или иначе, но подобный тип бесплодия относится к гормонозависимым, так как яичники и матка подчиняются импульсам от гипофиза, претерпевая изменения на протяжении каждого цикла. Нередко на фоне ановуляции возникают и другие последствия дисбаланса гормонов — это нарушение менструального цикла, его болезненность, прекращение месячных вообще. Степень тяжести изменений напрямую зависит от того, какие изменения организма привели к тому, что гормоны выделяются в недостатке или неправильном соотношении.
Есть периоды жизни, когда овуляции не должно быть физиологически — это период беременности и кормление грудью после родов (до полугода). В этом случае гормоны, отвечающие за созревание яйцеклетки, физиологически подавляются высокими концентрациями пролактина, вырабатываемого гипофизом. Кроме того, ановуляция типична для девочек до периода полового созревания, и женщин, у которых наступил климакс.
Во все остальные периоды времени отсутствие овуляции — это сигнал серьезных проблем со здоровьем и нарушения баланса женских (а иногда и мужских) гормонов.
Если формируется бесплодие по причине подавления овуляции, причинами тому могут стать различные факторы. Прежде всего, это нарушение нейрогормональных связей между гипофизом и яичниками, проблемы работы гипоталамо-гипофизарного комплекса или временные негативные внешние влияния. Нередко бесплодие эндокринного генеза возникает на фоне сильных стрессов и переутомления, тяжелого физического труда и перемены места жительства, но это обычно временная проблема, устранимая зачастую и без лечения.
Если же в основе лежат анатомические или функциональные расстройства работы яичников в результате хронического воспаления придатков, заражения интимными инфекциями или формирования склерокистоза, необходима помочь врача и активное лечение.
При формировании ановуляции и бесплодия выделяется обычно целый комплекс проблем с репродуктивным здоровьем. Нередко субстратом гормональных расстройств становится хроническое воспаление яичников и придатков, что приводит к нарушению гормонопродуцирующей функции органов. Нередко подобные проблемы возникают после перенесенных половых инфекций, если воспаление было не долечено и перешло в хроническую форму. Могут влиять скрытые инфекции и переохлаждения, тяжелые роды и аборты.
Другими причинами могут становиться синдром истощения яичников, избыток в организме андрогенов или эндометриоз, опухолевые процессы гениталий или гипофиза, резкие колебания веса и обмена веществ.
Чтобы определить проблему, необходим врач, который назначит целый цикл исследований — анализы, УЗИ несколько раз на протяжении цикла, а при необходимости — дополнительные инвазивные методы диагностики (лапароскопический смотр яичников и гистероскопия матки).
Изначально врач может рекомендовать измерение базальной температуры и ведение графика, либо применение теста на овуляцию с отслеживанием процессов, происходящих в организме. Анализ данных, полученных на протяжении нескольких циклов, выявит нарушения созревания яйцеклетки. Наиболее точным и визуально наглядным будет УЗИ, его проводят несколько раз за один цикл, в разные дни. Помимо определения размеров доминантного фолликула и динамики его роста, врач оценит изменения эндометрия. Это укажет на проблемы с гормонами, которые нужно корректировать. Параллельно с проведением УЗИ назначаются анализы крови на гормоны, по данным которых подтверждается диагноз и врач выбирает тактику лечения.
В основе лечения может лежать заместительная гормонотерапия при нарушении соотношения тех или иных веществ, а также активная терапия воспалительного процесса в области малого таза, иногда с применением хирургической коррекции. При наличии поликистозных изменений, а тем более склерокистоза, показано оперативное лечение — лапароскопическиое устранение плотной оболочки яичника или ее рассечение. И только в крайних случаях, когда ситуация совсем тяжелая, врачи могут прибегать к методике ЭКО, что дает шанс даже в самых серьезных случаях обрести радость материнства.
источник
Непременное условие для наступления беременности – овуляция. Не так давно отсутствие овуляции (ановуляторный цикл) значило только одно: бесплодие. Сегодня медики успешно стимулируют овуляцию, подбор схемы происходит индивидуально, с учетом анамнеза и физиологических особенностей каждой женщины. Однако есть и общие этапы: давайте разберемся, когда врач может прибегнуть стимуляцию овуляции, какие обследования нужно пройти до этого, и какова эффективность этой процедуры.
Раз в месяц несколько яйцеклеток из огромного резерва в яичниках женщины «просыпаются» под действием гормонов и начинают расти. Это старт менструального цикла (обычно он совпадает с первым днем менструального кровотечения). Через неделю-полторы среди них выделяется доминантный фолликул, иногда два или три, размер которого больше, чем у остальных и достигает 15–20 мм. Через несколько дней яйцеклетка полностью созревает, и тогда оболочка фолликула разрывается. Это высвобождение полностью созревшей яйцеклетки и называется овуляцией.
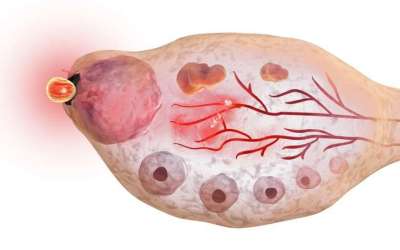
” Овуляция не обязательно происходит в каждом менструальном цикле; так, организм может «отменить» потенциальное оплодотворение, если в течение месяца женщина испытывала серьезные физические или психологические нагрузки, а также перенесла серьезное заболевание.
Однако если овуляции не происходят на протяжении полугода, то можно предположить наличие ановуляторного цикла.
Выходом из этой ситуации (и, соответственно, решением проблемы бесплодия) может стать стимуляция овуляции. Ее суть – выяснить причину, которая не позволяет яйцеклетке созреть и дойти до стадии овуляции, и воздействовать на яичники определенными лекарственными препаратами, которые вместо гормонов «подтолкнут» яйцеклетку к росту.
Ановуляторное бесплодие может быть вызвано:
избыточной или, напротив, недостаточной массой тела женщины.
Если бесплодие обусловлено этими факторами, врач может предложить стимуляцию овуляции. Также овуляцию стимулируют, если проводится подготовка к экстракорпоральному оплодотворению (для отбора нужно как можно больше одновременно вызревших яйцеклеток), а также при бесплодии, причины которого не удалось выяснить.
Перед тем как приступить к стимуляции овуляции врач в обязательном порядке проведет ряд исследований, поскольку существует целый ряд противопоказаний для этой процедуры.
воспаления органов малого таза, в первую очередь – яичников;
нарушение проходимости маточных труб (если стимуляция овуляции проводится не с целью забора яйцеклеток для экстракорпорального оплодотворения);
серьезные гормональные нарушения, которые могут усугубиться из-за медикаментозной стимуляции овуляции.
Относительное противопоказание – невысокий овариальный резерв, то есть малое количество яйцеклеток, которые в принципе могут вызреть до стадии овуляции. Обычно к группам риска относят женщин после 35 лет и тех, кто перенес хирургическое вмешательство на яичниках, — в этом случае активное вмешательство может преждевременно истощить яичники и, по сути, приблизить менопаузу.
Перед тем, как врач примет решение о стимуляции, будущей маме придется пройти следующие медицинские обследования:
УЗИ органов малого таза и молочных желез;
исследование проходимости маточных (фаллопиевых) труб (либо лапароскопия, либо рентгеноскопии с контрастным веществом);
фолликулометрия (т.е. ультразвуковое исследование роста фолликулов на протяжении одного менструального цикла).
анализ крови для определения уровня: женских половых гормонов (эстроген, прогестерон), лютеинизирующего и фолликулостимулирующего гормонов, гормонов щитовидной железы, пролактина и тестостерона.
В результате врач сможет с высокой степень вероятности определить, связано ли бесплодие с отсутствием овуляции (и почему она отсутствует), или вызвано какими-то другими причинами (и стимулировать овуляцию бесполезно и даже вредно).
Если требуется именно стимуляция овуляции, то до ее начала нужно пройти те же процедуры и анализы, что и при подготовке к беременности, ведь стимуляция должна привести именно к этому приятному результату.
осмотр терапевта, который определит, нет ли противопоказания для беременности на данный момент (из-за заболеваний, не связанных с репродуктивной системой);
анализ крови на антитела к ВИЧ и RW;
посевы на наличие кандидоза, трихомониаза, микоплазмоза, уреаплазмоза и гарднереллы (или ПЦР-анализ для определения последних).
определение антител к краснухе, токсоплазмозу, хламидии, цитомегаловирусу (TORCH-комплекс).
Важно! Подбор схемы стимуляции может осуществлять только врач; прием гормональных препаратов возможен только при непосредственном контроле врача!
Для стимуляции овуляции применяется множество средств, но все их по принципу действия можно разделить на четыре группы:
угнетающие производство эстрогена (уровень фолликулостимулирующего гормона, ФСГ, при этом приближается к норма), например, «Дюфастон», «Клостилбегит»;
непосредственно повышающие уровень фолликулостимулирующего гормона, например, «Пурегон»;
содержащие фолликулостимулирующий и лютеинизирующий (ЛГ) гормоны, например, «Пергонал», «Менопур»;
средства, стимулирующие разрыв оболочки фолликула, например, «Прегнил».
Врач не обязательно будет использовать средства из одной группы; возможно, в вашем случае будет лучше скомбинировать несколько средств. Специалист примет решение, исходя из вашего гормонального фона, общего состояния здоровья и успешности предыдущих стимуляций, если вы пробуете забеременеть таким образом не в первый раз.
” Важно! Стимуляция овуляции – это истощающая яичники процедура, поэтому нельзя повторять эту процедуру бесконечно. Среди специалистов есть правило: гиперстимуляция яичников проводится не более 5-6 раз.
В зависимости от выбранной схемы лечения длительность приема препаратов может разниться от 8–10 дней (ультракороткий протокол) до нескольких месяцев (если потребуется, к примеру, лечение эндометриоза). В целом различают протоколы:
ультракороткий – стимуляция длится 8-10 дней;
короткий – стимуляция длится от 10 до 17 дней;
Короткие протоколы проводятся в рамках естественного менструального цикла женщины. При этом одновременно подавляется выработка ЛГ и увеличивается содержание ФСГ. Основная проблема – избежать спонтанной овуляции.
- длинный – стимуляция длится 3-4 недели;
Длинный протокол предусматривает последовательное применение препаратов; сперва подавляющие выработку ЛГ гормона, затем, при максимальном снижении уровня лютеинизирующего гормона, — препараты стимулирующие рост фолликулов в яичниках.
Прием гормональных препаратов может сопровождаться неприятными ощущениями: субъективным ощущением «приливов» — когда внезапно становится жарко, краснеет лицо и усиливается потоотделение; головной болью, бессонницей, небольшими болями в пояснице или в животе.
” Так же некоторые медикаменты могут влиять на настроение – порой будущие мамы жалуются на чувство необоснованной тревоги и повышенную слезливость.
Как правило, однократная стимуляция овуляции не оказывает серьезного влияния на здоровье, однако если проводится несколько процедур, особенно с небольшими перерывами, то риск осложнений значительно возрастает.
В первую очередь это уже упоминавшееся истощение яичников, а также:
возникновение кисты яичника (возможно и такое серьезное осложнение, как разрыв кисты яичника);
проблемы желудочно-кишечного тракта: тошнота, рвота, затяжная диарея;
асцит (скопление жидкости в брюшной полости).
Наконец, после столь активного вмешательства гормональный фон может достаточно долго приходить к исходному состоянию.

” Только у 15 женщин из ста после стимуляции овуляции наступает естественная беременность, что говорит о возможном наличии других репродуктивных проблем, которые не удается выявить при медицинском обследовании.
Учитывая то, что стимуляция – вовсе не безобидная процедура, сразу обсудите со своим лечащим врачом перспективы участия в программе экстракорпорального оплодотворения.
Если же вы все-таки попали в 15% счастливиц, кому стимуляция овуляции сразу же помогла забеременеть, спешим вас обрадовать: здоровье малыша, зачатого после стимуляции, совершенно никак не отличается от здоровья ребенка, чье зачатие произошло без медицинского вмешательства!
источник
У пяти женщин из десяти, обратившихся к гинекологу с проблемой отсутствия беременности, обнаруживается отсутствие овуляции. Этот естественный процесс контролируется гормональным фоном и в норме происходит не менее 10 раз в год. Различные внутренние и внешние факторы оказывают негативное воздействие, нарушая баланс гормонов.
Что делать, если нет овуляции – вопрос субъективный. Нельзя ответить на него однозначно. Восстановить регулярность выхода яйцеклетки из яичника можно только после полноценного обследования, выявления причин, вызвавших проблему, и их ликвидации. Медицинская статистика показывает, что 7 пациенток из 10, имевших ановуляторные циклы, смогли избавиться от своей проблемы с помощью консервативных или хирургических методик лечения.
Термин овуляция произошел от латинского слова, в переводе обозначающего «яичко». Он описывает процесс, когда созревшая и готовая к оплодотворению женская гамета выходит из фолликула. Регулируется работа этой системы гормональным фоном, который стабилен у здоровой женщины.
Процесс созревания гаметы начинается сразу после завершения менструального кровотечения. Выработка эстрогенов стимулирует рост нескольких фолликулов, среди которых к середине цикла выделяется один (реже – два и более). Когда так называемый мешочек, содержащий яйцеклетку, готов к раскрытию, гипофизом продуцируется лютеинизирующий гормон. Благодаря ему, гамета попадает в брюшную полость, а, затем, спускается по фаллопиевым трубам. На своем пути яйцеклетка встречается с мужским спермием, в результате чего наступает оплодотворение. Если слияния не происходит, но через 10-14 суток начинается новый цикл с очередной менструацией.
Если нет овуляции, то забеременеть не получится. Эта гипотеза подтверждена много лет назад. Однако современные методики вспомогательных репродуктивных технологий сделали невозможное. Забеременеть, если нет овуляции, можно, но придется подвергнуть свой организм гормональной, медикаментозной или хирургический коррекции, а при отсутствии результата использовать донорский материал.
Отсутствие овуляции может на протяжении длительного времени никак себя не проявлять. Пока женщина не захочет забеременеть, ничего ее беспокоить не будет. С таким же успехом представительница слабого пола может остро ощущать признаки отсутствия овуляции, которые выражаются в:
- нерегулярности менструального цикла (за исключением физиологических причин ановуляции);
- редких и скудных месячных, которые с каждым разом становятся меньше и сходят на нет (бывает при хронической длительной ановуляции);
- маточном кровотечении (вызвано чрезмерным разрастанием эндометрия в течение долгого периода и внезапным наступлением менструации);
- внешних изменениях (при поликистозе яичников происходит увеличение массы тела, чрезмерное оволосение и появление угревой сыпи);
- болезненных ощущениях в области молочных желез (при повышенном пролактине).

Симптомы отсутствия овуляции сразу замечаются гинекологом. При обращении к врачу пациентка рассказывает о своих жалобах. На основании первичной консультации врач не может поставить точный диагноз и с уверенностью сказать о том, что овуляция не происходит. Для констатации этого факта необходимо провести обследование.
Первой и самой доступной диагностической манипуляцией является УЗИ. Исследование показывает состояние половых желез (наличие опухолей, кист, искаженного размера, отсутствие доминантного фолликула). Допустимо отнести обнаруженные патологии к одному циклу. Если в следующий месяц картина повторяется, то сомнений не остается: овуляции нет.
Вторым шагом в диагностике становится анализ на гормоны. В определенные дни менструального цикла женщине назначают сдать кровь на определение уровня ФСГ, ЛГ, прогестерона и эстрадиола. Если половые гормоны в норме, то дополнительно исследуются ТТГ, тестостерон, пролактин.

Что такое ановуляция и как понять, что яйцеклетка не выходит из яичника, должна знать каждая представительница слабого пола. Нерегулярные месячные являются поводом для обращения к гинекологу и проведения диагностики.
Причин отсутствия овуляции множество. Все влияющие факторы делятся на физиологические и требующие медикаментозного лечения, внутренние и внешние. Патологические причины отсутствия овуляции бывают следующими:
- поликистоз яичников (в процессе созревания появляется фолликулярная киста, а яйцеклетка не может покинуть место своего роста из-за плотной капсулы яичника);
- врожденные пороки развития половых желез (такие патологии, вызывающие ановуляцию, определяются редко, но они практически неизлечимы);
- инфекционно-воспалительные заболевания (могут иметь острое или хроническое течение, от последней формы избавиться гораздо сложнее);
- эндокринные нарушения (патологии щитовидной железы и надпочечников).
В результате диагностических мероприятий можно получить различные сведения, которые косвенно рассказывают про причины ановуляции:
- персистенция (фолликулы не лопаются по причине низкого уровня ЛГ, они сохраняются в яичнике до момента менструации и после нее);
- киста (доминантный фолликул достигает слишком больших размеров, из-за чего не может выпустить яйцеклетку, при его объеме более 22 мм говорят о функциональной кисте, которая проходит в течение нескольких циклов);
- лютеинизация неовулирующего фолликула (преждевременная выработка ЛГ прекращает развитие не выросшего фолликула, в результате яйцеклетка не выходит, а на его месте образуется желтое тело);
- не развивающиеся фолликулы (фолликул не лопнул из-за того, что просто не смог вырасти, причиной этого процесса обычно становится недостаток гормонов первой фазы).
Синдром неразорвавшегося фолликула, когда созревание идет, а раскрытия не происходит, диагностируется у женщин по причине хронической усталости, стресса, недосыпа, неправильного питания, злоупотребления алкогольными напитками и из-за других внешних факторов. Лютеинизация фолликула в этих случаях может происходить или отсутствовать.
Присутствие желтого тела в яичнике не гарантирует овуляции. Определить, состоялся ли выход яйцеклетки, можно по сопутствующим косвенным симптомам.
Отсутствие овуляции при регулярных месячных может наблюдаться из-за физиологических факторов:
- резкое изменение массы тела, избыточный или недостаточный вес (у организма недостаточно ресурсов для образования яйцеклетки, поэтому каждый раз бывает ановуляторый цикл);
- период полового созревания (овуляция может отсутствовать у девушек в пубертатном периоде в течение двух лет с возникновения менструальной функции);
- послеродовой период (отсутствие овуляции при регулярных месячных бывает при грудном вскармливании);
- прекращение приема гормональных контрацептивов (овуляция после отмены ОК восстанавливается в течение 1-6 месяцев).
Ановуляция при регулярных месячных допускается не более двух раз в течение года. Если в остальные месяцы доминантный фолликул созревает, и яйцеклетка покидает место своего образования, то женщина здорова. Данные 1-2 периода в год могут быть немного короче или длиннее. Менструацию после ановуляторного цикла не приходится восстанавливать, естественная работа репродуктивной системы запускается самостоятельно.
Симптомами того, что месячные есть, а овуляции нет, становятся нерегулярные циклы, короткие или затяжные кровотечения. Бывает так, что в один месяц есть обильная менструация с ухудшением самочувствия, а выделения скудные, проходящие за 2-3 дня, появляются на следующий цикл.
Абсолютное отсутствие овуляции ведет к бесплодию. Забеременеть женщина способна, когда яйцеклетка и сперматозоид встречаются и сливаются воедино. Образовавшийся набор клеток продолжает делиться, спускается матку и закрепляется там на оставшиеся 9 месяцев. Когда гамета не созревает или не покидает яичник, речь ведут о женском бесплодии, связанном с отсутствием овуляции. Зачатие при таком стечении обстоятельств не способно состояться даже при большом желании. Не помогут определенные позы, дни и даже нетрадиционные методики лечения.
Ановуляция у женщин до 30-35 лет происходит 1-2 раза в год. Чем старше представительница слабого пола, тем больше циклов с отсутствием выхода яйцеклетки у нее случается. Этот процесс является естественным и в итоге приводит к менопаузе. Если овуляции нет у молодой женщины на протяжении нескольких циклов, необходимо обследоваться и искать причину. В противном случае позже решить проблему будет гораздо сложнее. Можно забеременеть, если нет овуляции, только при помощи вспомогательных репродуктивных технологий с применением донорской яйцеклетки.
Лечение ановуляции сводится к поиску причины, провоцирующей данное состояние, и ее устранению. Зачастую женщине достаточно пересмотреть свой ритм жизни, как сразу наступает беременность. Вот что можно сделать самостоятельно:
- нормализовать питание (статистика показывает, что изменение рациона и снижение массы тела всего на 10% при ожирении позволяет организму самостоятельно восстановить овуляторную функцию);
- устранить психоэмоциональные расстройства (стресс негативно сказывается на здоровье женщины, истощает организм и даже может стать причиной бесплодия);
- нормализовать сон (для правильной работы организма и достаточной секреции половых гормонов требуется спать не менее 7 часов в сутки);
- отказаться от вредных привычек (алкоголь, табак и наркотики нарушают работу взаимозависящих систем организма, а также повышают вероятность созревания дефектной яйцеклетки);
- больше двигаться (для нормального кровообращения в малом тазу женщине необходимо движение, следует больше гулять, ходить пешком, заниматься плаванием, гимнастикой или совершать велопрогулки).
Если вышеперечисленные способы не помогли, а хроническая ановуляция сохраняется, то необходимо решать вопрос лечения с врачом. Обнаруженное нормогонадотропное ановуляторное бесплодие указывает на то, что причину необходимо искать внутри организма. Спровоцировать это состояние могут болезни желез (половых, щитовидной, надпочечников), нарушения в работе гипофизо-гипоталамусной системы, ранний климакс и истощение яичников.
Чтобы забеременеть и восстановить овуляцию, необходимо провести полноценное обследование и узнать, какие сбои есть в работе организма. Все системы человека неразрывно связаны между собой. Патологии одних органов могут провоцировать отклонения в других. При нарушениях в работе щитовидной железы назначаются тиреоидные гормоны. Заболевания, связанные с системой кроветворения и кровообращения, тоже могут стать препятствием для овуляции. Инфекции половой сферы устраняются при помощи антибиотикотерапии.
7 пациенток из 10, избавившихся от болезней, провоцирующих ановуляцию, смогли восстановить свою фертильность и зачать ребенка.

Нарушения овуляции зачастую предполагают использование гормональных средств. На срок от 3 до 6 месяцев пациентке назначаются оральные контрацептивы, позволяющие половым железам «отдохнуть». После прекращения терапии в 3 случаях из 10 возникает синдром отмены, когда отдохнувшие яичники созревают и выпускают яйцеклетку. Если отсутствует овуляция и после таких манипуляций, то тактика действий меняется врачом.
Если фолликул не лопается, его необходимо простимулировать. Запуск работы яичников осуществляется при помощи различных препаратов (их назначает врач): Клостилбегит, Меногон, Пурегон. Перед овуляцией может понадобиться укол ХГЧ. Вторую фазу поддерживают при помощи средств с прогестероном: Дюфастон, Ипрожин, Утрожестан. При проведении стимуляции наступает беременность, как правило, уже в первом-втором цикле, если отсутствуют другие проблемы, препятствующие зачатию. Вызвать овуляцию при помощи стимулирующих лекарств недостаточно. Необходимо в течение всего цикла проводить ультразвуковой мониторинг и отслеживать время выхода яйцеклетки. Возможность зачатия сохраняется на протяжении 1-2 суток в этот период.
В случае ановуляции лечение гормонами, стимулирующими секрецию половых желез, проводится не более 3-5 раз за всю жизнь. Дело в том, что эти препараты способны вызывать гиперфункцию яичников, в результате чего железы истощаются. Гиперстимуляция является неприятным и довольно опасным состоянием. Она требует медикаментозной коррекции и постельного режима.
Применение методов вспомогательных репродуктивных технологий в 95 случаев из 100 предполагает стимуляцию, так как самостоятельная овуляция отсутствует или на нее рассчитывать не приходится. Народные средства тоже применяются женщинами (травы боровая матка, шалфей и красная щетка), но редко дают положительный результат.
источник





