Для встречи с яйцеклеткой сперматозоиды должны пройти по репродуктивному тракту женщины, включающему канал шейки матки, полость матки и маточных труб. И на каждом этапе происходит взаимодействие сперматозоидов с секретами женского репродуктивного тракта, и это взаимодействие является важным этапом естественного отбора и запуска реакций, необходимых для оплодотворения яйцеклетки. К сожалению, практических методов, позволяющих оценить влияние секрета слизистой матки, трубной жидкости на сперматозоиды, не существует. Но достаточно легки и доступны методы оценки взаимодействия сперматозоидов со слизью цервикального канала.
Изучение взаимодействия спермы и цервикальной слизи — важный этап при обследовании супружеской пары по поводу бесплодия.
Впервые подвижность сперматозоидов в цервикальной слизи была обнаружена в 1866 году ученым М. Симсом. Однако длительное время это открытие оставалось без внимания, и только в 1913 году Хунер повторил исследование, и с тех пор посткоитальный тест (тест Симса-Хунера) вошел в практику обследования супружеских пар с бесплодием. За это время были предложены разные модификации метода, но суть — определение количества и подвижности сперматозоидов в цервикальной слизи через некоторое время после полового акта — осталась прежней.
Способность сперматозоидов проникать через цервикальную слизь зависит, как от подвижности и морфологии сперматозоидов, так и от характеристик цервикальной слизи.
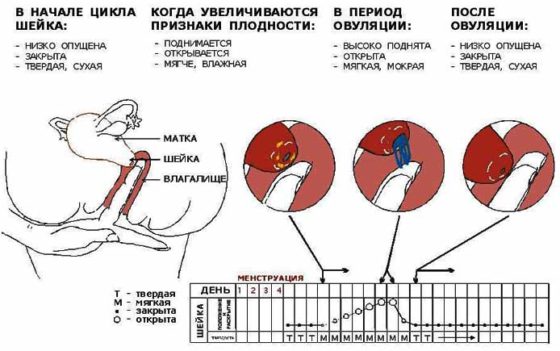
Канал шейки матки (цервикальный канал) является первым этапом, который должны преодолеть сперматозоиды. Канал шейки матки выстлан различными типами эпителиальных клеток. Характер и содержание секреторных гранул в эпителиальных клетках разных отделов цервикального канала отличается, а их секрет является одним из компонентов цервикальной слизи. Образование цервикальной слизи в эпителии канала шейки матки находится под контролем гормонов яичников, и ее качественные и количественные характеристики подвергаются циклическим изменениям соответственно фазам менструального цикла. Эстрогены (17B-эстрадиол) — гормоны первой фазы цикла — стимулируют образование обильной цервикальной слизи, в то время как прогестерон секреторную активность желез шейки матки подавляет. У здоровых женщин репродуктивного возраста ежедневное образование цервикальной слизи варьирует от 500 мкл в середине цикла до менее, чем 100 мкл в другие периоды цикла. Помимо секрета желез шейки матки в состав цервикальной слизи может входить незначительное количество эндометриальной, трубной и, возможно, фолликулярной жидкости. Кроме этого, цервикальная слизь включает в себя лейкоциты, погибшие клетки эндометрия и эпителия канала шейки матки. И, таким образом, представляет собой гетерогенную субстанцию. Около 50% цервикальной слизи представлено водой.
Для цервикальной слизи характерны определенные реологические характеристики:
- Консистенция, вязкость — определяется молекулярным составом цервикальной слизи и зависит от концентрации белков и ионов. В различные периоды менструального цикла консистенция цервикальной слизи различна, достигая наибольшей плотности перед менструацией (за счет увеличения количества клеточных элементов) и наименьшей (водянистой) в середине цикла перед овуляцией. После овуляции вязкость цервикальной слизи вновь начинает возрастать.
- Растяжимость — характеризует эластические качества цервикальной слизи. В периовуляторный период растяжимость достигает 12-14 см, в то время как в другие периоды цикла составляет всего лишь 3-4 см.
- Кристаллизация — свойство цервикальной слизи, наблюдаемое в период высыхания на стекле. В периовуляторный период цервикальная слизь образует на стекле узоры, напоминающие листья папоротника.
По своему составу цервикальная слизь представляет собой гидрогель, включающий компоненты высокой и низкой плотности: электролиты, органические составляющие и растворимые белки. Компоненты высокой плотности — макромолекулы муцина, во многом определяющие реологические характеристики слизи. Цервикальная слизь это фибриллярная система, включающая подгруппы пептидов в центре и цепи олигосахаридов по краям. Циклические изменения в структуре цервикальной слизи оказывают влияние на жизнеспособность и подвижность сперматозоидов в канале шейки матки. Благоприятные для сперматозоидов изменения в цервикальной слизи наступают приблизительно с 9-го дня нормального 28-дневного менструального цикла и постепенно возрастают, достигая пика в период овуляции, а увеличение вязкости в лютеиновой фазе цикла создает для сперматозоидов труднопреодолимый барьер. Помимо изменения вязкости цервикальной слизи миграции сперматозоидов препятствуют лейкоциты и погибшие клетки эпителия (что особенно выражено при воспалительном процессе в цервикальном канале). Индивидуальные особенности цервикальной слизи и сперматозоидов приводят к различиям во времени и способности сперматозоидов проходить через цервикальный канал в полость матки. Подвижные сперматозоиды могут задерживаться в цервикальной слизи крипт шейки матки, где они длительно сохраняют жизнеспособность и постепенно медленно проникают в полость матки.
Для осуществления репродуктивной функции наиболее важны некоторые свойства шейки матки и цервикальной слизи:
- Создание благоприятных условий для проникновения сперматозоидов в период овуляции и наоборот препятствия в другие периоды менструального цикла.
- Защита сперматозоидов от «враждебной» среды во влагалище.
- Создание необходимых условий для энергии сперматозоидов
- Осуществление естественного отбора сперматозоидов на основании их подвижности и морфологии
- Создание на короткий промежуток времени резервуара сперматозоидов
- Запуск реакции капацитации
Важный момент, необходимый для правильной оценки взаимодействия сперматозоидов и цервикальной слизи, — выбор дня цикла для проведения теста. Это связано с изменениями цервикальной слизи и необходимостью проведения теста именно в периовуляторный период, когда наблюдаются наиболее благоприятные условия для сперматозоидов. У некоторых женщин тест становится положительным только в течение 1-2 дней периовуляторного периода.
Перед проведением теста обязательно оценивают состояние цервикальной слизи, что подразумевает оценку вязкости, растяжимости, кристаллизации и pH. По рекомендациям ВОЗ (2000г) для оценки свойств цервикальной слизи используют бальную систему, разработанную Moghissi в 1976 году. Максимальное число баллов равно 15. 10 баллов и более обычно характеризует хорошее состояние цервикальной слизи и благоприятные условия для пенетрации сперматозоидов, сумма баллов менее 10 соответствует неудовлетворительным изменениям цервикальной слизи. Количество баллов зависит от объема собранной цервикальной слизи, консистенции, кристаллизации и растяжимости.
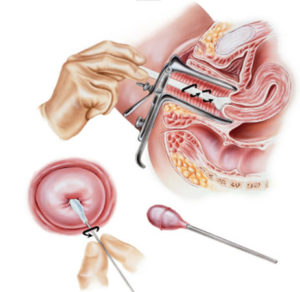
При проведении теста цервикальная слизь собирается специальной пипеткой. Объем цервикальной слизи оценивается, как 0баллов — 0 мл; 1балл — 0.1 мл; 2 балла — 0.2 мл; 3 — 0.3 мл и более.
Один из наиболее важных показателей, влияющих на способность сперматозоидов к пенетрации, — консистенция цервикальной слизи. Наименьшая резистентность к проникновению сперматозоидов наблюдается в середине цикла, когда вязкость слизи минимальна, а повышенная вязкость в лютеиновую фазу создает труднопреодолимый барьер для сперматозоидов.Отмершие клетки и лейкоциты создают дополнительное препятствие для миграции сперматозоидов. Так, выраженный эндоцервицит часто сопровождается снижением фертильности. Консистенция оценивается, как: 0баллов при наличии плотной, высокой вязкости предменструальной слизи; 1 балл — слизь средней вязкости; 2 балла — незначительной вязкости; 3 балла — водянистая, минимальной вязкости преовуляторная слизь.
Кристаллизация это свойство цервикальной слизи, обнаруживаемое при исследовании под микроскопом. При нанесении на предметное стекло в периовуляторный период цервикальная слизь высыхает в виде структуры, подобной листу папоротника. В зависимости от состава слизи фигуры на стекле могут представлены только в виде стебля папоротника, либо иметь вторичные, третичные и четвертичные ответвления. Кристаллизация оценивается, как: 0баллов — нет кристаллизации; 1 балл — атипичная кристаллизация; 2 балла — первичная или вторичная структура папоротника; 3 балла — четвертичная и более структура.
Растяжимость цервикальной слизи оценивается в см при помощи специальных инструментов: 0 баллов — растяжимость менее 1 см; 1 балл — 1-4 см; 2 балла — 5-8 см; 3 балла — 9 и более см.
Дополнительно при микроскопии цервикальной слизи оценивается количество клеток ( лейкоцитов, погибших клеток эпителия) в 1 мл цервикальной слизи.
pH цервикальной слизи оценивается с помощью специальной тест-полоски сразу после сбора или непосредственно в цервикальном канале. В норме pH составляет 6.4-8.0. При проведении исследования важно исключить попадание слизи, содержащейся во влагалище, т.к. pH содержимого влагалища ниже, чем эндоцервикальной слизи. На подвижность сперматозоидов изменения pH цервикальной слизи оказывают большое влияние. Кислая среда делает сперматозоиды неподвижными, в то время как щелочная увеличивает их подвижность. Тем не менее, чрезмерное защелачивание цервикальной слизи (pH более 8.5) может также оказывать неблагоприятное влияние на подвижность сперматозоидов. Оптимальное pH 7.0-8.0 наблюдается в периовуляторный период менструального цикла. Хотя, и pH 6.0-7.0 может быть совместимо с пенетрацией сперматозоидами. Значительное снижение pH цервикальной слизи зачастую связано с бактериальными инфекциями.
Дополнительно для определения качества цервикальной слизи и периода менструального цикла оценивается симптом «зрачка». Под термином симптом «зрачка» понимают вид цервикальной слизи в наружном зеве канала шейки матки. Симптом оценивается при осмотре врача. В периовуляторный период, когда цервикальной слизи много, и она имеет прозрачный и водянистый характер, симптом «зрачка» оценивается, как положительный.
Таким образом, цервикальная слизь доступна для пенетрации сперматозоидов в течение ограниченного периода времени. Длительность этого промежутка времени у каждой женщины индивидуальна, и может отличаться в разных циклах. Поэтому важный момент — правильный выбор времени проведения теста.
Оценка взаимодействия сперматозоидов и цервикальной слизи может проводиться как in vivo, так и in vitro. Посткоитальный тест — это исследование взаимодействия сперматозоидов и цервикальной слизи in vivo, т.е. оценка количества и подвижности сперматозоидов в цервикальной слизи через некоторое время после полового акта. Методы in vitro подразумевают оценку проникновения и подвижности сперматозоидов в цервикальную слизь на стекле.
В настоящее время предложены различные модификации посткоитального теста. Основное различие — длительность промежутка времени между проведением исследования и коитусом. По рекомендациям ВОЗ от 2000г для проведения теста рекомендуется промежуток времени от 9 до 24 часов.
Техника проведения ПКТ: специальной пипеткой проводят забор слизи из цервикального канала и заднего свода влагалища. Образцы слизи наносят на предметное стекло и изучают под микроскопом. Во влагалище сперматозоиды обычно погибают в течение 2 часов после коитуса. Обнаружение погибших или подвижных сперматозоидов в пробе из влагалища гарантирует то, что сперма попала во влагалище. При исследовании цервикальной слизи оценивают число и подвижность сперматозоидов в поле зрения.
Количество сперматозоидов в нижней части цервикального канала изменяется в зависимости от времени, прошедшего после полового акта. Наибольшее количество сперматозоидов в нижней части цервикального канала наблюдается через 2-3 часа после коитуса. В зависимости от подвижности выделяют быстрые прогрессивно подвижные сперматозоиды (класс А), медленные прогрессивно подвижные сперматозоиды (класс В), сперматозоиды с неправильным движением (класс С), неподвижные сперматозоиды (класс D). Наиболее важный критерий нормального проникновения сперматозоидов в цервикальную слизь — обнаружение сперматозоидов класса А.
Результаты посткоитального теста могут быть отражены, как отрицательный или положительный. Цель посткоитального теста — не только определить число активно-подвижных сперматозоидов, но и оценить выживание сперматозоидов через длительное время после коитуса (роль резервуара). Таким образом, тест проведенный через 9-24 часа после коитуса характеризует именно выживаемость сперматозоидов. При этом обнаружение единичных подвижных сперматозоидов в эндоцервиксе свидетельствует против возможного шеечного фактора, как причины бесплодия.
Отсутствие сперматозоидов во влагалище и цервикальной слизи могут быть связаны с нарушением эякуляции и непопаданием сперматозоидов в половые пути женщины.
Посткоитальный тест является одним из самых «капризных» методов обследования при бесплодии. Очень часто причиной отрицательного ПКТ становится слишком раннее или слишком позднее проведение исследования, местные воспалительные процессы, повышение вязкости цервикальной слизи, связанное с низким уровнем эстрогенов перед овуляцией в цикле исследования. Однократный отрицательный ПКТ не указывает достоверно на наличие шеечного фактора бесплодия, т.к. может быть связан с неправильным проведением. В случае отрицательного результата рекомендуется повторное проведение теста в следующем цикле, а в ряде случаев проведение теста in vitro.
Также как и ПКТ, тест in vitro (проба Курцрока-Миллера) проводится в периовуляторный период. На предметное стекло помещают каплю спермы и каплю цервикальной слизи. Капли покрывают покровным стеклом. Под микроскопом оценивают проникновение сперматозоидов на границе спермы и цервикальной слизи. При положительной пробе спермии проникают через границу слизи, при отрицательной — этого явления не наблюдается. При отрицательном результате пробы дополнительно могут быть проведены перекрестные пробы с донорской спермой и донорской цервикальной слизью.
Отрицательные тесты взаимодействия сперматозоидов и цервикальной слизи могут указывать на участие шеечного фактора в проблеме бесплодия. Для исключения иммунных нарушений (наличие антиспермальных антител в сперме или цервикальной слизи), как причины отрицательного ПКТ, проводится дополнительное обследование, включающее MAR-тест, определение уровня АСАТ в крови и цервикальной слизи. При подтверждении роли антиспермального иммунитета в генезе бесплодия проводится десенсибилизирующая терапия (прекращение контакта женского организма со спермой на несколько месяцев), что приводит к снижению уровня АСАТ, иммуносупрессивная терапия (глюкокортикоиды). При неэффективности консервативной терапии к методам выбора относится внутриматочная инсеминация (механическое преодоление шеечного фактора) и методы вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
источник
Невозможность иметь детей может происходить по вине со стороны женщины, мужчины или обоих супругов. Нередко в бесплодии по вине партнерши обвиняют шеечный фактор. И хотя прогноз при такой форме бесплодия чаще всего благоприятный, выявить патологию бывает нелегко. Что же делать, если у женщины диагностировали шеечное бесплодие, с чем это связано и реально ли справиться с подобной патологией?
В норме путь сперматозоидов к женской матке лежит через шейку и влагалище. Цервикальный канал шейки матки не только выстлан эпителием, но и имеет цервикальную слизь, которую этот эпителий вырабатывает. Цервикальная слизь имеет гелеобразную консистенцию, состоящую из:
- воды;
- клеток эндометрия;
- белков;
- лейкоцитов;
- ороговевших частичек эпителия.
Секреторная способность эпителиальных клеток цервикального канала регулируют гормоны яичников.
Цервикальная слизь служит защитой репродуктивных органов (матки и маточных труб) от попадания в них инфекции, вирусных агентов или инородных частиц.
Кроме того, цервикальная слизь обеспечивает следующие функции:
- мешает проникновению сперматозоидов в матку в нежелательные для оплодотворения моменты (в период месячных);
- отбора самых активных и здоровых спермиев;
- повышения подвижности сперматозоидов при овуляции;
- обеспечения спермиям способности к оплодотворению и слияния с яйцеклеткой;
- выделения ферментов у сперматозоидов для клеточного оплодотворения.
Шеечной слизи характерны качества:
- Вязкости, которая связана с содержанием белков и ионов. Первой фазе менструального цикла характерно повышенное содержание эстрадиола, который имеет способность разжижать слизь цервикального канала. Поэтому в овуляторном периоде шеечная слизь имеет минимальную вязкость, что облегчает передвижение сперматозоидов при овуляции. В то же время во второй фазе цикла слизь становится более вязкой благодаря усилению секреции прогестерона. Этот механизм препятствует попаданию внутрь матки любых агентов (спермиев или бактериальной флоры) в дни, когда невозможно оплодотворение.
- Способность кристаллизации (определяется при нанесении на предметное стекло).
- Растяжимости, которая также связана с фазами овуляции, достигая максимальных показателей в момент овуляции
Любые функциональные отклонения в шейке матки приводят к невозможности зачатия даже в максимально благоприятные дни.
При снижении местного иммунитета в области малого таза говорят об иммунологических нарушениях. Если изменения в шейке матки препятствуют сперматозоидам проникнуть к матке, то говорят о шеечном факторе бесплодия.
Именно шеечный фактор диагностируется в 20% случаев женского бесплодия. При этом зачатие не возникает, даже если все остальные факторы удачного оплодотворения находятся в норме: сохраняются нормальная овуляция и достаточный рост эндометрия в течение цикла, хорошее качество спермы и др.
Когда же можно заподозрить, что у пары имеется проблема бесплодия? Этот неприятный диагноз ставится в гинекологии, если беременность отсутствует после года регулярной половой жизни у партнеров (не меньше 3 раз в неделю без предохранения).
У женщин старше 35 лет о бесплодии идет речь уже после 9 месяцев качественной половой жизни без предохранения.
Когда же встречается шеечное бесплодие? Чаще всего подобный фактор бесплодия выявляется при:
- эрозии шейки матки;
- врожденных или приобретенных нарушениях в анатомии цервикального канала (сужении, деформации, неправильном расположении, гипоплазии и др.);
- нарушенном гормональном фоне с изменениями цервикальной слизи;
- отторжении организмом женщины мужской спермы;
- воспалении цервикального канала;
- серьезных сбоях в цикле месячных;
- содержании в шеечной слизи АСАТ (антиспермальных антител);
- после агрессивных методов лечения женских патологий (гонореи, хламидиоза, онкологии, эрозии, лейкоплакии и др.);
- недостаточной выработкой слизи в связи с предыдущими операциями, абортами, выскабливаниями или химическими методами лечения;
- послеродовыми разрывами, рубцами или деформациями шейки после тяжелых родов).
В зависимости от причины возникают и различные механизмы шеечного бесплодия. Например, при воспалительных изменениях в цервикальном канале происходит усиление выработки лейкоцитов, что мешает движению спермиев. При дефекте или дисбалансе гормонального фона, шеечная слизь изменяет свой химический состав и становится препятствием для движения спермиев. А после хирургических выскабливаний или операций повреждаются секреторные клетки, а их количество снижается. Если же причиной бесплодия являются аутоиммунные нарушения, то в цервикальной жидкости появляются специфические иммуноглобулины или антиспермальные антитела. Эти клетки разрушают или обездвиживают сперматозоиды, так как воспринимают их как чужеродный объект.
Однако самыми распространенными причинами шеечного фактора бесплодия являются гормональные сбои, когда полностью меняется структура цервикальной слизи, становясь непреодолимым барьером для сперматозоидов.
Бесплодие часто протекает бессимптомно, без каких-либо жалоб пациенток, кроме невозможности забеременеть.
Об имеющемся шеечном факторе при бесплодии можно заподозрить по некоторым косвенных признаков. К подобным симптомам при бесплодии могут относиться проявления в виде:
- отсутствия беременности в течение года при регулярных контактах с партнером без предохранения;
- изменения характера слизистых выделений из влагалища (цвета, количества, степени вязкости и др.);
- воспалительных патологий (в т.ч. и эрозии шейки матки);
- имеющихся эндокринных нарушений;
- нерегулярных месячных;
- слишком коротких со скудными выделениями или затяжных месячных с обильными кровотечениями;
- кровянистых выделений вне цикла.
Основными косвенными симптомами шеечного бесплодия является наличие воспаления половых органов и вариабельность месячного цикла у женщины.
Шеечный фактор бесплодия встречается не так уж часто, и заподозрить его специалистам редко удается сразу.
При любом виде бесплодия диагностику обычно производят в последовательности:
- Исследования спермы партнера, (для исключения мужского фактора бесплодия), проведения спермограммы.
- Исследования гормонального фона партнерши и оценки проходимости маточных труб.
- Исключения других видов женского бесплодия. При грубых нарушениях в шейке матки проблему выявляют лишь после тщательного гинекологического осмотра (при дисплазии, длительно текущем воспалении, деформации или сужении цервикального канала и др.)
Заподозрив у пациентки возможность шеечного фактора при бесплодии, гинеколог применяет методы диагностики в виде:
- гинекологического осмотра с определением наличия жидкости во внешнем зеве шеечного канала;
- осмотра цервикального канала для выявления сужения или изменения структуры (с использованием зонда);
- мазка из шейки матки в средине цикла;
- определения рН выделений из цервикального канала при помощи индикатора (лакмусовой бумажки);
- кольпоскопии;
- биопсии.
Если гинеколог в ходе обследования подозревает о наличии АСАТ (антиспермальных антител) в цервикальной слизи, то женщине могут назначаться специфические пробы типа пробы Шуварского (посткоитального теста) или Курцрока-Миллера. При посткоитальном тесте (исследовании цервикальной слизи в течение 9-24 часов после полового контакта) определяется наличие сперматозоидов и их подвижность в цервикальной слизи. Проба Курцрока-Миллера состоит в определении взаимодействия и иммунной реакции спермы с цервикальной слизью. При этом сперма смешивается с цервикальной слизью на специальном предметном стекле, после чего специалисты могут оценить качество и степень взаимодействия данных биологических жидкостей. Этот тест позволяет проверить фертильную способность обоих партнеров и может иметь результат отрицательный или положительный.
Иммунологические причины бесплодия связаны с определением количества сперматозоидов, которые не могут передвигаться полноценно. Если гинеколог подозревает наличие антиспермальных антител, то женщине могут назначать MAR-тест – определение процента связанных с антителами сперматозоидов.
Единственно правильной схемы лечения шеечного бесплодия нет. Выбор лечебных мероприятий зависит от причин этого нарушения.
- При имеющемся инфекционно-воспалительном процессе необходима антибактериальная терапия. Антибиотики назначают и при осложненных вирусных процессах.
- При гормональных расстройствах назначается гормонотерапия в зависимости от результатов проведенных анализов.
- При обнаружении эрозий, полипов, лейкоплакии или физиологических дефектов шейки матки, возможно использование различных методов их удаления в виде лечения лазером, криодеструкции (удаления с использованием минусовых температур), химического прижигания, радиоволнового или электрического лечения. В некоторых случаях положительный эффект возможен лишь при хирургическом лечении данных патологий. Однако появление рубцов само по себе также может вызывать сужение цервикального канала.
- При наличии антиспермальных веществ в анализах цервикальной слизи используется комплексная терапия с использованием гормональных и иммуносупрессивных (подавляющих иммунитет) препаратов. Половая жизнь при АСАТ рекомендуется с использованием барьерной контрацепции. Ситуации с выявлением антиспермальных антител часто лечатся крайне сложно.
Если все консервативные способы не помогли решить проблему шеечного бесплодия, паре рекомендуется использовать современные вспомогательные репродуктивные технологии (ВРТ).
Вспомогательные репродуктивные технологии обычно используются в качестве вынужденной меры при отрицательном посткоитальном тесте.
В качестве вспомогательных репродуктивных технологий при шеечном бесплодии используют методы ВМИ , ИНСТИ, ЭКО или суррогатного материнства. Эти методы хоть и эффективны, однако дорогостоящие и имеют массу сложностей.
Рассмотрим вкратце такие методы получения потомства.
- Метод ВМИ (внутриматочной инсеминации) заключается во введении сперматозоидов сразу в матку, без необходимости прохождения ими цервикального канала. Сперматозоиды вводят специальным катетером. Этот метод максимально близок к естественному оплодотворению имеет минимум осложнений и противопоказаний. Примерно четвертой части женщин с подобной патологией удается забеременеть таким способом.
- Метод экстракорпорального оплодотворения (ЭКО). При данной технологии у женщины извлекают яйцеклетку и оплодотворяют ее в лабораторных условиях. Полученный по этой технологии эмбрион держат в специальном инкубаторе около 2-5 дней, а затем уже вводят в полость матки для закрепления и развития. При помощи ЭКО среди пациенток с шеечным бесплодием беременеет в среднем одна пациентка из трех.
- Метод ИКСИ (интрацитоплазматической инъекции) обычно используют в случае шеечного бесплодия, связанного с наличием антиспермальных антител. Для этого лабораторно, под микроскопом и с помощью микроинструментов, в яйцеклетку вводят инъекционным способом сперматозоид. Затем яйцеклетка размешается в инкубаторе, после чего вводится в женский организм. Метод ИКСИ почти в два раза более эффективен, чем метод ЭКО при данной патологии.
В практике народной медицины имеются эффективные методы лечения бесплодия.
Главное – это не использовать эти методы без консультации у своего гинеколога, чтобы народные методы не шли в разрез к основному лечению патологии.
Из наиболее оправданных и эффективных способов лечения шеечного бесплодия в народной медицине используют:
- Шалфей. Растение содержит много гормонов, схожих с эстрогенами. Возможно использование настоя шалфея (1 ч.л. на 200 мл кипятка) в течение одного месяца с месячным перерывом на протяжении года, или его сока (15 мл развести в стакане теплой воды) по 2 раза в день до еды в течение 10 дней.
- Боровую матку и красную щетку. В комплексе эти средства способны устранять гормональные сбои, снимать воспаление, восстанавливать кровообращение, рассасывать спайки и выводить продукты распада. Помимо отваров, эффективен аптечный препарат «Фемофит» на основе красной щетки и боровой матки, используемый по 30 капель на полстакана воды до еды, по 2-3 раза в день в течение месяца.
- Примулу вечернюю. Благодаря содержанию гамма-линоленовой кислоты, масло этого растения восстанавливает кровоснабжение и гормональный баланс, снижает вязкость крови, лечит эрозии, устраняет застойные процессы, увеличивает количество и повышает качество цервикальной слизи. Масло растения используют три раза в день по 2 капли или по 1 капсуле три раза в день не менее 2 месяцев.
Не стоит впадать в уныние, если женщине выставлен диагноз шеечного бесплодия. Этот вид бесплодия считается самым «благородным» и чаще всего хорошо поддается коррекции и отлично лечится. Если же и после лечения шеечный фактор остается препятствием к благополучному естественному зачатию, то современные вспомогательные репродуктивные технологии в данном случае исправят положение и дадут женщине возможность стать матерью.
источник
Данные статистики ВОЗ указывают, что примерно 9 процентов пар репродуктивного возраста страдают от бесплодия. Шеечным фактором бесплодия называется препятствие прохождения сперматозоидов на уровне шейки матки. Это может быть связано с изменением качества шеечной слизи, присутствия в ней антител, формирования механической преграды в виде спаек, опухолевых образований, рубцов и прочего. Цервикальный фактор бесплодия диагностируется в среднем у 4 процентов бездетных пар.
Основные функции шеечной слизи:
- Барьерная – защита матки от проникновения в нее болезнетворных бактерий. Половые инфекции длительное время не проникают в полость матки из-за лейкоцитов, иммуноглобулинов которые находятся в цервиксе, щелочной реакции.
- Обеспечение должной подвижности сперматозоидов для достижения ими яйцеклетки. С приближением овуляции шеечная слизь делается тягучей, эластичной, ее количество увеличивается. В этих условиях полноценным сперматозоидам проще передвигаться, а дефектные спермии «отсеиваются» и яйцеклетки не достигают.
Начало пути, который спермии проходят к ооциту, называется цервикальным каналом. Он играет важнейшую роль в женской репродуктивной системе, поскольку защищает ее от патогенных организмов, вирусов, антител, препятствует прохождение слабых сперматозодов. Цервикальный канал выстлан цилиндрическим эпителием, который продуцируют слизь, что обусловливает его свойства.
Эта слизь является гетерогенной субстанцией, в составе которой имеется:
- вода;
- гликопротеины;
- лейкоциты;
- отмершие клетки маточного эпителия;
- иммуноглобулины и прочие вещества.
Цервикальный канал и вырабатываемая в нем слизь принимает активное участие в оплодотворении. Когда женские половые гормоны в норме, шеечная слизь меняет свой состав в зависимости от фазы менструального цикла и готовится принять спермии.
Если слизь не имеет необходимых свойств, ее мало, то отверстие канала шейки матки становится непроходимым для сперматозоидов, возникает шеечное бесплодие.
Изменения состояния цервикальной слизи могут быть связаны с инфекцией половых органов. В ней появляется большое количество лейкоцитов, ороговевших и слущеных клеток, эритроцитов, меняется рН. Это также негативным образом сказывается на подвижности сперматозоидов.
Механическое препятствие 
Длительно протекающие инфекции шейки матки приводят к развитию спаечного процесса, который препятствует оплодотворению. Возможно наличие кист, рубцовых изменений, опухолей в этой области, что деформирует цервикс, сперматозоиды в полость матки не попадают, развивается шеечное бесплодие.
Иногда возникает состояние, когда в цервикальной слизи вырабатываются антитела к сперматозоидам – иммунологическое бесплодие. Такие антитела встречаются и у мужчин на собственные половые клетки.
Если у женщины выработались антитела, то после полового акта количества подвижных сперматозоидов в шеечной слизи резко снижается и беременность не наступает. Этот тип бесплодия выделяют в отдельную группу, куда входит иммунологический фактор мужчины и женщины.
Признаки и симптомы бесплодия из-за шеечного фактора отсутствуют, если нет других патологий, инфекций. Женщину может беспокоить лишь отсутствие зачатия после многочисленных попыток. Когда имеются инфекционные причины развития шеечного фактора бесплодия, то возникают симптомы, соответствующие инфекционному агенту:
- зуд, жжение;
- плохо пахнущие выделения;
- дискомфорт во время коитуса;
- нарушение менструального цикла и прочие.
Мазок из цервикального канала
Осмотр шейки матки дает возможность увидеть близость овуляции и готовность к оплодотворению. К 14-ому дню менструального цикла при нормальной эстрогенной насыщенности происходит изменение состава цервикальной слизи. Наружный зев канала шейки матки приоткрывается, слизи присутствует в максимальном количестве, и при осмотре имеет вид «зрачка». В этом случае говорят о «положительном симптоме зрачка». В конце и начале цикла он отрицательный.
Если отмечается нарушения менструального цикла или отсутствие овуляции, этот признак не будет проявляться.
Пропускную способность цервикального канала определяют при таких процедурах, как выскабливание, гистероскопия. Если у женщины имеется механическое препятствие влагалища и шейки матки, то сперматозоиды не достигнут цели. Диагностические манипуляции при этом также затруднены.
Чтобы понять насколько качественна слизь, не развился ли шеечный фактор бесплодия, не ли инфекционного воспаления делают анализ цервикальной слизи. Это функциональное исследование, дает представление о гормональном фоне и об овуляции. В первые 6-8 дней менструального ритма слизь в канале не вырабатывается, женщина менструирует, количество эстрогенов низкое. Затем начинается продукция слизи и к овуляции она достигает своего пика.
Для определения иммунологического шеечного фактора бесплодия и жизнеспособности сперматозоидов в шеечной слизи выполняют посткоитальный тест. Суть его состоит в исследовании влагалищного содержимого спустя 2-12 часов после коитуса. По этому анализу можно понять, подвижны, жизнеспособны ли сперматозоиды в среде влагалища.
С помощью этого метода визуализации определяются объемные образования шейки матки, тела, труб и яичников.
Терапия шеечного бесплодия тесно связана с причинами возникновения и клиническими проявлениями, поэтому предполагает проведение различных методик.
- Противомикробная терапия в случае выявления инфекции. Назначают системные средства и местные – свечи.
- Корректировка гормональных факторов. Затем пациентке проводят повторную оценку проходимости канала для спермиев. Если мероприятие не дало ожидаемого результата, целесообразно использование вспомогательной репродуктивной технологии (ВРТ) ЭКО.
- Оперативного вмешательства при наличии объемного образования. На особенность последующего терапевтического лечения влияет выраженность и обратимость патологии маточной шейки.
- В случае обнаружения антиспермальных антител при исследовании слизи из шейки, применяют способы внутриматочной инсеминации или другие варианты экстракорпорального оплодотворения. Назначают криотерапию, позволяющую подавить местный иммунитет шейки. Иногда используют иммуноглобулин. Целесообразно проведение иммунизации пациентки лимфоцитами ее сексуального партнера.
Параллельно всем процедурам при лечении шеечного фактора бесплодия проводится корректировка иммунитета, восстановление микрофлоры влагалища и терапию сопутствующих гинекологических болезней.
источник
Я семь лет не могла забеременеть было два любимых человека один из них муж, а другой просто сожитель и у нас не получались дети хотя по крови совместимость и со спермой всё отлично но не приживалась она у меня почему так и не было выяснено, А потом я встретила парня и у на был один полвой акт не защещённый акт и я забеременнила вот такие делишки, а кровь была у нас разная у меня отриц, а у него полож.мне говорили, что с такими показателями у меня вообще никогда детей не будет.
шеечный факт, вам надо сразу на ИИ. вообще результативность ИИ не очень, но это из-за того, что ее делают всем подряд. а у вас прямое показание к ней
и так к слову, подруга забеременела сама с таким диагнозом, плюс тяжелая наследственная тромбофилия. так что все бывает!
К пункту про нарушение целостности маточных труб. У меня недавно был спор с одной мамочкой-врачом. Она утверждала, что спайки не вредят зачатию. Смешно даже. Столько бесплодных идут на лапару, рассекают спайки, и беременеют.
Если есть инфекции, то будет воспаление. Оно опасно тем, что организм наращивает спайки, защищаясь от распространения воспаления. Это особенно опасно для женщин при воспалениях малого таза. Как пример, вот такое видео. Я его ей показывала, она все равно как баран уперлась)))
Всем привет, я тоже не могла забеременеть больше года, а сейчас стала счастливой мамой) Я думаю, что мой опыт поможет многим женщинам. Тем, кто не может долго забеременеть, это однозначно стоит дочитать до конца >>> goo.gl/tdW5aa
+ ещё оставлю совет от врача.
Как делать правильный тест на овуляцию?
Если вы легли спать вовремя (а для планюшек и Б, край 11 вечера!), если вы во время всей ночи ни разу не проснулись для того, что бы сходить в туалет, то самая первая утренняя порция выдаст правильную концентрацию и тест будет считаться действительным.
Если вы ночью, хоть один раз встали в туалет, тест — не действительный. Если легли спать после двух ночи — нет, не действительный.
И ещё были советы, но я их уже записала под корку мозга и забыла на данный момент(
1. Фолик можно попробовать и в 16-17 мм лопнуть!
2. Вы пишите, что на 8 дц фолик должен быть 10 мм. Учитывая, что овулька своя может раньше времени наступить. Рекомендуется лопнуть фоликул ну где-то на 12 дц. Потому что если не ввести хгч, то на 14 дц может быть уже киста. Итого за 4 дня по вашим расчетам фолик должен вырасти на 10 мм? Ну реально, но у всех всё очень индивидуально. Обычно на 8 дц фолик 11-11,5 мм. Пишу лично по себе именно этот пункт.
3. Гельминты это вообще полный развод для ло*хов.
+ ещё, вопрос один.
Стимуляции овуляций бывают разные: моностимуляция или гиперсимуляция. Моно используется в цикле без Эко, вторая в цикле Эко.
Спасибо! Теперь понятно, что такое бесплодие 2 степени.
Юлия, на самом деле у меня мама родила второго ребенка в 27) подруго родила свою первую девочку в 27) сейчас у друзей родился прекоасный мальчик и ей 28))) это все индивидуально)
хоть тут и пишут норма цикла до 40 дней, пока я не сократила цикл до 28 препаратами, я не могла забеременеть.
да тоже думаю нужно пройти этот тест
А у меня есть мысль, что елси организм не принимает клетки, то че его насиловать? и заставлять и делать то, чего природой не предусмотрено. Может от заставлений больные дети родятся?
Очень полезная статья
На 2013 год у нас за плечами было уже 7 лет борьбы с бесплодием и 5 неудачных попыток ЭКО/ИКСИ (3 свежих + 2 крио протокола) в двух разных клиниках Санк-Петербурга («Скандинавия / Ава-Петер», врач Чежина М. В. и «МЦРМ», врач Кирсанов А. А.)
У мужа проблемы с морфологией ( терратозооспермия, морфологически нормальных форм 2%). У меня потеряна правая труба, других патологических состояний не выявлено. Почему не получается беременность питерские врачи не могли нам объяснить, предлагалось продолжать попытки (ставили бесплодие неясного генеза).
После последней неудачной попытки в «МЦРМ» было настолько невыносимо тяжело психологически, что меня начало кидать в две крайности: от нежелания вообще жить дальше до желания усыновить кого-нибудь из детдома.
Муж видя мое состояние, начал анализировать интернет и нашел МизМеди. Мы почитали отзывы и поняли, что тут нам могут помочь или хотя бы проанализируют и объяснят почему же не получается.
Мы написали Веронике. Сначала была долгая переписка с детальным рассмотрением наших анализов и ситуации. Могу сказать, что просто по переписке удаленно нам уже бесплатно помогли больше, чем тут в России мы ходили к врачам платно.
По моим анализам корейские врачи озвучили мне диагноз СПКЯ.
Сказали, что при СПКЯ хорошо обычно с количеством, но страдает качество клеточек, и сказали, что будем над ним работать в протоколе. И попросили еще сделать анализ на толерантность к глюкозе, потому что, оказывается, при этом диагнозе может страдать усваиваемость глюкозы, это мешает имплантации.
Еще по УЗИ выяснилось, что у меня киста. Русские врачи продиагностировали ее как пароовариальную. Корейские врачи, посмотрев анализы и УЗИ, сказали, что это похоже фолликулярная и она должна уйти на противозачаточных. При этом если она все же фолликулярная и не уйдет в этом цикле, то с ней ехать в Корею и вступать в протокол в ближайшем цикле нельзя. Корейские врачи прописали какие лекарства пропить. Киста оказалась фолликулярной и лопнула в этом же цикле и мы полетели в Сеул.
При обследовании уже в Корее у меня еще обнаружили аутоимунный фактор — антитела, которые влияют на отторжение эмбриона моим организмом. Это тоже учли при лечении в Корее.
Удивительно, что лечение в МизМеди было организовано настолько комфортно, как будто мы в отпуск приехали. Мы даже отдохнули и успели немного попутешествовать — Корея очень интересная страна.
Вернулись мы из Сеула с положительным результатом ХГЧ, беременность протекала на удивление легко, теперь наше долгожданное чудо сопит рядышком.
Хочу провести небольшой сравнительный анализ процедуры ЭКО в России и в Корее для тех, кому интересно.
1) В России в свежем протоколе мне всегда переносли трехдневок, остальным давали развиться до шестидневок и если они доживали — их замораживали для следующего протокола. В МизМеди каким то образом умеют прогнозировать будут клеточки развиваться или нет. У нас получили 7 клеточек, 5 оплодотворилось и дожило до трех дней. Из них 3 остановились в развитии и не дожили до пяти дней. Осталось 2 доживших до пяти дней и были хорошего качества CG2. То есть в свежем протоколе стараются подсадить максимально развившиеся и качественные и умеют прогнозировать те, которые доживут до пяти дней. При том, со мной одновременно вызвали девочку и переносили ей трех дневные, как то спрогнозировали, что до пяти дней они не доживут и подсаженными у них больше шансов развиться дальше.
2) В МизМеди на перенос эмбрионов нужно приходить на полный мочевой пузырь, чтобы врач мог выбрать под контролем УЗИ по брюшной полости самое хорошее место эндометрия в матке для наиболее успешной приживаемости клеточек. Мне очень удачно прикрепили клеточку по передней стенке матки — за всю беременность не было ни отслойки, ни проблем с расположением плаценты. В России мне делали эту процедуру на пустой мочевой, место прикрепления врач выбирал «на глаз» — исходя из своего опыта, в завершение процедуры еще вставляли вагинальный датчик.
3) Стоял вопрос переносить мне обе клеточки или одну. В России стараются переносить на всякий случай 2. Тут мне врач Джонг Да Джонг сказала, что решать мне, но качество такое, что можно перенести одну и все должно получиться, все таки беременность двойней намного сложнее и роды тоже. И оказалась права!
4) В России я горстями ела и колола кучу лекарств в каждом протоколе и плохо себя чувствовала. В МизМеди лекарства были строго по показаниям с учетом сделанных анализов, их было в итоге намного меньше и я себя хорошо чувствовала в протоколе.
5) Врачи, с которыми мне довелось бороться с нашей проблемой в России («Скандинавия / Ава-Петер», врач Чежина М. В. и «МЦРМ», врач Кирсанов А. А.) разговаривают с пациентами как небожители и стараются ничего нормально не объяснять и не исследовать и не анализировать. В МизМеди другой подход — тут сдаешь много анализов, которые тщательно анализируются, что бы учесть все особенности и нюансы при лечениии. И все объясняют очень доходчиво.
6) В России оборудование для ИМСИ (выбор сперматозоидов под более высоким увеличением) есть не во всех клиниках и часто идет как отдельная процедура, которую еще не все врачи приветствуют, аргументируя что хороший эмбрионолог и «на глаз» выберет. В МизМеди процедура ИМСИ идет как сама собой разумеющаяся, тут только на таком оборудовании и отбирают сперматозоиды.
Наши личные выводы: в Корее в МизМеди очень сильная и продвинутая эмбрионология, стоимость лечения дешевле, чем в Санкт-Петербурге. Стоимость проживания сопоставима или немного дешевле, билеты только дорогие. Если у вас проблема с качеством эмбрионов, то, как показал наш опыт, в Корее шансы будут максимальными (тут американская школа эмбрионологии и американская шкала оценки качества эмбрионов)
Мое впечатление такое: в России многие этапы этой сложной процедуры делают «на глаз», теряя драгоценные доли процентов успешного исхода, не назначают такого количества анализов и в итоге не имея полной картины делают процедуру «пальцем в небо» — авось получится, а лучше чтоб и не получилось — это в каком то смысле выкачивание денег. Не получится — когда-нибудь получится — нужно продолжать попытки — такой у нас в России подход, к сожалению. Поэтому наше мнение — не теряйте по напрасну время и деньги — в МизМеди шансы, что все получится, намного выше .
Хотим от всей души поблагодарить МизМеди. Благодаря им произошло наше самое большое и долгожданное чудо — родился наш сынок. Спасибо доктору Джонг Да Джонг! Спасибо Веронике, Татьяне, Наталье за заботу и поддержку!
Буду рада, если мой опыт поможет, тем, кто попал в аналогичную ситуацию.
Приехала в Израиль! Подбивала финансы и уточняла цены: предпрограммная диагностика ЭКО у них 3.5$. Короткий протокол до 9$, а длинный от 11$. Стоимость лекарств входит в общую стоимость. По-моему, нормальная цена.
Выше девочки пишут, что у них пролет. Мне консультант Ассуты объяснял, что основная причина неудачных иск. оплодотворений в республиках бСССР — неправильная диагностика и не те лекарства.
Пока только по телефону общалась. Впечатления очень позитивные. в других клиниках так подробно меня не консультировали по телефону. Посмотрим, что дальше. Пока у родственников в Ашкелоне нахожусь. В воскресенье поеду на консультацию. Постараюсь рассказывать по мере возможности как тут. Думаю, всем будет интересно.
источник
Принято считать, что бесплодие (не важно, мужское или женское) – это последствия какого-либо заболевания, травмы или радикального хирургического лечения, которое делает процессы зачатия и вынашивания беременности невозможными. И это абсолютная правда. Однако бывают случаи, когда в семье оба супруга здоровы, по крайней мере не имеют соматических заболеваний, препятствующих зачатию, но беременность все равно не наступает. Так может быть, дело в несовместимости партнеров? Но существует ли такая несовместимость на самом деле или это просто «удобный» термин, которым называют бесплодие, когда не могут установить его истинную причину? Мы поговорили об этом с врачом-репродуктологом, акушером-гинекологом международного клинического центра репродуктологии PERSONA Анастасией Николаевной РЫБИНОЙ.
Врач-репродуктолог, акушер-гинеколог международного клинического центра репродуктологии PERSONA Анастасия Николаевна РЫБИНА
– Анастасия Николаевна, действительно ли существует такое понятие, как несовместимость партнеров? И на каком уровне проявляется эта несовместимость – на генетическом или психоэмоциональном?
– Несовместимость партнеров действительно существует. Причем она может быть и иммунологической, и генетической, и психологической. Но если быть объективной, то в репродуктологии мы не используем такой термин, как несовместимость, мы говорим о факторах бесплодия – иммунологическом, генетическом или психологическом. Встречаются они не так часто, как другие причины мужского и женского бесплодия, но все же имеют место быть.
– Давайте подробнее остановимся на каждом факторе. Что такое иммунологическое бесплодие?
– Бывают случаи, когда по отдельности и мужчина и женщина здоровы – у мужчины прекрасная спермограмма, у женщины тоже все в порядке с репродуктивной функцией, но беременность тем не менее не наступает. Тогда в первую очередь нужно исключить иммунологический фактор.
В цервикальном канале (точнее, в слизи, которая выделяется в шейке матки в момент созревания фолликула и овуляции) появляются антитела, которые обездвиживают сперматозоиды. В норме эта слизь, наоборот, должна активировать сперматозоиды, помогать им продвигаться к яйцеклетке и оплодотворять ее. А при наличии иммунологического фактора бесплодия антитела, находящиеся в цервикальной слизи, воспринимают клетки партнера как чужеродные и блокируют их действие. Это то, что касается женской части.
У мужчин также могут возникнуть антитела к собственным сперматозоидам. Но это уже аутоиммунное состояние, когда организм борется со своими собственными клетками. Чаще всего оно возникает при каких-либо воспалительных и инфекционных заболеваниях, когда нарушаются барьеры и иммунокомпетентные клетки появляются, например, в яичках. Хотя в норме их там быть не должно. Иммунные клетки в принципе не слышали о существовании мужских половых желез, потому что яички – это так называемые забарьерные органы, о которых иммунная система и не знает. А тут, конечно, увидев сперматозоиды в первый раз, иммунокомпетентные клетки сильно удивились и стали вырабатывать защитные антитела, которые могут оказаться как в крови, так и в сперме.
– А если говорить про женское иммунологическое бесплодие, что может способствовать выработке антител?
– По сути, то же самое, т. е. аутоиммунные и инфекционные заболевания, которые провоцируют неправильную реакцию иммунитета. Это вовсе не обязательно должны быть инфекции, передаваемые половым путем, привести к таким последствиям может и банальное воспаление.
– Играет ли роль наследственность?
– Я не думаю, что здесь виновата наследственность. Ведь эта женщина или этот мужчина каким-то образом появились на свет у своих родителей. Мне кажется, это болезнь цивилизации. Наш образ жизни, экология, стрессы вызывают извращенную реакцию иммунной системы. И все.
– Сложно диагностировать иммунологическое бесплодие?
– Определить его можно только в лабораторных условиях и только при наличии специального оборудования. Для этого существует ряд исследований. В первую очередь мы проводим пробу Шуварского, или посткоитальный тест (проводится после полового акта). Суть этого метода – определить, как влияет на активность сперматозоидов среда женщины. Если есть иммунологический фактор, мы увидим, что во влагалище, там, где сперматозоиды не соприкасаются со слизью, они подвижные, а попадая в цервикальный канал, они становятся неактивными. Другими словами, в шейку матки-то они попали, но там же и остались и в полость матки уже не пройдут.
Если есть подозрение на мужской фактор, мы проводим MAR-тест – это метод исследования спермограммы, при котором с помощью специального окрашивания выявляются антитела. Если больше 50% процентов подвижных сперматозоидов покрыты антителами, то, скорее всего, будут большие проблемы с зачатием. Андрологи говорят, что проблемы могут быть даже при 20%.
К сожалению, эти методы не дают 100%-ной точности обследования, обычно мы даем на них 60–65% достоверности. Потому что и при цервикальном факторе, и при положительном MAR-тесте возможна самостоятельная беременность. Я уверена, что в практике каждого репродуктолога наверняка есть пары со 100%-ным MAR-тестом, которым удалось забеременеть без помощи вспомогательных репродуктивных технологий. Хотя при положительном MAR-тесте иногда не просто ЭКО, а ИКСИ (инъекцию сперматозоида в цитоплазму яйцеклетки – прим. ред.) приходится делать и каждую яйцеклетку отдельно оплодотворять сперматозоидом.
– Получается, что иногда какому-то самому хитрому и активному сперматозоиду все же удается обмануть «злые» антитела, пробраться к яйцеклетке и оплодотворить ее?
– Нет. Просто антитела по-разному могут покрывать сперматозоиды. Считается, что если они покроют головку сперматозоида, то будут очень сильно влиять на процесс оплодотворения, а если прикрепились где-то на хвосте или на теле, то это уже так сильно не влияет. Потому что мужские клетки должны подойти к яйцеклетке головкой, и не один сперматозоид, а 100–150 тысяч активно-подвижных. Все вместе они окружают яйцеклетку, выделяют свои ферменты, и только потом одному будет позволено ее оплодотворить. А не так, что один самый умный побежал и оплодотворил, а яйцеклетка сидит и ждет его. Нет, конечно.
– А нельзя ли провести мужчине какое-то лечение, чтобы подавить действие антител?
– Иммунологи говорят, что если антитела появились, то это уже не изменится. Может быть такое, что раньше их не было, а позже они появились, количество их может изменяться, но то, что антитела исчезнут совсем, – это крайне маловероятно. Потому что есть клетки иммунной памяти, которые поддерживают процесс выработки антител, и какое-то их количество все равно будет присутствовать.
– Как долго готовятся анализы на определение антител и в каких лабораториях их можно сдать?
– В нашей клинике проба Шуварского делается за 20 минут. За это время мы смотрим активные сперматозоиды. Набираем материал, помещаем его под покровное стекло, и лаборант сразу же считает, сколько в нем сперматозоидов, смотрит, подвижные они или неподвижные. MAR-тест готовится дольше – в течение дня, т. е. на следующий день мы уже готовы отдать результат.
Что касается второй части вопроса, пробу Шуварского можно сдать во многих лабораториях, тут требуется только соответствующая компетенция лаборанта, а вот MAR-тест – это достаточно дорогостоящая процедура, требующая дорогостоящего оснащения, и в обычных лабораториях его не делают. MAR-тест можно сдать только в лабораториях ЭКО.
– Какие способы лечения или ВРТ применяются при иммунологическом бесплодии?
– Если речь идет о женском факторе, целесообразно провести инсеминацию. По сути, это тоже естественное зачатие, только сперму мы вводим напрямую в полость матки через тонкий катетер, благодаря чему сперматозоиды не соприкасаются со слизью в цервикальном канале и не вступают во взаимодействие с антителами. Они сразу попадают в матку и, как говорится, идут и делают свое дело.
Перед инсеминацией сперма дополнительно обрабатывается. Все те процессы, которые должны произойти со сперматозоидами в цервикальной слизи, мы производим искусственно у себя в лаборатории за счет специальной обработки. Все лишнее убирается, остаются только активно подвижные сперматозоиды, и качество спермы улучшается в 1,5–2 раза.
Раньше сперму просто вводили в матку, и не было этой финальной активации сперматозоидов, которую они должны пройти в шейке. Сейчас метод инсеминации усовершенствовали, и все процессы, которые должны происходить, максимально приближены к естественным условиям. Мое мнение, что шеечный фактор – самый благодарный в плане инсеминации. Вообще, если проблема в женщине, беременность наступает быстрее. Достаточно буквально 1–2 процедур.
Что касается мужского фактора, то здесь, как я уже говорила ранее, применяется метод ЭКО либо ЭКО + ИКСИ. С мужчинами дело обстоит сложнее. Хотя в моей практике были случаи, 2–3 пары, у которых был 100%-ный MAR-тест. Мы с огромным трудом сделали ЭКО, получили беременность, родились дети, а через полгода эти пары забеременели самостоятельно. У мужчин это состояние вообще очень нестабильное. Хотя иммунологи и утверждают, что если антитела появились, то это навсегда.
– Как часто встречается иммунологическое бесплодие в Вашей практике?
– По литературным данным, иммунологический фактор занимает не более 10% от всех видов бесплодия. В моей практике примерно так же. Чаще всего встречается именно цервикальный фактор, т. е. женский. Причем приходят даже те пары, у которых ранее уже были совместные беременности.
– Анастасия Николаевна, а бывает ли несовместимость по группе крови или резус-фактору? В Интернете на этот счет довольно противоречивая информация.
– Нет. Такого не существует. У супругов могут быть разные группы крови, и при этом не будет никаких проблем с зачатием. Например, в моей семье четыре человека – я, муж, две дочери, – и у всех нас разные группы крови.
Резус-фактор партнеров тоже не влияет на наступление беременности, но он может повлиять на ее вынашивание. Это правда. Если произойдет резус-конфликт материнской крови и крови плода, это может спровоцировать отягощенное течение беременности, угрозу выкидыша, маточного кровотечения и пр. Могут появиться антитела, и если их количество будет увеличиваться, то у плода начнут разрушаться эритроциты, разовьется анемия и ребенок может погибнуть внутриутробно, если его состояние не компенсируют или не родоразрешат раньше.
Но на самом деле эта проблема живет только на постсоветском пространстве, во всем мире она уже давно решена. Уже несколько лет производится специальный антирезус-иммуноглобулин, который как прививка вводится беременной женщине на 28-й неделе беременности и после родов, и проблема исчезает. Но даже после перенесенного резус-конфликта беременности у женщин, как правило, наступают очень даже удачно, т. е. проблем бесплодия при резус-конфликте нет.
– В самом начале нашей беседы Вы упомянули о генетическом факторе бесплодия. Расскажите, пожалуйста, о нем подробнее.
– Генетический фактор бесплодия может присутствовать как у мужчины, так и у женщины. Если у пары никогда раньше не было беременности или была, но всегда заканчивалась невынашиванием и гибелью плода, то пара обязательно сдает генетический анализ на кариотип. Это исследование проводится только один раз в жизни, потому что его результаты не меняются.
У женщин, в принципе, все просто, потому что у нас только две одинаковые Х-хромосомы. Если в кариотипе все нормально, то никаких других аномалий здесь быть не может. А вот у мужчин разные хромосомы, Х и Y. И если в кариотипе все нормально, но присутствуют изменения в спермограмме, мы обязательно смотрим, нет ли изменений в Y-хромосоме. При этом обязательна консультация не только генетика, но и андролога, поскольку дальнейшие исследования назначает именно он.
– А какие изменения могут произойти с Y-хромосомой? Можете привести примеры?
– Например, в Y-хромосоме бывает отсутствие маленьких участков. Это называется микроделеция. То есть произошла мутация, в ходе которой один или несколько участков в хромосоме отсутствует, как раз те, которые отвечают за сперматогенез. Бывают более благоприятные и менее благоприятные микроделеции. Последние могут полностью уничтожить процесс сперматогенеза. Сперматозоиды у мужчины будут отсутствовать вообще, и получить их будет фактически невозможно. Но есть формы микроделеции, при которых показатели спермы просто снижены, и мы можем использовать ее для ЭКО.
Бывают хромосомные перестановки в кариотипе. Или транслокации, когда участок одной хромосомы переносится и встраивается в другую. Причем они могут встречаться как у мужчин, так и у женщин. И это вовсе не обязательно будут люди с какими-то внешними пороками развития. Это абсолютно обычные люди, здоровые. Если бы они не пришли к нам и не прошли обследование, то никогда не узнали бы о том, что у них есть какие-то изменения.
Люди с такими генетическими аномалиями могут давать живое здоровое потомство. При этом 25% потомства у них будет абсолютно здоровым, даже не носителем. Еще 25% будут носителем, а в 50% случаев дети будут иметь какие-то измененные кариотипы, которые в будущем могут приводить к бесплодию. Но родители могут даже не догадываться об этом, рожать детей, и это не будет никак проявляться внешне. Такие случаи встречаются редко, но тем не менее бывают.
– Ну и наконец, психологическое бесплодие. Как этот фактор тоже может стать причиной несовместимости партнеров?
– Давайте все-таки называть это не несовместимостью, а психологическим фактором бесплодия. И иммунологический, и психологический факторы по большей части относятся к идиопатическому виду бесплодия, когда мы не можем определить явную причину их возникновения.
Вообще, психологическое бесплодие – это отдельная большая тема, но, если говорить о ней вкратце, это трудности с зачатием на подсознательном уровне. И в своей работе мы уделяем психологическому фактору очень большое внимание.
У нас в клинике обязательно работает психолог. Если мы видим, что есть какие-то психологические проблемы в семье, недопонимание, мы всегда сначала уступаем место психологу. Потому что пока с головой дело не нормализуется, можно сколько угодно стараться, наше дело будет маленькое.
Получить и вызвать овуляцию – это, так скажем, дело техники, но ведь всеми процессами в организме так или иначе управляет головной мозг. И если в голове сидит что-то, что мешает женщине забеременеть, что-то, чего сама женщина, может быть, и не осознает, то нужно сначала это «что-то» достать из глубин подсознания и проработать. Поэтому в репродуктологии работа психолога нужна и очень важна.
– Анастасия Николаевна, спасибо Вам большое за интересное и очень содержательное интервью!
источник