Приняв решение забеременеть, многие женщины проходят предварительные комплексные обследования и сдают многочисленные анализы. Тем самым потенциальные мамы хотят убедиться, что их организм готов к зарождению и вынашиванию новой жизни. Очень часто пациентки клиник женского здоровья получают диагноз уреаплазма. Впадая в растерянность, женщина первым делом задумывается, не станет ли это заболевание препятствием к зачатию? И не являются ли синонимами слова уреаплазма и бесплодие?
Уреаплазмами называют микроорганизмы, передающиеся половым путем. Чаще всего эти бактерии могут находиться в человеческом организме, не вызывая дискомфорта или болезненных ощущений.
Опасность заболевания состоит в том, что уреаплазма — замечательный «плацдарм» для размножения других, более серьезных инфекций. Массово скапливаясь в слизистых оболочках половых органов, бактерии могут привести к воспалению шейки матки, что способно воспрепятствовать зачатию. Таким образом, становится понятно, что уреаплазма может быть причиной бесплодия.
Уреаплазма под микроскопом
Вовремя не выявленная и не вылеченная уреаплазма способна стать хронической и периодически обостряться. Помимо бесплодия, инфекция может привести к дополнительным проблемам мочеполовой системы: циститам, мочекаменной болезни, эндометриозу. У беременных женщин уреаплазмоз может спровоцировать преждевременные роды или выкидыш.
Уреаплазма способна находиться в клетках эпителия очень длительное время. Хроническая форма этого заболевания может привести к эрозии шейки матки, а это зачастую основная причина бесплодия.
Также уреаплазма способна вызвать воспаления яичников и маточных труб. Воспалительные процессы способствуют образованию спаек в маточных трубах, что является барьером для прохождения сперматозоидов, создавая непроходимость.
Уреаплазма способна повлиять на репродуктивную систему
Уреаплазмоз создает неблагоприятные последствия не только для женщин. Он может стать причиной мужского бесплодия. Вредоносные бактерии часто бывают причиной уменьшения количества сперматозоидов или снижения их подвижности. Заболевание способно стать косвенной причиной простатита.
Чаще всего уреаплазма у женщин протекает бессимптомно: нет нарушений менструального цикла, отсутствуют болезненные ощущения и зуд, выделения соответствуют норме.
На фоне снижения иммунитета, заболевания может дать о себе знать следующими симптомами:
- частые позывы к мочеиспусканию, сам процесс довольно болезненный;
- боли внизу живота режущего характера;
- выделения зеленоватого цвета(основной признак начинающегося воспалительного процесса);
- повышенная температура тела;
к содержанию ↑
Основным методом определения наличия уеаплазм в организме является бактериологический посев.
Существуют следующие способы диагностики заболевания у женщин:
- осмотр наружных и внутренних половых органов (преддверия влагалища, собственно влагалища и маточных стенок);
- исследование мазков под микроскопом (материал берется из уретры, цервикального канала, влагалища);
- исследование мочи под микроскопом;
- УЗИ придатков и матки;
- лапароскопия (по показаниям).
Важно! Диагностированная у пациентов уреаплазма не гарантирует наличия заболеваний, связанных с нею. Для выявления сопутствующих болезней, необходимо провести ряд дополнительных лабораторных исследований.
Уреаплазму необходимо лечить в таких случаях:
- заболевание является причиной бесплодия;
- диагностирован воспалительный процесс мочеполовой системы;
- пациентке предстоит оперативное вмешательство и важно не допустить распространение инфекции в организм.
Как правило, курс лечения походят оба партнера. На это время им рекомендуется воздержаться от половых контактов. В большинстве случаев лечение начинается с приема антибиотиков. Они позволяют устранить не только уреаплазмы, но и возбудителей микоплазмоза и гонореи. Кроме таблеток женщине могут быть назначены средства для ввода в уретру и вагинальные свечи. Если у мужчины диагностирован простатит, кроме медикаментозного лечения ему рекомендован массаж простаты.
При хронической форме заболевания прописывают иммуномодуляторы для улучшения состояния иммунной системы. В период лечения больным стоит придерживаться диеты: исключить из рациона острые, жареные, соленые блюда, отказаться от алкоголя.
Курс лечения должны пройти оба партнера
Уреаплазма не всегда доставляет дискомфорт и зачастую супружеская пара даже не знает о том, что они являются ее носителями. Заболевание обязательно необходимо лечить, если оно находится в запущенной или хронической стадии. В противном случае уреаплазмы способны усилить действие других вредоносных микроорганизмов. Это, в свою очередь, значительно снижает шансы на зачатие. Вовремя выявленная проблема и оперативное лечение устранят заболевание и ускорят наступление желанной беременности.
Нажимая кнопку «Отправить», вы принимаете условия политики конфиденциальности и даете свое согласие на обработку персональных данных на условиях и для целей, указанных в нём.
источник
Будущих мам интересует вопрос о том, есть ли связь между такими понятиями, как уреаплазма и бесплодие у женщин. Ведь в соответствии с приводимыми статистическими данными практически у 55% пар, которые приняли решение обследоваться на предмет бесплодия, выявляются возбудители микоплазмы в организме. Поэтому вполне закономерен вопрос о том, может ли уреаплазма являться причиной бесплодия.
Прежде чем ответить на данный вопрос, необходимо разобраться в том, что представляет собой уреаплазмоз, каковы его причины и симптомы. Под данным медицинским термином врачи подразумевают инфекцию, передающуюся половым путем. Человек вне зависимости от пола может быть инфицирован при половых контактах либо в момент рождения при прохождении через родовые пути матери. На протяжении длительного времени инфекция может никак не проявляться и дает о себе знать лишь тогда, когда концентрация уреаплазмы начинает превышать предельно допустимые значения.
Необходимо отметить, что признаки, которые наблюдаются при данном заболевании, обширны и не имеют специфичного характера. По этой причине его можно спутать с рядом других инфекций, передающихся половым путем. В латентной форме и на ранней стадии развития симптомы инфекции и вовсе отсутствуют. На более поздних этапах развития у женщин проявляются следующие симптомы:
-
появление мутных выделений с отталкивающим запахом;
- боли режущего характера в нижней части живота;
- ощущение дискомфорта в процессе полового акта;
- чувство жжения в области влагалища и половых губ.
Если инфицирование произошло при оральном половом контакте, то у пациентки развивается специфическая ангина, при которой появляется гнойный налет на миндалинах.
Если игнорировать инфекцию и не заняться ее лечением, то она приобретает хроническую форму. В данном случае вероятность полного излечения пациентки весьма сомнительна. При этом в периоды обострения хронической формы патологии у женщин довольно часто наблюдаются:
- синдром интоксикации;
- лихорадка;
- нестерпимые режущие боли внизу живота.
Хроническая форма инфекции может стать причиной бесплодия у женщин в результате спаечного процесса в матке. Также уреаплазмоз довольно часто становится причиной выкидышей и тяжелых преждевременных родов.
Помимо проблем с репродуктивной функцией инфекция может спровоцировать развитие:
- цистита;
- эндометрита;
- пиелонефрита ;
- ряда других патологий в органах мочеполовой системы.
Уреаплазма представляет угрозу здоровью всех без исключения представительниц прекрасного пола, не говоря уже о тех, кто хотел бы стать матерью. Ведь репродуктивные функции инфицированной женщины существенно ухудшаются. Не исключается вероятность и внутриутробного заражения плода.

Вместе с тем развитие воспалительных процессов в женском организме, спровоцированных уреаплазмами, в послеродовой период способствуют воспалению придатков матки, что гораздо сложнее лечить, особенно в хронической форме.
Если исключить вероятность самопроизвольных абортов и выкидышей, то инфекция не способна оказать влияние на сам плод, так как его защищает плацента.

Необходимо отметить, что в настоящее время она приобрела актуальность по причине невнимательного отношения к своему здоровью будущих родителей. Основной причиной женского бесплодия при уреаплазмозе становится воспаление маточных труб, что происходит, когда инфекция приобретает хроническую форму.
Если женщина постоянно откладывает визит к врачу, ведет нездоровый образ жизни и испытывает постоянный стресс, то в будущем это обернется для нее массой проблем и осложнений в виде бесплодия, внематочной беременности либо самопроизвольного аборта. К тому же женщина рискует не только своим здоровьем, но и здоровьем полового партнера.
Таким образом, каждый человек вне зависимости от половой принадлежности должен на протяжении всей жизни внимательно относиться и беречь свое здоровье. Иначе в будущем это может иметь очень серьезные последствия.
источник
Столкнувшись с диагнозом уреаплазмоз, многие пациенты хотят выяснить, что это такое. Ureaplasma species – грамотрицательные бактерии, которые относятся к семейству Mycoplasmataceae. У них, как и у вирусов, отсутствует регидная клеточная стенка, что дает возможность этим микроорганизмам проникать через очень мелкие поры. Бактерия Ureaplasma паразитирует на мембранах эпителиальных клеток. Особенностью этих микроорганизмов является уреазная активность (способность разложения мочевины).
Под названием Ureaplasma species объединяются два вида бактерий: Ureaplasma urealyticum, Ureaplasma parvum. Любимым местом их обитания становятся органы мочеполовой системы. Гораздо реже эти микроорганизмы можно обнаружить в легочной ткани.
Впервые Ureaplasma spp была выявлена врачом Шепардом в 1954 году у пациента с уретритом. Изначально эти микроорганизмы были названы Т-микоплазмами (от слова tiny, что в переводе с английского языка означает крошечный). В ходе дальнейших исследований было обнаружено, что до 80% половозрелых людей, имеющих несколько партнеров, являются носителями этого микроорганизма.
Мнения врачей по поводу уреаплазмоза разделились. Многие считают, что лечение не имеет смысла, поскольку Ureaplasma spp, это условно-патогенный микроорганизм, и если он не вызывает неприятных симптомов, то и избавляться от него ненужно.
Существует несколько способов заражения уреаплазмой:
- Чаще всего Ureaplasma попадает в организм взрослого человека при незащищенном половом акте (вагинальном, анальном, оральном). Основным носителем заболевания являются женщины, с выраженными симптомами недуга, имеющие более двух половых партнеров за год. Лица мужского пола в большинстве случаев становятся временными переносчиками, но в этот период могут заражать своих партнеров.
- Ureaplasma может проникать в организм при трансплантации донорских органов. В очень редких случаях заражение происходит во время гемотрансфузии.
- Ureaplasma попадает в матку через плаценту, что может привести к воспалению стенок плодного пузыря или внутриутробному заражению плода и последующей врожденной пневмонии у малыша.
- Также ребенок может заразиться уреаплазмозом, проходя по родовым путям инфицированной матери. У 40% детей выявилась Ureaplasma в эндотрахеальных выделениях. Исследование проводились в течение 24 часов после родов.
Нельзя заразиться уреаплазмой бытовым способом, через постель или полотенца. Также невозможно получить заболевание при посещении сауны, бани, бассейна, общественного туалета или во время купания в открытом водоеме.
Ureaplasma species обнаруживается и начинает активно размножаться, вызывая неприятные симптомы в следующих случаях:
- Беспорядочные половые связи, и как результат — заражение другими венерическими болезнями.
- Заболевания, в результате которых происходят нарушения в работе иммунной системы.
- Хронические воспалительные процессы мочеполовой системы.
- Злоупотребление растворами Мирамистина или Хлоргексидина, которые используют для предотвращения заражения венерическими заболеваниями, передающимися при незащищенном половом акте.
- Применение антибиотиков, не влияющих на уреаплазму, кортикостероидов, оральных контрацептивов.
- Частые стрессовые ситуации, переохлаждение организма.
- Период беременности.
- Хронический простатит у мужчин.
- Повреждение слизистой оболочки уретры.
- Высокий уровень рН во влагалище у женщин.
У носителей уреаплазмы в большинстве случаев симптомы отсутствуют. При обследовании не выявляются патологии мочеполового тракта. В мазках из уретры, влагалища, канала шейки матки количество лейкоцитов в норме. Инкубационный период составляет около 19 дней. По истечению этого срока инфекция, попавшая в организм, может себя выявить. Если давность заболевания более двух месяцев, его расценивают, как хроническое.
Часто уреаплазма специес, попадая в организм мужчины, никак себя не проявляет, и определить ее наличие можно только после сдачи анализов. Но в том случае, если возникают благоприятные условия, она становится причиной болезней органов мочеполовой системы, сопровождающихся неприятными симптомами.
| Болезнь | Симптомы |
|---|---|
| Уретрит (в 30% случаев) | Недуг протекает вяло, часто наступает самоизлечение. Но он также может переходить в хроническую форму. Умеренное количество гнойно-слизистых выделений из полового члена, появляющихся после пробуждения. Боль при половом сношении. Жжение и зуд в области уретры. Резь во время мочеиспускания. Ноющая боль внизу живота. Ощущение наполненного мочевого пузыря после опорожнения. |
| Эпидидимит (в 10% случаев) | Острая боль, сосредотачивающая в области яичка. Отек и покраснение мошонки. Боли в мошонке при ходьбе. Подъем температуры. Суставно-мышечные боли. |
| Сексуально-связанные артриты (в 21% случаев) | Чаще всего болезнь поражает коленные суставы или лодыжки. Появляются болевые ощущения и отеки в этой области. Возникают трудности при ходьбе. Суставы плохо сгибаются. |
| Бесплодие (в 35% случаев) | Ureaplasma может паразитировать на шейках сперматозоидов, вызывая нарушение их подвижности и подталкивая к саморазрушению сперматогенные клетки. Также эти микроорганизмы выделяют фермент, оказывающий влияние на текучесть спермы. Они могут стать причиной эректильной дисфункции. |
Чаще всего у женщин Ureaplasma колонизируются во влагалище, при этом не вызывая никаких симптомов. Иногда эти микроорганизмы поселяются в матке, что более опасно.
В большинстве случаев Ureaplasma становится причиной нескольких гинекологических и урологических заболеваний отличающихся своими симптомами.
| Заболевание | Признаки |
|---|---|
| Бактериальный вагиноз | Жжение и зуд в области вульвы. Обильные пенистые выделения серого цвета с характерным запахом тухлой рыбы. |
| Цистит | Частые мочеиспускания, при которых выделяется небольшое количество мочи. Боль и жжение во время проведения акта мочеиспускания. Ощущение того, что мочевой пузырь опорожнен не полностью. Болевые ощущения в области живота. Общее недомогание. В некоторых случаях меняется цвет мочи, и в ней может появляться кровь. |
| Цервицит | Тупая боль над лобком. Выделения из влагалища в виде слизи с примесью гноя. Неприятные ощущения во время полового акта. |
В 20% случаев инфицирование Ureaplasma species может вызвать заболевания органов малого таза. К таким болезням относят:
- Острый параметрит.
- Сальпингит и оофорит.
- Эндометрит.
При этом возникает боль в нижней части живота, происходит сбой менструального цикла, появляются выделения из влагалища и симптомы в виде повышенной температуры, озноба, головокружения и головной боли. У женщин поражение суставов встречается реже, чем у лиц мужского пола.
В период беременности иммунитет женщины работает не в полную силу, что дает возможность Ureaplasma активно развиваться и вызывать неприятные симптомы. Для того, чтобы это предотвратить, необходимо в период планирования обратиться за консультацией к гинекологу и провести лечение уреаплазмоза.
В некоторых случаях появление в организме уреаплазмы парвум или уреалитикум может стать причиной следующих патологий:
- Если заражение произошло в первом триместре беременности, то возможен выкидыш.
- На поздних сроках беременности возможно развитие цервикальной недостаточности и угрозы преждевременных родов (примерно у 30% женщин с таким диагнозом выявлена Ureaplasma urealyticum или parvum).
- Послеродовой эндометрит (выявляется у 10% женщин с уреаплазмозом).
- Послеродовая лихорадка.
Если произошло внутриутробное инфицирование плода через плаценту или при прохождении по родовым путям, то это может спровоцировать острую пневмонию, хроническую болезнь легких, сепсис или менингит. В некоторых случаях уреаплазма может негативно воздействовать на нервную систему малыша, вызывая у него неврологические заболевания. Также Ureaplasma может стать причиной внутриутробной гибели плода.
Для того, чтобы диагностировать заболевание, врач проводит опрос пациента. В дальнейшем женщин ждет гинекологический осмотр и взятие мазков из влагалища и цервикального канала.
Мужчинам проводят осмотр наружных половых органов, ректальное обследование простаты и пальпируют мошонку. Затем берут на анализ мочу, материал с уретры и семенную жидкость.
Визуально диагностировать заражение не удастся. Для того, чтобы его выявить, необходимо провести ряд исследований:
- Микробиологическое исследование. Материал берется со слизистой оболочки уретры (глубина 2 – 3 см). Его помещают в пробирки с питательной средой и инкубируют в термостате при температуре 37 градусов в течение суток. Затем исследуют с помощью микроскопа.
- Полимеразная цепная реакция ПЦР. Этот метод позволяет выявить ДНК уреаплазмы. Для исследования берут материал из уретры или влагалища. Результат анализа становится известным в течение 6 – 7 часов. Недостатком метода является то, что он не дает возможность определить количество и чувствительность уреаплазмы к антибиотикам. Также метод ПЦР дает положительный результат на протяжении 2 недель после окончания лечения.
- Иммуноферментный анализ. Материалом для анализа служит кровь из вены. С помощью серологического метода можно выявить антитела к антигенам уреаплазмы. Этот метод используется при бесплодии.
Многие врачи говорят о том, что микробиологическое исследование не всегда дает точный результат, так как определяется количество уреаплазмы не во влагалище или уретре, а на поверхности зонда или тампона. Также речь идет о том, что чувствительность к антибиотикам в пробирке и в организме отличается. Поэтому предпочтение отдается методу ПЦР. Это более чувствительный, быстрый и эффективный анализ для диагностики заболевания, чем микробиологическое исследование.
Принимать лекарственные препараты для лечения уреаплазмоза нужно в следующих случаях: наличие неприятных симптомов, титр уреаплазмы при проведении анализа составляет более 104 КОЕ/мл, частые выкидыши или угроза преждевременных родов, бесплодие, предстоящая хирургическая операция на мочеполовых органах, планирование беременности.
Лечиться нужно обоим половым партнерам, поскольку возможно повторное заражение уреаплазмой. Во время приема антибиотиков нельзя употреблять алкогольные напитки, так как это может стать причиной возникновения серьезных побочных эффектов. На период их применения нужно отказаться от сексуальных контактов.
Контрольное бактериологическое исследование у женщин проводят через неделю после окончания приема препаратов. А метод ПЦР можно применить через 14 дней. Для того чтобы убедиться в отсутствии в организме уреаплазмы контроль проводят в течение 2 – 3 менструальных циклов. Забор материала проводят через 2 дня после окончания месячных. У лиц мужского пола болезнь считается излеченной, если через четыре недели после окончания лечения Ureaplasma в мазках не выявлена.
Для того, чтобы избавиться от заболевания, используют антибиотики и препараты, способствующие улучшению работы иммунной системы. Чтобы выбрать препарат и схему терапии необходимо провести лабораторное исследование и выявить чувствительность микроорганизмов к антибактериальным средствам. Многие исследователи утверждают, что уреаплазма спп быстро приобретает устойчивость к препаратам.
Азитромицин (Суммамед, Кларитромицин, Вильпрафен, Эритромицин) Эти препараты относят к группе макролидов. Они быстро и эффективно помогают справиться с заболеванием.
Для того, чтобы избавиться от уреаплазмы, их назначают следующим образом:
- Кларитромицин 500 мг в день. Принимать препарат нужно в течение 1 – 2 недель, разделив суточную дозу на два приема.
- Вильпрафен 1,5 г в сутки, разделенных на три приема в течение 7 – 14 дней.
- Азитромицин по 500 мг в сутки в течение 6 дней или по 1 г в течение трех.
- Эритромицин по 2 г в сутки, разделенных на четыре приема в течение двух недель.
Эритромицин и Вильпрафен используется в том случае, если обнаруживают уреаплазмоза у беременных. Препараты этой группы обычно хорошо переносятся, но в некоторых случаях могут вызвать рвоту, тошноту, расстройство желудка или головокружение.
Доксициклин (Юнидокс Солютаб, Вибрамицин). Препараты относятся к группе тетрациклинов. Для лечения уреаплазмоза в первые сутки принимают 400 мг препарата, в дальнейшем дозу понижают до 200 мг, разделенных на два приема. Лечение продолжают в течение одной или двух недель.
Препараты этой группы эффективно борются с заболеванием. Очень хорошие результаты их применения у женщин с бесплодием. После приема им удавалось забеременеть и родить в срок без осложнений. Но нужно помнить о том, что примерно 33% штаммов уреаплазмы spp устойчивы к препаратам этой группы, поэтому в некоторых случаях нужно выбирать другие средства.
При приеме тетрациклинов часто возникают побочные эффекты со стороны пищеварительного тракта, в виде тошноты, рвоты, метеоризма. Также наблюдались случаи фотосенсибилизации кожных покровов. Препараты этой группы не рекомендуется использовать для лечения уреаплазмоза у беременных.
Офлоксацин (Тарицин, Авелокс, Пефлоксацин). Эти препараты относят к группе фторхинолонов. Они хорошо всасываются и в высоких концентрациях, содержатся в тканях организма, что позволяет быстро и эффективно избавиться от уреаплазмы. В последние годы до 30% этих микроорганизмов не чувствительны к тетрациклинам и макролидам.
Для лечения уреаплазмы препараты применяют следующим образом:
- Офлоксацин по 400 мг в сутки разделенных на два приема в течение одной или двух недель.
- Пефлоксацин по 600 мг раз в день в течение недели.
- Авелокс по 400 мг раз в сутки в течение 10 дней.
Также, как и тетрациклины, фторхинолоны не рекомендуется использовать во время беременности и кормления грудью. При их применении может возникать побочные эффекты со стороны желудочно-кишечного тракта и фотосенсибилизация.
Для того, чтобы избавиться от уреаплазмы, используют не только антибиотики. Чтобы организм мог справиться с заболеванием, назначают препараты улучшающие работу иммунной системы. Наиболее часто используют следующие препараты:
- Иммуномакс по 200 Ед в 1-й, 3-й, 8-й, 10-й день лечения антибиотиками.
- Полиоксидоний по 6 мг раз в сутки в течение первых трех дней, затем через день. На курс лечения понадобится 5 – 10 инъекций.
- Ликопид по 10 мг раз в сутки в течение двух или трех недель.
В 70% случаев Ureaplasma spp не является моноинфекцией, а проявляется на фоне других заболеваний. Поэтому для того, чтобы избавиться от неприятных симптомов, в комбинации с антибиотиками применяют противопротозойные препараты (Трихопол, Метронидазол) и противогрибковые средства (Флуконазол, Нистатин).
Для лечения уреаплазмоза у женщин могут также использоваться лекарственные препараты в виде суппозиторий. К таким средствам относят Тержинан, Бетадин, Гексикон. Их вводят глубоко во влагалище раз в сутки перед сном. Курс лечения составляет от 7 до 10 дней.
В дополнение к традиционным методам лечения используются и народные средства:
- Цветы ромашки и календулы смешивают в одинаковой пропорции. 5 г сырья заливают 500 мл кипятка и дают настояться час. Процеживают и используют для спринцевания и подмывания половых органов. Лечение продолжают в течение 10 дней.
- Небольшую головку чеснока измельчают, заливают 250 мл теплой воды и дают постоять полчаса. Процеживают и используют для спринцевания. Процедуры проводят в течение недели.
- Для лечения заболевания и поддержания иммунитета нужно ежедневно съедать 100 г свежих ягод клюквы или выпивать 50 мл свежего сока. Лечение продолжают месяц.
Для того, чтобы избежать заражения необходимо выполнять следующие рекомендации:
- Соблюдать правила личной гигиены.
- Во время половых контактов с ненадежными или новыми партнерами (в том числе и оральных) использовать презервативы.
- Если во время полового акта презерватив порвался, нужно применять антисептические средства, такие как Мирамистин.
- Для того, чтобы укрепить иммунитет необходимо правильно питаться и заниматься спортом.
- Нужно вовремя лечить все инфекционные заболевания для того, чтобы предотвратить их переход в хроническую форму.
При первых признаках уреаплазмоза нужно обратиться за консультацией к специалисту.
источник
Одной из самых распространенных скрытых инфекций является ureaplasma species (уреаплазма специес). При инфицировании человек может не испытывать особого дискомфорта и вести привычный образ жизни, заражая своих партнеров. При длительном течении ureaplasma spp у женщин вызывает воспалительные заболевания репродуктивных органов и способно стать причиной бесплодия, выкидышей и родовых осложнений. Обнаружить возбудителя можно с помощью лабораторных анализов. Лечение длительное и проводится посредством антибиотиков.
Уреаплазма специес – это микроорганизм, не имеющий клеточной оболочки и дезоксирибонуклеиновой кислоты (ДНК), поэтому он занимает промежуточное положение между бактериями и вирусами. Он провоцирует развитие бессимптомной инфекции мочеполовой системы. Термин «специес» объединяет паразитов двух видов — ureaplasma parvum (уреаплазма парвум) и ureaplasma urealyticum (уреаплазма уреалитикум), которые отличаются между собой. При проведении анализов наиболее часто выявляют уреаплазма специес, то есть сразу обе формы.
Микроорганизм относится к негонококковым возбудителям, что делает его особенно опасным для уретры. Заболевание, которое он провоцирует — уреаплазмоз — является распространенным и диагностируется примерно у 1/3 людей с воспалительными патологиями репродуктивных органов. Чтобы был поставлен такой диагноз, в анализах не должно быть выявлено других возбудителей венерических болезней.
В 70-е года 20 века уреаплазма считалась условно-патогенным микроорганизмом, который может присутствовать в микрофлоре здоровых женщин, поэтому лечение не проводилось. Современная российская медицина на основании длительных исследований пришла к выводу, что это заболевание необходимо устранить, особенно при планировании детей.
Колонизация уреаплазм вызывает ряд болезней мочеполовой системы:
Заболевание
Характеристика
Нет доказанных фактов, что уреаплазма вызывает воспаление влагалища, но ее часто обнаруживают в микрофлоре при вагините
Острый уретральный синдром
Микроорганизм уреаплазма способен вызывать частое и неудержимое мочеиспускание у женщин без патологических изменений в моче
Уреаплазму часто находят у женщин с поражениями шейки матки
Согласно исследованиям, существует связь между уреаплазмой, папилломавирусной инфекцией и неоплазией шейки матки
Уреаплазму часто обнаруживают у женщин с цервикальной недостаточностью, патологиями течения беременности и эндометритом. В редких случаях этот микроорганизм приводит к бесплодию.
Основная причина инфекции – половой акт с зараженным партнером. Этот микроорганизм легко прикрепляется к клеткам и сперматозоидам и может попасть в верхние отделы мочеполовой системы женщины. Благодаря микроскопическим размерам он способен свободно проникать даже через поры презерватива.
Заболевание передается от больной женщины к плоду во время беременности и родов. У 30% новорожденных девочек, чьи матери инфицированы уреаплазмой, выявляют бактерии во влагалище и носоглотке. Существует низкий риск заражения бытовым путем, например, в общественном туалете или при посещении загрязненного бассейна.
Патогенные бактерии обитают на слизистых оболочках – в области половых органов и в редких случаях – в носоглотке, легочной и печеночной ткани. Поэтому для инфицирования достаточно поцелуя. Способствовать заражению могут следующие причины:
- Раннее начало половой жизни.
- Частая смена сексуальных партнеров.
- Прием гормональных препаратов.
- Сниженный иммунитет.
- Злоупотребление местными антисептиками.
- Переохлаждения.
- Ранее перенесенные венерические заболевания.
Заразиться уреаплазмой можно при переливании крови и пересадке органов, но основным путем передачи инфекции является половой акт.
Уреаплазма редко проявляет себя сразу после попадания в организм. Обычно первые симптомы можно заметить только при снижении иммунитета и гормональных сбоях, когда заболевание уже переходит в хроническую форму. Классическими признаками инфицирования являются:
- Мутные и слизистые выделения из влагалища.
- Тянущие боли внизу живота.
- Отек гениталий.
- Болезненность при мочеиспускании.
- Коричневые выделения.
- Жжение при опорожнении мочевого пузыря.
- Дискомфорт во время полового акта.
Женщины, страдающие уреаплазмозом, жалуются на выделения из влагалища и боли. Этот симптом свойствен многим венерическим заболеваниям и воспалительным неинфекционным патологиям мочеполовой системы. У некоторых женщин уреаплазма никак не проявляется, но они остаются источником инфекции.
Для выявления уреаплазмы проводят несколько анализов:
- Полимеразная цепная реакция, или ПЦР (PCR, или polymerase chain reaction).
- Культуральное исследование.
- Иммуноферментный анализ.
ПЦР-диагностика позволяет выявить ДНК возбудителя в исследуемом материале, которым обычной служит отделяемое из половых органов (соскоб из канала шейки матки, уретры, стенок влагалища). Женщинам рекомендовано проводить Такой анализ до менструации или через 2 дня после нее. Положительный результат теста указывает на наличие уроплазматической инфекции. Отрицательный — не исключает присутствие возбудителя, а показывает ее отсутствие в материале.
Культуральное исследование проводят при положительном результате ПЦР-диагностики для определения общего количества микроорганизма и его чувствительность к антибиотикам. Анализ подразумевает помещение биоматериала в специальную питательную среду, где возможен активный рост уреаплазмы. Недостатком бактериального посева является его длительность проведения – около 8 дней. При расшифровке нормой считается 10 в 4 степени КОЕ/мл.
Иммуноферментный анализ определяет наличие антител в организме к тому или иному возбудителю и титр обнаруженных бактерий. Исследуемым материалом является кровь, которую помещают на специальную полоску с антигенами. Для получения данных обычно достаточно одного дня, но организм не всегда вырабатывает антитела, поэтому даже при наличии инфекции результат может быть отрицательным. Нормой является отрицательный результат.
При наличии жалоб пациентки на зуд и жжение в области половых органов врач назначает дополнительные обследования – анализ мочи, УЗИ органов малого таза, микроскопическое исследование микрофлоры. Это позволит выявить другие заболевания, развившиеся на фоне уреаплазмоза.
Во время планирования беременности женщинам рекомендовано сдать все анализы на половые инфекции. Многие пренебрегают этой процедурой и узнают о наличии уреаплазмы в период вынашивания ребенка. В таком случае требуется обязательное лечение, так как инфекция может быть передана плоду. Если у беременных уреаплазмоз является причиной воспалительных патологий репродуктивных органов, то у новорожденного он способен привести к следующим заболеваниям:
Уреаплазмоз может стать основной причиной внематочной беременности, преждевременных родов, послеродового эндометрита, выкидыша. Чтобы этого не произошло, требуется незамедлительное лечение, а при большом количестве уреаплазмы в организме его назначают независимо от срока.
Лечение уреаплазмоза осуществляется антибиотиками. Этот микроорганизм нечувствителен к пенициллинам и цефалоспоринам, поэтому препаратами выбора являются доксициклин и макролиды, к которым относятся:
- Азитромицин.
- Кларитромицин.
- Джозамицин.
- Рокситромицин.
Если уреаплазмы имеют устойчивость к указанным препаратам, лечение проводится с помощью антибиотиков фторхинолонового ряда – Офлоксацин и Левофлоксацин. При беременности терапию осуществляют макролидами (Джозамицин), начиная не раньше 2-го триместра. Если заболевание имеет хронический характер, врач назначает 2-3 антибиотика, а длительность лечения доходит до нескольких месяцев.
Схемы терапии могут включать антибактериальные свечи или растворы для спринцевания. При снижении иммунитета назначают иммуномодуляторы – Циклоферон или Виферон. При длительном течении инфекции для профилактики образования спаек в малом тазу показаны ферменты – Лонгидаза, Вобэнзим.
Средняя длительность курса лечения составляет 20 дней. Во время терапии важно соблюдать диету и отказаться от соленых, жареных, острых и копченых блюд, алкоголя. Запрещены половые контакты. После окончания курса не менее чем через месяц женщине необходимо пройти повторное обследование. Если при ПЦР-диагностике уреаплазма будет снова обнаружена, подбирается новая схема терапии.
Лечение уреаплазмоза – длительный и дорогостоящий процесс, а после 20 дней приема антибиотиков очень часто ПЦР фиксирует другую форму микроорганизма, что требует повторного назначения препаратов.
источник
Ureaplasma species (spp., уреаплазма специес) – микроорганизм, занимающий промежуточное положение между вирусами и бактериями. Это возбудитель бессимптомной инфекции мочеполовой системы. Термин “species” объединяет паразитов ureaplasma parvum и ureaplasma urealyticum. Они персистируют на слизистой оболочке половых органов и мочевыводящих путей человека, вызывая при неблагоприятных условиях уреаплазмоз.
Ureaplasma spp – нормальный обитатель организма человека, населяющий слизистые оболочки мочеполовых органов и вызывающий при снижении иммунитета воспаление урогенитального тракта. Когда количество микроорганизмов в отделяемом половых органов и уретры превышает определенный порог, болезнь начинает проявляться клинически: у женщин появляются симптомы вульвовагинита, а у мужчин — уретрита или простатита. После выявления микробов проводят типирование, в процессе которого определяют вид уреаплазм и их количество в организме.
Уреаплазмоз – бомба замедленного действия. Это инфекционное заболевание, передающееся преимущественно половым путем. Уреаплазмоз может протекать бессимптомно или же проявляться выраженными клиническими признаками при каждом обострении. Это довольно неприятная патология, приводящая к расстройству половой функции и бесплодию. Уреаплазма спп считается патогенным и вредным для организма микробом, передающимся половым путем.
При отсутствии своевременного и адекватного лечения уреаплазмоз приводит к развитию тяжелых последствий: циститу, артриту, спаечному процессу, бесплодию. Скорость развития этих патологий и осложнений в последние годы стремительно растет. Уреаплазма специес часто мешает супружеским парам стать родителями.
Ureaplasma spp — грамотрицательная специфическая коккобацилла из семейства микоплазм, представляющая собой переходную субстанцию от вируса к бактерии и не имеющая клеточной оболочки. Уреаплазма получила свое название благодаря способности гидролизировать мочевину.

Ureaplasma species может довольно долго персистировать на слизистой оболочке половых органов и никак не проявляться. Часто носители инфекции узнают об этом совершенно случайно во время медосмотра. Люди спокойно живут с ureaplasma spp всю жизнь, не подозревая об их наличии.
Под воздействием неблагоприятных факторов естественный баланс микроорганизмов в организме нарушается, уреаплазмы начинают интенсивно размножаться и проявлять свои патогенные свойства, вызывая различные недуги.
Факторы, способствующие заражению ureaplasma species:
- Изменение микрофлоры кишечника,
- Снижение лейкоцитов в крови,
- Ухудшение состояния кожи,
- Иммунодефициты,
- Хронические заболевания мочеполовых органов,
- Злоупотребление местными антисептиками,
- Кислотно-щелочной дисбаланс во влагалище женщины,
- Бактериальный вагиноз,
- ИППП,
- Прием антибиотиков и гормонов,
- Травмы мочеполовых органов,
- Частые стрессы,
- Переохлаждения,
- Беременность, роды.
Уреаплазма спп опасна тем, что она проходит через микропоры и является резистентной к ряду противомикробных препаратов. Бактерия внедряется в геном половых клеток и нарушает их функции.
Источником и резервуаром инфекции являются больные женщины и стойкие носители уреаплазм. Мужчины считаются временными носителями инфекции, способными заражать женщин во время близости.
Инфицирование ureaplasma spp. происходит несколькими путями:
- Половым — при орально-генитальном, вагинальном и анальном контакте,
- Вертикальным — от больной матери плоду во время беременности и родов,
- Гематогенным — через инфицированную плаценту и сосуды пуповины,
- Трансплантационным — при пересадке органов,
- Гемотрансфузионным — при переливании крови,
- Контактно-бытовым — в крайне редких случаях.
Уреаплазма спп чаще всего обнаруживается у женщин, имеющих несколько половых партнеров, готовящихся стать матерью, проходящих гормонотерапию, у социально неблагополучных лиц.
У здоровых людей уреаплазма спп никак не проявляется. При малейших неполадках в организме снижается иммунная защита, и появляются клинические признаки уреаплазмоза.
У мужчин уреаплазмоз обычно протекает по типу уретрита, эпидидимита, цистита, пиелонефрита. Ureaplasma species гнездятся у женщин во влагалище и в полости матки. Она вызывает вагинит, цервицит, эндометрит, неоплазию шейки матки, цервикальную недостаточность, уретральный синдром и недержание мочи. Пред- и постменструальные периоды — наиболее подходящее время для появления клинических признаков болезни. Чем моложе женщина, тем более выражена симптоматика уреаплазмоза.
Клинические признаки заболеваний, обусловленных ureaplasma species:
- У женщин появляются необильные выделения из влагалища без цвета и запаха, иногда с примесью крови; боль внизу живота, усиливающаяся во время полового акта и сразу после его; зуд и жжение в промежности; чувство переполнения мочевого пузыря и прочие дизурические симптомы. У них снижается либидо, и длительно не наступает беременность. Слизистая оболочка шейки матки при осмотре гиперемирована и отечна.
- Мужчины жалуются на мутные выделения из уретры без запаха, возникающие по утрам; зуд и жжение в промежности; боль внизу живота; дискомфорт при мочеиспускании; болезненность при прикосновении к мошонке и головке члена; снижение либидо. У мужчины с уреаплазмой возникает эректильная дисфункция, изменяется консистенция спермы, ухудшается подвижность сперматозоидов, происходит их разрушение. Сперматогенные клетки деформируются, текучесть спермы ухудшается.
Это симптомы острой формы патологии. При отсутствии своевременной и адекватной терапии они постепенно стихают, заболевание переходит сначала в подострую, а затем в хроническую форму. У больных остается лишь легкое жжение и дискомфорт в уретре и половых органах. Пациенты часто не замечают «легкие» симптомы и запускают инфекцию. Если болезнь не лечить, в органах малого таза могут появиться спайки, сужающие просвет маточных труб и закупоривающие семенной проток. Часто болезнь распространяется вверх по моче-половым путям.
Инфицированные беременные женщины часто не вынашивают ребенка, у них начинаются преждевременные роды и повышается риск развития послеродового эндометрита. Если произошло внутриутробное инфицирование плода, у новорожденного может развиться пневмония, гипотрофия, нейропатия.
Диагностика уреаплазменной инфекции у мужчин начинается с внешнего осмотра половых органов, пальпации мошонки, ректального обследования простаты. Затем у больного берут мазок из уретры, мочу и семенную жидкость и проводят микроскопическое исследование. УЗИ простаты и мошонки позволяет подтвердить или опровергнуть предполагаемый диагноз. У женщин осматривают влагалище и шейку матки, пальпируют яичники, проводят полное гинекологическое обследование. Микроскопия мазков из уретры, влагалища и шейки матки, а также УЗИ органов малого таза являются дополнительными диагностическими методами.
Лабораторная диагностика заболеваний, вызванных ureaplasma species:
- ПЦР — высокочувствительный, высокоточный и быстрый диагностический тест, позволяющий выявить фрагменты ДНК ureaplasma spp. Положительный результат ПЦР указывает на выявление следов инфекции в исследуемом образце в данный момент времени. Отрицательный результат указывает на то, что в биоматериале не обнаружена ДНК уреаплазмы. Если результат исследования положительный, то диагностику продолжают, поскольку ПЦР количественно не определяет возбудителя. В противном случае диагностику прекращают.
пример выявленных методом ПЦР Ureaplasma spp
Во время лечения уреаплазменной инфекции больным рекомендуют отказаться от половой жизни, придерживаться определенной диеты, не употреблять алкоголь. Спустя две недели после проведения терапевтического курса выполняют контроль излеченности.
-
Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».
- Иммуномодуляторы применяют для повышения иммунной защиты – «Полиоксидоний», «Амиксин», «Ликопид», «Иммуномакс».
- Используют противопротозойные и противогрибковые препараты для профилактики кандидоза – «Метронидазол», «Флуконазол», «Итраконазол», «Нистатин».
- Ферментотерапия и витаминотерапия.
- Диетотерапия – исключение из рациона острой, соленой и любой другой раздражающей пищи.
- Для лечения беременных женщин внутривенно вводят иммуноглобулины и проводят озонотерапию.
Кус лечения длится в среднем два месяца. Показателем излеченности является отрицательный результат ПЦР-диагностики, указывающий наполное уничтожение микробов в исследуемом образце. При более сильном поражении организма лечение могут продлить до полугода. Контрольный анализ на наличие уреаплазмы спп проводят через 2 недели и через месяц после окончания лечения.
Профилактические мероприятия, предупреждающие развитие уреаплазмоза:
- Использование презервативов,
- Обработка половых органов после секса антисептиками,
- Гигиена половых органов,
- Периодическое обследование на ИППП,
- Регулярное посещение гинеколога и уролога,
- Лечение хронических заболеваний мочеполовой сферы,
- Ведение здорового образа жизни,
- Укрепление иммунитета.
Ureaplasma species присутствует в организме практически каждого человека и спокойно уживается с другими бактериями, не причиняя вреда. Но это не значит, что можно не обращать внимание на таких «сожителей». Малейшее превышение допустимого количества данных микробов часто приводит к развитию индивидуальной реакции со стороны организма и становится причиной различных заболеваний.
Уреаплазма специес вызывает патологию у обоих половых партнеров. Каждому из них следует посетить врача, пройти диагностическое обследование, по результатам которого будет назначена интенсивная терапия.
источник

Они в отличие от других бактерий не имеют клеточных стенок и, следовательно, должны жить внутри клеток.
При этом в отличие от вирусов они могут быть убиты некоторыми антибиотиками. Тем не менее большинство антибиотиков бесполезны против уреаплазмы спп, так как эти лекарства работают путем повреждения клеточной стенки бактерии. Существует два самостоятельных вида уреаплазмы: Ureaplasma parvum и Ureaplasma urealyticum соответственно.
Против уреаплазмы эффективны тетрациклины или эритромицины, которые не действуют на стенку клетки.
Оба они относятся к условно-патогенным микроорганизмам, то есть могут вызывать различные заболевания, а могут присутствовать у совершенно здоровых людей. Уреаплазма спп является частой причиной возникновения венерических заболеваний, а также мышечных и суставных болей, жжения в желудке, хронического кашля, и хронической усталости.
Также эти микроорганизмы могут вызвать:
- паралич позвоночника;
- желчнокаменную болезнь;
- хроническую боль в горле;
- покраснение и зуд в глазах;
- боль при взгляде на свет и слепоту;
- артрит;
- повреждение мозга с симптомами отсутствия координации, головными болями и обмороком;
- кровянистые выделения между периодами менструации или маточные инфекции;
- камни в почках;
- тестикулярные боли;
- астму;
- преждевременные роды;
- высокое кровяное давление;
- полипы носа;
- заложенность носа у новорожденных;
- боли в животе.
Уреаплазмы являются возбудителями инфекции под названием «уреаплазмоз». Она передается при сексуальном контакте.
Первые симптомы уреаплазмоза:
- жжение при мочеиспускании у мужчин и женщин;
- постоянное ощущение того, что нужно помочиться у мужчин и женщин;
- ужасный дискомфорт, когда мочевой пузырь полон у мужчин и женщин;
- вагинальный зуд у женщин;
- зуд в половом члене у мужчин;
- неприятный запах из влагалища у женщин;
- прозрачные уретральные выделения у мужчин.
Другие симптомы включают:
- зуд в глазах;
- кашель или жжение в носу.
Шансы на выздоровление от уреаплазмоза высоки, если пациент начал лечение при появлении местных симптомов. Однако после многих месяцев отсутствия лечения инфекция может распространиться на другие части тела и вызвать повреждение нервов, суставов и мышц. Поэтому уреаплазмоз обязательно требует лечения.
Если пациент чувствует себя больным, и врачи не могут поставить диагноз, так как все лабораторные анализы и культуры не в состоянии выявить причину, это может быть заражение микоплазмами, хламидиями или уреаплазмами спп.
Почему уреаплазмоз так трудно диагностировать и лечить?
Большинство врачей не будут назначать пациентам антибиотики без лабораторного теста, который указывает на специфическую инфекцию. Но нет ни одного надежного теста для исключения или уменьшения масштаба заражения организма микоплазмами, хламидиями или уреаплазмами. Большинство антибиотиков не убивает эти организмы, а те, которые действуют на уреаплазмы, нужно принимать длительное время. Кроме того, многие инфицированные люди не принимают лекарства достаточно долго, чтобы вылечить заболевание, или тесно контактируют с инфицированным человеком и подвергаются риску повторного заражения.
В настоящее время, уреаплазмоз диагностируется, по крайней мере, одним из следующих способов:
- наличие уретральных выделений;
- положительный тест на следы лейкоцитарной эстеразы в моче, или, по крайней мере, 10 белых кровяных клеток в поле зрения;
- для мужчин рекомендуется пальпация мошонки и пальцевое ректальное исследование, особенно для пациентов пожилого возраста или при жалобах на боли в ректальной области;
- женщинам необходимо пройти гинекологическое обследование для подтверждения или опровержения наличия выделений и сдать кровь (для серологического анализа) и мазок (для ПЦР исследования) со слизистых половых органов.
После того как уреаплазмоз продержался в организме больного несколько лет, его становится чрезвычайно трудно вылечить и часто лечение занимает много месяцев.
Как лечить заражение уреаплазмами спп? Врачи часто назначают пациентам 500 мг азитромицина два раза в неделю и (или) доксициклин по 100 мг два раза в день.
Лечение может продлиться несколько месяцев или лет. Тем не менее, длительное лечение антибиотиками является спорным, и многие врачи не согласны назначать их продолжительным курсом. Поэтому каждый случай уреаплазмоза требует обсуждения с врачом.
Осложнениями уреаплазмоза могут стать:
- гипоксия плода, если зараженная женщина беременна;
- выкидыш;
- слишком ранние роды;
- цистит;
- эндометрит;
- орхит (поражение яичек) и эпидидимит (поражение придатков яичек) у мужчин;
- простатит.
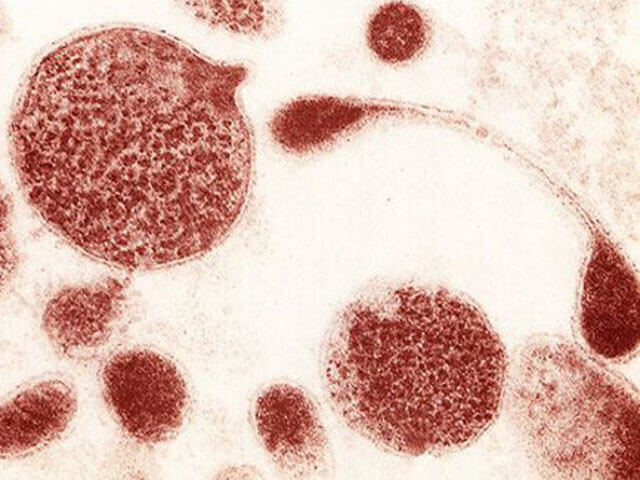
Роль mycoplasma spp в возникновении негонококкового уретрита привлекает к себе большое внимание врачей в последнее десятилетие. Многочисленные исследования позволяют сделать вывод, что микоплазмы гениталий являются частой причиной негонококкового уретрита и что их ликвидация связана с симптоматическими улучшениями у пациентов. Также mycoplasma spp является возбудителем микоплазменного цервицита (воспалительного процесса в шейке матки).
Несмотря на свои миниатюрные размеры микоплазмы гениталий имеют общие черты с другими патогенными бактериями, которые позволяют им вызывать заболевания, уклоняться от иммунного ответа через антигенную изменчивостью и легко развивается устойчивость к антимикробным агентам.
Хотя исследования показали, что микоплазмы вызывают симптоматические инфекции чаще, чем хламидии, остается спорным вопрос о том, вызывает ли микоплазменная инфекция осложнения уретрита у мужчин. Уже разработаны коммерчески доступные ДНК-тесты на микоплазмоз, результативность которых составляет до 97%, однако они еще не получили широкого распространения.
Поэтому диагностика микоплазмоза основана на:
- Гинекологическом осмотре женщин. В ходе осмотра выявляются обильные выделения, имеющие специфический едкий запах, воспаление слизистой оболочки стенок влагалища и шеечного канала.
- Урологическом осмотре мужчин.
- Бактериологическом или цитологическом мазке.
- Бактериологическом посеве выделений из влагалища или пениса.
Симптомы микоплазмоза:
- покраснение и зуд у наружного отверстия уретры;
- прозрачные или желтоватые выделения из влагалища или пениса;
- боль внизу живота или в области поясницы у женщин;
- боли в области мошонки у мужчин;
- боли при половом контакте у мужчин и женщин;
- жжение при мочеиспускании у мужчин и женщин.
Следует ли лечить mycoplasma spp? Да, так как микоплазмы являются важной причиной развития негонококкового уретрита, цервицита, и связанных с ними инфекций верхних половых путей. У mycoplasma spp не хватает клеточной стенки, и, следовательно, эта бактерия не чувствительна к антибиотикам, ориентированным на повреждение клеточной стенки.
Несмотря на то, что тетрациклины (в частности доксициклин) были использованы для лечения микоплазмоза в течение многих лет, эффективность данного антимикробного класса относительно невелика и есть свидетельства о том, что микоплазмы были к тетрациклинам малочувствительны.
Азитромицин из группы макролидов, в настоящее время является предпочтительным препаратом для лечения микоплазмоза и связанных с ним клинических синдромов из-за длительного периода полураспада лекарства, отличного проникновения в ткани, а также того факта, что его можно вводить в качестве лечения в однократной дозе (1 г).
Наиболее серьезным осложнением микоплазмоза является бесплодие у инфицированных мужчин и женщин.
Также возможно заражение новорожденного при прохождении через родовые пути роженицы. Это, в свою очередь, может привести к возникновению у ребенка пневмонии, энцефалита, септицемии или менингита.
источник
Столкнувшись с диагнозом уреаплазмоз, многие пациенты хотят выяснить, что это такое. Ureaplasma species – грамотрицательные бактерии, которые относятся к семейству Mycoplasmataceae. У них, как и у вирусов, отсутствует регидная клеточная стенка, что дает возможность этим микроорганизмам проникать через очень мелкие поры. Бактерия Ureaplasma паразитирует на мембранах эпителиальных клеток. Особенностью этих микроорганизмов является уреазная активность (способность разложения мочевины).
Под названием Ureaplasma species объединяются два вида бактерий: Ureaplasma urealyticum, Ureaplasma parvum. Любимым местом их обитания становятся органы мочеполовой системы. Гораздо реже эти микроорганизмы можно обнаружить в легочной ткани.
Впервые Ureaplasma spp была выявлена врачом Шепардом в 1954 году у пациента с уретритом. Изначально эти микроорганизмы были названы Т-микоплазмами (от слова tiny, что в переводе с английского языка означает крошечный). В ходе дальнейших исследований было обнаружено, что до 80% половозрелых людей, имеющих несколько партнеров, являются носителями этого микроорганизма.
Мнения врачей по поводу уреаплазмоза разделились. Многие считают, что лечение не имеет смысла, поскольку Ureaplasma spp, это условно-патогенный микроорганизм, и если он не вызывает неприятных симптомов, то и избавляться от него ненужно.
Существует несколько способов заражения уреаплазмой:
- Чаще всего Ureaplasma попадает в организм взрослого человека при незащищенном половом акте (вагинальном, анальном, оральном). Основным носителем заболевания являются женщины, с выраженными симптомами недуга, имеющие более двух половых партнеров за год. Лица мужского пола в большинстве случаев становятся временными переносчиками, но в этот период могут заражать своих партнеров.
- Ureaplasma может проникать в организм при трансплантации донорских органов. В очень редких случаях заражение происходит во время гемотрансфузии.
- Ureaplasma попадает в матку через плаценту, что может привести к воспалению стенок плодного пузыря или внутриутробному заражению плода и последующей врожденной пневмонии у малыша.
- Также ребенок может заразиться уреаплазмозом, проходя по родовым путям инфицированной матери. У 40% детей выявилась Ureaplasma в эндотрахеальных выделениях. Исследование проводились в течение 24 часов после родов.
Нельзя заразиться уреаплазмой бытовым способом, через постель или полотенца. Также невозможно получить заболевание при посещении сауны, бани, бассейна, общественного туалета или во время купания в открытом водоеме.
Ureaplasma species обнаруживается и начинает активно размножаться, вызывая неприятные симптомы в следующих случаях:
- Беспорядочные половые связи, и как результат — заражение другими венерическими болезнями.
- Заболевания, в результате которых происходят нарушения в работе иммунной системы.
- Хронические воспалительные процессы мочеполовой системы.
- Злоупотребление растворами Мирамистина или Хлоргексидина, которые используют для предотвращения заражения венерическими заболеваниями, передающимися при незащищенном половом акте.
- Применение антибиотиков, не влияющих на уреаплазму, кортикостероидов, оральных контрацептивов.
- Частые стрессовые ситуации, переохлаждение организма.
- Период беременности.
- Хронический простатит у мужчин.
- Повреждение слизистой оболочки уретры.
- Высокий уровень рН во влагалище у женщин.
У носителей уреаплазмы в большинстве случаев симптомы отсутствуют. При обследовании не выявляются патологии мочеполового тракта. В мазках из уретры, влагалища, канала шейки матки количество лейкоцитов в норме. Инкубационный период составляет около 19 дней. По истечению этого срока инфекция, попавшая в организм, может себя выявить. Если давность заболевания более двух месяцев, его расценивают, как хроническое.
Часто уреаплазма специес, попадая в организм мужчины, никак себя не проявляет, и определить ее наличие можно только после сдачи анализов. Но в том случае, если возникают благоприятные условия, она становится причиной болезней органов мочеполовой системы, сопровождающихся неприятными симптомами.
| Уретрит (в 30% случаев) | Недуг протекает вяло, часто наступает самоизлечение. Но он также может переходить в хроническую форму. Умеренное количество гнойно-слизистых выделений из полового члена, появляющихся после пробуждения. Боль при половом сношении. Жжение и зуд в области уретры. Резь во время мочеиспускания. Ноющая боль внизу живота. Ощущение наполненного мочевого пузыря после опорожнения. |
| Эпидидимит (в 10% случаев) | Острая боль, сосредотачивающая в области яичка. Отек и покраснение мошонки. Боли в мошонке при ходьбе. Подъем температуры. Суставно-мышечные боли. |
| Сексуально-связанные артриты (в 21% случаев) | Чаще всего болезнь поражает коленные суставы или лодыжки. Появляются болевые ощущения и отеки в этой области. Возникают трудности при ходьбе. Суставы плохо сгибаются. |
| Бесплодие (в 35% случаев) | Ureaplasma может паразитировать на шейках сперматозоидов, вызывая нарушение их подвижности и подталкивая к саморазрушению сперматогенные клетки. Также эти микроорганизмы выделяют фермент, оказывающий влияние на текучесть спермы. Они могут стать причиной эректильной дисфункции. |
Чаще всего у женщин Ureaplasma колонизируются во влагалище, при этом не вызывая никаких симптомов. Иногда эти микроорганизмы поселяются в матке, что более опасно.
В большинстве случаев Ureaplasma становится причиной нескольких гинекологических и урологических заболеваний отличающихся своими симптомами.
| Бактериальный вагиноз | Жжение и зуд в области вульвы. Обильные пенистые выделения серого цвета с характерным запахом тухлой рыбы. |
| Цистит | Частые мочеиспускания, при которых выделяется небольшое количество мочи. Боль и жжение во время проведения акта мочеиспускания. Ощущение того, что мочевой пузырь опорожнен не полностью. Болевые ощущения в области живота. Общее недомогание. В некоторых случаях меняется цвет мочи, и в ней может появляться кровь. |
| Цервицит | Тупая боль над лобком. Выделения из влагалища в виде слизи с примесью гноя. Неприятные ощущения во время полового акта. |
В 20% случаев инфицирование Ureaplasma species может вызвать заболевания органов малого таза. К таким болезням относят:
- Острый параметрит.
- Сальпингит и оофорит.
- Эндометрит.
При этом возникает боль в нижней части живота, происходит сбой менструального цикла, появляются выделения из влагалища и симптомы в виде повышенной температуры, озноба, головокружения и головной боли. У женщин поражение суставов встречается реже, чем у лиц мужского пола.
В период беременности иммунитет женщины работает не в полную силу, что дает возможность Ureaplasma активно развиваться и вызывать неприятные симптомы. Для того, чтобы это предотвратить, необходимо в период планирования обратиться за консультацией к гинекологу и провести лечение уреаплазмоза.
В некоторых случаях появление в организме уреаплазмы парвум или уреалитикум может стать причиной следующих патологий:
- Если заражение произошло в первом триместре беременности, то возможен выкидыш.
- На поздних сроках беременности возможно развитие цервикальной недостаточности и угрозы преждевременных родов (примерно у 30% женщин с таким диагнозом выявлена Ureaplasma urealyticum или parvum).
- Послеродовой эндометрит (выявляется у 10% женщин с уреаплазмозом).
- Послеродовая лихорадка.
Если произошло внутриутробное инфицирование плода через плаценту или при прохождении по родовым путям, то это может спровоцировать острую пневмонию, хроническую болезнь легких, сепсис или менингит. В некоторых случаях уреаплазма может негативно воздействовать на нервную систему малыша, вызывая у него неврологические заболевания. Также Ureaplasma может стать причиной внутриутробной гибели плода.
Для того, чтобы диагностировать заболевание, врач проводит опрос пациента. В дальнейшем женщин ждет гинекологический осмотр и взятие мазков из влагалища и цервикального канала.
Мужчинам проводят осмотр наружных половых органов, ректальное обследование простаты и пальпируют мошонку. Затем берут на анализ мочу, материал с уретры и семенную жидкость.
Визуально диагностировать заражение не удастся. Для того, чтобы его выявить, необходимо провести ряд исследований:
- Микробиологическое исследование. Материал берется со слизистой оболочки уретры (глубина 2 – 3 см). Его помещают в пробирки с питательной средой и инкубируют в термостате при температуре 37 градусов в течение суток. Затем исследуют с помощью микроскопа.
- Полимеразная цепная реакция ПЦР. Этот метод позволяет выявить ДНК уреаплазмы. Для исследования берут материал из уретры или влагалища. Результат анализа становится известным в течение 6 – 7 часов. Недостатком метода является то, что он не дает возможность определить количество и чувствительность уреаплазмы к антибиотикам. Также метод ПЦР дает положительный результат на протяжении 2 недель после окончания лечения.
- Иммуноферментный анализ. Материалом для анализа служит кровь из вены. С помощью серологического метода можно выявить антитела к антигенам уреаплазмы. Этот метод используется при бесплодии.
Многие врачи говорят о том, что микробиологическое исследование не всегда дает точный результат, так как определяется количество уреаплазмы не во влагалище или уретре, а на поверхности зонда или тампона. Также речь идет о том, что чувствительность к антибиотикам в пробирке и в организме отличается. Поэтому предпочтение отдается методу ПЦР. Это более чувствительный, быстрый и эффективный анализ для диагностики заболевания, чем микробиологическое исследование.
Принимать лекарственные препараты для лечения уреаплазмоза нужно в следующих случаях: наличие неприятных симптомов, титр уреаплазмы при проведении анализа составляет более 104 КОЕ/мл, частые выкидыши или угроза преждевременных родов, бесплодие, предстоящая хирургическая операция на мочеполовых органах, планирование беременности.
Лечиться нужно обоим половым партнерам, поскольку возможно повторное заражение уреаплазмой. Во время приема антибиотиков нельзя употреблять алкогольные напитки, так как это может стать причиной возникновения серьезных побочных эффектов. На период их применения нужно отказаться от сексуальных контактов.
Контрольное бактериологическое исследование у женщин проводят через неделю после окончания приема препаратов. А метод ПЦР можно применить через 14 дней. Для того чтобы убедиться в отсутствии в организме уреаплазмы контроль проводят в течение 2 – 3 менструальных циклов. Забор материала проводят через 2 дня после окончания месячных. У лиц мужского пола болезнь считается излеченной, если через четыре недели после окончания лечения Ureaplasma в мазках не выявлена.
Для того, чтобы избавиться от заболевания, используют антибиотики и препараты, способствующие улучшению работы иммунной системы. Чтобы выбрать препарат и схему терапии необходимо провести лабораторное исследование и выявить чувствительность микроорганизмов к антибактериальным средствам. Многие исследователи утверждают, что уреаплазма спп быстро приобретает устойчивость к препаратам.
Азитромицин (Суммамед, Кларитромицин, Вильпрафен, Эритромицин) Эти препараты относят к группе макролидов. Они быстро и эффективно помогают справиться с заболеванием.
Для того, чтобы избавиться от уреаплазмы, их назначают следующим образом:
- Кларитромицин 500 мг в день. Принимать препарат нужно в течение 1 – 2 недель, разделив суточную дозу на два приема.
- Вильпрафен 1,5 г в сутки, разделенных на три приема в течение 7 – 14 дней.
- Азитромицин по 500 мг в сутки в течение 6 дней или по 1 г в течение трех.
- Эритромицин по 2 г в сутки, разделенных на четыре приема в течение двух недель.
Эритромицин и Вильпрафен используется в том случае, если обнаруживают уреаплазмоза у беременных. Препараты этой группы обычно хорошо переносятся, но в некоторых случаях могут вызвать рвоту, тошноту, расстройство желудка или головокружение.
Доксициклин (Юнидокс Солютаб, Вибрамицин). Препараты относятся к группе тетрациклинов. Для лечения уреаплазмоза в первые сутки принимают 400 мг препарата, в дальнейшем дозу понижают до 200 мг, разделенных на два приема. Лечение продолжают в течение одной или двух недель.
Препараты этой группы эффективно борются с заболеванием. Очень хорошие результаты их применения у женщин с бесплодием. После приема им удавалось забеременеть и родить в срок без осложнений. Но нужно помнить о том, что примерно 33% штаммов уреаплазмы spp устойчивы к препаратам этой группы, поэтому в некоторых случаях нужно выбирать другие средства.
При приеме тетрациклинов часто возникают побочные эффекты со стороны пищеварительного тракта, в виде тошноты, рвоты, метеоризма. Также наблюдались случаи фотосенсибилизации кожных покровов. Препараты этой группы не рекомендуется использовать для лечения уреаплазмоза у беременных.
Офлоксацин (Тарицин, Авелокс, Пефлоксацин). Эти препараты относят к группе фторхинолонов. Они хорошо всасываются и в высоких концентрациях, содержатся в тканях организма, что позволяет быстро и эффективно избавиться от уреаплазмы. В последние годы до 30% этих микроорганизмов не чувствительны к тетрациклинам и макролидам.
Для лечения уреаплазмы препараты применяют следующим образом:
- Офлоксацин по 400 мг в сутки разделенных на два приема в течение одной или двух недель.
- Пефлоксацин по 600 мг раз в день в течение недели.
- Авелокс по 400 мг раз в сутки в течение 10 дней.
Также, как и тетрациклины, фторхинолоны не рекомендуется использовать во время беременности и кормления грудью. При их применении может возникать побочные эффекты со стороны желудочно-кишечного тракта и фотосенсибилизация.
Для того, чтобы избавиться от уреаплазмы, используют не только антибиотики. Чтобы организм мог справиться с заболеванием, назначают препараты улучшающие работу иммунной системы. Наиболее часто используют следующие препараты:
- Иммуномакс по 200 Ед в 1-й, 3-й, 8-й, 10-й день лечения антибиотиками.
- Полиоксидоний по 6 мг раз в сутки в течение первых трех дней, затем через день. На курс лечения понадобится 5 – 10 инъекций.
- Ликопид по 10 мг раз в сутки в течение двух или трех недель.
В 70% случаев Ureaplasma spp не является моноинфекцией, а проявляется на фоне других заболеваний. Поэтому для того, чтобы избавиться от неприятных симптомов, в комбинации с антибиотиками применяют противопротозойные препараты (Трихопол, Метронидазол) и противогрибковые средства (Флуконазол, Нистатин).
Для лечения уреаплазмоза у женщин могут также использоваться лекарственные препараты в виде суппозиторий. К таким средствам относят Тержинан, Бетадин, Гексикон. Их вводят глубоко во влагалище раз в сутки перед сном. Курс лечения составляет от 7 до 10 дней.
В дополнение к традиционным методам лечения используются и народные средства:
- Цветы ромашки и календулы смешивают в одинаковой пропорции. 5 г сырья заливают 500 мл кипятка и дают настояться час. Процеживают и используют для спринцевания и подмывания половых органов. Лечение продолжают в течение 10 дней.
- Небольшую головку чеснока измельчают, заливают 250 мл теплой воды и дают постоять полчаса. Процеживают и используют для спринцевания. Процедуры проводят в течение недели.
- Для лечения заболевания и поддержания иммунитета нужно ежедневно съедать 100 г свежих ягод клюквы или выпивать 50 мл свежего сока. Лечение продолжают месяц.
Для того, чтобы избежать заражения необходимо выполнять следующие рекомендации:
- Соблюдать правила личной гигиены.
- Во время половых контактов с ненадежными или новыми партнерами (в том числе и оральных) использовать презервативы.
- Если во время полового акта презерватив порвался, нужно применять антисептические средства, такие как Мирамистин.
- Для того, чтобы укрепить иммунитет необходимо правильно питаться и заниматься спортом.
- Нужно вовремя лечить все инфекционные заболевания для того, чтобы предотвратить их переход в хроническую форму.
При первых признаках уреаплазмоза нужно обратиться за консультацией к специалисту.
Ureaplasma species (spp., уреаплазма специес) – микроорганизм, занимающий промежуточное положение между вирусами и бактериями. Это возбудитель бессимптомной инфекции мочеполовой системы. Термин «species» объединяет паразитов ureaplasma parvum и ureaplasma urealyticum. Они персистируют на слизистой оболочке половых органов и мочевыводящих путей человека, вызывая при неблагоприятных условиях уреаплазмоз.
Ureaplasma spp – нормальный обитатель организма человека, населяющий слизистые оболочки мочеполовых органов и вызывающий при снижении иммунитета воспаление урогенитального тракта. Когда количество микроорганизмов в отделяемом половых органов и уретры превышает определенный порог, болезнь начинает проявляться клинически: у женщин появляются симптомы вульвовагинита, а у мужчин — уретрита или простатита. После выявления микробов проводят типирование, в процессе которого определяют вид уреаплазм и их количество в организме.
Уреаплазмоз – бомба замедленного действия. Это инфекционное заболевание, передающееся преимущественно половым путем. Уреаплазмоз может протекать бессимптомно или же проявляться выраженными клиническими признаками при каждом обострении. Это довольно неприятная патология, приводящая к расстройству половой функции и бесплодию. Уреаплазма спп считается патогенным и вредным для организма микробом, передающимся половым путем.
При отсутствии своевременного и адекватного лечения уреаплазмоз приводит к развитию тяжелых последствий: циститу, артриту, спаечному процессу, бесплодию. Скорость развития этих патологий и осложнений в последние годы стремительно растет. Уреаплазма специес часто мешает супружеским парам стать родителями.
Ureaplasma spp — грамотрицательная специфическая коккобацилла из семейства микоплазм, представляющая собой переходную субстанцию от вируса к бактерии и не имеющая клеточной оболочки. Уреаплазма получила свое название благодаря способности гидролизировать мочевину.
Любимым местом обитания ureaplasma species является мочеполовая сфера. В более редких случаях микроб поселяется в легочной или почечной ткани. Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum. Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Ureaplasma species может довольно долго персистировать на слизистой оболочке половых органов и никак не проявляться. Часто носители инфекции узнают об этом совершенно случайно во время медосмотра. Люди спокойно живут с ureaplasma spp всю жизнь, не подозревая об их наличии.
Под воздействием неблагоприятных факторов естественный баланс микроорганизмов в организме нарушается, уреаплазмы начинают интенсивно размножаться и проявлять свои патогенные свойства, вызывая различные недуги.
Факторы, способствующие заражению ureaplasma species:
- Изменение микрофлоры кишечника,
- Снижение лейкоцитов в крови,
- Ухудшение состояния кожи,
- Иммунодефициты,
- Хронические заболевания мочеполовых органов,
- Злоупотребление местными антисептиками,
- Кислотно-щелочной дисбаланс во влагалище женщины,
- Бактериальный вагиноз,
- ИППП,
- Прием антибиотиков и гормонов,
- Травмы мочеполовых органов,
- Частые стрессы,
- Переохлаждения,
- Беременность, роды.
Уреаплазма спп опасна тем, что она проходит через микропоры и является резистентной к ряду противомикробных препаратов. Бактерия внедряется в геном половых клеток и нарушает их функции.
Источником и резервуаром инфекции являются больные женщины и стойкие носители уреаплазм. Мужчины считаются временными носителями инфекции, способными заражать женщин во время близости.
Инфицирование ureaplasma spp. происходит несколькими путями:
- Половым — при орально-генитальном, вагинальном и анальном контакте,
- Вертикальным — от больной матери плоду во время беременности и родов,
- Гематогенным — через инфицированную плаценту и сосуды пуповины,
- Трансплантационным — при пересадке органов,
- Гемотрансфузионным — при переливании крови,
- Контактно-бытовым — в крайне редких случаях.
Половой путь распространения инфекции встречается чаще всего. Заражение обычно происходит во время незащищенного полового акта. Поскольку уреаплазмы — микроорганизмы очень мелкого размера, они свободно могут проникнуть даже через поры презерватива. У лиц, имеющих сильный иммунитет, патология развивается крайне редко.
Уреаплазма спп чаще всего обнаруживается у женщин, имеющих несколько половых партнеров, готовящихся стать матерью, проходящих гормонотерапию, у социально неблагополучных лиц.
У здоровых людей уреаплазма спп никак не проявляется. При малейших неполадках в организме снижается иммунная защита, и появляются клинические признаки уреаплазмоза.
У мужчин уреаплазмоз обычно протекает по типу уретрита, эпидидимита, цистита, пиелонефрита. Ureaplasma species гнездятся у женщин во влагалище и в полости матки. Она вызывает вагинит, цервицит, эндометрит, неоплазию шейки матки, цервикальную недостаточность, уретральный синдром и недержание мочи. Пред- и постменструальные периоды — наиболее подходящее время для появления клинических признаков болезни. Чем моложе женщина, тем более выражена симптоматика уреаплазмоза.
Клинические признаки заболеваний, обусловленных ureaplasma species:
- У женщин появляются необильные выделения из влагалища без цвета и запаха, иногда с примесью крови; боль внизу живота, усиливающаяся во время полового акта и сразу после его; зуд и жжение в промежности; чувство переполнения мочевого пузыря и прочие дизурические симптомы. У них снижается либидо, и длительно не наступает беременность. Слизистая оболочка шейки матки при осмотре гиперемирована и отечна.
- Мужчины жалуются на мутные выделения из уретры без запаха, возникающие по утрам; зуд и жжение в промежности; боль внизу живота; дискомфорт при мочеиспускании; болезненность при прикосновении к мошонке и головке члена; снижение либидо. У мужчины с уреаплазмой возникает эректильная дисфункция, изменяется консистенция спермы, ухудшается подвижность сперматозоидов, происходит их разрушение. Сперматогенные клетки деформируются, текучесть спермы ухудшается.
Это симптомы острой формы патологии. При отсутствии своевременной и адекватной терапии они постепенно стихают, заболевание переходит сначала в подострую, а затем в хроническую форму. У больных остается лишь легкое жжение и дискомфорт в уретре и половых органах. Пациенты часто не замечают «легкие» симптомы и запускают инфекцию. Если болезнь не лечить, в органах малого таза могут появиться спайки, сужающие просвет маточных труб и закупоривающие семенной проток. Часто болезнь распространяется вверх по моче-половым путям.
Инфицированные беременные женщины часто не вынашивают ребенка, у них начинаются преждевременные роды и повышается риск развития послеродового эндометрита. Если произошло внутриутробное инфицирование плода, у новорожденного может развиться пневмония, гипотрофия, нейропатия.
Диагностика уреаплазменной инфекции у мужчин начинается с внешнего осмотра половых органов, пальпации мошонки, ректального обследования простаты. Затем у больного берут мазок из уретры, мочу и семенную жидкость и проводят микроскопическое исследование. УЗИ простаты и мошонки позволяет подтвердить или опровергнуть предполагаемый диагноз. У женщин осматривают влагалище и шейку матки, пальпируют яичники, проводят полное гинекологическое обследование. Микроскопия мазков из уретры, влагалища и шейки матки, а также УЗИ органов малого таза являются дополнительными диагностическими методами.
Лабораторная диагностика заболеваний, вызванных ureaplasma species:
- ПЦР — высокочувствительный, высокоточный и быстрый диагностический тест, позволяющий выявить фрагменты ДНК ureaplasma spp. Положительный результат ПЦР указывает на выявление следов инфекции в исследуемом образце в данный момент времени. Отрицательный результат указывает на то, что в биоматериале не обнаружена ДНК уреаплазмы. Если результат исследования положительный, то диагностику продолжают, поскольку ПЦР количественно не определяет возбудителя. В противном случае диагностику прекращают.

пример выявленных методом ПЦР Ureaplasma spp
Во время лечения уреаплазменной инфекции больным рекомендуют отказаться от половой жизни, придерживаться определенной диеты, не употреблять алкоголь. Спустя две недели после проведения терапевтического курса выполняют контроль излеченности.
- Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов — «Азитромицин», «Сумамед», фторхинолоны — «Супракс», «Цифран».
- Иммуномодуляторы применяют для повышения иммунной защиты — «Полиоксидоний», «Амиксин», «Ликопид», «Иммуномакс».
- Используют противопротозойные и противогрибковые препараты для профилактики кандидоза — «Метронидазол», «Флуконазол», «Итраконазол», «Нистатин».
- Ферментотерапия и витаминотерапия.
- Диетотерапия — исключение из рациона острой, соленой и любой другой раздражающей пищи.
- Для лечения беременных женщин внутривенно вводят иммуноглобулины и проводят озонотерапию.
Кус лечения длится в среднем два месяца. Показателем излеченности является отрицательный результат ПЦР-диагностики, указывающий наполное уничтожение микробов в исследуемом образце. При более сильном поражении организма лечение могут продлить до полугода. Контрольный анализ на наличие уреаплазмы спп проводят через 2 недели и через месяц после окончания лечения.
Ureaplasma species — возбудитель урогенитальной инфекции, устойчивый к действию широкого спектра антибиотиков и не вызывающий стойкого иммунитета после лечения, с чем связаны частые рецидивы заболевания.
Профилактические мероприятия, предупреждающие развитие уреаплазмоза:
- Использование презервативов,
- Обработка половых органов после секса антисептиками,
- Гигиена половых органов,
- Периодическое обследование на ИППП,
- Регулярное посещение гинеколога и уролога,
- Лечение хронических заболеваний мочеполовой сферы,
- Ведение здорового образа жизни,
- Укрепление иммунитета.
Ureaplasma species присутствует в организме практически каждого человека и спокойно уживается с другими бактериями, не причиняя вреда. Но это не значит, что можно не обращать внимание на таких «сожителей». Малейшее превышение допустимого количества данных микробов часто приводит к развитию индивидуальной реакции со стороны организма и становится причиной различных заболеваний.
Уреаплазма специес вызывает патологию у обоих половых партнеров. Каждому из них следует посетить врача, пройти диагностическое обследование, по результатам которого будет назначена интенсивная терапия.
Видео: врач о уреаплазменной инфекции
Видео: мнение специалиста о уреаплазменной инфекции
Одной из самых распространенных скрытых инфекций является ureaplasma species (уреаплазма специес). При инфицировании человек может не испытывать особого дискомфорта и вести привычный образ жизни, заражая своих партнеров. При длительном течении ureaplasma spp у женщин вызывает воспалительные заболевания репродуктивных органов и способно стать причиной бесплодия, выкидышей и родовых осложнений. Обнаружить возбудителя можно с помощью лабораторных анализов. Лечение длительное и проводится посредством антибиотиков.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Уреаплазма специес – это микроорганизм, не имеющий клеточной оболочки и дезоксирибонуклеиновой кислоты (ДНК), поэтому он занимает промежуточное положение между бактериями и вирусами. Он провоцирует развитие бессимптомной инфекции мочеполовой системы. Термин «специес» объединяет паразитов двух видов — ureaplasma parvum (уреаплазма парвум) и ureaplasma urealyticum (уреаплазма уреалитикум), которые отличаются между собой. При проведении анализов наиболее часто выявляют уреаплазма специес, то есть сразу обе формы.
Микроорганизм относится к негонококковым возбудителям, что делает его особенно опасным для уретры. Заболевание, которое он провоцирует — уреаплазмоз — является распространенным и диагностируется примерно у 1/3 людей с воспалительными патологиями репродуктивных органов. Чтобы был поставлен такой диагноз, в анализах не должно быть выявлено других возбудителей венерических болезней.
В 70-е года 20 века уреаплазма считалась условно-патогенным микроорганизмом, который может присутствовать в микрофлоре здоровых женщин, поэтому лечение не проводилось. Современная российская медицина на основании длительных исследований пришла к выводу, что это заболевание необходимо устранить, особенно при планировании детей.
Колонизация уреаплазм вызывает ряд болезней мочеполовой системы:
Заболевание
Характеристика
Нет доказанных фактов, что уреаплазма вызывает воспаление влагалища, но ее часто обнаруживают в микрофлоре при вагините
Острый уретральный синдром
Микроорганизм уреаплазма способен вызывать частое и неудержимое мочеиспускание у женщин без патологических изменений в моче
Уреаплазму часто находят у женщин с поражениями шейки матки
Согласно исследованиям, существует связь между уреаплазмой, папилломавирусной инфекцией и неоплазией шейки матки
Уреаплазму часто обнаруживают у женщин с цервикальной недостаточностью, патологиями течения беременности и эндометритом. В редких случаях этот микроорганизм приводит к бесплодию.
Симптомы, диагностика и лечение скрытых инфекций у женщин
Основная причина инфекции – половой акт с зараженным партнером. Этот микроорганизм легко прикрепляется к клеткам и сперматозоидам и может попасть в верхние отделы мочеполовой системы женщины. Благодаря микроскопическим размерам он способен свободно проникать даже через поры презерватива.
Заболевание передается от больной женщины к плоду во время беременности и родов. У 30% новорожденных девочек, чьи матери инфицированы уреаплазмой, выявляют бактерии во влагалище и носоглотке. Существует низкий риск заражения бытовым путем, например, в общественном туалете или при посещении загрязненного бассейна.
Патогенные бактерии обитают на слизистых оболочках – в области половых органов и в редких случаях – в носоглотке, легочной и печеночной ткани. Поэтому для инфицирования достаточно поцелуя. Способствовать заражению могут следующие причины:
- Раннее начало половой жизни.
- Частая смена сексуальных партнеров.
- Прием гормональных препаратов.
- Сниженный иммунитет.
- Злоупотребление местными антисептиками.
- Переохлаждения.
- Ранее перенесенные венерические заболевания.
Заразиться уреаплазмой можно при переливании крови и пересадке органов, но основным путем передачи инфекции является половой акт.
Уреаплазма у женщин: причины возникновения, клиника, диагностика и лечение
Уреаплазма редко проявляет себя сразу после попадания в организм. Обычно первые симптомы можно заметить только при снижении иммунитета и гормональных сбоях, когда заболевание уже переходит в хроническую форму. Классическими признаками инфицирования являются:
- Мутные и слизистые выделения из влагалища.
- Тянущие боли внизу живота.
- Отек гениталий.
- Болезненность при мочеиспускании.
- Коричневые выделения.
- Жжение при опорожнении мочевого пузыря.
- Дискомфорт во время полового акта.
Женщины, страдающие уреаплазмозом, жалуются на выделения из влагалища и боли. Этот симптом свойствен многим венерическим заболеваниям и воспалительным неинфекционным патологиям мочеполовой системы. У некоторых женщин уреаплазма никак не проявляется, но они остаются источником инфекции.
Симптомы трихомониаза у женщин, диагностика и лечение заболевания
Для выявления уреаплазмы проводят несколько анализов:
- Полимеразная цепная реакция, или ПЦР (PCR, или polymerase chain reaction).
- Культуральное исследование.
- Иммуноферментный анализ.
ПЦР-диагностика позволяет выявить ДНК возбудителя в исследуемом материале, которым обычной служит отделяемое из половых органов (соскоб из канала шейки матки, уретры, стенок влагалища). Женщинам рекомендовано проводить Такой анализ до менструации или через 2 дня после нее. Положительный результат теста указывает на наличие уроплазматической инфекции. Отрицательный — не исключает присутствие возбудителя, а показывает ее отсутствие в материале.
Культуральное исследование проводят при положительном результате ПЦР-диагностики для определения общего количества микроорганизма и его чувствительность к антибиотикам. Анализ подразумевает помещение биоматериала в специальную питательную среду, где возможен активный рост уреаплазмы. Недостатком бактериального посева является его длительность проведения – около 8 дней. При расшифровке нормой считается 10 в 4 степени КОЕ/мл.
Иммуноферментный анализ определяет наличие антител в организме к тому или иному возбудителю и титр обнаруженных бактерий. Исследуемым материалом является кровь, которую помещают на специальную полоску с антигенами. Для получения данных обычно достаточно одного дня, но организм не всегда вырабатывает антитела, поэтому даже при наличии инфекции результат может быть отрицательным. Нормой является отрицательный результат.
При наличии жалоб пациентки на зуд и жжение в области половых органов врач назначает дополнительные обследования – анализ мочи, УЗИ органов малого таза, микроскопическое исследование микрофлоры. Это позволит выявить другие заболевания, развившиеся на фоне уреаплазмоза.
Во время планирования беременности женщинам рекомендовано сдать все анализы на половые инфекции. Многие пренебрегают этой процедурой и узнают о наличии уреаплазмы в период вынашивания ребенка. В таком случае требуется обязательное лечение, так как инфекция может быть передана плоду. Если у беременных уреаплазмоз является причиной воспалительных патологий репродуктивных органов, то у новорожденного он способен привести к следующим заболеваниям:
- Острая пневмония.
- Заражение крови (в редких случаях).
- Менингит.
- Бронхолегочная дисплазия.
Уреаплазмоз может стать основной причиной внематочной беременности, преждевременных родов, послеродового эндометрита, выкидыша. Чтобы этого не произошло, требуется незамедлительное лечение, а при большом количестве уреаплазмы в организме его назначают независимо от срока.
Лечение уреаплазмоза осуществляется антибиотиками. Этот микроорганизм нечувствителен к пенициллинам и цефалоспоринам, поэтому препаратами выбора являются доксициклин и макролиды, к которым относятся:
- Азитромицин.
- Кларитромицин.
- Джозамицин.
- Рокситромицин.
Если уреаплазмы имеют устойчивость к указанным препаратам, лечение проводится с помощью антибиотиков фторхинолонового ряда – Офлоксацин и Левофлоксацин. При беременности терапию осуществляют макролидами (Джозамицин), начиная не раньше 2-го триместра. Если заболевание имеет хронический характер, врач назначает 2-3 антибиотика, а длительность лечения доходит до нескольких месяцев.
Схемы терапии могут включать антибактериальные свечи или растворы для спринцевания. При снижении иммунитета назначают иммуномодуляторы – Циклоферон или Виферон. При длительном течении инфекции для профилактики образования спаек в малом тазу показаны ферменты – Лонгидаза, Вобэнзим.
Средняя длительность курса лечения составляет 20 дней. Во время терапии важно соблюдать диету и отказаться от соленых, жареных, острых и копченых блюд, алкоголя. Запрещены половые контакты. После окончания курса не менее чем через месяц женщине необходимо пройти повторное обследование. Если при ПЦР-диагностике уреаплазма будет снова обнаружена, подбирается новая схема терапии.
Лечение уреаплазмоза – длительный и дорогостоящий процесс, а после 20 дней приема антибиотиков очень часто ПЦР фиксирует другую форму микроорганизма, что требует повторного назначения препаратов.
Инфекции мочевыводящих путей всегда требуют комплексного и своевременного лечения, так как обладают склонностью к частым рецидивам. Третье место по распространенности среди заболеваний мочеполовой системы занимает уреаплазмоз, уступая только циститу и пиелонефриту (воспалению мочевого пузыря и почечных лоханок). Уреаплазмоз – это преимущественно острое воспаление стенок уретры и слизистых оболочек, выстилающих мочеиспускательный канал. Патология вызывается бактерией из группы условно-патогенных микроорганизмов — Ureaplasma urealyticum.
Ученые насчитывают несколько разновидностей уреаплазмы, но наиболее коварной считается уреаплазма специес (уреаплазма spp). Инфицирование данной бактерией сложно выявить клинически, так как воспаление часто протекает бессимптомно, что и отличает уреаплазму спп от других микроорганизмов этой условно-патогенной группы. Болезнь часто «маскируется» под другие нарушения мочевыводящей симптомы и даже венерические заболевания, поэтому диагностировать уреаплазму spp на ранней стадии практически невозможно.
Уреаплазма spp является нормальным обитателем слизистых оболочек органов мочеполовой системы и присутствует в организме человека на протяжении всей его жизни. Бактерия не имеет клеточной оболочки, поэтому она достаточно устойчива к воздействию антибактериальных препаратов и противомикробных средств. Микроб может существовать на слизистых оболочках мочевого пузыря, уретры, мочеточников. Большое количество уреаплазм может быть обнаружено на поверхности половых органов, почек. В редких случаях (преимущественно при затяжном течении уреаплазмоза) бактерия может обсеменять эпителиальные оболочки бронхолегочной ткани, печени и кишечника. Симптоматика в этом случае может быть смазанной, поэтому заниматься самолечением при возникновении патологических признаков со стороны этих органов нельзя.
Патогенная активность уреаплазмы spp проявляется при создании условий, благоприятных для ее размножения. В небольших количествах этот микроб всегда находится в латентном состоянии, а его активность подавляется клетками иммунной системы, но при снижении иммунитета численность бактериальных колоний стремительно увеличивается, и организм не может вырабатывать достаточное количество иммуноглобулинов для борьбы с инфекцией.
Анализ на уреаплазму — расшифровка
Причинами и неблагоприятными факторами развития бессимптомного уреаплазмоза специалисты считают:
- различные виды зависимостей от веществ с повышенной токсичностью (табачная и алкогольная зависимость, токсикомания, наркомания);
- необоснованный прием сильнодействующих препаратов и лекарств, содержащих гормоны (обычно такая ситуация наблюдается при самолечении);
- состояние хронического стресса, которое может быть спровоцировано напряженной психологической обстановкой в семье или на работе;
- хронические заболевания половых органов, мочевыводящих путей и венерические болезни;
- переохлаждение;
- неправильное питание, отсутствие режима и мероприятий, направленных на укрепление иммунной системы (закаливание, гимнастика, массаж).
Курение — одна из возможных причин
У женщин спровоцировать снижение местного иммунитета могут частые спринцевания, особенно с использованием антисептических растворов. Подмывание обычным мылом, использование средств, не предназначенных для ухода за интимной зоной, применение прокладок с ароматизаторами и красящими добавками – все это негативно влияет на микрофлору влагалища и может способствовать созданию благоприятных для размножения условий.
Обратите внимание! Беременность и роды являются факторами, провоцирующими естественное снижение иммунитета, включая местный иммунитет влагалища и мочеполовых путей, поэтому уреаплазмоз во время беременности выявляется у каждой шестой женщины, а после рождения ребенка – у каждой четвертой женщины.
Уреаплазма специес у женщин
Почти 80% случаев инфицирования уреаплазмой спп происходит во время половых контактов. Особенностью данного вида микоплазменных бактерий является очень маленький размер, поэтому в некоторых случаях они могут проникать в половые пути партнера даже через поры презервативов. Если у человека сильный иммунитет, заражения не произойдет, и микробы не будут подниматься вверх по мочевыводящему тракту, но при ослаблении защитных функций произойдет воспаление уретры или других органов мочеполовой системы.
В большинстве случаев заражение происходит во время половых контактов
Бытовым или контактным путем уреаплазмы обычно не передаются, но врачи не могут исключить данный способ на 100%, так как известны случаи, когда даже при отсутствии половых контактов происходило заражение (преимущественно – при пользовании предметами индивидуальной гигиены, посудой и другими вещами, принадлежащими больному).
Важно! Заразиться уреаплазмой можно во время переливания донорской крови, оперативного вмешательства или трансплантации внутренних органов, поэтому после подобных операций больной также нуждается в постоянном наблюдении и врачебном контроле не менее 30 дней.
Заразиться можно и во время переливания донорской крови
Уреаплазмоз во время беременности опасен не только возможными осложнениями (например, гломерулонефритом и воспалением мочевого пузыря), но и высокой вероятностью инфицирования плода и новорожденного. Бактерии могут проникать в ткани плода через системный кровоток матери, кровеносные сосуды и инфицированную плаценту. Риск заражения существует и во время прохождения ребенка по родовым путям, поэтому всем женщинам за 2-4 недели до родов необходимо сдать мазок на флору и пройти санацию влагалищных путей.
Молекулярно-биологическое исследование на Ureaplasma spp
Последствиями заражения уреаплазмой для ребенка могут быть:
- пороки сердца;
- заболевания крови (включая анемию и лейкоцитоз);
- врожденные дефекты внешности («волчья пасть», «заячья губа»);
- тяжелые нарушения в работе органов пищеварения;
- аномальное развитие органов мочеполовой системы.
Обратите внимание! У новорожденных, инфицированных уреаплазмой, с первых дней жизни наблюдаются проблемы со сном и аппетитом, поэтому такие дети в обязательном порядке должны проходить полное медицинское обследование с целью диагностирования возможных патологий.
Обследование у гинеколога
Несвоевременное лечение острого уреаплазмоза часто приводит к переходу болезни в хроническую форму, поэтому важно обращаться к врачу при обнаружении любых признаков возможного инфицирования. Опасность уреаплазмы спп в том, что инфицирование не проявляется типичными для уреаплазмоза симптомами, «маскируясь» под другие заболевания и патологии.
У женщин патология может иметь следующие признаки:
- гиперемия и отечность шейки матки (обнаруживается во время осмотра гинекологом);
- ощущение переполненности мочевого пузыря, сопровождающееся частыми позывами к мочеиспусканию при незначительном выделении мочи (около 5-30 мл за раз);
- жжение в паховой зоне и влагалищных путях;
- болезненность во время сексуальной близости;
- тянущие или тупые боли в нижней части живота.
Все эти признаки характерны только для острого периода. Если на данном этапе женщина не предпринимает никаких мер для борьбы с инфекцией, болезнь переходит в хроническую форму. Для хронического уреаплазмоза характерно небольшое жжение, возникающее периодически (преимущественно при плохой интимной гигиене или после опорожнения мочевого пузыря/кишечника), и дискомфорт во время половых контактов. Если инфекция распространилась на эндометрий матки, могут появиться признаки эндометрита и эндометриоза: межменструальные кровотечения, сильные боли внизу живота, повышение температуры.
У мужчин клиническая картина хронического заражения уреаплазмой spp также стертая, но при внимательно отношении к собственному организму заметить симптомы имеющейся патологии все-таки можно. Это могут быть нетипичные выделения из полового члена, болезненность пениса, отечность предстательной железы. Семенная жидкость становится менее текучей, может плохо пахнуть, ее количество также уменьшается. Меняется и химический состав спермы, а также количество активных сперматозоидов, что легко диагностируется при помощи спермограммы.
Клиника уреаплазмоза у мужчин
Важно! Косвенным симптомом заражения уреаплазмой может быть бесплодие, поэтому партнерам, желающим иметь детей, необходимо тщательно провериться на мочеполовые инфекции при отсутствии беременности в течение года регулярных половых контактов без использования презервативов и других средств предохранения. У женщин уреаплазмоз может быть причиной выкидышей, замирающей беременности или преждевременного начала родовой деятельности, поэтому даже единичные случаи неблагоприятного вынашивания плода также требует тщательного врачебного контроля.
Бесплодие — один из косвенных признаков заражения уреаплазмой
Основной лекарственной группой, применяющейся для лечения уреаплазмоза, являются антибактериальные средства, активные в отношении грамотрицательных бактерий вида Ureaplasma urealyticum. Средства пенициллинового ряда, являющиеся препаратами выбора для лечения большинства мочеполовых инфекций, малоэффективны для борьбы с уреаплазмой spp, поэтому врачи обычно назначают средства из группы фторхинолонов, макролидов и цефалоспоринов. Наиболее эффективные препараты и примерный режим дозирования перечислены в таблице.
Таблица. Антибиотики для лечения инфекций, вызванных уреаплазмой spp.
При подозрении на вторичное инфицирование грибками семейства Candida (урогенитальный кандидоз) могут применяться антимикотические средства местного или системного действия. Наиболее эффективными являются таблетки «Флуконазол» и «Миконазол». Для местной терапии используются противогрибковые средства с широким спектром активности в форме влагалищных свечей, капсул и таблеток, а также кремов и мазей («Тержинан», «Вагисепт», «Пимафуцин»).
«Тержинан» (таблетки для вагинального применения)
При частых рецидивах и стойком снижении иммунитета показано применение иммуномодуляторов, например, «Полиоксидония». Это иммуностимулятор в форме суппозиториев для вагинального или ректального введения, а также таблеток для внутреннего применения на основе азоксимера бромида. В тяжелых случаях используется лиофилизат для приготовления раствора, который вводится инъекционным способом.
Применять «Полиоксидоний» для лечения уреаплазменной инфекции необходимо по следующей схеме:
- по 1 таблетке 2 раза в день за полчаса до еды в течение 3-4 месяцев;
- 6-12 мг, предварительно растворенного в 2-4 мл раствора натрия хлорида 0,9%, внутримышечно 1 раз в день (1-2 раза в неделю);
- по 1 суппозиторию во влагалище или в прямую кишку 1 раз в день перед сном (перед введением в прямую кишку рекомендуется очистить кишечник).
Чтобы лечение было эффективным, терапию необходимо проходить обоим партнерам. Если человек ведет беспорядочную половую жизнь, все сексуальные контакты должны быть защищены презервативами.
Во время секса нужно пользоваться презервативами
Большое значение в лечении и профилактике уреаплазмоза имеет состояние иммунной системы, поэтому мероприятия, направленные на стимулирование активности иммунных клеток – одно из главных направлений в комплексном лечении инфекций, вызванных уреаплазмой спп.
источник

 появление мутных выделений с отталкивающим запахом;
появление мутных выделений с отталкивающим запахом;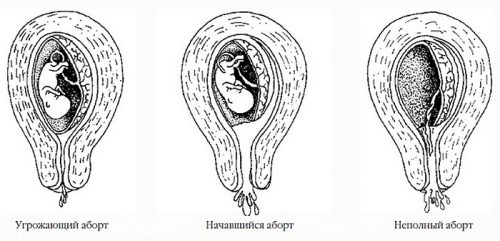
 Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».
Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».








