Есть множество видов женского бесплодия. Один из видов женского бесплодия — трубное бесплодие, которое вызвано либо органической, либо функциональной патологией маточных труб. Обычно, это происходит вследствие воспалительных процессов в женских половых органах, ответственных за репродуктивную функцию, а также из-за нарушений гормонального фона, связанных с дисфункцией яичников. Трубный фактор приводит к снижению или, наоборот, повышению сократительной активности маточных труб (гипертонус или гипотонус), а также может происходить ее полная дискоординация.
Причиной бесплодия маточных труб может быть их частичная или полная непроходимость. Яйцеклетка при этом не может пройти в маточные трубы, вследствие этого не может встретиться со сперматозоидами, оплодотворения не происходит и беременность наступить не может.
Непроходимость маточных труб (а также частичное прохождение маточных труб) может привести к внематочной беременности, поэтому необходимо своевременно выявлять и лечить заболевания половых органов, связанных с репродуктивной функцией организма. Но ни в коем случае не стоит лечиться самим, а следует обратиться к квалифицированному специалисту, который определит причину заболевания и только после получения результатов анализов (УЗИ, гистеросальпингография, эхография) назначит эффективное лечение. Процедура исследования маточных труб для лечения бесплодия также может проводиться с помощью лапароскопа, который вводится через небольшой надрез.
Если лечение трубного бесплодия осуществляется правильно, то в большинстве случаев женщина после этого сможет забеременеть и родить здорового ребенка.
Терапия по устранению трубного бесплодия включает употребление антибактериальных препаратов и препаратов противовоспалительного и рассасывающего действия. Кроме того, могут проводиться различные физиотерапевтические процедуры (парафиновые аппликации, ультрафиолетовые облучения, компрессы и так далее). Впрочем, иногда таким образом устранить непроходимость маточных труб невозможно и есть необходимость в хирургическом вмешательстве
Существует несколько оперативных методов для ликвидации непроходимости маточных труб. Конкретная операция, которую будет осуществлять врач, будет зависеть от месторасположения, размера и вида закупорки труб. Таким образом, операция может заключаться в следующих процедурах:- удаление поврежденной части фаллопиевой трубы, устранение рубцовой ткани или введение пластиковой трубки в целью разблокировки закупоренной части трубы и лечения заблокированных или пораженных маточных труб;- удаление больной части фаллопиевой трубы (сальпингэктомия) — это единственный метод по «ремонту» собственно маточной трубы. Остальные методы представляют собой хирургические способы создания отверстия в фаллопиевой трубе или блокировки открытия фаллопиевой трубы в матку;- трубный реанастомоз, применяемый для воссоединения фаллопиевых труб, разделенных в процессе трубной перевязки.
Многие женщины задаются вопросом, безопасна ли операция, направленная на лечение трубного бесплодия? Около 7-9% женщин, забеременевших после операции по устранению непроходимости маточных труб, имели внематочную беременность, однако, скорее всего, это произошло из-за уже имеющегося повреждения труб, а не из-за самой операции. А вот если женщине 35 лет и больше, то главный риск состоит в том, что, операция, реабилитация и дальнейшие попытки забеременеть естественным путем занимают много времени. Чем раньше начать лечение, тем лучше для женщины и ее будущего ребенка.
источник
Трубный фактор – это достаточно частая причина бесплодия женщины и занимает 35-40% в структуре всего женского бесплодия. Если беременность не наступает в течение полугода (при возрасте более 35 лет или 12 месяцев в возрасте до 35 лет) при регулярных половых контактах без применения контрацептивов, и исключены другие факторы бесплодия, то необходимо исследовать маточные трубы.
- Трубно-перитонеальный фактор
- Трубное бесплодие
- Перитонеальный фактор
- Строение маточных труб
- Чем обусловлен трубный фактор бесплодия
- Гидросальпинкс
- Лечение и ЭКО при трубном факторе
Бесплодие трубно-перитонеального генеза – это сочетание патологии фаллопиевых труб (или их отсутствие) и спаечного процесса в малом тазу. Часто эти две патологии сочетаются, так как развиваются на фоне различных воспалительных процессов в малом тазу.
Часто друг другом подменяют два понятия: «трубный фактор» и «непроходимость маточных труб». Проходимость маточных труб не исключает присутствие трубного фактора бесплодия. Труба может быть проходима, но сильно воспалена, нарушена перистальтика.
Перитонеальный фактор – это наличие спаек – тяжей из соединительной ткани между соседними органами (маткой, трубами, яичником, кишечником, мочевым пузырем).
Причины трубного-перитонеального фактора бесплодия:
- Инфекции: на первом месте стоят хламидиоз или гонорея. Инфекции убивают клетки эпителия и ворсинки внутри маточной трубы. Женщина может даже не подозревать, что заражена, ведь в большинстве случаев инфекция протекает без симптомов и признаков.
- Внутриматочные манипуляции: медицинские аборты, диагностические выскабливания полости матки, гидротубации маточных труб.
- Туберкулезный сальпингит выявляется у 1-2% пациенток с трубным бесплодием.
- Эндометриоз.
В норме фаллопиевы трубы расположены по обе стороны маточных углов. Они подхватывают яйцеклетку, которая выходит каждый месяц из фолликула яичника во время овуляции. Именно в трубе происходит оплодотворение яйцеклетки сперматозоидом.
Основная функция трубы для наступления беременности – транспорт оплодотворенной яйцеклетки в полость матки, где происходит имплантация. Происходит это благодаря перистальтическим поступательным движениям мышечного слоя и волнообразному движению реснитчатого эпителия.
Под трубным бесплодием подразумевают определенную группу патологических изменений в маточных трубах:
- непроходимость одной или двух фаллопиевых труб;
- их отсутствие;
- спайки в просвете труб, сужение просвета;
- наличие в трубах воспалительного экссудата – жидкости (гидросальпинкс);
- деформации, перекрут, изменение формы и длины;
- нарушение функции мерцательного эпителия слизистой;
- нарушение мышечного слоя трубы, в результате которого нарушается перистальтика и продвижение ооцита.
Часто самостоятельной беременности мешает воспаление маточной трубы со скоплением воспалительной жидкости в просвете. Орган растягивается, деформируется, образуется замкнутая полость. Гидросальпинкс диагностируют у 10-30% бесплодных пар. Это заболевание препятствует наступлению естественной беременности и беременности после искусственного оплодотворения, не только из-за механического препятствия, но из-за очага хронического воспаления.
- перенесенные инфекции;
- сальпингит – воспаление маточных труб;
- хирургические операции на трубах;
- эндометриоз;
- спаечный процесс в малом тазу.
Жидкость, образующаяся в результате гидросальпинкса токсична для эмбриона. Поэтому даже если одна из труб проходима и ее функции сохранены, в большинстве случаев эмбрион при естественной беременности и при ЭКО обречен на гибель. Кроме этого, экссудат постепенно небольшими порциями поступает в полость матки и может смыть оплодотворенную яйцеклетку и нарушить рецептивность эндометрия – эмбрион не сможет прикрепиться.
По этим причинам шансы на беременность при гидросальпинксе в протоколах ЭКО и крио протоколах очень низкие. Вместе с тем растут шансы на раннее невынашивание беременности.
Варианты лечения гидросальпинкса:
- радикальное оперативное лечение – удаление пораженной трубы;
- удаление жидкости и восстановление проходимости и противовоспалительная терапия;
- аспирация экссудата из маточной трубы.
В современной практике уже давно получены доказательства в пользу удаления очагов инфекции. Исследования подтверждают, что после удаления фалопиевых труб с патологией увеличиваются шансы на беременность в протоколах ЭКО (у женщин до 35 лет до 49%).
Восстановительные операции на трубах имеют кратковременный эффект и в скором времени снова рецидивирует гидросальпинкс. Если вы не планируете в дальнейшем беремененность, то гидросальпинкс не отразится на качестве жизни. А если вы планируете забеременеть, то нужно сделать выбор: труба или желанный ребенок.
Беременность при трубном и трубно-перитонеальном факторе на современном этапе развития репродуктивной медицины возможна и полностью закономерна.
источник
Далеко не всегда желание забеременеть осуществляется безо всяких проблем. Диагноз «трубное бесплодие» имеют около 30% женщин, которые не могут зачать ребенка. Это осложнение, как правило, появляется в результате непроходимости маточных труб. Однако, известно не мало случаев, когда после лечения трубного бесплодия у женщин появляется шанс стать матерью.
Женская бесплодность – это невозможность женщины детородного возраста произвести потомство. Существует две степени бесплодия:
- 1 степень — беременность не наступала ни разу;
- 2 степень бесплодия — беременности были в анамнезе.
Различают также абсолютное и относительное бесплодие: первое вызывается необратимыми аномалиями развития женской половой системы, второе поддается корректировке в ходе лечения. Трубное бесплодие считается относительным.
Бесплодие трубного генеза возникает из-за появления в маточных трубах спаек или жидкости, которые не дают созревшей яйцеклетки пройти в матку и мешают встрече со сперматозоидом, а соответственно, и самому зачатию.
Различают частичную и полную непроходимость труб. В случае если непроходима только одна из двух маточных труб или просвет не полностью перекрыт, то наступление беременности возможно.
При диагнозе «неполная непроходимость» возможность забеременеть все же существует, однако женщинам с таким диагнозам гинекологи, как правило, прописывают специальные препараты для стимуляции овуляции.
Известны случаи, когда непроходимость маточных труб вызывается врожденными патологиями развития матки, труб и придатков. Кроме того, существует немало причин, которые могут спровоцировать трубное бесплодие у изначально здоровой женщины. На первом месте среди причин находятся воспалительные заболевания женской половой системы. Перенесенные в анамнезе половые инфекции, наличие миомы, оперативные вмешательства, аборты, образование спаек в органах малого таза. Эндометриоз – еще одна из наиболее частых причин трубного бесплодия.
Встречаются случаи, когда данное заболевание не связано с вышеперечисленными факторами, а вызывается нарушениями гормонального фона или процесса метаболизма в организме.
В случаях, если маточные трубы полностью проходимы, но на некоторых их участках имеются сужения с нарушением функциональности или же трубы частично непроходимы, не стоит оставлять это без внимания, такие нарушения могут быть не менее опасны и могут стать причиной внематочной беременности. Подробнее о внематочной беременности
Зачастую женщина может и не догадываться о том, что страдает непроходимостью маточных труб, признаков болезни в принципе нет, обнаружить ее можно только посредством диагностики. Стоит обеспокоиться, если вас периодически беспокоят тянущие боли внизу живота – это может быть симптомом непроходимости труб и, следовательно, симптомом трубного бесплодия.
В настоящее время существует несколько методов диагностики трубного бесплодия, которые помогают определить, насколько непроходимы маточные трубы. Стоит отметить, что проводить диагностику следует только при полном отсутствии воспалительного процесса и инфекций в половой области.
Наиболее доступным и точным считается метод диагностики КГТ (кимографической гидротубации). Маточные трубы продувают при помощи специального аппарата, который имеет воздушный резервуар, что позволяет определить введенный объем воздуха.
Кимограф позволяет отмечать изменение давления в трубах и матки, на основе полученной кривой, доктор делает заключение о степени проходимости труб. Этот метод исследования позволяет не только определить состояние маточных труб, но и, является терапевтическим методом, обеспечивающим лечебный эффект, таким образом, получается, что женщина получает двойную пользу.
Следующий метод исследования, который мы рассмотрим – гистеросальпингография. Диагностика при помощи этого метода позволяет узнать о том, какая именно из труб непроходима и где сосредоточены спайки.
Во время этой процедуры в матку вводят специальное вещество, а затем делают снимки. Первый снимок делается сразу же, следующий через 10 минут, а заключительный по прошествии 24 часов с момента введения вещества. По результатам снимков врач делает заключение о состоянии маточных труб и матки.
Отметим, что гистеросальпингография может стать причиной обострения воспалительного процесса в полости матки и трубах, что в свою очередь может привести к разрыву маточной трубы. Именно поэтому, прежде чем принимать решение о методе исследования стоит проконсультироваться с гинекологом и узнать об альтернативных способах диагностики.
Также стоит учитывать, что женщинам с диагностированным бесплодием не рекомендуется подвергаться рентгеновскому излучению чаще, чем 2 раза в год.
Женское бесплодие трубного происхождения может быть диагностировано при помощи биконтрастной гинекографии, позволяющей выявить спайки, которые находятся вокруг яичников и маточных труб. Исследование рекомендуется проводить во второй половине цикла, однако, оно строго противопоказано женщинам страдающим пороком сердца, гипертонией, туберкулезом.
Не может быть проведена данная диагностика и при воспалении половых органов или маточном кровотечении. Этот метод довольно точно позволяет определить функции, которые способны выполнять трубы, а также незаменим для определения широты спаечного процесса.
Еще одним методом выявления патологий является лапараскопия. В процессе этого исследования изучаются ткани, которые участвуют в воспалительном процессе. Этот метод диагностики широко применяется при подготовке женщин к операции по восстановлению проходимости труб.
Итак, как видно из вышесказанного, в настоящее время в медицине применяется достаточное количество методов, позволяющих выявить непроходимость маточных труб и диагностировать трубное бесплодие. Но стоит помнить, что о методе диагностики лучше заранее проконсультироваться с вашим гинекологом, который поможет подобрать наиболее подходящий именно в вашем случае вариант.
Несмотря на то, что трубное бесплодие считается одной из самых сложных форм, способы борьбы с этим заболеванием существуют.
Прежде всего, женщин, которые обращаются с подозрением на бесплодие, обследуют на наличие инфекций, при выявлении которых назначают противовоспалительное лечение. Конечно, подобная терапия не способна справиться с проблемой бесплодия, но она является необходимой перед внутриматочными вмешательствами: диагностикой и лечением непроходимости труб.
Противовоспалительное лечение помогает в борьбе с инфекцией, а вот устранить последствия воспаления рекомендуется при помощи физиотерапии, которая способна восстановить нервные реакции в тканях, смягчает и даже удаляет спайки.
Продув маточных труб (гидротубация) – еще одна ступень в лечении трубного бесплодия. Но стоит помнить, что данная процедура, проводимая неоднократно, может стать причиной разрыва маточной трубы, поэтому она проводится строго по показаниям и под контролем лечащего врача.
Наиболее эффективным методом лечения трубного бесплодия считается оперативная лапароскопия, этот метод применяется для рассечения спаек, вызвавших непроходимость трубы. Метод имеет значительно больше преимуществ, нежели полостные операции: после проведенного вмешательства женщина быстро восстанавливается и возвращается к привычной жизни, риск для здоровья минимален, а рецидивов спаечной болезни практически не происходит.
Заметим, что оперативная лапароскопия может быть бесполезна в отдельных случаях.
Довольно часто встречаются ситуации, когда после проведенного лечения и восстановления проходимости труб женщина все равно не может забеременеть. Случается это, когда в трубах отсутствуют перистальтика или микроворсинки – такие трубы называются мертвыми.
Что же делать, если после лечения трубного бесплодия желанная беременность так и не наступила?
Если после лечения прошло два года и более, а беременность так и не наступила, то стоит обратиться к специалистам и подобрать другой способ решения проблемы. Трубное бесплодие является показанием для осуществления ЭКО.
Данная процедура начинается с отслеживания менструального цикла, затем проводят стимуляцию овуляции. Ведется тщательный контроль за созреванием яйцеклетки, чтобы вовремя ее извлечь.
Самым главным этапом является этап оплодотворения яйцеклетки и развитие эмбрионов. Если на этом этапе всё прошло удачно, эмбрион помещают в матку, где малыш продолжает расти и развиваться. Женщине прописывают определенные препараты, которые помогают поддерживать организм.
Подводя итог всему вышесказанному, хочется особо отметить, что одним из наиболее важных факторов в ходе лечения трубного бесплодия является психологический фактор. Только положительный настрой и ваша уверенность помогут справиться с проблемой. Следуйте указаниям врача и обязательно верьте в успех лечения!
источник
Нарушение проходимости маточных труб — распространенный диагноз, который нередко становится причиной женского бесплодия. Почему это происходит? Как лечить? Возможна ли беременность? На наши вопросы ответила Елена Львовна ШАМОВА, врач акушер-гинеколог Медицинского центра «АВИЦЕННА» Группы компаний «Мать и дитя», член Российской ассоциации гинекологов-эндокринологов и Международного общества по менопаузе.
Маточные трубы — арена зачатия. Этот парный орган – «трасса» для яйцеклетки на пути от яичника к матке и пункт назначения для сперматозоидов. Именно здесь, в фаллопиевых трубах, яйцеклетка встречается со сперматозоидом и происходит оплодотворение. Неудивительно, что при патологии маточных труб зачатие часто оказывается под угрозой.
В 20-30% бесплодия его причина — патологии маточных труб. Зачастую это связано со спайками в области малого таза, такой тип бесплодия называется трубно-перитонеальным. Трубное бесплодие возникает при непроходимости или отсутствии маточных труб или при нарушении их функции — за счет спазма или нарушения тонуса. При непроходимости трубы в просвете может скапливаться содержимое, за счет которого труба раздувается и полностью теряет свою функцию — формируется сактосальпинкс.
Чаще всего в непроходимости маточных труб «виноваты» воспаления, вызванные инфекциями, которые разрушают внутреннюю выстилку труб. При травмах или хирургических вмешательствах вокруг труб появляется неэластичная рубцовая ткань – спайки. Они сдавливают трубы снаружи и препятствуют проходимости.
Причинами трубного бесплодия могут быть:
- воспалительные процессы гениталий,
- операции на органах брюшной полости и малого таза (аппендэктомия, удаление кист яичников, операции на матке),
- послеродовые осложнения,
- воспалительные и травматические осложнения после абортов,
- эндометриоз брюшины и яичников,
- заболевания, передаваемые половым путем (гонорея, хламидиоз, микоплазменная инфекция),
- туберкулезные поражения труб.
Нарушение функции труб может возникать при хроническом стрессе, изменении синтеза половых гормонов (особенно их соотношения), при недоразвитии органов малого таза: генитальном инфантилизме.
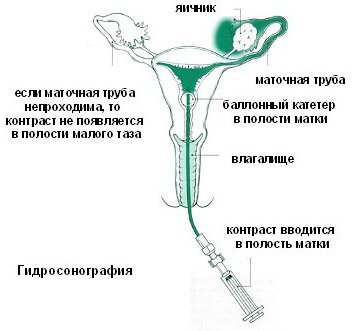
” В некоторых случаях контрастный раствор оказывает еще и лечебное действие: он буквально промывает трубы, разрывая и убирая мелкие спайки.
Наиболее точным методом диагностики, а во многих случаях – еще и одновременного хирургического лечения – является диагностическая лапароскопия. В ходе этой малоинвазивной операции при обнаружении частичной непроходимости труб хирург восстанавливает их структуру и удаляет спайки.
Для диагностики трубного бесплодия используют гистеросальпингографию — рентгеновский снимок с введением контрастного вещества в полость матки, осмотр труб под общим обезболиванием специальной камерой через прокол в пупке или во влагалище (лапароскопию, фертилоскопию). Заключительным этапом исследований, уточняющим состояние труб, является диагностическая лапароскопия.
Терапия зависит от течения заболевания: в каких-то случаях можно обойтись медикаментами и физиолечением, в каких-то – показано хирургическое вмешательство.
Консервативное лечение обосновано, если болезнь еще в самом начале и обширные спайки пока не появились. В этом случае задача терапии – убрать инфекцию, снять воспаление и предотвратить образование спаек. Как правило, назначают антибиотики, курсы электрофореза с рассасывающими препаратами.
Когда проходимость серьезно нарушена, назначают лапароскопическую операцию, в ходе которой удаляют спайки, сдавливающие трубы.
Лечение проводится консервативными и оперативными методами. При выявлении инфекций, передаваемых половым путём, проводится комплексное лечение пары, включающее антибактериальную, противовоспалительную, рассасывающую, физиотерапию и санаторно-курортное лечение.
Оперативное лечение более эффективно, чем консервативное и включает в себя лапароскопию и восстановление проходимости труб с помощью микрохирургических операций. Окончательно вопрос об удалении трубы решается во время операции. Неполноценный орган удаляется, поскольку оставление деформированной трубы, может привести к внематочной беременности, формированию гнойника, появлению новых спаек. Наличие сактосальпинкса снижает эффективность программ ЭКО. Есть данные, что реконструкция трубы при гидросальпинксе имеет смысл лишь при его небольших размерах, отсутствии выраженного спаечного процесса и при наличии фимбрий.
Противопоказания для реконструктивных операций на трубах:
- возраст старше 35 лет, длительность бесплодия свыше 10 лет,
- острые и подострые воспалительные заболевания,
- эндометриоз 3-4 степени по классификации AFS,
- спаечный процесс в малом тазу 3-4 степени по классификации Hulka,
- перенесенные ранее реконструктивно- пластические операции на маточных трубах,
- туберкулез внутренних половых органов.
При застарелом спаечном процессе, когда изменена внутренняя часть маточных труб и они серьезно деформированы, хирург может принять решение об удалении одной или обеих труб.
После удаления одной маточной трубы, при проведении полноценной реабилитации, возможно наступление беременности. Если отсутствуют или непроходимы обе трубы — показано использованием методов ЭКО.
Немедленная беременность после хирургического лечения противопоказана, сначала необходимо протий курс реабилитации. Это связано с тем, что сразу после перенесенного воспаления или операции риск внематочной беременности серьезно увеличивается.
” Если беременность наступила до завершения курса реабилитации, необходимо как можно раньше выяснить местонахождение плодного яйца, чтобы исключить внематочную беременность.
После операции проводятся процедуры, улучшающие местные и обменные процессы, препятствующие возникновению спаек. Продолжительность физиотерапевтического лечения – 1 месяц. В период применения физиотерапии и в течение 1-2 мес. после ее завершения обязательна контрацепция.
Общая продолжительность лечения трубного бесплодия с применением хирургических и консервативных методов должна быть не более 2-х лет, при отсутствии беременности в течение этого времени необходимо использование методов ЭКО. При проведении полноценной реабилитации после лечения трубного бесплодия – беременность обычно протекает благоприятно.
источник
Трубно-перитонеальный фактор, по статистике, является наиболее распространенной причиной женского бесплодия. Прежде чем более подробно поговорить о нем, давайте выясним, что собой представляют маточные трубы.
Автор: сеть центров репродукции и генетики Нова Клиник
Роль этого органа в процессе оплодотворения трудно переоценить. Именно в маточную трубу попадает ооцит после того, как выйдет из яичника. Затем яйцеклетка передвигается по ней навстречу сперматозоиду. Когда произойдет оплодотворение, эмбрион продолжит свой путь по направлению к матке, где надежно прикрепится к ее стенке.
В организме женщины имеются две маточные трубы, длина каждой из которых составляет примерно 11 сантиметров. Одним концом они соединяются с маткой, а другим (гораздо более широким, завершающимся воронкой) открываются в брюшную полость. Каждая воронка снабжена специальными небольшими наростами, которые чем-то напоминают бахрому. Их роль заключается в том, чтобы направить яйцеклетку, вышедшую из яичника, в просвет трубы. Передвигаться дальше ей помогают специальные реснички, которыми покрыта внутренняя поверхность органа.
Сразу нужно сказать, что факторов, способных спровоцировать нарушение деятельности фаллопиевых труб, очень много. Это любые оперативные вмешательства в области малого таза, различные инфекционные заболевания (допустим, ИППП или аппендицит), наличие очагов эндометриоза, воздействие вредных химических соединений, аборты, осложненные роды.
Если женщина обращается к врачу в связи с тем, что не может забеременеть, доктор назначает тщательное обследование, неотъемлемой частью которого является проверка проходимости маточных труб. Для этого проводят гистеросальпингографию (рентген) или эхогистеросальпингоскопию (ультразвуковое исследование). Кроме того, нужно определить, нет ли в малом тазу спаек, которые являются причиной перитонеального бесплодия. Лапароскопия позволяет не только уточнить наличие синехий, но и при необходимости сразу же скорректировать патологию.
К сожалению, нередко выявляются одновременно проблемы и с проходимостью, и с функционированием маточных труб. В этих случаях врач ставит диагноз «трубно-перитонеальное бесплодие».
Оперативное вмешательство, согласно статистическим данным, позволяет добиться восстановления репродуктивной функции только в одном случае из десяти. Как следствие, пациенткам с трубно-перитонеальным фактором бесплодия рекомендуют ЭКО.
Когда метод ЭКО только появился, показанием к проведению программы было именно трубно-перитонеальное бесплодие. Поскольку врачи сначала получают яйцеклетку путем пункции яичников, а позже переносят эмбрион сразу в полость матки, состояние фаллопиевых труб никак не влияет на успех процедуры. Как следствие, при изолированном трубно-перитонеальном факторе эффективность ЭКО очень высока. Однако нередко в процессе обследования выявляются и другие патологии, способные негативно повлиять на результат программы. Среди них, в частности, следует выделить:
- сальпингит, поскольку патологический процесс мог распространиться и на матку, с которой трубы сообщаются;
- гидросальпинкс (скопление жидкости в просвете трубы);
- эндометриоз (распространение клеток слизистой оболочки матки за пределами ее полости).
Существуют и другие факторы (возраст женщины, уровень половых гормонов, наличие эндокринных заболеваний, генетическое здоровье), которые оказывают влияние на успех ЭКО. Делать более определенные прогнозы может только лечащий гинеколог-репродуктолог на основе результатов проведенных исследований.
Автор: сеть центров репродукции и генетики Нова Клиник
источник
Трубное бесплодие. Есть ли шанс забеременеть при трубно-перитонеальном бесплодии? Симптомы и виды патологии и варианты ее лечения
Трубно-перитонеальный фактор бесплодия в нашей практике является наиболее частым. Что становится причиной непроходимости маточных труб? Этот вопрос задаёт каждая женщина, получающая заключение врача после процедуры гистеросальпингографии. И конечно самой частой причиной являются всевозможные органические нарушения, такие как спайки в малом тазу после перенесённых реконструктивно-пластических операций в малом тазу и брюшной полости, после перенесённых урогенитальных инфекций, хронических воспалительных заболеваний на придатках матки, эндометриоза, а также вследствие проведённых медицинских абортов.
На приёме при выяснении данных анамнеза мы сталкиваемся, например, с перенесённым в детстве острым аппендицитом, причём оперированным без каких-либо осложнений. А такое на первый взгляд незначительное хирургическое вмешательство может сыграть роковую роль в формировании трубного бесплодия. Различные диагностические и лечебные процедуры, такие как диагностическая лапароскопия, выскабливания полости матки, гидротубации, также оставляют неизгладимый след и формируют плотные фиброзные спайки, нарушающие анатомическое расположение маточных труб и их функцию.
Кстати, функция маточной трубы ещё более важна, и нарушение функции трудно определить какими-либо методами исследования. Это бывает вследствие гормонального дисбаланса, нарушениях в эндокринной системе органов, хроническом стрессе, а также при распространённом эндометриозе и хронической персистирующей урогенитальной инфекции.
Очень важным моментом является проблема расширенных маточных труб, так называемых гидросальпинксов. К сожалению, когда к нам на приём приходит пациентка с выявленным гидросальпинксом, бывает достаточно трудно убедить её в том, что такая расширенная маточная труба является источником хронической инфекции и препятствует наступлению беременности самым непосредственным образом. Такие маточные трубы мы рекомендуем удалить хирургическим путём и после операции уже становится возможным проведение методов вспомогательных репродуктивных технологий.
Лапароскопические реконструктивно-пластические операции на маточных трубах, восстанавливающие нормальное анатомическое расположение органов, проходимость маточных труб, удаляющие плотные фиброзные сращения, конечно эффективны, однако, мы относимся к таким операциям настороженно. Довольно часто нам приходится наблюдать неблагоприятные исходы таких операций. Возникают повторно гидросальпинксы в той же маточной трубе, которая когда-то была оперирована. Удивительно, что женщины умудряются несколько раз сознательно идти на операцию и несколько раз оперировать одну и ту же трубу. В итоге в такой трубе высока вероятность наступления внематочной беременности. И также такая изменённая труба не удаляется, а лишь вылущивается плодное яйцо. Нам известны случаи множества повторных внематочных беременностей в одной трубе.
После любых оперативных вмешательств конечно необходимо восстановительное лечение, включающее препараты, уменьшающие послеоперационное спайкообразование, улучшающие микроциркуляцию в сосудах малого таза, направленные на улучшение обменных процессов, восстановительные физиотерапевтические процедуры (электрофорез, ультразвук и др.)
Несомненно, что при любых видах трубно-перитонеального бесплодия, самым высокоэффективным и наискорейшим методом достижения беременности является программа ЭКО.
Трубное бесплодие обусловливают анатомофункциональные нарушения маточных труб, перитонеальное — спаечный процесс в области малого таза. Из-за их частого сочетания у одних и тех же больных данную форму женской инфертильности часто обозначают одним термином — трубно-перитонеальное бесплодие (ТПБ). На долю ТПБ приходится 20–30% всех случаев женского бесплодия.
Трубное бесплодие — возникает при отсутствии или непроходимости маточных труб или при их функциональной патологии — нарушении сократительной деятельности маточных труб (дискоординация, гипо- и гипертонус).
Этиология: воспалительные процессы гениталий; оперативные вмешательства на органах брюшной полости и малого таза (миомэктомия, резекция яичников, перевязка маточных труб); послеродовые осложнения (воспалительные и травматические); наружный эндометриоз; генитальные инфекции (хламидийная, гонорейная, микоплазменная, трихомонадная (герпетическая, цитомегаловирусная и др.).
Чаще всего органическая непроходимость маточных труб обусловлена инфекциями, передаваемыми половым путем. Урогенитальный хламидиоз вызывает воспалительный процесс в трубах и приводит к их окклюзии, что сопровождается деструкцией фимбрий и развитием гидросальпинкса, а воспалительная реакция вокруг труб приводит к уменьшению их подвижности, препятствующему нормальному захвату и продвижению яйцеклетки. Neisseria gonorrhoeae вызывает развитие слипчивого процесса и появление спаек в малом тазу. Микоплазмы обладают временной способностью адсорбироваться на клетках, прикрепляться к головке или средней части сперматозоида, изменяя его подвижность. Уреаплазма может проникать в верхние отделы половой системы с помощью носителей — сперматозоидов, вызывать сужение или облитерацию труб; указанные возбудители прикрепляются к клеткам мерцательного эпителия, оказывают на него токсическое действие, нарушая продвижение яйцеклетки в полость матки; уреаплазмы также уменьшают подвижность сперматозоидов, ингибируют их пенетрацию в яйцеклетку. Вирусы вызывают ослабление местного иммунитета с активацией интеркуррентной инфекции.
Перитонеальное бесплодие — это бесплодие, обусловленное спаечным процессом в области придатков матки. Частота пери-тониального бесплодия составляет 40 % всех случаев женского бесплодия. Перитонеальная форма бесплодия возникает в результате воспалительных заболеваний внутренних половых органов, оперативных вмешательств, наружного эндометрио-за.
При этом наблюдаются морфологические изменения труб: очаги склерозирования их стенки, чередующиеся с очагами лимфоцитарной инфильтрации диффузного характера; выявляются хронический васкулит, дискомплектация мышечных волокон, редукция капилляров, артериосклероз, варикозное расширение венул; отмечаются дистрофические изменения нервных волокон, деформация просвета трубы с образованием микрокист, дивертикулов, отложением солей извести в слизистой оболочке маточных труб.
У больных с эндометриозом наряду с патологией оогенеза в яичниках и выявлением дегенеративных ооцитов создаются неблагоприятные интраперитонеальные условия для гамет и эмбриона. Перитонеальная жидкость при эндометриозе содержит повышенное количество Т-клеток, продуцирующих у-интерферон, и активированных макрофагов, что препятствует репродуктивным процессам. При эндометриозе нарушается захват яйцеклетки маточной трубой сразу после овуляции и транспорт гамет и эмбриона по маточной трубе; это обусловлено изменениями функциональной активности труб вследствие гиперпродукции эндометриоидными очагами простагландина F2a. Бесплодие при эндометриозе может быть первичным и вторичным как при ановуляции и недостаточности желтого тела, так и при нормальном двухфазном цикле.
У больных с перитонеальным эндометриозом и бесплодием на эпителиоцитах эндометрия в позднюю секреторную фазу обнаружены многочисленные ворсинки и реснички. Сохранение микроворсинчатого покрова отражает недостаточность секреторной трансформации эндометрия вследствие недостаточности лютеиновой фазы при этом заболевании. Нарушение секреторной трансформации и связанная с этим деформация микро-рельефа эпителиоцитов эндометрия при эндометриозе могут приводить к невынашиванию беременности или бесплодию. Микроворсинки и реснички являются препятствием для полноценной нидации оплодотворенной яйцеклетки в полости матки, что приводит к прерыванию беременности в ранние сроки.
Функциональная патология маточных труб встречается при :
♦ психоэмоциональной неустойчивости;
♦ хроническом стрессе;
♦ изменении синтеза половых гормонов (особенно их соотношения), нарушении функций коры надпочечников и симпато-адреналовой системы, гиперандрогении;
♦ уменьшении синтеза простагландинов;
♦ увеличении метаболизма простациклина и тромбок-сана;
♦ воспалительных процессах и операциях на органах малого таза.
Причиной непроходимости маточных труб могут быть как их функциональные расстройства, так и органические поражения. К функциональным расстройствам маточных труб относят нарушения их сократительной активности (гипертонус, гипотонус, дискоординацию) без очевидных анатомоморфологических изменений.
Органические поражения маточных труб имеют визуально определяемые признаки и характеризуются непроходимостью на фоне спаек, перекрутов, перевязки (при ДХС), сдавлении патологическими образованиями и др.
К нарушению функции маточных труб приводит :
- гормональный дисбаланс (в особенности на фоне нарушения синтеза женских половых стероидов и гиперандрогениях различного происхождения);
- стойкие отклонения в симпатоадреналовой системе, провоцируемые хроническим психологическим стрессом по поводу бесплодия;
- локальное накопление биологически активных веществ (простагландинов, тромбоксана А2, ИЛ и др.), усиленно образующихся при хронических воспалительных процессах в области матки и придатков, провоцируемых персистирующей инфекцией или эндометриозным процессом.
Причинами органических поражений маточных труб и перитонеальной формы бесплодия служат, как правило, перенесённое ВЗОМТ, оперативные вмешательства на матке, придатках, кишечнике (в том числе аппендэктомия), инвазивные диагностические и лечебные процедуры (ГСГ, кимопертубация, гидротубация, диагностические выскабливания), воспалительные и травматические осложнения после абортов и родов, тяжёлые формы наружного генитального эндометриоза.
Для диагностики ТПБ прежде всего имеет значение анамнез: указание на перенесённые ИППП и хронические воспалительные заболевания половых органов, выполнявшиеся оперативные вмешательства на органах малого таза, особенности течения послеабортных, послеродовых, послеоперационных периодов, наличие синдрома тазовых болей, альгодисменореи, воспалительных урогенитальных заболеваний у партнёра.
ТПБ можно заподозрить и у пациенток с эндокринным бесплодием, у которых не происходит восстановление естественной фертильности в течение 1 года после начала адекватно подобранной гормональной терапии. При гинекологическом обследовании о ТПБ свидетельствуют признаки спаечного процесса: ограничение подвижности и изменение положения матки, укорочение сводов влагалища.
Для диагностики наличия трубно-перитониального бесплодия и его причин используют клинико-анамнестический метод, выявление возбудителя ИППП, гистеросальпингографию, лапароскопию, сальпингоскопию.
Заключительным этапом исследований, окончательно уточняющих наличие/отсутствие ТПБ, служит диагностическая лапароскопия. Её проводят в обязательном порядке при подозрении на ТПБ и эндометриоз, причём независимо от результатов ГСГ (если такое исследование проводилось). Диагностическую лапароскопию назначают также пациенткам с эндокринным (ановуляторным) бесплодием через 6–12 мес гормональной терапии, обеспечивающей восстановление овуляции, но не приводящей к преодолению бесплодия. Кроме того, диагностическую лапароскопию используют и у пациенток с предварительным диагнозом необъяснимого бесплодия, причину которого не удаётся заподозрить при исходном поликлиническом обследовании.
Лечение трубно-перитониального бесплодия проводится консервативным и оперативным путем.
1. При обнаружении ИППП проводится комплексная этиопатогенетическая терапия, направленная на элиминацию возбудителя, вызвавшего воспалительный процесс органов малого таза.
2. Иммунотерапия (приложение), поскольку при хронических воспалительных процессах придатков матки большое значение имеют иммунологические нарушения.
3. Рассасывающая терапия, включающая общее и местное (тампоны, гидротубации) применение биостимуляторов, ферментов (вобензим, серта, лидаза, трипсин, ронидаза и др.), глю-кокортикоидов.
Как разновидность местной терапии используются гидротубации с ферментами, антибактериальными средствами, гидрокортизоном. К сожалению, клинический опыт продемонстрировал как недостаточную эффективность этого метода лечения трубного бесплодия, так и частое возникновение осложнений (обострение воспалительных процессов, гидросальпинксы, нарушение строения и функции клеток эндосальпинкса, снижение способности трубы к перистальтическому перемещению яйцеклетки).
4. Физиотерапия при трубно-перитониальном бесплодии.
1. Лекарственный электрофорез с применением солей I,Mg, Ca, ферментных препаратов и биогенных стимуляторов, ежедневно, № 10-15.
2. Улътрафонофорез органов малого таза. В качестве контактных сред применяют препараты лидазы, гиалуронидазы, террилитина, 2-10 % масляного раствора витамина Е, ихтиола, индометациновой, нафталановой,гепароидной, гепариновой, троксевазиновой мази, 1 %йодида калия на глицерине. Воздействуют на нижние отделы живота, ежедневно, № 15.
При наличии вагинального электрода воздействуют через задний или боковые своды — в зависимости от преимущественной локализации спаечного процесса.
3. Электростимуляция матки и придатков — вагинальный электрод (катод) вводят в зеркалах в задний свод влагалища, другой (анод) — площадью 150 см2 располагают на крестце. Используют прямоугольные монОполяр-ные импульсы, частота 12,5 Гц по 5-6 мин, ежедневно № 10-12, начиная с 5-7 дня МЦ.
4. КВЧ-терапию трубно-перитонеального бесплодия начинают через 1 мес. после хирургического лечения, с 5-7 дня МЦ. 3 раза каждый день с 2-часовым перерывами, на курс 30 процедур. При этом улучшается гемодинамика в сосудистом бассейне малого таза.
5. Гинекологические орошения — используют сероводородные, мышьяковистые, радоновые или азотные, кремнистые, слабоминерализированные минеральные воды; Ґ = 37-38 °С, 10-15 мин, через день, № 12.
6. Гинекологический массаж используют ежедневно, № 20- 40 (приложение 5).
7. Грязевые апликации на «триггерную» зону, t° = 38-40 °С; тампоны влагалищные грязевые (39-42 °С), 30-40 мин, через день или 2 дня подряд с перерывом на 3-й день, №10-15.
8. Абдоминально-влагалищный вибромассаж — усиливает тканевой обмен, повышает проницаемость клеточных оболочек и улучшает процессы диффузии, что способствует улучшению кровотока и лимфооттока, трофики тканей, препятствует возникновению слипчивых процессов, приводит к разрыву ранее образовавшихся спаек. Процедуры проводят ежедневно, на курс 10-12 процедур.
Методы оперативного лечения трубно-перитонеального бесплодия более эффективны, чем консервативная терапия и включают в себя: лапароскопию, микрохирургические операции и селективную сальпингографию с чрезкатетерной реканализацией маточных труб.
Лапароскопия имеет преимущество перед другими методами оперативного лечения бесплодия, поскольку позволяет не только диагностировать факт и причину непроходимости маточных труб (с помощью осмотра и проведения хромосальпингоскопии), но и сразу же проводить оперативное восстановление их проходимости (сальпинголизис, сальпингостомия и др.).
В лечении ТПБ используют как оперативную лапароскопию (дополняемую в послеоперационном периоде восстановительной терапией и стимуляторами овуляции), так и ЭКО.
Лапароскопические реконструктивнопластические операции ставят задачей восстановление анатомической проходимости маточных труб, их могут назначать пациенткам с ТПБ, не имеющим противопоказаний к хирургическому лечению. ЭКО используют либо при исходно установленной бесперспективности выполнения любых реконструктивнопластических операций (у пациенток с отсутствием маточных труб или при их глубоких анатомических изменениях), либо после констатации неэффективности преодоления ТПБ с применением эндохирургии.
В зависимости от характера выявленных патологических изменений при лапароскопических реконструктивнопластических операциях освобождают маточные трубы от сдавливающих их спаечных сращений (сальпинголизис), восстанавливают вход в воронку маточной трубы (фимбриопластика) или создают новое отверстие в заращённом ампулярном отделе трубы (сальпингостомия). При перитонеальном бесплодии выполняют разделение и коагуляцию спаек. Параллельно при лапароскопии устраняют обнаруживаемую сопутствующую хирургическую патологию (эндометриоидные гетеротопии, субсерозные и интрамуральные миомы, ретенционные образования яичников).
1. Фимбриолизис — освобождение фимбрий трубы из сращений.
2. Сальпинголизис- разделение сращений вокруг труб, ликвидация перегибов, искривлений.
3. Сальпингостоматопластика — создание нового отверстия в трубе с запаянным ампулярным концом.
4. Сальпингосальпингоанастомоз — резекция части трубы с последующим соединением конец в конец.
5. Пересадка трубы в матку при непроходимости в интерстициальном отделе.
Противопоказания к хирургическому лечению ТПБ с целью восстановления естественной фертильности:
- возраст старше 35 лет, длительность бесплодия свыше 10 лет;
- острые и подострые воспалительные заболевания;
- эндометриоз III–IV степени по классификации AFS;
- спаечный процесс в малом тазу III–IV степени по классификации Hulka;
- перенесённые ранее реконструктивнопластические операции на маточных трубах;
- туберкулёз внутренних половых органов.
*Противопоказания к микрохирургическим операциям:
1. Абсолютные:
кровотечение из половых путей;
активный воспалительный процесс;
недавние операции на половых органах;
туберкулез гениталий.
2. Относительные:
возраст больной старше 35 лет;
длительность трубного бесплодия более 5 лет;
частые обострения воспалительных процессов придатков матки и острый воспалительный процесс, перенесенный в течение предыдущего года;
наличие больших гидросальпинксов;
резко выраженный спаечный процесс в малом тазу;
пороки развития матки;
внутриматочные новообразования.
Относительно целесообразности использования операции сальпингостомии при наличии гидросальпинкса нет единой точки зрения. Существует мнение, что выполнение реконструкции трубы при гидросальпинксе имеет смысл лишь при его небольших размерах (менее 25 мм), отсутствии выраженного спайкообразования в области придатков и при наличии фимбрий.
При поражении маточных труб в истмическом и интерстициальном отделах, как и при абсолютном трубном бесплодии (при отсутствии маточных труб, туберкулёзном поражении внутренних половых органов), рекомендуют ЭКО. В послеоперационном периоде для повышения эффективности эндоскопических операций могут быть использованы восстановительные физиотерапевтические процедуры, направленные на активацию местных и общих обменных процессов, нормализацию микроциркуляции, профилактику послеоперационного спайкообразования (электрофорез цинка и меди, ультразвук в импульсном режиме, токи надтональной частоты). Продолжительность физиотерапевтического лечения составляет 1 мес. В период применения физиотерапии и в течение 1–2 мес после её завершения обязательна контрацепция. В последующем при отсутствии беременности в течение ближайших 6 мес целесообразно переходить к лечению с использованием индукторов овуляции, назначаемых в 4–6 циклах. Общая продолжительность лечения ТПБ с применением хирургических и консервативных методов не должна превышать 2 лет, после чего при сохраняющейся инфертильности пациенток рекомендуют направлять на ЭКО.
*Недостаточная эффективность микрохирургических операций на маточных трубах связана с частым развитием спаечного процесса в послеоперационном периоде, что приводит к возобновлению непроходимости труб.
Селективная сальпингография с чрезкатетерной реканализацией при обструктивных поражениях проксимальных отделов маточных труб, применяется редко из-за высокой частоты осложнений (перфорация трубы во время манипуляции проводником, инфекционные осложнения, эктопическая беременность в ампулярных отделах труб).
Профилактика ТПБ заключается в предупреждении и эффективном лечении воспалительных заболеваний половых органов, рациональном ведении родов и послеродового периода, проведении реабилитационных мероприятий в ранние сроки после гинекологических операций.
Если обратить внимание на статистику, можно отметить, что трубно-перитонеальное бесплодие – это патология, которая диагностируется в 40% случаях у женщин, обратившихся за медицинской помощью.
Основная причина развития такой патологии заключается в наличии воспалительных процессов, локализирующихся в органах малого таза. При неоказании своевременной медицинской помощи воспаление переходит в хроническую форму. Это также случается, если внутрь проникает инфекция или в результате неудачного прерывания беременности.
В некоторых случаях развивается трубно-перитонеальное бесплодие, если:
- Нарушается моторика фаллопиевых труб;
- Ранее проводились операции на органах брюшной полости;
- Имеется эндометриоз.
К числу самых опасных инфекционных заболеваний относят гонорею, генитальный герпес, хламидиоз, микоплазмоз, уреаплазмоз, трихомониаз и цитомегаловирус. Женщина должна понимать, что многие такие болезни могут протекать в скрытой форме. Обнаружить их можно будет только после сдачи анализов и прохождения соответствующего обследования. Положительный результат обеспечен, если лечение будут проходить оба супруга.
Если воспалительный процесс сопровождается активностью инфекции, то риски образования спаек будут очень высоки. В результате такого явления яйцеклетка не сможет нормально продвигаться по маточным трубам, что и является причиной для постановки диагноза бесплодие трубно перитонеального генеза.
Предрасположенность женщины к зачатию может снижаться по таким причинам:
- Плохая проходимость маточных труб или трубное бесплодие;
- Наличие спаек в области малого таза или трубно перитонеальный фактор бесплодия;
- Сочетание двух предыдущих причин.
Непроходимость фаллопиевых труб может быть следствием органических поражений или функциональных нарушений.
К ряду таких причин относят:
- Последствия операций на внутренних половых органах, в частности это касается миомэктомии и резекции яичников;
- Проникновение болезнетворных микроорганизмов и инфекций, становящихся причиной развития воспалительных процессов. Это могут быть венерические заболевания, аппендицит или перитонит;
- Послеродовые осложнения;
- Последствия искусственного прерывания беременности.
- Простагландины не проходят процесс метаболизма;
- Работа надпочечников нарушена;
- Систематическое переживание стрессовых ситуаций;
- Нарушение объединения стероидных гормонов;
- Нарушение объединения простагландинов.
Если врач подозревает, что у пациентки трубно-перитонеальное бесплодие, он назначает ей процедуру для проверки проходимости фаллопиевых труб. По-другому этот диагностический метод называется гистеросальпингография. Посредством такого исследования можно обнаружить, почему развивается данная патология. Возможно, имеются полипы внутреннего слоя матки, дефект ее развития, синехии или прочие проблемы.
Понять трубно перитонеальное бесплодие – что это, поможет гистеросальпингография. Посредством данного метода определяется наличие спаек в малом тазу. Если после получения результатов был выявлен факт наличия внутриматочной патологии, то женщине предлагают сделать гистероскопию. Для подтверждения диагноза первичное бесплодие трубного генеза женщину направляют на прохождение лапароскопии.
Для большей информативности и для точного определения маточного заболевания обязательно назначают гинекологическую ультразвуковую диагностику.
Посредством такого обследования обнаруживают:
- Хронический эндометриоз;
- Внутриматочные синехии;
- Узлы миомы;
- Дефект строения матки;
- Аденомиоз узловой или диффузной формы.
Если нужно исключить или подтвердить присутствие опухолевых образований в яичниках или на них, то женщине назначают эхографию.
Если отслеживать состояние функциональных кист в отдельные периоды месячного цикла, то лечение может обойтись без хирургического вмешательства. Это объясняется тем, что такие кисты в частых случаях развиваются в обратной форме. То есть, под воздействием гормональных препаратов они могут исчезнуть за два-три менструальных цикла. Что касается истинных образований, например, дермоидных, эндометриоидных и прочих кист, они не изменяются таким образом.
Если есть необходимость подтвердить или исключить присутствие опухолей, врач назначает пациентке лапароскопию. В данном случае дать полноценную оценку такой патологии посредством одного УЗИ невозможно.
Трубно перитонеальный фактор бесплодия определяется после обнаружения спаек методом лапароскопии. Все другие диагностические способы эффективны для выявления прочих заболеваний, которые, кстати, также могут стать причиной женского бесплодия.
Подводя итог, стоит сказать, что лапароскопию назначают женщине, если не получается другими методами выявить трубно перитонеальное бесплодие. Лечение данной патологии будет назначаться, исходя из результатов лапароскопического обследования.
По мнению врачей и исходя из практических показателей, беременность может наступить уже через шесть месяцев после операции при условии отсутствия осложнений и последствий.
Лечение данного заболевания, ставшего причиной бесплодия, можно проводить одним из двух методов.
На сегодняшний день хирургическое лечение осуществляется посредством лапароскопии. Такой метод лечения снижает риск появления осложнений после операции. Помимо этого, организм восстанавливается намного быстрее, чем после стандартной хирургической операции.
Успешный исход операции гарантирован, если:
- У врача высокая профессиональная квалификация;
- Область повреждения маточной трубы небольшая;
- Функциональные способности фимбрий в норме. Это своего рода ворсинки, передвигающие зрелую яйцеклетку в фаллопиевую трубу для дальнейшего ее оплодотворения.
Такой метод лечения применяется, если другие медикаментозные и оперативные способы борьбы с болезнью не дали положительных результатов.
Трубный и трубно-перитонеальный фактор бесплодия относятся к одному коду МКБ-10 и являются синонимичными понятиями, которые впоследствии приводят к бесплодию женщины. Отличительными особенностями является патогенез нарушения зачатия.
- Трубный фактор бесплодия представляет собой частичную или полную непроходимость маточных труб, возникшую в результате воспалительных процессов или заболеваний связанных с половыми органами. При этом непроходимость чаще всего вызвана скоплением жидкости.
Движение яйцеклетки по трубе замедляется, в результате чего оплодотворение либо не происходит, либо оплодотворенная яйцеклетка не доходит до полости матки и прикрепляется в трубе или, что гораздо реже, в брюшной полости к стенкам кишечника, сальнику и другим анатомическим структурам.
Оба типа нарушений приводят к развитию бесплодия.
Маточные трубы являются неотъемлемой частью в зачатии ребенка. При возникновении, каких либо патологий труб у женщины могут диагностировать бесплодие. Оно может быть вызвано следующими заболеваниями:
Справка! Непроходимость маточных труб обычно не имеет явных симптомов, поэтому о возможности возникновения такого заболевания следует задуматься после хирургического вмешательства в области брюшной полости или перенесенной половой инфекции.
Бесплодие данного генеза не может появиться самостоятельно, его вызывают различные патологические процессы в организме женщины. Специалисты выделяют следующие факторы, которые могут вызвать трубное бесплодие:
Прежде чем поставить диагноз трубное бесплодие специалист должен выяснить наличие этих факторов, чтобы убедиться в правильности направленной диагностики и дальнейшего лечения.
Обычно данная патология не вызывает симптомов, женщина узнает о наличии заболевания когда не может забеременеть или при наступлении внематочной беременности. Существует односторонняя и двусторонняя непроходимость, а также полная и частичная. В каждом случае патология может по-разному дать о себя знать:
- Односторонняя непроходимость с меньшей вероятностью, но все же дает женщине возможность забеременеть, при условии, что вторая труба будет полностью проходимая.
- Двухсторонняя непроходимость , проявляется главным симптомом невозможностью забеременеть в течение длительного количества времени. Выявляется патология путем диагностики.
- Полная или частичная непроходимость , также не предоставляет возможности яйцеклетке встретиться со сперматозоидом, что не дает возможности оплодотворения. В случае с частичной непроходимостью может возникнуть внематочная беременность, которая может привести к удалению труб.
Учитывая отсутствие явных симптомов необходимо внимательно относиться ко всем факторам, что могут вызвать данный вид бесплодия. И при возникновении подозрения на эту патологию проконсультироваться с гинекологом.
При обращении к специалисту с жалобами о невозможности забеременеть, обследование женщины происходит следующем образом:
Еще одной важной деталью в правильном проставлении диагноза является получение подробных сведений о менструальном цикле, что включает их периодичность и длительность. Особое внимание врач обратит на перенесенные заболевания половых органов, инфекции и хирургические вмешательства, что могло спровоцировать процесс закупорки.
Важно! Назначение диагностики с последующим лечением должен заниматься исключительно врач-гинеколог.
На сегодняшний день специалисты применяют широкий спектр методик позволяющий избавиться от проблемы с трубным бесплодием, а также дает возможность забеременеть. Сейчас применяют такие методы лечения данного заболевания:
- Хирургический : особенно эффективен этот метод при наличии спаек. Лечение выполняется путем рассечения спаечных процессов методом лапароскопии. Данная процедура представляет собой введение трубки в полость живота, через которую проводят инструменты для устранения спаек. Сейчас проведение такой операции дает возможность возобновить вход в маточные трубы или создать отверстия в них.
- ЭКО : данная процедура является альтернативным способом наступления беременности. Её назначают обычно женщинам, которые более двух лет пытаются забеременеть и не один из других способов не дает положительных результатов. Сама процедура представляет собой отслеживание менструального цикла, стимулирование овуляции и извлечение яйцеклеток. После этого их оплодотворяют сперматозоидами и помещают в матку, где эмбрион продолжает расти.
Особое внимание при лечении такого вида бесплодия следует уделить психологическому состоянию женщины, исключив всевозможные стрессовые ситуации.

Женское бесплодие имеет множество причин и разнообразную классификацию в зависимости от них. Трубно-перитонеальное бесплодие встречается часто. Хотя этот тип патологии и распространен, он достаточно хорошо излечим в большинстве случаев. Своевременная терапия помогает восстановить способность иметь детей, однако важно начать лечение своевременно. Так как такая патология имеет тенденцию к прогрессированию, и на поздних стадиях может быть плохо излечима медикаментозными средствами.
Бесплодие – это неспособность забеременеть при наличии постоянной интимной жизни без средств предохранения. Под трубной инфертильностью понимается состояние, когда беременность не наступает потому, что яйцеклетка не в состоянии пройти по фаллопиевой трубе в матку, где она должна соединиться со сперматозоидом. То есть, причина трубного бесплодия лежит в физической непроходимости фаллопиевых труб.
Перитонеальное бесплодие – иное состояние. При нем на брюшине активно образуется фиброзная ткань. Эта ткань создает преграду для яйцеклетки, которой необходимо попасть в фаллопиеву трубу, так как именно перед входом в ее канал и наблюдается максимум этой ткани. То есть, такой тип связан не непосредственно с самими трубами, а с невозможностью попадания яйцеклетки в них.
Трубно-перитонеальное бесплодие – это термин, используемый для обозначения состояния, когда оплодотворение не происходит потому, что яйцеклетка не может попасть в полость матки по маточной трубе, вне зависимости от того, почему сложилась такая ситуация.
Именно этот тип инфертильности относится к одному из самых распространенных. На него приходится более половины всех случаев невозможности наступления беременности при патологии со стороны женщины. Некоторые исследователи заявляют, что этот показатель даже выше – 60% всех инфертильных женщин страдают именно этой патологией.
Состояние имеет достаточно разнообразную классификацию в зависимости от того, по каким причинам оно развилось, и того, как оно протекает. При этом отдельно выделяется несколько типов трубного бесплодия.
Именно этот фактор оказывает наибольшее влияние на развитие инфертильности. Трубная непроходимость встречается гораздо чаще, чем разрастание соединительной ткани. При этом выделяется функциональное трубное бесплодие и бесплодие по органическому типу.
- Функциональное диагностируется тогда, когда физических изменений и патологий в строении сама труба не имеет. То есть, она полностью проходима и может нормально проводить яйцеклетку. Но этого не происходит в виду функциональных нарушений, таких как гипертонус, когда в результате сокращения канал закрывается, и яйцеклетка не проходит. Также встречается дискоординация, при этой патологии разные части трубы сокращаются с разной интенсивностью и в разном темпе, что мешает нормальному прохождению в полость матки. Реже встречается гипотонус – состояние, при котором сокращения настолько вялые, что яйцеклетке не «затягивается» в канал, как это происходит в норме;
- По органическому типу. Этот тип инфертильности излечивается гораздо сложнее, он связан с тем, что в трубе имеются физические изменения в строении, которые и препятствуют прохождению, значительно уменьшая просвет канала. Это происходит при отеке слизистых в ходе воспалительного процесса, а также при наличии спаек, образовавшихся при хирургическом вмешательстве или также, в результате воспалительного процесса.
Относительно легко лечится трубная дисфункция. Состояние органической трубной инфертильности же зачастую требует хирургического вмешательства.
Перитонеальный фактор бесплодия возникает тогда, когда в малом тазу произошел спаечный процесс, который и вызвал образование большого количества фиброзных тканей, то есть спаек. Развивается такой процесс в результате воспаления, произошедшего при микробном заражении в стерильной среде внутренних органов. Иногда также они могут образовываться при хирургическом вмешательстве, при определенной склонности у пациентки к образованию рубцов. Такой тип инфертильности не имеет внутренней классификации.
Почему же такой патологический процесс имеет место? Он развивается в результате следующих причин:
- Воспалительные процессы, которые вызывают отек слизистой, снижая проходимость трубного канала, ведут к образованию спаек, как в трубах, так и возле входа в них. Вызываются такие процессы микробами, реже вирусами и грибками. Обычно такая инфекция попадает в организм половым путем, потому предрасполагающим фактором является частая смена сексуальных партнеров при отсутствии барьерной контрацепции;
- Последствия хирургического вмешательства, такие как рубцы и, опять же, спайки. Они появляются при склонности к этому у пациентки, а также тогда, когда плохо была проведена санация операционной ямы (полости, в которой велись манипуляции). Также возможно при частых абортах, родах, выкидышах, диагностических выскабливаниях, некоторых методах диагностики (например, лапароскопии) и т. д.;
- Иногда такое явление развивается как осложнение после родов или хирургической операции (без связи со спайками);
- Функциональные неполадки развиваются при наличии гормонального дисбаланса, при нарушении уровня тех гормонов, которые отвечают за сокращение канала. Причинами развития патологии является повышенный уровень мужских гормонов, стресс, проблемы с надпочечниками и др.;
- Перитонеальный фактор появляется при воспалительных процессах в области малого таза.
Терапия патологии в обязательном порядке должна учитывать те причины, которые его вызвали.
Строго говоря, основным симптомом инфертильности является неспособность забеременеть. При этом о неспособности как таковой говорят в тех случаях, когда беременность не наступает в течение двух лет или более регулярной половой жизни, в том числе в период овуляции, без использования средств контрацепции. Хотя данный тип инфертильности может проявляться и иными симптомами, такими как:
- Тянущие боли внизу живота, свидетельствующие о спайках;
- Нарушение менструального цикла, говорящее о гормональном дисбалансе;
- Обильные месячные;
- Боль при сексуальных контактах.
Трубное бесплодие может и никак не проявляться. Потому, даже при отсутствии симптомов, но когда беременность не наступает, необходимо обращаться к врачу.
Осложнением в данном случае является собственно неспособность иметь детей. Тогда как изначально такая инфертильность может иметь относительный характер, то есть лишь снижать вероятность наступления беременности, а не устранять ее полностью, то со временем оно может приобрести характер абсолютный, то есть забеременеть будет невозможно.
Кроме того, на ранних этапах такая патология часто бывает достаточно успешно излечима. Тогда как по мерее ее развития вероятность благоприятного прогноза и полного излечения снижается. Кроме того, может стать очень выраженной неприятная симптоматика, которая будет доставлять значительный дискомфорт.
В диагностических целях используются такие методы:
- Гистероспальпингография – рентгеновское исследование органа с контрастным веществом;
- Гидросальпингоскопия – УЗИ с заполнение придатков водой;
- Кимографическая пертубация – введение газов для выяснения сократительной активности труб;
- Фаллоскопия – визуализация придатков.
В качестве дополнительного способа используются лапароскопия и анализ крови на содержание гормонов.
Зависит от типа инфертильности и бывает хирургическим или медикаментозным.
Эффективно при функциональном бесплодии. Используются гормональные препараты для восстановления уровня гормонов, а также противовоспалительными и спазмолитиками. Иногда показаны сеансы с психотерапевтом и физиотерапия различными методиками (массаж, гидротерапия, ультразвук, бальнеотерапия и т. д.). Иногда необходимо пролечить текущий воспалительный процесс с помощью антибиотиков, при хроническом состоянии назначаются средства для повышения иммунитета.
Проводится преимущественно при перитонеальном факторе и при органической непроходимости труб. Используются вмешательства следующих типов:
- Сальпинголизис – разрезание спаек;
- Сальпингостомия – выполнение отверстия в месте зарастания;
- Удаление непроходимого участка с дальнейшим соединением концов проходимых частей;
- Восстановление входа в трубу с удалением излишков фиброзной ткани.
Метод достаточно эффективны, но вероятность наступления беременности все равно будет снижена на 25-50%.
источник


