К сожалению, об этом аспекте довольно редко говорится, хотя каждому из нас известно, насколько много людей во всем мире страдают диабетом, но к себе мы это никогда не относим.
Что касается пациентов, имеющих диабет 2 типа, то большинство из них имеет те или иные проблемы со сном.
Последние могут проявляться по-разному у каждого человека:
начиная с классического синдрома беспокойных ног и заканчивая апноэ сна, и частыми позывами к мочеиспусканию в ночные часы, из-за которых человеку не удаётся выспаться.
Все эти факторы оказывают негативное влияние на качество сна.
В результате у человека развивается хроническая усталость, он начинает чувствовать себя разбитым и истощенным в течение дня. Все это может привести к еще ухудшению самочувствия.
Именно поэтому, так важно уделять должное внимание этому аспекту проблемы и обращать внимание на симптомы дефицита сна.
При их обнаружении рекомендуется рассказать о происходящем своему лечащему врачу.
С другой стороны, решение этой проблемы гораздо проще, чем может показаться на первый взгляд.
В нашей сегодняшней статье нам хотелось бы подробнее поговорить на эту тему.
Как известно, диабет представляет собой заболевание, которое характеризуется нарушениями выработки инсулина в организме человека, в результате чего последний начинает испытывать дефицит этого вещества.
Из-за этого у пациента повышается уровень глюкозы в крови, резкие скачки которого очень опасны.
Что касается диабета 1 типа, то в этом случае поджелудочная железа человека перестаёт вырабатывать инсулин.
При диабете 2 типа инсулин продолжает вырабатываться поджелудочной железой, но его количества оказывается недостаточно для того, чтобы регулировать уровень сахара в крови.
Любопытно, но именно у страдающих диабетом 2 типа чаще всего появляются наиболее серьёзные проблемы со сном, вызванные колебаниями количества сахара в крови.
Сейчас мы поговорим о том, какие именно проблемы чаще всего беспокоят таких пациентов, и попробуем разобраться в причинах их появления.
Диабет и проблемы со сном могут быть связаны различным образом. Чаще всего эта взаимосвязь проявляется в том, что таких пациентов начинают беспокоить частые позывы к мочеиспусканию в ночные часы.
Так, порой человеку приходится ходить в туалет 2−3 раза за ночь.
Помимо этого его может беспокоить жажда, из-за чего ему приходится вставать ночью, чтобы выпить воды.
- Высокий уровень сахара в крови заставляет нас чаще мочиться.
- Дело в том, что когда наш организм замечает слишком высокое количество глюкозы, он начинает забирать жидкость из тканей тела.
- Обезвоживание вызывает у человека чувство жажды и он пьёт.
- Когда он выпивает по 1−2 стакана воды за ночь, ему приходится чаще ходить по-маленькому в туалет.
Не стоит забывать и о том, что слишком низкое количество глюкозы в крови также негативным образом сказывается на нашем сне. В этом случае человек может испытывать ухудшение самочувствия и головокружения, а также начинает больше потеть.
Все это далеко не лучшим образом влияет на его сон.
Апноэ сна довольно часто беспокоит людей, страдающих диабетом.
Корни этой проблемы необходимо искать в полноте. Зачастую пациенты с диабетом 2 типа имеют лишний вес.
Из-за этого их грудь испытывает большее давление, что может нарушать циркуляцию воздуха во время сна.
Стоит иметь в виду, что появление храпа в таких случаях вовсе не является случайностью.
Диабет и нарушения сна тесно взаимосвязаны, поэтому нам всегда стоит помнить о том, что храпящий человек может иметь куда более серьёзные проблемы со здоровьем.
Необходимо отметить, что апноэ сна предоставляет собой временное прекращение дыхания.
Это подразумевает снижение количества кислорода в крови. Иными словами, часто храпящие люди испытывают дефицит кислорода.
Возможно, тебе трудно увидеть связь между синдромом беспокойных ног и диабетом.
Но эта связь существует и она гораздо теснее, чем может показаться на первый взгляд.
- На появление этого ночного расстройства могут оказывать влияние различные факторы, например: дефицит железа, высокий уровень глюкозы в крови и проблемы с почками.
- Если ты куришь, то риск появления синдрома беспокойных ног в твоём случае ещё больше увеличивается.
- Именно поэтому так важно регулярно проходить общий медицинский осмотр.
- Иногда случается, что, например, такая часто встречающаяся проблема, как анемия, способна усугубить течение диабета у пациента.
Эти простые рекомендации помогут тебе улучшить качество сна.
- Для того, чтобы улучшить свой сон и избежать ночных походов в туалет, лучше пить меньше жидкости перед сном.
- Старайся избегать стимулирующих напитков, содержащих кофеин. Некоторые травяные настои и коктейли также оказывают возбуждающее действие на нервную систему.
Регулярные физические упражнения также благотворно влияют на качество нашего отдыха.
При этом сжигаются лишние килограммы и нормализуется уровень глюкозы в крови.
- За два часа до отхода ко сну желательно воздерживаться от использования мобильного телефона, планшета, ноутбука…
- Дело в том, что работа с этими устройствами активирует наш мозг, что негативным образом сказывается на качестве нашего сна.
- По возможности желательно придерживаться одного и того же распорядка дня: например, питаться нормально в течении дня, не ужинать после 19 и ложиться спать в одно и то же время.
- Такая привычка стабилизирует наши биоритмы и положительно влияет на наше здоровье и самочувствие.
Учитывая то, что диабет и нарушения сна имеют тесную взаимосвязь, нетрудно понять, почему так важно при малейших сомнениях обращаться за консультацией к врачу.
Не стоит пренебрегать визитом к доктору при обнаружении подозрительных симптомов и проблем.
- Нужно помнить о том, что периодические осмотры позволяют контролировать течение диабета, следить за своим весом, здоровьем сердечно-сосудистой системы. Благодаря диспансеризации нам удаётся обнаружить и дефицит различных питательных веществ.
Все эти факторы имеют прямое отношение к нашему сну, поэтому каждому из нас необходимо приложить усилия для улучшения качества жизни.
Старайся внимательнее заботиться о себе и своём здоровье и не позволяй диабету лишить тебя радости и энергии.
источник
Как известно, сон занимает практически треть жизни человека, поэтому его нарушения выявляются у большей половины человечества. При этому возникновению патологий в равной степени подвержены и взрослые, и дети. По мнению врачей, вопросам полноценного сна современные люди уделяют недостаточное внимание, а ведь он является залогом здоровья.
Страдают от нарушений сна также люди, больные сахарным диабетом. В тоже время для них соблюдение режима отдыха и сна также является одним из главных инструментов, которые позволяют контролировать недуг во избежание серьезных осложнений.
По результатам многочисленных исследований, учеными Франции, Канады, Великобритании и Дании было выявлено, что нарушения сна и диабет, высокий сахар в крови и инсулин неразрывно связанны между собой, поскольку управляются они одним геном. Серьезнее всего проблемы со сном испытывают диабетики с чрезмерным весом и осложнениями на сердечно-сосудистую систему.
Как известно, гормон под названием инсулин, из-за нехватки или не усвоения которого проявляется сахарный диабет, вырабатывается человеческим организмом в разных дозах в определенное время суток. Было установлено, что виной всему выступает мутация на генном уровне, которая приводит не только к нарушению сна, но и стимулирует увеличение глюкозы в плазме крови.
Эксперимент проводился на тысячах добровольцев, среди которых были диабетики и абсолютно здоровые люди. Закономерность мутации гена, отвечающего за биоритмы и способствующего увеличению содержания сахара, была установлена у больных диабетом второго типа. При диабете бессонница обусловлена именно данных фактором.
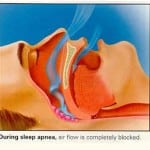
Врачи-сомонологи провели ряд исследований, которые показали, что 36 % диабетиков страдают от воздействия данного синдрома. В свою очередь ночное апноэ становится причиной того, что производство собственного инсулина существенно снижается, как и восприимчивость клеток к гормону.
Кроме того, недостаток сна также негативно сказывается на скорости расщепления жира, поэтому похудеть диабетику часто не помогает даже самая строгая диета. Однако диагностировать апноэ и вылечить достаточно просто. Главным симптомом расстройства считается храп, а также задержка дыхания во сне на десять секунд и более.
- частые пробуждения;
- утреннее повышение артериального давления, сопровождающееся частыми головными болями, которые пропадают сами собой без использования медикаментозных препаратов;
- беспокойный, поверхностный сон и, как результат, дневная сонливость;
- ночная потливость, блокады и аритмии, изжога или отрыжки;
- ночные мочеиспускания происходят более двух раз за ночь;
- бесплодие, импотенция, отсутствие полового влечения;
- повышение уровня глюкозы в крови;
- инсульты и инфаркты ранним утром.
Но чтобы диагностика была более точной необходимо пройти медицинское обследование, в результате которого врач сможет назначить правильное лечение. За короткое время диабетики могут с помощью грамотной терапии оптимизировать уровень глюкозы в плазме крови и избавиться от чрезмерного веса.
Перед тем как начать лечение, необходимо точно выявить проблему. Для диагностирования диабетического апноэ проводятся такие анализы:
- анализ крови общий и на сахар;
- гемоглобин гликированный;
- анализ крови на гормоны, вырабатываемые щитовидной железой, биохимический анализ на креатин, мочевину и белок, а также на липидный спектр;
- анализ мочи на альбумин и пробу Реберга.
Когда у пациента уже начали проявляться дневные симптомы апноэ, необходимо экстренно принимать меры. Расстройство сна у диабетиков следует лечить комплексно. Изначально больному придется изменить собственный способ жизни:
- полностью отказаться от вредных привычек;
- соблюдать высокобелковую низкоуглеводную диету;
- получать регулярно малыми дозами аэробные нагрузки;
- если имеется лишний вес, его необходимо снизить минимально на десять процентов.
Приветствуется также позиционное лечение. Например, когда больного апноэ беспокоит на спине, необходимо спать на боку.
Все перечисленные меры могут соблюдаться без особых усилий пациентом и без предписания врача.
источник
Поделиться «Реальная причина Бессонницы, которая вас очень сильно удивит!»
Реальная причина Бессонницы, о которой многие не догадываются, связанная со стабильностью уровня сахара в крови. Как помочь себе и спать спокойно.
Я никогда не страдала хронической бессонницей.
Впервые этот термин я услышала лет в 6, когда у подружки от этой напасти страдала мама. Тогда мне было непонятно, как можно не хотеть спать ночью?
В подростковом возрасте и во время студенчества, даже не смотря на многочисленные стрессовые ситуации (одни экзамены чего стоили!), проблем со сном тоже не было. Я обладала очень хорошей способностью — полностью выключать свой мозг от проблем. Ложась спать, я начинала думать о чем-то приятном или мечтать. В итоге — я и засыпала быстро и спала хорошо. Но не всем повезло так как мне.
Недавно я начала изучать тему проблемы со сном более подробно.
Неужели проблема только в «нервах» и в стрессовых ситуациях? Или может в том, что люди любят «утыкаться» в гаджеты перед сном? Или все-таки проблема может лежать намного глубже и причиной бессонницы могут быть не просто стрессовые ситуации или невозможность отключить свой мозг, а например… уровень сахара в крови!
Да, опять сахар выступает бандитом даже есть. И это не значит, что у вас должен быть диабет, чтобы уровень Глюкозы оказывал влияние на ваш сон.
Вообщем если вы никак не можете разобраться со своей бессонницей и чего только не пробовали и ничего не помогало — может быть дело как раз в сахаре!
Уже давно не секрет, что сон может оказывать самое прямое влияние на наш уровень сахара в крови.
Ну, а вот то, что уровень сахара может влиять на то, как мы спим, доказано сравнительно недавно.
При недостатке сна/бессоннице мы увеличиваем свой риск заболевания диабетом, так как это увеличивает уровень Глюкозы в крови. Но, если посмотреть на это с другой стороны, то высокий уровень Глюкозы ведёт к неполноценному метаболизму жиров ночью и вследствие проблемам со сном — бессонницей.
Или высокий уровень сахара в крови. Который в ночное время приводит к возбужденности, невозможности расслабиться, раздражительности.
Или наоборот пониженный уровень Глюкозы в крови. Тоже приводит к плохому сну! Каждая клеточка в наше тела нуждается в сахаре — Глюкозе, чтобы рости и выполнять свои функции. Это главный источник энергии для нашего тела. Но когда тело чувствует нехватку Глюкозы — это ведёт к головокружениям, слабости, чувству голода, раздражительности, невозможности расслабиться и кошмарам.
Давайте разберём типичную ситуацию, которая встречается достаточно часто.
Покушали вы что-то что содержит большое количество углеводов или сахара. Это приводит к скачку уровня сахара в крови — Гипергликемии. После неё спустя несколько часов уровень Глюкозы падает и это приводит уже к Гипогликемии. Это вызывает в нас определённое желание. А именно наше тело ждет повторения — скушать углеводы и сахар. И становится все сложнее остановиться и разорвать эту цепочку. Потому что повышение уровня сахара в крови всегда сопровождается повышениями уровня гормона Инсулина. Вся система со временем ведёт не только к плохому настроению, недостатку энергии и лишнему весу — это оказывает прямое влияние на то, как вы спите!
- Употребление углеводов и сахара повышает уровень Глюкозы, что даёт нам энергию, которая на ночь глядя нам совсем ненужна. Из-за этого мы не в состоянии уснуть.
- Затем, когда Инсулин передвигает Глюкозу из крови в клетку, происходит упадок уровня сахара в крови — вы чувствуете усталость и раздражительность.
- Этот скачок сахара ведёт к тому, что тело запускает «стресс ответ» — выбрасывая гормоны Кортизол и Адреналин. Это опять же совсем никак не помогает со сном.
Поэтому становится понятно, что стабильность уровня Глюкозы очень важна, даже если вы не страдаете диабетом. Это не наше тело регулирует уровень сахара в крови — это делаем мы, своими собственными действиями.
Подумайте ещё вот о чем. Если ваше питание содержит большое количество углеводов и сахара — то организм вынужден выбрасывать все большее количество Инсулина. Со временем клетки уже не в состоянии воспринимать Инсулин, как положено и это приводит к патологическому состоянию Инсулинорезистентности. А если уровень Инсулина постоянно низок — то к Диабету.
Соответственно вывод таков — чем более сбалансирован ваш сахар днём, тем лучше вы будете спать ночью.
Вы должны кушать больше жира! Он замедляет усвоение сахара и предотвращает его резкие скачки. Это также заставляет нас чувствовать себя сытыми дольше, что помогает добиться или удержать идеальный вес.
Также жир подаёт сигнал желчному пузырю, что пора выбрасывать жёлчь. Питание с низким содержанием жиров делает желчь очень густой, вызывая застои, ведёт к образованию камней, интоксикации организма и воспалению. Все это отражается и на нашем уровне сахара в крови.
Поэтому наслаждайтесь полезными жирами, типа кокосового, оливкового, сливочного масла и животных жиров, авокадо и так далее.
Не превращайтесь в жвачных животных. Мы не коровы, у нас не 4 желудка, чтобы постоянно что-то жевать. Наши предки тоже не баловались так называемыми постоянными снеками или перекусами. Это поможет отрегулировать гормоны голода и стабилизировать уровень сахара. Поэтому питание 3 раза в день вполне подойдёт.
Важно: если вы подозреваете проблемы с уровнем сахара, то не практикуйте Периодическое Голодание, пока не восстановитесь.
Это поможет сбалансировать ваш сахар на весь день. Белок помогает с доставкой Глюкозы в клетки, чтобы наше тело могло использовать её для выработки энергии. Поэтому на завтрак кушайте яйца, мясо, творог и так далее и оставьте сложные углеводы на ужин!
И да, даже как нам говорят «полезных» цельных злаков.
Злаки могут приводить к мальабсорбции углеводов и, следовательно, дисбалансу сахара. Зерновые повреждают ворсинки в тонком кишечнике, которые отвечают за усвоение питательных веществ — ведёт к повышенной проницаемости кишечной стенки и ведёт к разрастанию патологической микрофлоры. В итоге — «поприветствуйте» воспаление и тягу к углеводам и сладкому.
Поэтому все углеводы и клетчатку старайтесь получать из так называемых безопасных источников — фруктов и овощей.
Это яд, белая смерть. И это самый настоящий наркотик. Сахар очень любят раковые клетки. Его употребление ведёт ни только к диабету, но и кандидозу/молочнице, проблемам с кишечником, ослабленному иммунитету, воспалению. Замените сахар Стевией, небольшими количествами мёда, кленового сиропа, патоки. Ну и конечно фруктами!
А как комплексно бороться с Бессонницей я расскажу вас в следующем посте.
А вы знали о взаимодействии уровня сахара в крови и сна?
Поделиться «Реальная причина Бессонницы, которая вас очень сильно удивит!»
источник
Для удержания уровня сахара в крови не достаточно просто принимать лекарственные препараты. Большую роль могут сыграть такие, на первый взгляд, незначительные вещи, как способ приготовления пищи или режим сна. На эти тонкости стоит обращать больше внимания и управление глюкозой крови может стать значительно легче.
1. Придерживайтесь привычек питания
Пропуск приема пищи, особенно завтрака, может привести к повышению уровня сахара в крови, и, в зависимости от того, какие сахаропонижающие препараты вы принимаете, может вызывать гипогликемию. Пропуск приема пищи также может привести к перееданию и увеличению веса. И если вы принимаете определенные лекарственные средства, снижающие уровень глюкозы в крови, такие как препараты сульфонилмочевины (глимепирид, глипизид или глибурид) или делаете инъекции инсулина, при пропуске приема пищи риск гипогликемии будет еще выше.
2. Наслаждайтесь здоровыми источниками углеводов
Слишком низкоуглеводная, “не сбалансированная” диета может привести к недостаточности важных витаминов и минералов и к снижению уровня вашей энергии. Поэтому вы должны в равной мере употреблять все питательные вещества, в том числе углеводы (предпочтение следует отдавать медленно усваиваемым здоровым углеводам).
3. Употребляйте чуть недоваренные макароны (паста “аль денте”)
Переваренные макаронные изделия и другие крахмалы становятся мягкими, теряют свою форму и легче отдают свою глюкозу, что, вероятно, способствует резкому повышению уровня сахара в крови. Поэтому при приготовлении крахмалистых продуктов следует избегать переваривания. И самое главное: контролируйте размеры порций и подсчитывайте количество углеводов.
4. Делайте специальные коктейли для диабетиков
Коктейли, созданные специально для людей с диабетом, могут помочь вам контролировать уровень сахара в крови, когда вы в пути. Вы можете использовать такие коктейли в качестве заменителя пищи, чтобы при необходимости, предотвратить развитие гипогликемии. Пусть они всегда будут под рукой в дороге.
5. Наслаждайтесь корицей — это естественный усилитель вкуса
Исследование, проведенное в 2003 году, показало, что корица может способствовать снижению уровня глюкозы, триглицеридов и холестерина в крови у людей с диабетом 2 типа. Однако, результаты других аналогичных исследований не были столь положительными и однозначными. Тем не менее, вы все равно можете наслаждаться этой универсальной, ароматной специей.
6. Проконсультируйтесь с врачом об употреблении алкоголя
Алкоголь может привести к снижению уровня сахара в крови, и поэтому не считается безопасным или эффективным методом контроля уровня глюкозы. Алкоголь препятствует способности печени повышать уровень глюкозы в крови и может вызвать гипогликемию. На самом деле, трудно предсказать, когда именно это произойдет. Иногда такой эффект может возникать на следующий день.
Тем не менее, большинство людей с диабетом могут употреблять алкоголь в умеренных количествах (до одного напитка в день для женщин и до двух в день для мужчин), в зависимости от индивидуальных факторов и управления диабетом. Если вы принимаете сахароснижающие препараты или если у вас высокий уровень триглицеридов, проконсультируйтесь по поводу употребления алкоголя с врачом.
7. Пейте зеленый чай
Замена сладких напитков зеленым чаем — отличный способ сократить калории, сохранить углеводы и получить хорошую дозу полифенолов для борьбы с болезнями. Результаты нескольких исследований показывают, что зеленый чай может помочь предотвратить диабет 2 типа и улучшить чувствительность к инсулину, однако пока недостаточно доказательств для того, чтобы давать какие-то определенные рекомендации по этому поводу.
8. Пейте воду, чтобы избежать обезвоживания
Если у вас повышен уровень сахара в крови, следует употреблять воду вместо сладких напитков. Поскольку гипергликемия может вызвать чрезмерное мочеиспускание, употребление большого количества воды помогает предотвратить обезвоживание.
9. Добавляйте в блюда уксус
Потребление 1-2 столовых ложек уксуса перед едой может помочь замедлить повышение уровня глюкозы в крови после приема еды до 40%. Уксус способен замедлять переваривание крахмала и удерживать пищу в желудке немного дольше. Добавляйте уксус в салаты и вареные овощи.
10. Поговорите со своим врачом о коррекции дозы принимаемых вами лекарственных средств.
Если ваш уровень глюкозы в крови постоянно высок, обратитесь к своему лечащему врачу, чтобы он рассмотрел необходимость увеличения дозы одного или нескольких препаратов для снижения уровня глюкозы и/или добавил еще один. Хорошо известно, что диабет 2 типа прогрессирует со временем — это означает, что рано или поздно человеку может потребоваться коррекция плана лечения.
11. Высыпайтесь
Недосыпание или плохой сон могут нарушить уровень гормонов, что приводит к увеличению аппетита, повышению уровня сахара в крови и увеличению веса. Исследователи из Нидерландов обнаружили, что недосыпание может снизить чувствительность к инсулину почти на 25%. Если вы постоянно не высыпаетесь из-за плохого сна, пройдите медицинский осмотр на предмет наличия такого нарушения как “апноэ во сне”.
12. Выполняйте физические упражнения для увеличения уровня энергии и улучшения сна
Если плохо засыпаете, скорее всего, вы недостаточно физически активны в течение дня. Это становится порочным циклом, потому что бездействие может снизить качество сна, а плохой сон делает вас уставшими, что препятствует выполнению физических упражнений. Поэтому старайтесь всегда поддерживать должный уровень физической активности.
13. Узнайте о действии разных пищевых добавок.
Результаты исследований нескольких популярных диабетических добавок были неоднозначными. Некоторые ученые утверждают, что горькая тыква или горькая дыня, которую едят как овощ в Индии и других частях Азии, понижает уровень сахара в крови. Пиколинат хрома может работать как сенсибилизатор к инсулину и улучшать уровни глюкозы в крови у людей с диабетом 1 и 2 типа.
Согласно базе данных природных лекарственных препаратов, использование жевательной резинки во время еды может снизить уровень сахара в крови после еды. Однако дизайн исследований, в которых изучались эти добавки, не совсем подходящий для того, чтобы результаты испытаний можно было считать достоверными. И помните, обязательно консультируйтесь с врачом, прежде чем начинать принимать какие-либо пищевые добавки.
источник
При сахарном диабете достаточно часто отмечается такое последствие заболевания, как бессонница. В целом она очень негативно влияет на общее состояние здоровья, провоцируя не только усугубление самочувствия, но даже психологические проблемы. Именно поэтому к вопросу бессонницы у диабетика настоятельно рекомендуется подходить очень серьезно. Так, если у врача получится нормализовать функцию сна, то можно будет говорить об исключении значительного количества осложнений.

- мелатонин существенно ослабляет производство инсулина;
- это является необходимым для того, чтобы глюкоза из крови проникала к клеткам в таком количестве, которое является необходимым им на всем протяжении отдыха;
- при низких показателях мелатонина в процессе ночного бодрствования показатели производства инсулина остаются оптимальными;
- подобный сбой провоцирует формирование невосприимчивости клеток к гормональному компоненту.
Это состояние оценивается как достаточно опасное потому, что вполне может спровоцировать возникновение сахарного диабета.
Человек, уже столкнувшийся с такой проблемой, удивленно обнаруживает, что ему оказывается все сложнее контролировать соотношение сахара, а также бороться с достаточно неприятными осложнениями патологии.
Этим вопросом, безусловно, задаются все диабетики и ответ на него достаточно прост. Дело в том, что оказывать влияние на это могут такие физиологические процессы, как выраженные симптомы заболевания, временная остановка дыхательного процесса во время сна. Кроме того, влиять на это может и депрессивное состояние. Для пациента со столь неприятной болезнью будет иметь большое значение именно эффективное лечение в отношении недуга. К тому же, как отмечают специалисты, общее состояние улучшится, если выраженность симптоматики диабета получится ослабить при помощи корректного курса лечения.

К тому же, как известно, при сахарном диабете у пациентов происходит поражение периферических нервов. В результате нижние конечности начинают гораздо хуже слушаться, человеку становится все сложнее перемещаться, проявляются различные болезненные ощущения – чаще всего достаточно выраженные.
Подобные объективные ощущения приводят к тому, что необходимо использовать специальные таблетки для снижения степени интенсивности болей.
Однако до тех пор, пока лекарство подействует, диабетик будет вынужден достаточно долго ворочаться, стараясь уснуть. С течением времени (при диабете это происходит достаточно быстро) организм перестает каким-либо образом реагировать на таблетки, а потому больному не остается ничего другого, кроме как использовать еще более сильные. Это приводит к нервным расстройствам, также существенно нарушающим функции сна.
Важно понимать, что факт развития бессонницы при таком заболевании, как сахарный диабет не должен оставаться без соответствующего внимания не только самого пациента, но и специалиста. Опытный врач сделает все возможное для того, чтобы объяснить, что контроль над патологическим состоянием окажется полноценным исключительно в той ситуации, если получится справиться с диабетом. Таким образом, хотелось бы отметить значимость следующих рекомендаций:
- важно представленную проблему рассматривать в целом комплексе и обдумать все особенности будущего лечения;
- на начальном этапе нужно будет правильно подобрать такие лекарственные средства, под влиянием которых показатели сахара крови смогут приблизиться к нормальным. В этом случае, как минимум, диабетика не будет беспокоить жажда;
- адекватное лечение в отношении заболевания даст возможность исключить поражение нервной системы, а также образование болезненных ощущений.

Желательно незадолго до сна проветрить комнату – можно не делать этого долго, например, в зависимости от состояния погоды зимой четырех-пяти минут будет более чем достаточно. Также специалисты отмечают, что громкая музыка и различные телевизионные передачи за некоторое количество часов до сна должны быть полностью исключены. Кроме того, вполне можно будет предпринять попытки расслабиться, слушая достаточно тихие монотонные звуки. Речь может идти, например, о ненавязчивой мелодии дождя, шуме водопада, звуках пения лесных птиц.
Таким образом, проблема бессонницы при диабете стоит достаточно остро – с ней в той или иной степени сталкивается подавляющее большинство диабетиков. Причин этому может быть достаточно много: боли, жажда, депрессия и нервные расстройства. Прогрессируя, бессонница будет провоцировать усугубление работы всего организма, а потому очень важно как можно раньше начать восстановительный процесс.
источник

Правильный сон сильно влияет на гормональную систему, что, в свою очередь, вызывает эффект домино, влияя на метаболизм, а также на уровень сахара в крови.
С другой стороны низкий или высокий уровень сахара может влиять на то, удастся ли вам хорошо выспаться в ходе ночного отдыха. Высокий сахар вызывает плохое самочувствие, делает нас раздражительными, могут появиться трудности с засыпанием. Если это возможно, старайтесь избегать ситуаций, когда перед сном уровень сахара был бы слишком высоким.
Употребление на ужин блюд, содержащих низкое количеств углеводов, должно помочь вам достичь более низкого сахара перед сном. Если вам приходится вставать ночью, чтобы сходить в туалет, это может быть сигнал, что уровень сахара достигает слишком высоких значений в течение ночи. Если это происходит регулярно, проконсультируйтесь со своим врачом, чтобы определить лучший способ снижения уровня сахара в крови.
Недостаток сна, обструктивное апноэ сна (ОАС) и ожирение связаны с повышенным риском возникновения диабета.
Ноябрь был объявлен месяцем «Знаний о диабете» и специалисты в области медицины сна к настоящему времени собрали большое количество информации о двух новых факторах риска диабета: недостатку сна и расстройствах сна.
Сон играет важную роль в регуляции значительного числа функций организма, включая
терморегуляцию, секрецию гормонов и аппетит. К настоящему времени накоплено существенное количество информации о том, что сон влияет на процессы усвоения пищи и выработки энергии. Этот процесс называется метаболизмом.
Большинство питательных веществ расщепляется до глюкозы, которую называют также «сахаром крови». Инсулин, гормон синтезируемый в поджелудочной железе, обеспечивает транспорт глюкозы из крови в клетки. В клетках глюкоза становится основным источником энергии для организма.
Наиболее распространенным видом сахарного диабета является диабет 2 типа. Он возникает в том случае, если организм не может эффективно использовать инсулин. Это состояние называется инсулин-резистентностью. В последующем организм начинает вырабатывать меньшее количество инсулина. В результате уровень глюкозы в крови повышается и глюкоза начинает выделяться из организма с мочой. Это лишает организм основного источника энергии.
Исследования показывают, что риск диабета увеличивается в том случае, если человек спит менее 7 часов в течение ночи. Если продолжительность сна составляет пять или менее часов, риск диабета увеличивается существенно. Негативные эффекты возникают даже после непродолжительного периода потери сна.
«Ограничение времени сна до 5 часов за ночь даже на протяжении нескольких дней вызывает нарушения метаболизма глюкозы» — говорит доктор Лоуренс Эпштейн (Dr. Lawrence Epstein), представитель Американской Академии Медицины сна.
Еще одним связующим звеном между диабетом и потерей сна является проблема ожирения. По данным отчета Национальных институтов здоровья свыше 80 процентов людей с диабетом 2 типа имеют избыточную массу тела. Исследования показывают, что потеря сна существенно увеличивает риск ожирения.
Увеличение распространенности ожирения может являться одной из причин роста распространенности диабета. С 1990 по 2000 годы распространенность диабета в США увеличилась на 49%. «Особую тревогу вызывает рост распространенности диабета у детей» — говорит д-р Гриффин Роджерс (Dr. Griffin P. Rodgers), директор Национального института Диабета, болезней органов пищеварения и почек.
«Редко выявляемый у детей, диабет 2 типа существенно увеличивается по распространенности у подростков и молодых взрослых» — отметил в своем заявлении доктор Роджерс. «Это тревожное изменение, так как осложнения диабета, такие, как заболевания сердца, также возникают раньше, отнимая большее число лет здоровой жизни».
Для лечения диабета часто используются лекарственные препараты или инсулин. Для лечения диабета также необходимо постоянно контролировать уровень глюкозы крови, заниматься физическими упражнениями, правильно питаться и нормально спать. Специалисты в области медицины сна рекомендуют спать 7- 8 часов каждую ночь.
Однако люди, страдающие от расстройств сна, могут встретиться с большими трудностями, пытаясь уснуть. Наличие расстройства сна также может являться фактором риска для возникновения диабета. Значительное число пациентов с сахарным диабетом страдают от обструктивного апноэ сна.
Обструктивное апноэ сна является распространенным расстройством сна, вызывающее у Вас сотни остановок дыхания за ночь. Эти остановки дыхания могут вызвать как выраженные падения уровня кислорода крови, так и частые пробуждения, фрагментирующие Ваш сон. Важным фактором риска апноэ сна является ожирение.
Проведенное недавно исследование, результаты которого опубликованы в журнале Sleep, показало высокую распространенность синдрома беспокойных ног (СБН) у людей, страдающих от диабета. Симптомы СБН появлялись уже после выявления сахарного диабета.
Сахарный диабет (СД) 2-го типа является социально значимым заболеванием, т. к. увеличивает риск инвалидизации и смертности. В связи с этим большое значение приобретает профилактика СД 2-го типа и его осложнений. В целях профилактики СД 2-го типа большое значение имеет своевременное выявление факторов риска его возникновения. Наиболее известные из них – ожирение, старение и гиподинамия.
В последние годы были получены убедительные свидетельства, что сон является еще одним фактором, оказывающим влияние на углеводный обмен. Отмечается высокая распространенность СД 2-го типа и связанных с ним нарушений обмена среди больных с синдромом обструктивного апноэ сна (СОАС).
И наоборот, по нашим данным, у больных СД 2-го типа относительный риск остановки дыхания во сне был повышен в 3,4 (1,6–6,9) раза. После стратификации по индексу массы тела (ИМТ) у больных СОАС с нормальным ИМТ, но имеющих СД 2-го типа, сохранялся повышенный в 2,7 (1,3–5,2) раза риск. Кроме того, достоверное повышение риска остановки дыхания во сне в 2,3 (0,78–5,7) раза по сравнению с пациентами с нормогликемией отмечено у пациентов с нарушением толерантности к глюкозе (НТГ).
В настоящее время выделяют три фактора, связанных с нарушением сна и ведущих к изменению метаболизма и повышению риска СД 2-го типа:
У современного взрослого человека средняя продолжительность сна составляет 6,8 ч, столетие назад она равнялась 9 ч. Менее 6 ч в сутки спят 30% взрослого населения. Депривация сна повышает аппетит, в этом случае увеличивается потребность в сладкой, соленой пище и пище с высоким содержанием крахмала, возможно, за счет повышения секреции гормона грелина (на 28%).
Увеличивается риск ожирения и развития СД 2-го типа (в 2 раза – при продолжительности ночного сна Изменение циркадных ритмов
Циркадные ритмы – это внутренние часы организма, которые определяют периоды сна и бодрствования. Различные физиологические процессы в организме подвержены циркадным колебаниям. Изменение естественных циркадных ритмов ведет к нарушению метаболизма.
К нарушениям дыхания во сне относятся: СОАС, синдром центрального апноэ сна (ЦАС), синдром ожирения, гиповентиляция. СОАС является наиболее распространенной формой нарушения дыхания во сне. Средняя и тяжелая степень СОАС встречаются у 10–17% мужчин и 3–9% женщин в возрасте от 30 до 70лет.
СОАС – это повторяющиеся эпизоды нарушения легочной вентиляции во время сна вследствие коллапса глоточного отдела дыхательных путей. Коллапсы характеризуются уменьшением или полным прекращением движения воздушного потока, несмотря на инспираторные усилия.
Вследствие апноэ и гипопноэ насыщение артериальной крови кислородом снижается, в то время как напряжение в крови диоксида углерода повышается. СОАС нарушает физиологическую архитектонику сна, у больных регистрируются значительное сокращение продолжительности стадий глубокого сна и частые неполные циклические пробуждения (реакция активации), обусловленные нарушением дыхания.
Высокая распространенность (86%) была отмечена в исследовании Foster et al. среди больных СД (в субисследовании Look AHEAD). Несмотря на то что в настоящее время до конца не ясно, является ли СОАС непосредственной причиной возникновения СД 2-го типа, есть данные, что при увеличении степени тяжести СОАС растет относительный риск возникновения СД 2-го типа и ухудшения гликемического контроля при уже имеющемся СД 2-го типа.
СОАС может способствовать развитию и прогрессированию инсулинорезистентности, а также дисфункции β-клеток поджелудочной железы посредством двух механизмов: прерывистой гипоксии и/или фрагментации сна, которые реализуются через множество промежуточных путей (рис. 1).
Фрагментация сна, возникающая вследствие микропробуждений, которые возникают из-за повторяющихся эпизодов остановки дыхания, является наиболее распространенным следствием СОАС. При этом общая продолжительность сна, как правило, не нарушается. Фрагментация сна может способствовать повышению активности симпатической нервной системы и появлению дневной сонливости, являющейся характерным клиническим признаком СОАС.
Кроме того, она может служить одним из факторов риска развития ожирения через воздействие на метаболизм и воспаление, а также, вероятно, способствовать развитию инсулинорезистентности у значительного числа этих больных. Вследствие фрагментации сна нарушается его структура, уменьшается фаза медленного сна, которая считается восстановительной, что также ведет к неблагоприятным последствиям.
В одном из исследований у здоровых молодых взрослых проводили селективное подавление фазы медленного сна без влияния на его продолжительность и гипоксию. В результате вмешательства были отмечены существенное снижение чувствительности к инсулину и НТГ. Результаты недавно проведенного исследования на животных, которых подвергали искусственной фрагментации сна, подтвердили снижение чувствительности к инсулину клеток висцеральной жировой ткани.
Фрагментация сна способствует снижению чувствительности к инсулину, вероятно, через увеличение количества и инфильтрации макрофагов в висцеральной жировой ткани наряду с увеличением активности NOX2 (никотинамидадениндинуклеотидфосфат NADPH – оксидаза 2), которые являются маркерами повышенного окислительного стресса.
Другой очень важной патофизиологической особенностью СОАС является прерывистая гипоксия, возникающая вследствие расстройства дыхания во сне. Периоды десатурации и ресатурации приводят к прерывистой гипоксии тканей с последующей реоксигенацией, физиологические последствия которой несколько отличаются от последствий хронической гипоксии. Повторяющиеся снижение и увеличение сатурации способствуют образованию химически активного кислорода и азота, которые повышают окислительный стресс и могут активировать окислительно-восстановительные клеточные сигнальные пути, имеющие большое значение в процессах воспаления.
Последние работы, проведенные на здоровых добровольцах, свидетельствуют, что фрагментация сна и прерывистая гипоксия вызывают снижение чувствительности к инсулину и ухудшают толерантность к глюкозе, а также способствуют увеличению индекса НОМА, являющегося маркером инсулинорезистентности. Кроме того, исследования на животных показывают, что прерывистая гипоксия во время бодрствования (т. е. не сопровождающаяся пробуждениями или другими нарушениями сна) также приводит к снижению чувствительности к инсулину.
Как один из факторов, влияющих на взаимосвязь СОАС и инсулинорезистентности, можно рассматривать неалкогольную жировую болезнь печени (НАЖБП) – широко распространенное заболевание, характеризующееся наличием чрезмерных жировых отложений в гепатоцитах. Хроническая интермиттирующая гипоксия, индуцированная СОАС, в результате окислительного стресса и усиленной аккумуляции гликогена может приводить к структурному повреждению печени с последующим развитием ее фиброза и воспаления.
Эти изменения, вероятно, не зависят от ожирения, т. к. они выявляются среди пациентов с СОАС, как страдающих ожирением, так и без избыточного веса. Кроме того, существует независимая ассоциация между тяжестью ночной гипоксемии и стеатозом, которая усугубляется ожирением.
СОАС ведет к увеличению активности симпатической нервной системы не только во время сна, но и после пробуждения. Считается, что это является основным результатом ночной гипоксии. При этом повторяющиеся после каждого эпизода обструкции дыхания пробуждения, вероятно, усугубляют этот эффект.
Помимо активации симпатической нервной системы ухудшение чувствительности к инсулину и увеличение мобилизации глюкозы являются следствием дисфункции гипоталамо-гипофизарно-надпочечниковой (ГГН) оси. Гипоксия и фрагментация сна могут привести к активации ГГН-оси и чрезмерному и/или аномальному характеру повышения уровня кортизола с потенциальным отрицательным влиянием на чувствительность к инсулину и его секрецию.
Кроме того, у больных с СОАС, как правило, отмечаются более высокие уровни маркеров системного воспаления, а также повышенная активация моноцитов и лимфоцитов. Эти эффекты, как считается, в значительной степени обусловлены последствиями прерывистой гипоксии, но активация симпатической нервной системы, вероятно, также играет свою роль.
Итак, фрагментация сна и хроническая прерывистая гипоксия ведут к повышению активности симпатической нервной системы, в результате чего возникают изменения в ГГН-оси, увеличивается окислительный стресс, а также активируются пути воспаления. Это, в свою очередь, может привести к развитию инсулинорезистентности и дисфункции β-клеток поджелудочной железы.
Среди потенциальных механизмов причинно-следственной связи, в результате которых СД может привести к развитию СОАС, могут рассматриваться:
Некоторые исследования показали, что инсулинорезистентность ассоциируется со сниженным вентиляционным ответом на гиперкапнию и гипоксию и его нормализацию на фоне лечения инсулином. При этом остается неясным, может ли данный фактор служить причиной возникновения апноэ и гипопноэ.
Таким образом, взаимосвязь СОАС и нарушения углеводного обмена могут обусловливать различные патогенетические механизмы, при этом предполагается, что существует двунаправленная взаимосвязь между СОАС и СД 2-го типа. У больных СД 2-го типа и с нарушением метаболизма глюкозы отмечается более высокая распространенность СОАС, чем в основной популяции, что частично может объясняться имеющимся ожирением. В ходе исследования SHH было выявлено, что у лиц с СД 2-го типа чаще выявлялись расстройства дыхания во сне и более тяжелая гипоксия.
Кроме того, существует связь между СОАС, дневной сонливостью и ССЗ. Нарушение обмена и функции симпатической нервной системы при одном заболевании может влиять на развитие и прогрессирование другого. Поскольку основной причиной смертности при СД и СОАС являются сердечно-сосудистые осложнения, два заболевания, синергически дополняя друг друга, могут ускорить гибель больного. Следовательно, для эффективного лечения необходимо помнить о симптоматике СОАС у больных СД.
Это особенно актуально при сочетании нарушений дыхания во сне (НДС) и СД 2-го типа, который сам по себе способствует значительному повышению риска ССЗ. Показано, что до 93% женщин и 82% мужчин с СОАС не имеют установленного диагноза «нарушение дыхания во сне». В России этот показатель неизвестен, поэтому у больных с высоким риском ССЗ следует активно выявлять НДС и учитывать возможный вклад СОАС в развитие сердечно-сосудистой патологии.
Специальные опросники и характерные клинические особенности могут помочь в выявлении лиц с повышенной вероятностью СОАС. Для подтверждения диагноза НДС проводят специальное обследование в стационаре или используют портативные диагностические аппараты.
Доступные методы лечения СОАС включают снижение веса при ожирении, уменьшение потребления алкоголя, использование CPAP-терапии (Continuous Positive Airway Pressure – постоянное положительное давление в дыхательных путях) и подбор специальных стоматологических кап.
Ожирение является основным фактором развития синдрома гиповентиляции сна – состояния, при котором ожирение сочетается с нарушением дыхания, что приводит к повышению давления углекислого газа в крови в дневное время выше нормальных значений (более 45 мм рт. ст. в артериальной крови).
Распространенность СОГ в общей популяции не оценивалась, однако имеются данные о ее уровне в некоторых странах. Так, в США, где очень высок процент лиц с ожирением, распространенность СОГ составляет 3,7 на 1000 человек.
Среди лиц, обратившихся в клинику для диагностики НДС, 10–20% имеют СОГ, а среди направляемых на полисомнографию – 20–30%. При этом у многих людей, имеющих симптомы СОГ, диагноз не устанавливается. Около трети всех людей с морбидным ожирением (ИМТ>40 кг/м2) имеют повышенный уровень углекислого газа в крови.
Ожирение нарушает функцию органов дыхания посредством нескольких механизмов:
- повышается общая потребность организма в кислороде (при ожирении потребление кислорода в покое на 25% больше нормы); отложение жира вокруг ребер увеличивает их массу и снижает податливость стенок грудной клетки; отложение жира в средостении ограничивает подвижность легких; отложение жира в брюшной полости вызывает дисфункцию диафрагмы (возникает диспропорция между длиной мышечных волокон и их напряжением вследствие их перерастяжения), что ограничивает экскурсию диафрагмы.
При ожирении уменьшаются легочные объемы: резервный объем выдоха и функциональная резервная емкость, необходимые для поддержания проходимости дистальных дыхательных путей. При снижении резервного объема выдоха ниже объема закрытия происходят коллапс альвеол и развитие микроателектазов. Следовательно, имеют место как рестрикция (уменьшение легочных объемов), так и обструкция (сужение дистальных отделов дыхательных путей). Увеличение кровенаполнения сосудов легких ведет к снижению эластичности легочной ткани.
Для преодоления ригидности грудной клетки и сопротивления дыхательных путей затрачивается дополнительная энергия, развиваются утомление и слабость дыхательной мускулатуры, дисбаланс между требованиями к дыхательной мускулатуре и ее производительностью, что приводит к одышке.
Гипоксия и гиперкапния регистрируются примерно в 30% случаев при ожирении, и степень тяжести их прямо пропорциональна ИМТ, что является следствием нарушения вентиляционно-перфузионных соотношений. При наличии микроателектазов и повышенного кровенаполнения легких часть снабжаемых кровью альвеол не вентилируется.
Оттекающая от них кровь бедна кислородом, но богата углекислым газом. Кроме того, при ожирении формируется частое и поверхностное дыхание, что увеличивает долю вентиляции мертвого пространства трахеи и бронхов, где не происходит газообмена. Развивается альвеолярная гиповентиляция с гиперкапнией, проявляющаяся одышкой.
При ожирении нарушен обмен лептина – гормона, секретируемого жировыми клетками. Рецепторы лептина расположены в гипоталамусе. Его основной функцией считается метаболическая регуляция массы тела. Лептин угнетает аппетит, повышает расход энергии, посылает сигнал насыщения и участвует в регуляции дыхания.
Считается, что лептин отвечает за адекватный вентиляционный стимул в ответ на повышенную работу дыхания при ожирении, а при его дефиците формируется альвеолярная гиповентиляция. Во многих случаях при этом уровень лептина высокий, что позволяет говорить о резистентности к лептину.
Механизмы, лежащие в основе сердечно-сосудистого риска у пациентов с СОГ, могут включать системное воспаление, эндотелиальную дисфункцию и повышение тонуса симпатической нервной системы. Budweiser S. et al. установили, что С-реактивный белок, системный биомаркер воспаления, коррелирует с плохой выживаемостью пациентов. Пациенты с умеренно выраженным СОГ имели более высокий уровень высокоспецифичного С-реактивного белка, сниженный уровень адипонектина по сравнению с таковыми в соответствующей по возрасту группе лиц без гиперкапнии.
Кроме того, пациенты c СОГ имели повышенные инсулинорезистентность, уровень гликированного гемоглобина, нуждались в более частом применении сахаро-снижающих препаратов. При СОГ чаще, чем в контрольной группе у лиц с ожирением без гиперкапнии, развивается эндотелиальная дисфункция, являющаяся предвестником (предиктором) раннего возникновения атеросклероза и сердечно-сосудистых событий. Кроме того, снижение уровней гормона роста и инсулиноподобного фактора роста-1 при апноэ сна содействует формированию эндотелиальной дисфункции.
СОГ сопровождается более низким качеством жизни, дополнительными расходами на здравоохранение. Пациенты с СОГ чаще госпитализируются, в т.ч. в отделения интенсивной терапии, у них часто выявляются другие хронические заболевания: бронхиальная астма (18–24%), сердечная недостаточность (21–32%), СД 2–го типа (30–32%). Без специального лечения апноэ сна 23% пациентов с СОГ умирают в течение 18 мес. после установления диагноза, 46% – в течение 50 мес. Своевременно начатое лечение снижает необходимость в госпитализации и материальные затраты.
Причиной нарушения дыхания во сне у пациентов с СД 2-го типа может быть и центральное апноэ. Главное отличие центрального апноэ в том, что остановки дыхания вызваны нарушениями в работе дыхательного центра головного мозга. Мозг «забывает» передавать импульсы дыхательным мышцам, возникают остановки дыхания длительностью более 10 с. Гиповентиляция в этом случае вызвана заболеванием головного мозга. Мозг не может передать диафрагме сигнал сократиться в объеме и произвести вдох.
Больные с центральным гиповентиляционным синдромом (ЦГС) не реагируют на изменение концентрации кислорода и углекислого газа в крови, т. к. сенсоры в кровеносных сосудах области шеи и головного мозга не отправляют корректные импульсы стволу головного мозга, который, в свою очередь, не реагирует и не стимулирует дыхание несмотря на острую необходимость.
Врожденный ЦГС является очень редким заболеванием. В США он встречается в 1 случае на 200 тыс. новорожденных. Массовое тестирование показало, что мутации гена PHOX2B – не столь редкое явление, как считалось ранее. Пока статистические данные, скорее всего, занижены. По данным международных исследователей, около 1000 детей во всем мире имеют мутации гена PHOX2B.
После описания синдрома клинический исход у детей с этим видом патологии заметно изменился. Смертность связана в основном с осложнениями, возникающими при длительной принудительной вентиляции легких или зависящими от степени вовлечения кишечника при болезни Гиршпрунга либо от опухолей нервного гребня.
Примером являются эпизоды центрального апноэ, возникающие при переходе от бодрствования ко сну, когда pCO2 бодрствования может быть ниже его уровня во время сна и, следовательно, недостаточным для стимуляции вентиляционных усилий (дыхание Чейна – Стокса, периодическое дыхание и идиопатическое центральное апноэ сна).
Другая причина – нарушения механизмов контроля рСО2 (гиперкапническая дыхательная недостаточность и наркотически индуцированные центральные апноэ). Независимо от причины частые пробуждения во время сна при центральном апноэ ведут к регулярному недосыпанию и сонливости в дневное время. Дыхание Чейна – Стокса достаточно часто наблюдается у больных с застойной сердечной недостаточностью.
При СД возникновение центрального апноэ может быть объяснено вегетативной дисфункцией, которая, в свою очередь, ведет к увеличению чувствительности центральных хеморецепторов к гиперкапнии и предрасполагает к возникновению периодического дыхания и центрального апноэ сна.
Действительно, у больных СД с автономной нейропатией отмечаются более высокая степень распространенности апноэ сна, более выраженная тяжесть дыхательных нарушений, большая продолжительность эпизодов нарушения дыхания во сне и более значительная десатурация в сравнении с больными СД без вегетативной нейропатии.
Вторым потенциальным механизмом, обусловливающим повышение риска развития апноэ сна у больных СД, является хроническая гипергликемия, усиливающая окислительный стресс, который вызывает структурные повреждения нервов и дисфункцию вегетативной нервной системы.
Диагноз центрального апноэ сна может быть установлен только в результате проведения полного полисомнографического исследования. Его лечение должно быть направлено на терапию основной причины его возникновения. Лечение дыхания Чейна–Стокса проводится как с помощью искусственной вентиляции лёгких постоянным положительным давлением (СРАР-терапия), так и путем применения адаптивной следящей вентиляции (ASV).
Больным с идиопатическим центральным апноэ сна и периодическим дыханием помогает лечение кислородом или ацетазоламидом. Апноэ сна смешанного генеза в ряде случаев успешно устраняется при длительной CPAP-терапии. Гиперкапническая дыхательная недостаточность, как правило, требует неинвазивной ночной вентиляции. Таким образом, всегда требуется уточнение генеза нарушений дыхания во сне для оптимизации лечения.
Эндокринологи, терапевты и специалисты по медицине сна должны знать о связи между нарушениями углеводного обмена, ожирением и апноэ сна. Организаторы здравоохранения и население также должны быть осведомлены об апноэ сна как значительном финансовом и социальном бремени. Для больных СД необходим скрининг на нарушение сна и выявление симптомов апноэ сна: храпа, остановок дыхания во сне, избыточной дневной сонливости. При выявлении нарушений должно быть назначено лечение, которое доказанно снижает риск сердечно-сосудистой патологии и улучшает качество жизни.
Нарушения дыхания во сне, особенно САОС, – повод для исследования углеводного обмена. Пациенты с СОАС должны регулярно обследоваться в целях выявления метаболических нарушений и факторов сердечно-сосудистого риска. У пациентов с СД и/или метаболическим синдромом необходимо уточнять сведения о продолжительности сна, его особенностях и при наличии нарушений выявлять причину.
Женщины с расстройствами сна подвержены более высокому риску развития сахарного диабета 2-го типа, пропорциональному количеству расстройств: ученые отмечают у них повышение риска на ≥47%. Об этом свидетельствуют результаты исследования специалистов Гарвардского колледжа общественного здравоохранения имени T.Х. Чана (Harvard T.H. Chan School of Public Health), США, опубликованные на страницах журнала «Diabetologia». Частично данные работы объяснимы связью нарушений сна и повышения индекса массы тела, вероятности развития артериальной гипертензии и депрессии.
Нарушения сна характерны для 10–20% жителей США: количество случаев обращения таких лиц за медицинской помощью увеличилось с 4,9 млн в 1999 г. до 5,5 млн в 2010 г. При этом распространенность сахарного диабета 2-го типа сегодня неустанно повышается.
После учета факторов стиля жизни на момент включения в работу они сравнили результаты женщин с нарушениями сна и без него, установив, что отношение риска развития сахарного диабета у первых составляет 1,45. После коррекции результатов с учетом артериальной гипертензии, депрессии и индекса массы тела отношение рисков составило 1,22.
Риск возрастал пропорционально количеству расстройств: при комбинации 4 нарушений отношение рисков достигло 4,17. Также специалисты выявили влияние комбинации нарушения сна и сменного труда на риск развития сахарного диабета 2-го типа.
Несмотря на то что дизайн исследования не позволяет ученым установить механизмы, лежащие в основе выявленных закономерностей, они предполагают, что расстройства сна влияют на метаболизм и способствуют ожирению из-за нарушения циркадных ритмов и других физиологических функций, таких как продукция гормонов, влияющих на аппетит.
Расстройства сна также связаны с артериальной гипертензией посредством повышения артериального давления и активности симпатической нервной системы, что может отобразиться на чувствительности к инсулину. Однако важным ограничением исследования было то, что в нем участвовали только женщины, что не позволяет экстраполировать полученные результаты на мужчин.
Во время сна поджелудочная железа вырабатывает меньше инсулина, что еще раз напоминает нам о необходимости ужинать не менее, чем за 3-4 часа до сна. При этом количество вырабатываемого инсулина ночью неодинаково у разных людей. Как оказалось по итогам исследования ученых из Лундского университета Швеции около 30% людей могут иметь предрасположенность вырабатывать меньше инсулина ночью из-за сильной чувствительности их поджелудочной железы к «гормону сна» мелатонину.
Такая чувствительность поджелудочной железы к мелатонину связана с эффектом этого гормона подавлять выработку инсулина клетками железы согласно циркадным ритмам организма. Люди с такой повышенной чувствительностью обладают несколько измененным геном рецептора мелатонина, что является известным фактором риска развития сахарного диабета 2-го типа.
Известно, что рецептор MTNRIB делает клетки чувствительными к мелатонину, но Hindrik Малдер из Лундского университета в Швеции и Лейф Groop из Университета Хельсинки в Финляндии хотели понять, что этот вариант Гена может изменять в поджелудочной железе.
“Сахарный диабет 2-го типа представляет собой полигенетическую болезнь, так что это не один ген, который вызывает болезнь: есть, вероятно, сотни генов, которые совместно стимулируют заболевание, из чего можно сделать вывод, что вклад каждого отдельного гена, будет совсем маленьким”, – говорит Малдер.
Ученые в своем отчете приводят характеристики панкреатических островков поджелудочной железы у людей, у которых есть один или два нарушения в гене MTNR1B. Те люди, кто имел несколько нарушений, обладали более высокими уровнями рецептора мелатонина, чем те, кто имел всего одно нарушение. Такое увеличение количества рецепторов мелатонина делает поджелудочную железу более чувствительной к мелатонину.
В последующих экспериментах ученые использовали инсулин-секретирующие клетки и островки от мышей для увеличения или уменьшения числа рецепторов мелатонина на инсулин-продуцирующих бета-клетках железы. Как и ожидалось, животные и их островки с очень малым количеством рецепторов мелатонина секретировали больше инсулина в присутствии высокого уровня мелатонина по сравнению с теми мышами, у которых было много рецепторов мелатонина.
Малдер и Groop затем проверили свои гипотезы на 23 пациентах больных диабетом с риском нарушения MTNR1B гена, и на 22 людях без нарушений в этом гене. Они попросили каждого человека принимать 4 миллиграмма мелатонина перед сном в течение трех месяцев. К концу исследования люди без риска генного нарушения обладали в 3 раза большим уровнем выработки инсулина, чем те люди, кто имел нарушения.
Ученые говорят, что это не означает, что таблетки мелатонина обязательно опасны для каждого третьего человека, имеющих нарушения в гене MTNR1B, или, что кто-то должен бежать и получить генетический тест, чтобы понять, являются ли они носителями измененных генов. “Это всего лишь гипотеза, но я думаю, что она все же вызывает вопросы о не так уж и безобидного длительного применения мелатонина», – сказал Малдер.
Это означает, как минимум, что плохой сон, нарушения циркадного ритма, бессонница, работа по ночам и другие нарушения сна, способствуют развитию диабета 2-го типа у людей с генными нарушениями.
В настоящее время связь между сахарным диабетом и синдромом обструктивного апноэ сна (СОАС) не подвергается сомнению: примерно у 15-36% больных с диабетом второго типа наблюдается нарушение дыхания во сне. Наряду с этим, если индекс апноэ/гипопноэ (количество эпизодов остановки дыхания в час) у пациента с СОАС увеличивается более 10, это значительно повышает у него риск возникновения толерантности к глюкозе и сахарного диабета.
Взаимообусловленность развития апноэ сна и диабета определяется следующими механизмами:
- кислородное голодание, развивающееся при апноэ сна, предрасполагает к нарушениям обменных процессов, в частности, снижает усвоение глюкозы клетками и способствует возрастанию уровня сахара в крови; частые микропробуждения при СОАС искажают структуру сна, уменьшая представленность его глубоких фаз, во время которых в норме происходит выделение ряда гормонов, в том числе, инсулина; и сахарный диабет 2 типа, и апноэ сна часто сопровождаются развитием ожирения, а само ожирение, в свою очередь, является фактором, усугубляющим течение этих нарушений; Ожирение усугубляет течение сахарного диабета II типа и ночного апноэ приводить к формированию избыточной массы тела может и прием таблетированных сахароснижающих препаратов, многие из которых способствуют усилению аппетита; недостаток кислорода, вызванный остановками дыхания во сне, приводит к повреждению эндотелия (внутренней оболочки сосудов), а это способствует появлению осложнений сахарного диабета – ангиопатий (поражения сосудов).
Из всего этого можно заключить, что одновременное существование синдрома апноэ сна и сахарного диабета 2 типа приводит к ухудшению течения обеих патологий. В связи с этим, Международная Федерация диабета выпустила клинические рекомендации, согласно которым, медработникам следует стремиться к активной диагностике диабета и нарушения толерантности к глюкозе у лиц, страдающих СОАС, и к выявлению апноэ сна у людей с диабетом. Адекватное и одновременное лечение этих состояний при их сочетании позволяет существенно уменьшить степень тяжести болезней и улучшить прогноз для больных.
Конечно, каждый из нас любит выспаться, но новые исследования показывают, что длительный сон на выходных может понизить вероятность развития диабета. Такая роскошь как несколько лишних часов проведенных в постели в воскресенье могут полностью себя оправдать.
Последние исследования показывают, что вопрос недосыпания может быть более важным, чем это казалось ранее. В стремительном, наполненном событиями течении современной жизни для людей не редкость экономить на сне. Недоспанные несколько часов каждую ночь с понедельника по пятницу, сопровождающиеся выпивкой на выходных – образ жизни характерный для многих.
Понятие «выспаться» прочно закрепилось в нашей памяти как синоним к слову «выходные», и для многих людей хороший сон – это наиболее ожидаемое событие субботнего или воскресного утра.
Небольшое исследование, проведенное в лаборатории исследования сна Чикагского Университета, показало, что дополнительные несколько часов с закрытыми глазами – это больше чем просто расслабляющее удовольствие, и имеет важные последствия для каждого, кто находится в группе риска сахарного диабета.
Заболевание диабетом является серьезной проблемой в США и во всем мире. Согласно данным Центра по контролю и профилактики заболеваний более 29 миллионов американцев больны диабетом, и эта цифра постоянно растет стремительными темпами.
Может быть, это не столь заметно и ощутимо как диета или фитнесс, но сон является существенным фактором в некоторых аспектах диабета.
Ряд исследований пролили некоторый свет на эту все еще малоизвестную тему. Мета-анализ, опубликованный в журнале «Diabetes Care» в марте 2015 года, обнаружил, что сон в течение 7-8 часов позволяет снизить риск развития диабета 2-го типа, в то время как более долгий или более короткий сон, напротив, связаны с повышением данного риска.
Другое исследование, опубликованное в этом же журнале, показало, что диабетики, которые плохо спали, имели на 23% более высокие показатели уровня глюкозы в крови утром и на 48% больший уровень инсулина. Другими словами, диабетики, которые мало спали, имели на 82% большее нарушение восприимчивости к инсулину, чем диабетики, которые спали более продолжительное время.
Исследование, которое возглавил Жозиан Бруссар, внесло изменение в режим сна 10 здоровых мужчин-добровольцев. На первом этапе группе было разрешено спать в течение четырех ночей по 8,5 часов. На втором этапе участники могли спать только 4.5 часов в течение того же периода, что и на первом этапе.
После режима лишения нескольких часов ночного сна, участникам было разрешено 2 ночи поспать дольше. В течение этого периода, они спали в среднем 9,7 часов в сутки.
У волонтеров наблюдалась чувствительность к инсулину, и склонность к риску заболевания диабетом, которое получило название индекс предрасположенности.
Также ученые отметили, что данный эксперимент не является окончательным. Исследование проводилось на небольшой выборке здоровых, преимущественно мужчин, и новый режим сна вводился только на время одной рабочей недели.
Кроме этого, исследуемая группа имела контролируемую диету, тогда как люди с хронической тенденцией недосыпания, должны были питаться преимущественно продуктами с высоким содержанием жира и сахара.
Несмотря на то, что эти результаты могут быть только предварительным показателем на данном этапе, они подчеркивают важность здорового графика сна.
источник