Близорукость – это дефект зрения, который в профессиональной медицинской терминологии называется миопия. Термин миопия происходит от греческого myops — щурящий глаза.
По статистике близорукостью страдает каждый третий человек на Земле. Эта патология рефракции глаза проявляется снижением остроты зрения вдаль. Близорукие люди плохо видят удаленные объекты, но хорошо видят объекты, расположенные на близком расстоянии.
В подавляющем большинстве случаев близорукость обусловлена несоответствием преломляющей силы оптической системы глаза длине его оси. При миопии параллельные лучи света, попадающие в глаз, фокусируются перед сетчаткой, а не на ее поверхности, как это происходит в здоровом глазу. В зависимости от причин, по которым это происходит, миопия классифицируется следующим образом:
• осевая — когда преломляющая сила оптических сред глаза (роговицы, хрусталика, стекловидного тела) находится в пределах нормальных величин, но передне-задний размер его больше, чем в эмметропическом глазу
• рефракционная — когда при нормальном передне-заднем размере глаза преломляющая сила оптики больше, чем в эмметропическом глазу
• смешанная — и преломляющая сила оптики глаза, и его передне-задний размер превышают нормальные величины
• комбинированная — в случаях, когда преломляющая сила оптики глаза и его передне-задний размер не выходят за пределы величин, присущих эмметропическому глазу, но сочетаются в неудачных вариантах.
Миопия бывает врожденной или приобретенной. Врожденная миопия встречается редко, но является, как правило, осложненной, то есть, сопровождается аномалиями развития глаза и слабовидением (амблиопией) при отсутствии коррекции в период развития глаза ребенка или патологией, не поддающейся лечению. Приобретенная миопия за последние годы стала встречаться все чаще, во многих случаях в силу ряда причин (например, в период роста организма) она может прогрессировать, приводя к дальнейшему ухудшению зрения. Близорукость признают прогрессирующей, если снижение зрения с каждым годом происходит на одну и больше диоптрий.
Выделяют три степени миопии: слабая — до 3 диоптрий, средняя — от 3,25 до 6 диоптрий и высокая степень — свыше 6 диоптрий. Степень миопии определяет количество диоптрий, на которое нужно уменьшить преломляющую силу глаза, чтобы он стал эмметропичным.
Обычно близорукость развивается при усиленном росте глазного яблока, поэтому прогрессирование миопии наблюдается, в основном, среди детей младшего возраста, а средний возраст, когда процесс стабилизируется, составляет приблизительно 18-20 лет.
Развитию близорукости способствует напряженная зрительная работа на близком расстоянии, чем объясняется весьма распространенное ухудшение зрения у детей в начальных классах школы. Некоторые научные исследования подтверждают взаимосвязь избыточного напряжения аккомодации с прогрессированием близорукости. Их результаты лежат в основе выводов о том, что привычно избыточное напряжение аккомодации стимулирует развитие у ребенка ложной близорукости, при отсутствии своевременного лечения переходящей в истинную. В последние годы продолжающееся увеличение объема зрительной работы, в том числе и с использованием дисплейного оборудования (компьютеры, электронные книги, мобильные телефоны и т.д.) привело к росту количества пациентов со спазмом аккомодации. По мнению многих офтальмологов, длительное его наличие способствует росту передне-заднего размера глазного яблока и истинной миопизации глаза.
Физиологическая близорукость не приводит в дальнейшем к значительной потере остроты зрения, но если процесс не стабилизируется и глазное яблоко продолжает расти, возникает миопическая болезнь. С самой большой интенсивностью миопия прогрессирует у учащихся — обычно на стадии максимальных нагрузок на зрение, которые происходят параллельно с ростом организма. Миопия высокой степени и особенно миопическая болезнь — это серьезное заболевание, приводящее к патологическим изменениям в сосудистой и сетчатой оболочках глаза, предрасполагающим к таким осложнениям, как отслойка сетчатки, глаукома, что может привести к полной потере зрения.
Профилактика миопии и её прогрессирования имеет первостепенное значение, тем более, что данная патология приводит к снижению зрения в трудоспособном возрасте, а это влечет крайне негативные социально-экономические последствия.
В последнее время быстро растет распространённость миопии среди молодых людей в странах Азии (в частности, Гонконг, Тайвань, Сингапур), где ей подвержены 80-90% школьников. Для сравнения: в США и странах Европы эта цифра значительно меньше, но тоже высока — 20-50%. В последние годы отмечается рост заболеваемости миопией у школьников: более, чем у 50% выпускников средних школ и гимназий России в настоящее время регистрируют миопическую рефракцию.
Раннее начало заболевания может свидетельствовать о повышенном риске развития миопии высокой степени. Первыми признаками близорукости являются прищуривание, низкий наклон головы, стремление ребенка садиться поближе к телевизору. При работе на близком расстоянии может возникать боль в глазах, головная боль. Крайне важно своевременно выявлять проблемы со зрением, с момента начала учебы ребенка в школе желательно ежегодно проверять остроту зрения и при её снижении вовремя начинать лечение.
Наследственность. Существуют разные гипотезы о механизмах развития и прогрессирования осевой миопии. К предполагаемым причинам относят избыточную аккомодацию, несогласованный рост глазных яблок в ответ на длительную зрительную работу вблизи. Данные некоторых исследований указывают на наличие генетического компонента среди факторов раннего начала миопии. Например, установлено, что риск возникновения миопии у ребёнка близоруких родителей возрастает. У таких детей, даже если они не страдают миопией, длина глазного яблока больше, чем у их сверстников, имеющих родителей-эмметропов. При этом миопическая рефракция у них может и не определяться, так как увеличение передне-заднего размера глаз компенсируется преломляющими средами и структурами глаза (роговица, водянистая влага и стекловидное тело, хрусталик). Вероятность наследования миопии в данном случае составляет 50-92%. Но так и не выявлены гены, структурная мутация в которых предположительно является причиной миопии или позволяет оценить семейный риск заболеваемости, а имеющиеся данные противоречивы. Механизм генетического наследования и регулирования данного заболевания многофакторный и сложный, и все еще остаётся до конца не выясненным.
Внутриглазное давление. По одной из гипотез, увеличение размеров глаза при миопии может быть связано с повышенным ВГД. Ее сторонники утверждают, что дети с миопией имеют более высокое ВГД, чем их ровесники с эмметропией. Но это мнение не подтверждено убедительными доказательствами. Предполагается, что избыточная аккомодация или конвергенция также могут повышать ВГД, воздействие которого на склеру приводит к удлинению переднезадней оси глаза. Однако исследования показали, что у пациентов при рассматривании предметов вблизи, то есть, при аккомодировании, внутриглазное давление не изменяется или даже понижается.
Аккомодация. Высказываются противоположные мнения относительно влияния аккомодационной способности глаза на прогрессирование миопии. Одни офтальмологи считают, что ее снижение может способствовать неконтролируемому росту глазного яблока. В таком случае ношение плюсовых очков при работе вблизи, облегчая работу глаза, препятствует дальнейшему развитию миопии. Другие, напротив, винят в этом видят причину в избыточном объёме аккомодации. Тогда ношение положительной коррекции для работы вблизи может только усугубить ситуацию.
Большая задержка аккомодационного ответа также может быть связана с развитием близорукости. Она определяется при проведении скиаскопии. Задержка аккомодационного ответа — это разность в диоптриях между расстоянием от глаза до объекта и расстоянием, на котором нейтрализуется световой рефлекс. Приемлемой считается задержка аккомодационного ответа до 0,75 дптр. Например, при рассматривании объекта с расстояния 25 см пациенту требуется аккомодация в 4 дптр, а рефлекс нейтрализуется с расстояния 33 см до глаза пациента, то есть глаз аккомодирует только в 3 дптр. Задержка аккомодационного ответа в данном случае составляет 1 дптр.
Коррекция. Существует мнение, что в случае, когда отсутствует оптическая коррекция миопии и тем самым ухудшается качество зрительного изображения, может развиваться так называемая «депривационная миопия» (от лат. deprivatio — потеря, лишение). В то же время, некоторые учёные утверждают, что коррекция миопии в детском возрасте может вызывать компенсаторный патологический рост глазного яблока.
Дефокусировка. Как известно, младенцы в норме имеют гиперметропическую рефракцию около 3-4 дптр. Главный фокус в этом случае находится за сетчаткой, что является одной из причин невысокой остроты зрения у маленьких детей. В ответ на имеющийся оптический дефокус глаз начинает расти, чтобы попадающие в него световые лучи фокусировались в нужном месте на сетчатке — в макуле. При этом рефракция изменяется в сторону эмметропии — происходит эмметропизация. Имеются убедительные доказательства компенсаторного роста глазного яблока в ответ на так называемый ленс-индуцированный дефокус у различных видов животных, у которых он достигался искусственным созданием гиперметропии или миопии. Миопический дефокус, при котором зрительный образ формируется перед сетчаткой, вызывает торможение роста глазного яблока у животных, однако у человека он не замедляет, а, наоборот, ускоряет прогрессирование миопии.
Поверхность роговицы у человека не имеет идеально сферической формы и равномерной толщины на всех участках. Это может приводить к дефокусировке зрительных образов не только в центральной области сетчатки (макуле), но и в периферической её части (периферическая ретинальная дефокусировка). Существует гипотеза, что эти периферические аметропии/аберрации также играют роль в развитии и прогрессировании миопии. Последние исследования на животных показали, что наличие визуального сигнала от фовеа может быть не столь важным для нормального роста глазного яблока, как от периферической части сетчатки, способной регулировать процесс эмметропизации и вызывать миопию в ответ на неправильный зрительный сигнал. Коррекция периферических аберраций может быть достигнута специально разработанными контактными линзами или при помощи ортокератологии. В настоящее время ведутся исследования для определения оптимального периферического миопического дефокуса, что поможет сделать лечение, применяемое для его коррекции, более целенаправленным.
Окружающая среда. Большинство учёных соглашается, что факторы окружающей среды способствуют развитию миопии. По данным исследований, у детей, проводивших больше времени на открытом воздухе, реже наблюдалась миопическая рефракция, а проживающие в городах были более подвержены риску развития близорукости, чем живущие в пригороде. Оказалось, что это может играть даже более существенную роль, чем занятия физкультурой или спортом.
Несмотря на катастрофическое распространение миопии в мире, методов лечения этого заболевания на данный момент не существует. Все известные средства направлены лишь на замедление прогрессирования близорукости, но ни одно из них не способно вернуть эмметропическую рефракцию глазу или хотя бы остановить прогрессирование. Поэтому в настоящее время близорукость входит в число важнейших социально-биологических проблем, а поиск возможностей стабилизации миопии является одной из главных задач офтальмологии. Для ее решения используются различные методы, которые можно разделить на следующие категории:
1) лекарственные средства:
— воздействующие на аккомодацию (атропин, тропикамид, циклопентолат, пирензепин)
— гипотензивные препараты (тимолол, лабеталол, адреналин, пилокарпин)
2) хирургическое вмешательство (склеропластика)
3) оптическая коррекция (мягкие контактные линзы, ортокератология, очки)
3) нетрадиционные методы (метод Бейтса, очки-тренажеры, китайская медицина)
Поскольку близорукость формируется, как правило, в детском возрасте, самое пристальное внимание уделяется, прежде всего, ее профилактике и предупреждению прогрессирования у детей и подростков. Проводятся обследования, назначаются оптическая коррекция, медикаментозное, физиотерапевтическое и хирургическое лечение. Все эти методы направлены на остановку развития близорукости, сохранение хороших зрительных функций и профилактику осложнений со стороны сетчатки. Нельзя оставлять без внимания прогрессирующую близорукость, так как со временем она может привести к необратимым изменениям центральных отделов сетчатки и ощутимому снижению зрения. Поэтому необходимо не реже двух раз в год проходить осмотр у офтальмолога, с проверкой глазного дна. На результатах этих осмотров будет основываться выбор методов лечения.
Одним из простейших методов замедления прогрессирования миопии может оказаться увеличение времени пребывания детей на открытом воздухе. Хотя механизм действия его пока не изучен, этот способ может быть рекомендован в качестве профилактики развития миопии.
Бифокальные и мультифокальные очки. Высказывалось предположение, что бифокальные или мультифокальные очки, обеспечивающие чёткое видение на различных дистанциях, могут уменьшить ретинальный дефокус и замедлить прогрессирование миопии. В клинических испытаниях в США, Финляндии, Дании проверялись различные степени аддидации от +1,0 до +2,0 дптр, а выборка составляла от 32 до 240 пациентов. Ни в одном исследовании не было отмечено значимого снижения степени прогрессирования миопии.
Прогрессивные очки имеют более привлекательный вид в сравнении с бифокальными, а также дают возможность хорошо видеть на различных дистанциях. Исследование СОМЕТ (Сorrection of Myopia Evaluation Trial), в котором участвовали 469 детей разной национальности в возрасте 6-11 лет, выявило статистически достоверное, но клинически не значимое снижение прогрессирования миопии на 0,2±0,08 дптр за три года. Основной эффект наблюдался в первый год ношения очков. Дополнительный анализ показал, что более значимый эффект отмечался у детей с большей задержкой аккомодации в комбинации с эзофорией вблизи (0,64±0,21 дптр), чрезмерным приближением текста к глазам при чтении (0,44±0,20 дптр) или исходной малой степенью миопии (0,48±0,15 дптр).
Таким образом, клинические исследования по использованию бифокальных и прогрессивных очков дали отрицательные результаты. Их применение не имеет доказанной эффективности в замедлении прогрессирования миопии. Более того, при назначении бифокальных и прогрессивных очков пациенты могут сталкиваться с трудностями в адаптации к ношению линз такого дизайна. Вместе с тем, ношение правильно подобранной оптической коррекции зачастую значительно улучшает качество зрения.
Режим ношения очков. Режим ношения очков может варьироваться от постоянного ношения до использования их только для рассматривания объектов на определённом расстоянии. Проведенное в Финляндии исследование, в котором участвовали 240 школьников 9-11 лет, показало, что различия в изменении рефракции за три года были незначительными как среди тех, кто носил очки постоянно или для дали, так и среди не носивших их вообще.
Такие же результаты получили и учёные из США после трехлетнего наблюдения за 43 пациентами с миопией. При этом сравнивались группы носивших очки постоянно, носивших их вначале только для зрения вдаль, а затем перешедших на постоянный режим ношения, носивших очки только для зрения вдаль, а также вообще не пользовавшихся очковой коррекцией.
Эти данные позволяют сделать вывод, что режим ношения очков не влияет на прогрессирование миопии.
Контактные линзы. По результатам одного простого слепого рандомизированного клинического исследования в США не было получено статистически достоверной разницы в замедлении миопии у носивших мягкие контактные линзы (МКЛ) (прогрессирование составило 0,36 дптр/год) и монофокальные очки (0,3 дптр/год). Недостатком этих исследований было то, что измерение аномалий рефракции проводилось без циклоплегии, а 26% отобранных пациентов были исключены из анализа.
Результаты трёхлетнего исследования воздействия ношения жёстких газопроницаемых контактных линз (ЖГПЛ) на прогрессирование миопии в сравнении с МКЛ показали статистически значимую разницу. Увеличение в группе ЖГПЛ составило 1,56±0,95 дптр, а в группе МКЛ — 2,19±0,89 дптр. Наибольший эффект отмечался в первый год ношения линз. Кривизна роговицы была значительно меньше у использовавших ЖГПЛ (0,62+0,6 дптр), чем у пользовавшихся МКЛ (0,88±0,57 дптр). Однако различий в изменении передне-заднего размера глаз в обеих группах выявлено не было. Это позволило прийти к выводам, что эффект замедления миопии был связан, в основном, с уплощением роговицы, состояние которой обратимо после отмены ЖГПЛ, а само их ношение к стабилизации миопии не приводит.
Хотя отдельные сообщения говорят о том, что применение МКЛ приводит к усилению прогрессирования миопии (так называемый феномен «наползания миопии»), клинические исследования дают основания для вывода об отсутствии существенного различия в ее прогрессировании между носившими МКЛ и очки. Ношение контактных линз имеет свои преимущества в сравнении с очками. Они лучше обеспечивают периферическое зрение, не заметны для окружающих, дают большую свободу действий. Однако ношение контактных линз связано с определенными затруднениями, когда речь идет о детях, а нарушение правил их использования может повлечь за собой развитие инфекционных и аллергических осложнений.
Ортокератология. Суть методики заключается в надевании на ночь контактной линзы особой формы, что приводит к уплощению роговицы и обеспечению чёткого зрения в течение дня без очков или контактных линз. Предполагается, что замедление прогрессирования миопии происходит вследствие создания периферического ретинального миопического дефокуса. В результате ношения ортокератологических (ОК) линз происходит уплощение роговицы в центральной зоне, что увеличивает количество сферических аберраций. Они, в свою очередь, позволяют фокусироваться изображению объектов центрального зрения в области фовеа, в то время, как изображение предметов на периферии фокусируется перед сетчаткой. Исследователи предполагают, что это может замедлять процесс осевого удлинения глазного яблока, тем самым замедляя развитие миопии.
В исследовании в Гонконге участвовали 35 детей в возрасте 7-12 лет, носивших ОК-линзы, и 35 — пользовавшихся монофокальными очками (контрольная группа). Было выявлено уменьшение темпов роста передне-заднего размера глаз в сравнении с контролем на 0,25 мм за два года. Недостатком этого исследования был ретроспективный отбор контрольной группы.
В другом исследовании, в котором участвовали 28 человек, сравнивали рост передне-заднего размера глаз за год у носивших ОК-линзы и МКЛ. В первой группе данный показатель был меньше на 0,16 мм. Но число участников было небольшим, а отсев составил около 30%.
Имеются предварительные результаты крупного исследования SMART (Stabilization of Myopia via Accelerated Reshaping Technologies), в котором оцениваются изменения глубины полости стекловидного тела в опытной группе (носящие ОК-линзы) и контрольной (пользующиеся МКЛ). Было отмечено меньшее прогрессирование миопии в первой группе, однако значимого различия в размерах глубины полости стекловидного тела не установлено.
До сих пор не имеется достаточных доказательств эффективности длительного применения ОК-линз в снижении степени прогрессирования миопии. Для оценки эффективности данного метода необходимо проведение полноценного исследования.
Недокоррекция миопии. Было проведено только одно слепое рандомизированнное исследование, включавшее 94 ребёнка. В нём сравнивались результаты пациентов, носивших коррекцию на 0,75 дптр слабее полной и носивших очки с полной коррекцией. В итоге прогрессирование за два года в группе с полной коррекцией составило 0,77 дптр, т. е., меньше, чем в группе с недокоррекцией — 1,0 дптр. Отмечается, что недокоррекция для дали может приближать ближайшую точку ясного видения.
Результатам вышеприведенного исследования противоречат данные двух нерандомизированных исследований, в которых сравнивалось прогрессирование миопии у носивших полную коррекцию и у пациентов с недокоррекцией миопии. В первом пришли к выводу, что полная коррекция не замедляет развитие близорукости. Во втором прогрессия в группе с полной коррекцией составила 0,83 дптр/год, а в группе с недокоррекцией — 0,47 дптр/год.
И все же в замедлении прогрессирования миопии рекомендуется полная коррекция аметропии. Однако достижение её не всегда возможно при высоких степенях близорукости и индивидуальной непереносимости полной коррекции.
Атропин. Данный препарат впервые предложен к применению Уэллсом в 19-м веке. В ходе эксперимента, проведенного на животных, был отмечен эффект замедления роста глазного яблока при его применении и, как следствие, стабилизация миопии. Последующие исследования подтвердили эффективность этого препарата в замедлении миопии у детей.
В первую очередь атропин вызывает паралич аккомодации и уменьшает влияние её избыточного напряжения на прогрессирование миопии. Он также влияет на выброс гормона роста и дофамина, что может приводить к замедлению роста глазного яблока.
Клинические исследования, проведенные доктором Shih в 1999 и 2000 годах, доказали эффективность применения сочетания 0,5%-ого раствора атропина и бифокальных очков. Прогрессирование миопии составило 0,04 дптр в год, тогда как в группе, применявшей 0,25% и 0,1% раствор атропина — 0,46 дптр. При этом побочные эффекты в виде непереносимой светобоязни имели место только у двух пациентов, закапывавших 0,5%-ный атропин, а в остальных группах вообще не встречались.
Эффективность препарата в замедлении прогрессирования миопии подтвердилась и в рандомизированных контролируемых исследованиях в Тайване и Сингапуре. В одном из них сравнивался эффект от использования раствора атропина в различных концентрациях (0,1%, 0,25%, 0,5%). Наиболее эффективным признан 0,5%-ый раствор.
Проведенное в 2000-2003 годах исследование АТОМ (Atropine in the Treatment of Myopia study), в котором участвовали 400 детей из Сингапура в возрасте 6-12 лет, показало, что инстилляции 1%-го атропина на ночь в течение двух лет приводят к значительному снижению темпов прогрессирования миопии (на 77%). В опытной группе передне-задний размер глаз пациентов практически не изменился, в то время, как в контрольной — увеличился на 0,39-0,48 мм. Атропин хорошо переносился пациентами. Проведённая спустя 2-3 месяца после прекращения использования препарата электроретинография не показала значимых изменений функций сетчатки. Побочные эффекты от применения атропина включали в себя фотофобию (светобоязнь) и снижение остроты зрения вблизи. Системные побочные эффекты не наблюдались. В случаях, когда препарат закапывали в оба глаза, назначались очки с прогрессивными линзами и фотохромным покрытием. После завершения лечения отмечалось возобновление прогрессирования миопии в опытной группе на −1,14± 0,8 дптр (для сравнения, в контрольной оно составило −0,38±0,39 дптр). Тем не менее, за три года участия в исследовании (включая два года применения атропина) итоговое прогрессирование миопии в опытной группе было меньшим, чем в контрольной. Сферический эквивалент в первой группе составил −4,29±1,67 дптр, во второй −5,22±1,38 дптр.
Несмотря на результаты, подтверждающие эффективность атропина, еще предстоит точно определить механизм его воздействия на замедление прогрессирования миопии, установить и подробно изучить возможные побочные эффекты его применения, такие, как ультрафиолет-индуцированное повреждение хрусталика и сетчатки, влияние на психику и другие; определить оптимальную концентрацию и продолжительность применения препарата. А до тех пор, пока не найдены ответы на эти вопросы, при назначении длительной лечебной атропинизации необходимо выбирать между результативностью научно доказанного метода стабилизации миопии и риском возникновения побочных эффектов.
Тропикамид и циклопентолат. Тропикамид вызывает расслабление цилиарной мышцы и блокирует аккомодацию. Он имеет более короткий период полураспада, чем атропин, и, соответственно, менее выраженные побочные действия. В одном исследовании, в котором участвовал 61 ребёнок в возраcте 6-16 лет, изучалось влияние инстилляций 0,4%-ного раствора тропикамида на течение миопии. В результате было отмечено снижение степени прогрессирования миопии в среднем на 0,23 дптр (с 0,85 дптр до 0,62 дптр). К сожалению, эти данные не могут считаться достоверным подтверждением эффективности данного препарата из-за отсутствия в исследовании контрольной группы.
В другом исследовании участвовали 25 пар близнецов. Всем закапывали в глаза 1%-ый раствор тропикамида, но одна группа носила монофокальные очки, а другая — бифокальные. В результате не было выявлено существенных различий в прогрессировании миопии среди этих групп в течение трёх с половиной лет наблюдения.
Аналогичными тропикамиду свойствами обладает циклопентолат (цикломед). В Тайване было проведено исследование эффективности его 1%-го раствора. Было установлено снижение прогрессирования миопии на 0,3 дптр/год в сравнении с контрольной группой, но всё же менее выраженное, чем после применения атропина — 0,7 дптр/год.
Таким образом, достоверных данных, говорящих об эффективности циклоплегиков короткого действия, на данный момент нет. По опыту применения тропикамида у нескольких тысяч пациентов появления каких-либо неблагоприятных эффектов не отмечалось. Тем не менее, более короткая продолжительность действия этих препаратов требует более частого закапывания для длительной циклоплегии, чем при использовании атропина.
Пирензепин 2% гель. Пирензепин относится к той же группе лекарств, что и атропин. Однако действие его на рецепторы более избирательно, в связи с чем он в меньшей степени вызывает мидриаз и циклоплегию.
С целью оценки эффективности данного препарата были проведены два мультицентровых двойных слепых плацебо-контролируемых исследования. Первое проводилось в Азии (Сингапур, Таиланд и Гонгконг), участвовали в нём 353 ребёнка в возрасте 6-12 лет. В группе, где 2%-ый гель пирензепина применялся дважды в день, прогрессирование миопии составило в среднем 0,47 дптр/год, один раз в день — 0,7 дптр/год, в контрольной группе — 0,84 дптр/год. Второе исследование проводилось в США с участием 174 детей в возрасте 8-12 лет. Результаты его были ещё более многообещающими: в группе, применявшей препарат два раза в день, в течение первого года прогрессирование составило 0,26 дптр, а в контрольной группе — 0,53 дптр. При использовании 2%- го геля пирензепина в течение двух лет в опытной группе миопия увеличилась на 0,58 дптр, а в контрольной — на 0,99 дптр. Настораживает, что из-за побочных эффектов 13 человек (11%) выбыли из эксперимента в течение первого года и один — второго, а продолжить участие в эксперименте в течение второго года согласились только 84 из 174 пациентов.
Несмотря на достаточно веские аргументы в пользу эффективности данного препарата в замедлении прогрессирования близорукости, в настоящее время его использование затруднено из-за юридических и финансовых препятствий.
Гипотензивные препараты. Изучалась эффективность двух бета-блокаторов (тимолол и лабеталол) при прогрессирующей миопии. Закапывание 0,5%-го или 0,25%-го раствора лабеталола дважды в день детям 6-14 лет в течение 2-4 месяцев привело к уменьшению миопии на 0,25 дптр в 68% случаев. Однако эти данные трудно интерпретировать из-за отсутствия в исследовании контрольной группы. Другие аналогичные исследования также не включали контрольную группу или были не рандомизированы.
Результаты клинических исследований в Дании, сравнивавших применение 0,25%-го раствора тимолола и монофокальной очковой коррекции в течение двух лет, не показали значимых различий в остановке прогрессирования миопии, которое составило 0,59 дптр/год в первой группе и 0,57 дптр/год во второй. При этом 5 детей жаловались на ощущение жжения и дискомфорт в глазах, а у одного ребенка развилась бронхиальная астма.
Проводились также исследования эффективности адреналина и пилокарпина. Обобщая все известные результаты исследований, можно прийти к заключению, что в настоящее время не достаточно доказательств в поддержку гипотезы о том, что снижение ВГД может замедлить развитие миопии. При этом применение вышеперечисленных препаратов влечет риск развития серьезных побочных эффектов, таких, например, как бронхоспазм, у предрасположенных к этому людей.
Склеропластические операции. Склеропластика — профилактическое оперативное вмешательство, разработанное около 80 лет назад в России, направленное на предотвращение дальнейшего растяжения склеры и удлинения глазного яблока. Суть операции заключается в искусственном укреплении этой оболочки имплантатами, вводимыми в область заднего полюса глаза.
За прошедшее время было предложено несколько методик его проведения. Однако большинство экспертов в западноевропейских странах и США признало склеропластику неэффективной, отказавшись от использования этого метода. Недостаточное количество убедительных данных о её безопасности и эффективности привело к тому, что склеропластика применяется в целях стабилизации миопии, в основном, в странах Восточной Европы и Азии.
Наряду с этим, результаты исследований, проводившихся в России, дают определенные основания говорить об эффективности метода. По различным данным, замедление темпа прогрессирования миопии наблюдается в 92-95% случаев. Но достоверность этих данных не достаточна, т.к. дизайн (методика) исследований отличается от современных мировых стандартов.
В зарубежных источниках начали появляться сообщения об успешных результатах применения метода склерального пломбирования заднего полюса глаза, схожего по своей сути со склеропластикой. У пациентов отмечается стабилизация роста глазного яблока в сравнении с контрольной группой, отсутствие серьёзных послеоперационных осложнений за пятилетний период наблюдения.
Очевидно, что существующее в современной офтальмологии расхождение, вплоть до диаметрально противоположных мнений, в оценках эффективности склеропластики не позволяет дать однозначный ответ на вопрос о целесообразности применения этого метода в лечении прогрессирующей миопии. Необходимо проведение полноценных исследований в рамках доказательной медицины.
NeuroVision. Термин «перцептивное обучение» описывает процесс, посредством которого выполнение определённых зрительных упражнений приводит к улучшению визуального восприятия. Гибкость зрительных функций мозга описана в различных исследованиях.
Технология «NeuroVision» — неинвазивная, индивидуально разрабатываемая для каждого пациента, доступная и интернете обучающая программа, основанная на зрительной стимуляции. Она способствует формированию межнейронных связей в корковом веществе головного мозга. Хотя данный метод показан для улучшения остроты зрения и контрастной чувствительности у взрослых с легкой степенью миопии, он не влияет на рефракцию глаза и его способность к аккомодации.
Проведенное пилотное исследование с участием 31 ребёнка в возрасте 7-9 лет показало повышение некорригированной остроты зрения и контрастной чувствительности. После года его применения прогрессирование миопии в этой группе составило 0,5 дптр, что меньше средних показателей прогрессии для детей этого возраста согласно Singapore Cohort Study of Risk Factors for Myopia (0,944 дптр).
Несмотря на это, NeuroVision не может применяться для замедления или предотвращения развития миопии, так как необходимы дополнительные исследования.
EyeRelax. «EyeRelax» — похожий на микроскоп прибор, предназначенный для улучшения зрения при эмметропии, миопии и даже пресбиопии, а также для предотвращения ухудшения зрения при миопии и лечения амблиопии. Доказанной эффективности в замедлении прогрессирования миопии данный метод не имеет.
Очки-тренажёры. Представляют собой очки с чёрными непрозрачными линзами, имеющими множество мелких отверстий. Такие очки пропускают только когерентные лучи, имеющие одинаковую длину волны и синхронно происходящие максимумы и минимумы интенсивности света (или интерференции), а также повышают чёткость изображения на сетчатке. Производители заверяют, что их использование улучшает зрение на 10-20-процентов и даже — вплоть до полного исчезновения миопии.
Тем не менее, не существует доказательств замедления прогрессирования миопии с помощью таких очков.
Зрительные тренировки. Ещё в 1940 году У. Бейтс предположил, что чрезмерное напряжение экстраокулярных мышц может влиять на аккомодацию. Метод основывается на применении комплекса упражнений, который, по мнению автора, расслабляет глазные мышцы, улучшает цветовое зрение и глубину восприятия. Считается, что зрительные тренировки могут скорректировать регулировку процесса аккомодации вегетативной нервной системой. Однако принципы, лежащие в основе методики, очень отличаются от традиционной трактовки этих вопросов официальной медициной и научного понимания проблем патогенеза аномалий рефракции.
На данный момент эффективность этого метода лечения не подтверждена клиническими исследованиями.
Китайская медицина. Упражнения для глаз «Qi Qong» были разработаны в 1950 году в Китае. Они основаны на предположении, что массаж различных акупунктурных точек вокруг глаз улучшает отток крови, расслабляет мышцы и снижает напряжение глаз. Ученики в большинстве китайских школ выполняют этот комплекс упражнений два раза в день по 10 минут.
В одном из нерандомизированных исследований 295 пациентам в Пекине с помощью пластыря к определённым точкам на теле приклеивали зёрна бальзамина, оказывавшие давящее воздействие на эти точки. По утверждению исследователей, это дало значительный лечебный эффект.
Данный метод относится к нетрадиционной медицине. В настоящее время достоверных данных, подтверждающих его эффективность в замедлении прогрессирования миопии, в научной литературе не встречается.
Отсутствие убедительных данных об эффективности и безопасности тех или иных методов затрудняет разработку действенных рекомендаций по профилактике и замедлению прогрессирования миопии у детей и взрослых. Данная проблема остаётся насущной, несмотря на все усилия, прилагаемые для её решения. Необходимо проведение полноценных широкомасштабных исследований, позволяющих судить о действенности различных методик, а также о наличии или отсутствии побочных эффектов их применения.
В связи со всем вышесказанным очень важно не забывать, что миопия — это хроническое заболевание, требующее регулярного наблюдения у врача–офтальмолога. Только такой подход дает определенную гарантию избежать возникновения осложнений, приводящих к слабовидению и даже к полной потере зрения.
Автор: Врач-офтальмолог Е. Н. Удодов , г. Минск, Беларусь.
Дата публикации (обновления): 27.02.2019
источник
Близорукость у детей — дефект зрения, при котором световые лучи от отдаленных объектов фокусируются не на сетчатке глаза, а перед ней, что вызывает потерю четкости изображения. В результате ребенок хорошо видит на близком расстоянии, тогда как отдаленные предметы кажутся ему размытыми.
В детской офтальмологии именно миопия (близорукость) является самой распространенной патологией и на сегодняшний день обнаруживается практически у каждого 4 ребенка. Чаще всего развитие близорукости наблюдается в школьном возрасте, что объясняется усилением зрительной нагрузки. И если в 6- 7 лет миопию диагностируют в 10 % случаев, то к окончанию учебного заведения уже половина выпускников имеет проблемы со зрением.
Фото: Близорукость у детей
Миопия у детей может развиться под действием целого ряда провоцирующих факторов:
- Наследственная предрасположенность. Как правило, вероятность развития миопии существенно возрастает у малышей, родители которых (один или оба) страдают от близорукости. Такие дети с рождения нуждаются в наблюдении офтальмолога.
- Врожденные аномалии глаз. Дети могут рождаться с разнообразными аномалиями роговицы или хрусталика, повышенной растяжимостью и слабостью склеры. Не редкость и такое состояние, как врожденная глаукома. В дальнейшем эти патологии могут провоцировать развитие близорукости.
- Недоношенность. Согласно, медицинской статистике, почти у 30% недоношенных детей в дальнейшем диагностирована миопия (близорукость).
- Хронические заболевания, очаги инфекции в организме могут дать толчок к развитию миопии. В их числе болезни носоглотки и ротовой полости (гайморит, аденоиды), аномалии развития челюстно-лицевой системы или инфекционные заболевания (корь, скарлатина, дифтерия и пр.)
- Генетические патологии (синдром Дауна и синдром Морфана).
- Несбалансированное питание, недостаток важных витаминов и микроэлементов в рационе.
- Снижение иммунитета. Близорукость чаще развивается у ослабленных, часто болеющих детей, с низким иммунитетом.
Близорукость у детей школьного возраста вызывают следующие причины:
- Увеличение зрительной нагрузки;
- Чрезмерное увлечение компьютерными играми, современными техническими новинками (смартфоном, планшетом). Чтобы сфокусировать глаза на близком объекте (странице книги, мониторе компьютера) ребенок рефлекторно напрягает глаза. Постоянное, длительное напряжение ведет к изменению формы глазного яблока и развитию миопии.
- Нарушение гигиены зрения. Под этим определением подразумевается недостаточная освещенность рабочего места, неправильно подобранная мебель, нарушение осанки во время учебного процесса, чтение в транспорте и др.
Фото: Близорукость у детей школьного возраста
Увеличение случаев близорукости в школьном возрасте связано, прежде всего, с высокими учебными нагрузками, когда ребенок после уроков в школе должен часами сидеть над домашним заданием. Поэтому задача родителей — правильно организовать режим дня ребенка, научить его чередовать зрительные нагрузки с физической активностью, обязательно делать перерывы через каждые 30-40 минут, чтобы дать глазам отдых.
Длительное напряжение является настоящим стрессом для еще неокрепшей зрительной системы, высокие нагрузки ведут к тому, что глазные мышцы перестают расслабляться и возвращаться в исходное положение. Такое состояние медики называют «спазмом аккомодации» или ложной близорукостью.
Она чаще всего формируется у школьников вследствие плохого освещения рабочего места или слишком близкого наклона головы над учебником. Если вовремя выявить патологию и предпринять меры для ее устранения, то ложная близорукость у детей легко излечивается. В противном случае глазу придется подстраиваться к продолжительным повышенным нагрузкам и миопия из ложной, вскоре перейдет в истинную.

Постепенно дальнозоркость (гиперметропия) уменьшается и приближается к нормальной рефракции. Но в отдельных случаях, при недостаточном «запасе дальнозоркости» (менее +2.5 диоптрий) вероятность развития близорукости в будущем увеличивается, так как нормальный рост глазного яблока нарушается. Еще одна физиологическая причина — удлиненная (эллипсоидная) форма роговицы, которая слишком сильно преломляет изображение и оно проецируется не на сетчатку, а перед ней, что делает отдаленные зрительные образы размытыми.
По характеру развития миопию у детей принято делить на:
- Врожденную, связанную с патологиями строения глаза и незрелостью зрительного аппарата.
- Приобретенную, развивающуюся вследствие перенапряжения глаз, неправильной организацией рабочего места, увлечения компьютером или телевизором.
Кроме того, специалисты выделяют следующие подвиды миопии:
- Физиологическая. Развивается в процессе роста и развития глаза. После того, как формирование заканчивается и глаз приобретает окончательные размеры, прогрессирование близорукости прекращается. Этот вид миопии относят к стационарным, поскольку она не приводит к значительной потере зрения.
- Патологическая. Относится к прогрессирующей форме заболевания, при которой падение зрения может достигать нескольких диоптрий в год. Происходит это из-за чрезмерного роста глазного яблока в длину. Такая форма миопии считается самой тяжелой и нередко заканчивается инвалидностью.
- Лентикулярная. Характеризуется чрезмерным увеличением преломляющей силы хрусталика и изменениями, происходящими в его ядре. Чаще всего сопутствует таким патологиям, как врожденная центральная катаракта, сахарный диабет или развивается после лечения некоторыми медикаментами.
- Ложная близорукость. Развивается вследствие чрезмерной нагрузки на глаза. При своевременном обнаружении легко поддается коррекции.
В зависимости от механизма формирования близорукость бывает:
Фото: Смешанная близорукость
Осевая. Характеризуется увеличением длины глазного яблока (до 25 мм и выше) при сохранении нормальных преломляющих свойств хрусталика.
При миопии различают три степени тяжести заболевания:
- Слабая (до -3 дптр.);
- Средняя (от 3.25 до 6 дптр);
- Высокая (от 6.25 дптр).
Фото: Симптомы миопии у детей
Дети не всегда могут понять, что у них стало ухудшаться зрение. На какие признаки родителям следует обратить внимание, чтобы захватить патологию на начальной стадии развития?
- ребенок жалуется на головную боль, головокружение;
- быстро устает при чтении;
- часто моргает, трет глаза;
- прищуривается при попытке рассмотреть отдаленные предметы или во время просмотра телевизора;
- слишком низко наклоняет голову в процессе рисования или письма;
- держит учебник или книгу близко к лицу.
Тревожные признаки хорошо заметны у дошкольников и школьников, а как быть, если ребенок еще совсем маленький и не может сказать родителям о том, что его беспокоит? Чтобы выявить возможные дефекты зрения, все дети до года должны проходить плановые осмотры у офтальмолога в возрасте 3, 6 и 12 месяцев.
Фото: Близорукость у ребенка в 3 года
Близорукость у ребенка в 3 года уже можно определить с использованием специальных таблиц. Пока малыш еще не знаком с буквами и не умеет читать, ему показывают плакаты с картинками. Родители должны насторожиться и показать ребенка врачу, если он подносит предметы слишком близко к глазам, часто щурится и моргает. При выявлении нарушений, специалист подберет для коррекции зрения очки.
Близорукость у ребенка в 5 лет родители уже могут определить самостоятельно. Все вышеперечисленные симптомы в этом возрасте хорошо проявляются. К тому же малыш уже сам может озвучить свои жалобы и рассказать родителям о том, что его беспокоит.
Для уточнения диагноза офтальмолог проведет осмотр и необходимое обследование состояния зрительной функции малыша.
При визуальном осмотре врач обязательно обратит внимание на величину, форму и положение глазных яблок, способность фиксировать взгляд на ярких игрушках. Использование таких методов, как офтальмоскопия и биомикроскопия даст представление о состоянии роговицы, хрусталика, глазного дна, передней камеры глаза.
Врач может задействовать дополнительные методы исследования: рефрактометрию, скиаскопию или УЗИ глаз. Для исключения такого состояния, как ложная близорукость, определяют объем и запас аккомодации. При выявлении нарушений ребенку необходима консультация детского невролога, поскольку ложная близорукость часто сопровождается повышенной нервной возбудимостью, астенией и вегето- сосудистой дистонией.
Фото: Лечение близорукости у детей
Для лечения близорукости у детей применяется целый комплекс методов. Среди них медикаментозная терапия, аппаратные, оптические и физиотерапевтические способы терапии.
Тактика лечения при миопии во многом зависит от того, как развивается заболевание, насколько быстро прогрессирует близорукость, существует ли угроза осложнений. Если в течение года зрение ухудшается незначительно (не более чем на 0.5 дптр) возможна выжидательная тактика.
После уточнения диагноза офтальмолог подберет маленькому пациенту очки для коррекции зрения, детям постарше могут рекомендовать ношение контактных линз. Многие родители интересуются, нужно ли носить очки детям при близорукости? При слабой и средней степени миопии постоянного ношения очков не требуется (их используют только для дали).
При высокой степени близорукости или быстром прогрессировании болезни, очки нужно носить постоянно, чтобы предотвратить такое серьезное осложнение, как амблиопия. Контактные линзы оптимально подходят для устранения анизометропии, когда разница в рефракции между глазами достигает 2 и более диоптрий.
Фото: Медикаментозные методы
При слабой степени миопии ребенку назначат витаминные комплексы, содержащие необходимые для глаз витамины и минеральные вещества. Особенно полезны препараты с лютеином (Окувайт, Витрум Вижн). Прогрессирование болезни помогут остановить препараты с никотиновой кислотой, при отсутствии кровоизлияний часто назначают Трентал.
Еще один часто применяемый препарат — глазные капли Ирифрин. Их действие направлено на снижение внутриглазного давления за счет уменьшения объема внутриглазной жидкости. Если обнаруживаются дистрофические процессы в глазном дне, выписывают препараты:
Эти средства препятствуют развитию аномалии и нормализуют кровоснабжение сетчатки. При ложной близорукости ребенок нуждается в средствах, которые способны расслабить цилиарную мышцу глаза и устранить ее спазм. С этой целью назначают глазные капли с атропином.
Среди альтернативных средств пользуются популярностью капли Око плюс. Это полностью натуральный препарат на основе лютеина, карнозина и растительных компонентов (сока клевера и ячменного молочка). Применение капель помогает снять зрительное напряжение, снизить внутриглазное давление, предотвратить такие осложнения, как глаукома и катаракта.
Эффективность препарата Око плюс очень высокая, по отзывам пациентов – это прекрасная альтернатива лазерной коррекции зрения, поскольку помогает активно противодействовать развитию близорукости и уже с первых дней применения запускает восстановительные процессы в зрительном аппарате.
В любом случае оптимальную схему лечения для ребенка должен подобрать врач. Только специалист может правильно оценить степень тяжести миопии и назначить соответствующие препараты. Неплохо себя зарекомендовали натуральные капли для глаз Око-плюс — https://glavvrach.com/oko-plyus/
Аппаратное лечение призвано восстановить аккомодацию при слабой степени близорукости и предотвратить ее дальнейшее прогрессирование. В детской офтальмологии применяют следующие методы:
- Вакуумный массаж – способствует улучшению кровообращения, нормализует работу цилиарной мышцы и восстанавливает гидродинамику глаза.
- Электростимуляция. Применяется при атрофических процессах в зрительном нерве. Процедура основана на воздействии токов малой интенсивности, которое направлено на восстановление проводимости при слабой степени миопии и возвращение предметной ориентации в более тяжелых случаях.
- Амбликор – процедура активизирует деятельность нейронов зрительной коры и эффективно улучшает зрение.
- Инфракрасная лазерная терапия- суть метода заключается в воздействии на глаз инфракрасного излучения с близкого расстояния, за счет чего улучшается питание и кровоснабжение органов зрения и происходит устранение спазма аккомодации (ложной близорукости).
- Лазерная терапия — стимулирует рецепторы нервных окончаний сетчатки, улучшает пространственное восприятие.
Фото: массаж воротниковой зоны
Комплексное лечение близорукости включает и методы физиотерапии. К самым распространенным из них относятся:
- электрофорез;
- массаж воротниковой зоны;
- иглорефлексотерапия.
Помимо основных методов лечения офтальмолог порекомендует наладить режим дня, сбалансировать рацион питания, правильно организовать рабочее место школьника, больше времени проводить на свежем воздухе, а не за компьютером или телевизором. В дополнение к основной терапии ребенку порекомендуют делать гимнастику для глаз.
Фото: Упражнения для глаз при близорукости у детей
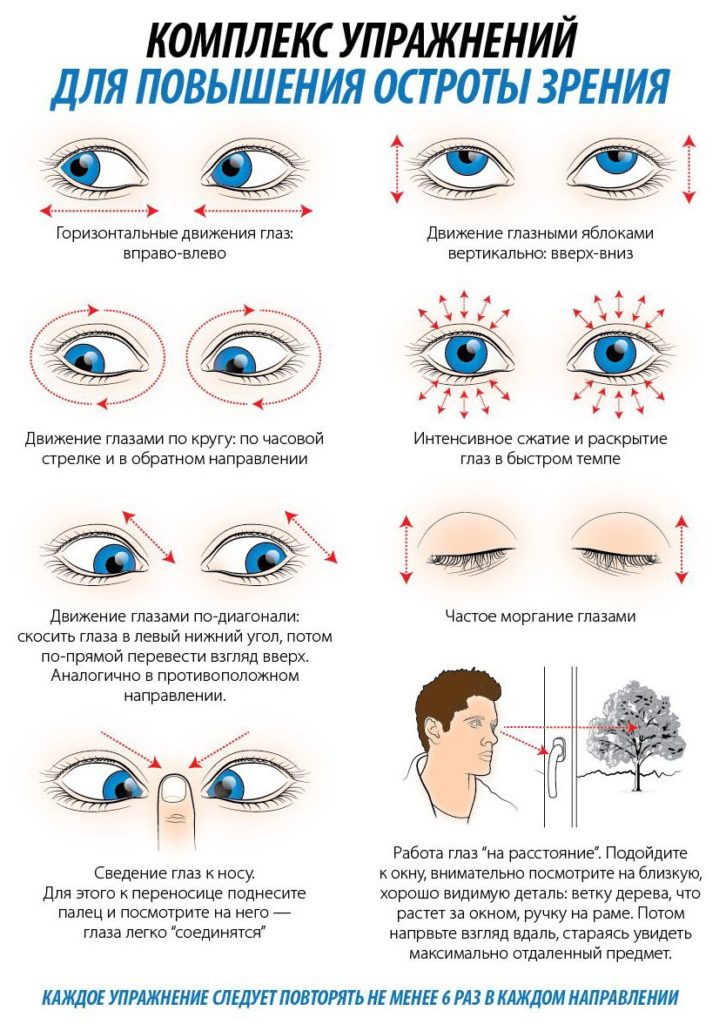
В домашних условиях ребенок может освоить несложную гимнастику для глаз по методу Аветисова:
- очень медленно переводить взгляд вправо- влево и обратно (10 раз);
- направлять взгляд вправо — вверх, затем влево- вниз и обратно(10 раз);
- совершать круговое движения глазами по часовой стрелке, потом против (по 5 раз);
- слегка надавливать тремя пальцами на закрытые глаза (3 раза);
- после окончания упражнений поморгать глазами (до 10 раз).
При прогрессировании близорукости, отсутствии эффекта от корректирующих методов лечения и угрозе развития осложнений, применяют хирургическое вмешательство (склеропластику). Основным показанием для проведения операции служит быстрое усугубление миопии (более 1 дптр в год). Склеропластику проводят с целью предотвращения дальнейшего растяжения склеры глаз. Оперативное вмешательство позволит укрепить задний сегмент сетчатки и нормализовать кровоснабжение и обмен вещество в оболочке глаза.
В последние годы для устранения миопии применяют современные технологии с использованием лазера. Но лазерная коррекция близорукости у ребенка возможна только после достижения им 18 лет. До этого возраста коррекция зрения лазером не рекомендуется.
Фото: Профилактика близорукости у детей
Предотвратить развитие миопии у ребенка можно, если придерживаться основных профилактических рекомендаций:
- Соблюдение зрительной гигиены. Это понятие включает дозированность зрительных нагрузок, правильную организацию рабочего места школьника, исключение чтения в транспорте или при плохом освещении.
- Просмотр телевизора или времяпровождение у компьютера следует ограничить, зрительные нагрузки чередовать с активным отдыхом.
- Ребенок должен больше времени проводить на свежем воздухе, полноценно питаться, соблюдать режим дня.
- Детям с близорукостью нужно ограничить время просмотра телевизора до 1 часа в день, пользование компьютером — до 30 минут трижды в неделю.
- Необходимо обеспечить ребенку полноценный рацион питания и включать в него больше продуктов, богатых витамином А. В весенне- осенний сезон нужно давать малышу витаминные комплексы.
Если у ребенка обнаружили миопию, необходимо наблюдаться у офтальмолога и приходить на прием к врачу каждые 6 месяцев.
Смотрите видео: Близорукость у детей. Как остановить ухудшение зрения. Почему близорукость прогрессирует.
Наша дочка рано научилась читать, уже в 5 лет не расставалась с книжкой. И в школе училась отлично до 4 класса. Но когда пошла в 5 класс успеваемость упала, девочка быстро уставала, неохотно делала домашние задания. В итоге выяснилось, что она не видит, что учитель пишет на доске во время урока.
Окулист диагностировал близорукость (-1.5 диопртии) и выписал малышке очки. Сейчас все проблемы с учебой разрешились и теперь для нас главное – не допустить дальнейшего падения зрения. Для этого принимаем витаминный комплекс с лютеином и закапываем специальные капли, назначенные врачом, чтобы снять напряжение с глаз. Когда дочь еще немного подрастет, планируем перейти на контактные линзы.
Сыну в 5 лет поставили диагноз миопия (близорукость). Врач подобрал очки и посоветовал выполнять комплекс упражнений для глаз. Сейчас пытаемся дома делать такую гимнастику, но малыш выполняет упражнения неохотно, он еще не совсем понимает, для чего это нужно.
Близорукость пока в слабой степени и малыш постоянно очки не носит, надевает их только для просмотра телевизора. Теперь будем посещать окулиста каждые полгода – главное, чтобы близорукость не прогрессировала.
У меня в детстве было плохое зрение. С 6 лет пришлось ходить в очках. В школе перешла на контактные линзы. Болезнь не прогрессировала, но мне хотелось полностью избавиться от корректирующих линз.
Поэтому после того, как исполнилось 18 лет, решилась на операцию по лазерной коррекции зрения. Все прошло удачно, теперь я отлично вижу. Считаю, что это самый лучший метод исправления зрения.
источник
Современные технологии далеко не всегда приносят блага человеческому организму. Одним из побочных действий цивилизации является нарушение зрения. Притом в наше время патология появляется у людей еще в детском возрасте. Достаточно большое влияние на это оказывают телевидение и компьютерная техника, которые подрастающее поколение все чаще предпочитает активным играм со сверстниками. Конечно, близорукость у детей иногда наблюдается с самого рождения, выступая наследственным заболеванием. Но в большинстве случаев она появляется уже в школьные годы.
В норме световые волны, отражаемые предметами, проходят через глазной хрусталик, который их преломляет и фокусирует на сетчатке. При миопии же (другое название близорукости) лучи формируют изображение перед ней. В результате этого зрительные образы, находящиеся вдали, видятся размытыми. Притом предметы, расположенные близко, человек видит достаточно хорошо, причина — растяжения оболочки глазного яблока, приобретающего эллипсоидную форму вместо шарообразной.
Из всех патологий органов зрения у детей миопия по праву считается самой распространенной. На возрастную группу 9 — 12 лет приходится ¾ всех зарегистрированных случаев. К подростковому возрасту количество заработавших близорукость снижается в три раза.
Различают два вида миопии:
- Стационарная – когда зрение падает до какого-то уровня и далее не ухудшается;
- прогрессирующая – при которой этот процесс не останавливается.
Последняя представляет достаточно большую опасность, поскольку иногда ежегодная динамика ослабления зрения достигает нескольких диоптрий.
В зависимости от характера развития близорукость можно разделить на следующие подвиды:
- Физиологическая – развивающаяся в процессе роста глазного яблока. Когда глаз обретает свои окончательные размеры, падение зрения останавливается.
- Лентикулярная – возникающая при видоизменении ядра хрусталика, приобретающего усиленные преломляющие свойства. Ей в основном подвержены дети, страдающие диабетом, врожденной формой катаракты либо от побочных действий некоторых медицинских препаратов.
- Миопическая – характеризующаяся патологическим удлинением оболочки глаза. Ребенок теряет зрение очень быстро.
Исходя из вышеописанной классификации, миопия имеет различные механизмы формирования:
- осевая – длина глазного яблока увеличена на 25 мм и более, при этом преломляющие свойства хрусталика остаются в норме;
- рефракционная – форма глазной оболочки не нарушена, но изменено ядро хрусталика;
- смешанная – присутствуют обе патологии.
Различают три степени заболевания:
- слабая – менее 3 диоптрий;
- средняя – 3,25 — 6 диоптрий;
- высокая – более 6,25 диоптрий.
Миопия у детей бывает врожденной, наследственной и приобретенной. При этом существует довольно много причин, из-за которых она развивается:
- Наследственность . Если у одного из родителей, а тем более у обоих, есть близорукость, это еще не означает, что она в обязательном порядке будет у ребенка. Но риск ее развития в этом случае резко возрастает. Поэтому дети с унаследованной предрасположенностью к миопии должны подвергаться более тщательному осмотру офтальмолога, чтобы при необходимости принять меры и остановить прогресс заболевания.
- Врожденные патологии . К ним относятся различные нарушения развития хрусталика или роговицы. У ребенка могут быть нарушены пропорции между длиной глазного яблока и рефракцией, что уже является близорукостью. Но иногда по причине слабости склеры либо ее аномальной растяжимости расстояние от сетчатки до точки фокуса зрительного образа неуклонно растет. Это приводит к резкому ухудшению зрения вплоть до инвалидности.
- Недоношенность . Вероятность развития патологий значительно увеличивается. Помимо слабости склер, нередки случаи врожденной глаукомы. Согласно данным ВОЗ, порядка 35% недоношенных страдают миопией.
- Большая нагрузка на глаза . Это самая распространенная причина, из-за которой появляется близорукость у детей школьного возраста. Помимо самой учебы, сопутствующими факторами здесь выступают неправильная осанка и неудобство рабочего стола, за которым ребенку приходится делать уроки.
- Хронические и инфекционные болезни . Как показывает практика, ухудшение зрения могут спровоцировать заболевания полости рта (гайморит, аденоиды), аллергические и инфекционные (туберкулез, дифтерия, корь, гепатит), сахарный диабет, многократные ОРВИ, сколиозы и другие. Чаще всего при этом страдают дети дошкольного возраста.
- Несбалансированный рацион . Недостаток необходимых ребенку витаминов и микроэлементов, несоблюдение режима питания вызывают развитие миопии.
- Ослабленный иммунитет . У детей со слабой иммунной системой риск возникновения близорукости намного выше. Состояние является катализатором для одной из выше перечисленных причин, чтобы запустить реакцию. Ребенок же с крепким здоровьем при равных условиях останется со стопроцентным зрением.
Нередко причины близорукости у детей заключаются отнюдь не в нарушениях организма. К печальным последствиям приводит безответственность родителей, позволяющих своему ребенку днями напролет просиживать перед телевизором или компьютером. Особенное влияние оказывают динамичные игры, требующие постоянного напряжения глаз и неотрывного внимания, сосредоточенного на компьютерном мониторе. Обучение чтению и письму в слишком раннем возрасте не проходит даром для еще не сформировавшегося зрительного аппарата.
Хотя симптомы близорукости выглядят довольно однозначно – плохое зрение вдаль, предметы кажутся размытыми – определить ее у детей удается не сразу. Ведь ребенок не всегда понимает, что происходит с его зрительными способностями. Многие дети, страдающие миопией не видят отклонений в зрении от других детей. На заболевание укажут следующие признаки:
- у ребенка часто болит голова;
- он не может долго читать, ссылаясь на усталость;
- часто моргает;
- при чтении и письме слишком близко наклоняется к тексту;
- пытается ближе сесть к телевизору при просмотре.
Нередки случаи, когда после долгого зрительного напряжения предметы, находящиеся на значительном удалении, видятся размытыми. Состояние называется ложной близорукостью. Ее причиной является спазм цилиарной мышцы вследствие переутомления. Это приводит к ослаблению аккомодации и, как результат, неспособности четко сфокусировать зрительный образ.
Чаще всего ложная близорукость у детей возникает при длительном чтении и письме, занятиях в слабоосвещенном помещении либо пренебрежении процедурами гигиены зрения. Притом существует риск ее трансформации в истинную миопию. Чтобы этого не произошло, ребенка необходимо начать лечить.
- Амблиопия у детей очень схожа с близорукостью, поэтому их легко спутать. Но внимательно прочитав статьи об этих двух болезнях — вы поймете разницу.
- О спазме аккомодации, диагностике и лечении вы узнаете из этой статьи.
Профилактика близорукости у детей и подростков обязательно должна включать в себя регулярные обследования у врача.
В этом возрасте проводится первый осмотр. Офтальмолог оценивает размер, форму и расположение глазных яблок. Затем проверяет, фокусирует ли малыш взгляд на ярких предметах. Далее посредством офтальмоскопа исследуются роговица, хрусталик и глазное дно. На этом этапе возможно определить ряд аномалий:
- увеличение расстояния между радужкой и роговицей (передняя камера) – признак миопии;
- патологии хрусталика – наличие центральной катаракты или мутных образований в стекловидном теле;
- серповидный ободок рядом с краем зрительного нерва – миопический конус, который со временем перерастает в стафилому и указывает на близорукость;
- атрофия глазного дна, разрывы сосудиков на его поверхности и отслоение сетчатки – явные симптомы миопии высокой степени.
И, наконец, врач проводит скиаскопию – освещает зрачок красным светом посредством зеркальной поверхности, периодически покачивая ее. При этом становится заметна теневая точка, за перемещением которой и наблюдает офтальмолог. Способ определяет степень преломления, позволяющую установить наличие близорукости либо дальнозоркости.
Начиная с полугода становится возможным заметить, есть ли у ребенка расходящееся косоглазие. Это должно явиться поводом для внеочередного посещения офтальмолога. Плановый же осмотр проводится аналогично 3-месячному. При этом, если ранее была выявлена миопия, врач сравнивает новые исследования с полученными прежде и устанавливает наличие или отсутствие прогрессирования заболевания. При его наличии — назначается безотлагательное лечение.
У ребенка старше года при близорукости ее признаки становятся видимыми уже без приборов. Малыш подносит предметы слишком близко к глазам, часто моргает и щурится. Здесь нужно обязательно посетить врача, чтобы пресечь дальнейшее развитие миопии. Это особенно актуально для родителей, имеющих аналогичную патологию.
Начиная с 3 лет, помимо вышеуказанных исследований, остроту зрения проверяют с помощью специальных таблиц. Пока малыш еще не выучил буквы, используются плакаты с картинками. Если выявлено нарушение, офтальмолог методом проб подбирает линзы, через которые ребенок видит с наилучшей четкостью. Способ определяет точную величину отклонения в диоптриях.
Если у детей дошкольного возраста проводились несколько плановых проверок, после начала обучения в школе осмотры проходят ежегодно. В этот период дети чаще приобретают миопию слабой или средней степени, не прогрессирующую и не вызывающую осложнений. И если вовремя заметить начало болезни, ситуацию еще можно исправить. Обычно все начинается с переутомления, провоцирующего спазм ресничной мышцы. Причинами выступают нарушение правил зрительной работы при чтении и письме, и наличие вегетососудистой дистонии, чрезмерная возбудимость, нередко присущие этому возрасту.
Острота зрения на данном этапе может колебаться. Для постановки диагноза назначают пятидневный курс капель «Атропина». Если после этого рефракция восстанавливается, ребенку назначают соответствующее лечение. У детей с близорукостью слабой и средней степени нормализовать преломление помогают только отрицательные стекла, а при высокой может наблюдаться эффект «плавающих точек» перед глазами. Иногда это говорит о деструктивных процессах в стекловидном теле.
Дети с близорукостью обязательно ставятся на учет к офтальмологу и обследуются каждые полгода. При этом различают медленно- и быстро прогрессирующую миопию – ухудшение показателей по сравнению с предыдущим осмотром на 0,5 — 1 и свыше 1 диоптрии соответственно.
Обычно период ухудшения зрения приходится на 6 — 18 лет. При этом могут возникнуть осложнения в виде необратимых патологий глазного дна, иногда приводящие к слепоте. Если заболевание развивается быстро, оболочка глаза стремительно растягивается. Сетчатка же не обладает эластичностью, поэтому ее удлинение со временем может стать причиной микроразрывов и даже отслоения. Страдают и сосуды, становясь тоньше и лопаясь, вызывая кровоизлияния (злокачественная близорукость, или миопическая болезнь). В большинстве случаев она врожденная.
Лечение близорукости подбирается в зависимости от степени, динамики ухудшения зрения и осложнений. В первую очередь необходимо остановить или хотя бы замедлить ее прогрессирование, поскольку полностью вылечить миопию невозможно. Эффективнее всего использовать комплексные методы – физиотерапия и зарядка для глаз сочетаются с использованием медикаментов. При минимальных отклонениях большинство процедур проводится в домашних условиях. Если степень заболевания высокая, либо зрение падает слишком быстро, потребуется хирургическое вмешательство.
Начать комплекс мер противодействия болезни следует с подбора очков. Этот шаг – всего лишь коррекция зрения, обеспечивающая ребенку большее удобство. Если же миопия злокачественная, постоянное использование очков крайне важно, поскольку снижает глазное напряжение и тем самым замедляет ухудшение зрения. Это касается случаев близорукости высокой степени и прогрессирующей миопии. При средней и слабой соответствующие меры необязательны. Здесь ребенку нужно носить очки только для дальности, то есть во время школьных занятий (это даст возможность нормально видеть надписи на доске и не напрягать глаза), при просмотре телевизора и так далее.
Когда степень отклонения от нормы одинакова для обоих глаз, очки, конечно, актуальны. Но при большой разнице (свыше 2 диоптрий) намного комфортнее пользоваться контактными линзами. Естественно, это касается деток 8 — 10 лет и старше, поскольку с ними нужно уметь правильно обращаться. Как показывает практика, дети относятся к уходу за линзами даже более ответственно, чем взрослые.
При слабой степени близорукости советуют носить специальные очки со стеклами 0,5 — 0,75 диоптрии, способствующие расслаблению спазмированных ресничных мышц. Как альтернатива сейчас появились компьютерные программы, выполняющие аналогичную функцию. Ими удобно пользоваться в домашних условиях.
Если степень миопии слабая, чаще всего будет достаточно витаминных комплексов. Особенно полезны лютеиносодержащие – «Окувайт Лютеин», «Витрум Вижн» и другие. Помогут остановить дальнейшее развитие болезни витамины с никотиновой кислотой и «Трентал» (при отсутствии кровоизлияний).
Врачи нередко назначают глазные капли «Ирифрин». Они уменьшают скопление внутриглазной жидкости, снимают излишнее давление в сосудах и расширяют зрачок. «Ирифрин» противопоказан при болезнях щитовидной железы и сахарном диабете.
При обнаружении дистрофических процессов глазного дна прописывают «Викасол», «Аскорутин», «Эмоксипин». Они нормализуют кровоснабжение сетчатки и замедляют дальнейшее развитие аномалии. Патологические образования обычно лечатся рассасывающими препаратами «Фибринолизин», «Коллализин».
В статье про витамины для детских глаз вы найдете всю информацию по тому, какие витамины ребенку нужны для улучшения зрения при любой болезни, и где их взять.
Аппаратное лечение в состоянии помочь восстановить аккомодацию при слабой степени миопии, и замедлить ослабление зрения при средней и высокой. Чаще используются следующие методы:
- Инфракрасная терапия – состоит в воздействии на глаз излучения этого спектра. Она эффективно снимает ложную близорукость и улучшает кровоснабжение глазного яблока.
- Лазерная терапия – повышает тонус рецепторов сетчатки и улучшает восприятие глубины трехмерного пространства.
- Вакуумный массаж – повышает гидродинамические характеристики глаза и стимулирует работу ресничной мышцы.
- Электростимуляция – показана при атрофических процессах в зрительном нерве. Способна восстановить его проводимость при незначительных нарушениях зрения, и вернуть предметную ориентацию в тяжелых случаях.
Подбором подходящего курса занимается исключительно специалист в зависимости от состояния пациента. Аппаратное лечение проводится раз в год и состоит из 10 ежедневных процедур.
В случаях возникновения осложнений или быстрого прогрессирования заболевания применяют склеропластику. Требуется при показателях свыше 4 диоптрий, поддающихся коррекции, или ослаблении зрения на 1 диоптрию и более в год. Операция предотвращает удлинение склеры и нормализует ее питание. Хотя подобная методика и помогает приостановить дальнейшее ухудшение состояния, но исправить его до нормы не способна.
Достаточно широкое применение получила лазерная коррекция. При этом изменяется форма роговицы и, как следствие, ее способность преломления. В итоге после успешного ее проведения очки больше не нужны. Здесь стоит отметить, что подобная процедура не может вылечить саму причину ухудшения зрения, то есть изменить длину глаза. Поэтому методика будет эффективной далеко не во всех случаях.
Хороших результатов лечения в домашних условиях можно достичь, выполняя простую гимнастику. Одними из самых популярных являются упражнения по методу Аветисова:
- медленно переводить взгляд вправо, влево и обратно (до 10 раз);
- смотреть влево-вверх, вправо-вниз, а затем наоборот (до 10 раз);
- делать круговые движения глазами по часовой стрелке и против (до 5 раз);
- закрыть глаза и слегка надавить тремя пальцами на веко (3 — 4 раза);
- на несколько секунд зажмуриться, затем открыть глаза (до 10 раз).
И еще одно более сложное упражнение. Наклейте на окно 5-миллиметровый кружок и отойдите от него на треть метра. В течение пары секунд сосредоточенно смотрите на любой уличный объект, затем сфокусируйтесь на кружке и через 2 секунды верните взгляд обратно. Повторяйте упражнение дважды в день, начиная с 3 минут и постепенно увеличивая время до 7. Подобная зарядка для глаз должна проводиться каждый месяц курсом в 2 недели.
Методика проста в освоении и легко запоминается, никаких специальных умений вам не нужно.
Обыкновенными круговыми движениями промассажируйте участки тела ребенка в последовательности: глаза, почки, синусы и лимфатическая система лица и головного мозга. Выполнять данный массаж требуется в начале и конце дня
Для большего эффекта данных приемов — советуем разогреть стопы ребенка, использовать теплую ванну для ног (пяти минут будет достаточно), и выполнить небольшой пятиминутный массаж стоп и голеней.
Встречаются случаи, когда детям, больным миопией, назначают массаж воротниковой зоны. Стоит отметить, что эффективность этого метода не доказана. Да и вообще шея и плечи не имеют никакого отношения к близорукости. Подобный массаж показан при остеохондрозе и как профилактическая мера для снятия мышечной усталости. В воротниковой зоне находятся области, стимулирующие работу внутренних органов. Но как восстановить способом зрение, многим офтальмологам непонятно.
Ребенку с миопией рекомендуется диета, содержащая витамины А, Е и аскорбиновую кислоту. Много витамина А в моркови, яйцах, абрикосах, а витамином Е богаты орехи, ржаной хлеб, рыба. Очень полезны свежие ягоды и фрукты. Диета должна содержать важные для зрения микроэлементы, которые можно получить с молоком, рисом, чесноком, гречкой, помидорами.
Профилактика близорукости у детей и подростков позволяет предотвратить ее развитие. Для этого нужно соблюдать несколько простых правил:
- выполнять работу, в которую активно вовлечены зрительные функции, исключительно при хорошем освещении;
- не использовать в детской комнате люминесцентные лампы;
- при длительных нагрузках на глаза должна периодически проводиться зрительная гимнастика;
- не следует сильно напрягать зрение, глазам тоже нужны перерывы;
- питание должно быть регулярным и сбалансированным.
Чтобы в будущем не задаваться вопросом, как восстановить ребенку зрение, необходимо прислушиваться к его жалобам и вовремя посещать офтальмолога. Важно помнить, что детская миопия не лечится, и приучать малыша беречь глаза.
источник