Близорукость (миопия) – заболевание органов зрения, вследствие которого изображение предметов формируется не на самой сетчатке глаз, а перед ней, то есть воспринимается нечетко. Миопия является разновидностью аметропии – патологии с изменением преломляющей способности глаз.
Термин «восстановить близорукость» многими врачами воспринимается как некорректный; напротив, другие специалисты считают близорукость дефектом, а не заболеванием, поэтому предпочитают применять такое понятие.
Глаз представляет собой шаровидное тело, покрытое 3-мя оболочками, внешняя часть которых – роговица – пропускает через себя лучи света. Далее эти лучи попадают на хрусталик, а после преломления – на сетчатку, где и преобразуются в электрические сигналы, воспринимаемые мозгом.
Способность хрусталика «подстраиваться» под потоки света в зависимости от дальности их расположения и менять форму называется аккомодацией. Все же, в вопросе остроты зрения важная роль принадлежит и роговице, в норме имеющей сферическую форму. В том случае, если глаз удлиняется, расстояние от роговицы до сетчатки увеличивается, а лучи света начинают фокусироваться перед сетчаткой: развивается близорукость. Но близко находящиеся предметы человек может видеть также хорошо благодаря аккомодации хрусталика.
Близорукость чрезвычайно распространена в разных возрастных группах. Согласно статистике, она развивается у 1/3 населения планеты. Начало течения заболевания чаще всего приходится на возраст 7-15 лет; в зависимости от причин близорукости и сопутствующих патологий она прогрессирует, либо остается на прежнем уровне.
При рождении большинство детей являются дальнозоркими. Врожденная близорукость – редчайшее явление. Такая патология обусловлена внутриутробными пороками развития, например, при перенесении беременной вирусных заболеваний, облучении, употреблении алкоголя, курении табака и т.д.
Та же причина приводит к близорукости у работников умственного труда и некоторых производств.
Самая частая причина близорукости – увеличение глазного яблока в длину. Реже встречается усиление деятельности преломляющего механизма и фокусирование лучей в «ненужном» месте. Еще одной причиной патологии является слабость ресничных мышц, наблюдающаяся вследствие влияния неблагоприятных внешних и внутренних факторов.
Прочие состояния и заболевания, на фоне которых появляется близорукость:
- Спазмы аккомодации (характерны для молодых людей).
- Кератоконус.
- Склероз хрусталика, глаукома, катаракта (у пожилых людей).
- Травма глаза со смещением хрусталика.
- Патологии сосудов, недостаточность кровоснабжения глаз.
- Тяжелые системные болезни.
Среди факторов риска по развитию заболевания важна генетическая предрасположенность к миопии. Доказано, что наличие близорукости у обоих родителей влечет 50-процентный риск для ребенка; если патология имеется только у матери, вероятность близорукости снижается до 25-35%. Оказать влияние на появление заболевания могут также:
- излишняя нагрузка на глаза;
- чтение в темноте, в транспорте при движении;
- длительная работа за компьютером;
- неправильное питание с недостатком микроэлементов (цинка, меди);
- гормональные изменения (например, беременность);
- черепно-мозговые травмы.
Прогрессирование близорукости происходит из-за ухудшения биомеханики склеры на фоне метаболических нарушений, органических повреждений, морфологических изменений, при участии внутриглазного давления.
В зависимости от причины появления выделяют следующие виды близорукости:
- Осевая (наблюдается из-за увеличения размера глазного яблока).
- Рефракционная (развивается вследствие усилении работы преломляющего аппарата).
Среди всех видов близорукости отдельно группируют клинически наиболее значимые:
- Врожденная (обусловлена пороками развития глаза).
- Ложная (связана со спазмом аккомодации, исчезает после его устранения) и ее разновидность – транзиторная близорукость (вызвана различными болезнями или приемом лекарств).
- Высокая (степень миопии, превышающая 6,25 диоптрий).
- Осложненная (анатомические изменения глазного яблока приводят к потере зрения). Часто сочетается с высокой близорукостью.
- Прогрессирующая (вследствие растяжения задних отделов глаза степень близорукости неуклонно растет). Следует отличать высокую прогрессирующую близорукость от злокачественных видов болезни.
Отдельной разновидностью обозначают школьную (рабочую) близорукость – патологическое состояние, возникающее в результате напряженной работы глаз на близком расстоянии, развивающееся из-за ослабления аккомодации.
Слабая степень близорукости не превышает 3 диоптрии, средняя составляет 3-6 диоптрий, высокая – от 6 диоптрий и выше. Чаще всего встречается слабая и средняя степени выраженности заболевания.
Зачастую родители обращают внимание на то, что ребенок плохо видит, только в школьный период. Дети начинают приближать к себе книгу при чтении, низко наклоняться при выполнении уроков, не видят надписи на школьной доске, стараются сесть поближе к телевизору. Еще один признак близорукости у человека – сощуренные глаза, нередко – при общении с людьми, попытке разглядеть что-то в дали.
При псевдомиопии, или ложной близорукости, наблюдается выраженный спазм аккомодации, что влечет резкое «приступообразное» понижение зрения, как правило, после серьезной нагрузки на глаза. Наутро или после длительного отдыха прежняя четкость изображения возвращается. Такое состояние чаще всего развивается у людей со слабой степенью миопии.
Вынужденная необходимость близоруких держать книгу, прочие предметы, садиться ближе к источнику информации приводит к быстрой усталости глазных мышц (мышечная астенопия). В этом случае могут присоединяться следующие симптомы:
- головная боль;
- ломота в глазах;
- боли внутри глазницы;
- мелькание «мушек»;
- «помутнение» объектов перед глазами;
- чувство разбитости;
- сглаживание симптомов при закрытии одного глаза.
Визуально глаза человека со значительной степенью близорукости выглядят так: глазные яблоки несколько «выдвинуты» вперед, глаза расширены, зрачок может быть несколько больше нормального размера.
Нередко при сильной степени миопии наблюдается расстройство бинокулярного зрения, что приводит к появлению косоглазия. Осложненные формы близорукости могут повлечь за собой дистрофические изменения сетчатки и зрительного нерва. Если подобные процессы охватывают область желтого пятна (центр сетчатки, который отвечает за наиболее четкое изображение), зачастую развивается хориоретинит (воспаление сетчатки и сосудов глаза), происходят кровоизлияния в эту зону или в стекловидное тело. Если скопления крови не рассасываются, на их месте формируются темные пятна (пятно Фукса), а зрение сильно падает.
Самые тяжелые осложнения близорукости – образование участков выпячивания склеры, отслойка сетчатки (отделение внутренних слоев сетчатки от сосудистой оболочки глаз). Если быстро не провести хирургическое устранение проблемы, такая патология ведет к полной слепоте.
Для осмотра и постановки диагноза, а также получения рекомендаций по лечению нужно обратиться к офтальмологу. Проверка остроты зрения выполняется при помощи таблиц букв (у взрослых) или рисунков (у детей) разных размеров или с помощью компьютерного тестирования. Для субъективной оценки остроты зрения врач применяет корригирующие линзы с диоптриями разной величины.
Объективная же оценка остроты зрения выполняется при помощи скиаскопии и рефрактометрии. Глазное дно осматривают с применением специальных зеркал или ультразвука с предварительным закапыванием препаратов (чаще – атропина) для расширения зрачка.
Зачастую лечение, а точнее – коррекция близорукости, сводится лишь к ношению очков с линзами, которые полностью или частично (при высокой степени миопии) обеспечивают нормальную видимость на дальнее расстояние. В случае осуществления работы на близком расстоянии подбираются очки на 1-2 диоптрии слабее.
Высокая близорукость при полной коррекции может осложняться головными болями, быстрой усталостью глаз, поэтому линзы для очков подбираются с учетом переносимости больным. Современный способ корригирования остроты зрения – контактные линзы, выпускаемые в нескольких разновидностях в зависимости от возможного срока их непрерывного ношения, а также времени службы.
С этими целями назначаются:
- Биогенные стимуляторы (экстракты плаценты, алоэ, ФиБС).
- Витамины для предотвращения кровоизлияний в сетчатку, укрепления сосудистой стенки (рутин, витамин С, препараты кальция).
- Для поддержки работы хрусталика, укрепления роговицы – витамин В2.
- При воспалении сетчатки – ведение АТФ в конъюнктиву, внутривенно – трентал, актовегин, эуфиллин, в виде таблеток или внутримышечно – никотиновая кислота. Если наблюдается помутнение стекловидного тела – препараты йода, глюкоза и витамин С внутривенно капельно.
- Для улучшения регенерации тканей глаза могут назначаться капли – тауфон, квинакс, эмоксипин, катахром, каталин.
- При работе, связанной с сильным и длительным напряжением глаз, а также в случае ношения контактных линз рекомендуется применение увлажняющих капель («искусственная слеза») – систейн, видисик, офтагель, ликонтин.
- Электростимуляция, лазерная стимуляция глазных мышц.
- Массажные очки, очки-тренажеры для глаз.
- Иглорефлексотерапия.
- Зарядка для глаз (выполняется ежедневно).
- Видеокомпьютерные тренировочные комплексы для глаз.
Хирургическое вмешательство – основной способ избавления от близорукости, для значительного улучшения остроты зрения или предотвращения осложнений. При неэффективности лечения назначают операцию по замедлению прогрессирования близорукости – склеропластику. Врач производит укрепление задней части глаза при помощи полосок из искусственных материалов, которые не дают глазному яблоку растягиваться дальше.
Современная операция по лечению миопии – эксимерлазерная коррекция зрения. Наибольшее распространение получила операция LASIK, в ходе которой с наружного слоя роговицы забирается небольшой участок. Далее луч лазера вырезает слой роговичной ткани в обрабатываемой зоне, после чего кусочек роговицы возвращается на место. При другой разновидности лазерной коррекции зрения – фоторефракционной кератэктомии – срезается тончайший слой роговицы. В обоих случаях происходит смена расстояния от сетчатки, на которое может проникнуть световой луч, и острота зрения повышается.
Противопоказанием к лазерным операциям служат состояния, при которых наблюдается истончение роговицы или помутнения хрусталика. В этом случае рекомендуются вмешательства с имплантацией мягкой факичной линзы (замена хрусталика).
При ослаблении аккомодации и снижении остроты зрения обязательно применяют комплекс «гимнастики для глаз», который укрепит глазные мышцы и стабилизирует состояние больного.
Каждое упражнение выполняется 1-2 раза в день по 5 минут:
- Закрепить на окне точку темного цвета, смотреть на нее 1 минуту, затем перевести взгляд на предметы за окном.
- Выпрямить указательный палец на любой руке и вытянуть ее вперед. Глядя на палец, медленно приблизить его к носу, затем перевести взгляд на предмет вдали.
- Сесть на стул, прикрыть глаза руками (закрытые), оставаться в таком положении до 5-ти минут.
- Водить рукой вправо-влево, при этом следить глазами за пальцами.
- Быстро моргать глазами (1 минута).
- Помассировать веки пальцами (1 минута).
Укрепить мышцы и сосуды глаз помогут простые рецепты:
- Ежедневно пить настои шиповника, ягод и листьев черники и брусники, крапивы, зверобоя, очанки.
- Заварить кипятком зеленый чай, дать остыть. Смочить ватные диски чаем, приложить к векам закрытых глаз на 15 минут.
- Измельчить молодые ветки ели (с хвоей). Приготовить отвар исходя из нормы: 5 ложек сырья на 700 мл. воды. Варить на медленном огне 15 минут, настаивать сутки. Затем добавить ложку меда, принимать по 20 мл. после каждого приема пищи. Курс терапии – 3 месяца, хранить средство только в холодильнике.
Кроме рекомендованной врачом лечебной гимнастики, необходимо вести здоровый образ жизни. Желательно заниматься такими видами спорта, как плавание, лыжи, аквааэробика. Полезен больному и массаж воротниковой зоны, контрастный душ, гидромассаж. При миопии выше 6 диоптрий существуют ограничения по физической работе, занятиям спортом, наклонам вниз.
Для предотвращения дальнейшего падения остроты зрения необходимо правильно организовать рабочее место. Это касается не только освещения, но и расположения монитора, высоты стула и стола, положения человека в рабочей зоне и т.д. Через каждые 20 минут работы выполняется пара упражнений из курса гимнастики для глаз.
Меры предупреждения заболевания и его прогрессирования:
- Исключение сильного напряжения глаз, обеспечение отдыха, разминки для глазных мышц.
- Правильное освещение дома и на работе.
- Общеукрепляющие процедуры для глаз.
- Запрет на длительный просмотр телевизора, игру или работу за компьютером ребенком.
- Регулярные консультации офтальмолога, особенно – при наследственной предрасположенности к миопии.
- Соблюдение всех рекомендаций врача.
- Повышение иммунитета, укрепление сосудов, лечение хронических болезней.
Зрение очень важно, поэтому к врачу желательно обращаться при первых изменениях. И врача надо выбирать хорошего, которому точно можно доверять. Я, например, смогла решить свою проблему со зрением после лечения у Дзиовой Фатимы Султанбековны в Ниармедике. Там современные методы лечения, ну и плюс я вовремя обратилась.
У меня мама очень много времени проводит за монитором, а я переживаю за ее зрение(((
Людмила, не зря переживаете. У меня мама тоже за монитором много времени по работе проводит, да и возраст как бы дает о себе знать. Правда когда у нее зрение стало ухудшаться, она к врачу обратилась и стала принимать Окувайт Форте. Так состав даже мне понравился, так как он вполне сбалансированный, витамины, антиоксиданты, которые как раз нужны для сохранения зрения в мамином возрасте.
а у меня увы с детства не очень зрение. Хорошо, что линзы себе сейчас хорошие подобрала. Биотру от Бауш энд Ломб называются. С выбором раствора заморочек не возникает, так как это однодневки, да и вообще глаза в них не сохнут, даже если целый день кондиционер в кабинете работает.
Я как-то на линзах не зацикливаюсь, если устраивают то и нашу их. Но вот раствор один покупаю для их хранения – Биотру называется. Линзы кладу, и раствору всего 4 часа необходимо, чтобы их очистить и увлажнить.
Все никак себе линзы подобрать не могу, а то зрение то плохое(((
Ольга, старайтесь, подбирайте. К офтальмологу обратитесь, он вам подберет линзы. Мне к примеру врач посоветовал Biotrue ONEday линзы. Так попробовала их носить, и теперь толко их и покупаю. Никакого ухода не требуют, на глазах не ощутимы из-за тонких краев, да и самое главное я вижу в них четко)
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости
 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.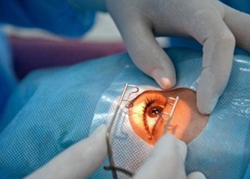 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.