Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
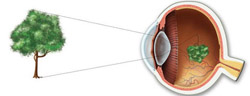
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Малыши рождаются дальнозоркими, это обусловлено короткой осью глаза, из-за чего проекция лучей происходит за пределами сетчатки. Такая особенность зрительного анализатора является возрастной нормой и со временем проходит. Дети с врожденной близорукостью имеют удлиненное глазное яблоко, поэтому лучи света падают перед сетчаткой. Это опасное нарушение, ведь оно не позволяет нормально формироваться глазу, что негативно отражается на общем развитии ребенка.
Врожденную миопию доктора объясняют генетической предрасположенностью, ведь это нарушение передается от одного из страдающих близорукостью родителей. Иногда нарушение зрения возникает внутриутробно из-за патологических состояний во время беременности. Чаще всего врожденная миопия характеризуется не только сложностью четкого видения предметов, расположенных вдали, но и незначительными изменениями глазного дна.
Обычно данное заболевание протекает стабильно, но нередки случаи прогрессирования. Дети, у которых диагностирована миопия, требуют повышенного внимания докторов с регулярными профилактическими осмотрами.
Врожденная миопия возникает у младенца еще в период внутриутробного развития по причине генетической предрасположенности к данному заболеванию. До рождения ребенка болезнь поражает систему глаза, из-за чего близорукость начинает прогрессировать.
Главным источником возникновения врожденного нарушения зрения является наследственность. Еще в роддоме, если у одного из родителей диагностировано данное заболевание, ребенка внимательно осматривают и в возрасте 2-4 месяцев приглашают на контрольный визит, во время которого можно выявить, имеет ли младенец миопию.
Часто болезнь проявляется уже в детском или юношеском возрасте нарушением видения далеко расположенных предметов. Сигналом к тому, чтобы показать малыша офтальмологу, становятся его жалобы на чувство рези или зуда в глазах, их быструю утомляемость. Иногда возникают головные боли без видимой причины.
Близорукость бывает врожденная и приобретенная. Врожденная миопия встречается нечасто, однако, зачастую имеет сопутствующие нарушения зрительного анализатора, которые проявляются аномалиями развития и амблиопией.
Миопия возникает из-за того, что лучи света фокусируются перед сетчаткой. Это обусловлено различием длины глазного яблока и оптической оси.
Миопия бывает нескольких видов:
- осевая – глазное яблоко удлиненной формы, при этом показатели преломляющих сред находятся в пределах нормы;
- рефракционная – размер оси глаза нормальный, но преломление хрусталика, роговицы и стекловидного тела больше нормы;
- смешанная – оба показателя превышают нормальные величины;
- комбинированная – размер глаза и показатели преломляющих сред нормальной величины, однако, имеют нетипичное сочетание.
Главной задачей докторов является скорейшее обнаружение врожденной близорукости. Если не обнаружить эту патологию в первые месяцы жизни, она способна провести к еще более серьезным нарушениям зрительной функции глаза. Первому осмотру офтальмолога ребенок подвергается еще в роддоме, однако, определить данную патологию у только что родившегося ребенка не всегда удается. В современных и хорошо оснащенных клиниках нарушение зрения можно выявить уже с трехмесячного возраста.
Позднее установление диагноза врожденной миопии и отсутствие коррекции в виде очков или контактных линз может уже к началу второго года жизни привести к таким серьезным нарушениям, как:
- косоглазие;
- рефракционная амблиопия, которая характеризуется резким падением остроты зрения, не поддающейся лечению.
Главной особенностью, чем отличаются врожденная и приобретенная формы близорукости, является то, что последняя возникает в процессе жизнедеятельности. Миопия, диагностированная с рождения, является результатом нарушений эмбрионального развития ребенка, при этом патология может передаваться из поколения в поколение. Врожденная близорукость наследуется как аутосомный доминантный признак, поэтому существует большая вероятность рождения малыша, страдающего нарушением зрения, у родителей, один из которых имеет эту болезнь.
Факторы, провоцирующие появление приобретенной миопии:
- Чрезмерная нагрузка на глаза.
- Полученные травмы глаз.
- Инфекционные поражения, среди которых особое место занимают болезни, возникающие вследствие нарушения гигиенического ухода.
Вышеперечисленные причины ведут к временному нарушению зрительной функции по причине чрезмерного натяжения мышц, удерживающих глазное яблоко. До тех пор, пока изменения не стали хроническими (ресничные мышцы, хрусталик, а также непосредственно глазное яблоко не изменили свою форму), возможно возвращение нормального зрения без помощи операции или медикаментов.
Если регулярно проводить гимнастику для глаз, давать глазам отдыхать во время работы за компьютером, можно устранить возникающее сокращение мышц и вернуть полноценное зрение.
При диагностировании у ребенка врожденной близорукости следует проходить регулярные профилактические осмотры у офтальмолога, частоту которых определит доктор. Исходя из полученных данных обследования, будет подобрана соответствующая терапия и методы коррекции зрения. Также это даст возможность делать прогнозы относительно дальнейшего прогрессирования болезни.
Ранее доктора считали, что данное врожденное нарушение зрения не прогрессирует, и ухудшение состояния отмечается в редких случаях. Опыт клинических наблюдений, проводимых с конца ХХ века и по сей день, говорит об обратном: при отсутствии должной терапии заболевание стремительно развивается.
Детский офтальмолог поможет составить индивидуальную программу лечебных мероприятий, направленных на профилактику прогрессирования патологии, а также подберет правильные очки или контактные линзы.
Для того чтобы не допустить дальнейшего развития врожденной близорукости, родители должны приложить максимум усилий:
- контролировать уровень нагрузки на глаза у ребенка;
- ограничивать время, проведенное перед экраном телевизора или компьютера;
- обеспечить малыша полноценным сбалансированным питанием;
- помогать ребенку с выполнением гимнастики для глаз.
Близорукость широко распространена, однако, методики терапии этой болезни не существует. Известные варианты лечения направлены на замедление развития патологии.
Для лечения миопии используются различные средства, которые можно разделить на несколько групп:
- Медикаментозная терапия – препараты, которые влияют на аккомодацию (Атропин, Циклопентолат), а также средства, снижающие давление (Лабеталол, Пилокарпин).
- Хирургические методы – укрепление склеры глаза (склеропластика).
- Оптические методы коррекции – применяются контактные линзы или очки.
- Нетрадиционные методики – использование очков-тренажеров и китайской медицины.
Профилактические мероприятия для предотвращения заболевания складываются из действий, направленных на уменьшение вероятности возникновения наследственной миопии, а также на предотвращение аккомодативных нарушений глаза.
На сегодняшний день широко применяются генетические консультации для родителей по вопросу возможного наследования ребенком близорукости.
Важно и само протекание беременности, ведь различные инфекции, патологические процессы и интоксикации способны спровоцировать развитие у малыша нарушения зрения уже в постнатальном периоде из-за нарушения кровообращения в глазных мышцах, а также привести к слабости склеры.
Все же основные действия родителей должны быть направлены на предотвращение возникновения у ребенка адаптационной миопии. Для этого нужно:
- часто гулять на свежем воздухе, закаляться, вести активный образ жизни;
- заниматься профилактикой хронических болезней (рахит, ревматизм и прочее);
- правильно и сбалансированно питаться;
- делать гимнастику для глаз, укрепляющую внутриглазные мышцы;
- создать эргономичные условия для чтения и учебы.
Приучайте ребенка сидеть правильно за письменным столом, контролируйте уровень освещенности рабочего места, не приучайте ребенка читать в постели, а также напоминайте о необходимости делать паузы для того, чтобы дать глазам возможность отдохнуть.
Врожденная близорукость – заболевание, которое не поддается терапии. При помощи различных методик возможно лишь избежать прогрессирования болезни. Поэтому важно регулярное наблюдение у офтальмолога. Это поможет предотвратить развитие осложнений.
Автор: Виолета Кудрявцева, врач,
специально для Okulist.pro
источник
Приветствую вас, уважаемые читатели! Много ли вам известно о близорукости? Наверняка вы знаете о том, что это одно из наиболее распространённых нарушений рефракции, характеризующееся значительным удлинением переднезадней оси глаза. Как следствие – фокусировка изображения осуществляется не на сетчатке, а перед ней. Из-за этого дальние объекты кажутся человеку расплывчатыми и искажёнными.
Что такое приобретённая близорукость? Это разновидность клинической рефракции, которая возникает в процессе жизни человека под воздействием определённых факторов. Из нашей статьи вы узнаете о причинах и способах лечения приобретённой миопии.
По происхождению близорукость делится на 2 вида:
- Врождённая. Обнаруживается обычно на первом году жизни ребёнка, в ходе офтальмологического осмотра. Такая форма близорукости связана с удлинённой формой глазного яблока. Она является наиболее серьёзной, поскольку болезнь стремительно прогрессирует и часто приводит к отслоению сетчатки.
- Приобретённая. Данная форма миопии обычно обнаруживается в дошкольном возрасте (до 6 лет). То, с какой скоростью будет прогрессировать недуг, зависит от соблюдения или несоблюдения режима нагрузок на органы зрения. Приобретённая близорукость так же может провоцировать развитие осложнений, которые в некоторых случаях приводят к потере зрения. Как видите, с этой глазной болезнью шутки плохи.
Существует ряд причин, по которым появляется близорукость. Так, врождённая миопия возникает из-за:
- Наследственной предрасположенности. В этом случае заболевание передаётся по наследству. Если мать или отец страдают близорукостью, велика вероятность того, что патология будет диагностирована и у детей.
- Слабой склеры (оболочки глаза).
- Аномалии развития глазного яблока. Это может привести к косоглазию, атрофии зрительного нерва, нистагму и пр.
Причины, по которым возникает приобретённая форма близорукости, следующие:
- Чрезмерные зрительные нагрузки. Сюда следует отнести продолжительную и напряжённую зрительную работу, низкий уровень освещённости, а также искривлённую осанку во время чтения, рисования, письма и т.д.
- Неправильное питание. Из-за недостатка витаминизированных веществ и полезных микроэлементов организм ослабевает – это делает его более уязвимым к сопутствующим болезням.
- Кератоконус. Дистрофическое заболевание, при котором форма роговой оболочки становится конической из-за истончения Эктопия. Хрусталик меняет положение в глазном яблоке (происходит его полное или частичное смещение).
Прежде чем приступать к лечению приобретённой близорукости, офтальмолог проводит тщательную диагностику, состоящую из нескольких этапов:
- Скиаскопия. В ходе этой процедуры определяется рефракция глаза. Суть скиаскопии заключается в освещении органа зрения отражённым от зеркала пучком света. Это позволяет понаблюдать за тем, как перемещаются тени в зрачке.
- Авторефрактометрия. При помощи рефрактометра измеряется рефракция глаза.
- Визиометрия. Определяется степень зрительной остроты (для этого используются таблицы Сивцева-Головина).
- Офтальмоскопия. В процессе данной процедуры исследуется глазное дно. Это необходимо для того, чтобы посмотреть, в каком состоянии находится сетчатка, зрительный нерв и сосуды глаз.
- УЗИ переднезадней оси глаза.
Важным условием для избавления от близорукости являются систематические осмотры у офтальмолога, полноценное питание, соблюдение режима труда и отдыха, а также ведение ЗОЖ. Консервативные методы лечения данной глазной патологии можно разделить на 3 основных группы:
- Оптическая и контактная коррекция. Предполагает ношение корригирующих очков или мягких линз. В некоторых случаях назначается ортокератологическая линза. За счёт её регулярного ношения уплощается поверхность роговой оболочки и улучшается зрительная острота.
- Физиотерапия. Предполагает соблюдение диеты, обогащённой большим количеством белков, витаминов и микроэлементов; выполнение глазной гимнастики, направленной на снятие зрительного напряжения и улучшение качества зрения; применение аппаратов, которые излучают низкоинтенсивные ИК-лучи для облучения органов зрения (такой способ способствует улучшению микроциркуляции крови в сетчатке, снятию отёчности и воспаления, а также повышению зрительной остроты).
Ещё одним эффективным физиотерапевтическим методом является коррекция зрения видеокомпьютерной техникой, благодаря которой удаётся исправить зрительные дефекты.
Положительный эффект достигаётся за счёт различных программ, в результате применения, которых развивается естественная способность мозга восстанавливать размытую картинку.
- Медикаментозное лечение. При близорукости назначаются медикаменты, призванные повысить резервы аккомодации глаза, укрепить склеру, улучшить движение крови по сосудам глазного яблока и активизировать обменные процессы в сетчатке.
Поскольку приобретённая близорукость возникает вследствие воздействия внешних факторов, полностью избавиться от неё можно лишь путём хирургического вмешательства. С этой целью проводятся следующие процедуры:
- Склеропластика. В ходе такой операции происходит укрепление задней стенки глаза с целью остановки роста глазного яблока и предотвращения прогрессирования недуга.
- Кератомия. Суть операционного процесса заключается в нанесении на роговую оболочку насечек, не доходящих до зрительной зоны. С помощью такого метода удаётся вылечить миопию до 6 D.
- Кератомилез. Предполагает удаление микрокератомом тонкого слоя роговичной ткани в конкретной оптической зоне органа зрения. Такой метод показан при близорукости выше 15 D.
- Фоторефрактивная кератэктомия. В ходе такой операции происходит частичное выпаривание эпителиального слоя роговицы. За счёт этого формируется её новая форма. Подобным методом устраняется слабая и средняя близорукость.
- Лазерный кератомилез. Операция, в которой комбинируется микрохирургическая и эксимерлазерная технология. Лазерный кератомилез является самым действенным и «щадящим» методом, позволяющим сохранить анатомию роговичных слоёв.
Предлагаю вашему вниманию видео о лечении близорукости и как вернуть себе 100% зрение. Наиболее актуальные методы коррекции, как правильно подобрать очки и линзы, мифы о лазерной коррекции -на эти и многие другие вопросы ответит офтальмолог Игорь Азнаурян. Приятного просмотра!
Дорогие читатели, современная офтальмология предлагает множество эффективных методов коррекции приобретённой близорукости. Большинство из них помогают восстановить зрение и полностью избавиться от неприятного глазного заболевания.
Чтобы добиться успеха в этом деле, достаточно с умом подойти к выбору наиболее подходящей методики и соблюдать рекомендации лечащего врача. Подпишитесь на обновления, чтобы получать больше материалов по данной теме . Будьте здоровы и До новых встреч! С уважением Ольга Морозова.
источник
Врожденная близорукость – наиболее серьезная форма миопии, в основном диагностируется у детей на первом году жизни. Врожденная миопия появляется из-за нарушений формирования глазного яблока во время внутриутробного развития ребенка. Врачи считают основной причиной развития заболевания наследственную предрасположенность. Важно своевременно выявить болезнь и начать грамотное лечение.
Врожденная близорукость появляется у ребенка внутриутробно, поражает глазное яблоко во время эмбрионального развития. После рождения младенца болезнь начинает прогрессировать. Заболевание характеризуется изменениями формы, размера глазного яблока, при этом глаз втянут и овальной формы.
По мнению офтальмологов, болезнь тесно связана с генетикой, так как часто передается от родителей. Если хотя бы один из родителей страдает от этого заболевания, то высока вероятность, что болезнь перейдет по наследству.
Кроме этого, врожденная миопия появляется на фоне перенесенных болезней в первом триместре беременности. Недоношенные малыши тоже в группе риска. Детям с врожденной формой болезни требуется повышенное внимание врачей и родителей, так как болезнь может стремительно прогрессировать.
Приобретенная миопия формируется в течение жизни, а врожденная форма болезни развивается в утробе матери. Врожденная патология сложнее поддается коррекции, часто стремительно прогрессирует.
Степени врожденной миопии такие же, как у приобретенной формы. По характеру течения миопия бывает непрогрессирующей и прогрессирующей. Часто ребенок рождается уже с высокой степенью миопии. Это еще одно существенное различие по сравнению с приобретенной формой, которая развивается постепенно.
В зависимости от выраженности патологии выделяют 3 степени:
Миопию разделяют на такие виды:
- Рефракционная миопия – ось глаза нормальная, но хрусталик с роговицей больше нормы.
- Смешанная близорукость – два показателя выходят за пределы нормы.
- Комбинированная миопия – нетипичное сочетание размера глазного яблока и преломляющей среды.
- Осевая миопия – глазное яблоко имеет удлиненную форму, но преломляющие показатели в пределах нормы.
Причины врожденной наследственной близорукости связаны с генетической предрасположенностью. Если в семье есть родственники с этой патологией, то риск внутриутробного развития заболевания повышается. Существуют следующие факторы, которые провоцируют появление миопии:
- генетическая предрасположенность;
- недоношенность или гипоксия плода;
- аномалии роговицы, глазного яблока, хрусталика;
- несоблюдение гигиены зрения;
- полученные травмы;
- повышенное внутриглазное давление;
- длительное нахождение у телевизора или компьютера;
- неполноценное питание;
- различные инфекционные заболевания.
При близорукости вблизи человек видит хорошо, а вдали – плохо, на большом расстоянии объекты сильно расплываются, нет четкости. На наличие миопии указывает появление следующих характерных симптомов:
- привычка щурить глаза, морщить лоб;
- невозможность разглядеть объекты вдали;
- частое моргание;
- дискомфорт, резь в глазах;
- желание приблизить предметы ближе к себе;
- возникновение косоглазия у полугодовалых детей;
- быстрое зрительное утомление.
Родителям следует внимательно наблюдать за поведением ребенка в любом возрасте. Если он часто моргает, натирает глаза, страдает головными болями, необходимо немедленно обратиться за помощью к педиатру или окулисту. Врожденная близорукость может начать прогрессировать в любой момент, чем раньше начать лечение, тем лучше будут результаты.
Основная задача врачей состоит в скорейшем выявлении у младенца врожденной близорукости. Если вовремя не обнаружить патологию, это приведет к развитию серьезных осложнений.
Офтальмолог осматривает ребенка еще в родильном отделении, но выявить у новорожденного близорукость весьма проблематично и далеко не всегда получается. В клиниках, которые имеют современное оборудование, есть возможность определить заболевание с 3-месячного возраста.
При позднем обнаружении миопии у ребенка уже на первом году жизни могут появиться патологии зрительной системы, косоглазие, рефракционная амблиопия, эти осложнения существенно снижают зрение и не поддаются коррекции.
Чтобы поставить точный диагноз, проводят оценку остроты зрения, офтальмоскопию, скиаскопию, ультразвуковое исследование глаза. Исследование глазного дна при миопии проводят раз в год.
Лечение миопии напрямую зависит от скорости развития болезни. Если зрение падает незначительно (0.5 диоптрий), то особого лечения не требуется. Пациенты с близорукостью должны постоянно наблюдаться у окулиста. Основные терапевтические мероприятия направлены на предотвращение ухудшения зрения, снижение риска развития сопутствующих заболеваний зрительной системы.
Основным методом лечения врожденной миопии считается оптическая коррекция зрения (очки, линзы). После диагностики офтальмолог подбирает ребенку корректирующие очки или линзы. При слабой форме болезни очки можно носить, только когда ребенку нужно смотреть вдаль, например, на прогулке. При высокой и средней степенях рекомендуется постоянное ношение очков. Линзы выписывают в старшем школьном возрасте, так как за ними нужен постоянный уход, а малыши не в силах с этим справиться.
Чтобы предупредить прогрессирование миопии, родители должны уделять повышенное внимание ребенку с близорукостью. Далеко не все дети хотят носить очки, поэтому важно следить за тем, чтобы ребенок строго выполнял все рекомендации врача. Ношение очков позволяет предотвратить амблиопию (потеря остроты зрения одного или обоих глаз, не поддающаяся оптической коррекции). Контактные линзы помогают устранить анизометропию.
При слабой близорукости в основном назначаются витаминные комплексы с полезными микроэлементами для глаз. Пользуются популярностью препараты, которые содержат лютеин, такие как «Витрум Вижн», «Окувайт». При заметном ухудшении зрения эффективно действуют лекарства с никотиновой кислотой, например, «Трентал».
Для снижения глазного давления назначают различные средства для глаз, часто применяются капли «Ирифрин». Препараты с атропином способствуют расслаблению цилиарной мышцы и ликвидации спазма. Для укрепления кровеносных сосудов врач назначает «Аскорутин», «Папаверин». Лекарственные средства замедляют развитие патологии, устраняют нарушения кровообращения в сетчатке глаза.
Аппаратная терапия помогает восстановить аккомодацию глаза, предотвратить косоглазие, астигматизм и другие осложнения. Для улучшения зрения применяют:
- Электростимуляцию – позволяет приостановить прогрессирование миопии, в тяжелых случаях возвращает пациенту предметную ориентацию, улучшает зрение.
- Вакуумный массаж – улучшает кровообращение, работу цилиарной мышцы, увеличивает гидродинамику глаза.
- Инфракрасную лазерную терапию – усиливает кровоснабжение органов зрения, устраняет спазм при аккомодации.
К распространенным физиотерапевтическим методам относят электрофорез, массаж воротниковой зоны, иглорефлексотерапию. Все процедуры назначаются врачом. Чтобы эффект был заметен, нужно пройти не менее 10 сеансов.
Чрезвычайно полезными считаются упражнения для глаз. Освоить и ежедневно выполнять несложную гимнастику по методу Аветисова может каждый ребенок. При выполнении упражнений нужно держать спину ровно, голова неподвижна:
- переводим взгляд попеременно вправо, влево;
- направляем взгляд по траектории: вправо-вверх, влево-вниз и обратно;
- водим глазами по часовой стрелке и против нее;
- слегка нажимаем подушечками пальцев на закрытые глаза;
- затем усиленно поморгайте глазами.
Оперативное вмешательство – это эффективное лечение при врожденной миопии, но применяется только в крайних случаях. Основные методы:
- Склеропластика – назначается при стремительном ухудшении зрения, быстром росте глазного яблока. Операция предотвращает растяжение склеры, укрепляя задний сегмент сетчатки.
- Кератотомия – в основном проводят при врожденной форме миопии. Операция сложная, но результативная.
Лазерные технологии для коррекции врожденной близорукости применяются, только когда пациенту исполнится 18 лет, до этого рисковать не рекомендуется.
Советуем посмотреть полезное видео, в котором детский офтальмолог Вадим Бондарь рассказывает, почему все дети рождаются с близорукостью и как ее лечить.
К сожалению, полностью вылечить миопатию, медицине пока не удается, особенно, если болезнь врожденная и отягчается наследственными факторами. Лечение помогает приостановить ухудшение зрения и снизить риски осложнений. Наиболее опасной считается прогрессирующая форма близорукости с последующими, дегенеративного характера, изменениями в сетчатке.
Чтобы предупредить внутриутробное развитие миопии, беременная женщина должна внимательно следить за своим здоровьем. Полноценно питаться, принимать витаминные комплексы, назначенные врачом. Отказаться от вредных привычек, больше гулять на свежем воздухе, соблюдать личную гигиену. Если присутствует наследственная предрасположенность, нужно сразу сообщить об этом детскому педиатру, это позволит провести своевременную диагностику и выявить врожденную миопию на ранней стадии.
Желаем крепкого здоровья и хорошего зрения! Если статья вам понравилась, не забывайте нажимать на кнопки социальных сетей. Удачи!
источник
Миопия (близорукость) – это глазная болезнь, при которой человек плохо различает предметы, расположенные на дальних расстояниях. В большинстве случаев это связано с удлиненной переднезадней осью глаза. В результате световые лучи, исходящие от предметов, сходятся в пучок на плоскости перед сетчатой оболочкой глаза, вместо того, чтобы фокусироваться на ней. В зависимости от причины возникновения близорукость бывает врожденной и приобретенной. О врожденной форме миопии поговорим далее.
Основным фактором риска является наследственность. Если один из родителей имеет врожденную миопию, вероятность появления ее у ребенка составляет 50%. Если же патология имеется у обоих родителей, то риск возрастает до 80-100%. В этом врожденная близорукость схожа с наследственной. Но наследственная миопия развивается в более позднем возрасте под влиянием негативных факторов, тогда как врожденная формируется у плода в период развития плода в утробе матери.
Помимо наследственности существует несколько других факторов риска. К ним относят:
- гипоксию плода;
- рождение малыша раньше срока;
- инфекционные, вирусные заболевания, перенесенные будущей мамой в первом триместре;
- наличие у плода синдрома Дауна или Марфана.
Степени выраженности врожденной близорукости аналогичны приобретенной миопии. Но важным отличием врожденной формы в том, что малыш может родиться уже с минусовым зрением, достигающим 6 и более диоптрий, тогда как приобретенная форма характеризуется постепенным снижением зрения.
Врожденная близорукость имеет несколько разновидностей:
- Рефракционная. Преломляющая сила роговицы, хрусталика, стекловидного тела больше нормы, а размер переднезадней оси глазного яблока нормальный.
- Осевая. При такой форме врожденной близорукости преломляющие показатели оптических сред глаза находятся в норме, но глазное яблоко имеет излишне вытянутую форму.
- Смешанная. Сочетает в себе аномальные признаки осевой и рефракционной миопии.
- Комбинированная. Показатели преломляющей силы оптических сред глазного яблока и размеры переднезадней оси находятся в норме, но имеют нетипичное сочетание.
Определить функциональные особенности зрительного анализатора при врожденной миопии у новорожденного ребенка самостоятельно практически невозможно. Это может сделать только детский офтальмолог. Малыши еще не могут сказать о том, что они плохо видят, да и понять этого они не могут в силу возраста. Внимательные родители могут обратить на ряд определенных признаков, свидетельствующих о врожденной миопии.
- малыш в трехмесячном возрасте долго не может сфокусировать взгляд на любимой игрушке или заинтересовавшем его предмете;
- у ребенка в 6 месяцев или позже обнаружено косоглазие;
- малыш от года и старше постоянно щурится, рассматривая дальние предметы, близко подносит к глазам игрушки, незнакомые предметы, часто морщит лоб и моргает.
Если врожденная миопия не превышает -3 диоптрий и практически не прогрессирует, то ее могут обнаружить только в старшем дошкольном или младшем школьном возрасте, когда нагрузка на глаза резко возрастает и зрение начинает сильно снижаться, а ребенок жалуется на спонтанные боли в голове и глазах. Это уже является тревожным сигналом.
Иногда дети не хотят сообщать родителям о своих проблемах со зрением из-за опасения, что им запретят играть в компьютер, смотреть телевизор, заставят носить очки или просто по незнанию. В таком случае родители должны обращать внимание на следующие признаки у ребенка:
- он низко склоняется при чтении, письме;
- не узнает знакомых людей, которые находятся на дальнем расстоянии;
- у него регулярно краснеют глаза;
- ребенок выглядит усталым, становится раздражительным;
- снижается успеваемость в школе.

Различие между двумя разновидностями близорукости кроется в их названии. Врожденная форма миопии развивается еще при нахождении плода в чреве матери. Основной ее причиной становится генетическая предрасположенность. Врожденная близорукость наследуется как аутосомный доминантный признак. Если хотя бы у одного родителя имеется эта патология, то риск ее появления у малыша очень высок.
Приобретенная близорукость является результатом несоблюдения гигиены зрения в процессе учебы и жизнедеятельности. Провоцирующими факторами возникновения миопии являются травмы глаза, оперативные вмешательства на органах зрения, постоянное перенапряжение глаз без соответствующего отдыха, инфекционные заболевания органов зрения.
Врожденная близорукость имеет свойство быстро прогрессировать. Если раньше доктора считали, что такая разновидность миопии обычно находится в стационарном состоянии (известны случаи, когда врожденная миопия не росла), то сегодня многочисленные клинические наблюдения доказали обратный факт. При отсутствии своевременной адекватной терапии патология стремительно прогрессирует.
Поставить правильный диагноз может только высококвалифицированный врач после проведения ряда исследований. Назначают следующие диагностические мероприятия в зависимости от возраста пациента:
- Офтальмоскопия или осмотр глазного дна. Процедура необходима для проверки состояния глазных сосудов, сетчатой оболочки глаза, зрительного нерва.
- Эхобиометрия. Измерение длины переднезадней оси глазного яблока с помощью ультразвукового исследования.
- Биомикроскопия. Обследование при помощи щелевой лампы или офтальмологического микроскопа и специального фонарика.
- Визометрия. Проверка зрения по таблицам с буквами, картинками, кольцами с разрывами.
- Рефрактометрия. Оптическое исследование с помощью специального прибора. Пациенту предлагают просматривать картинки, которые меняют свою резкость. Человек видит то расплывчатые изображения, то четкие контуры. Сравнение полученных результатов разных временных отрезков позволяет проанализировать возможное развитие заболевания с течением времени.
После постановки диагноза врач в индивидуальном порядке разрабатывает программу лечения. Можно ли вылечить врожденную близорукость? Сразу следует отметить, что сделать это консервативными способами нельзя. Есть способы замедлить ее прогрессирование, чтобы малыш меньше страдал от того, что он плохо видит.
Оптимальным способом лечения является корректирующая оптика. При наличии врожденной миопии слабой или средней степени очки рекомендованы только для дали. При высокой степени необходимо постоянно носить очки.
Дополнительно врач прописывает витаминные комплексы с лютеином (например, Окувайт или Витрум Вижн). Также применяются препараты для снижения давления (Пилокарпин) и средства, влияющие на аккомодацию (Циклопентолат, Атропин). Для улучшения оттока глазной жидкости и снижения внутриглазного давления назначают глазные капли Тимолол или Ирифрин. Для укрепления кровеносных сосудов прописывают Папаверин, Аскорутин. Эти препараты замедляют прогрессирование патологического процесса, устраняют нарушение кровообращения в сетчатой оболочке глаз.
Хорошо помогает аппаратная терапия. Основные методики отражены в таблице.
| Название. | Характеристики. |
| Инфракрасная лазерная терапия. | Это своеобразный массаж ресничной мышцы, с помощью которого снимается спазм аккомодационного аппарата, нормализуется трофика глазных тканей. |
| Массаж переменным вакуумом. | Процедура улучшает кровоснабжение глаз, отток внутриглазной жидкости. |
| Электростимуляция. | На органы зрения воздействуют небольшими дозами низкочастотного электрического тока. В результате повышается проводимость нервных импульсов в зрительном анализаторе. |
| Лазеротерапия. | Перед глазами на расстоянии 10 см располагают специальный экран, на который подают лазерное излучение. Наблюдение за изменяющимися на экране изображениями улучшает пространственное зрение. |
| Комплекс Амблиокор. | Это специальное устройство, которое работает по принципу видеокомпьютерного аутотренинга. Ребенку показывают мультики, во время просмотра которых при помощи специальных датчиков фиксируется активность его головного мозга и считывается информация о работе органов зрения.Картинка на экране появляется только при четком зрении и пропадает, когда оно становится размытым. Амблиокор нормализует функционирование нервных клеток зрительной коры, уменьшая эпизоды нечеткого зрения. |
Остеопатия представляет собой разновидность нетрадиционной медицины, сутью которой является устранение внутреннего дисбаланса и восстановление естественных функций организма. Эта методика относится к мануальной терапии. Помогает ли остеопатия ребенку при врожденной близорукости? Такое лечение может оказать положительный эффект, если совмещать терапию с традиционной медициной и под надзором офтальмолога.
Врожденная близорукость является генетически обусловленным заболеванием. Если у родителей имеется такая патология, то избежать ее будущему ребенку вряд ли удастся. Но с помощью профилактических средств можно замедлить дальнейшее развитие патологии.
Профилактика сводится к следующему:
- детям до трехлетнего возраста разрешается смотреть телевизор не более 20 минут за один раз и не более полутора часов в день;
- компьютерные игры запрещаются до 7-8 лет;
- при чтении, письме необходимо раз в 30 минут делать перерыв для глазной гимнастики и отдыха;
- необходимо обогащение рациона морковью, цитрусовыми, жирной рыбой, орехами, семечками. В них содержатся все необходимые глазам витамины и микроэлементы;
- детям школьного возраста нужно обеспечить правильное рабочее место (с хорошей освещенностью, столом и стулом в соответствии с ростом).
Врожденная близорукость в раннем детском возрасте хорошо поддается лечению, так как глазные мышцы еще очень эластичны. Поэтому так важно своевременно обнаружить патологию и начать терапию. А современные возможности офтальмологии позволяют корректировать и восстанавливать зрение. Возможность четко видеть вдаль и вблизь – это бесценный подарок природы, который нужно сохранить. Насколько получится у ребенка сохранить способность видеть окружающий мир во всех красках, зависит от внимательности родителей.
Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник





