Благодаря достижениям современной медицины восстановить остроту зрения может практически каждый человек. Лазерное лечение близорукости (миопии) позволяет полностью устранить патологию, но при этом имеет определенные риски для здоровья глаз. Ведь в процессе хирургического вмешательства затрагивается роговая оболочка и хрусталик. К тому же процедура не избавляет от миопии, а помогает скорректировать рефракцию. При стремительно прогрессирующей аномалии используют иной тип вмешательства – склеропластику.
Все процедуры, направленные на коррекцию зрения хирургическим способом, можно разделить на две категории. В первую входят разнообразные виды склеропластики, во вторую – методики, направленные на устранение отклонений в рефракции.
Процедуру часто применяли для избавления от слабой и средней миопии. Суть операции заключается в том, что на периферийной области роговой оболочки выполняются радиальные разрезы (от четырёх до двенадцати). Чем сильней отклонения в рефракции, тем большее количество надсечек придется выполнить. Из-за формирования рубцовой ткани оптическая зона роговой оболочки становится плоской, снижается степень рефракции.
| Методика помогала людям, страдающим от близорукости, избавиться от очков и контактных линз. Но процедура не отличается высокой точностью и нередко вызвала у пациентов серьезные осложнения. Поскольку в последнее время коррекция миопии выполняется с помощью лазера, кератотомия постепенно уходит в небытие. |
Проводится при серьезных отклонениях в рефракции (до шести диоптрий). Перед операцией под глазное яблоко вводится лидокаин и полиглюкин, первый выступает в роли анальгетика, второй предназначен как кровозамещающий раствор. Используя микрокератом, хирург снимает верхний слой роговой оболочки. После этого проводится иссечение и удаление оптического диска, затем верхний слой роговицы возвращают на исходное место и пришивают.
В процессе оперативного вмешательства устраняется часть стромы, эпителий и боуменовая мембрана остаются на месте. Благодаря этому сохраняется изначальная структура и функциональность роговой оболочки. Толщина снимаемого слоя зависит от степени тяжести близорукости.
Длительность кератомилеза от десяти до двадцати минут. В течение нескольких дней после операции запрещено:
- Мыть голову;
- Водить автомобиль;
- Смотреть телевизор;
- Пользоваться декоративной косметикой.
Процедура позволяет устранить избыток рефракции до пятнадцати диоптрий. После изъятия из органа зрения стромы, истончается оптическая зона роговой оболочки и снижается сила преломления. В результате картинка проецируется непосредственно на сетчатку и человек может рассмотреть предметы, расположенные на удалении.
По сути, операция идентична с методикой кератомилез, единственное отличие заключается в том, что все манипуляции выполняются с помощью лазерной установки. Первым делом снимается тончайший лоскуток роговицы, определенное количество стромы выпаривают, изъятый диск возвращают на прежнее место. Коррекция зрения наблюдается сразу же после проведенного вмешательства.
| Процедура отличается высокой степенью безопасности, безболезненна и не вызывает осложнений. Длительность коррекции от пятнадцати до шестидесяти минут. |
В послеоперационный период запрещено:
- Посещать бассейн и баню;
- Не носить вещи, которые надевают через голову;
- Употреблять спиртные напитки;
- Тереть глаза.
Изъятие поврежденного хрусталика чаще всего проводится при катаракте. С помощью операции оптические сферы вновь приобретают прозрачность, в итоге улучшается зрение. Удаление прозрачного и здорового хрусталика проводится только в том случае, если показатель рефракции достиг отметки больше пятнадцати диоптрий. Процедура проходит в два этапа:
- Разрушение хрусталика и его удаление;
- Вставка имплантата.
Для изъятия элемента используется метод факоэмульсификации. Вместо него пациенту имплантируют интраокулярную линзу определенной оптической силы. Процедура возвращает остроту зрения при любой степени миопии, гиперметропии и астигматизме.
Длительность вмешательства от двадцати до сорока минут. Прокол не зашивают, на прооперированный глаз накладывают защитную повязку, которую нужно носить на протяжении трёх недель.
Операция на глаза при близорукости проводится с целью удаления округлого лоскутка роговой оболочки. Но у многих пациентов помимо миопии активно развивается астигматизм. В подобных ситуациях, прежде чем приступать к изъятию частицы роговицы врач проводит точные расчеты и замеры.
В результате полученных данных он выясняет, где именно и какие части роговой оболочки необходимо удалить, чтобы вернуть пациенту 100% остроту зрения. Подобная операция стоит дороже и требует от хирурга максимальной точности и аккуратности.
Выделяют несколько типов лазерного вмешательства:
- LASIK. Самая востребованная методика во всем мире. С ее помощью можно вернуть остроту глаз без операции. Благодаря минимальному травмированию роговой оболочки риск развития осложнений сведен к минимуму. Для удаления верхнего слоя используется микрокератом, для шлифовки стромы применяют эксимерный лазер. Наложение швов не требуется;
- Super LASIK. Золотой стандарт микрохирургии глаз. Суть методики идентична с предыдущим способом, но здесь дополнительно учитывают индивидуальные параметры глазного яблока;
- Femto LASIK. Для выкраивания лоскута используют инновационное оборудование – фемтосекундный лазер;
- Femto Super LASIK. Сочетает в себе достоинства всех предыдущих методик. Для удаления верхнего слоя используют фемтосекундный лазер, коррекция проводится с учетом индивидуальных особенностей органа зрения;
- PRK. Назначается пациенту в том случае, если все предыдущие методики противопоказаны. Например, ее проводят при истончении роговицы, когда имеется риск её разрыва;
- Super PRK. Вмешательство осуществляется так же, как предыдущий способ, но при этом учитываются индивидуальные особенности зрительного аппарата пациента. Эффективно борется с миопическим астигматизмом.
При прогрессирующей близорукости врачи назначают проведение операции, направленной на укрепление склеры. Это помогает блокировать развитие патологии.
| При показателе рефракции от двенадцати до пятнадцати диоптрий, хирургическое вмешательство не проводят, используют лазерное оборудование. А вот если отклонения превышают данную отметку, то в большинстве случаев, проводится операция, направленная на изъятие хрусталика и установку ИОЛ. |
При прогрессирующей или злокачественной близорукости не обойтись без склероукрепляющей операции. Рефракционные направления хирургического вмешательства помогут вернуть остроту зрения. Однако, не стоит строить воздушных замков и надеяться, что болезнь уйдет навсегда. На сегодняшний день не существует методик способных избавить человека от миопии. Но с помощью операции реально замедлить темпы ее прогрессирования и исправить существующие отклонения в рефракции.
Хирургическое вмешательство подходит, к сожалению, не всем. Существует ряд ограничений:
- Беременность и кормление грудью;
- Лица, моложе восемнадцати лет, не допускаются до операции;
- При наличии острых инфекционных недугов;
- Повышение уровня сахара в крови;
- Сбой в работе эндокринной системы;
- Иммунодефицит;
- Пациенты с прогрессирующей близорукостью, у которых острота зрения снижается на одну диоптрию каждый год;
- Наличие офтальмологических заболеваний.
В некоторых случаях избавиться от отклонений в рефракции можно и без помощи хирурга. Например, при наличии ложной миопии, спровоцированной спазмом ресничных мышц. Подобная аномалия устраняется с помощью медицинских препаратов, использование корригирующих средств не рекомендовано.
| От хирургического вмешательства стоит отказаться, если высок риск появления негативных последствий. В этом случае вместо операции врачи предлагают подобрать корректирующую оптику (очки или контактные линзы). |
Какой разновидности хирургического вмешательства стоит отдать предпочтение, зависит от множества факторов, например, стадия заболевания или возраст пациента. Все виды лазерной коррекции, направленные на устранение миопии, делаются платно, поскольку относятся к категории косметических процедур. Однако, в некоторых случаях проводится бесплатная операция, если воспользоваться полисом обязательного медицинского страхования. Это возможно, если близорукость вызвана заболеваниями, входящими в список ОМС.
Также на бесплатное вмешательство могут рассчитывать пенсионеры и люди, имеющие инвалидность.
Если вы решились на операцию для коррекции рефракции, то первым делом обзвоните все учреждения, специализирующиеся на проведении подобной процедуры. Уточните стоимость основных и дополнительных услуг. Выберите несколько вариантов, предлагающих наиболее оптимальные условия.
На первой консультации обязательно выясните ряд важных моментов:
- Прогнозы;
- Стаж работы доктора в данном направлении;
- Полный прайс на услуги, включая послеоперационный период.
Хорошее медицинское учреждение должно соответствовать определенным параметрам и требованиям:
- Провести качественное и полное диагностическое обследование пациента перед операцией;
- Иметь разрешение на осуществление медицинских услуг;
- Составить подробное соглашение, где прописаны все важные нюансы;
- Иметь укомплектованный и профессиональный штат;
- Быть оснащено современным оборудованием.
Примерное впечатление от клиники можно составить после первого визита, нелишним будет ознакомиться с отзывами об учреждении.
Вернуться к оглавлению
Основная часть хирургических вмешательств, направленных на устранение отклонений рефракции, проводится под местным наркозом. При проведении лазерной коррекции в качестве анестезирующего вещества выступают глазные капли. Если требуется серьезная операция, врачи предпочитают использовать ретробульбарный наркоз. Каждая процедура имеет свои нюансы и отличительные черты.
| Чтобы свести к минимуму риск развития абсцесса и появления осложнений используют антибактериальные препараты. |
При лечении близорукости с помощью лазера пациент практически сразу покидает клинику и отправляется домой. Вернуться к привычному образу жизни можно спустя сутки после операции. При хирургическом вмешательстве больного оставляют в стационаре на несколько дней, поскольку ему требуется постоянный контроль за состоянием глаз и особый уход.
Основная часть людей, прошедших процедуру оперативной коррекции, оставляет позитивные отклики об осуществленном вмешательстве. Они с восторгом описывают, как смогли вернуться к обычной жизни и забыть про оптические средства коррекции.
Некоторые пациенты сталкиваются с негативными последствиями после операции, но они не обвиняют в этом докторов. Из недостатков можно отметить затяжной срок восстановления и болевые ощущения в первый месяц после вмешательства. Часто люди жалуются на сильную отечность, размытость изображения, дискомфорт. Встречается и неполное устранение миопии, но даже в этом случае, пациенты не жалеют, что решились на операцию.
Наибольшей популярностью пользуется коррекция с помощью лазера. Для проведения процедуры пациенты чаще всего выбирают частные медицинские центры с хорошей репутацией. Многие готовы переплатить, лишь бы получить высокий результат. Но даже самое дорогостоящее оборудование и опытные врачи не дадут 100% уверенности в том, что зрение восстановится в полном объеме.
Коррекция миопии практически никогда не проводится бесплатно, поскольку относится к разряду косметологических процедур. Если повезет, то получится осуществить операцию по полису ОМС. Это возможно в том случае, если речь идет о сопутствующей патологии, например, протезирование хрусталика при катаракте.
Радиальная кератотомия в российской столице обойдется от десяти до тридцати пяти тысяч. Миопический кератомилез в настоящее время практически не проводится, поэтому узнавать цену на процедуру нужно индивидуально. А вот лазерная коррекция очень популярна, ее стоимость зависит от сложности вмешательства и типа методики. В среднем за один глаз нужно заплатить от тридцати до пятидесяти тысяч рублей.
| Более внушительную сумму придется отдать за протезирование хрусталика. Операция стоит от сорока пяти до ста тысяч рублей. Если вмешательство проводится по полису ОМС, пациент может за свои средства приобрести импортную ИОЛ, её цена от десяти до двадцати тысяч рублей. |
Операции, помогающие скорректировать близорукость, не теряют актуальности. Благодаря инновационным технологиям и современному оборудованию, микрохирургия глаз помогает людям, страдающим отклонениями в рефракции, вернуться к полноценной жизни и навсегда забыть об очках и контактных линзах.
Интересные факты об операции по коррекции миопии вы узнаете из видеосюжета.
источник
Близорукость (миопия) – одна из самых распространенных офтальмологических патологий на планете. Классический способ коррекции этого отклонения – оптический, то есть ношение очков и контактных линз. Но это не является лечением: зрение нормализуется только во время ношения оптики. Единственный радикальный способ лечения близорукости – это хирургическое вмешательство. Наиболее прогрессивным из хирургических методов избавления от миопии является лазерная коррекция зрения. Лечение различных степеней близорукости лазером зарекомендовало себя как надежный, быстрый, безопасный способ навсегда избавиться от очков и линз.
Лазер – не единственный хирургический способ вернуть остроту зрения при миопии. Однако именно лазерная коррекция близорукости признана оптимальным методом вмешательства, поскольку он обладает массой преимуществ по сравнению с прочими видами операции.
При миопии изображение объектов проецируется не на сетчатку, а перед ней. Лучи света, проходя через глаз, преломляются в первую очередь в его роговице – внешнем прозрачном слое. Суть описываемой глазной операции заключается в том, что с помощью лазерного луча форма роговицы глаза меняется на физиологически правильную. После этого лучи, проходя через нее, преломляются на нужном расстоянии, обеспечивая стопроцентное зрение.
Параметры воздействия рассчитываются строго индивидуально для каждого пациента. Результат операции отличается высокой стабильностью. Лазерное лечение близорукости возвращает зрение без риска рецидива заболевания.
Основных методов, с помощью которых выполняется коррекция близорукости лазером, выделяют два: фоторефракционная кератэктомия (ФРК) и лазерный кератомилез, более известный как LASIK. Основное отличие методик заключается в глубине воздействия: при ФРК лазер работает непосредственно с внешней поверхностью роговицы, а при использовании метода LASIK – с внутренней, для доступа к которой формируют и откидывают поверхностный лоскут. Обе методики лечения имеет свои преимущества и недостатки, выбор зависит от конкретной ситуации.
При устранении близорукости методом ФРК эксимерный лазер с высокой точностью воздействует на внешнюю поверхность глаза, изменяя ее кривизну таким образом, чтобы четкое изображение попадало на сетчатку глаза.
Данным методом корректируется близорукость до -6 диоптрий.
- стоит дешевле, чем LASIK
- возможно проведение людям с тонким роговичным слоем
- более длительный послеоперационный период по сравнению с LASIK
- не корректирует близорукость свыше 6 диоптрий
При лечении миопии глаза методом LASIK сначала организуют доступ к внутреннему слою роговицы, вырезая специальный клапан. Для этого с поверхности роговицы лазером срезается тонкий лоскут, откидывается в сторону, как страница книги. Затем лазер испаряет нужный для восстановления зоркости слой роговицы глаза, а место операции снова закрывают лоскутом. Наложение шва не требуется. Такая операция позволяет избавиться от близорукости до -15 диоптрий.
- короткий период восстановления после операции
- может избавить от сильной степени близорукости
- высокая стоимость
- ограничение по толщине роговицы
Методы не столько конкурируют между собой, сколько создают альтернативу и дают возможность выбрать тип лазерного устранения близорукости, исходя из конкретной клинической ситуации.
Кроме близорукости, лазерному лечению поддаются другие формы рефракционных нарушений зрения, такие как дальнозоркость, астигматизм. Услуга коррекции лазером в настоящее время считается скорее косметической операцией, чем настоящим хирургическим вмешательством. Воспользоваться ей может любой желающий избавиться от очков, линз взрослый человек, не имеющий противопоказаний.
Стандартными возрастными рамками для проведения вмешательства считается промежуток от 18 до 45 лет. После 40 лет лазерное лечение близорукости проводят не всем, поскольку это может привести к более раннему развитию возрастной дальнозоркости.
Обозначен врачами ряд противопоказаний для такого оперативного вмешательства, как лазерная коррекция близорукости. Список нельзя назвать очень большим, но, тем не менее, ограничения есть.
- Несовершеннолетие. Дошкольникам, а также детям от 7 до 18 лет глазное яблоко продолжает расти, результат коррекции может поменяться с изменением его формы.
- Прогрессирующая близорукость.
- Любые острые, хронические процессы воспалительного характера.
- Катаракта, отслойка сетчатки или глаукома. Эти патологии делают невозможной адекватную оценку рефракционных нарушений.
- Кератотонус – дистрофическое заболевание глаза, при котором роговица чрезмерно истончается. В этом случае воздействие лазером может усугубить проблему.
- Нельзя проводить лазерную операцию будущим мамам и кормящим.
- Сосудистые патологии, сахарный диабет. В результате нарушения здорового кровообращения в глазах операция становится невозможна.
- Злокачественные опухоли.
- Серьезные нарушения психики.
Во всех перечисленных случаях провести лазерную коррекцию близорукости, увы, не удастся, пока сохраняются упомянутые состояния.
При использовании метода ФРК и LASIK проведение операции лазерной коррекции зрения при близорукости имеет одно ключевое отличие. Фоторефракционная кератэктомия воздействует непосредственно на наружный слой роговицы, а для лазерного кератомилеза необходимо создание клапана. Поэтому рассмотрим поэтапное проведение обоих видов лазерного лечения близорукости.
Процедура коррекции формы роговицы лазерным методом фоторефракционной кератэктомии начинается с антисептической обработки век и ресниц. Иногда для профилактики инфекций в глаза перед процедурой закапывают раствор антибиотика.
Сама операция состоит из нескольких этапов:
- местное обезболивание органа зрения, фиксация глаза в нужном положении;
- удаление тонкого поверхностного эпителиального слоя для доступа к роговице;
- непосредственное испарение необходимого объема тканей с помощью лазера.
На этом процедура заканчивается, в целом на нее обычно уходит не более 15 минут.
Лечение близорукости методом LASIK – это также очень быстрое вмешательство, при котором операция в среднем длится 15-20 минут. После подготовки и анестезии, которая проводится так же, как перед ФРК, начинается лазерная операция, в которой можно выделить три основных этапа:
- врач создает на поверхности роговицы лоскут, отгибает его для доступа к срединному слою;
- происходит лазерное испарение тканей в рассчитанном объеме;
- врач помещает откинутый лоскут на место, аккуратно разглаживает без наложения шва.
Благодаря особенностям строения роговицы, отделенный лоскут приживается быстро, без осложнений.
Больничный лист после лазерной коррекции близорукости не требуется, работоспособность сохраняется. Однако в первое время после проведения коррекции зрения лазером пациент испытывает:
- болевые ощущения;
- светобоязнь;
- чувство соринки в глазу;
- глаза слезятся.
В связи с этим, а также во избежание осложнений со стороны потревоженной роговицы, прооперированному больному выдаются особые рекомендации по режиму на первые несколько дней:
- избегать яркого света, как естественного, так и искусственного: носить темные очки, в помещении использовать приглушенное освещение;
- не прикасаться к прооперированным глазам руками, не тереть их;
- избегать попадания в глаза моющих средств и водопроводной воды;
- применять назначенные капли для глаз, предупреждающие развитие инфекций и купирующие неприятные ощущения;
- избегать повышенных физических нагрузок;
- не употреблять алкоголь, по возможности воздержаться от курения, особенно в помещении;
- не допускать зрительного перенапряжения во время чтения, работы за компьютером, просмотра телевизора;
- девушкам рекомендуется отказаться от косметики для глаз на весь послеоперационный период.
Неприятные ощущения после избавления от близорукости методом LASIK проходят уже на второй-третий день после вмешательства, в случае ФРК послеоперационный период длится около недели. После его окончания полезно делать специальные упражнения для глаз. Например, хорошо помогает такой несложный комплекс:
- Часто поморгать 15 секунд.
- Движения глазами внизу вверх и сверху вниз, справа налево и наоборот.
- Круговые движения глазами.
- Попеременная перефокусировка с ближнего предмета на дальний.
В данном видео эксперты рассказывают об особенностях послеоперационного периода:
Преимущества лазерной коррекции зрения при близорукости неоспоримы:
- быстрота проведения операции: 10-15 минут;
- короткий послеоперационный период (до недели) с минимумом неприятных ощущений
- высокая предсказуемость результата;
- надежность метода (применяется во всем мире более 20 лет);
- минимальный риск осложнений.
Минусы исправления близорукости методом лазерной коррекции немногочисленны, но они есть. Среди них можно назвать:
- относительно высокую стоимость операции;
- существующий, хотя и низкий, риск осложнений;
- наличие противопоказаний и возрастных ограничений.
В целом же лазерная коррекция зрения – это самый прогрессивный, удобный и безопасный метод лечения близорукости, доступный широким слоям населения практически во всех странах мира. Все, что необходимо – это располагать достаточной суммой и пройти обследование, чтобы убедиться, что коррекция вам не противопоказана.
Делайте репост в социальные сети, среди ваших друзей наверняка есть те, кто сомневается делать коррекцию или нет. Оставляйте свои впечатления о процедуре по восстановлению зрения в комментариях.
источник
Лазерная коррекция зрения – это современный хирургический метод, который позволяет решить проблемы рефракции глаза.
В ходе операции изменяется форма роговицы, что приводит к проекции изображения на сетчатку и чёткому видению окружающей среды.
Операция проходит очень быстро, она безболезненна, осложнения после неё сведены к минимуму.
- длительное напряжение (низкая освещённость рабочего места, длительное сидение за компьютером, вредные условия труда);
- дефицит витаминно-минерального комплекса;
- повышенное внутричерепное и внутриглазное давление;
- травмы зрительного аппарата;
- игнорирование первых симптомов близорукости;
- неверно подобранная оптика на ранних стадиях миопии для исправления зрительных нарушений;
- врождённая патология;
- наследственная предрасположенность.
Важно! В высокой группе риска развития близорукости находятся дети подросткового возраста, чьи родители обладают данной патологией.
- иные причины, ведущие к ослабленному состоянию организма и препятствию нормального обеспечения глаза нутриентами: инфекционные заболевания, травмы черепно-мозгового характера, гормональные нарушения и др.
Справка. Особенно важны для зрительной системы витамины групп В и С, а также ряд микроэлементов: магний, медь, цинк и марганец.
Самые распространенные симптомы близорукости:
- затруднение распознавания объектов вдали;
- быстрая утомляемость глаз;
- сильные головные боли;
- ухудшение сумеречного зрения.
1 степень. Расстояние между фокусом изображения и сетчаткой менее 3 диоптрий, удлинение оси глаза от стандартных значений (24 мм) — около 1,5 мм. Объекты вдали замылены.
2 степень. Удаление фокуса от сетчатки в диапазоне от 3 до 6 диоптрий. Удлинение оси глаза — примерно 3 мм. Растяжение и истончение глазных сосудов, инициация процессов дистрофии глазного яблока. При расстоянии более 30 см объекты размыты.
3 степень. Фокус изображения от сетчатки находится на расстоянии более 6 диоптрий. Сосуды истончаются до просвечивания склеры. Возможны тяжёлые осложнения, высокая вероятность ослепнуть. Видимость объектов — в пределах вытянутой руки.
- Состояние стабильной (постоянной) миопии.
- Сочетание близорукости с астигматизмом.
- Расстояние фокусировки изображения до сетчатки не более 10,0 диоптрий.
- Неудобство в связи с профессиональной или иной деятельностью, которое вынуждает носить оптические аксессуары — контактные линзы или очки.
Метод лазерной коррекции не является лечебной процедурой, останавливающей процессы развития миопии. Данная мера имеет временный характер, возможно длительное улучшение зрения при выявлении причин появления близорукости и немедленного их лечения, а также устранения.
Механическое очищение роговицы и испарение под действием лазерного луча поверхностного эпителиального слоя и, как следствие, изменение кривизны роговицы, что приводит к смещению точки фокусирования на сетчатку. Результат — чёткое зрение без размытия объектов вдали.
Фото 1. Схематичное изображение этапов операции фоторефракционной кератэктомии. Всего содержит четыре этапа.
- Проведение анализов по направлению врача (требуемые показатели крови пациент сдаёт не менее чем за месяц до коррекции методом ФРК, флюорографию — за год).
- Прохождение терапевта и по необходимости узкопрофильных специалистов на выявление заболеваний в острой форме, хронических патологий и других воспалительных процессов в организме, при которых данный метод недопустим.
- Диагностирование зрительного аппарата с помощью современного компьютерного оборудования и составление прогноза.
- Запрещено применение контактных линз: жестких — за 14 дней до ФРК, мягких — за 7 дней.
- С целью снижения риска инфицирования необходимо очистить кожу от косметических и иных средств. Парфюмерия также под запретом.
- Не разрешается приём спиртных напитков в срок менее месяца до операции.
- Подготовить солнцезащитные очки для ношения после процедуры коррекции глаза.
До проведения ФРК наносят анестезирующие капли на глаз, подлежащий оперативному вмешательству. Анестетик позволяет избежать болезненных и неприятных ощущений во время процедуры. Для обездвиживания век на время операции применяют векорасширитель. Посредством микрохирургического шпателя удаляется эпителиальный слой роговицы, далее происходит испарение эксимерным лазером кривизны.
При работе лазерным устройством пациент фокусирует взгляд на определённой светящейся точке, при необходимости глаз фиксируется вакуумным кольцом.
После завершения операции поверхность глаза дезинфицируют и обрабатывают специальными препаратами, а также устанавливают временную защитную линзу.
Справка. Длительность коррекции методом ФРК — не более 10 минут, очищение эксимерным лазером роговицы — менее минуты. Пациенту необходимо находиться в течение 2 часов в клинике после осуществления операции для контроля самочувствия и проверки хирургом-рефрактологом зрительного аппарата с помощью щелевой лампы.
Преимущества:
- безопасность метода;
- 80% нормализация зрения среди пациентов;
- минимум вероятных осложнений;
- коррекция допустима при тонком роговичном слое;
- возможность послеоперационного периода в амбулаторном режиме;
- совместимость с активным образом жизни после проведения коррекции.
- Исправление близорукости только в случае нарушений поверхностного пласта роговицы (в пределах от 1 до 6 диоптрий). Необходимость повторной процедуры при высоких степенях миопии.
- Дискомфорт (слезоточивость, боли режущего характера, светобоязнь) в срок реабилитации после проведения процедуры.
- Исключено проведение операции на обоих глазах одновременно.
- Полное восстановление около месяца, иногда — до 6 месяцев.
- Вероятность неточной коррекции (0,25—0,75 диоптрий).
- Риск появления помутнений — хейза.
Обязательно строгое соблюдение предписаний врача и приём назначенных противовоспалительных и обезболивающих препаратов. На время восстановления минимизируют действия, требующие усиленного физического напряжения и нагрузку на зрительный аппарат. Выраженные неприятные ощущения наблюдаются от 3 до 5 суток до заживления эпителия оперированной роговицы.
Осложнения маловероятны. В основном возникают инфекционные процессы, оптические иллюзии в сумеречное время (ареолы и искажения объектов в ярком свете), помутнения эпителиального слоя (хейз).
- заболевания зрительной системы (глаукома, синдром «сухих глаз», эктопия, пониженная чувствительность роговицы, отслойка сетчатки);
- наличие хронических заболеваний в обострённой форме (в т. ч. сахарный диабет) и воспалительных процессов в организме;
- нестабильное или тяжёлое психоэмоциональное состояние.
Внимание! Коррекция зрения лазером не проводится до достижения пациентом совершеннолетия и в глубоком пожилом возрасте, для женщин — в случае беременности и периода лактации.
«В 2012 году в офтальмологическом центре посоветовали сделать ФРК (близорукость была -3). Боли прошли в течение месяца. Очень непривычно было видеть чётко и перестать щуриться.
В последнее время кажется, что зрение стало ухудшаться, надо снова проконсультироваться у врача».
«На операцию решилась в 2015 году. Заживление проходило долго, были болевые ощущения. Помутнения сохранились до сих пор, вызывают двоение в глазах. Зрение стало чётче, но раздвоение существенно мешает».
Стоимость — от 22 000 до 36 000 рублей.
Современный безопасный и щадящий метод коррекции зрения, который позволяет отказаться от оптических аксессуаров через день после проведения процедуры. Основан на отделении эпителиального слоя роговичного лоскута на время операции и дальнейшей лазерной шлифовке стромальных слоёв роговицы.
Важно! Подготовка к операции аналогична при методе ФРК. До проведения коррекции обязательна сдача анализов по направлению лечащего врача и приём у узкопрофильных специалистов по необходимости.
I этап. Частичный срез поверхностного эпителиального слоя роговицы (около 8 мм) микрокератомом, позволяющим обеспечить одинаковую толщину (100—150 микрон). Данный этап открывает доступ к строме роговицы. Длительность: 2—5 секунд.
II этап. Шлифовка внутренних слоёв с помощью высокоточного эксимерного лазера под управлением компьютерной программы. Не до конца надрезанный лоскут возвращается на изначальное местоположение. За счёт колоссального малого времени среза слоя, роговица заживает без дополнительного наложения швов по принципу адгезии (слипания). Продолжительность этапа составляет от 30 секунд до 1 минуты.
Фото 2. Схематичное изображения последовательности проведения операции лазерного интростромального кератомилеза. Содержит восемь этапов.
Во время проведения операции аналогично методу ФРК хирургом используются анестетик, векорасширитель и вакуумное кольцо, а по завершении — дезинфицирующие препараты.
Справка. Важное отличие данного метода от ФРК, что при операции LASIK затрагиваются глубокие слои роговицы, что делает этот метод подходящим для людей с более тяжёлой степенью миопии.
Преимущества:
- отсутствие швов и рубцов, сведение к минимуму раневой зоны;
- быстрое заживление роговицы — не более 24 часов;
- нет болезненных ощущений как в момент процедуры, так и в период реабилитации;
- более глубокое оперативное вмешательство: коррекция миопии до -15 дптр.;
- возможность осуществления операции на обоих глазах;
- минимальная вероятность осложнений.
- единый стандарт методики, который не корректируется персонально под пациента;
- исключено проведение данной операции при тонкой роговице;
- риск осложнений из-за вероятности плохого склеивания лоскута с роговицей.
В первые 1—2 часа по завершении коррекции зрительной системы пациент должен находиться в клинике под присмотром врача.
В дальнейшем соблюдать назначенные осмотры в течение до 3 месяцев после проведения операции. Требуется использовать только препараты, выписанные лечащим врачом.
Запрещено тереть глаза, в случае слезоотделения промочить органы зрения чистой салфеткой без ворса. В ближайшие 2—3 суток не рекомендовано использовать шампуни, лаки для волос и другие средства, способные вызвать раздражение в прооперированном глазу. Обязательно свести к минимуму физические нагрузки, в том числе возможные травмирующие виды спорта и отдыха.
Осложнения: необходимость повторной коррекции у 5—7% пациентов по причине недостаточного эффекта нормализации зрения и неверного прикрепления лоскута; вероятность в сумеречное время ощущения дискомфорта (неясные образы освещаемых предметов, чувствительность к свету) в среднем около 6 месяцев в связи с расширением зрачка глаза, который подвергся коррекции; развитие кератоконуса через несколько лет; астигматизм.
- Прогрессирующая близорукость, недавно прооперированная отслойка сетчатки.
- Нарушения здоровья глаза (атрофия зрительного нерва, катаракта, глаукома, кератоконус и др.), тонкая роговичная оболочка (менее 450 мкм).
- Повышенное внутриглазное давление.
- Монокулярность (наличие только одного рабочего глаза).
- Аутоиммунные болезни, снижающие регенерирующую способность роговицы.
- Тяжёлые поражения организма в связи с вирусными, инфекционными или иными заболеваниями (ретинопатия при сахарном диабете), которые могут существенно замедлить восстановление.
- Беременность и кормление грудью.
- Возраст младше 18 лет и старше 55.
- Проблемы с кожей.
- Отклонения психологического и неврологического характера.
«Осенью прошлого года успешно прошла коррекцию глаз по методу LASIK. Теперь не пользуюсь контактными линзами, зрение превосходное.
Единственная проблема — синдром сухого глаза, капли помогают только временно, потом, видимо, возникает привыкание».
«Долго морально готовилась к операции, выбор пал на столичную клинику. Зрение было -3 на обоих глазах. По рекомендации врача коррекцию провели лазерным методом LASIK. Сейчас зрение совершенное!
Только глаза стали очень чувствительны ко всему (слезятся) — пыль, дым, ветер, любимая косметика тоже попала в этот список! Прошла много консультаций, но ни в одной клинике не помогают — это результат теперь уже на всю жизнь. Сумма операции составила 30 тысяч рублей. Хорошее зрение того стоит!»
Стоимость — от 15 000 до 39 000 рублей.
Коррекция зрения путём сепарации эпителия роговицы спиртовым раствором и перешлифовка профиля средних слоёв посредством эксимерного лазера.
Проведение анализов по назначению лечащего врача, прекращение использования декоративных средств для кожи за 1 день и ношения контактных линз за 14 дней.
I этап. После обеспечения местной капельной анестезии формируется ультратонкий срез эпителия. Трепаном проводится надрез поверхностного слоя роговицы и обрабатывается 20% раствором этилового спирта в течение 30 секунд. Далее — механическая сепарация эпителиального слоя шпателем.
II. Коррекция стромы роговицы эксимерным лазером в соответствии с компьютерной программой. Возвращение лоскута в первоначальное положение и обработка роговицы дезинфицирующими средствами.
Фото 3. Процесс проведения субэпителиального кератомилеза. Данные о состоянии глаза во время операции проецируются на специальные мониторы.
III. Установка протектной линзы с целью фиксации лоскута и снижения дискомфорта после операции (светобоязнь, болевые ощущения и т. д.).
Справка. Общая длительность операции — 15—20 минут.
Преимущества:
- коррекция зрения при тонкой и сильно искривлённой роговице глазного яблока, синдроме «сухого глаза»;
- малый период восстановления;
- отсутствие болевых и дискомфортных ощущений;
- пригодность операции для людей, занятость которых имеет высокие риски травм (военнослужащие, МЧС, спортсмены и т. д.).
- токсическое воздействие спиртового раствора;
- дороговизна.
- обязательное применение противовоспалительных глазных препаратов, назначенных врачом;
- ношение защитных линз в период 3—4 дней и солнцезащитных очков до окончания неприятных ощущений;
- требуется избегать усиленных физических нагрузок в течение 1 месяца.
Осложнения: снижение остроты зрения в сумеречном освещении, вероятность (крайне низкая) появления хейза.
- инфекционные поражения глаза, отслоение сетчатки;
- отсутствие записей о снижении остроты зрения в течение 1 года;
- ослабленный иммунитет при вирусных (ВИЧ, СПИД), онкология;
- воспалительные процессы в организме и хронические болезни;
- периоды беременности и лактации;
- острые психические расстройства.
«Согласился с подачи жены на коррекцию Лэйсик в Санкт-Петербурге ещё в 2007 году. После -7 диоптрий, почти -1. На момент операции было 49 лет, читал в интернете, что возрастное снижение зрения неизбежно, но результат до сих пор радует».
«Почти 3 года назад делала операцию Лэйсик, потому что глаза перестали воспринимать линзы. Сейчас зрение почти единица. После родов осложнений нет. Правда, врач запретила носить цветные линзы, но отказ от них не стал проблемой».
«Я делала операцию в питерской клинике, обошлось счастье в 56 тысяч, оно того стоило! Зрение стало совершенным (было -7,5), больше никаких линз и очков! Обследования были только после операции, на следующий день и через неделю!».
Стоимость — от 32000 до 72000 рублей.
Посмотрите видео с отзывом пациента, сделавшему коррекцию зрения по методу интрастромальный кератомилез, также рассказывается о подготовке к операции и её этапах.
При выборе клиники для проведения коррекции зрения постарайтесь ознакомиться с отзывами о работе врачей-рефрактологов. Лечебное учреждение следует выбирать тщательно, низкие цены должны насторожить. Убедитесь, что предлагаемый вариант коррекции глаза выбран именно с учётом результатов диагностики зрительной системы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости

















 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.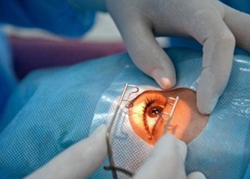 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.