Бородавки – не только косметический дефект.
Когда они появляются на подошвенной поверхности стоп, вроде бы их не видно.
Можно смело говорить, что удаление подошвенных бородавок носит лечебный характер.
Так как после этого качество жизни человека улучшается.
Замечено, что из всех его разновидностей, подошвы любит ВПЧ первого типа.
Он часто приводит к появлению доброкачественных новообразований в тех местах, где на кожу стопы оказывается давление:
- Пяточная поверхность.
- В области первого пальца плюсны.
- Около пятого пальца плюсны.
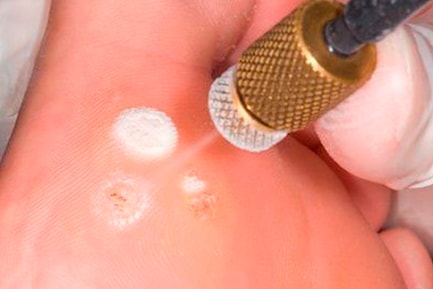
- Мозаичное поражение.
Последний пункт означает, что у одного пациента встречается сразу несколько подошвенных бородавок на одной ступне.
Для такой локализации создана отдельная категория потому, что эти проявления ВПЧ инфекции отличаются своим строением.
Из-за постоянного давления, подошвенные бородавки имеют вид конуса, широким основанием направленного наружу, к поверхности кожи.
Это существенно осложняет борьбу с ними.
Для того, чтоб избавиться от таких «спутников», предлагается несколько путей:
Практика показывает, что оптимальный эффект достигается деструктивными методиками: удаление подошвенных бородавок лазером, холодом или хирургическим методом.
В качестве лекарств применяются противовирусные препараты, но их эффективность низка.
Предлагаются инъекции масляных растворов (витамин A) под корень бородавки.
Процедура некомфортна, болезненна, часты рецидивы.
Местное лечение агрессивными кислотами тоже не гарантирует стойкого эффекта.
Вакцинация до сих пор еще свою эффективность не доказала.
Поэтому в клинической практике отдается предпочтение деструктивным методикам.
В традиционной хирургии, электроскальпели используются достаточно давно.
Для борьбы с подошвенными бородавками применяют модифицированный электрод в виде петли, которая разогревается электричеством.
Петлей прожигают кожу, заводят ее под корень и резецируют образование.
Остается ранка, которую в зависимости от глубины и диаметра можно или ушить, или просто дать зажить под повязкой.
- Дешевизна. Оборудование стоит недорого.
- Простота в использовании. Хирурги могут затратить буквально несколько минут на удаление.
- Бескровность. Мелкие капилляры коагулируются температурой и гемостаз не нарушается.
- Низкая вероятность осложнений. Если, конечно, соблюдены правила асептики и антисептики.
- Относительно быстрое заживление.
Они заключаются в необходимости местной анестезии и частых рецидивах.
Новый рост отмечается, если корень залегает слишком глубоко и полностью его иссечь не получается.
Методика противопоказана людям с аритмиями и искусственными водителями ритма.
При больших ранах возможно появление остаточных рубцов.
Если в их ткань прорастают чувствительные нервные окончания, снова потребуется помощь хирурга.
Но в целом, удаление подошвенных бородавок электрокоагуляцией является неплохим и доступным методом.
Глубокое замораживание жидким азотом позволяет некротизировать ткани на большую глубину и на большой площади.
Но в отношении бородавок на подошвенных поверхностях способ не оптимален.
Причина в том, что очень сложно отмерить уровень холодового воздействия на всю глубину залегания корня.
Часто воздействие оказывается или недостаточным, или чрезмерным.
К тому же такие бородавки могут быть достаточно большими, и для комфорта процедуры требуется местная анестезия.
А некоторые анестетики усиливают чувствительность тканей к холоду.
Поэтому дозу хладагента подобрать становится еще сложнее.
источник
Уважаемые читатели! В этой статье вы узнаете, как выглядит подошвенная бородавка, каковы симптомы и причины её появления. После этого вы познакомитесь с методами лечения в традиционной медицине и в домашних условиях.
Подошвенные бородавки – такой вид бородавок, который вызывается вирусом папилломы человека (ВПЧ), появляется снаружи кожных покровов на подошве стопы, любом пальце ноги и на ладони кистей рук.
Подошвенную бородавку также называют шипица, куриная бородавка или куриная жопка, роговая бородавка, verruca plantaris или plantar warts.
Вирус проникает во время своего контакта с кожей через порезы и ссадины во внешнем (роговом) слое кожи.
Сначала появляется мелкая желтовато-серая папула с неровной поверхностью. Постепенно мелкий элемент становится плотным, приобретает вид корешка грязноватого цвета.
По причине надавливания на ступню в процессе ходьбы шипица может вдавливаться внутрь, сверху нарастёт роговой слой.
Изнутри папула похожа на сросшиеся сосочки разных размеров с розоватым оттенком. Там формируются дополнительные капиллярные сосуды, вызывающие кровотечение в случае, если зацепите бородавку.
Причиной появления шипицы является проникновение под кожу ВПЧ.
Активная стадия вируса развивается при следующих предрасполагающих факторах:
 Причиной появления шипицы является проникновение под кожу ВПЧ
Причиной появления шипицы является проникновение под кожу ВПЧ снижение иммунитета;
Механизм появления бородавки: вы повредили кожу – появились ссадины, царапины, трещинки. Вирус попал туда и встроился в гены кожных клеток. Клетка меняет форму подобно клетке опухоли.
Источники заражения:
- бассейн;
- общий душ;
- баня и сауна;
- песок на пляже;
- чужая обувь.
Высокий риск заражения наблюдается у следующих категорий:
- молодые люди 20-30 лет со сниженным иммунитетом;
- пожилые люди;
- дети, любящие грызть ногти и отрывать заусеницы;
- люди с патологическими состояниями: ВИЧ-инфицированные, онкобольные и др.
Вирус папилломы человека – группа вирусов, из-за которых у человека появляются бородавки, папилломы. За последние 50 лет ученые выявили более 100 типов ВПЧ. Сейчас 70% людей мира инфицировано ВПЧ.
Появление шипицы может быть вызвано тремя типами ВПЧ:
- тип 1 образует на подошве глубокие бородавки;
- тип 2 образует на подошве мозаичные бородавки;
- тип 4 способствует росту бородавок небольших размеров.
Внешний вид: плотное, чётко отграниченное образование круглой либо овальной формы, с желтоватым или светло-коричневым оттенком, размером 4-20 мм.
Над уровнем здоровой кожи возвышается только на 1-3 мм, а большая часть уходит внутрь и разрастается в ширину. При сильно ослабленном иммунитете рядом с основной бородавкой появляются дочерние.
 Над уровнем здоровой кожи возвышается только на 1-3 мм, а большая часть уходит внутрь и разрастается в ширину
Над уровнем здоровой кожи возвышается только на 1-3 мм, а большая часть уходит внутрь и разрастается в ширину На первой стадии:
- появляется небольшое округлое образование в виде глянцевой бляшки;
- зуд;
- боль во время ходьбы.
- в центре образования поверхность ороговевает, становится шершавой;
- цвет становится серо-жёлтым;
- в центре появляется кратероподобное углубление с коричнево-чёрными точками (так закупориваются кровеносные сосуды);
- по краям образования плотный валик из ороговевшей кожи небольшой величины.
- дискомфорт, потому что бородавка начинает выступать и расти в ширину;
- боль во время ходьбы;
- зуд трудно терпеть, поражённые клетки на обеих конечностях затрагивают и кожные рецепторы, расположенные рядом с больным местом;
- бородавка постепенно растёт, а в случае заражения ВПЧ 2 типа вокруг можете обнаружить образование дочерних (мозаичных) шипиц.
Выделяют несколько видов подошвенных бородавок:
- Вирусные возникают в коже под действием некоторых типов ВПЧ, их диаметр от 1 мм до 1 см. Образуются при ослаблении иммунитета. Чаще всего появляются между пальцев рук и около ногтей. Не вызывают сильного дискомфорта на ладонях, но портят внешний вид, на стопах мешают во время ходьбы.
- Глубокие прорастают вглубь кожи, немного выпуклые снаружи, шероховатые, напоминают старые мозоли, иногда кровоточат. Бывают под ногтями. Такой вид редко поддаётся операциям, удаляется лазером.
- Внутренние (подкожные) появляются на пальцах рук и ног. Под воздействием вируса клетки интенсивно растут глубоко в эпидермисе. В основном появляется от попадания пыли и грязи в открытые раны. Инкубационный период может растянуться на несколько лет.
- Плоские бывают у подростков в переходном периоде на руках и ногах вокруг ногтей. Диаметр: 1-5 мм. Немного выпуклые или гладкие, телесного цвета или светло-розовые.
- Единичные не образуют группы, возникают в одном месте, становятся плотнее со временем и могут существовать несколько лет.
- Мозаичные представляют россыпь бородавок, покрывающих большую часть кожи. У них есть одна главная – «материнская». Если её вывести, то остальные сами сойдут.
- Чёрные считаются следствием старческих процессов в организме, либо наличия тромбов в кровеносных сосудах, которые дают питание этому образованию. Они асимметричны (подобно родинкам), растут медленно, кровоточат, даже без их повреждения.
- Сросшиеся образуются из нескольких, приобретают ярко-красный цвет и источают неприятный запах, выделяя жидкость. Провоцируют образование язвы на коже. Больной испытывает зуд и жжение.
Места образования:
- на стопах и подошвах;
- на пальцах ног;
- на пятках;
- на ладонях и пальцах рук.
Трудно без помощи специалиста отличить шипицу от других заболеваний:
- Как и мозоль, шипица грубая, твёрдая, во время передвижения при надавливании вы чувствуете боль. Но если вы распарите её верхний слой, то заметите розоватого цвета сосочки в виде своеобразных «вулканов», находящиеся практически на поверхности, близко друг с другом, и закупоренные сосуды, которые выглядят как чёрные точки. Часто оттуда выступает кровь. Это отличает бородавку. Если же вы увидите без различных вкраплений гомогенный бугорок, то перед вами сухая мозоль.
- Омозолелость – кожное утолщение на подошве под головкой плюсневой кости, в нём нет черных точек, а есть ядро белого цвета.
- Стержневая мозоль происходит из обычного волдыря, состоит от отмершей кожи, при вскрытии вы не обнаружите кровеносные сосуды, нервные окончания тоже не задеты.
- Натоптыши располагаются на пятках или у основания пальцев ног, но состоят полностью из ороговевшей кожи, там нет стержня.
Помните, что шипицы – не онкогенные папилломавирусы, при своевременном лечении они не перерастают в рак.
Но если вы будете использовать моющие средства, гели и мыло с высокой химической концентрацией, то велика вероятность перерождения подошвенной бородавки в злокачественную опухоль.
Если вы находите симптомы шипицы, нужно пойти на консультацию к дерматологу.
Вам срочно требуется медицинская помощь, если:
- образование увеличивается в размере;
- изменился цвет;
- приобрело вид расплывчатого пятна;
- вокруг появляются новые образования;
- вы чувствуете покалывание, уплотнение или зуд.
Дерматолог поставит диагноз, а в случае необходимости придётся обратиться к хирургу.
Дерматолог использует следующие диагностические методы:
 Доктор соскабливает распаренный ороговевший эпителий с кожи, проводит детальный осмотр с помощью дерматоскопа
Доктор соскабливает распаренный ороговевший эпителий с кожи, проводит детальный осмотр с помощью дерматоскопа Проводится визуальный осмотр.
Удаление шипицы требуется, если:
- образование ограничивает движения;
- вы испытываете сильную боль;
- бородавка с каждым днём увеличивается;
- рядом начинают появляться дочерние.
Удаление наростов успешно в 98% случаев.
Криодеструкция – прижигание шипицы жидким азотом. Если бородавка небольшая, можно не делать анестезию.
Больное место смазывается азотом, его температура составляет -196ºС, происходит глубокая заморозка тканей.
Шипица отмирает. Но на её месте появляется волдырь, внутри жидкость с розоватым оттенком или бесцветная.
Надо оберегать это место от повреждения, обвязать бинтом, нельзя закрывать лейкопластырем, можно мочить, но не прокалывать. Через неделю начнёт образовываться новая ткань.
Противопоказания:
- чувствительность к азоту;
- эпилепсия;
- высокое артериальное давление;
- беременность;
- простудные заболевания.
- после процедуры не остаются шрамы;
- возможность мочить больное место даже во время заживления;
- низкая стоимость процедуры – около 500 руб.
- болезненность в течение 2 недель;
- часто около проблемного участка образуются волдыри;
- иногда одного раза проведения недостаточно.
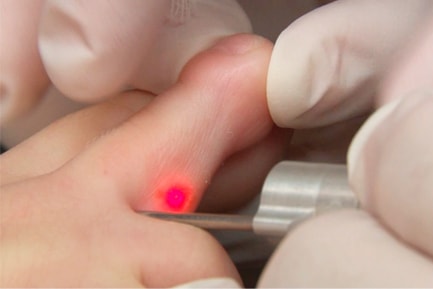
Лазерная коагуляция – испарение бородавки под воздействием лазера в течение 5-10 мин. Местная анестезия.
Точечный луч наводится на поражённый участок, действует на корешки, и пораженные клетки отмирают.
На месте удаления появится не очень глубокая рана в виде пятна красного цвета, но пройдёт примерно через 2 недели.
В течение 3 дней после операции обрабатывайте рану медицинским спиртом.
Методы лазерной коагуляции:
- Карбодиоксидным (углекислотным) лазером шипица прижигается у начала его образования. Такой лазер может вызвать появление заметных рубцов.
- Эрбиевый лазер поэтапно удаляет шипицы за счёт выпаривания слоёв. Это эффективнее, но способ требует затраты большего количества времени.
- Импульсный лазер на красителях способствует отмиранию шипиц путём воздействия на оксигемоглобин. Способ безболезненный, редко остаются рубцы.
Противопоказания:
- обострение хронических болезней;
- гипертония;
- онкология;
- кожные заболевания;
- беременность и лактация;
- высокая температура тела.
- скорость проведения процедуры (5-10 минут);
- лучший эффект, потому что при проведении процедуры можно контролировать, на какую глубину удалена ножка образования;
- однократность;
- быстрое заживление;
- метод может использоваться для детей;
- доступное средство – от 100 руб. за бородавку 1 мм.
- иногда появляется небольшой послеоперационный рубец;
- болезненная анестезия;
- особый уход.
Электрокоагуляция – выжигание бородавки с применением электрокоагулятора.
По виду он как скальпель, но электрический.
Вам сделают местную анестезию, затем током с высокой частотой прижгут проблемный участок.
Клетки погибают и отторгаются при росте новой ткани. Вы не будете чувствовать боль, а бородавка удалится с корнями.
Во время заживления можете испытывать зуд и боль вокруг раны. Необходимо обрабатывать антисептиком.
Противопоказания:
- повышенная чувствительность к электротоку;
- аллергия на лекарства местной анестезии;
- инфекционные заболевания в период обострения;
- плохая свертываемость крови.
- бескровное удаление;
- удаление с корнями;
- безболезненность.
- метод используется только при неглубоком расположении шипицы;
- образование заметного рубца;
- стоит от 900 руб.
Радиоволновая хирургия проводится по принципу лазерной хирургии – за счёт испарения тканей, но с использованием радионожа (радиоволнового скальпеля).
Инструментом прижигаются находящиеся вокруг сосуды, что предотвращает попадание ВПЧ из бородавки в кровь.
Бородка выделяет тепло под действием волн, а пораженные клетки испаряются.
По времени процедура занимает не больше часа. На месте шипицы останется углубление. Будет образовываться корочка, её нельзя трогать и мочить 8-10 дней.
С наименьшими побочными эффектами хирургия будет выполнена с помощью аппарата «Сургитрон». Тепло на кончике ножа проникает в повреждённые клетки и нагревает изнутри, здоровые участки остаются невредимыми.
Противопоказания:
- гипертония;
- простудные заболевания;
- глаукома;
- аллергия;
- инфекции;
- беременность.
- бескровный метод;
- скорость выполнения;
- быстрое восстановление.
- образование углубленного рубца, возможна пигментация;
- стоимость – от 1000 руб.
Хирургическое иссечение шипицы скальпелем проходит под местной анестезией. Не советуем без важных причин травмировать подошву или ладонь.
При хирургическом вмешательстве нет уверенности, что ВПЧ удалён полностью, а бородавка не станет расти вновь.
Используйте этот метод только при удалении шипиц больших размеров.
Врач выскабливает пораженные ткани. После операции накладываются швы на 6-7 дней. После заживления остаются шрамы.
Противопоказания:
- беременность и лактация;
- обострение герпеса;
- различные инфекции.
- самый травматичный способ, оставляет рубцы;
- нет гарантии безболезненности процедуры при местной анестезии;
- длительный восстановительный период;
- цена – от 1000 руб.
На начальном этапе появления шипицы попробуйте консервативные методы: медикаментозное и местное лечение.
Эффективными считаются следующие медицинские препараты:
- Противовирусные препараты – постепенно убивают активные вирусы и предотвращают рецидивы. Желательно применять в комплексе с другими методами лечения. Противовирусные мази оказывают местное действие, в кровяную систему не всасываются:
- Виферон – основой препарата является интерферон альфа-2, похож на тот, что организм вырабатывает в качестве ответа на вирусы. Применение: смазывайте бородавку 3-4 раза в день в течение недели. Стоит около 200 руб. за 12 г мази.
- Панавир – в основе этого геля растительные компоненты. Он проникает вглубь кожи и крепко держится там не менее 3 дней, вода не смывает его с пораженной области. Оказывает действие за короткое время (максимум 10 дней). Применение: наносите на бородавку 5 раз в сутки в течение 5-10 дней. Стоит около 800 руб. за 30 г геля.
- Оксолиновая мазь – основной компонент Оксолин защищает мембраны клеток, блокируя вирусы. Самая эффективная мазь – 3%. Применение: накладывайте мазь на бородавку 3-4 раза в день до полного её исчезновения. Цена: 70-80 руб. за 10 г.
- Кератолические препараты – размягчают кожу и удаляют на ней ороговевший слой. Лучшие средства для удаления бородавок на стопах, потому что там кожа слишком грубая, её надо хорошо распарить:
- Салипод – пластырь, который хорошо размягчает натоптыши и мозоли, при шипицах не слишком эффективен. Лучше применять при комплексном лечении. В его основе салициловая кислота и немного серы. Применение: сначала распарьте ногу или руку, затем приклейте пластырь «Салипод» на поражённую кожу, сверху закрепите обычным пластырем, держите 1-2 суток, затем под корень срежьте бородавку маникюрными ножницами и ждите несколько дней. 50-60 руб. за 10 шт.
- Вартокс – крем-паста, размягчающая кожу за счёт мочевины. Применение: распарьте бородавку, удалите её ножницами или пемзой, смажьте кремом, наложите ватный диск и заклейте пластырем не туго. Не мочите это место, и через сутки снимите повязку. Помойте мылом и повторите ещё раз. 200 руб. за тюбик 20 мл.
- Салициловая мазь – антисептик с кератолическим действием. Применение: защитите здоровую кожу пластырем, затем нанесите на шипицу мазь. Используйте 2 раза в день месяц. Цена: 30 руб. за тюбик.
- Некротизирующие (прижигающие) препараты – зараженные клетки ими умертвляются и усыхают:
- Ферезол – основной компонент фенол оказывает мумифицирующие свойства на бородавки. Применение: смажьте кремом нарост однократно, если его размер до 2 мм, либо в несколько слоев при большем размере, но слои наносите один за другим только после высыхания предыдущего. Цена: около 300 руб. за 10 г.
- Веррукацид – раствор является аналогом Ферезола, но его воздействие более сильное. Применение: бородавки до 2 мм смажьте однократно, большие обработайте 3-4 раза после каждого высыхания раствора. Стоимость: 230-250 руб. за 2 г.
- Суперчистотел – это раствор щёлочи. Дешевый и доступный. Безопаснее всего применять карандаш Леккер. Применение: прижгите одной каплей раствора бородавку. Цена: около 30 руб. за 3 мл.
- Солкодерм – жидкость, которая быстро умертвляет кожу при нанесении. На этом месте появляется рана, на ней – корочка, которая позже отпадает. Применение: каплю жидкости нанесите непосредственно на поражённый участок, здоровую кожу вокруг смажьте детским кремом. Солкодерм экономный: 1 ампула – на 6-7 бородавок.
источник
Удаление Verruca plantaris на подошве – это способ избавиться от внешнего проявления инфекции, вызванной вирусом папилломы человека (ВПЧ). Насчитывается 118 типов возбудителя, но в появлении разрастаний на подошве виновны 1, 2, 4, 27 и 57 подтипы. Если вовремя удалить подошвенную бородавку, то можно избежать распространения возбудителя на другие участки тела.
| Наименование процедуры | Цена |
|---|---|
| Удаление бородавок от 0,1 до 0,3 см в диаметре | 300 руб. |
| Удаление бородавок от 0,3 см до 0,6 см в диаметре | 500 руб. |
| Удаление бородавок от 0,6 см до 1,0 см в диаметре | 800 руб. |
| Удаление бородавок от 1,0 см в диаметре | 900 руб. |
| Криодеструкция бородавок от 0,5 см в диаметре | 300 руб. |
| Криодеструкция бородавок от 1 см в диаметре | 600 руб. |
В нашей клинике применяют несколько вариантов удаления. Их эффективность отличается от давности заболевания, глубины прорастания и размера папулы. После осмотра дерматолога, вам рекомендуют один из следующих способов:
- Криодеструкция подошвенной бородавки. Наши врачи используют криозонд с жидким азотом. Температура действующего вещества -196°С. При воздействии на кожу клетки разрушаются, разрастание исчезает. Время воздействия – 10-30 секунд, иногда делается 2 подхода с перерывом 1-2 минуты. После оттаивания кожи врач оценивает эффект от заморозки. Цена на удаление азотом меньше, чем на остальные способы воздействия.
- Электрокоагуляция – удаление нароста при помощи электрического тока. Рана одновременно дезинфицируется. Методика не подходит для новообразований большого диаметра, проводится под местной анестезией.
- Удаление лазерным лучом – безопасная и безболезненная процедура, не требует анестезии. Цена удаления подошвенных бородавок зависит от площади новообразования. Мы удалим вам разрастание за одно посещение, чем сэкономим деньги.
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Положительная сторона удаления азотом – отсутствие боли. Но область прижигания защищают от травмы. Пузырек должен лопнуть самостоятельно через 5-7 дней. Полный цикл восстановления кожи длится 3 недели. После удаления сжиженным азотом не образуется грубый рубец, кожный покров восстанавливается полностью.
Криолечение безболезненно, но на месте удаления азотом отек и воспаление сохраняется до 2 недель. Одного посещения медцентра иногда недостаточно, поэтому через 3 недели проводится повторное прижигание.
Лазерное удаление бородавки на стопе – эффективный способ избавиться от внешних проявлений инфекции. Мы применяем аппарат, который воздействует на патологически измененный эпидермис и не затрагивает здоровые ткани. Рана заживает за несколько дней, на ее месте восстанавливается здоровый эпителий.
Заражение ВПЧ происходит контактным путем при посещении бассейна, бани, сауны, спортзала. От момента проникновения вирусных частиц до появления папулы проходит от 1 месяца. Увеличивают риск проявления болезни следующие факторы:
- снижение иммунитета
- потливость ног
- закрытая не дышащая или узкая обувь
- сухость кожного покрова
- деформация стопы из-за артрита, плоскостопия
- нарушение кровотока при диабете, атеросклерозе или варикозе ног
Перед тем, как записаться на удаление подошвенных бородавок лазером, узнайте цену обследования. Диагностика на ВПЧ полимеразной цепной реакцией позволяет обнаружить вирусы в крови. Но лечение начинают при появлении разрастаний на стопе. Запишитесь к дерматологу, если заметите на пятке сосочки, плотные бляшки, овальные или круглые уплотнения диаметром от 2-3 мм.
Наш врач внимательно осмотрит патологические образования и отличит бородавку от мозоли. ВПЧ вызывает изменение генетического материала клеток, поэтому в области очага нарушается характерный рисунок бороздок. Над мозолями такого не происходит.
Мы проведем вам лазерное удаление подошвенных бородавок, если они болят. Неприятные ощущения возникают при ходьбе, а первые симптомы появляются при сжатии складки над папулой пальцами.
Не удаляйте веррукозные образования на пятках самостоятельно. Если процедура пройдет неправильно, на месте бляшки в дерме останется корень. От него начнет расти новая папула или инфекция распространится на другие зоны. Множественные разрастания говорят о активном вирусном заболевании и благоприятных условиях для размножения папилломавируса.
источник
➤ На нашем портале вы можете записаться на услугу удаление бородавок по телефону +7 (499) 116-80-04 или онлайн. У нас собраны актуальные цены и проверенные отзывы пациентов о лучших клиниках Москвы.
Обратите внимание! Информация на странице представлена для ознакомления. Для назначения лечения обратитесь к врачу.
Удаление бородавок на лице и теле – процедура в дерматологии и косметологии, выполняемая в эстетических и лечебных целях. Проводится с помощью химических агентов, жидкого азота или аппаратов. Практически не осуществляется хирургическим способом. Бородавка – доброкачественное новообразование кожи, образуемое на фоне ослабления иммунитета при ВПЧ (вирусе папилломы человека). Бессимптомными носителями заболевания является абсолютное большинство жителей планеты. Внешние проявления вируса проявляются при предрасполагающих факторах. Среди 100 штаммов ВПЧ 19 являются онкогенными. Сами по себе наросты редко малигнизируются, но отправление материала на гистологию после удаления обязательно.
Удаление бородавок назначают при следующих заболеваниях:
- вульгарные бородавки и папилломы на ладонях, кистях и пальцах (штаммы ВПЧ 2 и 3);
- подошвенные бородавки (штаммы ВПЧ 1, 2 и 4);
- плоские бородавки (штаммы ВПЧ 3, 10, 28 и 49);
- остроконечные бородавки и кондиломы (штаммы ВПЧ 7 и 11);
- нитевидные бородавки (штаммы ВПЧ 26, 27 и 29).
Показаниями к процедуре могут стать такие симптомы:
- аномально быстрое распространение кожных наростов по телу;
- стремительный рост отдельных новообразований
- видоизменение цвета, структуры и рельефа бородавки;
- шелушение и кровоточивость на поверхности нароста;
- болезненные ощущения при пальпации.
Перечисленные признаки могут свидетельствовать о перерождении новообразования в злокачественную опухоль. Они нередко возникают после произвольного травматизма бородавки, который может обернуться серьезными осложнениями. При наличии подобных проявлений важно срочно отправиться на осмотр к дерматологу. Категорически запрещено использовать «народные средства» и пытаться удалить нарост подручными предметами в домашних условиях.
Удаление бородавок осуществляется разными методами:
Предполагает классическое иссечение новообразования скальпелем. Применяется в случае крупного размера бородавки. Во время процедуры возможно открытие кровотечения, т.к. края раны не коагулируются. При глубоких корнях бородавки полная резекция невозможна, поэтому высока вероятность рецидива. Хирургическое удаление бородавок отличается тенденцией к повторной аутоинокуляции. Сосредоточение частиц вируса активно распространяется гематогенным путем и способствует появлению новообразований на других участках тела. Учитывая объективные минусы процедуры, к ней прибегают крайне редко.
Проводится с помощью специфических препаратов местного действия – кератолитиков. В клинической практике часто используется средство «Солкодерм». Оно точечно наносится на бородавки и выдерживается до 20 минут. В результате нарост мумифицируется и отторгается. Для стойкого эффекта требуется не менее 6 процедур. В дополнение к локальному удалению проводится системная противовирусная терапия. Помимо «Солкодерма», врачи применяют азотную и трихлоруксусную кислоту, «Ферезол» и «Кондилин».
«Лечение холодом» или криотерапия – эффективный и безопасный вариант удаления бородавок. Заключается в обработке эпидермальных наростов паром жидкого азота. Под воздействием экстремально холодных температур (-196°С) разрушается и шляпка, и корни новообразования. На месте обработки не остается рубцов и пигментации.
Один из самых старых методов удаления бородавок. В настоящее время применяется для ликвидации наростов с ладоней и стоп. Кожа обрабатывается антисептиком и обезболивается (возможна инфильтрационная и аппликационная анестезия). Прибор, генерирующий электрический ток, настраивают, затем подносят к новообразованию и прижигают. Способ отличается средней результативностью.
Бесконтактный и бескровный способ удаления бородавок. Выполняется радионожом, синтезирующим волны высокой частоты. Прибор одновременно резецирует нарост и коагулирует мелкие сосуды по краю раны. Кровотечение и инфицирование исключено. Кожа на участке удаленного новообразования равномерно регенерируется, поэтому на ней не остается следов.
Лазеротерапия – самая прогрессивная технология борьбы с кожными наростами. Она основана на тепловом воздействии лазерного луча. Излучение проникает на четко заданную глубину и послойно вапоризует патологические ткани, одномоментно «запаивая» края раны. Бактерицидные свойства луча предотвращают распространение инфекции. Шрамы после процедуры отсутствуют. Риск рецидивов минимален.
Лечение проходит в амбулаторных условиях. Врач обрабатывает кожу обеззараживающим раствором, наносит крем с анестетиком, настраивает оборудование. Наконечник аппарата подводится к бородавке, а сам прибор приводится в действие. Малое новообразование удаляется мгновенно – за 10-15 секунд. Крупные наросты удаляются в течение 1-2 минут. За один сеанс можно удалить до 15-20 бородавок. Удаленный материал направляется на гистологию.
Результативность терапии варьируется в пределах 55-95%, в зависимости от штамма вируса и течения болезни. Рецидивы наступают у 22-25% пациентов.
Перед удалением бородавок необходима консультация врача. Дерматолог проведет визуальный осмотр наростов, изучит анамнез, направит вас на исследования – общий и биохимический анализ крови, коагулограмму, ПЦР-диагностику, ВПЧ-тест. Последние анализы важны для оценки течения болезни. По их результатам врач дополнительно подбирает противовирусную и иммуностимулирующую терапию.
Удаление бородавок имеет следующие противопоказания:
- свежий загар (естественный и искусственный);
- активная фаза герпеса;
- дерматологические поражения в месте расположения бородавки;
- острые воспаления и инфекции в организме;
- декомпенсированный сахарный диабет;
- нарушения коагуляции;
- онкологические патологии;
- беременность.
Длительность – до 15 минут.
Стоимость удаления бородавок – от 200 до 1300 рублей (за одно новообразование). Средняя цена в Москве составляет 764 рубля.
Результат – чистая кожа без шрамов и пигментных пятен.
Осложнения процедуры редки. Среди них – кровотечения, обширное повторное заражение, инфицирование раны, рецидивы.
На сайте представлено 2 клиники, в которых вы сможете удалить бородавки. Как выбрать правильную?
Складывать правильное мнение нужно и по положительным, и по отрицательным отзывам пользователей.
Многие клиники и центры предлагают пациентам скидки и бонусы, позволяющие сэкономить до 50% от первоначальной стоимости услуги.
- Шаг 3. Выбираем выгодную локацию
Сортировка результатов по местоположению поможет вам подобрать учреждение, расположенное поблизости от вашего дома или офиса. Это сбережет время, которое вы затратили бы на изнурительный путь.
- Шаг 4. Оцениваем оснащение
В хороших учреждениях используется качественное высокотехнологичное оборудование и инструментарий. Крупные клиники располагают собственными лабораториями для проведения независимых и срочных исследований.
Вам удалось найти достойную клинику и врача, вылечившего вас? Помогите определиться другим пациентам – оставьте отзыв на портале.
Выбирая врача для проведения процедуры, опирайтесь на отзывы пациентов о конкретном специалисте.
источник
Цены: от 1599 до 3900 / усл.
- Удаление бородавок — широкая база специалистов
- 345 отзывов о врачах на PROFI.RU
- Удаление бородавок в Москве от 299 рублей/усл.
Цены: от 1599 до 8000 / усл.
Цены: от 1799 до 3900 / усл.
Цены: от 1599 до 11 763 / усл.
Цены: от 1799 до 5240 / усл.
Цены: от 1499 до 5500 / усл.
Цены: от 50 до 15 100 / усл.
Цены: от 1499 до 8000 / усл.
Цены: от 1499 до 4520 / усл.
Цены: от 1499 до 15 000 / усл.
Цены от 250 до 3500 ₽ / усл.
Врач-дерматовенеролог, прошла профессиональную переподготовку по специальности «косметология». Диагностирует и проводит эффективное лечение дерматозов различного происхождения, доброкачественных образований кожи, заболеваний венерического характера. Работает в направлении профилактики старения кожи, развития гиперпигментаций, дисхромий, последствий угревой сыпи, целлюлита. Член Национального общества мезотерапии и Ассоциации косметологов и мезотерапевтов. Делится своим практическим опытом на профессиональных семинарах и конференциях.
Образование: Новосибирский государственный медицинский институт.
Профессиональная переподготовка по косметологии.
Курсы повышения квалификации на базе факультета повышения квалификации медицинских работников РУДН (2012 г.).
Член Национального общества мезотерапии; Ассоциации косметологов и мезотерапевтов.
Медицинский опыт – 20 лет.
Кандидат медицинских наук (1998 г.).
Образование: интернатура по хирургии на базе ГКБ №1 г. Самарканда (1994 г.); Самаркандский государственный медицинский институт, специальность – лечебное дело (1993 г.).
Второе высшее образование по экономике и управлению на предприятии здравоохранения, МГМСУ им. А.И. Евдокимова (2012 г.).
Сертификат: Онкология, МГМСУ им. А.И. Евдокимова (2016 г.).
Курсы повышения квалификации: ЭВН и КК медицинских услуг, РМАПО (2010 г.); Общественное здоровье и организация здравоохранения, МГМСУ им. А.И. Евдокимова (2010 г.); Современные аспекты маммологии, РМАПО (2012 г.); Ультразвуковая диагностика в хирургии, РМАПО (2013 г.).
Участник семинара Advanced workshop of ultrasound guided biopsy (2014 г.).
Член Российской ассоциации маммологов и Московского городского научного общества онкологов.
Медицинский опыт – 24 года.
Помимо широчайшего спектра диагностических и лечебных мероприятий, проводимых в клинике при различных заболеваниях мужской половой сферы, осуществляет экстренную комплексную медикаментозную профилактику инфекций, передающихся половым путём, включающую в себя кроме местной обработки уретры внутривенное и пероральное введение противомикробных, противотрихомонадных и противовирусных препаратов.
Врач высшей квалификационной категории.
Образование: ординатура по дерматовенерологии, Институт усовершенствования врачей МО РФ (2007 г.); интернатура по общей врачебной практике, Самарский военно-медицинский институт (2002 г.); Самарский военно-медицинский институт, специальность – лечебное дело (2001 г.).
Курсы повышения квалификации по дерматовенерологии, РМАПО (2012 г.).
Сертификационные курсы по микологии, РМАПО (2012 г.).
Участник ежегодных научно-практических конференций и съездов дерматовенерологов и микологов.
Медицинский опыт – 15 лет.
Образование: ординатура по дерматовенерологии (1998 г.); РНИМУ им. Н.И. Пирогова, специальность – лечебное дело (1996 г.).
Курсы повышения квалификации по дерматовенерологии (2012 г.).
Сертификат по косметологии, Институт пластической хирургии и косметологии (2013 г.).
Медицинский опыт – 17 лет.
Врач высшей квалификационной категории.
Образование: интернатура, специальность – дерматовенерология (1991 г.); Ивановский государственный медицинский институт им. А.С. Бубнова (1990 г.).
Курсы повышения квалификации по дерматовенерологии (1992, 1995, 1998, 2003, 2006, 2008, 2010 гг.).
Активный участник в научно-практических конференциях, семинарах и симпозиумах по дерматовенерологии.
Автор публикаций в материалах съездов дерматологов России.
Награждена грамотой Союза педиатров России за большой личный вклад в развитие детского здравоохранения России.
Медицинский опыт – 25 лет.
Образование: интернатура по дерматовенерологии на базе Пензенского центра лечения и профилактики кожно-венерических болезней и СПИДа (1996 г.); Таджикский государственный медицинский университет (1994 г.).
Сертификат: «Косметология», СамГМУ (2014 г.); «Дерматовенерология«, СамГМУ (2013 г.), РМАПО (2006 г.).
Повышение квалификации: «Современные методы диагностики и терапии аллергических заболеваний» (2005 г.); «Избранные вопросы инфекционных болезней» (2006 г.); «Мезотерапия в косметологии и эстетической медицине» (2010 г.); «Частные случаи использования биорепарации. Специальные техники. Новые протоколы» (2014 г.); «Классический филинг носогубных складок и губ» (2014 г.); «Организация здравоохранения и общественное здоровье», Пензенский ГМУ (2015 г.).
Член Всероссийского общества дерматовенерологов.
Медицинский опыт – более 20 лет.
Образование: интернатура на кафедре дерматовенерологии и дерматоонкологии, МОНИКИ им. М.Ф. Владимирского (2017 г.); Первый МГМУ им. И.М. Сеченова, специальность – лечебное дело (2016 г.).
Профессиональная переподготовка по косметологии, ЦГМА УД Президента РФ (2017 г.).
Повышение квалификации: Трихология. Диагностика и лечение заболеваний волос, РУДН (2017 г.).
Образование: ординатура по дерматовенерологии, ГИУВ Министерства обороны РФ (2005 г.); РГМУ, специальность – лечебное дело (2003 г.).
Сертификат: Дерматовенерология, РУДН (2014 г.).
Член Российского общества дерматовенерологов и косметологов.
Медицинский опыт – 13 лет.
Врач первой квалификационной категории. Кандидат медицинских наук.
Образование: аспирантура, Центральный научно-исследовательский кожно-венерологический институт (2003 г.); клиническая ординатура по дерматовенерологии (1997 г.); ММСИ им. Н.А. Семашко, специальность – лечебное дело (1995 г.).
Сертификат: «Дерматология» (2011 г.).
Тема диссертации: «Применение „Ретасола“ в терапии обыкновенных угрей с морфогенетическим и клинико-экспериментальным обоснованием».
Опубликовано свыше 30 работ на тему лечения акне и розацеа, в том числе о влиянии ретиноидов на успешное лечение акне.
Медицинский опыт – более 20 лет.
Онкодерматолог, маммолог, онколог в течение многих лет работавший научным сотрудником и онкологом Московского НИИ онкологии им. П.А. Герцена, автор более 30 публикаций по проблемам онкологии, оказывает помощь пациентам с опухолеподобными процессами, злокачественными и доброкачественными новообразованиями. Специализируется на обследовании и лечении различной патологии молочных желез и новообразований кожи. Проводит пункцию (в том числе под контролем УЗИ) кист и опухолевидных образований молочных желез, склерозирование кист, удаление фиброаденом, лечение мастита, лактостаза, мастопатии. Владеет методиками дерматоскопии, всеми видами биопсии опухолевидных образований кожи, а также их лазерного, радиохирургического и традиционного хирургического удаления.
Врач высшей квалификационной категории.
Кандидат медицинских наук.
Образование: Второй Московский медицинский институт им. Н.И. Пирогова (1983 г.).
Курсы повышения квалификации: Онкология, Первый МГМУ им. И.М. Сеченова (1991, 1999, 2004, 2009, 2014 гг.); Хирургия, РНИМУ им. Н.И. Пирогова (1992, 1996, 2000, 2005, 2010 гг.); Хирургия, РМАПО (2015 г.).
Сертификаты: Хирургия, РМАПО (2015 г.); Онкология, Первый МГМУ им. И.М. Сеченова (2014 г.).
Медицинский опыт – 33 года.
источник
Человек живет спокойно, с удовольствием ходит пешком, носит обувь, которая ему нравится, до тех пор, пока у него не появились подошвенные бородавки. Плотное мозолистое новообразование, внезапно возникшее на стопе, ухудшает качество жизни, доставляет массу неудобств, вызывает сильные боли при ходьбе. Бородавочные сосочки, постоянно контактируя с обувью, способствуют увеличению размера нароста и тем самым делают боль нестерпимой. Мысль о том, где и как удалить подошвенную бородавку не дает покоя. Спасти положение может только хороший врач. Опытным дерматологом клиники «Евромедпрестиж» проблема решается быстро и безопасно.
Подошвенные бородавки или шипицы представляют собой кожное заболевание вирусного происхождения. Причиной их появления является заражение вирусом папилломы человека, поэтому вопросом, как избавиться от нароста, должен заниматься квалифицированный специалист. Дилетантские действия нередко приводят с сильному повреждению подошвенных тканей. А неполное извлечение корня в дальнейшем грозит рецидивом, появлением сразу нескольких дочерних шипиц. В мозаичном рисунке, который они образуют, может насчитываться 10, 20 и более новообразований разного размера.
Эффективность лечения и удаления подошвенных бородавок в клинике «Евромедпрестиж» гарантируется:
- ответственным грамотным подходом к проблеме;
- опытом и профессионализмом сотрудников;
- современной технической оснащенностью;
- внедрением инновационных методик;
- возможностью проведения прогрессивной ПРЦ-диагностики для определения ВПЧ в организме.
Для комфортного удаления бородавок в клинических условиях применяется
- традиционная и радиоволновая хирургия;
- криодеструкция (жидкий азот);
- электрокоагуляция;
- лазерное выжигание.
Методика лечения побирается индивидуально для каждого конкретного случая с учетом локализации новообразований и площади их разрастания.
Шипицами на ступне можно заразиться в местах, где приходится ходить босиком: в тренажерном зале, массажном кабинете, в бассейне или сауне. Прорастают они на подошве в местах, где нога тесно соприкасается с обувью: на пятках, возвышении под пальцами, на самих пальцах. В начале появления на них можно не обращать внимания. По цвету шипицы мало отличаются от подошвы и не доставляют дискомфорта. Но проходит совсем немного времени и удаление подошвенных бородавок становится проблемой номер 1. Причин для этого предостаточно:
- сильные боли при ходьбе заставляют отказаться от прогулок:
- с туфлями на каблуках тоже нужно распрощаться;
- кожа на подошвах грубеет;
- бородавки приобретают неприятный серый или желтовато-коричневый цвет, выглядят неэстетично, красоты стопам не добавляют;
- не удаляя бородавок, вы подвергаете риску заражения вирусом папилломы человека членов своей семьи и окружающих людей.
Чтобы уменьшить боль, иногда приходится наступать на ногу осторожно, искривлять стопу, что может привести к ее деформации, изменению походки. Поэтому при появлении шипицы следует прислушаться к совету медицинских специалистов:
Удаление бородавок откладывать нельзя! Со временем они будут разрастаться, увеличиваться в размере до 2 см и доставлять все больше неудобств. Чем меньше и «моложе» бородавка, тем легче от нее избавиться.
| Наименование услуги | Стоимость |
|---|---|
| Прием первичный врача-дерматовенеролога К.М.Н., лечебно-диагностический, амбулаторный | 1 490 руб. |
| Обобщение результатов обследования и составление индивидуальной программы лечения 2 степень сложности | 1 000 руб. |
| Удаление кондилом / за 1 зону 0.5см*0,5см | 830 руб. |
| Д`Арсонваль / лицо/ одна процедура | 300 руб. |
| Удаление бородавки / одна штука | 2 500 руб. |
| Дерматоскопия | 800 руб. |
| Смотреть весь прайс-лист | |
Чтобы ноги снова засияли чистой здоровой кожей, после удаления бородавок их нужно поберечь. При любом методе устранения патологии необходима реабилитация. После лечебных манипуляций может образоваться покраснение, небольшая отечность. Кроме того, требуется время для заживления раны после извлечения корней.
Уход за ногами в период восстановления предполагает:
- соблюдение покоя в течение 3-4 дней;
- снижение физической нагрузки на ногу;
- защиту места операции от попадания воды на протяжении 4-5 дней;
- наложение на ранку повязки с лечебной мазью;
- соблюдение стерильности;
- ношение повязки до полного заживления.
Правильно выбранная тактика лечения и соблюдение правил реабилитации помогут навсегда забыть о боли и дискомфорте при ходьбе, предупредить появление рецидива.
Если у Вас появилась бородавка не подошве, сделайте первый шаг к здоровой радостной жизни. Обращайтесь в клинику «Евромедпрестих» по контактному телефону +7 (495) 255 -30-11, записывайтесь на прием к дерматологу, пройдите обследование. Врач убережет Вас от переживаний, примет срочные меры для устранения проблем со здоровьем кожи на ногах.
источник
Подошвенные бородавки представляют собой доброкачественные новообразования, которые имеют вид небольших наростов. Причиной их возникновения является ВПЧ. Вирусом папилломы человека заражены, по разным данным, от 70 до 90% людей. Место локализации подошвенных бородавок – опорные участки стопы, либо пальцы ног.
Средний возраст пациента с подошвенными бородавками – 20-30 лет. При этом более половины бородавок проходят самостоятельно, без постороннего вмешательства.
Шипицы – вот самое распространенное название для подошвенных бородавок. Этот термин часто используют в разговорной речи обычные люди. Заражение штаммами вируса папилломы человека приводит к образованию кожных наростов.
Бородавка – это видимое проявление ВПЧ, которым заражен человек. Штаммов вируса существует множество – около 100. После попадания в организм, они на протяжении долгого времени могут себя ничем не проявлять. Их активность сдерживает иммунная система человека, а также фагоцитоз. Фагоцитоз является системой защиты организма, которая атакует попавшие в него патогены и уничтожает их.
Вероятность заражения повышается в следующих случаях:
Вирус проявляет повышенную активность.
Человек напрямую контактирует с вирусом.
Иммунитет человека ослаблен.
Носителей вируса много – около 90% людей. Однако подошвенные папилломы появляются не у каждого человека. Все зависит от состояния иммунной системы. Риск их возникновения повышается в том случае, когда на организм человека оказывают влияние факторы риска, среди которых: эмоциональное перенапряжение, переутомление, несоблюдение правил личной гигиены, то есть все ситуации, которые приводят к ослаблению иммунитета.
Заразиться вирусом ВПЧ можно даже пожав руку инфицированному человеку, либо во время использования чужих домашних тапочек или полотенца.
Если рассматривать факторы риска в целом, то можно выделить следующие из них:
Гипергидроз стоп. Повышенная потливость ведет к разрыхлению дермы, что облегчает процесс проникновения вируса в ее глубинные структуры.
Повреждения кожи и слизистых оболочек с формированием небольших трещин, ссадин и царапин на ней. Они являются входными воротами для инфекции.
Неудобная обувь, которая натирает ногу. Через потертости и мозоли вирусу легко проникнуть в глубинные структуры кожи.
Заболевания, которые ухудшают питание тканей стопы, например, сахарный диабет или атеросклероз нижних конечностей.
Использование нестерильных инструментов для обработки ногтей.
Посещение бассейна, сауны, бани – любых мест, в которых может случиться контакт стопы с обсемененной поверхностью пола.
Кожные покровы человека представлены несколькими слоями: эпидермисом, дермой и подкожно-жировой клетчаткой. ВПЧ поражает эпидермис – его базальный слой. Размножаясь, клетки вируса проникают во все слои кожи. Внешне это выглядит так, как будто кожа стопы огрубела.
Что такое ВПЧ? ВПЧ относится к семейству паповирусов, которые способны поражать слизистые оболочки органов и клетки эпителия кожи. Вирус имеет собственную ДНК, которая внедряется в клетки человека и заставляет их продуцировать новые частицы вируса.
Все штаммы ВПЧ делятся на 2 большие группы:
С онкогенными свойствами, то есть те, которые могут вызывать раковые опухоли.
Без онкогенных возможностей.
Появление подошвенных бородавок вызывает первый тип ВПЧ, но иногда они могут появляться при заражении организмом 2 и 4 типом ВПЧ. Эти папилломавирусы не являются онкогенными.
Все люди, которые живут половой жизнью, оказываются инфицированы ВПЧ. Самыми опасными штаммами являются штаммы под номером 6, 11, 16, 18. Они способны вызывать появление кондилом, папиллом и приводить к их озлокачествлению.
Неактивный вирус находится в базальном эпидермисе. Он медленно воссоздает собственные копии, которые не способны повредить роговой слой кожи.
Если вирус активный, то он быстро размножается, проникает в верхние слои кожи и проявляется следующими симптомами:
На подошве появляется блестящая бляшка, которая спустя непродолжительное время ороговевает и становится грубой на ощупь.
Подошвенная бородавка может иметь размер от 2 см . Они возвышаются над поверхностью кожи на 3 мм . Форму бородавки имеют округлую или овальную. Первой на коже появляется материнская бородавка, она будет иметь самые большие размеры, от нее разрастаются дочерние наросты, которые немного меньше. По мере прогрессирования болезни, бородавки могут сливаться в одну крупную бляшку.
Бородавки болят, так как во время ходьбы на них оказывается существенное давление. Нарост оказывается зажатым между подошвой и костью, может давить на нервные окончания. При этом человек каждый раз будет испытывать боль, когда наступает на пораженную ногу.
Цвет бородавки имеют светло-коричневый или желтовато-белый.
Ороговевший слой нароста может быть покрыт черными точками. Это капилляры, которые пронизывали кожу в области поражения. Они тромбировались, что привело к появлению соответствующих точек. Именно благодаря таким «крапинкам» можно отличить бородавку от мозоли.
Удалить бородавку можно в кабинете врача или косметолога быстро, безопасно и безболезненно. Сложности могут возникнуть в том случае, если бородавка проникла в глубокие слои дермы.
Нарост причиняет боль человеку.
Нарост имеет большие размеры.
На бородавке появляются вкрапления.
Удалить бородавку можно следующими способами:
Прижигание токами высокой частоты
Радиоволновое удаление нароста.
Хирургическое удаление бородавки.
На бородавку оказывают воздействие жидким азотом. Его температура достигает -196 °C. Когда бородавку обрабатывают такими низкими температурами, ее клетки разрушаются и отмирают. Кожа в месте воздействия активизирует иммунную защиту. Если возраст бородавки менее полугода, то от нее удастся избавиться с высокой степенью вероятности (до 84%). Если бородавка существует на коже более полугода, то процент успеха снижается до 39%.
Процедура может быть обычной и агрессивной. В первом случае на нарост оказывают воздействие жидким азотом до тех пор, пока вокруг него не появится светлый ореол. При агрессивном методе воздействия бородавку обрабатывают еще на протяжении 5-20 секунд после появления вокруг нее ореола светлого цвета.
Как показывает практика, агрессивный метод удаления бородавок отличается лучшей эффективностью, по сравнению с обычным методом удаления.
Кожа в месте оказания воздействия покраснеет и отечет. Спустя несколько минут на ней появится пузырь, заполненный жидкостью. Через неделю этот пузырь высохнет, а на его месте образуется корочка. Она отпадет в течение 14 дней, отдирать ее нельзя.
Рекомендации по уходу за кожей после удаления с нее нароста:
Пузырь с жидкостью не следует вскрывать.
Место обработки не нужно заклеивать лейкопластырем.
Можно сделать повязку из бинта, чтобы не допустить инфицирования раны.
Два раза в день рану обрабатывают спиртом концентрацией 2%.
Нужно избегать попадания воды на обработанный участок кожи.
Плюсы удаления подошвенной бородавки методом криодеструкции:
Ткани быстро заживают, в зоне обработки не остается рубцов.
Лечение не требует анестезии.
Время удаления нароста составляет 2 минуты.
Если были обработаны только поверхностные слои кожи, то бородавка может сформироваться снова.
На том участке кожи, где раньше была бородавка, может появиться пигментное пятно.
Если обрабатывались глубокие слои кожи, то на ней может остаться шрам.
Удаление бородавки с помощью лазера сводится к прижиганию разросшихся тканей. Луч коагулирует кровеносные сосуды, запаивая их просвет, что позволяет избежать кровотечения.
Лазерная коагуляция может проходить одним из выбранных способов:
Удаление углекислотным лазером. На бородавку оказывают воздействие инфракрасным светом. При этом добиться избирательного воздействия невозможно, поэтому остается высокая вероятность травмирования здоровой кожи. Вероятность успеха терапии – 70%.
Удаление эрбиевным лазером. Длина волны при таком методе удаления составляет всего 2940 нм, против 10600 нм, как при обработке кожи углекислотным лазером. Такой способ удаления бородавки снижает риск формирования рубцов на коже. Вероятность успеха терапии – 75%.
Удаление импульсным лазером на красителях. Длина такой волны составляет всего 586 нм. При этом энергия поглощается оксигенированным гемоглобином. Капилляры бородавки разрушаются в первую очередь, параллельно происходит стимуляция иммунитета. Вероятность успеха терапии – 95%.
После того как бородавка будет удалена, на ее месте образуется корочка. В течение 10 дней она отпадет. Ее не рекомендуется смазывать какими-либо средствами, с антисептическим эффектом. Не следует мочить бородавку.
Плюсы лазерного удаления бородавки:
На месте удаления не остается рубцов.
Вероятность повторного появления нароста минимальна.
Здоровые ткани практически не страдают.
Единственным недостатком процедуры является ее высокая стоимость.
Бородавка разрушается под воздействием токов высокой частоты. Процедура требует местного обезболивания. Коагуляционная петля накладывается на бородавку. Она является источником тока, который вызывает гибель клеток нароста. В зоне обработки температура очень высокая, что позволяет коагулировать капилляры и не допустить развития кровотечения.
После удаления бородавки на ее месте появится корочка, которая через 10 дней или раньше, самостоятельно отвалится.
После проведения процедуры необходимо соблюдать следующие рекомендации:
На пораженный участок кожи не должна попадать вода.
Корочку нельзя удалять, она должна отпасть самостоятельно.
На протяжении первой недели нужно обрабатывать кожу растворами, обладающими антисептическим эффектом. Кратность проведения процедуры 2 раза в сутки.
Процедура стоит не дорого.
В ходе ее проведения риск возникновения кровотечения отсутствует.
Процедура по времени не занимает дольше минуты.
С ее помощью не удастся удалить маленький нарост.
После обработки кожи на ней может остаться шрам.
Если были обработаны поверхностные слои дермы, то сохраняется вероятность рецидива болезни.
Удаляют бородавку с помощью специального электрода, который излучает радиоволны. Это приводит к тому, что клетки бородавки просто выпариваются с поверхности кожи. В ходе проведения процедуры сосуды прижигаются, что препятствует развитию кровотечения. В том месте, где раньше был кожный нарост, формируется корочка. Через несколько дней она самостоятельно отпадет.
Первые 2 суток после удаления нароста, место обработки не следует мочить водой. Корочку запрещено срывать механическим путем.
Здоровые ткани в ходе проведения процедуры не страдают.
Рубцы на месте обработки кожи остаются редко.
Риск повторного возникновения бородавки не превышает 5%.
Единственным недостатком метода является высокая стоимость процедуры.
В этом случае врач вырезает бородавку с помощью скальпеля. Обязательно нужно выполнять местную анестезию. На рану накладывают шов. Снимают его через неделю или немного раньше. Главным достоинством метода является то, что с его помощью можно избавиться от крупных наростов.
К минусам хирургического иссечения относят то, что после такого воздействия на кожу, на ней могут остаться шрамы. Вероятность рецидива также сохраняется.
После удаления бородавки нужно соблюдать следующие рекомендации:
Появившуюся на ее месте корочку не срывают и не удаляют.
Нельзя допускать попадания воды на обработанный участок кожи.
Нельзя, чтобы на кожу воздействовали прямые солнечные лучи.
Корочку не смазывают какими-либо кремами или мазями.
На протяжении 30-60 дней запрещено посещать бассейн, сауну и баню.
Для скорейшей регенерации тканей нужно принимать витаминные комплексы.
Если участок кожи долго не заживает, либо воспаляется, то необходимо обратиться к врачу.
Противопоказания, которые являются едиными для любого метода удаления бородавок:
Период вынашивания ребенка.
Воспаление кожи вокруг нароста.
Использование ортопедических стелек позволяет снять нагрузку со стопы. Дело в том, что для уменьшения боли, человек старается не наступать на пораженное место. Это приводит к тому, что нагрузка на стопу распределяется неравномерно и неправильно. Стельки позволяют уменьшить боли и дают возможность человеку нормально передвигаться.
Подбирать стельки нужно вместе с доктором с учетом веса человека, размера его ноги и особенностей течения заболевания.
Рекомендуется носить обувь на небольшом каблуке. Использование стелек позволяет разминать мышцы и связки, а также амортизировать резкие удары стопы о землю. Они могут быть изготовлены из натуральных и синтетических материалов. В первом случае цена на изделие будет выше.
Подошвенные бородавки отзываются болью при ходьбе. Чтобы уменьшить ее интенсивность можно воспользоваться методами физиотерапевтического лечения. Также уменьшить болезненные ощущения позволяют гимнастические комплексы, направленные на разработку плантарной фасции и ношение ортопедических стелек.
Также в народе применяются некоторые рецепты:
Лечение бородавок чесноком. Для лечения подошвенных бородавок можно воспользоваться чесноком. Его накладывают на проблемный участок стопы в виде компресса. Для этого несколько зубчиков чеснока пропускают через пресс, а полученную кашицу наносят на саму бородавку и вокруг нее на расстоянии 2- 2,5 см . Обработанный участок кожи забинтовывают и обматывают полиэтиленовой пленкой. Время выдержки компресса – от 4 до 6 часов. Затем ногу нужно ополоснуть прохладной водой. Если кожа отличается повышенной чувствительностью, то чесночный компресс может спровоцировать ее раздражение и даже вызвать ожог. Поэтому дерму, окружающую бородавку, можно заклеить лейкопластырем. При возникновении жжения в ступне, нужно немедленно прекратить процедуру, смыть чесночную кашицу водой и нанести на кожу крем с пантенолом. Лечение должно продолжаться до тех пор, пока от бородавки не удастся полностью избавиться.
Димексид от подошвенных бородавок. Для избавления от бородавки нужно нанести на нее Димексид, разбавленный водой в пропорции 1:5. Чтобы мазь не растекалась, ею пропитывают салфетку, которую прикладывают к пораженным местам. Сверху салфетку прикрывают вощеной бумагой, а на ногу надевают носок. Выдержать компресс нужно на протяжении 30 минут. Курс лечения длится 7-14 дней. Если за это время избавиться от бородавки не удалось, то нужно сделать недельный перерыв и снова повторить его.
Йод, соль и мед. Для избавления от подошвенных бородавок можно воспользоваться смесью йода, соли и меда. Для приготовления лечебного состава нужно соединить 50 г йода, чайную ложку меда и такое же количество соли. Полученную массу накладывают на сложенную в несколько слоев марлю и фиксируют аппликацию в области кожного нароста. Сверху ногу обматывают полиэтиленом и надевают на нее теплый носок. Оставляют аппликацию на всю ночь. Утром смесь сразу не смывают. С ней нужно походить по дому еще 20 минут, только после этого можно отправляться в душ. Курс лечения должен продолжаться на протяжении 5 дней.
Медицинская желчь против бородавок. С медицинской желчью нужно делать компрессы. Их прикладывают к подошвенной бородавке на сутки. Затем делают перерыв на 30 минут, после чего компресс наносят на кожу вновь. Курс лечения может длиться 1-2 месяца.
Автор статьи: Кузьмина Вера Валерьевна | Врач-диетолог, эндокринолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
источник