Бородавки могут появляться на разных частях тела человека, независимо от общего состояния его здоровья или возрастной категории.
Образования имеют разные размеры, формы и индивидуальные причины возникновения. В некоторых случаях бородавки надо лечить или удалять под контролем специалиста.
Как определить бородавку? Она представляет собой образование на коже, появляющееся под воздействием вирусов папилломы.
Размер их может достигать нескольких сантиметров в диаметре, но самыми распространенными вариантами являются наросты до 15 мм.
Бородавки могут сливаться друг с другом, образуя большое новообразование. Первоначальный их цвет не отличается от естественного оттенка кожи, но со временем они становятся коричневыми или черными.
- обычные (чаще всего возникают на руках или лице, особенно подвержены их появлению дети, визуально образование не отличается по цвету от кожи, по размеру достигает спичечной головки, такие бородавки появляются одиночно крайне редко);
- плоские (появляются бородавки у детей и взрослых на руках и пальцах, под мышками, шее или лице, имеют плоскую форму, по цвету не отличаются от кожи, но могут иметь желтоватый оттенок);
- подошвенные (визуально напоминают мозоль, появляются преимущественно на ступнях и ногах, формы и размеры могут быть различными);
- старческие (характерны для лиц преклонного возраста, визуально выглядят как небольшое коричневое пятнышко, но со временем их размер может достигать 5 см в диаметре, образуются преимущественно на закрытых частях тела, чем доставляют значительный дискомфорт);
- остроконечные (второе название – кондиломы, имеют вытянутую форму, могут кровоточить, появляются преимущественно на гениталиях у женщин и мужчин).
Главная причина появления бородавок – вирус папилломы. Заражен им практически каждый человек, но не всегда он проявляется в виде образований на коже.
Присутствие вируса может не сопровождаться выраженной симптоматикой. Если у человека имеются дополнительные факторы, способствующие развитию заражения, то появляются многочисленные его признаки, в том числе и бородавки.
- контакт с зараженным человеком (личный или половой);
- использование общих предметов гигиены или посуды;
- посещение общественных мест (бани, сауны, бассейны и пр.), где находился зараженный человек;
- ослабленное состояние организма (под влиянием стрессов, слабого иммунитета, недосыпания и пр.);
- нарушение внутренних систем организма под влиянием неправильного питания или вредных привычек.
Бородавки растут в несколько этапов. На начальных стадиях своего развития они практически незаметны и могут самостоятельно исчезать без лечения. Процесс роста образования и визуальные изменения кожи напрямую зависят от вида бородавки.
Этапы роста образования в зависимости от вида:
- обыкновенный тип образуется в виде небольшого нароста на коже, постепенно цвет бородавки меняется (становится желтоватым или розовым), увеличивается размер, а поверхность становится шероховатой;
- подошвенный тип на начальной стадии проявляется в виде образования на пятке, при осмотре хорошо заметны нитевидные сращения, окруженные ороговевшим слоем кожи, постепенно появляются болевые ощущения, а нарост увеличивает свои размеры;
- плоский тип начинает свое развитие с образования на коже папул, в незначительной степени возвышающихся над кожным покровом, постепенно они начинают срастаться и менять свою окраску (такие бородавки могут быть розоватыми, серыми или иметь желтый оттенок);
- старческий тип проявляется в виде небольшой коричневой точки, постепенно пятно увеличивает размер и начинает возвышаться над кожей, рост образования происходит постоянно и оно превращается в бляшку круглой формы (размер достигает нескольких сантиметров);
- остроконечный тип визуально напоминает мелкую папулу, при дальнейшем развитии увеличивается ее размер, а оттенок становится розоватым, форма приобретает очертания «сосочка», на более поздних стадиях такие образования срастаются (визуально напоминают гребешок петуха) и кровоточат.
источник
Большинство людей когда-либо в своей жизни сталкивались с бородавками, которые появлялись то на пальцах рук, то на стопах, кто-то страдал от неэстетичных наростов на лице, а другим мешали грубые папилломы на стопах.
Чаще такие новообразования появлялись в подростковом периоде или в детстве.
Но откуда они берутся, и что становится причиной для их возникновения?
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Все бородавки – это доброкачественные кожные новообразования, которые образуются из клеток эпителиального слоя дермы.
Такое стремительное их деление провоцирует папилломавирус, поселившийся в организме человека.
Сегодня известно более 100 типов ВПЧ, и различные типы могут вызвать появление на коже и слизистых следующих разновидностей бородавок:
- обыкновенные (вульгарные) папилломы – это округлые узелки на коже, поверхность которых отличается шероховатостью. Они твердые, но безболезненные, по размеру могут вырастать до 1 см в диаметре. Локализуются на теле в любом месте, но чаще всего вырастают на руках;
- подошвенные и ладонные – подвид вульгарных бородавок, по внешнему виду напоминают мозоли. При постоянном натирании доставляют сильный дискомфорт, могут болеть, иногда воспаляются;
- плоские (юношеские) наросты выглядят как небольшие узелки, практически не возвышающиеся над уровнем кожи. Бывают телесного, желтого и розового цвета. Чаще всего такие образования возникают у детей и подростков. Могут поразить кожу лица, рук и голеней;
- нитевидные (акрохорды) папилломы выглядят как шаровидный нарост на тонкой ножке. Иногда напоминают тонкую нить, поэтому очень легко травмируются. Вырастают в местах с тонкой кожей: в области век, в паху, под мышками;
- остроконечные кондиломы в основном поражают перианальную область и зону половых органов. Могут локализоваться в ротовой полости. Наросты быстро растут и склонны к образованию папиллом, по внешнему виду напоминающих цветную капусту;
- старческие кератомы появляются только у людей пожилого возраста в результате себореи кожи. Пятна темного цвета имеют четкие границы, со временем все больше возвышаются над поверхностью кожи. Локализуются на лице, спине, шее, но могут появиться и на других участках тела.
Многих людей интересуют вопросы, почему появляются бородавки и зависит ли их месторасположение от провоцирующих факторов.
Причина возникновения большинства бородавок – это вирус папилломы человека, которым заражена большая половина людей на планете.
У одних вирус может «проспать» всю жизнь, так и не дав о себе знать появившимися на ногах, руках или другом участке тела бородавками. Это значит, что у носителя ВПЧ крепкий иммунитет.
Заражение чаще всего происходит в детском возрасте, но проявляется вирус в период полового созревания, когда иммунитет наиболее лабильный.
Единственный вид бородавок, причиной возникновения которых не является ВПЧ – это старческие кератомы.
Их появление связано с естественными возрастными изменениями в коже.
В этой области папилломы появляются чаще всего, так как вирус проникает в организм именно через микроранки и ссадины на руках.
- Руками человек прикасается к поручням, дверным ручкам, предметам общего пользования.
- Довольно часто ВПЧ передается через рукопожатие, поэтому не стоит удивляться, что первая бородавка выросла на пальцах, ладонях или кистях.
Фото: заразиться можно через рукопожатие
Другие причины появления папиллом на руках:
- чрезмерная сухость кожи;
- потливость ладоней;
- частые травмы рук;
- пренебрежение перчатками в холодное время года (замедляется кровоток в пальцах).
Часто бородавки появляются у людей, занимающихся разделкой мяса.
- Этот подвид папиллом появляется по причине повышенной потливости ног, из-за ношения тесной, неудобной или ненатуральной обуви, в которой кожа ног не способна дышать.
- Вторая распространенная причина их возникновения – это хождение босиком в банях, саунах, бассейнах и других подобных местах. Если босой ногой наступить на место, где до этого стоят человек с подошвенными бородавками, то такие же наросты вскоре появятся и у ранее здорового человека.
Фото: ношение тесной обуви может спровоцировать появление наростов
Другие причины, по которым бородавки на подошве появляются у детей и взрослых:
- частое ношение резиновой обуви, из-за чего ноги потеют и постоянно находятся во влажной среде;
- сухость кожи ног;
- грибок.
Разбираясь с тем, отчего появляются бородавки, нужно понимать, что инкубационный период вируса, находящегося в организме зараженного человека, может составлять от нескольких недель до нескольких лет.
У других клинические признаки папилломатоза вовсе никогда не появятся.
Фото: беременность является фактором, провоцирующим образование бородавок
Возникновение бородавок на теле зависит не только от факта заражения, но и от провоцирующих факторов, которые способствуют активации вируса в организме его носителя:
- сниженный иммунитет;
- сахарный диабет;
- ВИЧ-инфекция;
- беременность;
- пубертатный период;
- употребление гормональных медикаментов;
- сильные стрессы, регулярное переутомление;
- тяжелые генетические заболевания;
- повышенная потливость;
- незащищенные половые контакты;
- несоблюдение правил личной гигиены.
Все эти факторы способствуют тому, что находящийся в организме вирус начинает усиленно размножаться, поражая эпидермис кожи.
Его клетки начинают стремительно делиться, отчего на поверхности кожи появляются наросты в виде бородавок.
Фото: визуальный осмотр и проведение дерматоскопии
- Поставить диагноз папилломатоз врач-дерматолог может на первичном осмотре, опираясь на внешние характеристики новообразования, а также проведя дерматоскопию – исследование бородавки под специальным увеличительным приспособлением.
- Для подтверждения вирусного происхождения кожного нароста могут назначить ПЦР-диагностику. Только в редких случаях нужна биопсия тканей новообразования. Такую процедуру назначают, если врач заподозрил озлокачествление новообразования.
Поскольку нарост на коже, на первый взгляд напоминающий бородавку, может оказаться начальной стадией злокачественной опухоли, при первых же проявлениях папилломатоза нужно обращаться к врачу.
В редких случаях самолечение кожных новообразований без предварительной консультации специалиста может стать причиной их озлокачествления.
Если нет уверенности, что на теле появились именно бородавки, а не другие кожные новообразования, заниматься самолечением запрещено.
В таких случаях нужна консультация дерматолога, иногда таких пациентов дополнительно направляют к онкологу.
Только врач может достоверно определить вид новообразования. Неотложно нужно посетить врача, если:
- нарост начал кровоточить;
- он стал стремительно расти;
- явно прослеживается изменение его формы и цвета;
- появился дискомфорт или боль в области расположения кожного образования.
Такие признаки могут говорить о его малигнизации.
Какие бывают бородавки на ногах? Узнайте здесь.
Чтобы понять, как выглядит бородавка, нужно знать отличительные особенности таких новообразований:
- бородавка растет в виде нароста, небольшой шишечки или висячего сосочка;
- на ее поверхности отсутствует кожный рисунок;
- папилломы никогда не чешутся, не болят и не беспокоят своего обладателя никакими другими неприятными ощущениями. Дискомфорт такие наросты могут доставлять только при регулярном травмировании или натирании;
- молодые бородавки имеют ровную блестящую поверхность, а старые покрыты твердыми роговыми наслоениями;
- на старой сформировавшейся бородавке можно заметить черные точки – это затромбированные капилляры;
- обычно сначала появляется одна бородавка, а со временем неподалеку от нее вырастают дочерние образования.
Когда на коже вырастают бородавки, возникает единственный вопрос – как их лечить?
Сегодня для этих целей разработано множество аппаратных методик и медикаментозных средств, некоторым людям помогают и народные средства.
Фото: в некоторых случаях эффективны могут быть народные средства
Но к последнему варианту врачи относятся настороженно, так как бесконтрольное лечение может быть чревато серьезными осложнениями.
Так что делать, если на теле появились бородавки?
Первый шаг к избавлению от этих некрасивых наростов – это посещение врача-дерматолога.
Фото: только врач может подобрать правильное лечение
Только специалист сможет оценить характер новообразования и подобрать самый оптимальный вариант его лечения.
Большинство людей прибегает именно к медикаментозному выведению папиллом, так как широкий выбор препаратов позволяет найти оптимальное по цене и эффективности средство.
Первое, на что стоит обратить внимание, это иммуномодулирующие и противовирусные препараты.
С их помощью можно победить корень проблемы, из-за которого бородавки стремительно распространяются по коже.
Фото: иммуностимулятор с противовирусным действием
К таким медикаментам можно отнести:
Особое внимание стоит обратить на иммуномодулирующую терапию в случае, если требуется вывести бородавки у ребенка.
В подавляющем большинстве случаев провоцирующим фактором их появления у детей становится именно снижение иммунной защиты организма.
Чтобы папилломы исчезли быстрее, можно их обрабатывать прижигающими средствами, которые способствуют гибели патологических кожных клеток.
Фото: препараты для удаления дома
Хорошо себя зарекомендовали следующие препараты:
Только комплексная медикаментозная терапия позволит победить папилломы в минимальные сроки.
При появлении на теле бородавок многие пациенты клиник интересуются, как от них избавиться за одну процедуру.
Такую возможность предоставляют современные аппаратные методики, которые за несколько минут способны удалить бородавку вместе с ее корнем.
К таким методам относят:
- лазеротерапия – выжигание бородавки при помощи высокоточного лазерного луча, который испаряет патологические клетки, не задевая при этом здоровые. После такой процедуры кожа восстанавливается быстрее всего;
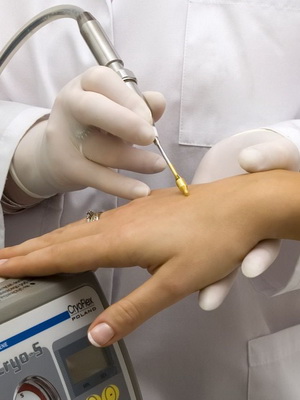
- криотерапия– замораживание новообразования жидким азотом. На месте папилломы образуется пузырь, под которым формируется здоровая кожа;
Фото: образование пузырей после криодеструкции
- фотодинамическая терапия – процедура, основанная на происходящих химических реакциях в бородавке, от чего она погибает. Во время сеанса на новообразование воздействуют фотосенсибилизатором, который накапливается в клетках папилломы, а затем на нарост воздействуют светом с особой длиной волн. В итоге происходит фотохимическая реакция, при которой выделяется кислород и бородавка погибает;
- электрокоагуляция – выжигание папилломы при помощи специальной петли, на которую подается высокочастотный ток. После процедуры на месте воздействия формируется струп, который отпадает примерно через неделю;
Фото: формирование струпа после выжигания
- удаление Сургитроном – методика, основанная на действии радиочастотных волн. Во время процедуры нет контакта аппарата и кожи, поэтому риск инфицирования или других осложнений сведен к нулю.
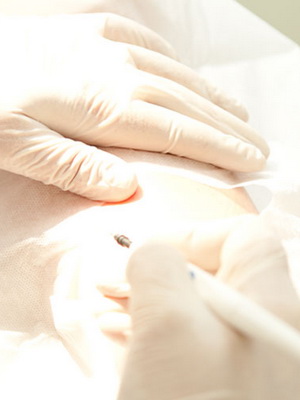
В редких случаях, когда бородавка имеет большой размер или есть подозрение на ее озлокачествление, ее вырезают скальпелем под местной анестезией.
Фото: иссечение скальпелем
Но после хирургического иссечения остается шрам.
Вместе с появлением на теле бородавок у больных папилломатозом возникают и некоторые вопросы, связанные с их распространением, лечением и другими нюансами.
Существуют даже некоторые вымыслы насчет бородавок, которые передаются от наших бабушек и которыми пугают маленьких детей. Рассмотрим наиболее распространенные вопросы о папилломах.
Это утверждение не что иное, как народная придумка, благодаря которой детей запугивают этими невинными земноводными.
Бородавки появляются из-за вируса папилломы человека, а не насекомого, животного или другого земного существа.
Фото: жабы не имеют никакого отношения к появлению бородавок
Поэтому жаба никак не может быть переносчиком человеческого вируса, поэтому бояться их не стоит.
Любая бородавка склонна к росту, особенно быстро этот процесс происходит у остроконечных кондилом.
Но если увеличение размеров явно прослеживается изо дня в день и появляются такие симптомы, как болезненность, изменение формы, размера, лучше не рисковать и сходить на прием к дерматологу.
Только врач может дать квалифицированную оценку таким стремительным изменениям.
Да, бородавки заразны.
Как вывести бородавку в интимном месте? Узнайте тут.
Чем лечить бородавки на руках? Читайте далее.
От человека, имеющего на теле бородавки, папилломавирус может передаться здоровому человеку контактно-бытовым или половым путем.
Сначала ВПЧ будет находиться в организме зараженного в «спящем» режиме, но при очередном снижении иммунитета на его коже вырастут папилломы.
Да, такое развитие событий возможно.
- Считается, что до 90% бородавок исчезают самостоятельно в течение трех лет.
- В более короткие сроки наросты могут сами пройти, если иммунитет быстро восстановился и смог побороть вирус.
Когда на теле появляются бородавки, не стоит долго рассуждать о причине их возникновения.
Лучше сходить к специалисту и получить назначения о подходящем лечении, которое позволит избавиться от некрасивых наростов в ближайшее время.
источник
Бородавки — это доброкачественные новообразования кожи, похожие на округлые возвышения на коже, возникающее в результате ее инфицирования вирусом папилломы человека (ВПЧ).
Бородавки возникают на теле человека из-за заражения одним из видов вируса папилломы, передающегося в следствие контакта: рукопожатия, ходьбе босиком в местах общего пользования, плавания в бассейне, пользования общим душем) также при использовании бытовыми предметами.
Бородавки могут быть величиной от 1 мм до 15 мм, это зависит от их места образования, вида. Бородавки могут образовывать крупные опухоли полушаровидной или конической формы. Со временем цвет их изменяется. Сначала цвет бородавок совпадает с цветом кожи, далее они становятся бурыми, реже чёрным, в большей степени такой окрас приобретается из-за грязи, которая легко накладывается на неровную поверхность бородавки.
Инкубационный период бородавки составляет минимум 5-6 недель до 5-6 месяцев. Для заражения вирусом обычного контакта недостаточно, нужно также присутствие нескольких располагающих факторов, к которым относятся повышенная потливость рук и стоп, микротравмы на коже, иммунодефицит.
Важно знать, что симптомы бородавок могут быть схожи с симптомами других кожных заболеваний, таких как эпидермальный невус или контагиозный моллюск, сквамозная клеточная карцинома.
Обычные бородавки — это круглое или овальное возвышение над кожей с шероховатой поверхностью, но также бывают и бородавки, которые имеют гладкую или плоскую поверхность . Бородавки могут быть светлее или темнее в сравнении с цветом кожи, редко бородавки могут иметь чёрный оттенок. В большинстве случаев бородавки не доставляют болезненных ощущений. Но бывают и исключения, когда бородавки могут вызывать боль и зуд. Среди них выделяют остроконечные кондиломы, которые вызывают дискомфорт в области половых органов и даже приводят к кровотечению во время полового акта. В этом случае Вам надо поскорее обратиться к дерматологу.
Важно! Бородавки, как правило, безвредны и часто исчезают сами по себе в течение 2 лет. Бородавки могут повториться, даже когда они появляются в полной мере лечения.
Главная причина появления бородавок — это ВПЧ (вирус папилломы человека). Самым частым способом заражения вирусом выступает прямой контакт, как рукопожатие с человеком, у которого есть на руках бородавки. Ещё заразиться вирусом ВПЧ можно от прикосновения к инфицированным предметам, таким как поручни в общественном транспорте, полотенца, пилки для ногтей, маникюрные ножницы и прочее. Вирус ВПЧ проникает в человека из-за повреждений на коже: трещин, царапин, раздражения на коже и порезов. Один из видов бородавок передаётся при половом контакте — это остроконечные кондиломы.
По статистике более 80% людей являются носителями вируса ВПЧ, и не подозревают об этом. ВПЧ может проходить абсолютно бессимптомно.
К причинам его относят:
- Нервное расстройство или стресс
- слабая иммунная система
- Переохлаждение организма
- Cильная потливость
- Ношение синтетической одежды, тесной обуви, а так же обуви из искусственных материалов
- Микротравмы (поранившись во время бритья)
Не приняв меры к лечению бородавок сразу, человек может заразить все тело «колониями» бородавок.
Итак, как мы уже с вами знаем, причиной появления бородавок является вирус папилломы человека (ВПЧ), которым заражены более 80% людей на земле, причем каждый заражённый человек может иметь сразу несколько типов вируса одновременно, и не догадываясь ою этом, ввиду их бессимптомного течения. С каждым годом распротсранение вируса ВПЧ в странах неуклонно растёт.
Чаще заражение происходит при непосредственном контакте с кожей и слизистыми оболочками, реже заражение может случиться через предметы повседневного пользования (пилки для ногтей, ножницы и прочее.)
Важно! Бородавки распространены одинаково среди мужчин и женщин, встречаются в детском, юношеском, зрелом и пожилом возрасте.
Сегодня не существует такого метода лечения бородавок, который устранял бы их причину (вирус папилломы человека (ВПЧ)) полностью. Появление бородавок вновь может произойти после любого из методов удаления. Вероятность рецидива одинаковая после любого метода лечения и составляет 25% — 40%. Большинство методов удаления бородавок оставляют на теле человека следы — рубцы и шрамы. При этом, мы видим частую последовательность: чем эффективнее метод удаления, тем выше вероятность образования рубцов и шрамов. Бородавки могут вести себя абсолютно непредсказуемо: проходят самостоятельно без лечения, а могут и не проходить после самых эффективных методов лечения. У взрослых и у лиц с низким иммунитетом, а также при долгом течении бородавок, самостоятельно бородавки проходят редко. Вначале необходимо пробовать безопасные методы лечения. Затем, если вы не увидите эффекта, то тогда следует переходить к более агрессивному лечению. Начинать лечение бородавок путём их лазерного удаления лучше не стоит, так как при этом способе лечения самый высокий риск появления рубцов и при этом не снижается вероятность рецидива.
- Ежедневно, несколько раз в день смазывайте бородавку настоем полыни. Крепкий отвар полыни (на 1 стакан кипятка необходимо добавить 3 столовые ложки полыни, прокипятите 2-3 минуты, далее в течении полчаса настаивать под крышкой). Отвар применяется и для ежедневного смазывания бородавок.
- Ежедневно по 3-4 раза необходимо натирать бородавки сырым чесноком. Курс лечения нужно продолжать до полного исчезновения бородавок, что занимает от двух-трёх недель до месяца, в отдельных случаях курс лечения может занять дольше времени.
- Выжать сок из чистотела или одуванчика. Ежедневно смазывать этим соком бородавку. Лечение продолжать около 2-4 недели.
- Прикладывать печёный чеснок со сливочным маслом.
- Появившиеся на ногах бородавки, смазывайте маслом чайного дерева 3-4 раза в день. Масло Вы сможете приобрести в большинства аптеках, и стоимость его невелика. Не нужно разбавлять масло, т.к. кожа ног толще и, поэтому она менее чувствительна по сравнению с кожей на других частях тела. Если вы считаете, что Ваша кожа чувствительна, то существует высокая вероятность получения раздражения, чтобы этого не произошло Вам необходимо разбавить масло, используя гель алоэ вера или воду. Разбавить масло нужно в пропорции 50 на 50.
- Аккуратно не повреждая новообразование натрите его чистым мелом, насыпав сверху ещё немного мела. Завяжите, так чтобы влага не попала сквозь повязку. С такой повязкой необходимо ходить сутки.
- Настоять сырую луковицу в уксусной эссенции и привязать её на ночь. Делайте несколько раз в день, до тех пор пока бородавка не выйдет с корнем.
- Разотрите дольку чеснока до пасты, затем налейте немного лимонного сока и добавьте муки, чтобы получилось тесто. Затем на бородавку, наклейте пластырь с дырочкой посредине для узелка. Последнее, на бородавку налепить получившееся тесто из чеснока и сверху наклеить пластырь большего размера. Эту повязку держите 2-3 дня, ежедневно заменяя ее на новую.
- Если бородавка отваливается, то необходимо смазать кожу мазью Вишневского и забинтовать. Мазь прикладывать до полного заживления раны.
- Вместо описанного выше рецепта чесночного теста, для удаления бородавок можно использовать кусочек каланхоэ. Повязки делать ежедневно несколько раз в день, меняя кусочек каланхоэ на свежий. После таких процедур бородавки полностью пропадают.
- Ежедневно нескольку раз в день смазывать бородавки соком лимона или соком из кислых яблок. Дать высохнуть, не смывая. Кислый сок значительно уменьшает бородавку в размере и дней через 8-12 она исчезнет полностью.
- Купить в любой аптеке зелёное жидкое мыло и использовать для повязок на бородавку. Смочите кусочек бинта мылом и закрепите его на бородавке лейкопластырем.
- Исчезновению бородавок помогает сок из свежих ягод рябины. Соком необходимо смазывать бородавки 3-4 раза в день.
- Для смазывания бородавок применяется свежий сок зелёных томатов.
- Размещать со хрена с солью, делать компрессы на бородавки.
- Удаление бородавок сухим льдом. Кусочек льда держать на бородавке максимально долго, повторяя процедуру несколько раз в день
- Горячая вода (Гипертермия). Метод чрезвычайно прост и заключается в погружении рук или ног, пораженных бородавками, на 25-35 минут в максимально горячую воду, которую человек может терпеть (обычно 43 — 47°C). Процедуры проводят 3-4 раза в неделю. Механизм действия гипертермии связан с покраснением кожи путём расширения мелких кровеносных сосудов с последующей активацией иммунитета. Это метод примитивен и поэтому часто вызывает насмешку у больных. Тем не менее гипертермия оказывается очень эффективной. Метод предпочтительнее при подошвенных бородавок.
- Внутреннюю сторону кожуры банана прибинтуйте к бородавке, когда бородавка начнет чернеть – это признак того, что отмирают ее корни. Важно в этот период не срезать с неё верхний слой, для того чтобы бородавка отпала полностью – это повысит шансы защитить себя от рецидива появления бородавки на том же месте.
- Для лечения бородавок на половых органах необходимо использовать масло чайного дерева для лечения остроконечных кондилом при условии, что нет повреждений и раздражения на коже. Разбавьте масло чайного дерева водой в пропорции 50 на 50. Затем при помощи ватного тампона или марлевой повязки обработайте бородавку. Затем удалите избыточную влагу и оставьте повязку на ночь. Продолжайте делать эту процедуру каждую ночь до полного исчезновения бородавок.
Важно! Самым правильным решением при появлении бородавок будет обратиться к врачу-дерматологу.
источник
Наверное, многих из нас родители пугали тем, что брать в руки жабу опасно – обязательно вылезут бородавки. И часть особо впечатлительных детей десятой дорогой обходила этих земноводных. Но не факт, что это помогло им впоследствии избежать возникновения бородавки. Причины появления, а также пути лечения попробуем рассмотреть ниже.
Бородавки – это новообразования на коже в виде сосочков или узелков. В большинстве своем они имеют доброкачественную природу, хотя известны случаи перерождения бородавок в злокачественные опухоли. Как правило, они плотные и сухие. По структуре могут быть единичными или же состоять из множества узелков, имеют четкие границы. Размеры: от булавочной головки до 1-2 см. Иногда мелкие бородавки могут сливаться в островки величиной до пятака.
Они не болят, за исключением тех, которые находятся в местах постоянного надавливания или подвергаются иному механическому воздействию. Могут образовываться бородавки на теле, кистях рук, на подошвах, голове, лице, гениталиях. По цвету они в основном серо-желтые, иногда бывают темно-коричневого цвета.
Различают четыре основных вида бородавок:
- Обыкновенные (вульгарные) обычно появляются на кистях рук. Имеют неровную, ворсинчатую поверхность, с ороговевшим верхним слоем. К ним относятся также подошвенные бородавки. Чаще обнаружить их у себя рискуют сильно потеющие люди. В местах давления обуви такие наросты очень болезненны.
- Плоские бородавки в основном появляются у детей и молодежи, поэтому их еще называют юношескими. Над поверхностью кожи они возвышаются всего на 1-2 мм. Поверхность их гладкая, цвет от розового до светло-коричневого. Любимая «среда обитания» – лицо, кисти, голени.
- Совершенно отличный от предыдущих вид бородавок – остроконечные кондиломы. Если обыкновенные и плоские бородавки сухие, то кондиломы – мясистые, сосулькообразные наросты на ножке. Разрастаясь, они могут образовывать наросты, похожие на цветную капусту. Очень опасны кондиломы на гениталиях. Именно они чаще всего могут перерастать в злокачественные.
- У людей пожилого возраста возникают старческие бородавки. Причины появления их отличаются от предыдущих – это не вирусные наросты. Они имеют вид ороговевших засаленных бляшек темного цвета.
Бородавки нужно отличать от родинок (родимых пятен, невусов). Последние могут быть врожденными или приобретенными. Появляются в результате наполнения клеток эпидермиса пигментом и превращения их в меланоциты. Опасность их состоит в том, что невусы могут стать прародителями меланомы – одного из самых опасных видов рака. Произойти это может из-за самых простых вещей: частого натирания, травмы или злоупотребления ультрафиолетом.
Естественно, упомянутые выше жабы и лягушки никак не связаны с появлением бородавки. Причины появления этих дефектов кожи – заражение вирусом папилломатоза человека (ВПЧ). Это не касается старческих бородавок. Вирус, вызывающий бородавки, имеет более 110 разновидностей. Живет он только в коже и слизистых оболочках, не заражая кровь и другие органы.
Как возникают бородавки? Причины появления ВПЧ сосредоточены в самом нижнем слое кожи. Как известно, клетки эпидермиса по мере созревания передвигаются снизу кожи вверх, где происходит отшелушивание отмерших клеток. Вместе с ними передвигается и папилломавирус. Достигая поверхности, он провоцирует образование заразных бородавок.
Заразиться ВПЧ можно при непосредственном контакте с пораженными участками кожи и слизистых вирусоносителя. А также используя его маникюрные ножницы, пилочку для ногтей, другие предметы гигиены.
Вирус имеет две стадии: активную и неактивную. В последней он может находиться годами, и человек даже не догадывается, что внутри его кожи живет такой опасный «сожитель». При сбое иммунной системы вирус начинает активно размножаться и вылезает наружу. Если у человека появились бородавки, причины этого могут лежать в снижении иммунитета.
Также опасны в отношении заражения ВПЧ повреждения кожи. То есть контакт с человеком, имеющим бородавки, не всегда приводит к болезни. Заражение происходит при совокупности трех факторов — это активная фаза развития вируса, снижение иммунитета у контактирующего и нарушение его кожного покрова.
Папилломавирус довольно непредсказуем. Иногда бородавки исчезают без лечения сами по себе в течение некоторых месяцев или лет. Чаще это происходит у детей. Бородавки — довольно интересное явление, они могут развиваться не по классической схеме. Если другие хвори без лечения «набирают обороты», а при правильном лечении больной выздоравливает, то с бородавками нельзя с уверенностью сказать, как они поведут себя в том или ином случае.
Бывает, что средство от бородавки не приносит облегчения, и количество наростов не только не уменьшается, но и увеличивается. Но даже если препараты помогли, и вы избавились от бородавок, то никто не гарантирует, что через время вы снова не столкнетесь с той же проблемой. Статистика утверждает, что рецидивы случаются у трети зараженных папилломавирусом.
Несмотря на вредность ВПЧ, не рекомендуется заниматься самолечением. В кладезях народной медицины можно найти буквально тысячу и одно средство от бородавки.
Это и применение лекарственных трав, и выжигание наростов кислотами, и выпаривание их, и полушаманские средства, когда нужно помазать бородавку чем-либо, а потом закопать этот кусочек, чтобы он сгнил.
В результате всех этих действий бородавки могут сойти. Но с точностью сказать, помогло ли народное средство, или же иммунная система человека сработала, никто не может.
В любом случае нужно обратиться к врачу. Именно дерматолог может со стопроцентной гарантией определить, не переросла ли бородавка в злокачественное образование, назначить эффективные средства для удаления бородавки или определить, каким методом лучше от нее избавиться.
Для него используют растворы кислот. Наиболее распространенное средство – вязкое вещество, называемое краской. В его состав входят салициловая и молочная кислоты. Иногда применяют более агрессивные вещества: трихлоруксусную, азотную, карболовую, кантаридиновую кислоты.
А вот при хирургическом удалении бородавок образования шрама, хоть и незначительного, не избежать. Иссечение применяют в том случае, когда поражены большие участки кожи. Бородавку выскабливают специальным скальпелем и зашивают ранку. Но при этом возможна опасность рецидивного заражения через кровь.
В состав местного лечения, как правило, включают иммуномодулирующие препараты. Ведь именно отличное состояние иммунитета является залогом быстрого выздоровления и фактором предотвращения рецидивов заболевания.
Существуют методы удаления бородавок при помощи электрического тока или холода. Первый называется электрокоагуляцией. Проводится такая процедура быстро и эффективно, под местным наркозом. Пациент практически ничего не чувствует, пока с помощью высокочастотного электротока врач прижигает ткани, пораженные вирусом. В результате процедуры возбудитель гибнет, а бородавка разрушается. Но о том, что она была, могут напомнить маленькие рубцы.
Губительным для вируса является и воздействие сильного холода. На этом основывается метод криодеструкции. Наросты обрабатывают сухим льдом или жидким азотом. Пациенту придется смириться с тем, что процедура болезненна. Да и пузырь, появившийся в результате ожога холодом, будет сходить от семи до десяти дней. Но зато вместо рубца там, где некогда «сидела» бородавка, будет только розоватое пятнышко.
Вследствие использования самых современных технологий достигается точное воздействие луча лазера на необходимую площадь и глубину, в зависимости от повреждения.
Лазер «выпаривает» бородавку по слоям, при этом кожа вокруг новообразования не страдает. На его месте остается маленькое углубление. Через две недели после того, как было проведено удаление бородавки лазером, кожа приобретает здоровый вид.
При воздействии лазерного луча нижние слои эпидермиса не перегреваются. А значит, риск получить на месте вмешательства изменение пигментации кожи, ожоги или рубцы сводится к минимуму. Эпидермис быстро заживает в силу того, что лазер дает толчок восстановительным процессам в коже, а бактерии убивает, что предотвращает воспаление.
Как и при воздействии лазерного луча, под лезвие ножа попадают только поврежденные ткани, а на нижележащие клетки разрушающие воздействие минимально.
Поэтому воздействие радиоволнового ножа практически не причиняет пациенту боли. Радиоволны воздействуют на корень бородавки, что значительно уменьшает риск ее повторного появления.
Если у вас появились бородавки, решать, что с ними делать, придется только вам. Но даже если вы не настроены от них избавляться радикальными методами, все-таки нужно убедиться, что они не несут в себе опасности перерождения в онкообразования. Недаром практически при всех методах удаления наростов их ткань отправляют на гистологическое исследование. Как всегда, срабатывает принцип: болезнь лучше предупредить, чем потом лечить.
источник
Рост бородавок — это не редкое явление, которое имеет место более чем в половине всех случаев их выявления. С ним сталкиваются как женщины, так и мужчины, и тип наростов здесь не играет роли. Такая проблема может указывать на ряд нарушений в организме, о которых следует узнать заранее. Именно они и будут рассматриваться в этой статье, а также способы избавления от данных образований.
Основной причиной того, почему растут бородавки, является активизация вируса папилломы. Обычно это происходит в первые несколько месяцев после завершения инкубационного периода, длящегося около полугода. Однако бывают случаи, когда образование разрастается уже по прошествии многих лет после заражения организма ВПЧ. В такой ситуации списывать это явление можно на ослабление иммунной системы.
К ухудшению иммунитета, в свою очередь, приводят следующие факторы:
- Плохая экология. Тут имеется в виду совокупность неблагоприятных факторов окружающей среды — некачественной воды, загрязненного воздуха и грунта. Особенно опасна ситуация в крупных промышленных городах, где активно работают предприятия по переработке нефти.
- Стрессы. Бородавки могут начать расти из-за постоянного эмоционального напряжения, связанного с неурядицами на работе и проблемами в семье, с финансовыми сложностями и трудностями со здоровьем. С этим могут столкнуться занятые как физическим, так и умственным трудом, которым приходится часто переживать по разным поводам. Это тоже объясняет то, от чего растут бородавки.
- Непродуманное питание. Под ним подразумевается нерегулярный прием пищи, а также недостаток в рационе продуктов, богатых на фолаты, витамины С и Е, различные микро- и макроэлементы. Немалый вред наносит дефицит рыбы и мяса, если им не найдено достойной альтернативы. Нельзя назвать полезным и ограниченное употребление сырых овощей и фруктов, в которых количество полезных веществ наиболее высоко.
- Плохой сон. Говорить так можно в случае, когда его продолжительность составляет менее 7-8 часов. При этом ложиться отдыхать рекомендуется раньше 23:00, чтобы организм мог восстановиться после рабочего дня. Пробуждение посередине ночи также ничего хорошего не сулит, прерывание сна ослабляет защитные свойства.
- Проблемы со здоровьем. То, почему увеличивается бородавка, может быть связано с различными патологиями по ЛОР-части — тонзиллит, ангина, ларингит и т.д. Такие заболевания вызывают обычно бактерии, которые негативно воздействуют на работу иммунной системы. Вредными для нее являются и проблемы с желудком — гастрит и язва, а также воспаление стенок кишечника. В таком состоянии организм зачастую недополучает полезные вещества из-за нарушения процесса их усвоения.
Также следует отметить, что расти бородавка может из-за негативного воздействия на иммунитет длительного лечения антибиотиками и противовирусными препаратами. Они уничтожают не только вредные микроорганизмы, но и полезные бактерии, которые призваны защищать здоровые клетки.
Кроме ослабления иммунитета, причиной увеличения бородавок в размерах вполне может стать и их повреждение вследствие химического или механического воздействия. В этом случае нередко внутрь через открытую рану проникает инфекция, которая и является катализатором проблемы. Если же дела обстоят именно так, то после ее устранения ситуация обычно стабилизируется.
Самой опасной причиной того, почему растет бородавка, является ее озлокачествление, то есть перерождение доброкачественных клеток в злокачественные. Это происходит крайне редко и только в том случае, если появление нароста вызвано онкогенным типом вируса папилломы. При малейших подозрениях на это необходимо немедленно обратиться к дерматологу для проведения биопсии.
Среди менее опасных причин того, почему растет бородавка, следует отметить длительное негативное воздействие разных факторов — солнца, некачественной воды, низких температур, холодного ветра. Также располагающим к этому фактором является постоянный контакт с косметикой и средствами бытовой химии, в составе которых есть вредные компоненты в виде парабенов, силикона, красителей.
Нередко бородавки вырастают из-за частого трения о синтетические ткани. В основном это характерно для наростов, локализующихся на шее, груди, под мышками, то есть в зоне контакта с одеждой. Также это может произойти по причине несоблюдения правил личной гигиены, если человек забывает мыть руки и касается ими проблемных мест.
В первую очередь нужно исключить злокачественность образования у онколога. Также понадобится провести тест ПЦР, чтобы определить тип вируса папилломы для подбора наиболее эффективных препаратов. После этого врач порекомендует полезные медицинские средства с иммуностимулирующим, противовирусным, обезболивающим действием.
На фото препараты, эффективные при росте бородавок
В основном при росте бородавок речь идет о наружных средствах, призванных разрушить образование на теле. К ним относятся различные мази, кремы, гели, лосьоны и спреи с кератолитическими, некротизирующими и иммуностимулирующими свойствами. Все это во время лечения для успешного устранения проблемы допускается комбинировать или чередовать.
Ниже приведены средства с различными свойствами:
- Кератолитические. К ним относятся мази, кремы, лосьоны, которые разрушают бородавку на местном уровне благодаря прижиганию. Среди них следует особо отметить Салипод, Суперчистотел, Колломак, Дуофилм стоимостью около 1000 руб. (420 грн.). В среднем их используют в течение 1-2 недель до появления струпа.
- Противовирусные. К таковым относятся средства, позволяющие очагово подавить активность ВПЧ, уменьшить нагрузку на образование и тем самым предотвратить рост бородавок. Именно это и способствует в будущем самостоятельному его удалению. Для таких целей вполне подходит Оксолиновая мазь, Виферон, Панавир, что продается по цене 1000 руб. (450 грн.). Курс лечения может составлять от 1 до 3 недель, в зависимости от сложности ситуации.
- Некротизирующие. Их задачи заключаются в создании корочки, которая со временем отходит и способствует заживлению проблемного участка. С этими целями практически безупречно справляется Ферезол, Веррукацид, Солкодерм, хотя последний довольно дорогой — 1100 руб. (500 грн.). Также весьма эффективными считаются Криофарма и Вартнер Крио, но для этого их применяют в среднем на протяжении 2 недель. Если один курс избавиться от образования не помогает, то спустя 1-2 месяца возможен повтор лечения.
Так как резкий рост бородавок чаще всего является следствием нарушений в работе иммунной системы и активной деятельности ВПЧ, то при лечении не обойтись без иммуностимуляторов. Среди них себя отлично зарекомендовал Циклоферон и Кагоцел в виде таблеток, которые принимают на протяжении 4-6 дней дважды-трижды в год.
Если никак не удается избавиться от проблемы консервативными способами, можно обратиться к хирургу. Это метод радикальный, а потому требует тщательной подготовки. Сначала нужно точно исключить злокачественность образований, а после выполнения операции необходимо пройти реабилитацию. При отсутствии желания или возможностей стоит подумать о проведении физиотерапевтических процедур.
Вот что можно делать, если растет бородавка:
- Криодеструкция. Под данным способом подразумевается нанесение на нарост жидкого азота, который прижигает образование и тем самым запускает процесс появления струпа. Процедуру можно считать успешно проведенной после устранения этой корочки, которая проходит обычно спустя 1-2 недели после последнего сеанса. К преимуществам этой методики следует отнести небольшой срок восстановления, а также безболезненность и универсальность, что подходит для удаления образований любых типов. Цена криодеструкции — 360 рублей (150 гривен).
- Лазерная терапия. В отличие от криодеструкции, здесь необходимо применение специального оборудования. Именно оно позволяет направить на проблемное место луч определенной длины и силы воздействия, благодаря чему образование подвергается тепловому излучению. В результате растущая бородавка разрушается и на коже спустя какое-то время возникает корочка, которая должна исчезнуть без вмешательства пациента. Цена лазеротерапии — 2900 рублей (1300 гривен).
- Радиокоагуляция. Суть этой процедуры заключается в создании надреза в тканях и иссечении бородавки. Для этого используют безопасный радиоволновой нож, за счет чего риск повреждения вен и здоровой кожи практически полностью исключается. Также благодаря этому после сеанса не возникает необходимости в реабилитации как таковой. Цена радиодеструкции — 3000 рублей (1200 гривен).
- Электрокоагуляция. Особенность этого способа заключается в прижигании образования с помощью низкочастотного электрического тока. С одной стороны, этот метод безопасен, а с другой, позволяет воздействовать на образование на достаточно большой глубине. В силу этого за 1-2 сеанса удается избавиться от нароста даже с крепким корнем, который чаще всего присущ нитевидным и остроконечным видам растущих бородавок. Все это происходит под местным обезболиванием, поэтому жалоб на неприятные ощущения обычно не имеется. Цена электрокоагуляции — 590 рублей (250 гривен).
Что делать, если растут бородавки — смотрите на видео:
Перед тем как избавиться от наростов, необходимо понять, почему растут бородавки. Как показывает практика, это может быть вызвано множеством причин, в том числе опасными патологиями. Именно поэтому следует обратиться к врачу и пройти комплексное обследование.
Городской кожно-венерологический диспансер СПб
источник
Бородавка — это доброкачественный кожный нарост, вызванный вирусом папилломы человека. Растет бородавка в том случае, когда происходит нарушение процесса деления и дифференцировки эпителиальных клеток базального слоя.
Заражение вирусом паппилломы человека становится причиной роста бородавок. Среди них выделяют такие виды:
- вульгарные;
- подошвенные;
- плоские;
- остроконечные кондиломы;
- папилломы;
- в отдельную группу выделяют старческие кератомы (не связаны с ВПЧ).
Вирус папилломы человека поражает только клетки многослойного плоского эпителия. Он длительное время способен находится в латентном состоянии. После проникновения в клетку, начинается размножение вирусных частиц. В результате изменяется жизнедеятельность инфицированных клеток, что проявляется нарушением дифференцировки и деления. В базальном слое, клетки которого изначально поражаются ВПЧ, происходит их ускоренное деление. Это приводит к деформации внутренних слоев эпидермиса и общему утолщению кожи. Дальнейшая трансформация клеток приводит к большему разрастанию и формированию образований.
Начинает расти старческая бородавка (кератома) по причине активного деления клеток-кератиноцитов – поверхностного слоя эпидермиса. Но патогенез неясен.
В процессе роста отдельные образования способны сливаться вместе и создавать объемные сочетания, что считается типичным процессом. Если бородавка увеличилась в размере резко – это считается неблагоприятным признаком.
К другим опасным симптомам могут относиться:
- изменение цвета (образование внезапно начало темнеть, на поверхности появились пятна);
- изменилась форма;
- появление зуда, болевых ощущений;
- появление язв;
- кожа вокруг покраснела;
- начала кровоточить;
- нагноение.
Для папилломавирусной инфекции свойственно хроническое течение. Одной из распространенных причин является снижение защитной функции иммунной системы, что приводит к обострению заболевания. Наблюдается появление новых бородавок и рост старых.
Оказать влияние на резистентность организма к ВПЧ-инфекции способны следующие факторы:
- беременность;
- климактерический период;
- гиповитаминозы (особенно фолиевой, аскорбиновой кислоты, витамина А);
- вредные привычки (алкоголь и табакокурение);
- нарушение целостности кожных покровов и слизистых;
- другие сопутствующие инфекции (герпес, ВИЧ и др.).
Вульгарные бородавки могут пройти в течение двух лет. За ними требуется самостоятельный контроль. В противном случае заметить изменения сложно. Внезапное увеличение размеров – повод обратиться за консультацией к дерматологу. Доктор назначит анализы и даст рекомендации.
Наросты считаются доброкачественными образованиями, однако, в зависимости от типа ВПЧ, которым человек инфицирован, ряда факторов внешней среды, есть риск параллельно протекающего злокачественного процесса. Это касается появления на слизистых оболочках, где развивается онкологическое заболевание – плоскоклеточный рак. Локализация разная: миндалины, ротовая полость, половые органы, прямая кишка, кожные покровы. При появлении и росте образования на слизистых – требуется немедленная консультация у дерматовенеролога и раннее начало лечения.
Что касается роста старческих бородавок, относящихся к доброкачественным возрастным изменениям, они не представляют опасности. Для них характерен длительный рост. Могут достигать 6 см в диаметре. При наследственной предрасположенности вероятно появление множественных скоплений. Старческие кератомы иногда напоминают меланому, рекомендуется консультация врача.
Если выросла бородавка на подошве, то нужно начать лечение в кратчайшие сроки. Наросты на подошвах уходят корнем глубоко в дерму и приносят сильную боль при давлении. При достижении крупных размеров ходить становится проблематично.
В некоторых случаях, образование не замечают, пока оно не достигнет определенного размера и не начнет цепляться за одежду или травмироваться при выполнении работы (особенно на руках и ногах) либо гигиенических процедур. В таком случае рекомендуется сразу удалить, чтобы предотвратить систематическое повреждение.
Нельзя проводить химическую или механическую деструкцию самостоятельно, не проконсультировавшись с врачом.
При обнаружении увеличивающегося, растущего нароста, необходимо обратиться за помощью к врачу. Только доктор сможет точно установить диагноз и предложить тактику лечения. Если речь идет о проявлениях вирусной этиологии, удалять такие образования необходимо. Они являются источником инфекции, удаление – обязательный этап лечения.
С этой целью применяются химические средства с прижигающим действием, аппаратные методы. Проводится комплексная терапия бородавок иммуностимуляторами и противовирусными препаратами. Среди химических веществ наиболее популярны: Верукацид, Вартокс, Солкодерм, салициловая кислота и др.
Аппаратные способы удаления растущего нароста:
- криодеструкция;
- диатермоэлектрокоагуляция;
- удаление при помощи лазера;
- радиоволновой метод.
Некоторые образования, вызванные ВПЧ, способны самостоятельно проходить в течение 1-2 лет, что связано с механизмами местной иммунной защиты. Такое происходит с плоскими и вульгарными бородавками.
Косметический дефект – главное последствие появления старческих кератом и показание для удаления. Характерным местом локализации является лицо, грудь, руки, спина и шея. Возможно систематическое раздражение или повреждение одеждой, во время работы, что вызывает воспаление с вытекающей симптоматикой. В этом случае рекомендуется устранение кератом.
С этой целью используются методы, аналогичные при папилломатозе, вызванном ВПЧ-инфекцией.
Своевременное и раннее начало лечения – главный этап профилактики осложнений при росте образования.
Если наросты начинают массово размножаться, расти, такой процесс называется папилломатозом. Это свидетельствует о снижении иммунитета и активному размножению вируса в организме. Каждое новообразование – очаг инфекции. Вирусные частицы, после окончательной сборки, располагаются на поверхности инфицированных клеток, из которых состоят наросты. Прямой контакт с ними – основной путь передачи вируса другому человеку. Соответственно, при появлении образований контагиозность носителя инфекции многократно повышается.
В некоторых случаях выросты появляются и растут на половых органах, анальной области и коже, в ротовой полости, на конъюнктиве, в глотке. При этом характерно слияние одиночных объекты в крупные, склонные к воспалению. Что становится причиной физического дискомфорта: появляется боль, жжение, начинает чесаться пораженная область. Подобное часто наблюдается при несоблюдении личной гигиены.
Вульгарные бородавки на пальцах способны разрушать ногтевые пластины, располагаясь в области ногтевого валика или под свободным краем ногтя.
Инфицирование новорожденных детей во время родов, вызывает папилломатоз верхних дыхательных путей, что становится причиной хрипоты в дальнейшем.
Особенно опасно размножение, рост проявлений ВПЧ для женщин. Папилломавирусная инфекция часто сопровождает развитие цервикальной интраэпителиальной неоплазии — рака шейки матки. В целом, 10% онкологических заболеваний у мужчин и 20% — у женщин ассоциированы с ВПЧ.
источник
К самым распространенным типам бородавок относят вульгарные (простые), плоские, подошвенные (ладонные) и остроконечные. Данные наросты могут вызывать неприятные или болезненные ощущения, но наряду с подобными жалобами множеству пациентов они вовсе не причиняют беспокойства. Чаще всего при выборе способа лечения бородавок используют химические либо деструктивные методы.
Бородавки – это наросты на коже, представляющие собой доброкачественные плоскоэпителиальные папилломатозные новообразования, возникающие в результате инфицирования кератиноцитов вирусами папилломы человека (ВПЧ). Также различные виды бородавок могут образовываться на слизистых оболочках. На сегодняшний день выделено и идентифицировано на основании различий в последовательности ДНК около 200 типов ВПЧ.
В этой статье вы узнаете о симптомах различных видов бородавок и их лечении.
Вне зависимости от того, какие бывают виды бородавок на коже или слизистых оболочках, все они связаны с вирусами папилломы человека.
Таблица «Связь бородавчатых поражений кожи и слизистых оболочек с ВПЧ»:
Поражения кожи
Часто выявляемые типы
Менее часто выявляемые типы
Бородавки вульгарные, ладонные, подошвенные, мозаичные
Верруциформная эпидермодисплазия Левандовского-Лютца
9, 212, 14, 15, 17, 19-25, 36-38, 46, 47, 49, 50
Плоскоклеточный рак, развившийся на фоне верруциформной эпидермодисплазии Левандовского-Лютца
Околоногтевой плоскоклеточный рак
Другие разновидности плоскоклеточного рака кожи
Типы ВПЧ, связанные с верруциформной эпидермодисплазией Левандовского-Лютца
Другие кожные типы ВПЧ
Поражения слизистых оболочек
Интраэпителиальная неоплазия высокой степени (включая опухоли шейки матки, бовеноидный папулез)
Гигантская кондилома Бушке-Левенштейна
Рецидивирующий респираторный папилломатоз, папилломы конъюнктивы
Фокальная эпителиальная гиперплазия (болезнь Хека)
Передача ВПЧ происходит при прямом (обычно) и непрямом (через загрязненные предметы) контакте. Условием заражения является проникновение вируса в клетки базального слоя эпителия при наличии механических (царапины и т.д.) и других повреждений кожи.
Характер манифестации инфекции зависят от типа ВПЧ и иммунных (иммуногенетических) особенностей организма. При иммунодефиците очаги ВПЧ-инфекции бывают более распространёнными и резистентными к проводимой терапии.
Как видно из таблицы, с кожным типом ВПЧ ассоциируются вульгарные, ладонно-подошвенные, плоские бородавки на коже, бородавки мясников, верруциформная эпидермодисплазия Левандовского-Лютца (в связи с этим выделяют т.н. «типы ВПЧ, ассоциированные с верруциформной эпидермодисплазией»).
На сегодняшний день ВПЧ признан одним из основных канцерогенных факторов, вызывающих эпителиальные опухоли слизистых оболочек человека.
Слизистые типы ВПЧ (25 типов) вызывают поражения половых органов и респираторного тракта, которые чаще являются субклиническими, а не манифестными. Остроконечные кондиломы обусловлены ВПЧ низкого онкогенного риска; они же вызывают гигантскую кондилому Бушке-Левенштейна, которая в настоящее время рассматривается как веррукозный плоскоклеточный рак. Напротив, бовеноидный папулез, клинически сходный с остроконечными кондиломами, но гистологически напоминающий плоскоклеточный рак кожи in situ, связан с ВПЧ высокого онкогенного риска.
Поражения слизистых оболочек наиболее часто связаны с ВПЧ-6 и ВПЧ-11, а оральная эпителиальная гиперплазия (болезнь Хека) (характеризующаяся плоскими бородавками в области десен, щек или губ) — с ВПЧ-13 и ВПЧ-32.
Следует учитывать, что ВПЧ присутствуют не только в очагах поражения, но и в клинически интактных близлежащих участках кожи и слизистых оболочек, где вирус может персистировать в латентном или малоактивном состоянии, активизация же инфекции может привести к рецидиву заболевания даже через несколько лет после лечения. В последние годы сообщалось о выявлении ВПЧ слизистого типа в веррукозных и раковых поражениях на коже (наряду с ВПЧ кожного типа).
Бородавки, как правило, регрессируют спонтанно в сроки от 1 до 2 лет. Мерой профилактики бородавок и других ВПЧ-поражений служит вакцинация.
Вульгарные бородавки (син. простые бородавки) — самое частое заболевание, вызываемое ВПЧ. Их доля в общей структуре бородавчатых поражений кожи человека оценивается в 71%. Наиболее часто они возникают в детском и юношеском возрасте, после инокуляции вируса инкубационный период варьирует от нескольких недель до 18 мес.
Клинический признак простых бородавок — появление плотных эпидермальных папул округлой и полициклической формы диаметром от 0,2 до 2 см, по цвету не отличающихся от нормальной кожи, поверхность которых покрыта трещинами, роговыми наслоениями, вегетациями. Обычно их бывает немного, хотя они могут быть многочисленными и беспорядочно разбросанными.
Типичная локализация вульгарных бородавок — легко травмируемые участки: тыл кисти, пальцы рук, кожа вокруг ногтей, колени. Обычно вокруг основной «материнской» бородавки возникают дочерние элементы.
Разновидностью простых бородавок являются «бородавки мясников», которые поражают кисти.
Нитевидные и пальцевидные бородавки появляются в виде небольших, часто множественных, экзофитных папиллом с вегетирующей кератотической поверхностью. Они часто встречаются у мужчин в области подбородка. На волосистой части головы и в области ноздрей они могут быть у лиц обоих по лов. Иногда нитевидную форму приобретают и отдельные бородавки в области конечностей. Симптомом таких бородавок является появление двух или нескольких пальцевидных пидермальных выростов, исходящих из узкого или широкого основания.
Гистологическая картина характеризуется акантозом, папилломатозом, гиперкератозом, отдельными участками паракератоза. Эпителиальные выросты длинные остроконечные, располагаются радиально по отношению к центру очага. Среди клеток верхней части зернистого и шиповатого слоев встречаются койлоциты. Иногда наблюдается зернистость цитоплазмы, связанная со скоплением гранул кератогиалина.
Диагноз устанавливается клинически, чему способствует выявление с помощью лупы характерных черно-коричневых точек, представляющих собой тромбированные капилляры.
При появлении бородавок на коже для диагностики заболевания дифференциальный анализ проводится с контагиозным моллюском, который отличается от простых бородавок тем, что высыпания при нём чаще располагаются на туловище и половых органах и редко на тыле кистей и стоп; элементы имеют полушаровидню форму с вдавлением на поверхности, при надавливании на них с боков выделяется белесоватая кашецеобразная масса. Эпидермальный бородавчатый невус, в отличие от вульгарного типа бородавок на коже, чаще является одиночным, а если бывает множественным, то нередко располагается линейно; существует, как правило, с рождения или с первых лет жизни и более значительно возвышается над уровнем кожи, чем бородавки, имеет коричневый цвет и нередко покрыт волосами. Одиночная бородавка тыла кисти может напоминать базалиому, которая обычно развивается в пожилом возрасте, имеет инфильтрированное основание, по периферии элемента — типичный периферичексий валик из отдельных, иногда сливающихся между собой узелковых элементов («жемчужин»), которые лучше видны при лёгком натяжении кожи, а в центральной части — зона западения, покрытая корочкой, после удаления, которой становится видно поверхностное, слегка кровоточащее изъязвление; при цитологическом исследовании выявляют базалоидные элементы.
Нитевидные бородавки необходимо дифференцировать с эпидермальным бородавчатым невусом.
Хотя простые бородавки представляют собой, как правило, косметическую проблему, в редких случаях при иммуносупрессии они могут трансформироваться в болезнь Боуэна или плоскоклеточный рак кожи.
Подошвенные бородавки (син.: ладонно-подошвенные бородавки) возникают на подошве, особенно часто — в местах максимального давления: в проекции головок плюсневых костей, на пятках, на подушечках пальцев и других опорных участках топы. Наиболее часто они возникают при иммуносупрессии или у спортсменов в местах повторных микротравм.
В таблице «Связь подошвенных бородавок с ВПЧ» представлены данные об ассоциации различных типов ВПЧ с определенными клиническими разновидностями подошвенных бородавок.
Таблица «Связь подошвенных бородавок с ВПЧ»:
Клиническая форма
Первым признаком такой бородавки является появление мелкой блестящей папулы с четкими границами, которая превращается в ороговевающую бляшку округлой, овальной или полигональной формы с центральным углублением и зазубренными скошенными краями, по цвету не отличающуюся от окружающей кожи с грубой неровной поверхностью. При снятии скальпелем поверхностного слоя таких очагов видны множественные мелки геморрагии: следствие микроскопических кровотечений из капилляров сосочкого слоя дермы.
На соприкасающихся поверхностях пальцев встречаются «целующиеся» бородавки. Давление на подошвенные бородавки обычно вызывает боль.
Гистологически подошвенные бородавки характеризуются меньшим количеством экзофитных структур и более глубоким проникновением в дерму, чем простые бородавки. Они состоят из широких неправильных разрастаний многослойного плоского эпителия, покрытых гипер- и паракератотическими наслоениями. В верхних слоях эпидермиса часто обнаруживаются крупные неправильной формы эозинофильные цитоплазматические включения.
Диагноз устанавливается клинически. Чтобы выявить характерные чернокоричневые точки, нужно скальпилем удалить с поверхности бородавки роговые массы.
Дифференциальный диагноз проводится с кератодермией ладоней и подошв при болезни Рейтера, от которой подошвенные бородавки отличаются меньшим размером, плоской, а не конической формой, отсутствием воспаления вокруг наслоившихся роговых масс, наличием в центре чёрно-коричневых точек затромбированных капилляров, диагноз облегчает выявление других признаков болезни Рейтера. Ладонно-подошвенные сифилиды, в отличие от подошвенных бородавок, обычно множественные, безболезненные, располагаются в виде фигур: дуг, полудуг, колец, сопровождаются положительными серореакциями на сифилис.
Подошвенные бородавки необходимо отличать от омозолелостей (мозолей), которые могут развиваться на уастках давления. В случае мозоля боль, возникает, только если давление производится на центр, а при подошвенных бородавках — также и при давлении на края очага. Кроме того, при подошвенных бородавках эпителий на краях очага не продолжается на его поверхности, а при снятии скальпелем верхнего слоя видны характерные черные точки (геморрагии капилляров сосочкового слоя дермы).
Течение. У детей и молодых людей подошвенные бородавки регрессируют спонтанно. При иммуносупрессии — персистируют годами, иногда трансформируясь в веррукозный рак.
Плоские бородавки (син.: юношеские бородавки) встречаются редко (4%), обычно у детей и подростков и располагаются в области ладоней, подошв и латеральных поверхностей кистей и стоп.
Клинически они имеют вид множественных плоских папулполициклической, округлой или овальной, а в местах расчёсов — линейной формы. Их цвет — желтоватый или красный, поверхность — гладкая.
Располагаются труппами обычно на лице: подбородке, лбу, тыле кистей, толени, иногда поверх эрозий вследствие расчесов (феномен Кебнера).
Обычно вызываются ВПЧ-3 и ВПЧ-10 и чаще развиваются в местах механической травмы, при атопическом дерматите и иммуносупрессии.
При гистологическом исследовании присутствуют гиперкератоз и акантоз, но такого явного папилломатоза и паракератоза, как в простых бородавках, не отмечается. Верхние слои эпидермиса содержат большое количество вакуолизированных кератиноцитов, что придает роговому слою вид плетеной корзины.
Диагноз устанавливается клинически. Дифференциальная диагностика проводится с сирингомой, которая, в отличие от плоских бородавок, сопровождается более множественными высыпаниями, проявляется узелками полушаровидной формы, локализуется на нижнем веке, у внутреннего края глаза, на шее, передней поверхности грудной клетки, встречается преимущественно у женщин; гистологически проявляется наличием многочисленных кистозно-измененных протоков потовых желёз. В отличие от плоских бородавок, при ангиокератоме Мибелли цвет элементов тёмно-красный, гистологически обнаруживается резкое расширение капилляров. Очаги красного плоского лишая, в отличие от плоских бородавок, на лице располагаются редко, высыпания при нём более распространенные с пупковидным вдавлением в центре, имеют характерный сиреневый оттенок и «сетевидный рисунок» (симптом «сетки Уэкхема»), гистологически сопровождаются неравномерным гранулёзом, акантозом с удлинением и заострением (в виде пилы) эпидермальных выростов.
Плоские бородавки обычно персистируют на протяжении нескольких лет.
Остроконечные бородавки (син.: остроконечные кондиломы, генитальные бородавки) являются проявлением частой высококонтагиознои ВПЧ-инфекции, передаваемой половым путём. Болеют в основном молодые люди, ведущие половую жизнь. В частности, в различных странах больны от 3 до 28% женщин, при половом контакте заражаются 90-100% их половых партнёров. В большинстве случаев инфекция протекает бессимптомно и сохраняется на протяжении всей жизни больного; при этом большую часть времени вирус проводит в латентном состоянии и активируется лишь время от времени. Контагиозность высока: после однократного полового контакта инфицирование происходит в 60/6 случаев; новорожденные заражаются при прохождении половых путей больной матери. Инкубационный период в среднем 2-3 месяца (от нескольких недель до нескольких лет).
Клинически остроконечные кондиломы могут быть мелкими, плоскими и почти невидимыми. Но чаще проявляются как множественные мягкие бородавчатые фиброэпителиальные образования.
Основание разрастаний сужено в виде ножки, характерно дольчатое строение кондилом.
Остроконечные кондиломы также бывают солитарными. Иногда они мацерируются, могут эрозироваться или изъязвляться, при этом на поверхности язв появляется гнойное отделяемое с неприятным запахом.
Чаще всего это наружные половые органы, реже — слизистая оболочка уретры, заднего прохода, полости рта, конъюнктива, ротоглотка.
Гистологически остроконечная кондилома характеризуется экзофитными и эндофитными разрастаниями плоского эпителия с выраженным акантозом, папилломатозом и паракератозом. В верхних слоях эпидермиса обнаруживаются кератиноциты с перинуклеарной вакуолизацией цитоплазмы и пикнотичными гиперхромными сморщенными ядрами (койлоциты), встречаются клетки с дискератозом и явлениями апоптоза.
Диагноз в большинстве случаев устанавливается клинически. Хотя кондиломы на наружных поверхностях гениталий и в перианальной области можно легко обнаружить, необходимо гинекологическое и проктологическое обследование для исключения цервикальных, внутрианальных или ректальных кондилом. В связи с этим могут оказаться полезными тест с 3-5% уксусной кислотой (в месте смазывания появляются мелкие белые папулы), кольпоскопия и ректоскопия. При подозрении на предраковое заболевание или плоскоклеточный рак показана биопсия. В соскобе или биопсийном материале проводят идентификацию ДНК ВПЧ с помощью методов ПЦР-диагностики.
Выявление ВПЧ-инфекции облегчит разработка и внедрение в практику серологических тестов для определения специфических противовирусных антител.
Следует обследовать также половых партнеров пациентов с аногенитальными бородавками, поскольку эти очаги обладают высоким инфекционным потенциалом.
Дифференциальный диагноз. Гигантская кондилома Бушке-Леветитейна отличается от остроконечной кондиломы большими размерами, массивностью папилломатозных разрастаний, инвазией в подлежащие ткани, нечувствительностью к обычно применяющимся при остроконечных кондиломах методам наружной терапии, а также гистологическими особенностями, заключающимися в наличии выраженной псевдокарциноматозной гиперплазии эпидермиса.
Низкодифференцированный плоскоклеточный рак полового члена отличается более быстрым ростом, наличием метастазов в паховые лимфатические узлы, обнаруживаемыми при гистологическом исследовании явлениями анаплазии с отсутствием вакуолизации клеток. Диагностические трудности также возникают при трансформации остроконечной кондиломы в рак. В таком случае дифференциально-диагностическим признаком может быть выявление участка рака in situ с типичной клеточной анаплазией. Дифференциальный диагноз также проводится с широкими кондиломами, контагиозным моллюском, бовеноидным папулёзом, плоскоклеточным раком кожи, блестящим лишаем, красным плоским лишаем, ангиокератомой, жемчужными папулами полового члена, меланоцитарным невусом, себорейным кератозом, мягкой фибромой, волосяной кистой, чесоточной лимфоплазией.
Ниже подробно описано, как лечить бородавки различными методами.
Лечение бородавок разных видов осуществляется несколькими способами: деструктивными, включающими физические (хирургическое иссечение, электрокоагуляция, криодеструкция, удаление лучами лазера) и химические (азотная и трихлор-уксусная кислоты, ферезол, кондилин, солкодерм, кантаридин); использованием цитотоксических препаратов (при аногенитальных поражениях): подофиллина, подофиллотоксина, 5-фторурацила, блеомицина; иммунных препаратов — α, β,γ -интерфероне, цидофовира, имиквимода, ретиноидов, фотодинамической терапии (ФДТ). Причем в большинстве случаев достаточно криодеструкции, электрокоагуляции, удаления лучами лазера или ФДТ.
Выбор метода лечения бородавок зависит от их расположения, клинической формы и симптомов заболевания. Эффективность различных методов лечения колеблется от 50 до 94%, а в течение 3 мес. после лечения частота рецидивов составляет 25%, причем они обусловлены в большей мере реактивацией вируса, а не реинфекцией.
При распространенном, рецидивном процессе необходима комбинация местного и общего лечения бородавок, при этом вначале проводится деструктивная терапия. Затем, в связи с тем, что латентная стадия жизненного цикла ВПЧ протекает в клетках базального слоя эпидермиса и физическими методами очаг поражения трудно удалить полностью (ДНК ВПЧ могут быть на расстоянии до 1 см от видимых границ опухоли), сразу после регенерации эпидермиса, во избежание рецидива, осуществляется противовирусная терапия. Для этого при лечении бородавок медицинскими препаратами используют интерферон или имиквимод.
В то же время важно учитывать, что в настоящее время нет ни одного метода лечения, обеспечивающего полное и окончательное удаление бородавок, а также то, что многие бородавки, будучи распознанными иммунной системой как нечто чужеродное, проходят без лечения.
Используя методы удаления подошвенных бородавок, нанесению прижигающих и разрушающих средств обычно предшествуют процедуры, смягчающие их поверхность и способствующие проникновению используемых препаратов (мыльно-содовые ванночки, аппликации 10-40% салициловой кислоты). После кератолитического эффекта поверхностный слой бородавок снимают и наносят на них один из лечебных растворов. Во время лечения для уменьшения давления и болей при ходьбе применяют резиновые кольца, закрепляемые вокруг бородавок лейкопластырем.
Хороший эффект достигается при еженедельных обработках бородавок аногенитальной области 10-25% раствором подофиллина (в течение 3-5 нед.). Через 4 ч после обработки необходимо обмыть обработанный очаг или сделать сидячую ванну.
При плоских кондиломах применяется монотерапия местными ретиноидами или комбинация их с иммунотропными препаратами для лечения бородавок.
Вульгарные бородавки на кистях и стопах удаляют лучами углекислотного лазе-3 сеанса), а при торпидных бородавках — пульсирующего лазера на красках с длиной волны 585 нм или лазерами с модуляцией добротности Nd-YAG 532, Nd-YAG 1064.
При лечении вульгарных бородавок также используют солкодерм. Комплексное воздействие на пораженный участок кожи компонентов Солкодерма азотной кислоты, нитрата меди и органических кислот (уксусная, молочная, щавелевая кислоты) обеспечивает быструю девитализацию и фиксацию патологически измененного участка ткани, подвергшегося лечению. Образовавшийся мумифицированный струп спонтанно отслаивается спустя несколько дней или недель. Во время каждой процедуры при использовании этого способа удаления бородавок может быть обработано не более 2-3 очагов поражения суммарной площадью не более 2-3 см2. При наличии многочисленных очагов поражения кожи лечение солкодермом должно проводиться в несколько этапов, с интервалом приблизительно в 4 нед. Полное излечение простых и подошвенных бородавок достигается однократным обкалыванием их пирогеналом в дозе 2,5 мкг на 1 мл изотонического раствора хлорида натрия, а также проспидином или циклофосфаном (от 5 до 10 обкалываний).
Подошвенные бородавки удаляют методом щадящей криодеструкции (обработка жидким азотом по типу жесткого массажа в течение 20-30 с на сеанс; процедуры повторяют через 2-4 дня); при выраженном гиперкератозе перед каждой процедурой на 12-24 ч на очаг накладывают лейкопластырь «Салипод» и непосредственно перед криовоздействием делают мыльно-содовую ножную ванночку.
Поскольку криодеструкция плоских бородавок в области лица часто сопровождается остаточной гипопигментацией, их лучше лечить наружными ретиноидами (кремом с третиноином и др.).
Обратите внимание на фото – при удалении нитевидных бородавок применяют кюретаж (если они располагаются на узком основании — без местной анестезии):
Бородавки у детей лечат растворами и пластырем с салициловой кислотой или жидким азотом. При лечении подростков с распространёнными простыми бородавками с успехом используют циметидин.
При остроконечных кондиломах проводят деструкцию очагов криотерапией, углекислотным лазером, препаратом Солкодерм, кондилином (подофиллотоксином) дважды в день 3-дневными циклами с 4-дневными перерывами; курс — до 6 циклов; множественные очаги лечат внутриочаговыми инъекциями интерферона-α2b (1,5 млн ME 3 раза в нед, №9) с эффективностью — 36%, аппликациями 5% крема имиквимод; при рецидивировании после такого лечения — проводят деструкцию очагов в сочетании с системной интерферонотерапией (3 млн ЕД 3 раза в нед. течение 12 нед., по половине дозы в каждое бедро); при отсутствии эффекта деетрукцию кондилом проводят в сочетании с системной интерферонотерапией и приемом внутрь изотретиноина (0,5 мг /сут).
Лечение остроконечных кондилом у беременных желательно проводить на ранних сроках и только с применением физических деструктивных методов: криотерапии или лучей углекислотного лазера, противопоказано применение подофиллина, подофиллотоксина, 5-фторурацила, интерферона, ретиноидов.
При профилактике остроконечных кондилом следует исходить из того, что полностью уничтожить ВПЧ невозможно, можно лишь удалить остроконечные кондиломы и тем самым облегчить состояние больного. Удаление остроконечных кондилом также снижает риск заражения ВПЧ половых партнеров. Бессимптомная инфекция половых органов ВПЧ встречается значительно чаще, чем остроконечные кондиломы, как у женщин, так и у мужчин. Бессимптомная инфекция лечения не требует. Для женщин с генитальными кондиломами рекомендуется ежегодный гистологический скрининг, а при обнаружении ВПЧ высокого онкогенного риска — прием внутрь индинола (200 мг 2 раза в сутки в течение 3 мес.), повышающего восприимчивость опухолевых клеток к интерферону за счет избирательного подавления синтеза онкобелка Е7 и активирующего апоптоз инфицированных ВПЧ клеток.
источник