Бородавки на теле человека образуются под воздействием вируса папилломы человека. Возникают образования в момент снижения иммунитета — при болезни, во время вынашивания ребенка у женщин, у пожилых людей, перенесших операцию.
В норме они не беспокоят человека — не болят при надавливании, не кровоточат, если поверхность не повреждена, и не растут. Но в некоторых случаях нарост начинает вести себя нестандартно и причиняет дискомфорт.
Если образование не повреждено, не травмировано, на него не происходит постоянного механического воздействия — болеть оно не должно.
Но в некоторых случаях это происходит — при надавливании человек испытывает неприятные ощущения, пульсирующую боль и даже видит небольшое количество крови и гноя, выделяющихся из ткани нароста.
Причин, может быть много, основные — это повреждение или инфицирование бородавки, озлокачествление нароста или постоянное механическое воздействие на образование — например, ручкой, ремнем сумки или инструментом.
При возникновении болезненных ощущений необходимо визуально осмотреть нарост, проверить, нет ли на нем трещин, воспаления, кровоточивости, не воспалена ли кожа вокруг бородавки.
Если на бородавке есть повреждения — боль происходит из-за них, если кожа вокруг нароста покраснела — произошло инфицирование.
Бородавки — гормонозависимые опухоли, при изменениях фона, особенно у женщин, они могут начать расти и слегка болеть при надавливании. Рост бородавок на пальцах у девочки — повод обратится к гинекологу и эндокринологу, и сдать анализы.
Постоянное трение вызывает повреждение верхнего слоя нароста, иссыхание тканей, трещины и потенциально — инфицирование.
Трение рукавом куртки, ручкой сумки, просто привычка подростка постоянно трогать нарост приводит к повышению чувствительности тканей.
Если нарост оставить в состоянии покоя — поверхность восстановится, и неприятные ощущения уйдут.
Папилломатозные образования крепятся к коже тонкой ножкой, через которую они получают кислород и питание. Трение одеждой, инструментом, ручкой двери или любым жестким предметом могут привести к перекручиванию ножки и поверхностному повреждению образования. При повреждении бородавки возникают следующие неприятные ощущения:
- боль зудящего, пощипывающего характера, иногда — пульсирующего;
- кожа вокруг новообразования краснеет и воспаляется;
- если ранку вовремя не обработать — через микротрещинки может проникнуть инфекция, вызывая воспаление и нагноение опухоли.
Для полного устранения симптомов или удаления бородавки необходимо обратиться к врачу. Чтобы снять неприятные ощущения до консультации доктора и не допустить инфицирования, бородавку необходимо обработать:
- трехпроцентной перекисью водорода;
- спиртовым раствором прополиса;
- теплым содовым раствором;
- приложить листочек алоэ и зафиксировать бинтом.
Сода остановит действие вируса, очистит ранку от грибка. Алоэ обладает ранозаживляющим свойством и позволит избежать осложнений при повреждении новообразования.
Перерождение опухоли на пальце в злокачественную происходит очень редко. Для того, чтобы запустился процесс, необходим ряд условий:
- серьезное инфицирование бородавки после повреждения;
- гормональные проблемы — после серьезной болезни, приема лекарств;
- постоянные простуды вследствие ослабленного иммунитета;
- заболевания ЖКТ в стадии обострения, сахарный диабет, болезни почек;
- тяжелый стресс — с учебой, работой, личной жизнью.
Место вокруг нароста воспаляется, лимфатические узлы рядом с бородавкой воспаляются. Если такие изменения происходят — необходимо как можно скорее показаться врачу.
Вовремя выявленный процесс позволит удалить бородавку без следа и дальнейших рисков для пациента.
Для удаления бородавок в настоящий момент используются следующие методы:
- электрокоагуляция — воздействие на ткани и ножку, питающую образование, электрическим током, в результате чего образование перестает получать питание, иссыхает и удаляется. Самый современный метод, безболезненный, не оставляющий шрамов;
- лазеродеструкция — аккуратное нароста жидким азотом;
- лазеродеструкция — аккуратное удаление бородавки лазером;
- хирургический метод — срезание образования скальпелем под местным наркозом. Самый устаревший и малоэффективный способ, так как после него остаются шрамы и велика вероятность дальнейшего инфицирования места повреждения ткани.
После удаления в норме место повреждения слегка побаливает несколько дней. Это совершенно естественно, беспокоиться по этому поводу не нужно.
Срочно же необходимо посетить врача, если место удаления:
- опухло;
- покраснело;
- нагноилось;
- болит очень сильно;
у перенесшего процедуру удаления поднялась температура выше субфебрильной. В это случае велик риск попадания в ранку инфекции — вируса, грибка или бактерии.
При обследовании врач проведет визуальный осмотр образования и назначит такие обследования, как:
- дермоскопия — исследование нароста под микроскопом;
- цитологическое исследование — с поверхности бородавки берется соскоб и затем изучается в лаборатории;
- гистологическое исследование.
После исследования врач либо примет совместно с пациентом решение об удалении образования, либо предложит наблюдать за развитием — если рисков перерождения опухоли в злокачественную нет.
Любой нарост, если он вызывает даже косметический дискомфорт, лучше удалить.
Немедленно же стоит показаться врачу, если бородавка:
- начала стремительный рост;
- поменяла цвет — на багрово-красный с темными краями;
- на поверхности постоянно появляется гной или кровь;
- трещины и покраснения вокруг нароста болят и вызывают зуд;
- произошло серьезное повреждение тканей опухоли.
Врач назначит обследование и — при необходимости — быстро удалит новообразование.
В первую очередь нужно понять, что вызывает неприятные ощущения в наросте. Если это регулярное трение — устранить его, если повреждение — обработать ранку перекисью водорода и наложить повязку на воспаленное место.
Вылечить его в дальнейшем будет сложнее.
Любые бородавки лучше удалять — пока они небольшие и не доставляют неудобств.
Как можно скорее стоит обратиться к врачу за консультацией и удалением новообразования, если оно:
- кровоточит;
- сильно болит;
- гноится;
- повреждено;
- покрылось трещинками;
- изменило цвет;
- быстро растет.
Также врачи рекомендуют удалять даже маленькие бородавки между пальцами рук, на указательных или больших пальцах — чтобы избежать их травмирования и дальнейшего занесения инфекции.
Пока бородавка не удалена — стоит предпринять ряд мер:
- не травмировать образование;
- избегать трения в месте нароста;
- внимательно следить за состоянием бородавки, чтобы вовремя заметить изменения.
В случае появления трещинок, небольшого повреждения поверхности необходимо как можно скорее обработать рану, сделать содовую ванночку для рук перед сном и плотно перетянуть больное место бинтом.
Если в ранку проникнет инфекция — это может грозить не только серьезным воспалительным процессом в организме, но и перерождением опухоли в злокачественную.
В детстве многие бояться брать в руки лягушек, так как до сих пор существует миф, что бородавки появляются от этих совершенно безобидных земноводных.
На самом деле заразиться папилломавирусом можно только от человека, который является его носителем. Ни от животного, ни тем более от земноводного получить вирус нельзя.
- половым путем;
- через порезы, повреждения на коже;
- бытовым путем — через общие предметы личной гигиены;
- от матери к ребенку во время родов.
Справка. Избежать заражения крайне сложно, так как вирус очень стойкий и легко переноситься. Но он совершенно неопасен, пока у человека сильный иммунитет.
Поэтому лучшая профилактика возникновения бородавок — вести здоровый образ жизни, много гулять, есть свежие фрукты и принимать витамины.
Современная медицина предлагает большое количество способов удаления бородавок на пальцах рук. Все они практически безболезненные и позволяют навсегда забыть о неприятных наростах, вызывающих дискомфорт — как эстетический, так и физический.
Поэтому, если образование болит, покрыто трещинками или воспалено — стоит как можно быстрее показаться врачу и удалить нарост навсегда.
источник
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Прыщи на груди могут надолго испортить настроение. Казалось бы, пубертатный период давно позади, но нет возможности надеть любимое платье с глубоким вырезом, приходится в жаркую погоду отказываться от легких сарафанов. Даже если раздражение и не заметно для окружающих, человек испытывает дискомфорт.
В зависимости от причины, прыщи могут различаться по цветам. Красные в зоне декольте появляются из-за нарушения терморегуляции, вызванной частым ношением одежды из плотной синтетики. Особенно много их у тучных мужчин и женщин, ведущих малоподвижный образ жизни.
Желтые гнойные прыщи чаще всего появляются у диабетиков или у людей с пониженным иммунитетом различного генеза. Им понадобится срочное лечение, иначе у этих пациентов могут развиться осложнения вплоть до сепсиса.
Дерматологи при обилии неокрашенных высыпаний в зоне декольте направляют пациенток к эндокринологу. Некоторые нарушения деятельности эндокринной системы становятся причиной подобных проблем. Нарушается режим синтеза и секреции кожного сала, поддерживающего естественное состояние кожного эпителия. Такое явление нередко наблюдается в период беременности. После родов гормональный фон нормализуется, и высыпания проходят полностью. У детей и взрослых при аллергии на те или иные продукты питания или лекарственные препараты грудь и плечи покрываются сыпью. При приеме антигистаминных препаратов все симптомы проходят.
Самая распространенная причина появления прыщей в зоне декольте — пренебрежение правилами личной гигиены в совокупности с нарушением деятельности тех или иных систем организма. Даже если они проходят сами собой, то с регулярностью вновь появляются на груди и плечах. Это свидетельствует о том, что неполадки в организме не ликвидированы и продолжают воздействовать на человека изнутри.
Дать 100% гарантию того, что сыпь не носит инфекционного характера, никто не сможет. Поэтому без похода к дерматологу не обойтись.
Чаще всего прыщи на сосках образуются у женщин и представлены белыми высыпаниями. У некоторых они то исчезают, то появляются вновь в течение всей жизни. Это физиологическое явление считается абсолютной нормой и не вызывает беспокойства.
Атеромы, так называются эти доброкачественные новообразования, локализуются на околососковых кружках. Их появление связывают с закупоркой желез на бугорках Монтгомери, которые выделяют естественную смазку. Слизистый секрет обеспечивает структурную форму соска и увлажняет близлежащие ткани. Причина недуга заключается чаще всего в гормональном сбое или несоблюдении гигиенических правил. Дисфункция чаще всего возникает в ходе естественного вскармливания ребенка, но и у незамужних женщин может появиться такая проблема.
Прыщи вокруг соска появляются не у подростков, а у зрелых, сформировавшихся людей старше 30-ти лет. Возрастные особенности сопряжены с постепенным отмиранием клеток этой зоны. Мертвые, ороговевшие чешуйки часто забивают поры кожи. Возникает воспалительный процесс, результатом которого являются эти белесые высыпания. Однако самим выдавливать прыщи на соске не следует, есть риск занести вторичную инфекцию. Лучше довериться врачу маммологу для уточнения диагноза, во избежание неприятных последствий. Помимо нарушений внутри организма, их появление могут спровоцировать вирусные и бактериальные инфекции. Такие высыпания с гнойным содержимым зудящие и болезненные.
Хотя прыщи на груди не видны под одеждой, не стоит их игнорировать, иначе раздражение перейдет на открытые участки тела. Если патогенная микрофлора не при чем, высыпания в будущем не появятся при соблюдении некоторых правил. Это, в первую очередь, сбалансированное и разнообразное питание, содержащее необходимые витамины и микроэлементы. Необходимо обогащать рацион свежими овощами и фруктами, крупами из злаков. Отдать предпочтение следует постным сортам рыбы и мяса. По возможности следует отказаться от избыточного потребления «быстрых» углеводов. В осеннее-весенний период могут понадобиться дополнительные витаминные препараты. Ежедневно надо выпивать около 2 литров воды, которая выводит шлаки из организма.
Во-вторых, особое внимание следует обратить на гигиенические процедуры. Гигиена — прежде всего. При подборе косметических моющих средств по уходу за телом необходимо приобретать качественную продукцию в соответствии с типом кожи.
Избавиться от прыщей в домашних условиях поможет жирное дегтярное мыло.
Длительность основной курса лечения — две недели. Дегтярное мыло с 10%-ными примесями березового дегтя — идеального природного антисептика — отличное средство для лечения воспаленных участков. Лечебное растительное составляющее обладает регенерирующим, восстановительным, противовоспалительным и анестезирующим эффектом. Один недостаток — резкий специфический запах. Несмотря на то, что он не сохраняется на коже после умывания, многие представительницы выбирают мыло с другими наполнителями. В качестве альтернативы можно посоветовать детское мыло. Как и дегтярное, оно полезно для кожи при использовании не реже и не чаще 2 раз в сутки в течение двух недель.
Важен правильный выбор дезодорантов. Твердые антиперспиранты зачастую вызывают закупорку протоков потовых и сальных желез. Возникает болезненное раздражение и покраснение подмышками, оно распространяется дальше, образуя высыпания. Белые прыщики небольших размеров довольно многочисленны. Иногда они являются доказательством индивидуальной непереносимости тех или иных ингредиентов парфюмерных и косметических средств, наносимых на тело.
Состояние кожи находится в прямой зависимости от качества одежды. При подборе гардероба, особенно элементов, контактирующих с кожей, преимущество стоит отдать дышащим и впитывающим влагу тканям. Сейчас появились синтетические материалы высокого качества, сходные по свойствам с хлопчатобумажными, с нормальными процессами воздухообмена и терморегуляции.
Одежду необходимо подбирать строго по размеру. Особенно это касается нижнего белья. В зоне груди кожные покровы более нежные. При ношении тесного бюстгальтера образуются неэстетичные красные полоски в местах соприкосновения каркаса изделия и тела. Происходит дистрофия этого локального участка — нарушается его питание. Впоследствии сухость кожи и усиленная выработка пота, особенно в жару, провоцируют образование очагов воспаления. Появляются прыщи под грудью, которые могут переродиться в трофические язвочки, если не предпринимать никаких действий.
Необходима регулярная смена постельного белья и ношение чистой одежды по сезону. Летом меняют чаще, зимой раз в 2 недели. Грязное белье, пропитанное кожным салом и загрязненное частицами эпителия — наиболее подходящая среда для размножения патогенной микрофлоры, вызывающей возникновение прыщей.
Как правило, следование этим простым рекомендациям способно уберечь от них. Однако при регулярном появлении, небольшой болезненности или зуде следует проконсультироваться со специалистом.
Средства народной медицины применяются в основном для очищения и подсушивания кожи. Хорошо зарекомендовали себя настои ромашки и календулы. Заливают 1 столовую ложку высушенного сырья или смеси трав стаканом кипяченой воды и нагревают на водяной бане в течение 15 минут. Охлажденной и процеженной жидкостью обрабатывают прыщи на грудной клетке.
Отвар коры дуба снижает жирность кожи и снимает раздражение. Две столовые ложки заливают стаканом горячей воды и кипятят в течение 30 минут. Проблемные места протирают дважды в день.
Чтобы выбрать наиболее эффективный способ лечения, проходят комплексное обследование. Оно позволит выяснить точную причину заболевания. Необходимо лабораторное обследование, УЗИ желез внутренней секреции и внутренних органов, консультации специалистов. Самолечение и местные средства дадут кратковременный эффект. Будьте внимательны!
Бородавки являются довольно распространённой проблемой. Они представляют собой небольшие наросты на коже, могут быть твёрдыми с ороговевшей коркой или мягкими сосочкообразными. В большинстве случаев бородавки не вызывают дискомфорта и болезненности.
Неприятные ощущения в месте их образования всегда должны вызывать опасение. Такие наросты условно безвредны, но при любых изменениях нужна консультация дерматолога. Есть всего несколько причин, по которым может болеть бородавка, и любая из них не должна остаться без внимания.
Единственной известной причиной образования бородавок является вирус папилломы человека. Если его не удаётся выявить с помощью анализа крови, значит, его клетки не успели распространиться по организму, концентрируясь непосредственно в наросте и вокруг него.
Вирусом можно заразиться контактно-бытовым и половым путём, а также он может передаться от матери ребёнку во время беременности или родов. После заражения начинается инкубационный период, когда заболевание никак себя не проявляет. Он может длиться от нескольких месяцев до нескольких лет.
Бородавки начинают появляться под влиянием сопутствующих факторов:
В обычном состоянии бородавки не болят, не зудят и не вызывают другого дискомфорта. Исключение составляют шипицы или подошвенные бородавки. Их появление всегда сопровождается острой болью во время ходьбы и при надавливании.
Единственным способом избавления от этой проблемы является удаление нароста. Делать это необходимо в медицинском учреждении, народные методы допустимы, только если врач их одобрил.
Если болит образование в другом месте – на кистях рук, на теле или голове, это часто является поводом для беспокойства. Боль при этом может быть постоянной, или возникать во время нажатия. Причинами могут быть трение об одежду, механическое повреждение или перерождение в злокачественное образование.
Если нарост расположен в «неудобном месте» — подмышкой, на шее, на талии и других участках тела, болевые ощущения возникают в результате трения об одежду или если сильно её надавить. Особенно это касается слишком плотных или синтетических тканей. Если при этом не соблюдать гигиену, внутрь образования проникают микроорганизмы вызывающие воспалительный процесс.
В местах, подверженных частому воздействию, удалять бородавки необходимо как можно раньше. Если нет такой возможности или желания, важно уделять больше внимания чистоте и сменить одежду на более просторную. Если устранить причину, боль, скорее всего, прекратится в течение нескольких дней.
Механическое повреждение или химическое воздействие на бородавку может вызывать боль и кровоточивость. Особенно опасны наросты на голове в волосах – об их существовании можно не знать, и легко поцарапать при расчёсывании.
Частое взаимодействие с чистящими средствами, строительными материалами и другими едкими веществами может спровоцировать химический ожог. Если работа связана с использованием таких продуктов, необходимо использовать средства защиты, особенно в местах появления бородавок.
Болезненную бородавку обязательно нужно показать врачу – дерматологу, чтобы он смог определить степень повреждения и назначить местное лечение, а при необходимости – удаление образования.
Это самая опасная причина, по которой может болеть бородавка. Неприятные ощущения могут возникать только при нажатии или быть постоянными. Рак кожи или меланома развивается очень стремительно и почти не поддаётся лечению. Чем раньше проблема будет замечена, тем больше вероятность хорошего исхода.
Однако в этом случае боль является не единственным симптомом. К ней присоединяются и другие:
- Появление на бородавке чёрных точек или полное её почернение;
- Неоднородность окраски нароста;
- Кровоточивость;
- Неровные края;
- Любые изменения образования, появившиеся в короткие сроки.
Обычная бородавка если и увеличивается, то относительно медленно. Быстрые темпы роста и изменение вида нароста всегда говорит о каком-либо патологическом процессе. Даже если озлокачествления не происходит, такой признак может указывать на чрезмерную активизацию вируса папилломы, что также нельзя оставлять без внимания.
Такое явление, как болезненность кожи в месте удаления нароста, не редкость. Это является нормой, если неприятные ощущения длятся несколько дней. Главное – соблюдать рекомендации врачей по уходу за рубцом.
Если боль не проходит больше недели, при этом наблюдается покраснение кожных покровов, нагноение, необходимо обратиться за медицинской помощью. Возможно, в рану попала инфекция или бородавка удалена не полностью.
Очень важно в первые дни после удаления образования любым методом тщательно наблюдать за изменениями на коже в этом месте, при необходимости обрабатывать её какими-либо средствами, назначенными врачом.
Очень важно не заниматься самолечением. После того, как бородавка была повреждена, ни в коем случае нельзя пытаться её удалять самостоятельно. Единственное, что можно сделать – это попытаться снять воспаление и не допустить загрязнения.
Болезненную бородавку в любом случае необходимо удалить для предотвращения возможных последствий. Существует несколько способов, как это можно сделать:
- Медикаментозное лечение;
- Народные методы;
- Радикальное удаление.
Какой именно метод применять в том или ином случае, может определить врач, основываясь на проведённых исследованиях. Народные средства врачи рекомендуют крайне редко и, в основном, по собственной инициативе. Если же возникло желание использовать для лечения такие продукты, одобрение лечащего дерматолога необходимо.
Чаще всего назначают медикаменты, обладающие прижигающим и/или противовирусным действием. Они могут выпускаться в виде мазей, кремов, аэрозолей или пластырей. Предпочтение отдают лекарствам на основе салициловой кислоты и чистотела. Эти вещества лучше других проявили себя в борьбе с бородавками.
Радикальные методы заключаются в удалении нароста в медицинском учреждении при помощи:
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хирургически нарост удаляют в случае наличия каких-либо противопоказаний к другим способам. После механического удаления всегда остаётся рубец. Остальные методы относительно безвредны и чаще всего шрама не оставляют. Хотя этот фактор также зависит от квалификации врача, проводившего процедуру, и послеоперационного ухода за местом, где была бородавка.
В первую очередь, чтобы избежать возможных проблем с бородавками, нужно своевременно их удалять и проходить полное лечение от вируса папилломы, направленное не повышение иммунитета и снижение активности вируса. Полностью излечиться от него невозможно, но можно значительно уменьшить вероятность появления новых наростов.
Чтобы не возникло осложнений с имеющимися бородавками, необходимо:
- Не допускать трения наростов об одежду;
- Не травмировать образования;
- Следить за их изменениями, и своевременно обращаться к врачу;
- Соблюдать личную гигиену;
- Не допускать взаимодействия бородавок с агрессивными веществами.
Если бородавка болит, это всегда признак какого-либо отклонения. Самодиагностика и самолечение в таком случае могут быть не только бесполезными, но и опасными.
Экзема на пальцах рук представляет собой хроническое воспалительное заболевание кожи, встречающееся одинаково и у взрослых, и у детей. Причины его возникновения до сих пор полностью не изучены врачами, что значительно затрудняет процесс борьбы с заболеванием. Экзема пальцев рук плохо поддается лечению и, кроме того, доставляет массу неприятностей тем, кто страдает им.
Возникновение экземы обуславливается множеством негативных факторов установленной и идиопатической этиологии. Среди известных причин этого заболевания выделяют следующие:
- аутоиммунные нарушения, то есть сбои в активности белых кровяных телец и других форменных элементов крови;
- экзема может встречаться у лиц, часто использующих агрессивные химические средства без индивидуальных мер защиты;
- нервно-психические нарушения, а также функциональные отклонения в работе различных систем организма;
- аллергические нарушения;
- наследственная предрасположенность.
Клиническая картина заболевания зависит от того, в какой мере поражена кожа на пальцах рук и между пальцами. Часто признаки заболевания вынуждают больного изменить привычный образ жизни, пересмотреть привычки. К самым распространенным симптомам относят:
- покраснение и сыпь на пальцах;
- прогрессирующее утолщение кожи на руках;
- повышение температуры тела;
- сухость кожи и утрата ею эластичности, появление трещин на поверхности кожи;
- воспалительные заболевания кожи, часто сопровождаемые выделением гноя вследствие попадания через трещины болезнетворных микробов;
- сухая экзема часто приводит к невозможности выполнять привычную работу руками. Ее течение также характеризуется чередованием периодов обострения и ремиссии.
Существует несколько различных способов лечения экземы между пальцами рук – медикаментозные, консервативные, народные. Все они отличаются своей результативностью и проявлением различных побочных явлений.
Основными медикаментозными средствами при лечении экземы на пальце или руках являются мази, содержащие кортикостероидные вещества. Они обладают выраженными противовоспалительными свойствами. При этом мази борются и с сухостью кожи. К ним относят: фторокорт, локоид, элоком. Такое лечение происходит очень долго, иногда несколько месяцев. При упорном течении болезни назначают вещества, подавляющие иммунитет.
Консервативное лечение экземы предусматривает физиотерапевтические процедуры. Благотворно влияет на течение болезни (в стадии ремиссии) мягкое ультрафиолетовое излучение. Снимают негативные симптомы и сеансы психотерапии. Полезны также компрессы с морской солью, применение гипоаллергенных кремов.
Из народных средств в лечении экземы применяют корень репейника, а именно его отвар. Отвар принимают внутрь по трети стакана за полчаса до еды. Из отвара корней лопуха делают ванночки для рук. Полезен также огуречный рассол и сок каланхоэ. Последним пропитывают кусок марли и прикладывают к месту поражения.
Профилактика экземы на руках является предупреждением заболевания и состоит в соблюдении следующих правил:
- избегание раздражающих синтетических моющих средств, предпочитая мягкие, с нейтральным запахом;
- контроль за состоянием печени, желудка, почек;
- коррекция эмоциональных нарушений;
- рациональное питание с отказом от острых, соленых блюд, крепких алкогольных напитков.
источник
Папилломы могут появиться на любом участке тела, их происхождение связано с вирусом, который попадает в ранки и начинает активно размножаться в слое эпидермиса. Доброкачественные новообразования неопасны для человека, пока их внешний вид не меняется, пока они не начинают стремительно увеличиваться в размерах. Врачи рекомендуют начинать волноваться тогда, когда бородавка воспалилась. Подобный процесс приводит к структурным изменениям, которые нередко становятся причинами малигнизации.
Существует более тридцати видов папиллом, самыми распространенными считаются шесть:
- Вульгарные (обыкновенные) папилломы возвышаются над кожей, они имеют круглую форму и четкие границы. Чаще всего появляются такие наросты на руке, реже на других частях тела.
- Подошвенные бородавки – плоские бляшки, желтого или серого цвета. Они имеют плотную структуру, формируются исключительно на стопах, их рост сопровождается сильными болезненными ощущениями.
- Плоские юношеские папилломы встречаются только у подростков. Внешне они похожи на бляшки разных размеров, которые слегка возвышаются над эпидермисом. Чаще всего появляются на месте травмирования кожи, на наружной стороне кисти.
- Акрохорды – наросты, похожие на шишки. Со временем они вытягиваются, приобретая форму нитей. На ощупь мягкие, эластичные, по цвету желтоватые. Появляются у пожилых людей на лице, на шее, на веках.
- Кондиломы – остроконечные бородавки, наросты розового цвета, растут на слизистых половых органах, могут появиться и в ротовой полости. Сначала формируется один элемент, потом вокруг него разрастается целая колония по виду похожая на соцветия цветной капусты.
- Себорейный кератоз (старческие бородавки). Это единственный вид папиллом, который не связан с инфицированием вируса. Они формируются из-за разрастания рогового слоя кожи. Сначала на месте будущей бородавки появляется пятно желто-коричневого цвета. Оно не выступает над кожей. Потом в его центре формируется узелок, он постепенно превращается в твердый пузырек с неровными краями. Со временем папиллома темнеет и покрывается чешуйками. Структура становится плотной.
При хорошем иммунитете любые виды папиллом самостоятельно исчезают через несколько месяцев.
Воспалиться бородавка может по разным причинам. Чаще всего это происходит из-за травмирования нароста или при наличии длительных неблагоприятных воздействий. Вот самые основные факторы-провокаторы:
- постоянное трение новообразования о белье и одежду;
- постоянное давление на нарост (ношение тесной обуви);
- повреждение целостности папилломы в процессе бритья, эпиляции, расчесывания;
- воздействие средств бытовой химии.
В редких случаях воспалительный процесс внутри папиллом начинается после нервного потрясения, воздействия череды сильных стрессов, приема гормональных средств.
Чаще всего воспаляются вульгарные бородавки, расположенные на руках, подошвенные папилломы. Появление характерных симптомов должно заставить человека обратиться к врачу. Неправильное лечение может привести к распространению вируса и появлению других очагов поражения кожи.
Понять, что папиллома воспалилась, несложно. Кожа вокруг нее краснеет и отекает, сама бородавка меняется в цвете, она чернеет, вместе с этим появляется ощущение жжения и болезненности. Со временем к подобным явлениям присоединяется зуд и неприятный запах. Он формируется после появления гноя, который выходит при нажатии на болезненный участок. Повреждение целостности верхнего покрова нароста может спровоцировать кровотечение.
Воспаление папилломы может сопровождаться симптомами общего недомогания: ухудшением самочувствия, появлением слабости в теле, незначительным повышением температуры.
Воспалительный процесс приводит к нарушению целостности новообразования. Любая, даже маленькая трещинка становится открытыми воротами для проникновения бактерий. В результате в ранки проникают патогенные микроорганизмы, провоцирующие развитие гнойного процесса. В случае, если повреждена подошвенная бородавка, есть риск присоединения грибковой инфекции.
Воспаленная бородавка способна трансформироваться в гнойную язву, которая при отсутствии лечения непременно будет разрастаться и захватывать соседнюю часть здорового эпидермиса.
При незначительном повреждении папилломы, при отсутствии кровоточивости и болезненности, необходимо постараться устранить причину воспаления (поменять белье, обувь, убрать на время бытовую химию). Если через несколько дней улучшение не наступит, нужно идти к врачу.
При обнаружении воспалительного процесса нельзя пытаться лечить бородавку самостоятельно: прижигать наросты, удалять их. Единственное, что можно сделать – обработать воспаленный участок антисептиком и прикрыть его пластырем. После этого стоит отбросить все дела и записаться на прием к дерматологу.
Существует два способа решения проблемы:
- лечение воспаленной бородавки при помощи местных противовоспалительных средств;
- удаление нароста.
Случается, что папиллома, почернев, может отвалиться и сама. Но рисковать не стоит. Иногда, описываемые процессы сопровождают перерождение доброкачественного образования в злокачественное. А это очень опасное явление.
Для предотвращения худших сценариев важно вовремя обращаться за медицинской помощью и проводить диагностические обследования. Для исключения начала малигнизации нужно пройти дерматоскопию, сделать биопсию поврежденного участка, сдать анализ крови для проведения ПЦР (оно позволит выявить штамм вируса). Только после получения всех результатов врач сможет выбрать способ лечения.
Практика показывает, что удаление воспаленной бородавки – лучшее решение. Существует несколько радикальных методик. Это лазерная коагуляция, прижигание током, криодеструкция. Выбор варианта удаления зависит от многих факторов: месторасположения, площади и глубины имеющихся повреждений.
После удаления бородавки место, где был воспаленный нарост, необходимо ежедневно обрабатывать гидрокортизоновой мазью. Важно постараться предотвратить попадание на ранку солнечных лучей, нельзя самостоятельно отдирать корочку — под ней формируются естественные процессы заживления кожи. Их нарушение приводит к формированию шрамов.
Для снижения активности вируса больному после удаления папилломы может быть назначен прием противовирусных препаратов и иммуномодуляторов.
В том случае, если воспаленная бородавка отпала сама, ранку нужно обработать перекисью водорода, потом сверху прикрыть ее пластырем или бинтом. Отпавшую часть важно сохранить и отдать врачу для проведения гистологии.
При росте бородавки внутри нее формируются сосуды, которые обеспечивают питание клеткам папилломы. Больше всего сосудов у наростов, расположенных на шее, в паховой области, в складках между пальцами рук. Кровотечение может возникнуть только при сильном повреждении целостности поверхности, так как сверху сосуды защищены толстым слоем ороговевшей кожи. В том случае, если оно все же началось, необходимо действовать немедленно:
- Бородавка сначала обрабатывается любым антисептиком.
- В руки берется ватный тампон или марлевая салфетка.
- Ими крепко прижимается кровоточащий участок.
Когда кровотечение остановится, бородавку можно обработать перекисью. Если при этом нарост сильно болит, нужно принять обезболивающее средство и идти к врачу.
Прогнозы зависят от результатов гистологического исследования. Если воспалилось доброкачественное новообразование, его удаление позволит раз и навсегда решить проблему. Если биопсия позволила выявить процессы перерождения, прогнозы будут зависеть от стадии развития злокачественного новообразования. При первой и второй стадии они благоприятные в 85% случаев, при третьей стадии в 50%.
источник
Бородавка покраснела — это важнейший симптом осложнения патологии, вызванной вирусом папилломы человека. И если в большинстве своем вирус становится причиной доброкачественных образований, любые осложнения могут привести к перерождению. Быстрая и правильная реакция больного на развитие осложнений — залог скорейшего выздоровления, возвращение эстетичного внешнего вида и профилактика развития новых образований. Такой сценарий возможен, если бородавка покраснела, а больной немедленно обратился к врачу и строго выполняет все предписания. Самостоятельное лечение заболевания при появлении первых признаков осложнения недопустимо.
Прежде чем начать терапию, необходимо установить факторы-провокаторы развития осложнения и прекратить их пагубное воздействие на организм.
Основными причинами, почему бородавка покраснела, являются:
- механическое раздражение тканей от соприкосновения с одеждой, обувью, если образование разрастается в складках кожи;
- механическое повреждение бородавки, как в быту, так и при попытке удаления образования нетрадиционными методами;
- химический ожог тканей при работе с агрессивными составами (может произойти как случайно, так и при целенаправленном воздействии на нарост с целью её деструкции);
Когда бородавка покраснела и к тому же надулась, вопрос, что делать, нельзя оставлять нерешенным, так как высока вероятность онкотрансформации заболевания. Спровоцировать перерождение могут описанные выше причины, но бывает и самопроизвольное перерождение бородавок онкогенной группы.
Покраснение тела бородавки или кожи вокруг также возможно на начальном этапе воспалительных процессов в тканях. Причиной таких сценариев могут стать микротравмы или неполное удаление образования.
Покраснение бородавки является как самодостаточным осложнением, так и признаком развития более опасных состояний. Самым критичным из таких осложнений считается перерождение в злокачественное образование бородавки, которая покраснела. Такие структуры потребуют консультации онколога и хирургического вмешательства.
Что делать, когда покраснела бородавка, зависит от степени поражения тканей. Чем раньше обнаружено нарушение, тем легче доктору установить причины и убрать осложнение.
Симптомами-предшественниками покраснения являются:
- увеличение бородавки в размерах;
- изменение контура бородавки;
- болезненность самого нароста и кожи вокруг;
- ощущение зуда или жжения.
Часто покраснение нароста пациент обнаруживает вместе с небольшой кровоточивостью. Как правило, этому предшествовал незначительный зуд бородавки с последующим расчесыванием нароста. При этом до появления первых капелек крови больной даже не подозревает, что зуд может являться аномальным состоянием.
Когда начинают появляться бородавки, это говорит о нарушении работы иммунной системы организма пациента. Но всё же подобный диагноз не так устрашает, как дальнейшие осложнения, ведь сами образования носят доброкачественный характер.
Когда покраснела бородавка, что делать в первую очередь — так это попытаться выявить и устранить причину осложнения. Так, если покраснение вызвано трением нароста об одежду, следует оградить бородавку от такого воздействия. Затем можно подождать некоторое время (не более суток). Если покраснение не пройдет, необходимо срочно обратиться к врачу.
Когда осложнение вызвано повреждением бородавки, посетить доктора следует немедленно. Малигнизацию или другие причины осложнения можно выявить только в лабораторных условиях.
Лечение бородавки, которая покраснела, проводится в двух направлениях: внешнем (процедурное удаление) и внутреннем (медикаментозное купирование вируса). Терапия проводится параллельно и назначается исключительно врачом.
Прежде чем назначить удаление нароста, врач установит возможные причины покраснения и порекомендует методы их нивелирования. Если в течение 3 дней после этого краснота ушла, процедурное удаление будет носить рекомендательный характер. А вот когда бородавка покраснела и надулась, лучше сделать полное удаление нароста.
Разработано несколько методик деструкции бородавки, которая покраснела:
- Радионож удаляет любые виды бородавок в считанные минуты, действует безболезненно. Технология радиоволновой деструкции не предусматривает непосредственного контакта инструмента с кожей, а поэтому минимизирует риск инфицирования ранки в ходе процедуры. Удаление бородавки, которая покраснела, с помощью радионожа обойдется в 3000 рублей, 1300 гривен и даже больше, но если бородавка появилась на видимых участках тела, экономить не стоит, так как после процедуры не останется рубцов. Смотрите, как проводится радиоволновое удаление бородавок.
- Лазер выжигает нарост слой за слоем, при этом риск появления на этом же месте новых наростов в будущем минимален. Процедура безболезненна и не оставляет после себя шрамы, удаление одной бородавки обойдется до 2900 рублей, 1200 гривен.
- Жидкий азот охлаждает патогенные ткани до их полной деструкции. После обморожения бородавка чернеет, а затем отпадает. Данный метод применяется даже по отношению к наростам с глубоким корнем. Деструкция достаточно болезненна, но минимизирует риск рецидива. Процедура доступна в цене — от 900 рублей, 300 гривен.
- Электроток как инструмент деструкции покрасневшей бородавки морально устарел. Электрокоагуляция действительно уберет любые бородавки, но сама процедура достаточно болезненна, а после может остаться шрам, реабилитация также потребует больше времени. Актуальной процедуру делает её низкая стоимость: удаление одной бородавки обойдется от 300 до 900 рублей и от 40 до 300 гривен.
- Традиционная хирургия применяется во всех случаях, когда причиной того, почему бородавка покраснела, является онкотрансформация образования. Иссеченные ткани передаются на обследование, а больной продолжает лечение у онколога. Цена операции рассчитывается индивидуально в каждом отдельном случае.
Метод деструкции подбирается в зависимости от состояния здоровья самого пациента, но также и от его личных предпочтений и возможностей обеспечить должный послеоперационный уход.
На фото препараты, если покраснела бородавка
Для купирования вируса папилломы человека применяются:
- Препараты с ярко выраженной противовирусной функцией — Гропринозин, Амизон, Нормомед. Отдельные средства имеют ряд противопоказаний, поэтому применять их следует только после консультации с доктором. Курс противовирусной терапии обойдется от 500 рублей, 130 гривен.
- Средства стимулирования работы иммунной системы человека — Циклоферон или его аналоги Амиксин, Аллокин-Альфа. Упаковка Циклоферона из 10 таблеток стоит 195 рублей, 118 гривен.
- Препараты, дополняющие работу защитной системы организма — Виферон или его аналоги Интерферон (синтетический), Генферон. Виферон обойдется в 300 рублей, 200 гривен.
В зависимости от места расположения покрасневшей бородавки медикаменты могут прописываться в виде таблеток, суппозиториев, мазей. Комплекс лекарств назначается врачом индивидуально. А прием будет длиться, пока кожа не вернет гладкость.
Основной мерой профилактики покраснения бородавки является избегание причин осложнений. Для этого нужно:
- носить свободную одежду и мягкую обувь;
- бережно относиться к существующим наростам, избегать их травмирования;
- если бородавками покрыто тело, после душа стараться не растирать полотенцем проблемный участок;
- не заниматься самолечением;
- не находиться подолгу на солнце или в солярии;
- посещать дерматолога для своевременного обнаружения трансформации.
Если на коже уже есть образования, их лучше всего удалять до того, как покраснеет бородавка. Удаление может проводиться медикаментозными средствами или аппаратными. Применение народных средств допустимо только с разрешения врача.
А вот когда бородавку, которая покраснела, удалили, следует соблюдать меры профилактики, предотвращающие развитие новых образований:
- защита иммунитета, своевременное лечение заболеваний;
- правильное питание;
- отказ от курения, употребления спиртных напитков;
- обработка всех ран и царапин, лечение хронических заболеваний;
- соблюдение правил личной гигиены;
- умеренные физические нагрузки и прогулки на свежем воздухе.
Что делать, если покраснела бородавка, — острый вопрос для многих носителей вируса папилломы человека. Такое осложнение возможно по многим причинам, установить которые способен врач. Действенным методом борьбы с осложнением, когда бородавка покраснела, является её полное удаление и борьба с вирусом с помощью медицинских препаратов. А если подобное осложнение ещё не развилось, лучше все силы направить не только на профилактику покраснения, но и бородавок в целом.
Городской кожно-венерологический диспансер СПб
источник
Зуд, болевые и дискомфортные ощущения, покраснение – это все говорит о том, что бородавка воспалилась. Причин этому может быть множество. Оставлять воспалительный процесс без внимания категорически не рекомендуется, так как это может привести к серьезным осложнениям. С воспалением бородавок сталкивались многие люди. Это не грозит здоровью, если своевременно принять необходимые меры.
Травма бородавки – это основная причина ее воспаления (она может опухнуть, потемнеть, болеть)
Если бородавка опухла и покраснела, а также участок с наростом начал болеть, это говорит о развитии воспалительного процесса. Воспаление может произойти по разным причинам, но самой распространенной из них является наличие инфекции.
Болезнетворные микроорганизмы попадают в кожу при любых микротравмах. Любое травмирование бородавки может привести к дальнейшему ее инфицированию. Самым ярким симптомом, свидетельствующим о наличии инфекции, говорит появление гнойного содержимого.
При повреждении верхнего слоя эпидермиса в пострадавший участок начинают проникать бактерии. Вследствие этого на наросте появляется краснота, он становится болезненным при пальпации. Зачастую именно так воспаляются папилломы подмышкой.
В этом случае рана нуждается в регулярной обработке антисептическими средствами. Если своевременно не начать лечение, гной может попасть в кровь, что приведет к серьезным осложнениям. Если появляются симптомы общей интоксикации, это говорит о том, что гнойное содержимое попало в кровоток.
Воспалившиеся бородавчатые бугры на лице зачастую появляются по причине микротравм, особенно у мужчин при неосторожном бритье. Для предотвращения инфицирования рекомендуется протирать бородавки после каждого бритья, даже если видимые микротравмы отсутствуют.
Механические повреждения не всегда способствуют распространению инфекции, при этом они способны вызывать воспаление бородавки. Повреждение может возникнуть вследствие удара, расчесывания, натирания одеждой. Наиболее подвержены микротравмам те наросты, которые локализованы на стопах, ладонях и шее.
Кроме этого, бородавки могут воспаляться по следующим причинам:
- Контакты с бытовой химией и прочими химическими веществами.
- Наличие воспалительных и инфекционных процессов в организме (например, заболеваний печени).
- Контакт с ядохимикатами, которые попали в организм.
- Нарушения в эндокринной системе, в том числе заболевания щитовидной железы.
- Сбои в гормональном статусе.
- Снижение защитных функций организма по причине частых стрессов, несбалансированного питания и вредных привычек.
- Период беременности и лактации.
- Чрезмерное пребывание под прямыми солнечными лучами, частое посещение солярия.
- Употребление большого количества алкогольных напитков.
- Перерождение в онкологическое новообразование.
- Физическое или умственное истощение. Истощенный организм становится гораздо более восприимчивым ко всем видам воспалений и инфекций.
Бородавки могут воспаляться по многим причинам. При обнаружении любых изменений нароста необходимо обратиться к врачу для проведения диагностических мер. Воспаление бородавки может говорить о многих нарушениях в организме, в том числе и о начале онкологического процесса. Своевременное обращение к специалисту поможет точно установить причину и подобрать соответствующее лечение.
Длительное пребывание на солнце может стать одной из причин воспаления
Восстановление кожи после удаления бородавки может занять от нескольких дней до нескольких месяцев. Это зависит от способа удаления нароста, а также от его размеров. Если бородавка охватила большой участок кожи, заживление происходит гораздо медленнее.
Чтобы рана после удаления бородавки не воспалилась, необходимо соблюдать правила послеоперационного ухода. Воспалиться рана может по следующим причинам:
- Длительное пребывание под прямыми солнечными лучами, а также загар в солярии. После удаления бородавки необходимо прикрывать пострадавший участок кожи, чтобы солнечные лучи на него не попадали.
- Механическое повреждение. Царапание, чесание и трение способны привести к серьезному воспалению раны.
- Намокание раны.
- Самостоятельное удаление от раны корочки в процессе заживления.
- Несоблюдение правил личной гигиены.
После удаления бородавки необходимо внимательно следить за состоянием раны до полного ее заживления. Рана должна периодически обрабатываться антисептическим средством, чтобы избежать инфицирования.
Если воспаление раны все же произошло, подобрать необходимое лечение сможет только врач. Специалист назначит необходимые препараты, а также схему их применения.
Многих людей интересует, что делать, если воспалилась бородавка. При обнаружении воспалительного процесса строго запрещается заниматься самолечением и пытаться удалить нарост. В первую очередь стоит обратить внимание на сопутствующие симптомы. Симптоматика воспаления бородавки может быть следующей:
- Появление зуда и жжения.
- Изменения контура бородавки, появление неровностей.
- Появление кровоточивости.
- Увеличение размеров нароста.
- Изменение оттенка бородавки.
Если воспаление незначительное, произошло по причине натирания одеждой, то необходимо устранить провоцирующий фактор и периодически протирать бородавку антисептическим средством. Это поможет снизить вероятность инфицирования.
Если нарост сильно увеличился в размерах, появилась боль и дискомфортные ощущения, это может говорить о перерождении нароста в онкологическое новообразование.
При появлении симптомов воспаления бородавки необходимо провести полное обследование, чтобы исключить наличие онкологического процесса.
Для обследования на рак применяют следующие меры диагностики:
- Гистологическое исследование. Является самым информативным и позволяет получить точный результат. Ткани нароста внимательно изучаются под микроскопом, что позволяет увидеть онкологический процесс даже на ранней стадии, когда остальные способы диагностики не могут дать точного заключения.
- Эпилюминесцентная микроскопия. Является дополнительной методикой в диагностике онкологического процесса. Позволяет увеличить изображение нароста до 40 раз. Исследование позволяет внимательно изучить структуру образования, его границы и размер.
- Компьютерная диагностика. Изображение нароста оценивается по всем параметрам при помощи компьютера. Это позволяет точно сказать, является бородавка опасной, или нет.
Кроме этого, для диагностики онкологических процессов необходимы лабораторные исследования, а именно — общий и биохимический анализы крови.
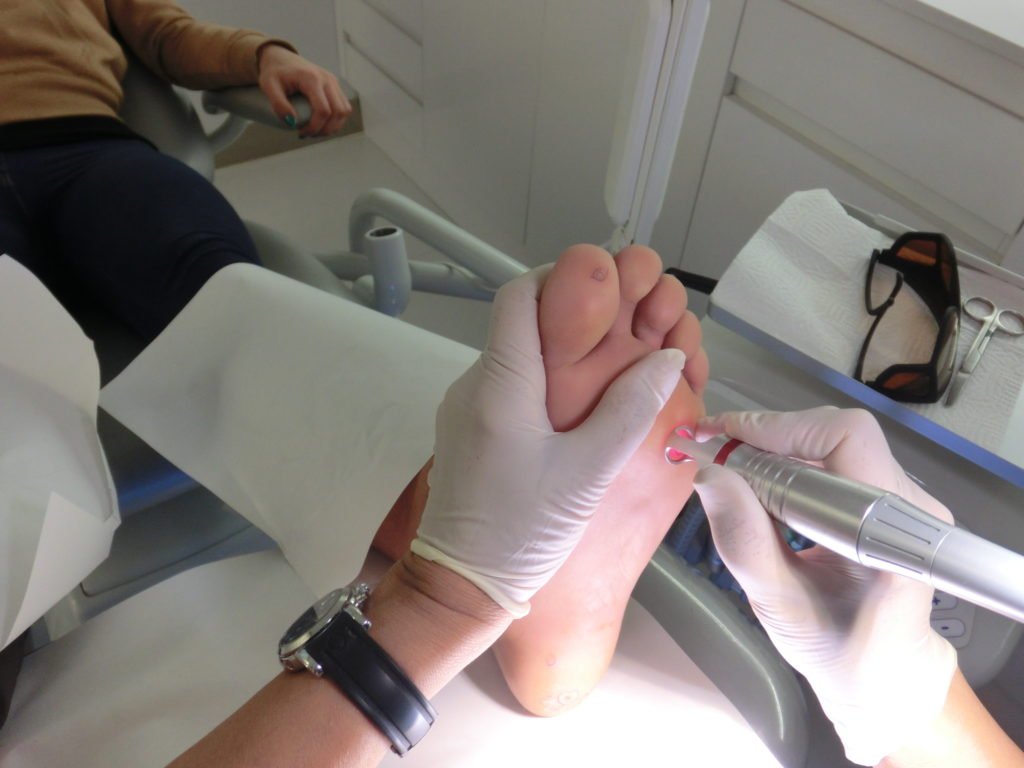
Эффективные способы сведения бородавок те, что в поликлинике предложит дерматолог: с помощью лазера, жидкого азота, электрокоагуляции
Если бородавка воспалилась и болит, в большинстве случаев специалисты рекомендуют ее удаление. Для этого используются лазерные методики, криодеструкция, применение радиоволн и хирургическое иссечение скальпелем в особо тяжелых случаях.
Иногда особого лечения не требуется. Если бородавка не покраснела и не увеличилась в размерах, то воспалительный процесс может пройти самостоятельно. Главное — наносить на пострадавший участок антисептический раствор, чтобы избежать инфицирования.
Лечение бородавок должно быть комплексным. Кроме удаления нароста, применяются медикаментозные препараты, направленные на стимулирование защитных функций организма. Иммуностимуляторы позволяют избежать осложнений и ускорить процесс восстановления. После удаления бородавки необходимо внимательно следить за состоянием раны, чтобы избежать ее воспаления.
Лечение бородавок состоит из 2 этапов, каждый из которых может быть применен в отдельности.
- Медикаментозная терапия. В настоящее время существует множество препаратов, предназначенных для лечения бородавок. Они выпускаются в форме спрея, крема или таблеток. Такие средства помогут снять воспаление, если серьезные патологические процессы в бородавке отсутствуют. Длительное применение медикаментозных средств способно привести к полному выжиганию бородавки, что позволит отказаться от радикальных методик. Правильно подобрать препараты сможет только специалист. Бесконтрольная медикаментозная терапия способна значительно усугубить воспалительный процесс.
- Радикальные методы. Радикальные способы лечения бородавок подразумевают полное их иссечение. Способ удаления должен подбираться совместно с врачом, так как предварительно должен быть точно установлен тип бородавки. Самым щадящим способом является удаление нароста при помощи лазера. Он практически не имеет противопоказаний и легко переносится пациентами.
Бородавки редко приводят к развитию серьезных проблем со здоровьем, но в некоторых случаях воспаление нароста может быть первым симптомом его перерождения в злокачественное новообразование.
источник
Бородавки – крайне неприятная в эстетическом плане проблема. Если же подобный нарост начинает воспаляться и опухать, при этом доставляя физический дискомфорт, это вызывает ещё больше опасений и не может остаться без внимания. Причины такого явления могут быть разными, но в любом случае, если бородавка видоизменилась, следует обратиться к дерматологу. Только специалист сможет определить, насколько опасно изменение нароста в каждом конкретном случае, и поможет устранить проблему без последствий.
Бородавки и папилломы представляют собой наросты на коже и слизистых оболочках. Они могут быть мягкими сосочкообразными на тонкой ножке или плоскими и покрытыми твёрдой коркой. Их появление провоцирует вирус папилломы человека (ВПЧ), имеющий множество штаммов, и некоторые из них могут вызывать рак.
У папилломовируса длительный инкубационный период – он может вообще не проявиться в течение всей жизни. Наросты же появляются при наличии сопутствующих факторов:
- Снижение иммунитета;
- Несоблюдение гигиены;
- Стрессы и депрессивные состояния;
- Частые прямые контакты с бородавками других людей.
Чаще всего эти наросты неопасны. Однако даже если они не доставляют особенных неудобств, желательно обратиться к специалисту, и пройти курс лечения от ВПЧ. Излечить вирус полностью нельзя, но можно предотвратить появление новых образований и других возможных последствий.
Если бородавка опухла, вокруг неё наблюдается покраснение, причиной этому могут быть следующие факторы:
- Трение об одежду. Нарост, расположенный подмышкой, в паховой области, на шее и в других «неудобных» местах, часто подвергается постоянному давлению и раздражению. Такие образования желательно удалять до появления признаков воспаления. Либо нужно максимально снизить этот фактор – носить более свободную одежду и не допускать её тесного взаимодействия с бородавкой.
- Механическое повреждение. Нарост может быть случайно повреждён и вздуться. Особенно это касается образований на руках, ногах и в волосах. Очень высок риск повредить бородавку во время расчёсывания, работы с инструментом, кухонными приборами.
- Химический ожог. Как и сама кожа человека, наросты на ней плохо переносят взаимодействие с различными бытовыми химикатами и другими агрессивными веществами.
- Народные методы удаления. Самолечение бородавочных образований может привести к различного рода воспалениям – не всегда подручные средства способны устранить проблему. Особенно не рекомендуется удалять наросты, перевязывая их ниткой, или с помощью агрессивных средств.
- Воздействие солнечных лучей. Ультрафиолетовое излучение может вызвать изменение бородавочных наростов и, как следствие, воспалительные процессы внутри них.
- Перерождение в онкологию. Это довольно редкое явление, однако нужно всегда помнить о такой опасности. Если покраснела бородавка, или она опухла, болит, изменила форму, кровоточит, на ней появились чёрные вкрапления, нужно срочно обращаться в специализированное учреждение для обследования. Особенно опасно состояние, когда нет видимых причин для воспаления.
При обнаружении воспалительного процесса в наросте ни в коем случае нельзя удалять его самостоятельно, а также пытаться прижечь или вылечить. Единственное, что можно сделать – это обеззаразить и попытаться снять воспаление специальными мазями. Важно обратить внимание на сопутствующие симптомы:
- Болезненность;
- Увеличение в размерах;
- Кровоточивость;
- Изменение пигментации (особенно должна насторожить чёрная окраска);
- Зуд, жжение;
- Неровный контур.
Если присутствует хотя бы один из этих признаков, необходимо обратиться к дерматологу в кратчайшие сроки, так как это свидетельствует о серьёзном патологическом процессе.
В случае если повреждение бородавки незначительно, и произошло оно вследствие натирания, нужно устранить причину. Если в течение нескольких дней улучшения нет, также необходимо проконсультироваться с врачом.
Лечение в большинстве случаев одно – удаление нароста. Однако когда образование воспалено, делать это самостоятельно строго не рекомендуется. Случается, что образования самоизлечиваются – чернеют и отваливаются. Ждать этого, если бородавки вздулись и покраснели, не стоит.
Терапия при бородавках (неважно, воспалены они или нет) всегда должна быть комплексной. Для снижения активности вируса назначают противовирусные средства и иммуномодуляторы. Желательно удалять даже неопасные наросты, так как в них сосредоточены клетки ВПЧ. Избавиться от бородавок можно медикаментозно или радикально в условиях стационара.
Средства от бородавок выпускаются в виде мазей, кремов, спреев и пластырей. Наиболее эффективны препараты на основе салициловой кислоты и чистотела. Использование медикаментов в течение 1 – 2 недель приводит к полному выжиганию нароста. Важно не повредить здоровые ткани вокруг. Однако если воспалилась бородавка, такие методы могут быть опасны.
Возможность применения местных средств сможет определить доктор при визуальном осмотре. Чаще всего в подобных случаях принимают решение об оперативном способе. Этот вариант наиболее оправдан, так как значительно снижает вероятность распространения воспаления и ухудшения ситуации.
В настоящее время любые наросты на коже можно удалить несколькими способами:
- Лазер. Безболезненная процедура, во время которой нет прямого контакта с кожей. После неё не остаётся шрамов и рубцов. При правильных действиях врача нарост удаляется полностью, а восстановление длится 1 – 2 дня.
- Радиоволны. Метод схож с лазерным, только в этом случае применяется воздействие радиоволнами.
- Криодеструкция. Это прижигание бородавки жидким азотом. Технология позволяет избавиться от нароста за один или несколько сеансов в зависимости от размера образования. Метод не нов, и зарекомендовал себя многолетним опытом.
- Электрокоагуляция. Нарост удаляют под воздействием высоких температур с помощью электрода. Этот метод не выжигает бородавку, а умертвляет её клетки. После процедуры образование сохнет, чернеет и отпадает самостоятельно.
- Хирургический метод. Имеет множество негативных моментов – это хоть и небольшая, но всё-таки операция. Есть небольшой риск инфицирования кожи во время процедуры, а заживление происходит в течение 1 – 2 недель. На рану накладывают косметический шов.
Какой из методов будет применяться, в большей степени зависит от финансовых возможностей. Чем более безболезненна процедура, тем выше её стоимость.
После удаления бородавки любым способом необходимо соблюдать указания врача. Обычно рекомендации в послеоперационном периоде следующие:
- Мазать место удаления гидрокортизоновой мазью – не следует использовать другие средства, не оговоренные врачом;
- Не допускать попадание солнечных лучей на ранку;
- Не отковыривать образовавшуюся на месте бородавки корочку – может начаться воспаление или останется шрам;
- Желательно заклеить очищенную область пластырем, чтобы случайно не повредить её;
- Не допускать длительного контакта с водой – нужно, чтобы ранка подсохла;
Случается, что при снижении активности вируса папилломы наросты погибают и отпадают. Если этот процесс сопровождается покраснением вокруг образования, его вздутием и болезненностью, возможно отмирание спровоцировал какой-то внешний фактор.
Если образование отпало само или вследствие повреждения, необходимо:
- Помазать образовавшуюся ранку перекисью водорода или другим антисептиком;
- Заклеить это место пластырем или обвязать бинтом;
- Отпавшую часть бородавки сохранить для проведения гистологического анализа;
- Обратиться к дерматологу за консультацией.
Если соблюдать несколько простых правил, вероятность возникновения осложнений при ВПЧ сводится к минимуму:
- Бородавки, расположенные в местах постоянного трения, необходимо удалять как можно раньше;
- Ни в коем случае нельзя удалять наросты самостоятельно без предварительной консультации с врачом;
- Не допускать повреждения бородавок и воздействия на них химикатов;
- Стараться избегать стрессов;
- Поддерживать иммунитет, вести здоровый образ жизни;
- Соблюдать личную гигиену;
- Избегать частого контакта с заражённой поверхностью любых бородавок – и своих, и чужих;
- Пользоваться отдельным полотенцем, не носить чужую обувь и одежду.
Если нет возможности удалить бородавки клинически, необходимо постоянно наблюдать за ними, следить за изменениями их цвета и формы. Случается одновременное заражение несколькими штаммами вируса папилломы. Поэтому если анализ крови выявил неопасный его тип, это не значит, что нарост не может переродиться в рак – возможно, он вызван другой разновидностью.
источник