Гной в легких: причины появления, симптомы, проведение диагностических исследований, лечение, восстановление после болезни и профилактические меры
Плеврит (гной в легких) — это наиболее опасное и распространенное заболевание. В 15 % случаев после этого недуга появляются осложнения. На практике патологию как самостоятельную и отдельную болезнь можно встретить довольно редко. Чаще всего она возникает в результате перенесения тяжелых осложнений. При первых подозрениях на появление этого симптома необходимо сразу же обратиться за квалифицированной медицинской помощью в клинику.
Следует разобраться, что собой представляет данное заболевание и в результате чего оно появляется. Плевритом называют воспалительный процесс, который образуется на окружающих легкое оболочках. Развивается сама болезнь очень индивидуально. Инфекционные процессы, сопровождающиеся образованием гноя в легких, бывают разнообразными по своей этиологии.
Если воспаление носит экссудативный характер, то между плевральными лепестками накапливается некоторое количество жидкости. В медицине такое заболевание называют эмпиемой плевры. Если жидкость отсутствует, то на поверхности начинает откладываться фибрин (белок). В некоторых случаях скопление гноя наблюдается между лепестковыми полостями органа. Существуют и другие патологии, для которых характерно наличие инфекционных образований. В первую очередь, это гангрена или абсцесс легкого, которые носят одно общее название — острое легочное нагноение. Они относятся к довольно тяжелым и могут повлечь за собой опасные последствия, например, распад легочной ткани, а это уже опасно для человеческой жизни. Наиболее часто такая болезнь пробуждается из-за стафилококка золотистого, но также в качестве возбудителя могут выступать и другие микроорганизмы и энтеробактерии.
Причины гноя в легких, как и последствия, бывают разные:
- если в организм человека попали патогенные инородные тела;
- воспаление легких, которые были получены в результате образования анаэробов или стафилококка;
- крохотные организмы, которые попали к человеку гематогенным путем или в результате перенесенного простатита, а также наличие фурункула на верхней губе.
Возбудителем гангрены является гнилостная инфекция, которая проникает в организм бронхогенным путем. По каким же причинам развивается гангрена:
- в случае острой пневмании;
- при бронхоэктазах;
- если имеется опухоль;
- наличие в бронхах инородных тел;
- раны на легком.
Первоначально болезнь появляется в виде некроза паренхимы легкого. В дальнейшем от того, какой вид микробной флоры был занесен, зависит, произойдет ли отсоединение некротической части, или же разовьется расплавление гноя и серьезное гноение легкого.
Основными признаками такой болезни являются: сильные боли, ощущение тяжести, недомогания в боку, тяжелое дыхание. У заболевшего появляется кашель и одышка, температура тела выше нормы, больного не покидает ощущение слабости. Когда гноя становится все больше, боли потихоньку стихают. Если имеется кашель, то он, как правило, сухой. При рецидиве данной болезни, которая развилась в результате осложнения воспаления, появляется обильная грязная мокрота совместно с гноем. Бывает такое, что кашель становится просто невыносимым, и доходит даже до приступов, особенно в ночное время. Температура тела может повысится свыше 39 градусов, что очень опасно для жизни. Она может держаться, не спадая, или подниматься через какое то время. Помимо этого, учащается и пульс человека. Происходит это по причине того, что гной интоксицируется и вместе с этим сердце сдвигается в сторону.
Если человеку вовремя не оказать квалифицированную помощь, гной может перейти и на полость плевры. Наряду с этим в ней скапливается также и воздух. В результате этого у заболевшего начинается одышка и острая боль. Когда болезнь переходит с запущенную стадию, на легком начинают образовываться рубцы и развиваться бронхоэкстаз. Воспаления начинают регулярно повторяться и периодически серьезно обостряться.
Диагностика начинается с зрительного осмотра, грудная клетка прослушивается и простукивается, собирается анамнез, впрочем поставить истинный диагноз лишь на основании претензий больного не получится. Для уточнения нужны лабораторные и инструментальные изучения. Как правило, для диагностики болезни назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки. Зачастую требуется взять жидкость плевральной области на тест, дабы квалифицировать ее характер. Для всего этого проводят пункцию под обычным наркозом. В случае если есть предположение на то, что недуг возник из-за опухоли плевры, проводят биопсию — особым щупом отделяют от нее небольшую часть, которую вслед за тем отсылают на тест. Биопсия еще проводится под местной анестезией. Основные сложности при выявлении такого заболевания состоят в том, что его симптомы довольно умело маскируются под другое заболевание. Ситуация усугубляется еще и в том случае, если за пациентом нет возможности установить регулярное наблюдение. Еще один минус в том, что болезнь практически невозможно выявить на первоначальных стадиях.
Для диагностирования заболевания врачу необходимо проделать немалое количество мероприятий, объединив впоследствии все результаты.
К обязательным методам обследования пациента относят:
- внимательный разговор на тему жалоб, выслушивание больного о любом недуге и выяснение необходимых вопросов;
- внешний осмотр;
- проведение лабораторных исследований;
- нужно назначить необходимые дополнительные обследования;
- использовать полученные при пункции бактериологические способы изучения мокроты и жидкости;
- сделать рентген грудной клетки;
- сделать УЗИ;
- провести компьютерную томографию;
- если необходимо, сделать еще и торакоскопию легких.
Обязательно обращается внимание на цвет кожи больного, степень его бледности и состояние губ. При осмотре врач определяет, присутствуют ли у пациента ограничения при дыхании в той части груди, которая поражена болезнью. Обязательно нужно сделать простукивания по легким. Все эти методы помогут врачу практически с точностью понять, насколько болезнь поразила пациента, и какой характер носит патология. Если проводится перкуссия, то в тех местах где есть гнойные накопления, звук будет наиболее приглушенным. В случаях, если проводится аускультация при большом объеме плаврита, дыхание в нижней части легких пациента может полностью отсутствовать.
Вылечить болезнь можно посредством хирургических вмешательств. Оно потребуется только в тяжелых случаях. База медикаментозного лечения гноя в легких у ребенка основывается на бактерицидных средствах. В начале назначают лекарства широкого диапазона эффективности, а впоследствии, по результатам анализов, выбирают вещества «точечного воздействия». Параллельно с антибиотиками надо назначать антивоспалительные и анастетические вещества.
В случае если плеврит считается следствием опухолевого процесса, внутрь вкалывают глюкокортикоидные гормоны и вещества, замедляющие рост новообразования. Временами еще назначают мочегонные препараты, медикаменты от кашля и фармацевтические средства для помощи обычной работе сосудов. Медикаментозную терапию разбавляют физиопроцедурами, в частности, это всевозможные прогревания. Впрочем, ограниченное лечение не всякий раз приносит положительные результаты.
Когда воды накапливаются в больших количествах, они оказывает негативное воздействие и на иные органы. Иногда операцию приходится проводить не один раз, потому что во время ее проведения возможно откачать не больше одного литра воды. В противном случае есть риск повредить внутренние органы.
Как вывести гной из легких другими методами? Зачастую пациенту требуется периодически проводить дренаж, а нередкое повторение подобной операции опасно. В данном случае целесообразно принимать аппарат плевральной порт-системы, который снимает надобность в повторных операциях. Больному под кожу встраивается особый порт, объединенный с дренажной трубкой, которая вводится в плевральную полость. При возникновении плеврального выпота можно всего лишь проколоть мембрану порта и удалить жидкость.
Еще одно превосходство плеврального порта — возможность проводить химиотерапию, вводя вещества в пораженный район напрямую, сквозь этот прибор. Данная установка позволяет вводить лекарства в течении длительного промежутка времени. Сейчас интраплевральная порт-система — одна из популярных неопасных способов избавления от застоя плевральной воды.
источник
Бронхиальная астма является серьезной патологией дыхательной системы воспалительного характера. При этом недуге наблюдается отек носа и глотки, в просвете бронхов накапливается мокрота, которая мешает нормальному прохождению воздуха. Это приводит к затруднению дыхания и возникновению одышки, усиливающейся при физических нагрузках. Чрезмерное накопление слизи является причиной приступов, во время которых пациент сильно кашляет и чувствует удушье.
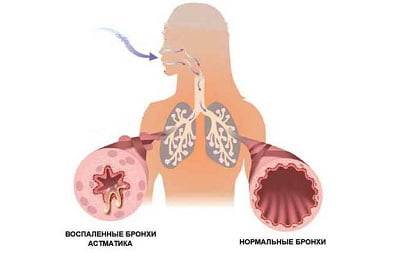
В норме этот секрет незаметно проглатывается человеком, не вызывая дискомфорта. Это происходит изо дня в день в течение всей жизни и считается нормальным явлением. Мокрота при астме представляет опасность для человека, так как при ее накоплении суживается просвет бронхов, и затрудняется прохождение воздуха.
Если своевременно не начать лечение, могут развиться угрожающие жизни осложнения.
Бронхиальная астма характеризуется повышенным образованием слизи. При этом воспаляется бронхиальная выстилка. Развивается астматический бронхит. У пациента появляются жалобы на отхождение мокроты во время кашля и чувство заложенности в груди. Слизь может быть разного цвета, запаха и консистенции.
Выглядят выделения по-разному — это зависит от течения недуга. Зачастую они вязкие. Мокрота при бронхиальной астме может напоминать обычную слизь, содержать гной или кровь. Запах также может быть различным. Особо серьезно нужно отнестись к неприятно пахнущим выделениям. Они могут указывать на наличие других заболеваний дыхательной системы, например опухолей, находящихся в стадии распада. Кроме того, это может быть гнойная мокрота, образовавшаяся в результате присоединения бактериальной инфекции.
Бронхиальная астма характеризуется прогрессирующим течением. По мере развития болезни количество мокроты увеличивается, приводя к закупорке сначала маленьких бронхов – бронхиол, а в дальнейшем и крупных бронхов. Это приводит к затруднению дыхания у пациента. Нередко во время приступа он начинает задыхаться. Такое состояние угрожает жизни и требует немедленного лечения.

Прозрачная мокрота, выделяющаяся в течение длительного времени, также требует определения причины, так как при ее игнорировании могут развиться другие серьезные недуги. Иногда большое количество жидкой слизи и кашель наблюдаются у человека, который курит. В этом случае избавиться от назойливых симптомов практически невозможно, однако зачастую они не нарастают и не осложняются другими заболеваниями.
Чтобы определить характер мокроты, нужно провести специальное исследование. Выделения для анализа следует собирать при приступах кашля, причем лучшим вариантом будет сбор утренней мокроты.
Это связано с особенностями организма. В течение ночи в просвете бронхов накапливается большое количество секрета. Для его сбора в аптеке нужно купить специальный резервуар. Полученные выделения исследуют в лаборатории. Легкость отхождения слизи зависит от его консистенции. Если бронхи заполнены вязкой мокротой, откашливаться она будет трудно. Плохо отходящий секрет необходимо разжижить. Это можно сделать различными способами.
Итак, лечение астмы в первую очередь направлено на разжижение мокроты. Однако перед началом терапии следует провести обследование и определить тип кашля. От этого будет зависеть выбор препаратов. Но есть и общие рекомендации, помогающие облегчить состояние.

- чай с лимоном;
- молоко с маслом и медом;
- морсы.
Теплая жидкость способствует прогреванию бронхов, в результате чего мокрота становится более жидкой и легче отходит. Большое значение имеет микроклимат в помещении, где пациент проводит большую часть времени.
Повышение влажности способствует разжижению бронхиального секрета. Поэтому влажность в помещении должна быть не меньше 60%.
Для увлажнения комнаты можно воспользоваться специальным ультразвуковым прибором. При его отсутствии на помощь придет «дедовский» метод, заключающийся в раскладывании мокрых полотенец в помещении. Также для улучшения отхождения слизи рекомендуется напустить в ванну горячей воды и вдыхать ее пары.
Лечение включает обязательное применение лекарственных средств. Обычно врачи выписывают медикаменты в виде таблеток или сиропов.
- отхаркивающие средства – стимулируют деятельность гладкой мускулатура стенки бронхов, помогая вывести мокроту;
- муколитики – оказывают разжижающий эффект, изменяя физико-химические свойства бронхиального секрета;
- противоаллергические препараты применяются только в случае, когда причиной астмы является какой-либо аллерген.
Действие таблеток и сиропов заключается в изменении реологических свойств секрета, продуцируемого выстилкой бронхов. Кроме того, под действием лекарств уменьшается выработка слизи. Препараты способствуют снижению ее вязкости, эластичности и адгезии. Прежде, чем принимать одно из лекарственных средств, нужно внимательно прочитать инструкцию по применению.
Также бронхиальная астма лечится с помощью йодида калия и натрия. Их часто выписывают врачи для облегчения выхода мокроты.
Кроме того, они владеют секретолитическим свойством. Однако использовать эти лекарства следует с осторожностью, поскольку возможны аллергические реакции. К муколитическим препаратам, помогающим разжижать мокроту, принадлежат Амбробене, Мукодин, АЦЦ, Амброксол. Они разрывают дисульфидные связи мукополисахаридных соединений, в результате чего уменьшается вязкость мокроты.

Их используют в виде ингаляций. Сухое сырье добавляют в различные настои. Кроме того, с древних времен для облегчения откашливания мокроты применяют смесь горячего молока с минеральной водой. Ее нужно пить небольшими глотками.
Пользу людям с бронхиальной астмой принесет санаторно-курортное лечение, морской воздух способствует улучшению состояния дыхательных путей. При этом активизируются защитные механизмы выстилки носовой полости, глотки, трахеи и бронхов, вследствие чего нормализуется выработка слизи.
Бронхиальная астма представляет собой достаточно тяжелый недуг, главными симптомами которого является кашель, одышка и выделение слизи. Выводить мокроту помогают различные лекарственные препараты, а также средства народной медицины и физиотерапевтические процедуры. Однако прежде чем начинать терапию, нужно обязательно проконсультироваться с врачом.
источник
Бронхиальная астма – тяжелое хроническое заболевание, для диагностики которой проводится целый ряд мероприятий, в числе которых анализ мокроты. Это исследование проводится для определения количества эозинофилов, которые характеризуют состояние органов дыхания и возможного присоединения инфекции. Мокрота при бронхиальной астме обычно бывает плотной структуры и прозрачного цвета, изменения бронхиальной слизи говорят об усугублении состояния больного.
Слизь, которая образуется в бронхах при астме, является важным биологическим материалом. Она имеет индивидуальные особенности, которые зависят от состояния больного, возраста и наличия инфекционных заболеваний. Характер экссудата способствует определению степени и формы болезни, а также подбору правильной терапии.
Мокрота при астме имеет характерные цвет, структуру и запах, которые способствуют более точной диагностике:
- при начальной стадии бронхиальной астмы слизь бывает прозрачной или белого цвета без присоединения инфекции;
- если в мокроте появляется гной желтого цвета с резким запахом, можно говорить о присоединении инфекционного агента и воспалительном процессе в респираторном отделе;
- гнойная мокрота зеленого цвета, густая и трудноотделяемая характерна для неконтролируемого воспалительного заболевания органов дыхания, если присутствует неприятный запах, нельзя исключать риск развития онкологии;
- очень густая слизь коричневого оттенка или с кровяными прожилками говорит о внутреннем кровотечении в дыхательных путях;
- розовый цвет экссудата характерен при сопутствующих заболеваниях или внутренних разрывах сосудов и попадании крови в отделяемую слизь.
Чтобы подтвердить диагноз, проводят ряд различных исследований, не у всех при астме выделяется мокрота из бронхов. Если же больной откашливает слизь, ее берут на анализ, врачу очень важно установить, какая мокрота при бронхиальной астме у больного, чтобы назначить адекватное лечение.
Анализ мокроты при астме дает возможность оценить, в каком состоянии находятся бронхи и выявить инфекционного агента, если обнаружено воспаление. Для получения точного результата проводить забор материала для исследования следует по определенным правилам:
- необходимо приобрести стерильную емкость с крышкой в аптеке;
- сбор мокроты производят утром, сразу после сна, в это время бронхи максимально заполнены слизью;
- за сутки до сбора экссудата при астме необходимо увеличить употребление жидкости, чтобы облегчить отхождение мокроты;
- для получения достоверного результата за трое суток до сбора материала следует прекратить прием антибактериальных и противопаразитарных лекарственных средств;
- собирают слизь при приступе кашля;
- если мокрота не отходит самостоятельно, следует провести стимулирующую ингаляцию или массаж;
- перед сбором экссудата рекомендуется пополоскать рот содовым раствором, затем трижды глубоко вдохнуть и постараться откашлять максимальное количество мокроты.
Для лабораторного анализа достаточно 3-5 мл экссудата. Необходимо учитывать, что между сбором материала и его изучением должно пройти не более двух часов, в противном случае результат анализа может быть искажен.
Перед оценкой состава мокроты, полученный материал подвергают сушке, а затем окрашиванию с помощью специальной методики. Такой анализ характеризует клеточную структуру слизи, для бронхиальной астмы в мокроте характерны:
- увеличенное количество эритроцитов, которое говорит о разрушении структуры тканей;
- повышенное число частиц мерцательного эпителия;
- если обнаружен хотя бы один макрофаг, диагноз бронхиальной астмы можно считать подтвержденным;
- повышенное количество нейтрофилов указывает на присоединение инфекции вирусной или бактериальной этиологии;
- если количество эозинофилов увеличено, можно с уверенностью диагностировать экзогенную (аллергическую) форму астмы.
Изучив количественное соотношение элементов, которые обнаружены в слизи, можно установить дополнительные заболевания и оценить эффективность терапии стероидами. Если обнаружена инфекция, следует выявить возбудителя и назначить необходимое лечение. Это делается методом бактериологического посева.
Количество мокроты при бронхиальной астме увеличивается во время приступа. Если слизь вязкая и густая, что затрудняет ее отхождение, может возникнуть ряд осложнений:
- закупорка дыхательных путей слизью по причине ее вязкости;
- кашель со свистом и хрипами, вызывающий нехватку воздуха и удушье;
- сильное сужение стенок бронхов и их непроходимость;
- структурные изменения бронхиального дерева.
В этих случаях является обязательным назначение препаратов, разжижающих мокроту и способствующих ее выводу наружу.
Если у больного подозревают астму и наблюдается кашель с мокротой, врач может назначить исследование экссудата, также анализ делают при следующих показателях:
- если кашель длится долго, при этом выделяется мокрота;
- если подозревается развитие бронхита, пневмонии или других болезней органов дыхания;
- для подтверждения или исключения туберкулеза;
- при астме для оценки эффективности лечения стероидами;
- при подозрении онкологического заболевания.
Если слизи много и она имеет вязкую консистенцию, могут закупориваться дыхательные пути, вызывая кашель и приступ удушья. Астматикам обязательно делают анализ мокроты для назначения необходимого лечения.
Результат анализа может быть не точным только в двух случаях – если не правильно был собран биоматериал или не вовремя доставлен в лабораторию.
источник

Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки. Если присутствует неприятный запах – это говорит о проблемах с органами дыхания или злокачественных образованиях. Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки – состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты – один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Узнайте какой у Вас кашель! Если у Вас долгое время присутствует кашель, то это возможно астма, проверьте:
Анализ мокроты – это важная составляющая для диагностики астмы. С его помощью врач подбирает лечение или корректирует его при недостаточной эффективности.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
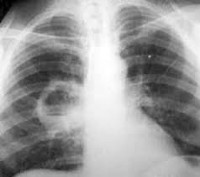
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Мокрота при бронхиальной астме очень опасна, поскольку она сужает просвет в бронхах и затрудняет проход воздуха.
Бронхиальная астма представляет собой серьезное заболевание дыхательных путей, носящее воспалительный характер. При таком заболевании отекает слизистая оболочка носоглотки, накапливающаяся слизь в бронхах перекрывает свободное прохождение воздуха, в результате чего у пациента появляется затрудненное дыхание. Появляется одышка, а выделяющаяся мокрота при бронхиальной астме вызывает приступы кашля и удушья.
В бронхах человека регулярно образовывается слизь, которая защищает их от попадания на них частичек пыли и грязи и препятствует проникновению микроорганизмов.
Внутри поверхность бронхов покрыта маленькими ресничками. Их роль заключается в выталкивании излишков слизи из бронхов в носоглотку. В здоровом состоянии человек незаметно для себя проглатывает эту слизь. Такой процесс в организме происходит регулярно и является абсолютно нормальным.

В зависимости от характера болезни мокрота может иметь разный цвет, запах, консистенцию.
Вид мокроты при астматическом бронхите может быть различным. Но чаще всего мокрота характеризуется вязкой консистенцией, может быть слизистой или с примесями гноя, а также может содержать частички кровяных волокон. Мокрота может иметь неприятный запах, что свидетельствует о появлении или распаде опухолевых образований и серьезных изменениях в дыхательных путях.
Когда болезнь развивается, количество мокроты становится намного больше, что нередко вызывает закупорку дыхательных путей и затруднение дыхания. В результате человек начинает задыхаться и нуждается в срочной медицинской помощи.

Если наблюдается мокрота с кровью, то это может свидетельствовать о разорвавшемся сосудике в легких от напряженного кашля, а может говорить о развитии более серьезного заболевания, например, пневмонии, отека легкого или туберкулеза.
Поэтому при образовании мокроты в бронхах и затруднении дыхания рекомендуется незамедлительно обратиться в лечебное учреждения для получения квалифицированной медицинской помощи.
Бронхиальная астма может быть нескольких видов:
- при атопической бронхиальной астме возбудителем болезни является какой-либо аллерген, т.е. этот вид заболевания носит аллергический характер;
- собственно развитие бронхита, характеризующегося наличием всех сопутствующих симптомов данного заболевания, и образуется трудноотделяемая мокрота.

Для понимания характера мокроты и ее происхождения необходимо сделать специальный анализ. Лучше всего мокроту собирать во время приступа кашля, причем с утра, поскольку в утреннее время в бронхах скапливается наибольшее количество мокроты. Ее следует собрать в специальную емкость и отвезти в лабораторию.
Мокрота в легких может быть вязкой, тогда ее выход будет значительно затруднен. Для облегчения отхождения мокроты необходимо сделать ее более жидкой. Для этого рекомендуется употреблять большое количество теплой жидкости: чаи, морсы, соки, травяные настои.
Кроме того, лучшему отхаркиванию мокроты способствует повышенная влажность в помещении, для чего необходимо использовать увлажнитель воздуха или разложить в комнате мокрые полотенца.
Для избавления от мокроты при отхаркивании можно также использовать лекарственные препараты: таблетки или сиропы. Хороший эффект дает использование ингаляторов с физраствором или минеральным раствором. Попадание в легкие частичек лекарств, пропускаемых через ингалятор, способствует разжижению скопившейся слизи и быстрому ее выведению.

Мокрота отходит легче при использовании правильных лекарств:
- Отхаркивающие препараты — действуют на рефлекторные зоны. Вызывают сокращение мышц легких, тем самым способствуя более лучшему отхождению скопившейся слизи из дыхательных путей.
- Муколитические средства — подавляют образование большого количества слизи, тем самым облегчая состояние больного.
- Антигистаминные препараты — применяют, если приступ бронхиальной астмы вызван воздействием какого-либо аллергена.
- Разнообразные травяные отвары, настои, которые помогают разжижать мокроту и выводить ее из верхних дыхательных путей.
Влажность воздуха в помещении играет очень большую роль для пациентов с бронхиальной астмой, поскольку повышенная влажность обеспечивает более эффективное разжижение мокроты и освобождение дыхательных путей, в результате чего больной начинает чувствовать значительное облегчение. Поэтому врачи часто рекомендуют при проявлении признаков бронхиальной астмы налить в ванную горячую воду и оставить пациента дышать горячими парами.

Кашель с мокротой может сопровождаться повышением температуры, а может протекать и без этого симптома.
Если температура не повышается, но кашель есть, это может свидетельствовать о:
- аллергической реакции организма;
- легкой сердечной недостаточности;
- проникновении в дыхательные пути каких-либо посторонних предметов;
- действии на слизистую оболочку легких негативных факторов внешней среды;
- развитии респираторных заболеваний;
- такой причине кашля, как курение.
Не следует сразу же принимать медицинские препараты. Необходимо сначала обратиться к врачу для установления более точного диагноза.

- сдать общий и биохимический анализ крови;
- сдать анализ мокроты на посев для определения наличия бактерий и микроорганизмов;
- сделать рентген грудной клетки.
Помимо медикаментов хорошим эффектом для отхождения мокроты обладают ингаляции.
Для облегчения отхождения слизи и ее разжижения нужно устраивать домашние ингаляции паром несколько раз в день. Для улучшения отхаркивания мокроты из бронхов можно в воду добавлять анисовое масло. Пихтовое масло способствует уменьшению воспаления.
Старинным проверенным способом облегчения отхождение мокроты является смесь горячего молока с щелочной минеральной водой. Такую смесь необходимо принимать маленькими глоточками.
Также эффективным средством, способствующим освобождению дыхательных путей и облегчению дыхания, является вибрационный массаж грудной клетки.
Для тех, кто страдает хронической бронхиальной астмой, необходимо длительное время побыть на средиземноморском побережье, подышать морским воздухом и погреться на южном солнышке.
источник
Заболевания органов дыхания: Абсцесс лёгкого острый. Абсцесс хронический. Бронхиальная астма. Бронхит острый. Бронхит хронический. Бронхоэктатическая болезнь. Инфаркт лёгкого. Лёгочное сердце. Плеврит. Пневмония. Рак лёгкого. Эмфизема лёгких и др.
Абсцесс легкого острый (абсцедирующая пневмония). Называется более или менее ограниченная полость, образующаяся в результате гнойного расплавления легочной ткани. Возбудитель — различные микроорганизмы (чаще всего золотистый стафилококк). Характерно снижение общих и местных защитных функций организма из-за попадания в легкие и бронхи инородных тел, слизи, рвотных масс — при алкогольном опьянении, после судорожного припадка или в бессознательном состоянии. Способствуют хронические заболевания и инфекции (сахарный диабет, болезни крови), нарушение дренажной функции бронхов, длительный прием глюкокортикоидов, цитостатиков и иммунодепрессантов.
Симптомы и течение. Чаще встречается у мужчин среднего возраста, 2/3 больных злоупотребляют алкоголем. Болезнь начинается остро: озноб, повышение температуры, боли в груди. После прорыва гноя в бронх выделяется большое количество гнойной мокроты, иногда с примесью кропи и неприятным запахом. Над зоной поражения легких вначале выслушивается ослабленное дыхание, после прорыва абсцесса — бронхиальное дыхание и влажные хрипы. В течение 1-3 месяцев может наступить благополучный исход: тонкостенная киста в легком или очаговый пневмосклероз; неблагоприятный исход — абсцесс становится хроническим (см.)
Распознавание. При рентгенографии легких выявляется в начальной стадии массивное затемнение, после прорыва абсцесса — полость с уровнем жидкости в ней. Бронхоскопия чаще всего показывает воспалительные изменения стенки бронха, связанного с абсцессом. В анализе крови — лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение соэ.
Лечение. Улучшение дренирующей функции бронхов (бронхолитики, отхаркивающие, ингаляции, повторные лечебные бронхоскопии). При расположении абсцесса в нижних долях проводят дренаж положением, приподнимая ножной конец кровати на 20-30 см. Антибиотики в больших дозах, стимулирование защитных сил организма (высококалорийное питание, белки, витамины, левомизол, Т-активин, антистафилококковые плазма и гаммаглобулин, гемосорбция, плазмаферез). При неэффективности через 2-3 месяца-хирургическое лечение.
Абсцесс хронический. Длительно текущий нагноительный процесс, который является исходом острого абсцесса.
Симптомы и течение. Пресекает с обострениями и улучшениями. Во время ремиссии — жалобы на кашель с небольшим количеством мокроты, иногда кровохарканье, небольшое повышение температуры тела, потливость, зябкость, одышка при физической нагрузке. В периоды обострений (охлаждение, вирусная инфекция) повышается температура, значительно увеличивается количество мокроты. Над зоной абсцесса жесткое, иногда бронхиальное дыхание, влажные хрипы.
Распознавание. На рентгенограмме легких — полость с уровнем жидкости в ней, окруженная зоной воспаления. При бронхоскопии из дренирующего бронха выделяется гной. В крови — снижение уровня гемоглобина, лейкоцитоз ( в период обострения), сдвиг формулы влево, увеличение СОЭ.
Лечение. Консервативное — атибиотики, лечебные бронхоскопии разрешают купировать обострение. Основной метод остается хирургическим: иссечение пораженного участка легкого.
Бронхиальная астма. Хроническое рецидивирующее заболевание с приступами удушья или астматическим статусом из-за спазма бронхов, отека их слизистой, повышенного выделения бронхиальной слизи. Провоцируют спазм бронхов неспецифические аллергены: пыльцевые (пыльца цветов, полевых трав, деревьев), пылевые (домашняя пыль, шерсть кошки, собаки и т.д.), пищевые (яйца, цитрусовые, рыба, молоко и др.), лекарственные (аспирин, анальгин и т.д.), механические и химические вещества (металлическая, древесная, силикатная, хлопковая пыль, пары кислот, щелочей, дымы), физические и метерологические факторы (изменение температуры и влажности воздуха, колебания барометрического давления, магнитного поля Земли и др.), аллергены клещей, насекомых, животных, нервнопсихические воздействия. В основе болезни — наследственные, врожденные и (или) приобретенные дефекты чувствительности бронхов.
Симптомы и течение. Выделяют 2 формы бронхиальной астмы — инфекционно-аллергическую и атоническую с приступами удушья различной интенсивности, между которыми состояние больных может быть удовлетворительным. Приступ может начинаться обильным выделением жидкости из носа, неудержимым кашлем, затрудненным отхождением мокроты, одышкой. Вдох — короткий, выдох — затрудненный, медленный и судорожный, сопровождается громкими, свистящими хрипами, слышимыми на расстоянии. Больной принимает вынужденное положение с фиксированными мышцами плечевого пояса для облегчения дыхания. Лицо одутловатое, бледное, с синюшным оттенком, покрыто холодным потом, выражает чувство страха. Пульс ускоряется. При астматическом состоянии (статусе) нарастает невосприимчивость к бронхорасширяющей терапии, кашель непродуктивен. Статус может возникнуть при тяжелой аллергии или передозировке симпатомиметических препаратов (ингаляторы беротек, астмопент, алупент и т.п.), резкой отмене глюкокортикоидов. При отсутствии адекватной интенсивной терапии может закончиться смертью больного.
Распознавание основывается на типичных приступах удушья с затрудненным выдохом, повышении числа эозинофильных лейкоцитов в крови и мокроте, данных аллергологического обследования (проведения аллергологических проб, исследования иммунноглобулинов).
Лечение. При атонической бронхиальной астме — по возможности прекращение контакта с аллергеном. Если аллерген известен и связан с предметами быта (ковры, цветы и т.д.), домашними животными («кошачья астма», аллергия на собачью шерсть) или пищей (яйца, молоко, цитрусовые), профессиональными факторами («урсоловая» астма меховщиков), то исключение контакта с аллергеном может полностью избавить от приступов бронхиальной астмы. При аллергии на пыльцу растений, растущих в данной местности, на специфические вещества, содержащиеся в воздухе (газы, дымы, специфические запахи) такого эффекта помогает добиться перемена места жительства (переезд в другой район города, в другой тип дома — из деревянного в кирпичный и наоборот, переезд в другую климатическую зону). Иногда проводится специфическая десенсибилизация в специализированных аллергологических учреждениях (вне фазы обострения). Назначаются бронхолитики (эуфиллин и его производные, теофедрин), отхаркивающие средства (термопсис, мукалтин, багульник, мать-и-мачеха), антигистаминные средства, интал, задитен, дозированные аэрозоли для ингаляций (беротек, беродуал, астмопент, сальбутамол и др.). При обострении воспалительного процесса — антибиотики. В тяжелых случаях применяют глюкокортикоидные гормоны, плазмаферез, гемосорбцию — способы т.н. «гравитационной хирургии», позволяющие «очистить» кровь от циркулирующих в ней иммунных комплексов антиген-антитело, вызывающих приступы удушья. Широко применяется физиотерапевтическое лечение: ингаляции, электропроцедуры, иглорефлексотерапия. Рекомендуется санаторно-курортное лечение.
Бронхит острый. Острое воспаление слизистой оболочки бронхов. Вызывается вирусами, бактериями, иногда развивается под воздействием физических (сухой, горячий воздух в литейных, сталеплавильных цехах, холодный воздух в сильный мороз) и химических факторов (окислы азота, сернистый газ, лаки, краски и т.п.). Предрасполагают к заболеванию курение, охлаждение, злоупотребление алкоголем, хронические воспалительные заболевания носоглотки, деформации грудной клетки.
Симптомы и течение. Начинается на фоне насморка, ларингита. Беспокоит саднение за грудиной, сухой, иногда влажный кашель, чувство разбитости, слабость, повышается температура. При тяжелом течении температура может быть высокой, значительнее выражено общее недомогание, сильнее сухой кашель с затруднением дыхания и одышкой. Боль в нижних отделах грудной клетки и брюшной стенки связана с перенапряжением мышц при кашле. Со временем кашель становится влажным, начинает отходить слизисто-гнойная или гнойная мокрота. Дыхание жесткое, сухие и влажные мелкопузырчатые хрипы. Острые симптомы обычно стихают к 3-4 дню и при благоприятном течении полностью исчезают к 7-10 дню. Присоединение бронхоспазма приводит к затяжному течению и способствует переходу острого бронхита в хронический.
Распознавание на основании типичных жалоб, клинической картины. В крови и при рентгенографии легких значимых изменений нет.
Лечение. Постельный режим, обильное питье, аспирин, поливитамины, при снижении температуры — горчичники, банки на грудную клетку. Отхаркивающие средства, при непродуктивном кашле — либексин, ингаляции подогретой минеральной воды, раствора питьевой соды, эвкалиптового масла. Возможно использование специального ингалятора «Ингалипт». При тяжелом бронхите назначают антибиотики, сульфаниламиды, аптигистаминные, бронхолитические препараты.
Бронхит хронический. Длительно текущее, необратимое поражение всех крупных, средних и мелких бронхов. О хроническом бронхите говорят, если в течение двух лет подряд кашель продолжается не менее 3 месяцев в году. Связан с долговременным раздражением слизистой оболочки бронхов различными вредными факторами (курение, вдыхание воздуха, загрязненного пылью, дымом, окислами углерода, серы, азота и другими химическими соединениями) и провоцируется инфекцией (вирусы, бактерии, грибы). Негативную роль играет патология верхних дыхательных путей. Отмечается наследственная предрасположенность.
Симптомы и течение. Начало постепенное: кашель по утрам с отделением слизистой мокроты, который постепенно начинает возникать и ночью, и днем, усиливаясь в холодную и сырую погоду, с годами становится постоянным. Мокрота слизистая, в периоды обострения — слизисто-гнойная или гнойная. Появляется и прогрессирует одышка. Выделяют простую неосложненную форму хронического бронхита, гнойную и гнойно-обструктивную. Для последней характерны стойкие нарушения прохождения воздуха по бронхам из-за спазма и отека его слизистой оболочки. Над легкими выслушивается жесткое дыхание, сухие хрипы.
Распознавание основывается на характерной клинической картине. При рентгенографии в легких изменений может не быть, впоследствии отмечается развитие пневмосклероза, в крови при обострении может повышаться количество лейкоцитов, в мокроте преобладают нейтрофильпые лейкоциты. Диагноз подтверждается при бронхоскопии, исследовании функции внешнего дыхания (спирография).
Лечение. В период обострения назначают антибиотики, сульфаниламиды, отхаркивающие средства, бронхолитики (бронхолитин, алупент, астмопент, эуфиллин, теофиллин и др.) средства, разжижающие мокроту (бромгексин, бисольвон, ингаляции растровов питьевой соды, поваренной соли), обильное питье. Возможно проведение лечебных бронхоскопий. Дыхательная гимнастика, физиотерапевтическое лечение (ингаляции, электропроцедуры). В домашних условиях применяют банки, горчичники, горчичные обертывания, круговые согревающие компрессы.
Бронхоэктатическая болезнь. Приобретенное заболевание, характеризующееся хроническим нагноительным процессом в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах преимущественно нижних отделов легких. Причиной его не являются другие заболевания (туберкулез, абсцесс и др.). Болеют преимущественно в детском и молодом возрасте, чаще мужчины.
Симптомы и течение. При обострении, чаще в весенне-осенний период, больные жалуются на кашель с гнойной мокротой, отходящей после ночного сна и в «дренажном положении», при котором мокрота лучше оттекает из пораженных бронхов; общее недомогание, повышение температуры тела. Может появиться кровохарканье, легочное кровотечение. Одышка при физической нагрузке, цианоз. Над легкими выслушиваются разнокалиберные влажные хрипы, уменьшающиеся после откашливания.
Распознавание. Рентгенологическое обследование показывает грубый пневмосклероз, уменьшение объема пораженной доли легкого. Помогают диагнозу бронхография, бронхоскопия.
Лечение. Консервативное — включает в себя антибиотики, бронхолитики и средства, разжижающие мокроту, лечебную физкультуту, массаж грудной клетки. Физиотерапевтическое лечение возможно только при нормализации температуры и отстутствии кровохарканья. При ограниченных поражениях доли, сегмента легкого проводится хирургическое вмешательство.
Инфаркт легкого. Заболевание, развивающееся в результате образования тромба (тромбоз) в системе легочной артерии или заноса его из периферических вен (тромбоэмболия). К этому предрасполагают хирургические вмешательства, послеродовый период, сердечная недостаточность, переломы длинных трубчатых костей, злокачественные опухоли, длительный постельный режим. Закрытие просвета сосуда тромбом ведет к повышению давления в системе легочной артерии и способствует кровоизлиянию в легочную ткань. Присоединение бактериальной инфекции вызывает воспаление этого участка (пневмонию).
Симптомы и течение определяются калибром, расположением и числом закрытых тромбом сосудов, исходными заболеваниями легких и сердца. Самые частые признаки: внезапно возникшая одышка (внезапно усилившаяся), боль в груди, бледность с пепельным оттенком кожи, цианоз, нарушения ритма сердца (учащение, мерцательная аритмия, экстрасистолия), снижение артериального давления, изменения со стороны нервной системы, повышение температуры тела, кашель со слизистой или кровянистой мокротой, кровохарканье. Может выслушиваться шум трения плевры, мелкопузырчатые хрипы на ограниченном участке.
Распознавание. Рентгенография легких (расширение корня легкого, треугольная тень инфарктной пневмонии, признаки плеврита). Решающая роль принадлежит селективной ангиопульмографии, сцинтиграфии легких.
Лечение. Срочная госпитализация при первых признаках. Фибринолитические (растворяющие тромб) средства: стрептокиназа, стрептодеказа, альвезин, фибринолизин и т.п. в сочетании с гепарином, эуфиллином, реополиглюкином, антибиотиками. После улучшения общего состояния и устранения жизненно опасных проявлений болезни лечение проводится по общим правилам лечения пневмоний.
Легочное сердце. Состояние перегрузки и гипертрофии правых отделов сердца, возникающее при хронических неспецифических заболеваниях легких, тромбоэмболии легочной артерии и тд. В основе — повышение давления в малом круге кровообращения. Различают острое (в течение нескольких часов, дней), подострое (в течение нескольких недель, месяцев) и хроническое (в течение многих лет) развитие легочного сердца. К нему приводят: заболевания, поражающие легочную ткань (хронический обструктивный бронхит, эмфизема легких, пневмосклероз, инфаркт легкого, обширные пневмонии); изменения косгно-мышечной системы, обеспечивающей вентиляцию легких (тяжелые формы искривления позвоночника); первичные поражения легочных сосудов.
Симптомы и течение. При остром и подостром легочном сердце — симптомы, характерные для инфарктной пневмонии (см.). Нарастают признаки недостаточности правых отделов сердца, набухают шейные вены, увеличивается печень. При хроническом легочном сердце отмечается одышка, цианоз, увеличение числа эритроцитов, гемоглобина в периферической крови, замедление СОЭ.
Распознавание проводится на основании клинических данных, изменений электрокардиограммы и рентгенограммы легких.
Лечение острого и подострого легочного сердца является прежде всего лечением тромбоэмболии легочной артерии, а хронического — включает в себя сердечные, мочегонные средства, применение гепарина, гирудина, пиявок, кровопусканий, кислородотерапии и направлено на уменьшение проявлений кислородного голодания тканей и недостаточности кровообращения. Физические нагрузки ограничивают.
Плеврит. Воспаление плевры (оболочки, выстилающей грудную полость изнутри и покрывающей легкие) с образованием фибринозного налета на ее поверхности или выпота (жидкости) в ее полости. Всегда вторичен, является проявлением или осложнением многих болезней. Может выдвигаться в клинической картине на первый план, тем самым маскируя основное заболевание. Возбудители плеврита (микобактерии туберкулеза, пневмококки, стафилококки и др., бледная трепонема, вирусы, грибы) проникают в плевру контактным путем, через лимфу, кровь или при нарушении целостности плевры (проникающее ранение грудной клетки, переломы ребер). Частой причиной плеврита бывают системные заболевания соединительной ткани (ревматизм, системная красная волчанка), а также новообразования, тромбоэмболия и тромбоз легочной артерии.
Симптомы и течение определяются локализацией, распространенностью, характером воспаления плевры, изменением функции соседних органов. Основные формы плевритов: сухие, или фибринозные, и выпотные, или экссудативные.
Сухой, или фибринозный, плеврит. Основной симптом — боль в боку, усиливающаяся при вдохе, кашле, которая уменьшается в положении на пораженном боку. Дыхание учащенное, поверхностное, может выслушиваться шум трения плевры (напоминает скрип снега или новой кожи). При сухом диафрагмальном плеврите боль может распространяться в живот, что дает повод для ошибочного диагноза острого заболевания брюшной полости (холецистит, аппендицит). Иногда наблюдается болезненная икота, боли при глотании. Общее состояние страдает незначительно. Изменений рентгенологической картины нет, а в крови они минимальные. Течение «изолированного» сухого плеврита непродолжительное — от нескольких дней до 2-3 недель.
При экссудативном (выпотном) плеврите больные на фоне общего недомогания жалуются на сухой кашель, ощущают чувство тяжести, переполнения в пораженной стороне груди. При значительном количестве экссудата (жидкости) появляется одышка, учащается пульс, больные принимают вынужденное положение на больном боку. Лицо приобретает синюшный оттенок, набухают шейные вены, выпячиваются межреберья в зоне скопления выпота. Сердце и средостение смещаются в противоположную от плеврита сторону. Дыхание над зоной поражения резко ослаблено или не выслушивается совсем.
Распознавание проводится на основании данных рентгенологического обследования, Исследование плевральной жидкости с помощью пункции позволяет судить о наличии и характере выпота, а иногда и определить причину заболевания.
Лечение. Соблюдение постельного и полупостельного режима, применение противовоспалительных (индометацин, бруфен, бутадион и др.), десенсибилизирующих средств (супрастин, димедрол, тавегил), антибиотиков, анальгетиков. При выпотном плеврите проводится пункция для удаления жидкости из полости плевры, при этом возможно введение туда лекарственных средств (антибиотиков, антисептиков, противоопухолевых препаратов). Для уменьшения накопления экссудата возможно применение небольших доз преднизолона внутрь, а после удаления экссудата — непосредственное введение глюкокортикоидов в плевральную полость. В период выздоровления — физиотерапевтическоелечение и лечебная гимнастика.
Пневмония — воспаление легких. Группа заболеваний, характеризующихся поражением респираторной части легких, делится на крупозные (долевые) и очаговые. Возбудители — различные микроорганизмы: пневмо и стрептококки, клебсиелла пневмонии, кишечная палочка и др. бактерии, риккетсии, вирусы, микоплазмы, грибы. Химические и физические агенты (воздействие на легкие химических веществ, термических факторов, радиоактивного излучения) обычно сочетаются с инфекционными. Пневмонии также могут быть следствием аллергических реакций в легких или проявлением системных заболеваний. Возбудители проникают в легочную ткань по бронхам, через кровь или лимфу.
Симптомы и течение зависят от природы, характера и стадии заболевания, распространенности поражения и его осложнений (легочное нагноение, плеврит, пневмоторакс, острая сосудистая и сердечная недостаточность).
Крупозная пневмония (долевая, плевропневмония) начинается остро, нередко после охлаждения: человек испытывает потрясающий озноб, температура тела повышается до 39-40ЬС. Боль при дыхании на стороне пораженного легкого усиливается при кашле, вначале сухом, затем с «ржавой» или гнойной вязкой мокротой с прожилками крови. Состояние больного, как правило, тяжелое, Отмечается покраснение лица, цианоз, нередко появление «лихорадки» — простого герпеса на губах или крыльях носа. Дыхание с самого начала болезни учащенное, поверхностное, с раздуванием крыльев носа. Пораженная сторона грудной клетки отстает в акте дыхания от здоровой. В зависимости от стадии болезни выслушивается усиленное или ослабленное дыхание, крепитация (звук разлипающихся альвеол), шум трения плевры. Пульс учащенный, нередко снижается артериальное давление. В крови выявляются значительные изменения: лейкоцитоз со сдвигом формулы влево, ускорение СОЭ. При рентгенологическом исследовании видно затемнение всей пораженной доли или ее части.
Очаговые пневмонии, бронхопневмонии, возникают как осложнение острых или хронических воспалений верхних дыхательных путей и бронхов, у больных с застойными легкими, тяжелыми, истощающими заболеваниями, в послеоперационном периоде. Температура тела повышается до 3839ЬС, реже выше. Появляется или усиливается кашель, сухой или со слизисто-гнойной мокротой. Возможна боль в грудной клетке при кашле и на вдохе. При сливной очаговой пневмонии состояние больных резко ухудшается: выраженная одышка, цианоз. Дыхание может быть усиленным везикулярным с участками бронхиального, выслушиваются мелко- и среднепузырчатые хрипы.
Распознавание основывается на клинической картине, данных рентгенологического обследования (очаги воспалительной инфильтрации в легочной ткани, при сливной пневмонии — сливающиесся между собой). В крови выявляют лейкоцитоз, ускорение соэ.
Лечение. При легком течении может осуществляться на дому, но большинство больных нрадается в госпитализации. В разгар болезни необходимы постельный режим, щадящая диета с достаточным количеством витаминов А и С, обильное питье, проведение терапии антибиотиками (с учетом чувствительности к ним микрофлоры), другими антибактериальными препаратами. Может возникнуть необходимость введения гаммаглобулина, проведения дезинтоксикационной терапии. С исчезновением или значительным уменьшением явлений интоксикации расширяют режим, назначают лечебную физкультуру, физиотерапевтическое лечение (ингаляции, УВЧ, коротковолновая диатермия). В случае необходимости могут проводиться лечебные бронхоскопии.
Пневмония хроническая. К ней относят рецидивирующее воспалениелегких одной и той же локализации с поражением всех структурных легочных элементов, осложняющееся развитием пнемосклероза.
Симптомы и течение. Проявляются периодическим повышением температуры тела обычно до субфебрильных цифр, усилением многолетнего кашля с выделением слизисто-гнойной мокроты, потливостью, нередко тупой болью в грудной клетке на стороне поражения. При выслушивании определяется жесткое дыхание, влажные мелкопузырчатые хрипы. С присоединением хронического бронхита и эмфиземы легких появляется одышка.
Распознавание проводится на основании клинической картины (повторяющиеся пневмонии одной и той же локализации). Обострение болезни может сопровождаться лейкоцитозом, увеличением СОЭ, изменениями на рентгенограмме (очаги пневмонической инфильтрации в сочетании с полями пневмосклероза, воспалением и деформацией бронхов, реже с их расширением — бронхоэктазами).
Лечение в период обострения проводится как при острой очаговой пневмонии. Вне фазы обострения больным показана лечебная физкультура, санаторно-курортное лечение.
Рак легкого. Одна из наиболее частых локализаций злокачественных новообразований у мужчин и женщин в возрасте старше 40 лет. Вероятность его значительно выше у курящих. При выкуривании 2 и более пачек сигарет в день вероятность рака легкого возрастает в 25-125 раз. Другие факторы риска — работа на асбестовом производстве, облучение.
Симптомы и течение. Кашель, выделение мокроты с примесью крови, боль в грудной клетке, повторные эпизоды пневмонии и бронхита чаще всего появляются при далеко зашедшей стадии заболевания. Ранние формы могут быть малосимптомными, выявляющимися только при рентгенографическом исследовании. Поэтому желательно регулярное флюорографическое обследование, особенно после 40 лет и у курящих. Различают центральный рак легкого, растущий из бронха (80% случаев) и периферический (опухоль самой ткани легкого). Рак легкого метастазирует в лимфатические узлы корня легкого, на более поздних этапах — в отдаленные ткани и органы (печень, надключичные лимфоузлы, головной мозг и др.).
Распознавание проводится на основании комплексного рентгенологического обследования (рентгенография, томография легких), бронхоскопии с биопсией опухоли, данных цитологического и гистологического исследования.
Лечение зависит от формы и стадии болезни. На ранних этапах возможно химиотерапевтическое, лучевое, хирургическое, при появлении метастазов — симптоматическое.
Эмфизема легких. Органическое поражение легочной ткани, выражающееся значительным изменением стенки альвеол, что приводит к расширению пространств, расположенных ниже бронхиол. Различают первичную (идиопатическую) эмфизему, развивающуюся без предшествующего заболевания легких, и вторичную (обструктивную) эмфизему — чаще всего осложнение хронического обструктивного бронхита. В зависимости от распространенности может быть диффузной (поражает все отделы легких) и очаговой. К развитию эмфиземы предрасполагают нарушения микроциркуляции сосудов легких, врожденный дефицит фермента альфа-1-трипсина, газообразные вещества (соединения кадмия, окислы азота и др.), табачный дым, пылевые частицы во вдыхаемом воздухе. Другие факторы способствуют повышению давления в легких и усиливают растяжение альвеол, альвеолярных ходов, респираторных (дыхательных) бронхиол.
Симптомы и течение. Типичны одышка, бочкообразная грудная клетка, уменьшение ее дыхательной экскурсии — малая «подвижность» на вдохе, расширение межреберных промежутков, выбухание надключичных областей, ослабленное дыхание. Нередко больные производят выдох при сомкнутых губах, «пыхтят» при небольшой нагрузке или даже в покое. Первичная эмфизема чаще встречается у мужчин в среднем и молодом возрасте, при вторичной эмфиземе, более характерной для пожилого возраста, развивается легочное сердце.
Распознавание основывается на клинической картине, данных рентгенологического обследования (низкое стояние диафрагмы, уменьшение ее подвижности, повышенная прозрачность легочных полей), а также данных исследования функции внешнего дыхания (спирография).
Лечение. Категорический отказ от курения, исключить контакты с производственными вредностями. Ограничение физической активности и рациональное трудоустройство (или выход на пенсию). Показана специальная дыхательная гимнастика, направленная на укрепление дыхательной мускулатуры, и обучение больного рациональному дыханию с максимальным участием диафрагмы. При значительной дыхательной недостаточности — курсы кислородотерапии.
источник