Бешенство представляет собой вирусное заболевание, которое возникает в результате укусов больных животных. Данное заболевание характеризуется сильным поражением нервной системы человека, нередко заканчиваясь летальным исходом.
Заражение здоровых животных либо людей осуществляется посредством слюны во время укуса зараженной кошкой или собакой. Разносчиками инфекции среди людей становятся, как правило, домашние собаки и коты, которые были укушены бездомными животными. В слюне животного уже за десять суток до начала проявления болезни содержится возбудитель бешенства, поэтому необходимо избегать каких-либо контактов с уличными кошками, собаками и остальными животными.
Инфекционным периодом называют время с того момента, как вирус попал в организм человека, вплоть до начала протекания болезни. Инфекционный период может составлять две недели или шесть календарных месяцев. Наибольшую опасность для людей представляют укусы в голову, шею и руки.
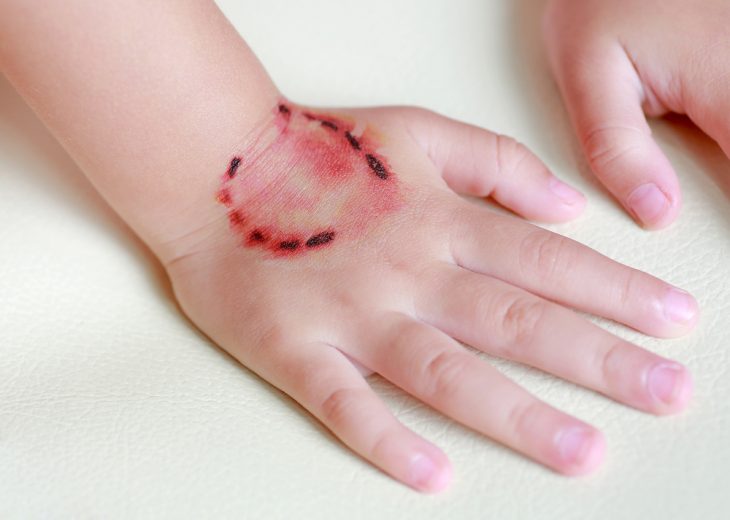
Первейшие признаки бешенства практически в каждом случае выявляют в том месте, куда укусило животное. Обычно рубец сильно воспаляется, возникает зуд, а также ноющие и тянущие болевые ощущения по ходу нервных путей, расположенных максимально близко к месту укуса.
Бешенство у человека вызывает всеобщее недомогание, головные боли, сухость во рту, снижение аппетита, понос. Больной человек прибывает в подавленном состоянии, появляются расстройства сна, чувства депрессии, тревоги, страха или апатии. Спустя два или три дня чувства депрессии и апатии переходят в беспокойство. Наблюдается расстройство глотательных и дыхательных рефлексов.
Во время осуществления попытки выпить какую-либо жидкость, при виде воды, плеске и журчании может возникнуть приступ гидрофобии, сопровождающийся чувством ужаса и болезненными спазмами мышц гортани и глотки. Приступы могут быть вызваны прикосновением к кожному покрову, громкими или резкими звуками, солнечным светом, движением воздуха. Дыхание человека становится беспокойным и прерывистым, к тому же может появиться чувство нехватки кислорода или стеснения в груди.
Нельзя останавливать кровотечение из раны после укуса. Наоборот, нужно постараться вытянуть как можно больше крови, поскольку вместе этой кровью выходит и вирус. Кожа вокруг раны должна быть многократно обработана дезинфицирующими растворами, например: винным спиртом, раствором марганцовки, настойкой йода или другими.
Согласно народной медицине, чтобы усилить кровотечение, рану необходимо сделать больше. Для этого делают круговой разрез на расстоянии одного сантиметра от раны. В случае если по каким-либо причинам этого сделать нельзя, необходимо поставить на рану толстый стакан или банку, как, например, ставятся медицинские банки на спину во время простуды. Чтобы кровотечение усилилось, можно на протяжении длительного времени лить на рану теплую воду, а затем промыть ее с помощью раствора марганцовки либо сулемы.
С целью обезвреживания вируса место укуса нужно прижечь ляписом, йодом или каленым железом. Вирус не выдерживает высоких температур. Во время прижигания раны железным предметом необходимо аккуратно положить вокруг нее влажную ткань, чтобы здоровое место не было повреждено. Среди указанных мер оказания первой помощи не исключается необходимость срочного обращения к опытному специалисту.
К сожалению, традиционной медициной не предлагаются эффективные методы лечения бешенства, тогда как в народной медицине используются средства, с помощью которых можно быстро и эффективно справится с данным заболеванием. Однако средства народной медицины нужно применять лишь тогда, когда нет возможности получить квалифицированную помощь в медицинской организации!
Человеку, которого укусило больное животное, следует дать какое-нибудь успокоительное средство, так как в подавленном состоянии развитие заболевания будет происходить быстрее. Кроме того, больному рекомендуется как можно чаще ходить в парную баню, чтобы были существенные потоотделения.
источник
Вирус бешенства попадает в организм человека после укусов больными дикими или домашними животными. Заражение происходит при попадании слюны носителя на поврежденные кожные покровы или слизистые оболочки. Инкубационный период вируса бешенства составляет от 2 недель до 2 месяцев. В некоторых случаях этот срок увеличивается до одного года. При общении с больным человеком следует соблюдать элементарную осторожность, поскольку после заражения в его слюне также содержится вирус бешенства.
Опасность представляют укусы (множественные и глубокие), а также любые повреждения шеи, рук, головы и лица. Более того, при прямом контакте с носителем вирус бешенства может проникнуть в кровь даже через небольшие свежие царапины, открытые ранки, потертости, слизистые оболочки глаз и ротовой полости. При укусах в голову и лицо риск попадания вируса составляет 90%, повреждениях рук – 63%, ног – 23%. Впрочем, эти статистические данные не имеют никакой ценности для обычных людей. Помните о том, что любой укус следует расценивать, как потенциальный источник смертельно опасного заболевания. При этом совершенно неважно, кто именно вас укусил, ведь, подхватив бешенство, самый милый песик может превратиться в злобное, неуправляемое создание.
После попадания в организм человека вирус бешенства начинает быстро размножаться. Во время этого процесса симптомы бешенства проходят через 3 ярко выраженные фазы:
- продромальная – появляются первые признаки бешенства в местах укусов: зуд, боль, припухание и покраснение рубца. Кроме того, человек начинает ощущать общее недомогание, головную боль, нехватку воздуха. У него поднимается температура, и появляются проблемы с проглатыванием пищи. Возможно появление симптомов, свидетельствующих о расстройстве ЦНС (кошмары, бессонница, беспричинный страх);
- энцефалитная – период возбуждения наступает спустя 2-3 дня после появления первых симптомов. Для этой фазы характерно развитие болезненных спазмов мышц тела, провоцирующихся самыми разными факторами (шум, яркий свет, спертый воздух). Пациенты становятся агрессивными. Они кричат, рвут на себе одежду, ломают мебель и прочие предметы интерьера. Между приступами возможно появление слуховых и зрительных галлюцинаций, несвязного бреда. В таком состоянии человек очень опасен, так как у него обнаруживается ненормальная «бешеная» сила. Наряду с вышеперечисленными симптомами, бешенство у человека приводит к выраженной тахикардии, повышенной потливости и чрезмерно сильному слюноотделению. Характерным признаком является и пена изо рта;
- заключительная фаза – вирус бешенства вызывает параличи конечностей и поражения черепно-мозговых нервов, но психомоторное возбуждение ослабевает. Пациент становится более спокойным, может есть и пить самостоятельно, меньше мучается от судорог и спазмов. Но это всего лишь видимость нормализации состояния, потому что уже через 10-20 часов человек неминуемо умрет от остановки сердца или паралича дыхательного центра. Смерть приходит внезапно, без агонии.
Следует особо отметить один важнейший факт: бешенство, симптомы которого свидетельствуют о наступлении третьей фазы, не оставляет пострадавшему ни одного шанса на жизнь. Не забывайте о том, что вирус бешенства – смертельно опасен, и при отсутствии лечения он со 100% вероятностью приведет к летальному исходу. По этой причине к врачу необходимо обращаться не тогда, когда появятся первые признаки бешенства, а сразу после укусов и других травм, связанных с нападениями животных. Особенно важно это на фоне того, что в некоторых случаях у пациентов развивается так называемое тихое бешенство, не имеющее выраженных симптомов возбуждения. При таком развитии признаков бешенства человек не чувствует особых изменений общего состояния и считает, что все обошлось. Ошибочность бездействия становится понятной только после первых параличей, когда спасти жизнь пациента уже невозможно.
Еще раз заметим, что любой укус животного следует рассматривать, как потенциальный источник заражения вирусом бешенства. Соответственно, пострадавшему необходимо обратиться к врачу и пройти курс лечения. Противовирусные прививки от бешенства делаются в травматологических пунктах. В нашей стране для этого используется препарат КОКАВ. Вакцина вводится внутримышечно на 0, 3, 7, 14, 30 и 90 день после укуса. Если травма была вызвана случайно, например, во время игры с хорошо знакомым домашним любимцем, курс лечения можно прекратить через 10-15 дней при отсутствии у животного признаков бешенства.
Множественные повреждения и укусы, даже при отсутствии признаков бешенства, требуют применения антирабического иммуноглобулина. Он используется одновременно с вакцинацией в первые часы после травмирования. Также очень важно правильно обработать рану. Ее промывают теплой водой и обеззараживающим составом. Края раны протирают спиртом или 5% настойкой йода. Кроме того, пациенту вводят противостолбнячную сыворотку.
Видео с YouTube по теме статьи:
источник
Заболевание практически не встречающееся в современной жизни у людей, но его проявления способны заставить задуматься каждого и непростой чести при заражении. Однако лечение бешенства народными средствами, устранение его симптомов и причин болезни очень сложно дается. Оно требует комплексной терапии травами и медикаментами. Хорошо, что для терапии и последствий недуга в домашних условиях есть несложные рецепты, проверенные десятилетиями!
Из этой статьи вы узнаете, как терапия проводится, какие травы использовать и каким рецептам лучше отдавать предпочтение. Прежде чем приступать к готовке настоев и отваров для отпаивания больного бешенством, важно убедиться в точности диагноза. А перед началом терапии составить полную клиническую картину сможет врач. Предварительно он назначит все необходимые анализы, далее делает прогнозы при использовании средств нетрадиционной медицины и медикаментов.
Временной интервал между укусом и появлением признаков у человека является достаточно неопределенным, он часто колеблется в промежутке от 3 до 8 недель. В это время человек больной бешенством обычно чувствует себя хорошо, только место укуса немного саднит. Чем ближе к голове расположен укус, тем быстрее проявятся симптомы. Самые ранние из них представляют собой усталость, головную боль, лихорадку и потерю аппетита. Очень важно при появлении первых звоночков начать лечение у человека с бешенством. В районе укуса может возникнуть болезненная, постоянно ноющая припухлость, но и ее несложно снять народными простыми методами по указанным ниже рецептам.
Появляется чувство раздражения, нервозности и гнева, как при бессоннице. Далее следуют более серьезные симптомы, поражающие нервную систему, — это может быть паралич, отвердение шеи, галлюцинации, конвульсии, беспокойство и другие волнения, которые могут начаться при бешенстве сами по себе или бывают вызваны шумом, прикосновением и т. д. Терапевтические процедуры ни в коем случае нельзя затягивать или откладывать, когда вирус в теле, он только прогрессирует, поражая нервную систему. Попытки выпить воду сопровождаются сильной болью и спазмами, которые вызывают приступы удушья. По этим причинам рядом с больным бешенством должен всегда находиться здоровый взрослый человек. Если ничего не предпринять, не начать терапию народными проверенных временем средств или медикаментами, больной впадет в кому. А через некоторое время человек, у которого бешенство, вовсе может умереть, такие случая, к сожалению, встречаются нередко. А все из-за пренебрежения самих людей.
Укусы змей и насекомых никогда не вызывают болезни, ее причинами точно не являются.
Заболевание вызвано вирусом, который присутствует в крови многих животных. В кровь человека он попадает через укус больного зверя. До 1950 года большинство случаев бешенства было вызвано укусами собаки и кошек. После введения жесткого контроля над этой болезнью случаи заболевания резко сократились, и теперь большинство из них вызвано укусами летучих мышей, лис, скунсов и енотов.
Помните, что симптомы у больного бешенствам могут быть вызваны только укусами теплокровных животных.
Что делать при укусе человека?
Все укусы ядовитых змей и насекомых должны быть вскрыты. Если это сделать невозможно, то кто-нибудь, кто не страдает заболеваниями полости рта, должен высосать яд из ранки, такая нетрадиционная, но эффективная и многим известная мера. После укуса и при подозрении бешенства нужно как можно скорее промыть рану мыльной водой. Поврежденные ткани следует удалить.
Если вас укусила здоровая на вид собака или кошка, то нужно изолировать животное на десять дней. И если никаких признаков у него не обнаружится, все проводимые процедуры можно прекратить. Но если недуг обнаружен, или поймать животное для анализов нет никакой возможности (это касается лис, енотов, скунсов и т. д.) нужно как можно быстрее делать прививку.
Если больного тошнит и он слабеет, примените следующие травы, валериану, горечавку. При бешенстве используйте равное количество трав и тщательно их смешивайте, можно для этого добавить немного красного перца. Если у вас нет всех необходимых трав, используйте имеющиеся. Принимайте согласно указаниям по использованию лекарственных трав. Для промывания раны натуральным средством можно использовать чай, настоянный на листьях подорожника. Припарка из этого растения также очень эффективна.
Статистически достоверных методов не существует. Если у больного уже появились начальные признаки, то заболевание невозможно устранить полностью без последствий. Помочь больному можно только в инкубационный период, причем чем раньше, тем лучше. Для этого вводят вакцину против бешенства, но эта мера считается профилактической. А вот лечение проводится уже по факту получения клинической картины. Каждый год регистрируются уникальные случаи, когда людям удается избавиться от недуга уже после проявления сильных симптомов, но они редки. Поэтому дожидаться судорог и сильного изменения состояния нельзя ни в коем случае!
Рецепты настоек и припарок
Если медицинскую помощь приходится долго ждать, вы можете принять следующие меры. После укуса немедленно повяжите над раной бандаж и промойте ее теплой водой с уксусом. Вирус бешенства на некоторое время остается в тканях, расположенных неподалеку от места укуса, и только потом начинает свое путешествие к мозгу. После промывания раны во время проведения процедур нужно позволить ей высохнуть. Затем, по возможности, капните на рану несколько капель соляной кислоты, это нейтрализует и уничтожит вирус, находящийся в слюне животного. После этого приложите к ране припарку с народным обычным средством, изготовленную из гранулированной коры вяза, добавив по чайной ложке лобелии, мирры и желтокорня канадского. Припарка от симптомов должна быть достаточно большой, чтобы покрыть всю площадь раны, при лечении ее нужно менять каждые четыре часа. Также помогает припарка из лопуха.
Можете приготовить для терапии причин и устранения симптомов тонизирующее средство, смешав по чайной ложке желтокорня канадского, горечавки, мирры, лобелии и добавив 18 чайной ложки кайенского перца. Заварите от бешенства в кварте воды и настаивайте в течение полутора часов. Принимайте по глотку каждый час. Лучше всего использовать смесь трав, но если вы не можете достать их все, используйте те, которые есть в вашем распоряжении. Настоятельно рекомендуем это народное средство для лечения от бешенства, особенно в домашних привычных для вас условиях. Этот рецепт отлично помогает при укусах собак, змей и насекомых, если строго следовать указаниям.
источник
Бешенство представляет собой инфекционное заболевание, характеризующееся крайне тяжелым поражением нервной системы. Болезнь вызывается специфическим вирусом бешенства, передающимся больными животными.
При укусе больного животного вирус, содержащийся в слюне, попадает в кровь человека и провоцирует заболевание. После этого инфекция распространяется лимфогенно и частично через кровоток, достигает слюнных желез, поражает клетки коры головного мозга, бульбарных центров и аммонова рога. Патологические изменения, которые возникают при этом, необратимы.
Инкубационный период при данном заболевании длится в течение 14-55 дней, однако в клинической практике известны случаи, когда этот срок составлял 6 месяцев. Болезнь развивается в 3 этапа: продромальный, стадия возбуждения, стадия параличей.
Первый этап, как правило, продолжается 1-3 дня. В это время у больного повышается температура (37,2-37,3°). Пациент выглядит беспокойным и возбужденным. Наблюдаются бессонница и раздражительность. Больной постоянно ощущает боль в месте укуса, несмотря на то, что рана к этому времени уже зарубцевалась.
Стадия возбуждения обычно продолжается 4-7 дней. В этот период у больного необычно повышается возбудимость всех органов чувств. Больного раздражает яркий свет, громкие звуки, даже малейший шум может вызвать судороги конечностей. Эти симптомы свидетельствуют о поражении нервной системы больного: он становится неуправляемым, испытывает чувство страха, у него начинаются галлюцинации.
На третьей стадии заболевания у больных развиваются параличи глазных мышц и нижних конечностей. После этого возникают тяжелые паралитические расстройства дыхания, что приводит к летальному исходу. В целом заболевание длится 5-8 дней, в редких случаях до 12 дней.
Диагноз «бешенство» может быть поставлен на основании того, что в анамнезе больного имеется укус или просто нападение бешеного животного. Характерным признаком начинающегося заболевания является водобоязнь. При этом у больного настолько сильны спазмы мышц глотки и гортани при виде воды, что он не способен сделать даже глоток жидкости. Для бешенства также характерна аэрофобия (сильные мышечные судороги, возникающие в ответ на малейшее движение воздуха возле лица).
Характерный признак бешенства – обильное слюнотечение. Как правило, клиническая картина заболевания настолько ясна, что даже не требуется лабораторной диагностики.
В настоящее время не разработаны эффективные методы лечения бешенства, поэтому прогноз неблагоприятный. В связи с этим следует отметить, что при лечении бешенства мы имеем дело лишь с симптомами, следовательно, само лечение направлено на облегчение состояния больного.
Для борьбы с двигательным возбуждением используются седативные препараты, судорожный синдром снимается посредством применения курареподобных препаратов. Для частичной компенсации дыхательных расстройств проводят трахеотомию или подключают больного к аппарату искусственного дыхания.
Таким образом, большое значение имеет профилактика данного заболевания, которая заключается в ликвидации больных животных. Если человек подвергся нападению животного с подозрением на бешенство, необходимо как можно быстрее промыть рану теплой кипяченой водой с мылом и произвести обработку пораженного участка спиртовой настойкой йода или 70%-ным раствором спирта. После этого необходимо обратиться в медицинское учреждение, где специалисты проведут вакцинацию.
Данная процедура состоит в том, что в саму рану или в мягкие ткани вокруг нее вводится антирабическая сыворотка или антирабический иммуноглобулин.
Следует учитывать, что необходимо сделать вакцинацию не позднее чем через 14 дней после укуса неизвестным животным или после попадания его слюны на кожу. В противном случае лечение не даст положительного результата. Вакцинацию следует проводить по строгим правилам с использованием высокоиммунной вакцины.
источник
При заболевании необходимо обратиться к врачу. Самолечение опасно!
Бешенство (водобоязнь) – острое инфекционное заболевание человека и животных, характеризующееся поражением центральной нервной системы. Возбуждающий заболевание вирус находится в клетках центральной нервной системы и в слюне бешеного животного.
Инфекция передается другому животному или человеку при укусе или попадании слюны больного на поврежденную кожу, слизистые оболочки глаз, носа, губ. К бешенству восприимчивы все теплокровные животные, включая птиц. Для человека наиболее опасны собаки, которые болеют бешенством чаще других животных.
Характерные признаки бешенства у собак проявляются по окончании инкубационного (скрытого) периода, который длится 3 – 6 недель, но иногда уже через несколько дней. Вирус появляется в слюне еще до обнаружения признаков заболевания. Заболевшее животное становится беспокойным, пугливым, прячется в темное место, перестает есть, затем наступает период возбуждения с приступами судорог.
Собаки глотают несъедобные предметы (палки, тряпки), кусаются, не могут пить воду из-за спазмов в горле. Голос становится хриплым, из открытой пасти обильно течет слюна. В этот период они очень агрессивны и поэтому особенно опасны. В последней стадии болезни развиваются параличи, смерть животного наступает на пятый – седьмой день.
У человека заболевание начинается после инкубационного периода, который может продолжаться от 8 – 9 дней до нескольких месяцев, в среднем 40 – 50 дней. Продолжительность его зависит от количества внесенного вируса и места укуса. Чем оно ближе к центральной нервной системе (голова, лицо, руки), тем укус опаснее.
Первые признаки заболевания проявляются за 1 – 2 дня до окончания инкубационного периода. Появляются боли в месте укуса, даже зажившего, раздражительность, тревожный сон с кошмарами, чувство страха. Затем после определенного повышения температуры на 0,5 – 2 градуса наступает резкая раздражительность, сердцебиение, расстройство дыхания.
Даже незначительные раздражители (слуховые, зрительные, дуновение ветра и т.п.) могут вызвать болезненные спазмы. Характерно затруднение при глотании жидкости вследствие мучительных судорог глотательных мышц (отсюда второе название болезни – водобоязнь). Психическое состояние больного тяжелое: бред, галлюцинации, припадки ярости. Период возбуждения продолжается 2 – 3 дня и переходит в паралич, от которого больной умирает.
Принимая во внимание опасность этого заболевания, при любом случае укуса человека животным или попадании на кожу слюны бешеного животного необходимо немедленно обратиться за медицинской помощью. В момент укуса животное может не иметь внешних признаков заболевания, поэтому большинство укусов следует считать опасными.
После прививки иммунитет сохраняется в течение около полугода. Лицам, подвергшимся прививкам, строго воспрещается употребление в течение 6 месяцев спиртных напитков, им необходимо также избегать переутомления, охлаждения и перегревания.
При оказании первой помощи человеку, укушенному животными, особенно подозреваемыми в бешенстве, необходимо следовать двум правилам:
1. Нельзя останавливать кровотечение из раны от укуса, а наоборот, надо вытянуть как можно больше крови. Только необходимо помнить, что большие кровопотери очень опасны. Кожу вокруг раны необходимо несколько раз обработать дезинфицирующим раствором (настойка йода, раствор марганцовки, винный спирт).
В народной медицине считается, что для усиления кровотечения вокруг раны надо сделать разрез на расстоянии одного сантиметра. Если это почему-либо неудобно сделать, то поставить на рану банку или толстый стакан, как ставят медицинские банки на спину при простуде.
Можно долго поливать ранку тепловатой водой для усиления кровотечения, а потом промыть ее раствором сулемы или марганцовки.
2. Для обезвреживания вируса необходимо прижечь место укуса каленым железом, ляписом и т.п. Прижигая рану железным предметом, нужно аккуратно обложить ее мокрой тканью, чтобы не повредить здоровую кожу. В крайнем случае можно положить на ранку кристалл карболовой кислоты или марганца, который должен выесть зараженное место, и завязать. В настоящее время методы прижигания проводить не рекомендуют, так как они могут привести к осложнению раны. Указанные меры первой помощи не исключают необходимости срочно обратиться к врачу!
В практике народной медицины известны средства, успешно применяемые при бешенстве:
1. Порошок корня шильника водяного (собачьей кислицы). Похожие на луковицу корешки этого растения собирают в августе и хранят в сушеном виде в стеклянных банках. При укусе надо истолочь в порошок большой или два маленьких корешка, посыпать на хлеб, намазанный коровьим маслом, и съесть.
Так делать 2 – 3 дня или больше, смотря каким был укус. Помогает как профилактическое средство после укуса и даже в начале заболевания.
2. Порошок корня молочая кипарисового. Корень кипарисового молочая – старинное средство, которым более ста лет назад пользовались в России и Монголии, но теперь забытое. Кипарисовый молочай растет по полевым залежам, насыпям, около канав и по пустошам, но не на лугах, где есть похожий на него молочай. Корень собирается в мае и сентябре, лучше в первые дни полнолуния.
Выкопав растение с корнем, его моют в воде, чтобы очистить от земли. После этого растение кладут где-нибудь в тени, чтобы оно завяло, а потом молодые корешки срезают и сушат в печке или духовке, настолько теплой, чтобы корень совершенно высох, но не изжарился. Сухой корень толкут в ступе, прикрывая ее полотном, чтобы пыль от корня не попала в глаза или нос. Затем порошок просеивается через сито. От попавшей в нос пыли чувствуется неприятная теплота, но это ощущение безвредно и скоро проходит.
Порошок хранят хорошо закупоренным в стеклянной банке с притертой пробкой с мая до сентября, либо с сентября до мая так, чтобы для внутреннего применения всегда был свежий порошок. Залежалый порошок либо уже не имеет такой целебной силы, либо может совсем утратить свои лечебные свойства. Сбор растений надо производить точно в указанные сроки. Сборы в другое время дают средство слабой целебной силы, и пользоваться им не рекомендуется.
Укушенному бешеным животным взрослому человеку дают 4 г порошка в ½ рюмки сыровца – разновидности кваса, приготовляемого из пшеничных отрубей. Способ приготовления сыровца: в пропаренную кадку насыпать не менее 4 кг пшеничных отрубей и залить таким количеством кипятка, чтобы отруби были покрыты. Кадку накрыть крышкой и поставить в теплое место. Через 3 – 4 дня отруби осядут на дно. Сцедить полученный таким образом квас, не оставляя его стоять с отрубями дольше, иначе он прогоркнет.
Если больной после приема лекарства находится в лихорадочном состоянии, чувствует небольшое головокружение, тошноту, а иногда и расстройство желудка, но без боли, то лекарство подействовало и опасность миновала. Следующий за ним и последний прием надо осуществлять в первый день новолуния. Если же указанных признаков не наблюдается, то нужно повторить прием через шесть часов.
Если реакции организма опять нет, принять лекарство еще раз на следующий день, а последний, четвертый раз выпить эту смесь в первый день новолуния.
В том случае, если у больного уже появились признаки водобоязни и вид воды и блестящих предметов, а следовательно, и стеклянной рюмки больному неприятен, то лекарство с сыровцем дают в темной деревянной или глиняной чашечке. В таком случае нужно сначала налить в чашечку сыровца, а затем насыпать сверху порошок и дать больному выпить.
Если во время приема лекарства у больного при попадании жидкости в горло начинаются спазмы, то прибегают к приемам порошка в хлебных пилюлях. Порошок закатывают в 2 – 3 пилюли, сделанные из мякиша ржаного хлеба, которые больной должен проглотить за один раз. Если лекарство не подействовало с первого раза, приемы повторяют с промежутком в шесть часов до трех раз. Последний прием порошка надо обязательно приурочить к первому дню новолуния.
Даже если водобоязнь достигла своего полного развития и лечение молочаем начато как будто поздно, не все еще потеряно. Нужно немедленно вскипятить сыровец, налить его полрюмки, всыпать в нее дозу порошка, размешать, чем-нибудь накрыть, остудить и дать выпить больному. В таком случае надо пользоваться моментом, когда спазмы в горле больного прекращаются. Если они повторяются непрерывно, надо напитать отваром мякиш ржаного хлеба, стараясь, чтобы в него вошло все количество жидкости, и дать проглотить больному.
Детям порошок дают в меньших количествах, чем взрослому, сообразуясь с возрастом и физическим состоянием. Следует помнить, что не только укушенным, но и тем, кто за ними ухаживает, особенно если у таких людей на теле есть ранки или царапины, также хорошо для профилактики принимать порошок. Это забытое средство рекомендуется в старинных лечебниках как исключительно эффективное, помогающее даже при уже развивающейся болезни.
источник
Бешенство – острое инфекционное (вирусной природы) заболевание людей и животных, характеризующееся поражением вещества мозга: при заражении развивается воспалительный процесс (энцефалит).
Несмотря на то, что бешенство является одной из древнейших инфекций, тенденции к ее снижению до настоящего времени нет, как не разработаны и эффективные средства для лечения. Бешенство остается смертельно опасным заболеванием.
Симптомы заболевания специфичны, однако между заражением и первыми проявлениями недуга может пройти довольно длительное время. В данной статье расскажем о лечении и профилактике бешенства у людей, ведь очень важно знать, как защитить себя и своих детей от опасной болезни.
Широкое распространение бешенства среди многих видов теплокровных животных представляет опасность заражения для людей, в том числе и детей. Чаще всего инфицирование происходит от кошек и собак, но возможно получить заболевание и от диких животных.
Источник инфекции – больные животные. Болеют бешенством и дикие животные (лисы, волки, летучие мыши), и домашние (кошки, лошади, собаки, свиньи, рогатый скот), и грызуны (крысы). В связи с этим различают городской и лесной вид бешенства.
Зарегистрированы также редкие случаи инфицирования вирусом от больного человека.
Человек получает вирус при укусах больным животным или при ослюнении кожных покровов и слизистых. В настоящее время доказана возможность заражения воздушно-капельным путем.
Этим путем люди могут заражаться при вдыхании воздуха в пещерах с большим количеством летучих мышей. Вирус бешенства можно получить через пищу (при употреблении мяса). Нельзя исключать и контактный путь инфицирования через вещи, на которые попала слюна больного животного.
Наиболее подвержены заболеванию дети с 5-7 лет до 14-15 (чаще мальчики): именно в этом возрасте дети безбоязненно контактируют с животными, стремятся к такому контакту, в том числе и с бездомными кошками и собаками.
В группу высокого профессионального риска заражения относятся охотники, лесничие, работники ветеринарной службы, работники по отлову бродячих животных. Заражаться они могут и от мертвых животных. Нередко регистрируются случаи заражения через любые микротравмы рук при снятии шкур, разделке тушки больного животного.
Отмечается сезонность заболевания: с мая до сентября. В этот период люди (дети в том числе) проводят на улице большую часть времени, чем зимой. Чаще болеют сельские жители, так как у них больше возможности контакта с разными животными.
Природные очаги бешенства имеются повсеместно! Больные бешенством дикие животные часто забегают в ближайшие населенные пункты, где могут напасть на людей.
Заразными животные являются уже за 10 дней до проявления у них признаков бешенства, но наибольшая опасность заражения возникает в период проявления болезни.
Не каждый укус зараженного животного заканчивается заболеванием бешенством. Примерно 30% укусов больных собак и около 45% нападений волка оказываются заразными для человека. Опасность заражения выше при укусах в области лица и головы, шеи, промежности, пальцев верхних и нижних конечностей. Очень опасны глубокие и рваные раны.
Заражение может произойти даже в тех случаях, когда укуса как такового нет, есть просто царапина-след от зубов или только ослюнение кожи и слизистых. Вирус проникает в организм через кожные покровы и слизистые.
Инкубационный период при бешенстве длительный, от 1 до 6 месяцев. При обширных ранах и массивном инфицировании инкубационный период может сокращаться до 9 дней. При укусах лица, головы и шеи скрытый период короткий, при укусах нижних конечностей – более длительный. Описаны случаи развития бешенства через год и более после покусания.
В клинике бешенства различают 3 периода заболевания:
- продромальный;
- период возбуждения;
- период параличей.
В продромальном периоде болезни появляются ноющие боли в области ослюнения или укуса, даже если рана уже зажила. Может отмечаться покраснение рубца, зуд и жжение.
У ребенка повышается температура в пределах 38°С, беспокоит головная боль, тошнота, может возникать рвота. Ребенок отказывается от пищи, у него нарушается сон (появляется бессонница). Если малыш все же засыпает, то он видит устрашающие сновидения.
Ребенок в этот период замкнут, равнодушен к происходящему, настроение подавленное, тревожное. Выражение лица тоскливое. Подростка беспокоит ничем не обоснованное чувство страха , тяжесть в груди, сопровождающаяся учащением пульса и дыхания.
Длительность продромального периода 2-3 дня (может удлиняться до 7 дней). В последующем психические нарушения усиливаются, депрессия и безразличие сменяются беспокойством.
В период возбуждения появляется наиболее характерный для заболевания бешенством симптом: водобоязнь (или гидрофобия). При попытке больного проглотить любую жидкость, даже слюну, возникает мышечный спазм гортани и глотки.
Вид и даже звук льющейся воды, и даже разговор о воде, вызывают появление чувства страха и развитие такого спазма. При попытке напоить пациента он отталкивает чашку, выгибается, откидывает голову назад.
Лицо больного при этом синеет, выражает испуг: глаза несколько выпучены, зрачок расширен, взгляд устремлен в одну какую-то точку, вдох затруднен, потоотделение усиливается. Приступы судорожного сокращения мышц хоть и непродолжительны (длятся несколько секунд), но они часто повторяются.
Приступ может спровоцировать не только вид жидкости, а и струя воздуха, громкий стук или звук, яркий свет. Поэтому у больного развивается не только водобоязнь (гидрофобия), а и аэрофобия, акустикофобия, фотофобия.
Помимо повышенного потовыделения, отмечается обильное образование и выделение слюны. Возникает психомоторное возбуждение и проявления агрессии и ярости. Больные могут кусаться, они плюются, могут ударить, разорвать одежду на себе.
Именно такое неадекватное буйное и агрессивное поведение подразумевается, когда в народе говорят: «ведет себя, как бешеный».
Во время приступа отмечается помрачение сознания, появляются устрашающие зрительные и слуховые галлюцинации. Между приступами сознание может проясняться.
Рвота, потливость и слюнотечение, невозможность приема жидкости приводят к обезвоживанию организма (особенно резко выражено это у детей) и потере массы тела. Температура может оставаться повышенной.
Период возбуждения длится 2 или 3 дня, реже до 5 дней. На высоте любого из приступов может наступить остановка дыхания и сердечной деятельности, то есть смерть.
В редких случаях больной может дожить до третьего периода болезни – периода параличей. Приступы судорог в этой стадии прекращаются, пациент может уже пить и проглатывать пищу. Исчезает водобоязнь. Сознание в этот период ясное.
Но это мнимое улучшение. Температура тела поднимается выше 40°С. Пульс учащен, кровяное давление прогрессивно понижается. Возбуждение сменяется вялостью. Нарастают депрессия и апатия.
Затем нарушается функция тазовых органов, развиваются параличи конечностей и черепно-мозговых нервов. Летальный исход наступает в результате паралича центров дыхания и сердечной деятельности.
Помимо типичной формы, существует еще и атипичная форма бешенства. При этой форме нет четкого проявления периодов заболевания; судорожные приступы водобоязни и период возбуждения могут не развиваться. Клинические проявления болезни сводятся к депрессивному, сонливому состоянию с последующим развитием параличей.
Бешенство у ребенка в раннем возрасте имеет некоторые отличительные особенности:
- болезнь развивается после короткого инкубационного периода;
- гидрофобия не отмечается;
- период возбуждения иногда отсутствует;
- смерть малыша может произойти в первые же сутки развития заболевания.
У детей старше 2-3 лет клинические проявления бешенства такие же, как и у взрослых.
Диагноз «бешенство» ставится клинически. Даже в высокоразвитых странах подтвердить диагноз прижизненно сложно. Как правило, подтверждают его после смерти больного.
Опорными для клинической диагностики симптомами являются:
- факт покусания или ослюнения кожи пациента животным;
- боль на месте укуса после заживления раны;
- гидрофобия;
- фотофобия;
- аэрофобия;
- акустикофобия;
- психомоторное возбуждение;
- нарушения глотания и дыхания;
- психические расстройства;
- параличи.
Из-за отсутствия прижизненной лабораторной диагностики атипичные формы заболевания при отсутствии возбуждения и гидрофобии практически не диагностируются. Особенно трудна диагностика бешенства у детей, т.к. установить факт контакта ребенка с больным животным не всегда удается.
В 2008 г. французским ученым удалось разработать и предложить для прижизненной диагностики исследование биопсии кожного участка шеи (на границе с ростом волос) методом ИФА.
Метод высокоспецифичен (98%) и высокочувствителен (100%) с первого же дня заболевания. Исследование позволяет обнаружить антиген вируса в нервных окончаниях возле волосяного фолликула.
При возможности проведения методом флюоресцирующих антител исследуют для обнаружения антигена вируса отпечатки роговицы.
При решении вопроса о необходимости проведения иммунопрофилактики необходима диагностика бешенства у животного, нанесшего укус. Это исследование проводится в наиболее ранние сроки после укуса пациента (если труп животного доступен для взятия образцов биологических тканей). В этом случае можно обнаружить вирус в клетках головного мозга и роговицы глаз или срезах кожи животных с помощью серологических реакций и методом флюоресцирующих антител.
Лечение больного бешенством проводится только в стационаре. Условия содержания пациента должны исключать воздействия яркого света (палата с затемненными окнами), громких шумовых раздражителей и потоков воздуха.
Эффективная терапия бешенства не разработана. Слабый лечебный эффект оказывают антирабический иммуноглобулин, антирабическая сыворотка и большие дозы интерферона.
Проводится симптоматическое лечение:
- обезболивающие средства для уменьшения болевых ощущений;
- противосудорожные препараты;
- снотворные средства при нарушении сна;
- введение растворов для нормализации водно-солевого баланса;
- лекарственные препараты для стимуляции работы сердца и дыхательной системы;
- лечение в барокамере (гипербарическая оксигенация);
- церебральная гипотермия (пузырь со льдом на голову);
- подключение аппарата искусственного дыхания (по показаниям).
Исход заболевания неблагоприятен, больные умирают. Описаны единичные во всем мире случаи выздоровления детей.
В нашей стране проводится специфическая и неспецифическая профилактика бешенства.
Неспецифическая профилактика предусматривает такие меры:
- отлов и изоляция бродячих животных;
- выявление бешеных животных ветеринарной службой с последующим их усыплением;
- истребление хищных животных вблизи населенных пунктов;
- карантинные мероприятия и лабораторная диагностика в очаге инфекции;
- санитарно-просветительная работа среди населения.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
Учитывая губительное воздействие на вирус высокой температуры, в полевых условиях можно воспользоваться старинным методом обработки ран после укуса животного: прижигание раны от укуса каленым железом.
Для уничтожения вируса можно в рану положить кристалл марганцовокислого калия или карболовой кислоты.
В случае покусания домашним животным врач уточняет, при каких обстоятельствах получен укус, был ли он спровоцирован поведением пациента, привито ли от бешенства и где сейчас находится животное. Если укусившее животное здорово (имеется справка о проведенной прививке), то вакцинация не проводится.
Если же животное после нанесения укуса пропало, или в случае покусания пациента диким животным проводится вакцинация антирабической вакциной и антирабическим иммуноглобулином.
Схема вакцинации подбирается пациенту (особенно ребенку) врачом индивидуально: в зависимости от глубины и локализации укуса, давности укуса, от того, какое животное нанесло укус и имеется ли возможность наблюдать за ним.
Если после 10-дневного наблюдения за домашним животным, нанесшим человеку укус, оно осталось здоровым, то введение вакцины отменяют после 3 уже полученных инъекций (если имели место ослюнение или неглубокий одиночный укус).
Но если укус был нанесен в опасные места (перечислены выше), а также при отсутствии возможности наблюдать или обследовать животное, вводить вакцину продолжают до конца назначенной схемы.
Немедленно рекомендуется начать комбинированное лечение (вводить антирабический иммуноглобулин и антирабическую вакцину) при:
- ослюнении слизистых;
- укусах (любой глубины и количества) в перечисленные выше опасные места;
- глубоких одиночных или множественных укусах, нанесенных домашними животными;
- любых повреждениях или ослюнениях дикими животными или грызунами.
Антирабическая вакцина вводится внутримышечно в область плеча, а детям до 5 лет – в область верхней трети переднебоковой поверхности бедра. В ягодицы вводить вакцину нельзя. Вакцина оказывает профилактический эффект даже в случае множественных тяжелых укусов.
Лицам из группы профессионального риска заражения проводится первичная профилактика антирабической вакциной. Рекомендуется профилактическое введение вакцины и детям раннего возраста, учитывая то, что они могут и не рассказать о состоявшемся контакте с животным.
Предварительную профилактику можно провести и детям при планировании каникул в сельской местности или в оздоровительном летнем лагере.
Вакцина вводится по 1 мл внутримышечно 3-кратно: спустя 7 и 28 дней после первого введения. Лицам из группы риска заражения ревакцинация проводится каждые 3 года. Взрослым и детям после вакцинации надо исключить перегревание, избегать переутомления. При проведении вакцинации и в течение полугода после нее надо категорически исключить употребление любых видов и доз алкогольных напитков. В противном случае могут возникнуть осложнения со стороны ЦНС.
Учитывая то, что бешенство практически невозможно вылечить, надо предпринять все меры по предупреждению заражения ребенка. Следует детям с раннего возраста объяснять опасность контакта с бродячими кошками и собаками. Маленьких детей не следует оставлять без присмотра, чтобы исключить нападение и укусы животных.
В случае же нападения животного на ребенка (укуса или ослюнения) следует немедленно и правильно обработать рану и обязательно обратиться к врачу, независимо от глубины повреждения. При назначении врачом курса вакцинации надо скрупулезно его провести до конца предложенной схемы. Только так можно уберечь ребенка от такого опасного заболевания, как бешенство.
При укусе животного необходимо обратиться к хирургу в травмпункт. После обработки раны он назначит введение вакцины. Состояние ребенка должен оценить педиатр, невролог. Если заболевание все же возникло, лечить его должен инфекционист.
источник
Вирус крайне опасен для птиц и животных своей способностью вызывать у них различные патологии. Он существует, благодаря циркуляции в природе, распространяясь с помощью живых теплокровных организмов. Человек заражается чаще всего от собак (и домашних, и бродящих), а они от диких животных. Непосредственно от представителей дикой фауны люди инфицируются не более, чем в 28% случаев. Кошки становятся источником заражения в 10% случаев.
Инфицирование происходит при контакте со слюной больного животного, чаще всего при укусе. Особо опасна в этом плане травма головы и рук. Чем больше укусов, тем выше риск инфицирования. Пик заболеваемости приходится на весну и лето. Теоретически, человек является источником опасности во время развития симптоматики болезни, особенно в тот период, когда перестает контролировать собственное поведение.
В РФ, за 2012 год было заражено 950 человек. 52 процента больных проживают в Центральном федеральном округе, ещё меньше в Приволжском (17%) и Уральском (8%), в Южном и Сибирском – по 7%.
Разносчиком болезни считаются лисы, популяция которых в стране велика. Так, на каждые 10 квадратных километров приходится до 10 особей. Для того, чтобы предотвратить распространение болезни, на эту же площадь должно приходиться не более одного животного.
Кроме того, растет популяция волков и енотовидных собак, они разносят инфекцию не менее активно, чем лисы. Болеть могут также ежи, лоси, рыси, медведи, хотя для них это не типично. Также регистрируются случаи нападения на людей бешеными воронами.
Поэтому так важна прививка от бешенства для домашних животных. Нередки случаи вывоза не вакцинированных псов на природу, где они нападают на инфицированных ежей. Спустя какое-то время их поведение становится неадекватным, они уходят в темные места и гибнут.
В прошлом, вакцину вводили человеку лишь спустя 10 дней. В это время наблюдали за напавшим на него животным. Если оно за это время не погибало, то пострадавшего не прививали. Однако, если человек не обращается к врачу в течение 4 дней после появления первых симптомов, вероятность того, что он выживет – 50%. Если человек начал проходить курс вакцинации лишь на 20-й день, вероятность его гибели составляет 100%.
А если после укуса своевременно обратиться за медицинской помощью и пройти курс вакцинации, то каких-либо последствий удается избежать как минимум в 96-98% случаев.
Инкубационный период этого заболевания может быть, как коротким (9 дней), так и продолжительным – до 40 суток. Болезнь будет развиваться быстрее, если вирус проник в организм через укус на лице и шее. Крайне опасны и укусы на кистях рук – в этом случае инкубационный период может сократится до 5 суток. Так вирус, продвигаясь по нервным путям попадает в спинной и головной мозг, вызывая отмирание клеток. Если же инфицирование произошло через ноги, то инкубационный период значительно увеличивается. Были случаи, когда вирус не проявлялся в течение года и более. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Так как современная вакцина позволяет избавить больного от заболевания, то пациенты, поступающие с явными клиническими признаками бешенства – это очень редкое явление. Наступление болезни может быть обусловлено следующими факторами:
Длительное отсутствие медицинской помощи;
Нарушение прививочного режима;
Самостоятельное досрочное завершение вакцинации.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен. К этой ране он относится как к обыкновенной царапине, которая на самом деле несет прямую угрозу жизни. В то время как за помощью нужно обратиться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
В организме, после инфицирования происходят следующие процессы: вирус попадает в спинной и головной мозг, разрушая его клетки. Гибель нервной системы вызывает ряд симптомов и приводит к летальному исходу.
Для того, чтобы выставить диагноз, врачу потребуется выяснить факт укуса или попадания слюны животного на человека. Клиника у всех заболевших однообразна. В крови повышается уровень лимфоцитов, эозинофилы полностью отсутствуют. Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Вирус может бессимптомно существовать в организме от 30 до 90 дней. Реже инкубационный период сокращается до 10 дней, ещё реже увеличивается до года. Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.
Болезнь проходит три стадии развития, каждая из которых проявляется различными симптомами.
Для начального этапа, который продолжается от 24 часов до 3 дней, характерны следующие признаки:
Первой тревожить больного начинает рана. Даже если укус к этому моменту времени уже зарубцевался, человек начинает ощущать его. Поврежденное место болит, ощущения носят тянущий характер, локализуются в центре травмы. Кожа становится более чувствительной, зудит. Рубец воспаляется и припухает.
Температура тела не превышает 37,3 °C , но и не опускается ниже 37 (субфебрилитет).
Возникают головные боли, появляется слабость. Больного может тошнить и рвать.
Когда укус был нанесен в область лица, у человека часто развиваются галлюцинации : обонятельные и зрительные. Пострадавшего начинают преследовать отсутствующие на самом деле запахи, возникают несуществующие образы.
Проявляются психические отклонения: больной впадает в депрессию, его преследует беспричинный страх. Иногда на смену повышенной тревожности приходит чрезмерная раздражительность. Человек испытывает апатию ко всему, становится замкнутым.
Аппетит пропадает. Ночной отдых нарушается, на смену нормальным сновидениям приходят кошмары.
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
Дыхание больного становится редким и судорожным.
Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
Завершающая фаза болезни – стадия параличей. Она длится не более суток, и характеризуется угасанием двигательной функции. У больного нарушается чувствительность, судороги и галлюцинации больше не преследуют его. Парализуются различные мышечные группы и органы. Внешне человек выглядит спокойным. При этом происходит значительный скачок температуры. Она поднимается до 42 °C, усиливается сердцебиение, а артериальное давление падает. Человек погибает по причине паралича сердечной мышцы или дыхательного центра.
От начала проявления симптомов заболевания до момента смерти больного проходит от 3 дней до недели. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может умереть на протяжении первых суток, после того, как появятся первые скудные симптомы.
После того, как симптоматика впервые проявила себя, болезнь становится неизлечимой. Все действия врачей будут сведены лишь к облегчению самочувствия человека. Его стремятся отгородить от внешних раздражителей, вводят опиоидные анальгетики, выполняют поддерживающую терапию. Продлить жизнь помогает искусственная вентиляция легких, однако, летальный исход неминуем.
Оказание первой помощи пострадавшему входит в обязанности врача-хирурга, работающего в центре антирабической помощи. Больной получает инъекцию в тот же день, когда обращается за помощью.
Если раньше вводили до 30 прививок в область живота, под кожу, то начиная с 1993 года, от подобной схемы профилактики заболевания отказались. Сейчас используется современная вакцина (КОКАВ). Она очищенная и даёт возможность значительно сократить лечебный курс, а также уменьшить дозировку, вводимую разово.
Вакцина не вводится в ягодицу! Детям её ставят в бедро (в наружную поверхность), а взрослым и подросткам в дельтовидную мышцу. Стандартная дозировка – 1 мл. Эффект от введенной вакцины достигает 98%, однако, важно сделать первую инъекцию не позднее, чем две недели после получения травмы или укуса.
При первом обращении пациента даже спустя месяцы после опасного контакта ему будет показан лечебный курс.
После того, как была сделана прививка, первые антитела к вирусу появятся спустя 14 дней, их максимальная концентрация наступит через месяц. Когда существует риск сокращения инкубационного периода, больному вводят антирабический иммуноглобулин.
Когда курс будет завершен, у человека сформируется иммунитет, который начнет работать, спустя 14 дней после последней инъекции.
Действовать сформированная защита будет на протяжении года.
Несмотря на существующие вакцины и иммуноглобулин, люди продолжают умирать от вируса. Это происходит в результате их низкой осведомленности об опасности болезни и из-за не обращения к доктору. Некоторые пострадавшие отказываются от оказания медицинской помощи и в 75% случаев погибают из-за факта инфицирования. Иногда вина за смерть таких больных лежит на врачах, которые неправильно оценили степень угрозы здоровью человека (до 12,5%). Некоторые пациенты (до 12,5%) погибают из-за прерывания курса или нарушения режима вакцинации.
Строго запрещено пациентам, проходящим лечение, а также спустя 6 месяцев после его окончания: потреблять любые спиртные напитки, чрезмерное физическое переутомление, нахождение в бане и сауне, переохлаждение. Это объясняется снижением выработки антител, ухудшением иммунитета. Если больной получает параллельное лечение иммунодепрессантами или кортикостероидами, необходим контроль антител к вирусу. Если их продуцируется в недостаточном количестве, то необходима дополнительная терапия.
Как правило, большинство людей не испытывают никаких побочных эффектов, после введения вакцины. Она чаще всего хорошо переносится. Незначительные аллергические проявления отмечаются не более, чем в 0,03% случаев.
Противопоказания для введения вакцины от бешенства отсутствуют, что обусловлено смертельной угрозой больного человека.
Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями.
В каких случаях не нужно вакцинироваться?
При попадании слюны животного или при его прикосновении к целостному кожному покрову;
Если животное укусило человека через ткань, которая толстая и она не повредилась;
Когда произошло ранение клювом или когтем птицы;
При укусе животными, проживающими в домашних условиях, если они были привиты от вируса и в течение года не проявляли признаков болезни.
Что касается домашних животных, то человека не прививают в том случае, если он не был укушен в шею, лицо, пальцы или кисти, а также, если укус единичный. Когда травма локализуется в опасном месте или носит множественный характер, человеку делают 3 прививки. Это необходимо по причине того, что носителем вируса могут быть даже вакцинированные домашние питомцы.
За нанесшим травму животным необходимо наблюдать, если оно проявляет признаки болезни, то вакцинацию следует начать незамедлительно.
Если заражение скорее всего произошло. Вакцину обязательно нужно сделать, если была получена травма (укус, царапина, попадание слюны на поврежденную кожу) от дикого животного. Если имеется возможность проследить за ним, то человеку ставят всего 3 инъекции.
Профилактику прекращают, если животное остается здоровым на протяжении 10 суток после нанесения травмы.
Также достаточно 3 вакцин, если животное было убито, а в его мозге не обнаружили вируса бешенства.
Курс проводят полностью, если:
Судьба животного неизвестна;
Оно имело контакт с представителями дикой фауны.
Если травмированный человек был вакцинирован полным курсом ранее, и с этого времени не прошло 365 дней, то ему ставят три вакцины (первый, 3 и 7 дни). Если год уже истек, то необходимо пройти полный терапевтический курс.
Терапия с использованием иммуноглобулина необходима к реализации в течение суток после получения травмы. Этот срок не должен превышать 3 дней после возможного инфицирования и до того, как была введена 3 вакцина. Доза составляет 20 МЕ/кг иммуноглобулина.
Одна половина рассчитанной дозы вводится инъекционно, вокруг поврежденных тканей (рану можно орошать). Остальную часть вводят в мышцу (в бедро – в его верхнюю треть или в ягодицу). Вакцина и иммуноглобулин не вводятся одним шприцом!
Их возможно сочетать при наличии следующих показаний:
Укус глубокий, наблюдается кровотечение;
Имеются множественные укусы;
Травмы нанесены в опасные зоны.
Следует помнить о смертельной опасности вируса. Необходимо обращаться к врачу сразу после полученной травмы или после возникновения сопряженных с риском заражения ситуаций.
Важно знать, что при даже незначительном укусе, человеку необходимо обратиться за врачебной помощью. Дальнейший ход терапии будет определен доктором. Он реализует экстренное лечение путем введения либо активной, либо пассивной вакцины антирабического иммуноглобулина.
Сразу после укуса важно промыть травмированное место проточной водой. Кроме того, профилактическая вакцина может быть введена лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам.
Вакцину вводят немедленно, после обращения пострадавшего человека в больницу. Её выполняют в первый день, затем на 3 и 7 день, после на 14 и 28 сутки. Всемирная организация здравоохранения даёт рекомендацию провести вакцинацию ещё и спустя 3 месяца, после того, как была введена последняя инъекция, вводят её в мышцу. Это достаточная для выработки иммунного ответа схема.
Вводят вакцину в случае, если:
Произошел укус дикими грызунами;
Произошло попадание слюны на кожу, имел место укус или царапина животного, точно переносящего вирус или даже при подозрении на его наличие;
Произошел укус сквозь тонкий слой ткани, после ранения любым предметом, запачканным слюной инфицированного животного.
Произошло ранение птицей (не хищником);
Произошел укус, без повреждения кожи (через плотную ткань);
При употреблении внутрь молока или мяса инфицированного животного, прошедшего термическую обработку;
Произошел укус домашним грызуном;
Произошел укус грызуном, на той территории, где болезнь не фиксировалась уже 2 года;
Произошел контакт с зараженным человеком без повреждения кожи или попадания его слюны на слизистые оболочки;
Произошел контакт, но животное не погибло спустя 10 дней после контакта (мера не актуальная).
Вакцина имеет незначительные побочные реакции по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отечь, уплотниться или болеть. Иногда отмечается рост температуры тела (не более 38 °C), появляется озноб и головные боли. Могут увеличиться лимфатические узлы.
Первичную антирабическую помощь оказывает врач-хирург (врач-травматолог) центра антирабической помощи (согласно приказу Минздрава № 297 от 7.10.1997). Вакцина против бешенства вводится в первый день обращения в травматологический пункт.
Образование: в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Боль в левом боку — что это может быть и как лечить?
Как поднять уровень тестостерона у мужчины?
 | Холера |
 | Брюшной тиф |
 | Туляремия |
 | Ботулизм Таблицы расчетов для мужчин, женщин и детей, всех возрастов! Узнайте причины отклонений! Расшифровка всех видов анализов! Не знаете своего заболевания? Найдите его по симптомам! источник |