Бешенство — инфекционное заболевание, вызываемое вирусом бешенства Rabies virus, включённого в род Lyssavirus семейства Rhabdoviridae.
Вирус бешенства вызывает специфический энцефалит (воспаление головного мозга) у животных и человека. Передаётся со слюной при укусе больным животным. Затем, распространяясь по нервным путям, вирус достигает слюнных желёз и нервных клеток коры головного мозга, гиппокампа, бульбарных центров, и, поражая их, вызывает тяжёлые необратимые нарушения.
Бешенство встречается на всех континентах, кроме Австралии и Антарктиды. Бешенство не регистрируется в островных государствах: в Японии, в Новой Зеландии, на Кипре, на Мальте. Это заболевание до сих пор не регистрировалось также в Норвегии, Швеции, Финляндии, Испании и Португалии. В начале XXI века эпидемия болезни, которая предположительно является разновидностью бешенства, грозит полным исчезновением южноамериканскому народу варао.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши) и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). В Индии одним из основных переносчиков бешенства являются летучие мыши (3/4 случаев заражения людей от общей статистики заболеваемости бешенством).
Случаи заболевания мелких грызунов бешенством и передачи вируса от них человеку практически неизвестны. Существует, однако, гипотеза, что естественным резервуаром вируса являются грызуны, которые способны длительно носить инфекцию, не погибая в течение нескольких дней после заражения.
Возможны случаи, когда возбудитель бешенства передаётся через укус от человека человеку. Хотя вероятность такого случая чрезвычайно мала, её в прошлом боялись больше всего, и чтобы не допустить подобного, совершали чудовищные жестокости. Так, во Франции людей, больных бешенством, душили между двумя матрасами или умерщвляли, перерезая им вены на руках и ногах; этот ужасный обычай сохранялся до начала XIX века, и только император Наполеон I запретил его.
У людей появление симптомов бешенства неизбежно приводит к смертельному исходу. Случаи выздоровления после появления симптомов бешенства не доказаны: к 2011 году известны лишь девять случаев выздоровления людей от бешенства, которые не были подтверждены лабораторно; предположительно, у так называемых «выздоровевших» было не бешенство как таковое, а истероидная реакция. В июне 2011 года сообщалось, будто бы врачи Детской больницы Калифорнийского университета смогли вылечить от бешенства 8-летнюю Пришос Рейнолд. Таким образом, бешенство является одним из наиболее опасных инфекционных заболеваний (наряду с ВИЧ, столбняком и некоторыми другими болезнями). Однако симптомы бешенства могут и не проявиться, если количество попавших в организм вирусов мало или человек невосприимчив к заболеванию.
Срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие симптомов и вылечить человека. Людям, укушенным бешеными или неизвестными животными, проводят вакцинацию от бешенства. Последняя сочетается с введением антирабической сыворотки или антирабического иммуноглобулина в глубь раны и в мягкие ткани вокруг неё.
По данным на 2009 год, ежегодно в мире 55 000 человек умирают от заболевания бешенством, переданным им от животных. При этом в развитых и некоторых других странах заболеваемость человека существенно (на несколько порядков) ниже, поскольку там организована своевременная антирабическая помощь.
Болезнь имеет три периода:
— Продромальный или начальный (период предвестников)
Длится 1—3 дня. Сопровождается повышением температуры до 37,2—37,3 °C, угнетённым состоянием, плохим сном, бессонницей, беспокойством больного. Боль в месте укуса ощущается, даже если рана давно зарубцевалась.
— Стадия разгара (гидрофобия)
Длится 1—4 дня. Выражается в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум вызывают судороги мышц конечностей. Водобоязнь, аэрофобия. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха.
— Период параличей (стадия «зловещего успокоения»)
Наступает паралич глазных мышц, нижних конечностей. Тяжёлые паралитические расстройства дыхания вызывают смерть. Общая продолжительность болезни 5—8 дней, изредка 10—12 дней.
Большое значение имеет наличие укуса или попадание слюны бешеных животных на повреждённую кожу. Один из важнейших признаков заболевания человека — водобоязнь с явлениями спазма глоточной мускулатуры только при виде воды и пищи, что делает невозможным выпить даже стакан воды. Не менее показателен симптом аэрофобии — мышечные судороги, возникающие при малейшем движении воздуха. Характерно и усиленное слюноотделение, у некоторых больных тонкая струйка слюны постоянно вытекает из угла рта.
Лабораторного подтверждения диагноза обычно не требуется, но оно возможно, в том числе с помощью разработанного в последнее время метода обнаружения антигена вируса бешенства в отпечатках с поверхностной оболочки глаза.
Профилактика бешенства заключается в борьбе с бешенством среди животных: вакцинации (домашних, бездомных и диких животных), установлении карантина и т. д. Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (детергентом) и обрабатывают 40-70 градусным спиртом или настойкой йода, при наличии показаний вводят антирабический иммуноглобулин вглубь раны и в мягкие ткани вокруг неё, после местной обработки раны немедленно проводят специфическое лечение, которое заключается в лечебно-профилактической иммунизации антирабической вакциной.
Не нужно прижигать раны. Сразу же обратитесь в ближайший травмпункт, ведь успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро вы обратились за помощью к врачу. Желательно сообщить врачу в травмпункте следующую информацию — описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса. Далее следует провести курс прививок, назначенный врачом. Сорок уколов в живот давно никто не делает, вам введут вакцину и отпустят домой. И так пять или шесть раз. В стационаре могут оставить укушенного, если его состояние особенно тяжелое, прививающихся повторно, а также лиц, имеющих заболевание нервной системы или аллергические заболевание, беременных и лиц, привитых другими прививками в течение последних двух месяцев. На время вакцинации и спустя 6 месяцев после нее необходимо воздерживаться от употребления спиртных напитков. Кроме того, если вы проходите курс вакцинации от бешенства, нельзя переутомляться, переохлаждаться или наоборот перегреваться. Нужно помнить: бешенство — опасное смертельное заболевание, вылечить его нельзя, но в случае укуса, ослюнения животным заболевание можно предупредить своевременно проведенным курсом лечебно-профилактической вакцинации. Эффективность специфического лечения находится в прямой зависимости от времени обращения за помощью после укуса.
С целью предупреждения заражения бешенством охотникам рекомендуется получить курс профилактических прививок против бешенства, воздержаться от снятия шкур и разделки тушек животных до получения результатов исследования убитых животных на бешенство из ветеринарной лаборатории. Не допускать к охоте на диких животных невакцинированных собак. С целью предотвращения заболевания бешенством необходимо проводить ежегодную профилактическую вакцинацию против бешенства собак, независимо от их принадлежности, а при необходимости — кошек.
источник
Что такое бешенство? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. А., инфекциониста со стажем в 11 лет.
Бешенство (rabies, гидрофобия, водобоязнь) — острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.
Вид — вирус бешенства Rabies virus:
- дикий — патогенный для человека;
- фиксированный — лабораторный, лишённый заражающей способности.
Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.
Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней. [1] [2] [3]
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида). Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).
- контактный — при укусе или ослюнении, редко возможно заражение при разделке убитого животного;
- маловероятен аэрозольный механизм заражения — например, в пещере, населённой летучими мышами;
- алиментарный — при поедании павших от бешенства животных;
- трансплацентарный путь — при пересадке органов от умерших людей от бешенства (при неверно поставленном диагнозе).
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
- укусе больного животного (становится заразным за несколько дней до начала клинических проявлений — в среднем 5-7 дней, максимально до 10);
- прямом ослюнении повреждённых кожных покровов и слизистых оболочек (даже микроскопическом);
- теоретически возможно заражение при оцарапывании кожи когтями больного животного (на когтях вируса нет, но после получения царапины слюна животного может попасть в свежую рану, например, при лае).
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб. [1] [4] [5]
Инкубационный период составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
- наиболее быстро заболевание развивается при укусе в лицо, шею, голову, больших повреждениях;
- более длительный период при локализации укусов в конечности, туловище, особенно единичных.
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
- инкубационный (10 дней — 1 год);
- продромальный (1-3 дня);
- возбуждения (2-3 дня);
- паралитический (1-3 дня).
- смерть.
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Начальными признаками развития бешенства наиболее часто являются:
- зуд;
- неприятные ощущения;
- малоинтенсивные боли в месте укуса и близлежащей области;
- воспаление рубцовой ткани (происходит нечасто).
Появляются общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто появляется икота, рвота. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Если во время одного из приступов не наступает смерть, развивается период параличей. Исчезают приступы, возбуждение и страх, больные начинают питаться и пить воду. Данное состояние можно принять за улучшение и тенденцию к выздоровлению, однако это грубое заблуждение и признак скорой смерти. Снижаются двигательные и чувствительные характеристики мышц лица, языка, конечностей. Повышается температура тела до гиперпиретических цифр (40–42°C), нарастает тахикардия, снижается артериальное давление, нарастает вялость, апатия. Смерть неизбежно наступает от паралича дыхательного и сосудистого центров на 6-8 день болезни.
Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено. [1] [2] [5]
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.
Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
Достигнув ЦНС вирус активно размножается в клетках (наиболее значимые области — аммонов рог, мозжечок, продолговатый мозг), где происходят воспалительно-дистрофические изменения умеренной выраженности (негнойный полиэнцефалит), обусловливающие изменение жизнедеятельности, паралитические явления и смерть (от паралича дыхательного и сосудодвигательного центров).
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду. [1] [2] [3]
- по стадиям:
- продромальная (предвестники заболевания);
- разгара (возбуждения/депрессии);
- параличей (отключение функционирования органов);
- по клиническим формам:
- бульбарная (расстройство речи, глотания, асфиксия);
- менингоэнцефалитическая (симптоматика психоза);
- паралитическая (ранее развитие параличей);
- мозжечковая (головокружение, неустойчивость походки);
- по МКБ-10:
- лесное бешенство (от диких животных);
- городское бешенство (от домашних животных);
- бешенство неуточнённое;
- по типу:
- эпизоотия (одномоментное прогрессирующее распространение заболевания среди большого количества животных) бешенства городского типа;
- эпизоотия бешенства природного типа. [3][4]
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться. [1]
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
- определение вирусных антигенов в отпечатках роговицы или биоптате кожи затылка методом МФА (метод флуоресцирующих антител);
- определение антител к вирусу бешенства с седьмого дня болезни (чаще всего не удаётся ввиду наступления гибели человека);
- ПЦР спинномозговой жидкости.
Посмертные диагностические методы:
- гистологический экспресс-метод мазков-отпечатков головного мозга (обнаружение телец Бабеша-Негри — достоверность около 85-90%, время выполнения до 2 часов);
- биологический метод (основанный на заражении лабораторных животных и обнаружении телец Бабеша-Негри в мозговой ткани погибших животных, достоверность до 100%, время выполнения до 30 дней);
- методы ИФА и ПЦР тканей мозга, слюны, роговицы. [2][4]
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций. [1] [3]
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
- регуляция численности диких и одичавших домашних животных-хищников (отлов, отстрел, вакцинация);
- соблюдение правил содержания собак, кошек и пушных зверей;
- обязательная вакцинация от бешенства домашних животных, особенно собак и кошек, профилактическая вакцинация лиц, связанных с постоянным контактом с животными;
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
- с каким именно животным столкнулись (дикое, домашнее);
- какого его поведение (адекватное ситуации, агрессивное, излишне дружелюбное);
- есть ли возможность проводить за ним наблюдение — это очень важно: нельзя убивать или прогонять животное, так как элементарное наблюдение за поведением зверя до 10 дней от укуса позволяет исключить бешенство с вероятностью 100% (при отсутствии гибели или изменения в поведении можно спокойно выдохнуть и забыть об инциденте).
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Консультирования на заочных интернет-порталах являются хорошим начинанием, однако зачастую проводятся специалистами, не имеющими должного образования и понимания проблемы, на них невозможно оценить некоторые важные моменты, поэтому ни в коем случае не стоит подменять очную консультацию рабиолога на совет «дяди» из телевизора. Помните, что расплата за неверное решение в данном случае — смерть!
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
Особо следует отметить, что не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса. [1] [3]
источник
Вирус бешенства человечеству знаком с давних времен, и до XIX века укус инфицированного животного означал верную смерть. Благодаря французскому экспериментатору Луи Пастеру, мир получил вакцину от бешенства.
Каковы признаки бешенства и профилактика заболевания — расскажет портал MedAboutMe.
Вирус бешенства принадлежит группе миксовирусов из семейства Rhabdoviridae, род Lyssavirus.
Сведения о бешенстве содержатся во многих древних источниках: в греческих письменах, египетских свитках, в индийских Ведах. Знаменитый Корнелий Цельс назвал эту болезнь гидрофобией и в качестве лечения предлагал каутеризацию (метод прижигания раны раскаленным металлом).
Изучение вируса бешенства (научное название Rabies lyssavirus) началось в 1804 г., когда немецкий ученый Г.Цинке выяснил, что бешенство может передаваться другому животному посредством впрыскивания под кожу или в кровь частиц слюны инфицированной особи. В 1879 г. другой немецкий исследователь Кругельштейн писал в своих заметках, что вирус локализуется в нервной ткани. В 1887 году румынский бактериолог В. Бабеш выявляет в нервных окончаниях головного мозга инфицированных животных необычные элементы, а в 1903 г. итальянский патолог А. Негри дополнил находку Бабеша диагностическим комментарием, и официально с 1950 г. найденные ими элементы стали называться тельцами Бабеша-Негри.
Самой яркой страницей в изучении бешенства следует назвать сотворение вакцины французским микробиологом Луи Пастером. Много лет ученый отдал на попытки выделить возбудитель Lyssavirus и размножить его в лабораторных условиях. В 1885 г. на основе высушенного мозга зараженных кроликов он создает вакцину, и первое испытание антирабической прививки выпало на долю 9-летнего мальчика, покусанного бешеной собакой. Поскольку в те времена укус бешеного животного неизменно приводил к летальному исходу, то Пастер рискнул после вакцинации мальчика ввести ему еще и вирулентный вирус бешенства, чтобы подтвердить предположение о выработке иммунитета. «Подопытный» пациент выжил, а Пастер получил мировое признание.
Когда вакцинация против бешенства была поставлена на поток, появились случаи смерти пациентов, которым вводили прививку. Эти факты заставили научное сообщество засомневаться в лекарственном эффекте вакцины Пастера. Помог французскому исследователю молодой медик из России Н.Ф. Гамалея, представлявший в Париже Общество русских врачей. Гамалея стал добровольцем в экспериментальных опытах Пастера, чтобы доказать безопасность прививки от бешенства. Именно ему, молодому врачу, стало очевидно, что смертность среди привитого населения была связана с поздним обращением за вакциной. Вирус бешенства спустя определенное количество дней поступает в нервные центры и в таком случае вакцина бессильна.
В 1903 году П.Ремпенже, сотрудник пастеровского института во Франции, доказал, что возбудитель бешенства — не бактерия, как думали до того, а вирус.
После укуса инфицированной особи инкубационный этап может растянуться до трех месяцев и более — протяженность его зависит от места укуса. Самая недолгая инкубация отмечается, когда укус пришелся на верхние конечности, голову и лицо.
Признаки бешенства разграничиваются в соответствии с фазами заболевания.
Длится от одного до трех дней. Инфицированный чувствует дискомфорт в месте укуса — это могут быть чес, жжение, гиперестезия кожи, тянущие боли, возможно воспаление и тогда место укуса опухает и краснеет. Если укус локализован на лице, то отмечаются галлюцинации зрительного и обонятельного характера. Температура субфебрильная. В этой фазе наблюдаются депрессивные состояния, тревожность, необъяснимый страх, иногда сильная раздражительность. Больной теряет аппетит, становится замкнутым, апатичным, у него нарушается сон, так как снятся кошмары.
Апатия сменяется возбуждением, дыхание делается шумным, человек дышит судорожно и часто короткими вдохами. Самый яркий признак бешенства — гидрофобия: когда больной пьет воду, то глотательные мышцы непроизвольно сокращаются. Со временем даже звуки воды из-под крана или упоминание о воде вызывают сильные сокращения гортани и глотки. Реакции на все возможные раздражители обостряются, возможны судороги из-за яркого света, сильной воздушной струи, громких звуков. Зрачки глаз расширенные, взгляд фокусируется в одной точке, отмечается экзофтальм (выпячивание глазного яблока), пульс учащенный, наблюдается интенсивное слюнотечение, потливость. Приступы возбуждения переходят в буйство и даже вспышки бешеной агрессии, когда больной способен укусить и даже ударить. В моменты прояснений к человеку вновь возвращается адекватное поведение. Вкупе с помраченным сознанием наблюдаются галлюцинации. На пике одного из буйных приступов вероятна остановка дыхания или сердца. Если человек не умирает, то через два-три дня наступает третья фаза.
Паралич мышц, конечностей. На этом этапе следует заторможенность двигательных, а также чувствительных функций, исчезают приступы и судороги, уходит гидрофобия. Со стороны может показаться, что состояние человека улучшилось, но на деле это предсмертные симптомы. У больного отмечается гипотония, тахикардия, температура подскакивает до 40-42°C, и в течение суток человек умирает от паралича дыхательного центра или остановки сердца.
Болезнь длится в среднем в интервале от пяти до восьми дней.
У детей инкубационный период короче, заболевание может начаться со второй или третьей стадии, гидрофобия уходит, наличествуют сонливость, депрессия, летальный исход возможен уже на вторые сутки. Иногда встречаются менингоэнцефалитические, паралитические и бульбарные формы болезни.
Актуальная профилактика бешенства — вакцинация. Стоит помнить, что своевременность прививки гарантирует ее успешное воздействие. Курс антирабических прививок рекомендуется проводить как можно быстрее. Пострадавшим от укуса бешеного животного следует незамедлительно прибыть в травмпункт, прививки от бешенства на территории России делают бесплатно, вне зависимости от наличия полиса ОМС.
Для иммунизации используется современная вакцина, введение которой не вызывает серьезных осложнений, но дает мощный иммунитет против бешенства. Антирабический курс представляет собой 6 уколов в плечо.
Кроме того, профилактика бешенства заключается в вакцинации домашних, а также сельскохозяйственных животных, в отслеживании природных очагов бешенства и т. д.
источник
Бешенство – особо опасное инфекционное заболевание, вызываемое инфицированием нейтропным вирусом Rabies virus . Провоцирует возникновение энцефалита (воспалительного процесса головного мозга) специфического происхождения. При попадании в живой организм вирус распространяется по клеткам ЦНС, инициирует разрушение их структурной целостности с последующим отмиранием. Патология характеризуется быстрым течением активной фазы, тяжелой симптоматикой и высоким риском летального исхода.
Заражение человека происходит вследствие укуса инфицированного животного. Эволюционная частотность болезни зависит от места инфицирования и тяжести локального поражения. Само заболевание характерно специфическими признаками на всех стадиях развития.
Этиология вируса доподлинно не изучена. Существуют рукописные доказательства происхождения заболевания еще с древних времен. Тогда болезнь носила название «водобоязнь» (гидрофобия) – древние люди замечали у зараженных животных паническую боязнь воды. В то время эффективных лекарств против бешенства не придумали, поэтому укушенный человек заранее обрекался на смерть.
Вирус бешенства классифицирован по миксовирусовой группе Lyssavirus семейство Rhabdovtridae. Имеет форму винтовочной пули размерами до 200 нм с однонитиевой РНК. Является патогенным для теплокровных животных и человека. Различают два вида вириона: циркулирующий (природный, опасный для людей) и фиксированный (синтезирован лабораторно, безвредный для человека).
Источником заражения человека могут быть собаки (до 60%), кошки, дикие животные (до 35%), волки (3%), другие животные (2%). Существует гипотеза первоначального источника вириона бешенства – грызуны, не погибшие сразу после вирусного проникновения.
Вирион бешенства концентрируется в слюнных железах, выделение активного микроба происходит со слюной жидкостью. Вероятность заражения человека больным животным при укусе составляет 95%, при ослюнении 60%. Вирион-возбудитель бешенства обладает высокой тропностью (органическая привязанность к определенному виду ткани) к нервным клеткам.
Первоначально микроб активизирует деятельность в мышечных волокнах раны, затем перемещается к нервным окончаниям. Посредством деления и размножения бактерия разрушает нервную систему, образуя на месте погибших клеток тельца Бабеша-Негри. Органические образования представляют собой специфические включения цитоплазмы в репликационных местах.
Судороги и параличи инфицированного человека обусловлены вирусным достижением нервной системы головного мозга с последующим стремительным разрушением жизнеобеспечивающих участков мозгового вещества. На этой стадии излечение пациента невозможно, больной впадает в коматозное состояние и умирает.
- микроб устойчив к низкому перепаду температуры, в замороженном состоянии сохраняет активную жизнедеятельность;
- в трупах животных содержится до 4-х месяцев;
- против бешенства бессильны любые сильнодействующие антибиотики, антибактериальные препараты, противовирусные средства;
- продвигаясь по нервным клеткам, вызывает воспалительные процессы, разрушающие их структуру.
Развитие и прогрессирование бешенства после укуса напрямую связано с поздним сроком обращения укушенного за медицинской помощью, нарушения прививочного режима или комплекса курса терапии. Наибольшая распространенность возбудителя болезни обуславливается нахождением человека в сельской местности вблизи лесных насаждений.
Период инкубации бешенства длиться от 10 дней до 4-х месяцев, чаще всего срок сокращается до 1 месяца. На практике зафиксированы случаи более долгого инкубационного периода – от года до 5 лет.
Вероятность прогрессирования болезни зависит от воздействующих факторов: вид инфицированного животного, количество попавших в рану вирионов, сопротивляемости иммунной системы, место заражения (наиболее восприимчивыми являются участки тела с скоплением нервных окончаний).
Специфические симптомы развития болезни условно подразделяются на несколько этапов, различимых между собой характерными признаками и поведением больного.
- Ранний (продромальный). Длительность до трех дней. Наблюдается субфебрильная температура, отсутствие или нарушение сна, апатия, угнетенность, беспокойное поведение пациента. В месте заражения ощущаются болезненные симптомы, даже если укус зарубцевался.
- Разгар (агрессия). Длится до 4 дней. Резкая гиперчувствительность к любому внешнему раздражителю – яркое освещение, громкий звук и шум. Пациент боится воды, агрессивен, испытывает дикое чувство страха, судорожно вздрагивает. В этот период появляются галлюцинации и бредовые видения, неадекватное поведение и реакции больного, повышенное слюноотделение. Иногда пациент замирает, начинает тяжело дышать и смотреть в одну точку расширенными зрачками глаз.
- Параличный (бешенство). Вследствие паралича скуловой и глазной мускулатуры отвисает нижняя часть челюсти. Поздняя стадия характеризуется неестественным аппетитом (больной есть несъедобные и опасные вещи). Наблюдается полная деградация пациента как осознанной личности. По причине паралича дыхательных путей наступает удушье.
Совокупная продолжительность активной фазы болезни составляет от 8 до 12 дней. Однако не исключаются атипичное прогрессирование заболевания – отсутствие продромальной стадии или начало болезни с параличного периода. В большинстве атипичных случаев диагностировать болезнь удается только посмертно.
Диагностика симптомов бешенства проводится путем сбора и тщательного анализа данных анамнеза заболевания у пострадавшего человека.
- Фундаментальное значение в длительности временного промежутка между инкубационным периодом и проявлением видимых признаков имеет место заражения. Больной осматривается на предмет характерных особенностей раны, глубины проникновения зубов животного, степени ослюнения.
- Пациент визуально диагностируется врачом по первоначальным признакам болезни – расширены ли зрачки, как ведет себя больной, что чувствует.
- Для микрообследования производят забор клеток слюнной железы и заражают ими лабораторных мышей. Наличие бешенства определяется по быстро развивающимся признакам паралича и смерти грызунов.
- Так как специфическое исследование вируса бешенства затруднительно выполнить при жизни больного в острой стадии течения заболевания, окончательный диагноз устанавливается после смерти пациента.
Появлению видимых симптомов болезни у домашних животных предшествует возникновение вирусного возбудителя в слюне.
Любое домашнее животное становиться заразным примерно за неделю до появления характерных признаков бешенства и остается опасным весь период острого течения болезни.
Заражение собаки происходит от укуса других собак, волоков или кошек. Стандартный период инкубации у собаки от 3 до 7 дней.
Продромальная стадия начинается с беспокойного поведения пса. У животного появляется несвойственный аппетит – поедание абсолютно несъедобных предметов. Лай воющий с сиплым оттенком. Собака старается грызть укус, появляются признаки возбуждения или чрезмерной ласковости, характерно слюнотечение.
Фаза возбуждения начинается с 2-3 дня болезни. Сопровождается странным поведением животного – вспышки агрессии резко сменяются нападением, пес грызет землю, периодически появляются судорожные сокращения мышц, рвота и косоглазие.
Появление стадии депрессии (параличной) определяется по признакам: собака истощена, ослаблена. На 4 день наступает паралич и гибель животного.
Заражение пушистого домашнего питомца происходит от укусов больных грызунов, собак, ежей и других котов. Латентный период инкубации длится от 10 дней до 3 недель, у котят до 7 дней максимум.
Симптомы бешенства у кошек развиваются на протяжении 3-10 дней. В начальном периоде животное вялое, не ест, резко сильно ласковое. Далее начинает развиваться пугливость, беспокойное поведение и беспричинная нервозность. Кошка кусает и грызет несъедобные вещи, озирается по сторонам, пытается царапать место укуса. Не исключаются появление тошноты, рвоты, жидкого стула. Приступ агрессии может вызвать громкий шум, стук, яркий свет.
На 3-е сутки развивается маниакальная стадия и длится до 5 дней. Обильное слюнотечение сменяется спазмами мышц глотки. Кошка не может самостоятельно пить, старается напасть и укусить.
Срок депрессивной стадии не более 2 суток. Животное впадает в апатию, не двигается. Кошка не может мяукать, отвисает нижняя челюсть, выпадает язык, мутнеет роговица глаз. Наступает онемение конечностей и смерть животного от парализации дыхательных мышц.
Многие люди задумываются о том, а стоит ли вообще делать прививку от бешенства ? На практике давно существует бесплатная ветеринарная услуга – вакцинация животных от бешенства. Ежегодное применение вакцины от бешенства в профилактических целях – это залог вашего здоровья и жизни домашнего любимца.
Фундаментальные правила профилактических мер заключаются в годовой поголовной вакцинации домашних животных, введение карантина при обнаружении очага инфекции.
Единственная возможность спастись от смерти – предотвратить появление визуальных проявлений болезни. Вакцину от бешенства необходимо ввести до 14 дня с момента укуса животного. Наиболее рекомендуемая форма вакцинации – укол специфического иммуноглобулина или активная периодичная иммунизация, после которой категорически запрещается употребление алкоголя на срок до полугода.
С момента заражения через укус современные вакцины используются не более 6 раз: в первый день обращения к врачу, затем на 3, 7, 14, 30 и 90 день соответственно. Укусившее животное изолируется, за ним устанавливается медицинское наблюдение в течение 10 дней. Если поведение животного не вызывает подозрений, вакцинация потерпевшего прекращается.
Зарегистрированные очаги бешенства России природной этиологии
- Поволжье (западные и центральные районы). В 72% случаях источником заражения являются лисицы. Распространяется волками, енотами и барсуками.
- Заполярье (арктическая циркуляция). Вирус распространяется среди песцов.
- Городские очаги поражения. Вирус популяризуется среди собак, источников заражения чаще всего становятся кошки и сельскохозяйственные домашние животные.
Поражение бешенством человека – это как игра со смертью, не сегодня и не завтра. Но не повезет. Если вас укусило животное, нельзя думать что все заживет и будет хорошо. Помните, незамедлительное обращение за медицинской помощью до истечения 14 дней после укуса – 99% вероятность выживания даже при условии инфицирования вирионом бешенства.
источник
Значение вирусов в медицине можно сравнить с массовым разрушающим фактором. Попадая в организм человека, они снижают его защитные возможности, уничтожают клетки крови, внедряются в нервную систему, что чревато опасными последствиями. Но есть особые разновидности вирусов, которые не оставляют шансов на выживание. Бешенство — один из таких.
Что такое бешенство и насколько оно опасно для человека? Как происходит заражение у людей и бывают ли вспышки инфекции в наше время? Как проявляется заболевание и чем оканчивается? Лечится ли эта болезнь и какая необходима профилактика? Давайте узнаем всё об этой опасной инфекции.
Откуда взялся вирус бешенства неизвестно. С древних времён его называли гидрофобией, ведь один из частых признаков далеко зашедшей инфекции — это боязнь воды.
Первые научные труды появились в 332 году до н. э. Ещё Аристотель предположил, что человек заражается бешенством от больных диких животных. Само название происходит от слова бес, так как задолго до того, как обнаружили вирусную природу инфекции, больного человека считали одержимым злыми духами. Авл Корнелий Цельс (древнеримский философ и врач) назвал инфекцию водобоязнью и доказал, что переносчиками заболевания являются дикие волки, собаки и лисы.
Основы профилактики и лечения вируса бешенства у человека заложил французский микробиолог Луи Пастёр в XIX веке, который в результате многолетних исследований разработал антирабическую сыворотку, спасшую не одну тысячу жизней.
В самом начале прошлого века учёным удалось установить вирусную природу заболевания. А ровно спустя 100 лет, выяснили, что бешенство можно излечить даже на стадии появления первых признаков заболевания, чего раньше не было. Поэтому эта, как все полагали раньше смертельная болезнь, сегодня считается излечимой, но при определённых обстоятельствах.
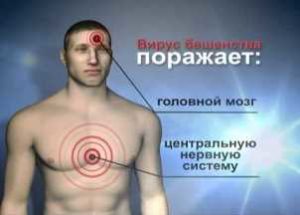
Чем опасен вирус бешенства?
- Он устойчив к воздействию низких температур и не реагирует на фенол, раствор лизола, сулемы и хлорамина.
- Его нельзя убить сильнодействующим антибактериальным препаратом, даже вирусные средства бессильны.
- При этом вирус бешенства неустойчив во внешней среде — погибает при кипячении через 2 минуты, а под действием температуры более 50 ºC — всего за 15. Ультрафиолет его тоже быстро инактивирует.
- Вирус продвигается к нервным клеткам головного мозга, вызывая его воспаление.
- Микроорганизм существует практически на всех континентах и, согласно подсчётам ВОЗ, ежегодно от него умирает более 50 тысяч человек.
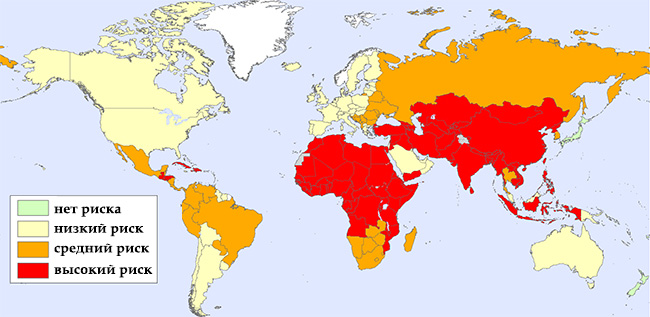
Как передаётся бешенство человеку? Это типичная зоонозная инфекция, то есть люди заражаются от больного животного. Резервуаром естественного обитания вируса являются плотоядные животные.
- Разносчиками инфекции являются лисицы и волки в наших лесах. Причём основная роль в распространении вируса бешенства принадлежит именно лисицам.
- В странах Америки большую роль в инфицировании людей играют енотовидные собаки, скунсы, шакалы.
- В Индии летучие мыши принимают участие в распространении инфекции.
- Заразить человека могут и домашние животные — кошки и собаки.
Какие существуют пути передачи вируса бешенства? — через раневые поверхности или слизистые, куда попадает вирус, находящийся в слюне животного.
Как происходит заражение? Вирус активен в последние дни инкубационного периода и во время развития проявлений болезни, именно тогда он уже присутствует в слюне больного животного. При попадании возбудителя бешенства на слизистые оболочки или на рану он проникает в организм человека и начинает размножаться.
Как можно заразиться бешенством от собаки, если не было укуса? Достаточно контакта со слюной заражённого домашнего питомца. Заподозрить о заболевании во время инкубационного периода практически невозможно, но при этом вирус уже присутствует и активно размножается внутри. Это ещё один опасный момент в распространении инфекции. Какие признаки бешенства у человека от укуса собаки? — они ничем не отличаются от таковых при заражении другими животными. Единственное, что имеет значение — это размер животного. Чем больше собака — тем существенней вред она может нанести и тем быстрее разовьётся инфекция.
Существует предположение о том откуда берётся вирус — учёные пришли к выводу, что в природе существует резервуар — это грызуны, заболевшие бешенством, которые не погибли сразу после заражения.
В наше время очаги инфекции можно встретить абсолютно везде, в любой стране мира. Но вспышки болезни не регистрировались в тех регионах, где активно используют антирабическую сыворотку (Япония или на островах Мальта, Кипр).
Восприимчивость к инфекции всеобщая, но чаще болеют дети в летне-осенний период из-за посещения леса. Можно ли заразиться бешенством от человека? На протяжении всей истории изучения заболевания врачи боялись, что больной человек опасен для окружающих. Но такое практически невозможно, ведь за ним ведётся пристальное наблюдение, включая его жёсткую фиксацию на кровати или полную изоляцию от окружающих.
Передаётся ли бешенство через царапину? — да, это возможный способ заражения инфекцией при условии, если в рану попадёт большое количество слюны. Вирус при этом концентрируется в мышечной массе, затем, достигает нервных окончаний. Постепенно микроорганизм захватывает всё большее количество нервных клеток и поражает всю их ткань. При размножении вируса бешенства в клетках образуются особенные включения — тельца Бабеша-Негри. Именно они служат важным диагностическим признаком заболевания.
Инфекция достигает центральной нервной системы и поражает важные образования головного мозга, после чего появляются судороги и параличи мышц. Но не только нервная система страдает, постепенно вирус проникает в надпочечники, почки, лёгкие, скелетные мышцы, сердце, слюнные железы, кожу и печень.
Проникновение вируса бешенства в слюнные железы и размножение его обуславливает дальнейшее распространение заболевания. Быстрее распространяется инфекция, если человека укусило животное в верхнюю половину туловища. Укус головы и шеи приведёт к молниеносному распространению инфекции и к большому количеству осложнений.
Всего выделяют несколько этапов развития бешенства:
- инкубационный или период без проявлений болезни;
- начальный или продромальный период бешенства, когда видимые типичные признаки инфекции отсутствуют, но самочувствие человека значительно ухудшается;
- этап разгара или возбуждения;
- терминальная стадия или паралитическая.
Самое опасное время — это начало болезни. Инкубационный период бешенства у людей составляет от 10 до 90 дней. Известны случаи, когда заболевание развивалось через год после укуса животного. С чем связана такая большая разбежка?
- Как уже было отмечено, немаловажную роль в этом играет место укуса. Если животное, заражённое вирусом бешенства, укусило человека в верхнюю половину туловища — сроки развития болезни сокращаются. В случае травматизации стопы или голени — инфицирование развивается медленнее.
- Зависит от возраста пострадавшего человека. У детей инкубационный период значительно короче, чем у взрослых.
- Имеет значение и вид заражённого животного. Укус мелких разносчиков инфекции менее опасен, крупное животное нанесёт больший урон и болезнь быстрее разовьётся.
- Ещё один важный аспект — размер и глубина ранения, укуса или царапины.
- Чем больше количество возбудителя бешенства, попавшее в рану, тем значительнее шансы на быстрое развитие болезни.
- Играет роль и реактогенность организма человека, или, другими словами, насколько его нервная система окажется восприимчивой к данному возбудителю.
Какие первые признаки бешенства у человека?
- Во время продромального периода, который в большинстве случаев составляет 2–3 дня, человек вновь ощущает боль в месте укуса или раны, появляется припухлость и покраснение. Зуд и боль отмечаются по ходу нервных волокон.
- Кроме местных проявлений, появляется общее недомогание, слабость и выраженные головные боли.
- Человек становится нервным и крайне раздражительным.
- Симптомы бешенства в это время касаются и работы желудочно-кишечного тракта: появляется тошнота, возможна рвота, нарушение пищеварения, снижается аппетит.
Кроме раздражительности, у человека появляется выраженная чувствительность слухового и зрительного анализатора, когда даже обычный свет либо звук доставляет дискомфорт.
Но даже в это время практически невозможно заподозрить о начале заболевания, ведь такие симптомы сопровождают многие инфекционные болезни, не только бешенство.
После краткого продрома следует другой период — разгара. Длится он недолго, от одного до четырёх дней.
Как дальше проявляется бешенство у человека?
- Во время разгара болезни спустя всего 2–3 дня после продромального периода депрессия или апатия сменяется тревогой. При осмотре пульс человека учащён, как и дыхание.
- Резко нарушается глотание и дыхание, и эти симптомы прогрессируют с каждым днём.
- Усиливается гидрофобия или водобоязнь при бешенстве. Она проявляется во всём, что касается жидкости — плеск, падание капли воды, при попытке её выпить, во время журчания, а впоследствии и при виде любых жидкостей. Почему при бешенстве боятся воды? Это связано с поражением головного мозга и его важных нервных центров. При попадании вируса в организм он постепенно захватывает практически все нервные клетки, разрушает защитный слой их волокон и приводит к воспалению многих отделов центральной нервной системы. В результате чего к основным симптомам заболевания относятся всевозможные поражения нервных центров.
Появляются и другие фобии — боязнь открытого воздуха, а также света и громких звуков. Как это проявляется? — при появлении любого из вышеназванных раздражителей развиваются приступы страха. Начинаются они с обычного беспокойства, затем присоединяются подёргивания мышц, выраженный спазм гортани и глотки, нарушение дыхания (затрудняется вдох, в котором участвуют не только основные, но и вспомогательные мышцы).
Дополнительно к симптомам заболевания присоединяются выраженные приступы агрессии:
- человек царапает, а иногда даже пытается укусить себя и окружающих, плюётся;
- пострадавший мечется по комнате, стараясь причинить себе или другим боль;
- у людей, заражённых вирусом бешенства, появляется аномальная сила, он старается разломать окружающую мебель, бьётся о стены;
- появляются приступы нарушения рассудка — возникают галлюцинации слуховые и зрительные, бредовые идеи.
Вне приступов человек находится в сознании и чувствует себя неплохо, он в состоянии относительного покоя. В этот период больной бешенством в красках описывает свои переживания и страдания во время приступа.
Как проявляется период параличей при развитии бешенства?
- Из-за паралича мышц у человека возникает постоянное слюнотечение, при этом проглотить он не может и поэтому постоянно сплёвывает.
- Движения в руках ослаблены вследствие паралича плечевых мышц и конечностей.
- Челюсть у таких больных нередко свисает из-за слабости мышц лица.
- Кроме параличей, у больных бешенством на последней стадии заболевания повышается температура тела.
- Усиливаются нарушения работы сердечно-сосудистой и дыхательной системы, поэтому очередной приступ для человека может окончиться плачевно.
- Далее, симптомы бешенства у людей угасают — наступает общее спокойствие человека, исчезает страх и тревожные расстройства, приступы тоже не наблюдаются.
- Буйство при бешенстве сменяется апатией, вялостью.
Общая продолжительность всех периодов заболевания — не более 10 дней, исключая инкубационный.
Кроме, всем знакомого классического течения бешенства, есть ещё несколько вариантов нехарактерных для этой инфекции.
- Болезнь протекает без боязни света или воды, а начинается сразу с периода параличей.
- Возможно, течение болезни с лёгкими симптомами, без особых проявлений.
Врачи даже предполагают, что одним из важных факторов в распространении болезни является скрытое или атипичное течение инфекции.
Прогноз бешенства всегда сложно предсказать. Здесь, возможно, два основных варианта — это выздоровление либо смерть от бешенства. Чем позже начата терапия, тем сложнее вылечить пациента. Последний период болезни всегда неблагоприятный в плане выздоровления, в это время у человека уже нет шансов.
Диагностика болезни начинается с подробного сбора анамнеза о пострадавшем человеке.
- В своевременной диагностике бешенства играет роль наличие укуса животного либо ослюнение им раны.
- На втором этапе постановки диагноза осматривают пострадавшего, имеют значение следующие данные: рубцы, увеличение зрачков, учащённое сердцебиение, слюнотечение, чрезмерная потливость и нарушение психики. Но к сожалению, все эти симптомы наблюдаются не на первых этапах развития бешенства.
-
Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.
- Помимо мозга, вирус бешенства может содержаться в слюне, но в меньшем количестве. Поэтому если лаборантам повезёт, то они обнаружат клетки возбудителя инфекции. Для исследования берут клетки слюнных желёз и заражают ими лабораторных животных, у которых быстро развиваются параличи и наступает смерть.
- Специфическая диагностика бешенства крайне затруднена при жизни больного человека. Применяют исследование роговицы глаза, кусочков кожи и мозга с помощью специальных флюоресцирующих антител.
- Для определения наличия иммунитета к вирусу применяют после введённой вакцины тест на антитела к бешенству. Используют серологические методы исследования.
В начальном этапе развития заболевания основополагающий принцип диагностики бешенства у человека — это анализ симптомов. Например, можно сделать выводы, основываясь на приступах после контакта больного с водой.
Терапия бешенства начинается с важного этапа — полная изоляция человека в отдельную палату, в которой отсутствуют любые раздражители, чтобы не провоцировать приступы.

- В первую очередь стараются откорректировать работу нервной системы, ведь основные проблемы из-за воспаления центров головного мозга. С этой целью назначают снотворные, препараты для уменьшения болей, противосудорожные лекарства.
- Учитывая, что больные бешенством ослаблены им назначают парентеральное питание, то есть вводят с помощью растворов глюкозу, витамины для поддержания работы нервной системы, плазмозамещающие вещества и просто солевые растворы.
- Лечится ли бешенство у людей противовирусными лекарствами или другими методами? На поздних стадиях заболевание неизлечимо и оканчивается летальным исходом. Любые даже самые современные противовирусные препараты неэффективны и поэтому не применяются против бешенства.
- В 2005 году в США вылечили девушку, которую в период разгара болезни ввели в искусственную кому, а после недели отключения головного мозга она очнулась здоровой. Поэтому сейчас ведутся активные разработки современных методов лечения больных бешенством.
- Кроме этого, пытаются лечить заболевание иммуноглобулином при бешенстве в сочетании с ИВЛ и другими методами.
Ввиду отсутствия эффективных способов лечения бешенства самым надёжным на сегодня остаётся профилактика.

Так как в условиях города разносить вирус бешенства могут животные — большое внимание уделяется мерам профилактики домашних собак и кошек. С этой целью им проводят специфическую профилактику бешенства — регулярно делают прививки.
К неспецифическим методам защиты от бешенства относится сжигание трупов умерших животных или людей, чтобы вирус дальше не циркулировал в природе. Кроме этого, врачи настоятельно рекомендуют в случае укуса незнакомого животного сразу же промыть рану большим количествам жидкости и обратиться в ближайший медицинский пункт за оказанием экстренной помощи.
Экстренная профилактика бешенства состоит во введении пострадавшему человеку антирабической вакцины. Для начала рану активно промывают и обрабатывают антисептическими препаратами. При подозрении на заражение человека вирусом бешенства противопоказано иссечение краёв раны и зашивание её, так, как это делают в обычных условиях. Данные правила важно соблюдать, ведь при проведении хирургической обработки раны инкубационный период бешенства значительно уменьшается.
Сколько уколов делают человеку от бешенства? — здесь всё зависит от условий. Имеет значение кому назначено введение препарата — пострадавшему или человеку, который по роду своей деятельности может столкнуться с заражёнными животными. Разные виды вакцин создатели рекомендуют вводить по своему разработанному графику. После укуса больного бешенством животного может применяться метод шестикратного введения препарата.
При вакцинации важно соблюсти несколько условий:
- в течение некоторого времени после неё и весь период, когда прививают человека, нельзя вводить необычные продукты в рацион, так как часто развивается аллергия;
- в случае если за собакой удалось понаблюдать, и она в течение 10 дней не умерла от бешенства — график прививок сокращается и последние уже не делают;
- алкоголь и уколы от бешенства несовместимы, последствия могут быть непредсказуемыми, и вакцина попросту не подействует.
Весь период введения антирабической вакцины человек должен находиться под присмотром врачей. Экстренную иммунопрофилактику бешенства чаще всего проводят в травмпункте, которые для этого снабжены всем необходимым.
Какие могут быть побочные эффекты у человека после уколов от бешенства? Раньше широко использовали вакцины, приготовленные из нервной ткани животных. Поэтому несколько лет назад после применения прививки от бешенства развивались заболевания головного мозга, такие как энцефалит и энцефаломиелит. Сейчас состав и методы изготовления препаратов немного изменились. Современные вакцины намного легче переносятся, после их применения лишь иногда возникает аллергическая реакция или проявляется индивидуальная непереносимость.
Ещё не изобрели действенные препараты от бешенства, которые могли бы спасти жизнь человеку в момент развивающегося заболевания. Самое частое его осложнение — это смерть. По этой причине бешенство относится к числу наиболее опасных инфекций. Поэтому после укуса животного не нужно геройства — важно своевременно обратиться за помощью в травмпункт.
источник
 Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.
Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.