Бешенство не что иное, как инфекционно-вирусное заболевание, поражающее, прежде всего, нервную систему и спинной мозг. Неизбежно приводит к смерти.
Болезнь передается вместе со слюной через укус зараженных бешенством собак, кошек, лисиц, волков, мелких грызунов и через крупный рогатый скот и так далее.
В наше время риск получить заражение бешенством очень мал, поскольку применяется вакцинация и введение сывороток.
Наиболее часто причиной заболевания становится укус человека зараженным животным.
Но бешенство может передаваться несколькими путями: в случае ослюнения раны, через еду, от беременной матери к плоду. Не исключена передача бешенства от мертвых животных. Известны случаи, когда при разделке тушек происходит заражение.
По статистике, чаще всего заражению бешенством подвержены дети, поскольку они чаще всего контактируют с кошками и собаками.
Чтобы благополучно развиваться в организме вирус атакует нервную систему. Первым делом он взаимодействует с нервными волокнами, по которым продвигается в головной и спинной мозг.
Исследования показали отсутствие вируса бешенства в крови. Достигая большого мозга, вирус размножается и проникает в слюнные и слезные железы. Срок инкубационного периода зависит от места ослюнения или укуса. В среднем он составляет от двух недель и до 2-3 лет.
Среди обширных симптомов выделим первые признаки и симптомы бешенства у человека: слабость во всем теле, продолжительные головные боли, может повыситься температура, но незначительно, проявления боли в горле, насморка также могут свидетельствовать об инфекции.
После того, как заканчивается инкубационный период, возникает истинное заболевание, в котором выделяют несколько стадий.
Первая стадия – начальная и длится около 1-3 дней. В области укуса возникают первые признаки заражения бешенством у человека.
Хотя рана и может затянуться, но ощущается тянущая боль, зуд, кожа вокруг раны особо чувствительна.
Температура тела немного повышена, примерно 37,2. Присутствует головная боль, иногда рвотные рефлексы. При укусах в области лица появляются галлюцинации, может нарушиться психика и человек становится раздражительным. Здоровый сон нарушается, отсутствует аппетит.
Как развивается аденома гипофиза — симптомы и причины опухоли, лечебные методики и профилактические меры по предупреждению патологии.
Процесс гибели клеток мозга или атрофия головного мозга — классификация, симптомы и признаки патологии. Возможно ли предотвратить развитие атрофии?
Стадия возбуждения (2-3 дня) характеризуется повышенной чувствительностью нервной системы, что сказывается абсолютно на всем организме.
Отмечается гидрофобия. Это проявляется тогда, когда больной хочет утолить жажду и при глотках воды возникают спазмы глотательной мускулатуры и дыхательной системы, что вызывает рвоту. Дыхание прерывистое, скорее судорожное.
Приступы судороги человек испытывает при малейших раздражителях – громкий звук, яркое освещение и так далее. Зрачки сильно расширяются, а пульс учащается, наблюдается сильное потоотделение и обильное выделение слюны.
Симптомы заражения бешенством у человека также проявляются на психике.
Психика человека все также деградирует и он может причинить вред не только себе, но и окружающим. Зафиксированы случаи, когда больные кидаются на прохожих и даже рвут на себе волосы, бьются о поверхности.
Последняя стадия – стадия параличей (от 12 до 24 часов). Симптомы заболевания бешенством у человека в этой стадии особенно ярко выражены.
Парализуются, в первую очередь, нервные пути, проходящие ко всем группам мышц и системам органов. Чувствительные и двигательные функции прекращают работать в норме, судороги угасают.
Температура тела повышается вплоть до 42. Сердцебиение учащается и при этом падает давление.
Летальный исход наступает, поскольку парализуется сердце и дыхательный центр.
К сожалению, вирус бешенства не лечится. Существует лишь терапия, которая помогает не так болезненно переносить страдания. Больному в больших дозах вводятся опиоидные анальгетики, которые могут поддержать терапию.
Целесообразно проводить вакцину от бешенства, пусть сейчас и заражаются этим вирусом редко.
В настоящее время существует два типа вакцин. Разница их в том, что антирабическая вакцина создает активный иммунитет на 1 год, а антирабический иммуноглобулин формирует пассивный иммунитет, который формируется сразу, поскольку человеку вводят готовые антитела.
Ту или иную прививку выбирают в зависимости от локализации укуса и его размера.
Профилактику с использованием вакцины также желательно делать, даже до контакта с больными животными. Особенно важно проводить это тем людям, которые живут в специфических условиях.
Реальный случай заболевания бешенством. Вскрытие мозга после смерти пациента.
источник
Инфекционные заболевания приносят огромные проблемы обществу и могут вызвать у человека летальный исход. Бешенство относится к таким болезням и чрезвычайно опасно отсутствием выраженных симптомов сразу после заражения.
Возбудителем бешенства является нейротропный зоонозный вирус, поражающий центральную нервную систему и представленный несколькими штаммами, вызывающими типичное и атипичное течение болезни. Данный вирус представлен на всех континентах, кроме Антарктиды и Австралии. Наибольшее распространение бешенство получило в странах Африки и некоторых регионах Азии.
Вирус бешенства погибает при высоких температурах (свыше 60 о С), при воздействии на него щелочи, формалина, хлора, прямых солнечных или ультрафиолетовых лучей. Наряду с этим бешенство устойчиво к низким температурам, йоду и фенолу.
Врожденного или приобретенного иммунитета к вирусу бешенства не существует. В зависимости от источника заражения бешенство бывает природным (передается дикими животными) и городским.
Переносчиками инфекции являются плотоядные теплокровные животные, такие как:
- лисы;
- волки;
- лошади;
- скунсы;
- крупный рогатый скот;
- шакалы;
- енотовидные собаки;
- мангусты;
- грызуны;
- свиньи;
- летучие мыши;
- домашние кошки, собаки.
В 99% случаев инфицирование происходит в результате укуса собакой. Также теоретически бешенством можно заразиться от больного человека при условии, что его слюна попадет в организм. Однако в медицине такие случаи зафиксированы не были. Опасна инфекция не только после проявлений явных симптомов, но и в конце инкубационного периода (за 7-8 дней до активной стадии).
Заражение вирусом бешенства происходит в результате укуса или попадания слюны на открытую рану, царапину, а также слизистую глаз, носа или кишечника. В крайне редких случаях вероятно инфицирование в результате вдыхания содержащего вирус воздуха (например, при обработке шкур зараженных животных).
Также возможна передача вируса при трансплантации донорских органов. Употребление мяса больного животного не повлечет за собой заражение, так как желудочный сок убивает вирус. Скорость развития болезни зависит от размеров зараженного животного, а также от места попадания инфекции (таблица 1).
Таблица 1. Развитие бешенства в зависимости от места попадания вируса:
| Место попадания | Частота развития болезни | Течение заболевания |
| шея, лицо | 90% | бешенство протекает молниеносно, с коротким инкубационным периодом |
| кисти рук | 63% | инкубационный период средней длительности, болезнь протекает обычным образом |
| плечи, ноги | 23% | длительный инкубационный период, типичное течение заболевания |
Особая опасность вируса бешенства состоит в следующем:
- Бешенство не реагирует на низкие температуры, антибактериальные и противовирусные препараты.
- Инфекция воздействует на нервные клетки и поражает головной мозг.
- После проявления симптомов бешенства остановить его действие невозможно. Лечению бешенство практически не поддается. Возможно лишь облегчить состояние обреченного пациента.
- Вирус всегда приводит к летальному исходу.
- На начальной стадии заражения точно установить инфицирование невозможно. В этот период нет выраженных симптомов, однако вирус начинает распространение по всему организму.
- Для проникновения в организм вирусу достаточно минимального повреждения на коже.
Бешенство у человека, симптомы которого проявляются особенно активно в период возбуждения, на начальном этапе проходит без каких-либо признаков. Во время инкубационного периода инфекция распространяется по всему организму, проникая в нервные пути, а затем в спинной и головной мозг. Скорость проникновения вируса составляет в среднем 3-4 мм/час.
В основном скрытая фаза бешенства длится от 10 дней до 3 месяцев. Однако в истории зафиксированы случаи проявления вируса спустя 1 или даже 4 года после попадания инфекции. Длительность инкубационного периода напрямую зависит от места инфицирования: чем оно дальше от головы, тем больше времени необходимо на распространение бешенства по телу.
Также благодаря более крепкому иммунитету у взрослых скрытая фаза длиннее, чем у детей.
Восприимчивость нервной системы способствует ускорению процесса инфицирования. Если заражение произошло от крупного животного, заболевание будет более быстротечным. На это также оказывает влияние размер и глубина раны, через которую вирус попал в кровь.
К тому же статистика показывает зависимость длительности инкубационной фазы от животного, которое является носителем вируса (при укусе волка наблюдается самый короткий скрытый период). Бешенство может пройти без инкубационного периода в том случае, когда в организм проникло большое количество клеток возбудителя.
Бешенство относится к инфекционным заболеваниям, которым подвержены малоимущие слои населения, проживающие в районах, где отсутствует вакцина. Также клинические проявления вируса появляются у тех, кто отказывается от прививок, проходит вакцинацию с запозданием, либо не проходит полный курс инъекций.
Как правило, заражение и дальнейшее распространение болезни происходит и у лиц, не обладающих необходимыми знаниями об опасности и методах предупреждения бешенства. Вирус попадает в кровь и, ввиду отсутствия необходимых мер, заражает весь организм, приводя к необратимым последствиям. При проявлении клинических симптомов бешенства через время наступает летальный исход.
Попадая в организм, вирус бешенства первоначально концентрируется в мышечной ткани, затем попадает в нервную ткань, полностью ее поражая. В организме человека образуются включения Бабеша-Негри, которые свидетельствуют о развитии заболевания.
Бешенство у человека, симптомы которого проявляются через время после заражения, в своем развитии проходит несколько этапов:
- скрытый (инкубационный) период;
- продромальный период;
- фаза возбуждения;
- паралитический (терминальный) этап.
Начальные признаки бешенства связаны непосредственно с местом укуса или заражения. Рана начинает зудеть, болеть и припухает, даже если начала заживать. Неприятные ощущения имеют тянущий характер. При этом кожа вокруг раны может воспалиться и покраснеть.
Наряду с перечисленными симптомами пропадает аппетит, возникает безразличие ко всему, нарушается сон, больного преследуют кошмары, а при укусах в верхнюю половину туловища – галлюцинации. Также происходит повышение артериального давления. Начальный этап развития бешенства длится 1-3 дня.
Бешенство у человека, симптомы которого не позволяют сразу же идентифицировать болезнь, по первым признакам напоминают простуду: повышается температура до 37-38 о С, появляется головная боль, слабость, снижается аппетит. Наряду с этим больной становится чувствителен к громким звукам и свету.
Также проявляется тошнота, сильное слюновыделение, учащаются рвотные позывы, возникает необоснованное чувство тревожности. В среднем подобная симптоматика наблюдается в течение 1-3 дней. В связи с тем, что бешенство может проявляться в буйной и паралитической форме, первые признаки заболевания могут различаться.
При буйный проявлениях поведение зараженного становится чересчур активным, а летальный исход через несколько дней неизбежен. Паралитическое бешенство менее распространено и длится дольше. У больного наступает постепенный паралич мышц от места попадания вируса, кома и смерть.
После продромального периода и первых симптомов наступает активная стадия возбуждения. Заражение достигает нервной системы и отражается на поведении заболевшего. В это время наряду с общей гиперактивностью возникает наиболее яркий симптом бешенства – пена изо рта.
Также наблюдаются мышечные и дыхательные спазмы, судороги, высокая температура, достигающая 40-41 о С. Дыхание в этот период значительно нарушается, с глотанием также наблюдаются сложности. Развитие бешенства сопровождается болями в груди.
При этом больной бешенством ведет себя крайне агрессивно, кричит, крушит все вокруг. По причине того, что больного преследуют галлюцинации и мучает депрессивное состояние, он опасен для окружающих и может на них напасть. Зараженный во время приступа пытается укусить или ударить того, кто находится рядом, или же самого себя.
Из-за судорог его лицо искажается, становится синюшным, а зрачки увеличиваются. В большинстве случаев больной страдает боязнью воды, яркого света, громкого звука или порывов ветра. Подобные симптомы вызваны поражением головного мозга и центральной нервной системы.
На раздражители реакция нервной системы незамедлительна и сопровождается дыхательными нарушениями, а также необъяснимым страхом. У больного наблюдается экзофтальм (выпячивание глазного яблока) и обращение взгляда в одну точку. Также зараженный страдает чрезмерным слюновыделением. Во время приступа агрессии возможна остановка сердца.
У больного нарушается питание: он не может полноценно употреблять пищу и ест мелкими кусочками. Подобное неадекватное поведение и состояние не постоянно и чередуется с осознанными периодами. Больной же не помнит ничего из того, что происходило, становится спокойным и с легкостью идет на контакт.
Наряду с этим может наблюдаться состояние апатии. Длительность периода возбуждения может составить 2-3 дня. Не всегда бешенство сопровождается периодом возбуждения и, в связи с этим, «тихое бешенство» практически не диагностируется. Источником такой разновидности заболевания является укус летучей мыши.
Если больной не скончался во время активной стадии возбуждения, в развитии бешенства наступает паралитический период. Слюна, которую зараженный не может проглотить из-за паралича мышц, выделяется вместе с холодным потом в больших количествах. Агрессия и галлюцинации пропадают, больной может употреблять пищу и пить воду. Период затишья может продолжаться несколько дней.
Далее происходит рост температуры до критичных отметок (42 о С), отмечается слабость, снижение давления, нарушение чувствительности. На этой стадии зараженный страдает резкой потерей веса в результате обезвоживания. Также он прекращает реагировать на раздражители, в частности на яркий свет.
Больному становится сложнее шевелить конечностями, а из-за ослабления лицевых мышц у него обвисает челюсть.
Как правило, паралич у больного бешенством развивается по восходящей, начиная с нижних конечностей. Постепенно паралич поражает все тело и человек умирает от спазма в сердечно-сосудистом центре или легких. В целом длительность протекания бешенства составляет 5-7 дней, а стадия паралича занимает не больше дня.
Бешенство, в зависимости от типа вируса, может также протекать нестандартно, без основных симптомов и без стадии возбуждения. При этом может отсутствовать и бурная реакция на внешние раздражители, и гидрофобия. Атипичное бешенство начинается сразу же с паралитической стадии.
Атипичное бешенство при диагностике можно перепутать с другими заболеваниями, такими как острый энцефалит или паралич Ландри. Неверная диагностика может привести к распространению инфекции.
Нестандартное течение болезни может спровоцировать не только сам вирус, но и регулярное употребление алкоголя, онкологические процессы в организме. Атипичное бешенство может протекать длительный период времени (до 3 месяцев) и сопровождаться диареей.
Диагностировать бешенство во время инкубационного периода достаточно сложно, ведь никаких признаков болезнь не подает.
В зависимости от вероятности заражения инфекцией и наличия контакта с больным животным выделяют:
- подозрительный случай (наличие контакта с животным не установлено);
- вероятный случай (контакт с зараженным животным был);
- подтвержденный случай (наличие бешенства установлено лабораторно благодаря присутствию в нервных клетках телец Бабеша-Негри при вскрытии после смерти).
Установить, заражен ли больной бешенством с высокой точностью возможно только при летальном исходе во время биопсии, поэтому диагностика инфекции начинается с сбора анамнеза. Прежде всего врач устанавливает наличие прямого контакта с подозрительным животным в течение года.
Также в зону риска попадают те больные, которые в силу профессиональной деятельности, занимаются обработкой шкур животных. В случае поимки укусившего животного, берут анализы у него.
Антитела к вирусу бешенства обнаруживаются в коже, слюне, спинномозговой жидкости.
В лабораторных условиях проводят следующие тесты на бешенство:
- иммунофлюресцентный (исследование ткани головного мозга);
- иммуногистохимический;
- иммуноферментный;
- обратнотранскриптазная ПЦР.
Подобные исследования напрямую зависят от стадии развития инфекции, иммунитета больного, штамма вируса и технического оснащения лаборатории, где проводят анализ. Наиболее эффективным методом диагностики, показавшим высокую чувствительность независимо от того, когда взята проба, считается ПЦР нервных окончаний задней поверхности шеи.
Бешенство при сборе анамнеза необходимо дифференцировать от столбняка и вирусного энцефалита. При столбняке нет психических нарушений, агрессии, гидрофобии, а при вирусном энцефалите присутствует интоксикация. В связи с тем, что вирус бешенства всегда приводит к летальному исходу, вакцинацию проводят незамедлительно вне зависимости от того, подтверждено ли заражение.
Бешенство у человека, симптомы которого проявляются лишь на активной стадии, лечить необходимо еще до их появления. Существует миф о том, что зараженное бешенством животное, укусившее человека, не проживет более 10 дней. Однако такое утверждение ошибочно, ведь при атипичном течении заболевания разносчик вируса будет жить более длительный период.
Лечение бешенства после проявления его симптомов невозможно и в таком случае сводится лишь к облегчению течения болезни и применению поддерживающей терапии. В связи с этим противоинфекционную вакцинацию осуществляют в инкубационный период. После проникновения в организм вакцины иммунная система начинает вырабатывать необходимые антитела.
Прививку необходимо сделать не позднее 2 недель после укуса, чтобы иммунитет успел сформироваться. Больным, принимающим иммунодепрессанты и стероиды, назначают более длительный курс лечения, так как эффективность введенной вакцины в комплексе с применяемыми препаратами снижается.
Для образования необходимого количества антител иммунной системе понадобится около месяца. Иммунизацию в обязательном порядке проводят тем, кто в процессе трудовой деятельности связан с исследованиями вируса или работает с животными.
Постконтактную вакцинацию против бешенства проводят сразу же после обращения. Современная вакцина более концентрирована и позволяет снизить разовую дозировку по сравнению с используемыми ранее препаратами. Инъекцию детям делают в наружную поверхность бедра, а взрослым – в плечо.
Больному делают 6 уколов:
- при обращении;
- на 3-й день;
- спустя неделю, две;
- через месяц и 3 месяца.
Если в результате взятия анализов у подозрительного животного, укусившего пациента, наличие вируса не подтвердилось, больному делают всего 3 инъекции. В том случае, если неизвестна дальнейшая судьба животного, пациенту назначают полный курс. Эффективность вакцинации при условии ее своевременности (до 2 недель после укуса) составляет 98-99%.
На результативность такого лечения влияет соблюдение в течение полугода после прохождения курса ряда ограничений:
- запрещено употреблять алкоголь;
- противопоказаны чрезмерные физические нагрузки;
- нельзя переохлаждаться;
- не рекомендовано находиться в бане.
Противопоказаний у постконтактной вакцины нет, а аллергические реакции возникают крайне редко.
В вакцинации отсутствует необходимость при:
- контакте слюны с неповрежденным кожным покровом;
- укусе через плотную ткань, которая осталась целой;
- повреждении кожи птицей;
- укусе привитого в течение текущего года домашнего животного (если домашний питомец укусил в шею, лицо, либо нанес множество ранений, больному делают минимум 3 инъекции).
В тяжелых случаях (при множественных укусах, а также укусах в лицо, кисть, пальцы и шею) вместе с вакциной применяют антирабический иммуноглобулин. Данный препарат изготавливают из сыворотки лошадиной или человеческой крови.
Особенностью применения иммуноглобулина является то, что его вводят единожды в течение первых 3 дней после укуса. Препарат делят на 2 части, одну из которых вводят в ягодицу, а второй обкалывают площадь вокруг раны.
После проявления клинических симптомов в запущенных случаях используется экспериментальный метод лечения бешенства, названный Милуокским протоколом. В основе этого способа лежит теория, согласно которой организм успеет выработать иммунитет к вирусу, если дать отдых нейронам в мозгу человека путем введения его в искусственную кому.
В коме снижается метаболизм и одновременно скорость развития заболевания. Вместе с этим в организм вводятся подавляющие развитие вируса препараты. Применен был Милуокский протокол в 2004 г. при лечении Джины Гис, которая стала первой выжившей после бешенства.
Противники применения Милуокского протокола считают, что излечение девушки связано со слабостью штамма вируса, которым она была заражена. К тому же количество выживших при лечении искусственной комой не превышает 15 %. Противники Милуокского протокола считают такой метод лечения в принципе смертельно опасным.
Связано подобное мнение с тем, что пациенты с подозрением на бешенство не проходят своевременную вакцинацию, полагая, что в случае заражения смогут излечиться. Также практика применения Милуокского протокола достаточно дорогостоящая (около 1 млн. долларов) и по карману далеко не каждому.
Вакцины против бешенства в медицинской практике отличаются некоторыми особенностями, а также ценой.
Таблица 2. Вакцины против бешенства:
| Название | Производитель | Особенности | График вакцинации | Цена |
| Вакцина антирабическая культуральная концентрированная очищенная инактивированная сухая | Россия |
|
| от 2000 руб. |
| Рабипур | Индия |
| 1-й, 3-й, 7-й, 14-й, 30-й, 90-й дни по 1 мл | от 1500 руб. |
| Антирабический иммуноглобулин из сыворотки лошади | Россия |
| 40 МЕ на 1 кг веса единоразово | от 3000 руб. |
После наступления клинических симптомов бешенства прогноз развития болезни неутешителен и заканчивается летальным исходом. В случае же своевременного введения вакцины и соблюдения графика вакцинации, а также рекомендаций врача, больной вылечится.
Чем позже вводится инъекция препарата против бешенства, тем ниже шанс выживания пациента. Бешенство для человека представляет колоссальную опасность. Эта болезнь отличается тем, что ее необходимо предупреждать, а не лечить тогда, когда появились первые симптомы.
Симптомы бешенства у человека:
Фрагмент передачи «Жить здорово» о бешенстве у человека:
источник
Гидрофобия, рабиес или бешенство – это название одной болезни, которая представляет собой вирусное заболевание чаще всего с длительным инкубационным периодом и неблагоприятным прогнозом. Остро протекающая болезнь заканчивается гибелью больного, хотя на сегодняшний день в мире существует несколько случаев успешного исцеления.
В древние времена считалось, что бешенство – это одержимость дьяволом, и потому название этого заболевания произошло от слова «бес». Что касается латыни, то со словом «rabies» наблюдается та же этимология.
Опасное заболевание провоцирует развитие воспаления головного мозга (энцефалита), поражается нервная система больного. Возбудитель относится к семейству рабдовирусов рода Lyssavirus. По своим размерам не превышает показатель в 150 нм. Имеет в своем составе РНК. Но возбудитель не слишком устойчив к внешней среде, он погибает при температуре от 56 градусов приблизительно за 13-16 минут, при кипячении – за 2-3 минуты. Рабдовирус чувствителен к этанолу (одноатомный спирт), к некоторым дезинфицирующим препаратам, к УФ-лучам. Вирус бешенства устойчив к антибактериальным препаратам, фенолу (гидроксибензол), а также к низким температурам. Заразиться вирусом может и человек, и любое теплокровное животное.
Попадая в организм человека или животного, вирус бешенства размножается непосредственно в клетках нервной системы. При помощи аксонов нейронов возбудитель с небольшой скоростью (примерно 3 мм за 60 секунд) достигает головного и спинного мозга. Далее развивается менингоэнцефалит. Поражая нервную систему, возбудитель провоцирует развитие воспалительных процессов, некротические деформации и дистрофические изменения. В итоге зараженный бешенством человек или теплокровное животное погибает из-за удушья, сердце останавливается.
Первые письменные научные материалы, связанные с бешенством, были описаны римским врачом в 1-ом веке нашей эры. Тогда Авл Корнелий Цельс называл болезнь водобоязнью, предупреждал о заражении через укусы собак и советовал в первые минуты после нападения больного животного прижигать поврежденные участки кожи, чтобы уничтожить возбудителя.
Летом 1885 года французский микробиолог и химик Л. Пастер смог создать вакцину от бешенства. Ее и сегодня применяют, но в сочетании с иммуноглобулином или сывороткой антирабического типа. Лекарство при помощи инъекции вводится вглубь раны, также обкалываются мягкие ткани вокруг пораженного участка.
Будет ли эффективным лекарство – все зависит от времени, то есть, через какой временной промежуток пострадавший обратился за врачебной помощью. Чем быстрее будет оказана первая помощь и введена вакцина, тем благоприятнее будет исход. Срочно введенная вакцина пострадавшему после укуса больного животного чаще всего позволяет спасти жизнь человеку.
Практически до конца 2004 года бешенство считалось исключительно смертельным заболеванием, если у больного проявлялись симптомы заражения. Именно в 2005 американским врачам благодаря инновационному лечебному методу удалось уничтожить вирус бешенства, который начал проявляться у пятнадцатилетней девочки. Далее подобный случай выздоровления был зафиксирован в Бразилии, и побороть болезнь с помощью этой же методики смог пятнадцатилетний мальчик. Так в 2008 году уже было насчитано более 5 случаев успешного выздоровления.
Сегодня бешенство по-прежнему остается одной из самых страшных и смертельноопасных инфекций, поражающих человечество. Эту болезнь легко можно поставить наряду с ВИЧ или столбняком.
Инкубационный период, симптомы, стадии развития болезни и у взрослых, и у детей практически одинаковые. Инфекция по тому же принципу проникает в организм человека, и поражает его нервную систему.
Стоит отметить лишь те факты, что дети более подвержены вирусу бешенства. Так среди всех укушенных больными животными людей заражаются инфекцией менее 35% пострадавших, но среди них большую часть занимают именно дети от 7 до 12 лет.
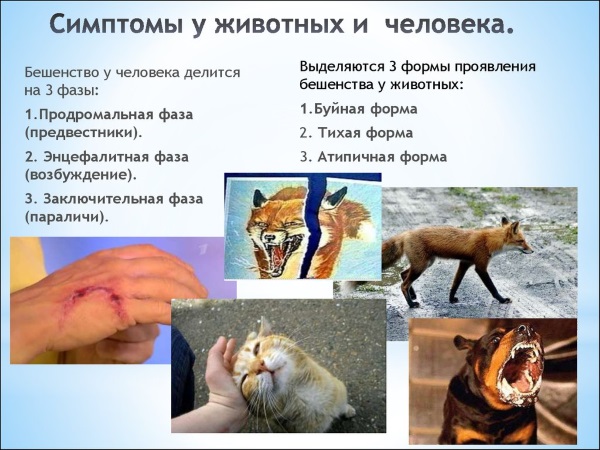
Бешенство, как заболевание инфекционной природы, у ребенка протекает тремя периодами, выделяют:
- продромальный;
- возбужденный;
- период появления параличей.
Первый период болезни у ребенка может характеризоваться болевыми ощущениями в зоне проникновения инфекции. Место укуса может покраснеть, кожа часто отекает, может чесаться или жечь. Начинаются головные боли, может тошнить, прослеживается слабость и недомогание.
Также в первые дни клинических проявлений бешенства может:
- увеличиться показатель температуры тела до 38 градусов;
- появиться рвота;
- прогрессировать психологические расстройства, так появляется ощущение тревоги и постоянных необоснованных переживаний, чувство страха.
Преимущественно больные этим вирусом дети на первых этапах развития болезни ведут себя отчужденно, замыкаются в себе, мало спят, отказываются даже от любимых блюд.
В конце первой стадии бешенства ребенок чрезмерно беспокойный, может диагностироваться учащенное сердцебиение, а также затрудненное дыхание.
Вторая, стадия бешенства у детей связана с боязнью воды. У больного может наблюдаться спазм глотки только при одном ее виде. Ребенок может швырнуть чашку с водой в сторону, кричать, махать руками, запрокидывать голову. Такие движения в момент припадка искажают лицо больного. Может появиться синюшность кожных покровов в области шеи и лица (из-за спазм мускулатуры). Зрачки глаз расширяются, веки широко открыты. Иногда такой приступ заканчивается летальным исходом, но чаще всего все же припадок длиться всего несколько секунд, после чего ребенку на первый взгляд становится лучше.
Далее спазмы могут появиться из-за разных раздражителей, даже громкого шума, яркого освещения или движения воздуха. В момент припадка ребенок не осознает, что делает, его сознание помрачено. Он способен брызгать слюной, ведь чаще всего глотнуть он ее не может из-за мышечного спазма в глотке.
Если терапия будет назначена неправильно, то больной ребенок может резко терять вес, начинается обезвоживание, черты лица могут заостряться. Часто появляются судороги конечностей, повышается температура тела. Как правило, один из таких припадков заканчивается остановкой дыхания и сердца. В редких случаях зараженный бешенством ребенок доживает до третьей стадии.
На третьей стадии бешенства боязнь воды уже не беспокоит, ребенок становится спокойным, вялым, впадает в депрессию. Сознание больного становится ясным, но такое улучшение состояния имеет лишь видимый поверхностный эффект. Начинаются параличи, затрагивающие нижние и верхние конечности. Температурные показатели тела растут мгновенно и останавливаются лишь на отметке 43 градуса. Давление в артериях снижено. Летальный исход на фоне паралича дыхательных центров и сердечно-сосудистой системы неизбежен.
Диагностируют бешенство у человека, а точнее у ребенка только медицинские специалисты. Самостоятельно ставить диагноз, и тем более приступать к лечению опасно.
При осмотре ребенка врач учитывает его настроение, возбудимость, двигательное беспокойство. Специалист медицинской сферы, который проводит диагностику состояния ребенка, должен знать обо всех укусах или каких-либо других контактах с дикими или домашними животными. Назначают лабораторные тесты с применением метода флюоресцирующих антител. Таким способом находят вирус и в организме мертвых людей, а также павших животных. Антиген могут обнаружить в отпечатках мозга и роговицы, а также слюнных железах. Для комплексной диагностики может быть рекомендован и гистологический анализ.
При диагностике бешенства у человека и в частности у ребенка врач должен исключить другие болезни, которые также могут спровоцировать развитие воспаления головного мозга. Тут следует выделить арбовирусную, герпетическую и энтеровирусную инфекции.
Эффективное лечение при бешенстве не разработано. Незначительных положительных результатов удается добиться благодаря комплексному действию лейкоцитарного интерферона и антирабического иммуноглобулина. Для облегчения состояния пациента назначают симптоматическую терапию. Ребенка определяют в специальную палату или изолированный бокс, где внешние раздражители в виде яркого света и громких звуков практически отсутствуют.
Нервное перевозбуждение приглушают лекарствами, в частности снотворными и болеутоляющими медикаментами. Врач может назначить терапию, направленную на предупреждение судорог. На третьей стадии бешенства больному назначают стимуляторы дыхательной и сердечной деятельности. Но все это лечение дает минимальный положительный эффект. Речь в данном случае, скорее всего, не идет об излечении, а лишь о продлении жизни пациента максимум на несколько месяцев.
Общепринятым мнением считается тот факт, что бешенство – это зоонозное заболевание. Заразиться человек может:
- Через укус животного: собаки, кошки, енота, лисы, белки и других теплокровных представителей городской и парковой фауны.
- При разделывании туши больного животного, при условии, что на руках человека есть повреждения кожных покровов.
- При пересадке тканей или органов больного человека. Это редкие случаи, но они известны. Анализы на бешенство при трансплантации не проводятся, а ведь заболевание может находиться в инкубационном периоде и никак себя не проявлять. Так в Китае человеку были пересажены зараженные вирусом бешенства почки ребенка, который умер от воспаления мозга якобы неизвестной природы. Известен случай заражения бешенством и после пересадки роговицы глаза.
- Воздушно-капельным путем. Такой способ заражения редкий, но вполне вероятный, например, в пещере, где обитает большое количество больных бешенством летучих мышей.
Эксперты говорят и еще об одном возможном пути заражения, который касается употребления в пищу молока и мяса больного животного. Но сегодня не зафиксирован ни один случай такого инфицирования, потому ни о какой доказательной базе речь не идет. Это всего лишь предположения.
Чаще всего болезнь развивается после укуса больного животного или после ослюнения им слизистых оболочек и поврежденных участков кожи. Самые страшные поражения, это когда укус был произведен в области шеи и лица, а также кистей верхних конечностей.
Больной зверь может быть заразным за 7-10 дней до появления первых симптомов бешенства. Особенно опасным становится животное в период активных симптоматических проявлений вирусного поражения. Большая часть случаев заражения бешенством регистрируется в теплое время года, в частности летом и ранней осенью.
Научные исследователи установили, что не все укусы больного животного приводят к заражению. По статистике заболевают мене 35% укушенных.
Не все больные бешенством животные проявляют агрессию к окружающим. К примеру, у кошек вирусная инфекция может протекать в спокойной форме. Домашний питомец или бродячая кошка может забиться в угол, под шкаф или забраться в какую-то нору, и сидеть там до самой смерти.
Распространяют вирус бешенства многие теплокровные животные.
- В американских штатах вирус поддерживает свое сохранение и распространение среди енотов и скунсов, не редки случаи заражения шакалов.
- В Индии, Австралии и Африке бешенство чаще всего поражает летучих мышей.
- В Шри-Ланке распространителями инфекционного заболевания являются куницы.
Информация о мелких грызунах и бешенстве изучена не досконально. Случаи передачи инфекции по такому звену не определены. Хотя существует предположение, что именно мыши и крысы являются естественными резервуарами для вируса, потому что именно они могут длительный промежуток времени существовать с инфекцией и переносить ее на дальние расстояния.
Вирус может передаться от больного человека к здоровому, но такие ситуации крайне редки, хотя еще в древние времена именно этого опасались больше всего.
В России заражаются бешенством, как от диких, так и от домашних животных. В этом случае можно выделить волков, лисиц, собак и кошек. Крысы, коровы, кони, свиньи болеют редко.
В 2005 году на территории Липецкой области было отмечено резкое увеличение случаев заражения животных бешенством (более 100 случаев). Особо массово распространялся вирус в этот период времени и в Московской области, а также Тульской и Брянской.
Летом 2009 года специальной службой, которая осуществляет ветеринарный и фитосанитарный контроль в стране, было заявлено о скором активном распространении вируса по России. И связаны такие предположения в первую очередь с тем, что спрос на мех лисицы существенно упал, а пахотные земли обрабатываются все реже, что приводит к активному росту популяции лис. Также в 2009 году был зафиксирован эпидемиологический рост в Подмосковье из-за увеличения количества бродячих собак.
Бешенство у человека или животного может встречаться на всех континентах, кроме Антарктиды. До сегодняшнего дня не было ни единого случая заболеваемости вирусом в Японии, Финляндии, Испании, Норвегии, Новой Зеландии и на Мальте.
Проблематика обострена в Азии и Африке. Каждый год в мире регистрируется более 50 тысяч случаев заражения бешенством.
Бешенство как вирусная инфекция в организме человека может проявляться по-разному, но врачи четко выделяют три последовательно сменяющихся периода.
Сразу после заражения человек не чувствует никаких симптомов бешенства, ведь инкубационный период может иметь разную продолжительность. В среднем он занимает 20-80 дней. Но если инфекция проникла через крупные раны в области шеи или головы, то первый продромальный период может начаться уже через 12 дней, например, после укуса дикого животного.
Медицине известны и довольно редкие случаи длительного инкубационного периода.
- Так у иммигранта, который прибыл в Америку из Лаоса, появились первые признаки бешенства только через 4 года. Как установили эксперты, вирус в его организме был завезен с региона, где жил до иммиграции пациент.
- Второй случай был связан с инкубационным периодом длиною в 6 лет. В этой истории иммигрант был родом из Филиппин.
Также зарегистрированы случаи, когда затянувшийся инкубационный период прерывался под воздействием внешнего раздражителя, после чего бешенство начинало стремительно развиваться. В данном случае можно выделить случай с падением с дерева (через 5 лет после укуса зараженного животного) и ударом электрическим током (через 1-1.5 года после заражения).
Вероятность появления бешенства даже после укуса больного животного может зависеть от различных факторов. Свою роль в данном случае играет и иммунная система организма, и тип заражения и даже кол-во вируса, который проник в организм. Также огромное значение имеет и место проникновения инфекции (место укуса). Опасными в данном случае можно считать область шеи и голову, а также кисти рук и гениталии, то есть те участки, где сосредоточено большое количество нервных окончаний.
Симптомы бешенства у человека первоначально начинают беспокоить на месте укуса. Даже если рана зажила, кожные покровы могут зудеть, иногда появляется покраснение и отечность. Пострадавший часто испытывает болевой симптом в области рубца. Человек, зараженный вирусом, плохо спит, чувствует общее недомогание, температура тела может увеличиваться до показателей в 38 градусов.
В продромальном периоде становятся заметными нарушения психического состояния больного:
- появляется ощущение беспричинной тревоги и тоски;
- увеличивается рефлекторная возбудимость.
Заразившийся вирусом бешенства человек может отказываться от еды, мучиться бессонницей, замыкаться в себе. Больного часто мучают кошмары, он ведет себя заторможено, жалуется на постоянные негативные мысли.
Продромальный период болезни занимает порядка 1-3 дней, в редких случаях этот он может затянуться до 7-8 дней. В конце этого периода возможны приступы беспокойства, сопровождающиеся неприятными ощущениями стеснения в грудной клетке или/и учащенным сердцебиением.
И у детей, и у взрослых период возбуждения при бешенстве чаще всего начинается с появления водобоязни. Гидрофобия быстро нарастает. И если в первые дни у больного могут появляться спазмы гортани только при употреблении воды, через некоторое время провоцировать приступ уже способны даже разговоры о ней.
Приступ в период возбуждения сопровождается не только спазмами гортани. Зараженный вирусом человек становится агрессивным, он может швырять чашку с водой, кричать, вытягивать дрожащие руки перед собой, запрокидывать голову, брызгать слюной и выворачивать шею. Глаза у больного широко открыты, кожные покровы на лице и шее становятся синюшными, вдох затруднен. На пике приступа возможен летальный исход из-за остановки дыхания и работы сердца.
Приступ, как правило, проходит через несколько секунд. Внешне состояние больного значительно улучшается. Последующие спазмы глотки могут начаться в любое время, и днем, и ночью. Спровоцировать приступ может не только вода, но и другие раздражители, например, резкий громкий звук, яркий свет и даже поток воздуха. Во время спазма состояние зараженного человека помрачено, он не понимает, что делает. Зрительные и слуховые галлюцинации часто становятся причиной агрессии, которая опасна для окружающих людей.
При отсутствии правильно подобранной терапии у больного бешенством быстро начинается обезвоживание организма, человек резко худеет. Увеличивается температурные показатели тела. Иногда появляются судороги нижних и верхних конечностей. Этот период бешенства в среднем длиться до 5 дней. Обычно именно при одном из таких приступов глотки больной умирает. Редко когда зараженному человеку удается дожить до третьей стадии бешенства.
Третья стадия бешенства – это период параличей. В это время больной уже перестает бояться воды, гидрофобия отступает. Появляется вялость, полная апатия. Развивается паралич нижних конечностей, лица, языка. Температура тела может вырасти до 43 градусов. Давление в артериях падает. Смерть больного наступает из-за паралича дыхательных центров, а также сердечно-сосудистой системы.
Бывают случаи, когда заболевание бешенство протекает без явных симптомов болезни. Может отсутствовать водобоязнь, не повышаться температура тела или, например, проявиться болезнь сразу параличами. Диагностика и симптоматическое лечение такой формы заболевания чаще всего затруднена. Иногда бывает так, что диагноз пациенту ставят уже после его смерти, в частности после вскрытия тела.
При диагностике заболевания врач сопоставит симптомы и эпидемиологические данные. Важна информация и о животном, укус которого мог послужить причиной заражения. Также медицинский специалист отметит наличие или отсутствие психических нарушений в поведении пациента.
Лабораторная диагностика проводится не всегда. Анализы необходимы лишь в тех случаях, когда врач сомневается в диагнозе. Может быть назначен метод обнаружения антигена вируса в отпечатках роговицы.
Врач в обязательном порядке постарается исключить другие болезни, которые также могут провоцировать развитие воспалительного процесса в мозге. Во внимание берут нейротропные и герпетические инфекции, а также энтеровирусные и арбовирусные поражения. Если у пациента прослеживается изолированное инфицирование, затрагивающее ствол мозга, и при этом сознание больного сохранятся, то диагностика бешенства значительно упрощается.
Если инфекция попала в организм человека, то шансы на жизнь будут зависеть от того, насколько он быстро обратиться за врачебной помощью. Медики отмечают тот факт, что существует узкое временное окошко, благодаря которому можно остановить инфекцию пока она не поразила всю центральную нервную систему. После контакта с больным (подозрение на бешенство) животным идти за помощью нужно срочно. При появлении первых признаков бешенства смерть больного – 100% всех случаев.
Рану, через которую возможно проникла инфекция (например, место укуса) обрабатывают в срочном порядке. Царапины, ссадины и другие повреждения кожи на которые могла попасть слюна животного, обильно промываются мыльным раствором. После этого – чистой водой. Ушивать рану или иссекать ее края запрещено.
Если в амбулаторию или травмпункт обращается пострадавший с подозрением на заражение бешенством, то после местной обработки ему вводят антирабический иммуноглобулин, который включает в свой состав антитела к вирусу, а также вакцину от бешенства. Такое лечение при помощи двух препаратов помогает организму человека противостоять вирусу, пока иммунитет не сможет самостоятельно производить антитела.
Активная и пассивная иммунизация имеет свои недостатки.
- Во-первых, стоит выделить, что вводится вакцина при помощи нескольких уколов.
- Во-вторых, таким способом нельзя защитить организм заранее.
- В-третьих, после такой иммунизации следует воздержаться от переохлаждений, стрессов, тепловых нагрузок и употребления алкоголя хотя бы в течение 5-6 месяцев.
- Также стоит отметить дороговизну иммуноглобулина.
В стационарном отделении больницы уже после первого обращения оставляют пострадавшего, если:
- он находится в тяжелом состоянии,
- был привит другими вакцинами на протяжении последних 50-60 дней;
- имеет хронические заболевания нервной системы;
- аллергик.
На сегодняшний день даже такое на первый взгляд мощное экстренное лечение при помощи антирабического иммуноглобулина дает минимальные положительные результаты. Если у больного диагностируются первые признаки бешенства, то терапия будет направлена на приглушение симптомов заболевания и облегчение состояния пациента.
Пациента помещают в специальный бокс или отдельную палату, благодаря чему можно оградить больного от внешних раздражающих факторов, в том числе яркого света, громких звуков.
Нервное возбуждение приглушают при помощи особенной медикаментозной терапии, которая включает снотворные средства, а также противосудорожные и болеутоляющие препараты. Назначаются лекарства, действие которых направлено на нормализацию водного баланса.
В период параличей лечащий врач может назначить медикаменты для стимуляции работы дыхательной и сердечно-сосудистой систем. Используют управляемое аппаратное дыхание, гипербарическую оксигенацию (терапия кислородом, проводимая в специальных барокамерах под повышенным давлением) и в некоторых случаях церебральную гипотермию (охлаждение мозга через наружные покровы). Но эти методы не дают шанс на полное излечение, они лишь продлевают жизнь больного, к тому же в самых удачных случаях всего на несколько месяцев.
К сожалению, сегодня не существует единого эффективного лечения бешенства, терапия не разработана. Но исследования ведутся постоянно, причем научными поисками вакцины занимаются многие страны мира, в том числе Китай, США, Индия.
В середине 2012 года ученые из Индии заявили о том, что они запустили исследовательский проект по разработке и изучению антирабической вакцины, включающей в свой состав моноклональные антитела. Уже доказано, что такой препарат безопасен для человеческого организма, но насколько он эффективен – не выяснено.
Генная инженерия соединенных американских штатов тоже радует открытиями. На 1 год позже индийских ученых (2013 год) они попробовали внедрить часть РНК вируса бешенства в PIV5, то есть в вирус парагриппа, для которого характерно поражение дыхательных путей у собак. Исследования такого рода дали свои положительные результаты. В 100% случаев подопытные мыши, зараженные вирусом, выживали при введении вакцины под кожу или на слизистые оболочки носа. Что касается перорального применения лекарства, то тут выживаемость опустилась до 50%.
Исследования ведутся постоянно, но эффективного лекарства от вируса бешенства нет. Именно поэтому во многих государствах, где от бешенства каждый год погибает большое количество людей, используют разнообразные способы защиты от смертельной инфекции.
В Австралии была создана детская компьютерная игра, пользователи которой могут вырастить идеальную собаку, лучшее животное деревни. Развлечение рассчитано на детей до 14-15 лет. В игре подробно рассказывается о смертельном заболевании и как правильно уберечь своего питомца от опасного вируса бешенства. Также игра содержит информацию о том, что нужно делать, если человека укусила собака или любое другое животное.
В одной из африканских стран, а точнее в Республике Танзания работает специальная система слежения за распространением бешенства, позволяющая доносить до сведения жителей страны важную информацию. Осуществляется информирование благодаря телефонной связи. Население, проживающее в эпидемиологических опасных районах, получает сообщения с информацией о срочной вакцинации. Уникальная система охватывает более 140 тыс. кв. км. и помогает десяти миллионам человек Танзании быть в курсе проблем.
Научные исследователи и инженеры генной индустрии постоянно работают над созданием эффективной вакцины от бешенства, но пока результаты не оправдывают ожидания. Когда-то давно и черная оспа была одной из самых страшных болезней, но человечество смогло остановить ее. Люди когда-нибудь смогут победить и бешенство.
Профилактика такого заболевания, как бешенство, состоит в борьбе с его распространением в животной среде. К методам борьбы относятся вакцинирование животных (не только диких и бездомных, но и домашних), карантин и прочие меры.
В случае укуса больным или неизвестным (бродячим, уличным, диким) животным нужно быстро провести специальную обработку пораженной области. Чем скорее рану и любое повреждение (даже царапину) обработает специалист, тем лучше. Место нанесения укуса следует промыть большим количеством воды с использованием мыла. В случае показания пострадавшему глубоко в рану и в близлежащие мягкие ткани вводится прививка от бешенства – антирабический препарат (иммуноглобулин). Рана обрабатывается, после чего сразу же проводится соответствующее лечение. Его суть заключается в вакцинации (иммунизации) специальной антирабической вакциной с целью предупредить развитие заболевания. Вакцинирование производится строго в соответствии с определенным графиком, который составляется врачом исходя из особенностей вакцины.
Вакцина от бешенства была впервые разработана в 1881 году французским химиком и микробиологом Луи Пастером, который в ходе своих исследований в сфере иммунологии, получил препарат в результате многоразового прививания вируса бешенства кролям. Четыре года спустя Пастер в первый раз применил свой препарат, введя его мальчику, которого покусала бешеная собака. Ребенок не заболел.
Современные вакцины в большинстве случаев вводятся пациенту 6 раз: в тот день, когда пострадавший обращается за медицинской помощью (нулевой день), потом по такой схеме: день 3, день 7, день 14, день 30 и день 90. В случаях, когда за покусавшим пациента животным есть возможность наблюдать и в результате выясняется, что животное здорово на протяжении 10 суток с момента инцидента, в дальнейшей иммунизации нет необходимости, и прививки прекращаются. Согласно инструкции, прилагаемой к вакцине российского производства, все время введения инъекций, а также в течение полугода после последней вакцинации запрещается употреблять напитки, содержащие алкоголь. Кроме того, следует исключить из рациона (или свести к минимуму) все продукты, которые могут спровоцировать появление у пациента аллергической реакции.
На сегодняшний день на территории России официально используется 6 зарегистрированных вакцин от заболевания бешенством, из которых одно наименование – индийского производства. А также 4 позиции антирабического иммуноглобулина, из них – 1 наименование китайского производства, 1 – украинского. В большинстве случаев иммунизация пациентов проводится концентрированной культуральной антирабической вакциной, или КОКАВ. Ее изготавливают два предприятия – НПО «Иммунопрепарат» и ИПВЭ имени Чумакова РАМН.
Если человека укусило животное, следует как можно скорее обратиться за квалифицированной помощью в любой травмпункт, поскольку эффективность профилактики бешенства посредством вакцинирования напрямую зависит от быстроты начала лечения: чем скорее приняты меры, тем успешнее результат.
Специалисту в травмпункте необходимо сообщить такую информацию:
- описание внешнего вида животного;
- характер его поведения во время инцидента;
- был ли на животном ошейник;
- при каких обстоятельствах произошел инцидент.
Врач обработает место укуса соответствующим образом, после чего распишет курс инъекций вакцины. Пострадавшего могут поместить в стационар, что показано в следующих случаях:
- если состояние здоровья пациента будет особо тяжелым;
- если пациент страдает какими-либо болезнями нервной системы;
- если у пациента имеются аллергии;
- в случае повторного вакцинирования (аналогичный инцидент уже имел место ранее);
- в случае беременности;
- если пострадавший за последние 2 месяца прививался любыми другими вакцинами.
На протяжении всего периода вакцинирования необходимо избегать стрессовых ситуаций и переутомления, а также любых резких температурных воздействий (перегревание, переохлаждение).
В рамках предупреждения бешенства особые требования предъявляются к лицам, занимающимся охотничьим промыслом. Охотникам настоятельно рекомендуется:
- пройти профилактический курс вакцинирования от бешенства;
- не разделывать туши животных, не снимать с них шкуры до того, как будут получены результаты исследования из ветлаборатории на предмет заражения убитого животного;
- не привлекать к охоте на зверей и птиц обученных собак, которые не привиты от бешенства;
- ежегодно в целях профилактики вакцинировать от бешенства не только собак и кошек, но даже декоративных мышей, если есть необходимость.
Немедленное введение антирабических препаратов показано в следующих случаях:
- При укусах, оцарапывании, ослюнении покрова кожи либо слизистых животными, которые или очевидно заражены бешенством, или ведут себя неадекватно и подозрительно, а также неизвестными животными, в том числе хищными птицами и летучими мышами.
- При нанесении ранений предметами, которые были загрязнены тканями или жидкостями бешеных животных либо животных, у которых заболевание подозревается (препарирование и разделка туш, снятие шкур и прочее).
- При укусах, нанесенных через одежду, когда она порвана либо проколота зубами, а также при укусах, нанесенных через вязаную и тому подобную одежду.
- В случае оцарапывания, ослюнения или укуса, нанесенных предположительно здоровыми (визуально) животными, которые за время наблюдения (10 дней) заболели, пропали либо погибли.
- При укусах, которые были нанесены полевыми животными-грызунами, обитающими на неблагополучных в плане бешенства территориях.
- В случае, когда ослюнение либо укус нанесен человеком, у которого наблюдается гидрофобия.
Помимо абсолютных показаний к вакцинированию имеется ряд условных, пренебрегать которыми нежелательно. Антирабические инъекции могут быть назначены в тех случаях, когда укус нанесен известными здоровыми домашними животными. За таким животным устанавливается 10-дневное наблюдение. Условный курс включает в себя 2 прививки антирабического препарата объемом от 2 до 2,5 мл каждая, которые вводятся в два места.
Что касается профилактического вакцинирования, то оно особо показано людям, занимающимся определенными видами деятельности. Это работники ветлабораторий, егери, лесники и охотники, работники служб по отлову собак, раздельщики мяса и так далее.
Курс вакцинации от бешенства прописывает хирург-травматолог, который специально подготовлен к оказанию населению полной антирабической помощи. Процедура иммунизации осуществляется в полном соответствии с рекомендациями и инструкциями по использованию антирабических средств. При этом учитываются такие факторы, как степень тяжести повреждения/раны, наличие аллергии, беременность и так далее, в зависимости от чего пациент лечится либо амбулаторно, либо стационарно.
У некоторых людей может проявиться побочная реакция на вводимую вакцину против бешенства. Такая реакция бывает местной или общей. В первом случае наблюдается изменение цвета, структуры, состояния покрова кожи в области введения инъекции (краснота, зуд, высыпания, уплотнения). Данные проявления аллергии достаточно быстро проходят после употребления симптоматических препаратов, например антигистаминных лекарств.
Во втором случае побочные реакции на вакцину от бешенства представляют более серьезную угрозу. К таковым относятся:
- Общее недомогание. У пациента поднимается температура, появляется слабость и вялость, начинает болеть голова.
- Неврологические проблемы (встречаются нечасто, однако весьма опасны). Нарушается чувствительность в руках и ногах, появляются вегетативные осложнения, парезы. Пациентов с подобными нарушениями следует лечить и наблюдать в стационаре. Проявления различных неврологических нарушений могут сохраняться на протяжении 3 месяцев.
- Генерализованные реакции, выраженные отеком Квинке. Они встречаются очень редко, но при этом угрожают жизни пациента. Вместе с тем, при грамотном лечении такие реакции способствуют более быстрой стабилизации состояния пациента.
Побочные осложнения, возникающие в результате введения вакцины, могут быть разными. Если больному выполнена инъекция исключительно инактивированным вирусом, реакция может быть одной, а при введении сочетания вакцина и АИГ – совершенно другой. Введение иммуноглобулина иногда бывает болезненным. Пациент ощущает боль в месте инъекции, но это считается нормальным побочным явлением, в том числе и на поздних сроках вакцинирования.
Для АИГ часто характерны такие осложнения, как местные аллергические проявления. Такие реакции обычно длятся не более двух суток с момента введения препарата. Более редкие осложнения – это анафилактический шок, который возникает моментально, а также сывороточная реакция общего характера, наблюдаемая обычно в период с 6-х до 9-х суток с момента прививки.
Таким образом, мероприятия по проведению предупреждения заболевания бешенством могут быть опасны и далеко не всегда проходят безболезненно. Однако такие меры необходимы, поскольку только вакцинация от бешенства, если она сделана своевременно, способна спасти человеку жизнь. Не стоит забывать, что бешенство – это смертельное заболевание.
источник








