Заболевание бешенством было известно ещё с далёкой древности, и первые упоминания о заболевании, передающемся через укус собак и весьма напоминающим по описанию бешенство, встречаются в клинописных глиняных табличках Древней Месопотамии – относятся к III т. до н.э. Положительные изменения в изучении и борьбе с этими заболеваниями с 1885 год – когда Луи Пастер разработал антирабическую вакцину и, благодаря этим прививкам было предотвращено множество смертей. А чуть позднее 1892 и 1903 г (почти одномоментно) Бебест и Негри описали внутриклеточные включения в нейронах погибших от бешенства, примерно в это же время была доказана вирусная природа возбудителя учёным Ремлеже.
РНК-содержащий вирус, семейства Rabdaviridae, рода Lyssavirus – благодаря этим знаниям можно оценить особенности возбудителя:
• частицы окружены двухслойной липидной мембраной с выступающими шипами – наличие этого слоя, возможно и предохраняет возбудитель от фагоцитоза.
• наличие гликопротеина G – отвечает за адсорбцию и внедрение вируса в клетку — если к этой структуре вырабатываются антитела, то происходит нейтрализация вируса организмом;
• Выраженное угнетение процессов биосинтеза белка в клетке организм заражённого ведёт к утрате способности регенерации, и это играет свою роль в формировании летального исхода, т.к почти все клетки нашего организма имеют в своём составе белочную структуру;
• Наличие тропности (избирательность поражения) вируса к нейронам и клеткам слюнным желёз – эта особенность обосновывает специфику симптомов: тропность к клеткам нервной системы, в том числе и ЦНС, поражает гиппокамп – структура отвечающая за поведение, и при его повреждении человек становится неуправляем и ему хочется всех укусить. А заражение слюнных желёз приводит к тому, что желание укусить становится смертельным для окружающих, даже если произошло просто ослюнение (т.к на контактных местах могут быть микротравмы).
Устойчивость: Вирус не устойчив во внешней среде, единственное, что он может, так это сохраняться в трупах животных до 4 месяцев и при низких температурах. Гибель вируса вызывает: кипячение в течении 2 минут; температура 60°С – в течении 5 минут; действие УФИ, а также дезинфектантов вызывает практически мгновенную гибель вируса.
Восприимчивость к бешенству высокая для всех теплокровных. Половых, возрастных и географических ограничений нет, бешенство распространено на всех континентах. Надежда избежать инфицирования после укуса есть у тех, кто привит (особенно недавно). Отмечена осенне-летняя сезонность из-за увеличения частоты контактов людей с дикими животными и бродячими собаками.
Источник и резервуар инфекции в основном – дикие млекопитающие, но могут быть и городские (собаки и другие домашние животные). Пути передачи бешенства – контактный, т.е только после непосредственного ослюнения микротравм кожи/слизистых.
Старайтесь следить за поведением животных, а именно, странности проявляются в следующим: волки спокойны и гуляют в одиночку среди людей, а потом неожиданно нападают; Лисы становятся более ласковыми; У собак (да и у других животных) наблюдается обильное слюнотечение и может быть поджат хвост. Но «странность» поведения не является залогом бешенства.
Инкубационный период от 7 дней до года и более, но чаще 30-90 дней. Это время от внедрения возбудителя до первых симптомов бешенства. Длительность этого периода будет завесить от некоторых факторов: от локализации, от глубины и от обширности укуса, а также от возраста пострадавшего. В особенности локализация и возраст – напрямую предопределяет скорость распространения возбудителя и, чем локализация укуса ближе к голове (т.е повреждение в области рук/шеи/лица), тем быстрее достигает возбудитель мозга, именно из-за короткого пути, и даёт специфические симптомы. Младший возраст также ускоряет появление симптомов, т.к у детей скорость проведения возбуждения выше, нежели у взрослых и это способствует продвижению вируса далее по нервным волокнам.
В этот период происходит проникновение вируса через место укуса и там происходит первичное размножение, после этого вирус проникает в мышечную ткань (при сильных укусах сразу в мышечную ткань), происходит соединение с нервно-мышечными синапсами, проникновение в нервные волокна и распространение по ним возбудителя к ЦНС и клеткам слюнных желёз и, как только возбудитель достигает структур ЦНС, возникает период клинических проявлений (продромальный или период предвестников, период возбуждения и период параличей).
Продромальный период длится в среднем 1-3 дня и один из первых признаков – тканевые изменения в месте укуса и по ходу нервных путей от него, а именно – происходит набухание. Покраснение и зуд в области рубца/места укуса. Эти проявления возможны на фоне небольшого лихорадочного синдрома. Возникает бессонница, подавленность и раздражительность, чувство страха, тоски, повышение чувствительности к слуховым и зрительным раздражителям, гиперестезии воздуха и чувства нехватки воздуха.
Период возбуждения характеризуется возникновением острого энцефалита: приступы психомоторного возбуждения, изменение сознания, галлюцинации, агрессивность, буйство, бредовые идеи, мышечные спазмы, судороги. В этот период возбудитель достигает структур ЦНС и дивиантное поведение говорит о повреждении гиппокампа — это характеризуется попытками больного убежать, укусить, нападать с кулаками. Также стоит упомянуть о бесконтрольной силе, возникающей у заражённых, т.к она достигает таких масштабов, что больные начинают вырывать трубы, отрывать двери и т.д.
Как только возбудитель достигает стволовых структур и по достижению черепных нервов, возникает очаговая неврологическая симптоматика: диплопия, парез лицевых мышц, неврит зрительного нерва, нарушение глотания – каждый из этих симптомов имеет свою специфику проявления, в зависимости от того, какая пара черепных нервов повреждена. Например, самый яркий симптом – слюнотечение и пена изо рта характерна для повреждения языкоглоточного нерва, т.к происходит нарушение тонуса протока слюнных желёз и нарушение глотания. Из-за потерь жидкости через слюну и возможную рвоту, больные хотят пить, но не могут из-за гидрофобии (боязнь воды), помимо этого регистрируется аэрофобия (страх воздуха, его дуновения), также наблюдается страх яркого света (фотофобия) или громкого звука (акустикафобия) – все эти страхи могут вызывать возникновение всё новых и новых приступов. Приступы не постоянны, но легкопровоцируемы и частонарастающие с сокращением интервалов возникновения и сопутствующими судорогами (часто генерализованными).
Паралитическая стадия болезни: судороги и возбуждение прекращаются, и на фоне полного благополучия, которое является мнимым, наступает смерть – часто из-за паралича сосудодвигательного или дыхательного центра.
Все 4 периода могут протекать весьма вариабельно, но как бы там не было исход один – смерть. Возникновение специфических симптомов «включает жизненный таймер» и люди живут не более недели.
Оговорю сразу, что диагностика часто посмертная, т.к из-за молниеносного течения и тканевой деструктуризации нейроцитов, диагностика, да и лечение бессмысленны и проводятся только для предотвращения распространения заболевания и спасения тех, у кого ещё не начались клинические проявления.
• РН (реакция нейтрализации) направлена на определение специфических антител против гликопротеина G (описание в подзаголовке «возбудитель»), при этом материал для исследования – отпечатки роговицы, биоптаты кожи затылка, у невакцинированных больных происходит четырёхкратное нарастание антител при исследовании парных сывороток. У вакцинированных больных обнаруживают абсолютный уровень специфических антител, которые определяются не только в периферической крови, но и в спинномозговой жидкости.
Посмертные методы диагностики бешенства (т.е только после смерти):
• ПЦР (полимеразная центральная реакция) направлена на обнаружение РНК-вируса, берутся из биоптатов мозга.
• Гистологический метод направленный на обнаружение телец Бабеша–Негри (специфические эозинофильные включения и их появления обусловлено затруднением созревания вирионов в нейроцитах) в мазках-отпечатках головного мозга.
• Биологический метод основан на заражении лабораторных животных и обнаружении тех же самых телец Бабеша-Негри, но уже в мозговых тканях умерших животных. Для лабораторных анализов, помимо кусочков мозговой ткани, используют ещё биоптаты слюнных желёз и роговицы.
Специфического лечения нет. Помощь основывается только на том, чтобы ликвидировать патогенез, т.е лечение симптоматическое: установка назогастрального зонда и проведение зондового питания, также проводят инфузионную терапию, противосудорожную и седативную терапию, при необходимости вводят мышечные релаксанты и наркотические средства, проводят ИВЛ. Но такое лечение не позволяет избежать смертельного исхода.
Поэтому сразу после укуса любого животного необходимо проводить лечебно-профилактическую иммунизацию на тот случай, если животное окажется больным.
Главная цель профилактики – иммунизация, которая может быть профилактической или лечебно-профилактической:
Профилактическая проводится людям с риском заражения: ветеринары, лесники, охотники, собаколовы, работники бойни, сотрудники лабораторий работающих с вирусом бешенства;
Лечебно-профилактическая иммунизация проводится при контакте и укусах людей бешенными, подозрительными на бешенство или неизвестными животными. В этом случае противопоказаний для вакцинации нет, даже при беременности и кормлении её всё равно необходимо проводить – «потерявший головы о волосах не плачет».
Принципы профилактики: края раны не иссекают и не ушивают в первые 3 дня, исключения составляют только некоторые случаи – обширные раны, наложение швов на кровоточащие сосуды, наложение швов на раны лица. После первичной хирургической обработки применяют антирабическую культуральную концентрированную очищенную инактивированную сухую вакцину (КОКАВ) – её вводят по 1 мл в дельтовидную мышцу, а детям – в мышцу бедра. Курс введения приходится на 0, 3, 7, 14, 30 и 90 день итого, вместо пресловутых «40 уколов в живот» в прошлом времени, курс иммунизации составляет всего 6 инъекций.
Антиробический иммуноглобулин гетерологичный (лошадиный) или гомологичный (человеческий) нейтрализует вирус бешенства. Вводят его при тяжёлых множественных укусах и опасной локализации. Его вводят в первые часы после укуса, но не позднее 3 суток с целью создания пассивного иммунитета. Перед проведением иммунизации, с целью избежать анафилактической реакции, используют правила введения по Безредко, а также дозу вводимой вакцины определяют из расчёта 40МЕ/кг – при введении гетерологичного, и 20МЕ/кг – при введении гомологичного иммуноглобулина. Для введения необходимой дозы иммуноглобулина необходимо вес пострадавшего умножить на 40(20)МЕ и разделить полученное число на активность иммуноглобулинов указанную на этикетке. Рассчитанную дозу инфильтрируют вокруг ран и в глубину раны (если всю дозу ввести невозможно по анатомическим соображениям – область глаз, ушная раковина и т.д., оставшуюся дозу вводят внутримышечно в другие места). После применения вакцины иммуноглобулин не водят, совместное введение возможно в тяжёлых случаях (ослюнение и/или укус слизистых, области головы, рук, просто множественные укусы) и при том, иммуноглобулин вводят перед вакциной.
За укусившим животным наблюдают 10 суток и, при появлении первых признаков заболевания, его голову направляют в лабораторию на иммунофлюоресценцию биоптатов головного мозга, с целью обнаружения вируса бешенства. Если же в течении 10 дневного наблюдения, со стороны животного не обнаружилось никаких симптомов, то у человека прекращают начатую иммунизацию. Если же пострадавший ранее был иммунизирован и после его иммунизации прошло менее года, назначают всего 3 инъекции по 1 мл на 0, 3, 7 день. Если прошло более года от иммунизации, то повторную иммунизацию проводят полную.
Вакцинированному следует знать: лечение глюкокортикоидами и иммунодепрессантами следует приостановить, иначе антирабическая иммунизация окажется неэффективной, запрещается применение спирта на всём протяжении иммунизации и на протяжении 6 месяцев после окончания. Исключить все стрессовые реакции.
Вопрос: Опасен ли больной для окружающих?
Ответ: да. Больной бешенством не только заразен, а еще и агрессивен.
Вопрос: Сохраняется ли иммунитет после иммунизации?
Ответ: из-за абсолютной смертности, постинфекционный иммунитет не изучен, но известно, что поствакцинальный иммунитет сохраняется год.
источник
Гидрофобия проявляется нестерпимым отвращением к приближающемуся к губам больного стакану с водой, что вызывает рефлекторный резко болезненный спазм мышц гортани и глотки, ощущение удушья. Несмотря на мучительную жажду, больной отталкивает воду, резко поворачивает голову, отклоняет туловище назад. Руки при этом вытянуты вперед, дрожат. С закрытым ртом больной производит глубокий, резкий, шумный вдох носом. Отмечается подергивание мимической мускулатуры, на лице выражение страха, ужаса, глаза устремлены в одну точку, отмечается экзофтальм. Часто наблюдается икота, рвота, потливость, во рту скапливается густая слюна. После отдаления воды больной несколько успокаивается, но при повторной попытке дать ему воды возникает еще более выраженный гидрофобический спазм. Приступ вызывает не только вид, но и шум воды, вытекающей из крана. Гидрофобия — патогномоничный признак бешенства.
Аэрофобия — возникновение гортанно-глоточного спазма от струи воздуха, особенно холодной, направленной на лицо больного. Приступ может быть спровоцирован действием яркого света, резкими звуками.
Характерна повышенная возбудимость больного. Иногда беспокойство приобретает агрессивные проявления и переходит в буйство, при этом больные кричат, вскакивают с постели, нападают на ухаживающий персонал. Возникают устрашающие галлюцинации Больные многословны, их речь отрывистая, бессвязная.
Гортанно-глоточные спазмы сопровождаются выраженной одышкой, генерализованными клонико-тоническими судорогами. Приступы буйства сменяются периодами «успокоения», во время которых больной помнит обо всем случившимся с ним, испытывает чувство безнадежности. В связи с тем, что больной не может глотать воду и пишу, развивается обезвоживание и истощение.
К концу периода возбуждения усиливается саливация, слюна разжижается. Больной отрывистыми плевками брызжет слюной. Черты лица резко заострены, глаза впалые, зрачки расширены. Больной изможден, но не спит. Отмечается тахикардия В период возбуждения может развиться внезапный смертельный паралич дыхательного или сосудодвигательного центров.
Если этого не происходит, то наступает паралитическая (конечная) стадия болезни, которая характеризуется понижением общей возбудимости и развитием вялых периферических параличей. Чаще они начинаются в области укушенной конечности и распространяются снизу вверх по типу паралича Landry. Температура тела достигает 38-39 °С и выше. Обильное истечение слюны и резко усиленное потоотделение увеличивают обезвоживание больного. Больные впадают в коматозное состояние. «Зловещее успокоение» является признаком приближающейся смерти, которая наступает от паралича сердечной деятельности.
Продолжительность болезни с момента появления гидрофобии составляет обычно 1-3 дня, редко 3-6 дней и больше. В настоящее время интенсивная терапия способна продлить жизнь больного в коматозном состоянии, однако обычно при этом развиваются многочисленные осложнения и наступает смерть. Часто вирус бешенства приводит к возникновению миокардита.
В редких случаях, преимущественно при заражении через укус летучих мышей-вампиров в Южной Америке, заболевание развивается по типу «тихого бешенства», когда стадия возбуждения не выражена, а с первых дней болезни преобладают симптомы восходящего паралича Landry. Эта форма протекает длительно и заканчивается гибелью больного от паралича бульбарных центров.
Прогноз при развившейся болезни всегда неблагоприятный. Достоверных случаев выздоровления от бешенства нет. Смерть может быть внезапной в результате остановки сердца во время приступа буйства или асфиксии при судорожном приступе, или постепенной от бульбарных расстройств в период параличей.
источник
Гидрофобия (аквафобия) – это боязнь воды.
Страх воды встречается у людей независимо от пола, возраста, расы и социального положения. Письменные вспоминания о гидрофобии встречаются в древних текстах всех цивилизаций, а также в мифах и сказках.
Гидрофобия – это пограничное между здоровьем и болезнью психическое состояние, характеризующееся возникновением иррационального страха при виде воды или непосредственном контакте с ней.
Водобоязнь может возникать даже при возможности потенциального контакта жидкостью, например, когда человек находит рациональное объяснение, чтобы пропустить работу или встречу из-за того, что на улице идет дождь. Описаны такие случаи водобоязни, как страх пить что-либо жидкое, страх повышенной влажности воздуха, тумана. Иногда эти состояния мешают социальной жизни и требуют коррекции психотерапевта или психиатра.
Объективная статистика распространенности гидрофобии в популяции от ВООЗ отсутствует. Психологи считают, что водные страхи свойственны 10% населению, они встречаются как постстрессовая реакция в определенные этапы жизни.
Частота гидробии у взрослых и детей несколько отличается. В силу несформированных механизмов анализа и рационализации, у детей случаи фобии фиксируются чаще, чем у взрослых в 3-4 раза. Гидрофобия начинается после психотравмирующего фактора, с которым сталкивается ребенок.
Статистика указывает как самые распространенные следующие причины гидрофобии: стихийное бедствие, затяжные ливни с грозой и молниями, травмирующие ситуации, связанные с водой – длительное пребывание в слишком горячей или холодной воде, мокрые пеленки, избежания гибели при тонении.Вследствии этого, ребенок всячески избегает контакта с предметом страха – водой, и не осознает, что боится воды.
Водобоязнь проявляется симптомами двух групп:
Вегетососудистые реакции обусловлены нарушением равновесия в вегетативной (автономной) части нервной системы. В состав вегетативной системы входят две части: симпатическая и парасимпатическая. Симпатическая нервная система работает, главным образом, на адреналине. И ее эволюционная значимость проявляется в моментальной реакции мобилизации всего организма.
Вследствие стресса, угрожающей или неприятной ситуации, сердце начинает биться с высокой частотой, кровь прибывает к мышцам нижних конечностей, увеличивается частота и глубина дыхательных движений – все это помогает сбежать от угрозы. При этом в некоторой степени или полностью останавливаются функции органов, которые не принимают участие в «бегстве»: мочевыделительная и пищеварительная система.
Симпатическая и парасимпатическая части находятся в состоянии динамического равновесия, они одновременно влияют на все органы и системы. В результате получается что-то усредненное, сердце сокращается с частотой 60-80 уд/мин, человек дышит с частотой 12-18/мин и т.д.
При гидрофобии вид воды, контакт с ней, вспоминание о ней, способствуют немедленному выбросу в кровь адреналина надпочечниками. Он вызывает явления физического дискомфорта: человек внезапно начинает дрожать, глубоко дышать, кожа становится то бледной, то красной, появляется чувство, что необходимо куда-то бежать, что в помещении или на улице почему-то мало воздуха, учащается сердцебиение.
От резкого повышения давления начинается головокружение, могут быть мушки перед глазами и начаться носовое кровотечение. Расширяются зрачки, немеют верхние конечности, сухость во рту, которая обусловлена ненадобностью слюны во время реакции «бегства».
В норме все эти реакции помогают защитить организм от факторов агрессии, но так как при гидрофобии это все начинается в состоянии покоя, то человек воспринимает ситуацию как опасную – потому что организм реагирует на адреналин, хотя объективно нет никаких угроз.
Данное состояние можно классифицировать как вегетососудистую дистонию, а именно симпатоадреналовый криз. Так как период полувыведения адреналина составляет 1-2 минуты, то все симптомы исчезают через 5-10-15 минут, после этого чувствуется усталость, желание сходить в туалет и поесть – признак того, что заработали все системы организма. Это универсальная реакция на стресс, в том числе водобоязнь.
Психические симптомы гидрофобии возникают уже после нескольких пережитых случаев симпатоадреналовых кризов. У больного появляется некая настороженность к воде. Человек сначала только подсознательно, а потом уже и сознательно начинает понимать, что причиной неприятного состояния, чрезмерного выброса адреналина, является контакт с водой. И вместо того чтобы побороть страх жидкости рационально, человек начинает всячески избегать соприкосновение с триггером – водой.
По началу это дает эффект, но со временем такое избегание воды начинает проявляться тревожными состояниями, беспокойством, постоянным ожиданием «плохого». Больной придумывает для себя и окружающих причины, из-за которых он не хочет погулять с друзьями, пойти на пляж, выпить чай, принять ванну. При наступившем контакте с триггером больной теряет способность к логическому мышлению, рационализации и начинается «физиологическая» фаза.
Получается замкнутый круг, так как неизбежный контакт с водой углубляет волнение больного, а такое переживания усугубляет физиологические реакции. У взрослых симптомы могут протекать сглажено, в случае легкого течения гидрофобии или если гидрофобия непостоянна.
У детей водобоязнь может быть стимулирована чтением рассказов о мореплавателях, подводных чудовищах или мифов о древних богах воды. В этом случае, у ребенка образуется стойкая ассоциация жидкости со «страшным чудовищем», которое обязательно живет в озере, реке, море или океане, а иногда и в ванне. Бывают вычурные формы ужаса воды:
- хинофобия – боязнь снега и льда;
- талассофобия – боязнь моря и океана;
- аблютофобия – боязнь медицинских манипуляций связанных с использованием жидкостей, инъекций, клизм, промывание желудка и т. д.;
- батофобия – боязнь больших водоемов.
Отдельный интерес представляет гидрофобия при бешенстве. Симптом страха перед водой при бешенстве известен давно, старое название болезни – «водобоязнь». Бешенство – это инфекционное заболевание, вызываемое вирусом Rabies virus, поражающим серое вещество головного мозга. Болезнь включена в список особо опасных инфекций, так как статистика смертности людей в случае заражения и первого признака равна 100%.
Заразиться можно от больных животных: волков, лисиц, собак, кошек, летучих мышей. У диких зверей, болеющих бешенством, вследствие поражения вирусом головного мозга, и в частности зон, ответственных за безопасность, теряется чувство страха. Они могут подходить близко к населенным пунктам, где контактируют с домашней скотиной, или забегать в села и города.
Заражение происходит при укусе носителем бешенства или попадании обильного количества слюны на раневую поверхность, чему способствует усиленное слюнотечение. Поражение вирусом слюнных желез, приводящее к их воспалению и увеличению секреции слюны – это пример эволюционного приспособления вируса, что позволяет ему эффективней распространяться.
Выраженность гидрофобии при бешенстве у человека насколько сильная, что на эти случаи существуют специально обустроенные палаты, в которых не допускается контакт больного с водой. Так как приступ гидрофобии может вызвать даже слуховое восприятие всплесков жидкости, то в этих палатах отсутствуют умывальники, отключена система отопления, а капельницы с растворами тщательно обматывают тканями, чтобы пациент не догадался о наличии раствора возле него. Соприкосновение с водой приводит пациента в состояние повышенной возбудимости, судорожной готовности, вызывает бред и галлюцинации.
Контакт с водой у заболевшего бешенством имеет негативные последствия. Например, обычный стакан с водой возле пациента вызывает рефлекторные, болезненные сокращения мышц всего тела, которые не поддаются контролю. При спазме мышц гортани и глотки описаны случаи смерти. Даже при эксикозе (тяжелой степени обезвоживание), больной агрессивно отталкивает сосуд с водой.
Страх воды при бешенстве не имеет ничего общего с обычной гидрофобией. Ее причина кроется в поражении вирусом ядра одного из черепно-мозговых нервов – nervus vagus. При этом усиливается реакция на раздражение его рефлекторных зон. Развивается состояние гиперестезии органов чувств – повышенная восприимчивость к любым раздражителям. В мозге есть центр жажды, он при бешенстве работает, но из-за гиперрефлексии nervus vagus, вызванной вирусными частицами, больной не может пить, так как попытка употребить воду неизбежно провоцирует спазмы мышц верхних дыхательных путей – больной начинает задыхаться.
Гидрофобия после укуса животного при характерной клинике является патогномоническим симптомом, то есть таким что подтверждает болезнь, при бешенстве.
Гидрофобия может быть как постоянная, так и периодически возникающая. Может не приносить никакого дискомфорта или же приводить к стойким нарушениям личности и поведения. В зависимости от степени выраженности симптома, для лечения гидрофобии используют методы психотерапии, арт-терапии, гипноз, автотренинг, медитацию, а в случаях, когда гидрофобия мешает социальной жизни, прибегают к помощи специалиста – врача-психиатра.
Как правило, побороть или притупить страх воды помогает 2-3 месячный курс психотерапии, в котором анализируются, прорабатываются и рационализируются истоки симптома: детская психотравма, утопление, пережитый водный катаклизм и т.д. Кроме этого, врач-психотерапевт может назначать курс антидепрессантов, которые уменьшают уровень тревожности. В запущенных случаях используется весь массив фармакологических препаратов: антипсихотики, транквилизаторы, анксиолитики.
источник
При ряде заболеваний ЦНС развивается синдром водобоязни. Кто-нибудь может объяснить механизм феномена?
Могу сказать только про бешенство. При поражении вирусными частицами ядра блуждающего нерва в нём создаётся патологическая доминанта возбуждения, и при раздражении рефлексогенных зон соответствующим раздражителем развиваются несоответствующие силе раздражителя реакции – например приступ судорог.
Почему именно вода является этим раздражителем и почему при различных заболеваниях?
Не только вода: яркий свет, громкий звук, порывы ветра, прикосновение – любой раздражитель. Просто водобоязнь самый яркий и показательный симптом.
Кстати, при том же бешенстве человек может глотать кубики льда, сосать влажную ткань.
Гидрофобия до сих пор является неизлечимым заболеванием со 100% летальностью?
Для меня все-таки остается загадкой почему при гидрофобии больные могут пить подкрашенную воду, но судорожно выплевывают чистую.
И еще: при некоторых формах старческого маразма наблюдается синдром гидрофобии, это причем выражается в боязни прикосновения к чистой воде.
То есть организм отвергает жизненнонеобходимое вещество. То есть получается, что в мозгу должен быть отдельный центр отвечающий за «адекватное восприятие» воды, как первоисточника утоления жажды ? И при поражении этого участка развивается вышеобсуждаемый синдром? Или же просто случайная реакция среди множества других при дисфункции блуждающего нерва как об этом уже говорилось. Но казалось бы в этом случае другие жидкости должны были бы вызывать не менее сильный эффект?
Нет, при бешенстве люди не могут пить никакие жидкости – это слишком сильный для поражённого ядра нерва раздражитель, на поздних стадиях даже звук льющейся воды вызывает приступ судорог.
При старческом маразме гидрофобия носит функциональный характер(психиатрический дефект), а при бешенстве органический – поражения ядер блуждающего нерва.
В мозгу действительно есть центр жажды – он реагирует на изменение осмолярности плазмы крови, и при его поражении скорее всего будет постоянная неутомляемая жажда, но пить человек сможет.
Ну не совсем случайная, но около того. Прикрепляясь к медиаторным рецепторам на поверхности нейрона, вирус вызывает постоянную стимуляцию этого нейрона, а поскольку вируса гораздо больше чем медиатора, то эта постоянная стимуляция вызывает гиперрефлексию. И ЛЮБОЙ раздражитель на рефлексогенную зону блуждающего нерва вызывает запредельную реакцию.
(hydrophobia; гидро- фобия; син. водобоязнь) боязнь возникновения мучительных глотательных судорог при попытке сделать глоток воды, при виде воды или упоминании о ней; наблюдается при бешенстве, столбняке, истерии.
И как уже говорилось выше механизм развития разный.
Спасибо, Артемий за объяснения! Наконец-то для меня начало все проясняться.
Но почему же тогда больные могут глотать пищу?
И почему судороги возникаюь даже при упоминвнии воды?
Михаил Викторович, было бы интерсно узнать подробно про разные механизмы развития.
Строго говоря, пищу они тоже не очень-то глотают, на фоне неврологических расстройств вопрос питания несколько отступает на второй план. Больных бешенством «кормят» внутривенно или через назогастральный зонд.
При столбняке нет гидрофобии, там развивается болезненный сильный спазм жевательных и лицевых мышц – тризм – рот банально не открывается, чтобы больной мог напиться.
А при истерии – тут чистой воды психиатрия – самовнушение.
Юлия! Я бы рассказал подробнее, но Артемий рассказывает очень даже хорошо и подробно. Я в этом вопросе разбираюсь хуже… )))
Да, М.В., вы опаздали Артемий, большое спасибо. Про питание я не знала . Поражает ли вирус только блуждающий нерв?
Задам параллельный вопрос раз уж столкнулись с экспертом.
Почему не прививают население от бешенства?
Нет, не только вирус бешенства тропен ко всем нейронам в организме, на основании того какие части нервной системы поражены преимущественно выделяют несколько клинических вариантов бешенства: бульбарный – с преимущественным поражением ствола мозга и преобладания симптомов поражения ядер черепно-мозговых нервов, атаксический – с преимущественным поражением мозжечка, церебральный – с поражением коры больших полушарий и преобладанием в клинике психозов и паралитическая форма, при которой на первый план выходят симптомы поражения периферических нервов, и как следствие – параличи.
Прививать всё население смысла нет. Во-первых полноценный курс профилактических прививок – это 6 инъекций через определённые промежутки времени специфический режим при проведении вакцинации, во-вторых даже при встрече с заведомо больным животным заболевание развивается максимум в 60% случаев и вероятность развития сильно зависит от локализации укуса, а прививаются все и одному Богу известно сколько людей прививаются без смысла, в-третьих эта вакцина не даёт стойкого иммунитета, по различным данным эффективный срок после вакцинации от 3 до 5 лет, а перевивать население каждые 3-5 лет – это экономически не выгодно, и в-четвёртых, как и любая вакцина эта может дать определённые осложнения после вакцинации, и по-поводу их до сих пор идут споры – считать это заболеванием бешенством вызванным фиксированным штаммом, абортивно протекающим большим заболеванием или осложнением вакцинации.
#13 «Почему не прививают население от бешенства?»
Гораздо проще истребить бродячих собак. К сожалению, людям свойственно получать удовольствие, давая пищу бездомным собакам и тем самым они способствуют интенсивному размножению последних.
Процитирую по памяти Чехова:
«Если бы вы видели, как умирает человек, укушенный бешеной собакой, то вы бы возненавидели всех этих собачатников вместе с их собаками.»
Во-первых, бродячие собаки не главный источник вируса. А во-вторых, чтобы не было бродячих собак и кошек, надо отстреливать людей, выбрасывающих животных на улицу!
Ну во-первых в антропогенных очагах главный источник бешенства всё-таки собаки, а во-вторых сколько потомков может дать за жизнь одна пара выброшенных собак, учитывая, что в городе, в данной экологической нише у них нет конкурентов.
так что большинство тех собак которые распространяют бешенство уже не в первом поколении дикие.
Тут надо какую-то разумную меру искать.
Спасибо всем за исчерпывающие ответы. Какже тогда прививают животных от бешенства? Если я не ошибаюсь, то прививают их только один раз и на всю жизнь.
Есть ли вакцина против коровьего бешенства?
Губкообразная энцефалопатия крупного рогатого скота, ГЭКРС, коровье бешенство (англ. Bovine spongiform encephalopathy, англ. Mad-cow disease) — нейродегенеративная прионная болезнь, приводящая к необратимым, летальным изменениям в головном мозге зараженных животных. Вызывается прионом ГЭКРС (PrPbse). Инкубационный период около 4 лет. Передается при употреблении в пищу мяса больных животных, вызывает скрейпи у овец и болезнь Крейцфельда-Якоба (новый вариант, vCJD, nvCJD) у людей.
Считается, что инфекционным агентом ГЭКРС является специфический тип неверно свернувшегося белка, называемый прион. Подобные прионные белки распространяют болезнь между особями и вызывают деградацию мозга. ГЭКРС является заразным вариантом губчатой энцефалопатии. Такие варианты могут возникать у животных, несущих аномальную аллель, которая вызывает искажение первоначально нормальных белков в из альфа-спирального состояния в бета-лист (β-листы, складчатые слои, en:Beta_sheet) , который является формой данного белка, вызывающей болезнь. Передача агента может происходить, когда здоровое животное подвергается контакту с зараженными тканями. В мозге данные белки вызывают деформацию обычного клеточного белка в инфекционное состояние, которое затем продолжает деформацию белков в прионы по цепной реакции. Деформированные прионные белки образуют агрегаты белков, затем они объединяются в плотные плоские волокна и приводят к появлению микроскопических «дырок» в головном мозге, вырождению физических и умственных способностей, и в конечном итоге к гибели.
Существуют различные гипотезы о происхождении прионовых белков у крупного рогатого скота. Две наиболее распространенные гипотезы: межвидовое заражение от овец (болезнь скрейпи, почесуха) и спонтанное появление прионных форм белка у крупного рогатого скота несколько столетий назад. Похожие симптомы описаны еще Publius Flavius Vegetius Renatus в 4-5 веках д.н. э. Британское правительство считает, что причина была не в скрепи как первоначально заявлялось, а в каком-то событии в 1970-х годах, которое невозможно точно определить.
Исследования, опубликованные в PLoS Pathogens (12 сентября 2008) предполагают, что ГЭКРС вызывается мутацией гена Prion Protein Gene. В нем показано, что 10-ти летная корова из Алабамы с атипичной формой ГЭКРС имела те же мутации прионных генов, что и обнаруженные у людей, страдающих от генетической формы болезни Крейцфельда-Якоба (gCJD). Несмотря на возможность генетического происхождения болезни, существуют другие форма прионных заболеваний человека, как спорадические (sCJD), так и вызванные употреблением зараженной пищи. Таким образом, потребление продуктов, изготовленных из больных животных приводит к новому варианту болезни Крейцфельда-Якоба (nvCJD).
Животных тоже не один раз прививают, у них вакцина действует 5 – 10 лет, это связанно скорее всего с тем, что бешенство типично зоонозная болезнь, то есть животные к ней больше приспособлены, у них оно даже течёт немного по-другому, например у кошек может быть возвратное бешенство, то есть вирус постоянно находится в организме, но даёт симптоматику только при определённых условиях, и если животное не погибает, то через некоторое время опять, возвращается в «спящие» состояние. А летучие мыши в 80% случаев являются хроническими носителями и выделителями вируса. А если какой-либо вид длительное время контактирует с одной и той же инфекцией, то в его генофонде появляются гены способные бороться с инфекцией, и при их стимуляции (что, собственно и делает вакцина) они будут «работать» более длительное время, чем у тех, у кто стал болеть этой инфекцией «недавно».
Существует теория, согласно которой бешенство стало заразно и смертельно для человека только в раннем средневековье. Эта теория основана на работах античных врачей которые вполне чётко описывают бешенство у собак и волков, но указывают, что человек укушенный такой собакой или волком не заболевает. А подтверждает эту теорию тот факт, что существует так называемый вирус полярного дикования – заболевание распространено в полярных районах у песцов и северных оленей, по клинике полностью соответствует обычному бешенству, вирус является близким родственником обычного бешенства, но не передаётся человеку.
«Коровье бешенство» – как уже было сказанно выше не является вирусной болезнью, а вызывается специфическими белками – прионами, и клинически протекает по другому. Вакцины от него пока нет. Кстати, впервые это заболевание у человека было описано на островах Новой Зеландии в племенах людоедов, под названием Куру. Они поедали головы заражённых соплеменников или врагов и заболевали сами.
источник
Об опасности бешенства (гидрофобии) упоминал ещё Демокрит в пятом веке до нашей эры. Эффективного лечения при развившейся гидрофобии не разработано до сих пор. В литературе описаны лишь единичные случаи, когда с помощью методов интенсивной терапии удавалось спасти заболевшего. В то же время по данным ВОЗ (Всемирной организации здравоохранения) от гидрофобии ежегодно погибают десятки тысяч человек. В чём же дело?
Бешенство регистрируется почти во всех странах. К болезни восприимчивы все млекопитающие животные, птицы и человек. Как правило, вирус бешенства передаётся со слюной при укусах.
Особо опасным является то, что он появляется в слюне заражённых животных за несколько дней (например, у собак за 8−10 дней) до появления первых клинических признаков инфекционного заболевания.
…Вы играете с маленькой болонкой (или кошечкой), она ласкается, лижет вам руки, когда вы угощаете её кубиками сахара, и выглядит абсолютно здоровой. А потом, через пару недель, выясняется, что болонка (кошка) умерла. Безутешные владельцы болонки (кошки) отвезли её в ветлечебницу, там в клетках головного мозга этого прелестного создания обнаружили тельца Бабеша-Негри, что является достоверным признаком бешенства.
Что делать в таком случае? Уповать на то, что две недели назад кожные покровы ваших рук не имели трещин и ссадин? Или пройти курс антирабической вакцинации, что весьма болезненно? Каждый решает сам. Это почти как русская рулетка, только пролонгированная:
инкубационный период при бешенстве — от 10 до 90 дней (иногда до одного года), в среднем — 40 дней.
По статистике при укусах заведомо бешеными животными заболевают от 3 до 50% людей (в среднем 15%). Заболеваемость зависит от степени естественной сопротивляемости организма того или иного человека, вирулентности вируса, его дозы и источника заражения. Для человека наибольшую опасность представляют укусы волков: происходит значительная травматизация тканей, со слюной вносится большая доза вируса.
А вообще, животных по степени уменьшения опасности укусов можно расположить в следующем порядке: волк — лиса — кошка — собака — крупный рогатый скот.
Заражение бешенством может произойти и без повреждения кожных покровов, если инфицированная слюна попадает на слизистую оболочку — например, на конъюнктиву глаза. Возможна передача вируса бешенства воздушно-капельным путём.
Эксперимент (американский) был следующий. Клетки со здоровыми лисами помещали в пещеры, где обитали летучие мыши-вампиры, среди которых циркулировал вирус. Внутрь клеток из мелкоячеистой сетки летучие мыши попасть не могли, то есть прямой контакт был невозможен. Однако по прошествии некоторого времени лисы всё же заболели бешенством.
Успокаивает лишь то, что вирус гидрофобии неустойчив во внешней среде.
- Нагревание до 55—60 градусов обезвреживает его в течение часа, при 100 градусах он погибает моментально.
- Дезинфицирующие средства (например, 5%-й раствор формалина) убивают вирус в течение нескольких минут.

Фото: Depositphotos
Если же говорить о профилактике, то:
- Во-первых, это прививки антирабической вакциной людей, покусанных, оцарапанных или обслюнённых заведомо бешеными животными, а также животными павшими, убитыми или исчезнувшими в течение двух недель после укуса. Прививки актуальны, когда начаты в первые 14 дней от момента заражения.
- Во-вторых, следует прививать от бешенства и своих домашних любимцев: начиная от кошек и кончая лошадьми.
В то же время стоит упомянуть, что вакцинация людей антирабическими вакцинами иногда вызывает тяжёлые неврологические расстройства. Наиболее опасна в этой связи вакцина, предложенная Ферми в 1908 году, так как она содержит некоторое количество живого вирулентного вируса.
Впрочем, в медицинской литературе описаны несколько случаев выздоровления людей при развившейся гидрофобии. Применялись методы интенсивной терапии в условиях реанимационного отделения. Надежда есть всегда.
источник
Значение вирусов в медицине можно сравнить с массовым разрушающим фактором. Попадая в организм человека, они снижают его защитные возможности, уничтожают клетки крови, внедряются в нервную систему, что чревато опасными последствиями. Но есть особые разновидности вирусов, которые не оставляют шансов на выживание. Бешенство — один из таких.
Что такое бешенство и насколько оно опасно для человека? Как происходит заражение у людей и бывают ли вспышки инфекции в наше время? Как проявляется заболевание и чем оканчивается? Лечится ли эта болезнь и какая необходима профилактика? Давайте узнаем всё об этой опасной инфекции.
Откуда взялся вирус бешенства неизвестно. С древних времён его называли гидрофобией, ведь один из частых признаков далеко зашедшей инфекции — это боязнь воды.
Первые научные труды появились в 332 году до н. э. Ещё Аристотель предположил, что человек заражается бешенством от больных диких животных. Само название происходит от слова бес, так как задолго до того, как обнаружили вирусную природу инфекции, больного человека считали одержимым злыми духами. Авл Корнелий Цельс (древнеримский философ и врач) назвал инфекцию водобоязнью и доказал, что переносчиками заболевания являются дикие волки, собаки и лисы.
Основы профилактики и лечения вируса бешенства у человека заложил французский микробиолог Луи Пастёр в XIX веке, который в результате многолетних исследований разработал антирабическую сыворотку, спасшую не одну тысячу жизней.
В самом начале прошлого века учёным удалось установить вирусную природу заболевания. А ровно спустя 100 лет, выяснили, что бешенство можно излечить даже на стадии появления первых признаков заболевания, чего раньше не было. Поэтому эта, как все полагали раньше смертельная болезнь, сегодня считается излечимой, но при определённых обстоятельствах.
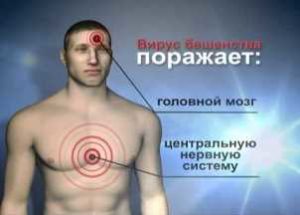
Чем опасен вирус бешенства?
- Он устойчив к воздействию низких температур и не реагирует на фенол, раствор лизола, сулемы и хлорамина.
- Его нельзя убить сильнодействующим антибактериальным препаратом, даже вирусные средства бессильны.
- При этом вирус бешенства неустойчив во внешней среде — погибает при кипячении через 2 минуты, а под действием температуры более 50 ºC — всего за 15. Ультрафиолет его тоже быстро инактивирует.
- Вирус продвигается к нервным клеткам головного мозга, вызывая его воспаление.
- Микроорганизм существует практически на всех континентах и, согласно подсчётам ВОЗ, ежегодно от него умирает более 50 тысяч человек.
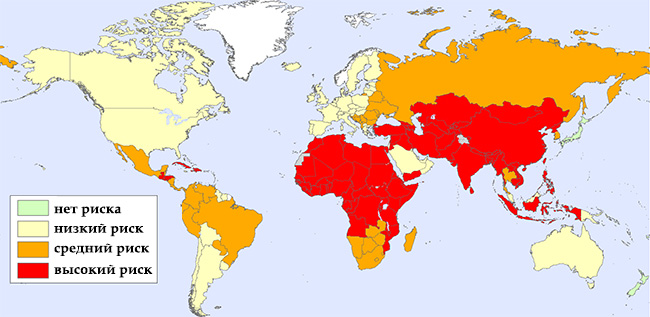
Как передаётся бешенство человеку? Это типичная зоонозная инфекция, то есть люди заражаются от больного животного. Резервуаром естественного обитания вируса являются плотоядные животные.
- Разносчиками инфекции являются лисицы и волки в наших лесах. Причём основная роль в распространении вируса бешенства принадлежит именно лисицам.
- В странах Америки большую роль в инфицировании людей играют енотовидные собаки, скунсы, шакалы.
- В Индии летучие мыши принимают участие в распространении инфекции.
- Заразить человека могут и домашние животные — кошки и собаки.
Какие существуют пути передачи вируса бешенства? — через раневые поверхности или слизистые, куда попадает вирус, находящийся в слюне животного.
Как происходит заражение? Вирус активен в последние дни инкубационного периода и во время развития проявлений болезни, именно тогда он уже присутствует в слюне больного животного. При попадании возбудителя бешенства на слизистые оболочки или на рану он проникает в организм человека и начинает размножаться.
Как можно заразиться бешенством от собаки, если не было укуса? Достаточно контакта со слюной заражённого домашнего питомца. Заподозрить о заболевании во время инкубационного периода практически невозможно, но при этом вирус уже присутствует и активно размножается внутри. Это ещё один опасный момент в распространении инфекции. Какие признаки бешенства у человека от укуса собаки? — они ничем не отличаются от таковых при заражении другими животными. Единственное, что имеет значение — это размер животного. Чем больше собака — тем существенней вред она может нанести и тем быстрее разовьётся инфекция.
Существует предположение о том откуда берётся вирус — учёные пришли к выводу, что в природе существует резервуар — это грызуны, заболевшие бешенством, которые не погибли сразу после заражения.
В наше время очаги инфекции можно встретить абсолютно везде, в любой стране мира. Но вспышки болезни не регистрировались в тех регионах, где активно используют антирабическую сыворотку (Япония или на островах Мальта, Кипр).
Восприимчивость к инфекции всеобщая, но чаще болеют дети в летне-осенний период из-за посещения леса. Можно ли заразиться бешенством от человека? На протяжении всей истории изучения заболевания врачи боялись, что больной человек опасен для окружающих. Но такое практически невозможно, ведь за ним ведётся пристальное наблюдение, включая его жёсткую фиксацию на кровати или полную изоляцию от окружающих.
Передаётся ли бешенство через царапину? — да, это возможный способ заражения инфекцией при условии, если в рану попадёт большое количество слюны. Вирус при этом концентрируется в мышечной массе, затем, достигает нервных окончаний. Постепенно микроорганизм захватывает всё большее количество нервных клеток и поражает всю их ткань. При размножении вируса бешенства в клетках образуются особенные включения — тельца Бабеша-Негри. Именно они служат важным диагностическим признаком заболевания.
Инфекция достигает центральной нервной системы и поражает важные образования головного мозга, после чего появляются судороги и параличи мышц. Но не только нервная система страдает, постепенно вирус проникает в надпочечники, почки, лёгкие, скелетные мышцы, сердце, слюнные железы, кожу и печень.
Проникновение вируса бешенства в слюнные железы и размножение его обуславливает дальнейшее распространение заболевания. Быстрее распространяется инфекция, если человека укусило животное в верхнюю половину туловища. Укус головы и шеи приведёт к молниеносному распространению инфекции и к большому количеству осложнений.
Всего выделяют несколько этапов развития бешенства:
- инкубационный или период без проявлений болезни;
- начальный или продромальный период бешенства, когда видимые типичные признаки инфекции отсутствуют, но самочувствие человека значительно ухудшается;
- этап разгара или возбуждения;
- терминальная стадия или паралитическая.
Самое опасное время — это начало болезни. Инкубационный период бешенства у людей составляет от 10 до 90 дней. Известны случаи, когда заболевание развивалось через год после укуса животного. С чем связана такая большая разбежка?
- Как уже было отмечено, немаловажную роль в этом играет место укуса. Если животное, заражённое вирусом бешенства, укусило человека в верхнюю половину туловища — сроки развития болезни сокращаются. В случае травматизации стопы или голени — инфицирование развивается медленнее.
- Зависит от возраста пострадавшего человека. У детей инкубационный период значительно короче, чем у взрослых.
- Имеет значение и вид заражённого животного. Укус мелких разносчиков инфекции менее опасен, крупное животное нанесёт больший урон и болезнь быстрее разовьётся.
- Ещё один важный аспект — размер и глубина ранения, укуса или царапины.
- Чем больше количество возбудителя бешенства, попавшее в рану, тем значительнее шансы на быстрое развитие болезни.
- Играет роль и реактогенность организма человека, или, другими словами, насколько его нервная система окажется восприимчивой к данному возбудителю.
Какие первые признаки бешенства у человека?
- Во время продромального периода, который в большинстве случаев составляет 2–3 дня, человек вновь ощущает боль в месте укуса или раны, появляется припухлость и покраснение. Зуд и боль отмечаются по ходу нервных волокон.
- Кроме местных проявлений, появляется общее недомогание, слабость и выраженные головные боли.
- Человек становится нервным и крайне раздражительным.
- Симптомы бешенства в это время касаются и работы желудочно-кишечного тракта: появляется тошнота, возможна рвота, нарушение пищеварения, снижается аппетит.
Кроме раздражительности, у человека появляется выраженная чувствительность слухового и зрительного анализатора, когда даже обычный свет либо звук доставляет дискомфорт.
Но даже в это время практически невозможно заподозрить о начале заболевания, ведь такие симптомы сопровождают многие инфекционные болезни, не только бешенство.
После краткого продрома следует другой период — разгара. Длится он недолго, от одного до четырёх дней.
Как дальше проявляется бешенство у человека?
- Во время разгара болезни спустя всего 2–3 дня после продромального периода депрессия или апатия сменяется тревогой. При осмотре пульс человека учащён, как и дыхание.
- Резко нарушается глотание и дыхание, и эти симптомы прогрессируют с каждым днём.
- Усиливается гидрофобия или водобоязнь при бешенстве. Она проявляется во всём, что касается жидкости — плеск, падание капли воды, при попытке её выпить, во время журчания, а впоследствии и при виде любых жидкостей. Почему при бешенстве боятся воды? Это связано с поражением головного мозга и его важных нервных центров. При попадании вируса в организм он постепенно захватывает практически все нервные клетки, разрушает защитный слой их волокон и приводит к воспалению многих отделов центральной нервной системы. В результате чего к основным симптомам заболевания относятся всевозможные поражения нервных центров.
Появляются и другие фобии — боязнь открытого воздуха, а также света и громких звуков. Как это проявляется? — при появлении любого из вышеназванных раздражителей развиваются приступы страха. Начинаются они с обычного беспокойства, затем присоединяются подёргивания мышц, выраженный спазм гортани и глотки, нарушение дыхания (затрудняется вдох, в котором участвуют не только основные, но и вспомогательные мышцы).
Дополнительно к симптомам заболевания присоединяются выраженные приступы агрессии:
- человек царапает, а иногда даже пытается укусить себя и окружающих, плюётся;
- пострадавший мечется по комнате, стараясь причинить себе или другим боль;
- у людей, заражённых вирусом бешенства, появляется аномальная сила, он старается разломать окружающую мебель, бьётся о стены;
- появляются приступы нарушения рассудка — возникают галлюцинации слуховые и зрительные, бредовые идеи.
Вне приступов человек находится в сознании и чувствует себя неплохо, он в состоянии относительного покоя. В этот период больной бешенством в красках описывает свои переживания и страдания во время приступа.
Как проявляется период параличей при развитии бешенства?
- Из-за паралича мышц у человека возникает постоянное слюнотечение, при этом проглотить он не может и поэтому постоянно сплёвывает.
- Движения в руках ослаблены вследствие паралича плечевых мышц и конечностей.
- Челюсть у таких больных нередко свисает из-за слабости мышц лица.
- Кроме параличей, у больных бешенством на последней стадии заболевания повышается температура тела.
- Усиливаются нарушения работы сердечно-сосудистой и дыхательной системы, поэтому очередной приступ для человека может окончиться плачевно.
- Далее, симптомы бешенства у людей угасают — наступает общее спокойствие человека, исчезает страх и тревожные расстройства, приступы тоже не наблюдаются.
- Буйство при бешенстве сменяется апатией, вялостью.
Общая продолжительность всех периодов заболевания — не более 10 дней, исключая инкубационный.
Кроме, всем знакомого классического течения бешенства, есть ещё несколько вариантов нехарактерных для этой инфекции.
- Болезнь протекает без боязни света или воды, а начинается сразу с периода параличей.
- Возможно, течение болезни с лёгкими симптомами, без особых проявлений.
Врачи даже предполагают, что одним из важных факторов в распространении болезни является скрытое или атипичное течение инфекции.
Прогноз бешенства всегда сложно предсказать. Здесь, возможно, два основных варианта — это выздоровление либо смерть от бешенства. Чем позже начата терапия, тем сложнее вылечить пациента. Последний период болезни всегда неблагоприятный в плане выздоровления, в это время у человека уже нет шансов.
Диагностика болезни начинается с подробного сбора анамнеза о пострадавшем человеке.
- В своевременной диагностике бешенства играет роль наличие укуса животного либо ослюнение им раны.
- На втором этапе постановки диагноза осматривают пострадавшего, имеют значение следующие данные: рубцы, увеличение зрачков, учащённое сердцебиение, слюнотечение, чрезмерная потливость и нарушение психики. Но к сожалению, все эти симптомы наблюдаются не на первых этапах развития бешенства.
-
Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.
- Помимо мозга, вирус бешенства может содержаться в слюне, но в меньшем количестве. Поэтому если лаборантам повезёт, то они обнаружат клетки возбудителя инфекции. Для исследования берут клетки слюнных желёз и заражают ими лабораторных животных, у которых быстро развиваются параличи и наступает смерть.
- Специфическая диагностика бешенства крайне затруднена при жизни больного человека. Применяют исследование роговицы глаза, кусочков кожи и мозга с помощью специальных флюоресцирующих антител.
- Для определения наличия иммунитета к вирусу применяют после введённой вакцины тест на антитела к бешенству. Используют серологические методы исследования.
В начальном этапе развития заболевания основополагающий принцип диагностики бешенства у человека — это анализ симптомов. Например, можно сделать выводы, основываясь на приступах после контакта больного с водой.
Терапия бешенства начинается с важного этапа — полная изоляция человека в отдельную палату, в которой отсутствуют любые раздражители, чтобы не провоцировать приступы.

- В первую очередь стараются откорректировать работу нервной системы, ведь основные проблемы из-за воспаления центров головного мозга. С этой целью назначают снотворные, препараты для уменьшения болей, противосудорожные лекарства.
- Учитывая, что больные бешенством ослаблены им назначают парентеральное питание, то есть вводят с помощью растворов глюкозу, витамины для поддержания работы нервной системы, плазмозамещающие вещества и просто солевые растворы.
- Лечится ли бешенство у людей противовирусными лекарствами или другими методами? На поздних стадиях заболевание неизлечимо и оканчивается летальным исходом. Любые даже самые современные противовирусные препараты неэффективны и поэтому не применяются против бешенства.
- В 2005 году в США вылечили девушку, которую в период разгара болезни ввели в искусственную кому, а после недели отключения головного мозга она очнулась здоровой. Поэтому сейчас ведутся активные разработки современных методов лечения больных бешенством.
- Кроме этого, пытаются лечить заболевание иммуноглобулином при бешенстве в сочетании с ИВЛ и другими методами.
Ввиду отсутствия эффективных способов лечения бешенства самым надёжным на сегодня остаётся профилактика.

Так как в условиях города разносить вирус бешенства могут животные — большое внимание уделяется мерам профилактики домашних собак и кошек. С этой целью им проводят специфическую профилактику бешенства — регулярно делают прививки.
К неспецифическим методам защиты от бешенства относится сжигание трупов умерших животных или людей, чтобы вирус дальше не циркулировал в природе. Кроме этого, врачи настоятельно рекомендуют в случае укуса незнакомого животного сразу же промыть рану большим количествам жидкости и обратиться в ближайший медицинский пункт за оказанием экстренной помощи.
Экстренная профилактика бешенства состоит во введении пострадавшему человеку антирабической вакцины. Для начала рану активно промывают и обрабатывают антисептическими препаратами. При подозрении на заражение человека вирусом бешенства противопоказано иссечение краёв раны и зашивание её, так, как это делают в обычных условиях. Данные правила важно соблюдать, ведь при проведении хирургической обработки раны инкубационный период бешенства значительно уменьшается.
Сколько уколов делают человеку от бешенства? — здесь всё зависит от условий. Имеет значение кому назначено введение препарата — пострадавшему или человеку, который по роду своей деятельности может столкнуться с заражёнными животными. Разные виды вакцин создатели рекомендуют вводить по своему разработанному графику. После укуса больного бешенством животного может применяться метод шестикратного введения препарата.
При вакцинации важно соблюсти несколько условий:
- в течение некоторого времени после неё и весь период, когда прививают человека, нельзя вводить необычные продукты в рацион, так как часто развивается аллергия;
- в случае если за собакой удалось понаблюдать, и она в течение 10 дней не умерла от бешенства — график прививок сокращается и последние уже не делают;
- алкоголь и уколы от бешенства несовместимы, последствия могут быть непредсказуемыми, и вакцина попросту не подействует.
Весь период введения антирабической вакцины человек должен находиться под присмотром врачей. Экстренную иммунопрофилактику бешенства чаще всего проводят в травмпункте, которые для этого снабжены всем необходимым.
Какие могут быть побочные эффекты у человека после уколов от бешенства? Раньше широко использовали вакцины, приготовленные из нервной ткани животных. Поэтому несколько лет назад после применения прививки от бешенства развивались заболевания головного мозга, такие как энцефалит и энцефаломиелит. Сейчас состав и методы изготовления препаратов немного изменились. Современные вакцины намного легче переносятся, после их применения лишь иногда возникает аллергическая реакция или проявляется индивидуальная непереносимость.
Ещё не изобрели действенные препараты от бешенства, которые могли бы спасти жизнь человеку в момент развивающегося заболевания. Самое частое его осложнение — это смерть. По этой причине бешенство относится к числу наиболее опасных инфекций. Поэтому после укуса животного не нужно геройства — важно своевременно обратиться за помощью в травмпункт.
источник
 Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.
Как ещё можно выявить болезнь? Получается ли с помощью анализов у человека на бешенство поставить диагноз? К сожалению, некоторые диагностические процедуры (взятие материала мозга, обнаружение телец Бабеша-Негри) проводят только после смерти больного человека.