В классических опытах Пастера штамм уличного вируса бешенства, выделенный из мозга коровы 19 ноября 1881 г., в дальнейшем поддерживался путем субдурального заражения кроликов. При первых пассажах кролики заболевали с инкубационным периодом 14—17 дней, на 12-м пассаже инкубационный период сократился до 12 дней и после 90 пассажей — до 7 дней (Pasteur е. а.). При последующих пассажах в лаборатории Пастера 7-дневный инкубационный период оставался постоянным, фиксированным. Одновременно было отмечено изменение патогенных свойств вируса для собак при подкожном введении: если исходный вирус вызывал заболевание бешенством у 6 из 7 собак, то после 90 пассажей он убивал только одну из 7 собак.
Выжившие после подкожного введения фиксированного вируса собаки оказались иммунными к заражению уличным вирусом бешенства.
Таким образом, разработанная Пастером методика культивирования вируса бешенства in vivo и выведенный им частично аттенуированный фиксированный вирус бешенства до сих пор используются в производственной и лабораторной практике. Штамм Пастера был передан для производства антирабической вакцины почти всем странам мира. В многочисленных институтах различных стран он до сих пор поддерживается путем субдурального или интрацеребрального заражения кроликов.
В литературе есть сведения о фиксации вируса бешенства путем интрацеребральных пассажей на собаках (Jonnesco), лошадях или телятах (Jacott, Roux), морских свинках, овцах, мышах и других животных. В 20-х годах в связи с ошибочным мнением об антигенных различиях между штаммами вируса бешенства наблюдалось увлечение штаммами фиксированного вируса, выведенными из местных штаммов уличного вируса. Такого рода штаммы были выведены как за рубежом, так и в нашей стране. Большинство из них было оставлено, по отдельные местные штаммы фиксированного вируса бешенства до сих пор применяются для производства нервно-тканевых аптирабических вакцин: штамм Пекин, выделенный от собаки и фиксированный на кроликах, штамм Бабеш, выделенный от волка и фиксированный по методике Пастера (Babes).
За многие годы фиксированный вирус Пастера в различных производственных институтах прошел на кроликах тысячи интрацеребральных пассажей: в Московском институте вакцин и сывороток (ИВС) имени Мечникова с 1886 по 1956 г. — 3420 пассажей, в Сайгонском институте Пастера с 1896 по 1953 г.— 3080, в Институте Пастера в Париже с 1881 по 1956 г.— 1946 пассажей. Несмотря на строгое соблюдение условий культивирования (пассажи на кроликах 1,5 кг и др.), поддерживаемые в различных институтах мира штаммы Пастера изменились в самых различных направлениях.
Изменения коснулись инкубационного периода болезни кроликов, минимальной заражающей дозы, степени накопления вируса в мозге кроликов, патогенной активности для различных лабораторных животных при подкожном или внутримышечном введении, характера цитоплазматических включений, устойчивости к воздействию физических или химических факторов. Так, в Московском ИВС имени Мечникова этот вирус на 150-м кроличьем пассаже имел инкубацию 7 дней, на 1825-м — 5 дней, на 1889-м —4—5 дней, на 1950-м — 4 дня и на 3422-м пассаже — 3,5 дня. DLM и предельные инфекционные титры у кроликов были соответственно на 1889-м пассаже 1 : 1000 и 1:20 000, на 2799-м — 1 : 1000 и 1 : 3000 и на 3422-м пассаже — 1 : 8000 и 1 : 64 000.
По мере увеличения числа пассажей на блюдалось повышение патогенной активности для белых мышей, морских свинок при подкожном и внутримышечном введениях, на 3422-м пассаже он оказался патогенным для щенков собак при подкожном введении, но апатогенным для кроликов (А. В. Жуковский, В. А. Сура и В. П. Порай-Кошиц, Л. А. Еремина и др., Л. Т. Болтуций и др.). Штамм, поддерживаемый в Одесском институте имени Мечникова, приобрел высокую патогенную активность для кроликов при подкожном введении (Г. Б. Палавандов, Б. Г. Вайнберг).
В течение долгого времени считалось общепризнанным, что фиксированный вирус не вызывает образования телец Бабеша — Негри. Этот признак имеет большое значение для дифференциации штаммов уличного и фиксированного вирусов. Некоторые авторы сообщали о повышении негригенной активности штаммов фиксированного вируса для ряда животных. Парижский и тунисский варианты штамма Пастера образовывали тельца Негри у мышей, по их не было у собак (Levaditi, Schoen, Bequignon et al.). О негригенной активности различных вариантов фиксированного вируса Пастера сообщали многие авторы (Б. Фурсенко, А. Муратова, Г. Палавандов и др., Levaditi, Schoen, Lepine, Pasquelle).
Б. Фурсенко подчеркивал, что обнаружение телец Негри при фиксированном вирусе зависит от выбора методики окраски и фиксации препаратов.
В настоящее время эталонным вакцинным вирусом все еще остается оригинальный вирус, поддерживаемый в Институте Пастера в Париже. Комитет экспертов ВОЗ (Женева) для производства инактивированных нервно-тканевых антирабических вакцин в качестве эталонного штамма рекомендовал вирус Пастера (PV-11).
В связи с изменчивостью фиксированного вируса давно возникла необходимость в систематическом наблюдении за его свойствами. В нашей стране еще на XI Пироговском съезде была рекомендована программа изучения фиксированного вируса бешенства. Позже надзор за свойствами фиксированного вируса бешенства осуществлялся согласно инструкции Государственного института стандартизации и контроля медицинских и биологических препаратов имени Л. А. Тарасевича (ГИСК). В нашей стране с 1954 г. в качестве единого производственного вируса введен штамм Московского ИВС имени Мечникова (3420-й кроличий пассаж). С целью стабилизации и ограничения числа пассажей при ГИСК имени Л. А. Тарасевича он сохраняется в лиофилизированном виде и подвергается ежегодно не более чем 3 пассажам. Вирус рассылается производственным лабораториям и на месте может пройти не более 10 пассажей.
Фиксированный вирус бешенства имеет следующую характеристику: как правило, вызывает паралитическую форму заболевания, инкубационный период заболевания длится от 4 до 6 дней, накапливается в ЦНС мышей до 6,0—7,0 lg LD50/0,03 мл, у незаболевших животных не проникает в слюнные железы и не выделяется вместе со слюной, имеет высокую тропность к ЦНС и низкую тропность к внутренним органам.
источник
Бешенство (Rabies) — острое вирусное заболевание всех теплокровных животных, которое характеризуется чрезвычайно высокой агрессивностью, поражением центральной нервной системы, нападениями, крайнего нервного возбуждения и развитием параличей. Бешенством смертельно для человека.
Историческая справка. Бешенство впервые упоминается в Кодексе законов Старинного Вавилона, описанный древнегреческими и древнеримскими учеными Гиппократом, Демокритом, Аристотелем, Цельсием, Галеном в V — IV ст. к н. э. и І — II ст. н. э. Инфекционные свойства слюны при бешенстве собак экспериментально доказали лишь в XIX ст. Цинке (1804), Грунер и Зальм (1813), в травоядных — Беридт (1822), у человека — Мажанди (1883). Гальтье еще в 1881 г. старался иммунизировать кролей с помощью внутривенных инъекций вирулентной слюны и мозга. Л. Пастер и его научные сотрудники Ру, Шамберлан и Тюйе (1881 — 1889) установили возбудитель болезни и разработали оригинальный метод ослабления вирулентности вирусного контагия путем внутримозговых пассажей на кролях, решив таким образом главный вопрос прививок против бешенства. В конце концов, Ранленже и Риффат-Бей (1903) установили фильтрованность вируса, а В. Бабеш (1887) и А. Негре (1903) открыли в нейронах главного мозга больных животных наличие специфических включений, чем существенным образом облегчили установления посмертного диагноза. Большой вклад у изучения бешенства сделали и отечественные ученые — X. И. Гельман, Е. М. Земмер, И. И. Мечников, М. Ф. Гамалея, Д. Ф. Конев, М. О. Михин, С. М. Муромцев, В. П. Назаров, К. М. Бучнев, М. А. Селимов, М. В. Лихачов, Д. Ф. Осидзе, А. И. Савватеев, М. А. Ковалев и др.
Бешенство распространенный на всех континентах и имеет панзоотичный характер. При этом 50,71 % от общего количества всех вспышек бешенства, зарегистрированных в мире, приходится на Европу, 25,55 % — Африку, 11,65 % — Азию и 12,9 % — на Америку (В. Бусол, В. Горжеев, В. Постой, 2002).
Бешенство наносит значительный ущерб в странах с пастбищным скотоводством. В европейских странах большие средства тратят на проведение предупредительных мер против распространения бешенства среди людей и животных. Бешенство имеет большое социальное значение в связи с абсолютной фатальностью для человека.
Возбудитель болезни — нейротропный вирус, который принадлежит к семье Rhabdoviridae, рода Lissavirus. Имеет шарообразную форму, длину около 180 нм, диаметр 75-80 нм. Внешняя липопротеиновая оболочка вируса покрытая пепломерами, что содержат гемаглютинин, активность которого обнаруживается лишь при температуре 0-4 °С. Геном вируса представленный единой одноцепной линейной молекулой РНК. В вирионах выявлено 5 структурных белков, в том числе поверхностный гликопротеин С1, что отвечает за образование вируснейтрализующих антител, антигемаглютининов и формирование иммунитета. Нуклеокапсидный антиген обеспечивает продуцирование комплементсвязывающих и прецепитирующих антител, которые, однако, не способные защитить животного от заражения.
Различают «дикий» (уличный) и «фиксирован» вирусы бешенства. Уличный вирус бешенства циркулирует в естественных условиях и характеризуется высокой патогенностью для людей и животных, образовывает в мозговых клетках специфические тельца Бабеша — Негре. Фиксированный вирус был получен Л. Пастером путем многоразового интрацеребрального пассажа вируса уличного бешенства через организм кролей, вследствие чего утратил свою вирулентность для человека и животных, а также способность образовывать в мозга тельца Бабеша — Негре.
Фиксированный вирус используется как исходный материал для изготовления антирабичных вакцин. Все 7 серотипов полевых штаммов рабичного вируса, которые были изолированы от людей, животных и грызунов в Центральной Европе, от фруктоидных летающих мышей в Нигери, от африканских землероек, а также от комаров и москитов в Нигерии и Судане, от коней в Нигерии, имеют широкую антигенную вариабельность и родственные связи в иммунобиологическом отношении, а прививка животных антирабичной вакциной из пастеровского штамма создает иммунитет против вируса бешенства, выделенного в разных частях мира.
Вирус бешенства очень тяжело адаптируется к клеточным культурам. Ныне достигнутая возможность репродукции лишь штаммов Flury — Hep и Flury — Lep в культуре фибробластов куриного эмбриона, меньшей мерой — в привитой линии ВНК-21/13. Максимальный выход вируса наблюдается в условиях культивирования при 32-35 °С, рН = 7,6-7,8. Особенностью репродукции вируса бешенства есть его тесная связь с клеткой и медленное выделение в культуральной среда. Показателем размножения вируса есть цитопатогенний эффект или индикация вируса имунофлуоресцентным методом. Из лабораторных животных к вирусу бешенства чувствительные кроли, белые мыши, морские свинки при интрацеребральном и парентеральном заражении. Вирус бешенства стойкий против действия низких температур, оставаясь стабильным вдоль нескольких пор при 0 °С и 4 °С, нескольких лет при -70 °С и в лиофилизованом состоянии. В слюне, которая выделяется больным животным, сохраняется до 24 ч, в гниющем трупе — 2-3 недели. В поверхностных пластах грунта может сохраняться 2-3 мес. Мгновенно разрушается под действием кипячения и за температуры 70 °С, при 60 °С — через 5-10 мин, при 50 °С — 1 ч, при 35 °С — 20-22 поры, при 23 °С — через 28-53 поры. Под действием солнечных лучей инактивируется при 5-6 °С через 5-7 дней, 16-18 °С — 3-4 поры, при 37 °С — через 40 ч, ультрафиолетового облучения — через 5-10 мин, при высушивании — через 10-14 пор. К действию дезинфекционных средств вирус нестойкий: 1-5 %-ые растворы формалина убивают его за 5 мин, 5 %-й раствор фенола — за 5-10 мин, 1 %-й раствор перманганата калия — 20 мин, 3-5 %-й раствор хлоридной (соляной) кислоты — 5 мин, 10 %-й раствор йода — 5 мин. Быстро инактивируется при 3 > рН > 11.
Эпизоотология болезни. За степенью восприимчивости к вирусу бешенства теплокровных животных условно разделяют на 4 группы: очень высокая — лисицы, крысы, хлопчатниковые крысы, волки, шакалы, койоты, полевки; высокая — суслики, скунсы, еноты, коты, мыши, мангусты, морские свинки, кроли, летучие мыши, а также КРС; средняя — собаки, овцы, козы, коны, приматы (человек); низкая — опоссумы, птицы. Молодые животные чувствительнее, чем взрослые. Все зараженные животные и человек болеют и без исключения гибнут. Вирус бешенства передается главным образом через слюну при укусах или обслюнявливании (вирус находится в слюнных железах 54-90% собак, которые погибли от бешенства). В связи с тем, что выделение вируса с слюной начинается за 8-10 суток к появлению клинических признаков болезни, необходимо, чтобы животные, которые покусали людей, в течении 10 суток содержались изолированно, под надзором ветеринарного врача.
Различают два типа бешенства — городской (уличный) бешенство, если заболевание наблюдается в городах и селах, а источником возбудителя инфекции являются больные бродячие собаки и коты, и лесное бешенство, если инфекция распространяется в естественной ячейке, часто на большом лесном пространстве, а источником возбудителя болезни являются дикие плотоядные хищники (лисицы, волки, барсуки, куницы, хорьки, песцы, енотоподобные собаки) в больном состоянии или латентно инфицированные. С 1972 г. в Украине преобладает лесное бешенство, а основным источником возбудителя инфекции стали инфицированные рыжие лисицы. Установлено, что существует прямая коррелятивная связь между численностью популяции, плотностью расселения лисиц и интенсивностью распространение лесного бешенства. Особая роль лисиц в поддержании и распространении этого заболевания предопределяется довольно значительной густотой их популяции, которая связанная с быстрым размножением лисиц, уничтожением человеком их естественных врагов (волков, шакалов), высокой чувствительностью к вирусу бешенства, тесными контактами и агрессивностью молодняка во время гона и расселение, частыми случаями (40-80 %) хронического и латентного хода инфекции, которая обеспечивает продолжительную персистенцию вируса в естественных условиях. Доминанты в эпизоотичной цепи диких животных и природной среде характер лесного бешенства привели к значительным изменениям в традиционном ходу бешенства среди животных.
При уличном бешенстве эпизоотический процесс обеспечивается коротким циклом репродукции вируса в организме больной собаки, острым течением болезни, характерной клинической картиной, быстрой передачей возбудителя болезни следующему восприимчивому животному (как правило также собаке) и гибелью больной собаки в короткий срок. Иногда в эпизоотологический цепь случайно включается покусанная собакой человек или свойское животное, но это есть тупиковым вариантом,
Что не в возможности обеспечить передачу возбудителя через укусы и дальнейшее продолжение энзоотии.
При лесном бешенстве эпизоотологический процесс происходит по закономерностям природно-ячейковых инфекций, где источником возбудителя болезни становятся дикие плотоядные животные (лисицы, волки, борсуки и др.). Болезнь характеризуется хроническим или латентным ходом, без четко выраженных клинических признаков, продолжительной персистенцією вируса в организме переболевших лисиц, которая обеспечивает постоянную циркуляцию вируса в естественной среде на значительных территориях лесных урочищ. Собаки при лесном бешенстве перестают играть роль основного источника возбудителя инфекции и включаются в эпизоотологический цепь случайно, в случае укусов их лесными зверьми.
В Украине в последнее время общей тенденцией заболеваемости на бешенство стало преобладание его проявления среди диких животных, собак и котов, которые становятся основным источником возбудителя для человека и сельскохозяйственных животных, прежде всего большого рогатого скота. Состоялось смещение напряжения эпизоотологической ситуации из юго-восточной территории в северную, восточную и центральную части.
Патогенез. Однозначного представления о механизме, который обеспечивает проникновение вируса бешенства в центральную нервную систему, не существует. Предполагают участие в этом процессе ацетилхолиновых и холинергических рецепторов мускаринового типа, а также распространение вируса через тройчатые и протектальные волокна. Из центральной нервной системы вирус по нервным волокнам проникает в слюнные железы и выделяется с слюной. Вследствие репродукции вируса в клетках головного мозга возникают зажигательные и дегенеративные процессы, которые предопределяют повышенную рефлекторную возбуждаемость и агрессивность животного, параличи и судороги. Гибель животного наступает вследствие паралича дыхательных мышц.
источник
Бешенство — остро протекающая инфекционная болезнь млекопитающих, реже птиц, вызываемая нейротропным вирусом. Клинически она проявляется повышенной возбудимостью или развитием параличей.
Бешенство известно еще с древнейших времен, сведения о нем можно найти в сочинениях Демокрита и Аристотеля.
В настоящее время бешенство распространено по всему земному шару, за исключением Австралии, Новой Зеландии и некоторых европейских государств.
Возбудитель — рабический вирус, относящийся к группе рабдозирусов. Он имеет форму палочки, диаметр которой равен 75—80 ммк, а длина 180 ммк. Вирус бешенства, происходящий от животных различных видов, обладает неодинаковой вирулентностью. Наиболее вирулентным оказался вирус, полученный от волка и собаки, менее вирулентным — выделенный от лошади, крупного рогатого и мелкого рогатого скота, а также от человека.
Устойчивость. Вирус достаточно устойчив к воздействию различных физических, химических и биологических факторов. Оптимальной реакцией среды для него является слабокислая, в пределах pH 6,4—7,5. В случае увеличения кислотности срок сохранения вирулентности резко сокращается, при повышении щелочности этот процесс протекает медленнее. Если pH не превышает 4,0, инактивация отмечается через 24 часа, а при pH 3,0—3,5 уже через 30 минут. При повышении щелочности, начиная с pH 9,0, наблюдают заметное снижение вирулентности. Наилучшим консервантом, в котором активность вирулентного материала сохраняется длительное время, считается 50%-ный глицерин на буферном растворе, имеющем pH 7,2—7,4.
Плюсовые температуры, инактивируют вирус. При 18° инактивация происходит через месяц, при 37° — через 5 дней, при 50° — через 1 — 1,5 часа, при 60° — через 5—10 минут, при 70° — через несколько минут. Низкие температуры действуют на вирус консервирующе. Высушивание убивает вирус через 10—114 дней, воздействие ультрафиолетовых лучей инактивирует вирус через 5—10 минут. Солнечный свет при температуре 5—6° обезвреживает вирус через 5—7 дней, при 16—18° — через 3—4 дня, при 37°—через 40 часов. Аутолитические процессы и гниение вызывают гибель вируса, находящегося в головном мозге погибшего животного, в зависимости от внешних условий и прежде всего от температуры, в пределах от 5 до 90 дней.
Вирус инактивируют: 0,5—1%-ный раствор фенола при температуре 4° через 8 недель, при 18—20°—через 14 дней, при 37° — через 3 дня; 2%-ный раствор формалина при 4° через 2 часа; 0,1%- ный раствор сулемы через 2—3 часа; 1%-ный раствор марганцовокислого калия через 20 минут; 3—5%-ный раствор соляной кислоты через 5 минут. Эфир инактивирует вирус через 100—120 часов, в зависимости от величины кусочка головного мозга, а 10%-ный раствор йода, в объеме, равном объему мозга, через 5 минут.
Культивирование. Для получения больших количеств вируссодержащего материала (при производстве вакцины) используют метод заражения в мозг различных животных. За последние годы для культивирования вируса стали использовать развивающиеся куриные эмбрионы (заражение в желточный мешок) и культуру клеток (почки хомяка).
Изменчивость. Одним из важных биологических свойств вируса бешенства является его изменчивость. Пастер, Шамберлан и Ру, последовательно пассируя вирус бешенства, выделенный из мозга коровы, через мозг кролика, получили так называемый фиксированный вирус, который вызывал у кроликов заболевание после 7-дневного инкубационного периода, в отличие от исходного вируса, при заражении которым инкубационный период был весьма изменчивым. Помимо этого, фиксированный вирус отличался от уличною вируса и по другим признакам.
В настоящее время известно много вариантов вируса бешенства. Но, несмотря на различие в вирулентности, в вызываемой им клинической картине и патоморфологических изменениях в центральной нервной системе, все варианты тождественны в антигенном отношении.
Введение антирабической вакцины, содержащей один из штаммов фиксированного вируса, сообщает невосприимчивость к различным штаммам и вариантам уличного вируса независимо от их происхождения.
Рабический вирус обладает двумя антигенными компонентами: инфекционным V-антигеном и растворимым S-антигеном.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Бешенство(rabies)- острая инфекция из группы зоонозов, вызываемая вирусами из семейства рабдовирусов и протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. История Еще Аристотель обращал внимание на распространение бешенства среди собак. Цельс в I в. н.э. указывал на частые заболевания собак и других животных. Он заметил и другие факты: заболевания бешенством людей, возможность передачи болезни со слюной животного в момент укуса. В 1271 году описана крупная эпизоотия бешенства среди собак и волков в Германии, в 1500 году в Бельгии и Испании. В 1590 году Отмечена эпизоотия бешенства среди волков. Изучение бешенства в 19 веке тесно связано с достижениями Пастера, Мечникова, Гамалеи. В 1885 г. Л. Пастер получил и с успехом использовал вакцину для спасения людей, укушенных бешеными животными. Вирусная природа болезни доказана в 1903 г. П. Ремленже, который произвел фильтрование заразного материала через бактериальные фильтры. XIX Таксономия Возбудитель бешенства РНК-содержащий вирус Neuroryctes rab /> Вирион бешенства в препаратах инфицированного мозга и культур ткани под электронным микроскопом имеет пулевидную форму с одним плоским и одним закругленным концом. Имеет спиральный нуклеокапсид, окруженный белково-липидной оболочкой с поверхностными выступами. Диаметр вириона 75-80 нм, длина 180 нм. Геном – однонитчатая РНК с молекулярной массой 3,5-4,6 106. Вирионы содержат 5 структурных белков и РНК-зависимую полимеразу. В поперечных срезах вириона бешенства виден центральный стержень, окруженный плотной оболочкой. Для морфогенеза вируса бешенства характерно первоначальное формирование матрикса; филаментозной субстании в цитоплазме инфицированных клеток. В последующем из матрикса образуется нуклеокапсид вириона. Виды бешенства Существование вируса бешенства за счет различных животных и на различных территориях привело к тому, что он оказался неоднороден: у отдельных представителей имеются различия по вирулентности, по характеру вызываемого инфекционного процесса и патологоанатомических изменений. В антигенном отношении популяция вируса более или менее однотипна, хотя некоторые различия у разных вирусов теперь обнаружены. В частности, оказалось, что пастеровский вакцинный фиксированный штамм (PV-11) по антигенной структуре полноценнее, универсальнее многих выделяемых сейчас от человека и животных. Различают следующие варианты вируса бешенства: Типичный (уличный) вирус бешенства, в популяции которого обнаружены в свою очередь определенные различия. В частности, лисьи штаммы отличаются по патогенности. Патологоанатомические изменения в мозгу при бешенстве, которое вызывается укусом лисицы, отличаются тем, что тельца Бабеша—Негри встречаются существенно реже, изменения в ЦНС носят более диффузный характер в виде очень мелких бесструктурных плазматических включений. Вирус африканского собачьего бешенства. Этот вирус слабопатогенен для лабораторных животных. Заболевания людей, вызванные этим вирусом, или не встречаются вовсе, или они чрезвычайно редки. Вирус дикования — болезни собак и песцов в северных тундровых районах. Человек болеет очень редко — описано заболевание одной девочки на Аляске. Имеются наблюдения о развитии в результате лабораторного заражения медленной нейроинфекции, закончившейся смертью. Вирус американского бешенства летучих мышей — наиболее существенно отличающийся от основного вируса типичного бешенства. Среди вирусов, выделяемых от летучих мышей, встречается несколько разновидностей. По современным представлениям все названные вирусы относятся к одному виду — вирусу Neuroryetes. Известен еще один вариант вируса бешенства — фиксированный, полученный Пастером при адаптации уличного вируса в организме кролика в измененных условиях заражения. Вирус бешенства патогенен для человека и всех видов теплокровных животных, а также птиц, но степень восприимчивости к вирусу бешенства у разных видов животных различна. Согласно экспериментальным данным наибольшей чувствительностью к вирусу бешенства обладают лисицы, среди лабораторных животных – сирийский хомяк.Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза — вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом. Нейрон, инфицированный вирусом бешенства. Видны вирусы в цитоплазме нейрона Штаммы вируса бешенства циркулирующие в различных географических зонах мира, обладают рядом общих биологических и антигенных характеристик (вариабельность инкубационного периода, поражения пи переферическом введении ЦНС, выделением вируса со слюной, тождественной антигенной структурой.) Наряду с этим установлено существование естественных биовариантов вируса бешенства. Биоварианты вируса бешенства различаются по степени патогенности при внемозговом заражении, распределению в органах зараженных животных, способности формировать включения. Вирусы подобные возбудителю бешенства, имеют частичное антигенное с ним родство, а также сходный тип репродукции, но отличаются по комплексу биологических характеристик. Химический состав Очистка и концентрация культурального вируса позволили изучить химическую структуру и биологическую активность субвирусных компонентов. В состав вириона бешенства входят: РНК(1%), белки(72%), липиды(24%), углеводы(1%). Белки вириона бешенства представлены 4 высокомолекулярными и 1 низкомолекулярным полипептидами. Нуклеокапсид вириона содержит 96% белка, представляет собой однонитчатую правовращающуюся спираль РНК длиной 1 мкм и наружным диаметром 15-16 нм, окруженную оболочкой. Состоящей из гликопротеина и глюколипидов. Нуклеокапсид вириона бешенства обладает константой седиминтации 200S, плавучей плотностью 1,32 г/см 3 , молекулярным весом 1,5 Ч 10 8 дальтонов и константу седиментации 45S. Свойства Вирус бешенства обладает антигенным, имунногенными и гемагглютинирующим свойствами, однако биологическая и антигенная активность различных субвирусных структур неодинакова. Белки оболочки обладают выраженной иммуногенной активностью, в то время как белки «ядра» вириона мало иммуногены. Гликопротеин оболочки вириона обладает гемагглютинирующей активностью. Очищенная вирусная РНК, нуклеокапсид и вирусные компоненты «ядра» вириона не инфекциозны, что может быть связано с отсутствием в их составе гликопротеина оболочки, необходимого для адсорбции вируса на поверхности клетки. В составе вириона бешенства обнаружены собственные ферментные системы: протеинкиназа, ДНК-полимераза. Синтез вириона происходит как в веществе матрикса, так и в окружающих его интрацитоплазматических мембранах. В цитоплазме нейронов зрелые вирионы освобождаются путем почкования от поверхности филаментозного матрикса. В культуре клеток зрелые вирионы отпочковываются от клеточной поверхности. Размножение вируса вызывает в аммоновом роге головного мозга и среднем мозге поражение сосудов с образованием в цитоплазме нейронов специфических включений – телец Бабеша-Негри. Выделяется со слюной. Размножение вируса бешенства in vivo и in vitro, сопровождается фрмированием специфических включений – телец Бабеша-Негри. Тельца Бабеша-Негри размером 0,5-25 мкм расположены в цитоплазме нейронов, имеют округлую, овальную, реже веретенообразную форму, базофильную внутреннюю структуру, окрашивающуюся кислыми красителями в рубиновый цвет. При цитохимическом исследовании телец установлено, что они содержат РНК. Электронномикроскопическое исследование телец выявило, что их эозинофильная основа соответствует специфическому филаментозному матриксу инфицированных клеток, а внутренние базофильные структуры состоят из вирусных нуклеокапсидов, связанных с компонентами клеток. Степень формирования телец Бабеша-Негри при заражении различных штаммов вируса бешенства определяется численностью локальных очагов вирусного синтеза в цитоплазме инфицированных клеток . Резистентность Устойчивость вируса бешенства невелика. Некоторые детергенты вызывают распад вирионов. Вирус устойчив к фенолу, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении — за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%). Вирус хорошо сохраняется лишь при низкой температуре и после вакуумного высушивания и в замороженном состоянии. Эпидемиология Бешенство типичный зооноз, от человека к человеку вирус передается крайне редко. Источником заражения являются инфицированные животные (лисы, волки, собаки, кошки, летучие мыши, грызуны, лошади, мелкий и крупный рогатый скот). Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени. В последние годы доказано, что помимо контактного возможны аэрогенный, алиментарный и трансплацентарный пути передачи вируса. Не исключается передача вируса от человека к человеку. Описаны несколько случаев заражения людей в результате операции по пересадке роговой оболочки глаза.Различают эпизоотии бешенства природного и городского типов. Естественными являются природные эпизоотии бешенства, поддерживаемые дикими плотоядными животными из семейства собачьих, кошачьих и рукокрылых. В городских очагах источником бешенства являются домашние животные. Заразными считаются животные за 3-10 дней до появления признаков болезни и далее в течение всего периода заболевания. Часто больных бешенством животных можно отличить по обильному слюно-и слезотечению, а также при наблюдении признаков водобоязни. Заражение человека происходит при укусе «бешеным» животным Анализ заболевания показывает, что 53,5% заболевших бешенством в нашей стране вовремя не обратились за медпомощью и не получили антирабические прививки. Локализация укуса имеет решающее значение в частоте заболеваемости. Среди заболевших 67% были укушены в верхние конечности, 12% в нижние, 1,9% в туловище. В настоящее время вызывает опасения серьезный рост заболеваемости бешенством среди животных и людей. возрастает количество безнадзорных собак и кошек и неудовлетворительно осуществляется их отлов и изоляция. До сих пор не приняты правовые акты, регламентирующие правила содержания домашних животных. Только за 2009 число тех, кто пострадал от животных с диагнозом бешенство, составило более шести тысяч человек. Патологическая анатомия У людей погибших от бешенства, выявляется отек и набухание головного и спинного мозга с выраженной гиперемией, сопровождающейся петихиальными кровоизливаниями. Однако воспалительные процессы в тканях мозга часто являются ограниченными. Микроскопически воспалительный процесс обнаруживают в тройничных нервах, гассеровых узлах, межпозвоночных и верхних шейных симпатических ганглиях и в сером веществе головного мозга. В периферических нервах отмечают лимфоидные и моноцитарные инфильтраты, локализующиеся около расширенных сосудов. Вокруг гибнущих или распавшихся ганглиозных клеток возникает гиперплазия олигодендроглиальных элементов, в результате чего образуются так называемые узелки бешенства. Они, однако, не являются специфичными для бешенства, так как для бешенства так как встречаются и при других заболеваниях(энцефалит) Характерными для бешенства считают появление цитоплазматических включений-телец Бабеша-Негри, которые чаще всего обнаруживаются в клетках гипокампа и в грушевидных нейроцитах мозжечка. Во внутренних органах особых изменений не возникает. Слюнные железы иногда увеличиваются. В них обнаруживаются периваскулярные инфильтраты. Отмечается полнокровие и некоторая раздутость легких. Селезенка не увеличена. Патогенез Вирус бешенства попадает в организм человека при укусе либо ослюнении бешеным животным через рану или микроповреждения кожи, реже слизистой оболочки. Далее вирус бешенства распространяется по нервным стволам центростремительно, достигает центральной нервной системы, а затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного. Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч. Одна из гипотез объясняет распространение вируса бешенства по аксоплазме периферических нервов к ЦНС влиянием электромагнитного поля организма на отрицательно заряженные вирионы [Аnnаl N., 1984]. В опытах на мышах удается достичь лечебного эффекта, подвергая животных воздействию электрического поля, создающегося путем фиксации отрицательного электрода на голове, а положительного — на лапке. При обратном расположении электродов наблюдается стимуляция инфекции. Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме. Интересно, что последовательность аминокислот гликопротеида вируса бешенства аналогична с нейротоксином змеиного яда, избирательно связывающимся с ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность вируса бешенства, а связыванием его со специфическими нейротрансмиттерными рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных реакций и селективное поражение некоторых групп нейронов. Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает в ней характерные изменения (отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства. Клиническая картина Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Во время инкубационного периода самочувствие у укушенных не страдает. Особую опасность представляют собой укусы в голову и руки. Дольше всего длится инкубационный период при укусе ноги. Выделяют 3 стадии болезни: I — начальную, II — возбуждения, III — паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации. Через 1-3 дня у больного бешенством наступает вторая стадия — возбуждения. Появляется беспокойство, тревога, и, самое характерное для этой стадии, приступы водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды, появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться шумным, сопровождается болью и судорогами. На этой стадии заболевания человек становится раздражительным, возбудимым, очень агрессивным, «бешеным». Во время приступов больные кричат и мечутся, могут ломать мебель, проявляя нечеловеческую силу, кидаться на людей. Отмечается повышенное пото— и слюноотделение, больному сложно проглотить слюну и он постоянно ее сплевывает. Этот период обычно длится 2-3 дня. Далее наступает третья стадия заболевания, для начала которой характерно успокоение — исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40-42°С, наступает паралич конечностей, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю. Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни. 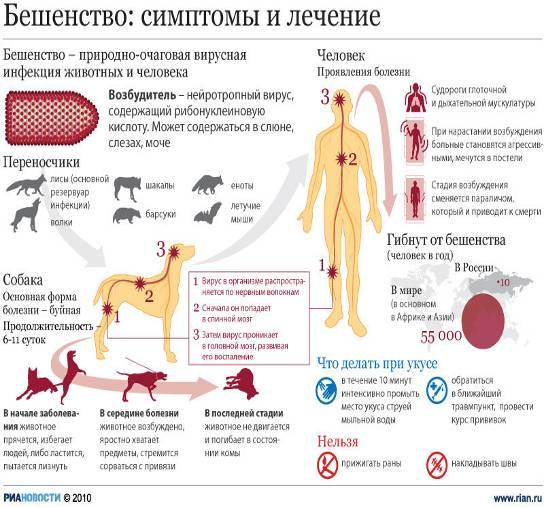
Предупреждение бродяжничества собак и кошек, профилактическая иммунизация домашних животных, тщательная первичная обработка укушенных ран. Для успешной борьбы с бешенством диких животных необходимо «изъятие» восприимчивых животных из популяции. Это можно осуществить путем контроля популяции животных и путем оральной иммунизации Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (или детергентом) и обрабатывают 40-70 градусным спиртом или настойкой йода, при наличии показаний вводят антирабический иммуноглобулин вглубь раны и в мягкие ткани вокруг неё.
1. Сухие антирабические вакцины типа Ферми и КАВ применяют для активной иммунизации по условным и безусловным показаниям. Показания к проведению прививок, доза вакцины и длительность курса иммунизации определяются врачами, получившими специальную подготовку. 2. Антирабический иммуноглобулин из сыворотки лошади применяют с целью создания немедленного пассивного иммунитета. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни. Если за укусившим животным удалось установить наблюдение, и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают. Во время вакцинации и в течение 6 месяцев после последней прививки запрещено употребление алкоголя. В период вакцинации также необходимо ограничить употребление в пищу продуктов, способных вызвать у пациента аллергическую реакцию.
Для продолжения скачивания необходимо пройти капчу:
Сервис бесплатной оценки стоимости работы
- Заполните заявку. Специалисты рассчитают стоимость вашей работы
- Расчет стоимости придет на почту и по СМС
Прямо сейчас на почту придет автоматическое письмо-подтверждение с информацией о заявке.
источник
Вирус Бешенства. Уличный и фиксированный вирусы бешенства. Патогенность, диагностика, антирабические прививки
Возбудитель болезни — РНК-содержащий вирус, относящийся к роду Lissavirus семейства Rabdoviridae. Как и другие рабдовирусы, он имеет пулевидную форму. Длина вирионов — 180 нм, диаметр — 75 — 80 нм. Вирус удается культивировать в развивающихся куриных и утиных эмбрионах, в культурах некоторых клеток. Штаммы возбудителя бешенства, циркулирующие в природе (уличный вирус), патогенны для всех теплокровных животных. В наиболее высоких титрах вирус накапливается в центральной нервной системе зараженных животных, особенно в аммониевых рогах и коре больших полушарий головного мозга, в мозжечке и продолговатом мозге. Высокий титр возбудителя бешенства и в слюнных и слезных железах. Различают «дикий» (уличный) и «фиксированный» вирусы бешенства. Уличный вирус бешенства циркулирует в естественных условиях и характеризуется высокой патогенностью для людей и животных, образует в мозговых клетках специфические тельца Бабеша — Негри. «Фиксированный» вирус был получен Л. Пастером путем многоразового интрацеребрального пассажа вируса уличного бешенства через организм кролей, вследствие чего вирус потерял свою вирулентность для человека и животных, а также способность образовывать в мозге тельца Бабеша — Негри. Фиксированный вирус используется как исходный материал для изготовления антирабических вакцин. Все 7 серотипов полевых штаммов вируса бешенства, которые были изолированы от людей, животных и грызунов в Центральной Европе, от летающих мышей в Нигерии, от африканских землероек, а также от комаров и москитов в Нигерии и Судане, от коней в Нигерии, имеют широкую антигенную вариабельность и родственные связи в иммунобиологическом отношении, а прививка животных антирабической вакциной из пастеровского штамма создает иммунитет против вируса бешенства, выделенного в разных частях мира.
Реакции преципитации (РП) предложены Краусом (1897) и основаны на феномене образования видимого осадка (преципитата) или общего помутнения среды после взаимодействия растворимых либо находящихся в коллоидном дисперсном состоянии Аг с AT. РП ставят в специальных узких пробирках. В качестве реагентов используют гипериммунные преципитирующие сыворотки с высокими титрами AT к гомологичным Аг. При постановке РП разводят не сыворотку, а Аг. Реакционная среда должна содержать электролиты (физиологический раствор) и иметь нейтральный рН. РП позволяет быстро (в течение нескольких секунд) выявлять незначительные количества Аг. Они очень чувствительны, и их применяют для тонкого иммунохимического анализа, выявляющего отдельные компоненты в смеси Аг. Метод имеет несколько разновидностей (рис. 10-16). Реакция кольцепреципитации: На слой антисыворотки наслаивают жидкость, содержащую растворимый Аг, и через несколько секунд наблюдают образование кольца преципитата. Цели: индикация, идентефикация, титрование антиген или антитела. Сущность: АГ и АТ движутся на встречу друг к другу и при специфичности в месте соединяются в комплекс АГ+АТ в виде светлой полосы.
Сем. Тогавирусов (вирусная диарея крупного рогатого скота)
(Togaviridae), семейство вирусов, состоящее из родов Alphavirus, Flavivirus, Rubivirus и Pestivirus. Вирусы содержат однонитчатую РНК с мол. м. 3—4 X 106 дальтон, линейной формы, к-рая является инфекционной. Вирионы диам. 50—70 нм (альфавирусы), 40—50 нм (флявивирусы), 70 нм (рубивирусы), 40 нм (пестивирусы). Для капсида альфавирусов свойствен икосаэдральный тип симметрии. Сборка вирионов происходит в цитоплазме клеток на мембранных структурах. У флявивирусов в составе вириона имеются 3 структурных белка, у альфавирусов 2—3. При репликации в клетках вирусы обоих родов индуцируют образование РНК-зависимой РНК-полимеразы. Вирусы чувствительны к действию жирорастворителей. Этиология. Возбудитель болезни — сферич. РНК-содержащий вирус рода Pestivirus сем. Togaviridae. Величина вирусных частиц 30—40 нм. Вирус может годами сохраняться при t ниже 20°С, в культуральной жидкости не теряет биол. активность до 1 года, в крови, лимфатич. узлах, селезёнке и др. патол. материале — до 6 мес. При t 25 °С в течение 1 сут вирус практически не снижает биол. активности, при t 37 °С погибает через 5 сут. Вирус чувствителен к эфиру, хлороформу, трипсину и дезоксихолату натрия. Эпизоотология. В естеств. условиях В. д. к. р. с. болеют кр. рог. скот, буйволы, олени и косули. Наиболее восприимчивы животные в возрасте от 6 мес до 2 лет. Источник возбудителя инфекции — больные животные.
48.Сплит-вакцины, методы получения.
Сплит-вакцины или расщеплённые (Ваксигрип, Бегривак, Флюарикс) содержат разрушенные инактивированные вирионы вируса гриппа — в её состав входят все вирионные белки вируса, не только поверхностные, но и внутренние антигены. За счёт высокой очистки в ней отсутствуют вирусные липиды и белки куриного эмбриона. Сплит-вакцины или расщеплённые (Ваксигрип, Бегривак, Флюарикс) содержат разрушенные инактивированные вирионы вируса гриппа — в её состав входят все вирионные белки вируса, не только поверхностные, но и внутренние антигены. За счёт высокой очистки в ней отсутствуют вирусные липиды и белки куриного эмбриона. Преимущество сплит-вакцин в том, что они содержат как наружные, так и внутренние антигены вируса гриппа, при этом они избавлены от самого главного недостатка цельновирионных вакцин – наличия токсинов. Сплит-вакцины можно применять с 6-месячного возраста, они рекомендованы для предотвращения гриппа у беременных женщин. Наличие открытых для иммунной системы внутренних антигенов вируса гриппа (нуклеокапсида и матриксного белка) делает сплит-вакцины уникальными. Они защищают не только от ежегодных мутаций вируса гриппа, но частично и от всех возможных разновидностей вируса, поскольку внутренние антигены подвержены лишь незначительным мутациям. По сути дела, сплит-вакцины представляют собой «золотую середину» в профилактике гриппа, поскольку по уровню побочных реакций аналогичны субъединичным вакцинам, а по иммунологической эффективности – цельновирионным. Профилактическая эффективность вакцин этого класса колеблется в интервале от 75 до 96%. Классическим примером препаратов этого класса является французская вакцина Ваксигрип, компании Санофи Пастер (подразделения СанофиАвентис), которая присутствует на рынке Европы уже более 60 лет. Вслед за этой вакциной, другие производители также наладили выпуск сплит-вакцин. В России на сегодняшний день, сплит-вакцины не выпускаются отечественными производителями, а лишь переупаковываются из импортируемого сырья (Бегривак). В 2009 году китайский производитель зарегистрировал свою вакцину Флюваксин.
Дата добавления: 2018-02-28 ; просмотров: 620 ; ЗАКАЗАТЬ РАБОТУ
источник
Вирус бешенства, его свойства. Дикий и фиксированный вирусы и их отличия. Специфическая профилактика бешенства.
Штаммы вирусов бешенства, циркулирующие в природе у животных, называются уличными. Они вызывают заболевания с довольно длительным инкубационным периодом и обычно образуют специфические тельца-включения в цитоплазме клеток. У зараженных животных может наблюдаться длительный период возбуждения и агрессивности.
Специфическая профилактика и лечение. Профилактика заключается в борьбе с бешенством среди животных и предупреждении развития болезни у людей, подвергшихся укусам или ослюнению больным животным. Программу ликвидации бешенства наземных животных необходимо рассматривать в двух аспектах: 1) искоренение городского собачьего бешенства и 2) оздоровление природных очагов рабической инфекции.
При укусах или ослюнении необходимо тщательно промыть рану или кожу в месте попадания слюны мыльной водой, рану прижечь спиртовым раствором йода и начать проведение специфической профилактики антирабической вакциной и анти-рабическим гамма-глобулином. сейчас для профилактики бешенства рекомендована антирабическая инактивиро-ванная культуральная вакцина, которая изготовлена на культуре клеток, инфицированных аттенуированным вирусом бешенства.
Экстренная лечебно-профилактическая вакцинация проводится вакциной или вакциной в сочетании с антирабическим гамма-глобулином по схемам, указанным в наставлениях к их применению. Схема вакцинации определяется степенью тяжести укуса, его локализацией, временем, прошедшим после укуса, информацией об укусившем животном и другими обстоятельствами.
Арбовирусы. Общая характеристика арбовирусов, их отличительные особенности и классификация. Вирусы клещевого и японского энцефалитов. Источники и пути передачи. Природная очаговость. Выделение вирусов от больного. Специфическая профилактика. Заслуги русских ученых в изучении вирусных природночаговых заболеваний.
Под названием «арбовирусы» в настоящее время понимают вирусы, передающиеся восприимчивым позвоночным (в том числе и человеку) через укусы кровососущих членистоногих.В настоящее время насчитывается около 400 арбовирусов.
В соответствии с видом переносчика различают два основных типа вируса клещевого энцефалита: персулькатный, восточный (переносчик Ixodes persukatus) и рици-нусный, западный (переносчик Ixodes ricinus)
Примерно в 80 % случаев заражение происходит трансмиссивным путем при укусе клещей и в 20 % случаев — алиментарным путем при употреблении сырого козьего, коровьего или овечьего молока.
Различают три основные формы клещевого энцефалита — лихорадочную, менингеальную и очаговую.
Японский энцефалит. Японский энцефалит — природно-очаговое заболевание, передающееся комарами рода Сиleх и других родов подсемейства Culicinae.Заболевания японским энцефалитом выявляются исключительно в летне-осенний период. Это одно из самых тяжелых заболеваний с наиболее высокой летальностью, составляющей от 20 до 70 и даже 80 %. Основу патогенетических механизмов составляют поражения сосудистой системы как в ЦНС, так и во всех органах и тканях, где вирус интенсивно размножается. Инкубационный период от 4 до 14 дней.
диагностика, лечение профилактика как и при клещевом.
18. Возбудители желтой лихорадки, омской, крымской геморрагических лихорадок. Механизм заражения. Лабораторная диагностика. Специфическая профилактика.
Желтая лихорадка — острое тяжелое инфекционное заболевание, для которого характерны сильная интоксикация, двухволновая лихорадка, выраженный геморрагический синдром, поражение почек и печени.
Возбудитель желтой лихорадки — вирус, относится к семейству Flaviviridae. Переносчиками заболевания являются комары. Источником и резервуаром инфекции служат дикие животные, а также больной человек.
Желтая лихорадка существует в двух эпидемиологических формах: лихорадки джунглей и лихорадки населенных пунктов.
Лабораторная диагностика включает использование вирусологического, биологического и серологического методов. Вирус из крови может быть выделен путем заражения куриных эмбрионов или культур клеток. Для идентификации вируса используют реакцию нейтрализации. Биологическая проба заключается в заражении кровью больных внутримозговым путем мышей-сосунков, у которых вирус вызывает смертельный энцефалит.
Основным методом борьбы с желтой лихорадкой является активная иммунизация в эпидемических очагах с помощью живой вакцины. Вакцинируют детей с первого года жизни и взрослых в дозе 0,5 мл подкожно. Поствакцинальный иммунитет развивается через 10 дней после прививки и сохраняется в течение 10 лет.
Омская геморрагическая лихорадка — эндемическое заболевание, передающееся через укусы клещей рода Dermacentor.
Лабораторная диагностика. Для диагностики альфа-вирусных и флавивирусных инфекций могут быть использованы вирусологический, биологический и серологический методы. Материал от больного человека — кровь (в период вирусемии), ликвор (при развитии признаков менингоэнцефалита), секционный материал (ткань головного мозга) — используется для заражения культур клеток почек и фибробластов куриных эмбрионов, заражения куриных эмбрионов в аллантоисную полость и внутримозгового заражения белых мышей. В культурах тканей вирус обнаруживают по цитопатическому эффекту, бляшкообразованию, реакциям гемадсорбции и гемагглютинации. Для профилактики некоторых флавивирусных инфекций используют вакцины.
Крымская (Конго) геморрагическая лихорадка встречается на юге нашей страны и во многих других странах. Заражение наступает при укусах клещей родов Hyalomma, Rhipicephalus, Dermacentor, а также контактным путем.
Лабораторная диагностика. Буньявирусы могут быть выделены из патологического материала (кровь, секционный материал) при внутримозговом заражении мышей-сосунков, у которых наступают параличи и смерть. Типируют вирусы в реакции нейтрализации, РСК, РПГА и РТГА.
источник
Дата публикации: 07.11.2016 2016-11-07
Статья просмотрена: 3519 раз
Литвиненко Ю. В. Бешенство. Актуальные вопросы // Молодой ученый. 2016. №22. С. 104-111. URL https://moluch.ru/archive/126/34996/ (дата обращения: 19.07.2019).
Медицинская наука добавляет годы жизни…
По данным ВОЗ, бешенство является десятой по значимости причиной смерти людей в структуре инфекционных болезней и регистрируется более чем в 150 странах. Бешенство является острой природно-очаговой инфекцией и представляет огромную опасность. Ежегодно в мире от этой болезни погибает более 55 тысяч человек.
В настоящее время бешенство остается одной из важнейших проблем, как здравоохранения, так и ветеринарии. Его эпидемиологическая значимость определяется абсолютной летальностью, повсеместным распространением, прямой связью с заболеваниями среди животных, уровнем социально-экономического развития государства и организацией антирабической помощи населению.
В Российской Федерации ежегодно регистрируется от 4-х до 22-х случаев заболевания. Вместе с тем, за медицинской помощью, в связи с нападением животных каждый год обращается от 250 до 450 тысяч человек. К сожалению, в последние годы отмечается ухудшение ситуации, связанной с бешенством среди животных, увеличивается число неблагополучных пунктов.
Необходимо отметить, что более половины случаев заболеваний гидрофобией в последние годы связано с нападением диких животных, что отличает эпидемический процесс бешенства на современном этапе от наблюдений в начале прошлого столетия, когда 87,5 % заболевших подвергались нападению собак. Вместе с тем, при анализе обращений за антирабической помощью, установлено, что наиболее часто население подвергается нападению бродячих животных (собак) в населенных пунктах, число случаев бешенства среди которых с 1990 года выросло в 5,3 раза. На протяжении последних 2-х лет наблюдается тенденция к росту показателей заболеваемости.
Бешенство (гидрофобия) — острая инфекционная вирусная болезнь, возникающая после попадания на поврежденную кожу и слизистую слюны инфицированного животного и характеризующаяся развитием специфического энцефалита со смертельным исходом. Относится к одной из 12 особо опасных инфекций (т. к. прогноз при заболевании заведомо неблагоприятный с неизбежной летальностью).
Этиология — вирус Neuroiyctes rabid, относится к группе миксовирусов рода Lyssavirus семейства Rhabdovtridae. Имеет форму винтовочной пули, размеры от 90–170 до 110–200 нм, содержит однонитевую РНК.
Вирус устойчив к фенолу, замораживанию, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении — за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Вирус патогенен для большинства теплокровных животных и птиц. Различают уличный (циркулирующий в природе) и фиксированный вирус бешенства, поддерживаемый в лабораториях. Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Быстро инактивируется сулемой (1:1000), лизолом (1–2 %), карболовой кислотой (3–5 %), хлорамином (2–3 %).
Вирус патогенен для большинства теплокровных животных и птиц. Различают уличный (циркулирующий в природе) и фиксированный вирус бешенства, поддерживаемый в лабораториях. Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса.
Патогенез.После внедрения через поврежденную кожу или слизистые вирус бешенства распространяется по нервным стволам центростремительно, достигает центральной нервной системы, а затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного.
Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч.
Достигая головного мозга, вызывает в нем отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства
Эпидемиология.Бешенство- типично зоонозная инфекция. Основным источником и резервуаром вируса бешенства являются больные дикие плотоядные животные (волки, енотовидные собаки, шакалы, лисы), а из домашних животных собаки, кошки, а в странах Америки — летучие мыши. Болеть могут также ежи, лоси, рыси, медведи. Заражение животных и человека происходит при укусе, а в ряде случаев и при ослюнении бешеным животным, а также при ранении предметами загрязненными слюной или мозгом бешеных животных. От человека к человеку инфекция, как правило не передается. Однако со слюной больного вирус выделяется во внешнюю среду, поэтому при укусах и ослюнении больным окружающих лиц показано проведение антирабичесикх прививок.
Различают эпизоотии бешенства природного и городского типов. Полагают, что природные эпизоотии среди лисиц объясняют нарушением биологического равновесия; увеличение лисиц из-за обилия питания, сокращения охоты на них, ограничение численности естественных врагов (волков, золотистых орлов и т. д.).Возможно, среди лисиц циркулирует генетически измененные штаммы уличного вируса бешенства Естественными являются природные эпизоотии бешенства, поддерживаемые дикими плотоядными животными из семейства собачьих (волки, енотовидные собаки, лисицы, шакалы),куньих (скунсы, куницы, барсуки, ласки, хорьки, горностаи), кошачьих (дикая кошка, рысь), виверовых (генеты, мангусты, виверы) и рукокрылых (вампиры, насекомоядные и плотоядные летучие мыши). В городских очагах источником Б. являются бродячие или безнадзорные животные (собаки, кошки). Для эпизоотии бешенства городского типа незыблемыми считаются следующие положения; всегда острое клиническое течение болезни со смертельным исходом, выделение вируса в окружающую среду лишь через слюнные железы в последние 7–8 дней инкубационного периода и в продолжении болезни передача инфекции путем укуса. При оценке роли отдельных видов животных следует учитывать, что бешенство собак и кошек в ряде случаев может протекать в стертой или даже бессимптомной форме.
Анализ материалов показывает, что около 53 % заболевших в нашей стране людей своевременно не обратились за мед. помощью и не получали антирабические прививки. Локализация укуса имеет решающее значение в частоте заболеваемости — в 40–43 % верхние конечности; 15–17 — голова, лицо. 32 % — нижние конечности; 8–13 % — туловище. Основной источник бешенства для человека — собаки, кошки, лисы. В разные годы эти показатели колеблются в нашей стране от 82 до 96 %.
Иммунитет. Естественный иммунитет к бешенству существует у холоднокровных животных. Естественный приобретенный иммунитет к бешенству не известен, т. к. случаи выздоровления от бешенства достоверно не доказаны.
Клиническая картина. Продолжительность инкубационного периода при бешенстве обычно колеблется, но чаще составляет 30–90 дней (крайние сроки от 10–12 дней до года). У собаки инкуб. период 7–10 дней,т. е. он короче и их достаточно наблюдать до 10 дней, а там уже видно, заболела она или нет. Скорость течения болезни и длительность периода инкубации зависит от площади раневой поверхности и близости к нервным окончаниям (кончики пальцев, лицо, промежность).Чем короче инкубационный период, тем быстрее течение болезни. Наиболее короткий инкубационный период наблюдается при укусах в лицо, голову, наиболее длинный — при одиночных укусах туловища и нижних конечностей. Он короче также при тяжелых повреждениях тканей и у детей. Во время инкуб. периода состояние больных как правило не страдает.
В течении заболевания выделяют продромальную стадию, стадию развившейся болезни (или стадию возбуждения), и стадию параличей, заканчивающуюся летальным исходом.
Продромальная стадия (ст. предвестников) длится 1–3 дня. Первые признаки болезни проявляются почти всегда на месте укуса, где ощущается зуд, тянущие и ноющие боли, невралгические боли по ходу нервов, ближайших к месту укуса. Рубец на месте укуса иногда слегка воспаляется и становится болезненным.
Отмечаются субфебрильная температура, общее недомогание, головная боль, сухость во рту, снижение аппетита. Появляется повышенная чувствительность к зрительным и слуховым раздражителям, гиперестезия, чувство стеснения в груди и глотке. Рано нарушается сон: появляются страшные сновидения, затем устанавливается бессонница. Самочувствие ухудшается. Больные испытывают беспричинный страх, тревогу, чувство тоски, появляются мысли о смерти. Появляются потливость, мидриаз, но реакция зрачков при этом сохраняется.
Первый клинически выраженный приступ болезни («пароксизм бешенства») —повышенной рефлекторной возбудимостью и резкой симпатикотонией) большей частью развивается внезапно под влиянием какого- либо раздражения. Приступ характеризуется внезапным вздрагиванием всего тела, руки вытягиваются вперед и дрожат, голова и туловище отклоняются назад. Приступ длится несколько секунд, сопровождаясь чрезвычайно болезненными спазмами мышц глотки, приводящими к одышке инспираторного типа. Вдох затруднен, со свистом. Лицо цианотично, выражает страх и страдание, взгляд устремлен в одну точку. Больной мечется, умоляет о помощи. Часто наблюдаются икота, рвота. Во рту скапливается вязкая слюна, сильная потливость, тахикардия. Такие приступы кратковременны, но они часто следуют друг за другом и могут быть вызваны самыми незначительными раздражителями, среди которых часто на первое место ставится колебания воздуха (сквозняк, открывание двери на расстоянии 3–4 метров от больного). Аналогичные явления вызывает попытка сделать глоток воды. Затем судороги начинают возникать только при виде воды или даже упоминании о ней. (гидрофобия). Вызвать приступ могут также: яркий свет (фотофобия), громкий разговор (акустикофобия) прикосновение к коже, поворот головы, кашель, натуживание и др. Через день-два слюна становится более жидкой и обильной, которую больной не заглатывает, а непрерывно сплевывает или она стекает по подбородку Усиливается потоотделение, учащается рвота. Возбуждение нарастает, появляются зрительные и слуховые галлюцинации. Иногда возникают приступы буйства с агрессивными действиями. Если за 2–3 дня второй стадии больной не скончался от внезапно наступившего паралича дыхательного или сосудодвигательного центров, то заболевание на 12–20 часов до смерти переходит в паралитическую стадию. Поражения нервной системы при Б. не имеют строгой специфичности и чрезвычайно разнообразны по локализации, распространенности и срокам появления. Они носят характер парезов, параличей черепных нервов или конечностей, параплегий. В одних случаях эти явления развиваются на верхних конечностях, далее распространяются на нижние, затем на бульбарные отделы, в других — наоборот. Часто развитие параличей идет по типу восходящего паралича Ландри. В качестве вариантов течения выделяют бульбарную форму, паралитическую (начинается с параличей) и мозжечковую с мозжечковыми расстройствами. Смерть наступает от паралича дыхательного центра и упадка сердечной деятельности. Общая продолжительность заболевания 3–7 дней.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни.
Лечение. Симптоматическое имеющее целью защитить больного от внешних раздражителей, снять повышенную возбудимость, поддержать нормальный водный баланс. В больших дозах вводят морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение курареподобных препаратов, перевод на ИВЛ могут продлить жизнь на насколько дней. Больного бешенством госпитализируют в отдельную палату, максимально ограждают от различных внешних раздражителей. За больным устанавливается постоянное наблюдение.
Диагноз устанавливается на основании опроса, эпидемиологического, клинического и лабораторного исследования. При сборе анамнеза необходимо обратить внимание на возможность ослюнения без укуса, болевые ощущения в месте бывшего укуса в продромальном периоде болезни с эмоционально-психическим состоянием больного в этом периоде. Выясняется дальнейшая судьба животного (пало, находится под ветеринарным наблюдением, скрылось). При осмотре обращают внимание на наличие рубцов от бывших укусов, состояние зрачков, потливость, слюнотечение. Следует учитывать, что из-за длительного инкубационного периода больной может забыть о незначительных повреждениях или их осложнениях, особенно если контакт был с внешне здоровым животным в течение короткого промежутка времени. Наибольшее значение для диагноза имеет общая возбудимость, приступы гидро-, аэро-, акустикофобий, приступы бурного аффективного возбуждения с двигательным беспокойством, яростью, склонностью к агрессии. На 2-й, 3-й день болезни начинают развиваться вялые параличи и парезы различного характера и локализации. Очень существенна динамика клинических проявлений болезни, ее цикличность.
При дифференциальном диагнозе необходимо учитывать столбняк, истерию, отравление атропином, энцефалиты, лиссофобию.
Для столбняка характерен тонический спазм мускулатуры, на фоне которого под влиянием различных раздражителей возникают приступы тонических судорог, тризм и опистотонус. После приступа тонус мышц остается повышенным. Мышцы кистей и стоп в судорожный припадок не вовлекаются. Сознание сохранено, бреда и галлюцинаций нет.
При энцефалитах (летаргическом, полиомиелите и др.) до развития паралитической фазы отсутствует стадия возбуждения, сочетающаяся с гидрофобией, аэрофобией и выраженной симпатикотонией
Лиссофобия (боязнь заболеть бешенством) возникает чаще всего у психопатических личностей. Основное отличие от бешенства — отсутствие вегетативных расстройств (мидриаз, потливость, тахикардия и др.) и динамики клинических проявлений. Аэрофобии как правило нет, в состоянии наркоза все основные симптомы полностью исчезают.
Отравления препаратами исключают на основании тщательно собранного анамнеза и отсутствия характерной цикличности болезни. Приступы белой горячки не сопровождаются ни водобоязнью, ни судорогами
Профилактика включает выявление и уничтожение животных — источников возбудителя инфекции и предупреждение заболевания человека бешенством после инфицирования. Комплекс мер по борьбе с эпизоотией бешенства среди домашних плотоядных составляет: обязательная регистрация собак и профилактическая их иммунизация, отлов бродячих собак и кошек, лабораторная диагностика каждого случая заболевания, карантин и другие меры в очаге заболевания, санитарно-ветеринарная пропаганда.
Борьба с эпизоотиями природного типа бешенства имеет целью сокращение числа животных, являющихся резервуаром инфекции.
Антирабическая помощь состоит из местной обработки раны (неспецифическая), введения АРВ или одновременного введения АРВ и АИГ(специфическая). Профилактику бешенства проводят в рабиологических центрах и (или) в травмпунктах, хирургических отделениях поликлиник. Частота ран после укусов животных колеблется от 0,6 % до 2,5 % от общего числа случайных ранений и может достигать 3 % всех обращений за мед. помощью. Характерными особенностями ран после укусов является значительная степень повреждения тканей и бактериальная обсемененность раны содержимым из ротовой полости животных. Вследствие этого часто отмечается развитие местных гнойных осложнений и случаев сепсиса, вялое течение раневого процесса, а также и причиной развития бешенства
Классификация укушенных ран:
– ссадины, царапины (не проникающие глубже кожи), нагнаиваются редко;
– поверхностные раны (открывающиеся в подкожную клетчатку);
– глубокие (с повреждением фасции);
Местная обработка чрезвычайно важна и ее необходимо проводить немедленно и как можно раньше после укуса и повреждения. ПХО начинают с туалета — раневую поверхность обильно промывают водой с мылом (или детергентом), а края ее обрабатывают 70-гр. Спиртом или 5 % настойкой йода, глубокие укушенные раны промывают струей мыльной воды с помощью катетера. ПХО проводится под местной инфильтрационной анестезией. После ревизии раны и удаления инородных тел, все погибшие, нежизнеспособные и пропитанные воспалительным участки раны иссекают, проводят тщательные гемостаз. При необходимости ко дну раны проводят хлорвиниловый дренаж диаметром от 0,3 до 1,0 см. с выведением через отдельные разрезы и фиксируют к коже.
Все раны нанесенные животными в течении первых 3-х суток не иссекаются и не зашиваются, кроме тех, которые требуют специального мед. вмешательства по жизненным показаниям:
– по косметическим показаниям (наложение кожных швов на раны лица;
– обширных ранах (несколько наводящих кожных швов после предварительной обработки);
– прошивание кровоточащих сосудов в целях остановки наружного кровотечения;
При наличии показаний к применению АИГ его используют в первые 3 дня после травмы и перед наложением первичных швов. Как можно большую часть рекомендованной дозы АИГ следует вводить путем орошения раны или инфильтрации тканей вокруг нее. Если анатомическое расположение повреждения (кончики пальцев, лицо и др.) не позволяют ввести всю рекомендованную дозу АИГ в ткани вокруг раны, то остаток вводят в/м (локализация введения должна отличаться от места инокуляции АРВ — (верхняя часть бедра, предплечье мышцы ягодицы, верхнее-лопаточная область). АИГ должен быть введен в течение часа. Макс. сут. доза АИГ не должна превышать 30 мл.
По мере очищения раны через несколько дней производят наложение первично–отсроченных швов иссекая по необходимости имеющиеся в ране участки некроза и измененной ткани. Если в ходе операции удается иссечь все нежизнеспособные ткани, завершают операцию наложением повязки с растворами антисептиков. При постановке дренажа промывание осуществляется два раза в день (фурациллин, раствор борной кислоты,2 % содой). Удаление дренажей и швов производят на 9–10 день после операции при полном клиническом заживлении раны. При развитии в области раны гнойных осложнений, швы распускают и дальнейшем ведут рану под повязками с гипертоническим раствором и протеолитическими ферментами, борной кислотой, хлогексидином.
Только через 24 часа после последней инъекции АИГ назначается курс АРВ, во избежание утяжеления состояния присоединившейся в течении суток анафилактической реакции и местной аллергической реакции.
Обязательным условием активного хирургического лечения ран после укусов является антибактериальная терапия. Выделяемая из ран микрофлора (Pasteurella malticida, St. aureus, S viridans, анаэробы) обладают наибольшей чувствительностью к полусинтетическим пенициллинам (оксациллин, карбенициллин, азлоциллин), линкозамидам (клиндамицин, линкомицин), цефалоспоринам. Общую антибактериальную терапию проводят в течение 7 дней после операции, дополняя в первые дни местной антибактериальной терапией, которая заключается в выполнении медикаментозных новокаиновых блокад с указанными препаратами.
После местной обработки немедленно начинают лечебно-профилактическую иммунизацию.
Иммунизация бывает профилактической и лечебно-профилактической.
С профилактической целью иммунизируют лиц, работа которых связана с риском заражения — сотрудников лабораторий, работающих с уличным вирусом бешенства, ветеринаров, охотников, мясников, собаколовов, работников бойни, таксидермистов.
Схема профилактической иммунизации
источник