Что такое бесплодие.
Бесплодие — это такое состояние, когда беременность в семье не наступает в течение 1 года регулярной половой жизни без предохранения.
В одной трети случаев основная причина бесплодия связана с состоянием жены, в одной трети случаев — с состоянием мужа, в одной трети случаев — с состоянием обоих супругов.
Российская статистика печальна: бесплодной сегодня оказывается каждая пятая пара детородного возраста. Но и эти цифры, возможно, неточны. Трудности подсчета связаны с тем, что люди узнают о своем бесплодии лишь тогда, когда у них появляется желание иметь детей, а это «не получается». Множество людей с нарушенной способностью к деторождению просто не подозревает о своем заболевании, поскольку оно не затрагивает их жизненных интересов.
На сегодняшний день выявлено множество факторов, приводящих к нарушению репродуктивной способности человека, у женщин их насчитывают 22, у мужчин — 16. Часто бесплодие пары обусловлено комплексными факторами (мужским и женским бесплодием — по международной классификации болезней они рассматриваются как два различных заболевания).
«Примерно у 60% пар зачатие наступает в течение 6 месяцев и у 90% — в течение года, — говорит д-р Митчел Левин, акушер-гинеколог из отдела охраны здоровья женщин в Кембридже, штат Массачусетс. — Когда вы становитесь старше, способность к зачатию, естественно, несколько снижается».
Если вам еще нет 28 лет, у вас замечательная сексуальная жизнь и нет ничего в вашей истории болезни, что бы указывало на возможные проблемы с репродукцией, то продолжайте стараться в течение года.
Когда следует проконсультироваться со специалистами по бесплодию?
Медицинского совета следует искать в том случае, если:
1. Менструации у вас скудные или нерегулярные и цервикальная слизь не изменяется. Возможно, что у вас не происходит овуляции;
2. Вы пользовались тестом для определения овуляции в течение трех циклов, но он не показал, что у вас происходит овуляция;
3. Вам нет 35 лет и вы не смогли забеременеть, несмотря на то что в течение года не предохранялись при половых сношениях, или вам за 35 и вы не смогли забеременеть в течение 6 месяцев;
4. У вас выделяется молоко или растут волосы, как у мужчины, на груди, над верхней губой или на подбородке. Возможно, у вас гормональные нарушения;
5. Вы или ваш партнер страдаете хламидиозом — это заболевание, передающееся половым путем, от которого могут разрушаться фаллопиевы трубы у женщин, воспаляться и рубцеваться система семенных протоков у мужчин;
6. В вашей истории болезни воспалительные заболевания органов малого таза, эндометриоз, поликистозная болезнь яичников, хирургические операции на органах брюшной полости и мочевой системы, травмы брюшины, эпизоды чрезмерно высокой температуры тела, свинка или корь;
7. Вы пользовались внутриматочными противозачаточными средствами;
8. Вы или ваш партнер имели дело с некоторым веществом, вроде свинца, который, как известно, вредно влияет на фертильность;
9. «Даже у женщин в возрасте от 20 до 30 лет овуляция не происходит ежедневно, — говорит д-р Джозеф Х.Беллина, доктор философии, директор международного института Омега, клиники по лечению бесплодия в Новом Орлеане, штат Луизиана. — У тридцатилетних вероятность ежемесячной овуляции начинает снижаться, вот почему чем вы старше, тем скорее вам надо проконсультироваться со специалистом».
Яичный белок
Д-р Эндрю Толедо, специалист по фертильности из Университета Эмори и доцент в отделении гинекологии и акушерства, подтвердил, что пары используют яичный белок в качестве влагалищной смазки для того, чтобы способствовать зачатию. «Это не какое-то волшебство, — предупреждает д-р Толедо. — Он полезен как смазка лишь для тех пар, у которых проблема с сухостью». Он советует парам использовать яичный белок только в течение нескольких дней в месяц, когда женщина способна зачать. В остальные дни месяца они должны пользоваться любыми смазочными веществами, которые предпочитают.
Почему яичный белок? Д-р Толедо говорит, что его заинтриговали результаты исследования в Канаде, которые показали, что яичный белок оказывает наименьшее влияние на подвижность и выживание спермы.
«Это разумно, — считает он. — Яичный белок — это чистый протеин, а большая часть спермы по природе является чистым белком-протеином. Сперматозоид не чувствует себя хорошо в носителе, который по структуре отличается от него.
Шести, семи или восьми парам, которые сказали мне, что они нуждаются в каком-нибудь смазочном веществе, это помогло, — сообщил он. — Несколько пар, которые пробовали это, зачали.
Но не пользуйтесь яичным белком, если у вас аллергия на яйца, — предупреждает д-р Толедо. — Выньте яйцо из холодильника заранее, чтобы оно не было холодным, и отделите белок от желтка. Нет никакой разницы в том, намажете ли вы это вещество на головку пениса или во влагалище».
Бросайте курить.
Сигареты могут вредить плодовитости и мужчин, и женщин. Обследования мужчин показали, что у курильщиков значительно чаще, чем у некурильщиков, количество спермы меньше нормы и меньшая подвижность сперматозоидов. Обследование 17 032 женщин, проведенное в Англии, показало, что чем больше сигарет выкуривает женщина за день, тем меньше вероятность того, что она фертильна. Исследователи предполагают, что курение может изменять уровень гормонов в организме женщины.
Убедитесь в том, что у вас есть овуляция.
Регулярны ли ваши месячные периоды? Если нет, то, возможно, у вас не происходит овуляции.
Один из признаков овуляции — это заметные изменения в слизи, выделяемой из шейки матки. В середине цикла слизь жидкая, водянистая и прозрачная. Другие признаки включают предменструальную болезненность груди, спазмы и овуляционную боль. Другой способ — протестировать овуляцию с помощью специального комплекта, который вы покупаете в аптеке. «Тест-комплект, показывающий уровень выделяющегося с мочой овуляционного гормона, только на 50% эффективен, когда вы пользуетесь им утром или вечером, — считает д-р Беллина. — Тесты-комплекты, имеющиеся только в кабинете врача, обычно более точны. Самое лучшее время для тестирования — между 10 и 12 часами утра.
Если вы получили положительный результат в первый же месяц, когда вы его использовали, это великолепно. Если прошло 3 цикла без положительного результата, это может означать, что либо тест недостаточно чувствителен, либо у вас нет овуляции. В любом случае проконсультируйтесь у своего врача.
Старайтесь поддерживать свой вес в норме.
У некоторых женщин овуляция может улучшиться, если они поправятся или похудеют на несколько килограммов. В общем, чем ближе ваш реальный вес к идеальному, занесенному в статистические таблицы параметров тела, тем лучше. Вам следует находиться в пределах не ниже 95% от идеального веса, но ниже 120%.
Исследователи установили, что жир тела действительно может вырабатывать и накапливать эстроген — гормон, который готовит организм к беременности. Когда общее количество эстрогена в организме слишком высокое или слишком низкое, общий баланс гормональной системы может быть нарушен. Чем больше жира, тем больше образуется эстрогена.
В исследовании, выполненном эндокринологом — специалистом по репродукции, д-м Дж.Уильямом Бейтсом, профессором акушерства и гинекологии и деканом медицинского факультета Южнокаролинского медицинского колледжа. У 29 худеньких и неовулирующих женщин начались овуляции после того, как они прибавили в весе столько, чтобы попасть в эти 95% идеала. Прошло 3 года, как они стали выполнять программу, и 24 из 29 забеременели. В другом исследовании д-ра Бейтса у 11 из 13 неовулировавших женщин с избыточным весом восстановилась овуляция после того, как они потеряли в весе; 10 из них зачали.
Осторожно с физическими упражнениями.
Для этого есть две причины. Если от упражнений вы потеряете слишком много жира, у вас может прекратиться овуляция. Но даже если вы поддерживаете нормальный вес, вы все же можете подвергнуть себя риску, если будете тратить более часа в день на такие тяжелые нагрузки, как бег, лыжный кросс по пересеченной местности или плавание.
Д-р Беверли Грин, специалист по охране материнства и детства в Силвердейле, штат Вашингтон, при обследовании 346 женщин с овуля-торной дисфункцией установила, что у женщин, которые ни разу не были беременны и энергично занимались физическими упражнениями более часа в день, увеличивался риск бесплодия. Как показало это исследование, упражнения оказывали влияние на фертильность, содействуя потере веса.
Что при этом происходит? Д-р Беллина предполагает, что эндорфины — химические вещества мозга, высвобождаемые в процессе интентенсивных физических упражнений, могут, подобно морфину, влиять на уровень пролактина у женщин. Повышенные уровни пролактина могут отрицательно влиять на овуляцию.
Во всяком случае, д-р Грин, бегающая на марафонские дистанции, у которой не было проблем с вынашиванием, предостерегает против превратного истолкования результатов ее исследования. Каков ее совет закоренелым атлетам? Попробуйте сократить нагрузки и посмотрите, что из этого выйдет.
Правильно выбирайте время.
«Если овуляция происходит нормально, может быть, дело в том, что вы не занимаетесь любовью в момент, когда вы фертильны. Возможно и такое простое объяснение, — считает д-р Левин. Иногда приходят пары преуспевающих супругов, у которых половые сношения бывают один-два раза в неделю, и они пропускают этот момент».
«Как исправить это? Попробуйте предугадать овуляцию, после чего постарайтесь рассчитать дату вашего следующего периода и отсчитать назад 14 дней. Затем занимайтесь любовью каждую ночь от 11-го до 16-го дня. Или вы можете купить в аптеке тест-комплект для определения овуляции с точностью от 24 до 36 часов. Когда тест покажет, что у вас овуляция, занимайтесь любовью в эту ночь и в следующую», — советует д-р Беллина.
Не спринцуйтесь.
Все, что изменяет величину рН во влагалище, может повредить сперму. Это касается спринцеваний, смазывающих веществ и разных желе.
«Я не рекомендую этим женщинам спринцеваться, — говорит д-р Милкман. — Если вы оставите влагалище в покое, оно само сделает все необходимое, чтобы очиститься».
Меньше кофеина.
Если вы пьете более одной чашки кофе в день, это может уменьшить ваши шансы забеременеть. То же самое происходит в том случае, если вы поглощаете эквивалентное количество кофеина с шоколадом, безалкогольными или другими напитками, содержащими кофеин.
При обследовании 104 женщин, которые пытались забеременеть, ученые из Национального института по изучению влияния окружающей среды на здоровье установили, что у тех, кто за день получает кофеина больше, чем содержится в одной чашке кофе, вероятность зачатия наполовину меньше, чем у тех, кто употребляет меньшее количество кофеина.
Дайте вашей сперме время для восстановления.
«Любое вирусное заболевание, сопровождаемое повышенной температурой тела, может подавлять образование спермы в течение почти 3 месяцев, — поясняет д-р Нейл Баум, директор клиники мужского бесплодия в Новом Орлеане, штат Луизиана, и доцент клиники урологии в Медицинской школе Туланского университета. — Сильная простуда может оказывать такое же действие».
Почему это влияние такое длительное? Согласно мнению д-ра Бау-ма, при нормальном цикле сперма образуется за 78 дней. Требуется еще 12 дней для того, чтобы сперма созрела. Кстати, здоровая семенная жидкость содержит более 20 миллионов сперматозоидов в 1 чайной ложке. Если вы посмотрите на пробу под микроскопом, окажется, что более 60% сперматозоидов двигаются вперед.
Если количество сперматозоидов в сперме нормальное, то простуда или грипп, возможно, и не выбьют ее из рамок фертильности, но если их количество на нижнем уровне нормы, то возможно нарушение фертильности.
Скажите «нет» стероидным гормонам.
Анаболические стероиды могут отключить работу гипофиза и изменить естественный баланс гормонов в организме. Для атлетов проблемы бесплодия не редкость, длительное применение стероидов может нанести непоправимый вред яичникам.
Будьте осторожны с лекарствами и алкоголем.
Различные лекарства, продающиеся по рецепту и свободно, могут уменьшить количество сперматозоидов. Если вы не уверены в лекарстве, которым пользуетесь, проконсультируйтесь с врачом или фармацевтом. Тагамет, лекарство от язвы, является одним из них. К другим относятся химиотерапевтические средства и определенные антибиотики. Различные исследования, проводимые в течение ряда лет, показывают, что хроническое употребление алкоголя и марихуаны также может быть причиной бесплодия.
Держите яички в прохладе.
Природа избрала способ поддержания температуры ваших яичек на 0,5°С ниже, чем температура тела, разместив их снаружи тела. Но если ваша внутренняя температура поднимается слишком высоко или нагреваются сами яички, то это может повлиять на образование спермы.
Остерегайтесь чрезмерных физических нагрузок, повышенных температур, горячих ванн и плотно прилегающего нижнего белья, если вы хотите стать отцом ребенка.
Помните, что от воздержания сперма становится сильнее.
Если ребенок — это то, к чему вы стремитесь, то ежедневные половые сношения — это слишком, так как от этого может снижаться качество спермы.
Для средней пары это не имеет значения, но при пограничных случаях это может вызвать бесплодие. Большинство экспертов рекомендуют воздерживаться в течение 2 дней от начала фертильного периода у женщины, чтобы дать сперме возможность окрепнуть, а затем заниматься любовью все последующие дни.
Copiright © 2014 MedListok.com All rights reserved.
Maintained online by webmaster
1.Лук, потребляемый перед сном, создает хороший, крепкий и здоровый сон. 2. Сидячая ванна из холодной воды в продолжение 3—4 минут перед сном, по уверению знахарей, создает хорошую предпосылку для спокойного сна.
Все советы
источник
Одна из самых больших ироний нашей жизни состоит в том, что мы годами пытаемся предотвратить беременность, а затем, когда мы к этому готовы, мы уже не можем. Для тех, кто планирует зачать ребенка или уже пытается, стоит знать о тех факторах, которые могут помешать этому естественному процессу. Вот самые распространенные вещи, которые влияют на нашу способность к зачатию:
Ферменты, которые нужны для выработки сперматозоидов, очень чувствительны к высокой температуре. Мужчины, которые часто посещают сауну или джакузи, носят тесное белье, целый день сидят или стоят перед горячей плитой могут непреднамеренно подвергать яички теплу, что приводит к тому, что нарушается производство сперматозоидов. Причина, по которой яички находятся вовне, состоит в том, что так они сохраняют более низкую температуру, чем температура тела, что необходимо для образования спермы.
Избегайте перегрева репродуктивных органов, ограничив посещение саун и джакузи, а также не держите ноутбук на коленях. Если ваша работа требует длительного сидения, чаще вставайте и двигайтесь и не сидите, скрестив ноги. Носите свободное белье и одежду.
2. Секс в неправильное время
На кого влияет: на женщин и мужчин
Если вы оба заняты построением карьеры, то бывает довольно сложно выкроить время для двоих в нужный период месяца.
Следите за базальной температурой тела или используйте специальные тесты, предсказывающие наступление овуляции, чтобы знать, когда наступает благоприятный для зачатия период. Постарайтесь заниматься сексом, по крайней мере, через день за неделю до овуляции. Как только овуляция наступила, бывает уже слишком поздно.
На кого влияет: на женщин и мужчин
Существует несколько распространенных лекарств, которые влияют на способность к зачатию. Мужчины, которые принимают лекарства, содержащие циметидин или сердечное лекарство с дигиталисом, имеют низкое количество сперматозоидов. Некоторые лекарства, которые используются при повышенном кровяном давлении, могут влиять на эякуляцию, подвижность сперматозоидов и их способность передвигаться к яйцеклетке, а антибиотики для лечения инфекций мочевыводящих путей могут подавлять производство спермы. Женщины, использующие противоотечные средства, могут непреднамеренно способствовать высушиванию слизи, выделяемой шейкой матки, которая важна для зачатия, хотя это редко становится причиной бесплодия.
Поговорите с вашим врачом о любых лекарствах, который вы и ваш партнер принимаете, включая безрецептурные препараты. Может оказаться так, что средства нетрадиционной медицины мешают вам забеременеть. Также вам может понадобиться временно прекратить прием каких-то лекарств.
4. Физиологические проблемы
На кого влияет: на женщин и мужчин
Яйцеклетке и сперматозоиду нужно относительно свободный путь для того, чтобы встретиться. Если у женщины маточные фиброиды или полипы, эндометриоз или рубцы на репродуктивных органах, а у мужчины такая врожденная аномалия, как отсутствие семявыводящего протока, то это затрудняет встречу яйцеклетки и сперматозоида.
Если вы попадаете в эту категорию, то, скорее всего, вы уже обращались за помощью к специалисту. Но если вы пытались зачать ребенка и у вас не получалось, вы можете не знать о своем состоянии, так как при этих нарушениях нет симптомов. Стоит проконсультироваться с врачом, чтобы выявить проблему.
На кого влияет: на женщин и мужчин
Рак яичек является одним из самых распространенных видов рака у мужчин в возрасте от 15 до 45 лет. В то время как сам рак не ведет к бесплодию, лечение от рака может это сделать. Лечение от рака, как например от лимфомы и лейкемии, может вызывать временное бесплодие.
У женщин, которые лечатся от рака с помощью хирургического вмешательства, радиации и химиотерапии, может появиться ранняя менопауза, что предотвращает беременность.
Если вам предстоит лечение от рака, обсудите с вашим врачом возможность замораживания спермы, яйцеклетки или ткани яичников, которые можно будет использовать для зачатия в будущем.
Варикоцеле — это варикозное расширение вен семенного канатика. Расширенные вены способствует скоплению крови, что повышает температуру в мошонке, а это влияет на выработку спермы. Это является самой распространенной причиной мужского бесплодия. Примерно у 15 процентов мужчин есть это нарушение, и большинство об этом не знает.
Варикоцеле исправляют с помощью малой хирургической процедуры, во время которой хирург пережимает варикозные вены.
Средний менструальный цикл длится 28 дней. При этом, стоит отметить, что нормальным считается цикл, состоящий от 23 до 35 дней. Овуляция, во время которой яйцеклетка двигается из фаллопиевой трубы к матке, происходит примерно за 14 дней до первого дня следующей менструации. Но существует ряд заболеваний, которые вызывают нерегулярную овуляцию, такие как поликистоз яичников, гипертиреоз (повышенная функция щитовидной железы) или гипотиреоз (снижение функции щитовидной железы), гормональный дисбаланс (например, наличие слишком большого количества мужских гормонов), недостаток или избыток веса, стресс, диеты, перименопауза и другие.
Следите за базальной температурой тела, чтобы знать, когда наступает овуляция и когда лучше заниматься сексом. Вы можете приобрести тесты, предсказывающие овуляцию. Большая часть из них анализирует всплеск лютеинизирующего гормона в моче, что свидетельствует о предстоящей овуляции. Конечно, если у вас одно из вышеперечисленных нарушений, то стоит обратиться к врачу, так как существует несколько методов лечения чтобы помочь стимулировать овуляцию.
На кого влияет: на женщин и мужчин
Алкоголь – это «гонадотоксин», что означает, что это «яд» для яичек, который влияет на выработку сперматозоидов. Мужчинам стоит ограничить потребление алкоголя до двух напитков в неделю. Женщины, которые хотят забеременеть также должны воздерживаться от алкоголя и вообще отказаться от него, как только узнают, что беременны.
И марихуана и сигареты ведут к аномалиям спермы. У курящих женщин, запасы яйцеклеток истощаются быстрее, чем у некурящих, а курение к тому же влияет на производство эстрогена. Эстроген играет важную роль в выработке слизи шейки матки, что помогает сперматозоиду продвигаться к яйцеклетке. Никотин в шеечной слизи женщины убивает сперматозоидов, уменьшая шансы на зачатие.
Если вы курите или принимаете наркотики, настало время остановится. Ограничьте потребление алкоголя до редкого, а лучше прекратите вовсе.
На кого влияет: на женщин и мужчин
Женщины, имеющие вес ниже нормального и те, у кого он выше нормы, могут страдать от гормонального дисбаланса. У мужчин с недостатком веса может быть более низкий уровень тестостерона, а как недостаток, так и избыток веса связывают с более низким количеством и концентрацией сперматозоидов.
Если показатели вашего веса отличаются от нормы, внесите изменения для того, чтобы привести его к здоровым параметрам. Умеренно занимайтесь физической активностью и следите за тем, чтобы ваше питание было полноценным.
На кого влияет: на женщин и мужчин
У мужчин стресс влияет на фертильность, снижая объем спермы и увеличивая количество аномальных сперматозоидов. У женщин, страдающих от хронического стресса, вырабатывается меньше гонадотропин-высвобождающего гормона, что приводит к ряду изменений в гормональном фоне, связанном с овуляцией.
Научитесь справляться со стрессом с помощью физических упражнений и медитации. Отведите, по меньшей мере, 15 минут в день для себя, чтобы расслабится и выкинуть из головы все проблемы.
11. Инфекции, передающиеся половым путем
На кого влияет: на женщин и мужчин
Если не лечить такие инфекции как хламидия и гонорея, то это может привести к рубцам на фаллопиевых трубах, матке и яичниках, что помешает сперматозоиду добраться до яйцеклетки или помешает прикреплению оплодотворенной яйцеклетки к матке. Рубцы на трубах также могут привести к внематочной беременности. У мужчин, рубцы в протоках придатков яичек и семявыбрасывающих железах могут заблокировать путь сперматозоидов к яйцеклетке и помешать оплодотворению.
Если у кого-то из вас есть инфекции передающиеся половым путем, расскажите об этом вашему врачу. Во многих случаях рубцовую ткань можно удалить хирургическим путем, что приведет к желаемой беременности.
На кого влияет: на женщин и мужчин
Ко времени, когда женщина достигает 35 лет, она теряет множество жизнеспособных яйцеклеток через менструацию и естественное истощение. Оптимальный возраст для зачатия ребенка, по крайней мере, с точки зрения биологии является возраст от 20 до 30 лет. И хотя мужчины могут технически стать отцом и в пожилом возрасте, риск зачать ребенка с хромосомными аномалиями, особенно с синдромом Дауна, увеличивается после 35 лет, также как и у женщин.
Если вам еще не исполнилось 35 лет, большинство врачей не направит вас к специалисту для лечения бесплодия, пока вы не попытались зачать ребенка, по крайней мере, в течение года. Если же вам за 35, стоит проконсультироваться со специалистом как можно раньше. Чем раньше вы обратитесь за помощью, тем выше ваши шансы на зачатие.
источник

Некоторые путают его со стероидными средствами и говорят, что его употребление в итоге приведет к импотенции.
Другие говорят, что при занятиях спортом без протеина привести себя в форму нереально.
Чтобы понять, кто прав, следует разобраться с основными понятиями.
В первую очередь необходимо выяснить, что такое протеин и каким он бывает.
Разобравшись с этим, будет проще понять, есть ли взаимосвязь между его употреблением и половой функцией.
Протеином называют специальную пищевую добавку, в которой содержится значительное количество белка. Его содержание достигает 75-90%. Используют данные добавки преимущественно спортсмены для увеличения объема мышц. Ведь именно белок является основным строительным материалом.
Люди, посещающие спортклубы, не боятся специального спортивного питания. Они знают, что его употребление оказывает лишь положительное влияние на организм. Со временем удалось доказать, что распространенные мнения о его вреде оказались лишь мифами.
Профессиональные спортсмены и специалисты в области спортивного питания знают, что в продаже можно найти протеин нескольких видов.
- Сывороточный. Он разделяется на концентрат, изолят и гидролизат. Его изготавливают из молочной сыворотки путем удаления всех небелковых компонентов. Это один из наиболее быстроусвояемых видов протеина, поэтому он необходим для спортсменов: его употребляют во время и после тренировок. При этом активизируется обмен веществ, замедляется процесс усвоения жиров, а организм насыщается необходимыми аминокислотами, которые стимулируют строительство мышечной ткани. Работает он на протяжении 1-2 часов.
- Казеин. Данный протеин производят из молока, но в отличие от сывороточного протеина он является медленноусвояемым. Казеин не подходит для применения до/после тренировок, его лучше употреблять перед сном. Он всасывается медленно, благодаря этому на протяжении всей ночи мышцы будут насыщаться аминокислотами, необходимыми для их строительства. Продолжительность его работы в организме – 4-10 часов.
- Молочный протеин. В его составе содержится 20% сывороточного быстроусвояемого протеина и 80% медленноусвояемого казеина. Профессиональные спортсмены и специалисты по спортивному питанию рекомендуют его употреблять между приемами пищи или на ночь. Молочный протеин снабжает мышцы аминокислотами на протяжении 3-4 часов.
- Соевый протеин. Продукт растительного происхождения, идеально подходит для сторонников вегетарианства, людям с непереносимостью молочных продуктов. Его делают полностью из соевых белков, но именно из-за этого его аминокислотный состав не полноценен. Соевый протеин предпочитают девушки, так как он положительно воздействует на процесс выработки женских гормонов. Употреблять данный вид протеина можно между приемами пищи и после тренировок. Работает он в организме на протяжении 3-5 часов.
- Яичный протеин. Данный вид обладает наибольшей биологической ценностью, он производится из белков яиц. Но из-за высокой стоимости он не популярен.
- Многокомпонентный протеин. Обеспечить организм полным набором аминокислот позволяет одновременное употребление сывороточного, соевого, яичного и молочного протеина. Это возможно, если приобретать многокомпонентный протеин. Его можно употреблять на протяжении всего дня и в период после тренировок. Работает в организме он на протяжении 3-6 часов.
Чем больше в протеине будет белка, тем выше его стоимость.
Сывороточный протеин спортсмены используют для ускоренного набора веса, а вот яичный употребляют в тех случаях, когда требуется быстрое наращивание мышечной массы.
Видео: «Что такое протеин и его классификация»
Употребление порошкового протеина является одним из простейших способов получить необходимое количество нутриентов. Он необходим для людей, которые занимаются спортом и заботятся о сохранении и наращивании мышц. Также его рекомендуют всем, у кого наблюдается дефицит белка в организме.
Чтобы поддерживать тело в отличной форме без регулярных физических нагрузок не обойтись. Обеспечить рост мышц можно, если заботиться о том, чтобы в организм поступал в достаточном количестве белок.
Пользу протеина тяжело переоценить. Он необходим:
- для функционирования всего организма;
- в период наращивания мышечной массы – при дефиците белка начинается процесс дистрофии мышц, подвижность конечностей ограничивается;
- для нормализации показателей крови и приведения в норму уровня гемоглобина;
- для формирования иммунитета;
- для быстрого восстановления после интенсивных физических нагрузок;
- в качестве элемента, который регулирует гормональный фон, активизирует деятельность мозга, способствует процессу быстрого восстановления тканей;
- для нормализации обмена веществ в организме.
Чем лучше организмом будет усваиваться белок, тем интенсивнее будет идти процесс построения новых тканей. Следует разобраться, какое количество протеина необходимо. Чрезмерно увлекаться данной добавкой не стоит.
Для получения максимальной пользы следует разобраться, как правильно выбрать протеин. Также необходимо быть в курсе потенциального вреда от его приема и знать о возможных противопоказаниях.
Многие, говоря о протеине, рассуждают о его негативном влиянии на организм в целом. Особое внимание уделяется влиянию на потенцию. Но исследования подтверждают, что взаимосвязи между мужским здоровьем и спортивным протеиновым питанием нет.
Негативное воздействие может проявиться при употреблении некачественного, плохо переработанного соевого протеина. Его усвоение в организме происходит дольше, чем должно. Кроме того, растительные вещества содержат в своем составе женские гормоны – фитоэстрогены. Именно поэтому соевый протеин рекомендуют женщинам.
Употреблять данный вид протеина можно и мужчинам, главное соблюдать установленный режим дозировки. При поступлении в организм его в чрезмерных количествах может начаться понижение уровня тестостерона.
Но о необходимости соблюдения дозировки следует помнить при употреблении любого вида протеина. Чрезмерное увлечение сывороточным вариантом приводит к развитию проблем с сердечно-сосудистой системой, тошноте либо рвоте. Эти побочные эффекты могут возникнуть при поступлении любого из видов протеина в организм в избыточных количествах.
Также изучая вопросы о вреде данных добавок необходимо ознакомиться с противопоказаниями.
К ним относят:
- различные поражения почек, включая почечную недостаточность;
- генетическую предрасположенность к проблемам с почками;
- непереносимость какого-то из компонентов.
Но следует помнить о необходимости правильного подбора дозировки. Мужчинам ориентировочно требуется около 250-300 г протеиновых составов для эффективного похудения и наращивания мышечной массы, а женщинам достаточно 180-250 г.
Видео: «Вреден или полезен протеин?»

Организм привыкает к их поступлению извне и перестает вырабатывать свой собственный тестостерон. Из-за этого и возникает временная эректильная дисфункция на фоне отмены данных средств.
Со временем состояние должно нормализоваться. Но протеин и мужские половые гормоны никак не взаимосвязаны.
Если говорить о качественной добавке, то никаких компонентов, негативно влияющих на здоровье, в ней не будет. А вот в низкокачественном сырье могут содержаться фитоэстрогены – женские гормоны.
Их чрезмерное поступление в организм мужчины может сыграть определенную негативную роль.
При соблюдении дозировки протеин позволяет:
- увеличить выносливость;
- снабдить организм необходимыми аминокислотами;
- стать источником энергии.
Протеин – это концентрированный белок, полученный из обычных продуктов питания (молока, яиц). Поэтому он никак не может влиять не потенцию и качество сперматозоидов. При наличии определенных страхов лучше исключить низкокачественный соевый концентрат из питания.
Многие отказываются от употребления спортивного питания, изготовленного на основе протеина, руководствуясь распространенными мифами.
Чаще всего говорят о негативном влиянии протеина на потенцию и способность зачать детей.
Если на фоне употребления белкового концентрата возникли проблемы, то причины могут крыться в следующем:
- развитие эффекта плацебо: внушаемые люди могут начать верить в негативное влияние добавок;
- перетренированность: чрезмерные нагрузки в сочетании с недостаточным отдыхом негативно влияют на организм мужчины, из-за переутомления либидо может снизиться;
- употребление дешевых соевых заменителей в состав которых входят фитоэстрогены.
Следует помнить, что при любых нарушениях сперматогенеза и слабой эрекции требуется консультации уролога или андролога. Врач сможет развеять все сомнения относительно спортивного питания и выявить истинную причину появления проблем.
- Также некоторые говорят о том, что спортпит – это химия, вредная для организма. Но основой качественного протеина является молоко, яйца, соя, мясо, рыба. Конечно, в
состав питания включают добавки, но их количество не значительно.
- Использование протеина приведет к проблемам в будущем с печенью и почками. Этот миф основывается на вреде, который несет в себе употребление анаболических стероидов, их зачастую путают с протеинами.
- При употреблении протеина возникает зависимость. Этот миф не имеет под собой никаких научных обоснований, зависимости от него не больше, чем от обычных продуктов с высоким содержанием белка: мяса, яиц, рыбы.
- Протеин необходим лишь бодибилдерам. На самом деле его можно употреблять всем спортсменам и людям, у которых наблюдается дефицит белка в организме.
Существует и масса иных мифов в отношении специального спортивного питания, богатого белками. Развеять либо подтвердить какие-то утверждения можно, проконсультировавшись с медиками. Также прояснить ситуацию позволяют грамотные консультанты по спортивному питанию.
Среди обычного населения мифы в отношении спортивного питания достаточно распространены. Люди полагают, что протеины ухудшают потенцию, негативно влияют на почки и печень. Но никаких научных обоснований они предоставить не могут. Поэтому специалисты советуют ориентироваться на факты, а не на догадки некоторых.
источник
Бесплодие — это серьезная проблема, с которой сталкивается немало семей. Причины его могут быть разнообразными. В этой статье речь пойдет об одной из наиболее «загадочных», связанной с «поведением» иммунитета.
Бесплодие — это серьезная проблема, с которой сталкивается немало семей. Причины его могут быть разнообразными. В этой статье речь пойдет об одной из наиболее «загадочных», связанной с «поведением» иммунитета.
Существование сложных многоклеточных организмов, в том числе человека, невозможно без нормальной работы иммунной системы. Она защищает нас и от микроорганизмов, паразитирующих внутри нашего тела, и от собственных клеток, которые перестали выполнять свои функции и стали бесконтрольно размножаться (такие клетки называют «раковыми»).
Чтобы обеспечить выполнение этих задач, в иммунной системе существуют специальные клетки. Они способны распознавать «чужаков» и убивать их. В борьбе с инфекциями участвуют также иммуноглобулины (антитела). Они образуются после контакта иммунных клеток с микроорганизмом-паразитом и являются строго специфичными: например, антитела против возбудителя ветряной оспы способны бороться только с этим возбудителем, но не с возбудителем кори, краснухи и т.п.
Чтобы уничтожить «чужих», иммунные клетки должны уметь отличать их от «своих». В основе такого распознавания лежат различия в структуре антигенов — специальных биологических молекул, которые могут вызвать в организме иммунный ответ клеток. Наиболее важным для такого распознавания являются антигены так называемого главного комплекса гистосовместимости (совместимости тканей), которые у человека названы лейкоцитарными, или HLA.
Каждый человек имеет уникальный набор HLA-антигенов. Все типы клеток организма, которые имеются у младенца на момент рождения, считаются «своими»: иммунные клетки на них в норме не реагируют. Все, что от них отличается, становится «чужим». Так, «чужими» являются проникшие в организм бактерии и глисты; «чужими» становятся и свои клетки, если в них проникли вирус или бактерия с внутриклеточным циклом развития (например, хламидия), или произошла их злокачественная трансформация. «Чужими» для мужчин иногда оказываются их собственные сперматозоиды, для женщин — сперматозоиды, проникшие в половые пути, и даже развивающийся внутри материнского организма плод.
Не все клетки организма доступны иммунным клеткам, циркулирующим в крови. Некоторые отделены специальными барьерами: например, нейроны головного мозга — гемато-энцефалическим; клетки сперматогенеза, обеспечивающие образование сперматозоидов в яичках, — гемато-тестикулярным (в первом случае барьеры существуют между кровью и тканью головного мозга, во втором — между кровью и тканью яичка). Это связано с тем, что в процессе развития у некоторых клеток появляются белковые структуры (антигены), отсутствовавшие на момент рождения и в первые дни жизни. Например, сперматозоиды появляются у мальчиков в 11-13 лет и содержат элементы, необходимые для оплодотворения и ранее не контактировавшие с иммунными клетками. Поэтому на них может развиться иммунный ответ, то есть начнут вырабатываться антитела. Чтобы этого избежать, сперматозоиды развиваются в специальных трубочках — сперматогенных канальцах, стенки которых пропускают кислород, гормоны, питательные вещества, но не позволяют контактировать с циркулирующими в крови иммунными клетками. На развивающихся сперматогенных клетках и зрелых сперматозоидах отсутствуют антигены HLA-комплекса. Кроме того, специальные клетки яичка вырабатывают особое вещество — Fas — которое вызывает быструю смерть лимфоцитов, проникших в ткани яичка. В снижении активности иммунных реакций участвуют и клетки яичка, вырабатывающие мужской половой гормон тестостерон (известно, что андрогены — мужские половые гормоны, как и другие стероидные гормоны, способны ослаблять иммунный ответ).
Беременность на первый взгляд напоминает в иммунологическом плане ситуацию, возникающую при трансплантации органа, поскольку плод содержит как антигены матери, так и «чужие» антигены отца. Однако иммунологическое распознавание чужеродного плода при нормально протекающей беременности обычно не приводит к его отторжению.
В чем причины иммунологической привилегированности плода?
Во-первых, эмбрион и образующийся после внедрения в матку трофобласт 1 не имеет на своей поверхности высокоиммуногенных антигенов HLA. Кроме того, поверхность зародыша покрыта специальным слоем, защищающим его от иммунного распознавания.
Во-вторых, во время беременности в организме женщины происходят сложные перестройки, в результате которых иммунная система начинает вырабатывать меньше тех клеток, которые способны убивать «чужие» клетки, в том числе клетки плода. Многие из этих антител не только не повреждают развивающийся зародыш, но даже защищают его, предотвращая распознавание клетками-киллерами тканей плода.
Клетки плаценты выполняют функцию «универсальной карты идентичности», позволяя клетке плода быть распознанной как не чужеродной и избежать атаки специальных НК-лимфоцитов, которые убивают клетки, лишенные HLA. Одновременно трофобласт и печень плода производят вещества, также угнетающие активность иммунно-активных клеток. Как и клетки яичка, клетки плаценты вырабатывают фактор, приводящий к гибели лейкоцитов. Клетки материнской части трофобласта вырабатывают вещество, подавляющее работу клеток, убивающих чужеродные. Эти и ряд других механизмов обеспечивают подавление иммунологической реактивности материнского организма по отношению к развивающемуся плоду. Система антибактериального иммунитета (защита от бактерий) во время беременности, наоборот, активируется: увеличивается количество клеток-пожирателей (гранулоцитов и моноцитов) в крови матери, наблюдаются признаки их активации. Это обеспечивает надежную защиту от микроорганизмов-паразитов в условиях снижения активности специфического клеточного иммунитета.
1 Трофобласт — часть зародыша, контактирующая с маткой и обеспечивающая обмен веществ с материнским организмом.
Несмотря на надежную защиту развивающихся половых клеток, иногда возникают ситуации, когда они подвергаются иммунной атаке.
У мужчин наиболее частой причиной этого являются острые и тупые травмы яичек, сопровождающиеся разрывом семенных канальцев и капилляров. При этом антигены попадают в кровь и вызывают иммунный ответ. Если травма была сильной, воспалительный процесс в яичке — орхит — обычно захватывает весь орган, при этом функциональная ткань, которая обеспечивает выработку сперматозоидов, замещается на соединительную ткань. Если повреждение не сопровождалось ярко выраженными болезненными ощущениями, то за счет естественных восстановительных процессов целостность гематотестикулярного барьера восстанавливается и выработка спермы продолжается. Но специфические антиспермальные антитела (АСАТ), которые начали образовываться после травмы, продолжают циркулировать в сперме и крови и нарушают образование сперматозоидов. При этом объектом иммунной атаки оказываются все сперматозоиды, образовавшиеся как в травмированном, так и в здоровом яичке. В присутствии АСАТ снижается подвижность сперматозоидов, происходит их агглютинация (склеивание между собой), оказывается практически невозможным прохождение через цервикальный канал в матку, нарушается акросомальная реакция 2 , без чего невозможно оплодотворение яйцеклетки даже «в пробирке». Такая ситуация получила название «аутоиммунное мужское бесплодие». По различным данным, от 5 до 40% мужчин из бесплодных пар имеют АСАТ; по результатам наших исследований, более чем у 20% мужчин причиной бесплодия являются аутоиммунные реакции против сперматозоидов. При этом некоторые врожденные особенности строения половых органов, например варикоцеле 3 , в несколько раз повышают риск развития иммунного бесплодия и орхита после субклинической травмы мошонки.
2 Акросомальная реакция — выброс специальных ферментов при контакте сперматозоида с яйцеклеткой.
3 Варикоцеле — расширение вен семенного канатика у мужчин. Семенной канатик — это анатомическая структура, в которую среди прочих входит семявыносящий проток, артерии, вены, лимфатические сосуды.
Другой причиной развития антиспермального иммунитета являются урогенитальные инфекции. Принято считать, что одной из причин образования АСАТ на фоне инфекций является способность многих бактериальных, вирусных и грибковых организмов прикрепляться к мембране сперматозоидов и вызывать перекрестные реакции (в этом случае антитела вырабатываются не только к возбудителям инфекции, но и к сперматозоидам). Среди наиболее значимых следует назвать хламидии, микоплазмы, вирусы герпеса и папилломавируса. Следует подчеркнуть, что не все антитела, вырабатывающиеся против антигенов сперматозоидов, представляют угрозу для их функционирования. Из более чем 40 антигенов сперматозоидов и семенной плазмы лишь несколько связаны с нарушением оплодотворяющей способности.
АСАТ в слизи, вырабатываемой в канале шейки матки (цервикальной слизи), у женщин встречаются в несколько раз чаще (30-40%), чем у мужчин. Имеются некоторые количества АСАТ и у женщин, способных к зачатию. Возможно, они участвуют в устранении неполноценных сперматозоидов. Когда АСАТ у женщин становится слишком много, эти антитела мешают оплодотворению. В половине случаев выработка у женщины собственных АСАТ является реакцией на попадание в половые пути спермы партнера, содержащей антитела, что делает сперму более иммуногенной. Кроме присутствия мужских АСАТ, антитела против сперматозоидов могут вырабатываться у женщин под действием различных факторов, например при наличии урогенитальных инфекций, при увеличенном содержании лейкоцитов в сперме мужчин с неспецифическим бактериальным простатитом (воспалением предстательной железы), при повышенном количестве сперматозоидов в сперме и т.д. Но в случае наличия АСАТ в сперме у постоянного партнера, особенно класса IgA, антиспермальные антитела в слизи шейки матки у женщин вырабатываются практически всегда, и это резко уменьшает вероятность беременности.
Проявлением действия женских АСАТ является неспособность сперматозоидов проникать в слизь шейки матки. Это можно обнаружить при специальных лабораторных тестах, оценивающих взаимодействие сперматозоидов с цервикальной слизью.
Имеются многочисленные данные о снижении успеха ЭКО и ПЭ 4 в тех случаях, когда АСАТ имеются не только в цервикальной слизи, но и в сыворотке крови женщин. По некоторым данным, АСАТ у женщин могут также оказывать вредное влияние на раннее развитие эмбриона, имплантацию и течение беременности. При наличии антиспермальных антител часто наблюдается невынашивание беременности.
Длительное присутствие в матке вирусов и условно-патогенных микроорганизмов также может приводить к иммунологическому бесплодию. Такие микробы являются препятствием для создания в предымплантационный период местного угнетения иммунитета внутри матки. Это угнетение необходимо для формирования барьера, который защищает зародыш от антител, способных его атаковать. Поэтому инфекцию рассматривают как один из основных факторов развития привычного выкидыша: женщины, страдающие невынашиванием беременности, в 60-75% случаев страдают хроническим воспалением эндометрия (внутреннего слоя матки).
Антифосфолипидный синдром (АФС) также является одной из причин привычного выкидыша. Зачастую единственным проявлением антифосфолипидного синдрома является именно невынашивание беременности. Фосфолипиды являются важной составляющей всех биологических мембран (к биологическим мембранам относятся стенки клеток), поэтому появление антифосфолипидных антител может стать причиной воспаления, вызвать нарушения свертывания крови, следствием чего являются недостаточность кровообращения в плаценте, тромбозы кровеносных сосудов, инфаркты (не снабжающиеся кровью участки) в плаценте. АФС обнаруживают у 27-31 % женщин с привычным выкидышем. Полагают, что у женщин с АФС образование тромбов в плаценте обусловливает потерю плода в основном после 10 недель беременности. Частота АФС повышается на 15% с каждым следующим выкидышем. Таким образом, АФС является не только причиной, но и осложнением привычного невынашивания беременности.
При выявлении аутоиммунного бесплодия и причин невынашивания беременности имеет значение обнаружение аутоантител к гормонам, то есть антител к своим гормонам (наиболее изучен гормон ХГЧ), а также антитела против ДНК.
4 ЭКО и ПЭ — экстракорпоральное оплодотворение и перенос эмбриона, метод оплодотворения яйцеклетки «в пробирке» с последующим переносом зародыша в матку.
Проявлением иммунологического конфликта матери и плода является гемолитическая болезнь плода. Она возникает, когда на эритроцитах плода имеется специфический антиген, полученный от отца и называемый резус-фактором, а у матери такой белок отсутствует (резус-отрицательная кровь). В результате у женщины могут начать вырабатываться антитела против эритроцитов плода, которые приводят к разрушению его эритроцитов. Поскольку в норме плод достаточно эффективно изолирован от иммунных клеток матери, такая реакция обычно развивается уже перед самыми родами или в момент родов, и плод не успевает пострадать. Но эти антитела будут представлять опасность для следующего резус-положительного плода.
Еще одним иммунологическим осложнением является тромбоцитопения — повреждение под действием материнских антител тромбоцитов плода. Обычно при этом снижены вес плода, содержание в крови лейкоцитов и лимфоцитов. Установлено, что в 3 из 4 случаев тромбоцитопения сопровождается наличием антител против отцовских HLA-антигенов плода.
Все описанные синдромы являются отражением гипериммунных состояний, то есть таких состояний, при которых система иммунитета работает слишком активно. Но в последние годы появились данные, что причиной патологии беременности может явиться и отсутствие иммунологического распознавания матерью плода. Было показано, что женщины, близкие с мужем по HLA-антигенам, например родственники, часто страдают привычным выкидышем. Исследования HLA-антигенов матери и плода при невынашивании беременности показали, что совпадающие с матерью по HLA-антигенам II класса плоды отторгаются чаще всего. Оказалось, что развитие «терпимости» иммунной системы матери к плоду при беременности является разновидностью активного иммунного ответа, предполагающего на начальном этапе распознавание и активную переработку чужеродных антигенов. Трофобласт, распознанный организмом матери, обусловливает не реакцию отторжения, а реакцию наибольшего иммунологического благоприятствования.
Диагностика иммунологического бесплодия должна быть комплексной, причем к специалистам — андрологу и гинекологу — должны обратиться обязательно оба супруга.
Мужчинам. Первым и обязательным этапом обследования является комплексное исследование спермы. Обнаружение АСАТ любым из лабораторных методов (MAR-тест, 1ВТ-тест, ИФА/ELISA И др.) позволяет установить существование аутоиммунных реакций против сперматозоидов. Если АСАТ покрыты более 50% подвижных сперматозоидов, ставится диагноз «мужское иммунное бесплодие». Поскольку нередко причиной развития антиспермального иммунитета являются уро-генитальные инфекции, обязательно надо обследоваться на хламидии, микоплазмы, герпес и другие возбудители. При этом нужно помнить, что выявляемость этих микроорганизмов у мужчин даже при использовании современных методов диагностики, таких как, полимеразная цепная реакция (метод обнаружения микроорганизмов по их специфическим ДНК и РНК), далеко не 100%.
Лечение мужского иммунного бесплодия базируется на данных об установленных причинах формирования данного состояния и может включать оперативные вмешательства, направленные на устранение непроходимости семявыносящего тракта и нарушений кровообращения, назначение различных гормональных и негормональных лекарственных препаратов, применение методов отмывки спермы для удаления антител с поверхности сперматозоидов с сохранением их функции. Нужно быть готовым к тому, что лечение может быть длительным. При отсутствии эффекта лечения в течение года может быть рекомендовано ЭКО и ПЭ с применением инъекции сперматозоидов непосредственно внутрь яйцеклетки (ИКСИ).
Женщинам. К развитию иммунологических нарушений часто приводят хронические воспалительные заболевания и генитальные инфекции, нередко у женщины обнаруживается эндометриоз (разрастание эндометрия — клеток внутреннего слоя матки в нетипичных местах).
Для обнаружения АСАТ у женщин применяются посткоитальный тест (ПКТ), тест взаимодействия сперматозоидов с ЦС «на стекле» (проба Курцрока-Мюллера) и непосредственное определение АСАТ. Привычный выкидыш, определяемый как две и более клинически обнаруженных потерь беременности на сроке до 20 недель, требует кариотипирования — определения числа и целостности хромосом в клетках трофобраста: в основе 60-70% ранних самопроизвольных выкидышей лежит изгнание генетически неполноценного эмбриона; полезно также определение динамики бета-ХГЧ и прогестерона.
При обследовании пациенток с невынашиванием беременности в обязательном порядке проводят исследование крови на аутоантитела.
Обычно проводится определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы. Важное диагностическое значение для распознавания иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA-антигенам II класса. Желательно проведение определения HLA-DR и -DQ антигенов.
Методы лечебных воздействий при иммунологических нарушениях репродуктивной функции у женщин зависят от характера нарушений, степени нарушений и общего состояния пациентки. Обычно лечение включает три этапа:
- общая иммунокоррекция и лечение сопутствующих заболеваний;
- подготовка к беременности;
- лечение во время беременности.
Обнаружение АСАТ в цервикальной слизи требует регулярного применения презервативов для исключения попадания спермы в половые пути и уточнения причин иммунных реакций против сперматозоидов: АСАТ у мужа, инфекции, гормональные нарушения и др. Лечение включает меры специфического и неспецифического характера, в качестве дополнительного способа лечения может быть рекомендована внутриматочная инсеминация спермой мужа. При обнаружении значимых количеств АСАТ в сыворотке крови лечение может потребовать продолжительно периода. Инсеминации и ЭКО до нормализации количества АСАТ в крови не рекомендуются.
Общая иммунокоррекция и лечение сопутствующих заболеваний направлено на устранение иммунодефицитного состояния, выявленного при обследовании пациентки, лечение воспалительных заболеваний половых органов и генитальных инфекций, устранение дисбактериоза кишечника и влагалища, проведение общеукрепляющего лечения и психологической реабилитации. При этом нужно иметь в виду, что в настоящее время, несмотря на довольно значительное количество препаратов, обладающих иммуномодулирующими свойствами, их применение при лечении беременных резко ограничено. По-прежнему активно применяется иммуноцитотерапия — введение женщине лимфоцитов мужа или донора. Метод может успешно применяться как при избыточных реакциях иммунной системы матери против плода, так и при совпадении генотипа супругов по HLA.
Наиболее успешным лечение невынашивания беременности бывает тогда, когда иммунологическая подготовка к беременности начинается как минимум за месяц до прекращения предохранения. Конкретные лечебные мероприятия определяет врач-гинеколог. Независимо от исходных нарушений, после наступления беременности большое значение имеет периодическое исследование показателей гемостаза и анализа крови на аутоантитела с проведением адекватной коррекции в случае обнаружения отклонений.
Собственный опыт и данные научной литературы свидетельствуют, что бесплодие и осложнения беременности, связанные с нарушением регулирующей функции иммунной системы, в настоящее время в большинстве случаев излечимы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
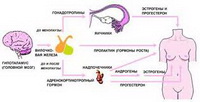
Одной из причин гормонального женского бесплодия является повышенный уровень пролактина в крови. Данный гормон вырабатывается гипофизом – структурой головного мозга. Пролактин влияет на лактацию, функциональную активность молочных желез.
Повышенный уровень гормона пролактин встречают у 20-40% женщин с бесплодием.
• первичная, возникающая вследствие патологии гипоталамуса и гипофиза
• вторичная, возникающая на фоне заболевания других органов
• идиопатическая или функциональная гиперпролактинемия
Клиническая картина на фоне лабораторных показателей уровня пролактина.
Основные клинические проявления гиперпролактинемии — нарушение менструального цикла и бесплодие в сочетании секрецией молока. В то же время клиническая симптоматика может быть разнообразной и определяться длительностью заболевания, степенью гиперпролактинемии, размерами опухоли гипофиза.
• При гиперпролактинемии неопухолевого генеза обычно отсутствует овуляция на фоне нерегулярного цикла с малым объемом менструальных выделений. Уровни пролактина не превышают 3000 мМЕ/л.
• При гиперпролактинемии и синдроме поликистозных яичников (СПКЯ) в клинической симптоматике может преобладать признаки повышенного содержания в крови мужских гормонов.
• При гиперпролактинемии и дефиците гормонов щитовидной железы отмечают слабость, сухость кожи, ломкость ногтей, увеличение массы тела в сочетании с секрецией молока и нерегулярным циклом.
• При гиперпролактинемии и регулярном ритме менструаций повышение концентрации пролактина не является фактором, обуславливающим нарушение репродуктивной функции. Бесплодие у таких больных вызвано гинекологическими заболеваниями, а секреция пролактина имеет симптоматический (вторичный) характер и нормализуется самостоятельно после лечения основного заболевания.
Лечение преследует следующие цели: восстановление функции яичников и наступление беременности.
Методы лечения:
Показания для хирургического лечения:
При макроаденоме (доброкачественной опухоли больших размеров)
• сдавление зрительного перекрёста опухолью – выражается в появлении в поле зрения характерных дефектов.
• кровоизлияние в опухоль.
• ликворея — выход цереброспинальной жидкости из черепной коробки.
• прорастание опухоли во внутричерепные кровеносные сплетения.
При микроаденоме (доброкачественной опухоли малых размеров)
• чёткие границы опухоли (по данным КТ, МРТ).
• отказ пациентки от медикаментозного лечения.
• аденомы, рефрактерные к высоким дозам агонистов допамина.
• непереносимость антагонистов допамина.
Эффективность хирургического лечения при макроаденомах – 40%, при микроаденомах — 70-80%. Рецидив наступает в 50% случаев через несколько лет.
Лучевое лечение проводят при неполном удалении опухоли во время операции, противопоказаниях и отказе от оперативного лечения, неэффективности и непереносимости медикаментозной терапии.
• как первичный метод лечения гиперпролактинемии
• в качестве предоперационной подготовки
• при подозрении на рост опухоли после хирургического или лучевого лечения
1. Лечение препаратами бромокриптина. Дозу бромокриптина подбирают индивидуально. Начинают приём с 0,625 мг (1/4 таблетки), чтобы уменьшить побочные явления в виде гипотонии. Постепенно увеличивают дозировку до 2,5-5 мг (при функциональной гиперпролактиемии), при микроаденоме суточная доза 2-7,5 мг, при макроаденоме — 10-12,5 мг. Суточную дозу вводят в несколько приёмов.
«Абергин» (бромокриптин в виде мезилата) назначают по 4-16 мг в сутки в несколько приёмов. Побочные действия выражены меньше, чем при приёме бромокриптина.
У части больных отмечают резистентность к бромокриптину.
2. Лечение препаратом хинаголида. Хинаголид эффективен у 60% больных, не чувствительных к бромокриптину. Побочные действия менее выражены.
Дозу также подбирают индивидуально. Начинают с 0,025 мг 1 раз в сутки в течение 3 дней, затем по 0,05 мг 3 дня, затем по 0,075 мг (при функциональной гиперпролактинемии), при необходимости дозу увеличивают постепенно с интервалом в 7 дней до 0,15-0,3 мг (при пролактиномах).
3. Лечение препаратом каберголина. Каберголин в 2 раза эффективнее бромокриптина, имеет более длительное действие. Побочные эффекты выражены меньше.
Начальная доза составляет 0,5 мг (1 таблетка) в неделю в 2 приёма (1/2 таблетки 2 раза в неделю), в 8 ч вечера во время еды. Принимают 4 недели с последующим контролем уровня пролактина, при необходимости — увеличение дозы на 0,5 мг с интервалом в 4 недели. При Назначении дозы 1 мг/неделю и выше принимают чаще двух раз в неделю.
Оптимальные сроки медикаментозной терапии составляют:
• 6 месяцев при функциональной гиперпролактинемии.
• не менее 12 месяцев — при микрооаденомах,
• не менее 8- 24 месяцев — при макроаденомах.
Контроль уровня пролактина на фоне лечения осуществляют ежемесячно. Решение вопроса о возможности наступления беременности целесообразно при уменьшении размеров макроаденомы при повторном МРТ. Восстановление овуляции и месячного цикла без дополнительной гормональной терапии является признаком благополучного лечения бесплодия. Частота восстановления репродуктивной функции при гиперпролактинемии составляет 44-85%.
При наступлении беременности необходима отмена препарата. У большинства больных беременность протекает благополучно. Гиперпролактинемия не влияет на выбор метода родоразрешения. Лактация не усиливает степень гиперпролактинемии, показаниями для подавления лактации являются неврологические и зрительные нарушения и рост опухоли во время беременности. Для подавления лактации назначают медикаментозное лечение в течение 6-12 месяцев после родов.
Нормализацию менструальной и репродуктивной функции после родов отмечают у 20-48% больных. Последующие беременности не оказывают отрицательного влияния на течение заболевания.

После беременности и родов проводят диспансерное наблюдение. Профилактические курсы медикаментозной терапии показаны пациенткам с гиперпролактинемией с целью уменьшения роста опухоли. Длительность терапии — от 6 месяцев до нескольких лет.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
 состав питания включают добавки, но их количество не значительно.
состав питания включают добавки, но их количество не значительно.