Болезни, вызывающие бесплодие – это, прежде всего нарушения нормальной работы репродуктивной системы.
В случае, если каких-либо патологических изменений в организме не выявлено, и точную причину установить невозможно – то речь идет об идиопатическом бесплодии.
1) Эндокринные заболевания
При эндокринном бесплодии происходит нарушение гормональных механизмов, регулирующих менструальный цикл. Оно может иметь различные формы, однако существует один признак – отсутствие овуляции (созревание яйцеклетки и её выход в брюшную полость).
Часто причиной бесплодия являются заболевания щитовидной железы. Гиперфункция (когда повышается продукция гормонов щитовидной железы), так же, как и гипофункция (пониженная выработка гормонов щитовидной железы) влияют на способность забеременеть, т.к. это ведёт к подавлению функции яичников.
К эндокринным заболеваниям, которые приводят к бесплодию относятся:
- инсулинозависимый сахарный диабет;
- гиперкортицизм;
- опухоли гипоталамо-гипофизарной части головного мозга;
- последствия травм головного мозга;
- гиперпролактинемия;
- гиперандрогения (из-за нарушенной работы яичников или надпочечников);
- поликистоз яичников;
- диффузный токсический зоб;
- ожирение.

К ним относятся воспалительные заболевания матки (метрит, эндометрит), придатков матки (сальпингит, сальпингоофорит, гидросальпинкс), шейки матки (цервицит, эндоцерцивит), инфекции, передающиеся половым путем (хламидиоз, трихомониаз, гонорея, сифилис).
Все эти заболевания нарушают проходимость маточных труб, изменяют структуру эндометрия и в последствии приводят к бесплодию.
При непроходимости маточных труб сперматозоиды не могут оплодотворить яйцеклетку из-за препятствия на их пути. А на воспалённой слизистой невозможна имплантация эмбриона.
Кроме того, к бесплодию могут приводить опухолевые процессы в половых органах (миомы, кисты и кистомы яичников, полипы эндометрия).
Отдельно нужно отметить эндометриоз матки и яичников. Это заболевание, при котором ткань, подобная внутренней слизистой оболочке матки – эндометрию, обнаруживается в других органах и тканях: яичниках, маточных трубах, в шейке матки, во влагалище.
Процент наступления беременности после ЭКО у пациенток «ВитроКлиник» с диагнозом «Эндометриоз» — 47,9 %.
5) Осложнения после хирургических абортов
Инструментальные внутриматочные вмешательства могут вызвать стеноз (сужение) цервикального канала шейки матки, повредить внутренний слой матки (эндометрий). Он рубцуется, и это не позволяет оплодотворенной яйцеклетке нормально прикрепиться. И как следствие – отсутствие беременности или выкидыши на различных сроках.

- однорогая или двурогая матка;
- седловидная матка;
- перегородка во влагалище;
- аномалии развития маточных труб;
- недоразвитие яичников.
8) Избыточный (ожирение) или недостаточный вес
9) Наркотическая, алкогольная зависимость и табакокурение
Курение, злоупотребление алкоголем, приём наркотиков приводят к хронической интоксикации всего организма, что не может негативно не сказаться на работе всей репродуктивной системы.
Если вы хотите забеременеть, но у Вас не получается уже год или более, и имеется какое-либо заболевание или нарушение в работе репродуктивной системы, обратитесь к врачу репродуктологу – специалисту, занимающемуся проблемой бесплодия.
источник
Какие болезни вызывают бесплодие? Список их не так мал, как кажется на первый взгляд. Могут ли инфекции спровоцировать бесплодие? Да, причем страдают от этого как женщины, так и мужчины.
По данным статистики, в 55-60% случаев к бесплодию приводят хронические воспалительные заболевания половых органов, обусловленные инфекцией, гормональными нарушениями, абортами и другими этиологическими факторами. Среди многочисленных факторов, способных приводить к проблемам с зачатием, целых 50% приходится на долю инфекций, передающихся половым путем (ИППП).
Бактериальная инфекция, чаще всего протекающая хронически. У женщин вызывает воспаление и спаечные процессы в органах малого таза, приводит к непроходимости маточных труб и внематочной беременности. У мужчин микоплазмы вызывают воспаление яичек и их придатков, приводя к нарушению сперматогенеза.
Урогенитальная инфекция, при отсутствии лечения вызывающая хроническое воспаление органов мочеполовой системы и ухудшение репродуктивных функций. В 40-65% случаев в организме женщин, страдающих бесплодием или патологией беременности, находят Ureaplasma urealyticum. Следует иметь в виду, что уреаплазмы составляют часть условно-патогенной микрофлоры организма и могут активизироваться при ослаблении иммунитета.
Передаваясь половым путем, хламидийная инфекция в 50% случаев оказывается причиной бесплодия, как мужского, так и женского. Попадая в организм, хламидии поражают всю репродуктивную систему, вызывая хронический аднексит, эндоцервицит у женщин, орхит и хронический простатит – у мужчин.
Половая инфекция, возбудителем которой являются простейшие. У женщин проявляется острыми воспалительными явлениями во влагалище и шейке матки. Нарушая химический состав шеечной слизи, трихомонады при отсутствии адекватного лечения становятся причиной бесплодия.
Распространенное венерическое заболевание, провоцирующее бесплодие. Сопровождается симптомами воспаления мочеполовых путей у мужчин. У женщин инфекция протекает, как правило, бессимптомно, однако при переходе в хроническую форму гонококки вызывают воспаление всех органов малого таза, приводя к образованию спаек и заращению маточных труб.
Одна из самых опасных венерических болезней. Нелеченный или плохо пролеченный сифилис вызывает грозные осложнения, приводя к тяжелым, необратимым изменениям в репродуктивных органах и, в конечном итоге, к бесплодию.
Инфекция, вызываемая дрожжевыми грибками рода Candida. Являясь условно-патогенными микроорганизмами, грибки могут проявлять свои патогенные свойства при ослаблении иммунной реактивности. Хронический воспалительный процесс в маточных трубах и влагалище, провоцируемый кандидами, может значительно затруднять оплодотворение у женщин.
- Генитальный герпес
Прогрессирующая герпетическая инфекция, поражая слизистую влагалища и шейки матки, способна приводить не только к бесплодию, но и злокачественной гиперплазии тканей.
- Цитомегаловирусная инфекция
У мужчин цитомегаловирус может вызывать хроническое воспаление яичек и предстательной железы, у женщин – эндометриты, эндоцервициты, сальпингооофориты, кольпиты, что делает оплодотворение невозможным. Кроме того, в 70% случаев цитомегаловирусная инфекция сопровождается выкидышами, преждевременными родами.
- Папилломавирусная инфекция (ВПЧ)
Вирус папилломы человека, хотя и редко становится непосредственной причиной развития бесплодия, может представлять угрозу вынашивания плода и из-за разрастания кондилом представлять опасность для самой беременной во время родов.
Половые инфекции способны наносить серьезный урон репродуктивному здоровью и приводить к наступлению стойкого бесплодия. Однако применение адекватных лечебных мер и своевременное начало терапии дают высокие шансы на успешное зачатие.
Своевременное обращение к компетентному врачу-репродуктологу – залог сохранения здоровья и здоровья ваших будущих детей.
источник
На сегодняшний день бесплодием страдает очень много людей во всем мире. Согласно медицинской статистике считается, что примерно 14% супружеских пар имеют проблемы с зачатием детей. Каждый год число пар, которые являются бесплодными, возрастает на два миллиона.
В медицинской практике выделяют четыре разных формы бесплодия. Это мужское бесплодие, женское бесплодие, сочетанное бесплодие, «необъяснимое» бесплодие. Чтоб определить, какая именно форма бесплодия имеет место у конкретной пары, проводится ряд специальных анализов.
Если оценивать причины бесплодия, то следует выделять такие виды данного состояния: маточное, эндокринное, гормональное, иммунологическое, психологическое, перитонеальное бесплодие.
Бесплодие у женщин также выделяют первичное и вторичное. О первичном бесплодии можно говорить в том случае, если женщина не была беременна ни одного раза в жизни. Вторичное бесплодие диагностируется в том случае, если раньше беременность наступала, но после этого следующее зачатие не происходит на протяжении одного года.
Если речь идет о сочетанной форме бесплодия, то в данном случае присутствует и женский, и мужской фактор. Такая форма бесплодия диагностируется примерно в четверти всех случаев подобного состояния. В некоторых случаях бесплодие проявляется у пары, в которой партнеры несовместимы. Иногда после осуществления тщательного обследования мужчины и женщины никаких видимых причин бесплодия не обнаруживается. В таком случае имеет место необъяснимое бесплодие (так называемое бесплодие неясного генеза).
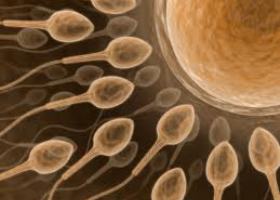
Очень часто зачатие у женщины невозможно ввиду нарушения созревания яйцеклетки. Как правило, подобное состояние провоцирует гормональный дисбаланс, который у женщин происходит намного чаще, чем у мужчин. Нарушения гормонального характера негативно влияют и на процесс созревания яйцеклетки, и провоцирует нарушения овуляции, а также функции желтого тела. Как правило, проблемы в функционировании яичников происходит как следствие нарушений в щитовидной железе, гипофизе, надпочечниках. В случае если именно эндокринные нарушения являются причиной бесплодия, то в процессе терапии врач назначает средства, которые восстанавливают гормональный баланс и стимулируют созревание яйцеклетки.
Еще одна причина бесплодия у женщин — синдром поликистозных яичников. Часто у женщин бесплодие вызывает появление в яичниках большого числа маленьких кист. Эти кисты представляют собой пузырьки, в которых собирается жидкость. Как правило, этот недуг развивается на фоне высокого содержания в крови мужских гормонов. В данном случае бесплодие у женщин, как правило, проявляется как следствие нарушений созревания яйцеклеток. В качестве лечения этого заболевания применяется стимуляция овуляции с использованием ФСГ.
Среди причин невозможности зачатия у женщин часто диагностируется также трубное бесплодие. В нормальном состоянии сперматозоиды продвигаются по маточным трубам и в итоге попадают к яйцеклетке. По трубам движутся в матку оплодотворенные яйцеклетки. Если происходит склейка маточных труб, либо они закупориваются иным образом, то процесс движения яйцеклеток может затрудняться либо они вообще не смогут двигаться. Непроходимость маточных труб иногда провоцирует воспалительный процесс или эндометриоз, то есть разрастание эндометрия за пределы матки. На сегодняшний день существует много методов, позволяющих определить проходимость маточных труб. При подобной патологии зачатие можно произвести с помощью метода ЭКО.
Нередко беременность у женщины не наступает непосредственно по причине эндометриоза, то есть разрастания за пределами матки ее слизистого слоя. До сегодняшнего дня неизвестно, по какой причине возникает этот недуг. Если очаги эндометриоза располагаются в маточных трубах, то вследствие проявления рубцов трубы теряют свои функции. Если у женщины диагностирован эндометриоз, то такой диагноз в некоторых случаях является показанием к проведению ЭКО.
Иногда бесплодие у женщины является следствием изменения матки и шейки матки. Такие изменения могут проявиться как последствие операции. Также беременность может не наступать из-за иммунных отклонений шейки матки. Для преодоления подобной проблемы используется искусственная инсеминация.

Иногда бесплодие у женщин возникает как следствие генетических причин. Однако женское бесплодие проявляется по генетическим причинам намного реже, чем бесплодие у мужчин.
Под мужским бесплодием принято понимать такое состояние мужского организма, при котором зачатие ребенка невозможно. Различают три разных вида мужского бесплодия: секреторное, обтурационное, иммунологическое. О бесплодии у мужчин речь идет тогда, если у женщины проблемы отсутствуют, а у мужчины имеют место нарушения оплодотворяющей способности спермы, или есть патология сексуальной функции либо функции семяизвержения.
Если у мужчины диагностируется секреторная форма бесплодия, то проблема состоит в том, что вследствие разных причин яички неспособны вырабатывать подвижные здоровые сперматозоиды, концентрация которых будет достаточной для того, чтобы оплодотворить яйцеклетку. Подобная патология возникает у мужчины из-за нарушений гормонального характера, перекрута яичка, генетических причин, водянки яичка. Также подобное явление могут спровоцировать хронические недуги, болезни половых органов и др. Кроме того, среди факторов, которые могут стать причиной данного вида бесплодия у мужчин, определяют авитаминоз, белковую недостаточность пищи, травмы яичек, некоторые профессиональные факторы.
При обтурационной форме мужского бесплодия в мужском организме присутствует препятствие, не позволяющее свободно попадать сперматозоиду из яичек в мочеиспускательный канал. В качестве такого препятствия могут выступать спайки после инфекции либо воспаления, послеоперационные рубцы, отсутствие или сужение участка семявыносящего тракта, наличие опухоли или кисты половых органов или тех органов, которые расположены рядом.
Если имеет место иммунологическая форма мужского бесплодия, то в данном случае ее развитию, как правило, предшествует травма яичка. В мужском организме происходит выработка антител к ткани яичек. После травмы ткань яичек и иммунная система человека соприкасаются, вследствие чего происходит восприятие яичек иммунитетом как чужеродных тел.
В процессе диагностики мужского бесплодия врач проводит общий осмотр и опрос пациента. После этого с помощью лабораторных анализов оценивается уровень гормонов в крови, проводится спермограмма (то есть анализ эякулята). Также в процессе диагностики мужчине назначается УЗИ половых органов, а в некоторых случаях назначается проведение МАР-теста.
Спермограмма позволяет определить следующие нарушения: низкую концентрацию сперматозоидов, отсутствие сперматозоидов в эякуляте, низкую подвижность сперматозоидов либо полное отсутствие подвижных сперматозоидов, уменьшение нормальных форм сперматозоидов.

Иногда «неясное» бесплодие возникает как следствие иммунологической либо биологической несовместимости мужчины и женщины. Подобную ситуацию подтверждает следующее развитие событий: на протяжении продолжительного периода времени у супругов не наступает беременность. Однако как только они начинают жить в новых семьях, зачатие происходит очень быстро. Сегодня современная медицина предлагает проведение разных проб для определения подобной несовместимости. Чаще всего используется так называемый «Посткоитальный тест» и проба Курцрока-Миллера.
Несовместимость партнеров преодолевается с помощью внутриматочной инсеминации, которую проводят после того, как была произведена проверка проходимости маточных труб.
Бесплодие диагностируется у женщины или мужчины в том случае, если беременность отсутствует на протяжении одного года постоянной половой жизни без использования средств контрацепции. Такой срок был определен, руководствуясь следующей статистикой: примерно тридцать процентов женщин беременеют в первые три месяца регулярной половой жизни. Еще шестьдесят процентов супружеских пар узнают о беременности на протяжении шести-семи месяцев, а у десяти процентов женщин зачатие наступает в течение одного года. Следовательно, один год – достаточный срок для оценки фертильности супругов. На сегодняшний день большинство случаев бесплодия можно успешно лечить с помощью современных методов репродуктивной медицины.
Чтобы оценить фертильность супружеской пары, врач проводит осмотр и детально изучает историю болезни, а также особенности половых отношений партнеров.
Мужчинам в обязательном порядке необходимо сдать анализ спермы, позволяющий оценить подвижность и количество сперматозоидов.
В процессе обследования женщины обязательно определяется наличие у нее овуляции. Для этого проводится УЗИ яичников, специальный анализ крови на гормоны. При наличии у женщины нормальной овуляции ей назначается проведение гистеросальпингограммы – рентгеновского исследования фаллопиевых труб и матки. Кроме того, назначаются и другие обследования (УЗИ, гистеросонография, лапраскопия), которые позволяют выявить наличие других патологий.
Кроме того, при необходимости проводятся исследования, которые направлены на оценку взаимодействия сперматозоидов и яйцеклетки. Также производится определение выработки антител к сперматозоидам, ведь иногда иммунная система атакует сперматозоиды, воспринимая их как враждебную субстанцию.
После того, как были произведены все нужные исследования, и специалист имеет ясную картину причин бесплодия у женщины или мужчины, лечение бесплодия проводится с учетом всех индивидуальных особенностей каждого отдельного случая. Врач назначает проведение либо консервативной терапии (гормональной, противовоспалительной), либо требуется хирургическое вмешательство. Так, при гормональных нарушениях применяются соответствующие гормональные средства. Если у женщины нарушена овуляция, то целесообразна ее стимуляция. Нарушение проходимости труб требует хирургического лечения.
Если оба эти метода оказались неэффективными, и зачатие так и не наступило, супружеской паре предлагается лечение методами вспомогательных репродуктивных технологий.
Наиболее простым и часто применяемым методом лечения бесплодия является запланированное сношение. В данном случае речь идет исключительно о легких формах бесплодия. Так, если у женщины нормальная проходимость фаллопиевых труб, состояние ее эндометрия и спермы мужчины также в норме, то данный метод может быть эффективным. Важно точно определить день овуляции, и после него сделать попытку зачатия.
Но наличие трубного бесплодия требует применения искусственных методов лечения. Применение внутриматочной инсеминации целесообразно, если эффекта от запланированного сношения не наблюдается, или имеют место проблемы с шеечной слизью.
Метод экстракорпорального оплодотворения основывается на том, что яйцеклетку оплодотворяют в условиях лаборатории, после чего полученный эмбрион подсаживают в матку женщины. Такое лечение бесплодия применяется при эндометриозе, трубном бесплодии, патологиях шейки матки.
При лечении бесплодия у мужчин важно устранить причины бесплодия, проводя соответствующее лечение. Может понадобиться противовоспалительная терапия при воспалениях в половых органах, хирургическое вмешательство при водянке яичка и варикоцеле. Если имеет место обтурационная форма бесплодия, то проводится определение уровня выраженности непроходимости и последующая хирургическая операция. Если нарушен гормональный фон, мужчине назначаются препараты, которые его корректируют. Мужчинам с иммунологической формой бесплодия показана комплексная терапия, включающая плазмоферез и прием андрогенных и ферментсодержащих средств.

Мужчина должен осознать, что терапия подобного состояния является длительным процессом, который предполагает выполнение всех рекомендаций врача.
источник
На сегодняшний день бесплодием страдает очень много людей во всем мире. Согласно медицинской статистике считается, что примерно 14% супружеских пар имеют проблемы с зачатием детей. Каждый год число пар, которые являются бесплодными, возрастает на два миллиона.
В медицинской практике выделяют четыре разных формы бесплодия. Это мужское бесплодие. женское бесплодие. сочетанное бесплодие. «необъяснимое» бесплодие. Чтоб определить, какая именно форма бесплодия имеет место у конкретной пары, проводится ряд специальных анализов.
Если оценивать причины бесплодия, то следует выделять такие виды данного состояния: маточное. эндокринное. гормональное. иммунологическое. психологическое. перитонеальное бесплодие.
Бесплодие у женщин также выделяют первичное и вторичное. О первичном бесплодии можно говорить в том случае, если женщина не была беременна ни одного раза в жизни. Вторичное бесплодие диагностируется в том случае, если раньше беременность наступала, но после этого следующее зачатие не происходит на протяжении одного года.
Если речь идет о сочетанной форме бесплодия, то в данном случае присутствует и женский, и мужской фактор. Такая форма бесплодия диагностируется примерно в четверти всех случаев подобного состояния. В некоторых случаях бесплодие проявляется у пары, в которой партнеры несовместимы. Иногда после осуществления тщательного обследования мужчины и женщины никаких видимых причин бесплодия не обнаруживается. В таком случае имеет место необъяснимое бесплодие (так называемое бесплодие неясного генеза).
Бесплодие диагностируется у женщины или мужчины в том случае, если беременность отсутствует на протяжении одного года постоянной половой жизни без использования средств контрацепции. Такой срок был определен, руководствуясь следующей статистикой: примерно тридцать процентов женщин беременеют в первые три месяца регулярной половой жизни. Еще шестьдесят процентов супружеских пар узнают о беременности на протяжении шести-семи месяцев, а у десяти процентов женщин зачатие наступает в течение одного года. Следовательно, один год – достаточный срок для оценки фертильности супругов. На сегодняшний день большинство случаев бесплодия можно успешно лечить с помощью современных методов репродуктивной медицины.
Чтобы оценить фертильность супружеской пары, врач проводит осмотр и детально изучает историю болезни, а также особенности половых отношений партнеров.
Мужчинам в обязательном порядке необходимо сдать анализ спермы, позволяющий оценить подвижность и количество сперматозоидов.
В процессе обследования женщины обязательно определяется наличие у нее овуляции. Для этого проводится УЗИ яичников, специальный анализ крови на гормоны. При наличии у женщины нормальной овуляции ей назначается проведение гистеросальпингограммы – рентгеновского исследования фаллопиевых труб и матки. Кроме того, назначаются и другие обследования (УЗИ. гистеросонография. лапраскопия ), которые позволяют выявить наличие других патологий.
Кроме того, при необходимости проводятся исследования, которые направлены на оценку взаимодействия сперматозоидов и яйцеклетки. Также производится определение выработки антител к сперматозоидам, ведь иногда иммунная система атакует сперматозоиды, воспринимая их как враждебную субстанцию.
Бесплодие у женщин – это неспособность женщины зачать ребенка вследствие разного рода нарушений в репродуктивной системе ее организма. Так, очень часто причиной бесплодия у женщины становится киста яичника . патология маточных труб, нарушение взаимодействия в шейке матки слизи со сперматозоидами.
Очень часто зачатие у женщины невозможно ввиду нарушения созревания яйцеклетки. Как правило, подобное состояние провоцирует гормональный дисбаланс, который у женщин происходит намного чаще, чем у мужчин. Нарушения гормонального характера негативно влияют и на процесс созревания яйцеклетки, и провоцирует нарушения овуляции, а также функции желтого тела. Как правило, проблемы в функционировании яичников происходит как следствие нарушений в щитовидной железе. гипофизе. надпочечниках. В случае если именно эндокринные нарушения являются причиной бесплодия, то в процессе терапии врач назначает средства, которые восстанавливают гормональный баланс и стимулируют созревание яйцеклетки.
Еще одна причина бесплодия у женщин — синдром поликистозных яичников . Часто у женщин бесплодие вызывает появление в яичниках большого числа маленьких кист. Эти кисты представляют собой пузырьки, в которых собирается жидкость. Как правило, этот недуг развивается на фоне высокого содержания в крови мужских гормонов. В данном случае бесплодие у женщин, как правило, проявляется как следствие нарушений созревания яйцеклеток. В качестве лечения этого заболевания применяется стимуляция овуляции с использованием ФСГ.
Среди причин невозможности зачатия у женщин часто диагностируется также трубное бесплодие. В нормальном состоянии сперматозоиды продвигаются по маточным трубам и в итоге попадают к яйцеклетке. По трубам движутся в матку оплодотворенные яйцеклетки. Если происходит склейка маточных труб, либо они закупориваются иным образом, то процесс движения яйцеклеток может затрудняться либо они вообще не смогут двигаться. Непроходимость маточных труб иногда провоцирует воспалительный процесс или эндометриоз. то есть разрастание эндометрия за пределы матки. На сегодняшний день существует много методов, позволяющих определить проходимость маточных труб. При подобной патологии зачатие можно произвести с помощью метода ЭКО.
Нередко беременность у женщины не наступает непосредственно по причине эндометриоза, то есть разрастания за пределами матки ее слизистого слоя. До сегодняшнего дня неизвестно, по какой причине возникает этот недуг. Если очаги эндометриоза располагаются в маточных трубах, то вследствие проявления рубцов трубы теряют свои функции. Если у женщины диагностирован эндометриоз, то такой диагноз в некоторых случаях является показанием к проведению ЭКО.
Иногда бесплодие у женщины является следствием изменения матки и шейки матки. Такие изменения могут проявиться как последствие операции. Также беременность может не наступать из-за иммунных отклонений шейки матки. Для преодоления подобной проблемы используется искусственная инсеминация.
Кроме того, женское бесплодие может стать следствием развития миомы матки. ряда пороков развития труб. матки либо яичников. наличия нарушений иммунной системы организма. В последнем случае речь идет о так называемой биологической несовместимости. вследствие которой иммунная система женщины считает яйцеклетку или сперматозоиды чужеродным телом, и, соответственно, уничтожает их.
Иногда бесплодие у женщин возникает как следствие генетических причин. Однако женское бесплодие проявляется по генетическим причинам намного реже, чем бесплодие у мужчин.
Под мужским бесплодием принято понимать такое состояние мужского организма, при котором зачатие ребенка невозможно. Различают три разных вида мужского бесплодия: секреторное. обтурационное. иммунологическое. О бесплодии у мужчин речь идет тогда, если у женщины проблемы отсутствуют, а у мужчины имеют место нарушения оплодотворяющей способности спермы, или есть патология сексуальной функции либо функции семяизвержения.
Если у мужчины диагностируется секреторная форма бесплодия, то проблема состоит в том, что вследствие разных причин яички неспособны вырабатывать подвижные здоровые сперматозоиды, концентрация которых будет достаточной для того, чтобы оплодотворить яйцеклетку. Подобная патология возникает у мужчины из-за нарушений гормонального характера. перекрута яичка. генетических причин. водянки яичка. Также подобное явление могут спровоцировать хронические недуги, болезни половых органов и др. Кроме того, среди факторов, которые могут стать причиной данного вида бесплодия у мужчин, определяют авитаминоз. белковую недостаточность пищи, травмы яичек, некоторые профессиональные факторы.
При обтурационной форме мужского бесплодия в мужском организме присутствует препятствие, не позволяющее свободно попадать сперматозоиду из яичек в мочеиспускательный канал. В качестве такого препятствия могут выступать спайки после инфекции либо воспаления, послеоперационные рубцы, отсутствие или сужение участка семявыносящего тракта, наличие опухоли или кисты половых органов или тех органов, которые расположены рядом.
Если имеет место иммунологическая форма мужского бесплодия, то в данном случае ее развитию, как правило, предшествует травма яичка. В мужском организме происходит выработка антител к ткани яичек. После травмы ткань яичек и иммунная система человека соприкасаются, вследствие чего происходит восприятие яичек иммунитетом как чужеродных тел.
В процессе диагностики мужского бесплодия врач проводит общий осмотр и опрос пациента. После этого с помощью лабораторных анализов оценивается уровень гормонов в крови, проводится спермограмма (то есть анализ эякулята). Также в процессе диагностики мужчине назначается УЗИ половых органов, а в некоторых случаях назначается проведение МАР-теста.
Спермограмма позволяет определить следующие нарушения: низкую концентрацию сперматозоидов, отсутствие сперматозоидов в эякуляте, низкую подвижность сперматозоидов либо полное отсутствие подвижных сперматозоидов, уменьшение нормальных форм сперматозоидов.
Данный диагноз устанавливается в том случае, если после тщательного и разностороннего обследования партнеров — мужчины и женщины — у них не было обнаружено никаких патологий и причин для бесплодия. Ситуация, при которой оба партнера здоровы, однако зачатие не происходит, имеет место примерно у 5-7 % всех бесплодных пар. В данном случае следует отметить невозможность современной медицины выяснить все причины проблем в репродуктивной системе людей. Так, например, на сегодняшний день нет возможности определить наличия биохимических нарушений рецепторов оболочки яйцеклетки, что позже может быть установлено в процессе ЭКО. Иногда в таком случае возможно диагностирование мнимых причин бесплодия. Как следствие, лечение оказывается неэффективным.
Иногда «неясное» бесплодие возникает как следствие иммунологической либо биологической несовместимости мужчины и женщины. Подобную ситуацию подтверждает следующее развитие событий: на протяжении продолжительного периода времени у супругов не наступает беременность. Однако как только они начинают жить в новых семьях, зачатие происходит очень быстро. Сегодня современная медицина предлагает проведение разных проб для определения подобной несовместимости. Чаще всего используется так называемый «Посткоитальный тест» и проба Курцрока-Миллера.
Несовместимость партнеров преодолевается с помощью внутриматочной инсеминации, которую проводят после того, как была произведена проверка проходимости маточных труб.
После того, как были произведены все нужные исследования, и специалист имеет ясную картину причин бесплодия у женщины или мужчины, лечение бесплодия проводится с учетом всех индивидуальных особенностей каждого отдельного случая. Врач назначает проведение либо консервативной терапии (гормональной. противовоспалительной ), либо требуется хирургическое вмешательство. Так, при гормональных нарушениях применяются соответствующие гормональные средства. Если у женщины нарушена овуляция, то целесообразна ее стимуляция. Нарушение проходимости труб требует хирургического лечения.
Если оба эти метода оказались неэффективными, и зачатие так и не наступило, супружеской паре предлагается лечение методами вспомогательных репродуктивных технологий.
Наиболее простым и часто применяемым методом лечения бесплодия является запланированное сношение. В данном случае речь идет исключительно о легких формах бесплодия. Так, если у женщины нормальная проходимость фаллопиевых труб, состояние ее эндометрия и спермы мужчины также в норме, то данный метод может быть эффективным. Важно точно определить день овуляции, и после него сделать попытку зачатия.
Но наличие трубного бесплодия требует применения искусственных методов лечения. Применение внутриматочной инсеминации целесообразно, если эффекта от запланированного сношения не наблюдается, или имеют место проблемы с шеечной слизью.
Метод экстракорпорального оплодотворения основывается на том, что яйцеклетку оплодотворяют в условиях лаборатории, после чего полученный эмбрион подсаживают в матку женщины. Такое лечение бесплодия применяется при эндометриозе. трубном бесплодии. патологиях шейки матки .
При лечении бесплодия у мужчин важно устранить причины бесплодия, проводя соответствующее лечение. Может понадобиться противовоспалительная терапия при воспалениях в половых органах, хирургическое вмешательство при водянке яичка и варикоцеле. Если имеет место обтурационная форма бесплодия, то проводится определение уровня выраженности непроходимости и последующая хирургическая операция. Если нарушен гормональный фон, мужчине назначаются препараты, которые его корректируют. Мужчинам с иммунологической формой бесплодия показана комплексная терапия, включающая плазмоферез и прием андрогенных и ферментсодержащих средств.
Также лечение бесплодия у мужчин предполагает процесс стимуляции сперматогенеза (его не производят при иммунологической форме бесплодия). Для этого мужчине рекомендовано вести здоровый способ жизни, заниматься спортом, употреблять достаточное количество белковой пищи, принимать витамины и другие препараты, назначенные врачом. В процессе лечения мужского бесплодия важно регулярно, по крайней мере, один раз в три месяца, проводить контрольные спермограммы.
Мужчина должен осознать, что терапия подобного состояния является длительным процессом, который предполагает выполнение всех рекомендаций врача.
Лечение бесплодия – процесс длительный и трудоемкий, поэтому особое внимание следует уделить возможности предупредить проявление данного состояния. Еще в детстве родители должны заботиться о предупреждении воспалений половых органов у ребенка. Такие воспалительные процессы иногда проявляются на фоне разнообразных детских инфекций.
Очень важно вовремя лечить все воспаления внутренних половых органов у женщин. Они часто возникают как последствие абортов. родов, операций. При неправильном или несвоевременном лечении образование спаек может нарушить проходимость труб.
Женщины по возможности не должны допускать проведения абортов и венерических недугов, ведь это может в будущем стать причиной бесплодия.
В качестве профилактики бесплодия специалисты отмечают также своевременное зачатие и рождение ребенка. Ведь в подростковом возрасте женщина не готова становиться матерью, и рано начатая половая жизнь может негативно повлиять на функции женского организма.
Люди, которые подозревают невозможность зачатия, не должны откладывать визит к доктору. Ведь чем раньше начинается процесс лечения, тем более высоки шансы достигнуть успеха.
Кроме того, для сохранения фертильности специалисты настоятельно рекомендуют не курить, не злоупотреблять алкоголем, избегать работы с вредными химическими веществами. Не менее важно вести разборчивую половую жизнь и использовать презерватив во время случайного контакта.
Для представителей обеих полов важно поддерживать нормальный вес, чтобы не допустить возникновения гормонального дисбаланса.
Источник: http://medside.ru/besplodie
Гастрит – воспалительное, часто инфекционное заболевание слизистой оболочки желудка, возникающее по различным причинам – от неполноценного питания до нарушения деятельности ЦНС. В зависимости от длительности и основных проявлений выделяют две формы гастрита: острую и хроническую. Хроническая форма заболевания приводит к атрофии слизистой желудка, становится причиной развития язвенной болезни или злокачественной опухоли органа.
Гастрит желудка диагностируется у людей любого возраста, преимущественно у мужчин от 25 до 45 лет, имеющих вредные привычки, злоупотребляющих алкогольными напитками. Большинство современных специалистов полагают, что данное заболевание не передается по наследству. Диагностирование его у членов одной семьи связано с одинаковыми условиями их жизни, в первую очередь питанием.
Воспаление слизистой пищеварительного органа может на протяжении длительного времени не проявляться. У многих больных первые признаки гастрита возникают уже в первую неделю заболевания. Это, как правило, тяжесть в желудке, возникающая в момент употребления пищи либо спустя некоторые время, изжога, тошнота, иногда сопровождающаяся рвотой. Основной симптом гастрита – ноющая боль в эпигастральной области также может быть проявлением язвенной болезни. Дифференцирование этих патологий друг от друга под силу только специалисту.
Хроническая форма гастрита протекает без заметных проявлений либо проявления ее стерты. Это могут быть: отрыжка, неприятный запах изо рта, едва заметная боль в области желудка, на которую больные обычно не обращают внимания, чувство тяжести в животе. Нарушение пищеварения, частое расстройство стула, запоры также могут быть свидетельством воспалительного процесса слизистой желудка.
Диагностика заболевания включает следующие исследования:
В ходе диагностики гастрита специалисту необходимо установить основную причину возникновения патологии. От этого во многом будет зависеть дальнейшая терапия.
А теперь о том, как лечить гастрит. Острая форма заболевания поддается лечению гораздо легче, чем хроническая. Больному назначаются препараты, снижающие кислотность желудочного сока (Алтацид. Алмагель ), поскольку соляная кислота раздражает слизистую органа и способствует развитию и усилению воспалительного процесса. При диагностировании инфекционного гастрита, вызванного бактерией Helicobacter pylori, к приему показаны антибиотики. Конкретный препарат подбирается специалистом с учетом общего состояния здоровья пациента, наличия у него противопоказаний и т.п.
В качестве вспомогательной терапии при гастрите могут приниматься обезболивающие, противовоспалительные средства, препараты, действие которых направлено на устранение таких симптомов, как изжога, тошнота и тяжесть в желудке.
Гастрит – очень распространенное заболевание, при отсутствии лечения приводящее к серьезным последствиям. Установлено, что хронические воспаление слизистой желудка приводит к развитию язвенной болезни, а в некоторых случаях – к злокачественной опухоли органа. Поэтому самостоятельная терапия данного заболевания неприемлема. Лечение гастрита в домашних условиях может проводиться только после установления точного диагноза и с разрешения лечащего специалиста.
Народная медицина рекомендует лечить воспаление слизистой желудка лекарственными растениями (подорожник большой, облепиха, ромашка аптечная, шиповник и т.д.) и травяными сборами. Курс лечения облепиховым маслом при гастрите длится 1 месяц. Данное средство обладает противовоспалительным и ранозаживляющим действием. Принимается облепиховое масло по чайной ложке за полчаса до еды, 1 раз в день. По рекомендации специалиста курс лечения можно продлить до 2 месяцев.
Подбирая то или иное средство, также следует учитывать кислотность желудка. При повышенной кислотности полезно ежедневно утром до еды принимать несколько ложек картофельного сока, при пониженной кислотности следует ежедневно употреблять отвары из зверобоя, листьев черники, подорожника.
Неотъемлемой частью лечения воспалительных заболеваний желудка является диета. Меню при гастрите исключает: соленые, жареные блюда, копчености, жирное мясо, наваристые бульоны, кислые фрукты. Пища для больного готовится без добавления большого количества соли и специй, ему показано ежедневное употребление каш из различных круп, отварного мяса, нежирного бульона, вареной рыбы, киселя.
Диета при гастрите желудка составляется специалистом. Питание может различаться в зависимости от кислотности желудка. Пациентам с повышенной кислотностью рекомендуется употребление продуктов, снижающих выработку органом соляной кислоты. К таким продуктам можно отнести молочные супы, тушеные или приготовленные на пару овощи, натуральные соки из сладких фруктов. Лицам с пониженной кислотностью желудка рекомендуются к употреблению такие продукты, как рис, нежирное мясо, кисломолочные продукты.
Питание больного должно быть дробным, употреблять пищу ему необходимо маленькими порциями до 6 раз в день.
Существует огромное количество лекарственных препаратов, предназначенных для лечения гастрита. Большинство из них выпускается в форме таблеток и суспензий. К таблеткам от гастрита относятся:
Не следует самостоятельно назначать себе и своим близким прием тех или иных препаратов. Это может привести к нежелательным последствиям и осложнениям. То, как вылечить гастрит. знает специалист-гастроэнтеролог. Только он может точно диагностировать заболевание и назначить прием лекарственных средств.
Бесплодие у женщин (женская инфертильность) – это невозможность зачатия в течение года регулярных проникновений, жизнеспособных, активных сперматозоидов, естественным или искусственным путем, в детородные органы, женщины половозрелого возраста. Диагноз бесплодия ставится также, если беременность всегда заканчивается выкидышами. Бесплодный брак существует в 10-20% случаев.
Бесплодие у женщин не следует путать с не вынашиванием беременности, когда зрелый ооцит успешно оплодотворяется сперматозоидом, но беременность заканчивается, на стадии эмбриогенеза, выкидышем или абортом.
Женщина не считается бесплодной если у её партнера лабораторными методами обнаруживают нежизнеспособные, слабые сперматозоиды либо они вообще отсутствуют.
Проблема бесплодия. Проблема бесплодия в настоящее время гораздо серьёзнее, чем была раньше, несколько веков назад. Сексуальная революция несёт серьёзную ответственность, хотя бы из-за того, что она распространяет инфекционные заболевания. А молодые люди всё больше не хотят рождения детей, отсрочка беременности всё больше растёт. Если взять всех бесплодных пар за 100%, то у 33,3% бесплодным является мужчина, ещё у 33,3% бесплодным является женщина, а у оставшихся пар, бесплодными являются оба партнёра.
Причинами бесплодия может быть пороки в развития половой системы, нарушение функций половых органов, сильными интоксикациями и общими заболеваниями организма, а также психические и неврологические расстройства. Бесплодие не относится к группе самостоятельных болезней, оно всегда появляется в результате различных заболеваний организма. Основной причиной женского бесплодия является воспалительные заболевания.
Бесплодие может быть при нарушенных и нормальных месячных циклах. Естественный месячный цикл женщины, длится 21-35 дней, состоит из трех последовательных фаз.
1. Фолликулярная фаза — созревание яйцеклетки (не менее 7 и не более 22 дней)
2. Овуляторная фаза созревания и освобождения зрелого ооцита, наступление фертильного периода.
3. Лютеиновая — фаза желтого тела, катаболизма (от 13 до 15 дней).
Несколько дней до и после овуляции называется фертильный период (фаза) – это время наибольшей вероятности зачатия. До этого момента и после беременность наступить не может! Однако надо понимать, что у разных женщин эта фаза происходит в разный период месячных. Если цикл не разрешился беременностью, то организм, под действием эстрогенов готовится к следующему циклу.
первичной – беременность ни разу не наступала (врожденные гинекологические аномалии) или (осложнения на женских половых органах) до или после менархе (первый цикл);
вторичной, после первой успешной беременности, невозможность повторного оплодотворения, может быть абсолютной (неизлечимой) или относительной (излечимой).
В отдельных источниках, посвященных исследованиям физиологии и патофизиологии женской половой сферы, понятие дополняется следующими видами инфертильности.
Физиологическая. Нормой является бесплодие раннего возраста (до полового созревания), и постклимактерическое бесплодие (после менопаузы ).
Добровольная. Иначе называют осознанно выбранное бесплодие – использование (медикаментозных) препаратов или физических (спираль, другое) средств.
Временная. Может быть результатом длительного стресса, ослабления организма после или в период заболевания, некоторые авторы к временному бесплодию относят лактационную аменорею — торможение овуляции в ранний период регулярного грудного кормления.
Постоянная. Удаление женских половых органов, полное или частичное, является результатом хирургического вмешательства.
Важным признаком, указывающим на бесплодие у женщины, является невозможность забеременеть, в течение года и более, при наличии благоприятных условий для зачатия, а именно:
регулярные половые контакты;
половой партнер с хорошей спермограммой;
полный, длительный отказ от средств контрацепции;
возраст женщины от 20 до 45 лет.
Бесплодие не имеет патогномоничного (ведущего) признака, часто протекает бессимптомно, или имеет косвенные симптомы. Признаки бесплодия устанавливают при сборе анамнеза, осмотра, физикальных, лабораторных, инструментальных исследований.
Анамнез. Устанавливают явные симптомы, связанные с нарушением регулярных циклов: длительные, короткие, болезненные, обильные, с посторонними выделениями. Предположить бесплодие можно на основании, установления косвенных симптомов, характерных, инфекционным, неинфекционным и хирургическим заболеваниям.
индекс массы тела меньше или больше 20-26;
состояние кожи и производных с признаками эндокринных нарушений;
неудовлетворительная степень развития, молочных желез;
признаки болезненности, уплотнений в проекции органов малого таза женщины, при бимануальной гинекологической пальпации;
признаки гинекологических заболеваний выявляемые, при осмотре шейки матки, с помощью влагалищного зеркала, кольпоскопии.
Признаки, возможно, указывающие на бесплодие, устанавливают в процессе лабораторных и инструментальных исследований, при:
инфекционном скрининге на ИППП;
гормональном скрининге для исключении эндокринного бесплодия;
УЗИ органов женского малого таза, щитовидной железы –гормональное бесплодие;
гистеросальпингографии (ГСГ) – рентгенологическое исключение симптомов непроходимости маточных труб;
МРТ при опухолях головного мозга (турецкого седла), тормозящих выработку гормонов – регуляторов месячных циклов;
спиральной компьютерной томографии (СКТ) органов малого таза – анатомические причины бесплодия;
лапароскопии (визуальном исследовании органов брюшной полости) – трубно-перитонеальное бесплодие, спайки, опухоли матки, ретенционные кисты яичников;
гистероскопии (осмотре стенок полости матки) – опухоли матки, воспаления, изъязвления стенок матки.
Инфертильность женщин – обусловлена множеством частных причин (факторов). Не всегда причины очевидны. В ряде случаев они не поддаются диагностике или сочетаются друг с другом, усиливают негативный эффект на женский организм.
Если обобщить известные причины (факторы) бесплодия, выделяют несколько больших групп – причин бесплодия:
Приобретенные, вызвавшие в репродуктивных органах:
Выше перечисленное описывает большинство частных (конкретных) причин женской инфертильности. Замечено, что у женщин после 35 лет, особенно не рожавших ранее, повышается риск бесплодия.
Выделяют две общие причины снижения фертильности, не связанные с перенесенными ранее гинекологическими заболеваниями:
возрастное замедление физиологических процессов;
длительное использование противозачаточных средств.
В литературе встречаются противоположные мнения по поводу применения гормональных контрацептивов. Сторонники доказывают пользу противозачаточных в связи с «ребаунд-эффектом» после отмены гормональных контрацептивов. То есть отмена факторов, тормозящих процесс оплодотворения, стимулирует резкий выброс эстрогенов, повышает вероятность забеременеть. В некоторых случаях так и происходит.
С другой стороны известны случаи временного или постоянного снижения фертилизации (оплодотворения) после длительного применения контрацептивов. Очевидно, что истина посередине. Негативное влияние гормональных препаратов следует избегать, основываясь на советы гинеколога, при планировании личной (супружеской) жизни. Возможно комбинирование различных методов контрацепции и тогда они не будут являться одной из причин бесплодия.
За помощью определения причин бесплодия обращаются женщины, ранее успешно рожавшие. Невозможность в течение длительного времени повторно забеременеть называется вторичным женским бесплодием. Если не принимать во внимание добровольный отказ от зачатий и возрастной фактор, наиболее очевидные причины вторичного бесплодия – перенесенные ранее заболевания, в том числе гинекологические инфекционного или неинфекционного этиопатогенеза.
Бесплодие практически всегда имеет много причин (факторов). В результате исследований и клинических наблюдений установлено, что факторы бесплодия структурируются (группируются) на основании объединения однородных признаков, по:
характеру патофизиологических процессов в организме (эндокринные нарушения, феномен иммунологического отторжения половых клеток);
Для успешного оплодотворения в матку женщины должно попасть не менее 10 миллионов активных сперматозоидов. Среда влагалища здоровой женщины является барьером для любых чужеродных женскому организму агентов, в том числе сперматозоидов. При вагинитах причины гибели спермиев во влагалище связаны с патологическими процессами. Нормальная среда не является абсолютной преградой для сперматозоидов, активные клетки, перемещаются в шейку матки, покрытую слизью. Слизь на стенках шейки матки вырабатываются клетками эпителия.
Способность сперматозоидов проникать через цервикальную слизь зависит от:
активности и подвижности сперматозоидов;
физико-химических характеристик цервикальной слизи.
Шеечный фактор бесплодия (изменение вязкости слизи, других свойств) может быть результатом:
По маточным трубам транспортируется зрелая яйцеклетка из яичника к полости матки. Слизистая маточных труб выстлана мерцательным эпителием.
Движение яйцеклетки происходит в результате:
перистальтических движений стенок труб;
мерцания ресничек эпителия, создающего течение трубной жидкости
Повреждение ресничек, провоцирует патологическое закрепление яйцеклетки в трубе, создает риск внематочной беременности. Наибольшее негативное влияние связано с полной или частичной непроходимостью труб для зрелой яйцеклетки – это трубный фактор бесплодия.
Непроходимость (обструкция) маточных труб может быть:
Гастрит – заболевание желудка, возникающее вследствие воспаления его слизистой и сопровождающееся болью и разнообразными нарушениями пищеварения.
Учитывая большое разнообразие факторов, приводящих к возникновению заболевания, выделяют острый гастрит, вызванный разовым воздействием раздражителей, негативно влияющих на слизистую желудка, и хронический гастрит, возникающий при длительном влиянии причинных факторов.
Острый гастрит чаще возникает из-за употребления недоброкачественной пищи, содержащей микробы или их токсины, реже – при попадании в желудок химических раздражающих веществ (например, слишком острых специй или употребляемых с различными целями технических жидкостей) и приема лекарственных препаратов (чаще салициловой кислоты и ее производных). В основе его проявлений лежит острое воспаление слизистой оболочки. Основными причинами хронического гастрита являются:
Следует отметить, что для развития хронического гастрита часто нужны внутренние предрасполагающие факторы (наследственная предрасположенность, дуоденогастральный рефлюкс, эндокринные заболевания, недостаток витаминов и заболевания других органов желудочно-кишечного тракта). В основе проявлений хронического гастрита лежит длительное выраженное в различной степени воспаление слизистой желудка с последующей ее перестройкой и в тяжелых случаях атрофией или замещением эпителием кишечника.
Острый гастрит обычно начинается с общей слабости, тошноты и многократной рвоты. Характерны дискомфорт и спастические боли в верхних отделах живота. Для острого гастрита диарея не характерна, а если и имеется, то слабовыраженная. В случае если причиной болезни послужила инфекция, человека беспокоит лихорадка. При выраженной рвоте, связанной с острым гастритом, постепенно прогрессирует общая слабость, появляется головокружение, кожа и видимые слизистые бледнеют, становятся сухими. Язык при этом обложен обложен серовато-белым или грязно-желтым налетом, больного беспокоит жажда и судороги в мышцах конечностей. При пальпации живота у пациента с острым гастритом всегда выявляется болезненность в верхних отделах.
Хронический гастрит начинается, как правило, исподволь и длительное время вообще может не проявляться. Затем появляются ноющие боли, чувство тяжести и распирания в верхних отделах живота, усиливающиеся после еды. Часто хронический гастрит сопровождается снижением аппетита, периодической изжогой, неприятным вкусом во рту. Иногда возникают тошнота и даже рвота. В начале развития хронического гастрита преобладают признаки, вызываемые повышенной секрецией желудочного сока (язвеноподобные боли и изжога). В последующем из-за развития атрофии слизистой секреция желудочного сока снижается и формируется атрофический гастрит. Он проявляется ноющими болями и чувством тяжести и распирания в верхних отделах живота, плохим аппетитом и тошнотой, В12-дефицитной анемией.
При длительном течении хронического гастрита могут нарушаться функции других органов желудочно-кишечного тракта с возникновением таких осложнений, как дискинезий желчевыводящих путей и хронического холецистита, хронического панкреатита, хронического дуоденита. При хроническом гастрите возможно появление эрозий и в дальнейшем язвенной болезни, а в случае атрофии слизистой повышается риск рака желудка.
Диагностика острого гастрита не вызывает каких-либо затруднений и осуществляется чаще всего клинически, то есть на основании жалоб больного и анамнеза заболевания. В то же время при хроническом гастрите важно применять комплекс лабораторно-инструментального обследования для уточнения стадии развития заболевания и его возможных осложнений.
Наиболее распространенным методом диагностики хронического гастрита является фиброгастродуоденоскопия с биопсией слизистой для определения гистологической стадии процесса и обнаружения Helicobacter pylori. Также практически всем больным выполняется ультразвуковое исследование органов брюшной полости для оценки состояния печени, желчного пузыря, поджелудочной железы. В случае необходимости уточнить диагноз и выявить предрасполагающие к гастриту причины может быть назначена рентгенография с пассажем бария, внутрижелудочная рН-метрия, манометрия верхних отделов желудочно-кишечного тракта, исследование моторно-эвакуаторной функции желудка и 12-перстной кишки. На сегодня для больных с гастритами и язвенной болезнью также доступны неинвазивные (т.е. не требующие проведения фиброгастродуоденоскопии) методы обнаружения Helicobacter pylori (уреазный дыхательный тест, определение антител к возбудителю в крови, выявление антигена бактерии в кале).
Дифференциальную диагностику острого гастрита осуществляют в первую очередь с острыми кишечными инфекциями, сопровождающимися поражением верхних отделов желудочно-кишечного тракта (сальмонеллезом, энтеротоксигенным эшерихиозом, кампилобактериозом, стафилококковой пищевой токсикоинфекцией и др.). Хронический гастрит следует дифференцировать с функциональной желудочной диспепсией, язвенной болезнью желудка и 12-перстной кишки, дискинезиями желчного пузыря, хроническим холециститом, хроническим панкреатитом, хроническим колитом.
Лечение острого гастрита осуществляется чаще всего амбулаторно у врача-терапевта. В первую очередь необходимо устранить причину, вызывавшую гастрит. Так в случае попадания в желудок недоброкачественной пищи или раздражающих химических веществ показано его промывание теплой водой через желудочный зонд до чистых промывных вод. После этого больному с острым гастритом назначается дробное питье растворов для восполнения потерь жидкости и электролитов (гастролит, оралит, регидол и негазированная минеральная вода). Из рациона питания исключается все жирное, жареное, острое и молочное, овощи и фрукты, разрешаются редкие супы, протертые каши, сухари и кисель. Из лекарственных препаратов при остром гастрите для связывания поступивших токсинов назначаются энтеросорбенты (уголь активированный, смекта), а для уменьшения болей в животе – спазмолитики (дротаверин, мебеверин). В случае выраженной рвоты возможно применение противорвотных средств (домперидона и метоклопрамида).
Лечение хронического гастрита начинается с соблюдения механически и химически щадящей диеты и нормализации режима питания. При повышенной желудочной секреции для ее снижения назначаются антисекреторные препараты (омепразол, ранитидин и фамотидин), а также антациды (альмагель, маалокс). Для нормализации моторики верхних отделов желудочно-кишечного тракта и устранения тошноты из-за гастрита используют прокинетики (метоклопрамид и домперидон). В случае сниженной желудочной секреции проводится заместительная терапия натуральным желудочным соком и назначаются стимуляторы желудочной секреции (сок подорожника, пентаглюцид). Неплохой эффект также оказывают ферментные препараты, улучшающие при хроническом гастрите пищеварение (панкреатин, фестал, креон). При выраженном болевом синдроме добавляются спазмолитики (дротаверин, мебеверин). Если у больного с хроническим гастритом выявлена Helicobacter pylori, важно провести ее уничтожение (эрадикацию). Для этого назначается терапия из двух антибактериальных препаратов с ингибитором протонной помпы (омепразолом, лансопрозолом) длительностью на 7 дней и последующей повторной биопсией слизистой желудка для контроля эффективности лечения хронического гастрита.
Профилактика гастрита состоит в соблюдении режима питания и ограничении стресса, злоупотреблений алкоголем и курением, длительного приема гастротоксических лекарственных препаратов и лечении хронических заболеваний других органов желудочно-кишечного тракта.
Поделитесь с друзьями и знакомыми:
Медикаментозное лечение гастрита (катара) имеет неоспоримо большую эффективность, нежели народные лекарства при гастрите (вроде трав, настоев и прочее). Но здесь важно уметь разбираться в том, какие именно препараты для лечения гастрита одобрены официальной наукой.
Лучшее, что можно сделать, дабы разобраться в ситуации, это обратиться к врачу с консультацией. Однако не всегда такая возможность имеется.
Именно поэтому в данной статье мы максимально подробно расскажем обо всех эффективных и проверенных лекарствах от гастрита, имеющихся на вооружении современной медицины.
Для успешного лечения как хронического, так и острого гастрита (катара) желудка применяются различные лекарственные препараты вместе с диетой. Список подобных лекарств огромен и, более того, огромно число подтипов таких лекарственных средств.
В целом же без медикаментов лечение катара желудка будет неполным. А это в свою очередь может стать причиной осложнений или прогрессирования заболевания. Более того, неприменение лекарств от гастрита может повлечь его хронизацию (развитие хронического катара желудка).
Таблетки от гастрита желудка
Так, например, обязательным является медикаментозное лечение эрозивного гастрита, так как при его отсутствии возможно массивное кровотечение, доходящее в некоторых случаях до смертельного исхода. Столь важно применять медикаменты и при аутоиммунном катаре.
Также медикаменты применяются и после успешного завершения терапии катара, как профилактика возможного рецидива.
Профилактика, как правило, намного более щадящая, чем основная терапия и при ней требуется принимать 1-2 вида лекарственных средств.
При подозрении или подтверждении диагноза «катар желудка» единственным, кто может назначить лечение, является врач.
Обычно это врач-гастроэнтеролог, но в отдельных случаях, особенно в селах и деревнях, его роль исполняет врач-терапевт.
Самостоятельное назначение лекарств для лечения столь серьезного заболевания может привести к серьезным осложнениям. В некоторых случаях самолечение приводит даже к смертельному исходу, особенно если речь идет об инфекционном или гнойном катаре желудка.
Как уже было сказано выше, список лекарственных средств, которые нужно принимать для лечения различных форм катара, огромен. Существуют следующие типы медикаментов:
Медикаментозное лечение гастрита
Список, что очевидно, внушителен. Далее в статье мы подробно разберем каждый подтип лекарственных средств при гастрите желудка.
Для лечения катара с пониженной кислотностью желудка применяются медикаменты, стимулирующие секреторную желудочную функцию. Механизм их действия прост: они устраняют симптомы и факторы снижения концентрации соляной кислоты и стимулируют ее продукцию. К таким препаратам относят:
- Лимонтар (1200 рублей).
- Гистаглобулин (150 рублей).
- Пентагастрин (1200 рублей).
- Прозерин (60 рублей).
- Этимизол (1200 рублей).
- Цитохром «С» (1269 рублей).
- Кальция глюконат (41 рубль за ампулу).
Обычно схема лечения катара желудка с пониженной кислотностью включает в себя использование 2-3 препаратов из списка. Принимать какие-либо дополнительные препараты редко требуется.
Перечисленные препараты, кроме кальция глюконата, отпускаются в аптеке только при наличии рецепта от лечащего врача.
Для гастрита с повышенной кислотностью желудка применяют препараты для устранения изжоги и понижения концентрации желудочной кислоты. Так при гастрите с повышенной кислотностью желудка нужно принимать такие медикаменты:
Препараты для лечения гастрита с нормальной и повышенной кислотностью
Данные препараты не только способствуют разрешению проблемы с повышенной кислотностью, но и убирают симптомы изжоги. Их применение оправдано и в случае лечения ГЭРБ (гастроэзофагеальная рефлюксная болезнь). Приобрести перечисленные медикаменты можно без рецепта.
Назначают пить антибиотики при катаре желудка обычно в том случае, когда болезнь хронического типа. В острой стадии с помощью антибиотиков лечатся только самые агрессивные виды гастрита (атрофический, эрозивный, гнойный). Схема лечения подразумевают прием следующих антибиотиков:
Данные препараты предназначены для лечения инфекционных и эрозивных форм болезни. Их покупка возможна только при наличии рецепта от врача.
Лечить гастрит острого или хронического типа с помощью адсорбентов бессмысленно. Их назначают на первых порах развития болезни лишь для того, чтобы связать и вывести токсины и инфекционные агенты, спровоцировавшие развитие заболевания.
К таким медикаментам относят:
Адсорбенты используются для устранения симптомов инфекционного и токсического катара. Отпускаются они в аптеке без необходимости в рецепте от врача.
Антациды назначаются в том случае, если имеется катар с повышенной кислотностью желудочного сока или проявлениями изжоги (обычно это эрозивный и атрофический гастрит). Подобные лекарства быстро устраняют симптомы заболевания и приводят в норму концентрацию желудочного сока.
Список подобных препаратов огромен, однако при гастрите (как острого, так и хронического типа) назначают пить только такие, как:
- смесь Бурже (216 рублей);
- Ренни (401 рубль);
- Фосфалюгель (460 рублей);
- Маалокс (700 рублей);
- Гелусил-лак (340 рублей).
Данные медикаменты предназначены для устранения гастритов всех видов. Перечисленные лекарства отпускаются без рецепта.
Электролиты это не совсем лекарства в привычном понимании. Нужны они не для того, чтобы лечить болезнь, а чтобы снять ее симптомы и снизить вероятность осложнений за счет компенсации недостающей жидкости в организме больного.
Электролиты для лечения гастрита желудка
Обычно пациент теряет жидкость вместе с обильной рвотой или диарей (обычные симптомы в большинстве случаев острого гастрита). Такие препараты полезнее всего при атрофическом гастрите, так как при нем нарушается процесс всасывания употребляемой пищи и жидкости.
Список данных медикаментов таков:
Данные препараты предназначены для купирования приступов всех видов катара желудка. Продают их только по рецепту от врача-гастроэнтеролога.
Антигистаминные медикаменты используются преимущественно для лечения атрофического, аутоиммунного и эрозивного видов гастрита. Назначают их пить для того, чтобы уменьшить количество гистамина, который разрушает слизистую оболочку желудка при перечисленных выше видах катара. К таким препаратам относят:
Данные препараты отпускаются без необходимости в наличии рецепта от врача-гастроэнтеролога.
Действие данных медикаментов схоже с предыдущими. Только в данном случае лекарства не устраняют уже выработанный гистамин, а препятствуют его продуцированию. Как и в первом случае, данные лекарства нужно пить для лечения атрофического, эрозивного и аутоиммунного вида катара.
Препараты этой группы представлены следующими наименованиями:
Все из них продаются по рецепту (на территории Российской Федерации).
Данные лекарства предназначены для того, чтобы снизить симптомы интоксикации при гастрите и полностью устранить рвотные позывы. За счет устранения рвоты блокаторы дофаминовых рецепторов устраняют потенциально возможное обезвоживание. К подобным препаратам относят:
Данные медикаменты используются для всех видов гастритов. Их покупка возможна только по рецепту врача.
Препараты для создания защитного барьера слизистой оболочки желудка нужны для того, чтобы отразить воздействие патогенных и токсических агентов на стенки желудка. Обычно их назначают пить при хроническом гастрите, но в некоторых случаях они применяются и при остром процессе (в том числе при обострении хронического катара).
К препаратам для усиления защиты слизистой желудка относят:
Данные медикаменты используются для устранения гнойного, эрозивного и атрофического катара. Все перечисленные препараты, кроме «Де-Нол» и «Хилак-Форте», продаются по рецепту.
С помощью ингибиторов (блокаторов) протонной помпы можно лечить гастриты, которые сопровождают симптомы в виде изжоги и отрыжки с забросом содержимого желудка в полость рта. То есть, проще говоря, нужны они, чтобы лечить катар желудка с повышенной кислотностью. К данным препаратам относят:
Данные лекарства применяются для устранения гастритов с повышенной кислотностью. Все перечисленные лекарства, кроме Омепразола и Промеза, продаются по рецепту.
Как и блокаторы протонной помпы, данные лекарства применяют, чтобы лечить как гастрит с повышенной кислотностью желудочного сока в целом, так и его симптомов в частности (приступы изжоги, заброс еды в полость рта и так далее).
К данному типу препаратов относят:
Данные лекарства применяются для устранения эрозивного, атрофического и смешанного катара. Все перечисленные лекарства продаются по рецепту.
Под эрадикацией бактерии H. Pylori подразумевают процедуру полного истребления данного микроорганизма в желудочно-кишечном тракте пациента. Для такой процедуры обычно применяется несколько вариантов лечения (первой, второй и третей линии), но к основным препаратам, которые используется при каждом варианте эрадикации, относят следующие:
Данные лекарства применяются только для лечения тех видов катара, которые вызваны бактерией H. Pylori. Все перечисленные лекарства, кроме Омепразола, продаются по рецепту.
источник