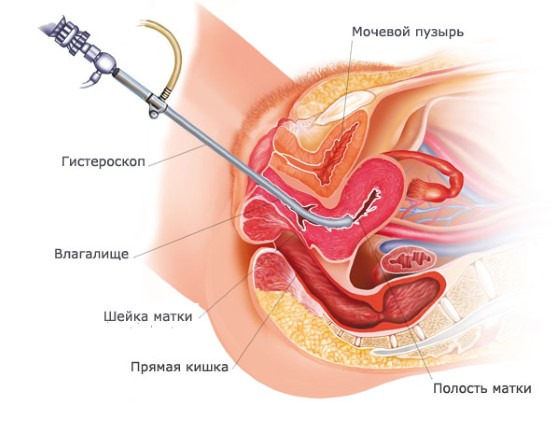
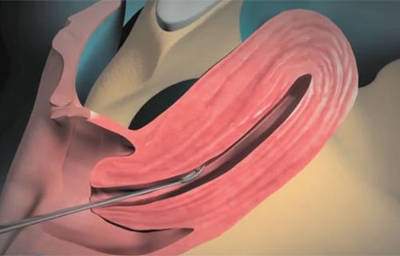
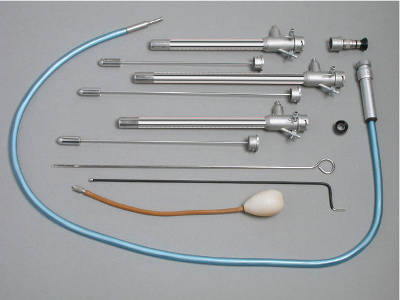
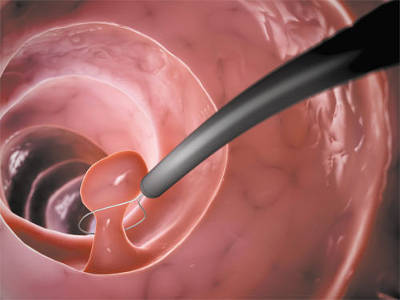
Гистероскопия — один из известных методов вспомогательной репродукции. Помогает провести эффективную диагностику и избавиться от некоторых патологий. Гистероскопия при бесплодии применяется, например, перед ЭКО, так как позволяет просчитать последствия лечения либо убрать некоторые патологии.
Гистероскопия представляет собой довольно неприятную, но очень нужную процедуру. Это осмотр поверхности матки при помощи специального оптического прибора. Гистероскопия перед ЭКО назначается часто.
В зависимости от случая и целей бывает:
- диагностической или «офисной»;
- контрольной, когда проверяются результаты лечения;
- хирургической (гистерорезектоскопия);
- смешанной, совмещает что-то из перечисленного выше.
Способы совершенствуются, однако сама процедура не является новой. Проводилась гистероскопия еще в XIX веке. Только тогда вместо камер использовались примитивные призмы, линзы и другие гораздо менее совершенные части конструкции. Прибор вводился под определенным углом, что позволяло рассмотреть поверхность органа.
Сейчас применяются более совершенные методы, перед ЭКО гистероскопия является обязательной. Оборудование и способы проведения могут иметь отличия в зависимости от преследуемых целей. Используется гироскоп — узкая трубка со светодиодом и камерой, которая вводится в полость, и изображение передается на экран монитора. Картинка увеличивается при приближении к интересующему участку.
Гистероскопия перед ЭКО позволяет врачу детально и в удобной форме провести:
- исследование слизистой матки (эндометрия);
- проверить проходимость маточных труб;
- изучить малейшие особенности заболеваний гениталий.
В диагностических целях гистероскопия занимает обычно 5–40 минут. Вернуться домой можно почти сразу. Ее еще называют «офисной», так как процедура проста в проведении и доставляет минимум неудобств. Выполнять можно у гинеколога, без использования хирургического стола.
При диагностической гистероскопии применяется более тонкий прибор: меньше 3 мм. Анестезия обычно не нужна. Иногда используются успокоительные средства. Диагностика предполагает только осмотр и забор небольшого количества материала на исследование.
Дни менструального цикла обязательно учитываются: гистероскопия перед ЭКО назначается на 6–10 сутки менструального цикла. В это время стенки органа тоньше, что облегчает осмотр. На процесс овуляции гистероскопия не влияет. В этот период цикла кровопотери при операции будут меньше. Гистероскопия также является щадящим методом хирургического вмешательства.
За очень короткое время можно, например:
- рассечь спайки;
- прижечь эрозию;
- удалить полип.
Гистероскопии проводят под наркозом, поэтому эта процедура безболезненна. При проведении манипуляций применяются:
- местная анестезия: шейка матки;
- общий наркоз.
Часто гистероскопия перед ЭКО — необходимая мера. Последствия искусственного оплодотворения без нее просчитать заранее сложно, иногда — невозможно. Может оказаться, что проводить ЭКО в принципе бессмысленно в данный период. Это не даст результата, но отнимет время, силы, пошатнет здоровье и приведет к ненужным тратам.
Решение об использовании гистероскопии перед ЭКО принимает врач, не всегда — с первого раза. Диагностика бесплодия без этой процедуры часто оказывается неполной. Проведение может помочь:
- понять причины;
- увидеть особенности нарушений: перегородок, полипов и других.
При успешном обнаружении патологии при гистероскопии бесплодие можно вылечить. Например, очень важно проверить маточные трубы на предмет проходимости. Это посредник, проводник между яичниками и маткой. Если яйцеклетка не сможет преодолеть путь, у подсаженного эмбриона не будет возможности прикрепиться. Это сводит на нет все усилия врачей и женщины.
При выявлении патологий они могут быть аккуратно и эффективно удалены. Гистероскопия важна и для периодического контроля перед ЭКО.
Учитываются все полученные результаты анализов: общее состояние, в котором находятся яичники, матка и другие части организма. Гистероскопию нужно делать перед ЭКО или в рамках обычного планирования беременности в следующих случаях:
- когда причины бесплодия не выяснены;
- при неудачной попытке экстракорпорального оплодотворения;
- в рамках подготовки к беременности, если ранее выполнялось кесарево сечение;
- для проверок: эффективности назначения гормонов, на наличие сгустков крови после операций, при выявлении противопоказаний;
- для уточнения места, где находится спираль.
А также к показаниям для проведения гистероскопии относятся различные нарушения и болезни матки:
- эндометриоз;
- аденомиоз;
- спайки;
- расстройства слизистой;
- миома;
- нарушение менструальной функции;
- перфорации (свищи);
- полипы и другие патологии.
Во время прохождения гистероскопии можно найти расстройства, не выявленные на УЗИ и другими методами исследования.
- Патологии эндометрия — слизистой матки.
- Наличие маточной перегородки — аномалии, приводящей к кровотечениям, бесплодию и другим последствиям.
- Исследование позволяет оценить проводимость: насколько полость трубы матки способна пропускать яйцеклетки.
- По состоянию эндометрия судят о причинах нарушения репродуктивной функции.
- Различные образования: например, появление полипа может помешать плоду прикрепиться к стенке органа.
Есть у исследования и минусы. С помощью гистероскопии не удается найти патологии в дальних отделах маточных труб, в яичниках.
Перед проведением гистероскопии следует подготовиться. Сдаются анализы:
- кровь: общий, на гепатиты и некоторые другие;
- моча;
- мазки: из матки и цервикального канала.
Это нужно, в том числе для того, чтобы исключить аллергию и иные противопоказания. Проводится и ряд других исследований:
Нельзя пренебрегать психологической подготовкой. Простой осмотр, а тем более гистерорезектоскопия, — процедуры не из приятных, поэтому необходима дополнительная мотивация. Нужно еще раз вспомнить, для чего все это делается. Часто психологическую подготовку проводят специалисты.
Важно заблаговременно вылечить воспаление в половых органах перед ЭКО. Это нужно для того, чтобы во время проведения не занести инфекцию в матку. Врачом обычно с этой целью назначаются антибиотики. Они принимаются и после процедуры.
За неделю нужно прекратить:
- спринцевание;
- применение специальных тампонов и свечей.
Гистероскопия перед ЭКО требует еще нескольких условий, выполняемых накануне:
- нельзя есть после 18:00, перед сном можно пить;
- желательно сделать клизму.
При проведении гистероскопии в полость матки вводят газ либо специальный раствор. Под их действием стенки органа раздвигаются, и врач с помощью гистероскопа осматривает поверхность на мониторе.
Проводится в стационаре. Если это просто диагностика, контрольный осмотр, то женщину отпускают через несколько часов. При осуществлении операции, например, прижигания, придется подождать 1–2 дня.
Для удачного проведения циклов ЭКО и сохранения здоровья важно восстановиться. Для этого после гистероскопии необходимо.
- Забыть про бани и сауны, горячие ванны, а также — про пруды, бассейны. Это нужно для того, чтобы обезопасить себя от перегрева и возможных инфекций.
- Минимум 2–3 недели воздерживаться от занятия сексом. Серьезные физические нагрузки стоит исключить на тот же срок.
- Повышенное внимание — гигиене, особенно — половых органов. Нужно отслеживать подозрительные выделения. Иногда возможны зуд, покраснение, сыпь. При обнаружении следует зайти к врачу.
- Пунктуально принимать прописанные лекарства, вплоть до процедуры ЭКО. Например, если выявили нарушения эндометрия, назначаются соответствующие препараты улучшения состояния слизистой.
После проведения гистероскопии обычны кровяные выделения. Не нужно волноваться если:
- они происходят в течение 3 суток;
- кровь заполняет одну прокладку в час.
При невыполнении этих условий необходимо срочно обратиться за медицинской помощью. Например, при обильном выделении возможно внутреннее кровотечение.
Насчет сроков — бывают исключения. Они могут быть продолжительнее, до семи суток, если осуществлялись:
- выскабливание для диагностики;
- некоторые операции.
Однако выделения крови все равно должны заполнять максимум одну прокладку в час. Если больше — нужно немедленно к врачу. Боль в низу живота — как правило, норма. По отзывам, напоминают ту, что возникает во время месячных. Иногда для снижения ощущений специалистами назначаются обезболивающие. Спустя 4–5 дней она должна уйти. Если этого не произошло, следует посетить гинеколога.
Женщина должна проверять температуру. Озноб, слабость — тревожные признаки.
ЭКО после гистероскопии проводится в каждом случае по-разному. Сроки зависят от полученной информации. Может понадобиться лечение:
- медикаментозное: борьба с воспалением, улучшение гормонального фона;
- хирургическое: удаление образований и другие манипуляции.
Если все хорошо изначально, цикл искусственного оплодотворения иногда начинают уже спустя 10 дней после гистероскопии. При проведении подготовки, лечения процесс затягивается. В итоге помещение эмбрионов в полость матки иногда может произойти лишь через полгода. Например, при выскабливании нужно 3–6 месяцев для восстановления слизистой.
Для проверки состояния назначают УЗИ, иногда — повторную гистероскопию. Если все в норме, готовиться к ЭКО начинают после окончания месячных.
Более позднее искусственное оплодотворение может стать эффективнее. Повреждение эндометрия во время процедуры побуждает слизистую к активному росту. В итоге качество поверхности матки становится лучше. В итоге эмбриону проще прикрепиться.
Гистероскопия — внутриматочное вмешательство, поэтому противопоказания здесь будут следующими:
- воспалительные процессы в половых органах;
- беременность;
- маточное кровотечение;
- неподходящее состояние некоторых органов: сердца, почек, печени;
- патологии матки: стеноз, рак шейки;
- результаты мазков: III–IV степень чистоты;
- любые болезни инфекционного характера: грипп, воспаление легких, пиелонефрит;
- менструация (недостаточная видимость).
Причем все они могут быть разбиты на две группы:
Маточное кровотечение принадлежит ко второму типу. Относительные противопоказания не имеют характер жестких ограничений. Иногда ситуация меняется либо есть возможность «обойти» запрет. Например, в случае с маточным кровотечением используется немного другой гироскоп, оснащенный двумя каналами. Требуется иная тактика исследования, применение подходящих медикаментов.
Другой пример — рак или стеноз шейки. Провести можно, но не следует расширять цервикальный канал. Для уменьшения повреждений используется фиброгистероскоп — «офисный» вариант.
Абсолютные противопоказания имеют категоричный характер, исключений обычно не делается.
К ним относится, например, наличие инфекций, особенно — в половых органах. Это объясняется опасностью передачи в матку, брюшную полость. Исключение — пиометра, так как, по мнению некоторых врачей, причиной могут быть и полипы. Хотя перед проведением необходим курс лечения для борьбы с воспалением.
Беременность относят к противопоказаниям из-за риска ее прерывания. Однако и здесь возможны исключения для осмотра плода. Все зависит от квалификации врача и конкретного случая.
источник
Диагностическая гистероскопия — медицинская процедура, цель которой — осмотреть слизистую оболочку полости матки.
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Манипуляция выполняется при помощи специального оборудования — гистероскопа.
Это малоинвазивная и высокоинформативная методика, которая сопровождается минимальным риском осложнений, благодаря чему широко используется в гинекологии.
К основным преимуществам, которыми обладает гистероскопия, относятся:
- предельная точность;
- возможность сделать биопсию;
- минимальная вероятность осложнений;
- возможность проведения лечебных процедур.
В ходе исследования доктор видит на мониторе слизистую оболочку цервикального канала, полости матки, места впадения маточных труб в полость матки. Многократно увеличенное изображение выводится на экран, благодаря чему можно заметить даже самые незначительные изменения.
Только диагностическую биопсию назначают относительно редко. Как правило, процедуру комбинируют с биопсией — забором небольшого кусочка тканей.
Полученный материал отправляют в патоморфологическую лабораторию. Для проведения биопсии используют мини-щипцы, а благодаря высокой разрешительной способности гистероскопии доктор может взять слизистую именно из подозрительных участков. В этом плане гистероскопия — отличная альтернатива традиционному выскабливанию.
Гистероскоп — это тонкая трубка, для введения которой требуется минимальное расширение цервикального канала. Кроме того, гистероскопия проводится под видеоконтролем, чего нельзя сказать о «слепом» выскабливании. Если доктор имеет достаточный опыт работы, то вероятность осложнений после гистероскопии сводится к минимуму.
Нередко диагностическую гистероскопию комбинируют с лечебными процедурами. Применяя специальные насадки, доктор может удалить полип или миому, устранить внутриматочные спайки, выполнить другие манипуляции не прибегая к серьезным полостным операциям.
Диагностическая гистероскопия проводится с целью выявления заболеваний матки, а также контроля эффективности проводимого лечения.
Основными показаниями к проведению процедуры являются:
- невозможность зачать ребенка на протяжении года и более;
- климактерические кровотечения;
- подозрение на врожденные пороки матки;
- подозрение на патологию слизистой оболочки матки;
- наличие признаков миомы;
- нерегулярный менструальный цикл, межменструальные кровотечения, отсутствие менструаций;
- невынашивание беременности — самопроизвольные выкидыши, преждевременные роды;
- подозрение на наличие инородного тела в полости матки;
- внешние признаки прободения стенки матки;
- некоторые послеродовые осложнения;
- диагностическое выскабливание;
- послеоперационный контроль;
- прием гормональных препаратов.
Все противопоказания к диагностической гистероскопии делятся на две группы — относительные и абсолютные.
Абсолютные противопоказания — те, при которых проведение процедуры категорически запрещено из-за возможных осложнений.
К ним относятся:
- беременность — проведение диагностической гистероскопии в этот период может завершиться выкидышем;
- общие инфекционные заболевания — из-за слишком высокого риска генерализации процесса. Диагностическую гистероскопию проводят только после полного выздоровления пациента;
- воспалительные заболевания органов репродуктивной системы. Проведение диагностической гистероскопии в период острых воспалительных заболеваний или обострения хронических абсолютно противопоказано из-за вероятности распространения инфекции восходящим путем;
- рак шейки матки — гистероскопия может стать причиной раннего метастазирования опухоли.
К относительным противопоказаниям относятся:
- маточные кровотечения;
- менструации;
- тяжелое состояние пациента;
- сужение цервикального канала;
- нарушение свертывающей способности крови.
При маточных кровотечениях и менструации диагностическая ценность гистероскопии может быть крайне низкой из-за недостаточного обзора слизистой оболочки стенки матки.
Оптимально проводить исследование на 5 – 7 день цикла или после купирования кровотечения.
Из соматических заболеваний особую роль играют те, которые сопровождаются почечной, печеной, сердечно-сосудистой и дыхательной недостаточностью. В зависимости от степени выраженности нарушений гинеколог принимает решение о целесообразности проведения диагностической гистероскопии.
Сужение канала шейки матки сопряжено с высоким риском повреждения мягких тканей и развития кровотечения.
Нарушение работы свертывающей системы крови сопровождается высоким риском кровотечений.
Окончательное решение по поводу целесообразности проведения гистероскопии принимает лечащий врач. Только специалист может адекватно оценить состояние женщины, сопоставить показания и противопоказания к процедуре, взвесить потенциальные риски и пользу.
Прежде чем проводить диагностическую гистероскопию, пациентке следует пройти комплексное исследование. Оно включает клиническое обследование, лабораторные и инструментальные тесты.
Клиническое обследование подразумевает гинекологический осмотр и беседу с врачом. В ходе консультации доктор объясняет женщине необходимость проведения процедуры, знакомит с ожидаемыми эффектами и возможными осложнениями, помогает взвесить риски.
Из лабораторных анализов следует сдать:
- общий анализ крови и мочи;
- биохимический скрининг;
- коагулограмма;
- контроль уровень сахара в крови;
- мазки на флору и степень чистоты влагалища.
Из инструментальных методов обследования врач рекомендует:
- флюорографию органов грудной клетки;
- ультразвуковой осмотр;
- ЭКГ.
Цель такой подготовки — подтверждение показаний и исключение противопоказаний к гистероскопии.
Одновременно со сдачей анализов женщину консультируют:
- терапевт — если подозревается заболевание внутренних органов;
- анестезиолог — если запланирован наркоз;
- кардиолог — если выявлены нарушения со стороны сердца.
Если пациентка планирует беременность, имеет медикаментозную аллергию или принимает лекарственные средства, она должна сообщить об этом врачу до начала процедуры.
За 3 – 4 дня до процедуры пациентке следует отказаться от газообразующих продуктов. Вечером накануне гистероскопии и утром в день обследования показана очистительная клизма. В качестве альтернативы можно использовать осмотические слабительные средства. Утром в день исследования следует воздержаться от приема пищи и употребления жидкости.
В зависимости от преследуемых целей, присутствующих показаний и противопоказаний, объема вмешательства и других показателей различают газовую и жидкостную диагностическую гистероскопию.
В первом случае для расширения полости матки используют углекислый газ. Он подается в полость матки при помощи гистерофлятора. Он позволяет подавать газ контролировано, в количестве, необходимом врачу для нормальной визуализации эндометрия. Методика не рекомендуется при маточных кровотечениях и в период менструации.
При жидкостной гистероскопии для расширения полости матки применяют низкомолекулярные и высокомолекулярные растворы. Чаще всего используют низкомолекулярные растворы. Они обладают низкой вязкостью, быстро всасываются из брюшной полости, что важно при хирургической гистероскопии, не вызывают аллергических реакций. Кроме того, стоимость низкомолекулярных препаратов достаточно низкая.
Гистероскопия проводится в специально оборудованном кабинете, в условиях полной асептики и антисептики. Пациентку укладывают на специальный манипуляционный стол. После наступления анестезии гинеколог приступает к осмотру полости матки. Длительность процедуры — не более получаса.
После диагностической гистероскопии пациентку выписывают из клиники через 10 – 12 часов. То есть, если гистероскопия проводилось утром, то уже вечером можно отправляться домой.
Самое частое ожидаемое нежелетальное явление, которым сопровождается гистероскопия — кровянистые выделения из влагалища. Как правило, они исчезают самостоятельно в течение 2 – 5 дней.
Если проводилась общая анестезия, женщину могут беспокоить общая слабость, тошнота, головокружение. Жалобы проходят в течение нескольких часов.
Ноющие боли слабой интенсивности, локализованные внизу живота, также относятся к ожидаемым осложнениям и легко снимаются обычными обезболивающими препаратами.
Чтобы свести к минимуму вероятность тяжелых осложнений женщине следует:
- исключить половые контакты, воздержаться от занятий спортом и тяжелых физических нагрузок;
- не принимать ванну, не купаться в бассейнах и открытых водоемах;
- не посещать сауну и баню;
- не спринцеваться;
- не использовать тампоны.
Реабилитационный период после диагностической гистероскопии длится примерно неделю.
Если у пациентки повысилась температура тела, присутствует сильный болевой синдром, ухудшается общее состояние здоровья, отмечаются обильные кровянистые выделения — необходимо срочно связаться с лечащим врачом.
Через десять – четырнадцать дней после того, как была проведена гистероскопия, женщине предстоит пройти повторный осмотр у гинеколога. Доктор оценит скорость и качество заживления мягких тканей, при необходимости назначит дополнительное лечение.
К самым частым осложнениям гистероскопии относятся:
- травматические повреждения, в частности, повреждение стенки матки гистероскопом;
- занесение инфекции;
- кровотечения;
- неполное удаление новообразований.
Важно понимать, что гистероскопия — безопасная процедура, и осложнения при ее проведении возникают крайне редко.
Расшифровкой полученных результатов занимается врач-гинеколог. В зависимости от выявленных изменений, гистологическая картина может быть нормальной и патологической. Нормальная гистологическая картина зависит от дня фазы менструального цикла, в которую проводилось исследование.
В пролиферативную фазу слизистая оболочка матки светло-розовая, тонкая. Видимы устья матоных труб. С 9 дня цикла заметна складчатость эндометрия, его утолщение в области задней стенки и дна матки. В секреторную фазу эндометрий отечный, приобретает желтоватый цвет. Устья маточных труб просматриваются не всегда. С приближением менструации слизистая становится ярко-красной, кровоточивой. В первые дни менструации хорошо заметны обрывки эндометрия. На третий день слизистая почти полностью отторжена. В постменопаузальном периоде эндометрий тонкий, бледный, атрофичный.
Патологическая картина зависит от того, какое заболевания обнаружено. Очень часто для подтверждения гистероскопического диагноза нужно дождаться результатов биопсии.
Выбирая клинику для выполнения гистероскопии, следует обратить внимание на два момента — оборудование, которым оснащено учреждение и опыт работы врачей.
В медицинском центре «Альтравита» используется оборудование экспертного класса, а все доктора имеют высокий уровень квалификации. Наши сотрудники постоянно участвуют в международных конференциях, съездах и симпозиумах, благодаря чему обладают последними научными разработками.
Детальнее о том, как проводится гистероскопия, расскажет лечащий врач. В ходе первичной консультации гинеколог выслушает жалобы, проведет осмотр и определит показания к исследованию. При необходимости ответит на все дополнительные вопросы и поможет взвесить риски. Чтобы записаться на прием, достаточно позвонить по указанному на сайте номеру телефона или заполнить электронную анкету.
источник
Многие супружеские пары сталкиваются с неприятным диагнозом — бесплодие. Такая новость, конечно, не приносит оптимизма потенциальным родителям. Тем не менее отчаиваться и опускать руки не стоит. Ведь современная медицина шагает в будущее семимильными шагами, изобретая все новые диагностические методы и способы и лечения при бесплодии. Одной из популярных современных диагностических методик считается процедура гистероскопии.
Гистероскопию считают первостепенным способом диагностики многих гинекологических заболеваний.
Основными показаниями к ней являются:
- бесплодие и неспособность выносить ребенка;
- нарушения цикла, кровотечения;
- патологии половых органов (спаечные процессы, эндометриоз, полипы, раковые опухоли);
- необходимость извлечения внутриматочных спиралей, остатков плодного яйца после прерванной беременности.
к содержанию ↑
К процедуре гистероскопии имеется ряд противопоказаний:
- воспаления в женских половых органах;
- ряд инфекционных болезней (грипп, пневмония, ангина, и т.д.);
- патологии сердечно-сосудистой системы, болезни почек и печени;
- беременность;
- кровотечения матки;
- раковые опухоли матки;
Нежелательно проводить процедуру при менструации, так как последняя затрудняет прибору видимость.
Процедура гистероскопии предполагает сдачу предварительных анализов и проведение ряда исследований.
Их примерный список таков:
- Осмотр гинеколога. Включает внешний и внутренний осмотры (влагалища и шейки матки) Такая процедура проводится с целью исключения инфекционных и воспалительных процессов половых органов.
- Влагалищный мазок. Берется специальным тампоном из трех мест — влагалища, цервикального канала, уретры. Дальнейшее исследование определяет степень чистоты микрофлоры влагалища. При этом первая и вторая степени — показатели нормы. Третья же и четвертая указывают на наличие воспаления или присутствие инфекции.
- УЗИ. Необходимо для определения анатомических особенностей матки, выяснения информации о наличии или отсутствии образований или патологий.
- Анализы крови: на группу крови и резус-фактор, на ВИЧ и сифилис, общий.
- Дополнительные исследования (по указанию врача): флюорография, общий анализ мочи, ЭКГ, коагулограмма, биохимический анализ крови.
Параллельно сдаче анализов пациентке может быть рекомендована консультация таких специалистов:
- анастезиолог (консультация входит в список обязательных, поскольку при гистероскопии женщина находится под общим наркозом);
- кардиолог (консультация актуальна при наличии у пациентки патологий сердечно-сосудистой системы);
- терапевт (посещение рекомендовано при наличии заболеваний внутренних органов).
Перед процедурой врач должен получить от пациентки следующую информацию:
- наличие или отсутствие аллергических реакций на какие-либо медицинские препараты;
- подозрение на беременность или ее наличие;
- сведения о принимаемых на данный момент лекарственных препаратах.
Непосредственно перед процедурой гистероскопии пациентке рекомендуется исключить:
- половые контакты (за 2-3 дня до вмешательства);
- спринцевание, а также применение средств интимной гигиены (за неделю до гистероскопии);
- применение оральных контрацептивов или вагинальных свечей (в случае, если они не были назначены ранее врачом) – за неделю до процедуры.
Случается, что пациентка страдает запорами, тогда имеет смысл сделать клизму накануне проведения гистероскопии. Если женщина волнуется за исход операции, врач может назначить ей применение седативных препаратов.
В день проведения исследования нельзя принимать пищу и питье. Предварительно необходимо сходить в душ и удалить волосы на лобке. Операция проводится при пустом мочевом пузыре.
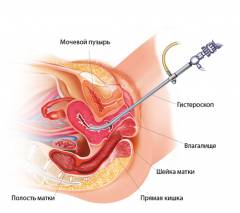
Перед началом гистероскопии пациентке делается общая анестезия. Далее в матку через влагалище вводят жидкость или газ. Поэтапно расширяя цервикальный канал вводят инструмент под названием гистероскоп. Это специальный тубус небольшого диаметра, на конце которого расположена видеокамера.
Гистероскоп — инструмент для гистероскопии
Дальнейшие манипуляции зависят от целей процедуры. Если проводится диагностический метод гистероскопии, с помощью небольшого канала можно ввести ножницы или щипцы для биопсии. Эти инструменты нужны для забора материала на анализ. Таким образом врач может визуально получить информацию о состоянии внутренних половых органов пациентки, подтверждаемую затем лабораторными исследованиями.
При оперативной гистероскопии, инструменты оснащены дополнительными каналами. Через них к органу вводят электрохирургические инструменты. С их помощью врач может произвести более сложные хирургические вмешательства: удалить полипы, срезать эндометриозные участки и миомные узлы, выровнять маточные перегородки.
Гистероскопия матки позволяет провести диагностику внутренних органов, а также выполнить хирургические операции
Время диагностической гистероскопии — от 15 минут до получаса. Оперативная процедура в зависимости от своей сложности занимает до 2 часов.
По завершении процедуры, шейка матки закрывается самостоятельно.
Многие женщины, особенно нерожавшие, опасаются делать гистероскопию, переживая за возможность иметь детей в дальнейшем. Страхи эти беспочвенны, ведь небольшие размеры оптики — 2 мм в диаметре и 4, 2 мм толщиной — позволяют инструменту легко проникнуть в цервикальный канал. При этом не наблюдается травматизации тканей и болевых ощущений. Именно поэтому нерожавшим пациенткам процедура не только показана, но подчас даже необходима. Иногда это может стать единственным шансом получить желаемую беременность. Процедура никоим образом не сказывается на возможность зачатия в будущем.
Как и после любой иной операции, проведение гистероскопии может быть чревато определенными неудобствами в постоперационном периоде. При проведении процедуры возможны следующие осложнения:
- Попадание инфекции в матку. Чревато дальнейшим возникновением эндометрита.
- Травмирование матки или ее шейки. Происходит из-за некорректных действий гистероскопом. Происходит крайне редко, в основном из-за некомпетентных действий врача.
- Частичное удаление новообразований. Некачественно или не полностью удаленные полипы, узлы могут вызвать дальнейшие осложнения.
- Кровотечение матки. Обычно после операции у женщин некоторое время могут наблюдаться небольшие по объему кровянистые выделения. Но если в реабилитационный период у пациентки открылось кровотечение, необходимо срочно обратиться к врачу.
к содержанию ↑
Стоимость гистероскопии зависит от вида процедуры. Оперативный вариант стоит на 2000-2500 рублей дороже диагностического.
| Цена диагностической гистероскопии | 10 000 – 12 000 р |
| Цена оперативной гистероскопии | До 15 000 р |
С помощью гистероскопии можно диагностировать проблемы матки и столь же успешно их устранить. Медициной зафиксировано немало случаев, когда женщины, пойдя через гистероскопию, заполучили желанную естественную беременность. Компетентность врача и положительный настрой пациентки — немаловажные аспекты в проведении процедуры и завершении реабилитационного периода.
источник
Всегда настораживает все неизвестное. Цель этой статьи – помочь преодолеть страхи, развеять сомнения и дать информацию для принятия решения о необходимости процедуры.
При бесплодии гистероскопия является общепринятым «золотым стандартом» для постановки диагноза и лечения патологий матки, препятствующих беременности.
- Что это такое, и как происходит гистероскопия?
- Показания
- Преимущества метода и противопоказания
- Влияние гистероскопии на способность к зачатию
- Зачем делать гистероскопию?
- Это больно?
- Анализы и консультации перед процедурой
- Гистероскопия и беременность. Выводы
Гистероскопия – это безболезненная малоинвазивная и точная процедура для диагностики и лечения бесплодия, причиной которого являются патологические изменения в матке.
Во время процедуры происходит осмотр влагалища, шейки, цервикального канала и внутренней поверхности маточных стенок. Все манипуляции происходят в условиях операционной. Женщина располагается на гинекологическом операционном столе.
Гистероскопическое оборудование представлено целым комплексом электротехнических приспособлений, благодаря которым хирург-гинеколог получает широкие возможности для осмотра, диагностики и лечения заболеваний, приводящих к бесплодию. Оборудование состоит из таких компонентов:
- Комплекта диагностического или диагностического и операционного гистероскопа.
Диагностический гистероскоп предназначен для офисной гистероскопии (проводится только осмотр), операционный – для выполнения хирургических вмешательств.
Стенки матки сомкнуты, без света осмотр невозможен.
- Эндоскопической видеокамеры, изображение с которой передается на экран и монитор.
На экране под увеличением до 3,5 раз доктор имеет возможность
рассмотреть патологические образования. Запись можно архивировать, хранить и, при необходимости, передавать другим специалистам. Возможность просмотра записи при прошествии времени важна, например, при полипе матки. Если образование после резекции возникло снова, то докторам необходимо понять – это новый полип или разрастание старого. От этого зависит дальнейшая тактика лечения.
Экран позволяет пациенткам увидеть, как делают гистероскопию и рассмотреть полость матки (патологические изменения или их отсутствие) своими глазами.
С ее помощью полость матки расширяют, так как стенки органа примыкают друг к другу. В этих целях используют газ или жидкость (физиологический раствор). Преимущества жидкостной гистероскопии проявляются в случаях, когда патологические процессы сопровождаются кровянистыми выделениями, например, при наличии остатков плодного яйца после замершей беременности или субмукозных миомах. Полость можно хорошо промыть и удалить дефект прицельно, не травмируя остальных участков поверхности матки.
- Блока электрохирургического высокочастотного генератора с набором инструментов, которые предназначены для выполнения гистерорезектоскопии – петли и крючка.
Эти инструменты используются при субмукозной (подслизистой) миоме матки, внутриматочных синехиях, спайках, фиброзных полипах (с толстой фиброзной ножкой). Хирургическая гистероскопия, для которой используют гистерорезектоскоп, требует анестезии. Диаметр инструментов больше и для выполнения операции необходимо расширять цервикальный канал.
Показания для гистероскопии матки широки благодаря современному оборудованию и разрешающей способности аппаратуры:
- Диагностика при нарушениях менструального цикла: появлении выделений между месячными, возникновении затяжных менструаций, изменении объема (обильные, скудные).
- Кровотечения в постменопаузе.
После угасания овуляторной функции эндометрий «спит» и выделений быть не должно. Если они возникают, то первая причина, которую нужно исключить – онкологические заболевания.
Сейчас возможности хирургической методики настолько широки, что удалить миому при гистероскопии не составляет большого труда. Раньше этот диагноз был показанием для удаления матки. После иссечения субмукозной миомы через 2 месяца проводится контрольная процедура.
Проводится оценка седловидной (вариант нормы), однорогой, двурогой матки, внутриматочной перегородки. Врач определяет способность органа выносить ребенка.
- Внутриматочные сращения – синехии.
- Остатки тканей эмбриона.
- Инородные тела.
Часто происходит обрыв «усиков» внутриматочной спирали при попытке ее удаления. Процедура позволяет аккуратно удалить спираль, оценить степень травматизации, появление воспалений или сращения.
При бесплодии часто сочетаются несколько факторов, препятствующих беременности. В программах ЭКО важно исключить патологию матки, чтобы врач был уверен в отсутствии проблем со стороны этого органа. Препятствовать беременности может аномальное строение, сращения, полипы, эндометриоз, миомы. Заболевания обнаруживаются на гистероскопии, что позволяет сразу начать хирургическое лечение и не терять время на нерезультативные попытки забеременеть при помощи экстракорпорального оплодотворения.
Если на сроке 3–5 недель у женщины происходят выкидыши, необходимо исключить аномалии в строении матки.
- Осложнение послеродового периода.
При наличии в матке остатков плацентарной ткани, амниотических оболочек возможны кровотечения, которые будут продолжаться, пока не будут удалены.
Метод называют «золотым стандартом» благодаря его преимуществам. Среди них:
- Малая инвазивность – не повреждаются слизистые шейки и матки. После завершения исследования пациентка возвращается домой.
- Четкая визуализация патологии – возможность прицельно удалять дефект без выскабливания.
- Эффективность. Благодаря оборудованию есть возможность удалить полип при самом неблагоприятном (труднодоступном) расположении.
- Отсутствие необходимости в госпитализации. Существуют палаты временного пребывания, в которых женщины восстанавливаются после процедуры 15–20 мин, в редких случаях 3–4 часа.
- Возможность проведения хирургического вмешательства без внутривенного наркоза.
- Возможность фото- и видеосъемки.
- Инфекционные заболевания.
- 3-я и 4-я степень чистоты влагалища. Воспалительный процесс – кольпит при проведении манипуляций недопустим. Это источник инфекции, которая при наполнении матки жидкостью попадает в ее полость, трубы и может распространиться на яичники и брюшину. Например, при молочнице использовать метод нельзя.
- Тяжелые сопутствующие соматические заболевания сердца, легких, сосудов.
- Беременность – абсолютное противопоказание для гистероскопии.
- Сужение цервикального канала.
- Распространенные формы рака шейки матки.
Молодые женщины опасаются, можно ли делать гистероскопию нерожавшим. Диаметр оптики – 2 мм, толщина телескопа 4,2 мм, благодаря небольшому размеру инструментов безболезненно и атравматично проникают в цервикальный канал. Расширение шеечного канала не требуется. Поэтому нерожавшим гистероскопию делать можно и нужно, если для этого есть показания. Возможно, это их единственный (довольно простой и короткий) путь к беременности. Процедура не влияет на способность к зачатию в будущем.
При необходимости проведения гистерорезектоскопии у нерожавших девушек требуется медикаментозная подготовка. Для размягчения шейки матки и канала назначают специальные препараты, которые позволят не травмировать цервикальный канал при операции.
Зачем делают гистероскопию, когда на УЗИ патология не найдена? Ультразвуковой метод диагностики не всегда позволяет диагностировать заболевания матки. Актуальным процедуру делает неспособность женщины забеременеть, выносить ребенка.
Любые дефекты эндометрия, шейки, матки способны помешать имплантации эмбриона и выносить беременность. Это же касается экстракорпорального оплодотворения. Для выяснения причины неудачных попыток ЭКО репродуктолог отправляет пациентку к хирургу-гинекологу. Хирург делает осмотр полости матки и забор биопсийного материала для исключения маточного фактора бесплодия.
Анализ биоптата позволяет оценить качество эндометрия, выявить причину бесплодия, онкологические процессы, оценить изменения ткани.
Гистероскопия – это хирургическое вмешательство. Поэтому проводить ее на фоне повышенной температуры, гриппозного состояния небезопасно. Как правило, гистероскопию при простуде и насморке не проводят. Организм должен находиться в здоровом состоянии, чтобы не возникло осложнений.
Отправляясь на процедуру, девушки, женщины желают знать, больно ли делать гистероскопию. Ощущения при обследовании сравнимы с состоянием в первый день менструации. Выраженность болевого синдрома зависит от порога чувствительности и проведенных манипуляций. После хирургических манипуляций боль может сохраняться в течение суток, затем утихает.
Обязательно нужна ЭКГ и консультация кардиолога. Гистероскопия – это ответственная манипуляция. В случае необходимости, при осложнениях может использоваться наркоз. Поэтому кардиолог должен дать «добро» на выполнение этого вида диагностики и лечения.
Обязательные анализы перед гистероскопией, без которых процедуру выполнять нельзя:
- общеклинические исследования крови, мочи;
- анализ на группу крови;
- биохимический комплекс и свертываемость;
- исследование крови на RW, B и C гепатиты, ВИЧ;
- мазок из влагалища;
- УЗИ.
Гистероскопия – это одновременно обследование и лечение. Выявление заболеваний матки, их лечение позволяют избавиться от бесплодия. Известны случаи, когда женщины, планирующие искусственное оплодотворение, прошли гистероскопию, и беременность (естественная) не заставила себя ждать. Пусть и у вас все получится!
источник
Гистероскопию можно условно разделить на два вида:
- диагностическая гистероскопия;
- хирургическая гистероскопия.
| Диагностическая гистероскопия | Хирургическая гистероскопия (резектоскопия) |
Манипуляции:
Наиболее частые показания:
Особенности проведения:
| Манипуляции:
Наиболее частые показания:
Особенности проведения:
|
Интересные факты
- В переводе с латинского языка «гистеро» — это матка, а термин «скопия» означает смотреть.
- Гистероскопия является единственным методом, позволяющим исследовать цервикальный канал и полость матки.
- С помощью гистероскопа была произведена первая женская стерилизация.

Новость о создании данного устройства была опубликована в одной из немецких газет, а затем испробована в практике группой акушеров-гинекологов. Однако впоследствии Филипп Боззини был осужден медицинским факультетом Вены «за любопытство», а произведенный прибор был назван игрушкой. Последующее использование первого в мире эндоскопа было запрещено.
В 1869 году врач Панталеони исследовал полость матки с помощью усовершенствованного прибора — тонкого зонда, который освещался с помощью керосиновой лампы. Врач осуществил осмотр полости матки у женщины шестидесяти лет, которая поступила к нему с маточным кровотечением. Во время исследования Панталеони обнаружил неровно утолщенный эндометрий, на поверхности которого наблюдались множественные полиповидные наросты.
В 1895 году гинеколог Эрнест Витт представил результаты клинических исследований использования гистероскопа. Было доказано, что с помощью данного прибора стало возможным выявить различные патологические состояния эндометрия, язвенную деформацию слизистого слоя, а также полиповидные наросты.
Однако следует заметить, что во время исследований при введении прибора внутрь нередко происходила травматизация слизистого слоя шейки матки и матки, что приводило к развитию кровотечений и снижало эффективность диагностической процедуры. Разрешить эту проблему попытался Чарльз Давид, создав в 1908 году специальные инструменты, с помощью которых стало возможным расширение цервикального канала, не повреждая слизистый слой.
В 1914 году Альфред Хейнеберг выпустил в свет усовершенствованный гистероскоп. Прибор, в отличие от других, имел новый канал для выведения из полости матки жидкости и воздуха (например, кровь при маточных кровотечениях), а также для ее промывания. Также Альфред Хейнеберг впервые установил противопоказания к проведению гистероскопии (например, беременность и наличие инфекционного процесса внутренних половых органов).
В 1927 году немецкие врачи произвели первое взятие кусочка эндометрия на биопсию. А в 1934 году была произведена первая успешная стерилизация женщины с помощью гистероскопа.
В последующие годs ученые и врачи продолжали совершенствовать аппарат гистероскопа, улучшая качество оптических линз, источника света, а также систему аспирации (выведение жидкости и воздуха) и ирригации (промывание полости).
В 1980 году Жакеш Хамоу выпустил в свет разработанный микрогистероскоп, длина которого составляла 25 сантиметров, а диаметр – 4 миллиметра. С помощью данного прибора стало возможным исследовать эндометрий на клеточном уровне, увеличивая изображение в 20, 60 и 150 раз, а также производить осмотр без увеличения.
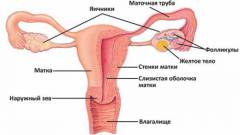
| Характеристика матки | Описание |
| Определение | Непарный гладкомышечный полый орган. |
| Расположение | Находится в среднем отделе малого таза. Матка ограничена мочевым пузырем (позади) и прямой кишкой (спереди). |
| Размеры |
Приведенные данные соответствуют параметрам женщины репродуктивного возраста. |
| Наружное строение | Имеет грушевидную форму. |
В матке различают две поверхности:
- задняя (пузырная) часть;
- передняя (кишечная) часть.
Практически вся поверхность матки покрыта брюшиной.
- верхняя, более выпуклая часть – дно матки;
- средняя, самая большая часть, имеющая конусовидную форму – тело матки;
- нижняя, суженная и округленная часть – шейка матки.
Нижняя часть шейки матки сообщается с влагалищем, а верхняя ее часть граничит с телом матки. Исходя из этого в шейке матки различают влагалищную и надвлагалищную части. Во влагалищной части находится небольшое отверстие, которое имеет круглую форму у нерожавших и щелевидную форму у рожавших женщин.
Стенка матки состоит из следующих слоев:
- серозная оболочка – периметрий;
- мышечная оболочка – миометрий;
- слизистая оболочка – эндометрий.
Иннервация матки осуществляется по тазовым нервам, которые берут свое начало из нижнего подчревного сплетения.
- В полости матки закрепляется и развивается эмбрион. Слизистый слой матки, подвергающийся цикличным изменениям, создает оптимальные условия для имплантации эмбриона и последующего его развития.
- Эластичная структура матки способствует ее значительному увеличению, что приводит к благополучному вынашиванию плода.
- В процессе родов данный мышечный орган принимает активное участие в изгнании плода наружу.
- Фаза пролиферации. Данная фаза начинается после отторжения эндометрия во время менструации и характеризуется его последующим нарастанием. Фаза пролиферации соответствует фолликулярной фазе яичникового цикла.
- Фаза секреции. Данный период характеризуется утолщением и разрыхлением слизистого слоя матки. Изменения эндометрия направлены на создание необходимых условий для внедрения эмбриона, в случае если произошло оплодотворение яйцеклетки. В случае если беременность не наступает, слизистый слой отторгается, и у женщины наступает менструация. Фаза секреции соответствует лютеиновой фазе яичникового цикла.
| Характеристика яичников | Описание |
| Определение | Парные половые железы. |
| Расположение | Яичники прикреплены к заднему листку широкой связки матки и залегают у боковых стенок малого таза. |
| Размеры |
|
| Наружное строение | В яичнике различают две поверхности:
Два края:
Два конца:
|
| Внутреннее строение | Яичники состоят из следующих слоев:
|
| Сосуды и нервы яичников | Кровоснабжение яичников осуществляется посредством яичниковых артерий, которые берут свое начало от левой почечной артерии, а также от брюшной аорты. Венозная система схожа с артериальной системой яичников. |
В иннервации яичников участвуют следующие сплетения:
- подчревное сплетение;
- верхнее брыжеечное сплетение;
- солнечное сплетение.
- В яичниках осуществляют свое развитие и созревание женские половые клетки.
- Эндокринная функция – выработка половых гормонов (таких как эстроген, андроген, прогестин).
С момента рождения в яичниках каждой девочки находятся от ста до четырехсот тысяч первичных фолликулов, каждый из которых состоит из незрелой яйцеклетки. К моменту появления первой менструации количество первичных фолликулов снижается до тридцати – пятидесяти тысяч. Из общего количества фолликулов за период половой зрелости созревают лишь четыреста пятьдесят – пятьсот.
Существует три фазы яичникового цикла:
- Фолликулярная фаза. Составляет первую фазу менструального цикла. Характеризуется ростом и развитием фолликула. Размер зрелого фолликула составляет полтора – два сантиметра. На протяжении всей фазы происходит выработка эстрогена — женского полового гормона, оказывающего влияние не только на половые органы, но и на весь организм в целом.
- Фаза овуляции. Данный период характеризуется разрывом созревшего фолликула и выходом из него яйцеклетки. Яйцеклетка попадает в ампулярную часть маточной трубы, где впоследствии происходит ее оплодотворение. В случае если в течение двадцати четырех часов сперматозоид не оплодотворил ее, она погибает.
- Лютеиновая фаза. Составляет вторую фазу менструального цикла. Характеризуется образованием желтого тела на месте разорвавшегося фолликула. Желтое тело в течение данного периода производит женский половой гормон – прогестерон, который отвечает за наступление и вынашивание беременности. В случае если беременность не наступила, уровень прогестерона в организме женщины снижается, и начинается развитие нового фолликула (фолликулярная фаза). Однако если произошло оплодотворение яйцеклетки, желтое тело продолжает расти в течение первых месяцев беременности и обеспечивать женский организм важно необходимым гормоном – прогестероном.
Гистероскоп — это тонкая телескопическая трубка (диаметром 2,9 – 4 мм), которая оснащена современной оптической системой со встроенными линзами.
Гистероскопы бывают двух типов:
- жесткие;
- гибкие.
| Жесткий гистероскоп | Гибкий гистероскоп |
Преимущества прибора:
Недостатки аппарата:
Особенности:
| Преимущества прибора:
Недостатки аппарата:
Особенности:
|
Выбор гистероскопа осуществляется врачом.
Существуют следующие разновидности гистероскопов:
- диагностические;
- хирургические.
В состав диагностического гистероскопа входят следующие вспомогательные инструменты:
- внешний тубус со встроенным краном (используется для подачи жидкости в полость матки);
- внутренний тубус;
- световод (устройство в виде шланга, вводимое в гистероскоп для передачи освещения);
- обтуратор (обеспечивает герметичность между шейкой матки и гистероскопом, за счет чего уменьшается внутриполостное давление и улучшается визуализация обследуемого органа).
Также существуют модели диагностических гистероскопов, в основание которых встроен дополнительный операционный канал для использования жестких хирургических инструментов (например, биопсийные щипцы, ножницы, зажимы).
В состав хирургического гистероскопа входят следующие вспомогательные инструменты:
- внешний тубус;
- внутренний тубус с инструментальным каналом;
- обтуратор;
- вспомогательный инструментарий (захватывающие щипцы, ножницы, биопсийные щипцы).
Также в хирургической гистероскопии используют гистерорезектоскоп. Это, своего рода, дополнительный набор инструментов, с помощью которых осуществляется оперативное вмешательство.
Гистерорезектоскоп состоит из следующих приборов:
- хирургический гистероскоп;
- тубус резектоскопа (состоит из внутреннего и наружного ствола);
- обтуратор;
- эндоскопические катетеры;
- зонды для бужирования (используются для расширения маточных труб);
- рабочий элемент (обеспечивает крепление электродов);
- электроды.
Существуют различные электроды, которые подбирают для удаления той или иной патологии.
Среди наиболее часто использующихся электродов выделяют следующие:
- вапоризирующая петля (используется для резекции полипов эндометрия и миомных подслизистых узлов);
- остроконечный электрод (как правило, используют для рассечения синехий и перегородок в полости матки);
- электроды в виде шара, бочонка, ролика, шипа (чаще всего используют для удаления внутренней оболочки матки).
Также для проведения гистероскопии используют следующее электрохирургическое оснащение:
- электрохирургический блок;
- аппарат для ирригации и аспирации;
- источник света;
- система видеоконтроля.
Используется для проведения биполярной и монополярной коагуляции.
Электрохирургический блок имеет следующие режимы работы:
- резание;
- коагуляция;
- резание и коагуляция.
Переключение режима осуществляется с помощью ножной педали.
Электрокоагуляция представляет собой современный метод хирургического вмешательства, с помощью которого осуществляются удаления новообразований различного генеза. Биполярную коагуляцию проводят с помощью двух электродов, которые имеют вид пинцета. Пинцетом из электродов производится захват того или иного новообразования, и под действием переменного тока осуществляется его удаление и коагуляция (прижигание). При монополярной коагуляции удаление новообразований проводится также с помощью двух электродов. При этом один электрод (имеет вид плоской пластины) подкладывается под тело пациентки, а с помощью другого электрода осуществляется прижигание патологического образования. Под действием коагуляции происходит свертывание крови в кровеносных сосудах, что приводит к остановке кровотечения.
Выполнение коагуляции осуществляется в течение двух секунд.
Данный аппарат позволяет контролировать растяжение полости матки во время введения и выведения жидкости.
Для растяжения полости матки, как правило, применяется жидкая или газовая среда.
Проведение диагностической или хирургической гистероскопии осуществляется на специальном операционном столе, который устанавливается под углом в двадцать пять – тридцать градусов. При этом туловище и ноги пациентки должны быть выше ее головы. Это делается для того, чтобы оттеснить кишечник и сальник (брюшная складка) в брюшную полость, предотвратив тем самым их повреждение во время проведения гистероскопии.
После того как женщина принимает необходимое положение ей внутривенно (при проведении хирургической гистероскопии) вводят общую анестезию.
При помощи дезинфицирующих растворов (как правило, используют спиртовой раствор или йод) пациентке обрабатывают наружные половые органы, влагалище и шейку матки. Затем шейку матки обнажают в гинекологических зеркалах и фиксируют с помощью пулевых щипцов. Осуществляется зондирование полости матки. Затем через специальный ход гистероскопа в полость матки подается жидкость или газ для увеличения поля зрения во время исследования.
Диагностический осмотр полости матки позволяет определить общее состояние органа и слизистой оболочки. При этом особое внимание направленно на рельеф маточных стенок, на ее формы и размеры, а также на сосудистый рисунок эндометрия его цвет и толщину. Для более детального изучения или для обозрения всей полости матки врач использует приближение или отдаление телескопа за счет чего наблюдается увеличение или уменьшение изображения транслируемого на мониторе.
Перед проведением гистероскопии женщине необходимо пройти ряд исследований.
| Наименование исследования | Описание исследования |
| Гинекологический осмотр | Включает в себя осмотр наружных и внутренних половых органов (влагалище и шейка матки), а также пальпацию матки и ее придатков. Данное исследование производится с целью выявления инфекционно-воспалительных процессов с помощью взятия мазков на бактериологическое исследование и цитологию (исследование клеточной структуры). Также осмотр позволяет определить состояние шейки матки, исключить наличие инфекционных заболеваний и злокачественной опухоли. |
| Мазок из влагалища | Определение влагалищной флоры осуществляется путем забора (с помощью специального стерильного тампона) отделяемого с трех определенных мест — уретры, цервикального канала и влагалища. Взятый материал наносится на предметное стекло, после чего производится микроскопическое исследование. Существует четыре степени чистоты влагалищной флоры. Первая и вторая степени означают, что женщина здорова. Третья и четвертая степени характеризуют наличие инфекционно-воспалительного процесса. |
| Общий анализ крови | Анализ, позволяющий исследовать клетки крови (эритроцитов, лейкоцитов и тромбоцитов), а также определить уровень гемоглобина, лейкоцитарную формулу и скорость оседания эритроцитов. |
| Анализ на группу крови и резус-фактор | Анализ, с помощью которого устанавливается группа крови человека (по системе АВ0) и резус-фактор. |
| Анализ крови на ВИЧ и сифилис | При данных исследованиях выявляется наличие в крови антител к возбудителям данных заболеваний — бледной трепонеме (вызывает сифилис) и вирусу иммунодефицита человека (вызывает ВИЧ-инфекцию). |
| Биохимический анализ крови (по показанию врача) | Исследование, позволяющее определить работу внутренних органов (например, печень, почки) и систем (например, пищеварительная, выделительная). |
| Коагулограмма (по показанию врача) | Анализ, с помощью которого определяется свертывающая система крови. Нарушение в данной системе может привести к развитию кровотечений и образованию тромбов. |
| Общий анализ мочи (по показанию врача) | Макроскопическое (цвет, прозрачность, количество, пенистость) и микроскопическое (мочевой осадок) исследование мочи, которое позволяет выявить наличие заболеваний почек. |
| Ультразвуковое исследование органов (УЗИ) малого таза | Может проводиться через переднюю брюшную стенку или трансвагинально. Данное исследование позволяет определить анатомические особенности внутренних половых органов, наличие патологических изменений и образований. |
| ЭКГ (по показанию врача) | Позволяет определить электрическую проводимость сердца. |
| Флюорография(по показанию врача) | Рентгенологический метод исследования органов грудной клетки. |
Также одновременно со сдачей анализов женщине может понадобиться консультация следующих специалистов:
- анестезиолог (консультация является обязательной, так как во время процедуры женщине делается общий наркоз);
- терапевт (понадобится в случае наличия заболеваний внутренних органов);
- кардиолог (необходима в том случае, если у женщины имеется заболевание сердечно-сосудистой системы).
Перед операцией женщине необходимо будет сообщить врачу:
- имеется ли аллергия на какие-либо медикаменты;
- о наличии беременности или подозрении на нее;
- принимаются ли какие-либо лекарственные препараты в настоящее время.
Операция производится после окончания менструации, примерно на седьмой – десятый день менструального цикла. Именно в данный период функциональный слой эндометрия (отделяется во время менструации) является тонким, что улучшает видимость стенки матки во время процедуры.
В случае если проводится гистероскопия для выявления причины бесплодия, связанной со структурно-функциональными изменениями эндометрия, то в данном случае рекомендуется ее проведение на двадцатый – двадцать четвертый день менструального цикла в период лютеиновой фазы.
В случае если необходима срочная диагностика, процедура проводится в любой день менструального цикла.
Существуют следующие противопоказания для проведения гистероскопии:
- инфекционно-воспалительные заболевания половых органов;
- инфекционно-воспалительные заболевания в остром периоде;
- беременность;
- маточные кровотечения;
- злокачественная опухоль шейки матки;
- выраженный стеноз (сужение) цервикального канала;
- тяжелая почечная недостаточность, печеночная недостаточность или сердечно-сосудистая недостаточность.
Накануне операции женщине необходимо будет явиться в отделение и иметь при себе тапочки, носки, халат, сорочку, а также прокладки, так как после оперативного вмешательства в течение нескольких дней наблюдаются кровянистые выделения из влагалища.
Накануне вечером, если у женщины наблюдаются запоры, для опорожнения кишечника может быть произведена клизма. Также врач может назначить прием успокоительного препарата (например, валериана, Ново-Пассит) для снижения тревоги и беспокойства перед операцией.
В день операции следует исключить прием пищи и жидкости. Женщине необходимо будет принять душ и побрить лобковую и паховую области, а непосредственно перед операцией – опорожнить мочевой пузырь. Бижутерию, украшения и заколки для волос следует оставить в палате.
Перед проведением процедуры по назначению лечащего врача может быть показан прием антибактериального препарата (антибиотик), чтобы снизить риск инфицирования послеоперационной раны.
После диагностического исследования пациентку могут выписать в тот же день к вечеру, если операция была проведена утром, или на следующий день. В случае лечебной гистероскопии женщину выписывают на второй – третий день после операции.
После проведения диагностической процедуры наблюдаются незначительные кровянистые выделения, которые, как правило, проходят в течение двух – пяти дней. После хирургической гистероскопии, в зависимости от характера операции, такого рода выделения носят более длительный характер и могут наблюдаться в течение двух – трех недель.
В зависимости от вида анестезии (местная или общая), которая проводилась во время гистероскопии, женщина после процедуры может ощущать слабость, головокружение и тошноту, которые проходят примерно в течение восьми – девяти часов.
Также в послеоперационном периоде у женщины наблюдаются ноющие, слабоинтенсивные боли внизу живота, которые легко купируются обезболивающими препаратами (например, анальгин, парацетамол).
После проведения хирургической гистероскопии в полости матки остается послеоперационная рана, которая является благоприятной средой для присоединения инфекции. Поэтому с целью профилактики лечащий врач может назначить прием антибиотика широкого спектра действия (например, ампициллин, гентамицин) в течение пяти – семи дней для предотвращения развития инфекционного процесса. Также в данный период женщине необходимо тщательно следить за гигиеной половых органов.
После проведения гистероскопии женщине следует исключить:
- половую жизнь, занятия спортом, а также физические нагрузки в течение двух – трех недель (после диагностической гистероскопии в течение трех – четырех дней);
- прием ванны, купание в бассейнах и посещение других общественных мест (например, сауна, баня) в течение двух – трех недель;
- спринцевания;
- использование тампонов и стрептоцидовых контрацептивных средств.
Необходимо срочно обратиться к врачу в следующих случаях:
- если наблюдается повышение температуры тела;
- если присутствуют сильные болезненные ощущения внизу живота;
- если общее состояние здоровья ухудшается;
- если наблюдаются обильные кровянистые выделения.
Спустя десять дней после проведения диагностической или лечебной гистероскопии женщине необходимо будет вернуться на повторный осмотр для контроля процесса заживления тканей.
Во время проведения гистероскопии могут возникнуть следующие осложнения:
- Травматизация шейки матки или матки. Данное осложнение характеризуется прободением стенки исследуемого органа гистероскопом. Возникает крайне редко и связано в большинстве случаев с некомпетентностью врача.
- Занесение инфекции в полость матки. В случае если во время исследования в полость матки были занесены патогенные микроорганизмы, это может привести к последующему развитию эндометрита (воспаление эндометрия).
- Развитие маточных кровотечений. Как правило, после оперативного вмешательства у женщины наблюдаются кровянистые выделения мажущего характера. Однако в случае если у пациентки после процедуры развилось маточное кровотечение ей необходимо срочно обратиться к лечащему врачу.
- Неполное удаление новообразований. Данное осложнение может возникнуть в том случае, если во время оперативного вмешательства был некачественно удален полип или подслизистый миоматозный узел.
- гиперплазия эндометрия;
- полипы матки;
- миома матки;
- спайки в матке;
- рак эндометрия;
- аномалии развития матки.
Диагностическая гистероскопия производится при подозрении на:
- бесплодие;
- анатомические аномалии строения матки;
- воспалительные заболевания матки;
- наличие в полости матки внутриматочного контрацептива, остатков плодного яйца или плаценты;
- наличие в полости матки новообразований (например, миома, полип);
- прободение стенки матки вследствие аборта или выскабливания;
Помимо этого диагностическая гистероскопия производится при нарушениях менструального цикла, маточных кровотечениях различного генеза (происхождения), а также с целью подтверждения или опровержения диагноза.
Хирургическая гистероскопия производится с целью:
- иссечения спаек;
- удаления внутриматочной перегородки;
- удаления подслизистой миомы матки, а также полипов;
- удаления из матки внутриматочной спирали, остатков плодного яйца, а также плаценты;
- взятия кусочка ткани на биопсию.
источник