Хеликобактер пилори — это бактерия, обитающая в желудочно-кишечном тракте многих людей. Она способна вызвать воспаление слизистой оболочки желудка и двенадцатиперстной кишки, а также язвенные процессы в них. Течение таких заболеваний во время беременности, а также и лечение их в этот период отличается некоторыми особенностями.
Это бактерия, способна выживать в кислой среде желудка. Ее выживаемость объясняется способностью образовывать на поверхности плотную защитную пленку. В процессе жизнедеятельности бактерия раздражает слизистую, повреждает ее и выделяет вредные продукты.
Все это вызывает сбои в работе и моторике желудочно-кишечного тракта и ДПК. Уровень кислотности желудочного сока при этом сильно нарушается. В желудочно-кишечном тракте создаются все условия для повреждения слизистой.
Главными факторами развития повышенной активности Хеликобактер пилори во время беременности являются:
- Изменение гормонального фона.
- Повышенная нагрузка на организм в целом.
- Стрессы дома, на работе.
- Некачественное и нерациональное питание.
- Злоупотребление едой, обогащенной консервантами, ГМО, а также продуктами, содержащими большое количество быстрых углеводов и животных жиров.
Симптомы этого заболевания наиболее яркие и выразительные в период обострения болезни. Среди них стоит отметить такие, как:
- Боль под ложечкой (в верхней области живота), иррадиирующая в спину и правую половину области живота.
- Боли, напоминающие сердечные.
- Возникновение болей в зависимости от места поражения. Так, при язве желудка они бывают уже через полчаса — час после приема пищи. Язвенная болезнь двенадцатиперстной кишки характеризуется болями через несколько часов после еды. Бывают так называемые голодные боли, которые полностью проходят после еды.
- Отрыжка (воздухом, чаще — пищей).
- Тошнота, рвота.
- Запор.
- Вздутие живота.
- Похудение.
- Появление белого налета на языке.
Если же женщина страдает от активности Хеликобактер в период вынашивания ребенка, это может обернуться выраженными и весьма ранними симптомами токсикоза. Пациентку беспокоит сильная тошнота, рвота, подавленность настроения. Такой токсикоз может быть до начала пятого месяца.
Беременность немного изменяет течение болезни. У большинства женщин проникновение в желудочно-кишечный тракт бактерии Хеликобактер пилори не вызывает резко выраженных симптомов. Обострение язвенной болезни в таком случае маловероятно.
Заражение бактерий Хеликобактер не может быть противопоказанием для наступления беременности. Бактерия не оказывает никакого влияния на течение беременности и на состояние будущего ребенка.
Однако если в анамнезе беременной есть гастрит, то она должна быть очень внимательной к состоянию своего здоровья. Дело в том, что продолжительная интоксикация продуктами жизнедеятельности бактерии может способствовать развитию сильно выраженного токсикоза.
Таким женщинам необходимо очень мягко и бережно проводить диагностику. При этом максимально используются неинвазивные методы исследования.
В первую очередь показано проведение клинических анализов крови и мочи. Применяется также и серологический метод для определения наличия в крови антител к Хеликобактер. Метод ПЦР является наиболее точным в подобного рода диагностике.
Желудочное зондирование — эффективная диагностическая мера для определения наличия у больной бактерии Хеликобактер. Врач делает забор желудочного содержимого наиболее щадящим способом. Благодаря этому можно сделать выводы об изменении уровня кислотности желудочного сока.
Эндоскопия в подобных случаях проводится с огромной осторожностью. Это связано с тем, что размеры матки увеличиваются, и при этом резко возрастает давление на органы пищеварения. Иногда по этой же причине возникают трудности с прохождением трубки эндоскопа и взятия желудочного сока для дальнейших исследований.
Диета при Хеликобактер является очень важной, поскольку прием большинства медикаментов запрещен. Ограничивается физическая активность. В острый период рекомендуется диета № 1.
- свежий хлеб, сдоба;
- все виды наваристых и крепких бульонов;
- все супы с добавлением пассерованной муки;
- все жирные разновидности мяса, в частности, баранина, свинина, а также любые виды жареного мяса;
- жирная рыба;
- капуста белокочанная, редис, редька, шпинат;
- кислые фрукты и ягоды;
- копченые продукты, соления, маринады.
Напротив, рекомендуются такие продукты;
- вчерашний хлеб, сухари;
- супы постные;
- нежирная рыба;
- нежирное отварное мясо;
- отварная нежирная рыба;
- яйца, омлет;
- фрукты на пару, протертые фрукты, ягоды, компоты;
- какао, некрепкие чаи.
Лечить проявления заражения Хеликобактер надо в любом случае. Необходимо учитывать, что бактерия устойчива ко многим лекарствам. В то же время при беременности как-либо экспериментировать с лекарствами нельзя, так как в подобном случае есть риск развития осложнений у плода.
Если в период беременности наблюдается обострение язвенной болезни желудка и ДПК, антибиотики запрещаются. Это связано с тем, что они способны вызвать нарушения в развитии плода. В то же время при беременности не запрещены антацидные и вяжущие препараты.
Антациды снижают кислотность желудочного сока и предохраняют слизистую желудка от агрессивного воздействия соляной кислоты. Врач рекомендует принимать беременным Маалокс, Фосфалюгель. Их надо употреблять перорально после еды, в течение одного часа.
Среди обволакивающих и вяжущих препаратов предпочтение отдается растительным. Назначают настои ромашки, зверобоя. Принимать их надо до еды, по третьей части стакана. Полезны тыквенные семечки. Принимать капустный сок полезно только в чистом виде.
Только с разрешения специалиста можно употреблять обезболивающие и спазмолитические препараты. Это Дротаверин (Но-шпа), Папаверин, Баралгин.
При беременности нельзя употреблять такие препараты, подавляющие активность Хеликобактер пилори:
- Медикаменты, содержащие соединения висмута: Де-нол, Викалин, Пилорид.
- Блокаторы протонной помпы (Циметидин, Ранитидин).
- Ингибиторы протонной помпы (Омез и его аналоги).
- Любые антибиотики, подавляющие деятельность патогенного микроорганизма.
Женщинам надо понимать, что отказ от таких высокоэффективных препаратов против Хеликобактер пилори при беременности связан с тем, что они отрицательно сказываются на росте плода и его состоянии. Врач тем не менее может назначать указанные препараты против Хеликобактер при беременности в том случае, если угроза здоровью матери несравненно больше, чем потенциальный риск для плода. Но даже и в таких случаях курс лечения Омепразолом (его вред несколько меньше) и другими аналогичными средствами будет кратковременным.
В любом случае при беременности не назначается лечение, направленное на полное уничтожение патогенного организма в ЖКТ.
Прежде всего женщина не должна забывать о правильном и рациональном питании. Принимать еду надо небольшими порциями. Необходимо исключить из рациона все блюда, которые вызывают раздражение слизистой желудка. Наверное, будет лишним упоминать о том, что женщинам полностью запрещаются алкоголь и курение. Нельзя также пить крепкий чай, кофе.
Всем беременным нужно внимательно следить за своим психоэмоциональным состоянием. В первую очередь нужно исключить стрессовые факторы. Не менее важным является рациональное распределение физической нагрузки.
источник
Сразу скажу вывод из статьи: говорить о том, что хеликобактер является причиной болезней желудка — все равно, что говорить о том, что наличие желудка является причиной болезней желудка.
Малообразованные люди, нахватавшиеся отрывочных знаний, до сих пор считают новостью открытие бактерий Helicobacter Pilori и ошибочно считают их причиной болезней желудка (язвы, гастриты).
Вообще-то, новость о том, что хеликобактер влияет на возникновение болезней желудка, не является новостью уже 15-20 лет. В 2005 году Барри Маршалл и его коллега Робин Уоррен за своё открытие были удостоены Нобелевской премии по медицине. А специалистам об этой бактерии было известно и раньше. В то время довольно многим, в том числе и серьезным ученым, казалось, что найден ключ к решению всех проблем. Однако, последующие события в очередной раз доказали, что жизнь не так сложна, как нам кажется, — она намного сложнее.
Со временем появились данные, которые позволяют внести коррективы в эту гипотезу. По мере чтения этой статьи сначала уныние овладеет вами, но в конце вас ждет хороший финал. Поэтому читайте и не бойтесь испытывать сложные и противоречивые чувства)
В теме про психологические причины неприятного запаха изо рта некоторые неразумные сограждане возмущались: «Глупый психолух, ну что ты нам тут вешаешь лапшу на уши? Ты вообще слышал когда-нибудь про хеликобактер пилори?»
Конечно, я мог бы оставить самоуверенных людей погибать в своей неразумности, но гуманистическое воспитание не позволяет так сделать, потому что, даже если среди сотни потерянных людей найдется хоть один, который исправится, то имеет смысл написать пост.
Итак, рассмотрим эти данные подробнее.
1. В разных странах, Хеликбоактером инфицировано от 20 до 90% населения. То есть, практически все население, если учитывать сложность диагностики. Заинтересованные читатели могут (с помощью гуглов и яндексов) углубиться в анализ видов этой бактерии и сложностей диагностики ее наличия. И у подавляющей части людей наличие этой бактерии не приводит к тем страшным заболеваниям, которыми нас пугают лаборатории, зарабатывающие анализами на хеликобактер. (Примерно как с вирусом герпеса, который в спящем состоянии присутствует у 90% населения). Вот у всех оно есть, но заболевают люди независимо от наличия или отсутствия бактерии. Те, у кого нет Хеликобактер Пилори, заболевают примерно с такой же частотой.
2. Странным образом, бактерия может появляться и исчезать без лечения. И не всегда лечение помогает избавиться от нее.
3. Те врачи, которые говорят о важности фактора Хеликобаткер, на вопрос о том, какие же тогда факторы влияют на то, что бактерия начинает разъедать стенки желудка, отвечают (внимание, эти же причины были до открытия Хеликобактер):
пищевой фактор,
психоэмоциональные перегрузки,
вредные привычки — курение, избыточное употреблению кофе и алкоголя,
применению некоторых лекарств, например, аспирина,
наследственная предрасположенность.
Получается так: есть у тебя хеликобактер, нету ли его, а все равно на возникновение болезней желудка влияют те же факторы, которые исследовались и до открытия бактерии Хеликобактер пилори (Helicobacter Pilori)
4. Ну и несколько интересной теории:
Геликобактер был выделен из кала, слюны и зубного налёта инфицированных пациентов, что объясняет возможные пути передачи инфекции — фекально-оральный или орально-оральный (например, при поцелуях, пользовании общей посудой, общими столовыми приборами, общей зубной щёткой. Когда будете в следующий раз целоваться, постарайтесь не думать о милых существах из картинки в этом посте, живущих у большинства людей)
Возможно (и весьма часто встречается) заражение геликобактером в учреждениях общественного питания.
5. Скептически настроенные в отношении инфекционной теории язвы желудка отмечают следующее:
Как правило, язвенные дефекты встречаются в виде одиночных образований, хотя инфекция H. pylori может затрагивать значительную часть органа.
Инфекционная теория не объясняет цикличность заболевания: «рецидив-ремиссия-рецидив».
Инфекционная теория не объясняет сезонность обострений язвенной болезни.
Имеются исследования, доказывающие, что полное уничтожение хеликобактер пилори увеличивает риск других заболеваний пищеварительного тракта, аллергии, ожирения, астмы и др. (в интернете очень много текстов и споров об этом)
Инфекционная теория не объясняет и не учитывает известные факты о нарушении секреции мелатонина у язвенных больных.
Многолетнее применение антигеликобактерной терапии H. pylori-ассоциированных заболеваний не привело к их снижению и стало одной из причин развития дисбактериоза.
6. В последние годы было установлено, что кроме H. pylori в желудке многих здоровых людей обитают другие микроорганизмы, в частности лактобактерии L. gastricus, L. antri, L. kalixensis, L. ultunensis, стрептококки, стафилококки, грибы Candida, бактероиды, коринебактерии и другие. О важности микрофлоры (бактерий, вирусов и грибов) в поддержании здоровой жизнедеятельности организма сейчас уже нет нужды рассказывать. Это известно большинству.
Это важно понимать при решении вопроса о лечении антибиотиками.
Я лично не против того, что приступы болезней желудка могут сниматься антибиотиками.
Но, во-первых, все знают о побочных эффектах их применения. Порой неизвестно, превышает ли их польза тот вред, который такие лекарства наносят организму. Не будем углубляться в этот сложный вопрос, вокруг которого сломано много копий.
Во-вторых, частота рецидивов (и реинфекций) после применения антибиотиков вынуждает дальше исследовать проблему. Через 3 года вновь заражаются этой бактерией около 32 % пациентов, через 5 лет — 82-87 %, а через 7 лет — примерно 90 %. То ли бактерии иногда не поддаются воздействию антибиотиков. То ли они сохраняются в каких-то отделах пищеварительной системы и потом возвращаются. То ли происходит повторное заражение. То ли бактерии тут ни при чем. То ли еще что. Оставим эти вопросы ученым, занимающимся дальнейшим исследованиями.
В любом случае, остроту приступа антибиотики могут снимать. Но не устраняют причины болезни. Напомню, что к ним большинство исследователей по-прежнему относят. пищевой фактор, психоэмоциональные и психосоциальные причины, вредные привычки, лекарства, наследственная предрасположенность
Вес всей микрофлоры взрослого человека составляет 2,5 – 3 кг; 40% энергии получаемой организмом от потребляемой пищи затрачивается на питание микрофлоры; 50% токсинов обезвреживается микрофлорой; микрофлора вырабатывает до 50% процентов суточной потребности всех существующих витаминов; тепло от жизнедеятельности микрофлоры необходимо организму, в том числе для регенерации микроресниц кишечника, которые увеличивают всасываемость пищи в 600-1100 раз.
Напоследок скажу, что и сами австралийские ученые (получившие Нобелевскую премию), конечно, не собирались отменять влияние других факторов в развитии гастрита и язвы. На самом деле, Робин Уоррен и Барри Маршалл доказали, что «в развитии гастрита и язвы играют роль не только стресс, вредные привычки и плохое питание. «
Лично мне данный пост нужен для того, чтобы каждый раз не спорить с очередным школьником в комментариях. Школьником, впервые услышавшим про бактерии хеликобактер пилори и находящемуся в состоянии эйфории от того, что найдено легкое объяснение сложных проблем. Таким умникам буду просто давать ссылку на этот пост.
О других психологических причинах болезней тела читайте в регулярно обновляемой и дополняемой таблице.
источник
В настоящее время за бактериями Helicobacter pylori (H. pylori) укрепилась характеристика медленной «терапевтической» инфекции, поражающей органы-мишени – желудок и двенадцатиперстную кишку. К заболеваниям, прямо связанным с H. pylori как с этиологическим фактором, относят хронический гастрит В, некардиальный рак желудка, пептические язвы желудка и двенадцатиперстной кишки.
К настоящему моменту накоплено довольно большое количество научно обоснованных данных, свидетельствующих о том, что эта инфекция, как и любая другая, обладает не только местными, но и системными эффектами (воспалительным, аутоиммунным), вызывая соответствующие реакции со стороны некоторых органов и систем.
Результаты многочисленных исследований дают основание предполагать о возможной патогенетической или опосредованной роли инфекции H. pylori в развитии и/или течении заболеваний, не относящихся к пищеварению. Вместе с тем в последние годы опубликовано ряд исследований, посвященных данной проблеме, в которых определенно подтверждается роль H. pylori в патогенезе некоторых заболеваний или делаются весьма противоречивые выводы. Показано, что H. pylori и вызванные ими повреждения желудка и двенадцатиперстной кишки не только могут одновременно сосуществовать с целым рядом заболеваний, но и нередко им предшествуют или патогенетически связаны.
Определен целый спектр внежелудочных проявлений инфекции H. pylori. Среди них – сосудистые (церебральные и коронарные), аутоиммунные заболевания, кожные поражения и целый ряд других.
- Органоспецифические: аутоиммунный тиреоидит
- Органонеспецифические: ревматоидный артрит
- Промежуточного типа: синдром Шегрена
- Бесплодие
- Болезнь Паркинсона
- Бронхиальная астма
- Бронхит
- Глаукома
- Головная боль, мигрень
- Задержка роста у детей
- Неукротимая рвота беременных
- Отсутствие аппетита при старении
- Очаговая алопеция
- Печеночная энцефалопатия
- Пищевая аллергия
- Увеит
Предполагаемый механизм, лежащий в основе внежелудочной патологии, связанной с H. рylori, включает непосредственное воздействие бактерии: активируется воспалительный процесс наряду с высвобождением цитокинов и медиаторов воспаления и последующими системными эффектами; в конечном итоге это приводит к мимикрии между антигенами бактерии и хозяина.
Как и при проникновении в организм любого чужеродного агента, обладающего антигенными свойствами, так и при инфицировании H. pylori происходит сенсибилизация организма. Предполагается три возможных механизма, приводящих к заболеваниям, связанных с иммунными нарушениями: H.pylori взаимодействуют с тучными клетками, инициируя высвобождение медиаторов; H.pylori, вступая в качестве полноценных антигенов, вызывают аллергические реакции в организме хозяина; H. pylori снижают барьерную функцию кишечника, обусловливая поступление аллергенов в кровь (неполный гидролиз нутриентов).
До настоящего времени продолжается дискуссия об истинной роли H. pylori: выступают ли они инициаторами, триггерами или просто свидетелями разнообразных патологических изменений в организме при заболеваниях различных органов и систем; как влияет присутствие этих микроорганизмов на течение патологического процесса и исход заболевания?
Большинство исследований, касающихся данной патологии, посвящено изучению роли H. рylori и других инфекционных патогенных факторов (хламидий, цитомегаловирусов и др.) в патогенезе атеросклероза и сердечно-сосудистых заболеваний. Хотя нет определенных данных, подтверждающих роль H. рylori в развитии атеросклероза, накопившиеся факты указывают, что наряду с другими факторами патогенеза эти бактерии могут способствовать развитию данного заболевания.
В исследованиях, направленных на поиск H. рylori-специфических последовательностей ДНК методом ПЦР в коронарных бляшках пациентов с тяжелыми формами ИБС, обнаружены бактерии H. рylori почти у половины обследованных больных, но ни у одного из субъектов группы контроля.
У больных с атеросклерозом, помимо обнаружения антител к различным патогенам и H.рylori, выявляют антитела к другим инфекциям: цитомегаловирусу, Chlamydia pneumoniaе, вирусам гепатита А, простого герпеса и Эпштейн-Барр. В сообщениях, касающихся влияния инфекций, носителем которых является субъект, предположено, что именно они способствуют началу атеросклеротического процесса (атерогенезу), который в конечном итоге приводит к атеросклерозу. Prasad и соавт. считают, что эндотелиальная дисфункция является звеном между микробами и атерогенезом. О распространенности и степени инфицирования можно судить по нарушениям в сосудистом эндотелии.
Однако есть работы, свидетельствующие об отсутствии значимой патогенетической связи между H.pylori и заболеваниями сердечно-сосудистой системы. В этом плане следует отметить исследование HOPE, которое не смогло подтвердить достоверную ассоциацию между инфекцией H. pylori и риском возникновения патологии сердца и сосудов. Было обследовано 3168 канадских больных с ИБС на наличие серологических маркеров к H.pylori, цитомегаловирусу, C.рneumoniae и вирусу гепатита А. Результаты показали, что наличие маркеров цитомегаловирусной инфекции ассоциировалось с развитием сердечно-сосудистых событий, однако связи с маркерами бактерий H. pylori и другими патогенами выявлено не было.
Такой же отрицательный результат получен в большом метаанализе, проведенном с участием 1187 пожилых участников Фремингемского исследования с ИБС, которых тестировали на наличие цитомегаловируса, H.pylori и С.pneumoniae. Рандомизированное лечение инфекции H. pylori и C. рneumoniae или использование плацебо у больных с ИБС привело к достоверному снижению таких нежелательных сердечно-сосудистых проявлений болезни, как кардиальная смерть и повторная госпитализация в связи с обострением ИБС. Что удивительно, этот эффект не зависел от наличия инфицированности пациентов H. pylori или C. рneumoniae.
Поскольку роль микроорганизмов в формировании хронической атеромы не доказана, некоторые авторы возлагают ответственность на H. pylori в развитии острого коронарного синдрома и коронарного тромбоза при постинтервенционном рестенозе. Гипотеза о ведущей роли H. pylori в развитии острого коронарного синдрома отрабатывалась в эксперименте на животных. При этом оценивались различия тромботического ответа на непосредственное сосудистое повреждение между H. pylori-инфицированными и неинфицированными животными. Получены два достоверных результата: во-первых, у H. pylori-инфицированных животных после повреждения сосудов образовалось большее количество эмболов, во-вторых, у них период эмболизации был достоверно более продолжительным, что свидетельствовало в пользу существенной роли H. pylori в инициации сердечно-сосудистых событий.
Существующие противоречия относительно неоднозначности трактовки роли H. pylori в формировании атеросклероза и ИБС могут быть связаны с их генетической гетерогенностью. Некоторые ученые предполагают, что именно вирулентные цитотоксические штаммы H. pylori, в частности с CagA, способны вызывать патологические изменения в сосудах. Однако ни в одном из вышеперечисленных исследований, отрицающих роль H. pylori, не оценивали распространенность вирулентных – CagA-позитивных штаммов H. pylori среди обследованных пациентов.
Механизм участия CagA-позитивных штаммов H. pylori в развитии атеросклероза не установлен, однако уже существует ряд исследований, демонстрирующих достоверную корреляцию между ИБС и наличием вирулентных штаммов H. pylori. Так, исследование Mayr и соавт. было направлено на изучение толщины интимы-медиа каротидной артерии при атеросклерозе у пациентов с выявленными антителами к H. pylori и их фактору вирулентности – CagA-антигену. Была выявлена достоверная взаимосвязь между толщиной артериальной стенки и наличием серопозитивности в отношении CagA.
В другом исследовании при иммунохимическом анализе локализации поликлональных анти-CagA антител в материале, полученном из пуповины, атеросклеротических артерий и желудочно-кишечного тракта, показано, что антитела обнаруживали в цитоплазме и ядрах гладкомышечных клеток сосудов пупочного канатика, атеросклеротических артериях, цитоплазме фибробластоподобных клеток интимы бляшек и на плазмолемме эндотелиоцитов. Это позволило сделать заключение о том, что анти-CagA антитела перекрестно реагируют с антигенами интактных и атеросклеротических сосудов; связывание их с антигенами поврежденных артерий может способствовать прогрессированию атеросклероза у лиц, инфицированных H. pylori.
Как показали исследования, положительный статус по CagA, по-видимому, еще более важен для развития церебрального инсульта. Сообщается о более высоких, по сравнению с контролем, показателях распространенности в сыворотке CagA у больных инсультом. Важное значение CagA для атерогенеза подтверждено в исследовании, в котором обнаружена перекрестная корреляционная связь между антителами H. pylori к CagA и антигенами стенок сосудов, что позволяет предположить наличие патогенетической связи между H. pylori и атеросклерозом.
В ряде исследований последних лет, направленных на выявление связи между H. pylori и сердечно-сосудистой патологией, изучали возможную роль бактерии в снижении плазменных уровней витамина В12 и фолиевой кислоты как следствия развития хронического атрофического гастрита, что приводило к повышению уровня гомоцистеина и в конечном итоге – к риску сердечно-сосудистых заболеваний. Takashima с соавт. обнаружили достоверное снижение липопротеидов высокой плотности у лиц, инфицированных H. pylori.
Обнадеживающие результаты получены при изучении H. pylori как причины возникновения синдрома Рейно. Уничтожение бактерий у инфицированных больных улучшало их общее состояние, тормозило прогрессирование артериита и флебита мягких тканей нижних конечностей.
Аутоиммунные патологические состояния можно разделить условно на три группы: органоспецифические, органонеспецифические и промежуточного типа.
Органоспецифические заболевания провоцируются преимущественно инфекционными агентами или хроническим воспалением, которые вызывают соответствующие структурные повреждения по типу реакции гиперчувствительности замедленного типа. Среди таких аутоиммунных заболеваний чаще всего упоминается аутоиммунный тиреоидит, который в большинстве случаев сочетается с аутоиммунным гастритом (типа А). Аутоиммунизация у таких больных связана с появлением аутоантител к поверхностным антигенам тиреоцитов и тиреоглобулину. Недавно обнаружено, что CagA+ штаммы H. pylori увеличивают риск развития аутоиммунного тиреоидита (моноклональные антитела к штаммам H. pylori с CagA реагируют с фолликулярными клетками щитовидной железы).
При органонеспецифических аутоиммунных заболеваниях нарушается контроль иммунологического гомеостаза, обусловленного инфекцией (бактериальной, вирусной), генетическими факторами и др. При этом в тканях и органах происходят структурные изменения по типу реакций гиперчувствительности немедленного или замедленного типа. Среди заболеваний, которые могут формироваться с участием H. pylori, рассматривают тромбоцитопеническую пурпуру на основании установленной перекрестной реактивности между тромбоцитарным IgG и CagA+ H. pylori. Допускается, что молекулярная мимикрия, приписываемая CagA, играет ключевую роль в патогенезе заболевания. После уничтожения бактерий H. pylori проявления заболевания ликвидируются (от 40 до 73% случаев).
В соответствии с международным Маастрихтским консенсусом 3 (2005), регламентирующим действия врача в отношении инфекции H. pylori, при тромбоцитопенической пурпуре рекомендовано проведение санирующей антихеликобактерной терапии (уровень доказательности В).
Ревматоидный артрит, относящийся к данной группе заболеваний, также может быть патогенетически связан с H. pylori; некоторые авторы рекомендуют проведение эрадикационной терапии инфицированным больным. В связи с этим стоит упомянуть сообщение итальянских ученых о значительном улучшении симптомов и лабораторных показателей на протяжении длительного периода наблюдений – 24 месяцев – у больных с ревматоидным артритом после проведения специального лечения против H. pylori.
К аутоиммунным заболеваниям промежуточного типа относят синдром Шегрена (морфологические изменения слюнных и других экзокринных желез), который связан с хроническими гепатитами В и С. Считается, что H. pylori могут играть роль дополнительного антигенного стимула, способствующего возникновению доброкачественной опухоли в слюнных железах или мальтомы желудка.
За последнее десятилетие во многих исследованиях получены доказательства причинной роли H. pylori в развитии рефрактерной к терапии препаратами железа железодефицитной анемии. Предположительно, что механизмы заболевания основаны на захвате железа бактериями в полости желудка и снижении внутрижелудочного уровня аскорбиновой кислоты, что может приводить к нарушению алиментарного всасывания железа. О случаях благоприятного влияния терапии, направленной на уничтожение H. pylori, у больных с железодефицитной анемией сообщается как среди взрослых, так и среди детей.
В большом исследовании, проведенном с участием 753 корейских детей, показано, что у инфицированных H. pylori детей наблюдалось снижение уровня сывороточного ферритина, что может свидетельствовать о дополнительной связи между развитием железодефицитной анемии и наличием H. pylori. Эрадикация бактерий способствовала исчезновению признаков анемии и нормализации уровней ферритина через полгода у 75% пациентов и через год – у 91,7%.
В соответствии с Маастрихтским консенсусом 3 (2005) необъяснимая железодефицитная анемия у инфицированных бактериями H. pylori пациентов является прямым показанием для проведения антихеликобактерной терапии, направленной на полное уничтожение H.pylori (уровень доказательности В).
Предполагаемая связь между H. pylori и моноклональной гаммапатией неизвестного генеза, в которой бактерии у некоторых больных могут провоцировать хроническую стимуляцию антигена, пока не подтверждена.
На основании исследований доказана роль данных бактерий в качестве пускового фактора для развития атопического дерматита как у взрослых, так и у детей. Данное заболевание обусловлено образованием аномально высокого уровня IgE при сенсибилизации организма некоторыми экзогенными аллергенами. При взаимодействии аллергена с IgE происходит активация тучных клеток с высвобождением медиаторов аллергии (триптазы, гистамина, фактора активации тромбоцитов, метаболитов арахидоновой кислоты), что приводит к повышению сосудистой проницаемости, отеку, гиперсекреции слизистых желез, стимуляции миграции эозинофилов и Th-2 клеток в кожу и слизистые оболочки. Доказана прямая корреляция между степенью инфицированности H. pylori и тяжестью дерматита. При высокой степени обсемененности H. pylori рецидивирующее течение атопического дерматита становится непрерывным, при отсутствии бактерий тяжесть дерматита минимальна, и больные с непрерывным течением заболевания не обнаруживаются.
В литературе описаны хронические формы рефрактерного кожного зуда, обусловленного инфекцией H. pylori. При лечении с использованием традиционных седативных и антигистаминных средств у данных пациентов лишь незначительно уменьшался зуд. После эрадикационной антихеликобактерной терапии зуд удалось устранить.
Некоторые авторы рассматривают взаимосвязь между бактериями H. pylori и розовыми угрями. Это хроническое кожное заболевание, ассоциирующееся с гастроинтестинальными симптомами и гастритом В, расценивается как внежелудочные проявления хеликобактерного гастрита. При этом, как правило, выявляют CagA+ штаммы бактерий. О вовлечении H. pylori в патогенез заболевания можно судить по улучшению состояния кожи после применения специальной антихеликобактерной терапии. Так, уничтожение H. pylori привело к исчезновению угрей у 51 из 52 леченных пациентов.
Сегодня терапия, направленная на уничтожение H. pylori, считается возможным рутинным лечением для больных с розовыми угрями, которые не реагируют на общепринятую стандартную терапию. После уничтожения H. pylori через 2-4 недели исчезают угри и устраняются симптомы поражения желудочно-кишечного тракта.
Другие кожные заболевания, такие как псориаз, хроническая и узловая почесуха, красный плоский лишай, некоторые дерматиты и эритродермии также могут быть связаны с инфекцией H. pylori. Однако до настоящего времени нет достоверных данных, доказывающих характер такой связи и механизмы патогенетических реакций. Вместе с тем эффект антихеликобактерной терапии, который совпадает по времени с исчезновением определенных кожных симптомов, дает определенный оптимизм на продолжение исследований в данном направлении.
Инфекция H. pylori может повышать риск нарушений репродуктивной функции посредством мимикрии между бактериальными антигенами и сперматозоидами. При изучении образцов крови у лиц обоего пола с нарушениями репродуктивной функции и у доноров крови установлено, что инфицированность H. pylori у больных достоверно выше, у них во всех случаях регистрировались специфические антитела к H. pylori в фолликулярной жидкости, в 50% – в образцах спермы. В этой связи сделано предположение, что инфекция H. pylori может увеличивать риск возникновения бесплодия или его неизлечимость.
Интересное проспективное исследование проведено с участием 448 беременных женщин, в котором обнаружено, что наличие инфекции H. pylori может быть независимым фактором риска ограничений внутриматочного развития, а также стать причиной замедленного развития плода. В некоторых работах сообщается о возникновении чрезмерной рвоты у беременных, имеющих инфекцию H. pylori. Вероятнее всего, причиной неподдающихся лечению тошноты и рвоты у беременных женщин стал развившийся во всех случаях выраженный хеликобактерный гастрит.
Имеются клинические наблюдения, доказывающие несомненное отягощение течения хронических бронхитов и бронхиальной астмы у больных, инфицированных H. pylori. Кроме того, показано, что у H. pylori-позитивных пациентов риск развития хронического бронхита существенно возрастает. Возможно, это связано с более высокой концентрацией IgG в крови больных, чем у пациентов группы контроля.
Изучен механизм возникновения приступов мигрени при ее сочетании с H. pylori. CagA+ штаммы бактерий индуцируют выработку провоспалительных медиаторов, инициирующих системный вазоспазм, особенно выраженный в артериях мозга. В последние годы получила подтверждение идея, что медиаторами головной боли являются цитокины иммунных клеток (в частности, фактор некроза опухоли (ФНО-α), вместе с вазоактивными биологическими веществами (простагландинами, лейкотриенами, фактором активации тромбоцитов, гистамином, серотонином) они обеспечивают развитие мигрени. Уничтожение H. pylori и нормализация уровня ФНО-α в крови способствуют устранению или ослаблению интенсивности головной боли у большинства пациентов. Кроме того, обнаружено существование связи между CagA+ H. pylori и аномалиями атеросклеротических бляшек в сонных артериях. Именно этот штамм бактерий рассматривается в качестве фактора риска в патогенезе развития мигрени и инсульта.
Изучение роли H. pylori при болезни Паркинсона дало противоречивые результаты. На основании установленного достоверного увеличения частоты инфицированости H. pylori при идиопатической болезни Паркинсона в сравнении с другими пациентами и в популяции предположено, что причиной возникновения дрожательного паралича у таких больных могут быть H. pylori. Среди различных причин возникновения болезни исследователи указывают на действие неизвестных токсинов H. pylori, повреждающих нейроны черного вещества головного мозга, перекрестную реакцию антител к H. pylori с допаминергическими нейронами центральной нервной системы. Однако в некоторых исследованиях связь дрожательного паралича с инфицированием H. pylori не была подтверждена.
Болезнь Бехчета характеризуется мультиорганными изъязвлениями, в том числе кожи, слизистой оболочки щек, глаз, гениталий, кишечника. Уничтожение H. pylori приводило к сокращению количества и размеров язв в полости рта, в области гениталий, к регрессу клинических проявлений болезни. Это позволяет сделать заключение о вовлечении H. pylori в патогенез болезни.
Описаны случаи устранения или уменьшения явлений идиопатического увеита и простой глаукомы после лечения инфекции H. pylori.
Некоторые исследования представляют интерес для специалистов в области стоматологии к инфекции H. pylori. Как следует из сообщений, H. pylori может присутствовать в зубных камнях и десневых карманах. Это присутствие может быть периодическим и коррелировать с гастроэзофагеальным рефлюксом. Бактерии провоцируют неприятный запах изо рта из-за увеличения содержания диметилсульфида и сероводорода в выдыхаемом воздухе. Serin с соавт. показали, что запах уменьшается после успешного лечения инфекции H. pylori.
Пищевая аллергия – один из наиболее распространенных видов аллергических реакций. Их патогенетическую основу составляют индуцированные пищевыми антигенами иммунопатологические реакции. Маркером сенсибилизации к пищевым аллергенам является высокий уровень IgE в крови. Обнаружено достоверно большее (почти в 3 раза) распространение анти-CagA антител у H. pylori-инфицированных пациентов с пищевой аллергией в сравнении с контролем. Кроме того, среднее значение IgE к большинству обычных пищевых антигенов в образцах крови инфицированных пациентов с анти-CagA антителами был достоверно выше, чем у CagA-негативных пациентов. Таким образом, инфицирование CagA+ штаммами H.pylori повышает риск развития пищевой аллергии.
Существует еще целый ряд заболеваний, которые, по мнению некоторых авторов, возможно, имеют связь с H. pylori. В их числе: очаговая алопеция, задержка роста у детей, отсутствие аппетита у пожилых, печеночная энцефалопатия и другие. Имеющиеся в настоящее время в распоряжении специалистов научные обоснования не дают достаточного основания судить о патогенности H. pylori при данной патологии. Вероятнее всего, в данном случае речь идет не о патогенетической связи H. pylori-инфекции и этих заболеваний, а о параллельном существовании основного заболевания и инфицирования бактериями, которые не связаны причинно-следственными отношениями.
Таким образом, большое количество фактов демонстрируют различные внежелудочные проявления и эффекты инфекции H. pylori в организме человека. Их диапазон чрезвычайно широк: от сосудистых, аутоиммунных и кожных поражений до влияния на центральную нервную систему и возникновения пищевой аллергии. Исследования последних лет, посвященные внежелудочным проявлениям инфекции H. pylori, не только подтвердили предположение о ее патогенетической роли при многих распространенных заболеваниях, но и позволили прояснить некоторые механизмы их реализации. Хотя полученные данные порой противоречивы, все же они позволяют дополнить фундаментальные представления о патогенезе заболеваний, которые развиваются в рамках воспалительных и иммунных реакций на уровне различных органов и систем вне пищеварительного тракта.
Несмотря на различия патогенеза рассмотренных заболеваний и их клинических проявлений, существует то главное, что их объединяет: после уничтожения инфекции H. pylori происходит частичная или полная ремиссия болезни.
Очевидно, имеющиеся противоречия, не до конца раскрытые, понятные и приемлемые для существующих представлений патогенетических механизмов развития рассмотренных заболеваний, не относящихся к системе пищеварения, но с участием бактерий H. pylori, требуют дополнительных исследований, дальнейшего накопления данных и их тщательного анализа.
источник
Школа ресурсов здоровья: курсы, консультации, исследования.
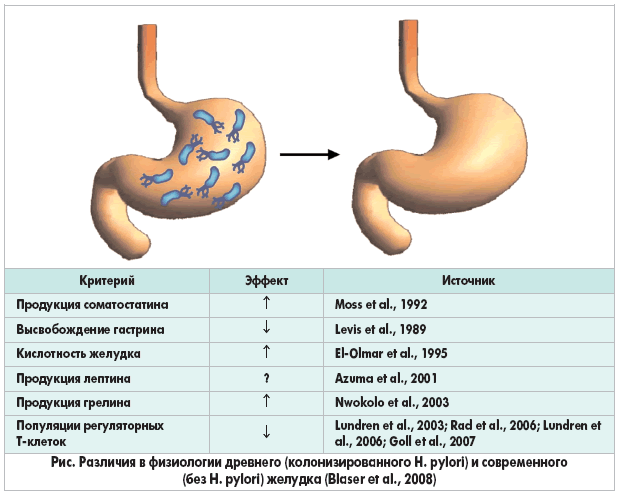
Мы с вами привыкли считать, что бактерия Helicobacter pylori (H. Pylori, хеликобактер) вызывает гастриты и язвы. Сейчас даже при бессимптомном носительстве ее стараются искоренять. А при ее обнаружении, хеликобактером объясняют все проблемы с желудком. Однако дело обстоит не так.
 |
| Хеликобактерная инфекция как мы себе ее представляем |
Все это время никто, разумеется, про бактерию особо не знал. Попытки доказать ее связь с язвой предпринимались, однако признания не получили. Впервые на ее роль в развитии язвенной болезни желудка в конце 80-х годов прошлого века обратили внимание австралийские исследователи Маршал и Уоррен. Они выделили бактерию из содержимого желудка, собранного во время гастроскопии. Ученым удалось подобрать оптимальные условия для ее роста и получить колонию на искусственной среде, вне организма человека.
Они провели многочисленные исследования и опыты, в одном из которых Маршалу даже пришлось — для доказательства своей теории — выпить взвесь колонии бактерий, после чего у него развился гастрит, при исследовании у него нашли в желудке хеликобактера, потом он пропил антибиотики и выздоровел, а хеликобактер исчез. Вуаля. Его статья об этом эксперименте, опубликованная в Австралийском медицинском журнале, стала одной из самых цитируемых. В 2005 году Маршалу была присуждена Нобелевская премия. И голоса всех сомневающихся и критиков были заткнуты, их никто не слушал. Для хеликобактера насупили еще более тяжелые времена. Его начали искать и уничтожать. Да, потом его еще и объявили одной из главных причин рака желудка. Такие вот дела.
В учебниках с ужасом пишут, что инфекция эта широко распространена. Действительно, распространенность ее у взрослого населения составляет около 80%. В популяциях с высокой распространенностью H. pylori часто наблюдается колонизация желудка несколькими штаммами этого микроорганизма. Однако заметим, что у большинства (выше 90 %]) инфицированных носителей Helicobacter pylori не обнаруживается никаких симптомов заболеваний. Число больных раком желудка среди носителей Helicobacter pylori не превышает 1%.
Однако сегодня можно говорить о том, что распространенность H. pylori быстро снижается. Этот эффект настолько выраженный, что сегодня в США и других индустриализованных странах положительны по H. pylori менее 10% детей в возрасте до 10 лет по сравнению с историческим уровнем 70-90%.
Есть две основные причины:
Уменьшение передачи. Хеликобактер не живет в окружающей среде, поэтому возможна толькл передача от человека к человеку. К факторам инфицирования относятся большая семья (количественно); родители (особенно мать) – носители H. pylori; брат или сестра, положительные по H. pylori; тесные условия проживания в детстве. Таким образом, после того как исчезновение H. pylori началось, его следствия будут ощущать на себе все последующие поколения людей, особенно если вода будет становится чище, семья – меньше, а питание – лучше.
Массовое использование антибиотиков, особенно в раннем детском возрасте. Чтобы надежно искоренить H. pylori – а именно это означает английское слово eradicate, – сегодня необходима комбинация двух-четырех антибактериальных препаратов, однако в ранних исследованиях с применением монотерапии, в том числе бета-лактамными антибиотиками и макролидами, частота успешной эрадикации составляла 10-50%. С учетом того, что такой эффект происходит каждый раз, когда ребенок получает лечение антибиотиками по поводу инфекции верхних дыхательных путей, инфекции кожи или среднего отита, снижение в развитых странах распространенности H. pylori у детей объяснить не трудно.
Консервативные британцы не назначают антибиотики при гастрите с обнаруженным хеликобактером, а к числу обязательных для эрадикации H. pyloriзаболеваний (при наличии инфекции H. pylori) относят только язвенную болезнь (рекомендации Британского общества гастроэнтерологов пациентам в отношении Helicobacter pylorі). Более того, они пишут так про рак желудка: « если говорить корректно, то инфекция H. pylori незначительно увеличивает риск возникновения рака желудка. Однако, лечить инфекцию H. pylori только для уменьшения этого риска обычно не рекомендуется»
 |
| Хеликобактерная инфекция |
Если хеликобактер – главная причина язв, то почему его устранение не дает полного излечения?
Обратимся к цифрам: после устранения хеликобактера, полное восстановление структуры слизистой оболочки отмечается только у 13-15% пациентов. Специфическое хроническое воспаление слизистой оболочки желудка не исчезает вместе с элиминацией возбудителя.
Более того, ученые признают, что ни одна из схем эрадикации (устранения) хеликобактера не даёт гарантии уничтожения инфекции и поэтому в схемах эрадикации были сформулированы несколько «линий». Предполагается, что больной должен быть первоначально пролечен по одной из эрадикационных схем «первой линии», а при неудачном лечении — по одной из схем «второй линии».
В чем дело? Дело в том, что мы генетически приспособлены к хеликобактеру. Для нашего организма хеликобактер в желудке – это норма. Звучит подозрительно? Но ведь вспомните, что хеликобактер у нас был всегда, а рост числа язв начался только в конце 19 века! А пик язв пришелся на начало 20 века, через 30 лет начался пик язв двенадцатиперстной кишки. Разумеется, хеликобактер имеет к этому отношение: так же как и холестерин пищи к атеросклерозу. Выпускники курса «Здоровое питание» знают, о чем я.
Вот авторы (http://www.jci.org/articles/view/38605) прямо заявляют: хеликобактер – это неотъхемлимая часть нашей естественной микрофлоры. И его устранение серьезно увеличивает риск развития ряда заболеваний. Чтобы понять, почему это так, прочитайте статью про «теорию старых друзей».
Эти факты побудили изучить ученых взаимоотношения Helicobacter pylori и человека более тщательно. Установлено, что искроренение хеликобактрера приводит к следующему:
1. Увеличение риска инсульта в два раза.
Врачи из Медицинской школы Нью-Йоркского университета опубликовали результаты своего исследования на эту тему, которое продолжалось 12 лет. На протяжении этого срока они наблюдали за состоянием здоровья 10 тысяч американцев. Оказалось, что уровень смертности от инсульта у людей с Helicobacter pylori был в два раза ниже по сравнению с неинфицированными.
2. Инсулинорезистентность.
Еще одно исследование проведено учеными из Университета биоинформатики штата Вирджиния. Они изучили взаимосвязь инсулиновой резистентности и инфицирования бактерией Helicobacter pilori. Инсулиновая резистентность — состояние, при котором отсутствует должная регуляция уровня глюкозы поджелудочной железой, так как клетки организма становятся менее восприимчивыми к действию инсулина, основного гормона поджелудочной железы. Такое состояние является первым «звонком» в развитии сахарного диабета, оно также часто проявляется неконтролируемым набором веса. Для оценки этого состояния используют индекс инсулинорезистентности. В эксперименте на мышах выяснилось, что в группе инфицированных животных индекс и частота инсулинорезистености были ниже, чем в группе контроля.
3. Увеличение кислотности желудка и усиление изжоги (заброс секрета желудка в пищевод).
Становится все более очевидной обратная связь между H. pylori и гастроэзофагеальной рефлюксной болезнью (ГЭРБ) и ее осложнениями, в том числе пищеводом Барретта и раком пищевода. Хеликобактер защищает от ГЭРБ и рака пищевода, причем CagA положительные штаммы, активно взаимодействующие с человеком, проявляют наиболее выраженный протективный эффект.
1. В любой ситуации: не злоупотребляйте антибиотиками. Тщательно взвешивайете все за и против, особенно у детей. Дело в том, что ваша родная микрофлора не только помогает вам, но и защищает от попадания патогенной.
2. Не лечите обнаруженный хеликобактер антибиотиками, кроме случаев с устойчивыми язвам и (намного реже) устойчивыми эррозивными гастритами. Дело в том, что антибиотикотерапия может кратковременно помочь, но долговременные осложнения будут весомые. Попробуй сначала пройти обычные способы лечения гастрита без применения антибиотиков.
3. Обнаружение хеликобактера, даже в связи с гастритом, не повод к назначению антибиотиков. Сделайте 2 анализа (второй через 2 недели), спросите много ли у вас хеликобактера. Помните, что уберете хеликобактера – кислотность может вырасти.
4. Есть агрессивные штаммы, для которых эрадикация — это лучшее лечение.
5. Не злоупотребляйте домашней химией и «стерилизующими», «убивающими» средствами.
источник
Боли в животе, тошнота, отрыжка воздухом — всё это может говорить о том, что в организме поселилась опасная, вредоносная бактерия хеликобактер, лечение которой должно быть серьёзным и основательным. Хеликобактер пилори — очень опасный патогенный микроорганизм, который может привести к язвенной болезни желудка и ДПК, гастриту и другим опасным для пищеварительной системы заболеваниям.
Хеликобактерия впервые была обнаружена только 30 лет назад. Медицинские исследования, проведенные с того времени, доказали, что гастрит может иметь инфекционную этиологию. Также, согласно исследованиям этой бактерии, учеными было доказано, что по статистике 75% случаев заболевания раком желудка в развитых странах вызваны именно хеликобактерий. В развивающихся странах этот показатель ещё более пугающий: 90% больных раком желудка заполучили болезнь, благодаря Helicobacter pylori.
Таким образом, стоит указать на особую роль ранней диагностики гастрита и язвы желудка. Именно своевременное обращение к врачу может спасти здоровье и жизнь.
Хеликобактерия является особенным видом патогенных микроорганизмов. Она представляет собой опасную бактерию, которая инфицирует двенадцатиперстную кишку и желудок человека. Сам по себе микроорганизм является паразитом, который производит токсические вещества, повреждающие слизистые оболочки органов. Именно повреждения слизистой и приводят к язвенной болезни, гастриту и другим опасным недугам.
Долгое время считалось, что ни один из организмов не способен выжить в кислой желудочной среде. Но это не касается хеликобактер. Бактерия, напротив, отлично существует в кислой среде, которая для неё является предпочтительнее любого другого обиталища. Helicobacter pylori обладает формой в виде спирали и жгутиками. Такая структура микроорганизма позволяет ему передвигаться по слизистым внутренних органов и наносить непоправимый вред их целостности.

Хеликобактерия может приспособиться практически к любой среде обитания. Объясняется это тем, что данный организм практически не требует кислорода. А ещё одной отличительной особенностью Helicobacter pylori является её умение изменять собственную форму и становиться овальной или круглой.
Российские ученые пришли к решению ввести специальный термин — хеликобактериоз. Обозначает он все процессы, которые начинают происходить в организме сразу после внедрения в него этого патогенного микроорганизма. А вот западные ученые провели исследования карт больных и пришли к выводу, что возникновению инфицирования подвержены около 60-65% населения всей Земли. Так, хеликобактерия — самое распространенное инфекционное заболевание человечества после герпеса, который является вирусным недугом.
Как только хеликобактерия попадает в организм человека, она сразу опускается в желудок, где и обитает всё оставшееся время. Для того чтобы не погибнуть от желудочного сока, состав которого достаточно агрессивен, хеликобактер выделяет специальные ферменты, которые окружат её оболочкой и обезвреживают кислоту. Спиралевидные усики, которые имеет хеликобактерия, позволяют ей пробурить слой слизистой и пробраться к клеткам пристеночных тканей, которые обычно скрыты от кислоты.
Именно пристеночные клетки тканей становятся основным питанием хеликобактер. Патогенный микроорганизм поедает их и отравляет окружающую среду продуктами своей жизнедеятельности. При этом в организме просыпаются те клетки крови, которые реагируют на хеликобактерии и стремятся их уничтожить (нейтрофилы). Однако, уничтожая патогенный микроорганизм, нейтрофилы уничтожают и клетки слизистой, к которым уже прикоснулась хеликобактер.
После того, как слой слизистой оболочки нарушен, соляная кислота начинает активно воздействовать на ткани. Так развивается воспалительный процесс и возникает язва. Локализация язв чаще всего похожая. Объясняется это тем, что сама хеликобактерия очень любит два отдела желудка – луковицу и пилорический.
Хеликобактерии не могут существовать на воздухе, при активном его поступлении эти патогенные организмы погибают. Передаются они в основном через слизь и слюну человека. Таким образом, чаще всего заражение происходит следующими путями:
- Пользование общей посудой;
- Пользование одними средствами личной гигиены;
- Поцелуи;
- От матери к ребенку.

Так, в группе риска могут оказаться друзья, семья и сожители больного.
В целом заражению способствуют низкий уровень жизни и пренебрежение правилами гигиены. Очень часто хеликобактериоз встречается у людей, живущих в коммунальных квартирах и общежитиях, детдомах, а также у медицинских работников. Стоит отметить то, что в странах третьего мира заболевание встречается значительно чаще, чем в развитых государствах. В России в последние годы стали отмечать заболеваемость гастритом и язвой вследствие влияния хеликобактерии и у людей из обеспеченных слоёв населения.
Обезопасить себя можно ,и лучше позаботиться о профилактике заранее, чем страдать от недуга и искать пути борьбы с хеликобактер экстренно.
Наличие хеликобактерии в организме человека не говорит о том, что он обязательно заболеет язвой. Но возникновение этого недуга вполне возможно в случае, если у пациента имеются предрасполагающие факторы такие как:
- неправильное питание;
- алкоголизм;
- курение;
- стрессы.
А вот хронический гастрит — возникает при заражении хеликобактерией почти в 100% случаев. Именно хроническое воспаление желудка является основным проявлением Helicobacter pylori. При этом у пациента возникает следующая симптоматика:
- Боли в желудке. Локализация симптома может меняться и переходить в область расположения двенадцатиперстной кишки. Боли бывают острыми, ноющими, тупыми. Человек может испытывать ощущение распирания. Дискомфорт может возникать при длительном голодании, натощак или после приема пищи.
- Изжога. Это ощущение практически невозможно спутать с каким-либо другим дискомфортом. Человек ощущает жжение в подложечной области, жгучие ощущения в пищеводе и даже гортани. При этом может появиться боль в груди, которую часто путают с сердечными болями. Также не редко у пациентов появляется неприятный кислый или гнилостный привкус.
- Отрыжка. Этот симптом практически всегда возникает наряду с изжогой. Отрыжка может иметь горький или кислый привкус. В некоторых случаях наблюдается частая отрыжка воздухом, усиливающаяся после приема еды.
- Тошнота. Этот симптом часто возникает вместе с голодными болями. Человека может тошнить натощак или спустя 3 часа после последнего приема пищи. Если слизистая желудка сильно травмирована, тошнота может сменяться рвотой со сгустками крови.
- Расстройство кишечника. Диарея встречается достаточно редко, но и этот симптом также может говорить о наличие в желудке и дпк человека хеликобактерии. В каловых массах может быть явная кровь в виде сгустков или вкраплений.
При сильном обсеменении организма хеликобактериями, может возникнуть и ряд нетипичных симптомов, которые говорят о значительном заражении и прогресировании болезни:
- Снижение аппетита до полного его отсутствия.
- Резкое снижение массы тела, не являющееся нормой.
- Сухость во рту и привкус металла.
- Неприятный запах изо рта при отсутствии кариеса.
- Появление заед в уголках рта.
Таковы симптомы хеликобактер, которые требуют незамедлительного лечения. При появлении хотя бы одного из них необходимо оптимально быстро обратиться за врачебной помощью и приступить к диагностике.
От случая к случаю хеликобактерия может проявлять себя по-разному. Так, у разных пациентов могут быть разные симптомы. Для того чтобы определить наличие патогенного микроорганизма в желудке человека предусмотрены специальные тесты. Больным показаны специальные анализы на хеликобактер — уреазный и цитологический. Они помогают выявить бактерию.
Цитологический тип исследования основывается на проведении эндоскопии и заборе мазков. Также при процедуре берут биоптаты. Забор осуществляется с тех частей слизистой органа, где наиболее сильно выражены отклонения от нормы. При проведении процедуры специалист обращает особое внимание на наличие отека и гиперемии. Обычно хеликобактер обнаруживают в центральных частях слизи.
Цитологическое исследование в своей основе направлено на выявление трёх разных степеней обсемененности желудка бактерией хеликобактер. Если при исследовании было выявлено менее 20 тел микробов, то у пациента диагностируется слабая обсемененность. Такой уровень заражения не говорит об опасности для здоровья и жизни пациента. Если же количество тел превышает этот показатель, то организм пациента находится в опасности и решение проблемы требуется незамедлительное.
Также это исследование позволяет выявить дисплазию, метаплазию и наличие в органе злокачественных клеток и раковых образований. Единственным недостатком такой процедуры является невозможность получения данных о структуре слизистых оболочек внутренних органов пищеварения.
Уреазный тип теста является специальным средством, которое эффективно определяет наличие хеликобактерии в организме человека. Тест является экспресс-методом, который основан на выявлении активности хеликобактер в организме человека. Выполняется тест при помощи специального геля. Вещество содержит мочевину и бактериостатический агент. В роли индикатора выступает фенол-рол. Именно этот элемент позволяет сделать выводы о состоянии слизистой желудка. Стоит отметить, что полученный в ходе эндоскопии биоптат, также помещают в данный тест.
В малом проценте случаев тест может игнорировать хеликобактерии и сказать о том, что человек здоров. Чаще всего это происходит в тех случаях, когда инфекция крайне слаба и незначительна. Для того чтобы результаты диагностики были оптимально правдивыми, врачи нередко соединяют оба метода.
Существует и дыхательный тест, этот метод абсолютно безопасен и неинвазивен. Дыхательное тестирование позволяет определить то, насколько слизистые колонизированы хеликобактериями. Исследование проводят натощак. Вначале доктор берет пробы фонового воздуха, который выдыхает больной, а после разрешает провести легкий завтрак и применяет тестовый субстрат.
Гистологические меры диагностики позволяют быстро обнаружить хеликобактерии в биоптатах. Это же позволяет изучит и морфологические изменения. Нередко используют метод окраски по Гимзе. Это исследование является самым простым. В качестве диагностики используется и ряд других методов.
Схема лечения хеликобактер подразумевает 3 линии специализированной антибактериальной терапии. Эффективность терапии возможна только в случае, если пациенту назначены антибиотики.
Лечение не начинают без результатов исследований. Врач сначала изучает тест на хеликобактер и анализы. Терапия назначается комплексная. Её направленность подразумевает не только борьбу с бактерией, но и устранение симптоматики.
Лечение должно включать не только антибиотики. В целом оно должно соответствовать ряду требований:
- Атака бактерии с полным её уничтожением.
- Локальное действие препаратов.
- Устойчивость антибиотиков к кислой среде желудка.
- Способность назначенных препаратов проникать в слизистую.
- Быстрый вывод препаратов из организма без воздействия на другие органы.
Также могут быть назначены следующие группы лекарств:
Вылечиться от хеликобактерии самостоятельно невозможно и это необходимо знать твердо. При любом подозрении нужно обратиться в клинику и пройти обследование.
Игнорирование терапии может привести к самым разнообразным последствиям, которые скажутся на организме человека сугубо негативно. Стоит выделить три основных последствия, к которым может привести хеликобактерия.
Основной причиной возникновения язвы желудка является хеликобактер. Влияние этого патогенного микроорганизма на возникновение язвенной болезни доказано медициной. Но риск появления болезни значительно увеличивается, если у человека есть генетически обусловленные факторы риска. Среди них:
- Половая принадлежность. так, у мужчин язва встречается в 4 раза чаще, нежели у женщин.
- Группа крови. Согласно исследованиям, люди с первой группой крови попадают в группу риска и болеют язвой на 35% чаще, чем остальные.
- Способность уловить вкус фенилтиокарбамида. Для одних вещество полностью безвкусно, а для других — имеет горьковатый привкус.
Яркие признаки того, что язва вызвана именно хеликобактерий следующие:
- Голодные боли, возникающие спустя 5-6 часов после последнего приема пищи.
- Ночные желудочные боли.
- Боли, четко локализирующиеся в проекции язвенного дефекта. Обычно под ложечкой справа или посередине.
Возникновение язвы вследствие хеликобактерии достаточно стремительное, возможно и возникновение прободной язвы.
Это последствие воздействия хеликобактерии является самым опасным. Патогенный микроорганизм приводит к гастриту типа В. При его длительном игнорировании и отсутствии компетентного лечения, слизистая желудка атрофируется и происходит метаплазия. Это состояние считается предраковым, ведь метаплазия быстро озлокачествляется.
По статистике в 50% случаев рак возникает по причине наличия у человека гастрита В. Ещё в 46%, благодаря перерождения язв. Злокачественная опухоль желудка нередко развивается и на фоне прогрессирующей язвы.
Характерным признаком того, что у человека рак, является постоянство болей. Болевой симптом не возникает в какой-либо определенный период, исчезают голодные боли, и дискомфорт после приёма пищи. Вместо этого, у человека появляется постоянная боль, устранить которую практически невозможно.
Причиной аллергических высыпаний также очень часто является хеликобактерия. За счёт этой бактерии у людей возникает атопический дерматит. Эта болезнь представляет собой хроническое заболевание кожных покровов. Для него характерно появление высыпаний на таких частях тела, как:
- лицо;
- шея;
- ключицы;
- локти и колени;
- ладони (тыльная сторона);
- ступни (тыльная сторона);
- по всему телу (сложные случаи).
Атопический дерматит имеет характерные особенности. Одна из них — зуд. Ощущение зуда может быть легким и едва уловимым или очень интенсивным. Дискомфорт усиливается в ночное время суток. При этом при расчесывании кожи наступает кратковременное облегчение. Но расчесывать участки высыпаний ни в коем случае нельзя. Могут возникнуть утолщения кожи, а при попадании в рану инфекции может начаться нагноение.
Но почему хеликобактер вызывает аллергию? На то три причины:
- Присутствие бактерии в организме приводит к имунно-воспалительным реакциям.
- Врачи выдвигают предположение, что в организме для борьбы с хеликобактерией вырабатывается иммуноглобулин, который часто приводит к аллергиям.
- Хеликобактерия ухудшает работу защитной реакции организма, благодаря чему в кровь всасываются токсины и приводят к воспалению кожных покровов.
Вызывает хеликобактер и появление розовых угрей на коже лица.
Самым важным элементом профилактики является бережное отношение к своему организму и внимательность к любым подозрительным симптомам. В случае, если кто-то из семьи или сожителей болен хеликобактер и проходит лечение, каждому из домочадцев необходимо срочно обратиться в больницу для обследования на предмет наличия этого патогенного микроорганизма в желудке. Также нужно позаботиться о соблюдении следующих правил:
- есть и пить из одной посуды с другим человеком нужно как можно реже;
- овощи и фрукты стоит тщательно вымывать перед едой;
- нельзя принимать пищу немытыми руками;
- поцелуй может стать причиной передачи хеликобактерии другому человеку;
- активное и пассивное курение, частый приём горячительных напитков — также могут привести к возникновению хеликобактер пилори.
Врачи указывают на то, что клинические исследования, проведенные в последние годы, дали очень пугающие результаты. Так, если хотя бы один из членов семьи инфицирован хеликобактериями, то вероятность распространения этих микроорганизмов на остальных домочадцев составляет целых 95%. Так как хеликобактериоз является социальной болезнью, любой человек должен очень придирчиво соблюдать меры личной гигиены, а также осуществлять пересмотр своего рациона и стимуляцию иммунной системы.
источник