Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность. Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др. Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию. При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом. Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях. Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту. Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка. Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии. Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку. Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой. Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины. Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции. В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки. Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка. Все остальные этапы проходят точно так же как и при методе ЭКО.
источник
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиник по всей России, включая 2, готовящихся к открытию
Множество пар по тем или иным причинам не могут зачать ребенка естественным путем. Такая ситуация в наши дни не является приговором, современные репродуктивные вспомогательные методики приходят на помощь супругам. Методы оплодотворения бывают разными, одни максимально приближены к естественным, другие осуществляются вне женского тела. Выбор зависит от патологии, которая вызвала бесплодие, состояния здоровья женщины и мужчины, некоторых других обстоятельств. Посоветовать, какие методы оплодотворения подойдут конкретной паре, может только врач репродуктолог.
Искусственная инсеминация спермой – одна из самых простых, доступных по цене, и при этом достаточно эффективных методик. Имеет она свои положительные и отрицательные стороны. К плюсам можно отнести довольно высокий процент беременностей, относительную простоту проведения, безопасность, возможность использования без дополнительной стимуляции яичников. Зачатие при инсеминации проходит практически естественным путем. К минусам можно отнести довольно большой ряд ограничений. Далеко не все формы бесплодия может корректировать этот метод оплодотворения.
Показаниями для искусственной инсеминации со стороны женщины являются наличие антиспермальных антител, повышенная кислотность влагалища, которая ведет к снижению активности сперматозоидов, патологии строения шейки матки, особенности шеечной слизи, вызывающие обездвиживание мужских половых клеток. Со стороны мужчины показаниями могут быть незначительное снижение количества сперматозоидов и самой спермы, повышенная вязкость эякулята, проблемы с эрекцией, ретроградная эякуляция в полость мочевого пузыря. Противопоказаниями к процедуре являются непроходимость маточных труб, несколько неудачных попыток использования этого метода оплодотворения, невозможность получить у мужа достаточное количество активных сперматозоидов и отказ от использования донорской спермы, онкологические заболевания и доброкачественные опухоли, инфекции половых путей, операции на органах малого таза, гормональные нарушения, препятствующие созреванию яйцеклеток.
Методы оплодотворения путем искусственной инсеминации бывают разными. Самый распространенный и эффективный – внутриматочное введение сперматозоидов. Также материал могут вводить во влагалище, цервикальный канал, трубы, непосредственно в фолликулы. Существует методика абдоминальной инсеминации, когда сперму вводят в полость живота. Для искусственной инсеминации используют сперматозоиды мужа или донора. Они подлежат специальной обработке, чтобы увеличить шанс оплодотворения.
Делают искусственную инсеминацию с предварительной стимуляцией созревания яйцеклеток или без нее. Во втором случае шанс забеременеть снижается в 2-3 раза. Процедура проводится в амбулаторных условиях. Женщине, через специальный катетер, вводят в полость матки обработанные сперматозоиды. После этого рекомендуют минимум пол часа полежать. При первой попытке шанс забеременеть составляет 12-15%, в дальнейшем он немного возрастает. Приблизительно 87% женщин беременеют на протяжении трех циклов, в четвертом цикле шансы уменьшаются до 6%. Потому искусственную инсеминацию не рекомендуют использовать больше 4 раз. Если беременность не наступила, применяют другие методы оплодотворения.
Экстракорпоральное оплодотворение – самая распространенная и эффективная методика коррекции бесплодия. Применяется она уже свыше сорока лет и приводит к беременности в трети случаев, некоторые клиники дают даже 50% результаты. Показаны такие методы оплодотворения в следующих ситуациях:
- Непроходимость маточных труб
- Низкое качество спермы у мужчины
- Невыясненные причины бесплодия
- Высокая вероятность наследственных заболеваний
- Неудачное применение других методов оплодотворения
Состоит ЭКО из нескольких этапов. Но перед тем, как применить любые методы оплодотворения, пара должна пройти тщательное обследование. При выявлении тех или иных патологий, инфекционных заболеваний, назначают курс терапии. Только после ее завершения можно переходить непосредственно к ЭКО.
Первый этап – это стимуляция яичников. Проводится она по короткому или длинному протоколу. При коротком применяют только препараты с аналогом фолликулостимулирующего гормона. Начинают стимуляцию на 2-3 день цикла. При длинном протоколе сначала блокируют выработку в гипофизе собственных гормонов. Это позволяет лучше контролировать процесс дальнейшей стимуляции. Начинают прием препаратов на 21 день цикла и продолжают до 2-3 дня следующих месячных. Затем переходят к стимуляции яичников. После воздействия препаратов созревает от одной, до 7-8 яйцеклеток.
Второй этап – изъятие яйцеклеток. Проводят его путем трансвагинальной пункции яичников. Полученные клетки можно подвергнуть генетическому анализу, если есть большой шанс наследственных патологий.
На третьем этапе методы оплодотворения бывают разными. Можно просто добавить в среду с яйцеклетками очищенную сперму, оплодотворение проходит почти так же, как и в естественных условиях. Есть более совершенная методика, при которой сперматозоид искусственным путем вводится в женскую половую клетку. Оплодотворенную яйцеклетку помещают в субстрат для выращивания эмбрионов, затем на протяжении 2-5 дней инкубируют в термостате.
Четвертый этап – перенос эмбрионов в матку. Проводят его на 2-5 день после забора яйцеклеток. Методы оплодотворения не слишком влияют на термины пересадки, большее значение имеет количество полученных яйцеклеток и эмбрионов, число предыдущих попыток ЭКО, возраст и состояние здоровья женщины, готовность эндометрия к принятию эмбриона. Перенос делают в операционной, пациентку укладывают в гинекологическое кресло, анестезии не делают, могут применяться седативные и спазмолитические лекарства. Эмбрионы вводят в матку с помощью специального пластикового катетера. Все процедура занимает не больше 7-10 минут. После нее назначают препараты прогестерона для поддержания имплантации и последующей беременности.
Последний этап – контроль наступившей беременности. Успешными ли были методы оплодотворения, можно сказать только через 14 дней после пересадки эмбриона. Приблизительно на 5-7 день врач может посоветовать сдать анализ на прогестерон. Но его уровень не говорит ни об успехе процедуры, ни об ее неудаче. Исследование делают для коррекции гормональной терапии. На второй неделе пациентка сдает анализ на ХГЧ, только изменение его уровне может сказать о том, наступила или нет беременность. При необходимости делают УЗИ, но более показательным исследование будет на 20-21 день после переноса эмбрионов.
ИКСИ методы оплодотворения применяют при мужском бесплодии. Показаниями могут быть низкое качество эякулята, вплоть до полного отсутствия в нем сперматозоидов, вазэктомия, врожденные патологии семявыводящих протоков, проблемы с эрекцией и семяизвержением, высокий риск наследственных патологий. Методы оплодотворения ИКСИ позволяют стать мужчине отцом даже тогда, когда у него удается получить единичные сперматозоиды с низкой подвижностью. Часто их находят лишь в ткани яичек. Зачатие при использовании ИКСИ наступает приблизительно в 30-80% случаев. На частоту имплантации эмбрионов в матке и наступление полноценной беременности эти методы оплодотворения не влияют.
Суть ИКСИ состоит в том, что сперматозоид вводят непосредственно в цитоплазму яйцеклетки. Делают это с помощью специальной микроскопической иглы под микроскопом. Предварительно осуществляют отбор подходящих для оплодотворения сперматозоидов. При необходимости можно провести их генетический анализ, чтобы исключить наследственную патологию. Если есть большая вероятность возникновения генетических заболеваний, связанных с полом, можно выбрать клетки с X или Y хромосомами. В остальных ситуациях не разрешено использовать методы оплодотворения для планирования пола ребенка. После зачатия выращивание и подсадка эмбрионов происходит точно так же, как и при обычном ЭКО. Произвести ЭКО, ЭКО с ИКСИ, искусственную инсеминацию вы можете в клинике «Центр ЭКО» Волгоград.
Такие методы оплодотворения, как ГИФТ и ЗИФТ сейчас применяются редко, хотя лет 15 назад они могли конкурировать с ЭКО. Их эффективность чуть ниже, чем при ЭКО, но мало в чем уступает и составляет 25-29%. Показаниями для применения методик являются бесплодие неизвестной этиологии, патологии шейки матки и цервикальной слизи, эндометриоз труб, наличие антител к мужской сперме у женщины, неудачные попытки внутриматочной искусственной инсеминации. Можно применять эти методы оплодотворения и при мужском факторе бесплодия, но в такой ситуации более эффективным будет ЗИФТ, а не ГИФТ.
Методы оплодотворения ГИФТ и ЗИФТ можно применять только при наличии одной, а лучше двух проходимых труб. Суть ГИФТ состоит в том, что в фаллопиеву трубу переносят яйцеклетку, смешанную со специально обработанной спермой. Зачатие происходит уже в трубе, как и в естественных условиях. Проводят перенос путем лапараскопии, под общим наркозом. На передней стенке живота делают проколы, затем вводит лапароскоп, захватывают конец маточной трубы и с помощью катетера вводят туда яйцеклетку. Контролируют наступление беременности через три недели после проведения процедуры.
ЗИФТ и ЭКО очень похожие методы оплодотворения. В отличие от ГИФТ зачатие при ЗИФТ происходит вне женского тела. Перенос эмбриона осуществляется в первые сутки, не в полость матки, а в фаллопиеву трубу. Методика переноса такая же, как при ГИФТ, путем трансабдоминальной лапароскопии. Раньше предпринимались попытки переносить зиготу в трубу через цервикальный канал и матку. Но вероятность наступления беременности при этом уменьшалась.
Методы оплодотворения ГИФТ и ЗИФТ сейчас уходят в прошлое, не смотря на свою эффективность. Очень мало клиник репродуктологии предоставляет эту услугу. Связана такая ситуация с тем, что методы предусматривают инвазивную процедуру, которая увеличивает риск осложнений. В отличие от ЭКО, сейчас ведется очень мало научных разработок по совершенствованию ГИФТ и ЗИФТ. Потому со временем их эффективность, по сравнению с классическим ЭКО, может значительно снизиться, что сделает эти методы оплодотворения еще менее популярными.
источник
Молодые семьи часто с головой уходят в работу, чтобы обрести финансовую независимость, и только с годами задумываются над тем, чтобы завести ребенка. Растить малыша — огромная ответственность, и замечательно, что будущие родители подходят к этому серьезно, желая обеспечить беременную маму и малыша всем необходимым. Однако с возрастом естественным способом забеременеть бывает сложнее, чем в юности. Но тут на помощь приходят искусственные способы забеременеть.
Какие способы забеременеть предлагает медицина?
Искусственная инсеминация
Внутриматочная инсеминация — это способ забеременеть, при котором подготовленную специальным образом сперму мужа или донора вводят в матку. Зачатие происходит как обычно: из полости матки сперматозоиды проникают в маточные трубы и оплодотворяют яйцеклетку.
Если слизь из канала шейки матки препятствует зачатию, сперматозоиды застревают в ней и не могут пройти дальше. Чтобы повысить вероятность зачатия в таких случаях, сперму вводят сразу в полость матки. Теперь у сперматозоидов нет препятствий и они могут добраться до маточных труб — на встречу с яйцеклеткой.
Способ забеременеть с помощью внутриматочной инсеминации используется в различных ситуациях.
— Со стороны мужчины: отсутствие сперматозоидов, их недостаточное количество или проблемы со строением, высокий риск передачи серьезных наследственных заболеваний, эякуляторно-сексуальные расстройства, бесплодие.
— Со стороны женщины: отсутствие полового партнера, «шеечный фактор» (сперматозоиды застревают в шейке матки), вагинизм.
В среднем эффективность колеблется от 5 до 35%. В среднем вероятность зачать ребенка составляет около 15%. Искусственная инсеминация считается наиболее эффективным способом забеременеть у женщин молодого возраста. С годами вероятность зачатия снижается, так как ухудшается качество яйцеклеток.
В случае если зачатие ребенка после 3–6 попыток не происходит, возможно, вам потребуется экстракорпоральное оплодотворение (ЭКО).
Процедура эффективна и в то же время стоит в несколько раз дешевле ЭКО. Дети, зачатые путем внутриматочной инсеминации, ничем не отличаются от малышей, которых зачали естественным путем.
ГИФТ (интратубарный перенос гамет) — это способ зачатия ребенка, при котором одну или несколько яйцеклеток смешивают со спермой, а затем вводят в маточные трубы.
ЗИФТ (интратубарный перенос зигот) — это способ зачать ребенка, при котором в маточные трубы вводят уже оплодотворенную яйцеклетку — зиготу.
Выполняются эти способы зачатия под ультразвуковым контролем или с помощью лапароскопии. Во время УЗИ зиготы или яйцеклетку со сперматозоидом вводят через шейку матки, при лапароскопии их вводят со стороны брюшной стенки.
Способы зачатия ГИФТ и ЗИФТ применяют при бесплодии, причины которого установить не удалось — результаты исследований и анализов не указывают на наличие патологии, но зачать пара не может. Еще одно показание для этих способов забеременеть — эндометриоз.
Такие способы зачатия, как ГИФТ и ЗИФТ, достаточно эффективны в случае, если маточные трубы хорошо проходимы. Вероятность зачать ребенка в результате ЗИФТ выше, так как яйцеклетка и сперматозоид уже «нашли друг друга». ГИФТ и ЗИФТ — это эффективные способы забеременеть, так как результат достигает 30%.
Экстракорпоральное оплодотворение (ЭКО) — один из самых эффективных способов зачатия ребенка, при котором несколько яйцеклеток оплодотворяют спермой мужа или донора в пробирке. Затем несколько полученных эмбрионов (чаще всего 2–3) вводят в полость матки.
- гиперстимуляцию яичников, то есть стимуляцию роста нескольких фолликулов сразу;
- изъятие яйцеклеток;
- отбор семени;
- оплодотворение;
- выращивание эмбриона в течение 2–5 дней в пробирке;
- подсаживание нескольких эмбрионов в полость матки;
- наблюдение за беременностью до 10–12 недель.
В специальной стеклянной чашке отобранную сперму смешивают с яйцеклетками при температуре 37 °С. Через сутки из нескольких оплодотворенных яйцеклеток (зигот) выбирают наиболее жизнеспособные, остальные замораживают. Отобранные зиготы выдерживают еще сутки в специальной жидкой среде — там они должны достигнуть уровня четырех или восьми клеток.
Через несколько дней два эмбриона вводят с помощью специального катетера через шейку в полость матки. Через неделю делают тест на беременность.
ЭКО проводится как при женском, так и при мужском бесплодии. Способ забеременеть с помощью ЭКО — настоящее спасение для женщин с непроходимыми трубами.
- ребенок должен быть определенного пола (в случае вероятных наследственных заболеваний);
- не удается выяснить причины бесплодия;
- маточные трубы непроходимы, высока вероятность внематочной беременности;
- сперматозоиды недостаточно подвижны, их мало в сперме или они имеют неправильное строение.
Эффективность ЭКО зависит от нескольких факторов: возраста женщины, причины бесплодия, массы тела. Обычно беременность наступает в 30–50% случаев, поэтому ЭКО — это достаточно эффективный способ забеременеть. Ребенок, рожденный после ЭКО, ничем не отличается от детей, которых зачали естественным путем.
источник
Вы решили стать родителями. Несколько месяцев назад в праздничном настроении вы выбросили презервативы, спермицидные кремы и старушку-диафрагму. С тех пор вы наслаждаетесь сексом без всяких предосторожностей.
Но вот маленькая проблема: от этих занятий любовью не появляются дети. И это начинает вас беспокоить. Сколько времени требуется для зачатия? И что вы можете сделать, чтобы помочь природе?
Вы хотели бы иметь ребенка, но организм не хочет вам помочь. Нужно ли еще немного подождать или самое время проконсультироваться со специалистами по проблемам бесплодия?
По мнению наших экспертов, медицинский совет необходим в том случае, если:
- менструации у вас скудные или нерегулярные и цервикальная слизь не изменяется. Возможно, что у вас не происходит овуляции;
- вы пользовались тестом для определения овуляции в течение трех циклов, но он не показал, что она у вас происходит;
- вам нет 35 лет и вы не смогли забеременеть, несмотря на то что в течение года не предохранялись при половых сношениях, или вам за 35 и вы не смогли забеременеть в течение 6 месяцев;
- у вас выделяется молоко или растут волосы, как у мужчины, на груди, над верхней губой или на подбородке. Возможно, у вас гормональные нарушения;
- вы или ваш партнер страдаете хламидиозом – это заболевание, передающееся половым путем, от которого могут разрушаться фаллопиевы трубы у женщин, воспаляться и рубцеваться система семенных протоков у мужчин;
- в вашей истории болезни присутствуют записи о воспалительных заболеваниях органов малого таза, эндометриозе, поликистозной болезни яичников, хирургических операциях на органах брюшной полости и мочевой системы, травмах брюшины, свинке или кори;
- вы пользовались внутриматочными противозачаточными средствами;
- вы или ваш партнер имели дело с некоторыми веществами, вроде свинца, которые отрицательно влияют на фертильность.
Здесь приводятся советы экспертов тем парам, которые начинают беспокоиться из-за того, что не могут зачать ребенка.
Если вам еще нет 28 лет, у вас замечательная сексуальная жизнь и нет ничего в вашей истории болезни, что бы указывало на возможные проблемы с репродуктивной функцией, то наши эксперты говорят: не стоит беспокоиться в течение года.
«Примерно у 75% пар зачатие наступает в течение за период от 6 месяцев до года, – говорит д-р Митчел Левин, акушер-гинеколог из отдела охраны здоровья женщин в Кембридже, штат Массачусетс. – Когда вы становитесь старше, способность к зачатию, естественно, несколько снижается».
«Даже у женщин в возрасте от 20 до 30 лет овуляция не происходит ежедневно, – добавляет д-р Джозеф X. Беллина, директор Международного института Омега, клиники по лечению бесплодия в Новом Орлеане, штат Луизиана. – У тридцатилетних вероятность ежемесячной овуляции начинает снижаться, вот почему чем вы старше, тем скорее вам надо проконсультироваться со специалистом».
Вы оба уверены в том, что хотите иметь ребенка, или один из вас еще колеблется? У наших экспертов есть много примеров, когда пары, пытавшиеся в течение нескольких лет зачать ребенка, на самом деле искренне этого не желали и не могли сделать это до тех пор, пока не исчезла неуверенность одного из партнеров.
«У меня была пара, причем мужчина был старше, имел детей от другого брака и не был уверен в том, что хотел бы стать отцом в этот период своей жизни, – вспоминает д-р Левин. – После нескольких бесед на эту тему он действительно загорелся желанием снова стать отцом, и вот тогда они зачали».
«Да, это страх, – добавляет д-р Мэрилин Милкман, акушер-гинеколог из Сан-Франциско и сотрудница клинического факультета Калифорнийского университета, Сан-Франциско. – У меня были четыре пациентки, которые пришли для выявления причины бесплодия и забеременели в течение месяца после беседы».
«Забудьте об овуляторных циклах и запланированном сексе до тех пор, пока вы абсолютно не уверены в том, что вам не нужно об этом беспокоиться. Если у вас есть время, дайте страсти захватить вас, – советует д-р Милкман. – Часто это помогает лучше всего».
«Работомания и постоянное напряжение – тяжелое бремя, снижающее способность к зачатию, – уверяет д-р Левин. – Я видел много людей, делающих карьеру, и говорил им: «Задумайтесь над той установкой, которую вы даете своему телу». Для д-ра Левина это имеет значение и с эволюционной точки зрения. Наш организм знает, что период чрезмерного напряжения – не самое подходящее время для того, чтобы забеременеть.
«Положение, при котором мужчина сверху во время полового акта, является самым лучшим для зачатия, – считает д-р Беллина. – Женщине следует полежать еще 20 минут после того, как у ее партнера произошла эякуляция».
«Я советую парам иметь половое сношение в эти дни непосредственно перед сном», – говорит он.
Сигареты могут вредить плодовитости и мужчин, и женщин. Обследования мужчин показали, что у курильщиков значительно чаще, чем у некурильщиков, количество спермы меньше нормы и меньшая подвижность сперматозоидов. Обследование 17 032 женщин, проведенное в Англии, показало, что чем больше сигарет выкуривает женщина за день, тем меньше вероятность того, что она фертильна. Исследователи предполагают, что курение может изменять уровень гормонов в организме женщины.
Все удивились, когда д-р Эндрю Толедо, специалист по фертильности из Университета Эмори и доцент отделения гинекологии и акушерства, подтвердил, что пары используют яичный белок в качестве влагалищной смазки для того, чтобы способствовать зачатию. «Это не какое-то волшебство, – утверждает д-р Толедо. – Он полезен как смазка лишь для тех пар, у которых проблема с сухостью».
Он советует парам использовать яичный белок только в течение нескольких дней в месяц, когда женщина способна зачать. Все остальное время они должны пользоваться любыми смазочными веществами, которые предпочитают.
Д-р Толедо говорит, что его заинтриговали результаты канадских исследователей, которые показали, что яичный белок не оказывает отрицательного влияния на подвижность и выживание спермы.
«Это разумно, – считает он. – Яичный белок – чистый протеин, а большая часть спермы по природе также чистый белок. Сперматозоид не чувствует себя хорошо в носителе, который по структуре отличается от него.
Шести, семи или восьми парам, которые сказали мне, что они нуждаются в каком-нибудь смазочном веществе, это помогло, – сообщил он. – Несколько пар, которые пробовали это, зачали.
Но не пользуйтесь яичным белком, если этот продукт вызывает у вас аллергию, – предупреждает д-р Толедо. – Выньте яйцо из холодильника заранее, чтобы оно не было холодным, и отделите белок от желтка. Нет никакой разницы в том, намажете ли вы это вещество на головку пениса или нанесете на стенки влагалища».
Вот несколько полезных рекомендаций, которые женщины могут легко выполнить, чтобы повысить шансы забеременеть.
Регулярны ли ваши месячные? Если нет, то, возможно, у вас не происходит овуляции.
«Один из признаков овуляции – это заметные изменения в слизи, выделяемой из шейки матки, – объясняет д-р Милкман. – В середине цикла слизь жидкая, водянистая и прозрачная. Другие признаки включают предменструальную болезненность груди, спазмы и овуляционную боль».
Другой способ – протестировать овуляцию с помощью специального комплекта, который вы можете купить в аптеке. «Тест-комплект, показывающий уровень выделяющегося с мочой овуляционного гормона, только на 50% эффективен, если вы пользуетесь им утром или вечером, – считает д-р Беллина. – Тесты-комплекты, имеющиеся только в кабинете врача, обычно более точны. Самое лучшее время для тестирования – между 10 и 12 часами утра».
Если вы получили положительный результат в первый же месяц его использования, это великолепно. Если прошло 3 цикла без положительного результата, это может означать, что либо тест недостаточно чувствителен, либо у вас нет овуляции. В любом случае проконсультируйтесь у своего врача.
У некоторых женщин овуляция может улучшиться, если они поправятся или похудеют на несколько килограммов. В общем, чем ближе ваш реальный вес к идеальному, занесенному в статистические таблицы параметров тела, тем лучше. Вам следует находиться в пределах 95-120% идеального веса.
Исследователи установили, что жировые отложения действительно могут вырабатывать и накапливать эстроген – гормон, который готовит организм к беременности. Когда общее количество эстрогена в организме слишком высокое или слишком низкое, общий баланс гормональной системы может быть нарушен. Чем больше жира, тем больше образуется эстрогена.
Данные подтверждены исследованием, выполненном эндокринологом – специалистом по репродукции, Дж. Уильямом Бейтсом, профессором акушерства и гинекологии и деканом медицинского факультета Южнокаролинского медицинского колледжа. У 29 худеньких и неовулирующих женщин начались овуляции после того, как они прибавили в весе настолько, чтобы попасть в эти 95% идеала. Прошло 3 года, как они стали выполнять программу, и 24 из 29 забеременели. В другом исследовании д-ра Бейтса у 11 из 13 неовулировавших женщин с избыточным весом восстановилась овуляция после того, как они потеряли в весе; 10 из них зачали.
Для этого есть две причины. Если от нагрузки вы потеряете слишком много жира, у вас может прекратиться овуляция. Но даже если вы поддерживаете нормальный вес, вы все же можете подвергнуть себя риску, если будете тратить более часа в день на такие тяжелые виды спорта, как бег, лыжный кросс по пересеченной местности или плавание.
Д-р Беверли Грин, специалист по охране материнства и детства в Силвердейле, штат Вашингтон, при обследовании 346 женщин с овуляторной дисфункцией установила, что у женщин, которые ни разу не были беременны и энергично занимались физическими упражнениями более часа в день, увеличивался риск бесплодия. Как показало это исследование, упражнения оказывали отрицательное влияние на фертильность, содействуя потере веса.
Что при этом происходит? Д-р Белли на предполагает, что эндорфины – химические вещества мозга, высвобождаемые в процессе интенсивных физических упражнений, – могут, подобно морфину, влиять на уровень пролактина у женщин. Повышенный уровень пролактина может отрицательно влиять на овуляцию.
Во всяком случае, д-р Грин, бегающая на марафонские дистанции, у которой не было проблем с вынашиванием ребенка, предостерегает против превратного истолкования результатов ее исследования. Каков ее совет активным спортсменкам? Попробуйте сократить нагрузки и посмотрите, что из этого выйдет.
«Если овуляция происходит нормально, может быть, дело в том, что вы не занимаетесь любовью в момент, когда вы фертильны. Возможно и такое простое объяснение, – считает д-р Левин. – Иногда приходят пары преуспевающих супругов, у которых половые сношения бывают один-два раза в неделю, и они пропускают этот момент».
«Как исправить это? Попробуйте определить овуляцию, после чего постарайтесь рассчитать дату вашего следующего периода и отсчитать назад 14 дней. Затем занимайтесь любовью каждую ночь от 11-го до 16-го дня. Или вы можете купить в аптеке тест-комплект для определения овуляции с точностью от 24 до 36 часов. Когда тест покажет, что у вас овуляция, занимайтесь любовью в эту ночь и в следующую», – советует д-р Беллина.
Все, что изменяет величину рН во влагалище, может повредить сперму. Это касается спринцеваний, смазывающих веществ и разных желе.
«Я не рекомендую этим женщинам спринцеваться, – говорит д-р Милкман. – Если вы оставите влагалище в покое, оно само сделает все необходимое, чтобы очиститься».
Если вы пьете более одной чашки кофе в день, это может уменьшить ваши шансы забеременеть. То же самое происходит в том случае, если вы поглощаете эквивалентное количество кофеина с шоколадом, безалкогольными или другими напитками, содержащими кофеин.
При обследовании 104 женщин, которые пытались забеременеть, ученые из Национального института по изучению влияния окружающей среды на здоровье установили, что у тех, кто за день получает кофеина больше, чем содержится в одной чашке кофе, вероятность зачатия наполовину меньше, чем у тех, кто употребляет меньшее количество кофеина.
«Любое вирусное заболевание, сопровождаемое повышенной температурой тела, может подавлять образование спермы в течение почти 3 месяцев, – поясняет д-р Нейл Баум, директор клиники мужского бесплодия в Новом Орлеане, штат Луизиана, и доцент клиники урологии. – Сильная простуда может оказывать такое же действие».
Почему это влияние такое длительное? Согласно мнению д-ра Баума, при нормальном цикле сперма образуется за 78 дней. Требуется еще 12 дней для того, чтобы сперма созрела. Здоровая семенная жидкость содержит более 20 миллионов сперматозоидов в 1 чайной ложке. Если вы посмотрите на пробу под микроскопом, окажется, что более 60% сперматозоидов двигаются вперед.
Если количество сперматозоидов в сперме нормальное, то простуда или грипп, возможно, и не выбьют ее из рамок фертильности, но если их количество на нижнем уровне нормы, то возможны нарушения.
«Анаболические стероиды могут отключить работу гипофиза и изменить естественный баланс гормонов в организме, – говорит д-р Баум. – Для спортсменов проблемы бесплодия не редкость, – добавляет он. – Длительное применение стероидов может нанести непоправимый вред яичкам».
Различные лекарства, продающиеся по рецепту или свободно, могут уменьшить количество сперматозоидов. Если вы не уверены в лекарстве, которым пользуетесь, проконсультируйтесь с врачом или фармацевтом. Тагамет, лекарство от язвы, является одним из них. К другим относятся химиотерапевтические средства и определенные антибиотики. Различные исследования, проводимые в течение ряда лет, показывают, что хроническое употребление алкоголя и марихуаны также может быть причиной бесплодия.
Природа избрала способ поддержания температуры ваших яичек на 0,5°С ниже, чем температура тела, разместив их снаружи. Если ваша внутренняя температура поднимается слишком высоко или нагреваются сами яички, это может повлиять на образование спермы.
Д-р Баум советует остерегаться чрезмерных физических нагрузок, повышенных температур, горячих ванн и плотно прилегающего нижнего белья, если вы хотите стать отцом.
Если вы стремитесь к зачатию, нет необходимости в ежедневных половых сношениях, так как от этого снижается качество спермы.
«Для средней пары это не имеет значения, но при пограничных случаях может вызвать бесплодие», – считает д-р Левин. Большинство экспертов рекомендуют воздерживаться в течение 2 дней от начала фертильного периода у женщины, чтобы дать сперме возможность окрепнуть, а затем заниматься любовью несколько последующих дней.
источник
С помощью каких методов искусственного оплодотворения можно добиться наступления долгожданной беременности?
Когда заходит речь об искусственном оплодотворении, многие представляют ЭКО как самый распространенный способ. Несмотря на то что его эффективность доказана временем, врачи репродуктологи применяют и другие методы.
Эта статья подробно расскажет о том, что такое ВРТ при бесплодии и какие виды инсеминации использует современная медицина, а также возможно ли провести их в домашних условиях.
Показанием для ВРТ служит трубное бесплодие при непроходимости маточных труб или их отсутствия, иммунологические формы бесплодия, мужское бесплодие, эндометриоз, бесплодие неясного генеза, а также бесплодие, не поддающиеся терапии.
Под ВРТ подразумевают:
- внутриматочное введение спермы партнера;
- ЭКО;
- использование спермы донора.
Искусственное введение сперматозоидов в матку женщины подразумевает прохождение ими шейки матки без рисков погибнуть во время попытки естественного зачатия. Это значительно увеличивает шансы супругов зачать ребенка при цервикальном факторе бесплодия.

- эякуляторная дисфункция;
- олигоастенозооспермия;
- иммунологическое бесплодие;
- бесплодие неизвестной этиологии.
Искусственное оплодотворение имеет эффективность около 30% за одну попытку.
Есть несколько видов инсеминации. Они разделяются по месту подсадки и разделяются на:
Существует около 10 методов, используемых в медицине, к которым прибегают как к вспомогательным репродуктивным технологиями. Ниже рассмотрим самые популярные из них.
ЭКО или экстракорпоральное оплодотворение – самый популярный на данный момент способ вспомогательной репродуктивной технологии, используемый в случае бесплодия. По другому его называют «оплодотворение в пробирке».
Яйцеклетка извлекается из организма женщины и искусственно оплодотворяется. Полученный эмбрион содержится в условиях инкубатора в течение 2-5 дней, после чего переносится обратно в полость матки. Дальнейшее развитие происходит в теле женщины.
Предлагаем посмотреть видео о том, что такое экстракорпоральное оплодотворение:
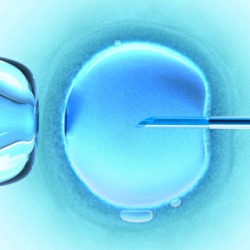
ИКСИ – это искусственное введение сперматозоида в цитоплазму. Метод используют в случаях различных патологий сперматозоидов, например, снижение их количества в сперме или плохая подвижность.
ИКСИ является вспомогательным методом ЭКО. С помощью микроиглы внутрь яйцеклетки вводят сперматозоид, а уже после подсаживают женщине.
Предлагаем посмотреть видео о том, что такое искусственное введение сперматозоида в цитоплазму:
ИСМ – это искусственное оплодотворение спермой мужа. Применяется в случаях, когда репродуктивная система женщины работает нормально, а у партнера наблюдаются проблемы, связанные со снижением способности спермы к зачатию.
Метод заключается в создании благоприятных для зачатия условий и введении в маточную полость сперматозоидов.

В последнее время метод часто применяется для преодоления иммунологической агрессии цервикальной слизи. В таком случае подсаженные сперматозоиды искусственно проходят губительную среду, сразу оказываясь в полости матки. Эффективность метода при данной патологии составляет до 27,7%.
ИСД – это искусственное оплодотворение донорской спермой. Применяется в том случае, когда мужская сперма некачественная или существует непреодолимый барьер несовместимости партнеров. Сюда относятся диагнозы аспермия, олигоспермия 3 степени и азооспермия. Также метод применяют при общих тяжелых заболеваниях супруга.
Техники ИСМ и ИСД одинаковы, однако, вероятность удачного наступления беременности при оплодотворении донорской спермой выше и составляет 50-80%. Максимальное число циклов, в течение которых целесообразно предпринимать попытки искусственного оплодотворения – 4 раза.
ЗИФТ – пересадка будущего зародыша (зиготы) в маточную трубу. Зигота образуется путем слияния половых клеток с определенным набором хромосом.
У обоих партнеров берут несколько половых клеток и вводят их в виде зигот в маточную трубу женщины. При этом целостность маточных труб и их функции должны быть сохранены. Показания для процедуры, это шеечный фактор бесплодия или проблемы с иммунологической несовместимостью партнеров.
В отличие от следующего метода, в детородные органы женщины переносятся уже оплодотворенные яйцеклетки на ранней стадии развития. Соответственно вероятность наступления беременность выше чем при ГИФТе.
ГИФТ – это пересадка яйцеклетки и сперматозоида (гамет) в маточную трубу. Суть метода заключается в заборе у будущей матери нескольких яйцеклеток, а у будущего отца – спермы. После их смешиваний происходит подсаживание в матку женщины.
Показания для проведения именного этого искусственного оплодотворения: несовместимость партнеров либо мужское бесплодие. Эффективность методов ГИФТ и ЗИФТ достигает 30%.

Для лечения бесплодия применяются другие методы инсеминации, которые проводят исключительно в условиях клиники.
Медики настаивают на профессиональном участии в процессе искусственного оплодотворения и не рекомендуют проводить процедуру дома, однако, некоторые женщины предпочитают делать это самостоятельно, пытаясь сэкономить на обращении к специалистам. Делать это не всегда разумно.
Для проведения процедуры в продаже существует набор для внутривлагалищной инсеминации. Последовательность процедуры:
- Первым делом готовиться донорская сперма. Ее необходимо поместить в специальный контейнер и подождать 15-20 минут. Стоит не забывать, что сперматозоиды проявляют жизнеспособность лишь первые 2-3 часа после эякуляции.
- С помощью специально шприца из набора женщине необходимо ввести сперму во влагалище. Делать это можно самостоятельно либо обратиться за помощью. Сперму необходимо выпускать у основания шейки матки ни в коем случае не заводя наконечник в саму матку, так как это чревато травмой.
- После этого женщина должна полежать с приподнятым тазом в течение 30 минут. Следует проследить, чтобы сперма не вытекала из влагалища – это увеличит шансы забеременеть.
Проводить внутривлагалищную инсеминацию надо в период овуляции. Эффективность процесса можно узнать тестом на беременность.
Важно, во время проведения процедуры дома соблюдать чистоту помещения и инструментов, а также не использовать набор для инсеминации дважды.
Нельзя впрыскивать сперму с помощью шприца в шейку матки – это может привести к болевому шоку, поражению инфекцией и даже к анафилактической реакции со стороны женщины.

- воспалительные заболевания матки, придатков или яичников;
- отсутствие маточных труб;
- окклюзия труб;
- онкология органов малого таза;
- обострение инфекционных заболеваний, например, ОРВИ;
- наличие ЗППП;
- отсутствие овуляции;
- эндокринные нарушения;
- любые другие заболевания, связанные с проблемой невынашивания ребенка.
Не следует проводить процедуру домашней инсеминации без ведома супруга или донора. Это может привести не только к возникновению непонимания, но и к проблемам с законом. Осуществлять инсеминацию можно только тогда, когда донор дает свое согласие.
Еще 10 лет назад о перечисленных в статье методах знали только ученые, занимающиеся исследованиями. Сегодня эти процедуры доступны всем клиентам центров репродуктологии не только на коммерческой, но и на бюджетной основе.
Следует помнить, что все способы инсеминации должны проводиться в клинических условиях, так как во время проведения процедуры необходимо поддерживать стерильность помещения и инструментов, а также провести специальную подготовку.
Вспомогательные репродуктивные технологии применяются только после тщательного обследования обоих партнеров. Только так женщина, испытывающая проблемы с зачатием, сможет выносить и родить здорового ребенка.
источник
Считается, что у здоровой молодой супружеской пары беременность наступает в среднем в течение 1 года регулярной половой жизни без применения средств контрацепции. Если за год беременность не наступила, то супругам ставят диагноз бесплодие. Естественно, в этом случае необходимо выяснить причину возникновения этой проблемы.
Бесплодие — поистине всемирная проблема, т.к. встречается во всех странах мира без исключения. В России сложности с наступлением беременности есть почти у 17% супружеских пар; и такой уровень критичен для сохранения численности населения.
Специалисты-репродуктологи давно доказали, что вероятность наступления беременности напрямую зависит от возраста супругов: чем старше становится человек, тем меньше шансов на успех. Именно поэтому врачи рекомендуют максимально раннее начало обследования и лечения, т.к. чем раньше супружеская пара обращается в специализированную клинику, тем скорее в семье появляется долгожданный малыш.
Для наступления беременности необходимо сочетание нескольких факторов. У мужчины в эякуляте должно быть достаточное количество подвижных сперматозоидов хорошей морфологии, т.е. правильного строения. У женщины репродуктивная система устроена более сложно: обязательно должна происходить овуляция (созревание яйцеклетки в яичниках), должны быть проходимые, правильно функционирующие маточные трубы (они должны захватить яйцеклетку, создать условия для оплодотворения и транспортировать эмбрион в полость матки) и хорошая структура эндометрия для имплантации (прикрепления) эмбриона.
Процесс наступления беременности достаточно сложный, многоступенчатый; «поломка» может произойти на любом этапе.
Задача специалиста — в минимальный срок выяснить причину отсутствия беременности и предложить максимально щадящий способ лечения.
По рекомендациям Всемирной Организации Здравоохранения (ВОЗ) длительность обследования до установления причины бесплодия не должна превышать В жизни же врачи часто сталкиваются с тем, что пациенты ходят годами и никак не могут получить ответ на самый важный для них вопрос.
В передовых клиниках, занимающихся проблемой репродуктивного здоровья, все усилия направлены на сокращение сроков обследования. В некоторых отделениях лечения бесплодия и ЭКО работают диагностические центры «одного дня», позволяющие провести обследование супружеской пары для установления причин бесплодия за 1 день. В конце дня супружеская пара получает на руки результаты обследования и рекомендации по лечению.
В арсенале репродуктолога есть достаточно много вариантов лечения бесплодия, и в каждом конкретном случае нужно выбрать наиболее подходящий и эффективный.
Если причиной отсутствия беременности является нарушение процесса овуляции у женщины, то на помощь приходит лечебный протокол под названием «классическая индукция овуляции», когда с помощью незначительного гормонального воздействия нормализуется работа яичников и созревает яйцеклетка. Дальнейшее зачатие происходит естественным способом.
Если по результатам обследования выявляется снижение показателей спермограммы, то паре может быть предложено лечение методом инсеминации, когда специальным образом обработанная сперма (мужа или донора) вводится непосредственно в полость матки.
К сожалению, такие «консервативные» методы не всегда помогают: беременность наступает только у супружеских пар.
На сегодняшний день самый эффективный метод преодоления бесплодия — процедура ЭКО (экстракорпорального оплодотворения). Название процедуры происходит от латинских слов extra — снаружи, вне и corpus — тело, т.е. оплодотворение половых клеток (яйцеклеток) женщины вне ее организма с последующим переносом эмбрионов в полость матки.
Шанс наступления беременности в одном цикле ЭКО различается и колеблется в среднем от 40 до 58% в зависимости от причин бесплодия и возраста супругов.
Проведение программы ЭКО наиболее целесообразно при выраженном мужском бесплодии, при сочетанном факторе и иммунологическом бесплодии, и при бесплодии неясного генеза, когда традиционными методами обследования не удалось установить причину отсутствия беременности.
При сниженных показателях спермограммы оплодотворение проводится методом ИКСИ, т.е. специального отобранный сперматозоид с помощью микроманипуляционной техники вводится непосредственно в яйцеклетку. Это позволяет повысить шансы оплодотворения даже при тяжелом мужском бесплодии.
При отсутствии сперматозоидов в эякуляте (азооспермия) возможно получение сперматозоидов из придатков яичка и из яичка при помощи пункции (TESA, MESA), после чего также проводится ИКСИ.
В последние годы для лечения бесплодия используются различные донорские программы. При отсутствии сперматозоидов у партнера или отсутствии полового партнера возможно оплодотворение спермой донора (методом искусственной инсеминации или методом ЭКО).
При преждевременном истощении яичников (например, после неоднократных оперативных вмешательствах на яичниках) и у женщин в постменопаузе (когда процесс образования яйцеклеток прекращается в силу возраста) для наступления беременности могут быть использованы донорские яйцеклетки. Это позволяет женщине стать мамой даже в самых сложных случаях.
При невозможности вынашивания беременности (при пороках развития или при полном отсутствии матки; при наличии тяжелых сопутствующих заболеваний) можно прибегнуть к услугам суррогатной матери. При проведении подобной программы эмбрионы, полученные при слиянии яйцеклеток и сперматозоидов генетических родителей, переносятся в полость матки суррогатной матери для вынашивания.
Уже хорошо отработана технология криоконсервации, т.е. замораживания генетического материала (эмбрионов, спермы и яйцеклеток), с целью долгосрочного хранения для последующего использования.
К программе ЭКО прибегают не только пациентки, страдающие бесплодием.
Нередко в клинику ЭКО обращаются пары, которым нужна беременность ребенком определенного пола (эта необходимость возникает при генетических заболеваниях — например, при гемофилии, которая чаще диагностируется у мальчиков). В этом случае на эмбрионах до их переноса в полость матки проводится генетическое исследование (предимплантационная генетическая диагностика) и определяется принадлежность к тому или иному полу.
При проведении программы ЭКО возможна селекция (т.е. выбор) эмбрионов по резус-фактору. Эта процедура необходима резус-отрицательным пациенткам, у которых были случаи тяжелого резус-конфликта во время предыдущих беременностей. Благодаря проведению предимплатнационной диагностики в полость матки переносятся только резус-отрицательные эмбрионы. В этом случае беременность протекает без конфликта с организмом матери.
Аналогичным образом проводится генетическая диагностика на некоторые генетические заболевания (например, муковисцидоз). Теперь у семей, которые являются носителями мутаций муковисцидоза появилась реальная возможность рождения здоровых детей.
источник
Если при регулярных половых отношениях зачатие отсутствует в течение года, можно вести речь о бесплодии. Процесс зачатия довольно сложный и сочетает в себе множество факторов.
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Достаточное количество качественных сперматозоидов в мужском эякуляте, обязательное созревание в женских яичниках яйцеклетки, проходимость маточных труб, подготовленный для прикрепления эмбриона эндометрий и др.
Нарушение может возникнуть на любом из этих этапов, и задача репродуктолога — определить причину отсутствия потомства и предложить оптимальные способы лечения бесплодия.
В клинике репродукции «АльтраВита» сегодня успешно применяются разные способы решения проблемы, выбор подходящего зависит от результатов проведенного обследования, а также от желания пациентов.
При нарушении процесса овуляции женщине может быть предложена стимуляция, суть которой заключается в гормональном воздействии на организм, в результате работа яичников нормализуется, яйцеклетка созревает. Зачатие происходит естественным путем. Для увеличения шансов оплодотворения можно воспользоваться внутриматочной инсеминацией, при которой в цервикальный канал вводится заблаговременно полученная сперма.
Внутриматочная инсеминация — этот метод лечения бесплодия относится к наиболее старым, история его применения насчитывает около сотни лет. Современная технология предполагает введение в полость матки обработанной специальным образом спермы, шансы на оплодотворение при этом увеличиваются. Этот метод актуален при недостаточных показателях спермограммы. Для большей результативности можно провести также стимуляцию овуляции.
При пониженных показателях спермограммы или при тяжелой форме мужского бесплодия в клинике репродуктивных технологий «АльтраВита» проводится ИКСИ (ICSI) — искусственное помещение специально отобранного сперматозоида непосредственно в яйцеклетку с помощью точнейшей техники.
Даже минимальное количество качественных сперматозоидов будет достаточным для успешного проведения процедуры. Кроме того, материал можно взять не только из эякулята, но также из яичка (придатков) при биопсии.
Лечение бесплодия методом ЭКО (экстракорпоральное оплодотворение) — самая эффективная на сегодняшний день методика. Когда невозможно эффективное лечение, ЭКО становится единственным возможным способом зачатия ребенка. ЭКО при бесплодии на сегодняшний день применяется все чаще, этот метод давно перестал быть чем-то экзотическим. Уже достигли совершеннолетия первые дети, зачатые таким способом.
Лечение бесплодия методом ЭКО (экстракорпоральное оплодотворение) — самая эффективная на сегодняшний день методика.
Оплодотворение яйцеклетки происходит вне женского организма, в полость матки эмбрион переносится позднее. ЭКО эффективно при тяжелой форме мужского бесплодия, при сочетании различных факторов, приведших к бесплодию, а также при отсутствии беременности по невыясненным причинам.
Схема лечения бесплодия состоит из приема гормональных препаратов для стимуляции яичников и производства зрелых яйцеклеток, взятия и оплодотворения яйцеклетки в пробирке, где затем проходит процесс деления клеток.
На определенной стадии эмбрион переносят в полость матки; там он прикрепляется и продолжает свое дальнейшее развитие.
Следует отметить, что сегодня существуют различные донорские программы, благодаря которым беременность возможна даже при полном отсутствии сперматозоидов у партнера, при истощении яичников у женщин, а также в период постменопаузы. Кроме того, сегодня отлично отработана технологии сохранения генетического материала (криоконсервация) для использования через какое-то время.
Следует отметить, что сегодня в клинике репродукции «АльтраВита» пациентам предлагаются различные донорские программы, благодаря которым беременность возможна даже при полном отсутствии сперматозоидов у партнера, при истощении яичников у женщин, а также в период постменопаузы.
Кроме того, в клинике отлично отработана технологии сохранения генетического материала (криоконсервация) для использования через какое-то время.
Схемы лечения бесплодия пациентов могут отличаться и зависят от возраста, длительности отсутствия беременности, причины и тяжести патологии, а также от количества и качества спермы партнера.
источник
Искусственное оплодотворение – виды и описание методов (ЭКО, ИКСИ, искусственная инсеминация), показания (бесплодие, заболевания), противопоказания и осложнения, требования к донору спермы. Отзывы и цена процедур в клиниках
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Искусственное оплодотворение (Insemination Artificial) представляет собой совокупность нескольких методов, суть которых сводится к введению в половые пути женщины мужского семени или 3-5-дневного эмбриона в ходе медицинских манипуляций. Искусственное оплодотворение производится с целью наступления беременности у женщин, которые не могут зачать естественными способами по различным причинам.
В принципе, методы искусственного оплодотворения сводятся к различным способам и вариантам оплодотворения яйцеклетки вне организма женщины (в пробирке в лабораторных условиях) с последующей подсадкой готового эмбриона в матку с целью его приживления и, соответственно, дальнейшего развития беременности.
В ходе искусственного оплодотворения сначала производят изъятие половых клеток у мужчин (сперматозоидов) и женщин (яйцеклеток) с последующим их искусственным соединением в лабораторных условиях. После соединения яйцеклеток и сперматозоидов в одной пробирке отбирают оплодотворенные зиготы, то есть эмбрионы будущего человека. Затем в матку женщине подсаживают такой эмбрион и надеются на то, что он сможет закрепиться на стенке матки, вследствие чего наступит желанная беременность.

Соответственно, можно обобщенно сказать, что искусственное оплодотворение – это медицинский способ обеспечения наступления беременности у женщин, которые по различным причинам не могут зачать обычным путем. При применении этого способа слияние яйцеклетки и сперматозоида (оплодотворение) происходит не естественно, а искусственно, в ходе специально разработанного и целенаправленного проводимого медицинского вмешательства.
В настоящее время под термином «искусственное оплодотворение» на обиходном разговорном уровне подразумевается, как правило, процедура экстракорпорального оплодотворения (ЭКО). Однако это не совсем верно, поскольку специалисты в области медицины и биологии под искусственным оплодотворением подразумевают три методики (ЭКО, ИКСИ и инсеминацию), которые объединены общим принципом – слияние яйцеклетки и сперматозоида происходит не естественным путем, а при помощи специальных медицинских технологий, которые и обеспечивают успешное оплодотворение с образованием плодного яйца и, соответственно, наступлением беременности. В дальнейшем тексте статьи под термином «искусственное оплодотворение» мы будет подразумевать три различные методики оплодотворения, производимые при помощи медицинских технологий. То есть в термин будет вкладываться его медицинское значение.
Все три метода искусственного оплодотворения объединены одним общим принципом, а именно – оплодотворение яйцеклетки сперматозоидом происходит не полностью естественным путем, а при помощи медицинских манипуляций. Степень вмешательства в процесс оплодотворения при производстве искусственного оплодотворения различными методиками варьируется от минимальной до очень значительной. Однако все методики искусственного оплодотворения применяются для того, чтобы обеспечить наступление беременности у женщины, которая по различным причинам не может зачать обычным, естественным путем.
Искусственное оплодотворение для обеспечения зачатия применяется только в тех случаях, когда женщина потенциально способна выносить ребенка в течение всей беременности, но не в состоянии забеременеть обычным способом. Причины бесплодия, при которых показано искусственное оплодотворение, различны и включают в себя как женский, так и мужской фактор. Так, врачи рекомендуют прибегать к искусственному оплодотворению, если у женщины отсутствуют или непроходимы обе маточные трубы, имеется эндометриоз, редкие овуляции, бесплодие невыясненного генеза или же другие способы лечения не привели к наступлению беременности в течение 1,5 – 2 лет. Кроме того, искусственное оплодотворение рекомендуется также в тех случаях, если у мужчины низкое качество спермы, импотенция или иные заболевания, на фоне которых он не способен эякулировать во влагалище женщины.
Для проведения процедуры искусственного оплодотворения можно использовать собственные или донорские половые клетки (сперматозоиды или яйцеклетки). Если сперматозоиды и яйцеклетки партнеров жизнеспособны и могут использоваться для зачатия, то для методик искусственного оплодотворения применяют именно их, предварительно выделяя из половых органов женщины (яичников) и мужчины (яичек). Если же сперматозоиды или яйцеклетки не могут использоваться для зачатия (например, полностью отсутствуют или имеют хромосомные аномалии, и т.д.), то для искусственного оплодотворения берут донорские половые клетки, полученные от здоровых мужчин и женщин. В каждой стране имеется банк донорских клеток, куда могут обратиться желающие получить биологический материал для производства искусственного оплодотворения.
Процедура искусственного оплодотворения является добровольной, и воспользоваться данной медицинской услугой могут все женщины и семейные пары (состоящие как в официальном, так и в гражданском браке), достигшие 18 лет. Если к данной процедуре желает прибегнуть женщина, состоящая в официальном браке, то для производства оплодотворения понадобится согласие супруга. Если же женщина состоит в гражданском браке или одинока, то для искусственного оплодотворения необходимо только ее согласие.
Женщины старше 38 лет могут сразу потребовать проведения искусственного оплодотворения с целью наступления беременности без предварительного лечения или попыток зачать естественным путем. А женщинам моложе 38 лет разрешение на искусственное оплодотворение дается только после документированного подтверждения бесплодия и отсутствия эффекта от производившегося в течение 1,5 – 2 лет лечения. То есть если женщина моложе 38 лет, то к искусственному оплодотворению прибегают только тогда, когда в течение 2 лет при условии применения различных методов лечения бесплодия беременность так и не наступила.
Перед проведением искусственного оплодотворения женщина и мужчина проходят обследование, по результатам которого устанавливается их фертильность и способность представительницы прекрасного пола выносить плод в течение 9 месяцев беременности. Если все в порядке, то процедуры проводят в ближайшее время. Если же были выявлены какие-либо заболевания, которые способны препятствовать нормальному развитию плода и вынашиванию беременности, то их сначала пролечивают, добиваясь стабильного состояния женщины, и только после этого производят искусственное оплодотворение.
Все три методики искусственного оплодотворения непродолжительны по времени и хорошо переносятся, что позволяет применять их по несколько раз без перерывов для обеспечения наступления беременности.
В настоящее время в специализированных медицинских учреждениях для искусственного оплодотворения используется три следующие методики:
- Экстракорпоральное оплодотворение (ЭКО);
- Интрацитоплазматическая инъекция сперматозоидов (ИКСИ или ИЦИС);
- Искусственная инсеминация.
Все три указанные методики применяются в настоящее время весьма широко при различных вариантах бесплодия как пары, так и одиноких женщин или мужчин. Выбор методики для производства искусственного оплодотворения производит врач-репродуктолог в каждом случае индивидуально, в зависимости от состояния половых органов и причины бесплодия.
Например, если у женщины все половые органы функционируют нормально, но слизь в шейке матки слишком агрессивная, вследствие чего сперматозоиды не могут ее разжижить и попасть в матку, то искусственное оплодотворение производится методом инсеминации. В этом случае сперма вводится непосредственно в матку в день овуляции у женщины, что и приводит к наступлению беременности в большинстве случаев. Кроме того, инсеминация показана при низком качестве спермы, в которой мало подвижных сперматозоидов. В этом случае данная методика позволяет доставить сперматозоиды ближе к яйцеклетке, что увеличивает вероятность наступления беременности.
Если же беременность не наступает на фоне каких-либо заболеваний как половой сферы (например, непроходимость маточных труб, отсутствие семяизвержения у мужчины и т.д.), так и соматических органов (например, гипотиреоз и др.) у мужчины или женщины, то для искусственного оплодотворения применяют метод ЭКО.
Если имеются показания для ЭКО, но дополнительно у мужчины в сперме очень мало качественных и подвижных сперматозоидов, то производится ИКСИ.
Рассмотрим подробнее каждую методику искусственного оплодотворения по-отдельности, поскольку, во-первых, степень вмешательства в естественный процесс при применении различных методик варьирует, а во-вторых, чтобы получить целостное представление о типе медицинского вмешательства.

Сущность данного метода заключается в следующем: из яичников женщины после предварительной специальной стимуляции забирают яйцеклетки и помещают на питательную среду, которая позволяет поддерживать их в нормальном жизнеспособном состоянии. Затем готовят организм женщины к наступлению беременности, имитируя естественные изменения гормонального фона. Когда организм женщины будет готов к наступлению беременности, получают сперматозоиды мужчины. Для этого мужчина либо мастурбирует с эякуляцией спермы в специальный стаканчик, либо сперматозоиды получают в ходе пункции яичек специальной иглой (если излитие спермы невозможно по каким-либо причинам). Далее из спермы выделяют жизнеспособные сперматозоиды и в пробирке под контролем микроскопа помещают их на питательную среду к яйцеклеткам, полученным ранее из яичников женщины. В течение 12 часов ждут, после чего под микроскопом выделяют оплодотворившиеся яйцеклетки (зиготы). Данные зиготы вводят в матку женщины, надеясь на то, что они смогут прикрепиться к ее стенке и сформировать плодное яйцо. В этом случае и наступит желанная беременность.
Через 2 недели после переноса эмбрионов в матку проводят определение уровня хорионического гонадотропина (ХГЧ) в крови с целью определения, наступила ли беременность. Если уровень ХГЧ увеличился, то беременность наступила. В этом случае женщина встает на учет по беременности и начинает посещать врача-гинеколога. Если же уровень ХГЧ остался в пределах нормальных значений, то беременность не наступила, и нужно повторить цикл ЭКО.
К сожалению, даже при внесении уже готового эмбриона в матку беременность может не наступить, поскольку плодное яйцо не прикрепится к стенкам и погибнет. Поэтому для наступления беременности может понадобиться несколько циклов ЭКО (рекомендуется не больше 10). Вероятность прикрепления эмбриона к стенке матки и, соответственно, успеха цикла ЭКО во многом зависит от возраста женщины. Так, для одного цикла ЭКО вероятность наступления беременности у женщин младше 35 лет составляет 30-35%, у женщин 35 – 37 лет – 25%, у женщин 38 – 40 лет – 15-20% и у женщин старше 40 лет – 6-10%. Вероятность наступления беременности при каждом последующем цикле ЭКО не уменьшается, а остается прежней, соответственно, с каждой следующей попыткой суммарная вероятность забеременеть только увеличивается.
Данный метод является вторым по частоте применения после ЭКО и, по сути, представляет собой модификацию ЭКО. Аббревиатура названия метода ИКСИ не расшифровывается никак, поскольку представляет собой кальку с англоязычной аббревиатуры – ICSI, в которой звучание букв английского языка записано русскими буквами, передающими эти звуки. А англоязычная аббревиатура расшифровывается как IntraCytoplasmic Sperm Injection, что переводится на русский язык «интрацитоплазматическая инъекция сперматозоидов». Поэтому в научной литературе метод ИКСИ также называют ИЦИС, что более правильно, т.к. вторая аббревиатура (ИЦИС) образована от первых букв русских слов, составляющих название манипуляции. Однако, наряду с названием ИЦИС, гораздо чаще используется не совсем корректная аббревиатура ИКСИ.
Отличием ИКСИ от ЭКО является то, что сперматозоид прицельно вводится в цитоплазму яйцеклетки тонкой иглой, а не просто помещается с ней в одну пробирку. То есть при обычном ЭКО яйцеклетки и сперматозоиды просто оставляют на питательной среде, давая возможность мужским половым гаметам приблизиться к женским и оплодотворить их. А при ИКСИ не ждут спонтанного оплодотворения, а производят его путем введения сперматозоида в цитоплазму яйцеклетки специальной иглой. ИКСИ применяют, когда сперматозоидов очень мало, или они неподвижны и не способны самостоятельно оплодотворить яйцеклетку. В остальном процедура ИКСИ полностью идентична ЭКО.
Третьим методом искусственного оплодотворения является инсеминация, в ходе которой сперма мужчины вводится непосредственно в матку женщины в период овуляции при помощи специального тонкого катетера. К инсеминации прибегают, когда сперматозоиды по каким-либо причинам не могут попасть в матку женщины (например, при неспособности мужчины эякулировать во влагалище, при плохой подвижности сперматозоидов или при чрезмерно вязкой шеечной слизи).

Итак, процедура ЭКО и ИКСИ состоит из следующих последовательных этапов, составляющих один цикл искусственного оплодотворения:
1. Стимуляция фолликулогенеза (яичников) с целью получения нескольких зрелых яйцеклеток из яичников женщины.
2. Забор созревших яйцеклеток из яичников.
3. Забор спермы у мужчины.
4. Оплодотворение яйцеклеток сперматозоидами и получение эмбрионов в лаборатории (при ЭКО сперматозоиды и яйцеклетки просто помещают в одну пробирку, после чего наиболее сильные мужские гаметы оплодотворяют женскую. А при ИКСИ сперматозоиды вводят при помощи специальной иглы в цитоплазму яйцеклетки).
5. Выращивание эмбрионов в лаборатории в течение 3 – 5 дней.
6. Перенос эмбрионов в матку женщины.
7. Контроль наступления беременности через 2 недели после переноса эмбрионов в матку.
Весь цикл ЭКО или ИКСИ продолжается 5 – 6 недель, причем наиболее длительными являются этапы стимулирования фолликулогенеза и двухнедельного ожидания для контроля беременности после переноса эмбрионов в матку. Рассмотрим каждый этап ЭКО и ИКСИ подробнее.
Первым этапом ЭКО и ИКСИ является стимуляция фолликулогенеза, для чего женщина принимает гормональные препараты, воздействующие на яичники и вызывающие рост и развитие сразу нескольких десятков фолликулов, в которых образуются яйцеклетки. Целью стимуляции фолликулогенеза является формирование в яичниках сразу нескольких яйцеклеток, готовых к оплодотворению, которые можно будет отобрать для дальнейших манипуляций.
Для этого этапа врач выбирает так называемый протокол – схему приема гормональных препаратов. Имеются разные протоколы для ЭКО и ИКСИ, отличающиеся друг от друга дозировками, комбинациями и длительностью приема гормональных препаратов. В каждом случае протокол выбирается индивидуально, в зависимости от общего состояния организма и причины бесплодия. Если один протокол оказался неудачным, то есть после его завершения беременность не состоялась, то для второго цикла ЭКО или ИКСИ врач может назначить другой протокол.
Перед началом стимуляции фолликулогенеза врач может рекомендовать прием оральных контрацептивов в течение 1 – 2 недель с целью подавления выработки собственных половых гормонов яичниками женщины. Подавлять выработку собственных гормонов необходимо, чтобы не произошло естественной овуляции, при которой созревает только одна яйцеклетка. А для ЭКО и ИКСИ нужно получить несколько яйцеклеток, а не одну, для чего и проводится стимуляция фолликулогенеза.
Далее начинается собственно этап стимуляции фолликулогенеза, который всегда приурочивают к 1 – 2 дню менструального цикла. То есть начинать прием гормональных препаратов для стимуляции яичников нужно с 1 – 2 дня очередной менструации.
Стимуляция яичников проводится по различным протоколам, но всегда предполагает применение препаратов группы фолликулостимулирующего гормона, хорионического гонадотропина и агонистов или антагонистов агонистов гонадотропин-рилизинг гормона. Порядок, длительность и дозировки применения препаратов всех указанных групп определяются лечащим врачом-репродуктологом. Имеется две основные разновидности протоколов стимуляции овуляции – короткие и длинные.
В длинных протоколах стимуляция овуляции начинается со 2 дня очередной менструации. При этом женщина сначала делает подкожные инъекции препаратов фолликулостимулирующего гормона (Пурегон, Гонал и т.д.) и агонистов или антагонистов гонадотропин-рилизинг гормона (Гозерелин, Трипторелин, Бусерелин, Диферелин и т.д.). Оба препарата вводятся ежедневно в виде подкожных инъекций, и один раз в 2 – 3 дня производится анализ крови для определения концентрации эстрогенов в крови (Е2), а также УЗИ яичников с измерением размеров фолликулов. Когда концентрация эстрогенов Е2 достигнет 50 мг/л, а фолликулы вырастут до 16 – 20 мм (в среднем это происходит за 12 – 15 дней), прекращают инъекции фолликулостимулирующего гормона, продолжают введение агонистов или антагонистов гонадотропин-рилизинг гормона и присоединяют инъекции хорионического гонадотропина (ХГЧ). Далее по УЗИ контролируют ответ яичников и определяют длительность инъекций хорионического гонадотропина. Введение агонистов или антагонистов гонадотропин-рилизинг гормона прекращают за один день до прекращения инъекций хорионического гонадотропина. Затем через 36 часов после последней инъекции ХГЧ при помощи специальной иглы под наркозом забирают созревшие яйцеклетки из яичников женщины.
В коротких протоколах стимуляция яичников также начинается со 2 дня менструации. При этом женщина одновременно ежедневно вводит сразу три препарата – фолликулостимулирующего гормона, агониста или антагониста гонадотропин-рилизинг гормона и хорионического гонадотропина. Каждые 2 – 3 дня производят УЗИ с измерением размеров фолликулов, и когда появится не менее трех фолликулов 18 – 20 мм в диаметре, то прекращают введение препаратов фолликулостимулирующего гормона и агонистов или антагонистов гонадотропин-рилизинг гормона, но еще в течение 1 – 2 дней вводят хорионический гонадотропин. Через 35 – 36 часов после последней инъекции хорионического гонадотропина забирают яйцеклетки из яичников.
Процедура забора яйцеклеток производится под наркозом, поэтому совершенно безболезненна для женщины. Яйцеклетки забирают при помощи иглы, которую вводят в яичники через переднюю брюшную стенку или через влагалище под контролем УЗИ. Сам забор клеток длится 15 – 30 минут, но после завершения манипуляции женщину оставляют в медицинском учреждении под наблюдением в течение нескольких часов, после чего отпускают домой, рекомендуя на протяжении суток воздерживаться от работы и управления автомобилем.
Далее получают сперму для оплодотворения. Если мужчина способен эякулировать, то сперма получается методом обычной мастурбации непосредственно в медицинском учреждении. Если же мужчина не способен к семяизвержению, то сперму получают путем пункции яичек, производимой под наркозом аналогично манипуляции забора яйцеклеток из яичников женщины. При отсутствии мужчины-партнера извлекается из хранилища донорская сперма, выбранная женщиной.
Сперму доставляют в лабораторию, где ее подготавливают, выделяя сперматозоиды. После чего по методике ЭКО на специальной питательной среде смешивают яйцеклетки и сперматозоиды, и оставляют на 12 часов для оплодотворения. Обычно оплодотворяются 50% яйцеклеток, которые уже являются эмбрионами. Именно их отбирают и выращивают в специальных условиях в течение 3 – 5 дней.
Готовые 3 – 5-дневные эмбрионы переносят в матку женщины при помощи специального катетера. В зависимости от возраста и состояния организма женщины, в матку переносят 1 – 4 эмбриона. Чем моложе женщина – тем меньшее количество эмбрионов подсаживают в матку, поскольку вероятность их приживления гораздо выше, чем у более старших представительниц прекрасного пола. Поэтому чем старше женщина – тем большее количество эмбрионов подсаживают в матку, чтобы хотя бы один смог прикрепиться к стенке и начать развиваться. В настоящее время рекомендуется женщинам младше 35 лет переносить в матку 2 эмбриона, женщинам 35 – 40 лет – 3 эмбриона, а дамам старше 40 лет – 4 – 5 эмбрионов.
После переноса эмбрионов в матку необходимо следить за своим состоянием и немедленно обращаться к врачу, если появились следующие симптомы:
- Озноб и повышенная температура тела;
- Дурно пахнущие влагалищные выделения;
- Боли и спазмы в животе;
- Кровотечение из половых путей;
- Кашель, одышка и боли в груди;
- Сильная тошнота или рвота;
- Боли любой локализации.
После переноса эмбрионов в матку врач назначает прием препаратов прогестерона (Утрожестан, Дюфастон и др.) и ожидает две недели, которые необходимы для прикрепления эмбриона к стенкам матки. Если хотя бы один эмбрион прикрепится к стенке матки, то у женщины наступит беременность, определить которую можно будет через две недели после подсадки зародыша. Если же ни один из подсаженных эмбрионов не прикрепится к стенке матки, то беременность не состоится, и цикл ЭКО-ИКСИ считается неудачным.
Состоялась ли беременность, определяют по концентрации хорионического гонадотропина (ХГЧ) в крови. Если уровень ХГЧ соответствует беременности, то производится УЗИ. И если на УЗИ видно плодное яйцо, то беременность наступила. Далее врач определяет количество эмбрионов, и если их больше двух, то рекомендуется редукция всех остальных плодов, чтобы не было многоплодной беременности. Редукция эмбрионов рекомендуется, поскольку при многоплодной беременности слишком высоки риски осложнений и неблагоприятного завершения беременности. После установления факта беременности и редукции эмбрионов (при необходимости) женщина переходит к врачу акушеру-гинекологу для ведения беременности.
Поскольку беременность не всегда наступает после первой попытки ЭКО или ИКСИ, то для успешного зачатия может понадобиться несколько циклов искусственного оплодотворения. Рекомендуется проводить циклы ЭКО и ИКСИ без перерывов вплоть до наступления беременности (но не более 10 раз).
В ходе проведения циклов ЭКО и ИКСИ можно замораживать эмбрионы, которые оказались «лишними» и не были пересажены в матку. Такие эмбрионы можно разморозить и использовать для следующей попытки забеременеть.
Дополнительно в ходе цикла ЭКО-ИКСИ можно производить пренатальную диагностику эмбрионов до их подсадки в матку. В ходе пренатальной диагностики выявляют различные генетические аномалии у образовавшихся эмбрионов и производят выбраковку зародышей с нарушениями генов. По результатам пренатальной диагностики отбирают и переносят в матку только здоровые эмбрионы без генетических аномалий, что уменьшает риск спонтанного выкидыша и рождения детей с наследственными болезнями. В настоящее время использование пренатальной диагностики позволяет предотвратить рождение детей с гемофилией, миопатией Дюшена, синдромом Мартина-Белла, синдромом Дауна, синдромом Патау, синдромом Эдвардса, синдромом Шершевского-Тернера и рядом других генетических заболеваний.
Проведение пренатальной диагностики перед переносом эмбрионов в матку рекомендуется в следующих случаях:
- Рождение детей с наследственными и врожденными болезнями в прошлом;
- Наличие генетический аномалий у родителей;
- Две и более неудачные попытки ЭКО в прошлом;
- Пузырный занос во время прошлых беременностей;
- Большое количество сперматозоидов с хромосомными аномалиями;
- Возраст женщины старше 35 лет.
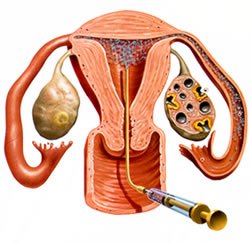
Сущность методики искусственной инсеминации заключается во введении специальным образом подготовленной мужской спермы в половые пути женщины во время овуляции. Это означает, что для инсеминации по результатам УЗИ и одноразовым тест-полоскам вычисляют день овуляции у женщины, и на основании этого устанавливают срок введения спермы в половые пути. Как правило, для повышения вероятности наступления беременности сперму вводят в половые пути женщины трижды – за один день до овуляции, в день овуляции и на день позже овуляции.
Сперму берут у мужчины непосредственно в день осуществления инсеминации. Если женщина одинока и не имеет партнера, то берется донорская сперма из специального банка. Перед введением в половые пути сперму концентрируют, удаляют патологические, неподвижные и нежизнеспособные сперматозоиды, а также клетки эпителия и микробы. Только после обработки сперму, содержащую концентрат активных сперматозоидов без примесей микробной флоры и клеток, вводят в половые пути женщины.
Сама процедура инсеминации довольна проста, поэтому ее проводят в условиях поликлиники на обычном гинекологическом кресле. Для инсеминации женщина располагается на кресле, в ее половые пути вводят тонкий эластичный гибкий катетер, через который при помощи обычного шприца впрыскивают концентрированную, специально подготовленную сперму. После введения спермы на шейку матки надевают колпачок со спермой и оставляют женщину полежать в неизменном положении в течение 15 – 20 минут. После этого, не вынимая колпачка со спермой, женщине разрешается вставать с гинекологического кресла и заниматься обычными привычными делами. Колпачок со спермой удаляется женщиной самостоятельно через несколько часов.
Подготовленную сперму, в зависимости от причины бесплодия, врач может ввести во влагалище, в шейку матки, в полость матки и в маточные трубы. Однако наиболее часто сперма вводится в полость матки, поскольку такой вариант инсеминации обладает оптимальным соотношением эффективности и простоты выполнения.
Процедура искусственной инсеминации наиболее эффективна у женщин младше 35 лет, у которых беременность наступает примерно в 85 – 90% случаев после 1 – 4 попыток введения спермы в половые пути. Необходимо помнить, что женщинам любого возраста рекомендуется производить не более 3 – 6 попыток искусственной инсеминации, поскольку если все они окончились неудачей, то следует признать метод неэффективным в данном конкретном случае и переходить к другим способам искусственного оплодотворения (ЭКО, ИКСИ).
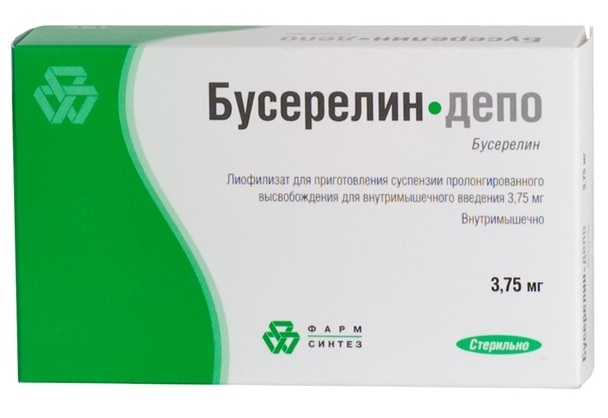
1.Агонисты гонадотропин-рилизинг гормона:
- Гозерелин (Золадекс);
- Трипторелин (Диферелин, Декапептил, Декапептил-Депо);
- Бусерелин (Бусерелин, Бусерелин-Депо, Бусерелин Лонг ФС).
2.Антагонисты гонадотропин-рилизинг гормона:
- Ганиреликс (Оргалутран);
- Цетрореликс (Цетротид).
3.Препараты, содержащие гонадотропные гормоны (фолликулостимулирующий гормон, лютеинизирующий гормон, менотропины):
- Фоллитропин альфа (Гонал-Ф, Фоллитроп);
- Фоллитропин бета (Пурегон);
- Корифоллитропин альфа (Элонва);
- Фоллитропин альфа + лутропин альфа (Перговерис);
- Урофоллитропин (Альтерпур, Бравелль);
- Менотропины (Меногон, Менопур, Менопур Мультидоза, Мерионал, ХуМоГ).
4.Препараты хорионического гонадотропина:
- Хорионический гонадотропин (Хорионический гонадотропин, Прегнил, Экостимулин, Хорагон);
- Хориогонадотропин альфа (Овитрель).
5.Производные прегнена:
- Прогестерон (Ипрожин, Крайнон, Праджисан, Утрожестан).
6. Производные прегнадиена:
- Дидрогестерон (Дюфастон);
- Мегестрол (Мегейс).
Вышеперечисленные гормональные препараты применяются в циклах ЭКО-ИКСИ в обязательном порядке, поскольку обеспечивают стимуляцию роста фолликулов, овуляцию и поддержание желтого тела после переноса эмбрионов. Однако, в зависимости от индивидуальных особенностей и состояния организма женщины, врач может дополнительно назначать еще целый ряд лекарственных препаратов, например, обезболивающие, успокоительные и т.д.
Для проведения искусственной инсеминации могут применяться все те же самые препараты, что и для циклов ЭКО и ИКСИ, если планируется введение спермы в половые пути на фоне индуцированной, а не естественной овуляции. Однако если инсеминация планируется на естественной овуляции, то по необходимости применяют только препараты производных прегнена и прегнадиена после внесения спермы в половые пути.
Искусственное оплодотворение: методы и их описание (искусственная инсеминация, ЭКО, ИКСИ), в каких случаях они применяются — видео
Искусственное оплодотворение: как оно происходит, описание методов (ЭКО, ИКСИ), комментарии эмбриологов — видео
Искусственное оплодотворение пошагово: извлечение яйцеклетки, оплодотворение методами ИКСИ и ЭКО, трансплантация эмбрионов. Процесс заморозки и хранения эмбрионов — видео
- Определение концентраций пролактина, фолликулостимулирующего и лютеинизирующего гормонов и стероидов (эстрогенов, прогестерона, тестостерона) в крови;
- УЗИ матки, яичников и маточных труб трансвагинальным доступом;
- Оценивается проходимость маточных труб в ходе лапароскопии, гистеросальпингографии или контрастной эхогистеросальпингоскопии;
- Оценивается состояние эндометрия в ходе УЗИ, гистероскопии и биопсии эндометрия;
- Спермограмма для партнера (дополнительно к спермограмме производится смешанная антиглобулиновая реакция сперматозоидов при необходимости);
- Тесты на наличие половых инфекций (сифилис, гонорея, хламидиоз, уреаплазмоз и т.д.).
При выявлении каких-либо отклонений от нормы проводят необходимое лечение, обеспечивая нормализацию общего состояния организма и делая готовность половых органов максимальной к предстоящим манипуляциям.
Далее на этапе подготовки к выполнению искусственного оплодотворения любым методом проводят следующие исследования:
- Анализ крови на сифилис (МРП, ИФА) женщине и мужчине (донору спермы);
- Анализ крови на ВИЧ/СПИД, гепатиты В и С, а также на вирус простого герпеса и женщине, и мужчине;
- Микроскопическое исследование мазков из влагалища женщин и уретры мужчин на микрофлору;
- Бактериальный посев мазков из половых органов мужчины и женщины на трихомонады и гонококки;
- Микробиологическое исследование отделяемого половых органов мужчины и женщины на хламидии, микоплазму и уреаплазму;
- Выявление вирусов простого герпеса 1 и 2 типов, цитомегаловируса в крови женщины и мужчины методом ПЦР;
- Общий анализ крови, биохимический анализ крови, коагулограмма для женщины;
- Общий анализ мочи для женщины;
- Определение наличия в крови антител типов G и M к вирусу краснухи у женщины (при отсутствии антител в крови делают прививку от краснухи);
- Анализ мазка из половых органов женщины на микрофлору;
- Цитологический мазок с шейки матки;
- УЗИ органов малого таза;
- Флюорография для женщин, не делавших это исследование более 12 месяцев;
- Электрокардиограмма для женщины;
- Маммография для женщин старше 35 лет и УЗИ молочных желез для женщин младше 35 лет;
- Консультация врача-генетика для женщин, у кровных родственников которых были случаи рождения детей с генетическими заболеваниями или врожденными пороками развития;
- Спермограмма для мужчин.
Если в ходе обследования выявляются эндокринные нарушения, то женщину консультирует эндокринолог и назначает необходимое лечение. При наличии патологических образований в половых органах (миомы матки, полипы эндометрия, гидросальпинкс и т.д.) производится лапароскопия или гистероскопия с удалением данных новообразований.

1. Бесплодие любого происхождения, которое не поддается терапии гормональными препаратами и лапароскопическими оперативными вмешательствами, производившимися на протяжении 9 – 12 месяцев.
2. Наличие заболеваний, при которых наступление беременности без ЭКО невозможно:
- Отсутствие, непроходимость или аномалии строения маточных труб;
- Синдром поликистозных яичников;
- Эндометриоз, не поддающийся терапии;
- Отсутствие овуляций;
- Истощение яичников.
3. Полное отсутствие или малое количество сперматозоидов в сперме партнера.
4. Низкая подвижность сперматозоидов.
Показаниями для проведения ИКСИ являются те же состояния, что и для ЭКО, но с наличием хотя бы одного из нижеперечисленных факторов со стороны партнера:
- Малое количество сперматозоидов;
- Низкая подвижность сперматозоидов;
- Большое количество патологических сперматозоидов;
- Наличие антиспермальных антител в сперме;
- Малое количество полученных яйцеклеток (не более 4 штук);
- Неспособность мужчины к семяизвержению;
- Низкий процент оплодотворений яйцеклеток (менее 20%) в прошлых циклах ЭКО.
Показаниями для искусственной инсеминации являются следующие состояния или заболевания у одного или обоих партнеров:
1.Со стороны мужчины:
- Сперма с низкой способностью к оплодотворению (малое количество, низкая подвижность, большой процент дефектных сперматозоидов и т.д.);
- Малый объем и высокая вязкость спермы;
- Наличие антиспермальных антител;
- Нарушение способности к семяизвержению;
- Ретроградная эякуляция (выброс спермы в мочевой пузырь);
- Аномалии строения полового члена и уретры у мужчины;
- Состояние после вазэктомии (перевязки семявыносящих протоков).
2.Со стороны женщины:
- Бесплодие цервикального происхождения (например, слишком вязкая шеечная слизь, которая не дает сперматозоидам проникать в матку, и др.);
- Хронический эндоцервицит;
- Оперативные вмешательства на шейке матки (конизация, ампутация, криодеструкция, диатермокоагуляция), приведшие к ее деформации;
- Вагинизм;
- Необъяснимое бесплодие;
- Антиспермальные антитела;
- Редкие овуляции;
- Аллергия на сперму.
В настоящее время имеются абсолютные противопоказания и ограничения к применению методов искусственного оплодотворения. При наличии абсолютных противопоказаний процедуру оплодотворения нельзя проводить ни при каких обстоятельствах до тех пор, пока фактор противопоказания не будет удален. При наличии ограничений к искусственному оплодотворению процедуру проводить нежелательно, но возможно с соблюдением осторожности. Однако если имеются ограничения к искусственному оплодотворению, рекомендуется сначала устранить эти ограничивающие факторы, и только после этого производить медицинские манипуляции, поскольку это повысит их эффективность.
Итак, согласно приказу Минздрава РФ, противопоказаниями для ЭКО, ИКСИ и искусственной инсеминации являются следующие состояния или заболевания у одного или обоих партнеров:
- Туберкулез в активной форме;
- Острые гепатиты А, В, С, D, G или обострение хронических гепатитов В и С;
- Сифилис (оплодотворение откладывают до излечения инфекции);
- ВИЧ/СПИД (на стадиях 1, 2А, 2Б и 2В искусственное оплодотворение откладывают до перехода заболевания в субклиническую форму, а на стадиях 4А, 4Б и 4В откладывают ЭКО и ИКСИ до перехода инфекции в стадию ремиссии);
- Злокачественные опухоли любых органов и тканей;
- Доброкачественные опухоли женских половых органов (матки, цервикального канала, яичников, маточных труб);
- Острые лейкозы;
- Миелодиспластические синдромы;
- Лимфомы;
- Лимфогранулематоз;
- Хронический миелолейкоз в терминальной стадии или требующий терапии ингибиторами тирозинкиназ;
- Бластные кризы при хронических миелолейкозах;
- Апластическая анемия тяжелой формы;
- Гемолитические анемии в периоды острых гемолитических кризов;
- Идиопатическая тромбоцитопеническая пурпура, не поддающаяся терапии;
- Острый приступ порфирии при условии, что ремиссия продолжалась менее 2 лет;
- Геморрагический васкулит (пурпура Шенлейна-Геноха);
- Антифосфолипидный синдром (тяжелое течение);
- Сахарный диабет с почечной недостаточностью терминальной стадии при невозможности трансплантации почки;
- Сахарный диабет с пересадкой почки;
- Сахарный диабет с прогрессирующей пролиферативной ретинопатией;
- Гиперпаратиреоз (тяжелое течение с проявлениями со стороны костей и внутренних органов);
- Хронические и затяжные психические расстройства со стойкими психозами и слабоумием или с высокой вероятностью обострения в период беременности и родов;
- Наследственные и дегенеративные психические заболевания;
- Психические заболевания, обусловленные приемом веществ, воздействующих на ЦНС;
- Аффективные расстройства;
- Инвалидизирующие некурабельные заболевания нервной системы, сопровождающиеся тяжелыми двигательными и психическими расстройствами;
- Ревматические пороки сердца, сопровождающиеся недостаточностью кровообращения 2Б или 3 степени, высокой легочной гипертензией или тромбоэмболическими осложнениями;
- Кардиомиопатии;
- Болезнь Аэрза (Айерсы);
- Состояние после кардиохирургических операций (неполной коррекции врожденного порока сердца, после протезирования нескольких клапанов);
- Аневризма аорты или магистральных артерий (мозговых, почечных, подвздошных, селезеночной и др.);
- Тромбоэмболическая болезнь и тромбоэмболические осложнения (эмболии артерий головного мозга, рук, ног, почек, легочной артерии и т.д.);
- Гипертоническая болезнь IIВ или III стадий с отсутствием эффекта от лечения;
- Тяжелая дыхательная недостаточность;
- Печеночная недостаточность;
- Острая жировая дистрофияпечени;
- Цирроз печени, сочетающийся с портальной гипертензией с риском кровотечения из вен пищевода или печеночной недостаточностью;
- Болезнь Крона, осложненная стенозом кишки, свищами, нарушениями всасывания и кровотечениями;
- Неспецифический язвенный колит, осложненный расширением кишки, профузными поносами и кишечными кровотечениями;
- Целиакия, осложненная нарушением всасывания питательных веществ в тонкой кишке;
- Грыжа передней брюшной стенки;
- Спайки кишечника с периодическими явлениями непроходимости;
- Кишечные свищи;
- Острый или обострение хронического гломерулонефрита;
- Хроническая почечная недостаточность любого происхождения;
- Пузырный занос, возникший при прошлых беременностях;
- Хорионэпителиома;
- Ревматоидный артрит, не поддающийся терапии, быстро прогрессирующий и дающий осложнения на другие органы;
- Полиартериит с поражением легких (Черджа-Стросса);
- Узелковый полиартериит;
- Гранулематоз Вегенера;
- Синдром Такаясу;
- Системная красная волчанка с частыми обострениями;
- Дерматополимиозит, требующий лечения высокими дозами глюкокортикоидов;
- Системная склеродермия с высокой активность процесса;
- Синдром Шегрена при тяжелом течении;
- Врожденные пороки матки, при которых невозможно вынашивание беременности;
- Врожденные пороки сердца, аорты и легочной артерии (дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, стеноз аорты, коарктация аорты, стеноз легочной артерии, транспозиция магистральных сосудов, полная форма атриовентрикулярной коммуникации, общий артериальный ствол, единственный желудочек сердца, атрезия атриовентрикулярных или полулунных клапанов), которые приводят к недостаточности кровообращения или легочной гипертензии;
- Врожденные аномалии строения атриовентрикулярных клапанов, сопровождающиеся регургитацией 3-4 степени и сложными аритмиями;
- Тетрада Фалло;
- Пентада Фалло;
- Аномалия Эбштейна;
- Синдром Эйзенменгера;
- Синдром Лютембаше;
- Единственная почка при наличии у человека при азотемии, артериальной гипертензии, туберкулеза, пиелонефрита, гидронефроза;
- Экстрофия мочевого пузыря;
- Врожденный множественный артрогрипоз;
- Дисплазия костей или позвоночника;
- Врожденная ломкость костей;
- Врожденное отсутствие ног или рук;
- Краниосиностоз;
- Полная непроходимость, отсутствие или аномалии строения маточных труб (только для искусственной инсеминации).
Ограничениями для ЭКО, ИКСИ и искусственной инсеминации являются следующие состояния или заболевания:
- Низкий овариальный резерв по данным УЗИ или по концентрации антимюллерова гормона в крови (только для ЭКО и ИКСИ);
- Состояния, при которых показано использование донорских яйцеклеток, сперматозоидов или эмбрионов;
- Полная невозможность выносить беременность;
- Наследственные заболевания, сцепленные с женской половой Х-хромосомой (гемофилия, миодистрофия Дюшена, ихтиоз, амиотрофия Шарко-Мари и т.д.). В данном случае рекомендуется производство ЭКО только с обязательной предимплантационной диагностикой.
Как сама процедура искусственного оплодотворения, так и применяемые в различных методиках лекарственные препараты могут в очень редких случаях приводить к осложнениям, таким, как:
- Многоплодная беременность;
- Внематочная беременность;
- Синдром гиперстимуляции яичников;
- Разрыв яичника;
- Кровотечение и выделения из влагалища после забора созревших яйцеклеток.
Наиболее тяжелыми осложнениями искусственного оплодотворения являются разрыв яичника и гиперстимуляция яичников. Разрыв яичника встречается крайне редко, а синдром гиперстимуляции несколько чаще – в среднем у 2 – 6% женщин. Синдром гиперстимуляции яичников возникает на фоне применения гормональных препаратов на этапе индукции овуляции в циклах ЭКО и ИКСИ, и проявляется сильными болями в животе, рвотой, тромбозами сосудов легких и ног, а также нарушением водно-электролитного баланса.

Если женщина принимает решение об использовании спермы своего партнера, то ему придется пройти обследование и сдать биологический материал в лаборатории специализированного медицинского учреждения, указав необходимые сведения о себе (ФИО, год рождения) в отчетной документации и подписав информированное согласие на желаемую методику искусственного оплодотворения. Перед сдачей спермы мужчине рекомендуется в течение 2 – 3 дней не заниматься сексом и не мастурбировать с эякуляцией, а также воздерживаться от употребления спиртных напитков, курения и переедания. Обычно сдача спермы производится в тот же день, когда у женщины забирают яйцеклетки или когда намечена процедура инсеминации.
Если женщина одинока или ее партнер не может предоставить сперматозоиды, то можно воспользоваться донорской спермой из специального банка. В банке спермы хранятся в замороженном виде образцы сперматозоидов здоровых мужчин в возрасте 18 – 35 лет, среди которых можно выбрать наиболее предпочтительный вариант. Для облегчения выбора донорской спермы в банке данных имеются шаблонные карточки, на которых указаны физические параметры мужчины-донора, такие, как рост, вес, цвет глаз и волос, форма носа, ушей и т.д.
Выбрав желаемую донорскую сперму, женщина начинает производить необходимую подготовку к процедурам искусственного оплодотворения. Далее в назначенный день сотрудники лаборатории размораживают и подготавливают донорскую сперму и используют ее по назначению.
В настоящее время применяется только донорская сперма от мужчин с отрицательными анализами на ВИЧ, сифилис, гепатиты В и С, поэтому женщина может быть уверена, что не заразится от чужого биологического материала опасными заболеваниями.
Перед тем, как допустить мужчину до донорства спермы, проводится обязательное следующее обследование:
- Обследование у психиатра;
- Обследование у терапевта;
- Обследование уролога;
- Определение антител к возбудителю сифилиса в крови;
- Определение антигенов вируса простого герпеса в крови;
- Определение антител типов М, G к ВИЧ 1 и ВИЧ 2;
- Определение антител типов М, G к вирусам гепатитов В и С;
- Исследование мазков из уретры на гонококк (микроскопическое), цитомегаловирус (ПЦР), хламидии, микоплазму и уреаплазму (бакпосев);
- Спермограмма.
По результатам обследования врач подписывает допуск к донорству спермы, после чего мужчина может сдавать свой семенной материал для дальнейшего хранения и использования.
На каждого донора спермы, согласно приказу 107н Министерства Здравоохранения РФ, заводится следующая индивидуальная карта, в которой отражены все основные и необходимые параметры физических данных и состояния здоровья мужчины:
Индивидуальная карта донора спермы
Ф.И.О.___________________________________________________________________
Дата рождения________________________Национальность______________________
Расовая принадлежность___________________________________________________
Место постоянной регистрации ____________________________________________
Контактный телефон_____________________________
Образование_________________________Профессия____________________________
Вредные и/или опасные производственные факторы (есть/нет) Какие:_________
Семейное положение (холост/женат/разведен)
Наличие детей (есть/нет)
Наследственные заболевания в семье (есть/нет)
Вредные привычки:
Курение (да/нет)
Употребление алкоголя (с частотой___________________)/не употребляю)
Употребление наркотических средств и/или психотропных веществ:
Без назначения врача
(никогда не употреблял/с частотой ______________________)/регулярно)
Сифилис, гонорея, гепатит (не болел/болел)
Имели ли Вы когда-нибудь положительный или неопределенный ответ при обследовании на ВИЧ, вирус гепатита В или С? (да/нет)
Находится/не находится под диспансерным наблюдением в кожно-венерологическом диспансере/психоневрологическом диспансере________
Если находится, то у какого врача-специалиста_______________________________________________
Фенотипические признаки
Рост________________Вес__________________
Волосы (прямые/вьющиеся/кудрявые) Цвет волос_____________________________
Разрез глаз (европейский/азиатский)
Цвет глаз (голубые/зеленые/серые/карие/черные)
Нос (прямой/с горбинкой/курносый/широкий)
Лицо (круглое/овальное/узкое)
Наличие стигм____________________________________________________________
Лоб (высокий/низкий/обычный)
Дополнительные сведения о себе (для заполнения не обязательны)
_________________________________________________________________________
Чем болел за последние 2 месяца___________________________________________
Группа крови и Rh-фактор________________(________) Rh (________).
Стоимость процедур искусственного оплодотворения различна в разных странах и для разных методов. Так, в среднем ЭКО в России стоит около 3 – 6 тысяч долларов (вместе с лекарственными препаратами), в Украине – 2,5 – 4 тысячи долларов (также вместе с лекарствами), в Израиле – 14 – 17 тысяч долларов (вместе с препаратами). Стоимость ИКСИ примерно на 700 – 1000 долларов дороже ЭКО в России и Украине, и на 3000 – 5000 в Израиле. Цена искусственной инсеминации колеблется в пределах 300 – 500 долларов в России и Украине, и около 2000 – 3500 долларов в Израиле. Мы привели цены на процедуры искусственного оплодотворения в долларовом эквиваленте, чтобы было удобно сравнивать, а также легко пересчитывать в необходимую местную валюту (рубли, гривны, шекели).
Отзывы об искусственном оплодотворении весьма разнородные, но в большинстве случаев все же положительные, поскольку практически все женщины сходятся во мнении, что ради счастья материнства можно перенести любые мытарства.
Когда требуется искусственное оплодотворение: как мужское курение виляет на зачатие. Мужское бесплодие как следствие курения — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
